Introduction — Quand une douleur abdominale ne vient pas toujours des organes
Douleur abdominale persistante, sensation de tension profonde, gêne qui augmente en position assise ou au toucher ? Lorsqu’une douleur apparaît dans le ventre, la première inquiétude se tourne souvent vers les organes : estomac, intestins, foie, vessie, utérus ou système digestif. C’est normal. L’abdomen est une région sensible, chargée d’émotions, de fonctions vitales et parfois d’inquiétudes. Pourtant, certaines douleurs abdominales ne proviennent pas directement d’un organe. Elles peuvent naître des muscles, des fascias, du diaphragme, de la posture ou de tensions profondes accumulées dans la paroi abdominale.
C’est ici qu’entre en jeu la douleur abdominale myofasciale. Ce syndrome se caractérise par des zones musculaires sensibles, souvent appelées points déclencheurs, capables de provoquer une douleur locale ou référée. Une simple pression sur certaines régions de l’abdomen peut reproduire la douleur ressentie au quotidien. Chez certaines personnes, cette douleur peut même imiter un trouble digestif : ballonnements, sensation de lourdeur, gêne après les repas, inconfort en position assise ou tension diffuse autour du nombril.
Cette confusion rend la douleur myofasciale abdominale difficile à identifier. Le patient peut consulter plusieurs fois, craindre une maladie digestive, modifier son alimentation, éviter certains mouvements ou développer une vigilance constante envers son ventre. Lorsque les examens médicaux ne révèlent rien de préoccupant, la dimension musculaire et fasciale mérite alors d’être considérée avec sérieux.
L’ostéopathie propose une lecture globale de cette problématique. Elle ne cherche pas seulement à localiser un point douloureux, mais à comprendre pourquoi cette zone est devenue sensible. La respiration est-elle limitée ? Le diaphragme manque-t-il de mobilité ? La posture assise comprime-t-elle l’abdomen ? Une ancienne cicatrice, une chute, un stress chronique ou une tension lombaire entretiennent-ils cette douleur ? Ces questions permettent d’élargir la compréhension du symptôme.
Dans cet article, nous allons explorer les causes possibles de la douleur abdominale myofasciale, ses symptômes, les zones les plus souvent impliquées, les signes d’alerte à ne pas négliger, le diagnostic différentiel, ainsi que la place de l’ostéopathie dans l’accompagnement de ces tensions abdominales. L’objectif est simple : aider à mieux comprendre une douleur parfois déroutante, sans la banaliser, mais sans l’attribuer automatiquement à une cause grave.
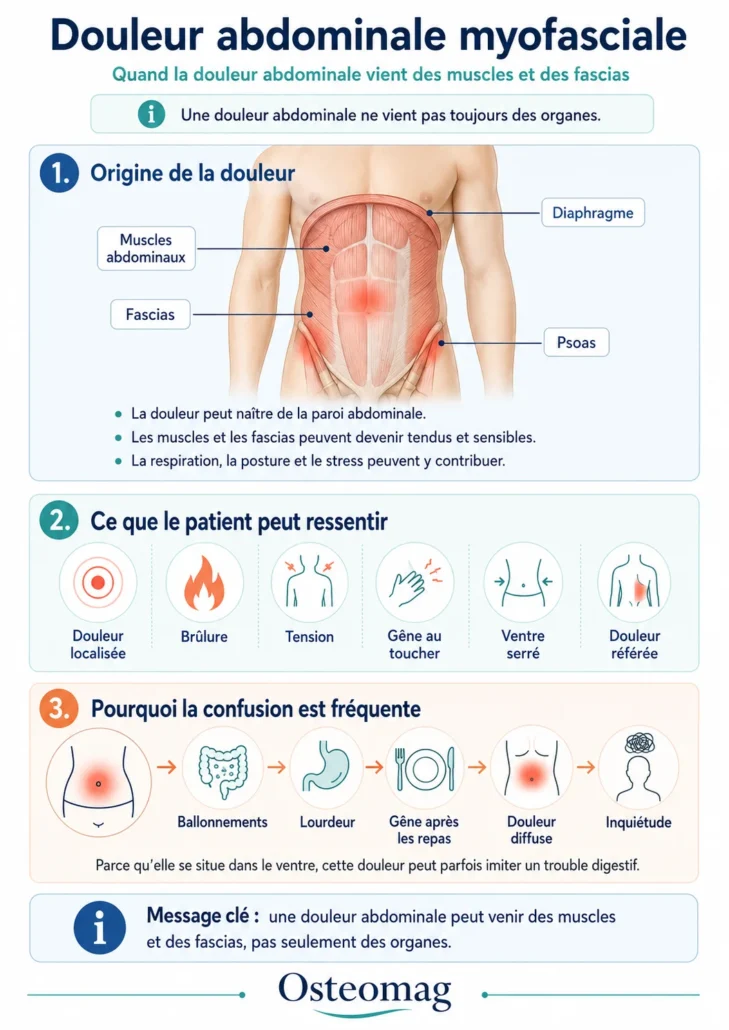
Douleur abdominale myofasciale : de quoi parle-t-on exactement ?
La douleur abdominale myofasciale désigne une douleur provenant principalement des muscles, des fascias et des tissus de soutien de la paroi abdominale. Contrairement à une douleur digestive, inflammatoire ou viscérale, elle ne naît pas directement d’un organe interne. Elle apparaît plutôt lorsque certaines zones musculaires deviennent tendues, irritables ou hypersensibles. Ces zones peuvent créer une douleur locale, mais aussi projeter une sensation douloureuse vers d’autres régions du ventre, du dos, du bassin ou des côtes.
Le terme myofascial réunit deux éléments essentiels : le muscle et le fascia. Le muscle permet le mouvement, la posture, la respiration, la stabilisation du tronc et la protection des organes. Le fascia, lui, forme une enveloppe continue qui relie les différentes structures du corps. Dans l’abdomen, ces tissus participent à la respiration, à la digestion mécanique, à la posture debout, à la stabilité lombaire et à la gestion des pressions internes. Lorsque cette région perd de sa mobilité ou devient trop contractée, elle peut devenir une source importante d’inconfort.
Une douleur myofasciale abdominale peut se manifester de plusieurs façons. Certaines personnes ressentent une douleur précise, comme un point sensible ou une brûlure localisée. D’autres décrivent plutôt une tension diffuse, une impression de ventre serré, une gêne profonde ou une sensation de pression. La douleur peut augmenter lors de la position assise prolongée, d’un effort abdominal, d’une rotation du tronc, d’une respiration profonde ou d’une pression manuelle sur la zone douloureuse.
Une douleur issue des muscles et des fascias
Les muscles abdominaux ne servent pas seulement à faire des mouvements visibles. Ils participent à la stabilisation du bassin, de la colonne lombaire et de la cage thoracique. Ils accompagnent aussi la respiration, la toux, la marche, les efforts, la digestion et la posture. Lorsqu’ils sont sollicités de façon excessive ou maintenus dans une tension constante, ils peuvent développer des zones sensibles.
Ces tensions peuvent être liées à une posture assise prolongée, à un stress chronique, à une respiration courte, à une chirurgie abdominale, à une cicatrice, à une chute, à une grossesse, à un effort physique ou à une compensation lombaire. Avec le temps, la paroi abdominale peut devenir moins souple, moins mobile et plus réactive au toucher. La douleur n’est alors pas seulement “dans le ventre” : elle est aussi dans la manière dont les tissus se contractent, se protègent et réagissent aux contraintes.
Le rôle des points déclencheurs abdominaux
Les points déclencheurs sont des zones hypersensibles situées dans un muscle ou dans son environnement fascial. Lorsqu’on les palpe, ils peuvent reproduire la douleur habituelle du patient. Dans l’abdomen, ces points peuvent se retrouver dans les grands droits, les obliques, le transverse, le diaphragme, le psoas ou les muscles liés au bassin et aux côtes.
Un point déclencheur abdominal peut provoquer une douleur très locale, mais il peut aussi créer une douleur référée. Par exemple, une tension dans la région supérieure de l’abdomen peut être ressentie vers les côtes, le sternum ou le dos. Une tension plus basse peut se projeter vers l’aine, le bassin ou la région lombaire. Cette capacité à “imiter” d’autres douleurs rend parfois le diagnostic difficile. C’est pourquoi l’évaluation doit toujours tenir compte du contexte général et exclure les causes médicales importantes.
Pourquoi cette douleur peut imiter un trouble digestif
La douleur abdominale myofasciale peut être déroutante parce qu’elle se situe dans une région où le patient pense spontanément aux organes digestifs. Une tension musculaire profonde peut donner l’impression d’un trouble intestinal, d’un ventre lourd, d’un ballonnement ou d’une gêne après les repas. De plus, le stress, la respiration et la posture influencent à la fois les muscles abdominaux et le système digestif. Les deux dimensions peuvent donc se superposer.
Par exemple, une personne stressée peut respirer plus haut dans la cage thoracique, contracter inconsciemment son abdomen et maintenir son diaphragme dans une mobilité réduite. Cette tension peut augmenter la sensibilité des tissus et renforcer la perception de gêne abdominale. À l’inverse, une douleur abdominale persistante peut créer de l’anxiété, modifier la respiration et entretenir la contraction musculaire. Un cercle peut alors s’installer : douleur, inquiétude, tension, hypersensibilité, puis douleur à nouveau.
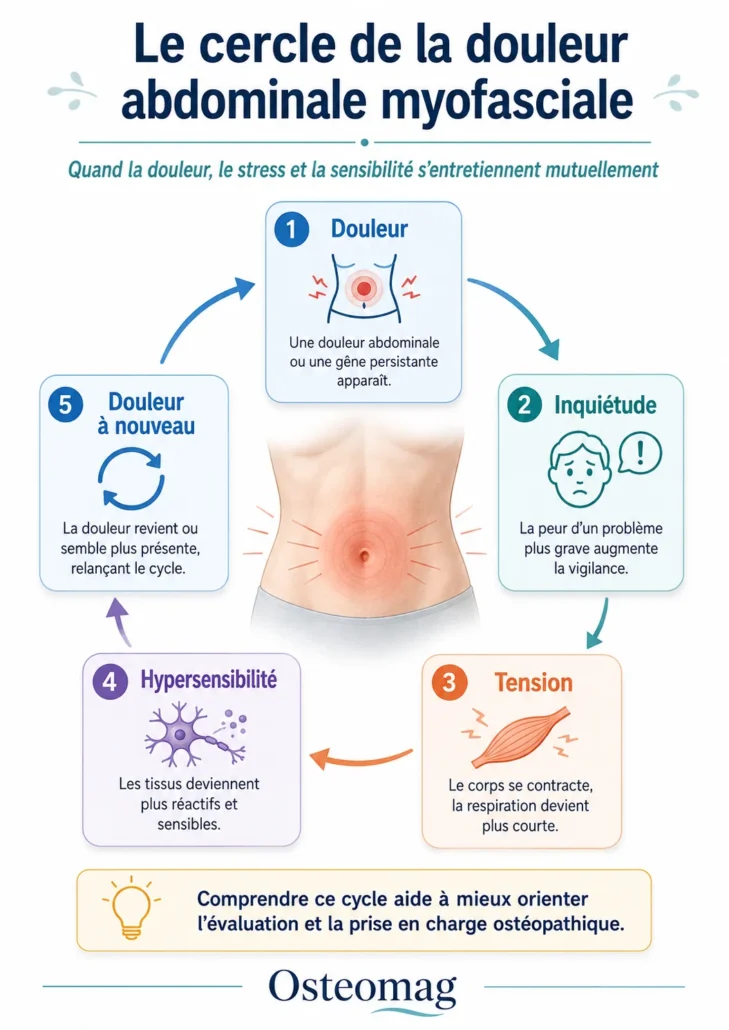
Une douleur abdominale persistante peut entraîner de l’inquiétude, qui augmente la vigilance corporelle et favorise la tension musculaire. Cette tension peut rendre les tissus plus sensibles, créant une hypersensibilité qui entretient la douleur et relance le cycle. Comprendre cette boucle aide à orienter l’évaluation ostéopathique vers la respiration, la posture, les tensions myofasciales et les facteurs de stress associés.
L’objectif n’est donc pas de dire que toute douleur abdominale vient des muscles. Ce serait dangereux et réducteur. L’objectif est plutôt de reconnaître qu’après une évaluation médicale appropriée, certaines douleurs persistantes peuvent avoir une composante myofasciale importante. Dans ce contexte, l’ostéopathie peut aider à explorer la mobilité des tissus, la respiration, la posture et les compensations qui entretiennent la douleur.
Douleur abdominale myofasciale : de quoi parle-t-on exactement ?
La douleur abdominale myofasciale désigne une douleur qui ne provient pas directement d’un organe digestif, urinaire ou gynécologique, mais plutôt des muscles, des fascias et des tissus de soutien de la paroi abdominale. Elle peut être ressentie comme une douleur localisée, une sensation de brûlure, une tension profonde, une pression diffuse ou une gêne qui augmente au mouvement, à la respiration ou au toucher.
Cette douleur est parfois difficile à reconnaître, car elle se situe dans une région où l’on pense spontanément à l’estomac, aux intestins, au foie, à la vessie ou aux organes pelviens. Pourtant, la paroi abdominale est elle aussi une structure vivante, mobile et sensible. Elle participe à la respiration, à la posture, à la stabilité lombaire, à la marche, aux efforts physiques et à la gestion des pressions internes. Lorsqu’elle devient trop tendue, irritée ou hypersensible, elle peut produire des douleurs bien réelles.
Dans ton article actuel, tu expliques déjà que le syndrome de douleur myofasciale abdominale est caractérisé par des douleurs musculaires localisées, des points déclencheurs sensibles et parfois des troubles digestifs fonctionnels. C’est une base très pertinente, mais elle gagne à être reformulée de manière plus claire, progressive et accessible pour le lecteur.
Une douleur issue des muscles et des fascias
Le mot myofascial réunit deux éléments : myo, qui renvoie au muscle, et fascia, qui désigne les enveloppes de tissu conjonctif qui entourent, relient et soutiennent les structures du corps. Dans l’abdomen, ces tissus forment une véritable continuité entre la cage thoracique, le bassin, la colonne lombaire, le diaphragme et les organes internes.
Les muscles abdominaux ne servent donc pas seulement à faire des mouvements ou à maintenir le ventre. Ils participent à la respiration, à la stabilisation du tronc, à la toux, à la digestion mécanique, aux efforts de soulèvement, à la posture assise et debout, ainsi qu’à l’équilibre entre le haut et le bas du corps.
Lorsqu’un muscle abdominal reste contracté trop longtemps, lorsqu’une cicatrice limite la mobilité des tissus, lorsqu’une respiration devient courte ou lorsqu’un stress maintient le ventre en état de protection, la paroi abdominale peut perdre sa souplesse. Elle devient alors plus sensible, plus réactive et parfois douloureuse.
Cette douleur peut apparaître après un effort physique, une chute, une chirurgie, une période de stress, une grossesse, une posture assise prolongée ou une compensation venant du dos, du bassin ou du diaphragme. Elle peut aussi s’installer progressivement, sans événement déclencheur évident.
Le rôle des points déclencheurs abdominaux
Les points déclencheurs, souvent appelés trigger points, sont des zones très sensibles situées dans un muscle ou dans son environnement fascial. Lorsqu’on les palpe, ils peuvent reproduire la douleur connue par la personne. C’est un élément important, car il permet parfois de distinguer une douleur de paroi abdominale d’une douleur provenant plus profondément d’un organe.
Dans l’abdomen, ces points peuvent se retrouver dans les grands droits, les obliques, le transverse de l’abdomen, le diaphragme, le psoas ou les muscles associés au bassin et à la région lombaire. Une pression douce sur certaines zones peut provoquer une douleur locale, mais aussi une douleur projetée vers le dos, les côtes, l’aine, le bassin ou la région autour du nombril.
C’est ce phénomène de douleur référée qui rend parfois le diagnostic complexe. Une tension dans le haut de l’abdomen peut ressembler à une gêne digestive ou épigastrique. Une tension dans le bas de l’abdomen peut évoquer une douleur pelvienne. Une tension latérale peut être confondue avec une douleur costale, lombaire ou viscérale.
La douleur myofasciale abdominale n’est donc pas une “petite douleur musculaire” sans importance. Elle peut devenir persistante, dérangeante et anxiogène, surtout lorsque la personne ne comprend pas d’où elle vient.
Pourquoi cette douleur peut imiter un trouble digestif
La douleur abdominale myofasciale peut donner l’impression d’un trouble digestif parce que les muscles, les fascias, le diaphragme et les organes internes partagent un même territoire corporel. Le patient ressent la douleur dans le ventre, mais cela ne signifie pas toujours que l’origine principale est digestive.
Une paroi abdominale tendue peut créer une sensation de compression, de lourdeur, de tiraillement ou de ventre serré. Une respiration courte peut limiter le mouvement du diaphragme et augmenter la pression ressentie dans l’abdomen. Le stress peut contracter les muscles abdominaux et accentuer la vigilance corporelle. À l’inverse, une douleur persistante dans le ventre peut inquiéter la personne, modifier sa respiration et entretenir la tension.
Un cercle peut alors s’installer : douleur, inquiétude, tension, hypersensibilité, puis douleur à nouveau.
C’est pourquoi il est important d’aborder cette douleur avec prudence et nuance. Toute douleur abdominale nouvelle, intense, inhabituelle ou accompagnée de signes généraux doit d’abord être évaluée médicalement. Mais lorsque les causes urgentes ou organiques ont été écartées, la piste myofasciale mérite d’être explorée.
L’ostéopathie peut alors contribuer à mieux comprendre les liens entre la paroi abdominale, la respiration, le diaphragme, la posture, le bassin, les cicatrices, les tensions lombaires et le stress. L’objectif n’est pas seulement de “relâcher un muscle”, mais de comprendre pourquoi cette région du corps est devenue sensible et comment lui redonner de la mobilité, de la souplesse et de la confiance.
Quand consulter rapidement ? Les signes d’alerte à ne pas ignorer
Même si une douleur abdominale peut parfois avoir une origine musculaire ou myofasciale, elle ne doit jamais être banalisée trop rapidement. L’abdomen est une région complexe où se trouvent des organes digestifs, urinaires, vasculaires, gynécologiques et nerveux. Une douleur située dans cette zone peut donc avoir plusieurs origines possibles. Avant de conclure à une tension musculaire, à un point déclencheur ou à une restriction fasciale, il faut toujours vérifier si certains signes suggèrent une situation nécessitant une évaluation médicale rapide.
La douleur myofasciale abdominale est généralement liée à la paroi musculaire, à la posture, à la respiration, aux fascias ou à une hypersensibilité locale. Elle peut être reproduite par la palpation, varier avec le mouvement ou s’aggraver dans certaines positions. Toutefois, certaines douleurs abdominales ne suivent pas ce profil. Lorsqu’une douleur est brutale, très intense, accompagnée de fièvre, de vomissements, de malaise, de sang dans les selles ou d’une perte de poids inexpliquée, il faut sortir du raisonnement purement myofascial.
Cette prudence est essentielle. Elle ne diminue pas l’intérêt de l’ostéopathie ; elle permet simplement de placer l’intervention manuelle au bon moment. L’ostéopathe peut accompagner certaines douleurs fonctionnelles ou musculo-fasciales, mais il doit aussi savoir reconnaître les situations où une consultation médicale est prioritaire.
Douleur intense ou brutale
Une douleur abdominale qui apparaît soudainement, avec une intensité forte ou inhabituelle, doit toujours être prise au sérieux. Une douleur myofasciale peut être vive, mais elle est souvent liée à un mouvement, une pression, une posture ou une tension progressive. Une douleur violente, soudaine, profonde ou qui donne l’impression que “quelque chose ne va pas” mérite une évaluation rapide.
Il faut être particulièrement vigilant si la douleur empêche de marcher, de se redresser, de respirer normalement ou de trouver une position confortable. Un abdomen très dur, une douleur qui augmente rapidement ou une sensation de malaise associée ne doivent pas être interprétés comme une simple tension musculaire.
Fièvre, vomissements ou malaise général
La présence de fièvre change immédiatement la lecture clinique d’une douleur abdominale. Une douleur myofasciale isolée ne provoque généralement pas de fièvre, de frissons ou d’altération importante de l’état général. Si la douleur s’accompagne de vomissements répétés, de nausées importantes, de faiblesse marquée, de sueurs, d’étourdissements ou d’un malaise, il faut consulter rapidement.
Ces signes peuvent indiquer une affection inflammatoire, infectieuse, digestive, urinaire ou autre. Dans ce contexte, il est préférable de ne pas chercher d’abord un point déclencheur abdominal, mais de s’assurer qu’aucune cause médicale importante n’est présente.
Sang dans les selles, perte de poids ou douleur persistante
Une douleur abdominale accompagnée de sang dans les selles, d’une perte de poids involontaire, d’une fatigue inhabituelle ou d’un changement important du transit doit être évaluée médicalement. Ces signes ne correspondent pas à une simple douleur de paroi abdominale et peuvent nécessiter des examens complémentaires.
La persistance de la douleur est aussi un élément important. Une douleur qui dure plusieurs semaines, qui s’aggrave, qui réveille la nuit ou qui ne suit pas une évolution claire doit être réévaluée. Même lorsqu’une composante musculaire semble présente, il faut éviter de tout expliquer par les fascias ou les points déclencheurs si le tableau clinique évolue de manière inhabituelle.
Douleur abdominale pendant la grossesse ou après un traumatisme
Pendant la grossesse, toute douleur abdominale nouvelle, importante ou persistante demande une attention particulière. Certaines douleurs peuvent être liées aux muscles, aux ligaments, au bassin ou au diaphragme, mais le contexte impose toujours une prudence supplémentaire. Il vaut mieux obtenir un avis médical avant d’attribuer la douleur à une cause uniquement mécanique.
La même prudence s’applique après une chute, un accident, un choc direct, un effort violent ou un traumatisme. Une douleur abdominale post-traumatique peut être musculaire, mais elle peut aussi révéler une atteinte plus profonde. Dans ce cas, l’évaluation médicale doit précéder toute intervention manuelle.
À retenir
Il faut consulter rapidement si la douleur abdominale est soudaine, intense, inhabituelle, associée à de la fièvre, des vomissements, un malaise, du sang dans les selles, une perte de poids, une grossesse, un traumatisme ou une aggravation progressive.
Une fois les causes urgentes ou organiques écartées, il devient alors plus pertinent d’explorer la piste myofasciale : paroi abdominale, diaphragme, posture, respiration, cicatrices, tensions lombaires, bassin et stress. C’est dans ce cadre sécurisé que l’approche ostéopathique peut prendre toute sa place.
| Signe observé | Pourquoi c’est important | Que faire ? |
|---|---|---|
| Douleur abdominale soudaine et intense | Peut indiquer une cause autre que musculaire, surtout si la douleur est inhabituelle ou augmente rapidement. | Consulter rapidement. |
| Fièvre, frissons ou malaise général | Une douleur myofasciale isolée ne provoque normalement pas de fièvre ni d’altération importante de l’état général. | Demander un avis médical. |
| Vomissements répétés ou nausées importantes | Peut suggérer une atteinte digestive, inflammatoire, infectieuse ou autre. | Ne pas retarder la consultation. |
| Abdomen dur, très sensible ou douloureux au moindre mouvement | Peut être un signe d’irritation abdominale plus profonde. | Consulter sans attendre. |
| Sang dans les selles | Ce signe ne correspond pas à une simple tension musculaire abdominale. | Évaluation médicale nécessaire. |
| Perte de poids involontaire ou fatigue inhabituelle | Peut révéler une condition plus générale ou évolutive. | Faire vérifier la situation. |
| Douleur qui persiste ou s’aggrave | Une douleur qui ne s’améliore pas doit être réévaluée, même si une composante musculaire semble présente. | Consulter pour préciser la cause. |
| Douleur pendant la grossesse | Le contexte impose une prudence particulière, même si la douleur semble mécanique. | Obtenir un avis médical. |
| Douleur après une chute, un choc ou un accident | Un traumatisme peut provoquer une atteinte musculaire, mais aussi une lésion plus profonde. | Évaluation médicale avant traitement manuel. |
Les symptômes fréquents de la douleur myofasciale abdominale
La douleur abdominale myofasciale peut prendre plusieurs formes. Elle n’apparaît pas toujours comme une douleur nette et facile à localiser. Chez certaines personnes, elle se manifeste par un point précis, sensible au toucher. Chez d’autres, elle ressemble plutôt à une tension diffuse, une sensation de ventre serré, une brûlure profonde ou une gêne qui varie selon la posture, la respiration ou le mouvement.
Ce qui rend cette douleur particulière, c’est qu’elle peut être très réelle tout en étant difficile à expliquer par les examens digestifs classiques. Le patient peut ressentir une douleur abdominale persistante, consulter pour un inconfort récurrent, modifier son alimentation ou craindre un problème interne, alors que la source principale peut se situer dans la paroi abdominale, les fascias, le diaphragme ou les muscles profonds du tronc.
La douleur myofasciale abdominale est souvent influencée par trois grands éléments : la pression, le mouvement et la respiration. Une pression locale peut réveiller la douleur. Un mouvement du tronc peut l’augmenter. Une respiration courte ou bloquée peut entretenir la tension. Cette combinaison explique pourquoi les symptômes peuvent varier d’un jour à l’autre, selon le stress, la fatigue, la posture ou les activités physiques.
Douleur localisée ou sensation de brûlure
Le symptôme le plus fréquent est une douleur située dans une zone précise de l’abdomen. Elle peut se trouver autour du nombril, sous les côtes, sur les côtés de l’abdomen, près de l’aine ou dans la partie basse du ventre. La personne peut parfois montrer la douleur avec un doigt, comme si elle venait d’un point très spécifique.
Cette douleur peut être décrite comme une sensation de brûlure, de piqûre, de tiraillement ou de pression profonde. Elle peut être légère au repos, puis devenir plus présente lors d’un effort, d’une rotation du tronc, d’une toux, d’un rire, d’une respiration profonde ou d’une position assise prolongée.
Dans certains cas, la douleur donne l’impression d’être “à l’intérieur”, alors qu’elle peut provenir de la paroi abdominale. Cette impression contribue souvent à l’inquiétude du patient, surtout lorsque la douleur est persistante ou mal comprise.
Sensibilité au toucher ou à la pression
Un signe fréquent de douleur myofasciale est la sensibilité à la palpation. Une pression douce ou modérée sur une zone précise peut reproduire la douleur habituelle. Cette réaction peut être très utile pour orienter l’évaluation, car elle suggère que la paroi abdominale, les muscles ou les fascias participent au problème.
La personne peut remarquer cette sensibilité en appuyant elle-même sur son ventre, en portant une ceinture serrée, en s’appuyant contre un comptoir, en dormant sur le ventre ou lorsqu’un vêtement comprime la zone douloureuse.
Cette sensibilité ne signifie pas automatiquement qu’il s’agit d’une douleur myofasciale. Mais lorsque la douleur est reproduite par la pression, varie avec la posture et ne s’accompagne pas de signes d’alerte, la piste musculo-fasciale devient plus plausible.
Raideur abdominale et gêne au mouvement
La douleur myofasciale abdominale peut aussi s’accompagner d’une sensation de raideur. Le ventre peut sembler moins mobile, plus contracté ou plus difficile à relâcher. Certaines personnes disent avoir l’impression de “tenir leur ventre” sans s’en rendre compte.
Cette raideur peut limiter certains mouvements simples : se redresser après avoir été assis, tourner le tronc, se pencher, marcher rapidement, respirer profondément ou faire un effort abdominal. La douleur peut aussi apparaître lors des changements de position, par exemple en passant de la position couchée à la position assise.
Dans ce contexte, la paroi abdominale agit comme une zone de protection. Elle se contracte pour stabiliser, mais cette contraction prolongée peut finir par entretenir l’inconfort. Le corps cherche à protéger, mais cette protection devient parfois une source de douleur.
Douleur référée vers le dos, les côtes ou le bassin
Une douleur myofasciale ne reste pas toujours au point d’origine. Elle peut être ressentie à distance, ce qu’on appelle une douleur référée. Une tension située dans la région abdominale peut ainsi donner une douleur vers le bas du dos, les côtes, l’aine, le bassin ou parfois la hanche.
Cette douleur référée peut semer la confusion. Une tension du diaphragme peut être ressentie comme une gêne sous les côtes ou dans la région épigastrique. Une tension des obliques peut créer une douleur latérale ou costale. Une tension du psoas peut être perçue vers l’aine, la hanche ou la région lombaire.
C’est pour cette raison que l’évaluation ne doit pas se limiter à la zone douloureuse. Il faut observer les liens entre l’abdomen, le diaphragme, la colonne lombaire, le bassin, la respiration et les mouvements du tronc.
Ballonnements et troubles digestifs fonctionnels associés
Certaines personnes rapportent aussi des ballonnements, une sensation de lourdeur, une gêne après les repas ou une impression de ventre tendu. Ces symptômes peuvent avoir plusieurs origines et doivent être interprétés avec prudence. Ils ne prouvent pas à eux seuls une douleur myofasciale, mais ils peuvent accompagner une tension abdominale persistante.
Le lien entre abdomen, respiration et système digestif est étroit. Une respiration courte, un diaphragme peu mobile, un stress chronique ou une contraction constante de la paroi abdominale peuvent modifier la perception du ventre. La personne peut alors ressentir davantage les sensations digestives normales, ou les interpréter comme inquiétantes.
Dans certains cas, les troubles digestifs et les tensions myofasciales coexistent. Il ne s’agit donc pas toujours de choisir entre “musculaire” ou “digestif”. Les deux dimensions peuvent s’influencer. Une douleur digestive peut entraîner une contraction protectrice de l’abdomen. À l’inverse, une tension abdominale chronique peut amplifier la perception d’inconfort digestif.
| Symptôme | Ce que le patient peut ressentir | Ce que cela peut suggérer |
|---|---|---|
| Douleur localisée | Point douloureux précis dans l’abdomen, parfois facile à montrer avec un doigt. | Possible implication de la paroi abdominale, d’un muscle ou d’un point déclencheur. |
| Sensation de brûlure ou de piqûre | Brûlure profonde, élancement, tiraillement ou pression interne. | Irritation myofasciale ou hypersensibilité locale des tissus. |
| Sensibilité au toucher | Douleur reproduite lorsqu’on appuie sur une zone précise. | Signe fréquent d’une douleur de paroi abdominale ou d’un point déclencheur. |
| Raideur abdominale | Impression de ventre contracté, tendu ou difficile à relâcher. | Contraction protectrice des muscles abdominaux. |
| Gêne au mouvement | Douleur lors d’une rotation, d’un redressement, d’une toux ou d’une respiration profonde. | Participation possible des muscles abdominaux, du diaphragme ou des fascias. |
| Douleur référée | Douleur ressentie vers le dos, les côtes, l’aine, le bassin ou la hanche. | Les tensions abdominales peuvent projeter la douleur à distance. |
| Ventre serré ou sensation de pression | Impression de compression abdominale, surtout en position assise ou sous stress. | Lien possible avec la respiration courte, la posture ou la tension diaphragmatique. |
| Ballonnements ou gêne digestive associée | Lourdeur, inconfort après les repas, ventre tendu. | Les tensions myofasciales et les troubles fonctionnels digestifs peuvent coexister. |
| Douleur variable selon le stress | Symptômes plus présents lors de fatigue, inquiétude ou surcharge émotionnelle. | Le système nerveux peut augmenter la vigilance corporelle et la sensibilité. |
Les zones myofasciales abdominales les plus souvent impliquées
La douleur abdominale myofasciale ne provient pas toujours d’un seul muscle. Elle peut apparaître dans différentes zones de la paroi abdominale, du diaphragme, du bassin ou de la région lombaire. C’est pourquoi le patient peut ressentir une douleur centrale, latérale, haute, basse, profonde ou même projetée vers le dos, les côtes, l’aine ou la hanche.
Dans ton texte de départ, plusieurs points déclencheurs abdominaux sont déjà mentionnés : la région sous-xiphoïdienne, la zone autour du nombril, les grands droits, les obliques, le transverse, le diaphragme, le psoas, les muscles lombaires et certaines régions pelviennes. Cette richesse est intéressante, mais elle doit être organisée pour éviter de donner une impression de liste trop dispersée.
L’idéal est de présenter les zones les plus fréquentes, en expliquant leur rôle, leur lien avec la douleur et les symptômes qu’elles peuvent produire.
Le diaphragme : respiration, tension et douleur épigastrique
Le diaphragme est une structure centrale dans la compréhension des douleurs abdominales myofasciales. Il sépare la cage thoracique de la cavité abdominale et participe à chaque respiration. Lorsqu’il descend à l’inspiration, il influence la pression abdominale, le mouvement des organes, la mobilité des côtes et la détente de la région lombaire.
Lorsque le diaphragme devient tendu, peu mobile ou maintenu dans une respiration courte, il peut contribuer à une sensation de pression sous les côtes, de gêne épigastrique, de respiration bloquée ou de tension dans le haut de l’abdomen. Certaines personnes décrivent une impression de nœud sous le sternum, de ventre serré ou de difficulté à prendre une grande inspiration.
Cette zone peut aussi être influencée par le stress. Lorsqu’une personne respire principalement avec le haut de la poitrine, le diaphragme travaille moins librement. La région abdominale supérieure peut alors devenir plus rigide, plus sensible et plus réactive au toucher.
Les grands droits de l’abdomen : tension centrale et douleur au mouvement
Les grands droits de l’abdomen sont les muscles situés à l’avant du ventre, de chaque côté de la ligne médiane. Ils participent à la flexion du tronc, à la stabilisation du bassin, à la toux, au redressement et aux efforts physiques. Ils sont souvent sollicités lors des changements de position, comme se lever du lit, se redresser d’une chaise ou porter une charge.
Lorsqu’ils sont tendus ou irrités, ils peuvent provoquer une douleur centrale, autour du nombril, sous le sternum ou dans le bas du ventre. La douleur peut augmenter lors d’un effort abdominal, d’une toux, d’un éternuement, d’une flexion du tronc ou d’une pression directe sur la paroi abdominale.
Les points sensibles dans les grands droits peuvent parfois donner l’impression d’une douleur interne, alors qu’ils sont situés dans la paroi abdominale. C’est une des raisons pour lesquelles cette douleur peut être confondue avec un trouble digestif.
Les obliques : douleurs latérales et gêne à la rotation
Les muscles obliques sont situés sur les côtés de l’abdomen. Ils participent aux rotations du tronc, aux inclinaisons latérales, à la respiration et à la stabilisation du bassin. Ils sont très sollicités dans les mouvements asymétriques : tourner le corps, porter un sac d’un seul côté, se relever en pivotant, marcher avec une compensation ou pratiquer certains sports.
Une tension dans les obliques peut provoquer une douleur latérale, une gêne sous les côtes, une sensation de tiraillement sur le côté du ventre ou une douleur qui semble se prolonger vers la région lombaire. Cette douleur peut être augmentée par la rotation du tronc, la respiration profonde ou la palpation sur le côté de l’abdomen.
Les obliques peuvent aussi participer à une impression de ventre “tenu” ou compressé. Lorsqu’ils restent contractés, ils peuvent limiter la mobilité naturelle de la cage thoracique et du bassin.
Le transverse de l’abdomen : stabilité profonde et pression interne
Le transverse de l’abdomen est un muscle profond qui agit comme une ceinture naturelle autour du tronc. Il joue un rôle important dans la stabilité lombaire, la gestion de la pression abdominale, la posture et la respiration. Il ne produit pas toujours une douleur très visible, mais sa tension peut créer une sensation profonde de compression ou de ventre serré.
Lorsque le transverse est trop contracté, la personne peut avoir l’impression que son abdomen ne se relâche jamais complètement. Cette tension peut être associée à une respiration courte, à une posture assise prolongée, à une stratégie de protection après douleur, à une chirurgie ou à un stress chronique.
Le transverse est particulièrement important dans les douleurs abdominales diffuses, les sensations de pression interne et les inconforts qui changent avec la respiration ou la posture.
Le psoas et la région inguinale : lien entre abdomen, bassin et hanche
Le psoas est un muscle profond qui relie la colonne lombaire au fémur. Même s’il n’est pas un muscle abdominal superficiel, il se situe en profondeur dans la région abdominale et influence fortement le bassin, la hanche et la colonne lombaire.
Une tension du psoas peut être ressentie comme une douleur profonde dans l’aine, le bas du ventre, la hanche ou la région lombaire. Elle peut être accentuée en position assise prolongée, lors du passage debout, à la marche, en montant les escaliers ou lors de l’extension de la hanche.
Le psoas est souvent impliqué dans les douleurs où l’abdomen, le bassin et le bas du dos semblent liés. Il peut aussi participer à une posture de protection, surtout lorsque le corps cherche à réduire les mouvements douloureux du tronc ou de la hanche.
| Zone impliquée | Rôle principal | Douleur ou sensation possible |
|---|---|---|
| Diaphragme | Respiration, mobilité des côtes, gestion des pressions abdominales. | Gêne sous les côtes, douleur épigastrique, sensation de souffle bloqué ou de tension haute abdominale. |
| Grands droits de l’abdomen | Flexion du tronc, redressement, toux, stabilisation antérieure. | Douleur centrale, autour du nombril, sous le sternum ou dans le bas du ventre. |
| Obliques | Rotation du tronc, inclinaison latérale, stabilisation du bassin. | Douleur sur le côté de l’abdomen, gêne costale, tiraillement latéral ou douleur vers le dos. |
| Transverse de l’abdomen | Stabilité profonde, contrôle de la pression abdominale, soutien lombaire. | Sensation de ventre serré, pression interne, tension diffuse ou difficulté à relâcher l’abdomen. |
| Psoas | Lien entre colonne lombaire, bassin et hanche. | Douleur profonde dans l’aine, le bas du ventre, la hanche ou la région lombaire. |
| Fascias abdominaux | Continuité entre muscles, organes, diaphragme, bassin et colonne. | Sensation de tiraillement, adhérence, restriction de mobilité ou douleur diffuse. |
| Cicatrices abdominales | Peuvent modifier la mobilité locale des tissus. | Tiraillement, hypersensibilité, gêne au mouvement ou sensation de tension autour de la cicatrice. |
Pourquoi ces douleurs apparaissent-elles ? Les causes possibles
La douleur abdominale myofasciale apparaît rarement par hasard. Elle résulte souvent d’un ensemble de facteurs qui modifient la tension, la mobilité et la sensibilité de la paroi abdominale. Dans certains cas, un événement précis peut déclencher la douleur : une chute, un effort, une chirurgie, une période de stress intense ou un traumatisme. Dans d’autres situations, la douleur s’installe progressivement, à force de postures prolongées, de respiration courte, de tensions répétées ou de compensations venant du dos, du bassin ou du diaphragme.
La difficulté, c’est que la personne ne fait pas toujours le lien entre son mode de vie et ses symptômes. Elle peut ressentir une douleur abdominale, penser d’abord à un trouble digestif, puis oublier que son ventre est aussi une zone musculaire, respiratoire, posturale et émotionnelle. Le texte original mentionne déjà plusieurs facteurs possibles : stress émotionnel, troubles posturaux, mouvements répétitifs, troubles digestifs, traumatismes, mauvaises habitudes respiratoires et sédentarité. Ces éléments sont pertinents, mais ils gagnent à être regroupés dans une logique plus claire.
Stress chronique et contraction abdominale réflexe
Le stress chronique peut avoir un effet direct sur la paroi abdominale. Lorsqu’une personne est tendue, inquiète ou en état d’alerte, son corps peut adopter une posture de protection. La respiration devient plus courte, les épaules se figent, le diaphragme bouge moins librement et l’abdomen se contracte parfois sans que la personne en ait conscience.
Cette contraction réflexe peut être utile à court terme. Elle protège, stabilise et prépare le corps à réagir. Mais lorsqu’elle se prolonge, elle peut créer une tension persistante dans les muscles abdominaux et les fascias. Le ventre devient alors moins mobile, plus sensible et parfois douloureux au toucher.
Chez certaines personnes, la douleur elle-même augmente l’inquiétude. Plus la personne surveille son ventre, plus la vigilance corporelle augmente. Cette hypervigilance peut amplifier les sensations normales et transformer une gêne légère en douleur plus présente. C’est ainsi qu’un cercle peut s’installer entre stress, tension, hypersensibilité et douleur.
Posture assise prolongée et compression abdominale
La posture assise prolongée est une cause fréquente de tension abdominale. Lorsqu’une personne reste longtemps assise, surtout avec le dos arrondi, le bassin basculé vers l’arrière et la cage thoracique fermée, l’abdomen se retrouve comprimé. Le diaphragme descend moins librement, les muscles abdominaux restent raccourcis et la mobilité naturelle du tronc diminue.
Cette compression peut créer une sensation de ventre serré, de lourdeur ou de gêne profonde. Elle peut aussi accentuer certaines douleurs après plusieurs heures de travail à l’ordinateur, de conduite automobile ou de position assise sur un canapé. La douleur peut diminuer en marchant ou en changeant de position, puis revenir lorsque la personne reprend la même posture.
La posture assise influence aussi le psoas, les lombaires et le bassin. Une tension prolongée dans ces régions peut entretenir une douleur abdominale basse, une gêne dans l’aine ou une sensation de tiraillement vers la hanche.
Traumatismes, chutes ou efforts physiques
Un traumatisme peut déclencher une douleur myofasciale abdominale, même si l’impact ne semble pas directement situé sur le ventre. Une chute, un accident, un choc, une torsion brusque ou un effort physique intense peut provoquer une contraction protectrice de la paroi abdominale. Le corps cherche alors à stabiliser la zone, mais cette protection peut persister après l’événement.
Les efforts physiques peuvent aussi jouer un rôle. Un soulèvement de charge, un exercice abdominal mal contrôlé, une toux prolongée, un mouvement de rotation rapide ou un effort sportif répétitif peuvent surcharger les muscles abdominaux. Des microtensions peuvent alors apparaître dans les grands droits, les obliques, le transverse ou les fascias.
Dans certains cas, la douleur apparaît quelques heures ou quelques jours après l’effort. Le patient ne fait pas toujours le lien, surtout si la douleur ressemble à une gêne digestive ou à une tension profonde difficile à localiser.
Respiration courte et perte de mobilité diaphragmatique
La respiration est au cœur de la mobilité abdominale. À chaque inspiration, le diaphragme descend, les côtes s’ouvrent et les pressions internes se redistribuent. À chaque expiration, les tissus se relâchent et le tronc retrouve une forme de souplesse. Lorsque cette mécanique est limitée, l’abdomen peut devenir plus rigide.
Une respiration courte, rapide ou principalement thoracique peut réduire le mouvement du diaphragme. La paroi abdominale reçoit alors moins de variations de pression et peut rester dans un état de tension. Cette situation est fréquente chez les personnes stressées, anxieuses, très sédentaires ou habituées à “tenir leur ventre”.
Avec le temps, cette respiration limitée peut contribuer à une sensation de blocage sous les côtes, de ventre contracté, de gêne épigastrique ou de tension lombaire. Le diaphragme n’agit pas seul : il influence les côtes, la colonne, le bassin, les fascias et la pression abdominale globale.
Troubles digestifs, chirurgies ou cicatrices abdominales
Les troubles digestifs peuvent aussi contribuer à une douleur abdominale myofasciale, surtout lorsqu’ils entraînent des ballonnements, des crampes, des douleurs récurrentes ou une contraction protectrice de la paroi abdominale. Une personne qui a souvent mal au ventre peut inconsciemment contracter ses muscles pour se protéger. Cette contraction peut ensuite devenir un facteur d’entretien de la douleur.
Les chirurgies abdominales et les cicatrices sont également importantes. Une cicatrice peut modifier localement la mobilité des tissus, créer une sensation de tiraillement ou influencer la manière dont les fascias glissent entre eux. Même une cicatrice ancienne peut parfois participer à une restriction de mobilité, surtout si elle est sensible, adhérente ou associée à une zone de protection.
Il ne faut pas non plus oublier les facteurs gynécologiques, urinaires ou viscéraux. Ils ne relèvent pas directement de la douleur myofasciale, mais ils peuvent coexister avec elle ou provoquer une réaction musculaire secondaire. C’est pourquoi l’évaluation doit rester prudente et globale.
Pourquoi ces douleurs apparaissent-elles ? Les causes possibles
| Cause possible | Mécanisme probable | Effet sur l’abdomen |
|---|---|---|
| Stress chronique | Le corps reste en état d’alerte, la respiration devient plus courte et les muscles se contractent. | Ventre serré, tension diffuse, hypersensibilité abdominale. |
| Posture assise prolongée | Le bassin se ferme, le dos s’arrondit et l’abdomen reste comprimé. | Gêne abdominale, pression interne, tension du diaphragme et du psoas. |
| Respiration courte | Le diaphragme bouge moins librement et les pressions abdominales se redistribuent mal. | Sensation de blocage sous les côtes, ventre rigide, inconfort profond. |
| Effort physique ou mouvement brusque | Les muscles abdominaux peuvent être sursollicités ou se contracter en protection. | Douleur localisée, point sensible, gêne au redressement ou à la rotation. |
| Chute ou traumatisme | Le corps peut créer une contraction réflexe pour protéger la région abdominale, lombaire ou pelvienne. | Tension persistante, douleur référée, restriction de mobilité. |
| Troubles digestifs récurrents | Les ballonnements ou douleurs digestives peuvent entraîner une contraction protectrice de la paroi abdominale. | Abdomen plus sensible, ventre tendu, gêne fonctionnelle associée. |
| Chirurgie ou cicatrice abdominale | Les tissus peuvent perdre de leur mobilité locale ou créer des adhérences fasciales. | Tiraillement, douleur autour de la cicatrice, sensation de restriction. |
| Sédentarité | Le manque de mouvement réduit la mobilité du tronc, du diaphragme, du bassin et des fascias. | Raideur abdominale, perte de souplesse, douleur plus présente en position fixe. |
| Compensations lombaires ou pelviennes | Une tension du dos, du bassin ou du psoas peut influencer la paroi abdominale. | Douleur basse abdominale, gêne dans l’aine, lien avec le bas du dos. |
Diagnostic différentiel : ne pas confondre douleur musculaire et urgence médicale
La douleur abdominale myofasciale peut parfois ressembler à une douleur digestive, gynécologique, urinaire ou viscérale. C’est ce qui rend son identification délicate. Le patient ressent la douleur dans le ventre, mais cette localisation ne suffit pas à déterminer l’origine réelle du problème. Une douleur abdominale peut venir de la paroi musculaire, des fascias, du diaphragme, du psoas ou d’une cicatrice, mais elle peut aussi provenir d’un organe interne, d’une inflammation, d’une infection, d’une hernie ou d’un trouble plus sérieux.
Le diagnostic différentiel consiste justement à faire la distinction entre ces différentes possibilités. Il ne s’agit pas de poser trop vite l’étiquette de “douleur myofasciale”, mais de comprendre le profil de la douleur : comment elle apparaît, ce qui l’aggrave, ce qui la soulage, si elle est reproduite par la palpation, si elle varie avec le mouvement, si elle est associée à des signes digestifs, urinaires, gynécologiques ou généraux.
Dans ton texte initial, tu mentionnes déjà que le diagnostic du syndrome de douleur myofasciale abdominale peut être difficile, car les symptômes ressemblent parfois à d’autres conditions abdominales. C’est un point très important à renforcer dans l’article, car il augmente la crédibilité clinique et rassure le lecteur.
Douleur digestive ou douleur myofasciale ?
Une douleur digestive est souvent influencée par l’alimentation, le transit intestinal, les repas, les gaz, les nausées ou les habitudes digestives. Elle peut être associée à des ballonnements, des diarrhées, de la constipation, des crampes ou une sensation de digestion difficile. Elle peut aussi varier selon certains aliments ou périodes de la journée.
Une douleur myofasciale, elle, est souvent plus liée à la paroi abdominale. Elle peut augmenter lorsqu’on appuie sur une zone précise, lorsqu’on se redresse, lorsqu’on tourne le tronc, lorsqu’on tousse, lorsqu’on respire profondément ou lorsqu’on reste longtemps assis. Elle peut être ressentie comme une tension, une brûlure, un point douloureux ou une gêne profonde.
Cependant, la frontière n’est pas toujours nette. Une personne peut avoir à la fois un trouble digestif fonctionnel et une tension myofasciale abdominale. Par exemple, des ballonnements répétés peuvent entraîner une contraction protectrice de la paroi abdominale. À l’inverse, une paroi abdominale tendue peut amplifier la perception de gêne digestive. C’est pourquoi l’évaluation doit rester globale.
Douleur gynécologique, urinaire ou abdominale profonde
Chez la femme, certaines douleurs abdominales basses peuvent être liées à des causes gynécologiques : douleurs menstruelles importantes, endométriose, kyste ovarien, douleurs pelviennes chroniques, grossesse ou autres conditions nécessitant un avis médical. Une douleur cyclique, très basse, associée aux règles, aux rapports sexuels, à des saignements inhabituels ou à une grossesse doit être abordée avec prudence.
Les douleurs urinaires peuvent aussi imiter ou accompagner une douleur abdominale basse. Une douleur associée à des brûlures urinaires, une envie fréquente d’uriner, une douleur lombaire, de la fièvre ou une modification de l’urine doit faire penser à une cause urinaire possible.
Une douleur myofasciale peut certes se projeter vers le bas-ventre, l’aine ou le bassin, notamment lorsque le psoas, les obliques ou les fascias pelviens sont impliqués. Mais elle ne doit pas être retenue comme explication principale tant que les signes gynécologiques ou urinaires importants n’ont pas été considérés.
Hernie, inflammation ou problème viscéral
Certaines douleurs abdominales peuvent être liées à une hernie, surtout si une bosse apparaît ou augmente lors d’un effort, d’une toux ou d’une position debout prolongée. Une hernie peut provoquer une douleur locale, une sensation de pression ou une gêne à l’effort. Si la douleur devient intense, si la bosse ne se réduit pas, ou si des nausées et vomissements apparaissent, une consultation rapide est nécessaire.
Les causes inflammatoires ou viscérales doivent également être prises au sérieux. Une douleur abdominale accompagnée de fièvre, de vomissements, d’un abdomen dur, d’une perte d’appétit importante, de sang dans les selles ou d’une aggravation rapide ne correspond pas au profil habituel d’une simple douleur myofasciale.
Dans ces situations, l’ostéopathie ne doit pas être la première réponse. L’évaluation médicale est prioritaire afin d’écarter une condition nécessitant une prise en charge spécifique.
Ce que l’examen clinique permet de vérifier
L’examen clinique permet d’orienter la compréhension de la douleur. Le praticien observe d’abord le contexte : âge, antécédents, apparition de la douleur, durée, évolution, facteurs aggravants, symptômes associés et signes d’alerte. Ensuite, il peut évaluer la posture, la respiration, la mobilité du tronc, la sensibilité de la paroi abdominale, les cicatrices, les tensions lombaires, le bassin et le diaphragme.
Dans une douleur myofasciale abdominale, certains éléments peuvent orienter l’évaluation : douleur reproduite par une pression précise, douleur influencée par le mouvement, tension locale palpable, gêne liée à la respiration, absence de signes généraux inquiétants, lien avec la posture ou le stress.
Mais il faut rester prudent. Un point douloureux à la palpation n’exclut pas automatiquement une autre cause. Il indique seulement qu’une composante musculo-fasciale peut exister. Le rôle de l’évaluation est donc de déterminer si cette composante est principale, secondaire ou simplement associée à un autre problème.
Comment l’ostéopathe évalue une douleur abdominale myofasciale
L’évaluation ostéopathique d’une douleur abdominale myofasciale ne consiste pas seulement à chercher un point douloureux dans le ventre. Elle vise surtout à comprendre pourquoi cette région est devenue sensible, tendue ou réactive. L’abdomen est une zone de passage entre la respiration, la posture, le bassin, la colonne lombaire, les côtes, les organes internes et le système nerveux. Une douleur abdominale peut donc être influencée par plusieurs facteurs à la fois.
Avant toute intervention manuelle, l’ostéopathe doit d’abord s’assurer que le tableau clinique est compatible avec une prise en charge fonctionnelle. Cela signifie qu’il doit tenir compte des signes d’alerte, de l’évolution de la douleur, des antécédents médicaux, des symptômes digestifs, urinaires ou gynécologiques, ainsi que du contexte général du patient. Si la douleur est inhabituelle, intense, accompagnée de fièvre, de vomissements, de sang dans les selles, de malaise, de perte de poids ou d’un traumatisme récent, une évaluation médicale est prioritaire.
Lorsque la situation permet une approche ostéopathique, l’évaluation devient plus fine. L’objectif est d’observer les liens entre la paroi abdominale, les fascias, le diaphragme, les lombaires, le bassin, les cicatrices éventuelles, la respiration et les habitudes posturales. Dans ton texte initial, tu mentionnes déjà l’importance de l’anamnèse, de la palpation, de l’identification des points déclencheurs, de l’évaluation de la mobilité articulaire et des chaînes musculaires. Cette base est très pertinente et peut être rendue plus claire pour le lecteur.
L’anamnèse : comprendre l’histoire de la douleur
L’anamnèse est la première étape. Elle permet de comprendre comment la douleur est apparue, depuis combien de temps elle est présente, ce qui l’aggrave, ce qui la soulage et comment elle influence la vie quotidienne. Une douleur apparue après une chirurgie, une chute, une période de stress, une grossesse, un effort physique ou une posture prolongée ne raconte pas la même histoire qu’une douleur brutale accompagnée de signes généraux.
L’ostéopathe peut poser plusieurs questions : la douleur est-elle localisée ou diffuse ? Est-elle influencée par les repas, le transit, la respiration, la position assise, la marche ou les mouvements du tronc ? Est-elle reproduite au toucher ? Existe-t-il des antécédents de troubles digestifs, de chirurgie abdominale, de cicatrice, de douleurs lombaires, de tensions pelviennes ou de stress chronique ?
Cette étape est essentielle, car elle permet de distinguer une douleur possiblement myofasciale d’une douleur qui nécessite une investigation médicale. Elle permet aussi de repérer les facteurs d’entretien : posture, respiration courte, contraction abdominale réflexe, peur du mouvement, hypervigilance ou surcharge émotionnelle.
La palpation des points sensibles
La palpation est ensuite utilisée pour explorer la paroi abdominale avec douceur et précision. L’objectif n’est pas d’appuyer fortement, mais de repérer les zones de tension, de sensibilité, de densité tissulaire ou de douleur reproduite. Une douleur myofasciale est souvent suspectée lorsque la pression sur une zone précise reproduit la douleur habituelle du patient.
L’ostéopathe peut évaluer les grands droits, les obliques, le transverse, la région sous-costale, la zone autour du nombril, les insertions proches du bassin, le diaphragme et parfois le psoas par une approche prudente et adaptée. Il peut aussi observer si la douleur change avec la respiration, la contraction abdominale, la position du bassin ou le mouvement du tronc.
Il est important de rappeler qu’un point sensible n’est pas automatiquement la cause unique de la douleur. Il peut être un point principal, une compensation ou une conséquence d’un autre problème. La palpation doit donc toujours être interprétée avec le reste de l’évaluation.
L’évaluation de la respiration et du diaphragme
La respiration occupe une place centrale dans l’évaluation. Le diaphragme influence directement la mobilité abdominale, les côtes, la colonne lombaire et la gestion des pressions internes. Une respiration courte, haute ou bloquée peut entretenir une tension abdominale persistante.
L’ostéopathe observe comment la personne respire : le ventre bouge-t-il librement ? Les côtes s’ouvrent-elles de façon symétrique ? La respiration est-elle surtout thoracique ? Le patient retient-il son souffle lorsqu’il parle, bouge ou ressent une douleur ? Le diaphragme semble-t-il limité dans son mouvement ?
Une restriction diaphragmatique peut contribuer à une douleur sous les côtes, une gêne épigastrique, une sensation de ventre serré ou une tension lombaire. L’évaluation de cette région permet donc de comprendre si la douleur abdominale est liée à une mauvaise redistribution des pressions ou à une stratégie de protection respiratoire.
L’analyse de la posture, du bassin et de la colonne lombaire
La paroi abdominale ne fonctionne pas seule. Elle travaille avec la colonne lombaire, le bassin, les hanches, les côtes et le diaphragme. Une posture assise prolongée, un bassin figé, une lordose modifiée, une tension lombaire ou une restriction de hanche peut influencer la tension abdominale.
L’ostéopathe peut observer la posture debout, la position du bassin, la mobilité lombaire, la rotation du tronc, la marche et les compensations globales. Une douleur abdominale basse peut parfois être liée à une tension du psoas ou à une restriction de hanche. Une douleur latérale peut être influencée par les obliques, les côtes ou les lombaires. Une douleur haute peut être associée au diaphragme ou à la mobilité costale.
Cette analyse permet de replacer la douleur dans un système plus large. Le ventre n’est pas seulement une région locale : il est un carrefour entre le haut et le bas du corps.
La recherche des chaînes de compensation
Enfin, l’ostéopathe cherche à comprendre les chaînes de compensation. Une douleur abdominale peut être entretenue par une ancienne cicatrice, une tension lombaire, une restriction thoracique, une respiration limitée, une asymétrie pelvienne, une stratégie de protection après douleur digestive ou un stress chronique.
Par exemple, une personne qui a eu mal au ventre pendant plusieurs semaines peut adopter inconsciemment une posture fermée : épaules en avant, thorax comprimé, respiration courte, abdomen contracté. Même si la cause initiale diminue, cette stratégie de protection peut rester active et maintenir la sensibilité myofasciale.
L’évaluation vise alors à identifier ce qui maintient la douleur dans le temps. Est-ce un point déclencheur local ? Une respiration bloquée ? Une cicatrice adhérente ? Une tension du psoas ? Une posture assise prolongée ? Une peur du mouvement ? Souvent, la réponse n’est pas unique. C’est l’ensemble du tableau qui oriente le traitement.
Comment l’ostéopathe évalue une douleur abdominale myofasciale
| Étape de l’évaluation | Ce que l’ostéopathe observe | Pourquoi c’est important |
|---|---|---|
| Anamnèse | Apparition de la douleur, durée, facteurs aggravants, antécédents, stress, posture, digestion, chirurgie ou traumatisme. | Permet de comprendre l’histoire de la douleur et d’identifier les signes qui nécessitent un avis médical. |
| Recherche des signes d’alerte | Fièvre, vomissements, douleur brutale, sang dans les selles, perte de poids, grossesse, traumatisme récent. | Avant toute approche manuelle, il faut s’assurer que la douleur ne suggère pas une urgence ou une cause organique importante. |
| Palpation abdominale douce | Zones sensibles, points déclencheurs, tension locale, densité fasciale, douleur reproduite par la pression. | Aide à déterminer si la paroi abdominale, les muscles ou les fascias participent à la douleur. |
| Évaluation du diaphragme | Mobilité respiratoire, ouverture des côtes, respiration haute ou abdominale, sensation de blocage sous-costal. | Le diaphragme influence directement la pression abdominale, la respiration et la tension de la paroi abdominale. |
| Observation de la posture | Position du bassin, dos arrondi, cage thoracique fermée, tension lombaire, posture assise habituelle. | Une posture comprimée peut entretenir la tension abdominale et limiter la mobilité du tronc. |
| Mobilité lombaire et pelvienne | Rotation du tronc, mobilité lombaire, bassin, hanches, psoas, relation abdomen-bas du dos. | Les douleurs abdominales myofasciales peuvent être liées aux compensations lombaires ou pelviennes. |
| Analyse des cicatrices | Cicatrices abdominales, adhérences possibles, tiraillements, hypersensibilité locale. | Une ancienne chirurgie peut modifier la mobilité des tissus et créer des tensions fasciales. |
| Chaînes de compensation | Liens entre abdomen, diaphragme, côtes, lombaires, bassin, hanches et respiration. | Permet de comprendre pourquoi la douleur persiste au lieu de seulement traiter la zone douloureuse. |
| Réaction au mouvement | Douleur lors du redressement, de la rotation, de la toux, de la respiration profonde ou du changement de position. | Une douleur influencée par le mouvement oriente davantage vers une composante musculo-fasciale. |
Traitement ostéopathique : relâcher, respirer, rééquilibrer
Le traitement ostéopathique de la douleur abdominale myofasciale ne consiste pas simplement à appuyer sur une zone douloureuse du ventre. Il repose plutôt sur une compréhension globale de la paroi abdominale, du diaphragme, du bassin, de la colonne lombaire, des côtes, de la respiration et du système nerveux. Une douleur abdominale myofasciale peut être locale, mais son maintien dépend souvent d’un ensemble de tensions, de compensations et de réactions de protection.
Dans le texte initial, l’approche ostéopathique est déjà décrite comme une méthode visant à soulager la tension musculaire, améliorer la mobilité, restaurer l’équilibre physique, travailler les tissus mous, la posture, le stress et les exercices adaptés. Cette base est pertinente, mais elle mérite d’être développée pour mieux montrer la spécificité de l’ostéopathie dans ce type de douleur.
Avant toute prise en charge, l’ostéopathe doit s’assurer que la douleur abdominale ne présente pas de signe d’alerte. Une douleur brutale, intense, associée à de la fièvre, des vomissements, du sang dans les selles, une perte de poids inexpliquée, une grossesse, un traumatisme ou un malaise général doit d’abord être évaluée médicalement. Lorsque les causes urgentes ou organiques ont été écartées, l’approche ostéopathique peut alors explorer la composante musculo-fasciale de la douleur.
Traiter la douleur sans réduire le patient à un point douloureux
Une douleur abdominale myofasciale peut parfois être reproduite par la palpation d’un point précis. Cela peut donner l’impression que le traitement doit se concentrer uniquement sur ce point. Pourtant, en ostéopathie, le point douloureux est rarement considéré comme une structure isolée. Il est plutôt vu comme une zone où le corps exprime une surcharge, une protection ou une perte de mobilité.
L’ostéopathe cherche donc à comprendre pourquoi cette région est devenue sensible. Est-ce une tension liée au diaphragme ? Une posture assise prolongée ? Une cicatrice abdominale ? Une surcharge du psoas ? Une respiration courte ? Une compensation lombaire ? Une peur du mouvement ? Cette réflexion permet de ne pas traiter seulement la conséquence, mais aussi les facteurs qui entretiennent la douleur.
L’objectif est de redonner à l’abdomen une capacité d’adaptation : mieux respirer, mieux bouger, mieux relâcher et mieux tolérer les variations de pression internes.
Libération myofasciale de la paroi abdominale
La libération myofasciale est souvent utilisée lorsque la paroi abdominale semble tendue, rigide, sensible ou peu mobile. L’ostéopathe utilise un toucher doux, progressif et respectueux pour évaluer la qualité des tissus. Il peut travailler les grands droits, les obliques, le transverse, les zones sous-costales, la région péri-ombilicale ou les insertions près du bassin.
Le but n’est pas de forcer la douleur ni de “casser” une tension. Au contraire, le travail myofascial cherche à accompagner les tissus vers plus de souplesse. Une pression trop forte pourrait augmenter la protection, surtout chez une personne déjà inquiète ou hypersensible. Le toucher doit donc rester sécurisant, précis et adapté à la réaction du patient.
Cette approche peut aider lorsque le patient ressent un ventre serré, une douleur au toucher, une gêne lors des mouvements du tronc ou une sensation de tension constante. Elle peut aussi aider à améliorer la perception corporelle : le patient découvre que son abdomen peut être touché, mobilisé et relâché sans danger.
Travail du diaphragme et de la respiration
Le diaphragme occupe une place centrale dans le traitement. Il influence la respiration, la mobilité des côtes, la pression abdominale, la colonne lombaire et même la détente du système nerveux. Lorsqu’il manque de mobilité, l’abdomen peut devenir plus rigide, plus comprimé et plus sensible.
L’ostéopathe peut travailler la région sous-costale, les côtes basses, le sternum, la colonne thoracique et les tissus associés au diaphragme. Il peut aussi guider le patient vers une respiration plus ample, sans forcer. L’objectif n’est pas de “gonfler le ventre” de manière artificielle, mais de retrouver une respiration plus naturelle, où les côtes, le diaphragme et l’abdomen participent ensemble.
Chez certaines personnes, cette étape est fondamentale. Une respiration courte maintient souvent l’abdomen en état de contraction. En redonnant de la mobilité au diaphragme, on peut diminuer la sensation de pression interne, améliorer la détente de la paroi abdominale et réduire la vigilance corporelle.
Mobilité lombaire, costale et pelvienne
L’abdomen est un carrefour mécanique. Il relie la cage thoracique au bassin, la respiration à la posture, et les muscles profonds du tronc à la colonne lombaire. Une restriction lombaire, une raideur costale, une tension du psoas ou une mobilité réduite du bassin peut entretenir une douleur abdominale.
C’est pourquoi l’ostéopathe peut traiter des zones éloignées du point douloureux. Une douleur dans le bas du ventre peut être influencée par le bassin ou le psoas. Une gêne sous les côtes peut être liée au diaphragme ou à la mobilité thoracique. Une douleur latérale peut impliquer les obliques, les côtes basses ou la région lombaire.
Cette approche globale évite de surtraiter directement l’abdomen. Parfois, il est plus efficace de redonner de la mobilité aux régions qui imposent une contrainte à la paroi abdominale plutôt que d’insister sur la zone sensible.
Approche douce des cicatrices et adhérences
Les cicatrices abdominales peuvent jouer un rôle important dans certaines douleurs myofasciales. Une césarienne, une chirurgie digestive, une laparoscopie, une appendicectomie ou une autre intervention peut modifier localement la mobilité des tissus. Même ancienne, une cicatrice peut parfois créer une sensation de tiraillement, de tension ou d’hypersensibilité.
Le travail ostéopathique des cicatrices doit être doux, progressif et respectueux. Il ne s’agit pas de manipuler brutalement la zone, mais d’évaluer comment les tissus bougent autour de la cicatrice. L’ostéopathe peut travailler les plans superficiels, les glissements cutanés, les fascias environnants et la relation avec la respiration.
Ce travail peut être particulièrement utile lorsque la douleur augmente lors d’un étirement, d’une rotation, d’une respiration profonde ou d’un mouvement qui met la cicatrice en tension.
Apaiser le système nerveux et la vigilance corporelle
Une douleur abdominale persistante peut rendre le patient hypervigilant. Il surveille son ventre, craint une cause grave, modifie ses mouvements, respire plus court et contracte davantage sa paroi abdominale. Cette vigilance peut amplifier la douleur, même lorsque la cause initiale est moins active.
L’approche ostéopathique douce peut aider à diminuer cette réaction de protection. Le toucher calme, la respiration guidée, la mobilisation lente et l’explication claire du mécanisme douloureux peuvent redonner au patient un sentiment de sécurité. Cette dimension est importante : un corps qui se sent menacé se contracte ; un corps qui se sent en sécurité peut commencer à relâcher.
Le traitement devient alors autant un travail mécanique qu’un travail de régulation.
Conseils posturaux et exercices à domicile
Le traitement ostéopathique gagne en efficacité lorsqu’il est accompagné de conseils simples. Le patient peut être encouragé à éviter les longues positions assises sans pause, à respirer plus librement, à marcher régulièrement, à mobiliser doucement le bassin et à éviter de contracter volontairement son ventre toute la journée.
Des exercices peuvent être proposés : respiration diaphragmatique douce, bascules du bassin, étirement léger du psoas, mobilité thoracique ou auto-relâchement très léger de la paroi abdominale. Ces exercices doivent rester confortables. Une douleur abdominale ne doit pas être provoquée ou forcée.
L’objectif est de réintroduire du mouvement, pas de créer une performance.
Après la séance : sensations possibles et évolution
Après une séance, certaines personnes ressentent un ventre plus léger, une respiration plus ample ou une diminution de la tension. D’autres peuvent ressentir une fatigue temporaire, une légère sensibilité ou une prise de conscience plus nette de certaines zones. Ces réactions sont généralement transitoires.
L’évolution dépend de la cause, de l’ancienneté de la douleur, du niveau de stress, de la posture, de la respiration et des habitudes quotidiennes. Une douleur récente peut parfois évoluer rapidement. Une douleur ancienne, associée à des cicatrices, du stress chronique ou des compensations lombaires, peut demander un suivi plus progressif.
| Axe du traitement | Ce que l’ostéopathe peut travailler | Objectif recherché |
|---|---|---|
| Libération myofasciale abdominale | Paroi abdominale, grands droits, obliques, transverse, zones sensibles au toucher. | Diminuer la tension locale, améliorer le glissement des tissus et réduire l’hypersensibilité. |
| Travail du diaphragme | Rebords costaux, respiration, côtes basses, mobilité thoraco-abdominale. | Améliorer la respiration, réduire la pression interne et détendre le haut de l’abdomen. |
| Mobilité lombaire et pelvienne | Colonne lombaire, bassin, hanches, psoas, sacrum. | Réduire les compensations qui entretiennent la douleur abdominale. |
| Mobilité costale | Côtes basses, cage thoracique, sternum, jonction thoraco-lombaire. | Faciliter l’ouverture respiratoire et diminuer les tensions sous-costales. |
| Approche des cicatrices | Cicatrices abdominales, adhérences superficielles, tissus autour d’une ancienne chirurgie. | Restaurer la souplesse locale et réduire les tiraillements. |
| Régulation du système nerveux | Toucher doux, rythme lent, respiration guidée, explication rassurante. | Diminuer la vigilance corporelle, l’inquiétude et la contraction protectrice. |
| Traitement à distance du ventre | Diaphragme, dos, bassin, côtes, hanches, posture. | Éviter de surstimuler une zone sensible et traiter les régions qui influencent l’abdomen. |
| Conseils posturaux | Position assise, pauses, ergonomie, respiration au quotidien. | Limiter les compressions abdominales répétées. |
| Exercices à domicile | Respiration diaphragmatique, bascules du bassin, mobilité douce, étirement léger du psoas. | Maintenir les effets de la séance et redonner confiance dans le mouvement. |
| Suivi progressif | Évolution des symptômes, réactions après séance, facteurs déclenchants. | Adapter le traitement selon la sensibilité, l’ancienneté de la douleur et la réponse du patient. |
Quand la douleur abdominale devient une inquiétude quotidienne
Une douleur abdominale persistante ne touche pas seulement le corps. Elle touche aussi la tranquillité intérieure. Le ventre est une région chargée de significations : digestion, respiration, émotions, sécurité, intimité, fatigue, stress. Lorsqu’une douleur s’installe dans cette zone, il est fréquent que le patient ne ressente pas seulement une gêne physique, mais aussi une inquiétude profonde. La question revient souvent : Et si c’était quelque chose de grave ?
Cette inquiétude est compréhensible. Contrairement à une douleur au coude, à l’épaule ou au genou, une douleur abdominale évoque spontanément les organes internes. Le patient peut penser à l’estomac, aux intestins, au foie, à la vessie, aux ovaires, au côlon ou à une inflammation. Même lorsque les examens médicaux sont rassurants, la sensation peut rester déroutante. Le corps continue à envoyer un signal, et ce signal devient difficile à ignorer.
Dans la douleur abdominale myofasciale, cette dimension émotionnelle est importante. La douleur peut être réelle, mais elle peut aussi être amplifiée par la vigilance corporelle. Plus la personne surveille son ventre, plus elle devient attentive aux sensations. Plus elle devient attentive, plus certaines sensations normales ou légères peuvent paraître menaçantes. Le système nerveux entre alors dans un état d’alerte qui peut entretenir la tension musculaire et augmenter la sensibilité des tissus.
La peur d’un problème grave
La première émotion associée à une douleur abdominale persistante est souvent la peur. Le patient peut se demander si la douleur cache une maladie digestive, une urgence abdominale ou un problème plus profond. Cette peur peut être d’autant plus forte si la douleur est mal localisée, changeante, associée à des ballonnements ou présente depuis plusieurs semaines.
Même après un avis médical rassurant, certaines personnes continuent à douter. Elles palpent leur ventre plusieurs fois par jour, surveillent leur digestion, analysent chaque repas, cherchent des explications en ligne ou évitent certains mouvements par crainte d’aggraver la douleur. Cette vigilance est humaine, mais elle peut devenir épuisante.
Dans ce contexte, il est essentiel de ne pas dire au patient que “tout est dans sa tête”. La douleur est bien réelle. Ce qui se modifie, c’est la manière dont le système nerveux interprète et amplifie certains signaux corporels. Une tension myofasciale abdominale peut devenir plus douloureuse lorsque le corps reste en mode protection.
L’impact sur le sommeil, l’alimentation et les activités
Une douleur abdominale persistante peut modifier la vie quotidienne. Certaines personnes dorment moins bien parce qu’elles ne trouvent pas de position confortable. D’autres évitent certains aliments, même sans lien clair avec la douleur, par peur de déclencher une crise. Certaines limitent les activités physiques, les sorties, les repas sociaux ou les déplacements prolongés.
La position assise peut devenir inconfortable. Les vêtements serrés peuvent être moins tolérés. La respiration profonde peut réveiller une gêne. Le patient peut se sentir moins libre dans ses mouvements, comme si son ventre était devenu une zone fragile à protéger.
Avec le temps, cette adaptation constante peut créer une fatigue mentale. La douleur n’est pas nécessairement très intense, mais elle prend de la place. Elle occupe l’attention, limite la spontanéité et donne l’impression que le corps n’est plus fiable.
Le lien entre stress, vigilance corporelle et tension musculaire
Le stress ne crée pas toutes les douleurs abdominales, mais il peut les entretenir. Lorsqu’une personne est inquiète, le corps se contracte naturellement. La respiration devient plus courte, le diaphragme bouge moins librement, les épaules se referment et l’abdomen peut se tendre. Cette réaction de protection est normale à court terme, mais problématique si elle devient permanente.
La vigilance corporelle fonctionne un peu comme un projecteur. Lorsqu’elle se fixe sur une région, cette région devient plus présente dans la conscience. Le patient ressent davantage les tensions, les pressions, les mouvements digestifs, les tiraillements et les variations normales du ventre. Plus ces sensations sont surveillées, plus elles peuvent être interprétées comme anormales.
Un cercle peut alors s’installer : douleur, inquiétude, contraction, hypersensibilité, puis douleur à nouveau. C’est précisément ce cercle qu’il faut aider à interrompre. Non pas en niant la douleur, mais en redonnant au corps des expériences de sécurité : respiration plus libre, toucher doux, mouvements progressifs, explications claires et diminution de la peur.
Retrouver confiance dans son ventre et ses mouvements
Une partie importante de la prise en charge consiste à aider le patient à retrouver confiance dans son abdomen. Le ventre ne doit pas être perçu uniquement comme une zone douloureuse ou menaçante. Il est aussi une région de respiration, de mobilité, d’adaptation et de soutien postural.
L’ostéopathie peut contribuer à cette reconnection en travaillant avec douceur la paroi abdominale, le diaphragme, les côtes, le bassin et la colonne lombaire. Mais l’approche manuelle doit être accompagnée d’une éducation claire : comprendre que la douleur peut venir des muscles et des fascias aide souvent à réduire l’inquiétude. Le patient comprend alors que son ventre n’est pas forcément “en danger”, mais peut être en état de protection excessive.
Retrouver confiance passe aussi par de petits mouvements simples : respirer plus librement, marcher, mobiliser doucement le bassin, éviter de contracter volontairement l’abdomen toute la journée, et réintroduire progressivement les activités normales. Le but n’est pas de forcer, mais de rappeler au corps qu’il peut bouger sans se défendre constamment.