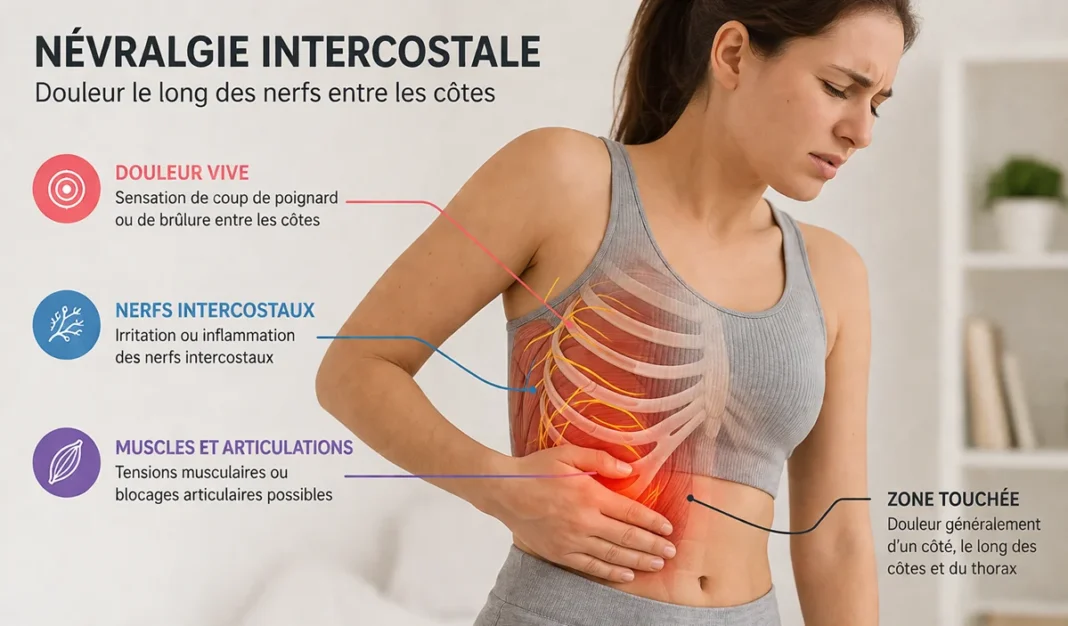
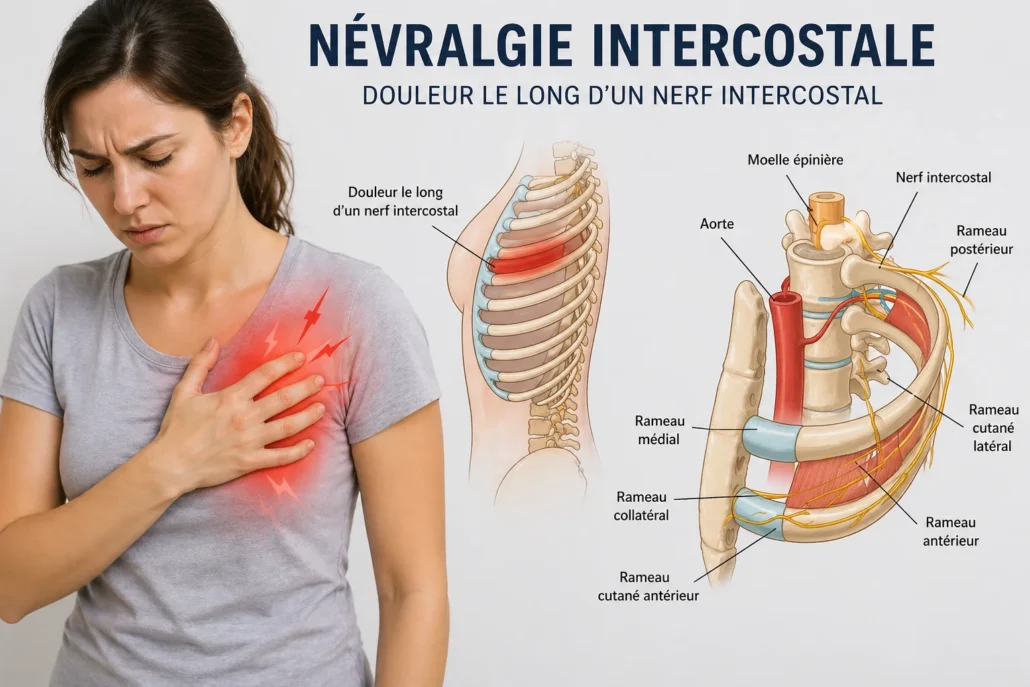
- La névralgie intercostale est une douleur liée à l’irritation d’un nerf situé entre deux côtes.
- La douleur suit souvent le trajet d’une côte et peut être décrite comme une brûlure, un pincement ou une décharge électrique.
- Elle augmente fréquemment lors de la respiration profonde, de la toux, des éternuements ou des mouvements du tronc.
- Les causes possibles incluent tensions musculaires, troubles posturaux, blocages costaux, traumatisme, cicatrices ou irritation vertébrale thoracique.
- Le stress et la respiration superficielle peuvent accentuer les tensions thoraciques et entretenir la douleur.
- La névralgie intercostale peut parfois imiter une douleur cardiaque ou pulmonaire, d’où l’importance du diagnostic différentiel.
- Des signes comme essoufflement, malaise, douleur irradiant au bras ou à la mâchoire nécessitent une évaluation médicale rapide.
- L’ostéopathie peut aider à améliorer la mobilité des côtes, de la colonne thoracique et du diaphragme.
- Les exercices de respiration, les étirements thoraciques et la correction posturale peuvent soutenir la récupération.
- Une prise en charge globale permet souvent de retrouver un thorax plus mobile et un souffle plus confortable.
Version texte court
Névralgie intercostale : version courte
Une douleur vive entre les côtes, parfois ressentie comme un coup de poignard, une brûlure ou un serrement thoracique, peut parfois provenir d’un nerf intercostal irrité. Les nerfs intercostaux circulent entre les côtes et participent à la sensibilité de la cage thoracique. Lorsqu’ils sont comprimés, inflammés ou hypersensibles, on parle de névralgie intercostale. Cette douleur peut être impressionnante, mais elle n’est pas toujours liée au cœur ou aux poumons.
Symptômes fréquents
- Douleur entre les côtes
- Sensation de brûlure ou décharge électrique
- Douleur en bande autour du thorax
- Douleur aggravée en respirant profondément
- Gêne en toussant ou en éternuant
- Douleur à certains mouvements du tronc
- Sensibilité au toucher
- Spasmes musculaires locaux
- Respiration plus courte à cause de la douleur
Causes possibles
Plusieurs facteurs peuvent irriter un nerf intercostal :
- Tension musculaire ou points trigger
- Faux mouvement
- Blocage costal ou thoracique
- Mauvaise posture prolongée
- Toux importante
- Traumatisme ou fracture de côte
- Zona
- Chirurgie thoracique antérieure
- Arthrose vertébrale
- Stress et crispation musculaire
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire des symptômes
- Localisation précise de la douleur
- Examen clinique
- Palpation des côtes et muscles intercostaux
- Mobilité thoracique
- Reproduction de la douleur par certains mouvements
- Exclusion d’une cause cardiaque, pulmonaire ou digestive
- Parfois imagerie ou examens complémentaires si nécessaire
Comment soulager ?
Le traitement dépend de la cause. Il peut inclure :
- Repos relatif
- Chaleur locale
- Respiration contrôlée
- Étirements doux
- Mobilité progressive
- Physiothérapie
- Thérapie manuelle
- Gestion du stress
- Médicaments prescrits si nécessaire
- Traitement de la cause sous-jacente
Place de l’ostéopathie
L’ostéopathie peut aider à réduire certaines contraintes mécaniques en travaillant sur :
- Mobilité des côtes
- Colonne thoracique
- Diaphragme et respiration
- Tensions intercostales
- Posture globale
- Chaîne scapulaire
- Qualité du mouvement
- Confort respiratoire
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Douleur thoracique brutale
- Essoufflement
- Malaise
- Douleur avec effort important
- Fièvre
- Toux persistante avec aggravation
- Traumatisme récent
- Douleur nocturne sévère
- Aggravation rapide des symptômes
En résumé
La névralgie intercostale est une cause fréquente mais souvent méconnue de douleur thoracique. Lorsqu’elle est bien identifiée, une prise en charge adaptée permet souvent de réduire la douleur et de retrouver une respiration plus confortable ainsi qu’une meilleure mobilité.
Quand une douleur entre les côtes inquiète
Une douleur vive entre les côtes ?
Un élancement dans la poitrine en respirant, en bougeant ou en toussant ?
Parfois soudaine, parfois persistante, la névralgie intercostale peut être aussi impressionnante que déroutante.
Chaque respiration devient plus présente. Tourner le tronc, rire, éternuer ou se lever peut raviver la douleur. Chez certaines personnes, la sensation ressemble à un coup de couteau. Chez d’autres, à une brûlure, une tension ou un serrement autour du thorax.
Même si cette douleur est souvent d’origine musculosquelettique, elle mérite d’être bien comprise. Plusieurs causes peuvent irriter les nerfs intercostaux : tension musculaire, blocage costal, posture prolongée, stress, traumatisme ou irritation mécanique de la colonne thoracique.
La bonne nouvelle, c’est que des solutions existent. Lorsqu’un problème sérieux a été exclu, une prise en charge adaptée permet souvent de réduire la douleur, retrouver une respiration plus libre et reprendre les activités normales.
Dans cet article, découvrez les causes fréquentes de la névralgie intercostale, les symptômes à reconnaître, les traitements utiles et la place de l’ostéopathie dans une approche globale.
Les informations présentées sur ce blog sont fournies à titre éducatif uniquement et ne remplacent pas un avis médical professionnel. N’essayez pas de reproduire les manœuvres, exercices ou traitements décrits sans consulter un professionnel de santé qualifié. Une application inappropriée pourrait entraîner des blessures ou des complications. Consultez toujours un professionnel de santé pour toute question concernant votre état de santé.
Est-ce que mes symptômes ressemblent à ça
Douleur entre les côtes : que peuvent révéler vos symptômes ?
| Symptôme | Cause possible |
|---|---|
| Douleur en respirant profondément | Irritation intercostale ou tension costale |
| Douleur en tournant le tronc | Blocage thoracique ou dysfonction articulaire |
| Sensation de brûlure ou décharge | Irritation nerveuse |
| Douleur après toux ou effort | Surcharge musculaire intercostale |
| Douleur avec stress ou respiration haute | Tension musculaire thoracique |
| Douleur après choc ou faux mouvement | Contusion, irritation costale ou inflammation locale |
Qu’est-ce que la névralgie intercostale ?
La névralgie intercostale correspond à une douleur liée à l’irritation ou à la compression d’un nerf intercostal.
Ces nerfs prennent naissance au niveau de la colonne vertébrale thoracique et circulent entre chaque côte. Ils forment un réseau nerveux qui assure plusieurs fonctions importantes :
- la sensibilité de la paroi thoracique
- la motricité des muscles intercostaux
- une partie de la sensibilité de l’abdomen supérieur
Lorsqu’un nerf intercostal est irrité, la douleur apparaît généralement le long d’un espace intercostal précis. Elle peut suivre le contour d’une côte et donner l’impression d’une bande douloureuse autour du thorax.
Certaines personnes décrivent cette sensation comme une ceinture qui entoure la poitrine. La douleur peut être continue ou intermittente et son intensité varie selon les mouvements du corps et la respiration.
Symptômes caractéristiques
La névralgie intercostale se manifeste généralement par une douleur thoracique unilatérale qui suit le trajet d’une côte, souvent décrite comme une sensation de brûlure, de décharge électrique ou de pincement le long de la cage thoracique. Cette douleur peut s’intensifier lors des mouvements du tronc, de la respiration profonde, de la toux ou des éternuements, car ces actions mobilisent les espaces intercostaux. La zone douloureuse peut également présenter une hypersensibilité cutanée, rendant le simple contact des vêtements inconfortable. Dans certains cas, la douleur irradie vers l’avant de la poitrine, vers le dos ou parfois vers la partie supérieure de l’abdomen, suivant le trajet du nerf intercostal impliqué.
Drapeaux rouges : quand consulter rapidement
Toute douleur thoracique doit toujours être évaluée avec prudence. Même si certaines douleurs proviennent des muscles, des articulations ou des nerfs de la cage thoracique, la région du thorax abrite également des organes vitaux comme le cœur et les poumons. Pour cette raison, il est essentiel de ne jamais ignorer certains signes qui pourraient indiquer une affection médicale plus sérieuse. Lorsqu’une douleur apparaît dans la poitrine, l’objectif premier est toujours d’écarter les causes potentiellement graves avant d’envisager une origine musculo-squelettique ou nerveuse comme la névralgie intercostale.
Une consultation médicale rapide est particulièrement recommandée lorsque la douleur thoracique s’accompagne de symptômes inhabituels ou inquiétants. Par exemple, une difficulté à respirer, une sensation d’essoufflement soudain ou une respiration douloureuse peuvent être le signe d’un problème pulmonaire ou cardiovasculaire. De même, une oppression thoracique intense, souvent décrite comme un poids ou une pression au centre de la poitrine, doit être évaluée sans délai, car elle peut être associée à un trouble cardiaque.
La présence d’une douleur qui irradie vers le bras gauche, l’épaule, la mâchoire ou le dos constitue également un signal d’alerte important. Ce type de douleur peut parfois être associé à un infarctus du myocarde, particulièrement si elle s’accompagne d’une sensation de malaise général, de sueurs froides ou de nausées. Les étourdissements, les vertiges ou un malaise soudain doivent aussi inciter à consulter rapidement, car ils peuvent indiquer une perturbation du système cardiovasculaire.
Certains symptômes respiratoires doivent également attirer l’attention. Une fièvre accompagnée de toux persistante, une douleur qui s’aggrave lors de la respiration ou une sensation de point douloureux dans la poitrine peuvent être associés à des affections pulmonaires comme une pneumonie ou une inflammation de la plèvre, appelée pleurésie. Dans certains cas plus rares mais sérieux, une douleur thoracique accompagnée d’un essoufflement brutal peut être liée à une embolie pulmonaire, une obstruction d’une artère pulmonaire par un caillot sanguin.
Face à ces signes, il est essentiel qu’un professionnel de santé procède à une évaluation médicale afin d’exclure ces pathologies potentiellement graves. Cette étape permet d’assurer la sécurité du patient et d’éviter de passer à côté d’une condition nécessitant un traitement urgent.
Lorsque ces causes cardiaques, pulmonaires ou infectieuses ont été éliminées par un examen médical approprié, la douleur thoracique peut alors être attribuée à des troubles musculo-squelettiques, comme une irritation des nerfs intercostaux, une tension musculaire ou une dysfonction mécanique de la cage thoracique. Dans ce contexte, une approche thérapeutique ciblant la mobilité et les tensions des structures thoraciques peut ensuite être envisagée.
Pourquoi ces nerfs sont sensibles aux déséquilibres
Les nerfs intercostaux assurent la sensibilité de la paroi thoracique et participent à l’innervation des muscles situés entre les côtes. Ils circulent dans un espace relativement étroit appelé espace intercostal, entouré de côtes, de muscles et de fascias. Cette position anatomique les rend particulièrement sensibles aux modifications mécaniques de la cage thoracique.
La cage thoracique est une structure en mouvement permanent. À chaque respiration, les côtes se soulèvent et s’abaissent légèrement afin de permettre l’expansion des poumons. Ces micro-mouvements se répètent des milliers de fois par jour et nécessitent une bonne mobilité des vertèbres thoraciques, des articulations costales et des muscles intercostaux. Lorsque cette mobilité devient limitée ou asymétrique, les tensions mécaniques peuvent augmenter dans les espaces intercostaux et rendre les nerfs plus sensibles aux pressions ou aux étirements.
La posture joue également un rôle important. Les positions prolongées en flexion thoracique — fréquentes lors du travail sur ordinateur ou de l’utilisation d’un téléphone — peuvent réduire la mobilité des côtes et augmenter la tension dans les tissus environnants.
Les habitudes respiratoires influencent aussi l’équilibre mécanique du thorax. Une respiration superficielle, souvent liée au stress ou à une posture prolongée, mobilise moins la cage thoracique. Avec le temps, certains segments thoraciques deviennent plus rigides et les muscles intercostaux peuvent se contracter davantage.
Dans ce contexte, la douleur résulte le plus souvent d’un déséquilibre fonctionnel entre posture, respiration et mobilité thoracique, plutôt que d’une lésion nerveuse grave.
Les nerfs intercostaux circulent dans un espace étroit situé entre les côtes et sont étroitement liés à la mobilité du thorax. Une posture prolongée, une respiration superficielle ou une diminution de la mobilité thoracique peuvent augmenter les tensions dans les espaces intercostaux et rendre ces nerfs plus sensibles à l’irritation.
Mécanismes physiopathologiques : pourquoi la douleur persiste
La névralgie intercostale résulte souvent d’une irritation ou d’une compression des nerfs intercostaux situés entre les côtes. Lorsque ces nerfs sont soumis à des contraintes mécaniques répétées ou à une tension excessive des tissus environnants, ils peuvent devenir hypersensibles et transmettre des signaux douloureux persistants.
Plusieurs mécanismes physiopathologiques peuvent expliquer cette douleur prolongée. L’un des plus fréquents est la compression nerveuse. Celle-ci peut être liée à une hernie discale thoracique, à une arthrose vertébrale ou à une inflammation locale provoquée par un traumatisme. Lorsque le nerf est comprimé, les fibres nerveuses deviennent plus sensibles et peuvent produire une douleur neuropathique qui suit le trajet des côtes.
Les déséquilibres posturaux constituent un autre facteur important. Les postures prolongées en flexion thoracique, fréquentes lors du travail sur ordinateur ou de l’utilisation d’appareils mobiles, augmentent les contraintes sur la colonne thoracique. Avec le temps, cette position peut limiter la mobilité des vertèbres et provoquer des tensions dans les muscles intercostaux.
La mobilité réduite de la colonne thoracique joue également un rôle dans la persistance de la douleur. Une colonne thoracique rigide réduit la capacité de la cage thoracique à se mobiliser lors de la respiration. Cette limitation peut augmenter les tensions dans les espaces intercostaux et accentuer l’irritation des nerfs.
Les spasmes musculaires et les points de déclenchement myofasciaux peuvent aussi amplifier la douleur. Les muscles intercostaux et paravertébraux peuvent développer des zones hyperirritables qui reproduisent ou entretiennent la douleur le long des côtes.
Enfin, les contraintes mécaniques répétitives ou les traumatismes thoraciques peuvent maintenir l’irritation nerveuse. Ces facteurs peuvent entraîner une inflammation locale et modifier la biomécanique de la cage thoracique.
Dans de nombreux cas, ces différents mécanismes interagissent entre eux et créent un cercle où la douleur, la tension musculaire et la restriction de mobilité se renforcent mutuellement.
Impact biomécanique : comment le corps influence la douleur
La névralgie intercostale est souvent influencée par des facteurs biomécaniques qui modifient l’équilibre de la cage thoracique. Les nerfs intercostaux circulent entre les côtes et sont sensibles aux variations de mobilité des vertèbres thoraciques, des articulations costales et des muscles intercostaux.
La compression nerveuse constitue l’un des mécanismes les plus fréquents. Elle peut résulter d’une arthrose vertébrale, d’une hernie discale thoracique ou de tensions musculaires importantes dans les espaces intercostaux. Lorsque le nerf est irrité ou comprimé, une douleur neuropathique peut apparaître et se propager le long de la côte.
Les déséquilibres posturaux jouent également un rôle important. Les postures prolongées en flexion thoracique, fréquentes lors du travail sur ordinateur ou de l’utilisation d’appareils mobiles, peuvent réduire la mobilité des vertèbres et des côtes. Cette configuration augmente les tensions dans les muscles intercostaux et peut favoriser l’irritation nerveuse.
Une mobilité réduite de la colonne thoracique peut aussi perturber la mécanique respiratoire. Lorsque le thorax devient plus rigide, la respiration mobilise moins les côtes, ce qui peut accentuer les contraintes sur les espaces intercostaux.
Les spasmes musculaires, les activités répétitives et les traumatismes thoraciques peuvent également contribuer à maintenir l’irritation nerveuse. Dans de nombreux cas, ces facteurs agissent ensemble et entretiennent un cercle où la douleur, la tension musculaire et la restriction de mobilité se renforcent mutuellement.
Mécanisme biomécanique : comment une côte peut irriter un nerf intercostal
Les nerfs intercostaux cheminent entre deux côtes, dans un couloir étroit où passent aussi de petits vaisseaux. Quand la mobilité d’une côte se dérègle (après un faux mouvement, un choc, une posture prolongée ou un spasme intercostal), l’espace intercostal peut se refermer ou se tendre. Le nerf n’est pas forcément “abîmé”, mais il devient irritable, comme un câble qu’on comprime ou qu’on étire trop souvent.
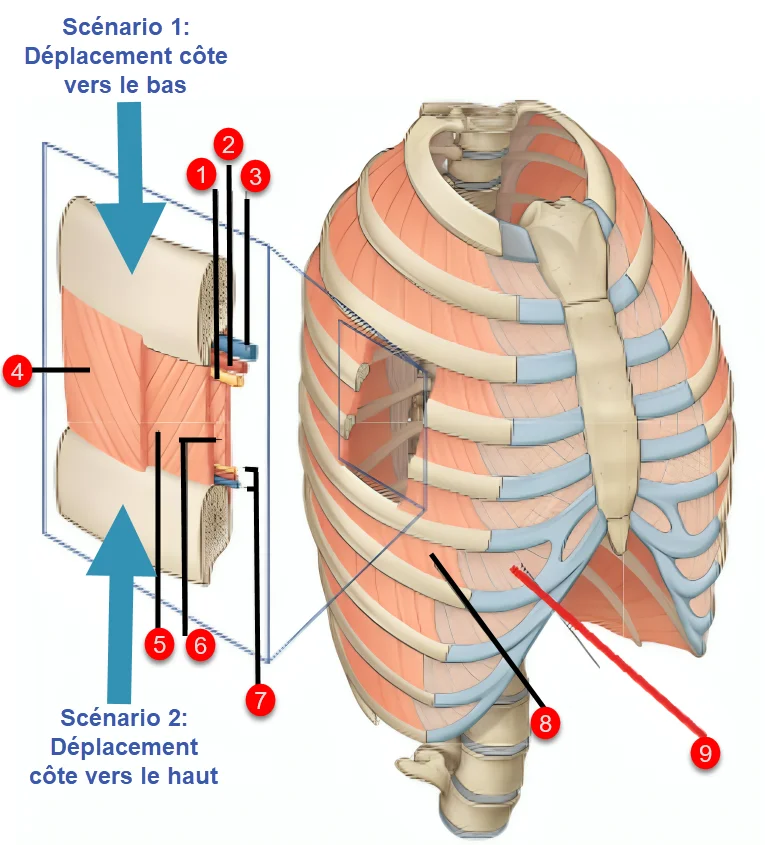
La névralgie intercostale est déclenchée par la compression, l’irritation ou le déplacement du nerf intercostal (1). Cette irritation peut être causée par divers déséquilibres biomécaniques, notamment un déplacement des côtes vers le bas ou vers le haut, entraînant une compression nerveuse ou un étirement du nerf.
Identification des Structures :
- Nerf Intercostal – Situé entre les muscles intercostaux, il transmet les signaux sensoriels et moteurs. La compression ou l’irritation de ce nerf est à l’origine de la névralgie intercostale.
- Artère Intercostale – Assure l’irrigation sanguine des muscles intercostaux et des structures adjacentes.
- Veine Intercostale – Draine le sang des muscles intercostaux et des tissus thoraciques.
- Muscles Intercostaux Externes – Situés à la surface externe des côtes, ils interviennent dans l’inspiration en soulevant la cage thoracique.
- Muscles Intercostaux Internes – Situés sous les muscles externes, ils participent à l’expiration forcée en abaissant les côtes.
- Muscles Intercostaux Intimes – Situés plus profondément, ils stabilisent les côtes et assurent le soutien biomécanique de la cage thoracique.
- Plèvre Pariétale – Membrane protectrice recouvrant l’intérieur de la cage thoracique et assurant la protection des poumons.
- Cage Thoracique – Structure osseuse comprenant les côtes, les vertèbres et le sternum, assurant la protection des organes vitaux et la mobilité thoracique.
- Douleur Référée dans la Névralgie Intercostale – Propagation de la douleur le long du trajet du nerf intercostal, irradiant vers la paroi thoracique, l’abdomen ou le dos.
Scénario 1 : côte “abaissée” (compression)
Si une côte descend légèrement, elle peut réduire l’espace intercostal inférieur et comprimer le nerf. On observe ce mécanisme après un traumatisme, une posture longtemps voûtée, ou un spasme des muscles intercostaux. La douleur devient alors vive, “en trait”, souvent majorée à l’inspiration profonde ou à la toux.
Scénario 2 : côte “élevée” (traction/pincement)
Si une côte remonte ou se fixe en position haute, elle peut tirer sur le nerf ou le pincer au niveau de l’espace intercostal supérieur. Ce scénario est fréquent dans certaines hyperextensions thoraciques, des tensions musculaires asymétriques ou un désalignement costo-vertébral. La douleur a souvent un caractère neuropathique (brûlure, décharge), aggravé par les rotations.
Conséquences typiques
Quand le conflit persiste, trois effets entretiennent la douleur :
- hypersensibilité locale (le nerf “réagit” plus vite)
- douleur référée (thorax, dos, parfois haut de l’abdomen)
- restriction respiratoire (on respire moins → le thorax se rigidifie → la douleur s’installe)
Origines possibles de la névralgie intercostale
La névralgie intercostale peut avoir plusieurs origines. Bien qu’elle se manifeste par une douleur localisée entre les côtes, ses causes sont souvent variées et impliquent différents systèmes du corps. Dans de nombreux cas, cette douleur résulte d’un déséquilibre mécanique de la cage thoracique, d’une tension musculaire ou d’une irritation des nerfs intercostaux liée à la posture, à la respiration ou à un traumatisme. Des facteurs comme les points de déclenchement myofasciaux, les cicatrices, les habitudes posturales ou encore certaines tensions émotionnelles peuvent également influencer l’apparition ou la persistance de la douleur. Comprendre ces différentes origines permet d’orienter l’évaluation et d’adapter la prise en charge thérapeutique.
Origines mécaniques : vertèbres et côtes
L’une des causes les plus fréquentes de névralgie intercostale est d’origine mécanique. Les nerfs intercostaux prennent naissance au niveau des racines nerveuses thoraciques, situées entre les vertèbres, puis suivent le trajet des côtes dans les espaces intercostaux. Cette proximité anatomique signifie que toute modification de la mobilité ou de l’alignement des structures vertébrales et costales peut influencer l’environnement du nerf et favoriser son irritation.
Les vertèbres thoraciques sont reliées aux côtes par deux types d’articulations : les articulations costo-vertébrales et les articulations costo-transversaires. Ces articulations jouent un rôle essentiel dans la mécanique respiratoire. À chaque inspiration et expiration, les côtes effectuent de légers mouvements d’élévation et d’abaissement, permettant à la cage thoracique de s’adapter aux variations de volume des poumons. Bien que ces mouvements soient discrets, ils se produisent des milliers de fois par jour et nécessitent une bonne souplesse articulaire.
Lorsque la mobilité de ces articulations est perturbée, la mécanique des côtes peut être modifiée. Une restriction articulaire peut apparaître à la suite d’un faux mouvement, d’une tension musculaire persistante ou d’un traumatisme mineur. Dans ce contexte, certaines côtes peuvent devenir moins mobiles ou se déplacer légèrement de manière asymétrique. Cette modification du mouvement costal peut entraîner une augmentation des tensions dans les tissus environnants.
Plusieurs réactions peuvent alors se produire dans l’espace intercostal. Les muscles situés entre les côtes peuvent se contracter de manière réflexe pour protéger la zone douloureuse, ce qui entraîne un spasme musculaire localisé. Parallèlement, les tissus mous et les fascias peuvent devenir plus tendus, réduisant la souplesse de l’espace intercostal. Ces modifications créent un environnement mécanique plus contraignant pour le nerf intercostal qui circule dans cet espace.
Certaines situations quotidiennes favorisent particulièrement ce type de dysfonction mécanique. Le soulèvement d’une charge lourde, surtout lorsqu’il est effectué en rotation du tronc, peut exercer une contrainte importante sur les articulations thoraciques. Une rotation brusque du haut du corps, comme lors d’un mouvement sportif ou d’un geste rapide, peut également perturber l’équilibre des côtes et des vertèbres.
Le travail prolongé en position assise, notamment devant un ordinateur, représente une autre source fréquente de tension thoracique. Cette posture s’accompagne souvent d’un enroulement des épaules vers l’avant et d’une augmentation de la courbure du haut du dos. À long terme, cette configuration peut limiter la mobilité des côtes et favoriser l’apparition de douleurs intercostales.
Dans ces situations, la douleur apparaît souvent de manière soudaine ou progressive et peut être accentuée par les mouvements du tronc, la respiration profonde ou certaines postures. Elle reflète généralement une perturbation mécanique locale plutôt qu’une atteinte grave du nerf lui-même.
Points de déclenchement myofasciaux : quand le muscle imite une douleur nerveuse
Les douleurs intercostales ne viennent pas toujours d’un nerf “coincé”. Une cause fréquente — et souvent sous-estimée — est le syndrome myofascial, lié à des points de déclenchement (trigger points) dans les muscles de la paroi thoracique. Ces points correspondent à des zones de fibres musculaires en hypercontraction et hypersensibles, capables de générer une douleur locale et une douleur projetée qui peut suivre une côte, donnant l’impression d’une névralgie.
Dans le thorax, les muscles le plus souvent en cause sont :
- les intercostaux (entre les côtes),
- le grand pectoral et les muscles de la ceinture scapulaire (selon la posture),
- parfois les scalènes (si la respiration est haute et que le haut du thorax “porte” le stress respiratoire).
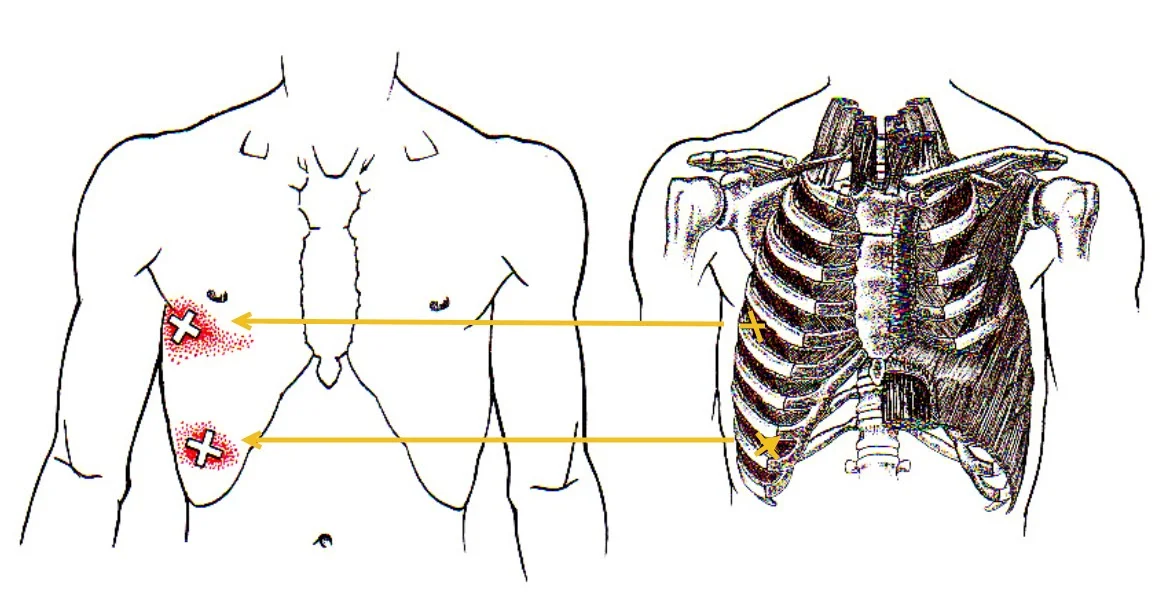
Cette image illustre la connexion entre les points de déclenchement myofasciaux situés dans les muscles intercostaux et les zones de douleur référée ressenties sur la paroi thoracique antérieure. Les flèches indiquent comment les points sensibles, souvent situés dans les muscles intercostaux ou obliques, peuvent provoquer une douleur irradiée qui suit le trajet des nerfs intercostaux. Cette corrélation explique pourquoi certains patients ressentent des douleurs thoraciques persistantes malgré l’absence de pathologie organique évidente, mettant en évidence l’importance de traiter ces points de déclenchement pour soulager les symptômes.
Comment reconnaître une origine myofasciale (indices cliniques)
On pense davantage à un mécanisme myofascial lorsque la douleur ressemble à une névralgie, mais qu’elle se comporte comme un muscle en surmenage plutôt qu’un nerf réellement comprimé.
- La douleur fluctue nettement avec la fatigue posturale, le stress, ou après une activité répétitive (travail au clavier, conduite prolongée, sport, toux persistante).
- La douleur est reproductible : une pression sur un point précis dans un espace intercostal ou un muscle voisin (intercostal, grand pectoral, dentelé antérieur, paravertébraux) réveille la douleur.
- La palpation reproduit le “trajet” : le point déclenche une douleur en bande, parfois irradiée vers l’avant du thorax, le dos ou le haut de l’abdomen, très similaire à la plainte du patient.
👉 Indice bonus (très parlant en clinique) : la douleur est souvent plus “modulable” que dans une vraie douleur neuropathique — elle change avec la chaleur, le repos, le massage, la respiration, ou la position des épaules.
Rôle du diaphragme et de la respiration
Le diaphragme est le principal muscle respiratoire. Il agit comme un dôme qui sépare la cavité thoracique de la cavité abdominale.
Lorsqu’il se contracte, il descend et permet l’entrée de l’air dans les poumons. Lorsqu’il se relâche, il remonte et favorise l’expiration.
Cependant, plusieurs facteurs peuvent perturber son fonctionnement :
- stress chronique
- respiration superficielle
- tensions abdominales
- troubles digestifs.
Lorsque le diaphragme devient tendu ou moins mobile, il peut influencer la mécanique des côtes inférieures. Cette restriction peut augmenter les tensions dans les espaces intercostaux et contribuer à l’irritation des nerfs.
Une respiration limitée peut également réduire la mobilité naturelle de la cage thoracique. Avec le temps, certains segments costaux deviennent moins mobiles et plus sensibles aux contraintes mécaniques.
Les points de déclenchement (trigger points) ne sont pas des lésions nerveuses à proprement parler. Il s’agit plutôt de zones musculaires hypercontractées capables d’irriter les nerfs voisins et d’entretenir une douleur thoracique persistante.
Cicatrices et traumatismes thoraciques
Les traumatismes du thorax représentent une cause possible d’irritation des nerfs intercostaux. La cage thoracique est une structure à la fois protectrice et mobile, composée de côtes, de muscles, de ligaments et de tissus fascials qui doivent travailler de manière coordonnée pour permettre une respiration efficace. Lorsqu’un traumatisme survient, cet équilibre peut être perturbé et certaines structures peuvent conserver des tensions résiduelles.
Plusieurs types d’événements peuvent être impliqués, notamment une chute, un accident sportif, une fracture costale ou encore un choc direct sur la cage thoracique. Même lorsque la blessure initiale semble guérie, les tissus environnants peuvent garder la trace du traumatisme. Les muscles, les ligaments et les fascias peuvent développer des zones de rigidité ou des adhérences qui limitent la mobilité normale des côtes et des espaces intercostaux.
Ces modifications tissulaires peuvent altérer le glissement naturel des structures thoraciques pendant la respiration et les mouvements du tronc. Lorsque la mobilité d’une côte ou d’un segment thoracique devient plus restreinte, les tissus situés entre les côtes peuvent être soumis à une tension accrue. Dans certains cas, cette tension peut influencer le trajet d’un nerf intercostal et provoquer une douleur localisée le long de la cage thoracique.
Les cicatrices chirurgicales peuvent également jouer un rôle dans ce processus. Une intervention au niveau du thorax ou de l’abdomen, comme une chirurgie pulmonaire, mammaire ou abdominale, peut entraîner la formation de tissus cicatriciels. Ces tissus sont parfois moins souples que les tissus environnants et peuvent modifier la tension des fascias qui relient différentes structures du thorax.
Lorsqu’une cicatrice limite la mobilité des tissus ou crée une traction sur les structures voisines, les espaces intercostaux peuvent devenir plus sensibles. Cette situation peut favoriser l’irritation d’un nerf intercostal, surtout lors des mouvements respiratoires ou des rotations du tronc.
Dans certains cas, la douleur n’apparaît pas immédiatement après l’intervention ou le traumatisme. Elle peut se manifester plusieurs mois plus tard, lorsque les tissus cicatriciels deviennent plus rigides ou lorsque les contraintes mécaniques sur la cage thoracique évoluent avec le temps.
Facteurs posturaux et habitudes modernes
Les habitudes de vie modernes jouent un rôle important dans les troubles musculo-squelettiques du thorax.
Les positions prolongées devant un écran, la conduite prolongée ou l’utilisation fréquente des téléphones intelligents favorisent une posture en flexion thoracique.
Cette posture entraîne :
- un enroulement des épaules vers l’avant
- une augmentation de la cyphose thoracique
- une diminution de la mobilité costale.
Avec le temps, cette configuration peut augmenter les tensions dans les muscles intercostaux et réduire l’amplitude respiratoire.
Ces contraintes répétées créent un environnement favorable au développement de douleurs intercostales.
Dimension émotionnelle et tensions thoraciques
Le thorax est une région du corps fortement liée à la respiration et aux émotions. Les réactions émotionnelles influencent directement le rythme et l’amplitude de la respiration.
Le stress, l’anxiété ou une période émotionnellement difficile peuvent entraîner :
- une respiration plus rapide et plus superficielle
- une tension accrue des muscles thoraciques
- une contraction prolongée du diaphragme.
Ces changements peuvent progressivement rigidifier la cage thoracique et augmenter la sensibilité des structures nerveuses.
Dans certains cas, la douleur thoracique devient une expression corporelle de tensions accumulées. Cela ne signifie pas que la douleur est imaginaire, mais plutôt qu’elle résulte d’une interaction complexe entre les systèmes nerveux, musculaire et respiratoire.
L’évaluation ostéopathique : comprendre l’origine de la tension
Avant d’entreprendre un traitement, l’ostéopathe réalise une évaluation approfondie afin de comprendre les mécanismes à l’origine de la douleur intercostale.
Cette évaluation commence par un interrogatoire détaillé. Le praticien s’intéresse notamment :
- à la localisation précise de la douleur
- à son mode d’apparition
- aux mouvements qui l’aggravent ou la soulagent
- aux antécédents médicaux ou traumatiques.
Une attention particulière est également portée aux habitudes de vie, aux postures quotidiennes et aux épisodes de stress récents.
L’examen clinique inclut ensuite plusieurs observations :
- la posture globale
- la mobilité de la colonne thoracique
- la mobilité des côtes pendant la respiration
- la présence éventuelle de tensions musculaires ou fasciales.
La palpation permet souvent de repérer un espace intercostal sensible ou une restriction de mobilité au niveau d’une vertèbre thoracique. Cette analyse aide à identifier les structures impliquées et à orienter le traitement.
Techniques ostéopathiques utilisées
Ostéopathie et Névralgie Intercostale : Techniques et Approches Thérapeutiques
Libérer les nœuds, relancer la respiration
Face à une névralgie intercostale, l’ostéopathie offre une approche fine, individualisée, respectueuse du rythme du corps. Loin d’une simple manipulation ciblée, le traitement ostéopathique vise à dissoudre les tensions à l’origine de l’irritation nerveuse, à restaurer la mobilité thoracique et vertébrale, et à réintégrer la respiration comme fonction vivante centrale. Il s’agit d’un travail en profondeur, qui mobilise non seulement l’outil manuel, mais aussi l’écoute, l’intuition, et la compréhension des interrelations anatomiques et émotionnelles.
1. Libérer les vertèbres thoraciques et les côtes fixées
La première intention thérapeutique est souvent de restaurer la mobilité du segment vertébral ou costo-vertébral en cause. Selon la nature de la dysfonction, le thérapeute pourra utiliser :
- Des techniques articulaires douces (mobilisations rythmées, décoaptations) pour relancer les micromouvements vertébraux ou costaux sans brusquer le système.
- Des techniques myotensives (MET) pour corriger les asymétries posturales et libérer un spasme par contraction douce du muscle.
- Des manipulations structurelles ciblées (si le patient les tolère), pour lever un blocage précis responsable de la compression du nerf intercostal.
Ces techniques sont appliquées avec précision, souvent sur les vertèbres de T3 à T9, zones fréquemment impliquées dans les névralgies intercostales d’origine mécanique.
2. Détendre les muscles intercostaux et les fascias thoraciques
Un aspect clé du traitement consiste à relâcher les tissus mous qui enserrent le nerf. Les muscles intercostaux peuvent être en spasme réflexe, soit en réaction à une douleur locale, soit par compensation posturale. L’ostéopathe utilise :
- Des techniques de relâchement myofascial, lentes et profondes, pour désengorger la zone et redonner de la souplesse au tissu intercostal.
- Des pressions inhibitrices ou des points de Jones (strain-counterstrain) pour relâcher les zones hyperalgiques.
- Des techniques fasciales globales, notamment en traction antéro-postérieure du thorax, pour restaurer la cohérence respiratoire et l’équilibre des tensions.
Ce travail est souvent accompagné d’un soutien à la respiration du patient, qui apprend à respirer dans la zone douloureuse pour la réintégrer dans sa proprioception.
3. Libérer le diaphragme et les tensions viscérales associées
Le diaphragme, muscle central de la respiration, est fréquemment impliqué. Un diaphragme spasmé ou figé tire sur les insertions costales inférieures, modifie la mécanique thoracique, et aggrave l’irritation des nerfs intercostaux bas (T8 à T12).
L’ostéopathe mobilise le diaphragme par des techniques de détente subcostale, en rééquilibrant aussi ses relations avec :
- Le foie (à droite), souvent congestionné ou en torsion.
- L’estomac et la région hiatale (à gauche), sources de tensions ascendantes.
- Le psoas et les piliers du diaphragme, si une chaîne tensionnelle postérieure est impliquée.
Ces techniques viscérales, souvent ignorées dans d’autres approches, sont fondamentales en ostéopathie pour lever la cause profonde de la douleur.
4. Réintégrer le thorax dans sa globalité
Le thorax est un carrefour : mécanique, respiratoire, émotionnel. Une névralgie intercostale chronique révèle souvent un verrouillage du thorax dans sa globalité. L’ostéopathe accompagne alors le patient vers un relâchement plus large, à travers :
- Des techniques craniosacrées, qui harmonisent les tensions profondes et apaisent le système neurovégétatif.
- Un travail sur les chaînes fasciales antérieures et postérieures, notamment si le patient est en posture de repli, de défense ou d’effondrement.
- L’écoute tissulaire, qui permet d’aller au rythme du corps, sans forcer, en suivant ce que les tissus « veulent raconter ».
5. Travail sur les cicatrices, les ancrages émotionnels et les mémoires tissulaires
Lorsque la douleur fait suite à une chirurgie ou un traumatisme ancien, la cicatrice devient parfois le foyer de la tension persistante. Par un travail spécifique de désadhérence et d’intégration, l’ostéopathe peut aider le nerf intercostal à retrouver son glissement normal et soulager durablement la douleur.
Dans certains cas, le thérapeute perçoit que la douleur intercostale porte une charge émotionnelle : un choc non digéré, une oppression vécue, une colère refoulée. Là, le toucher devient soutien, espace de réparation, et peut favoriser une libération émotionnelle douce, parfois silencieuse, parfois verbalisée par le patient.
Névralgie intercostale chronique : dénouer la mémoire tissulaire
Quand le corps garde la trace du traumatisme
La douleur intercostale chronique dépasse souvent le simple conflit nerveux. Lorsqu’elle persiste au-delà de la phase aiguë, elle s’enracine dans les tissus, s’associe à des adaptations corporelles profondes, et se mêle à la mémoire somatique du patient. Loin d’être un simple symptôme, elle devient alors le langage silencieux d’un corps qui n’a pas pu relâcher, qui reste figé dans une forme de protection.
L’ostéopathie, par sa sensibilité au ressenti tissulaire et son approche globale, propose un chemin de réintégration de cette douleur. Il ne s’agit plus seulement de « corriger une lésion », mais de libérer une mémoire, d’écouter une histoire inscrite dans la chair.
1. Douleur persistante : le piège de la compensation
Après une phase aiguë, le corps peut continuer à protéger la zone douloureuse par des tensions musculaires réflexes, des postures évitantes, ou une limitation respiratoire volontaire. Ces mécanismes de défense, utiles au départ, deviennent nocifs s’ils s’installent : ils maintiennent une hypomobilité du thorax, empêchent le glissement des nerfs, et alimentent un cercle vicieux de douleur, de raideur et d’appréhension.
Le patient vit alors dans l’attente du prochain « pic douloureux », surveille ses mouvements, réduit ses efforts physiques. Cette hypervigilance corporelle favorise la pérennisation de la névralgie, même en l’absence de lésion active.
2. Les cicatrices, témoins d’un conflit ancien
Une cicatrice chirurgicale (comme une césarienne, une mastectomie, une chirurgie thoracique ou digestive) est bien plus qu’un simple trait sur la peau. Elle peut constituer un véritable point d’ancrage tissulaire, perturbant la glisse fasciale, rigidifiant les chaînes de mobilité, et capturant une mémoire traumatique non digérée.
Le nerf intercostal, lorsqu’il traverse ou longe une zone cicatricielle, peut y être fixé, étiré, ou simplement irrité lors des mouvements. L’ostéopathe, par un travail fin de désensibilisation et de libération tissulaire, peut ainsi redonner de la liberté au nerf et au tissu émotionnel qu’il contient.
3. Douleur intercostale et mémoire émotionnelle
Le thorax, siège du cœur et de la respiration, est aussi celui des émotions « contenues », « refoulées », « tues ». De nombreux patients décrivent leur douleur intercostale chronique comme une oppression, un étau, ou une coupure du souffle. Ces mots traduisent souvent une réalité émotionnelle profonde : un choc, une peur, une colère ou une peine non exprimée.
Le corps devient alors le réceptacle silencieux de ce que la parole n’a pu dire. La névralgie intercostale devient un symptôme de l’inexprimé, une tentative de régulation par le corps d’un excès émotionnel logé dans les tissus.
L’ostéopathie ne remplace pas la parole psychothérapeutique, mais elle peut en être le complément corporel. Par le toucher respectueux, par l’écoute silencieuse des zones figées, elle autorise parfois une libération douce, non verbale, mais transformatrice.
4. L’approche biodynamique : accompagner la réintégration
Dans les cas les plus anciens, les plus subtils, c’est l’approche biodynamique de l’ostéopathie qui trouve toute sa pertinence. Elle ne cherche pas à forcer, mais à écouter les rythmes profonds du corps, à suivre les mouvements involontaires de réorganisation intérieure. L’ostéopathe accompagne alors le patient vers une réintégration de la zone blessée, sans rien imposer.
Les tissus parlent, se relâchent, s’ouvrent parfois à une mémoire oubliée. La douleur, qui semblait piégée dans une boucle infinie, peut progressivement se dissoudre dans le mouvement retrouvé, la respiration redéployée, l’image corporelle réinvestie.
5. Quand le patient retrouve son thorax… et son souffle
Au fil des séances, un phénomène marquant se produit : le patient reprend possession de son thorax. Il se redresse, respire plus amplement, bouge sans crainte. Le nerf intercostal, désormais libéré, cesse d’envoyer des signaux d’alerte. Mais plus encore, c’est le vécu du corps tout entier qui change : le thorax n’est plus un lieu de douleur, mais un espace respirable, réhabité, à nouveau mobile.
Exercices et auto-gestion à domicile
Certaines stratégies simples peuvent aider à améliorer la mobilité thoracique et à réduire les tensions intercostales.
Respiration latérale
En position assise ou debout, placez les mains sur les côtés de la cage thoracique.
Inspirez lentement en essayant d’ouvrir les côtes vers l’extérieur. Expirez ensuite doucement en relâchant les épaules.
Cet exercice favorise la mobilité des muscles intercostaux.
Étirement thoracique
Debout ou assis, levez un bras au-dessus de la tête et inclinez doucement le tronc du côté opposé.
Maintenez la position pendant quelques respirations puis revenez lentement à la position initiale.
Cet étirement aide à relâcher les muscles situés entre les côtes.
Mobilité douce du thorax
En position assise, croisez les bras sur la poitrine et effectuez des rotations lentes du tronc vers la droite et vers la gauche.
Ces mouvements favorisent la mobilité de la colonne thoracique et des côtes.
Prévention des récidives
La prévention repose principalement sur l’amélioration de la mobilité thoracique et de la posture.
Quelques habitudes peuvent réduire le risque de récidive :
- varier les positions pendant la journée
- éviter les postures prolongées en flexion
- prendre des pauses régulières lors du travail devant un écran
- pratiquer des exercices de mobilité et de respiration.
Une activité physique régulière peut également contribuer à maintenir la souplesse de la cage thoracique et la force musculaire.
Conclusion : retrouver un thorax mobile et un souffle libre
La névralgie intercostale, en apparence localisée, est en réalité un signal complexe émis par un corps en déséquilibre. Elle fait partie de ces douleurs qui déroutent autant le patient que les soignants : trop nettes pour être ignorées, mais trop floues pour être facilement rattachées à une cause organique évidente. Pourtant, à qui sait l’écouter, elle révèle bien plus qu’une irritation nerveuse. Elle est le reflet d’un nœud tissulaire, fonctionnel, parfois émotionnel, que l’ostéopathie, dans sa vision holistique, peut progressivement dénouer.
Dans le cadre ostéopathique, on ne cherche pas à “faire disparaître la douleur” comme on éteindrait une alarme gênante. On cherche à comprendre pourquoi le corps a sonné cette alerte, où se cache le déséquilibre, quelle mémoire ou quelle tension ancienne se rejoue à travers cette plainte neurologique périphérique. L’ostéopathe n’intervient donc pas contre la douleur, mais avec elle — en la prenant comme point de départ d’une enquête tissulaire, parfois organique, parfois symbolique.
Chaque névralgie intercostale est différente. Chez l’un, elle sera la conséquence mécanique d’un blocage vertébral franc. Chez l’autre, elle sera enracinée dans une cicatrice oubliée, un stress chronique non exprimé, une posture contractée depuis des années. La douleur thoracique devient alors le masque d’une histoire plus ancienne, parfois silencieuse, parfois enfouie. Dans tous les cas, elle interroge le souffle, la mobilité du cœur, l’espace émotionnel que nous nous donnons — ou que nous nous refusons.
L’approche ostéopathique permet de relier ces dimensions. Par le toucher, elle restaure la mobilité mécanique des côtes, des vertèbres et du diaphragme. Par l’écoute, elle invite le patient à réintégrer son thorax, souvent vécu comme figé, fermé, protecteur. Et par la présence silencieuse, elle ouvre un espace thérapeutique dans lequel le corps peut relâcher ce qu’il retient : une tension, une mémoire, une peur.
Lorsque la douleur s’installe dans le thorax, c’est souvent le souffle lui-même qui se rétracte. Le patient a peur de respirer, de bouger, d’ouvrir la zone blessée. Il se replie sur lui-même, dans une forme de protection rigide. L’ostéopathe accompagne alors un processus de réouverture, en douceur, à travers la respiration, la reconquête sensorielle du thorax, la remise en mouvement des espaces intercostaux. Il aide à reconnecter le patient à cette zone centrale du corps — celle du cœur, du rythme, du lien intérieur.
Mais il n’y a pas de solution universelle. Certains patients auront besoin d’un simple geste de correction articulaire. D’autres auront besoin de temps, de patience, d’un accompagnement plus global, incluant peut-être un travail psychocorporel complémentaire. L’essentiel est de reconnaître que la douleur intercostale n’est pas un “problème à résoudre”, mais une expérience corporelle à traverser, un message à décrypter.
Ainsi, l’ostéopathie ne promet pas la guérison immédiate, mais l’amorce d’un chemin. Un chemin vers plus de fluidité, de présence à soi, de confiance dans ses sensations. Et parfois, lorsque le nœud se relâche, le souffle revient. Ce souffle qui circule à nouveau dans le thorax, comme une parole silencieuse du corps qui dit enfin : « je peux respirer ».
Quand Consulter Rapidement

Questions souvent posées sur la névralgie intercostale
La névralgie intercostale est-elle grave ?
Le plus souvent, non. Elle est souvent liée à une irritation mécanique, musculaire ou nerveuse. Toutefois, une douleur thoracique doit toujours être replacée dans son contexte.
Combien de temps peut durer une névralgie intercostale ?
Quelques jours à plusieurs semaines selon la cause, la charge mécanique et la prise en charge.
Pourquoi j’ai mal en respirant ?
Le mouvement des côtes lors de la respiration peut irriter une zone sensible entre les côtes, un muscle ou une articulation costale.
Le stress peut-il provoquer ce type de douleur ?
Oui. Le stress augmente parfois la tension thoracique, modifie la respiration et entretient certaines douleurs.
Peut-on faire du sport ?
Souvent oui, avec adaptation temporaire selon la douleur et la cause.
L’ostéopathie peut-elle aider ?
Oui, surtout lorsque la douleur est liée à la mobilité thoracique, à la posture, à la respiration ou à une surcharge mécanique.
Quelle différence avec une douleur cardiaque ?
Une douleur cardiaque peut s’accompagner d’oppression, essoufflement, malaise ou irradiation. En cas de doute, consultez rapidement.
Dormir peut-il aggraver la douleur ?
Oui, selon la position, la compression locale ou la raideur au réveil.
Faut-il mettre glace ou chaleur ?
Cela dépend. La chaleur aide parfois les tensions musculaires, le froid peut soulager certaines irritations récentes.
Quand consulter rapidement ?
Si la douleur s’accompagne de difficulté à respirer, malaise, fièvre, oppression thoracique ou aggravation rapide.
Liste des annexes
Annexe A — Anatomie des nerfs intercostaux
Les nerfs intercostaux sont des nerfs périphériques qui cheminent entre les côtes et jouent un rôle essentiel dans la sensibilité et le contrôle musculaire de la cage thoracique. Ils proviennent des racines nerveuses thoraciques de la moelle épinière, plus précisément des nerfs spinaux situés entre les vertèbres thoraciques. Chaque espace intercostal possède son propre nerf, formant ainsi un réseau organisé qui innerve la paroi thoracique.
Après leur sortie de la colonne vertébrale, les nerfs intercostaux se dirigent vers l’avant en suivant le bord inférieur de chaque côte. Ils circulent dans un sillon appelé sillon costal, accompagnés d’une artère et d’une veine intercostales. Ensemble, ces structures forment ce que l’on appelle le paquet vasculo-nerveux intercostal.
Origine nerveuse
Les nerfs intercostaux correspondent aux branches antérieures des nerfs thoraciques T1 à T11. Le nerf issu du segment T12 est souvent appelé nerf subcostal, car il passe sous la dernière côte.
Chaque nerf spinal thoracique se divise en plusieurs branches :
- une branche dorsale, qui innerve les muscles et la peau du dos ;
- une branche ventrale, qui devient le nerf intercostal et se dirige vers la paroi thoracique.
Trajet des nerfs intercostaux
Après avoir quitté la colonne vertébrale, les nerfs intercostaux suivent un trajet relativement horizontal entre les côtes. Ils passent entre les muscles intercostaux internes et intercostaux intimes, où ils sont protégés par la structure osseuse des côtes.
Leur trajet se poursuit vers l’avant du thorax, où ils donnent plusieurs branches :
- des branches musculaires, qui innervent les muscles intercostaux et contribuent aux mouvements respiratoires ;
- des branches cutanées latérales, qui émergent sur le côté du thorax pour innerver la peau ;
- des branches cutanées antérieures, qui atteignent la région proche du sternum.
Fonctions principales
Les nerfs intercostaux remplissent deux fonctions principales :
Fonction motrice
Ils participent à l’activation des muscles intercostaux, qui jouent un rôle important dans la respiration en aidant les côtes à s’élever et à s’abaisser.
Fonction sensitive
Ils transmettent les sensations provenant de la peau et des tissus de la paroi thoracique. Cette fonction explique pourquoi une irritation de ces nerfs peut provoquer une douleur qui suit le trajet d’une côte.
Importance clinique
En raison de leur position entre les côtes, les nerfs intercostaux peuvent être sensibles aux tensions mécaniques, aux traumatismes ou aux compressions locales. Une restriction de mobilité des côtes, une contracture musculaire ou un traumatisme thoracique peuvent irriter ces nerfs et provoquer une douleur appelée névralgie intercostale.
Comprendre l’anatomie des nerfs intercostaux permet de mieux interpréter la localisation et le trajet des douleurs thoraciques d’origine musculo-squelettique, ainsi que les mécanismes impliqués dans certaines douleurs respiratoires ou posturales.
Annexe B — Biomécanique de la cage thoracique
La cage thoracique est une structure dynamique composée de douze paires de côtes, du sternum et de la colonne vertébrale thoracique. Bien qu’elle soit souvent perçue comme une structure rigide destinée à protéger le cœur et les poumons, elle possède en réalité une mobilité subtile mais essentielle. Cette mobilité permet à la respiration de se produire efficacement et contribue à l’équilibre mécanique du tronc.
Chaque côte s’articule à l’arrière avec les vertèbres thoraciques et, pour la majorité d’entre elles, à l’avant avec le sternum par l’intermédiaire de cartilages costaux. Ces articulations permettent de petits mouvements synchronisés qui accompagnent chaque cycle respiratoire.
Les mouvements des côtes pendant la respiration
Lors de l’inspiration, les côtes s’élèvent et s’écartent légèrement. Ce mouvement augmente le volume de la cage thoracique et permet aux poumons de se remplir d’air. À l’expiration, les côtes redescendent et se rapprochent, ce qui réduit le volume thoracique.
Deux mécanismes biomécaniques classiques décrivent ces mouvements :
Le mouvement en “anse de seau” (bucket handle)
Dans ce mécanisme, les côtes s’élèvent et se déplacent latéralement, comme la poignée d’un seau que l’on soulève. Ce mouvement augmente le diamètre latéral de la cage thoracique et permet aux poumons de se dilater vers les côtés.
Le mouvement en “pompe à eau” (pump handle)
Ce mécanisme concerne surtout les côtes supérieures. Lors de l’inspiration, la partie antérieure des côtes et le sternum se déplacent vers l’avant et vers le haut, augmentant le diamètre antéro-postérieur de la cage thoracique.
Ces deux mouvements se combinent pour permettre une expansion tridimensionnelle du thorax.
Le rôle du diaphragme
Le diaphragme est le principal muscle de la respiration. Lorsqu’il se contracte, il s’abaisse vers l’abdomen, ce qui augmente l’espace dans la cavité thoracique et permet l’entrée d’air dans les poumons.
Le diaphragme agit en coordination avec les muscles intercostaux et les muscles abdominaux pour assurer un rythme respiratoire efficace.
L’influence de la posture
La posture influence directement la mobilité thoracique. Une position prolongée avec les épaules projetées vers l’avant, souvent observée lors du travail sur ordinateur ou de l’utilisation du téléphone, peut réduire l’amplitude des mouvements des côtes.
Cette diminution de mobilité peut entraîner une respiration plus superficielle, une augmentation des tensions musculaires et parfois une irritation des nerfs intercostaux.
Conséquences d’une mobilité thoracique réduite
Lorsque la cage thoracique perd de sa mobilité, certaines zones peuvent être soumises à une surcharge mécanique. Cela peut favoriser :
- des tensions musculaires intercostales ;
- l’apparition de points de déclenchement myofasciaux ;
- une irritation des nerfs intercostaux ;
- une respiration moins efficace.
Comprendre la biomécanique de la cage thoracique permet de mieux saisir pourquoi la mobilité des côtes et de la colonne thoracique joue un rôle important dans la prévention et la gestion des douleurs intercostales.
Annexe C — Points de déclenchement myofasciaux thoraciques
Les points de déclenchement myofasciaux, souvent appelés trigger points, sont de petites zones hypersensibles situées dans une bande tendue d’un muscle. Lorsqu’ils sont activés, ces points peuvent provoquer une douleur locale ou une douleur projetée, parfois à distance de la zone musculaire impliquée. Dans la région thoracique, ces points peuvent imiter une douleur intercostale ou donner l’impression d’une irritation nerveuse.
Les muscles de la cage thoracique participent activement à la respiration, au maintien de la posture et aux mouvements des épaules. Lorsqu’ils sont soumis à des tensions répétitives, à une posture prolongée ou à une respiration superficielle, ils peuvent développer des zones de contracture persistante. Ces zones peuvent alors sensibiliser les tissus voisins et contribuer à une douleur thoracique.
Muscles fréquemment impliqués
Plusieurs muscles thoraciques peuvent développer des points de déclenchement responsables de douleurs intercostales ou para-sternales.
Muscles intercostaux
Situés entre les côtes, les muscles intercostaux jouent un rôle important dans la respiration. Des trigger points dans ces muscles peuvent provoquer une douleur localisée qui suit le trajet d’une côte et qui s’intensifie lors de la respiration profonde ou de la toux.
Grand pectoral
Le muscle grand pectoral peut parfois projeter une douleur vers la partie antérieure du thorax, l’épaule ou le bras. Cette douleur peut être confondue avec une douleur cardiaque ou une tension thoracique.
Dentelé antérieur
Le muscle dentelé antérieur relie les côtes à l’omoplate. Lorsqu’il est surmené, il peut produire une douleur latérale du thorax ou sous l’aisselle, souvent aggravée par les mouvements du bras ou de l’épaule.
Muscles paravertébraux thoraciques
Les muscles situés de part et d’autre de la colonne thoracique contribuent à la stabilité du tronc. Des points de déclenchement dans ces muscles peuvent provoquer une douleur dorsale qui irradie vers les côtes ou la région antérieure du thorax.
Facteurs favorisant l’apparition des trigger points
Plusieurs facteurs peuvent contribuer à l’apparition ou à la persistance des points de déclenchement myofasciaux dans la région thoracique :
- une posture prolongée avec les épaules projetées vers l’avant ;
- des mouvements répétitifs du tronc ou des épaules ;
- une respiration superficielle ou un stress prolongé ;
- un effort physique inhabituel ou une toux persistante ;
- un traumatisme local au niveau de la cage thoracique.
Reconnaître un point de déclenchement
Un trigger point thoracique se caractérise généralement par :
- une zone douloureuse précise à la palpation ;
- la présence d’une bande musculaire tendue ;
- une douleur qui peut se projeter en bande le long d’une côte ou vers l’avant du thorax ;
- une reproduction de la douleur habituelle du patient lorsque le point est comprimé.
Importance de l’évaluation clinique
L’identification des points de déclenchement fait partie de l’évaluation clinique des douleurs thoraciques d’origine musculo-squelettique. Leur prise en charge peut inclure des techniques de relâchement musculaire, des exercices de mobilité thoracique et des stratégies visant à améliorer la posture et la respiration.
Comprendre le rôle des trigger points permet d’expliquer pourquoi certaines douleurs thoraciques persistent malgré l’absence de problème cardiaque ou pulmonaire, et pourquoi une approche centrée sur la mobilité et la détente musculaire peut contribuer à leur amélioration.
Annexe D — Différentiel clinique des douleurs thoraciques
Les douleurs thoraciques peuvent avoir des origines très variées. Certaines sont bénignes et liées à des structures musculo-squelettiques, tandis que d’autres peuvent être associées à des atteintes cardiaques, pulmonaires ou digestives. Lorsqu’un patient consulte pour une douleur dans la poitrine ou entre les côtes, il est essentiel d’effectuer un diagnostic différentiel afin d’identifier la cause probable et d’écarter les conditions nécessitant une prise en charge médicale urgente.
Le tableau suivant présente les caractéristiques de quelques causes fréquentes de douleurs thoraciques.
| Condition | Caractéristiques de la douleur | Facteurs aggravants | Indices cliniques |
|---|---|---|---|
| Névralgie intercostale | Douleur vive, brûlure ou pincement suivant le trajet d’une côte | Respiration profonde, rotation du tronc, toux | Douleur reproductible à la palpation de l’espace intercostal |
| Costochondrite | Douleur localisée près du sternum | Pression sur l’articulation costo-sternale, mouvements du thorax | Sensibilité marquée au niveau des articulations sternales |
| Douleur musculaire thoracique | Sensation de tiraillement ou de tension musculaire | Effort physique, posture prolongée | Points de déclenchement myofasciaux, amélioration au repos |
| Douleur cardiaque (angine ou infarctus) | Pression ou serrement dans la poitrine | Effort physique ou stress | Irradiation vers bras gauche, mâchoire ou cou, malaise général |
| Douleur pulmonaire (pleurésie, embolie) | Douleur vive accentuée par la respiration | Inspiration profonde, toux | Essoufflement, respiration douloureuse |
Ce tableau ne remplace pas une évaluation médicale complète, mais il permet de mieux comprendre les différences entre plusieurs types de douleurs thoraciques. Lorsqu’une douleur est intense, persistante ou accompagnée de symptômes généraux, une consultation médicale est nécessaire afin d’exclure une cause potentiellement grave.
Annexe E — Drapeaux rouges : quand consulter en urgence
La majorité des douleurs intercostales sont d’origine musculo-squelettique et ne représentent pas une urgence médicale. Elles peuvent être liées à une tension musculaire, à une irritation nerveuse ou à une restriction de mobilité des côtes. Toutefois, certaines douleurs thoraciques peuvent être associées à des conditions plus graves impliquant le cœur, les poumons ou d’autres structures vitales.
Il est donc essentiel de reconnaître certains signes d’alerte, appelés drapeaux rouges, qui nécessitent une évaluation médicale rapide.
Douleur thoracique intense ou inhabituelle
Une douleur thoracique brutale, très intense ou différente de ce que vous avez déjà ressenti doit toujours être prise au sérieux. Les douleurs d’origine cardiaque peuvent parfois être décrites comme une pression, un serrement ou une sensation d’écrasement dans la poitrine.
Douleur irradiant vers d’autres régions
Une douleur qui s’étend vers le bras gauche, l’épaule, la mâchoire, le cou ou le dos peut être associée à un problème cardiaque. Même si toutes les douleurs irradiantes ne sont pas d’origine cardiaque, ce type de symptôme nécessite une évaluation médicale.
Essoufflement ou difficulté à respirer
Si la douleur thoracique s’accompagne d’un essoufflement important, d’une respiration rapide ou d’une sensation d’oppression, il est important de consulter rapidement. Ces symptômes peuvent être liés à un problème pulmonaire ou cardiovasculaire.
Malaise, vertiges ou sueurs froides
La présence de vertiges, d’un malaise soudain, de nausées ou de sueurs froides peut indiquer une situation nécessitant une prise en charge urgente.
Douleur thoracique après un traumatisme
Après une chute, un accident ou un choc au thorax, une douleur persistante peut révéler une fracture de côte, une contusion pulmonaire ou une autre blessure interne.
Douleur associée à de la fièvre ou à une infection
Si la douleur thoracique s’accompagne de fièvre, de toux persistante ou d’une sensation générale de malaise, une infection pulmonaire ou une inflammation pleurale peut être en cause.
Un principe simple : en cas de doute, consulter
Lorsqu’une douleur thoracique est soudaine, inhabituelle ou accompagnée de symptômes généraux, il est toujours préférable de consulter rapidement un professionnel de santé ou de se rendre aux urgences. Une évaluation médicale permet d’exclure les causes graves et d’orienter le traitement approprié.
Annexe F — Exercices de mobilité thoracique
La mobilité de la cage thoracique joue un rôle essentiel dans la respiration, la posture et la répartition des tensions musculaires. Lorsque les côtes, la colonne thoracique ou les muscles intercostaux deviennent rigides, la respiration peut devenir plus superficielle et certaines zones du thorax peuvent être soumises à une surcharge mécanique. Cette situation peut contribuer à l’apparition ou à la persistance de douleurs intercostales.
Les exercices suivants visent à restaurer une mobilité douce de la cage thoracique, à favoriser une respiration plus ample et à diminuer les tensions musculaires autour des côtes.
1. Respiration latérale thoracique
Cet exercice aide à mobiliser les côtes et à détendre les muscles intercostaux.
Position
- Asseyez-vous ou tenez-vous debout avec le dos droit.
- Placez vos mains sur les côtés de votre cage thoracique.
Mouvement
- Inspirez lentement par le nez en essayant d’élargir la cage thoracique sur les côtés.
- Sentez les côtes pousser légèrement contre vos mains.
- Expirez doucement par la bouche.
Répétitions
- 8 à 10 respirations lentes.
2. Rotation douce du thorax
Cet exercice améliore la mobilité de la colonne thoracique et des articulations costales.
Position
- Asseyez-vous sur une chaise, les pieds à plat au sol.
- Croisez les bras sur la poitrine.
Mouvement
- Tournez lentement le tronc vers la droite sans forcer.
- Revenez au centre.
- Répétez vers la gauche.
Répétitions
- 8 rotations de chaque côté.
3. Étirement du thorax avec les bras ouverts
Cet exercice aide à ouvrir la cage thoracique et à diminuer les tensions antérieures.
Position
- Debout ou assis.
- Ouvrez les bras sur les côtés.
Mouvement
- Inspirez en ouvrant doucement la poitrine.
- Maintenez la position pendant quelques secondes.
- Expirez en relâchant les épaules.
Répétitions
- 8 à 10 fois.
4. Auto-mobilisation douce des côtes
Cet exercice peut aider à relâcher certaines tensions locales.
Position
- Placez une main sur la zone sensible du thorax.
Mouvement
- Prenez une inspiration lente.
- Appliquez une légère pression avec la main pendant l’expiration.
- Relâchez ensuite la pression.
Répétitions
- 6 à 8 cycles respiratoires.
Conseils importants
- Effectuez les mouvements lentement et sans douleur.
- Évitez les mouvements brusques ou les étirements forcés.
- Si la douleur augmente ou si des symptômes inhabituels apparaissent, consultez un professionnel de santé.
Ces exercices simples peuvent contribuer à restaurer la mobilité thoracique, améliorer la respiration et réduire les tensions mécaniques autour des nerfs intercostaux.
Annexe G — Auto-évaluation de la douleur thoracique
Références
- Standring S, editor. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 42nd ed. London: Elsevier; 2021.
- Moore KL, Dalley AF, Agur AMR. Clinically Oriented Anatomy. 9th ed. Philadelphia: Wolters Kluwer; 2023.
- Raja SN, Carr DB, Cohen M, Finnerup NB, Flor H, Gibson S, et al. The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises. Pain. 2020;161(9):1976-82.
- Glenesk NL, Spinner RJ. Anatomy, Thorax, Intercostal Nerves. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.
- Fazekas D, Cleaver M. Intercostal Neuralgia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.
- Chang KV, Lin CP, Hung CY, Ozcakar L, Wang TG, Chen WS. Sonographic tracking of trunk nerves: essential for ultrasound-guided pain management and research. Br J Anaesth. 2017;118(6):830-43.
- Bickley LS. Bates’ Guide to Physical Examination and History Taking. 13th ed. Philadelphia: Wolters Kluwer; 2021.
- Simons DG, Travell JG, Simons LS. Travell & Simons’ Myofascial Pain and Dysfunction: The Trigger Point Manual. 2nd ed. Baltimore: Lippincott Williams & Wilkins; 1999.
- Zhai T, Yue Y, Zhang M, Zheng Y, Liu Y. A comprehensive review of trigger point theory and muscle fascia dynamics in myofascial pain syndrome. J Clin Med. 2024;13(13):3879.
- Şengül M, Şimşek IE, et al. Efficacy of trigger point injection therapy in noncardiac chest pain related to myofascial pain syndrome. Medicine (Baltimore). 2024;103(10):e37433.
- Ishii M, Nakamura M, Toyama Y, Chiba K, Matsumoto M. Thoracic Disc Herniation Manifesting as Abdominal Pain Alone Associated with Thoracic Radiculopathy. NMC Case Rep J. 2020;7(4):161-5.
- Miyazaki T, Sakai T, Yamasaki N. Post-thoracotomy pain syndrome in the era of minimally invasive thoracic surgery. J Thorac Dis. 2024;16(6):3632-41.
- Arends S, Böhmer AB, Poels M, Schrier E, van Dongen EPA. Post-thoracotomy pain syndrome: seldom severe, often neuropathic, treated unspecific, and insufficient. Pain Rep. 2020;5(2):e814.
- Cleveland Clinic. Intercostal Nerve Block: What It Is, Procedure, & Side Effects. Updated March 1, 2023.
- Slocum C, Goyal A. Thoracic Radiculopathy and Intercostal Neuralgia. In: Waldman SD, editor. Atlas of Uncommon Pain Syndromes. 4th ed. Philadelphia: Elsevier; 2020.Mon avis éditorial