La bursite suprapatellaire, également appelée bursite prépatellaire, est une inflammation de la bourse suprapatellaire, une petite cavité remplie de liquide synovial située au-dessus de la rotule (patella) et en dessous de la peau. La bourse suprapatellaire permet de réduire la friction entre la rotule et le tendon du quadriceps pendant les mouvements du genou.
Introduction
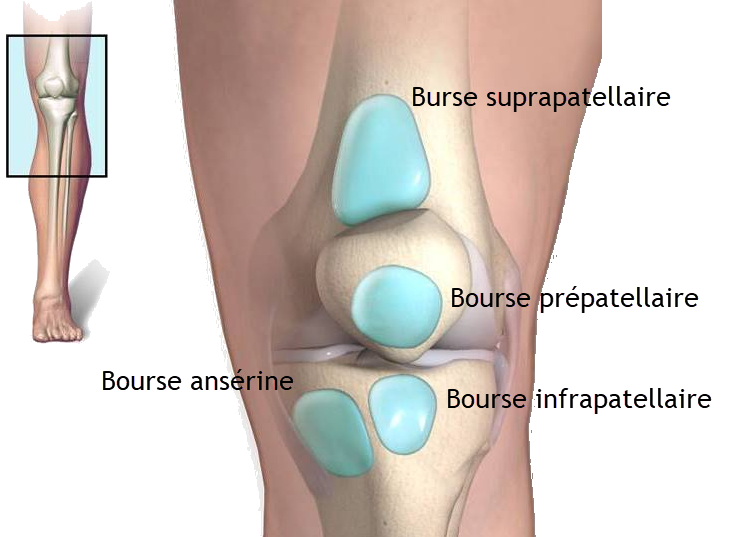
Une bourse est un sac fermé rempli de liquide, doté d’une surface lisse qui contribue à réduire la friction entre les tissus du corps. Lorsque cette bourse devient enflammée, on parle de bursite. Dans le genou, un complexe de quatre bourses joue un rôle crucial dans le maintien de la fluidité des mouvements et la protection des structures avoisinantes.
La première, la bourse prépatellaire, se situe au-dessus de la rotule, créant une couche protectrice entre cette dernière et la peau. Elle contribue à prévenir les frottements excessifs lors des mouvements du genou.
La bourse suprapatellaire, quant à elle, est située au-dessus du genou, entre le fémur et le tendon du quadriceps. Sa position stratégique permet de faciliter les mouvements et d’éviter les frottements indésirables entre ces structures.
Juste sous la rotule, nous trouvons la bourse infrapatellaire, positionnée en dessous du tendon reliant le muscle de la cuisse à la rotule. Cette bourse joue un rôle crucial dans la protection de la zone sous la rotule, minimisant les risques de frottements et d’irritations.
Enfin, la bourse ansérine se trouve en bas et à l’intérieur du genou. Cette bourse est positionnée près des tendons des muscles pesant sur la partie interne du genou, assurant une protection et une lubrification adéquates pour ces structures.
Chacune de ces bourses a un rôle spécifique dans le maintien de la mobilité du genou tout en réduisant les contraintes mécaniques et en minimisant les risques de blessures. La connaissance de ces structures et de leur fonctionnement contribue à mieux comprendre les mécanismes sous-jacents à la bursite et à mettre en place des stratégies de prévention et de traitement adaptées.
Physiopathologie de la bursite suprapatéllaire
- Stimulation ou Irritation Initiale:
- La bursite suprapatellaire peut être déclenchée par une stimulation ou une irritation initiale de la bourse synoviale. Cette irritation peut résulter de divers facteurs tels que des mouvements répétitifs du genou, une pression prolongée sur la région suprapatellaire, un traumatisme direct, ou des infections.
- Réponse Inflammatoire:
- En réponse à la stimulation ou à l’irritation, le système immunitaire réagit en déclenchant une réponse inflammatoire. Cette réaction inflammatoire implique la libération de médiateurs chimiques, tels que les prostaglandines et les cytokines, qui entraînent une augmentation de la perméabilité vasculaire et une infiltration de cellules immunitaires dans la bourse synoviale.
- Accumulation de Liquide Synovial:
- L’inflammation provoque une augmentation de la production de liquide synovial dans la bourse. Cette accumulation de liquide est une réponse protectrice qui vise à amortir et à lubrifier la région suprapatellaire.
- Épaississement de la Membrane Synoviale:
- La membrane synoviale qui tapisse la bourse devient épaissie en raison de la réaction inflammatoire. Cela contribue à la formation d’une bourse synoviale élargie.
- Formation d’une Bourse Enflée:
- L’accumulation de liquide synovial et l’épaississement de la membrane synoviale conduisent à la formation d’une bourse synoviale enflée, ce qui peut entraîner des symptômes tels que la douleur, le gonflement et la limitation de la mobilité du genou.
- Répercussions sur les Structures Environnantes:
- L’inflammation de la bourse peut avoir des répercussions sur les structures environnantes, y compris les tendons, les muscles et les ligaments adjacents. Par exemple, une bursite non traitée peut conduire à une irritation des tendons entourant la rotule.
- Changements dans la Composition du Liquide Synovial:
- En cas de bursite prolongée, la composition du liquide synovial peut changer, avec une augmentation des niveaux de protéines et des cellules inflammatoires. Cela peut contribuer à la chronicité de la condition.
- Formation de Cicatrices et de Tissu Fibreux:
- Dans les cas graves ou chroniques, le processus inflammatoire peut conduire à la formation de cicatrices et de tissu fibreux à l’intérieur de la bourse synoviale. Cela peut entraîner une perte de l’élasticité normale de la bourse.
- Possibilité d’Infection (Bursite Septique):
- Dans certaines situations, la bourse synoviale peut également être infectée, entraînant une condition appelée bursite septique. Les infections peuvent être introduites par des blessures, des piqûres d’insectes ou d’autres moyens.
Causes de la Bursite suprapatéllaire
- Traumatisme:
- Un traumatisme direct sur la région suprapatellaire, tel qu’un impact sur la rotule, peut provoquer une inflammation de la bourse synoviale.
- Pression Prolongée:
- Une pression prolongée ou répétée sur la région suprapatellaire, comme celle exercée par une position agenouillée fréquente, peut irriter la bourse synoviale et entraîner une inflammation.
- Frottement Répété:
- Les mouvements répétitifs du genou, tels que la flexion et l’extension excessives, peuvent provoquer un frottement accru entre la bourse synoviale et les structures adjacentes, contribuant ainsi à l’inflammation.
- Infections:
- Bien que moins fréquente, une infection de la bourse synoviale (bursite septique) peut également entraîner une bursite suprapatellaire. Les infections peuvent être introduites par des blessures, des piqûres d’insectes ou d’autres moyens.
- Maladies Inflammatoires:
- Certaines maladies inflammatoires, telles que la polyarthrite rhumatoïde, peuvent augmenter le risque de développer une bursite suprapatellaire.
- Conditions Médicales Préexistantes:
- Des affections médicales sous-jacentes, telles que l’arthrite, l’ostéoarthrite ou la goutte, peuvent contribuer au développement de la bursite.
- Réactions Répétées au Stress:
- Les activités qui impliquent des mouvements répétitifs ou un stress constant sur la région suprapatellaire, comme la course à pied ou le saut fréquent, peuvent augmenter le risque d’inflammation de la bourse synoviale.
- Mauvaises Postures et Surcharge:
- Une mauvaise posture, un déséquilibre musculaire ou une surcharge constante du genou peuvent favoriser le développement de la bursite suprapatellaire.
Symptômes de la Bursite suprapatéllaire
- Douleur:
- Une douleur localisée au-dessus de la rotule est un symptôme fréquent. La douleur peut être ressentie lors de l’extension ou de la flexion du genou.
- Gonflement:
- Une enflure (gonflement) de la région suprapatellaire peut se produire en raison de l’accumulation de liquide dans la bourse synoviale enflammée.
- Rougeur et Chaleur:
- La peau au-dessus de la rotule peut devenir rouge et chaude en raison de l’inflammation locale.
- Raideur articulaire:
- Une raideur peut être ressentie, limitant la mobilité du genou.
- Sensibilité au Toucher:
- La zone affectée peut être sensible au toucher, et une pression directe sur la bourse synoviale enflammée peut provoquer de la douleur.
- Crépitation:
- Dans certains cas, des bruits de frottement ou de crépitation peuvent être ressentis lors de mouvements du genou.
- Aggravation lors de l’Activité:
- La douleur et l’inconfort peuvent s’aggraver pendant certaines activités, telles que la montée ou la descente d’escaliers, la course, ou la flexion prolongée du genou.
Recommandation pour la Bursite suprapatéllaire
Les recommandations pour la bursite suprapatellaire visent à soulager les symptômes, réduire l’inflammation, favoriser la guérison et prévenir les récidives. Voici quelques conseils généraux qui peuvent être utiles, mais il est toujours préférable de consulter un professionnel de la santé pour obtenir des conseils spécifiques à votre situation :
- Repos et Élévation:
- Évitez les activités qui exacerbent la douleur, et accordez à votre genou un repos adéquat. Surélevez la jambe affectée lorsque vous êtes assis ou allongé pour réduire l’enflure.
- Application de Glace:
- Appliquez de la glace sur la région suprapatellaire pendant 15 à 20 minutes toutes les quelques heures pendant les premiers jours de l’inflammation. Assurez-vous d’utiliser une compresse froide ou un sac de glace enveloppé dans une serviette pour éviter les brûlures de la peau.
- Anti-inflammatoires Non Stéroïdiens (AINS):
- Les médicaments anti-inflammatoires en vente libre, tels que l’ibuprofène, peuvent aider à réduire la douleur et l’inflammation. Cependant, consultez votre médecin avant de commencer tout traitement médicamenteux.
- Compression:
- Utilisez un bandage de compression pour aider à réduire l’enflure. Assurez-vous que le bandage n’est pas trop serré pour éviter de compromettre la circulation sanguine.
- Physiothérapie:
- Un physiothérapeute peut recommander des exercices spécifiques pour renforcer les muscles environnants, améliorer la flexibilité et restaurer la fonction normale du genou.
- Éviter les Positions Aggravantes:
- Évitez les positions agenouillées prolongées ou les activités qui mettent une pression excessive sur la région suprapatellaire.
- Chaussures Appropriées:
- Portez des chaussures appropriées qui offrent un bon soutien et un amorti, surtout si vous pratiquez des activités physiques.
- Traitement de la Cause Sous-jacente:
- Si la bursite est causée par une condition médicale sous-jacente, comme l’arthrite, le traitement de cette condition contribuera à résoudre le problème.
- Consultation Médicale:
- Consultez un professionnel de la santé pour un diagnostic précis et des recommandations spécifiques à votre situation. Dans certains cas, des injections de corticostéroïdes ou d’autres interventions médicales peuvent être nécessaires.
Conclusion
En conclusion, la bursite suprapatellaire représente une pathologie fréquente et souvent sous-estimée qui peut avoir un impact significatif sur la mobilité et la qualité de vie des patients. En tant qu’ostéopathes, notre rôle va au-delà du simple soulagement des symptômes. Une évaluation globale du patient, incluant l’analyse des dysfonctionnements biomécaniques, des chaînes musculaires et des habitudes posturales, permet d’identifier et de traiter les facteurs contribuant à l’apparition et à la persistance de cette condition.
Grâce à des approches manuelles ciblées et une collaboration interdisciplinaire lorsque nécessaire, nous contribuons non seulement à favoriser la récupération, mais aussi à prévenir les récidives, en optimisant le fonctionnement global du genou et des structures associées. Cette prise en charge holistique est essentielle pour répondre aux attentes des patients et les accompagner dans un retour durable à leurs activités quotidiennes.
Références
- Magee, D. J. (2021). Orthopedic Physical Assessment. 7th Edition. Elsevier.
- A comprehensive guide to clinical evaluation of musculoskeletal disorders, including bursitis.
- Khan, K. M., & Brukner, P. (2017). Brukner & Khan’s Clinical Sports Medicine: Injuries. 5th Edition. McGraw Hill Education.
- A foundational resource on sports injuries, covering bursitis and treatment protocols.
- Neumann, D. A. (2016). Kinesiology of the Musculoskeletal System: Foundations for Rehabilitation. 3rd Edition. Elsevier.
- Explains biomechanical mechanisms and their connection to conditions such as suprapatellar bursitis.
- Cyriax, J. H. (1982). Textbook of Orthopaedic Medicine: Diagnosis of Soft Tissue Lesions. Baillière Tindall.
- Discusses differential diagnosis and treatment for soft tissue lesions.
- Stedman, J. R., & Timgren, J. (2020). Manual Therapy in the Management of Soft Tissue Disorders. Journal of Bodywork and Movement Therapies, 24(3), 101-112.
- A study on manual interventions for soft tissue disorders, including bursitis.
- Thys, T., & Bielefeld, T. (2019). « Biomechanics of the Patellofemoral Joint: Relevance in Bursitis. » Journal of Biomechanics, 52, 207-215.
- Explores mechanical dysfunctions around the knee and their role in inflammatory conditions.
- Travell, J. G., Simons, D. G., & Simons, L. S. (1999). Myofascial Pain and Dysfunction: The Trigger Point Manual. 2nd Edition. Lippincott Williams & Wilkins.
- A valuable resource on myofascial pain, useful for understanding secondary factors in bursitis.
- American Osteopathic Association (AOA) (2022). Guidelines for the Management of Joint Disorders.
- Practical, evidence-based guidelines for managing joint conditions.
- National Institute for Health and Care Excellence (NICE) (2021). « Management of Soft Tissue Disorders. »
- Clinical recommendations for managing inflammatory and soft tissue injuries.
- Adams, M. A., & Dolan, P. (2020). « Postural Habits and Their Influence on Knee Pathologies. » Manual Therapy Research, 18(2), 89-97.
- An in-depth analysis of postural habits and their link to conditions like bursitis.