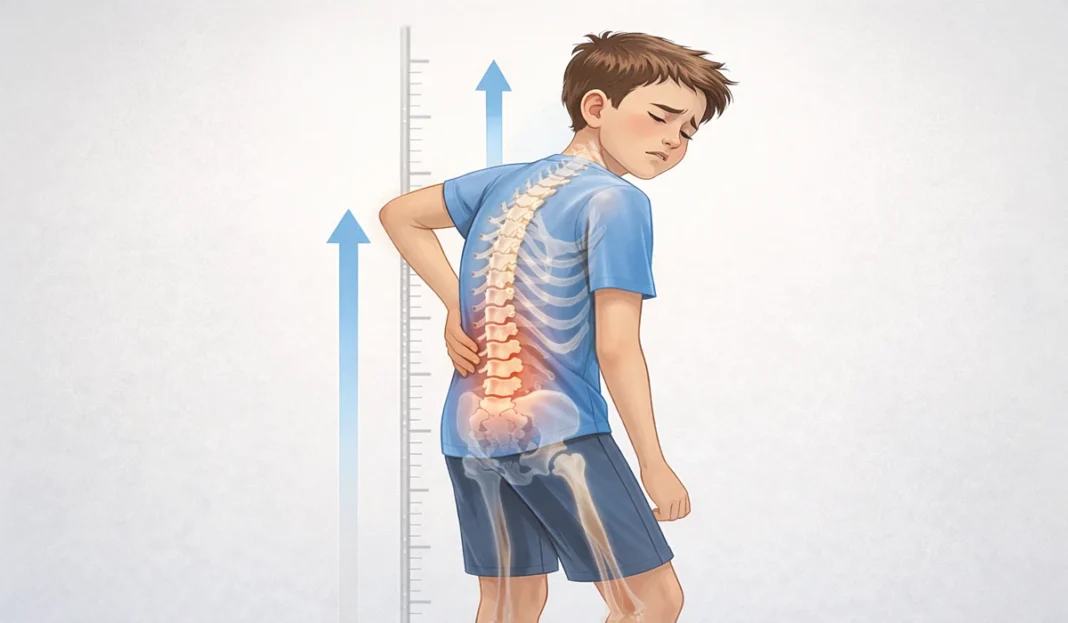
Quand un enfant dit “j’ai mal au dos” : faut-il s’inquiéter ?
Quand un enfant dit « j’ai mal au dos », la tentation est grande de minimiser, d’attribuer la plainte à une mauvaise posture passagère ou à une journée trop active. Pendant longtemps, le mal de dos a été considéré comme un problème presque exclusivement adulte, lié au travail, au stress, au vieillissement ou aux contraintes répétées de la vie quotidienne. Pourtant, la réalité clinique évolue : les consultations pour douleurs vertébrales chez l’enfant et l’adolescent augmentent de façon constante. Ce constat mérite réflexion.
En théorie, la colonne d’un enfant est souple, bien hydratée, capable d’absorber les contraintes et de récupérer rapidement. Ses tissus sont en croissance, ses capacités d’adaptation sont élevées, et sa plasticité neuromusculaire est remarquable. Alors pourquoi observe-t-on davantage de jeunes de 8, 10 ou 14 ans souffrir de douleurs lombaires, dorsales ou cervicales ? La réponse est rarement simple ou unique. Chez certains, la douleur est clairement mécanique : sac d’école trop lourd, position assise prolongée, sport intensif ou gestes répétitifs. Chez d’autres, elle reflète un déséquilibre lié à une poussée de croissance, où les os s’allongent plus rapidement que les muscles ne s’adaptent, créant des tensions transitoires mais parfois douloureuses.
Il arrive aussi que le stress, l’anxiété ou une pression scolaire soutenue modifient la respiration, augmentent le tonus musculaire et entretiennent des contractions protectrices persistantes. Plus rarement, la douleur peut signaler une condition spécifique comme la Maladie de Scheuermann ou une Spondylolyse, nécessitant une évaluation approfondie. Ce qui importe, c’est de comprendre que le mal de dos chez l’enfant n’est jamais totalement banal. Il ne doit ni provoquer une inquiétude excessive, ni être ignoré. Il appelle à l’écoute attentive, à un examen clinique rigoureux et à un discernement éclairé. Derrière une plainte apparemment simple peut se cacher un déséquilibre fonctionnel, une adaptation dépassée ou, plus rarement, un signal d’alerte. Prendre la parole d’un enfant au sérieux, c’est reconnaître que son corps en croissance mérite autant d’attention que celui d’un adulte — peut-être même davantage.

Avertissement : Les informations présentées sur ce blog sont fournies à des fins éducatives uniquement et ne remplacent en aucun cas un avis médical professionnel. N’entreprenez aucune manœuvre, exercice ou traitement décrits dans ce document sans consulter un professionnel de la santé qualifié. Une application inappropriée pourrait entraîner des blessures ou des complications. Consultez toujours un professionnel compétent pour obtenir des conseils adaptés à votre situation spécifique.
La colonne vertébrale en croissance : un système en adaptation constante
La colonne vertébrale d’un enfant n’est pas une version miniature de celle d’un adulte. Elle est un système vivant, dynamique, en transformation permanente. Elle possède des cartilages de croissance actifs, une plus grande laxité ligamentaire, une musculature en maturation et un système neuromoteur encore en plein développement. Chaque structure évolue à son propre rythme, et cette évolution n’est pas toujours parfaitement synchronisée. C’est précisément dans cet espace d’ajustement que peuvent apparaître des tensions.
Durant l’enfance et l’adolescence, les poussées de croissance modifient profondément les rapports mécaniques. Les os s’allongent parfois plus rapidement que les muscles ne peuvent s’adapter. Les chaînes musculaires se retrouvent momentanément en tension, les fascias perdent leur équilibre habituel, les disques intervertébraux subissent des contraintes nouvelles. La colonne doit alors réorganiser sa stabilité. Lorsque l’adaptation musculaire ne suit pas immédiatement la croissance osseuse, des déséquilibres transitoires émergent.
C’est souvent à ce moment que certaines douleurs apparaissent.
L’enfant peut ressentir des douleurs lombaires après le sport, une fatigue dorsale en position assise prolongée, une sensation de raideur matinale ou encore une difficulté à maintenir une posture stable pendant plusieurs minutes. Il peut se sentir « raide », moins coordonné, parfois maladroit. Ces manifestations sont fréquemment liées à une phase d’adaptation biomécanique plutôt qu’à une pathologie structurale.
La laxité ligamentaire plus importante chez l’enfant ajoute une dimension supplémentaire. Si cette souplesse permet une grande amplitude de mouvement, elle nécessite aussi un contrôle musculaire précis. Or, ce contrôle est encore en construction. La coordination entre les muscles stabilisateurs profonds et les muscles mobilisateurs superficiels n’est pas toujours optimale. Le système neuromoteur apprend encore à organiser la posture et à répartir les charges de façon efficace.
Il est donc essentiel de comprendre que la douleur n’est pas systématiquement le signe d’une lésion. Souvent, elle traduit simplement une phase de rééquilibrage. Mais l’erreur serait de banaliser. Une douleur répétée peut modifier les schémas moteurs, entraîner des compensations et influencer la posture future. Ignorer ces signaux revient à laisser s’installer des adaptations parfois moins efficaces.
La colonne en croissance demande accompagnement et observation. Encourager le mouvement varié, soutenir la mobilité thoracique, favoriser une respiration diaphragmatique efficace et maintenir une activité physique adaptée permettent d’aider le corps à traverser ces phases de transformation. Comprendre la croissance comme un processus d’ajustement continu permet d’intervenir avec justesse, sans dramatiser, mais sans négliger non plus les messages du corps en développement.
Les causes les plus fréquentes du mal de dos chez l’enfant
1. Le sac d’école : mythe ou réalité ?
Le poids excessif du sac scolaire modifie la posture.
L’enfant compense en projetant la tête vers l’avant, en accentuant la cyphose dorsale ou en augmentant la lordose lombaire.
Cependant, les études montrent que le poids seul n’explique pas tout.
Ce sont surtout :
- la durée de port
- la qualité des sangles
- l’absence de ceinture abdominale
- et la posture générale
qui influencent la charge mécanique.
2. Le sport intensif
Les jeunes athlètes sont particulièrement concernés.
Les sports impliquant hyperextension répétée (gymnastique, plongeon, danse, football) augmentent le risque de :
- Spondylolyse
- microtraumatismes lombaires
- douleurs mécaniques chroniques
Dans certains cas, une imagerie peut être nécessaire pour exclure une lésion de l’isthme vertébral.
3. Les troubles de la posture et la sédentarité
Paradoxalement, l’excès d’activité et l’inactivité peuvent tous deux provoquer des douleurs.
Le temps passé assis — souvent devant les écrans — modifie la dynamique respiratoire, diminue l’engagement du diaphragme et favorise :
- affaissement thoracique
- inhibition des muscles stabilisateurs profonds
- surcharge lombaire
La posture prolongée en flexion augmente la pression intradiscale et perturbe l’équilibre musculaire.
4. Les pathologies spécifiques
Certaines conditions nécessitent une vigilance accrue :
- Maladie de Scheuermann : cyphose structurale de l’adolescent
- scoliose idiopathique
- infection vertébrale (rare mais grave)
- tumeur osseuse (exceptionnelle, mais à exclure si douleur nocturne persistante)
La présence de :
- douleur nocturne intense
- fièvre
- perte de poids
- déficit neurologique
doit toujours motiver une consultation médicale rapide.
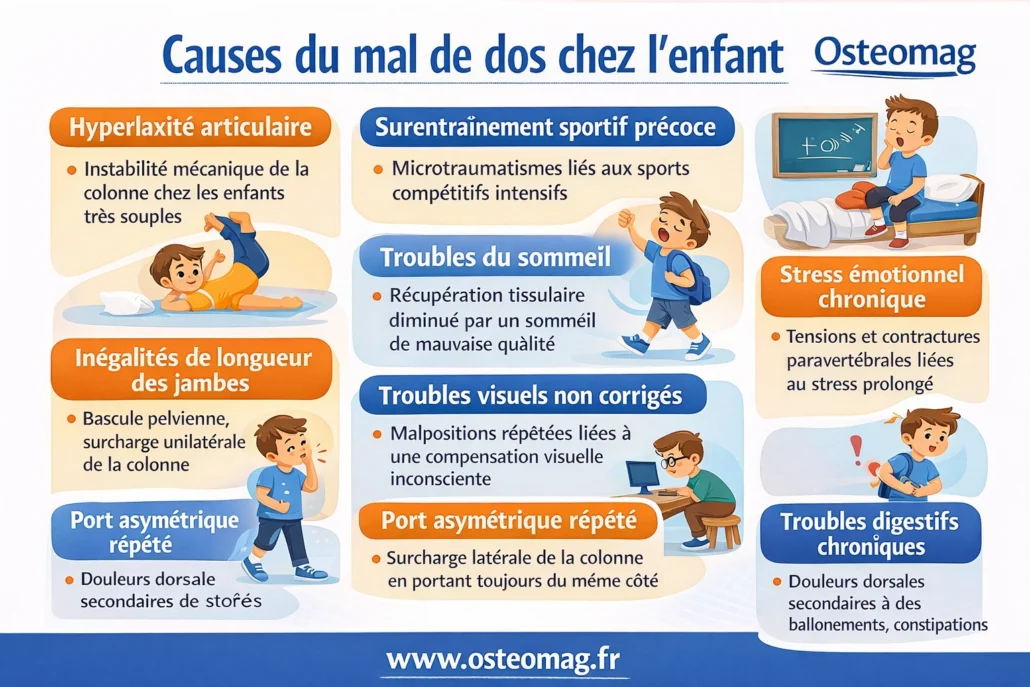
1. L’hyperlaxité articulaire
Certains enfants présentent une laxité ligamentaire importante, parfois constitutionnelle.
Cette hypermobilité :
- augmente l’amplitude articulaire
- diminue la stabilité passive
- demande un contrôle musculaire plus exigeant
Si la musculature profonde ne compense pas suffisamment, la colonne peut devenir mécaniquement instable.
Résultat :
- fatigue lombaire en fin de journée
- douleurs diffuses non localisées
- sensation de “dos fragile”
Ces enfants ne sont pas “malades”, mais leur système demande un meilleur renforcement stabilisateur.
2. Le surentraînement sportif précoce
L’augmentation du sport compétitif chez les jeunes expose la colonne à des charges répétées.
Les sports à extension lombaire fréquente (gymnastique, danse, football, plongeon) peuvent provoquer :
- microtraumatismes
- fatigue des arcs postérieurs
- douleur en extension
Le problème n’est pas le sport en soi, mais le manque de récupération et la spécialisation trop précoce.
Un corps en croissance n’aime pas la répétition excessive.
3. Les troubles du sommeil
Le sommeil joue un rôle clé dans la récupération tissulaire.
Un enfant qui :
- dort peu
- a un sommeil fragmenté
- passe beaucoup de temps sur écran avant le coucher
présente :
- récupération musculaire réduite
- augmentation du tonus de base
- sensibilité accrue à la douleur
Le manque de sommeil peut amplifier une douleur mécanique modérée et la rendre persistante.
4. Le stress émotionnel chronique
On parle peu de ce facteur chez l’enfant, mais il est réel.
Un stress prolongé peut entraîner :
- respiration haute
- contraction abdominale chronique
- hypertonie paravertébrale
La colonne devient alors le reflet d’un état de vigilance interne.
La douleur peut apparaître sans lésion visible, simplement par surcharge musculaire prolongée.
1. Les inégalités de longueur des membres inférieurs
Une différence, même légère, entre les deux jambes peut modifier l’équilibre du bassin.
Chez l’enfant en croissance, cette asymétrie peut :
- créer une bascule pelvienne
- induire une scoliose fonctionnelle
- surcharger un côté lombaire
Résultat : douleur unilatérale, souvent en fin de journée ou après activité prolongée.
Il ne s’agit pas toujours d’une véritable inégalité osseuse ; parfois, c’est une adaptation musculaire ou pelvienne réversible.
2. Les troubles visuels non corrigés
Un enfant qui voit mal compense inconsciemment :
- tête projetée vers l’avant
- épaules arrondies
- tension cervicale
Cette posture prolongée modifie la biomécanique vertébrale et peut entraîner :
- douleurs cervicales
- fatigue dorsale
- maux de tête associés
Une simple correction visuelle peut parfois améliorer significativement la posture.
3. Le port asymétrique répété
Même si le sac d’école n’est pas trop lourd, le porter toujours du même côté peut créer :
- déséquilibre musculaire
- rotation pelvienne
- surcharge lombaire unilatérale
Cela concerne aussi :
- instruments de musique
- sacs sportifs
- sacs à bandoulière
L’asymétrie prolongée est souvent plus problématique que le poids lui-même.
4. Les troubles digestifs chroniques
Constipation fréquente, ballonnements ou douleurs abdominales peuvent influencer la posture.
Un abdomen tendu modifie :
- la pression intra-abdominale
- l’engagement du diaphragme
- la stabilité lombaire
La douleur dorsale peut alors être secondaire à un déséquilibre viscéro-postural.
Chez certains enfants, améliorer l’hygiène digestive diminue les douleurs lombaires.
Douleur mécanique ou signal d’alarme ? Les critères cliniques à connaître
Le mal de dos “banal” chez l’enfant est généralement :
- déclenché par l’activité
- amélioré par le repos
- localisé
- sans irradiation neurologique
En revanche, une douleur qui :
- réveille la nuit
- persiste malgré le repos
- s’accompagne de boiterie
- entraîne une raideur marquée
nécessite une investigation approfondie.
L’évaluation clinique reste essentielle.
L’imagerie ne doit pas être systématique, mais elle est indiquée en cas de doute.
La poussée de croissance : quand les os vont plus vite que les muscles
Entre 10 et 15 ans, le corps peut grandir de plusieurs centimètres en quelques mois. Cette accélération spectaculaire, parfois presque imperceptible au quotidien, crée pourtant un phénomène fondamental et souvent sous-estimé : la croissance osseuse précède l’adaptation musculaire. Les os s’allongent rapidement, sous l’influence des hormones de croissance et des transformations pubertaires. Les muscles, eux, doivent s’étirer, s’ajuster à ces nouvelles longueurs, développer de la force et retrouver un équilibre de tension. Cette désynchronisation temporaire explique une grande partie des douleurs vertébrales observées à l’adolescence.
Lorsque le fémur ou le tibia s’allongent brusquement, les chaînes musculaires postérieures se retrouvent en tension accrue. Les ischio-jambiers deviennent fréquemment raccourcis, limitant la mobilité du bassin et augmentant les contraintes lombaires. Le psoas peut devenir hypertonique, tirant la colonne vers l’avant et accentuant la lordose. La mobilité thoracique diminue parfois, car la cage costale peine à suivre le rythme d’expansion du tronc. À cela s’ajoute une perte temporaire de coordination motrice : le système neuromusculaire doit recalibrer ses repères dans un corps qui change rapidement de proportions.
Le jeune peut alors se sentir « raide », moins fluide dans ses mouvements, parfois maladroit. Les gestes qui étaient naturels quelques mois plus tôt demandent soudain un effort supplémentaire. Cette phase d’ajustement peut provoquer des douleurs lombaires en fin de journée, une gêne en extension, ou des tensions dorsales diffuses. L’adolescent peut aussi se plaindre d’une fatigue inhabituelle, surtout après l’école ou le sport.
Il est important de comprendre qu’il ne s’agit pas d’une pathologie en soi. Dans la majorité des cas, ces manifestations traduisent une adaptation biomécanique normale. Le corps cherche un nouvel équilibre. Toutefois, si cette période n’est pas accompagnée — par un maintien de l’activité physique variée, des étirements adaptés, un renforcement progressif et une attention à la posture — les compensations peuvent s’installer. Une raideur persistante peut modifier les schémas moteurs et créer une surcharge locale prolongée.
La poussée de croissance n’est donc pas seulement un phénomène osseux ; elle est un processus global qui engage muscles, fascia, coordination et perception corporelle. Comprendre cette dynamique permet de rassurer sans banaliser, d’encourager le mouvement sans forcer, et d’accompagner l’adolescent vers une stabilisation harmonieuse de sa nouvelle architecture corporelle.
Le rôle du système nerveux : vigilance et contraction protectrice
Un point souvent négligé dans la douleur pédiatrique est le rôle du système nerveux autonome. Pourtant, chez l’enfant comme chez l’adulte, la régulation neurovégétative influence directement le tonus musculaire, la respiration et la posture. Lorsqu’un enfant est exposé à un stress répété — pression scolaire, dynamique familiale complexe, anxiété sociale ou transitions importantes — son organisme peut entrer dans un état de vigilance prolongée. Cet état n’est pas toujours visible extérieurement, mais il se manifeste dans le corps.
Un enfant stressé peut développer une respiration haute et superficielle, dominée par les muscles accessoires plutôt que par le diaphragme. Cette modification respiratoire entraîne une diminution de la stabilité profonde et favorise la contraction abdominale chronique. Les muscles paravertébraux deviennent plus toniques, parfois rigides, maintenant la colonne dans une posture de protection. La flexion du tronc, les épaules légèrement enroulées vers l’avant et la tête projetée traduisent cette stratégie adaptative.
Le corps ne distingue pas toujours clairement le stress émotionnel d’une menace physique réelle. Pour le système nerveux, une évaluation perçue comme menaçante ou une tension relationnelle persistante peuvent déclencher des réponses similaires à celles provoquées par un danger concret. Le tonus augmente, la vigilance s’installe, la mobilité diminue. À court terme, cette stratégie est protectrice : elle prépare à l’action et renforce la stabilité. Mais lorsqu’elle devient chronique, elle surcharge certaines zones, notamment la région cervicale et lombaire.
Cette contraction musculaire prolongée modifie la répartition des forces le long de la colonne. Les segments lombaires peuvent subir une compression accrue, tandis que la mobilité thoracique diminue. La douleur apparaît alors non pas comme le signe d’une lésion, mais comme la conséquence d’une régulation maintenue trop longtemps en mode défensif. Il s’agit d’un signal d’adaptation dépassée.
Ce mécanisme est particulièrement visible chez les enfants perfectionnistes, qui s’imposent des standards élevés, chez les jeunes anxieux qui anticipent les difficultés, ou chez les adolescents en transition scolaire confrontés à de nouvelles exigences. Leur posture peut refléter leur état intérieur : rigide, contenue, parfois repliée.
Reconnaître cette dimension neurovégétative permet d’élargir l’évaluation clinique. Intervenir uniquement sur la mécanique vertébrale sans considérer la régulation du stress risque d’apporter un soulagement partiel. Restaurer une respiration diaphragmatique efficace, encourager l’activité physique adaptée et soutenir un environnement sécurisant favorisent une détente du tonus et une amélioration durable. Comprendre la douleur comme l’expression d’un système nerveux en vigilance excessive transforme l’approche : il ne s’agit plus seulement de corriger une posture, mais d’accompagner un organisme vers un état de sécurité retrouvé.
Respiration, diaphragme et colonne : un trio indissociable
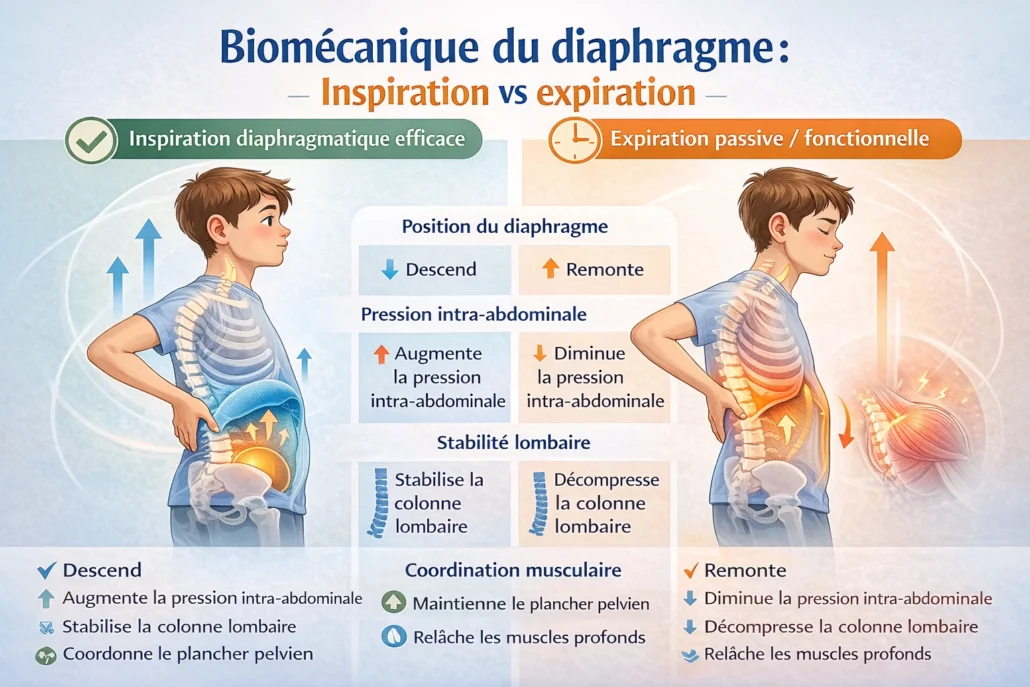
Lors d’une inspiration physiologique :
- Le diaphragme descend.
- L’abdomen s’expanse.
- La pression intra-abdominale augmente.
- La colonne lombaire est soutenue de l’intérieur.
C’est un mécanisme stabilisateur actif.
Lors d’une expiration normale :
- Le diaphragme remonte.
- La pression diminue progressivement.
- La cage thoracique se relâche.
- La colonne retrouve sa mobilité segmentaire.
Biomécanique du diaphragme : inspiration vs expiration
| Paramètre | Inspiration diaphragmatique efficace | Expiration passive / fonctionnelle |
|---|---|---|
| Position du diaphragme | S’abaisse (descend vers l’abdomen) | Remonte vers la cage thoracique |
| Pression intra-abdominale | ↑ Augmente → effet stabilisateur lombaire | ↓ Diminue progressivement |
| Stabilité lombaire | Renforcée par la pression abdominale | Maintenue si coordination musculaire adéquate |
| Activation musculaire associée | Synergie transverse + plancher pelvien + multifides | Relâchement contrôlé des muscles profonds |
| Mobilité costale | Expansion latérale et postérieure des côtes | Recoil élastique thoracique |
| Effet sur la posture | Soutien axial, diminution surcharge lombaire | Décompression segmentaire douce |
| Effet si dysfonction | Si respiration haute → perte stabilité profonde | Si expiration forcée → hypertonie abdominale |
| Conséquence chez l’enfant | Améliore endurance posturale | Favorise récupération et détente |
⚠️ Quand le schéma est altéré chez l’enfant
| Respiration haute / thoracique | Conséquences biomécaniques |
|---|---|
| Diaphragme peu mobile | Perte pression stabilisatrice |
| Abdomen contracté en permanence | Hypertonie lombaire |
| Côtes peu mobiles | Rigidité dorsale |
| Absence coordination plancher pelvien | Fatigue posturale rapide |
Quand faut-il investiguer davantage ? Les “red flags” pédiatriques
BiBien que la majorité des douleurs vertébrales chez l’enfant soient bénignes et liées à des facteurs mécaniques ou adaptatifs, certaines situations exigent une attention particulière. La prudence ne signifie pas dramatiser, mais reconnaître les signes qui sortent du cadre habituel. Chez l’enfant, la douleur est rarement chronique sans raison ; lorsqu’elle persiste ou s’accompagne d’autres symptômes, une évaluation plus approfondie devient nécessaire.
Parmi les signaux d’alerte, une douleur persistante au-delà de quatre semaines mérite une investigation. Une gêne mécanique simple tend généralement à s’améliorer avec le repos relatif, l’adaptation des activités ou une prise en charge appropriée. Si la douleur reste stable ou s’aggrave malgré ces mesures, il faut rechercher une cause sous-jacente plus spécifique.
La douleur nocturne intense constitue un autre indicateur important. Un enfant qui se réveille régulièrement à cause de son dos, sans lien évident avec un effort particulier, nécessite une évaluation médicale. De même, une douleur associée à de la fièvre ou à des signes généraux (fatigue marquée, altération de l’état général) doit alerter. Ces manifestations peuvent évoquer une infection vertébrale, rare mais sérieuse, comme une discite.
La perte de poids inexpliquée, même discrète, doit également être prise en compte. Bien que les causes graves soient exceptionnelles, une douleur persistante associée à une altération de l’état général impose d’exclure des pathologies systémiques. Un déficit neurologique — faiblesse d’un membre, engourdissement, troubles de la marche ou modification des réflexes — constitue un motif d’orientation rapide vers un spécialiste. Ces signes indiquent une possible atteinte nerveuse qui ne doit pas être négligée.
Une rigidité importante le matin, durant plus de trente minutes, peut suggérer une composante inflammatoire. Dans de rares cas, des pathologies comme la Spondylarthrite ankylosante peuvent débuter à l’adolescence. Contrairement aux douleurs mécaniques, ces douleurs inflammatoires ont tendance à s’améliorer avec le mouvement et à s’accompagner d’une raideur prolongée au réveil.
La vigilance clinique repose donc sur une écoute attentive et une analyse globale. L’objectif n’est pas de multiplier les examens inutiles, mais de reconnaître les situations qui dépassent le cadre adaptatif habituel. Une anamnèse précise, un examen neurologique rigoureux et, si nécessaire, une imagerie ciblée permettent d’orienter la prise en charge. Chez l’enfant, la règle d’or reste l’équilibre : rassurer lorsque le contexte est bénin, mais investiguer sans tarder lorsque les signes s’écartent de la norme.
L’approche ostéopathique : douceur, précision et adaptation
Chez l’enfant, l’intervention doit être :
- non invasive
- respectueuse des tissus en croissance
- adaptée à l’âge
L’objectif n’est pas de “corriger” brutalement, mais de :
- restaurer la mobilité
- équilibrer les tensions
- améliorer la respiration
- soutenir l’adaptation
Le travail peut inclure :
- mobilisation douce des segments vertébraux
- libération myofasciale
- normalisation diaphragmatique
- conseils posturaux simples
- exercices ludiques de renforcement
L’enfant répond souvent rapidement au traitement.
Mais le suivi éducatif est déterminant.
Ignorer la douleur : quelles conséquences à long terme ?
Un mal de dos récurrent chez l’enfant n’est pas anodin. Même si la majorité des épisodes sont bénins et liés à des facteurs adaptatifs ou mécaniques, leur répétition mérite attention. Les études longitudinales montrent qu’un adolescent présentant des douleurs lombaires répétées a un risque significativement plus élevé de développer une lombalgie chronique à l’âge adulte. Ce lien ne signifie pas qu’une douleur d’enfance condamne à souffrir toute sa vie, mais il souligne l’importance d’une prise en charge précoce et adaptée.
Pourquoi cette continuité existe-t-elle ? Parce que la douleur ne modifie pas seulement les tissus, elle transforme la manière dont le corps bouge et se perçoit. Lorsqu’un enfant ressent une gêne en se penchant, en courant ou en restant assis longtemps, il adapte spontanément son comportement. Il modifie ses schémas moteurs, limite certaines amplitudes et adopte des stratégies de protection musculaire. Ces ajustements sont initialement intelligents : ils cherchent à éviter l’inconfort. Mais s’ils persistent au-delà de la phase douloureuse, ils peuvent devenir problématiques.
La douleur influence aussi la perception corporelle. L’enfant peut développer une vigilance accrue envers son dos, une crainte de certains mouvements ou une perte de confiance dans sa capacité à bouger librement. Cette appréhension, même subtile, modifie la coordination neuromusculaire. Les muscles superficiels peuvent rester en hypertonie, tandis que les stabilisateurs profonds s’inhibent. Peu à peu, la posture s’organise autour d’une logique de protection plutôt que d’efficacité.
Un enfant qui apprend à éviter certains gestes par peur de la douleur installe progressivement des compensations. Une rotation limitée peut entraîner une surcharge du côté opposé ; une flexion évitée peut augmenter la tension postérieure. Ces compensations, répétées au quotidien, deviennent des habitudes. Or, les habitudes motrices façonnent la posture adulte. La colonne s’adapte aux contraintes qu’on lui impose régulièrement.
L’enjeu n’est donc pas uniquement le soulagement immédiat d’un épisode douloureux. Il s’agit de préserver la qualité du mouvement, la variété des appuis et la confiance corporelle. Intervenir tôt permet d’éviter que la douleur ne s’inscrive dans la mémoire motrice. Encourager le mouvement progressif, restaurer la respiration diaphragmatique et renforcer la stabilité profonde contribuent à rompre ce cercle adaptatif défavorable.
Ignorer la douleur, c’est risquer qu’elle devienne un mode d’organisation posturale. La reconnaître et l’accompagner avec discernement, c’est offrir à l’enfant la possibilité de grandir avec une colonne résiliente et une relation saine au mouvement.
Prévention à la maison : gestes simples, impact majeur
La prévention du mal de dos chez l’enfant ne repose pas sur des mesures complexes. Ce sont souvent des ajustements quotidiens, cohérents et répétés, qui font la différence. La colonne en croissance a besoin de mouvement, de variété et de récupération.
1. Alléger le sac d’école
Le poids recommandé ne devrait pas dépasser 10–15 % du poids corporel.
Un sac trop lourd augmente la flexion antérieure et surcharge la région lombaire.
2. Favoriser le port symétrique
Toujours utiliser les deux bretelles.
Éviter les sacs à bandoulière portés du même côté.
3. Alterner les positions toutes les 45–60 minutes
Rester assis trop longtemps rigidifie la cage thoracique et tend le psoas.
Encourager les pauses actives courtes.
4. Encourager le jeu actif quotidien
Course, vélo, grimpe, sport libre.
Le mouvement spontané stimule la coordination neuromusculaire.
5. Surveiller le temps d’écran
Limiter les positions prolongées en flexion cervicale.
Écran à hauteur des yeux lorsque possible.
6. Améliorer la posture au bureau
Pieds au sol.
Genoux à 90°.
Dos soutenu.
Éviter l’affaissement chronique.
7. Étirements simples après l’école
Ischio-jambiers, psoas, ouverture thoracique.
5 minutes suffisent pour relâcher les tensions accumulées.
8. Encourager la respiration diaphragmatique
Une respiration profonde restaure la stabilité lombaire et diminue le tonus excessif.
9. Veiller à un sommeil réparateur
Coucher régulier.
Réduction des écrans avant le dodo.
Le sommeil permet la récupération tissulaire.
10. Écouter la plainte sans dramatiser
Un enfant qui exprime une douleur cherche souvent à comprendre ce qui lui arrive.
Prendre au sérieux sans paniquer permet d’éviter la chronicisation.

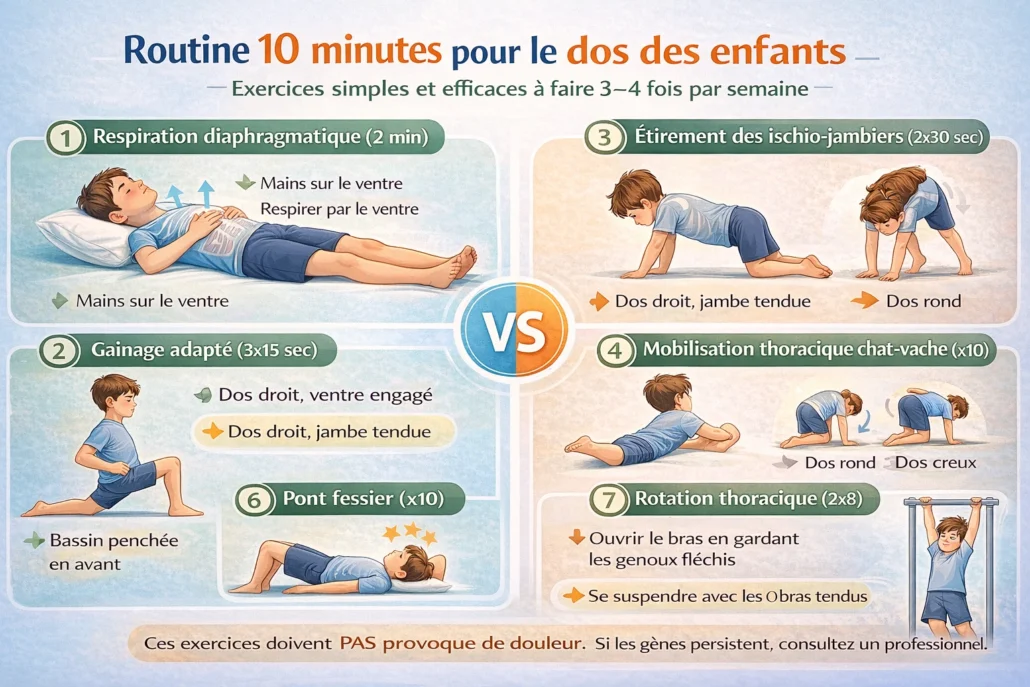
Exercices simples et efficaces (à intégrer 3–4 fois par semaine)
Ces exercices visent à restaurer la coordination, diminuer les tensions et améliorer la stabilité profonde sans surcharger une colonne en développement.
1. Respiration diaphragmatique (2–3 minutes)
Position :
Allongé sur le dos, genoux fléchis, pieds au sol.
Une main sur le ventre, l’autre sur la poitrine.
Exécution :
- Inspiration lente par le nez (4 secondes)
- Le ventre se gonfle, la poitrine reste stable
- Expiration longue (6 secondes), relâchée
Points clés :
✔️ Abdomen qui s’expanse
✔️ Épaules détendues
✔️ Rythme lent
Objectif biomécanique :
- Restaurer la pression intra-abdominale
- Activer le transverse
- Diminuer l’hypertonie lombaire
2. Gainage ludique (planche adaptée)
Position :
Appui sur avant-bras et genoux (version enfant).
Durée :
10–20 secondes, 3 répétitions.
Points clés :
✔️ Dos neutre
✔️ Ventre légèrement engagé
✔️ Respiration fluide
Objectif :
Renforcer les stabilisateurs profonds (transverse, multifides) sans compression excessive.
3. Étirement des ischio-jambiers
Position :
Assis jambes tendues ou une jambe à la fois.
Exécution :
Flexion douce vers l’avant, dos long (pas arrondi excessivement).
Durée :
20–30 secondes par côté.
Objectif :
- Diminuer la traction postérieure sur le bassin
- Réduire la tension lombaire
4. Mobilisation thoracique (chat-vache)
Position :
Quadrupède.
Exécution :
- Dos rond en expiration
- Dos creusé en inspiration
10 répétitions lentes.
Objectif :
Améliorer la mobilité segmentaire et la coordination respiration-mouvement.
5. Étirement du psoas (version sécuritaire enfant)
Position :
Fente avant douce, genou arrière au sol.
Exécution :
Bassin légèrement rétroversé, sans cambrer excessivement.
Durée :
20 secondes par côté.
Objectif :
- Diminuer la tension antérieure lombaire
- Rééquilibrer la posture assise prolongée
6. Pont fessier
Position :
Allongé sur le dos, pieds au sol.
Exécution :
Soulever doucement le bassin, maintenir 5 secondes.
10 répétitions.
Objectif :
Renforcer les fessiers pour diminuer la surcharge lombaire.
7. Rotation thoracique latérale
Position :
Allongé sur le côté, genoux fléchis.
Exécution :
Ouvrir le bras supérieur vers l’arrière.
8 répétitions par côté.
Objectif :
Restaurer la mobilité costale et diminuer la rigidité dorsale.
8. Suspension légère (si possible)
Position :
Se suspendre à une barre (sous supervision).
Durée :
10–15 secondes.
Objectif :
Décompression douce et stimulation proprioceptive.
⚠️ Important
Ces exercices :
- Ne doivent pas provoquer de douleur aiguë
- Doivent rester progressifs
- S’adaptent à l’âge et au niveau d’activité
Ils ne remplacent pas une évaluation clinique si la douleur persiste ou s’aggrave.
⚠️ Important
Ces exercices :
- Ne doivent pas provoquer de douleur aiguë
- Doivent rester progressifs
- S’adaptent à l’âge et au niveau d’activité
L’enfant moderne : un défi postural inédit
Il y a trente ans, les enfants passaient une grande partie de leur temps à l’extérieur. Ils couraient, grimpaient, sautaient, changeaient constamment de position. Leur corps alternait naturellement entre mobilité, charge, repos et relâchement. Les heures assises étaient limitées, les écrans peu présents, et le mouvement faisait partie intégrante du quotidien.
Aujourd’hui, le paysage a profondément changé. La scolarité prolongée impose de longues périodes en position assise. Les devoirs s’ajoutent aux heures de classe. Les loisirs numériques occupent une place importante dans les temps libres. L’enfant moderne passe ainsi plusieurs heures par jour en posture statique, souvent en flexion, parfois affaissée.
Le corps en croissance évolue désormais dans un environnement beaucoup plus sédentaire. Cette transformation n’est pas anodine. Elle modifie la maturation neuromusculaire, la coordination respiratoire et la tolérance à la charge. Un système musculo-squelettique en plein développement a besoin de variété motrice pour se structurer harmonieusement. Lorsque le mouvement diminue, certaines chaînes musculaires deviennent dominantes tandis que d’autres s’inhibent.
Le psoas en est un exemple frappant. Ce muscle profond, reliant la colonne lombaire au fémur, joue un rôle clé dans la posture et la stabilité. Chez l’enfant qui reste assis longtemps, les hanches sont maintenues en flexion répétée. Le psoas se retrouve alors dans une position raccourcie prolongée. Avec le temps, il tend à devenir hypertonique, surtout chez les jeunes sédentaires dès le primaire. Cette tension chronique peut accentuer la lordose lombaire, modifier la mécanique pelvienne et contribuer à l’apparition de douleurs en fin de journée.
Un psoas tendu influence également la respiration. Son attache diaphragmatique crée une interaction directe entre posture et ventilation. Si le muscle est constamment contracté, la mobilité lombaire diminue et la coordination respiratoire peut être altérée. L’enfant adopte alors un schéma postural moins dynamique, avec une tolérance réduite aux charges scolaires et sportives.
La diminution d’activité spontanée affecte aussi la proprioception. Moins un enfant explore son environnement par le mouvement, moins son système nerveux affine ses repères posturaux. La stabilité devient plus coûteuse sur le plan énergétique. La fatigue posturale apparaît plus tôt.
Le mal de dos chez l’enfant devient ainsi un marqueur discret de notre mode de vie contemporain. Il ne reflète pas seulement une faiblesse individuelle, mais une adaptation à un environnement plus statique que jamais. Comprendre cette réalité permet de déplacer le regard : au-delà du symptôme, il s’agit d’encourager la variabilité du mouvement, de redonner une place centrale au jeu actif et de restaurer un équilibre entre assise et mobilité.
Le rôle de l’ostéopathie : accompagner l’adaptation, pas seulement traiter la douleur
L’approche ostéopathique ne vise pas uniquement la suppression du symptôme.
Elle cherche à :
- optimiser la mobilité
- harmoniser les tensions
- soutenir la croissance
- éduquer la famille
Un traitement bien conduit chez l’enfant est souvent court, précis et efficace.
Mais la clé reste la prévention.
Conclusion : écouter tôt, agir tôt
Le mal de dos chez l’enfant n’est ni systématiquement grave, ni à banaliser.
Il est souvent le reflet :
- d’un déséquilibre transitoire
- d’une croissance rapide
- d’une surcharge mécanique
- ou d’un stress mal exprimé
La bonne approche consiste à :
- Évaluer avec discernement
- Identifier les signaux d’alarme
- Corriger les facteurs modifiables
- Soutenir l’adaptation
Un enfant qui apprend à bouger sans douleur construit un adulte plus stable, plus confiant et plus mobile.
Et parfois, derrière une simple plainte de dos, il y a une opportunité :
celle d’enseigner l’intelligence corporelle dès le plus jeune âge.
Références
- Jeffries LJ, Milanese SF, Grimmer-Somers KA. Epidemiology of adolescent spinal pain: a systematic overview of the research literature. Spine (Phila Pa 1976). 2007;32(23):2630–2637.
- Hestbaek L, Leboeuf-Yde C, Kyvik KO. Are lifestyle-factors in adolescence predictors for adult low back pain? A cross-sectional and prospective study of young twins. BMC Musculoskelet Disord. 2006;7:27.
- Balagué F, Dudler J, Nordin M. Low-back pain in children. Lancet. 2003;361(9367):1403–1404.
- Calvo-Muñoz I, Gómez-Conesa A, Sánchez-Meca J. Prevalence of low back pain in children and adolescents: a meta-analysis. BMC Pediatr. 2013;13:14.
- Watson KD, Papageorgiou AC, Jones GT, et al. Low back pain in schoolchildren: the role of mechanical and psychosocial factors. Arch Dis Child. 2003;88(1):12–17.
- Swain MS, Henschke N, Kamper SJ, et al. An international survey of pain in adolescents. Eur J Pain. 2014;18(6):855–863.
- O’Sullivan PB. It’s time for change with the management of non-specific chronic low back pain. Br J Sports Med. 2012;46(4):224–227.
- Smith AJ, O’Sullivan PB, Beales DJ, et al. Back pain beliefs are related to the impact of low back pain in adolescents. Eur Spine J. 2011;20(3):402–407.
- Hides JA, Stanton WR, McMahon S, et al. Effect of stabilization training on multifidus muscle cross-sectional area among young athletes with low back pain. J Orthop Sports Phys Ther. 2008;38(3):101–108.
- Janssens L, Brumagne S, McConnell AK, et al. Proprioceptive changes impair balance control in individuals with chronic low back pain. Eur Spine J. 2010;19(3):371–379.
Pour la dimension respiration / diaphragme
- Hodges PW, Gandevia SC. Activation of the human diaphragm during a repetitive postural task. J Physiol. 2000;522(Pt 1):165–175.
- Kolar P, Sulc J, Kyncl M, et al. Stabilizing function of the diaphragm: dynamic MRI study. J Appl Physiol. 2010;109(4):1064–1071.
Pour la dimension inflammatoire pédiatrique
- Weiss PF. Diagnosis and treatment of enthesitis-related arthritis. Adolesc Health Med Ther. 2012;3:67–74.
- Burgos-Vargas R, Rudwaleit M, Sieper J. The early clinical phase of axial spondyloarthritis. Nat Rev Rheumatol. 2010;6(10):559–565.
Annexe A — Données épidémiologiques et continuité du mal de dos de l’enfance à l’âge adulte
La perception traditionnelle selon laquelle le mal de dos serait essentiellement un problème d’adulte est aujourd’hui dépassée. Les données épidémiologiques accumulées depuis les années 1990 montrent clairement que la douleur vertébrale apparaît fréquemment dès l’enfance et augmente progressivement à l’adolescence.
Les études populationnelles estiment que :
- 10 à 15 % des enfants de moins de 10 ans rapportent au moins un épisode de douleur lombaire.
- Entre 20 et 40 % des adolescents déclarent des douleurs vertébrales récurrentes.
- La prévalence augmente significativement après 12–13 ans.
Ce qui est particulièrement marquant, André, ce n’est pas seulement la fréquence, mais la continuité longitudinale.
Les études de cohorte montrent qu’un adolescent présentant des épisodes répétés de lombalgie a un risque significativement plus élevé de développer une lombalgie chronique à l’âge adulte. Ce phénomène s’explique par plusieurs mécanismes :
- Mémorisation neuromotrice de la douleur
Les schémas de protection musculaire deviennent automatisés. - Altération de la perception corporelle
La vigilance accrue modifie la stratégie posturale. - Diminution progressive de la tolérance à la charge
L’évitement entraîne une décondition physique. - Facteurs psychosociaux associés
Stress, anxiété et catastrophisation peuvent amplifier la chronicisation.
Il est important de préciser que cette continuité n’est pas déterministe. Elle reflète une probabilité statistique, non une fatalité biologique. Une prise en charge adaptée pendant l’enfance peut modifier la trajectoire.
Données clés issues de la littérature
- La lombalgie est l’une des premières causes de limitation fonctionnelle chez les adolescents.
- Les douleurs récurrentes avant 15 ans multiplient par 2 à 3 le risque de lombalgie adulte.
- Les facteurs prédictifs incluent : sédentarité, mauvaise condition physique, stress psychosocial, et épisodes douloureux répétés.
Interprétation clinique
Ces données soutiennent une idée centrale : le mal de dos chez l’enfant n’est pas simplement un événement isolé. Il peut représenter le début d’un mode d’organisation biomécanique et neurovégétatif qui, s’il n’est pas corrigé, persistera.
L’objectif de la prévention et de l’intervention précoce n’est donc pas uniquement de soulager un épisode aigu. Il s’agit de préserver :
- la variabilité du mouvement
- la confiance corporelle
- la qualité des schémas moteurs
- la tolérance progressive à la charge
En d’autres termes, intervenir tôt, c’est agir sur la trajectoire.
Annexe B — Respiration et stabilisation profonde : bases physiologiques et implications cliniques
La respiration ne constitue pas uniquement un mécanisme ventilatoire. Elle représente un élément central de la stabilisation vertébrale. Depuis les travaux fondateurs de Hodges et Gandevia, il est reconnu que le diaphragme participe activement au contrôle postural, indépendamment de sa fonction respiratoire primaire.
1. Le diaphragme : muscle respiratoire et stabilisateur axial
Lors d’une inspiration physiologique :
- Le diaphragme s’abaisse.
- La pression intra-abdominale augmente.
- Le transverse de l’abdomen s’active en synergie.
- Le plancher pelvien participe à la régulation de pression.
- Les multifides contribuent au contrôle segmentaire.
Ce système crée un “cylindre de stabilité” autour de la colonne lombaire.
Chez l’enfant, cette coordination est encore en maturation. Une respiration diaphragmatique efficace favorise donc la stabilisation dynamique et réduit la surcharge des muscles paravertébraux superficiels.
2. Dysfonction respiratoire et surcharge lombaire
Lorsque la respiration devient :
- thoracique haute
- rapide
- superficielle
le diaphragme perd de son amplitude. La pression intra-abdominale diminue et le soutien profond s’affaiblit.
Conséquences biomécaniques :
- Hyperactivité compensatoire des muscles lombaires superficiels
- Diminution de la mobilité costale postérieure
- Fatigue posturale précoce
- Augmentation de la compression segmentaire
Chez l’enfant sédentaire, ces altérations peuvent apparaître précocement, surtout en contexte de posture assise prolongée.
3. Interaction avec le système nerveux autonome
Le diaphragme possède une forte connexion avec le système nerveux autonome via le nerf phrénique et les interactions thoraco-abdominales.
Une respiration haute associée au stress :
- Maintient un état de vigilance sympathique
- Augmente le tonus musculaire de base
- Diminue la variabilité respiratoire
La stabilisation devient alors rigide plutôt que adaptable.
4. Données issues de la recherche
Les études en imagerie dynamique montrent :
- Une réduction de l’amplitude diaphragmatique chez les sujets lombalgiques.
- Une activation retardée du transverse en présence de douleur.
- Une altération du contrôle postural lorsque la respiration est perturbée.
Bien que la majorité des données concernent l’adulte, les mécanismes physiologiques sont comparables chez l’enfant.
🎯 Implication clinique pédiatrique
Chez l’enfant présentant :
- Lombalgie récurrente
- Posture affaissée
- Fatigue dorsale
- Stress scolaire
une évaluation respiratoire est pertinente.
Restaurer :
- la mobilité costale
- l’amplitude diaphragmatique
- la coordination abdominale
peut modifier significativement la symptomatologie.
Annexe C — Différentiel clinique : douleur mécanique vs douleur inflammatoire chez l’enfant et l’adolescent
Distinguer une douleur mécanique d’une douleur inflammatoire est essentiel en pédiatrie. La grande majorité des lombalgies infantiles sont d’origine mécanique ou adaptative. Toutefois, ignorer une composante inflammatoire retarderait un diagnostic important.
Cette annexe propose une lecture comparative détaillée.
1️⃣ Origine physiopathologique
🔹 Douleur mécanique
- Liée à une surcharge, une tension ou un déséquilibre biomécanique
- Implique muscles, ligaments, disques ou articulations postérieures
- Souvent associée à croissance rapide, sédentarité ou sport intensif
Le mécanisme principal est la contrainte locale.
🔹 Douleur inflammatoire
- Liée à un processus immunitaire
- Peut concerner les enthèses, les articulations sacro-iliaques ou la colonne
- Peut s’inscrire dans le spectre des spondyloarthrites juvéniles
La composante inflammatoire implique cytokines et activation immunitaire systémique.
2️⃣ Profil temporel de la douleur
| Critère | Douleur mécanique | Douleur inflammatoire |
|---|---|---|
| Déclenchement | Après activité | Insidieux |
| Douleur nocturne | Rare | Fréquente |
| Raideur matinale | Courte (< 15 min) | Prolongée (> 30 min) |
| Amélioration | Repos | Mouvement |
| Aggravation | Effort prolongé | Immobilité |
Un élément clé :
Une douleur qui améliore avec le mouvement doit faire suspecter une composante inflammatoire.
3️⃣ Localisation typique
Mécanique :
- Région lombaire basse
- Parfois unilatérale
- Douleur à la palpation locale
Inflammatoire :
- Fesses profondes (sacro-iliaque)
- Alternance droite/gauche
- Douleur plus diffuse
4️⃣ Signes associés
🔹 Douleur mécanique
- Fatigue musculaire
- Raideur après position assise prolongée
- Absence de signes généraux
🔹 Douleur inflammatoire
- Fatigue systémique
- Perte d’appétit
- Antécédents familiaux de maladie auto-immune
- Possibles douleurs aux talons (enthésites)
Dans certains cas, une pathologie comme la Spondylarthrite ankylosante peut débuter à l’adolescence.
5️⃣ Examen clinique différentiel
Tests mécaniques positifs :
- Douleur à l’extension répétée
- Sensibilité paravertébrale
- Amélioration immédiate après mobilisation
Signes inflammatoires :
- Limitation globale de mobilité
- Test sacro-iliaque douloureux bilatéral
- Douleur persistante sans reproduction mécanique claire
6️⃣ Imagerie et biologie
Mécanique :
- Radiographie souvent normale
- IRM si suspicion de lésion de stress
Inflammatoire :
- IRM sacro-iliaque plus pertinente
- Bilan biologique possible (CRP, VS, HLA-B27)
🎯 Conclusion clinique
Chez l’enfant :
- 80–90 % des douleurs sont mécaniques
- La vigilance s’impose si raideur matinale prolongée, douleur nocturne persistante ou altération de l’état général
L’objectif n’est pas de surinvestiguer, mais de reconnaître les profils atypiques.
Une douleur mécanique demande rééquilibrage et adaptation.
Une douleur inflammatoire nécessite orientation spécialisée.
Annexe D — Algorithme décisionnel clinique simplifié : mal de dos chez l’enfant
L’objectif de cet algorithme n’est pas de remplacer le jugement clinique, mais d’offrir une grille de lecture pragmatique pour orienter l’évaluation. Chez l’enfant, la majorité des douleurs vertébrales sont bénignes. La clé consiste à identifier rapidement les situations nécessitant une investigation plus approfondie.
Étape 1 : Durée et contexte d’apparition
Douleur aiguë (< 2 semaines)
- Survenue après activité, sport, chute légère
- Localisée
- Améliorée au repos
➡️ Orientation probable : mécanique
➡️ Conduite : adaptation, exercices, surveillance 2–3 semaines
Douleur subaiguë (2–4 semaines)
- Persistante mais fluctuante
- Liée aux postures ou à la fatigue
➡️ Réévaluation posturale et respiratoire
➡️ Rechercher déséquilibres musculaires
Douleur chronique (> 4 semaines)
➡️ Passer à l’étape 2
Étape 2 : Recherche de “red flags”
Présence d’un ou plusieurs éléments suivants :
- Douleur nocturne intense
- Fièvre ou altération de l’état général
- Perte de poids inexpliquée
- Raideur matinale > 30 minutes
- Déficit neurologique
- Boiterie ou limitation fonctionnelle marquée
➡️ Oui → Orientation médicale spécialisée
➡️ Non → Étape 3
Étape 3 : Profil mécanique vs inflammatoire
Profil mécanique probable :
- Douleur augmentée à l’effort
- Améliorée au repos
- Sensibilité musculaire locale
- Lien avec croissance ou posture
➡️ Intervention conservatrice
➡️ Exercices + suivi 4–6 semaines
Profil inflammatoire suspect :
- Douleur améliorée au mouvement
- Raideur matinale prolongée
- Douleur sacro-iliaque bilatérale
- Antécédents familiaux auto-immuns
➡️ Orientation rhumatologique
➡️ IRM sacro-iliaque possible
Étape 4 : Facteurs contributifs à identifier
Même en l’absence de red flags :
- Poussée de croissance récente
- Sédentarité importante
- Hyperlaxité
- Sport intensif
- Stress chronique
- Respiration haute
➡️ Adapter la prise en charge globale
Étape 5 : Réévaluation à 6 semaines
Amélioration nette ?
✔️ Continuer prévention
Pas d’amélioration ?
➡️ Imagerie ciblée ou référence spécialisée
🎯 Logique fondamentale
- Exclure le grave
- Identifier le profil
- Corriger les facteurs modifiables
- Réévaluer
Annexe E — Grille d’évaluation parentale : mal de dos chez l’enfant
(Outil d’orientation – ne remplace pas une consultation médicale)
Cette grille aide les parents à mieux comprendre la situation lorsqu’un enfant se plaint de douleurs dorsales. Elle permet d’identifier les éléments rassurants et ceux qui nécessitent une évaluation plus approfondie.
1️⃣ Depuis combien de temps la douleur est-elle présente ?
☐ Moins de 2 semaines
☐ 2 à 4 semaines
☐ Plus de 4 semaines
👉 Une douleur persistante au-delà de 4 semaines mérite une consultation.
2️⃣ Quand la douleur apparaît-elle principalement ?
☐ Après le sport ou l’activité
☐ Après une longue période assise
☐ Le matin au réveil
☐ La nuit (réveille l’enfant)
👉 Une douleur nocturne régulière doit être évaluée médicalement.
3️⃣ La douleur s’améliore-t-elle avec le mouvement ?
☐ Oui
☐ Non
☐ Elle s’aggrave avec le mouvement
👉 Une douleur qui s’améliore nettement avec l’activité et s’accompagne de raideur matinale prolongée nécessite un avis médical.
4️⃣ Votre enfant présente-t-il d’autres symptômes ?
☐ Fièvre
☐ Fatigue inhabituelle
☐ Perte d’appétit ou de poids
☐ Boiterie
☐ Engourdissement ou faiblesse
👉 La présence d’un de ces signes justifie une consultation rapide.
5️⃣ Le contexte récent inclut-il :
☐ Poussée de croissance
☐ Augmentation du sport
☐ Longues heures assises
☐ Stress scolaire
☐ Port de sac lourd
👉 Ces facteurs orientent vers une cause mécanique ou adaptative.
6️⃣ La douleur limite-t-elle les activités habituelles ?
☐ Non, l’enfant reste actif
☐ Oui, il évite certains mouvements
☐ Oui, il réduit fortement ses activités
👉 Une réduction marquée des activités doit être investiguée.
7️⃣ La posture de votre enfant a-t-elle changé ?
☐ Plus voûté
☐ Épaules arrondies
☐ Se plaint souvent de fatigue dorsale
👉 Peut indiquer un déséquilibre postural ou respiratoire.
8️⃣ La douleur est-elle localisée ou diffuse ?
☐ Localisée (un point précis)
☐ Diffuse
☐ Change de côté
👉 Une douleur diffuse et fluctuante est souvent musculaire ; une douleur profonde bilatérale persistante nécessite évaluation.
🎯 Interprétation simplifiée
✔️ Situation probablement mécanique si :
- Douleur liée à l’activité
- Amélioration au repos
- Absence de symptômes généraux
- Contexte de croissance ou posture prolongée
➡️ Surveiller 2–3 semaines + encourager mouvement et exercices.
⚠️ Consulter rapidement si :
- Douleur nocturne persistante
- Fièvre ou perte de poids
- Raideur matinale prolongée
- Déficit neurologique
- Douleur qui s’aggrave malgré repos
🔎 Message essentiel pour les parents
La majorité des maux de dos chez l’enfant sont bénins et liés à la croissance ou au mode de vie moderne. L’objectif est d’observer sans dramatiser, mais de rester attentif aux signes inhabituels.
Une évaluation précoce rassure et prévient la chronicisation.