- La spondylose cervicale correspond à une dégénérescence progressive des structures du cou (disques, articulations, ligaments).
- Elle peut provoquer douleur cervicale, raideur, maux de tête et parfois des irradiations dans les épaules ou les bras.
- Les symptômes varient fortement : certaines personnes présentent des signes à l’imagerie sans douleur, et inversement.
- Les causes incluent vieillissement, posture prolongée, manque de mobilité, stress et contraintes mécaniques répétées.
- La douleur apparaît souvent lorsque l’équilibre du système cervical est perturbé (tensions, surcharge, irritation nerveuse).
- Les nerfs cervicaux peuvent être comprimés, entraînant fourmillements, engourdissements ou faiblesse dans le bras.
- Le diagnostic repose avant tout sur l’examen clinique ; l’imagerie doit être interprétée avec prudence.
- Le traitement conservateur (exercices, posture, mouvement) permet souvent une amélioration significative.
- L’ostéopathie peut aider à améliorer la mobilité, réduire les tensions et optimiser la fonction globale.
- Une faiblesse progressive, des troubles de coordination ou des symptômes neurologiques importants nécessitent une évaluation rapide.
Version texte court
Spondylose cervicale : version courte
Une douleur au cou qui persiste, une raideur au réveil ou une difficulté à tourner la tête peuvent parfois être liées à une spondylose cervicale. Il s’agit d’une usure progressive des structures du cou (disques, articulations, ligaments) qui peut, avec le temps, limiter la mobilité et irriter les nerfs. Cette condition est fréquente, mais ses symptômes varient beaucoup d’une personne à l’autre. :contentReference[oaicite:0]{index=0}
Symptômes fréquents
- Douleur cervicale persistante
- Raideur du cou
- Maux de tête
- Douleur vers l’épaule ou le bras
- Fourmillements dans les doigts
- Sensation de tête lourde
- Diminution de la mobilité
- Gêne avec certaines postures
Causes possibles
- Vieillissement des disques
- Contraintes mécaniques répétées
- Posture prolongée
- Travail à l’écran
- Manque de mobilité
- Stress et tensions musculaires
- Microtraumatismes répétés
- Ancien traumatisme cervical
Comment poser le diagnostic ?
- Historique des symptômes
- Examen clinique
- Évaluation de la mobilité
- Tests neurologiques
- Analyse posturale
- IRM ou radiographie si nécessaire
- Exclusion d’autres causes
Comment soulager ?
- Exercices de mobilité
- Renforcement cervical
- Étirements doux
- Correction posturale
- Pauses régulières
- Gestion du stress
- Physiothérapie
- Médication si prescrite
Place de l’ostéopathie
- Amélioration de la mobilité cervicale
- Diminution des tensions musculaires
- Travail thoracique et global
- Optimisation des compensations
- Travail sur la posture
- Approche globale du corps
- Soutien dans la gestion chronique
Quand consulter rapidement ?
- Faiblesse importante du bras
- Perte de force progressive
- Engourdissement persistant
- Troubles de l’équilibre
- Douleur intense non soulagée
- Symptômes après traumatisme
- Coordination diminuée
En résumé
La spondylose cervicale est fréquente et souvent liée à une combinaison d’usure et de contraintes mécaniques. Une prise en charge globale, incluant mouvement, posture et approche thérapeutique adaptée, permet généralement d’améliorer la mobilité et le confort au quotidien.
Introduction
Douleur au cou qui persiste ? Raideur au réveil ? Sensation que la tête “pèse” ou difficulté à tourner le cou ?
Chez de nombreuses personnes, ces symptômes sont liés à une spondylose cervicale, une usure progressive des structures du cou qui peut, avec le temps, limiter les mouvements et irriter les nerfs. Parfois discrète au début, elle peut évoluer vers des douleurs plus fréquentes, des tensions musculaires persistantes, voire des irradiations dans les épaules ou les bras.
Le problème, c’est que cette condition est souvent mal comprise. Beaucoup associent automatiquement la douleur à une simple “tension musculaire” ou, à l’inverse, s’inquiètent en découvrant des résultats d’imagerie impressionnants. Pourtant, la douleur ne correspond pas toujours à ce que montrent les examens.
La spondylose cervicale n’est pas seulement une question d’usure. Elle reflète souvent un déséquilibre global : posture prolongée, manque de mobilité, stress, surcharge mécanique ou habitudes de vie qui sollicitent le cou bien au-delà de ses capacités d’adaptation.
Dans cet article, vous allez découvrir :
- les symptômes à reconnaître
- les causes réelles de la douleur
- les liens avec les nerfs et les irradiations
- les options de traitement
- et surtout, la place de l’ostéopathie pour soulager et améliorer la fonction au quotidien
L’objectif n’est pas seulement de comprendre la spondylose cervicale, mais de vous aider à reprendre le contrôle sur votre confort et votre mobilit
Avertissement : Cet article aborde la spondylose cervicale et présente des techniques spécifiquement destinées aux ostéopathes formés. Les informations fournies ici sont à but éducatif et ne constituent en aucun cas un diagnostic médical. Elles ne sont pas conçues pour l’auto-traitement ni pour être utilisées par des personnes non qualifiées. Il est essentiel de ne pas tenter d’effectuer des techniques ostéopathiques ou toute autre forme de thérapie manuelle sur vous-même ou sur autrui sans la formation et la certification appropriées. Consultez toujours un ostéopathe diplômé ou un professionnel de santé qualifié pour une évaluation et un traitement adaptés. Tenter des interventions sans formation peut entraîner des blessures ou aggraver des conditions existantes.
Quand suspecter la spondylose cervicale ?
Quand penser à une spondylose cervicale ?
- douleur cervicale persistante
- raideur du cou au réveil
- douleur qui descend dans le bras
- fourmillements dans les doigts
- maux de tête fréquents
- douleur aggravée par la posture
- perte de mobilité du cou
👉 Cela ne constitue pas un diagnostic, mais peut orienter vers une évaluation clinique.
Comprendre la Spondylose Cervicale
La spondylose cervicale correspond à une dégénérescence progressive du rachis cervical, impliquant principalement les disques intervertébraux, les articulations et les structures environnantes.
Avec le temps, ces tissus perdent en souplesse et en capacité d’adaptation :
- les disques se déshydratent et s’affaissent
- les articulations deviennent plus rigides
- des ostéophytes (excroissances osseuses) peuvent apparaître
Ces changements visent à stabiliser la zone, mais peuvent aussi réduire l’espace disponible pour les nerfs.
Un processus lent et multifactoriel
La spondylose cervicale évolue généralement sur plusieurs années.
Elle est influencée par plusieurs facteurs :
- vieillissement naturel
- contraintes mécaniques répétées
- posture prolongée
- manque de mobilité
- stress et tensions musculaires
Ce n’est donc pas seulement une question d’âge, mais un équilibre entre contraintes et capacité d’adaptation du corps.
Pourquoi la douleur apparaît-elle ?
La douleur survient lorsque l’équilibre du système cervical est perturbé :
- diminution de la mobilité
- tensions musculaires de protection
- irritation ou compression des nerfs
- surcharge posturale
Ces mécanismes peuvent entraîner :
- douleur au cou
- raideur
- irradiation dans le bras
- fourmillements ou engourdissements
Une condition fréquente… mais variable
Certaines personnes présentent des signes de spondylose sans douleur, tandis que d’autres souffrent avec peu de modifications visibles.
Cela signifie que la douleur ne dépend pas uniquement de l’usure, mais du fonctionnement global du corps.
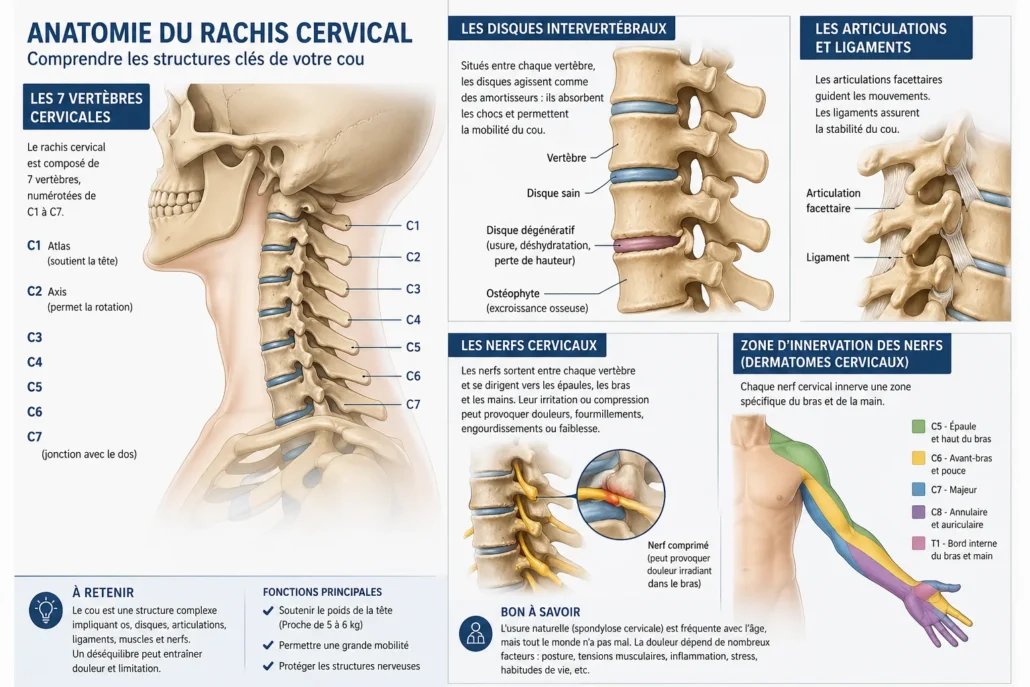
Anatomie cervicale : comprendre votre cou simplement
Le rachis cervical est une structure à la fois mobile, stable et essentielle, conçue pour supporter la tête tout en permettant une grande liberté de mouvement.
Il est composé de plusieurs éléments qui travaillent en synergie.
Les vertèbres cervicales
Le cou comprend 7 vertèbres, nommées de C1 à C7.
- C1 (atlas) : supporte la tête
- C2 (axis) : permet la rotation
- C3 à C7 : assurent la stabilité et la mobilité
Ces vertèbres permettent :
- de tourner la tête
- d’incliner le cou
- de regarder vers le haut ou vers le bas
Les disques intervertébraux
Entre chaque vertèbre se trouve un disque intervertébral, qui agit comme un amortisseur.
Son rôle est de :
- absorber les chocs
- répartir les pressions
- maintenir l’espace entre les vertèbres
Avec le temps, ces disques peuvent :
- se déshydrater
- perdre de leur élasticité
- diminuer en hauteur
C’est souvent le point de départ de la spondylose cervicale.
Les articulations et les ligaments
Les vertèbres sont reliées entre elles par :
- des articulations facettaires, qui guident le mouvement
- des ligaments, qui assurent la stabilité
Lorsque ces structures deviennent plus rigides :
- la mobilité diminue
- les contraintes augmentent
- la douleur peut apparaître
Les nerfs cervicaux
Des nerfs sortent entre chaque vertèbre et descendent vers :
- les épaules
- les bras
- les mains
Lorsqu’ils sont irrités ou comprimés, cela peut provoquer :
- douleur dans le bras
- fourmillements
- engourdissements
- faiblesse
Pourquoi cette anatomie est importante
Le cou est une zone stratégique du corps :
- il assure la mobilité de la tête
- il protège des structures nerveuses essentielles
- il participe à l’équilibre postural global
Un déséquilibre à ce niveau peut avoir des répercussions à distance.
Signes et Symptômes les Plus Fréquents
La spondylose cervicale se manifeste de manière variable d’un individu à l’autre. Pour certains, elle reste longtemps silencieuse ; pour d’autres, elle devient une source quotidienne de gêne, voire d’incapacité. Ces différences s’expliquent par la localisation des lésions, le degré de dégénérescence, mais aussi par la capacité du corps à compenser, à tolérer les restrictions de mobilité et à moduler la douleur.
Reconnaître les signes typiques de la spondylose cervicale est essentiel pour poser un diagnostic précoce et orienter vers une prise en charge appropriée. Ces symptômes peuvent être mécaniques, neurologiques ou fonctionnels, et sont souvent fluctuants, influencés par le stress, la posture ou l’activité physique.
Douleur cervicale chronique : la plainte la plus courante
La manifestation la plus répandue est sans doute la douleur cervicale persistante, décrite comme une gêne sourde, profonde, parfois en étau, située à la base du crâne, dans la nuque ou entre les omoplates. Cette douleur peut être unilatérale ou bilatérale, avec des pics lors de certains mouvements comme la rotation ou l’extension du cou.
Beaucoup de patients évoquent une raideur matinale, un besoin de « dérouiller » leur cou au réveil. Cette sensation s’estompe souvent au fil de la journée, mais peut réapparaître en fin de journée, surtout après des efforts ou une posture prolongée devant un écran. À ce stade, il n’est pas rare que les patients compensent en bougeant davantage les épaules ou le tronc, ce qui peut entraîner d’autres douleurs à distance.
Irradiations dans les bras : signe d’atteinte radiculaire
Lorsque les ostéophytes ou les disques écrasés viennent comprimer les racines nerveuses cervicales, on observe l’apparition de douleurs projetées. Ces irradiations peuvent suivre un trajet bien défini selon la racine impliquée : douleur dans l’épaule, le bras, l’avant-bras, jusqu’aux doigts. À cela s’ajoutent fréquemment des paresthésies (fourmillements, engourdissements) ou une perte de force musculaire, souvent mal interprétées par le patient, qui les attribue à une mauvaise circulation ou une fatigue musculaire passagère.
C’est un signe d’alarme : une compression nerveuse chronique peut entraîner des troubles moteurs persistants si elle n’est pas prise en charge. L’ostéopathe joue ici un rôle clé pour différencier une douleur radiculaire vraie d’une douleur myofasciale projetée, fréquente dans les syndromes cervicaux.
Céphalées d’origine cervicale
La spondylose cervicale est également une cause fréquente de céphalées dites « cervicogéniques ». Ces maux de tête naissent de tensions dans les muscles sous-occipitaux, ou de fixations articulaires entre les vertèbres hautes (C1, C2, C3), et se traduisent par une douleur à la base du crâne, irradiant vers le front, les tempes ou les yeux. Les patients décrivent souvent une sensation de tête lourde, d’oppression, voire de vertige associé.
Ces céphalées sont souvent aggravées par le stress, le travail prolongé sur ordinateur ou une posture en flexion. L’amélioration après une mobilisation douce des cervicales supérieures est souvent spectaculaire, ce qui confirme la dimension mécanique du problème.
Vertiges, instabilité, troubles visuels
Dans certains cas, les patients rapportent une sensation d’instabilité, des vertiges positionnels, ou une difficulté à soutenir leur regard longtemps. Ces signes peuvent résulter d’un trouble de la proprioception cervicale, notamment lorsque les capteurs sensoriels des muscles et des ligaments du cou sont perturbés. Il ne s’agit pas de vertiges d’origine labyrinthique (oreille interne), mais d’un déséquilibre d’origine posturale, parfois majoré par des tensions crâniennes ou mandibulaires.
Ces symptômes traduisent une perte d’intégration sensorielle entre les yeux, l’oreille interne et les récepteurs du cou, ce qui justifie une approche ostéopathique globale, douce et rééquilibrante.
Fatigue chronique, troubles du sommeil, anxiété corporelle
Enfin, nombre de patients souffrant de spondylose cervicale rapportent une fatigue chronique, une qualité de sommeil altérée, voire une anxiété diffuse centrée sur leur corps. Cette forme de « douleur de fond », parfois décrite comme une usure ou une oppression, ne se lit pas sur les imageries, mais est bien réelle. Elle témoigne d’un état d’alerte persistant du système nerveux autonome, souvent alimenté par la douleur chronique, les limitations fonctionnelles, et la peur d’aggraver la situation.
L’ostéopathie peut ici intervenir non seulement au niveau mécanique, mais aussi dans un accompagnement global, en restaurant la sécurité corporelle, en favorisant la détente profonde et en redonnant confiance au patient dans ses capacités à bouger.
Les symptômes de la spondylose cervicale peuvent varier. Voici un résumé simple pour mieux comprendre :
| Symptôme | Cause possible | Ce que cela peut indiquer |
|---|---|---|
| Douleur cervicale | Usure des disques, tension musculaire | Spondylose débutante ou mécanique |
| Raideur du cou | Diminution mobilité articulaire | Atteinte des facettes ou disques |
| Douleur dans le bras | Compression nerveuse | Radiculopathie cervicale |
| Fourmillements doigts | Irritation nerveuse | Atteinte neurologique périphérique |
| Maux de tête | Tension cervicale haute | Céphalée cervicogénique |
| Vertiges | Trouble proprioceptif cervical | Dysfonction cervico-vestibulaire |
Causes et Facteurs de Risque
La spondylose cervicale ne résulte pas d’un événement unique mais plutôt d’un processus dégénératif progressif, influencé par l’âge, les habitudes de vie, les microtraumatismes répétés et la capacité du corps à maintenir son équilibre mécanique. Identifier les causes profondes et les facteurs de risque permet non seulement de mieux comprendre l’apparition des symptômes, mais aussi de mettre en place une prévention ciblée et un traitement adapté à chaque patient.
Le vieillissement naturel du rachis
Le facteur le plus souvent cité dans la spondylose cervicale est l’âge. Avec le temps, les disques intervertébraux perdent leur contenu en eau et leur élasticité. Cette déshydratation diminue leur capacité à amortir les chocs et à maintenir l’espace entre les vertèbres. En réponse à cette perte de souplesse, le corps développe des ostéophytes — petites excroissances osseuses destinées à stabiliser les articulations — qui peuvent malheureusement réduire les espaces de passage nerveux.
Mais il serait réducteur de considérer le vieillissement comme une fatalité. En réalité, toutes les personnes âgées ne souffrent pas de spondylose, et certains jeunes adultes peuvent déjà présenter des signes d’usure. Il faut donc intégrer une vision plus large et dynamique de la santé vertébrale.
Les microtraumatismes répétés
Les contraintes mécaniques répétées sur le rachis cervical sont un facteur aggravant majeur. Celles-ci peuvent être liées à des gestes professionnels (travail à l’écran, manutention, position de tête prolongée), des mouvements sportifs intenses ou asymétriques (cyclisme, musculation, danse), ou même à des habitudes posturales inconscientes, comme dormir avec plusieurs oreillers ou tenir son téléphone coincé entre l’épaule et l’oreille.
Avec le temps, ces micro-agressions s’accumulent. Elles provoquent de légers désalignements articulaires, des tensions musculaires réflexes et des microdéchirures ligamentaires. Le corps compense, mais au prix d’un surmenage tissulaire qui finit par favoriser l’apparition de fixations ostéo-articulaires durables.
Le rôle de la posture et du mode de vie
La posture statique prolongée, particulièrement devant un ordinateur ou en voiture, est devenue un élément central dans la genèse des troubles cervicaux modernes. Une tête penchée en avant pendant des heures impose une charge excessive sur les vertèbres cervicales inférieures, les muscles profonds du cou et les ligaments stabilisateurs. À long terme, ce déséquilibre contribue à une fatigue musculaire chronique, à une perte de mobilité locale et à une cascade dégénérative.
Le mode de vie sédentaire vient aggraver cette situation : sans mouvement régulier, les disques ne sont plus suffisamment nourris par imbibition, les muscles perdent leur tonicité, et la colonne vertébrale devient plus vulnérable aux contraintes. L’absence d’activité physique ralentit aussi le drainage lymphatique, favorisant une inflammation de bas grade silencieuse.
Les traumatismes passés
Même anciens, certains traumatismes cervicaux peuvent avoir laissé une empreinte mécanique durable : coups du lapin, chutes, accidents sportifs ou chocs émotionnels violents peuvent provoquer des déséquilibres posturaux latents, qui se réveillent plusieurs années plus tard sous forme de douleurs persistantes. Dans ces cas, la spondylose cervicale apparaît souvent comme la conséquence d’une mauvaise cicatrisation fonctionnelle, où les tissus n’ont pas retrouvé leur souplesse initiale.
Facteurs constitutionnels et génétiques
Certaines personnes présentent une prédisposition constitutionnelle à développer une spondylose plus tôt ou de manière plus sévère. Il peut s’agir de particularités anatomiques (canal rachidien étroit, courbure cervicale inversée, hyperlaxité) ou d’un terrain génétique familial. Bien que les gènes ne déterminent pas tout, ils peuvent favoriser une vulnérabilité aux phénomènes dégénératifs.
Par ailleurs, la qualité du tissu conjonctif, liée à l’alimentation, à l’hydratation ou à certaines carences (vitamine D, collagène, antioxydants), influence aussi la résilience des disques et des articulations.
Le stress et la somatisation
Un facteur souvent sous-estimé est le stress chronique, qui agit à la fois sur le tonus musculaire (tensions réflexes dans les trapèzes, le cou, les muscles sous-occipitaux), sur la respiration (hyperventilation, blocage du diaphragme), et sur le système nerveux autonome (état d’hypervigilance). Ce terrain favorise les contractures persistantes, réduit la récupération nocturne, et alimente un cercle vicieux de douleur, fatigue, et hypersensibilité corporelle.
L’ostéopathe, formé à percevoir ces dimensions invisibles du vécu corporel, peut alors intervenir pour relâcher les tensions profondes, redonner de la fluidité au système neuro-végétatif, et offrir un espace d’écoute corporelle souvent salvateur.
Diagnostic et Examens Complémentaires
Le diagnostic de la spondylose cervicale repose sur un entrelacement subtil entre l’observation clinique, le ressenti du patient et les données d’imagerie. Si les signes dégénératifs sont souvent bien visibles sur les radiographies, leur interprétation isolée peut induire en erreur. De nombreuses personnes âgées présentent en effet des signes radiologiques marqués sans aucune douleur, tandis que d’autres souffrent intensément avec peu de dégénérescence visible. D’où l’importance, en ostéopathie comme en médecine générale, de replacer chaque donnée dans un contexte fonctionnel et humain.
L’anamnèse : écouter l’histoire du corps
Tout commence par une anamnèse détaillée. Le praticien interroge le patient sur la nature de ses douleurs : est-elle constante ou intermittente ? S’intensifie-t-elle au réveil, à la fatigue, ou après certaines activités ? Quels mouvements la déclenchent ? L’irradie-t-elle vers les bras, la tête, ou les omoplates ?
Les réponses donnent déjà des indices précieux sur la localisation des atteintes, le type de structures impliquées (disque, facette, racine nerveuse), et le niveau de chronicité du trouble. Il est aussi fondamental d’explorer les antécédents traumatiques, chirurgicaux ou émotionnels, ainsi que le contexte de vie : stress, sommeil, qualité de l’environnement de travail ou habitudes posturales.
L’écoute empathique est ici essentielle : elle révèle souvent des éléments déclencheurs invisibles aux examens, comme un deuil, une période de surmenage ou un changement de rythme de vie.
L’examen clinique ostéopathique
En ostéopathie, l’examen clinique ne se limite pas à vérifier l’amplitude de rotation ou d’inclinaison du cou. Il s’agit de ressentir la globalité du patient, de percevoir les zones de tension, de repérer les restrictions de mobilité intervertébrales, et de tester la souplesse des tissus mous (muscles, fascia, ligaments).
Des tests spécifiques permettent d’évaluer l’implication des articulations interapophysaires, des disques cervicaux ou de structures périphériques comme la mâchoire ou les épaules. Le praticien évalue également l’équilibre postural, l’état du diaphragme, les chaînes fasciales montantes ou descendantes, ainsi que la coordination crânio-sacrée.
En complément, des tests neurologiques simples (réflexes, sensibilité, force musculaire, test de Spurling, test de distraction cervicale) peuvent aider à identifier une éventuelle compression radiculaire. En cas de suspicion d’atteinte médullaire (myélopathie), une réorientation vers un spécialiste est impérative.
L’imagerie médicale : éclairer sans réduire
Les examens d’imagerie viennent confirmer ou préciser le diagnostic clinique, mais ils ne doivent jamais se substituer à l’examen fonctionnel. Les principaux outils sont :
- Radiographie cervicale : elle montre les signes classiques de spondylose (réduction des espaces intervertébraux, ostéophytes, pincements discaux, modifications de la courbure cervicale).
- IRM (Imagerie par Résonance Magnétique) : utile pour visualiser les disques, la moelle épinière, les racines nerveuses, et détecter une hernie discale ou une sténose canalaire.
- Scanner cervical : permet une meilleure visualisation osseuse, notamment pour évaluer les ostéophytes ou les dégénérescences articulaires.
- Électromyogramme (EMG) : parfois prescrit pour confirmer une atteinte neurologique périphérique.
Il est crucial de rappeler que l’imagerie ne reflète pas la douleur : elle reflète des modifications anatomiques, pas forcément symptomatiques. D’où l’importance d’un diagnostic intégré, global et nuancé.
Diagnostic différentiel : ne pas passer à côté d’autres pathologies
Les symptômes de la spondylose cervicale peuvent mimer d’autres pathologies, parfois plus graves. Il est donc essentiel de rester vigilant face à certains signes qui doivent alerter :
- Douleurs brutales et intenses avec fièvre : suspicion d’infection ou d’abcès vertébral.
- Troubles de l’équilibre, engourdissement bilatéral, incontinence : évoquent une atteinte médullaire (myélopathie).
- Douleur projetée vers le bras gauche avec oppression thoracique : toujours éliminer une cause cardiaque.
- Céphalées inhabituelles, troubles visuels ou auditifs : explorer la piste crânienne ou vasculaire.
Un travail interdisciplinaire est ici essentiel : l’ostéopathe peut orienter le patient vers son médecin, un neurologue ou un rhumatologue si nécessaire.
Vers un diagnostic vivant et dynamique
En ostéopathie, le diagnostic ne s’arrête pas à une étiquette. Il est fonctionnel, évolutif, et centré sur la personne. Il s’agit de comprendre comment cette spondylose s’exprime dans ce corps-là, à ce moment précis, avec cette histoire de vie. Cette posture clinique permet une prise en charge individualisée, respectueuse du rythme de chacun et ouverte à une évolution favorable.
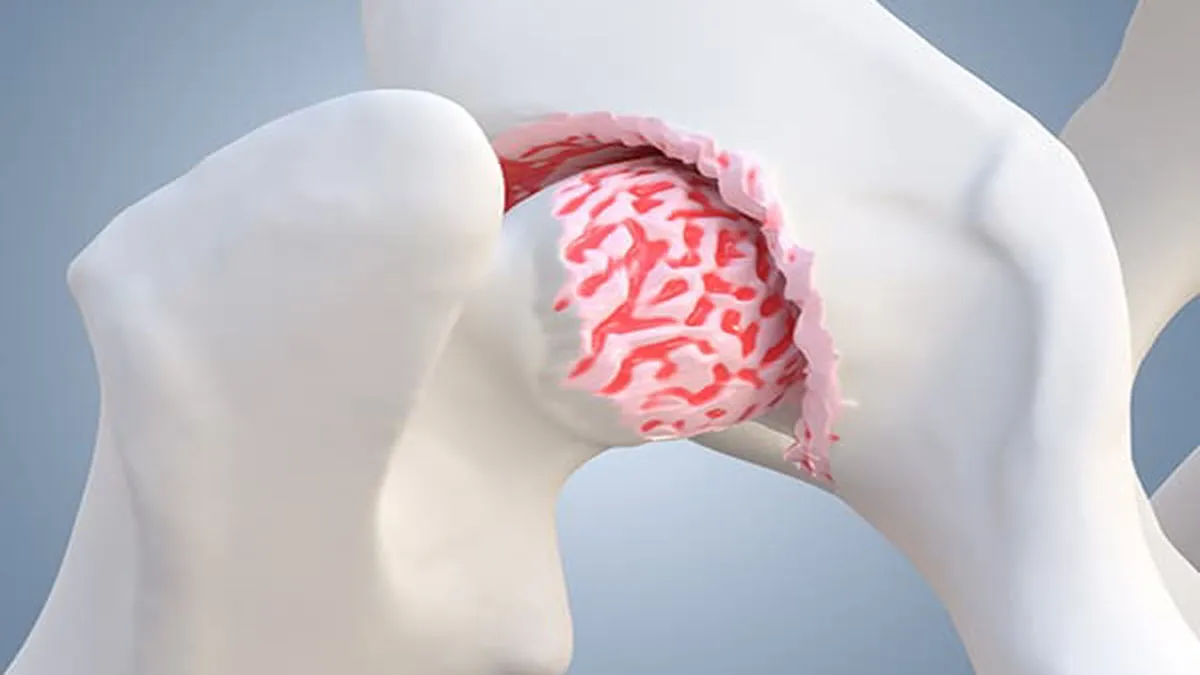
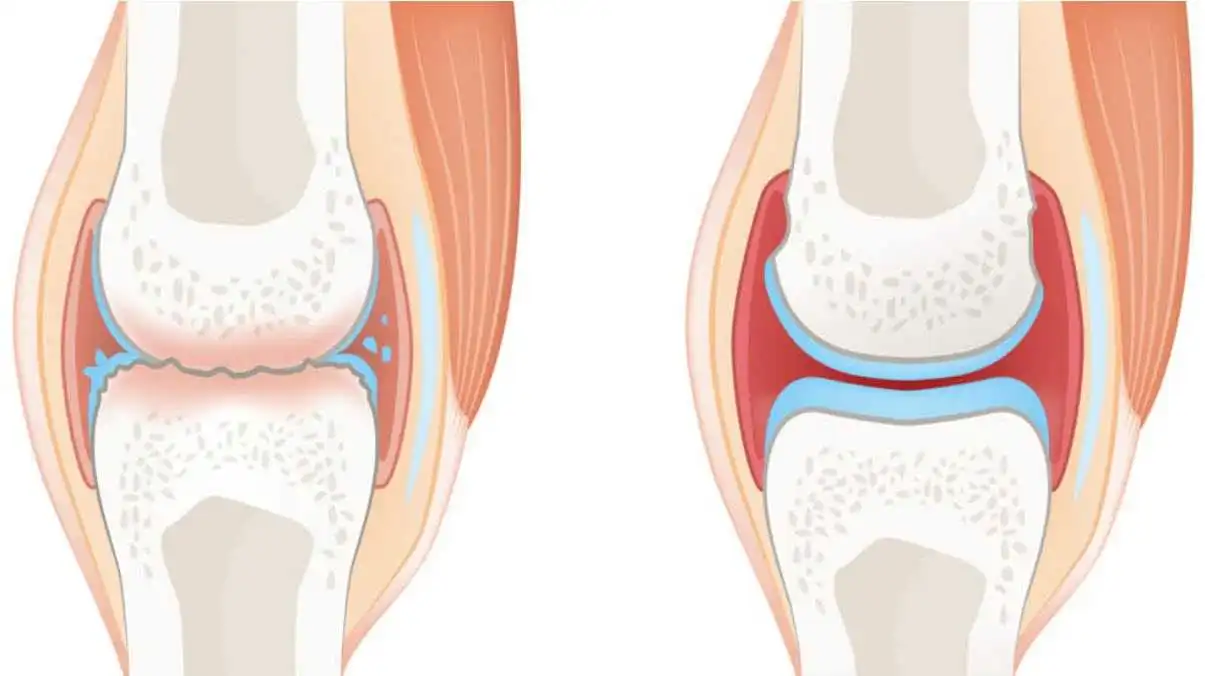
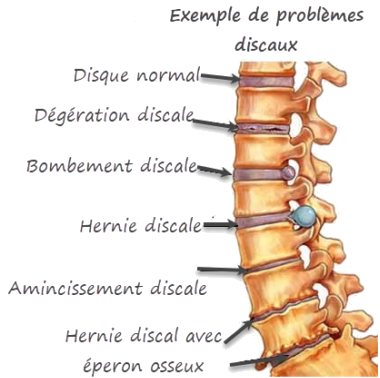
Dégénérescence Discale et Formation d’Ostéophytes : Comprendre le Processus
Avec le processus naturel du vieillissement, les disques vertébraux subissent des transformations qui peuvent avoir des implications sur la stabilité et la fonction de la colonne vertébrale. Ces disques, constitués principalement d’eau dans leur jeunesse, connaissent des changements dégénératifs au fil du temps.
Les conséquences du vieillissement sur les disques vertébraux incluent une perte progressive de leur contenu en eau, les conduisant à s’assécher et à devenir structurellement affaiblis. Ce phénomène contribue à la réduction des espaces discaux intervertébraux, provoquant une diminution de la hauteur entre les vertèbres et, par conséquent, entraînant une perte de stabilité vertébrale.
Simultanément, les articulations facettaires, qui jouent un rôle crucial dans la mobilité et la stabilité de la colonne vertébrale, subissent une pression accrue due à ces changements dégénératifs. Cette pression excessive peut conduire à la dégénérescence des articulations, donnant lieu à une forme d’arthrite.
Le cartilage articulaire, autrefois lisse et protecteur, s’use progressivement au fil du temps, exposant les surfaces osseuses des articulations. Ce processus peut entraîner une perte de stabilité au niveau du segment vertébral concerné. Si le cartilage s’use complètement, les os adjacents peuvent entrer en contact, provoquant un frottement osseux.
Face à la dégénérescence et à la perte de cartilage, le corps peut tenter de compenser en développant de nouveaux os au sein des articulations facettaires. Ces excroissances osseuses, connues sous le nom d’éperons osseux, sont une réponse du corps pour stabiliser la région affectée en soutenant les vertèbres.
Cependant, au fil du temps, ces éperons osseux peuvent contribuer à la sténose, un rétrécissement de l’espace de passage des nerfs et de la moelle épinière. Cette prolifération osseuse peut entraîner des symptômes tels que la compression nerveuse, la radiculopathie et, dans certains cas, des problèmes de mobilité.
En résumé, le vieillissement du disque vertébral est un processus complexe qui peut conduire à des altérations structurelles, impactant la stabilité et la mobilité de la colonne vertébrale et contribuant à des conditions telles que la spondylose et la sténose vertébrale.

Classification de la spondylose cervicale
La spondylose cervicale est un terme non spécifique qui regroupe un large éventail d’affections mais qui, pour des raisons de précision, peut être divisé en trois syndromes cliniques : le syndrome de type I (radiculopathie cervicale) ; le syndrome de type II (myélopathie cervicale) ; et le syndrome de type III (douleur articulaire axiale).
- Syndrome de type I (Radiculopathie cervicale) : La radiculopathie cervicale se produit lorsque les racines nerveuses de la moelle épinière au niveau du cou sont comprimées ou irritées. Cela peut entraîner des symptômes tels que douleur, engourdissement, picotements ou faiblesse dans les bras et les mains.
- Syndrome de type II (Myélopathie cervicale) : La myélopathie cervicale se produit lorsque la moelle épinière elle-même est comprimée ou endommagée au niveau du cou. Les symptômes peuvent inclure une coordination altérée, une faiblesse des membres, des problèmes d’équilibre et des difficultés à marcher.
- Syndrome de type III (Douleur articulaire axiale) : La douleur articulaire axiale dans le contexte de la spondylose cervicale se réfère à la douleur centrée sur les articulations de la colonne vertébrale cervicale. Elle peut être le résultat de l’usure des disques et des facettes articulaires dans la région cervicale.
Exercices pour soulager la spondylose cervicale
Pourquoi les exercices sont essentiels
Les exercices permettent de :
- améliorer la mobilité du cou
- réduire les tensions musculaires
- diminuer la douleur
- prévenir les récidives
👉 Un mouvement régulier et contrôlé aide le corps à mieux s’adapter aux contraintes.
Exercices de mobilité cervicale douce
Ces exercices visent à redonner du mouvement sans provoquer de douleur.
- Rotation lente du cou
Tournez doucement la tête vers la droite puis vers la gauche.
10 répétitions de chaque côté - Inclinaison latérale
Inclinez la tête vers une épaule sans forcer.
Maintenir 15 à 20 secondes - Flexion et extension
Baissez le menton vers la poitrine, puis relevez doucement la tête.
10 répétitions
Renforcement des muscles du cou
Renforcer les muscles permet de stabiliser la région cervicale.
- Pression frontale (isométrique)
Appuyez votre main sur le front et résistez avec le cou.
5 à 10 secondes, 10 répétitions - Pression arrière
Appuyez la main derrière la tête et résistez.
5 à 10 secondes, 10 répétitions - Pression latérale
Appuyez sur le côté de la tête avec la main.
Répéter de chaque côté
Étirements pour relâcher les tensions
Les étirements aident à diminuer les contractures musculaires.
- Étirement du trapèze
Inclinez la tête sur le côté et tirez doucement avec la main opposée.
Maintenir 20 secondes - Étirement des muscles sous-occipitaux
Rentrez légèrement le menton (double menton).
Maintenir 10 secondes
Améliorer la posture au quotidien
Les exercices seuls ne suffisent pas sans correction des habitudes.
- écran à hauteur des yeux
- éviter la tête penchée vers l’avant
- pauses régulières
- soutien cervical adapté la nuit
Conseils importants à respecter
- effectuer les exercices lentement
- ne jamais forcer dans la douleur
- respirer calmement
- être régulier plutôt qu’intense
En cas de douleur importante, consulter un professionnel.
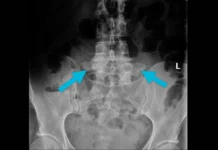
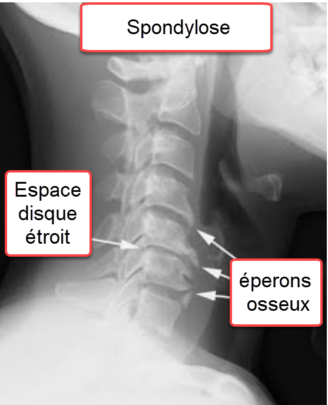
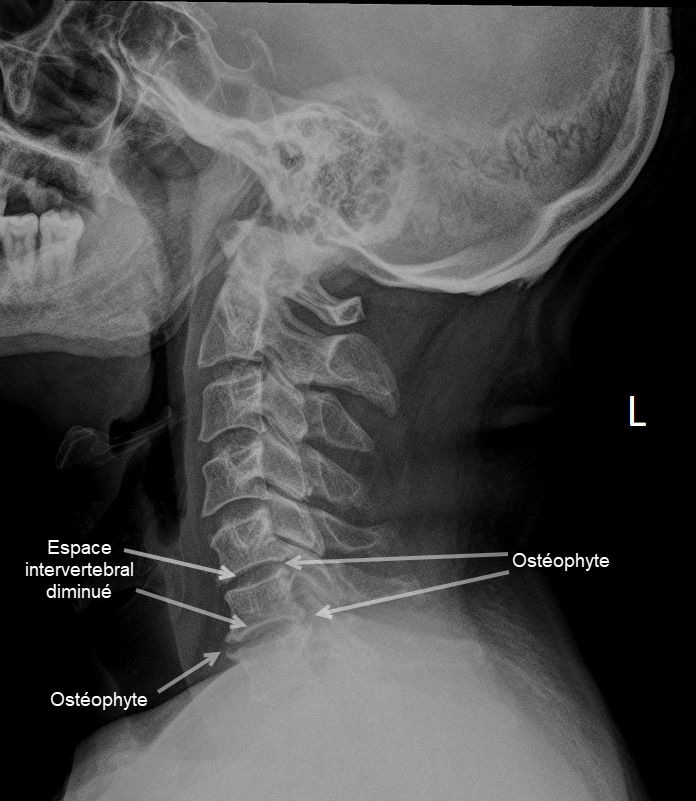
Diagnostic par Imagerie : Que Montrent les Examens ?
Les signes radiographiques de la spondylose cervicale peuvent être observés à travers des examens d’imagerie tels que des radiographies cervicales. La spondylose cervicale est caractérisée par des changements dégénératifs dans la colonne vertébrale cervicale. Voici quelques-uns des signes radiographiques fréquemment associés à la spondylose cervicale :
- Ostéophytes (becs de perroquet) : Des excroissances osseuses, appelées ostéophytes ou becs de perroquet, peuvent se former autour des bords des vertèbres. Ces excroissances peuvent être visibles sur les radiographies et sont le résultat de la croissance osseuse en réponse au vieillissement et à la dégénérescence des disques intervertébraux.
- Étroit espace entre les disques intervertébraux : La spondylose cervicale peut entraîner une diminution de l’espace entre les disques intervertébraux en raison de l’usure et de la dégénérescence des disques.
- Épaississement des ligaments : Les ligaments entourant la colonne vertébrale peuvent s’épaissir en réponse au stress et à la dégénérescence, ce qui peut être observé sur les radiographies.
- Réduction de la hauteur des disques : La dégénérescence des disques intervertébraux peut entraîner une réduction de la hauteur des disques, ce qui peut être visible sur les radiographies.
- Alignement anormal : Des changements dans l’alignement normal des vertèbres cervicales peuvent survenir en raison de la dégénérescence des disques et des facettes articulaires.
- Formation de kystes synoviaux : Des kystes synoviaux peuvent se développer dans les articulations entre les vertèbres, et ces kystes peuvent être visibles sur les radiographies.
La dysphagie peut être causée par des ostéophytes cervicaux antérieurs hypertrophiques, 1 et environ 100 de ces cas ont été rapportés dans la littérature. Elle affecte jusqu’à 10% des patients de plus de 65 ans (Resnick D & Robins, 1975)
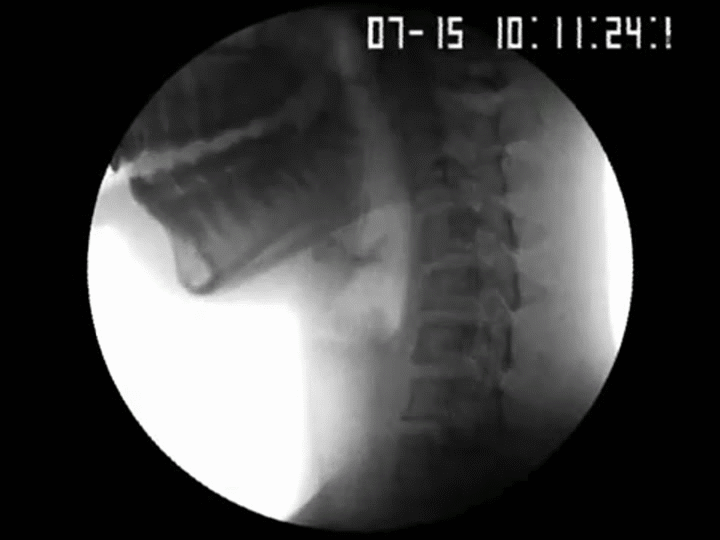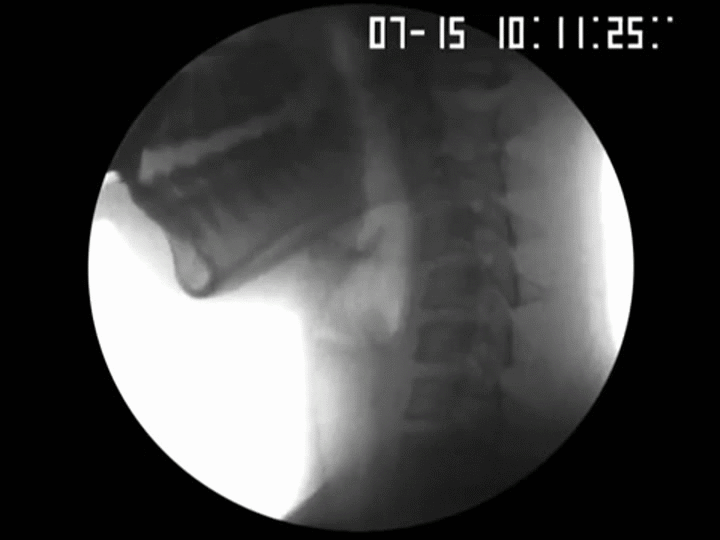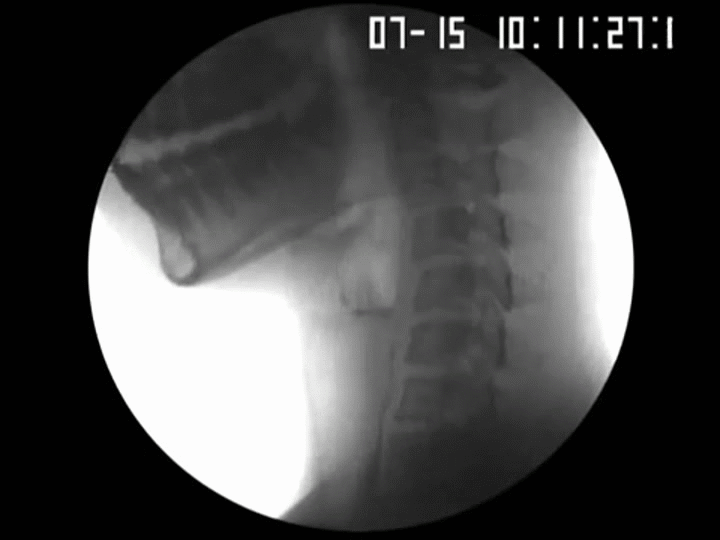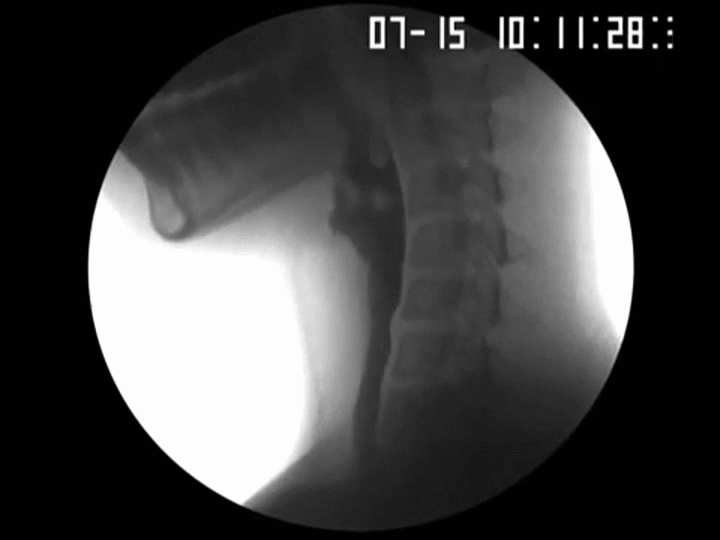
Une étude rétrospective de 376 patients de plus de 60 ans qui étaient évalués pour la dysphagie a démontré que 10% des cas étaient déterminés comme secondaires à la protubérance des ostéophytes cervicaux. (Granville et al, 1998). En règle générale les niveaux de C3 à 6 sont le plus souvent impliqués. Par conséquent, les ostéophytes cervicaux doivent être suspectés comme une cause de difficultés de déglutition lorsque d’autres causes explicables sont absentes (Lee et al, 2008)
L’approche ostéopathique dans la prise en charge de la spondylose cervicale
Quel est le rôle de l’ostéopathie dans la spondylose cervicale ?
L’ostéopathie ne vise pas à “corriger l’usure” visible à l’imagerie, mais à améliorer le fonctionnement global du corps.
L’objectif est de :
- réduire la douleur
- améliorer la mobilité
- diminuer les tensions
- optimiser la capacité d’adaptation
La spondylose cervicale devient problématique lorsque le corps n’arrive plus à compenser efficacement.
C’est précisément sur ce point que l’ostéopathie intervient.
Restaurer la mobilité et réduire les contraintes
Avec le temps, certaines zones du cou deviennent plus rigides.
L’ostéopathe cherche à :
- redonner du mouvement aux segments bloqués
- diminuer les compensations
- répartir les contraintes de façon plus équilibrée
Le travail ne se limite pas au cou :
- colonne dorsale
- épaules
- cage thoracique
- diaphragme
Tout peut influencer la région cervicale.
Diminuer les tensions musculaires et fasciales
Les douleurs sont souvent amplifiées par des tensions musculaires persistantes.
L’ostéopathie permet de :
- relâcher les muscles du cou et des épaules
- améliorer la circulation locale
- diminuer les contractures de protection
Résultat : moins de pression sur les articulations et les nerfs.
Améliorer la posture et la perception du corps
Une posture prolongée ou déséquilibrée est un facteur clé.
L’ostéopathe aide à :
- rééquilibrer les appuis
- améliorer la coordination
- restaurer une meilleure perception corporelle
Le corps retrouve une organisation plus efficace, avec moins de contraintes.
Agir sur le système nerveux et le stress
La douleur chronique maintient souvent le corps en état d’alerte.
Certaines techniques ostéopathiques favorisent :
- la détente du système nerveux
- une respiration plus libre
- une diminution du stress
Cela contribue à réduire la douleur et améliorer la récupération.
Une approche globale et individualisée
Chaque patient est unique.
Le traitement dépend :
- de l’âge
- de la condition physique
- de l’intensité des symptômes
- du contexte de vie
L’ostéopathie s’adapte en permanence à la capacité du corps à évoluer.
Quand consulter rapidement
Quand consulter rapidement ?
La spondylose cervicale est fréquente, mais certains signes nécessitent une évaluation rapide afin d’éviter une aggravation ou d’exclure une atteinte plus sérieuse.
- faiblesse importante dans le bras ou la main
- difficulté à lever le bras ou perte de force progressive
- engourdissement persistant ou qui s’aggrave
- perte de coordination ou maladresse inhabituelle
- douleur intense qui ne diminue pas au repos
- troubles de l’équilibre ou vertiges marqués
- douleur thoracique associée ou sensation d’oppression
- symptômes après un traumatisme (chute, accident)
Une évaluation précoce permet d’identifier la cause exacte et d’orienter le traitement approprié.
Questions souvent posées
Qu’est-ce que la spondylose cervicale ?
La spondylose cervicale est une usure progressive du cou touchant les disques, les vertèbres et les articulations.
Elle peut entraîner douleur, raideur et parfois des symptômes dans les bras.
Quels sont les symptômes les plus fréquents ?
Les symptômes peuvent inclure :
- douleur au cou
- raideur cervicale
- maux de tête
- douleur qui descend dans le bras
- fourmillements ou engourdissements
Ils varient selon la compression nerveuse et la posture.
Est-ce que la spondylose cervicale est grave ?
Dans la majorité des cas, elle est bénigne et évolue lentement.
Toutefois, certains signes nécessitent une évaluation rapide :
- faiblesse importante
- perte de coordination
- engourdissement persistant
Peut-on guérir la spondylose cervicale ?
On ne peut pas supprimer l’usure, mais il est possible de :
- réduire la douleur
- améliorer la mobilité
- retrouver une bonne qualité de vie
Une prise en charge adaptée est très efficace.
Quels traitements sont efficaces ?
Les traitements incluent :
- exercices
- correction de la posture
- ostéopathie ou physiothérapie
- médication au besoin
La combinaison de plusieurs approches donne les meilleurs résultats.
L’ostéopathie est-elle utile ?
Oui, l’ostéopathie peut aider à :
- diminuer les tensions
- améliorer la mobilité
- réduire la douleur
Elle agit sur l’ensemble du corps, pas seulement le cou.
Quels exercices faire à la maison ?
Les exercices recommandés sont :
- mobilité douce du cou
- renforcement léger
- étirements
Ils doivent être faits lentement et sans douleur.
Quand consulter rapidement ?
Consultez rapidement si vous avez :
- faiblesse du bras
- perte de force progressive
- troubles de l’équilibre
- douleur intense persistante
Ces signes peuvent indiquer une atteinte nerveuse plus sérieuse
Conclusion : Réapprendre à écouter ce que le cou tente de dire
La spondylose cervicale n’est pas qu’une histoire d’usure.
Elle est souvent le reflet d’un corps qui s’est adapté… trop longtemps, trop silencieusement.
Chaque raideur, chaque tension, chaque douleur dans le cou raconte quelque chose.
Une accumulation de contraintes.
Un déséquilibre installé progressivement.
Parfois même… une difficulté à ralentir, à relâcher, à se repositionner.
Le cou n’est pas une simple structure mécanique.
C’est un carrefour.
Entre la tête et le corps.
Entre ce que l’on pense… et ce que l’on vit.
Lorsque la douleur s’installe, elle ne demande pas seulement à être supprimée.
Elle demande à être comprise.
- Comprendre comment vous bougez
- Comprendre comment vous compensez
- Comprendre ce que votre corps essaie de protéger
L’ostéopathie ne cherche pas à “corriger” une anomalie.
Elle cherche à redonner au corps sa capacité à s’adapter, à respirer, à retrouver du mouvement.
Et c’est là que tout change.
Parce qu’au-delà du soulagement, il y a souvent autre chose qui émerge :
un sentiment de légèreté,
une meilleure présence à soi,
et parfois même… une forme de confiance retrouvée dans son propre corps.
Mais ce chemin ne se fait pas seul.
Il demande :
- de l’écoute
- de la régularité
- une implication active
Ce n’est pas une lutte contre la spondylose.
C’est une transformation de la relation que vous entretenez avec votre corps.
Même avec une colonne “usée”, le mouvement reste possible.
Même avec une douleur ancienne, l’apaisement existe.
Et parfois, ce n’est pas le corps qui est trop rigide…
c’est simplement qu’il n’a jamais eu l’espace pour relâcher.
Et maintenant ?
Si vous vous reconnaissez dans ces symptômes, ne restez pas seul avec vos douleurs.
Prenez le temps de :
- comprendre ce que votre corps vous envoie comme signal
- ajuster vos habitudes
- consulter un professionnel si nécessaire
Parce que le plus important n’est pas de supprimer la douleur à tout prix…
mais de retrouver un corps dans lequel vous pouvez à nouveau vous sentir bien.
Références
- World Health Organization. Musculoskeletal conditions. 2023.
- National Institute of Neurological Disorders and Stroke. Cervical spondylosis information page.
- Mayo Clinic. Cervical spondylosis – Symptoms and causes.
- Cleveland Clinic. Cervical spondylosis (neck arthritis).
- National Health Service. Cervical spondylosis.
- Franke H, Franke JD, Fryer G. Osteopathic manipulative treatment for nonspecific neck pain: a systematic review and meta-analysis. Int J Osteopath Med. 2015;18(4):255–267.
- Dal Farra F, Buffone F, Risio RG, et al. Effectiveness of osteopathic interventions in patients with chronic non-specific neck pain: a systematic review and meta-analysis. Complement Ther Clin Pract. 2022;49:101655.
- Cholewicki J, Popovich JM Jr, Reeves NP, et al. The effects of osteopathic manipulative treatment on pain and disability in patients with chronic neck pain: a randomized controlled trial. PM R. 2022;14(12):1417–1429.
- Sezerel B, Yüksel İ. Comparison of muscle energy technique and cervical mobilization on pain, disability and proprioception in cervical spondylosis. Med Sci Monit. 2024;30:e945149.
- Bogduk N. Clinical Anatomy of the Cervical Spine. 2nd ed. Elsevier; 1997.
- Standring S, editor. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 41st ed. Elsevier; 2016.