Introduction — Comprendre la douleur pelvienne fonctionnelle
La douleur pelvienne chronique est un motif fréquent de consultation en médecine digestive et en santé pelvienne. Chez certaines personnes, cette douleur apparaît sans qu’aucune anomalie structurelle évidente ne soit détectée lors des examens médicaux. Dans ces situations, les spécialistes évoquent souvent un trouble fonctionnel du plancher pelvien, dont l’un des exemples les plus connus est le syndrome du releveur de l’anus.
Ce syndrome correspond à une tension excessive ou à des spasmes du muscle élévateur de l’anus (levator ani), un muscle essentiel du plancher pelvien. Ce groupe musculaire soutient les organes pelviens — notamment la vessie, le rectum et, chez la femme, l’utérus — et participe au contrôle de la continence ainsi qu’aux mécanismes de la défécation. Lorsque ce muscle reste contracté de manière prolongée ou développe des zones hypersensibles appelées points gâchettes myofasciaux, il peut provoquer une douleur profonde dans la région rectale ou pelvienne.
Les personnes atteintes décrivent souvent une douleur sourde ou une sensation de pression dans le rectum, parfois accompagnée de spasmes musculaires, d’une gêne en position assise ou de difficultés lors de la défécation. Cette douleur peut être intermittente ou persistante et peut parfois irradier vers le coccyx, les fesses ou le bas du dos.
Le syndrome du releveur de l’anus fait partie des douleurs anorectales fonctionnelles, un groupe de troubles définis par les critères de Rome IV, utilisés en gastroentérologie pour classifier les douleurs digestives fonctionnelles. Bien que cette condition puisse être inconfortable et inquiétante pour les patients, elle n’est généralement pas liée à une maladie grave. Le diagnostic repose principalement sur l’évaluation clinique et l’exclusion d’autres causes de douleur pelvienne.
Une meilleure compréhension du rôle du plancher pelvien et des facteurs pouvant provoquer une tension excessive de ces muscles permet d’orienter la prise en charge. Selon les cas, les approches thérapeutiques peuvent inclure la physiothérapie pelvienne, les techniques de relaxation musculaire, certaines thérapies manuelles et des modifications du mode de vie visant à réduire la tension dans la région pelvienne.
À retenir
- Le syndrome du releveur de l’anus est une cause fréquente de douleur pelvienne fonctionnelle.
- Il est associé à des spasmes ou une hypertonie du muscle levator ani, un muscle clé du plancher pelvien.
- La douleur est souvent ressentie dans la région rectale, le périnée ou le bassin et peut s’aggraver en position assise.
- Le diagnostic repose principalement sur l’examen clinique et l’exclusion d’autres causes de douleur pelvienne.
- La prise en charge peut inclure la physiothérapie pelvienne, la relaxation musculaire, certaines thérapies manuelles et des ajustements du mode de vie.
Facteurs pouvant aggraver les symptômes
Certaines habitudes ou situations peuvent augmenter la tension dans le plancher pelvien et intensifier les symptômes associés au syndrome du releveur de l’anus.
- Position assise prolongée – rester assis pendant de longues périodes peut exercer une pression constante sur les muscles pelviens.
- Constipation chronique – les efforts répétés lors de la défécation peuvent augmenter la tension musculaire du plancher pelvien.
- Stress et anxiété – le stress peut favoriser une contraction involontaire des muscles pelviens.
- Activités physiques répétitives – certains sports comme le cyclisme ou l’équitation peuvent solliciter excessivement la région pelvienne.
- Mauvaise posture – une posture prolongée avec le bassin en rétroversion peut augmenter la pression sur les structures pelviennes.
- Fatigue musculaire – un manque de récupération musculaire peut contribuer à maintenir les spasmes du plancher pelvien.
Identifier et corriger ces facteurs peut contribuer à réduire la fréquence et l’intensité des symptômes.
Questions fréquentes
Le syndrome du releveur de l’anus est-il une maladie grave ?
Dans la majorité des cas, il s’agit d’un trouble fonctionnel du plancher pelvien. Bien qu’il puisse être douloureux et inconfortable, il n’est généralement pas associé à une maladie grave.
Combien de temps dure la douleur ?
La durée des symptômes varie d’une personne à l’autre. Certaines personnes ressentent des épisodes intermittents, tandis que d’autres peuvent présenter une douleur plus persistante.
Le stress peut-il aggraver les symptômes ?
Oui. Le stress et les tensions émotionnelles peuvent favoriser une contraction involontaire des muscles du plancher pelvien, ce qui peut accentuer les spasmes musculaires.
L’activité physique est-elle recommandée ?
Une activité physique douce, comme la marche ou certains étirements, peut aider à réduire les tensions musculaires et à améliorer la circulation dans la région pelvienne.
Faut-il consulter si la douleur persiste ?
Oui. Si les symptômes persistent ou s’intensifient, il est important de consulter un professionnel de santé afin d’obtenir une évaluation appropriée et d’exclure d’autres causes possibles.
Qu’est-ce que le syndrome du releveur de l’anus ?
Le syndrome du releveur de l’anus est un trouble fonctionnel du plancher pelvien caractérisé par des douleurs chroniques ou récurrentes dans la région rectale ou pelvienne. Il est généralement associé à une contraction excessive ou à des spasmes du muscle élévateur de l’anus (levator ani), un groupe musculaire essentiel qui soutient les organes pelviens et participe au contrôle des sphincters.
Ce syndrome appartient au groupe des douleurs anorectales fonctionnelles, une catégorie de troubles dans lesquels la douleur est réelle et parfois invalidante, mais ne s’explique pas par une lésion structurelle évidente. Autrement dit, les examens médicaux comme l’imagerie ou les analyses peuvent être normaux, alors que les symptômes persistent. Dans la classification médicale actuelle, le syndrome du releveur de l’anus est reconnu dans les critères de Rome IV, utilisés en gastroentérologie pour définir les troubles fonctionnels du système digestif.
Le muscle releveur de l’anus constitue la partie principale du plancher pelvien. Il forme une sorte de soutien musculaire en forme de hamac situé à la base du bassin. Ce muscle joue un rôle important dans plusieurs fonctions corporelles essentielles : il aide à maintenir les organes pelviens en place, participe au contrôle de la continence urinaire et fécale, et intervient dans les mécanismes de la défécation et de la stabilité pelvienne. Lorsque ce muscle devient trop tendu ou reste contracté de façon prolongée, il peut provoquer une douleur profonde dans la région anale ou rectale.
Les personnes atteintes décrivent souvent une sensation de pression ou de douleur sourde dans le rectum, parfois accompagnée de spasmes musculaires ou d’une gêne importante lorsqu’elles restent assises longtemps. Cette douleur peut apparaître de manière intermittente, avec des épisodes qui durent de quelques minutes à plusieurs heures, ou devenir plus persistante chez certains patients. Dans certains cas, la douleur peut également irradier vers le coccyx, les fesses ou le bas du dos.
Bien que ce syndrome puisse être préoccupant pour les personnes qui en souffrent, il est généralement considéré comme une condition bénigne sur le plan médical. Cependant, son impact sur la qualité de vie peut être significatif, notamment lorsque la douleur devient chronique ou interfère avec les activités quotidiennes. Une évaluation clinique appropriée est donc importante afin d’exclure d’autres causes de douleur pelvienne ou anorectale et d’orienter la prise en charge vers les approches thérapeutiques les plus adaptées.
La compréhension du syndrome du releveur de l’anus repose aujourd’hui sur l’idée que plusieurs facteurs peuvent contribuer à une tension excessive du plancher pelvien, notamment les spasmes musculaires, les troubles de coordination des muscles pelviens, certaines habitudes de posture ou des tensions liées au stress. Une approche globale visant à réduire la tension musculaire et à améliorer la fonction du plancher pelvien constitue généralement la base de la prise en charge.
Anatomie du muscle releveur de l’anus
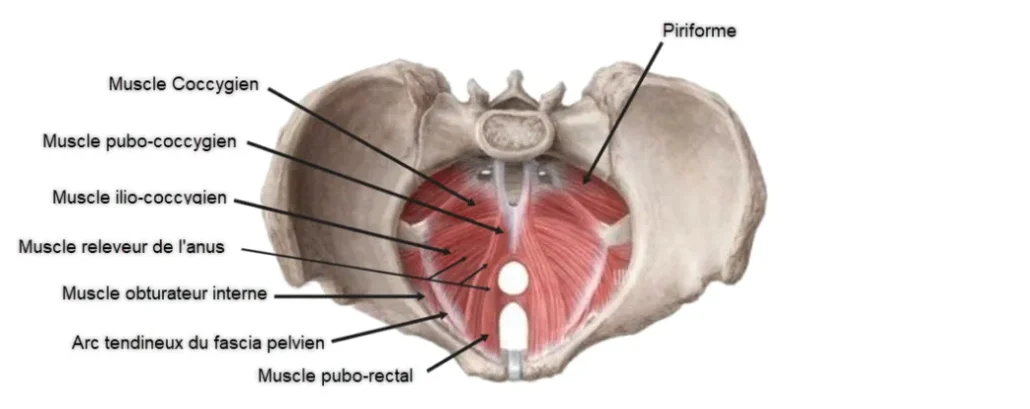
Le muscle releveur de l’anus, appelé en anglais levator ani, constitue la principale composante musculaire du plancher pelvien. Il forme une structure musculaire large et mince qui s’étend à la base du bassin, reliant les os du pubis à l’avant du bassin au coccyx et aux parois latérales du pelvis. Cette organisation lui permet de jouer un rôle central dans le soutien des organes pelviens et dans la régulation de plusieurs fonctions physiologiques essentielles.
Le levator ani n’est pas un muscle unique, mais plutôt un ensemble de muscles étroitement associés qui travaillent de manière coordonnée. Il est généralement divisé en trois parties principales : le puborectal, le pubococcygien et l’iliococcygien. Ces muscles forment une sorte de diaphragme musculaire situé à la base de la cavité pelvienne.
Le muscle puborectal est particulièrement important pour la continence. Il forme une boucle autour de la jonction entre le rectum et l’anus, créant un angle appelé angle anorectal. Cet angle contribue à empêcher l’évacuation involontaire des selles. Lorsque ce muscle se relâche, l’angle s’ouvre et permet le passage des selles lors de la défécation.
Le muscle pubococcygien constitue une portion centrale du levator ani. Il s’étend du pubis vers le coccyx et participe au soutien des organes pelviens, notamment la vessie, le rectum et, chez la femme, l’utérus et le vagin. Ce muscle intervient également dans la stabilité du bassin et dans certaines fonctions sexuelles.
Le muscle iliococcygien, situé plus en arrière et latéralement, complète la structure du plancher pelvien. Bien qu’il soit plus mince que les autres composantes du levator ani, il contribue au soutien global des organes pelviens et participe à la stabilité du diaphragme pelvien.
L’ensemble de ces muscles fonctionne comme un système dynamique de soutien. Plutôt que de rester constamment contracté, le plancher pelvien doit être capable d’alterner entre contraction et relaxation selon les besoins du corps. Par exemple, ces muscles se contractent pour maintenir la continence lors d’une augmentation de la pression abdominale, comme lors de la toux, du rire ou du soulèvement d’une charge. À l’inverse, ils doivent se relâcher de manière coordonnée lors de la miction ou de la défécation.
Le levator ani est principalement innervé par les branches du nerf pudendal et par des fibres nerveuses provenant des racines sacrées. Cette innervation permet un contrôle à la fois volontaire et réflexe des muscles du plancher pelvien. Une coordination adéquate entre ces nerfs et les muscles est essentielle pour maintenir une fonction pelvienne normale.
Lorsque ce système musculaire devient trop tendu ou développe des zones de tension persistante, appelées points gâchettes myofasciaux, il peut perturber le fonctionnement normal du plancher pelvien. Ces tensions musculaires peuvent contribuer à l’apparition de douleurs pelviennes, de spasmes musculaires ou de difficultés fonctionnelles, comme celles observées dans le syndrome du releveur de l’anus.
Symptômes du syndrome du releveur de l’anus
Le syndrome du releveur de l’anus se manifeste principalement par des douleurs dans la région anorectale ou pelvienne. Ces douleurs peuvent varier considérablement d’une personne à l’autre, tant par leur intensité que par leur durée. Chez certains patients, les symptômes apparaissent sous forme d’épisodes intermittents, tandis que chez d’autres, la douleur peut devenir plus persistante et s’installer sur une longue période.
Le symptôme le plus caractéristique est une douleur profonde dans le rectum. Cette douleur est souvent décrite comme une sensation de pression, de tiraillement ou de douleur sourde située à l’intérieur du bassin. Contrairement à certaines douleurs anales causées par des lésions locales, la douleur associée au syndrome du releveur de l’anus est généralement ressentie plus profondément dans la région pelvienne.
Chez de nombreuses personnes, la douleur est particulièrement marquée en position assise. Rester assis pendant une période prolongée peut augmenter la pression exercée sur le plancher pelvien et accentuer les spasmes du muscle levator ani. Certaines personnes rapportent également que la douleur s’améliore lorsqu’elles se lèvent, marchent ou changent de position.
Les symptômes peuvent également inclure des spasmes musculaires dans le plancher pelvien. Ces contractions involontaires du muscle releveur de l’anus peuvent provoquer une sensation de serrement ou de crampe dans la région pelvienne. Ces spasmes peuvent apparaître soudainement et durer de quelques minutes à plusieurs heures.
La douleur peut parfois irradier vers d’autres régions du bassin. Certaines personnes ressentent une gêne qui s’étend vers le coccyx, les fesses, le périnée ou le bas du dos. Cette irradiation s’explique par les connexions musculaires et nerveuses entre les structures du plancher pelvien et les régions voisines.
Des symptômes digestifs peuvent également être associés à cette condition. Certaines personnes éprouvent une sensation de difficulté lors de la défécation ou une impression d’évacuation incomplète des selles. Dans certains cas, la douleur peut être exacerbée pendant ou après la défécation en raison de la tension excessive du plancher pelvien.
Le syndrome du releveur de l’anus peut également avoir un impact sur la sphère sexuelle. Chez certaines personnes, la tension musculaire du plancher pelvien peut provoquer des douleurs pendant les rapports sexuels ou une gêne dans la région pelvienne.
L’évolution des symptômes est souvent variable et imprévisible. Certaines personnes peuvent connaître des périodes d’amélioration suivies de phases de réapparition des douleurs. Cette fluctuation des symptômes est fréquente dans les troubles fonctionnels du plancher pelvien.
Bien que ces symptômes puissent être inconfortables et parfois inquiétants, ils ne sont généralement pas associés à une maladie grave. Toutefois, une évaluation médicale reste importante afin d’exclure d’autres causes possibles de douleur anorectale ou pelvienne et de déterminer la prise en charge la plus appropriée.
Signes et symptômes typiques
Les symptômes du syndrome du releveur de l’anus peuvent varier d’une personne à l’autre. Cependant, certains signes sont fréquemment observés chez les personnes atteintes de ce trouble du plancher pelvien.
- Douleur rectale profonde – souvent décrite comme une pression ou une douleur sourde dans la région anale.
- Inconfort en position assise – la douleur peut s’aggraver lorsque la personne reste assise pendant une période prolongée.
- Sensation de pression dans le bassin – impression de lourdeur ou de tension dans la région pelvienne.
- Spasmes musculaires pelviens – contractions involontaires du muscle releveur de l’anus.
- Douleur lors de la défécation – certaines personnes ressentent une gêne ou une douleur pendant ou après le passage des selles.
- Douleurs irradiantes – la douleur peut parfois s’étendre vers le coccyx, les fesses ou le bas du dos.
Ces symptômes peuvent apparaître de manière intermittente ou persistante et peuvent varier en intensité selon les périodes.
Causes et facteurs de risque du syndrome du releveur de l’anus
Le syndrome du releveur de l’anus est considéré comme un trouble fonctionnel du plancher pelvien. Contrairement à certaines maladies où une lésion anatomique précise peut être identifiée, ce syndrome résulte généralement d’une combinaison de facteurs musculaires, neurologiques et fonctionnels. Dans la plupart des cas, la douleur est associée à une tension excessive ou à des spasmes du muscle levator ani, qui perturbent le fonctionnement normal du plancher pelvien.
L’un des mécanismes les plus fréquemment évoqués est la présence d’une hypertonie du plancher pelvien, c’est-à-dire une contraction prolongée ou excessive des muscles pelviens. Lorsque ces muscles restent contractés pendant une longue période, ils peuvent provoquer une douleur profonde dans la région pelvienne ou anorectale. Cette tension musculaire peut également favoriser l’apparition de points gâchettes myofasciaux, des zones hypersensibles situées dans les fibres musculaires qui peuvent déclencher une douleur locale ou irradiée.
La constipation chronique est également un facteur fréquemment associé à ce syndrome. Les efforts répétés lors de la défécation peuvent exercer une pression importante sur les muscles du plancher pelvien. Avec le temps, ces efforts peuvent entraîner une tension musculaire excessive et perturber la coordination normale des muscles impliqués dans l’évacuation des selles.
Les positions assises prolongées constituent un autre facteur pouvant contribuer à l’apparition des symptômes. Rester assis pendant de longues périodes augmente la pression sur les structures pelviennes et peut favoriser la contraction involontaire des muscles du plancher pelvien. Cette situation est particulièrement fréquente chez les personnes qui travaillent longtemps devant un ordinateur ou qui conduisent pendant de longues périodes.
Certaines activités physiques répétitives peuvent également solliciter excessivement la région pelvienne. Des activités comme le cyclisme, l’équitation ou certains sports impliquant des pressions répétées sur le périnée peuvent contribuer à l’apparition de tensions musculaires dans le plancher pelvien.
Les traumatismes pelviens peuvent aussi jouer un rôle dans le développement de ce syndrome. Chez certaines personnes, des événements comme un accouchement difficile, une chirurgie pelvienne ou un traumatisme direct dans la région du bassin peuvent modifier la fonction musculaire du plancher pelvien et favoriser l’apparition de douleurs chroniques.
Les facteurs psychologiques, notamment le stress et l’anxiété, sont également souvent associés aux troubles du plancher pelvien. Le stress peut provoquer une augmentation involontaire de la tension musculaire dans différentes régions du corps, y compris dans les muscles pelviens. Cette tension prolongée peut contribuer à maintenir les spasmes musculaires et à amplifier les symptômes.
Enfin, certaines personnes peuvent présenter des troubles de coordination du plancher pelvien, parfois appelés dyssynergie pelvienne. Dans ce cas, les muscles impliqués dans la défécation ne se relâchent pas correctement, ce qui peut entraîner une augmentation de la pression musculaire et favoriser l’apparition de douleurs pelviennes.
Dans la majorité des cas, le syndrome du releveur de l’anus ne résulte pas d’une cause unique, mais plutôt de l’interaction de plusieurs facteurs. La compréhension de ces différents éléments est essentielle pour orienter la prise en charge vers des approches thérapeutiques visant à réduire la tension musculaire et à améliorer la fonction du plancher pelvien.
Diagnostic du syndrome du releveur de l’anus
Le diagnostic du syndrome du releveur de l’anus repose principalement sur une évaluation clinique approfondie. Contrairement à certaines maladies pour lesquelles un test spécifique permet d’établir un diagnostic immédiat, ce syndrome est généralement identifié après avoir exclu d’autres causes possibles de douleur anorectale ou pelvienne.
La première étape du diagnostic consiste en une anamnèse détaillée. Le professionnel de santé interroge le patient sur la nature de la douleur, sa localisation, sa durée et les circonstances dans lesquelles elle apparaît. Les patients décrivent souvent une douleur profonde dans la région rectale ou pelvienne, parfois accompagnée d’une sensation de pression ou de spasmes musculaires. Les informations concernant les habitudes intestinales, les antécédents médicaux, les traumatismes pelviens ou les facteurs de stress peuvent également fournir des indices importants.
Un examen physique est ensuite réalisé afin d’évaluer l’état du plancher pelvien. L’examen comprend généralement une palpation de la région abdominale et pelvienne ainsi qu’un toucher rectal, qui permet d’évaluer la tonicité du muscle releveur de l’anus. Chez les personnes atteintes de ce syndrome, la pression exercée sur certaines zones du muscle peut reproduire la douleur ressentie par le patient. Cette reproduction de la douleur lors de la palpation constitue souvent un indice important pour orienter le diagnostic.
Dans certains cas, le professionnel de santé peut également évaluer la coordination des muscles du plancher pelvien. Une difficulté à relâcher ces muscles lors de la défécation peut suggérer un trouble fonctionnel du plancher pelvien, comme une dyssynergie pelvienne.
Bien que le diagnostic repose principalement sur l’examen clinique, des examens complémentaires peuvent parfois être recommandés afin d’exclure d’autres conditions médicales. Parmi ces examens, on peut retrouver l’échographie pelvienne, l’imagerie par résonance magnétique (IRM) ou la manométrie anorectale. Ces examens permettent d’évaluer la structure des organes pelviens et le fonctionnement des muscles et des sphincters.
L’objectif principal de ces investigations est d’écarter d’autres causes de douleur anorectale, comme les fissures anales, les hémorroïdes, les infections ou certaines pathologies digestives. Une fois ces causes exclues, et si l’examen clinique met en évidence une sensibilité du muscle levator ani, le diagnostic de syndrome du releveur de l’anus peut être envisagé.
Il est important de noter que ce syndrome est souvent sous-diagnostiqué, car ses symptômes peuvent être confondus avec d’autres troubles pelviens ou digestifs. Une évaluation attentive par un professionnel de santé familiarisé avec les troubles du plancher pelvien permet généralement d’établir un diagnostic plus précis et d’orienter le patient vers les approches thérapeutiques les plus appropriées.
Conditions pouvant provoquer des symptômes similaires
La douleur anorectale ou pelvienne n’est pas spécifique au syndrome du releveur de l’anus. Plusieurs affections peuvent provoquer des symptômes comparables, ce qui explique pourquoi le diagnostic repose souvent sur l’exclusion d’autres causes possibles. Une évaluation médicale attentive permet de distinguer ce syndrome fonctionnel d’autres conditions pouvant affecter la région anale ou pelvienne.
Parmi les causes les plus fréquentes de douleur anorectale figurent les hémorroïdes. Cette affection correspond à une dilatation des veines situées dans la région anale ou rectale. Les hémorroïdes peuvent provoquer une douleur, une sensation de pression ou des saignements lors de la défécation. Contrairement au syndrome du releveur de l’anus, la douleur est souvent associée à une irritation locale visible lors de l’examen clinique.
Les fissures anales représentent également une cause fréquente de douleur dans la région anale. Il s’agit de petites déchirures de la muqueuse anale qui peuvent provoquer une douleur intense, souvent décrite comme une sensation de brûlure ou de coupure lors du passage des selles. Cette douleur est généralement très localisée et s’accompagne souvent de saignements légers.
Une autre condition à considérer est la proctalgie fugace, un trouble caractérisé par des épisodes soudains de douleur anale intense mais de courte durée. Ces crises peuvent durer de quelques secondes à quelques minutes et disparaissent généralement spontanément. Bien que la proctalgie fugace et le syndrome du releveur de l’anus appartiennent tous deux aux douleurs anorectales fonctionnelles, leurs caractéristiques cliniques sont différentes.
Certaines infections anorectales peuvent également provoquer des douleurs pelviennes ou anales. Les abcès anaux ou les infections locales peuvent entraîner une douleur importante, souvent associée à une rougeur, un gonflement ou de la fièvre. Ces conditions nécessitent généralement une prise en charge médicale spécifique.
Les troubles du plancher pelvien, tels que la dyssynergie pelvienne, peuvent également provoquer des symptômes similaires. Dans ces situations, les muscles impliqués dans la défécation ne se relâchent pas correctement, ce qui peut entraîner une constipation chronique et une sensation d’évacuation incomplète.
Chez certains patients, la douleur pelvienne peut également être liée à des troubles urologiques ou gynécologiques, notamment chez les femmes. Des conditions comme l’endométriose, les infections pelviennes ou certaines pathologies de la vessie peuvent provoquer des douleurs dans la région pelvienne qui peuvent être confondues avec celles du syndrome du releveur de l’anus.
L’identification de ces différentes conditions est essentielle, car les stratégies de traitement peuvent varier considérablement selon la cause de la douleur. Une évaluation clinique complète permet généralement de distinguer ces pathologies et de confirmer le diagnostic de syndrome du releveur de l’anus lorsque les autres causes ont été exclues.
Conditions pouvant provoquer des symptômes similaires
La douleur pelvienne ou rectale peut avoir plusieurs origines. Avant de poser le diagnostic de syndrome du releveur de l’anus, les professionnels de santé cherchent généralement à exclure d’autres conditions pouvant provoquer des symptômes similaires.
- Hémorroïdes – inflammation des veines de la région anale pouvant provoquer douleur et saignements.
- Fissure anale – petite déchirure de la muqueuse anale causant une douleur intense lors de la défécation.
- Abcès ou infection anale – infection locale pouvant entraîner douleur, gonflement et fièvre.
- Proctalgie fugace – spasmes anaux soudains et très douloureux mais généralement de courte durée.
- Dysfonction du plancher pelvien – troubles de coordination des muscles pelviens pouvant entraîner constipation ou difficultés à évacuer les selles.
- Douleur pelvienne chronique – condition multifactorielle pouvant impliquer les muscles, les nerfs ou les organes pelviens.
Un examen clinique permet généralement de distinguer ces différentes conditions et d’orienter la prise en charge vers le traitement le plus approprié.
Traitement et prise en charge du syndrome du releveur de l’anus
La prise en charge du syndrome du releveur de l’anus vise principalement à réduire la tension excessive du plancher pelvien et à restaurer un fonctionnement musculaire plus équilibré. Comme il s’agit d’un trouble fonctionnel, les approches thérapeutiques cherchent avant tout à diminuer les spasmes musculaires, à améliorer la mobilité des structures pelviennes et à soulager la douleur.
L’une des approches pouvant être envisagées est l’ostéopathie, qui s’intéresse à l’équilibre global du corps et aux relations entre les structures musculo-squelettiques, viscérales et fasciales. Dans le contexte du syndrome du releveur de l’anus, l’ostéopathe peut évaluer les tensions présentes dans la région pelvienne, le bassin, la colonne lombaire et les tissus environnants. L’objectif est d’identifier les restrictions de mobilité qui peuvent contribuer à maintenir une tension excessive dans le plancher pelvien.
Les techniques manuelles ostéopathiques peuvent viser à relâcher les tensions musculaires et fasciales autour du bassin et du périnée. Par exemple, des techniques de relâchement myofascial, de mobilisation douce du bassin ou de travail sur les tissus pelviens peuvent être utilisées afin de favoriser une meilleure détente du muscle releveur de l’anus. Ce travail permet parfois de réduire les spasmes musculaires et d’améliorer la circulation dans la région pelvienne.
L’ostéopathe peut également porter attention aux structures voisines du plancher pelvien, comme le sacrum, le coccyx, les articulations sacro-iliaques et la région lombaire. Des restrictions de mobilité dans ces zones peuvent influencer la tension du plancher pelvien et contribuer au maintien des symptômes. En améliorant la mobilité de ces structures, il est possible de diminuer les contraintes exercées sur les muscles pelviens.
Les tensions fasciales et viscérales peuvent aussi jouer un rôle dans la dynamique pelvienne. Certaines approches ostéopathiques cherchent à améliorer la mobilité des organes pelviens et des tissus qui les entourent, ce qui peut contribuer à réduire les pressions exercées sur le plancher pelvien.
En complément du travail manuel, l’ostéopathe peut proposer des conseils posturaux et des exercices simples visant à réduire la tension dans la région pelvienne. Par exemple, l’apprentissage d’une respiration diaphragmatique plus profonde peut favoriser une meilleure coordination entre le diaphragme et le plancher pelvien, contribuant ainsi à la relaxation musculaire.
Des mesures simples du quotidien peuvent également aider à réduire les symptômes. Maintenir une bonne hydratation, favoriser un transit intestinal régulier et éviter les efforts excessifs lors de la défécation peuvent diminuer la pression exercée sur les muscles pelviens. De même, limiter les périodes prolongées en position assise et pratiquer une activité physique douce peut contribuer à réduire les tensions dans le bassin.
Dans l’ensemble, la prise en charge du syndrome du releveur de l’anus repose souvent sur une approche globale visant à diminuer la tension musculaire et à améliorer la fonction du plancher pelvien. Les techniques ostéopathiques, associées à des ajustements du mode de vie et à une meilleure compréhension du fonctionnement du plancher pelvien, peuvent contribuer à améliorer le confort et la qualité de vie des personnes touchées par ce trouble.
Conseils pratiques pour soulager les symptômes
Dans certains cas, quelques ajustements simples du mode de vie peuvent contribuer à réduire la tension du plancher pelvien et à diminuer les symptômes associés au syndrome du releveur de l’anus.
- Privilégier une position assise confortable – l’utilisation d’un coussin ergonomique ou d’un coussin en forme d’anneau peut aider à réduire la pression sur la région pelvienne.
- Éviter les périodes prolongées en position assise – se lever régulièrement et marcher quelques minutes peut diminuer la tension musculaire.
- Favoriser un transit intestinal régulier – boire suffisamment d’eau et consommer des fibres alimentaires peut aider à prévenir la constipation.
- Pratiquer la respiration diaphragmatique – une respiration lente et profonde peut favoriser la relaxation du plancher pelvien.
- Appliquer de la chaleur locale – une bouillotte ou un bain chaud peut contribuer à détendre les muscles pelviens.
- Maintenir une activité physique modérée – des activités douces comme la marche ou certains étirements peuvent améliorer la circulation et la détente musculaire.
Ces mesures simples ne remplacent pas une évaluation médicale, mais elles peuvent aider à réduire les tensions musculaires et à améliorer le confort quotidien.
Approche ostéopathique du syndrome du releveur de l’anus
L’ostéopathie propose une approche globale dans la prise en charge du syndrome du releveur de l’anus. Cette approche repose sur l’idée que les douleurs pelviennes peuvent être influencées par l’équilibre mécanique et fonctionnel de l’ensemble du corps. Les tensions musculaires, les restrictions de mobilité du bassin ou les déséquilibres posturaux peuvent contribuer à maintenir une hypertonie du plancher pelvien et favoriser l’apparition de symptômes.
Lors de la consultation, l’ostéopathe commence généralement par une évaluation complète du patient. Cette évaluation inclut l’analyse de la posture, de la mobilité du bassin, de la colonne lombaire et des articulations sacro-iliaques. L’ostéopathe examine également la région abdominale et pelvienne afin d’identifier d’éventuelles zones de tension musculaire ou fasciale pouvant influencer le fonctionnement du plancher pelvien.
Dans de nombreux cas, les tensions du sacrum et du coccyx peuvent jouer un rôle dans la dynamique du plancher pelvien. Le muscle releveur de l’anus s’attache en effet à ces structures osseuses, ce qui signifie que toute restriction de mobilité dans cette région peut influencer la tension musculaire du plancher pelvien. Les techniques ostéopathiques peuvent alors viser à améliorer la mobilité de ces structures afin de réduire les contraintes exercées sur les muscles pelviens.
L’ostéopathe peut également travailler sur les tissus fascials du bassin. Les fascias constituent un réseau de tissus conjonctifs qui relient les muscles, les organes et les structures osseuses. Des tensions dans ces tissus peuvent perturber la mobilité du plancher pelvien et contribuer à maintenir une contraction musculaire excessive. Les techniques de relâchement myofascial permettent parfois de restaurer une meilleure souplesse des tissus et de réduire les tensions locales.
Un autre aspect important de l’approche ostéopathique concerne la relation entre le diaphragme thoracique et le plancher pelvien. Ces deux structures travaillent en synergie lors de la respiration. Une respiration superficielle ou une restriction de mobilité du diaphragme peut influencer la dynamique du plancher pelvien et favoriser une tension musculaire excessive. En travaillant sur la mobilité du diaphragme et des structures thoraco-abdominales, l’ostéopathe peut contribuer à améliorer cette coordination fonctionnelle.
Dans certaines situations, les points gâchettes myofasciaux présents dans les muscles pelviens ou dans les muscles voisins, comme les muscles fessiers ou le piriforme, peuvent également être impliqués dans les douleurs pelviennes. L’ostéopathe peut utiliser des techniques spécifiques pour relâcher ces zones de tension et réduire la douleur référée associée.
Au-delà du traitement manuel, l’ostéopathe joue également un rôle dans l’éducation du patient. Des conseils concernant la posture, la respiration, la gestion du stress ou certaines habitudes quotidiennes peuvent aider à réduire la tension dans la région pelvienne. Cette approche globale vise à améliorer la mobilité, à diminuer les spasmes musculaires et à favoriser un fonctionnement plus harmonieux du plancher pelvien.
L’objectif de l’approche ostéopathique n’est pas seulement de réduire la douleur, mais aussi de restaurer un équilibre fonctionnel durable dans la région pelvienne. En agissant sur les différentes structures qui influencent la tension du plancher pelvien, cette approche peut contribuer à améliorer le confort et la qualité de vie des personnes souffrant du syndrome du releveur de l’anus.
Conseils pratiques et mode de vie
Certaines habitudes de vie peuvent influencer la tension du plancher pelvien et contribuer à l’apparition ou au maintien des symptômes associés au syndrome du releveur de l’anus. Des ajustements simples dans les activités quotidiennes peuvent parfois aider à réduire la pression exercée sur les muscles pelviens et favoriser leur relaxation.
L’un des éléments les plus importants concerne la gestion du transit intestinal. La constipation chronique peut entraîner des efforts répétés lors de la défécation, ce qui augmente la pression sur les muscles du plancher pelvien. Pour favoriser un transit régulier, il est recommandé d’adopter une alimentation riche en fibres, comprenant notamment des fruits, des légumes, des céréales complètes et des légumineuses. Une hydratation adéquate joue également un rôle essentiel dans la prévention de la constipation.
La posture constitue un autre facteur important. Une position assise prolongée peut exercer une pression continue sur la région pelvienne et favoriser la contraction involontaire des muscles du plancher pelvien. Il peut être utile de faire des pauses régulières pour se lever, marcher ou effectuer quelques étirements légers. L’utilisation d’un coussin ergonomique peut également aider à réduire la pression sur la région pelvienne lors des périodes d’assise prolongée.
L’activité physique modérée peut contribuer à améliorer la circulation sanguine et à réduire les tensions musculaires dans la région pelvienne. Des activités douces comme la marche, le yoga ou certains exercices d’étirement peuvent aider à maintenir la mobilité du bassin et à favoriser la détente musculaire.
La respiration diaphragmatique peut également jouer un rôle dans la relaxation du plancher pelvien. Lors d’une respiration profonde, le diaphragme descend dans la cavité abdominale, ce qui entraîne un mouvement coordonné du plancher pelvien. Cette dynamique respiratoire peut favoriser la détente musculaire et améliorer la coordination entre les différentes structures impliquées dans la stabilité du bassin.
La gestion du stress représente un autre aspect important. Le stress et les tensions émotionnelles peuvent provoquer une contraction involontaire de certains groupes musculaires, y compris les muscles pelviens. Des techniques de relaxation, comme la respiration lente, la méditation ou certaines approches de relaxation musculaire, peuvent aider à réduire cette tension.
Certaines activités qui exercent une pression directe sur le périnée, comme le cyclisme prolongé ou certaines positions assises rigides, peuvent parfois aggraver les symptômes. Dans ces situations, il peut être utile d’adapter ces activités ou d’utiliser un équipement ergonomique afin de réduire la pression sur la région pelvienne.
Dans l’ensemble, l’adoption d’un mode de vie favorisant la mobilité, la relaxation musculaire et un bon équilibre postural peut contribuer à réduire les tensions du plancher pelvien. Ces mesures simples, combinées à une prise en charge adaptée lorsque nécessaire, peuvent aider à améliorer le confort et à prévenir la réapparition des symptômes associés au syndrome du releveur de l’anus.
Quand consulter un professionnel de santé
Une douleur pelvienne ou rectale persistante ne doit pas être ignorée. Bien que le syndrome du releveur de l’anus soit généralement une condition fonctionnelle et bénigne, il est important d’obtenir une évaluation médicale afin d’exclure d’autres causes possibles.
- la douleur rectale ou pelvienne persiste pendant plusieurs semaines
- la douleur devient plus intense ou fréquente
- des saignements rectaux apparaissent
- des changements importants du transit intestinal surviennent
- la douleur s’accompagne de fièvre, de perte de poids ou d’une fatigue inhabituelle
- la douleur apparaît après un traumatisme ou une intervention chirurgicale
Une consultation permet d’effectuer un examen clinique approprié et, si nécessaire, de réaliser des examens complémentaires afin d’identifier la cause exacte des symptômes et de proposer une prise en charge adaptée.
Exercices et auto-soins pour le plancher pelvien
Certaines pratiques simples peuvent aider à réduire la tension excessive du plancher pelvien et à améliorer la coordination des muscles impliqués dans le syndrome du releveur de l’anus. L’objectif de ces exercices n’est pas de renforcer fortement les muscles pelviens, mais plutôt de favoriser leur détente, leur mobilité et leur coordination avec la respiration.
Respiration diaphragmatique
La respiration diaphragmatique est l’un des moyens les plus efficaces pour encourager la relaxation du plancher pelvien. Le diaphragme thoracique et le plancher pelvien fonctionnent en synergie : lorsque l’on inspire profondément, le diaphragme descend et le plancher pelvien se relâche légèrement.
Pour pratiquer cet exercice, il est recommandé de s’allonger sur le dos ou de s’asseoir confortablement. Placez une main sur l’abdomen et inspirez lentement par le nez en laissant le ventre se gonfler. Lors de l’expiration, laissez l’abdomen se détendre progressivement. Cet exercice peut être répété pendant quelques minutes afin de favoriser la relaxation des muscles pelviens.
Étirement doux du bassin
Les étirements doux peuvent aider à diminuer les tensions dans la région pelvienne et dans les muscles voisins, notamment les muscles lombaires et les muscles fessiers. Une position simple consiste à s’allonger sur le dos, à plier les genoux et à amener doucement les genoux vers la poitrine. Cette position permet d’étirer les muscles du bas du dos et du bassin.
Un autre étirement utile consiste à adopter la position dite du papillon, où l’on s’assoit avec les plantes des pieds l’une contre l’autre et les genoux ouverts vers l’extérieur. Cette position permet d’étirer les muscles de la région pelvienne et des hanches.
Relaxation du plancher pelvien
Certaines personnes ont tendance à contracter involontairement les muscles du plancher pelvien lorsqu’elles ressentent de la douleur ou du stress. Un exercice simple consiste à prendre conscience de cette tension et à apprendre à relâcher ces muscles.
En position assise ou allongée, prenez quelques respirations profondes et concentrez-vous sur la sensation de détente dans la région du périnée. L’objectif est d’imaginer que les muscles du plancher pelvien s’ouvrent et se relâchent doucement pendant l’expiration.
Auto-massage et chaleur locale
L’application de chaleur dans la région pelvienne peut parfois aider à détendre les muscles et à diminuer les spasmes. L’utilisation d’une bouillotte ou d’un bain chaud peut favoriser la relaxation musculaire et améliorer la circulation sanguine dans la région.
Dans certains cas, un auto-massage doux des muscles fessiers ou de la région du bassin peut également contribuer à réduire les tensions musculaires environnantes.
Importance de la régularité
Ces exercices et ces pratiques d’auto-soins doivent être réalisés de manière douce et progressive. L’objectif est d’améliorer progressivement la mobilité et la détente du plancher pelvien, sans provoquer de douleur supplémentaire. Une pratique régulière peut contribuer à réduire les spasmes musculaires et à améliorer le confort dans la vie quotidienne.
Il est toutefois important de consulter un professionnel de santé si les symptômes persistent ou s’aggravent, afin d’obtenir une évaluation appropriée et de déterminer la prise en charge la plus adaptée.
Syndrome myofascial du muscle élévateur de l’anus
Ce syndrome, souvent déclenché par des microtraumatismes répétés, peut être associé à des activités telles que le vélo de montagne et l’équitation. De plus, des lésions résultant de l’accouchement ou d’un traumatisme contondant peuvent jouer un rôle dans son développement. Une caractéristique distinctive est la présence de points de déclenchement myofasciaux, des zones locales de sensibilité intense dans le muscle affecté. La stimulation manuelle de ces points provoque non seulement une douleur intense à cet endroit précis, mais également une douleur référée, irradiant vers d’autres zones du plancher pelvien, du bas du dos ou des membres inférieurs.
Divers facteurs peuvent prédisposer au syndrome, notamment une activité physique intense occasionnelle, une mauvaise posture, des traumatismes antérieurs, une alimentation inadéquate, et des troubles psychologiques tels que le stress chronique et la dépression. Ces facteurs, lorsqu’ils sont combinés, augmentent le risque de développer le syndrome de douleur myofasciale du muscle élévateur de l’anus.
Les symptômes de cette affection comprennent des douleurs profondes dans la région anale, une sensation de pression ou de lourdeur, des douleurs pendant ou après la défécation, et parfois des difficultés à contrôler les selles. Les patients peuvent également ressentir des douleurs pendant les rapports sexuels, impactant significativement leur qualité de vie.
La prise en charge du syndrome myofascial du muscle élévateur de l’anus nécessite souvent une approche multidisciplinaire. Les professionnels de la santé, en particulier les ostéopathes et les physiothérapeutes, jouent un rôle clé dans le soulagement des symptômes. Les techniques ostéopathiques visent spécifiquement à relâcher les tensions musculaires, à améliorer la mobilité, et à rétablir l’équilibre fonctionnel du muscle élévateur de l’anus.
Comprendre les caractéristiques complexes de ce syndrome permet aux professionnels de la santé de concevoir des plans de traitement personnalisés, adaptés à chaque patient. En mettant l’accent sur la gestion holistique, ces approches visent à améliorer la qualité de vie des personnes touchées et à restaurer la fonction normale du muscle élévateur de l’anus.

Partie A :
Le schéma supérieur montre la localisation d’un point gâchette primaire dans le muscle releveur de l’anus, illustré par une petite croix blanche dans la vue anatomique en coupe. Ce point gâchette est responsable d’une douleur référée qui se manifeste principalement dans la région centrale du périnée, comme indiqué par la zone rouge sur le corps humain à gauche.
Partie B :
Le schéma inférieur montre la même localisation du point gâchette primaire, mais avec une propagation plus étendue de la douleur référée, couvrant non seulement le périnée mais aussi la partie postérieure de la cuisse, comme indiqué par l’extension des points rouges sur la zone correspondante du corps humain. Dans les vues anatomiques, les croix blanches montrent les points précis où la stimulation du muscle peut entraîner ces sensations de douleur référée.
Ces illustrations soulignent l’importance d’une évaluation précise pour diagnostiquer correctement les points gâchettes du muscle releveur de l’anus, qui peuvent être impliqués dans des douleurs pelviennes chroniques. Les techniques de libération myofasciale et autres interventions ostéopathiques sont souvent utilisées pour traiter ces points de déclenchement et soulager la douleur associée.
Questions Fréquemment Posées sur le Syndrome du Releveur de l’Anus
1. Qu’est-ce que le syndrome du releveur de l’anus ?
Le syndrome du releveur de l’anus est une condition caractérisée par une douleur chronique dans la région pelvienne, principalement due à la contraction involontaire et prolongée du muscle releveur de l’anus. Ce muscle fait partie du plancher pelvien et joue un rôle crucial dans le soutien des organes pelviens, ainsi que dans le contrôle de la défécation. Les personnes atteintes de ce syndrome peuvent ressentir une douleur intense dans la région anale ou rectale, des spasmes musculaires, et une sensation de pression ou de lourdeur dans le bas du dos et les fesses.
2. Quels sont les symptômes typiques du syndrome du releveur de l’anus ?
Les symptômes les plus courants incluent une douleur anale ou rectale persistante, souvent décrite comme une sensation de pression ou de brûlure. D’autres symptômes peuvent inclure des spasmes musculaires involontaires, une difficulté à déféquer, des douleurs pendant la défécation, une douleur lors de la miction ou des rapports sexuels, ainsi qu’un inconfort accru en position assise. Ces symptômes peuvent varier en intensité et peuvent être déclenchés ou aggravés par le stress, certaines positions assises prolongées, ou des activités physiques spécifiques.
3. Quelles sont les options de traitement pour le syndrome du releveur de l’anus ?
Le traitement du syndrome du releveur de l’anus peut inclure plusieurs approches, souvent combinées pour une efficacité optimale. L’ostéopathie et la kinésithérapie sont des méthodes couramment utilisées pour relâcher les tensions musculaires et améliorer la mobilité du plancher pelvien. Des exercices de renforcement du plancher pelvien, comme les exercices de Kegel, sont également recommandés pour stabiliser et renforcer les muscles affectés. En outre, des techniques de relaxation, telles que la respiration diaphragmatique, le yoga ou la méditation, peuvent aider à réduire le stress et les spasmes musculaires. Dans certains cas, des médicaments anti-inflammatoires ou des relaxants musculaires peuvent être prescrits pour gérer la douleur. Il est essentiel de consulter un professionnel de la santé pour élaborer un plan de traitement personnalisé.
4. Combien de temps faut-il pour se rétablir du syndrome du releveur de l’anus ?
La durée de la récupération varie considérablement d’une personne à l’autre, en fonction de la gravité des symptômes, de la réponse au traitement, et des facteurs individuels tels que le stress ou la posture. Certaines personnes peuvent commencer à ressentir une amélioration des symptômes après quelques semaines de traitement, tandis que d’autres peuvent nécessiter plusieurs mois pour constater une réduction significative de la douleur. Un suivi régulier avec un professionnel de la santé est crucial pour ajuster le traitement en fonction des progrès et pour assurer une récupération optimale.
5. Les traitements sont-ils efficaces pour toutes les personnes atteintes de ce syndrome ?
Les traitements peuvent être très efficaces pour de nombreuses personnes, mais la réponse au traitement peut varier. Certaines personnes trouvent un soulagement complet grâce à une combinaison d’ostéopathie, d’exercices de renforcement et de techniques de relaxation, tandis que d’autres peuvent nécessiter un ajustement des traitements ou l’intégration d’approches complémentaires comme l’acupuncture ou la thérapie cognitivo-comportementale. La clé du succès réside souvent dans une approche multidisciplinaire et un traitement personnalisé qui tient compte des besoins et des réponses individuelles.
6. Le syndrome du releveur de l’anus peut-il revenir après le traitement ?
Oui, il est possible que les symptômes reviennent après le traitement, surtout si les facteurs déclenchants, tels que le stress ou une mauvaise posture, ne sont pas gérés de manière continue. Pour minimiser le risque de récidive, il est recommandé de poursuivre les exercices de renforcement du plancher pelvien, de maintenir une posture correcte, et de pratiquer régulièrement des techniques de gestion du stress. Un suivi régulier avec un ostéopathe ou un kinésithérapeute peut également aider à prévenir la réapparition des symptômes.
7. Comment puis-je savoir si j’ai le syndrome du releveur de l’anus ?
Le diagnostic du syndrome du releveur de l’anus est généralement posé après une évaluation complète par un professionnel de la santé, qui peut inclure un examen physique, un entretien détaillé sur les symptômes, et parfois des tests supplémentaires pour exclure d’autres conditions. Si vous ressentez des douleurs pelviennes chroniques, des spasmes musculaires, ou d’autres symptômes évoqués, il est important de consulter un médecin ou un ostéopathe pour obtenir un diagnostic précis et commencer un traitement approprié.
8. Y a-t-il des activités que je devrais éviter si je souffre de ce syndrome ?
Certaines activités qui exercent une pression excessive sur le plancher pelvien, comme le soulèvement de charges lourdes, les sports à fort impact, ou les exercices abdominaux intenses, peuvent aggraver les symptômes. Il est conseillé d’éviter ces activités ou de les modifier selon les recommandations de votre professionnel de la santé. En revanche, des activités douces comme la marche, la natation, ou le yoga adapté peuvent être bénéfiques et aider à soulager les symptômes.
Conclusion
Le syndrome du releveur de l’anus représente une cause relativement fréquente de douleur pelvienne ou anorectale fonctionnelle. Bien que cette condition ne soit généralement pas associée à une maladie grave, elle peut entraîner un inconfort important et perturber les activités quotidiennes lorsque les symptômes deviennent persistants. La compréhension de ce trouble repose sur la reconnaissance du rôle central du plancher pelvien et des tensions musculaires qui peuvent s’y développer.
Le muscle releveur de l’anus joue un rôle essentiel dans le soutien des organes pelviens, la continence et la stabilité du bassin. Lorsque ce muscle reste contracté de manière excessive ou développe des zones de tension persistante, il peut provoquer des douleurs profondes dans la région pelvienne ou rectale. Ces douleurs peuvent parfois être difficiles à identifier, car elles ne sont pas toujours associées à une anomalie visible lors des examens médicaux.
Une évaluation clinique attentive permet généralement d’exclure d’autres causes possibles de douleur anorectale ou pelvienne et de confirmer la nature fonctionnelle de ce syndrome. Une fois le diagnostic établi, différentes approches peuvent être envisagées afin de réduire la tension musculaire et d’améliorer la fonction du plancher pelvien.
L’ostéopathie peut contribuer à cette prise en charge en cherchant à restaurer l’équilibre mécanique et fonctionnel du bassin. Par un travail manuel visant à améliorer la mobilité des structures pelviennes, à relâcher les tensions fasciales et à favoriser une meilleure coordination entre les différentes structures du corps, cette approche peut aider à diminuer les spasmes musculaires et à améliorer le confort des patients.
En parallèle, certains ajustements du mode de vie peuvent également jouer un rôle important. Une attention particulière portée à la posture, à la gestion du stress, à la respiration et au maintien d’un transit intestinal régulier peut contribuer à réduire les tensions du plancher pelvien.
Bien que le syndrome du releveur de l’anus puisse parfois être frustrant en raison de son caractère fonctionnel et de la variabilité des symptômes, une approche globale intégrant l’évaluation clinique, les techniques manuelles et les stratégies d’auto-soins peut permettre d’améliorer progressivement la qualité de vie des personnes touchées. Une meilleure compréhension du fonctionnement du plancher pelvien constitue souvent la première étape vers un soulagement durable des symptômes.
Références
- Bharucha AE, Lee TH. Anorectal and pelvic pain. Mayo Clin Proc. 2016;91(10):1471-1486.
- Simrén M, Palsson OS, Whitehead WE. Update on Rome IV criteria for colorectal disorders: implications for clinical practice. Curr Gastroenterol Rep. 2017;19(4):15.
- Bharucha AE, Trabuco EC. Functional and chronic anorectal and pelvic pain disorders. Gastroenterol Clin North Am. 2008;37(3):685-696.
- Wald A. Functional anorectal and pelvic pain. Gastroenterol Clin North Am. 2001;30(1):243-251.
- Chiarioni G, Nardo A, Vantini I, Romito A, Whitehead WE. Biofeedback is superior to electrogalvanic stimulation and massage for treatment of levator ani syndrome. Dis Colon Rectum. 2010;53(3):348-352.
- Jarrett ME, Mowatt G, Glazener CM, Fraser C, Nicholls RJ, Grant AM, et al. Systematic review of sacral nerve stimulation for faecal incontinence and constipation. Br J Surg. 2004;91(12):1559-1569.
- Fitzgerald MP, Kotarinos R. Rehabilitation of the short pelvic floor. I: Background and patient evaluation. Int Urogynecol J. 2003;14(4):261-268.
- Fitzgerald MP, Kotarinos R. Rehabilitation of the short pelvic floor. II: Treatment of the patient with the short pelvic floor. Int Urogynecol J. 2003;14(4):269-275.
- Anderson RU, Wise D, Sawyer T, Nathanson BH. Safety and effectiveness of an internal pelvic trigger point wand for urologic chronic pelvic pain syndrome. Clin J Pain. 2011;27(9):764-768.
- Anderson RU, Wise D, Sawyer T, Chan CA. Integration of myofascial trigger point release and paradoxical relaxation training treatment of chronic pelvic pain in men. J Urol. 2005;174(1):155-160.
- Grigorescu BA, Lazarou G, Olson TR, Downie SA, Powers K, Greston WM, et al. Innervation of the levator ani muscles. Int Urogynecol J Pelvic Floor Dysfunct. 2008;19(1):107-116.
- Percy JP, Neill ME, Swash M, Parks AG. Electrophysiological study of motor nerve supply of pelvic floor. Lancet. 1981;1(8210):16-17.
- Nyangoh Timoh K, Moszkowicz D, Zaitouna M, Lebacle C, Martinovic J, Diallo D, et al. Detailed muscular structure and neural control anatomy of the levator ani muscle. Am J Obstet Gynecol. 2018;218(1):121.e1-121.e12.
- Němec M, Horčička L, Krofta L, Feyereisel J, Dibonová M. Anatomy and biomechanics of the musculus levator ani. Ceska Gynekol. 2019;84(5):393-397.
- Emerich Gordon K, Reed O. The role of the pelvic floor in respiration: a multidisciplinary literature review. J Voice. 2020;34(2):243-249.