Introduction : Comprendre une douleur souvent oubliée sous la fesse
Douleur profonde sous la fesse lorsque vous vous asseyez, gêne en vélo, sensibilité après une course ou impression de vous asseoir sur un point dur ? Ce type d’inconfort est fréquent, mais souvent mal identifié. Beaucoup de personnes pensent immédiatement à une sciatique, à un problème lombaire ou à une simple tension musculaire. Pourtant, dans certains cas, la véritable source de la douleur se situe plus bas : au niveau de la région ischiatique.
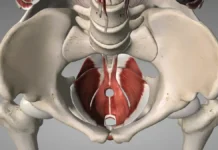
L’ischion correspond à la partie osseuse sur laquelle nous prenons appui en position assise. Entre cet os et les tissus environnants se trouve une petite structure protectrice appelée bourse séreuse. Son rôle est simple mais essentiel : réduire les frottements entre les tendons, les muscles et l’os lors des mouvements quotidiens. Lorsqu’elle devient irritée ou enflammée, une bursite ischiatique peut apparaître.
Cette condition peut provoquer une douleur localisée dans la partie inférieure de la fesse, parfois irradiant vers l’arrière de la cuisse. Elle est souvent aggravée par la position assise prolongée, les montées d’escaliers, la course, le cyclisme ou les mouvements répétés de hanche. Chez certaines personnes, la douleur s’installe progressivement. Chez d’autres, elle survient après une chute sur les fesses ou après une surcharge mécanique inhabituelle.
Le problème avec cette affection est qu’elle passe facilement inaperçue. Comme plusieurs structures anatomiques se croisent dans cette région — muscles ischio-jambiers, nerf sciatique, articulation sacro-iliaque, bas du dos — la douleur peut être confondue avec d’autres troubles. Résultat : certaines personnes consultent tardivement ou multiplient les traitements sans cibler la cause réelle.
Comprendre la bursite ischiatique permet donc d’éviter bien des erreurs. Identifier les bons signes, reconnaître les activités aggravantes et adopter les bonnes stratégies de récupération peut faire une grande différence sur la douleur et la qualité de vie.
Dans cet article, vous découvrirez ce qu’est réellement la bursite ischiatique, ses causes possibles, ses symptômes typiques, la manière de la diagnostiquer, les traitements disponibles, ainsi que la place que peut occuper l’ostéopathie dans une approche globale de la douleur et du mouvement.
Qu’est-ce que la bursite ischiatique ?
La bursite ischiatique est une inflammation ou une irritation de la bourse ischiatique, une petite poche remplie de liquide située près de la tubérosité ischiatique, l’os sur lequel nous nous asseyons. Cette bourse agit comme un coussin naturel entre l’os et les tissus voisins, notamment les tendons des ischio-jambiers et les muscles fessiers. Son rôle principal est de diminuer les frottements et de faciliter le glissement harmonieux des structures lors des mouvements.
Lorsque cette bourse est soumise à des pressions répétées, à un traumatisme direct ou à une surcharge mécanique, elle peut devenir douloureuse, épaissie et plus sensible. On parle alors de bursite ischiatique. La douleur est généralement localisée sous la fesse, souvent sur un seul côté, mais elle peut parfois être ressentie des deux côtés selon les habitudes posturales ou les activités pratiquées.
Cette affection est parfois surnommée “weaver’s bottom” dans la littérature anglophone, un terme historique utilisé pour décrire les douleurs observées chez les personnes restant assises longtemps sur des surfaces dures. Aujourd’hui, elle peut toucher de nombreux profils : travailleurs sédentaires, cyclistes, coureurs, cavaliers, conducteurs, sportifs ou toute personne exposée à une compression prolongée de la zone.
La bursite ischiatique peut apparaître de deux façons :
Forme aiguë
Elle survient rapidement, souvent après :
- une chute sur les fesses
- un choc direct
- un effort inhabituel
- une activité intense sans préparation adéquate
La région devient alors sensible, parfois chaude ou légèrement enflée, et la position assise devient inconfortable.
Forme chronique
Elle se développe progressivement avec le temps. Elle est souvent liée à :
- la position assise prolongée
- le vélo fréquent
- la course répétée
- les déséquilibres biomécaniques
- les tensions musculaires persistantes
Dans cette forme, la douleur peut être plus sourde, fluctuante, mais tenace.
Il est important de noter que toutes les douleurs sous la fesse ne sont pas des bursites ischiatiques. D’autres problèmes peuvent donner des symptômes semblables, comme une tendinopathie proximale des ischio-jambiers, une irritation du nerf sciatique ou une douleur référée venant du bas du dos. C’est pourquoi une bonne évaluation clinique reste essentielle.
En résumé, la bursite ischiatique correspond à l’inflammation d’un petit coussin protecteur situé sous la fesse. Malgré sa petite taille, cette structure peut devenir une source importante de douleur lorsqu’elle est irritée, surtout dans les activités où l’on s’assoit longtemps ou où la hanche travaille de façon répétitive.
Anatomie : où se situe la bourse ischiatique ?
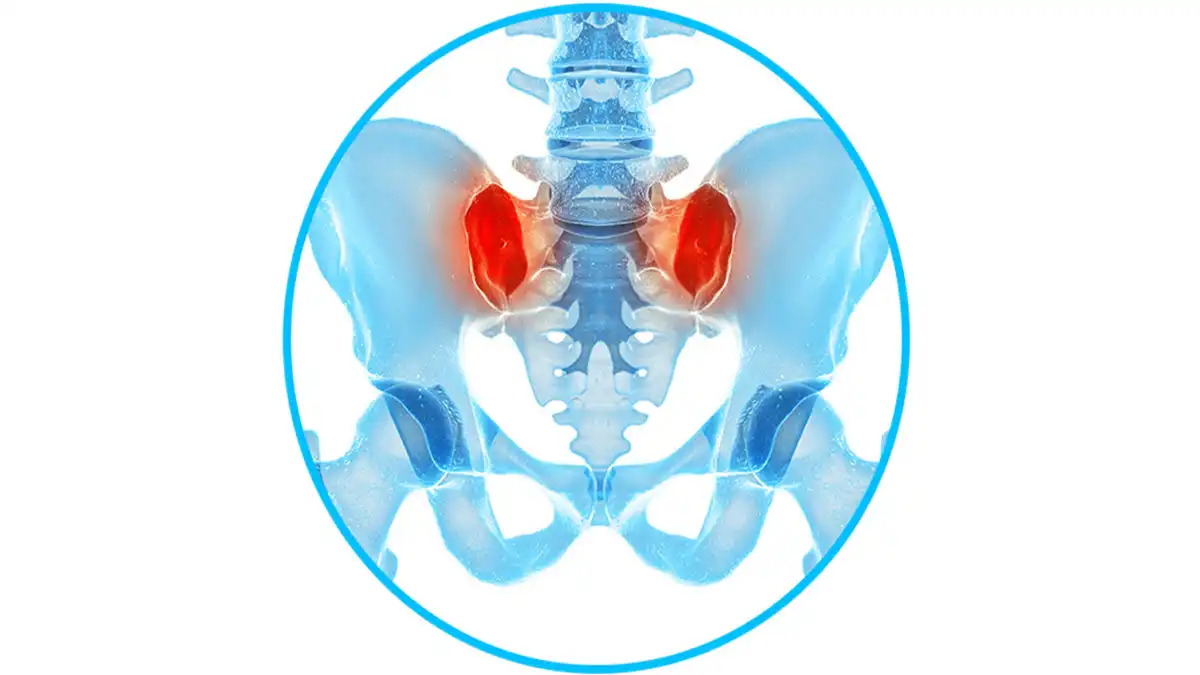
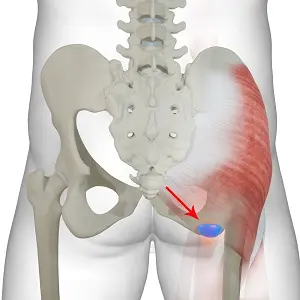
Pour comprendre la bursite ischiatique, il faut d’abord localiser précisément la zone concernée. La bourse ischiatique se trouve dans la partie inférieure de la fesse, au voisinage de la tubérosité ischiatique, une saillie osseuse du bassin. Cette structure osseuse est facilement reconnaissable : c’est l’un des principaux points d’appui du corps lorsque nous sommes assis.
Chaque fois que vous vous asseyez sur une chaise, un banc, une selle de vélo ou le sol, une partie du poids du corps passe par les tubérosités ischiatiques. Ces zones sont donc sollicitées quotidiennement. Pour protéger les tissus mous de la pression et du frottement répétés, l’organisme dispose de petites poches de glissement appelées bourses séreuses.
La bourse ischiatique est située entre l’os et les tissus environnants, principalement le muscle grand fessier, les tendons proximaux des ischio-jambiers, les fascias voisins et les tissus graisseux sous-cutanés. Son rôle est de permettre aux tissus de coulisser sans irritation excessive lors des mouvements de hanche, des changements de posture et de la position assise.
Cette région est particulièrement sensible, car elle subit plusieurs contraintes mécaniques au quotidien. Elle reçoit la pression du poids corporel en position assise, la traction des ischio-jambiers lors de la marche ou de la course, les contractions du grand fessier lors des montées ou des accélérations, ainsi que les tensions posturales prolongées. Lorsqu’une surcharge se répète, même une petite structure comme la bourse peut devenir douloureuse.
Plusieurs structures importantes se trouvent à proximité immédiate. Les tendons des ischio-jambiers s’attachent sur la tubérosité ischiatique, ce qui explique qu’une tendinopathie puisse ressembler à une bursite. Le nerf sciatique passe également non loin de la zone et peut provoquer des douleurs irradiantes vers la cuisse ou la jambe. Le muscle grand fessier recouvre partiellement la région, tandis que certaines douleurs venant de l’articulation sacro-iliaque ou du bas du dos peuvent être ressenties sous la fesse.
Il existe aussi des variations anatomiques normales d’une personne à l’autre. La taille de la bourse, l’épaisseur des tissus mous, la tolérance à la pression ou la répartition des charges peuvent différer. Certaines personnes supportent de longues positions assises sans gêne, alors que d’autres développent rapidement une irritation locale.
Comprendre cette anatomie aide à mieux orienter le traitement. Une douleur sous la fesse n’est pas toujours d’origine lombaire, musculaire ou nerveuse. Identifier la structure réellement impliquée permet d’éviter les erreurs et de choisir une approche plus adaptée.
En résumé, la bourse ischiatique se situe entre l’os sur lequel nous nous asseyons et les tissus qui l’entourent. Petite mais stratégique, elle protège une zone soumise à des contraintes importantes. Lorsqu’elle s’enflamme, des gestes simples comme s’asseoir ou marcher peuvent devenir inconfortables.
Pourquoi cette bourse s’enflamme-t-elle ? Causes fréquentes
La bourse ischiatique est conçue pour protéger les tissus contre les frottements et les pressions. Toutefois, lorsque les contraintes deviennent trop importantes, trop répétées ou mal réparties, elle peut s’irriter et déclencher une réaction inflammatoire. Cette inflammation n’apparaît pas toujours après un gros traumatisme : elle résulte souvent d’une accumulation de micro-agressions au fil du temps.
L’une des causes les plus fréquentes est la pression prolongée en position assise. Rester assis longtemps sur une surface dure, conduire de longues heures ou travailler sans changer de posture augmente la compression sur la tubérosité ischiatique et la bourse située juste au-dessus. Plus cette pression dure, plus les tissus deviennent sensibles.
Les activités sportives répétitives représentent une autre cause classique. Le cyclisme, l’aviron, l’équitation, la course à pied ou certains exercices de gym sollicitent fortement la région fessière et les insertions des ischio-jambiers. La combinaison entre frottement, traction tendineuse et compression peut progressivement irriter la bourse.
Un traumatisme direct peut aussi déclencher une bursite ischiatique. Une chute sur les fesses, un choc lors d’un sport de contact ou un impact sur la région pelvienne peut provoquer une inflammation rapide avec douleur localisée, parfois accompagnée d’un gonflement ou d’une sensibilité marquée.
Les déséquilibres biomécaniques jouent souvent un rôle sous-estimé. Une mauvaise répartition des charges, une asymétrie du bassin, une faiblesse des muscles fessiers, une raideur de hanche ou une altération de la marche peuvent créer des contraintes anormales sur un seul côté. La bourse travaille alors davantage et devient plus vulnérable.
Les tensions musculaires environnantes peuvent également participer au problème. Des ischio-jambiers raides, un grand fessier sursollicité ou des compensations liées au bas du dos modifient les forces exercées autour de la tubérosité ischiatique. Même sans blessure majeure, cette surcharge mécanique répétée peut suffire à entretenir l’irritation.
Dans certains cas, des maladies inflammatoires comme certaines arthrites, la polyarthrite rhumatoïde ou des troubles métaboliques peuvent augmenter la sensibilité des bourses séreuses et favoriser leur inflammation. Ces situations sont moins fréquentes, mais importantes à reconnaître.
Le déconditionnement physique peut aussi intervenir. Des muscles faibles, une mobilité réduite et un manque de variation de mouvement rendent les tissus moins tolérants aux charges du quotidien. Reprendre brusquement une activité intense après une période sédentaire augmente alors le risque de douleur.
Enfin, il faut rappeler qu’une douleur dans cette région n’est pas toujours due à la bourse elle-même. Parfois, la bursite est associée à une tendinopathie des ischio-jambiers, à une irritation nerveuse ou à une dysfonction mécanique globale du bassin.
En résumé, la bourse ischiatique s’enflamme surtout lorsqu’elle subit trop de pression, trop de répétition ou une mauvaise gestion des charges. Identifier la cause dominante est essentiel pour traiter efficacement et éviter les récidives.
Facteurs de risque : qui est le plus touché ?
La bursite ischiatique peut toucher presque tout le monde, mais certaines personnes présentent un risque plus élevé en raison de leurs habitudes de vie, de leur travail, de leur activité sportive ou de certains facteurs physiques. Connaître ces profils à risque permet souvent d’agir en prévention avant que la douleur ne s’installe durablement.
Les personnes qui restent assises pendant de longues périodes sont particulièrement concernées. Le travail de bureau, la conduite prolongée, les voyages fréquents ou les loisirs sédentaires augmentent la pression continue sur la région ischiatique. Sans pauses régulières ni changement de posture, les tissus deviennent plus sensibles.
Les cyclistes font partie des groupes souvent touchés. La selle crée un contact répété avec la zone d’appui, surtout si le réglage du vélo est inadéquat, si la selle ne convient pas ou si le volume d’entraînement augmente trop rapidement. Les cavaliers et certains rameurs peuvent rencontrer des contraintes comparables.
Les coureurs sont également exposés, surtout en cas d’augmentation brutale de charge, de travail en côtes, de sprint fréquent ou de terrain irrégulier. La traction répétée des ischio-jambiers sur la tubérosité ischiatique peut irriter les tissus voisins, y compris la bourse.
Les personnes présentant des déséquilibres biomécaniques sont plus vulnérables. Une différence de longueur des membres inférieurs, une faiblesse des muscles fessiers, une raideur de hanche, un trouble de la marche ou une mauvaise stabilité pelvienne peuvent concentrer les charges d’un seul côté.
Le surpoids constitue aussi un facteur de risque possible, car il augmente la pression exercée sur les structures d’appui en position assise et pendant les déplacements. Il peut également s’accompagner d’une diminution de l’activité physique et d’une moindre tolérance des tissus à l’effort.
L’âge peut jouer un rôle. Avec le temps, les tissus deviennent parfois moins souples, récupèrent moins vite et tolèrent moins bien les contraintes répétitives. Cela ne signifie pas que la bursite est réservée aux personnes âgées, mais le risque peut augmenter avec l’usure cumulative.
Les personnes ayant déjà eu une blessure locale sont aussi plus à risque. Une ancienne chute sur les fesses, une douleur chronique des ischio-jambiers, une sciatique ou un problème sacro-iliaque peut modifier les mouvements et créer des compensations persistantes.
Certaines maladies inflammatoires ou métaboliques peuvent favoriser l’irritation des bourses séreuses. C’est le cas de certaines arthrites, du diabète ou d’autres troubles affectant la qualité des tissus et la récupération.
Le manque de préparation physique constitue un autre facteur fréquent. Reprendre le sport trop vite après une pause, négliger l’échauffement ou augmenter brutalement l’intensité d’entraînement expose davantage aux surcharges locales.
Enfin, il ne faut pas oublier l’importance de l’ergonomie quotidienne. Une chaise mal adaptée, un poste de travail inconfortable, une mauvaise posture assise ou l’absence de pauses peuvent entretenir les contraintes sans que la personne en ait conscience.
En résumé, la bursite ischiatique touche plus souvent les personnes exposées à la pression prolongée, aux gestes répétitifs ou aux déséquilibres mécaniques. Identifier ses facteurs de risque personnels permet souvent de corriger la cause avant même de chercher un traitement.
Symptômes typiques de la bursite ischiatique
La bursite ischiatique provoque le plus souvent une douleur localisée dans la partie inférieure de la fesse, près de l’os sur lequel on s’assoit. Cette douleur peut apparaître progressivement ou survenir plus brusquement après un choc, une chute ou une surcharge mécanique. Son intensité varie d’une simple gêne à une douleur marquée qui limite les activités quotidiennes.
Le symptôme le plus fréquent est une douleur en position assise. Beaucoup de personnes décrivent une sensation de point sensible, de pression désagréable ou d’impression d’être assis sur une surface dure même lorsque le siège est confortable. Plus la position assise se prolonge, plus l’inconfort augmente.
La douleur est souvent bien localisée, d’un seul côté, mais elle peut parfois être ressentie des deux côtés. Certaines personnes pointent exactement la tubérosité ischiatique avec le doigt. D’autres ressentent une douleur plus diffuse dans la fesse profonde.
Une sensibilité à la pression est également fréquente. Appuyer sur la zone, s’asseoir sur une chaise rigide ou porter un vêtement serré peut devenir inconfortable. Dans les formes plus irritées, même un contact léger peut être désagréable.
La douleur peut être aggravée lors de certains mouvements, notamment :
- se lever d’une chaise
- monter des escaliers
- courir
- pédaler
- faire des fentes
- se pencher en avant
- étirer l’arrière de la cuisse
Chez certaines personnes, la douleur irradie vers l’arrière de la cuisse. Cela peut créer une confusion avec une sciatique ou un problème des ischio-jambiers. Généralement, la douleur reste plus haute et plus localisée qu’une vraie douleur nerveuse descendant dans la jambe.
Une raideur de hanche ou une sensation de tension dans la région fessière peut accompagner la bursite. La personne bouge moins naturellement, évite certaines positions et développe parfois des compensations.
Dans les formes aiguës, on peut observer :
- légère enflure
- chaleur locale
- rougeur
- douleur vive au toucher
Ces signes ne sont pas toujours présents, surtout dans les formes chroniques.
Lorsque le problème dure, la douleur devient parfois fluctuante : meilleure certains jours, pire après effort ou après une longue journée assise. Cette évolution en dents de scie est fréquente dans les irritations mécaniques mal résolues.
Il est important de noter que si la douleur descend sous le genou, s’accompagne d’engourdissement, de faiblesse importante, de fièvre ou d’une incapacité à marcher normalement, une autre cause doit être envisagée rapidement.
Douleur en position assise : pourquoi est-ce si fréquent ?
La douleur en position assise est l’un des signes les plus caractéristiques de la bursite ischiatique. Cette plainte revient souvent chez les personnes atteintes : elles tolèrent mal les chaises dures, changent constamment de position, évitent les longs trajets en voiture ou ressentent un soulagement immédiat lorsqu’elles se lèvent. Pour comprendre ce phénomène, il faut revenir au rôle mécanique de la région ischiatique.
Lorsque nous nous asseyons, une partie importante du poids du corps repose sur les tubérosités ischiatiques, les deux reliefs osseux situés à la base du bassin. La bourse ischiatique se trouve précisément entre cet os et les tissus voisins. Si cette bourse est irritée, chaque appui devient une source de compression supplémentaire.
Contrairement à la marche, où les charges varient constamment, la position assise impose une pression plus statique. Une structure déjà enflammée supporte mal cette contrainte prolongée. Même une charge modérée peut devenir douloureuse lorsqu’elle est maintenue plusieurs minutes ou plusieurs heures.
La qualité du support joue aussi un rôle important. Une chaise rigide, une selle mal adaptée, un banc dur ou un siège sans bon soutien répartissent moins bien les pressions. La zone douloureuse absorbe alors davantage de charge. À l’inverse, un coussin bien choisi ou une surface plus souple peut parfois réduire nettement les symptômes.
La posture influence également la douleur. Si le bassin bascule mal, si la personne s’affaisse, croise toujours les jambes ou se penche d’un côté, la répartition des forces devient asymétrique. Un seul côté peut être surchargé, ce qui explique pourquoi certaines bursites sont strictement unilatérales.
La raideur musculaire autour de la hanche et du bassin peut accentuer le problème. Des ischio-jambiers tendus, des fessiers sensibles ou une mobilité réduite modifient la façon dont le corps s’installe sur l’assise. La pression n’est plus bien distribuée, ce qui entretient l’irritation.
Il existe aussi un cercle vicieux fréquent : plus la personne a mal assise, plus elle bouge moins, se crispe ou adopte des positions de compensation. Ces ajustements temporaires peuvent soulager sur le moment, mais ils augmentent parfois les tensions ailleurs, notamment dans le bas du dos ou la hanche opposée.
Certaines personnes décrivent une douleur qui apparaît seulement après 10 à 20 minutes assises. D’autres souffrent dès les premières secondes. Cette différence dépend du degré d’inflammation, de la tolérance des tissus, de la posture et de la capacité du corps à répartir les charges.
La bonne nouvelle est que ce symptôme répond souvent à des mesures simples : pauses régulières, amélioration de l’ergonomie, coussin adapté, correction des habitudes posturales, traitement de l’inflammation et travail progressif sur la mobilité.
En résumé, la douleur assise est fréquente dans la bursite ischiatique parce que la zone douloureuse correspond exactement à une région d’appui du corps. Chaque position assise prolonge la compression d’une structure déjà irritée, surtout si la posture ou le support ne sont pas optimaux.
| Situation assise | Pourquoi la douleur augmente | Ce qui peut aider |
|---|---|---|
| Assis longtemps au bureau | Compression prolongée de la bourse ischiatique | Se lever toutes les 30 à 45 minutes |
| Chaise dure | Pression directe sur la tubérosité ischiatique | Coussin de décharge ou siège rembourré |
| Long trajet en voiture | Charge statique + peu de mouvements | Pauses régulières, ajuster le siège |
| Selle de vélo mal adaptée | Frottement + pression localisée | Ajustement de la selle, cuissard adapté |
| Mauvaise posture affaissée | Répartition inégale des charges | Redresser le bassin, soutien lombaire |
| Croiser toujours les jambes | Surcharge asymétrique d’un côté | Alterner les positions |
| Retour assis après sport intense | Tissus déjà irrités plus sensibles à la pression | Glace, repos relatif, reprise progressive |
| Ischio-jambiers raides | Tension supplémentaire sur la zone d’attache | Étirements progressifs, mobilité |
| Faiblesse des fessiers | Moins bonne gestion des charges pelviennes | Renforcement progressif |
| Assise sans pauses quotidiennes | Accumulation d’irritation au fil du temps | Micro-pauses fréquentes et variation posturale |
Bursite ischiatique ou autre problème ? Diagnostic différentiel
Une douleur sous la fesse n’est pas toujours causée par une bursite ischiatique. Plusieurs structures importantes se trouvent dans cette région, et plusieurs troubles peuvent produire des symptômes très semblables. C’est pourquoi il est essentiel de ne pas conclure trop vite et de considérer les autres causes possibles avant de commencer un traitement.
L’un des diagnostics les plus fréquents à différencier est la tendinopathie proximale des ischio-jambiers. Les tendons de ces muscles s’attachent directement sur la tubérosité ischiatique. Lorsqu’ils sont irrités, la douleur apparaît souvent sous la fesse, surtout en course, en sprint, lors des flexions avant ou en position assise prolongée. Cette condition ressemble beaucoup à une bursite, et les deux peuvent parfois coexister.
La sciatique peut aussi être confondue avec une bursite ischiatique. Toutefois, la douleur nerveuse descend souvent plus bas dans la jambe, parfois jusqu’au mollet ou au pied, avec engourdissement, picotements ou sensation de brûlure. Dans la bursite, la douleur reste généralement plus localisée autour de la fesse ou de la partie haute de la cuisse.
Le syndrome du piriforme ou d’autres irritations musculaires profondes de la fesse peuvent provoquer une douleur assise importante. La différence est que la sensibilité se situe souvent plus en profondeur ou légèrement plus latéralement, avec parfois une irradiation liée à la compression du nerf sciatique.
Les douleurs provenant de l’articulation sacro-iliaque ou du bas du dos peuvent également être ressenties sous la fesse. Certaines douleurs lombaires se projettent dans cette région sans que la bourse soit impliquée. Une évaluation globale du bassin et de la colonne est donc souvent nécessaire.
Une contusion osseuse après une chute sur les fesses peut provoquer une douleur très localisée similaire à une bursite aiguë. Dans ce cas, l’histoire du traumatisme est un indice important.
Plus rarement, il faut considérer :
- fracture de fatigue
- infection
- arthrite inflammatoire
- compression nerveuse plus haute
- tumeur ou lésion inhabituelle
- douleur référée d’origine pelvienne
Ces causes sont moins fréquentes, mais elles doivent être exclues si les symptômes sont atypiques ou persistants.
Certains signes orientent davantage vers une bursite ischiatique :
- douleur précise sur l’os d’appui
- aggravation assise
- sensibilité locale à la pression
- douleur liée au frottement ou à la compression
- amélioration en changeant de position
À l’inverse, certains signes suggèrent une autre origine :
- douleur descendant sous le genou
- engourdissement marqué
- faiblesse musculaire importante
- douleur nocturne inexpliquée
- fièvre
- perte de poids
- douleur constante sans lien mécanique
Le diagnostic différentiel est important, car chaque cause demande une approche différente. Étirer agressivement une bursite peut irriter davantage la zone, tandis qu’ignorer une tendinopathie ou une douleur nerveuse peut retarder la guérison.
En résumé, la bursite ischiatique n’est qu’une des causes possibles de douleur sous la fesse. Une bonne évaluation clinique permet de distinguer la bourse des tendons, des nerfs, des articulations ou d’autres structures afin de choisir le traitement le plus adapté.
Comment poser le diagnostic ? Examen clinique et imagerie
Le diagnostic de la bursite ischiatique repose d’abord sur une évaluation clinique rigoureuse. Dans bien des cas, l’histoire des symptômes et l’examen physique orientent déjà fortement le professionnel de santé. L’imagerie peut être utile, mais elle n’est pas toujours nécessaire dès le départ.
La première étape consiste à comprendre quand la douleur apparaît et ce qui l’aggrave. Une douleur localisée sous la fesse, augmentée en position assise, lors du vélo, de la course ou après une chute sur les fesses évoque fortement une irritation de la région ischiatique. Le professionnel cherchera aussi à savoir depuis combien de temps la douleur est présente, si elle progresse, si elle irradie dans la jambe ou si elle perturbe le sommeil.
L’examen physique comprend ensuite l’observation de la posture, de la marche et des mouvements du bassin et de la hanche. Une asymétrie, une boiterie, une perte de mobilité ou des compensations peuvent orienter vers des facteurs mécaniques contributifs.
La palpation locale est souvent très informative. Une douleur reproductible au niveau de la tubérosité ischiatique, surtout lorsqu’on applique une pression directe, renforce l’hypothèse d’une bursite. Le clinicien évaluera aussi la tension des tissus voisins, notamment les ischio-jambiers et les muscles fessiers.
Des tests de mouvement peuvent être réalisés pour distinguer la bourse des autres structures. Par exemple :
- mise en tension des ischio-jambiers
- flexion de hanche
- extension de hanche
- tests neurologiques
- évaluation lombaire
- tests sacro-iliaques
Si certains tests déclenchent une douleur tendineuse ou nerveuse typique, une autre cause peut être privilégiée.
L’imagerie est surtout utile lorsque :
- la douleur persiste malgré le traitement
- le diagnostic reste incertain
- un traumatisme important est survenu
- des signes inhabituels sont présents
- une autre pathologie doit être exclue
L’échographie est souvent un bon premier choix. Elle permet de visualiser une bourse épaissie, du liquide inflammatoire ou une irritation des tendons voisins. Elle est dynamique, accessible et relativement rapide.
L’IRM peut être demandée dans les cas plus complexes. Elle offre une meilleure vision des tissus mous, des tendons, de l’os et des structures profondes. Elle aide à distinguer bursite, tendinopathie, contusion osseuse ou irritation nerveuse.
La radiographie est moins utile pour la bourse elle-même, mais peut servir à rechercher une calcification, une anomalie osseuse ou les conséquences d’un traumatisme.
Il est important de rappeler qu’aucune image ne remplace entièrement l’examen clinique. Certaines personnes présentent des anomalies visibles sans douleur, tandis que d’autres souffrent avec peu de changements à l’imagerie. Le diagnostic doit donc toujours relier les images aux symptômes réels.
Traitement médical conservateur : glace, repos, médicaments
Dans la majorité des cas, la bursite ischiatique peut être prise en charge par un traitement conservateur, c’est-à-dire sans chirurgie. L’objectif principal est de calmer l’inflammation, diminuer la douleur, réduire les contraintes sur la zone irritée et permettre un retour progressif aux activités normales.
La première mesure consiste souvent à adopter un repos relatif. Il ne s’agit pas d’arrêter tout mouvement, mais de diminuer temporairement les activités qui aggravent clairement les symptômes. Si la douleur augmente en vélo, en course, en position assise prolongée ou lors de certains exercices, il est utile de réduire ces charges pendant une période limitée. Le repos complet prolongé est généralement moins souhaitable qu’un ajustement intelligent des activités.
L’application de glace peut aider durant les phases plus inflammatoires ou après une aggravation récente. Une poche froide enveloppée dans un tissu peut être appliquée environ 15 à 20 minutes à la fois, plusieurs fois par jour selon la tolérance. Le froid agit surtout comme modulateur de douleur et peut diminuer la réactivité locale.
Les anti-inflammatoires non stéroïdiens (AINS), lorsqu’ils sont appropriés, peuvent réduire la douleur et l’inflammation à court terme. Ils ne conviennent pas à tout le monde et doivent être utilisés avec prudence, notamment en présence de troubles gastriques, rénaux, cardiovasculaires ou d’autres contre-indications. Un avis médical ou pharmaceutique reste préférable.
Des antalgiques simples peuvent aussi être envisagés selon le contexte. Leur rôle est surtout d’améliorer le confort pour faciliter le mouvement et le sommeil, sans remplacer la correction des causes mécaniques.
La réduction de la pression assise est souvent essentielle. Utiliser un coussin adapté, varier les positions, éviter les surfaces dures et faire des pauses régulières peut changer significativement l’évolution des symptômes. Chez certaines personnes, cette modification simple procure déjà un soulagement important.
Lorsque la douleur persiste, la physiothérapie ou la réadaptation active est fréquemment recommandée. Le travail peut inclure mobilité de hanche, renforcement progressif des fessiers, amélioration du contrôle pelvien, gestion de charge et retour graduel au sport.
Dans certains cas plus résistants, une infiltration peut être discutée avec un médecin. Elle vise à calmer une inflammation importante ou persistante, souvent avec guidage échographique. Cette option dépend du diagnostic exact et n’est pas systématique.
La chirurgie est rare pour une bursite ischiatique isolée. Elle n’est envisagée que dans des situations particulières, après échec prolongé des traitements bien conduits ou lorsqu’une autre pathologie est identifiée.
Il faut aussi traiter les facteurs qui entretiennent le problème : mauvaise ergonomie, surcharge d’entraînement, faiblesse musculaire, reprise trop rapide, déséquilibres biomécaniques ou absence de récupération.
Le temps de guérison varie selon l’ancienneté du problème, la cause et la qualité de la prise en charge. Une irritation récente peut s’améliorer en quelques semaines, alors qu’une forme chronique demande souvent plus de patience et une stratégie progressive.
Exercices et étirements utiles à la récupération
Les exercices occupent une place importante dans la récupération d’une bursite ischiatique, surtout lorsque la douleur est liée à une surcharge mécanique, à une faiblesse musculaire ou à un manque de mobilité. L’objectif n’est pas de “forcer” la zone douloureuse, mais de redonner au bassin et à la hanche une meilleure capacité à absorber les contraintes du quotidien.
La règle essentielle est la progressivité. Un exercice bien choisi doit provoquer au maximum un inconfort léger et temporaire, sans augmentation durable de la douleur après la séance. Si la douleur augmente nettement pendant plusieurs heures ou le lendemain, la charge est probablement trop élevée.
Un premier axe de travail concerne la mobilité douce de la hanche. Lorsque la hanche bouge mal, la région ischiatique peut compenser. Des mouvements contrôlés de flexion, d’extension et de rotation, réalisés sans douleur excessive, aident à restaurer une meilleure mécanique.
Les étirements légers des ischio-jambiers peuvent être utiles chez certaines personnes, surtout en présence de raideur marquée. Ils doivent rester progressifs. Un étirement agressif sur une insertion déjà irritée peut au contraire aggraver les symptômes. Il vaut mieux viser une sensation de tension modérée qu’une douleur vive.
Le renforcement des muscles fessiers est souvent central. Des fessiers plus efficaces améliorent la stabilité pelvienne et répartissent mieux les charges lors de la marche, des escaliers et du sport. Des exercices simples comme le pont fessier, l’abduction latérale ou les mouvements contrôlés en appui unipodal peuvent être intégrés progressivement.
Le travail du tronc et du contrôle pelvien aide également. Une meilleure coordination entre bassin, colonne et hanche réduit les compensations excessives. Des exercices de gainage adaptés ou des mouvements de stabilité dynamique peuvent être pertinents selon le niveau de la personne.
La reprise des activités sportives doit être graduelle. Pour un coureur, cela peut signifier reprendre d’abord la marche rapide, puis des intervalles course-marche, avant de revenir au volume habituel. Pour un cycliste, cela peut impliquer une réduction temporaire du temps de selle et un ajustement du matériel.
Voici quelques exemples souvent utiles :
| Exercice | Objectif principal | Conseil pratique |
|---|---|---|
| Bascule du bassin | Mobilité lombo-pelvienne | Mouvement lent, sans douleur |
| Pont fessier | Renforcer fessiers | Monter progressivement |
| Étirement doux ischio-jambiers | Réduire raideur postérieure | Tenir sans forcer |
| Clamshell | Stabilité hanche | Contrôle avant amplitude |
| Appui sur une jambe | Contrôle pelvien | Commencer près d’un support |
| Marche progressive | Retour à la charge | Augmenter graduellement |
Il faut éviter de transformer la récupération en combat contre la douleur. La constance est souvent plus efficace que l’intensité. Quelques exercices bien réalisés régulièrement valent mieux qu’une séance trop agressive suivie d’une rechute.
Si la douleur persiste malgré les exercices, si elle augmente systématiquement ou si le diagnostic reste incertain, un encadrement professionnel peut permettre d’ajuster la stratégie.
Le rôle de l’ostéopathie dans la prise en charge
L’ostéopathie peut s’intégrer comme approche complémentaire dans la prise en charge de la bursite ischiatique, surtout lorsque la douleur ne dépend pas uniquement d’une inflammation locale, mais aussi de tensions mécaniques, de compensations posturales ou d’une mauvaise répartition des charges. L’objectif n’est pas seulement de traiter la zone douloureuse, mais de comprendre pourquoi cette région est devenue vulnérable.
Lors de l’évaluation, l’ostéopathe s’intéresse généralement à l’ensemble du système musculo-squelettique. Une douleur sous la fesse peut être influencée par la mobilité de la hanche, la fonction du bassin, les tensions lombaires, la stratégie de marche, la respiration, la posture assise ou certaines habitudes de mouvement. Une approche globale peut donc aider à identifier des facteurs entretenants souvent négligés.
Le traitement manuel vise fréquemment à améliorer la mobilité des structures qui participent à la surcharge de la région ischiatique. Cela peut concerner :
- hanche raide
- bassin peu mobile
- tensions lombo-pelviennes
- muscles fessiers hypertoniques
- ischio-jambiers tendus
- restrictions fasciales environnantes
En restaurant une meilleure mobilité et une meilleure coordination, la pression locale peut diminuer.
Des techniques de tissus mous ou de relâchement myofascial peuvent aussi être utilisées pour réduire les tensions musculaires autour de la zone douloureuse. Lorsque les muscles compensent depuis longtemps, ils entretiennent parfois la douleur même si l’inflammation initiale a diminué.
L’ostéopathie peut également jouer un rôle dans la rééducation fonctionnelle. Des conseils personnalisés sur la posture assise, l’ergonomie au travail, les habitudes de déplacement, la reprise sportive et la gestion de charge sont souvent aussi importants que les techniques manuelles elles-mêmes.
Chez les sportifs, l’approche peut inclure une analyse plus large :
- volume d’entraînement
- technique de course
- temps passé assis
- récupération insuffisante
- déséquilibres entre mobilité et force
- asymétries répétitives
L’idée est de corriger le terrain qui favorise la récidive.
Il est toutefois important de rester réaliste. L’ostéopathie n’est pas une solution magique et ne remplace pas une évaluation médicale lorsque nécessaire. En présence de fièvre, traumatisme important, douleur nocturne inexpliquée, signes neurologiques marqués ou suspicion d’autre pathologie, une orientation médicale reste prioritaire.
La qualité de la prise en charge repose souvent sur l’intégration de plusieurs outils : adaptation des activités, exercices progressifs, gestion de l’inflammation, amélioration de la mécanique corporelle et accompagnement clinique.
Conseils pour les cyclistes, coureurs et sportifs
Les sportifs font partie des profils les plus exposés à la bursite ischiatique, car leurs activités combinent souvent répétition, traction musculaire, compression locale et augmentation progressive — ou parfois trop rapide — des charges. Bonne nouvelle : dans de nombreux cas, quelques ajustements ciblés permettent de poursuivre l’activité ou de revenir plus efficacement après une phase douloureuse.
Chez les cyclistes, la pression répétée de la selle sur la région ischiatique est un facteur fréquent. Un mauvais réglage du vélo, une selle trop dure, trop étroite ou mal orientée peut concentrer les charges sur une zone déjà sensible. Vérifier la hauteur de selle, son inclinaison, la position du bassin et la qualité du cuissard peut parfois changer nettement les symptômes. Réduire temporairement le temps de selle et intégrer plus de sorties courtes que longues est souvent judicieux durant la récupération.
Pour les coureurs, la surcharge provient davantage de la traction répétée des ischio-jambiers et des contraintes transmises par la hanche et le bassin. Une augmentation brutale du kilométrage, du travail en côtes, des sprints ou des séances intenses est souvent retrouvée dans l’historique. Revenir à un volume tolérable, réduire temporairement l’intensité et reconstruire progressivement la charge est généralement plus efficace que de vouloir “tenir malgré tout”.
Les sports avec impulsions, changements de direction ou mouvements explosifs — football, tennis, arts martiaux, CrossFit, danse — peuvent aussi irriter la région. Dans ces cas, la gestion des charges et la qualité du mouvement deviennent centrales.
Quelques principes utiles s’appliquent à presque tous les sportifs :
| Conseil | Pourquoi c’est utile |
|---|---|
| Réduire temporairement le volume | Donne du temps aux tissus pour se calmer |
| Éviter la douleur intense pendant l’effort | Limite l’irritation répétée |
| Reprendre graduellement | Favorise l’adaptation durable |
| Améliorer la mobilité de hanche | Réduit les compensations |
| Renforcer fessiers et tronc | Mieux répartit les charges |
| Optimiser le matériel | Diminue les contraintes inutiles |
| Programmer la récupération | Les tissus progressent entre les séances |
L’échauffement mérite aussi une attention particulière. Entrer directement dans l’intensité avec des tissus raides ou fatigués augmente souvent la sensibilité locale. Quelques minutes de mobilité, d’activation musculaire et de montée progressive d’intensité sont préférables.
Il faut également surveiller les signes d’alerte chez le sportif : douleur qui augmente de semaine en semaine, gêne assise croissante, baisse de performance, compensation visible ou douleur persistante après les séances. Ces indices suggèrent qu’un simple “repos de deux jours” risque d’être insuffisant.
Le mental sportif pousse parfois à ignorer la douleur. Pourtant, ajuster intelligemment n’est pas reculer. C’est souvent la façon la plus rapide de revenir durablement.
Prévention : éviter les récidives
Une bursite ischiatique qui s’améliore est une bonne nouvelle, mais éviter les récidives est tout aussi important. Beaucoup de personnes voient la douleur diminuer, reprennent exactement les mêmes habitudes qu’avant, puis constatent un retour progressif des symptômes. La prévention repose surtout sur une meilleure gestion des contraintes quotidiennes et sportives.
Le premier pilier est la variation des positions. Rester assis longtemps sans bouger maintient une pression continue sur la région ischiatique. Même avec une bonne chaise, le corps n’aime pas l’immobilité prolongée. Se lever régulièrement, marcher quelques minutes, changer d’appui ou alterner les postures aide à diminuer la charge cumulative sur les tissus.
L’ergonomie joue aussi un rôle important. Une chaise adaptée, un bon soutien lombaire, une hauteur de bureau correcte et un espace de travail confortable réduisent les compensations inutiles. Si la position assise fait partie du quotidien, ces détails comptent énormément sur plusieurs semaines ou plusieurs mois.
Le maintien d’une bonne mobilité de hanche et du bassin est un autre facteur clé. Une articulation raide force souvent d’autres régions à compenser. Des exercices simples de mobilité intégrés régulièrement valent mieux qu’une intervention tardive lorsque la douleur est déjà installée.
Le renforcement musculaire aide à protéger la zone. Des fessiers efficaces, un tronc stable et une bonne coordination lombo-pelvienne permettent de mieux absorber les charges pendant la marche, les escaliers, la course ou le sport. La force n’a pas besoin d’être extrême : elle doit surtout être fonctionnelle et constante.
Chez les sportifs, la prévention passe par une progression intelligente des charges. Augmenter brutalement le volume, l’intensité ou la fréquence d’entraînement est une cause fréquente de rechute. Le corps s’adapte mieux aux progressions graduelles qu’aux pics soudains d’effort.
Le choix du matériel peut également faire une différence. Pour les cyclistes, une selle adaptée. Pour les travailleurs sédentaires, un siège confortable. Pour les coureurs, des chaussures convenant à leurs besoins. L’objectif n’est pas de chercher l’outil parfait, mais d’éviter les contraintes inutiles.
La récupération reste souvent sous-estimée. Sommeil insuffisant, stress élevé, enchaînement d’efforts sans repos et fatigue générale diminuent la capacité des tissus à tolérer les charges. Prévenir une bursite, c’est aussi respecter les temps de récupération.
Il est utile de reconnaître ses signaux précoces : légère gêne assise, sensibilité au toucher, tension inhabituelle après sport, besoin constant de changer de position. Intervenir tôt avec quelques ajustements évite souvent une vraie rechute.
Voici un résumé pratique :
| Habitude préventive | Bénéfice principal |
|---|---|
| Se lever régulièrement | Réduit la compression prolongée |
| Optimiser le poste de travail | Diminue les mauvaises contraintes |
| Faire mobilité + force | Améliore la tolérance des tissus |
| Progression sportive graduelle | Réduit les surcharges |
| Utiliser matériel adapté | Limite la pression locale |
| Prioriser récupération | Favorise l’adaptation |
| Réagir aux premiers signes | Évite l’aggravation |
Quand consulter rapidement ? Signaux d’alerte
La bursite ischiatique est souvent bénigne et répond bien à des mesures conservatrices. Toutefois, certaines situations justifient une consultation rapide afin d’écarter un problème plus sérieux ou d’éviter qu’une douleur simple ne devienne chronique. Savoir reconnaître les signaux d’alerte permet de ne pas banaliser des symptômes qui méritent une évaluation médicale.
Une consultation rapide est recommandée si la douleur apparaît après un traumatisme important, comme une chute marquée sur les fesses, un accident sportif ou un impact violent. Dans ces contextes, il faut parfois exclure une fracture, une contusion osseuse importante ou une autre lésion des tissus profonds.
Il faut également consulter si la douleur devient très intense ou empêche les activités normales comme marcher, s’asseoir, se lever d’une chaise ou dormir. Une douleur qui limite fortement la fonction mérite une attention particulière, même si elle semble d’origine mécanique.
La présence de rougeur importante, chaleur marquée, gonflement notable ou fièvre demande une évaluation rapide. Ces signes peuvent évoquer une inflammation importante ou, plus rarement, une infection.
Si la douleur descend dans la jambe avec engourdissement, picotements persistants, faiblesse musculaire ou perte de contrôle, une irritation nerveuse plus significative doit être envisagée. Ce tableau ne correspond pas à une simple bursite isolée.
Une douleur nocturne inhabituelle, constante au repos, ou sans lien clair avec les mouvements mérite aussi d’être investiguée. Les douleurs purement mécaniques varient souvent avec les positions et les charges.
Il faut consulter si les symptômes persistent malgré plusieurs semaines de mesures raisonnables : repos relatif, adaptation des activités, exercices progressifs et amélioration de l’ergonomie. Une douleur qui s’installe peut cacher une autre cause ou nécessiter une stratégie plus précise.
Une consultation est aussi pertinente en cas de rechutes répétées. Si la douleur revient régulièrement, il faut chercher ce qui entretient le problème : biomécanique, surcharge sportive, posture, faiblesse musculaire, tendinopathie associée ou autre diagnostic.
Voici les principaux signaux d’alerte :
| Signal d’alerte | Pourquoi consulter |
|---|---|
| Chute ou choc important | Exclure fracture ou lésion sérieuse |
| Douleur très intense | Besoin d’évaluation rapide |
| Fièvre, rougeur, chaleur | Rechercher inflammation importante ou infection |
| Engourdissement / faiblesse | Vérifier une atteinte nerveuse |
| Douleur nocturne constante | Exclure autre cause |
| Incapacité à marcher ou s’asseoir | Impact fonctionnel majeur |
| Symptômes persistants | Ajuster le diagnostic et le traitement |
| Récidives fréquentes | Identifier la cause profonde |
Consulter rapidement ne signifie pas forcément gravité. Cela signifie surtout obtenir le bon diagnostic plus tôt, éviter les erreurs de traitement et accélérer la récupération.
Temps de guérison : combien de temps cela dure ?
Le temps de guérison d’une bursite ischiatique varie d’une personne à l’autre. Il dépend surtout de la cause du problème, de l’ancienneté des symptômes, du niveau d’irritation des tissus, des activités maintenues malgré la douleur et de la qualité de la prise en charge. Il n’existe donc pas un délai unique valable pour tout le monde.
Lorsqu’il s’agit d’une irritation récente liée à une surcharge ponctuelle ou à une position assise inhabituelle, l’amélioration peut parfois survenir en quelques jours à quelques semaines. En réduisant les contraintes, en adaptant les activités et en calmant l’inflammation, les symptômes diminuent souvent assez rapidement.
Les formes installées depuis plusieurs semaines ou plusieurs mois demandent généralement plus de patience. Une douleur chronique signifie souvent que la bourse n’est pas la seule structure impliquée. Des tensions musculaires, des compensations de mouvement, une faiblesse de certains groupes musculaires ou des habitudes aggravantes se sont parfois ajoutées avec le temps. Dans ces cas, la récupération peut s’étendre sur plusieurs semaines à quelques mois.
Il est fréquent que l’évolution ne soit pas parfaitement linéaire. Beaucoup de personnes connaissent des périodes de mieux, suivies d’une légère rechute après un long trajet assis, une reprise sportive trop rapide ou une journée plus chargée. Cela ne signifie pas forcément un échec, mais souvent un besoin d’ajuster la progression.
Certains facteurs peuvent ralentir la guérison :
- poursuite des activités irritantes sans adaptation
- position assise prolongée quotidienne
- reprise sportive trop rapide
- manque de sommeil
- stress élevé
- déconditionnement physique
- biomécanique non corrigée
- douleur mal diagnostiquée
À l’inverse, plusieurs facteurs favorisent une récupération plus rapide :
- réduction intelligente des charges
- pauses régulières en position assise
- exercices progressifs
- amélioration de la mobilité et de la force
- bonne récupération
- diagnostic précis
- constance dans les habitudes
Le retour au sport ou aux activités complètes doit se faire selon la tolérance des tissus, pas seulement selon le calendrier. Une personne peut se sentir mieux au repos, mais être encore sensible aux charges élevées. La progression doit donc être graduelle.
Voici un repère général :
| Situation | Temps possible d’amélioration |
|---|---|
| Irritation légère récente | Quelques jours à 3 semaines |
| Forme modérée | 3 à 8 semaines |
| Forme chronique ou récidivante | Plusieurs semaines à quelques mois |
| Retour complet au sport intense | Variable selon la charge et la progression |
Si aucune amélioration n’apparaît après une période raisonnable, ou si la douleur empire, il faut reconsidérer le diagnostic et la stratégie de traitement.
FAQ – Questions fréquentes sur la bursite ischiatique
La bursite ischiatique peut-elle guérir seule ?
Oui, les formes légères peuvent parfois s’améliorer spontanément si la cause irritante disparaît. Cependant, si les habitudes qui ont provoqué le problème persistent, la douleur risque de revenir ou de devenir chronique.
Faut-il arrêter complètement le sport ?
Pas toujours. Dans plusieurs cas, il vaut mieux ajuster temporairement la charge plutôt que tout arrêter. Réduire l’intensité, modifier certains exercices ou changer le volume d’entraînement est souvent plus utile qu’un repos total prolongé.
La marche est-elle bonne ou mauvaise ?
La marche est souvent bien tolérée et peut être bénéfique si elle n’augmente pas nettement la douleur. Elle aide à maintenir la circulation, la mobilité et l’activité générale. Il faut simplement adapter la durée et l’intensité.
Puis-je continuer à m’asseoir normalement ?
Oui, mais il est souvent préférable de limiter les longues périodes assises, varier les positions et utiliser un coussin si nécessaire. Le but n’est pas d’éviter totalement l’assise, mais de réduire la surcharge répétée.
Quelle est la différence avec une sciatique ?
La bursite ischiatique donne surtout une douleur localisée sous la fesse, aggravée par l’appui assis. La sciatique provoque plus souvent une douleur irradiant plus bas dans la jambe, parfois avec engourdissement ou picotements.
La bursite ischiatique est-elle grave ?
Le plus souvent non. C’est une condition généralement bénigne, mais parfois tenace. Elle devient surtout problématique lorsqu’elle n’est pas reconnue, mal gérée ou confondue avec une autre cause de douleur.
La glace ou la chaleur : que choisir ?
La glace est souvent utile lors d’une irritation récente ou après aggravation. La chaleur peut aider certaines personnes en présence de raideur musculaire associée. La meilleure option reste souvent celle qui soulage sans augmenter les symptômes.
Une infiltration est-elle toujours nécessaire ?
Non. Beaucoup de cas s’améliorent sans infiltration grâce à l’adaptation des charges, aux exercices et à une prise en charge globale. Les infiltrations sont réservées à certaines situations persistantes ou plus inflammatoires.
L’ostéopathie peut-elle aider ?
Elle peut être utile lorsqu’il existe des tensions mécaniques, des compensations posturales ou des restrictions de mobilité qui entretiennent la douleur. Elle s’intègre idéalement dans une approche globale.
Comment éviter que cela revienne ?
En corrigeant la cause principale : trop d’assise, surcharge sportive, mauvaise ergonomie, manque de force, mobilité réduite ou progression trop rapide. Prévenir vaut souvent mieux que traiter une rechute.
Conclusion : retrouver le confort assis et en mouvement
La bursite ischiatique est une cause fréquente mais souvent sous-estimée de douleur sous la fesse. Parce qu’elle se manifeste dans une zone où se croisent tendons, muscles, nerfs et structures pelviennes, elle peut facilement être confondue avec d’autres problèmes. Pourtant, lorsqu’elle est bien identifiée, sa prise en charge est généralement favorable.
Le message essentiel est simple : la douleur ne vient pas seulement d’une petite bourse enflammée, mais souvent de la manière dont les charges sont appliquées au corps au fil du temps. Position assise prolongée, surcharge sportive, manque de mobilité, faiblesse musculaire, récupération insuffisante ou habitudes répétitives peuvent progressivement rendre la région plus vulnérable.
Heureusement, de nombreux leviers existent. Adapter les activités, améliorer l’ergonomie, reprendre progressivement le mouvement, renforcer les appuis, corriger certains déséquilibres et mieux gérer les contraintes quotidiennes permettent souvent une nette amélioration. Le but n’est pas seulement de calmer la douleur actuelle, mais de redonner à la zone une meilleure capacité de tolérance.
L’ostéopathie, la réadaptation active et une approche clinique globale peuvent être particulièrement utiles lorsque la douleur persiste ou revient. Dans ces situations, traiter uniquement le symptôme local est parfois insuffisant. Comprendre l’ensemble du mouvement et du contexte fait souvent la différence.
Il est également important de retenir que la récupération n’est pas toujours linéaire. Des fluctuations peuvent survenir sans signifier un échec. Ce qui compte le plus reste la tendance générale : plus de confort, plus de confiance dans le mouvement et une meilleure autonomie au quotidien.
Si vous ressentez une douleur sous la fesse en position assise, à l’effort ou après certaines activités, n’ignorez pas ce signal. Une évaluation adaptée peut clarifier la cause et éviter que le problème ne s’installe.
Retrouver le confort assis, marcher librement, reprendre le sport ou simplement vivre sans gêne est souvent possible lorsque la bonne stratégie remplace l’attente passive.
Références
- Khodaee M, Jones D. Common superficial bursitis. Am Fam Physician. 2017;95(4):224-231.
- StatPearls Publishing. Greater Trochanteric Bursitis, Pes Anserine Bursitis and related bursopathies overview. StatPearls. Updated regularly.
- Woodley SJ, Mercer SR. Hamstring muscles: architecture and innervation. Cells Tissues Organs. 2005;179(3):125-141.
- Guanche CA. Hamstring injuries. J Hip Preserv Surg. 2015;2(2):116-122.
- Paluska SA. An overview of hip injuries in running. Sports Med. 2005;35(11):991-1014.
- Brukner P, Khan K. Clinical Sports Medicine. 5th ed. Sydney: McGraw-Hill; 2017.
- Reiman MP, Goode AP, Cook CE, et al. Diagnostic accuracy of clinical tests for hip disorders. Br J Sports Med. 2013;47(14):893-902.
- Segal NA, Felson DT, Torner JC, et al. Greater trochanteric pain syndrome: epidemiology and associated factors. Arch Phys Med Rehabil. 2007;88(8):988-992.
- Fearon AM, Cook JL, Scarvell JM, et al. Greater trochanteric pain syndrome: defining pathology and management. J Orthop Sports Phys Ther. 2010;40(11):742-753.
- Orchard JW, Best TM. The management of muscle strain injuries: an early return versus risk of recurrence. Clin J Sport Med. 2002;12(1):3-5.
- Lewis CL, Sahrmann SA. Acetabular labral tears. Phys Ther. 2006;86(1):110-121.
- Moore KL, Dalley AF, Agur AMR. Clinically Oriented Anatomy. 8th ed. Philadelphia: Wolters Kluwer; 2018.
- Standring S, ed. Gray’s Anatomy. 42nd ed. London: Elsevier; 2020.
- Magee DJ. Orthopedic Physical Assessment. 7th ed. St. Louis: Elsevier; 2021.
- Hegmann KT, Travis R, Andersson GBJ, et al. Occupational sitting and musculoskeletal pain review. J Occup Environ Med. 2019;61(10):e410-e420.