- La méralgie paresthésique est une compression du nerf cutané latéral de la cuisse, un nerf purement sensitif.
- Elle provoque surtout brûlures, picotements, engourdissement ou hypersensibilité sur la face externe de la cuisse.
- Contrairement à une sciatique ou une cruralgie, elle n’entraîne habituellement pas de faiblesse musculaire.
- Les symptômes augmentent souvent en position debout prolongée, à la marche, en extension de hanche ou avec des vêtements serrés.
- Les causes fréquentes incluent surpoids, grossesse, ceinture serrée, objets dans les poches, diabète, traumatisme ou chirurgie.
- Le diagnostic repose surtout sur l’examen clinique et parfois sur un EMG, une échographie ou une imagerie ciblée.
- Le traitement conservateur comprend suppression des compressions, perte de poids si nécessaire, exercices et gestion des facteurs mécaniques.
- L’ostéopathie peut aider à améliorer la mobilité lombaire, pelvienne et du pli inguinal, ainsi qu’à réduire certaines tensions associées.
- La majorité des cas évoluent favorablement avec une prise en charge adaptée.
- Une douleur atypique intense, une faiblesse de jambe ou des symptômes persistants justifient une évaluation médicale.
Version texte court
Méralgie paresthésique : version courte
Une sensation de brûlure, d’engourdissement ou de picotements sur le côté externe de la cuisse peut parfois provenir d’un nerf irrité : le nerf cutané fémoral latéral. Lorsqu’il est comprimé, surtout près de l’aine sous le ligament inguinal, on parle de méralgie paresthésique. Ce nerf est sensitif, ce qui signifie qu’il donne surtout des symptômes de sensation, sans faiblesse musculaire directe.
Symptômes fréquents
- Brûlure sur la face externe de la cuisse
- Picotements ou fourmillements
- Engourdissement localisé
- Hypersensibilité de la peau
- Douleur aggravée debout longtemps
- Gêne à la marche prolongée
- Inconfort avec vêtements serrés
- Douleur intermittente ou persistante
- Sensibilité au toucher
Causes possibles
Plusieurs facteurs peuvent comprimer ou irriter ce nerf :
- Vêtements ou ceinture trop serrés
- Prise de poids
- Obésité
- Grossesse
- Station debout prolongée
- Marche répétée
- Posture prolongée
- Traumatisme de la hanche ou du bassin
- Chirurgie abdominale ou pelvienne
- Diabète ou neuropathie associée
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire des symptômes
- Localisation typique sur la cuisse externe
- Examen clinique
- Palpation de la région inguinale
- Reproduction des symptômes
- Exclusion d’une radiculopathie lombaire ou autre cause
- Parfois électromyogramme ou imagerie selon le contexte
Comment soulager ?
Le traitement dépend de la cause. Il peut inclure :
- Vêtements plus amples
- Perte de poids si indiqué
- Réduire les pressions locales
- Pauses de marche ou de station debout
- Exercices progressifs
- Physiothérapie
- Gestion du stress
- Médicaments prescrits si nécessaire
- Infiltration dans certains cas
- Chirurgie rarement nécessaire
Place de l’ostéopathie
L’ostéopathie peut accompagner la prise en charge en travaillant sur :
- Mobilité du bassin
- Hanche et région lombaire
- Tensions myofasciales voisines
- Posture globale
- Respiration
- Qualité du mouvement
- Conseils ergonomiques
- Confort fonctionnel global
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Douleur qui progresse rapidement
- Symptômes bilatéraux
- Faiblesse de la jambe
- Douleur lombaire importante associée
- Perte de sensibilité marquée
- Traumatisme récent
- Perte de poids inexpliquée
- Symptômes persistants malgré les ajustements
En résumé
La méralgie paresthésique est une cause fréquente mais souvent méconnue de douleur ou d’engourdissement sur la cuisse externe. Lorsqu’elle est bien reconnue, des mesures simples et une prise en charge adaptée permettent souvent d’améliorer nettement les symptômes.
Introduction : comprendre la méralgie paresthésique dans une perspective ostéopathique
La méralgie paresthésique est une affection nerveuse caractérisée par une douleur, des picotements ou un engourdissement sur la face externe de la cuisse. Elle est liée à l’irritation ou à la compression du nerf cutané fémoral latéral, un nerf purement sensitif qui traverse la région de l’aine avant d’innerver la peau de la cuisse. Lorsque ce nerf est comprimé, le cerveau reçoit des signaux sensoriels altérés qui se traduisent par une sensation de brûlure, de fourmillement ou d’hypersensibilité cutanée.
Dans la majorité des cas, la compression survient au niveau du ligament inguinal, une zone de passage étroite située à l’avant du bassin. Des facteurs mécaniques tels que le port de vêtements serrés, la prise de poids, la grossesse ou certaines postures prolongées peuvent augmenter la pression dans cette région et perturber le trajet du nerf.
Du point de vue ostéopathique, la méralgie paresthésique ne se limite pas à une simple irritation locale du nerf. Elle s’inscrit souvent dans un contexte plus global impliquant la mobilité du bassin, la tension des muscles de la hanche, l’équilibre lombaire et les contraintes fasciales de la région inguinale. Des restrictions de mouvement au niveau du bassin, de la colonne lombaire ou du diaphragme peuvent modifier les tensions mécaniques autour du ligament inguinal et favoriser la compression nerveuse.
Comprendre ces interactions mécaniques permet d’aborder la méralgie paresthésique de manière globale, en cherchant non seulement à soulager les symptômes, mais aussi à restaurer l’équilibre fonctionnel des structures impliquées.
⚠️ Avertissement
Les informations sur ce blog sont fournies à des fins éducatives uniquement et ne remplacent pas un avis médical professionnel. Ne tentez aucun des gestes, exercices ou traitements décrits ici sans consulter un professionnel de santé qualifié. Une mauvaise application peut entraîner des blessures ou des complications. Consultez toujours un spécialiste pour des conseils adaptés à votre situation spécifique.
Comprendre la méralgie paresthésique : le rôle du nerf cutané fémoral latéral
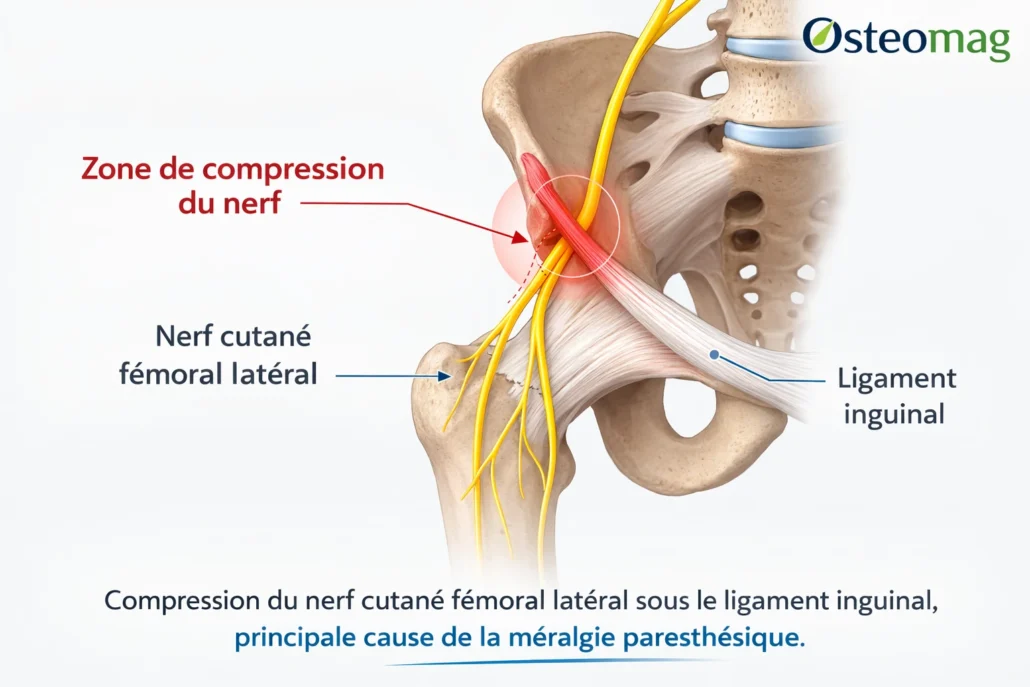
La méralgie paresthésique correspond à une atteinte du nerf cutané fémoral latéral, un nerf purement sensitif issu du plexus lombaire, principalement des racines L2 et L3. Contrairement à d’autres nerfs de la cuisse, ce nerf ne contrôle pas les muscles : il transmet uniquement les informations sensorielles provenant de la peau située sur la face externe de la cuisse.
Après son origine dans la région lombaire, le nerf traverse le bassin en longeant le muscle psoas. Il poursuit ensuite son trajet à travers la région iliaque et se dirige vers l’avant de la hanche, où il passe généralement sous ou à proximité du ligament inguinal, près de l’épine iliaque antéro-supérieure. C’est à cet endroit que le nerf devient particulièrement vulnérable à la compression.
Lorsque ce passage anatomique est soumis à une pression excessive, la conduction nerveuse peut être perturbée. Le cerveau reçoit alors des signaux sensoriels anormaux qui se manifestent par des brûlures, des picotements, un engourdissement ou une hypersensibilité cutanée le long de la face externe de la cuisse.
Dans une perspective ostéopathique, cette zone de passage ne dépend pas uniquement du ligament inguinal. Elle est influencée par l’ensemble des structures mécaniques du bassin, notamment la mobilité lombaire, les tensions du muscle psoas, l’équilibre des fascias de la hanche et la dynamique des pressions abdominales.
Le plancher pelvien joue également un rôle dans cet équilibre mécanique. Avec le diaphragme thoracique, les muscles abdominaux profonds et les structures lombaires, il participe à la régulation du système de pression intra-abdominale. Lorsque ce système est perturbé — par exemple en présence d’une hypertonicité musculaire, d’une restriction fasciale ou d’une modification de la posture pelvienne — les tensions autour du ligament inguinal peuvent être modifiées.
Dans ce contexte, certaines contraintes mécaniques peuvent favoriser l’irritation ou la compression du nerf cutané fémoral latéral. Cette vision globale permet de comprendre pourquoi, dans certains cas, la prise en charge ne se limite pas à la zone douloureuse de la cuisse, mais implique une évaluation plus large du bassin, de la colonne lombaire et des structures pelviennes.
Symptômes de la méralgie paresthésique : reconnaître une atteinte nerveuse sensitive
La méralgie paresthésique se manifeste principalement par des troubles de la sensibilité sur la face externe de la cuisse. Cette affection touche un nerf purement sensitif, le nerf cutané fémoral latéral, ce qui signifie que les symptômes concernent surtout les sensations cutanées et n’impliquent généralement aucune faiblesse musculaire.
Le symptôme le plus caractéristique est une sensation de brûlure le long de la partie latérale de la cuisse. Cette sensation peut apparaître de manière progressive ou intermittente et s’étendre depuis la région de la hanche vers la partie supérieure ou moyenne de la cuisse. Chez certaines personnes, la douleur reste localisée près de l’aine ou de l’épine iliaque antéro-supérieure, tandis que chez d’autres, elle peut irradier plus bas vers le genou.
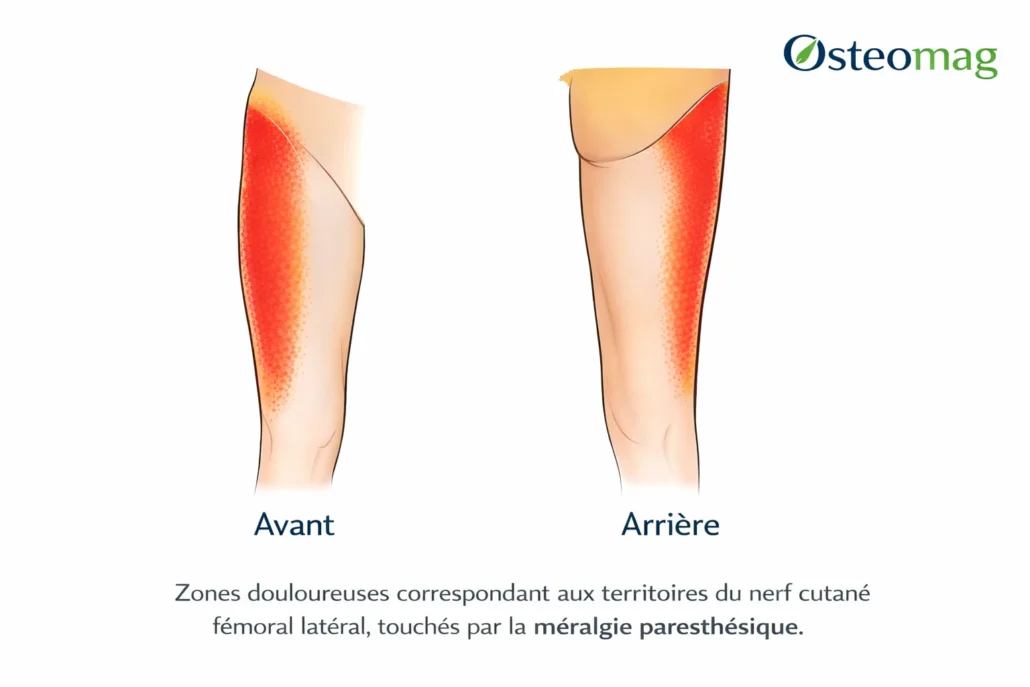
En plus de la brûlure, plusieurs personnes décrivent des picotements ou des fourmillements, parfois comparables à une sensation de « peau endormie ». Ces sensations sont appelées paresthésies et résultent d’une irritation du nerf sensoriel. Dans certains cas, un engourdissement partiel de la peau peut apparaître dans la zone innervée par le nerf.
Une autre caractéristique fréquente est l’hypersensibilité cutanée. La peau de la cuisse peut devenir particulièrement sensible au toucher. Des stimuli légers, comme le frottement des vêtements, le contact d’une couverture ou une pression légère, peuvent déclencher une gêne disproportionnée.
Les symptômes sont souvent unilatéraux, c’est-à-dire qu’ils touchent un seul côté du corps. Cette particularité constitue un indice clinique important, car elle permet d’orienter le diagnostic vers une atteinte du nerf cutané fémoral latéral plutôt que vers une affection systémique.
Certaines situations peuvent accentuer les symptômes. La station debout prolongée, la marche longue, la position assise prolongée ou le port de vêtements serrés autour de la taille peuvent augmenter la pression exercée sur la région inguinale et intensifier les sensations désagréables. À l’inverse, certaines personnes rapportent un soulagement temporaire lorsqu’elles changent de position ou réduisent la pression sur la région de l’aine.
Du point de vue ostéopathique, l’intensité des symptômes peut également varier selon les contraintes mécaniques exercées sur le bassin et la région lombaire. Des restrictions de mobilité dans la hanche, des tensions du psoas ou des modifications de la dynamique pelvienne peuvent influencer les pressions autour du ligament inguinal et contribuer à l’irritation du nerf.
Reconnaître ces signes caractéristiques permet d’orienter rapidement l’évaluation clinique et d’éviter de confondre la méralgie paresthésique avec d’autres affections pouvant provoquer des douleurs dans la cuisse ou la région lombaire.
| Zone de la cuisse | Symptômes possibles | Explication |
|---|---|---|
| Face externe supérieure de la cuisse | Brûlure, sensation de chaleur | Irritation du nerf cutané fémoral latéral près de l’aine |
| Face externe de la cuisse | Picotements, fourmillements | Compression du nerf entraînant des paresthésies |
| Face externe jusqu’au milieu de la cuisse | Engourdissement ou diminution de la sensibilité | Atteinte du territoire sensitif du nerf |
| Surface de la peau | Hypersensibilité au toucher ou aux vêtements | Les fibres sensitives deviennent irritables |
| Parfois vers l’arrière de la cuisse | Douleur diffuse ou brûlure | Variations anatomiques du territoire nerveux |
Causes de la méralgie paresthésique : pourquoi le nerf est comprimé
La méralgie paresthésique survient lorsque le nerf cutané fémoral latéral est comprimé, irrité ou soumis à une tension excessive au cours de son trajet. Dans la majorité des cas, cette compression se produit au moment où le nerf traverse la région de l’aine, près du ligament inguinal, un passage anatomique relativement étroit situé à l’avant du bassin.
Lorsque les tissus environnants exercent une pression sur ce nerf, la transmission normale des signaux sensoriels est perturbée. Le système nerveux peut alors produire des sensations anormales telles que des brûlures, des picotements ou un engourdissement sur la face externe de la cuisse.
Plusieurs facteurs peuvent contribuer à cette compression.
Compression mécanique locale
La cause la plus fréquente est une pression directe sur la région de l’aine. Le port de vêtements serrés, de ceintures rigides, d’équipements de travail lourds ou de vêtements ajustés autour de la taille peut exercer une pression prolongée sur le trajet du nerf. Cette compression externe peut progressivement irriter le nerf et provoquer les symptômes caractéristiques de la méralgie paresthésique.
Augmentation de la pression abdominale
Certaines situations peuvent augmenter la pression dans la région abdominale et pelvienne, ce qui accentue les contraintes mécaniques autour du ligament inguinal. L’obésité, la grossesse ou une prise de poids rapide peuvent modifier la distribution des pressions dans le bassin et favoriser l’irritation du nerf.
Dans une perspective biomécanique, cette pression dépend du fonctionnement du cylindre abdominal, composé du diaphragme, des muscles abdominaux profonds, de la colonne lombaire et du plancher pelvien. Lorsque l’équilibre de ce système est perturbé, les tensions fasciales et ligamentaires de la région inguinale peuvent être modifiées, ce qui peut contribuer indirectement à la compression nerveuse.
Traumatisme ou intervention chirurgicale
Un traumatisme direct de la hanche ou du bassin peut également provoquer une irritation du nerf cutané fémoral latéral. Les chutes, les accidents ou certaines interventions chirurgicales dans la région pelvienne ou abdominale peuvent entraîner des modifications des tissus environnants, susceptibles de comprimer ou d’irriter le nerf.
Certaines chirurgies abdominales, pelviennes ou orthopédiques peuvent occasionnellement provoquer une irritation du nerf, notamment lorsque des cicatrices ou des adhérences se forment à proximité de son trajet.
Activités répétitives et contraintes posturales
Certaines activités professionnelles ou sportives impliquant des mouvements répétitifs de la hanche peuvent favoriser l’apparition de la méralgie paresthésique. Les activités nécessitant une flexion fréquente de la hanche, une marche prolongée ou une station debout prolongée peuvent augmenter la tension sur les tissus de la région inguinale.
Des contraintes posturales prolongées, notamment chez les personnes qui restent longtemps assises ou qui portent des équipements lourds autour de la taille, peuvent également augmenter les pressions mécaniques sur le trajet du nerf.
Maladies métaboliques et atteintes nerveuses
Certaines pathologies peuvent rendre les nerfs périphériques plus vulnérables aux compressions. Le diabète, par exemple, peut provoquer des altérations de la fonction nerveuse qui augmentent la sensibilité des nerfs aux contraintes mécaniques.
Dans ces situations, une compression relativement modérée du nerf cutané fémoral latéral peut suffire à provoquer des symptômes.
| Zone de la cuisse | Symptômes possibles | Explication |
|---|---|---|
| Face externe supérieure de la cuisse | Brûlure, sensation de chaleur | Irritation du nerf cutané fémoral latéral près de l’aine |
| Face externe de la cuisse | Picotements, fourmillements | Compression du nerf entraînant des paresthésies |
| Face externe jusqu’au milieu de la cuisse | Engourdissement ou diminution de la sensibilité | Atteinte du territoire sensitif du nerf |
| Surface de la peau | Hypersensibilité au toucher ou aux vêtements | Les fibres sensitives deviennent irritables |
| Parfois vers l’arrière de la cuisse | Douleur diffuse ou brûlure | Variations anatomiques du territoire nerveux |
Facteurs de risque : qui est le plus susceptible de développer une méralgie paresthésique
Bien que la méralgie paresthésique puisse survenir chez n’importe quelle personne, certains facteurs augmentent la probabilité de développer cette affection. Ces facteurs de risque sont généralement liés à des situations qui augmentent la pression sur la région inguinale ou qui modifient l’équilibre mécanique du bassin.
Surpoids et obésité
L’un des facteurs de risque les plus fréquemment observés est l’excès de poids, en particulier lorsqu’il s’accompagne d’une accumulation de tissu adipeux au niveau abdominal. Le surpoids peut augmenter la pression exercée sur la région de l’aine et sur le ligament inguinal, ce qui peut favoriser la compression du nerf cutané fémoral latéral.
Chez certaines personnes, une prise de poids rapide peut également modifier la posture et la dynamique pelvienne, augmentant les contraintes mécaniques sur le trajet du nerf.
Grossesse
La grossesse constitue un autre facteur de risque bien connu. L’augmentation progressive du volume abdominal et les changements hormonaux peuvent modifier les pressions exercées sur le bassin et la région inguinale. Ces modifications peuvent contribuer à la compression du nerf cutané fémoral latéral et provoquer l’apparition de symptômes.
La modification de la posture et de la biomécanique du bassin pendant la grossesse peut également influencer les tensions musculaires et fasciales autour de l’aine.
Vêtements serrés et équipements autour de la taille
Le port régulier de vêtements serrés, de ceintures rigides, de corsets, d’équipements de travail lourds ou de ceintures utilitaires peut exercer une pression prolongée sur la région de l’aine. Cette compression externe est l’une des causes les plus simples et les plus fréquentes de méralgie paresthésique.
Dans certains cas, la simple modification des habitudes vestimentaires peut suffire à réduire les symptômes.
Activités professionnelles ou sportives
Certaines professions ou activités physiques impliquent des contraintes répétées sur la hanche et la région pelvienne. Les personnes qui restent longtemps debout, marchent de longues distances ou effectuent des mouvements répétitifs de la hanche peuvent être davantage exposées au risque de compression du nerf.
Les sports impliquant des flexions répétées de la hanche, comme le cyclisme ou la course prolongée, peuvent également augmenter les contraintes mécaniques sur les structures de la région inguinale.
Antécédents de chirurgie ou de traumatisme pelvien
Les personnes ayant subi une chirurgie abdominale ou pelvienne peuvent parfois développer une méralgie paresthésique. Les cicatrices ou les modifications des tissus autour du ligament inguinal peuvent modifier l’espace disponible pour le nerf et favoriser son irritation.
Les traumatismes de la hanche ou du bassin peuvent également altérer la mobilité des tissus environnants et contribuer à une compression nerveuse.
Troubles métaboliques
Certaines maladies métaboliques, notamment le diabète, peuvent augmenter la sensibilité des nerfs périphériques aux contraintes mécaniques. Dans ces situations, même une pression modérée sur le nerf cutané fémoral latéral peut déclencher des symptômes.
Facteurs biomécaniques du bassin
Dans une perspective ostéopathique, certains déséquilibres biomécaniques peuvent également contribuer au développement de la méralgie paresthésique. Des restrictions de mobilité au niveau de la colonne lombaire, du bassin ou de la hanche, ainsi que des tensions du muscle psoas ou des structures fasciales de la région inguinale, peuvent modifier les contraintes exercées sur le trajet du nerf.
Les variations de pression abdominale, influencées par la coordination entre le diaphragme, les muscles abdominaux et le plancher pelvien, peuvent également participer à ces mécanismes mécaniques.
Diagnostic de la méralgie paresthésique : comment confirmer l’origine nerveuse de la douleur
Le diagnostic de la méralgie paresthésique repose principalement sur l’évaluation clinique. Dans la majorité des cas, les professionnels de santé peuvent identifier cette affection en analysant les symptômes caractéristiques et en réalisant un examen physique ciblé. Comme le nerf cutané fémoral latéral est un nerf purement sensitif, l’absence de faiblesse musculaire constitue un indice important orientant vers ce diagnostic.
L’analyse des symptômes
La première étape du diagnostic consiste à recueillir les antécédents médicaux et les symptômes décrits par la personne. Les patients rapportent généralement une sensation de brûlure, des picotements, un engourdissement ou une hypersensibilité au niveau de la face externe de la cuisse. Ces symptômes sont souvent localisés sur une zone bien précise de la peau et apparaissent fréquemment d’un seul côté du corps.
Le professionnel de santé cherchera également à identifier les situations qui aggravent les symptômes. La station debout prolongée, la marche, la position assise prolongée ou le port de vêtements serrés peuvent accentuer les sensations désagréables, ce qui constitue un indice supplémentaire en faveur d’une compression du nerf cutané fémoral latéral.
L’examen clinique
L’examen physique permet d’évaluer la sensibilité de la peau dans la région concernée et de vérifier l’absence de déficit moteur. Le praticien peut tester la sensibilité tactile ou la réaction à une pression légère afin d’identifier la zone correspondant au territoire du nerf cutané fémoral latéral.
Dans certains cas, une pression appliquée près de l’épine iliaque antéro-supérieure ou le long du ligament inguinal peut reproduire les symptômes, ce qui peut aider à orienter le diagnostic.
Le professionnel de santé peut également examiner la mobilité de la colonne lombaire, de la hanche et du bassin afin d’identifier d’éventuelles contraintes mécaniques susceptibles d’influencer la région inguinale.
Les examens complémentaires
Dans la plupart des situations, aucun examen complémentaire n’est nécessaire lorsque les symptômes sont typiques. Toutefois, des investigations supplémentaires peuvent être proposées lorsque le diagnostic est incertain ou lorsque d’autres causes doivent être exclues.
Une électromyographie (EMG) ou une étude de conduction nerveuse peut parfois être utilisée pour évaluer la fonction des nerfs périphériques. Ces tests permettent d’identifier certaines atteintes nerveuses et d’exclure d’autres neuropathies.
Des examens d’imagerie, comme l’IRM ou la tomodensitométrie, peuvent être envisagés dans certaines situations afin d’exclure d’autres pathologies, notamment une hernie discale lombaire, une compression nerveuse plus proximale ou une lésion de la région pelvienne.
Diagnostic différentiel : quelles maladies peuvent ressembler à la méralgie paresthésique
La douleur ou les sensations anormales sur la face externe de la cuisse ne sont pas toujours liées à une méralgie paresthésique. Plusieurs affections peuvent provoquer des symptômes similaires, ce qui rend le diagnostic différentiel essentiel. Une évaluation clinique attentive permet généralement de distinguer la compression du nerf cutané fémoral latéral d’autres causes neurologiques, musculosquelettiques ou articulaires.
Radiculopathie lombaire (L2–L3)
Une compression d’une racine nerveuse lombaire, notamment au niveau des vertèbres L2 ou L3, peut produire des douleurs ou des paresthésies dans la cuisse. Cette situation peut être causée par une hernie discale, une dégénérescence discale ou une sténose lombaire.
Contrairement à la méralgie paresthésique, une radiculopathie lombaire peut s’accompagner de douleurs lombaires, d’une irradiation plus large dans la cuisse ou la jambe, et parfois d’une faiblesse musculaire.
Neuropathie du nerf fémoral
La compression ou l’atteinte du nerf fémoral peut également provoquer des douleurs dans la cuisse. Toutefois, cette neuropathie entraîne souvent des symptômes différents, car le nerf fémoral possède une fonction motrice importante.
Une atteinte du nerf fémoral peut provoquer une faiblesse du quadriceps, une difficulté à étendre le genou ou une diminution du réflexe rotulien, ce qui n’est généralement pas observé dans la méralgie paresthésique.
Neuropathie périphérique
Certaines maladies, notamment le diabète, peuvent provoquer une neuropathie périphérique affectant plusieurs nerfs. Les symptômes peuvent inclure des picotements, des brûlures ou un engourdissement dans différentes régions des membres inférieurs.
Contrairement à la méralgie paresthésique, la neuropathie périphérique touche souvent les deux côtés du corps et s’étend fréquemment aux pieds et aux jambes.
Pathologies de la hanche
Certaines affections de la hanche peuvent provoquer des douleurs irradiant vers la cuisse et être confondues avec une atteinte nerveuse. L’arthrose de la hanche, par exemple, peut provoquer des douleurs dans la région inguinale ou latérale de la cuisse.
Ces douleurs sont généralement associées à une limitation de la mobilité de la hanche et à une douleur lors des mouvements articulaires.
Syndrome de la bande iliotibiale
Le syndrome de la bande iliotibiale peut également provoquer des douleurs sur la face externe de la cuisse ou du genou. Cette affection est liée à une irritation du fascia iliotibial et survient souvent chez les coureurs ou les personnes pratiquant des activités répétitives impliquant la flexion et l’extension du genou.
Contrairement à la méralgie paresthésique, la douleur est généralement plus mécanique et liée au mouvement, plutôt qu’à une altération de la sensibilité cutanée.
Compression nerveuse pelvienne ou abdominale
Plus rarement, des lésions pelviennes, des masses abdominales ou certaines pathologies inflammatoires peuvent provoquer une compression du nerf cutané fémoral latéral ou d’autres structures nerveuses. Dans ces situations, des examens d’imagerie peuvent être nécessaires afin d’identifier la cause sous-jacente.
L’importance d’une évaluation globale
Une évaluation clinique complète permet de distinguer ces différentes affections et d’orienter la prise en charge. Dans une perspective ostéopathique, l’analyse peut également inclure l’évaluation de la mobilité lombaire, de l’équilibre pelvien, des tensions musculaires de la hanche et des contraintes fasciales de la région inguinale.
Cette approche globale permet d’identifier les facteurs mécaniques pouvant contribuer à l’irritation du nerf cutané fémoral latéral et d’adapter la prise en charge en conséquence.
Traitement médical de la méralgie paresthésique
Dans de nombreux cas, la méralgie paresthésique s’améliore avec des mesures simples visant à réduire la compression exercée sur le nerf cutané fémoral latéral. Le traitement initial repose généralement sur des approches conservatrices destinées à diminuer l’irritation nerveuse et à favoriser la récupération des tissus.
Mesures conservatrices
La première étape consiste souvent à éliminer les facteurs de compression mécanique. Il est recommandé d’éviter les vêtements serrés autour de la taille, les ceintures rigides ou les équipements pouvant exercer une pression sur la région de l’aine.
La gestion du poids peut également jouer un rôle important. Une réduction progressive du poids corporel peut diminuer les contraintes exercées sur la région pelvienne et réduire la pression sur le nerf.
L’adaptation des activités quotidiennes peut aussi être utile. Réduire les périodes prolongées de station debout, limiter certaines activités impliquant des mouvements répétitifs de la hanche et varier les positions peuvent contribuer à diminuer les symptômes.
Traitement médicamenteux
Lorsque les symptômes sont plus marqués, certains médicaments peuvent être utilisés pour soulager la douleur nerveuse.
Les anti-inflammatoires non stéroïdiens (AINS) peuvent aider à réduire l’inflammation et la douleur. Dans certains cas, des médicaments utilisés pour les douleurs neuropathiques, comme certains anticonvulsivants ou antidépresseurs, peuvent être prescrits afin de moduler la transmission nerveuse.
Infiltrations nerveuses
Si les symptômes persistent malgré les mesures conservatrices, des infiltrations de corticostéroïdes autour du nerf cutané fémoral latéral peuvent être proposées. Ces injections visent à réduire l’inflammation locale et à diminuer la compression nerveuse.
Chez certains patients, ces infiltrations permettent un soulagement significatif des symptômes.
Traitement chirurgical
La chirurgie est rarement nécessaire, mais peut être envisagée lorsque les symptômes persistent malgré les traitements conservateurs et les infiltrations.
L’intervention consiste généralement à libérer le nerf cutané fémoral latéral en réduisant la compression exercée par les tissus environnants. Dans certains cas, une décompression chirurgicale ou une section du nerf peut être envisagée afin de soulager la douleur.
| Approche thérapeutique | Objectif | Exemple |
|---|---|---|
| Ajustements des habitudes quotidiennes | Réduire la compression du nerf | Porter des vêtements plus amples, éviter les ceintures serrées |
| Gestion du poids | Diminuer la pression sur la région inguinale | Perte de poids progressive |
| Exercices d’étirement | Réduire les tensions musculaires autour du bassin | Étirement du psoas et des fléchisseurs de hanche |
| Approche ostéopathique | Améliorer la mobilité du bassin et des tissus | Travail sur le bassin, le diaphragme et le plancher pelvien |
| Médication (si nécessaire) | Soulager la douleur nerveuse | Anti-inflammatoires ou médicaments pour la douleur neuropathique |
| Infiltration locale | Réduire l’inflammation autour du nerf | Injection de corticoïdes près du ligament inguinal |
| Chirurgie (rare) | Décompression du nerf | Intervention lorsque les traitements conservateurs échouent |
Approche ostéopathique dans la prise en charge de la méralgie paresthésique
Dans une perspective ostéopathique, la méralgie paresthésique est abordée comme une compression nerveuse influencée par l’équilibre mécanique global du bassin, de la colonne lombaire et des structures fasciales de la région inguinale. Le traitement ne se limite donc pas uniquement à la zone douloureuse de la cuisse, mais s’intéresse à l’ensemble des structures pouvant modifier les tensions autour du trajet du nerf cutané fémoral latéral.
Évaluation biomécanique globale
L’évaluation ostéopathique commence généralement par l’analyse de la mobilité de plusieurs régions clés :
- la colonne lombaire, notamment les segments L2 et L3 d’où provient le nerf
- le bassin et les articulations sacro-iliaques
- la hanche et les muscles fléchisseurs, en particulier le psoas
- les fascias de la région inguinale et du fascia iliaca
Des restrictions de mobilité dans ces régions peuvent modifier les tensions mécaniques autour du ligament inguinal, zone où le nerf cutané fémoral latéral est particulièrement vulnérable à la compression.
Travail sur le muscle psoas
Le muscle psoas joue un rôle central dans la biomécanique de la région lombopelvienne. Ce muscle relie la colonne lombaire au fémur et participe à la flexion de la hanche ainsi qu’à la stabilisation du tronc.
Lorsque le psoas est tendu ou hypertonique, il peut modifier la dynamique du bassin et augmenter les contraintes exercées sur les structures fasciales de la région inguinale. Dans certains cas, cette tension peut contribuer indirectement à l’irritation du nerf cutané fémoral latéral.
Les techniques ostéopathiques peuvent viser à relâcher les tensions du psoas et des muscles voisins, afin de réduire les contraintes mécaniques dans cette région.
Travail sur le diaphragme
Le diaphragme thoracique joue un rôle important dans la gestion des pressions intra-abdominales et dans la mobilité du tronc. Une restriction de mobilité diaphragmatique peut perturber l’équilibre des pressions abdominales et influencer les tensions fasciales dans la région lombaire et pelvienne.
Le travail ostéopathique sur le diaphragme vise à restaurer une respiration plus fluide et une meilleure mobilité des structures thoraco-abdominales, ce qui peut contribuer à réduire certaines contraintes mécaniques dans la région de l’aine.
Rôle du plancher pelvien
Le plancher pelvien constitue la base du système de régulation des pressions abdominales. Avec le diaphragme, les muscles abdominaux profonds et les structures lombaires, il forme un ensemble fonctionnel parfois décrit comme le cylindre abdominal.
Lorsque ce système fonctionne de manière déséquilibrée — par exemple en présence d’une hypertonicité musculaire ou d’une restriction fasciale — les tensions mécaniques autour du bassin et du ligament inguinal peuvent être modifiées. Ces changements peuvent contribuer indirectement à la compression du nerf cutané fémoral latéral.
Dans cette perspective, certaines techniques ostéopathiques peuvent viser à améliorer la coordination entre le diaphragme, les muscles abdominaux et le plancher pelvien, afin de favoriser un meilleur équilibre mécanique dans la région pelvienne.
Objectif de la prise en charge
L’approche ostéopathique vise principalement à :
- améliorer la mobilité de la colonne lombaire et du bassin
- réduire les tensions musculaires du psoas et des structures de la hanche
- restaurer la mobilité du diaphragme
- favoriser un meilleur équilibre des pressions abdominales impliquant le plancher pelvien
En agissant sur ces différents éléments, l’objectif est de réduire les contraintes mécaniques autour du ligament inguinal et de diminuer l’irritation du nerf cutané fémoral latéral, tout en améliorant la fonction globale du bassin.
Conseils pratiques pour réduire les symptômes de la méralgie paresthésique au quotidien
La gestion de la méralgie paresthésique repose souvent sur des ajustements simples dans la vie quotidienne visant à réduire la pression exercée sur le nerf cutané fémoral latéral. Ces mesures peuvent aider à diminuer l’irritation nerveuse et à prévenir l’aggravation des symptômes.
Éviter les vêtements serrés autour de la taille
Les vêtements très ajustés, les ceintures rigides ou certains équipements portés à la taille peuvent exercer une pression directe sur la région inguinale. Il est conseillé de privilégier des vêtements amples et confortables, surtout autour de l’aine et des hanches, afin de réduire la compression du nerf.
Modifier certaines habitudes posturales
Rester longtemps dans la même position peut accentuer la pression sur la région pelvienne. Il est utile de changer régulièrement de position, surtout si vous restez assis ou debout pendant de longues périodes.
Lorsque vous êtes assis, essayez de maintenir une posture confortable et évitez de croiser les jambes pendant de longues périodes, car cela peut augmenter la tension autour de la hanche et de l’aine.
Adapter l’activité physique
L’activité physique peut être bénéfique, mais certaines activités impliquant des mouvements répétitifs de la hanche ou une flexion prolongée peuvent aggraver les symptômes. Il peut être utile d’adapter temporairement certaines activités, comme la course ou le cyclisme intensif, si elles déclenchent ou aggravent les douleurs.
Des exercices doux visant à améliorer la mobilité de la hanche et du bassin peuvent contribuer à réduire les tensions dans la région inguinale.
Maintenir un poids santé
Chez certaines personnes, l’excès de poids peut augmenter la pression sur la région abdominale et pelvienne. Une gestion progressive du poids, associée à une alimentation équilibrée et à une activité physique adaptée, peut contribuer à diminuer les contraintes exercées sur le nerf.
Améliorer la respiration et la mobilité du tronc
La respiration diaphragmatique et les exercices favorisant la mobilité du tronc peuvent contribuer à améliorer la dynamique des pressions abdominales. Une respiration plus fluide peut réduire certaines tensions mécaniques dans la région lombaire et pelvienne.
Appliquer de la chaleur ou du froid
L’application de compresses chaudes ou froides sur la région douloureuse peut parfois aider à soulager l’inconfort. La chaleur peut favoriser la relaxation musculaire, tandis que le froid peut aider à diminuer l’irritation nerveuse chez certaines personnes.
Être attentif aux signes d’aggravation
Si les symptômes deviennent plus intenses, persistent malgré les mesures conservatrices ou s’accompagnent de faiblesse musculaire, de douleurs lombaires importantes ou d’une extension des symptômes, il est recommandé de consulter un professionnel de santé afin d’obtenir une évaluation plus approfondie.
Quand consulter rapidement un professionnel de santé
Bien que la méralgie paresthésique soit généralement une affection bénigne liée à une compression nerveuse locale, certains signes doivent inciter à consulter rapidement un professionnel de santé afin d’obtenir une évaluation médicale appropriée.
Il est recommandé de consulter si les symptômes persistent plusieurs semaines malgré les mesures simples visant à réduire la pression sur la région de l’aine. Une douleur qui ne s’améliore pas ou qui s’intensifie peut nécessiter un examen plus approfondi afin de confirmer le diagnostic et d’exclure d’autres causes possibles.
Une consultation est également conseillée si les symptômes deviennent plus étendus ou plus intenses, notamment si les sensations de brûlure, d’engourdissement ou de picotements s’étendent au-delà de la zone habituelle de la cuisse externe.
Il est particulièrement important de consulter rapidement si les symptômes s’accompagnent de faiblesse musculaire dans la jambe, d’une difficulté à marcher ou d’une perte de force au niveau du genou ou de la hanche. Ces signes peuvent indiquer une atteinte nerveuse différente, comme une compression des racines nerveuses lombaires ou une atteinte du nerf fémoral.
La présence de douleurs lombaires importantes, de douleurs irradiant vers la jambe ou d’une perte de sensibilité dans plusieurs régions du membre inférieur doit également faire l’objet d’une évaluation médicale.
Les personnes atteintes de diabète ou de maladies neurologiques devraient consulter si elles ressentent de nouvelles sensations anormales dans la cuisse, car ces conditions peuvent favoriser certaines neuropathies périphériques.
Enfin, une consultation médicale est recommandée si les symptômes apparaissent après un traumatisme, une intervention chirurgicale abdominale ou pelvienne, ou s’ils s’accompagnent d’autres signes inhabituels comme une perte de poids inexpliquée ou une douleur persistante dans la région pelvienne.
Une évaluation par un professionnel de santé permet de confirmer l’origine des symptômes, d’écarter d’autres pathologies et de mettre en place une prise en charge adaptée afin de réduire l’irritation nerveuse et améliorer le confort quotidien.
À retenir
- La méralgie paresthésique est une affection nerveuse causée par la compression du nerf cutané fémoral latéral, un nerf sensitif qui innerve la peau de la face externe de la cuisse.
- Les symptômes les plus fréquents sont une sensation de brûlure, des picotements, un engourdissement ou une hypersensibilité cutanée sur la partie externe de la cuisse.
- Cette condition est généralement liée à une compression du nerf au niveau du ligament inguinal, souvent favorisée par des vêtements serrés, une prise de poids, la grossesse ou certaines contraintes posturales.
- Contrairement à d’autres atteintes nerveuses, la méralgie paresthésique n’entraîne habituellement pas de faiblesse musculaire, car le nerf concerné est uniquement sensitif.
- Le diagnostic repose principalement sur l’évaluation clinique des symptômes et de la zone de sensibilité, bien que des examens complémentaires puissent être utilisés dans certains cas pour exclure d’autres causes.
- Dans de nombreux cas, les symptômes peuvent s’améliorer grâce à des mesures simples visant à réduire la compression du nerf, comme le port de vêtements plus amples, la modification des activités ou la gestion du poids.
- Les approches thérapeutiques peuvent inclure des traitements médicaux, des infiltrations ou une prise en charge manuelle, notamment lorsque des contraintes mécaniques du bassin ou de la région lombaire contribuent à l’irritation nerveuse.
- Une approche globale, tenant compte de la biomécanique du bassin, des tensions musculaires de la hanche, du diaphragme et du plancher pelvien, peut parfois aider à réduire les contraintes autour du ligament inguinal et améliorer le confort fonctionnel.
Conclusion : comprendre et soulager la méralgie paresthésique
La méralgie paresthésique est une affection nerveuse relativement fréquente causée par la compression du nerf cutané fémoral latéral. Bien qu’elle ne soit généralement pas dangereuse, elle peut provoquer des sensations très inconfortables telles que des brûlures, des picotements ou un engourdissement sur la face externe de la cuisse. Ces symptômes peuvent perturber les activités quotidiennes et diminuer la qualité de vie lorsqu’ils persistent.
Dans de nombreux cas, cette condition est liée à des facteurs mécaniques comme le port de vêtements serrés, une pression prolongée sur la région de l’aine, une prise de poids ou certaines contraintes posturales. Une meilleure compréhension de ces facteurs permet souvent de mettre en place des ajustements simples visant à réduire la compression exercée sur le nerf et à favoriser l’amélioration des symptômes.
D’un point de vue fonctionnel, l’équilibre biomécanique du bassin joue également un rôle important. Les tensions du psoas, les restrictions de mobilité lombaire, les contraintes fasciales de la région inguinale ainsi que l’équilibre des pressions abdominales impliquant le diaphragme et le plancher pelvien peuvent influencer les contraintes exercées sur le trajet du nerf. Une approche globale visant à améliorer la mobilité et la répartition des tensions mécaniques peut donc contribuer à soulager l’irritation nerveuse.
Lorsque les symptômes persistent ou s’aggravent, une évaluation par un professionnel de santé est essentielle afin de confirmer le diagnostic et d’écarter d’autres causes possibles. Une prise en charge adaptée, combinant des mesures conservatrices, des traitements médicaux et, lorsque cela est approprié, des approches manuelles, permet souvent d’améliorer le confort et de retrouver une meilleure fonction au quotidien.
Références
- Ahmed MS, et al. The diagnosis and management of meralgia paresthetica. Adv Ther. 2025.
- Gomez Y, et al. Meralgia paresthetica: update on presentation, diagnosis and treatment. Health Psychology Research. 2023.
- Coffey R, Gupta V. Meralgia paresthetica. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023.
- Kurtzman JS, et al. Meralgia paresthetica: anatomical review and surgical implications. Plast Reconstr Surg Glob Open. 2024.
- Carrassi E, et al. Meralgia paresthetica: neurolysis or neurectomy? J Clin Med. 2024.
- Solomons JNT, et al. Meralgia paresthetica: epidemiology and treatment updates. Curr Pain Headache Rep. 2022.
- Lu VM, et al. Meralgia paresthetica treated by injection, decompression, and neurectomy: a systematic review. J Neurosurg. 2021.
- Tagliafico AS, et al. Treatment of meralgia paresthetica: ultrasound-guided injection versus surgery. Eur J Radiol. 2021.
- Parisi TJ, Mandrekar J, Dyck PJ, Klein CJ. Meralgia paresthetica: relation to obesity, advanced age, and diabetes mellitus. Neurology. 2011.
- Grossman MG, Ducey SA, Nadler SS, Levy AS. Meralgia paresthetica: diagnosis and treatment. J Am Acad Orthop Surg. 2001.
- Cheatham SW, Kolber MJ, Salamh PA. Meralgia paresthetica: a review of the literature. Int J Sports Phys Ther. 2013.
- Bromley K, Kanakarajan S. Meralgia paraesthetica: clinical overview. BJA Education. 2025.
- Mayo Clinic. Meralgia paresthetica: symptoms, causes and treatment. 2024.
- Cleveland Clinic. Meralgia paresthetica (lateral femoral cutaneous nerve entrapment). 2023.
- Standring S. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 41st ed. Elsevier; 2016.
- Scholz C, et al. Meralgia paresthetica: relevance, diagnosis and treatment. Dtsch Arztebl Int. 2023.
- Park HW, et al. Ultrasonographic identification of the lateral femoral cutaneous nerve in meralgia paresthetica. World J Clin Cases. 2023.
- Kurtzman JS, et al. Meralgia paresthetica: anatomical review and surgical implications. Plast Reconstr Surg Glob Open. 2024.
- Abd-Elsayed A, et al. Radiofrequency ablation of the lateral femoral cutaneous nerve for refractory meralgia paresthetica. Pain Physician. 2025.
- Ahmed MS, et al. The diagnosis and management of meralgia paresthetica: current evidence and treatment hierarchy. Advances in Therapy. 2025.