Introduction — Quand une douleur lombaire devient une urgence neurologique
Une douleur lombaire est souvent interprétée comme un problème mécanique : un faux mouvement, une tension musculaire, une hernie discale ou une crise de sciatique. Dans la majorité des cas, ces douleurs évoluent sans conséquence neurologique majeure. Mais certaines situations exigent une vigilance immédiate. Lorsqu’une douleur au bas du dos s’accompagne d’une perte de sensibilité dans la région intime, d’une difficulté à uriner, d’une faiblesse dans les jambes ou d’une sciatique touchant les deux côtés, il ne s’agit plus d’une simple lombalgie. Il peut s’agir d’un syndrome de la queue de cheval, une urgence neurologique rare mais grave.

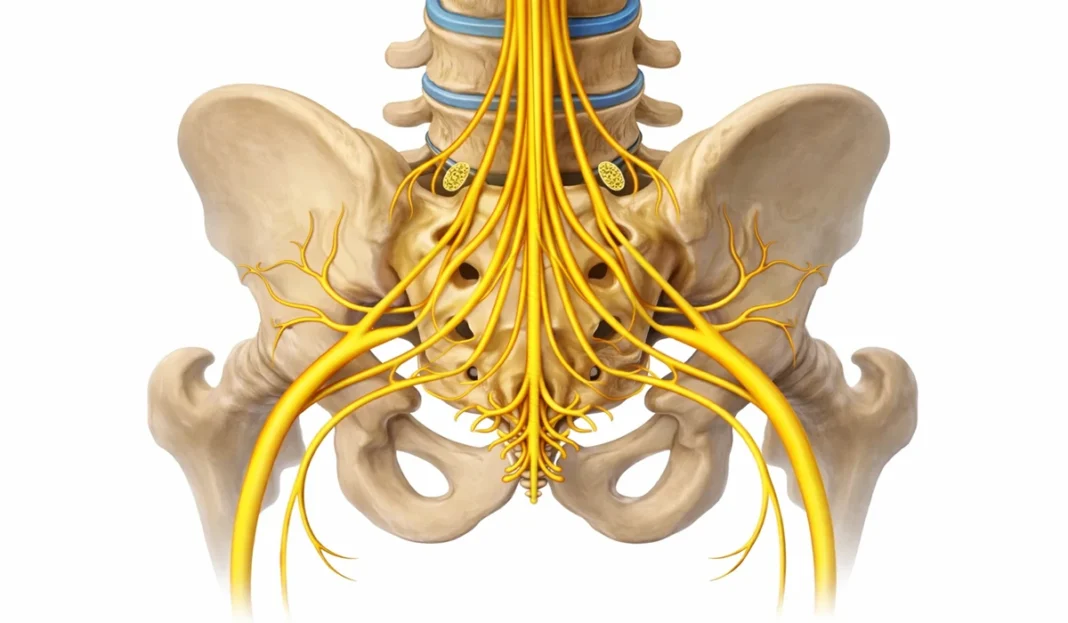
La queue de cheval, ou cauda equina, désigne un faisceau de racines nerveuses situé dans la partie inférieure du canal rachidien. Ces nerfs contrôlent une partie essentielle du fonctionnement du corps : la sensibilité et la motricité des membres inférieurs, mais aussi les fonctions urinaires, intestinales et sexuelles. Lorsqu’ils sont comprimés, par exemple par une hernie discale lombaire volumineuse, une sténose sévère, une tumeur, une infection ou un traumatisme, les signaux nerveux peuvent être rapidement perturbés.
Ce qui rend le syndrome de la queue de cheval particulièrement préoccupant, c’est la possibilité de séquelles permanentes si la compression nerveuse n’est pas reconnue et traitée rapidement. Les symptômes peuvent évoluer en quelques heures ou quelques jours. Une douleur lombaire intense peut alors être accompagnée d’une faiblesse progressive des jambes, d’un engourdissement dans la région périnéale, d’une perte de contrôle urinaire ou intestinal, ou encore d’une modification de la sensibilité sexuelle.
Dans ce contexte, le rôle du patient comme celui du professionnel de première ligne est crucial : il faut savoir reconnaître les signes d’alerte et ne pas banaliser une douleur lombaire qui change de nature. Le syndrome de la queue de cheval ne se traite pas par des exercices, des manipulations ou une attente prudente. Lorsqu’il est suspecté, une évaluation médicale urgente et une IRM lombaire sont nécessaires afin de confirmer le diagnostic et d’orienter rapidement la prise en charge.
Cet article vise à expliquer clairement ce qu’est le syndrome de la queue de cheval, pourquoi il représente une urgence médicale, quels symptômes doivent alerter, comment le diagnostic est posé, quels traitements sont possibles et quelle place peut avoir l’accompagnement ostéopathique après la phase aiguë, une fois la situation médicalement stabilisée.
Quand aller aux urgences immédiatement ? Les signes à ne jamais ignorer
Le syndrome de la queue de cheval ne doit jamais être abordé comme une simple douleur lombaire. Même s’il est rare, il fait partie des situations où le temps peut influencer directement le pronostic neurologique. Lorsqu’une compression des racines nerveuses lombaires et sacrées apparaît, certaines fonctions essentielles peuvent être atteintes : la marche, la sensibilité des jambes, la sensibilité périnéale, le contrôle de la vessie, des intestins et parfois la fonction sexuelle. C’est pourquoi certains symptômes doivent être considérés comme des drapeaux rouges absolus.
Le premier signe à surveiller est la perte de sensibilité dans la région intime ou périnéale, souvent appelée anesthésie en selle. Cette expression désigne une diminution ou une perte de sensation dans les zones qui seraient en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée, les organes génitaux ou la région autour de l’anus. Ce symptôme est particulièrement important, car il suggère une atteinte des racines nerveuses sacrées impliquées dans la sensibilité profonde de cette région. Sa présence doit mener à une consultation urgente, même si la douleur lombaire semble supportable.
Un deuxième signal majeur concerne les troubles urinaires. Une difficulté à commencer à uriner, une sensation de vessie pleine sans pouvoir la vider, une rétention urinaire ou, à l’inverse, une perte involontaire d’urine peuvent indiquer que les nerfs responsables du contrôle vésical sont touchés. Ces symptômes ne doivent pas être attribués trop rapidement au stress, à la douleur ou à une simple irritation passagère lorsqu’ils apparaissent avec une douleur lombaire ou une sciatique.
Les troubles intestinaux doivent également être pris au sérieux. Une perte de contrôle des selles, une constipation inhabituelle associée à des signes neurologiques, ou une diminution de la sensation lors du passage des selles peuvent traduire une atteinte des circuits nerveux sacrés. Dans le contexte d’une lombalgie sévère ou d’une douleur irradiant dans les jambes, ces signes nécessitent une évaluation médicale immédiate.
La faiblesse dans les jambes, surtout lorsqu’elle touche les deux côtés, constitue un autre signe d’alarme. Le patient peut avoir l’impression que ses jambes ne répondent plus normalement, qu’il trébuche, qu’il perd de la force, qu’il a de la difficulté à monter les escaliers ou qu’un pied “tombe” en marchant. Cette faiblesse peut indiquer que la compression nerveuse affecte les fibres motrices. Lorsqu’elle progresse rapidement, il ne faut pas attendre.
Une sciatique bilatérale doit aussi attirer l’attention. La sciatique classique touche souvent une seule jambe. Lorsque la douleur descend dans les deux jambes, ou lorsqu’elle s’accompagne d’engourdissements, de picotements, de brûlures ou de décharges électriques des deux côtés, la situation devient plus préoccupante. Ce type de douleur peut refléter une atteinte de plusieurs racines nerveuses à la fois.
En pratique, il faut consulter immédiatement si une douleur lombaire s’accompagne de l’un des signes suivants : perte de sensibilité dans la région intime, difficulté à uriner, incontinence, perte de contrôle intestinal, faiblesse progressive des jambes, engourdissement important ou sciatique bilatérale. Dans ce contexte, la priorité n’est pas de faire des exercices, de recevoir une manipulation ou d’attendre que la douleur passe. La priorité est d’obtenir une évaluation médicale urgente, généralement avec une IRM lombaire, afin de confirmer ou d’exclure une compression sévère des racines nerveuses.
Le bon réflexe est simple : lorsqu’une douleur lombaire change de nature et touche les fonctions neurologiques, urinaires ou périnéales, il faut agir rapidement. Dans le syndrome de la queue de cheval, reconnaître les signes à temps peut faire la différence entre une récupération favorable et des séquelles durables.
Quand aller aux urgences immédiatement ? Les signes à ne jamais ignorer
Le syndrome de la queue de cheval ne doit jamais être abordé comme une simple douleur lombaire. Même s’il est rare, il fait partie des situations où le temps peut influencer directement le pronostic neurologique. Lorsqu’une compression des racines nerveuses lombaires et sacrées apparaît, certaines fonctions essentielles peuvent être atteintes : la marche, la sensibilité des jambes, la sensibilité périnéale, le contrôle de la vessie, des intestins et parfois la fonction sexuelle. C’est pourquoi certains symptômes doivent être considérés comme des drapeaux rouges absolus.
Le premier signe à surveiller est la perte de sensibilité dans la région intime ou périnéale, souvent appelée anesthésie en selle. Cette expression désigne une diminution ou une perte de sensation dans les zones qui seraient en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée, les organes génitaux ou la région autour de l’anus. Ce symptôme est particulièrement important, car il suggère une atteinte des racines nerveuses sacrées impliquées dans la sensibilité profonde de cette région. Sa présence doit mener à une consultation urgente, même si la douleur lombaire semble supportable.
Un deuxième signal majeur concerne les troubles urinaires. Une difficulté à commencer à uriner, une sensation de vessie pleine sans pouvoir la vider, une rétention urinaire ou, à l’inverse, une perte involontaire d’urine peuvent indiquer que les nerfs responsables du contrôle vésical sont touchés. Ces symptômes ne doivent pas être attribués trop rapidement au stress, à la douleur ou à une simple irritation passagère lorsqu’ils apparaissent avec une douleur lombaire ou une sciatique.
Les troubles intestinaux doivent également être pris au sérieux. Une perte de contrôle des selles, une constipation inhabituelle associée à des signes neurologiques, ou une diminution de la sensation lors du passage des selles peuvent traduire une atteinte des circuits nerveux sacrés. Dans le contexte d’une lombalgie sévère ou d’une douleur irradiant dans les jambes, ces signes nécessitent une évaluation médicale immédiate.
La faiblesse dans les jambes, surtout lorsqu’elle touche les deux côtés, constitue un autre signe d’alarme. Le patient peut avoir l’impression que ses jambes ne répondent plus normalement, qu’il trébuche, qu’il perd de la force, qu’il a de la difficulté à monter les escaliers ou qu’un pied “tombe” en marchant. Cette faiblesse peut indiquer que la compression nerveuse affecte les fibres motrices. Lorsqu’elle progresse rapidement, il ne faut pas attendre.
Une sciatique bilatérale doit aussi attirer l’attention. La sciatique classique touche souvent une seule jambe. Lorsque la douleur descend dans les deux jambes, ou lorsqu’elle s’accompagne d’engourdissements, de picotements, de brûlures ou de décharges électriques des deux côtés, la situation devient plus préoccupante. Ce type de douleur peut refléter une atteinte de plusieurs racines nerveuses à la fois.
En pratique, il faut consulter immédiatement si une douleur lombaire s’accompagne de l’un des signes suivants : perte de sensibilité dans la région intime, difficulté à uriner, incontinence, perte de contrôle intestinal, faiblesse progressive des jambes, engourdissement important ou sciatique bilatérale. Dans ce contexte, la priorité n’est pas de faire des exercices, de recevoir une manipulation ou d’attendre que la douleur passe. La priorité est d’obtenir une évaluation médicale urgente, généralement avec une IRM lombaire, afin de confirmer ou d’exclure une compression sévère des racines nerveuses.
Le bon réflexe est simple : lorsqu’une douleur lombaire change de nature et touche les fonctions neurologiques, urinaires ou périnéales, il faut agir rapidement. Dans le syndrome de la queue de cheval, reconnaître les signes à temps peut faire la différence entre une récupération favorable et des séquelles durables.
Quand aller aux urgences immédiatement ? Les signes à ne jamais ignorer
Le syndrome de la queue de cheval ne doit jamais être abordé comme une simple douleur lombaire. Même s’il est rare, il fait partie des situations où le temps peut influencer directement le pronostic neurologique. Lorsqu’une compression des racines nerveuses lombaires et sacrées apparaît, certaines fonctions essentielles peuvent être atteintes : la marche, la sensibilité des jambes, la sensibilité périnéale, le contrôle de la vessie, des intestins et parfois la fonction sexuelle. C’est pourquoi certains symptômes doivent être considérés comme des drapeaux rouges absolus.
Le premier signe à surveiller est la perte de sensibilité dans la région intime ou périnéale, souvent appelée anesthésie en selle. Cette expression désigne une diminution ou une perte de sensation dans les zones qui seraient en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée, les organes génitaux ou la région autour de l’anus. Ce symptôme est particulièrement important, car il suggère une atteinte des racines nerveuses sacrées impliquées dans la sensibilité profonde de cette région. Sa présence doit mener à une consultation urgente, même si la douleur lombaire semble supportable.
Un deuxième signal majeur concerne les troubles urinaires. Une difficulté à commencer à uriner, une sensation de vessie pleine sans pouvoir la vider, une rétention urinaire ou, à l’inverse, une perte involontaire d’urine peuvent indiquer que les nerfs responsables du contrôle vésical sont touchés. Ces symptômes ne doivent pas être attribués trop rapidement au stress, à la douleur ou à une simple irritation passagère lorsqu’ils apparaissent avec une douleur lombaire ou une sciatique.
Les troubles intestinaux doivent également être pris au sérieux. Une perte de contrôle des selles, une constipation inhabituelle associée à des signes neurologiques, ou une diminution de la sensation lors du passage des selles peuvent traduire une atteinte des circuits nerveux sacrés. Dans le contexte d’une lombalgie sévère ou d’une douleur irradiant dans les jambes, ces signes nécessitent une évaluation médicale immédiate.
La faiblesse dans les jambes, surtout lorsqu’elle touche les deux côtés, constitue un autre signe d’alarme. Le patient peut avoir l’impression que ses jambes ne répondent plus normalement, qu’il trébuche, qu’il perd de la force, qu’il a de la difficulté à monter les escaliers ou qu’un pied “tombe” en marchant. Cette faiblesse peut indiquer que la compression nerveuse affecte les fibres motrices. Lorsqu’elle progresse rapidement, il ne faut pas attendre.
Une sciatique bilatérale doit aussi attirer l’attention. La sciatique classique touche souvent une seule jambe. Lorsque la douleur descend dans les deux jambes, ou lorsqu’elle s’accompagne d’engourdissements, de picotements, de brûlures ou de décharges électriques des deux côtés, la situation devient plus préoccupante. Ce type de douleur peut refléter une atteinte de plusieurs racines nerveuses à la fois.
En pratique, il faut consulter immédiatement si une douleur lombaire s’accompagne de l’un des signes suivants : perte de sensibilité dans la région intime, difficulté à uriner, incontinence, perte de contrôle intestinal, faiblesse progressive des jambes, engourdissement important ou sciatique bilatérale. Dans ce contexte, la priorité n’est pas de faire des exercices, de recevoir une manipulation ou d’attendre que la douleur passe. La priorité est d’obtenir une évaluation médicale urgente, généralement avec une IRM lombaire, afin de confirmer ou d’exclure une compression sévère des racines nerveuses.
Le bon réflexe est simple : lorsqu’une douleur lombaire change de nature et touche les fonctions neurologiques, urinaires ou périnéales, il faut agir rapidement. Dans le syndrome de la queue de cheval, reconnaître les signes à temps peut faire la différence entre une récupération favorable et des séquelles durables.
Syndrome de la queue de cheval : de quoi parle-t-on exactement ?
Le syndrome de la queue de cheval est une affection neurologique rare, mais potentiellement grave, qui survient lorsque les racines nerveuses situées dans la partie inférieure du canal rachidien sont comprimées. Ces racines nerveuses forment un faisceau appelé queue de cheval, ou cauda equina, parce que leur disposition anatomique rappelle visuellement les crins d’une queue de cheval.
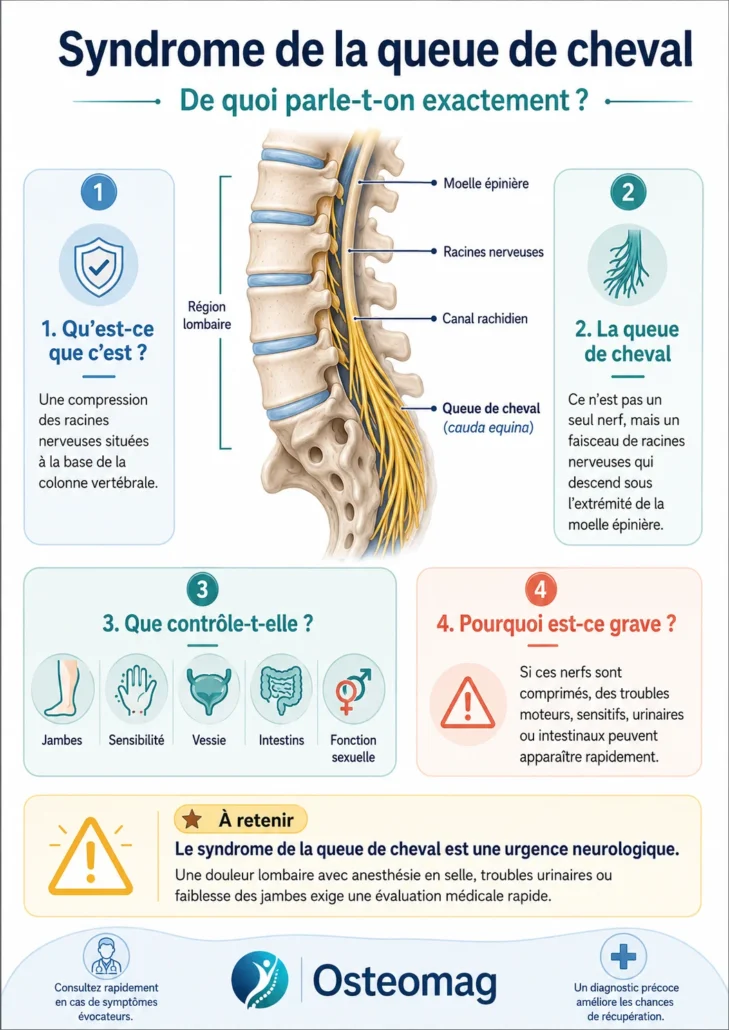
Contrairement à ce que son nom pourrait laisser croire, il ne s’agit pas d’un seul nerf, mais d’un ensemble de racines nerveuses qui descendent à partir de l’extrémité inférieure de la moelle épinière. Ces racines quittent ensuite la colonne vertébrale pour rejoindre les membres inférieurs, le bassin, la vessie, les intestins et les organes génitaux. Elles participent donc à des fonctions essentielles : marcher, sentir les jambes, contrôler la miction, contrôler les selles et préserver certaines fonctions sexuelles.
La moelle épinière ne descend pas jusqu’au bas complet de la colonne. Elle se termine généralement autour des premières vertèbres lombaires. À partir de cette zone, les racines nerveuses continuent leur trajet vers le bas dans le canal rachidien avant de sortir entre les vertèbres. C’est précisément cette région qui peut devenir vulnérable lorsqu’un élément vient réduire l’espace disponible : une hernie discale volumineuse, une sténose sévère du canal rachidien, une tumeur, un abcès, un hématome ou un traumatisme.
Lorsque la queue de cheval est comprimée, les signaux nerveux ne circulent plus normalement. Au début, cela peut se manifester par une douleur lombaire intense, une sciatique ou des engourdissements dans les jambes. Mais si la compression touche les racines sacrées, les symptômes deviennent beaucoup plus inquiétants : perte de sensibilité dans la région périnéale, troubles urinaires, troubles intestinaux ou faiblesse progressive des membres inférieurs.
Ce qui distingue le syndrome de la queue de cheval d’une lombalgie ou d’une sciatique classique, c’est donc la présence de signes neurologiques profonds. Une simple douleur au bas du dos, même intense, n’est pas automatiquement un syndrome de la queue de cheval. En revanche, une douleur lombaire associée à une anesthésie en selle, à une difficulté à uriner ou à une faiblesse bilatérale des jambes doit immédiatement faire penser à une urgence médicale.
Le mécanisme principal est la compression nerveuse. Lorsque les racines nerveuses sont comprimées, elles peuvent subir une irritation, une inflammation et une diminution de leur vascularisation. Si cette pression persiste, la conduction nerveuse devient moins efficace et certaines fibres peuvent être endommagées. C’est pourquoi le délai de prise en charge est si important : plus la compression dure longtemps, plus le risque de séquelles augmente.
Dans la majorité des cas, le syndrome de la queue de cheval est lié à une hernie discale lombaire volumineuse et centrale. Le disque intervertébral se déplace vers l’arrière et vient occuper l’espace du canal rachidien, comprimant plusieurs racines nerveuses à la fois. Cependant, d’autres causes existent, notamment les infections vertébrales, les tumeurs spinales, les traumatismes ou certaines complications après une chirurgie lombaire.
Pourquoi le syndrome de la queue de cheval est une urgence médicale
Le syndrome de la queue de cheval est considéré comme une urgence médicale parce qu’il ne touche pas seulement la douleur lombaire. Il peut compromettre des fonctions neurologiques essentielles : la marche, la sensibilité des jambes, la sensibilité périnéale, le contrôle de la vessie, le contrôle des intestins et la fonction sexuelle. Lorsque ces racines nerveuses sont comprimées, le temps devient un facteur déterminant. Plus la compression persiste, plus le risque de séquelles permanentes augmente.
Dans une lombalgie mécanique classique, la douleur peut être importante, mais elle reste généralement liée aux muscles, aux articulations, aux disques ou aux ligaments. Dans le syndrome de la queue de cheval, la situation est différente : plusieurs racines nerveuses peuvent être comprimées en même temps dans le canal rachidien. Ces racines sont responsables à la fois de fonctions motrices, sensitives et autonomes. C’est cette atteinte globale qui rend la situation beaucoup plus grave qu’une simple sciatique.
Lorsque la compression commence, les nerfs peuvent d’abord être irrités. Cela peut provoquer une douleur lombaire intense, des irradiations dans les jambes, des engourdissements ou des sensations de décharges électriques. Mais si la pression continue, la circulation sanguine locale peut diminuer autour des racines nerveuses. Le tissu nerveux reçoit alors moins d’oxygène et de nutriments, ce qui peut entraîner une souffrance nerveuse plus profonde.
Cette souffrance peut progressivement perturber la transmission des signaux nerveux. Les messages entre le cerveau, les jambes, la vessie, les intestins et la région périnéale ne circulent plus normalement. C’est à ce moment que peuvent apparaître des signes plus inquiétants : difficulté à uriner, perte de sensation dans la région intime, faiblesse dans les jambes, perte de contrôle urinaire ou intestinal. Ces symptômes indiquent que la compression ne touche plus seulement la douleur, mais des fonctions neurologiques fondamentales.
Le danger principal est le passage d’un trouble potentiellement réversible à une lésion durable. Si les racines nerveuses restent comprimées trop longtemps, certaines fibres peuvent subir des dommages plus importants. Même après la décompression, la récupération peut alors être partielle ou incomplète. C’est pourquoi l’objectif médical est d’identifier rapidement la compression et, lorsque nécessaire, de la lever le plus vite possible.
Dans de nombreux cas, le traitement repose sur une chirurgie de décompression, surtout lorsqu’une hernie discale volumineuse comprime la queue de cheval. Cette intervention vise à libérer les racines nerveuses afin de réduire le risque de dommages permanents. Les études cliniques rapportées dans ton article soulignent que le délai d’intervention, souvent évoqué dans une fenêtre de 24 à 48 heures après l’apparition des symptômes sévères, influence les chances de récupération neurologique.
Il est donc essentiel de ne pas attendre lorsque les signes d’alerte apparaissent. Une douleur lombaire seule n’est pas toujours une urgence. Mais une douleur lombaire accompagnée d’une anesthésie en selle, de troubles urinaires, de troubles intestinaux, d’une faiblesse bilatérale des jambes ou d’une sciatique des deux côtés doit être considérée comme une situation à haut risque.
Dans ce contexte, les traitements manuels, les exercices ou l’observation à domicile ne sont pas appropriés en première intention. La priorité est une évaluation médicale urgente, généralement avec une IRM lombaire, afin de confirmer ou d’exclure une compression sévère des racines nerveuses. L’ostéopathe ou tout autre praticien de première ligne doit alors suspendre la prise en charge manuelle et orienter rapidement la personne vers les soins d’urgence.
Le syndrome de la queue de cheval est donc une urgence non pas seulement parce qu’il est douloureux, mais parce qu’il peut altérer durablement des fonctions essentielles à l’autonomie et à la qualité de vie. Reconnaître rapidement les signes critiques permet d’agir au bon moment, de limiter les complications et d’augmenter les chances de récupération.
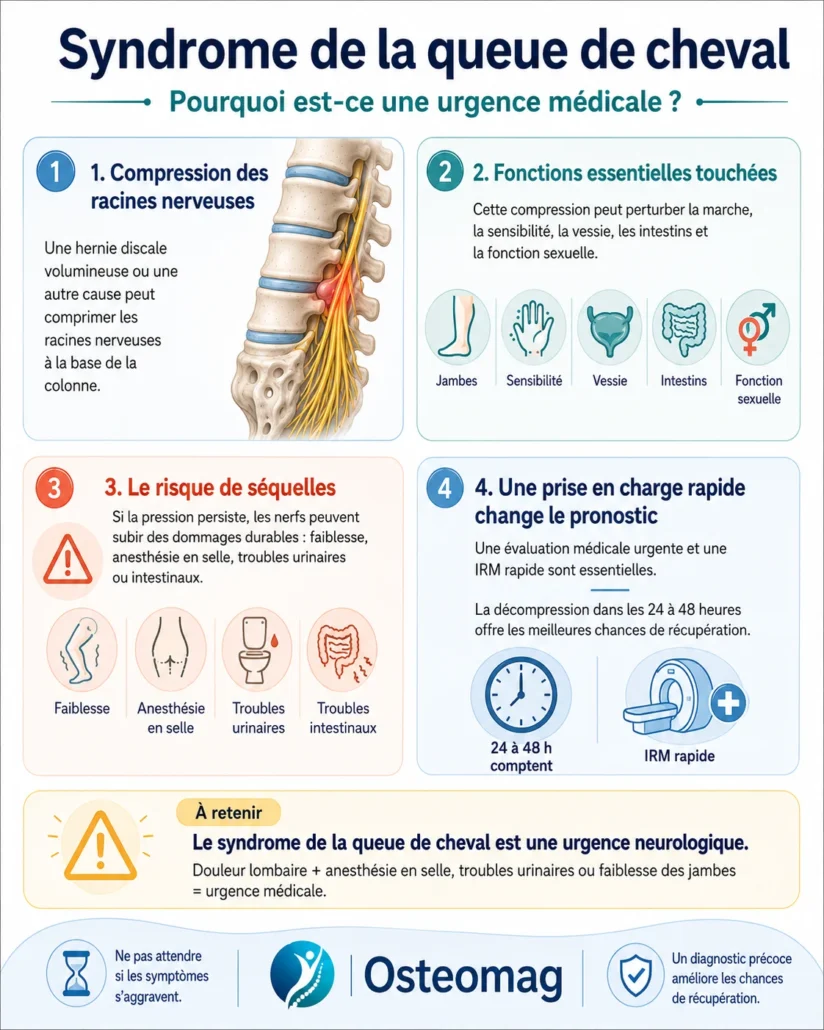
Symptômes du syndrome de la queue de cheval
Le syndrome de la queue de cheval peut se présenter de façon brutale ou progressive. Chez certaines personnes, les symptômes apparaissent rapidement après une hernie discale lombaire importante, un traumatisme ou une compression aiguë. Chez d’autres, l’évolution peut être plus lente, avec une douleur lombaire ou une sciatique qui change progressivement de nature. Dans tous les cas, ce syndrome doit être reconnu rapidement, car il peut toucher des fonctions neurologiques essentielles : la marche, la sensibilité, la vessie, les intestins et la fonction sexuelle.
La difficulté vient du fait que les premiers signes peuvent ressembler à une lombalgie ou à une sciatique classique. Une personne peut d’abord ressentir une douleur au bas du dos, une irradiation dans une jambe ou des picotements. Mais lorsque plusieurs racines nerveuses sont comprimées, les symptômes deviennent plus étendus, plus inhabituels et parfois bilatéraux. C’est cette combinaison de signes qui doit alerter.
Douleur lombaire intense
La douleur lombaire est souvent l’un des premiers symptômes. Elle peut être profonde, persistante, difficile à soulager et parfois beaucoup plus intense qu’une douleur habituelle. Elle peut apparaître après un effort, un mouvement brusque ou sans cause évidente. Contrairement à une lombalgie mécanique ordinaire, elle peut s’accompagner rapidement de signes neurologiques : engourdissements, perte de force, troubles urinaires ou modification de la sensibilité dans la région périnéale.
Sciatique bilatérale
Une sciatique classique touche souvent un seul côté. Dans le syndrome de la queue de cheval, la douleur peut descendre dans les deux jambes, ou alterner d’un côté à l’autre. Cette douleur peut prendre la forme de brûlures, de décharges électriques, de fourmillements ou d’une sensation de courant le long des membres inférieurs. La présence d’une sciatique bilatérale, surtout lorsqu’elle s’accompagne d’autres signes neurologiques, doit être considérée comme un signal d’alerte important.
Faiblesse des membres inférieurs
La compression des racines nerveuses peut perturber les signaux moteurs envoyés aux jambes. La personne peut avoir l’impression que ses jambes sont lourdes, moins fiables ou moins fortes. Elle peut trébucher plus facilement, avoir de la difficulté à monter les escaliers, perdre son équilibre ou remarquer qu’un pied “tombe” pendant la marche. Lorsque cette faiblesse touche les deux jambes ou progresse rapidement, elle doit faire suspecter une atteinte neurologique sérieuse.
Troubles sensitifs
Les troubles de la sensibilité peuvent prendre plusieurs formes : engourdissement, picotements, brûlures, diminution de la sensation au toucher ou impression que certaines zones des jambes répondent moins normalement. Ces symptômes peuvent toucher les cuisses, les mollets, les pieds ou la région périnéale. Leur localisation dépend des racines nerveuses comprimées.
Anesthésie en selle
L’anesthésie en selle est l’un des signes les plus caractéristiques du syndrome de la queue de cheval. Elle désigne une perte ou une diminution de sensibilité dans la zone qui serait en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée, les organes génitaux ou la région autour de l’anus. Ce signe est particulièrement préoccupant, car il indique une possible atteinte des racines sacrées. Sa présence nécessite une évaluation médicale urgente.
Troubles urinaires et intestinaux
Les troubles urinaires sont parmi les signes les plus graves. La personne peut avoir de la difficulté à commencer à uriner, ressentir une vessie pleine sans pouvoir la vider, présenter une rétention urinaire ou, à l’inverse, perdre le contrôle de sa vessie. Des troubles intestinaux peuvent aussi apparaître : constipation inhabituelle associée à des signes neurologiques, diminution de la sensation lors des selles ou perte de contrôle intestinal.
Ces signes indiquent que la compression peut toucher les voies nerveuses responsables des fonctions sphinctériennes. Dans ce contexte, il ne faut pas attendre que les symptômes “passent d’eux-mêmes”.
Troubles sexuels
La queue de cheval participe également à certaines fonctions sexuelles. Une compression des racines sacrées peut donc entraîner une diminution de la sensibilité génitale, une modification de la réponse sexuelle ou des troubles de l’érection chez l’homme. Ces symptômes sont parfois difficiles à mentionner pour le patient, mais ils sont cliniquement importants et doivent être pris en compte dans l’évaluation.
Une combinaison de signes à reconnaître rapidement
Tous les patients ne présentent pas exactement les mêmes symptômes. Certains auront surtout des troubles urinaires, d’autres une anesthésie en selle, une faiblesse des jambes ou une sciatique bilatérale. Ce qui doit alerter, c’est la combinaison d’une douleur lombaire ou d’une sciatique avec des signes neurologiques inhabituels.
Une douleur au bas du dos accompagnée d’une perte de sensibilité intime, d’une difficulté à uriner, d’une faiblesse progressive dans les jambes ou de troubles intestinaux doit être considérée comme une situation urgente. Dans ce cas, la priorité est une évaluation médicale rapide, généralement avec une IRM lombaire, afin de confirmer ou d’exclure une compression sévère des racines nerveuses.
| Symptôme | Ce que la personne peut ressentir | Ce que cela peut indiquer | Niveau d’alerte |
|---|---|---|---|
| Douleur lombaire intense | Douleur profonde, persistante, inhabituelle, parfois difficile à soulager | Irritation ou compression importante dans la région lombaire | À surveiller si elle s’accompagne de signes neurologiques |
| Sciatique bilatérale | Douleur, brûlure, décharge électrique ou fourmillement dans les deux jambes | Atteinte possible de plusieurs racines nerveuses | Élevé |
| Faiblesse des jambes | Jambes lourdes, perte de force, difficulté à marcher, instabilité, pied qui tombe | Atteinte des fibres motrices des racines nerveuses | Élevé à urgent |
| Troubles sensitifs | Engourdissements, picotements, diminution de la sensibilité dans les jambes ou les pieds | Perturbation de la conduction sensitive | Modéré à élevé selon l’évolution |
| Anesthésie en selle | Perte ou diminution de sensation au périnée, aux organes génitaux, aux fesses ou autour de l’anus | Atteinte possible des racines sacrées | Urgence médicale |
| Troubles urinaires | Difficulté à uriner, rétention, sensation de vessie pleine, incontinence | Atteinte des nerfs contrôlant la vessie | Urgence médicale |
| Troubles intestinaux | Perte de contrôle des selles, constipation inhabituelle avec signes neurologiques, diminution de la sensation anale | Atteinte des nerfs contrôlant les fonctions intestinales | Urgence médicale |
| Troubles sexuels | Diminution de la sensibilité génitale, modification de la réponse sexuelle, dysfonction érectile | Atteinte possible des racines sacrées | Élevé si associé à d’autres signes |
| Combinaison de plusieurs signes | Lombalgie + sciatique bilatérale + troubles urinaires ou anesthésie en selle | Tableau fortement évocateur d’ |
Causes principales du syndrome de la queue de cheval
Le syndrome de la queue de cheval apparaît lorsqu’un élément vient comprimer de façon importante les racines nerveuses situées dans la partie inférieure du canal rachidien. Ces racines, responsables de la motricité des jambes, de la sensibilité périnéale et du contrôle de la vessie et des intestins, disposent d’un espace limité à l’intérieur de la colonne lombaire. Lorsqu’une structure occupe cet espace ou augmente la pression locale, les nerfs peuvent être irrités, comprimés, puis progressivement lésés si la situation persiste.
La cause la plus fréquente est la hernie discale lombaire volumineuse, surtout lorsqu’elle est centrale. Dans ce cas, le disque intervertébral se fissure et une partie du noyau discal migre vers l’arrière, directement dans le canal rachidien. Si la hernie est suffisamment importante, elle peut comprimer plusieurs racines nerveuses en même temps. C’est cette atteinte multiple qui explique la combinaison de symptômes : douleur lombaire, sciatique bilatérale, faiblesse des jambes, anesthésie en selle et troubles urinaires ou intestinaux.
Une autre cause possible est la sténose sévère du canal rachidien. La sténose correspond à un rétrécissement progressif de l’espace disponible pour les nerfs. Elle peut être liée à l’arthrose vertébrale, à l’épaississement des ligaments, à l’usure des disques ou à la formation d’ostéophytes. Chez certaines personnes, ce rétrécissement évolue lentement pendant des années. Mais si un événement supplémentaire survient, comme une hernie discale ou une inflammation locale, l’espace déjà réduit peut devenir insuffisant et provoquer une compression aiguë des racines nerveuses.
Les tumeurs spinales peuvent également entraîner un syndrome de la queue de cheval. Une masse située dans le canal rachidien ou à proximité des racines nerveuses peut exercer une pression progressive sur la queue de cheval. Dans ce contexte, les symptômes apparaissent parfois plus lentement : douleur lombaire persistante, douleur nocturne, faiblesse progressive, troubles sensitifs ou modification des fonctions pelviennes. L’imagerie médicale est alors essentielle pour identifier la nature exacte de la compression.
Certaines infections vertébrales peuvent aussi être responsables. Un abcès épidural, par exemple, peut s’accumuler dans l’espace entourant les structures nerveuses et réduire brutalement l’espace disponible dans le canal rachidien. Une spondylodiscite, c’est-à-dire une infection du disque et des vertèbres adjacentes, peut également provoquer une inflammation importante. Ces situations peuvent être accompagnées de fièvre, de fatigue, d’une altération de l’état général ou d’une douleur vertébrale inhabituelle.
Les traumatismes vertébraux représentent une autre cause importante. Une fracture, une luxation ou un déplacement osseux après une chute, un accident de voiture ou un traumatisme à haute énergie peut comprimer les racines nerveuses. Dans ces cas, les symptômes neurologiques peuvent apparaître rapidement après l’accident, surtout si des fragments osseux, un hématome ou un gonflement local envahissent le canal rachidien.
Enfin, certaines complications après une chirurgie lombaire peuvent, plus rarement, provoquer une compression de la queue de cheval. Un hématome postopératoire, une fibrose cicatricielle importante ou un déplacement de matériel chirurgical peuvent exercer une pression sur les racines nerveuses. Même si ces situations sont peu fréquentes, l’apparition de nouveaux troubles neurologiques après une intervention lombaire doit toujours être évaluée rapidement.
Malgré la diversité des causes, le mécanisme central reste le même : une compression significative des racines nerveuses dans un espace anatomique limité. C’est pourquoi le diagnostic ne peut pas reposer uniquement sur les symptômes. L’IRM lombaire permet de visualiser la cause exacte de la compression et d’orienter la prise en charge. Selon l’origine du problème — hernie discale, sténose, tumeur, infection, traumatisme ou complication chirurgicale — le traitement sera adapté, mais l’objectif demeure toujours le même : réduire rapidement la pression sur les nerfs afin de protéger les fonctions neurologiques.
| Cause principale | Mécanisme de compression | Évolution possible | Signes associés possibles |
|---|---|---|---|
| Hernie discale lombaire volumineuse | Le disque se déplace vers l’arrière et comprime plusieurs racines nerveuses dans le canal rachidien | Souvent brutale ou rapidement progressive | Lombalgie intense, sciatique bilatérale, faiblesse des jambes, troubles urinaires |
| Sténose sévère du canal rachidien | Le canal lombaire se rétrécit progressivement, laissant moins d’espace aux racines nerveuses | Souvent lente, mais peut devenir aiguë si une hernie ou une inflammation s’ajoute | Douleurs aux jambes, fatigue à la marche, engourdissements, aggravation neurologique |
| Tumeur spinale | Une masse dans ou près du canal rachidien exerce une pression sur les racines nerveuses | Généralement progressive | Douleur persistante, douleur nocturne, perte de force, troubles sensitifs |
| Infection vertébrale ou abcès épidural | Une infection ou une accumulation inflammatoire réduit l’espace disponible autour des nerfs | Peut évoluer rapidement | Douleur inhabituelle, fièvre, fatigue, altération de l’état général, signes neurologiques |
| Traumatisme vertébral | Une fracture, une luxation, un hématome ou un fragment osseux comprime les racines nerveuses | Souvent brutale après un accident ou une chute | Douleur aiguë, faiblesse, engourdissement, troubles sphinctériens possibles |
| Complication après chirurgie lombaire | Un hématome, une fibrose ou un déplacement de matériel peut comprimer les racines nerveuses | Rare, mais potentiellement rapide | Nouveaux symptômes neurologiques après chirurgie, douleur inhabituelle, faiblesse ou troubles urinaires |
Facteurs de risque à connaître
Le syndrome de la queue de cheval peut parfois survenir de façon imprévisible, notamment lorsqu’une hernie discale volumineuse apparaît brutalement. Toutefois, certains facteurs augmentent le risque de compression des racines nerveuses dans la région lombaire. Ces facteurs ne signifient pas qu’un syndrome de la queue de cheval va nécessairement se développer, mais ils doivent rendre plus vigilant lorsqu’une douleur lombaire s’accompagne de signes neurologiques inhabituels.
Le premier facteur à considérer est l’antécédent de hernie discale lombaire. Lorsqu’un disque intervertébral a déjà été fragilisé, fissuré ou déplacé, il peut être plus vulnérable à une nouvelle protrusion ou à une récidive. Une hernie discale ordinaire peut provoquer une sciatique unilatérale, mais lorsqu’elle devient volumineuse et centrale, elle peut occuper une partie importante du canal rachidien et comprimer plusieurs racines nerveuses à la fois. C’est dans ce contexte que le risque de syndrome de la queue de cheval devient plus préoccupant.
La dégénérescence de la colonne vertébrale représente aussi un facteur important. Avec le temps, les disques perdent de leur hauteur et de leur souplesse, les articulations vertébrales peuvent devenir arthrosiques, les ligaments peuvent s’épaissir et des ostéophytes peuvent apparaître. Ces changements réduisent parfois l’espace disponible dans le canal rachidien. Lorsqu’un canal déjà rétréci est soumis à une inflammation, à une hernie ou à un gonflement local, les racines nerveuses disposent de moins de marge de sécurité.
Les activités impliquant des contraintes lombaires importantes peuvent également favoriser les lésions discales. Les mouvements répétés de flexion, de torsion, de soulèvement de charges lourdes ou les efforts brusques augmentent la pression sur les disques intervertébraux. Les travailleurs manuels, les personnes qui soulèvent régulièrement des charges, certains athlètes et les individus exposés à des vibrations prolongées peuvent donc présenter un risque plus élevé de problèmes discaux lombaires. Cela ne signifie pas que ces activités causent directement un syndrome de la queue de cheval, mais elles peuvent contribuer à fragiliser les structures lombaires.
Les traumatismes vertébraux constituent un autre facteur de risque majeur. Une chute importante, un accident de voiture, un impact direct ou une fracture lombaire peuvent réduire brutalement l’espace du canal rachidien. Dans certains cas, un fragment osseux, un hématome ou un déplacement vertébral peut comprimer les racines nerveuses. Lorsque des symptômes neurologiques apparaissent après un traumatisme, l’évaluation médicale doit être rapide.
Les antécédents de chirurgie lombaire doivent aussi être pris en compte. Même si les complications sont rares, une chirurgie de la colonne peut parfois être suivie d’un hématome, d’une inflammation importante, d’une fibrose cicatricielle ou d’un déplacement de matériel. L’apparition de nouveaux symptômes après une opération lombaire — faiblesse des jambes, troubles urinaires, perte de sensibilité périnéale — doit toujours être évaluée rapidement.
Certaines maladies systémiques, comme les infections ou les cancers touchant la colonne vertébrale, peuvent également augmenter le risque. Une infection vertébrale peut provoquer un abcès épidural ou une inflammation importante autour des racines nerveuses. Une tumeur spinale ou une métastase vertébrale peut, de son côté, exercer une pression progressive sur le canal rachidien. Dans ces situations, la douleur est parfois plus constante, nocturne ou associée à une fatigue générale, de la fièvre ou une perte de poids inexpliquée.
Il faut enfin rappeler que l’absence de facteur de risque ne permet pas d’exclure un syndrome de la queue de cheval. Une personne jeune, active et sans antécédent majeur peut tout de même développer une hernie discale importante. C’est pourquoi l’élément le plus important reste toujours la présence de signes d’alerte neurologiques : anesthésie en selle, troubles urinaires, troubles intestinaux, faiblesse bilatérale des jambes ou sciatique touchant les deux côtés.
En pratique, les facteurs de risque servent surtout à augmenter la vigilance clinique. Chez une personne ayant des antécédents lombaires, une sténose connue, une chirurgie rachidienne ou un traumatisme récent, une douleur lombaire accompagnée de symptômes neurologiques ne doit jamais être banalisée. Le bon réflexe est d’orienter rapidement vers une évaluation médicale afin de confirmer ou d’exclure une compression sévère des racines nerveuses.
Diagnostic : comment confirmer un syndrome de la queue de cheval ?
Le diagnostic du syndrome de la queue de cheval repose sur une idée simple : lorsqu’une douleur lombaire s’accompagne de signes neurologiques profonds, il faut rapidement confirmer ou exclure une compression des racines nerveuses. Ce diagnostic ne doit pas être retardé, car le pronostic dépend en grande partie de la rapidité avec laquelle la compression est reconnue et prise en charge.
La première étape est l’interrogatoire clinique. Le professionnel de santé cherche à comprendre comment les symptômes ont commencé, à quelle vitesse ils évoluent et quelles fonctions sont touchées. Une douleur lombaire isolée n’a pas la même signification qu’une douleur associée à une difficulté à uriner, une perte de sensibilité dans la région périnéale ou une faiblesse des jambes. Le récit du patient est donc essentiel, car il permet de repérer les signes qui sortent du cadre d’une lombalgie ou d’une sciatique habituelle.
L’interrogatoire doit explorer plusieurs éléments : la présence d’une sciatique dans une ou deux jambes, l’apparition d’engourdissements, la sensation de faiblesse, les troubles de la marche, les modifications urinaires, les troubles intestinaux et toute perte de sensibilité dans la région intime. Ces questions doivent être posées clairement, car certains patients hésitent à parler spontanément de symptômes urinaires, intestinaux ou sexuels. Pourtant, ces informations sont centrales dans le diagnostic.
L’examen neurologique permet ensuite d’évaluer l’état des racines nerveuses lombaires et sacrées. Le praticien vérifie la force musculaire des membres inférieurs, la sensibilité des jambes, les réflexes et la capacité du patient à marcher normalement. Une faiblesse bilatérale, une perte de force progressive ou une difficulté à relever le pied peuvent indiquer une atteinte motrice plus importante.
Une attention particulière doit être portée à la sensibilité périnéale. L’anesthésie en selle — diminution ou perte de sensibilité au périnée, aux organes génitaux, aux fesses ou autour de l’anus — est un signe majeur. Elle suggère une atteinte des racines sacrées, impliquées dans les fonctions urinaires, intestinales et sexuelles. Sa présence doit fortement orienter vers une évaluation médicale urgente.
L’évaluation des fonctions sphinctériennes est également déterminante. Une difficulté à commencer à uriner, une rétention urinaire, une sensation de vessie pleine, une incontinence ou une perte de contrôle intestinal sont des signes graves. Ils indiquent que la compression peut toucher les voies nerveuses autonomes responsables du contrôle de la vessie et des intestins. Dans ce contexte, il ne faut pas attendre l’évolution naturelle des symptômes.
Même si l’examen clinique est essentiel, il ne suffit pas toujours à confirmer le diagnostic. C’est pourquoi l’IRM lombaire est l’examen de référence. Elle permet de visualiser les disques intervertébraux, les racines nerveuses, le canal rachidien, les tissus mous, les masses, les abcès ou les hématomes. Elle peut montrer précisément où se situe la compression, quelle structure en est responsable et quel degré d’urgence thérapeutique est présent.
Dans certaines situations, lorsque l’IRM n’est pas immédiatement disponible ou qu’elle est contre-indiquée, un scanner peut être utilisé comme examen initial. Il est particulièrement utile pour visualiser les structures osseuses, les fractures ou certains rétrécissements du canal rachidien. Toutefois, il reste moins précis que l’IRM pour observer les racines nerveuses et les tissus mous. Il ne remplace donc pas l’IRM lorsque celle-ci est nécessaire.
Le diagnostic est confirmé lorsque les symptômes neurologiques sont compatibles avec le syndrome de la queue de cheval et que l’imagerie montre une compression significative des racines nerveuses. À partir de ce moment, la priorité devient la prise en charge rapide de la cause : hernie discale volumineuse, sténose sévère, tumeur, infection, hématome ou traumatisme.
Pour le praticien de première ligne, l’objectif n’est pas de poser seul un diagnostic définitif, mais de reconnaître une situation potentiellement urgente. Lorsqu’un patient présente une lombalgie avec anesthésie en selle, troubles urinaires, faiblesse bilatérale ou sciatique des deux côtés, la conduite la plus sécuritaire est l’orientation rapide vers un service d’urgence pour imagerie et évaluation spécialisée.
Le diagnostic du syndrome de la queue de cheval est donc une véritable course contre le temps. Plus la compression est identifiée tôt, plus les chances de préserver les fonctions neurologiques sont élevées. Dans ce contexte, la prudence clinique est essentielle : mieux vaut référer rapidement un patient suspect que de banaliser des signes qui pourraient annoncer une atteinte nerveuse sévère.
| Étape du diagnostic | Ce que le professionnel recherche | Pourquoi c’est important | Ce que cela peut orienter |
|---|---|---|---|
| Interrogatoire clinique | Début des symptômes, vitesse d’évolution, douleur lombaire, sciatique, faiblesse, troubles urinaires ou intestinaux | Permet de distinguer une lombalgie classique d’une urgence neurologique possible | Suspicion clinique de syndrome de la queue de cheval |
| Recherche des signes d’alerte | Anesthésie en selle, difficulté à uriner, incontinence, faiblesse bilatérale, sciatique des deux jambes | Ces signes indiquent une possible atteinte des racines nerveuses sacrées et lombaires | Orientation urgente vers l’hôpital |
| Examen neurologique | Force des jambes, réflexes, sensibilité, marche, équilibre, contrôle moteur | Évalue l’impact de la compression sur les fonctions motrices et sensitives | Gravité de l’atteinte neurologique |
| Évaluation de la sensibilité périnéale | Perte ou diminution de sensation au périnée, aux organes génitaux, aux fesses ou autour de l’anus | L’anesthésie en selle est un signe majeur du syndrome de la queue de cheval | Urgence médicale si présente |
| Évaluation des fonctions urinaires et intestinales | Rétention urinaire, difficulté à uriner, incontinence, perte de contrôle intestinal | Les troubles sphinctériens suggèrent une atteinte des racines sacrées | Évaluation médicale immédiate |
| IRM lombaire | Hernie discale, sténose, tumeur, abcès, hématome ou compression des racines nerveuses | C’est l’examen de référence pour confirmer la compression nerveuse | Décision thérapeutique rapide, parfois chirurgicale |
| Scanner si IRM non disponible | Fracture, anomalie osseuse, rétrécissement du canal rachidien | Utile en urgence, mais moins précis que l’IRM pour les tissus nerveux | Examen temporaire ou complémentaire |
| Confirmation diagnostique | Symptômes compatibles + compression visible à l’imagerie | Confirme le syndrome et permet d’identifier la cause | Prise en charge spécialisée urgente |
IRM et imagerie médicale : visualiser la compression nerveuse
L’imagerie médicale joue un rôle central dans le diagnostic du syndrome de la queue de cheval, car elle permet de voir ce que l’examen clinique ne peut pas confirmer seul : la présence, le niveau et la cause exacte de la compression des racines nerveuses. Lorsqu’un patient présente une douleur lombaire associée à une anesthésie en selle, des troubles urinaires, une faiblesse des jambes ou une sciatique bilatérale, l’objectif est de vérifier rapidement si les racines nerveuses de la queue de cheval sont comprimées dans le canal rachidien.
L’IRM lombaire est l’examen de référence dans ce contexte. Elle permet de visualiser avec précision les tissus mous : les disques intervertébraux, les racines nerveuses, la moelle épinière, les ligaments, les masses, les abcès, les hématomes et l’espace disponible dans le canal rachidien. Contrairement à une simple radiographie, qui montre surtout les structures osseuses, l’IRM permet d’observer directement les éléments responsables d’une compression neurologique.
Dans le cas le plus fréquent, l’IRM peut mettre en évidence une hernie discale lombaire volumineuse et centrale. Le disque fait alors saillie vers l’arrière et vient réduire l’espace disponible pour les racines nerveuses. Lorsque cette hernie comprime plusieurs racines à la fois, le tableau clinique peut devenir beaucoup plus grave qu’une simple sciatique unilatérale.
L’IRM peut aussi révéler d’autres causes de compression : une sténose sévère du canal rachidien, une tumeur spinale, un abcès épidural, un hématome ou des complications après une chirurgie lombaire. Cette précision est essentielle, car le traitement dépend directement de la cause. Une hernie discale compressive, une infection ou une tumeur ne se prennent pas en charge de la même manière, même si elles peuvent produire des symptômes similaires.
L’imagerie permet également d’évaluer le niveau exact de la compression. Cette information guide les spécialistes dans la décision thérapeutique, notamment lorsqu’une chirurgie de décompression est envisagée. Elle aide à déterminer quelle région de la colonne est impliquée, quel degré de compression est présent et quelles structures doivent être libérées.
Le scanner, ou tomodensitométrie, peut être utile dans certaines situations, surtout lorsque l’IRM n’est pas immédiatement disponible ou lorsqu’un traumatisme osseux est suspecté. Il permet de bien visualiser les fractures, les anomalies osseuses, certains rétrécissements du canal rachidien et les déplacements vertébraux. Toutefois, il est moins précis que l’IRM pour analyser les racines nerveuses, les disques, les tissus mous et les structures inflammatoires. Il peut donc servir d’examen complémentaire ou temporaire, mais l’IRM demeure généralement l’examen le plus important lorsqu’un syndrome de la queue de cheval est suspecté.
Dans une situation d’urgence, l’imagerie n’est pas seulement un outil de confirmation : elle influence directement la rapidité de la prise en charge. Si une compression importante est identifiée, l’équipe médicale peut décider rapidement de la conduite à tenir, souvent en collaboration avec la neurochirurgie ou l’orthopédie spécialisée de la colonne.
Il est important de comprendre que l’imagerie doit être interprétée en lien avec les symptômes. Certaines personnes peuvent présenter des hernies discales ou une sténose visibles à l’IRM sans avoir de syndrome de la queue de cheval. À l’inverse, lorsqu’une image compressive est associée à des signes neurologiques graves — troubles urinaires, anesthésie en selle, faiblesse bilatérale — la situation devient beaucoup plus urgente.
Pour le praticien de première ligne, le rôle n’est pas d’attendre une certitude complète avant d’agir. Si les symptômes évoquent un syndrome de la queue de cheval, l’orientation vers une évaluation médicale urgente est prioritaire. L’IRM permettra ensuite de confirmer ou d’exclure la compression, d’identifier la cause et de guider le traitement.
L’imagerie médicale représente donc une étape décisive : elle transforme une suspicion clinique en diagnostic précis. Dans le syndrome de la queue de cheval, cette rapidité peut avoir un impact majeur sur les chances de récupération et sur la prévention des séquelles neurologiques durables.
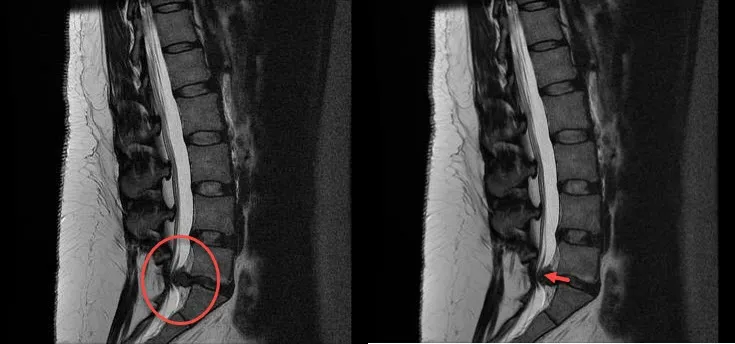
Dans l’image de gauche, le cercle rouge met en évidence une région où une compression importante des racines nerveuses est visible. Cette compression est probablement due à une hernie discale importante, l’une des principales causes du SQC. Le disque a fait saillie dans le canal rachidien, exerçant une pression sur le faisceau nerveux connu sous le nom de cauda equina , qui contrôle les fonctions motrices du bas du corps et les fonctions viscérales telles que le contrôle des intestins et de la vessie. Le rétrécissement du canal rachidien est clairement indiqué par l’espace compromis où se trouvent les racines nerveuses, créant une situation dangereuse qui exige une attention médicale rapide.
Dans l’image de droite, la flèche rouge pointe vers la zone comprimée de la colonne vertébrale, illustrant davantage l’espace restreint dans le canal rachidien. Une telle compression peut entraîner de graves symptômes neurologiques, notamment une faiblesse des jambes, un engourdissement de la selle et une incontinence.
Ces examens IRM fournissent une représentation visuelle essentielle du syndrome de la queue de cheval et démontrent pourquoi une intervention chirurgicale rapide, généralement sous forme de chirurgie de décompression, est essentielle pour prévenir les lésions permanentes et restaurer la fonction nerveuse. Un diagnostic précis et un traitement immédiat sont essentiels pour réduire le risque d’invalidité à long terme chez les patients souffrant de cette affection. Étude de cas avec l’aimable autorisation d’Eric F Greif, Radiopaedia.org . Extrait de l’étude de cas rID : 29674
Traitement du syndrome de la queue de cheval
Le traitement du syndrome de la queue de cheval vise un objectif prioritaire : réduire rapidement la compression des racines nerveuses afin de limiter le risque de séquelles neurologiques permanentes. Contrairement à une lombalgie mécanique ou à une sciatique habituelle, cette condition ne doit pas être traitée par l’attente, les exercices ou les manipulations en phase aiguë. Lorsqu’un syndrome de la queue de cheval est suspecté, la priorité est l’évaluation médicale urgente, l’imagerie et, si nécessaire, la décompression chirurgicale.
La chirurgie de décompression
Dans la majorité des cas, le traitement repose sur une chirurgie de décompression lombaire. Cette intervention vise à retirer ou à réduire la structure qui comprime les racines nerveuses dans le canal rachidien. Lorsque la cause est une hernie discale volumineuse, le chirurgien peut réaliser une discectomie, c’est-à-dire retirer la portion du disque qui fait pression sur les nerfs.
Si la compression est liée à un rétrécissement important du canal rachidien, une laminectomie peut être envisagée. Cette intervention consiste à retirer une partie de l’arc osseux vertébral afin d’élargir l’espace disponible pour les racines nerveuses. Le choix de la technique dépend de la cause exacte de la compression, de son niveau, de son étendue et de l’état général du patient.
Pourquoi le délai de traitement est important
Le délai entre l’apparition des symptômes graves et la décompression nerveuse influence fortement les chances de récupération. Lorsque les racines nerveuses restent comprimées trop longtemps, la circulation locale peut diminuer, la conduction nerveuse peut être perturbée et certaines fibres peuvent subir des lésions durables.
C’est pourquoi une prise en charge rapide est essentielle, surtout en présence de signes comme l’anesthésie en selle, la rétention urinaire, l’incontinence, la faiblesse bilatérale des jambes ou une aggravation rapide des symptômes. Dans ton article, la fenêtre de 24 à 48 heures est mentionnée comme une période souvent associée aux meilleures chances de récupération neurologique.
Traiter la cause sous-jacente
Le traitement ne consiste pas seulement à libérer les nerfs : il faut aussi traiter la cause responsable de la compression. Une hernie discale, une tumeur, un abcès, un hématome ou une fracture ne demandent pas la même stratégie.
En cas d’infection vertébrale ou d’abcès épidural, une antibiothérapie et parfois un drainage chirurgical peuvent être nécessaires. En présence d’une tumeur spinale, la prise en charge peut impliquer une équipe spécialisée, avec chirurgie, oncologie, radiothérapie ou autres traitements selon la nature de la lésion. Lorsqu’un traumatisme vertébral est en cause, la stabilisation de la colonne peut devenir une priorité.
La phase post-aiguë : rééducation et récupération
Après la phase d’urgence, la récupération peut demander du temps. Même lorsque la compression est levée, les racines nerveuses peuvent rester irritées ou partiellement altérées. La récupération neurologique peut se faire sur plusieurs semaines, plusieurs mois, parfois davantage.
La rééducation fonctionnelle joue alors un rôle important. Elle peut viser à améliorer la marche, renforcer les membres inférieurs, travailler l’équilibre, restaurer l’autonomie et accompagner les troubles persistants liés à la vessie ou aux intestins. Selon les séquelles présentes, le patient peut être suivi par différents professionnels : médecins, physiothérapeutes, ergothérapeutes, spécialistes de la réadaptation, urologues ou autres intervenants.
La place prudente de l’ostéopathie
Dans le syndrome de la queue de cheval, l’ostéopathie n’a pas sa place en phase aiguë lorsqu’une compression neurologique est suspectée. Le rôle du praticien manuel est alors de reconnaître les signes d’alerte, de suspendre tout traitement manuel et d’orienter rapidement le patient vers une évaluation médicale urgente.
Après la stabilisation médicale, et seulement avec prudence, l’ostéopathie peut parfois accompagner la récupération fonctionnelle. Elle peut contribuer à améliorer le confort musculo-squelettique, la mobilité globale, l’adaptation posturale et la qualité de vie. Cette approche doit rester complémentaire, progressive et adaptée à l’état neurologique du patient. Elle ne remplace jamais le suivi médical, la chirurgie lorsqu’elle est indiquée, ni la rééducation spécialisée.
Un traitement guidé par la gravité neurologique
Le traitement du syndrome de la queue de cheval dépend donc de trois éléments : la rapidité du diagnostic, la cause de la compression et la gravité des déficits neurologiques. Plus la situation est reconnue tôt, plus les chances de préserver les fonctions motrices, sensitives et sphinctériennes sont élevées.
Le message clinique est clair : devant une douleur lombaire associée à des troubles urinaires, une anesthésie en selle, une faiblesse des jambes ou une sciatique bilatérale, il ne faut pas chercher à “voir si ça passe”. Il faut agir rapidement. Dans cette affection, le bon traitement commence par une décision simple : reconnaître l’urgence et orienter sans délai vers les soins appropriés.
Récupération et pronostic après le traitement
La récupération après un syndrome de la queue de cheval varie beaucoup d’un patient à l’autre. Elle dépend principalement de trois éléments : la rapidité du diagnostic, la durée de la compression nerveuse et la sévérité des déficits au moment de la prise en charge. Plus les racines nerveuses sont libérées rapidement, meilleures sont les chances de récupération. À l’inverse, lorsque la compression persiste trop longtemps, certaines atteintes peuvent devenir plus difficiles à corriger, même après une chirurgie de décompression.
Après le traitement, certaines fonctions peuvent s’améliorer progressivement. La force des jambes peut revenir partiellement ou complètement, la marche peut devenir plus stable, les douleurs irradiées peuvent diminuer et la sensibilité peut s’améliorer dans certaines régions. Toutefois, le système nerveux récupère lentement. Contrairement à une douleur musculaire ou articulaire, une racine nerveuse comprimée peut nécessiter plusieurs semaines, plusieurs mois, parfois davantage, pour retrouver une fonction plus normale.
Ce qui peut récupérer progressivement
La récupération peut toucher plusieurs aspects. Sur le plan moteur, le patient peut retrouver une meilleure force dans les membres inférieurs, une marche plus fluide et une meilleure confiance dans ses déplacements. Sur le plan sensitif, les engourdissements, les picotements ou certaines pertes de sensation peuvent s’atténuer avec le temps. Les douleurs neuropathiques peuvent aussi diminuer, même si elles peuvent parfois persister.
Les fonctions urinaires et intestinales peuvent également évoluer, mais leur récupération est souvent plus variable. Certains patients retrouvent un meilleur contrôle de la vessie ou des intestins après la décompression, tandis que d’autres conservent des symptômes résiduels. C’est pourquoi le suivi médical est important, notamment lorsqu’il existe une rétention urinaire, une incontinence ou une diminution de la sensation périnéale.
Pourquoi certaines séquelles peuvent persister
Lorsque les racines nerveuses ont été comprimées de manière intense ou prolongée, elles peuvent avoir subi une souffrance importante. La compression peut perturber la conduction nerveuse, réduire l’apport sanguin local et entraîner des lésions plus profondes des fibres nerveuses. Même lorsque la pression est levée, les nerfs ne récupèrent pas toujours complètement.
Les séquelles possibles peuvent inclure une faiblesse persistante des jambes, des troubles de la marche, une diminution de la sensibilité, des douleurs neuropathiques chroniques, des troubles urinaires ou intestinaux, ou des difficultés sexuelles. Ces conséquences peuvent avoir un impact important sur la qualité de vie, l’autonomie, la confiance corporelle et le moral du patient.
Le rôle de la réadaptation
La réadaptation est souvent essentielle après la phase aiguë. Elle permet d’aider le patient à retrouver le plus d’autonomie possible. Selon les besoins, elle peut inclure un travail de renforcement musculaire, des exercices d’équilibre, une rééducation de la marche, une adaptation des activités quotidiennes et un accompagnement pour les troubles urinaires ou intestinaux.
La récupération ne dépend donc pas seulement de la chirurgie. Elle dépend aussi de la qualité du suivi après l’intervention, de la régularité de la rééducation, de l’état général du patient et de la capacité à adapter progressivement les efforts. Le but n’est pas seulement de réduire les symptômes, mais de reconstruire une fonction stable et sécuritaire dans la vie quotidienne.
L’importance du suivi médical
Un suivi médical régulier permet d’évaluer l’évolution neurologique, d’identifier les séquelles persistantes et d’ajuster la prise en charge. Certains patients auront besoin d’un suivi avec un neurochirurgien, un neurologue, un médecin de réadaptation, un physiothérapeute, un urologue ou d’autres professionnels selon les fonctions touchées.
Ce suivi est particulièrement important si des troubles de la vessie, des intestins ou de la sensibilité périnéale persistent. Ces symptômes doivent être accompagnés avec sérieux, car ils peuvent affecter la santé physique, la vie sociale, l’intimité et le bien-être psychologique.
La place de l’ostéopathie après stabilisation
Après stabilisation médicale, l’ostéopathie peut parfois s’intégrer dans une approche complémentaire prudente. Elle ne vise pas à traiter directement l’ancienne compression nerveuse, ni à remplacer la rééducation ou le suivi médical. Son rôle potentiel se situe plutôt dans l’accompagnement du confort musculo-squelettique, de la mobilité globale, de la respiration, de l’adaptation posturale et de la perception corporelle.
Cette approche doit toujours respecter l’état neurologique du patient. Les techniques doivent être douces, progressives, non agressives et adaptées aux limites fonctionnelles présentes. Toute aggravation neurologique, tout retour de troubles urinaires ou toute perte de sensibilité nouvelle doit mener à une réévaluation médicale.
Une récupération souvent progressive, parfois incomplète
Le pronostic du syndrome de la queue de cheval ne peut pas être prédit de façon uniforme. Certains patients récupèrent très bien, surtout lorsque le diagnostic et le traitement sont rapides. D’autres gardent des séquelles malgré une prise en charge appropriée. Cette variabilité doit être expliquée avec honnêteté, sans décourager le patient.
Le message essentiel reste le même : plus les signes sont reconnus tôt, plus les chances de récupération sont favorables. Après le traitement, la progression demande souvent du temps, de la patience, un bon encadrement médical et une réadaptation adaptée. Le chemin de récupération peut être long, mais une prise en charge multidisciplinaire permet souvent d’améliorer la fonction, l’autonomie et la qualité de vie.
Complications possibles si le traitement est retardé
Le syndrome de la queue de cheval peut entraîner des complications importantes lorsque la compression des racines nerveuses persiste trop longtemps. Ces racines contrôlent des fonctions essentielles : la force des jambes, la sensibilité des membres inférieurs, la sensibilité périnéale, la vessie, les intestins et certaines fonctions sexuelles. Lorsqu’elles sont comprimées de façon prolongée, les signaux nerveux peuvent être altérés durablement, même après la levée de la compression.
La gravité des complications dépend surtout de la durée de la compression, de son intensité et de l’état neurologique du patient au moment du traitement. Plus les signes sévères — comme l’anesthésie en selle, la rétention urinaire ou la faiblesse bilatérale — sont présents depuis longtemps, plus le risque de séquelles augmente.
Faiblesse ou paralysie partielle des jambes
Lorsque les racines motrices sont atteintes, le patient peut développer une faiblesse persistante des membres inférieurs. Cette faiblesse peut toucher une jambe ou les deux. Elle peut se manifester par une difficulté à marcher, une instabilité, une perte d’endurance ou une sensation de jambes lourdes.
Dans certains cas plus sévères, une paralysie partielle peut persister. Le patient peut avoir besoin d’une aide à la marche, d’une rééducation prolongée ou d’adaptations dans ses activités quotidiennes. Ces séquelles peuvent réduire l’autonomie et modifier profondément la qualité de vie.
Troubles urinaires chroniques
Les troubles urinaires font partie des complications les plus préoccupantes. Lorsque les racines sacrées responsables du contrôle de la vessie sont endommagées, le patient peut garder des difficultés à uriner, une sensation de vidange incomplète, une rétention chronique ou une incontinence urinaire.
Ces troubles peuvent nécessiter un suivi spécialisé, notamment en urologie ou en réadaptation. Ils peuvent aussi avoir un impact important sur la confiance, les déplacements, le sommeil et la vie sociale. C’est pourquoi toute difficulté urinaire associée à une douleur lombaire doit être considérée comme un signe d’alerte majeur.
Incontinence intestinale ou troubles du contrôle rectal
Les racines nerveuses sacrées participent également au contrôle du rectum et du sphincter anal. Lorsqu’elles sont atteintes, des troubles intestinaux peuvent persister : perte de contrôle des selles, diminution de la sensation lors du passage des selles, constipation sévère ou difficulté à coordonner l’évacuation.
Ces complications sont souvent difficiles à vivre, car elles touchent l’intimité, l’autonomie et la dignité du patient. Elles nécessitent parfois une prise en charge multidisciplinaire, incluant suivi médical, rééducation spécialisée et stratégies d’adaptation au quotidien.
Douleurs neuropathiques persistantes
Même après la décompression, certaines personnes peuvent conserver des douleurs neuropathiques. Ces douleurs sont liées à l’irritation ou à la lésion des fibres nerveuses. Elles peuvent prendre la forme de brûlures, de décharges électriques, de picotements, d’hypersensibilité ou de douleurs profondes dans les jambes, les pieds ou la région périnéale.
Les douleurs neuropathiques peuvent être difficiles à traiter, car elles ne répondent pas toujours aux approches utilisées pour les douleurs musculaires ou articulaires classiques. Elles demandent parfois un suivi spécialisé, une adaptation des activités et une prise en charge progressive.
Troubles sexuels
Le syndrome de la queue de cheval peut également laisser des séquelles sur la fonction sexuelle. Une diminution de la sensibilité génitale, une modification de la réponse sexuelle, des douleurs ou une dysfonction érectile peuvent apparaître selon les racines nerveuses atteintes.
Ces symptômes sont parfois sous-déclarés, car ils peuvent être associés à de la gêne ou à un sentiment de honte. Pourtant, ils font partie des conséquences possibles de cette atteinte neurologique et méritent d’être abordés avec respect, clarté et prudence dans le suivi du patient.
Impact psychologique et perte de confiance corporelle
Les complications ne sont pas seulement physiques. Une personne qui vit avec des douleurs persistantes, une faiblesse des jambes, des troubles urinaires ou des troubles intestinaux peut développer de l’anxiété, de la frustration, une peur du mouvement ou un sentiment de perte d’autonomie.
Le corps peut être perçu comme moins fiable. Le patient peut craindre une rechute, éviter certaines activités ou perdre confiance dans sa capacité à marcher, travailler ou reprendre une vie sociale normale. Un soutien psychologique ou une approche multidisciplinaire peut alors être très utile.
Pourquoi la rapidité change tout
Le risque de complications augmente lorsque la compression nerveuse est reconnue trop tard. C’est pourquoi le syndrome de la queue de cheval doit être traité comme une urgence neurologique. L’objectif est d’intervenir avant que les lésions nerveuses ne deviennent irréversibles.
Le message essentiel est simple : une douleur lombaire accompagnée d’une anesthésie en selle, de troubles urinaires, d’une faiblesse des jambes ou d’une sciatique bilatérale ne doit jamais être banalisée. Une prise en charge rapide peut réduire le risque de séquelles et améliorer les chances de récupération fonctionnelle.
Diagnostic différentiel : ce qui peut ressembler au syndrome de la queue de cheval
Plusieurs pathologies peuvent provoquer une douleur lombaire, une douleur irradiant dans les jambes, des engourdissements ou une faiblesse. C’est pourquoi le syndrome de la queue de cheval doit être distingué d’autres affections lombaires ou neurologiques qui peuvent lui ressembler. La différence essentielle repose sur la présence de signes neurologiques profonds : anesthésie en selle, troubles urinaires, troubles intestinaux, faiblesse bilatérale des jambes ou atteinte rapide des fonctions pelviennes. Lorsque ces signes apparaissent, la situation doit être considérée comme urgente jusqu’à preuve du contraire.
Hernie discale lombaire isolée
La hernie discale lombaire est l’un des diagnostics les plus fréquents devant une douleur lombaire avec irradiation dans la jambe. Elle peut provoquer une sciatique, des fourmillements, des engourdissements ou une douleur suivant le trajet d’une racine nerveuse.
Cependant, dans une hernie discale isolée, la douleur touche souvent une seule jambe et ne s’accompagne généralement pas de troubles urinaires, d’incontinence, d’anesthésie en selle ou de perte de contrôle intestinal. La présence de ces signes doit faire suspecter une atteinte plus grave qu’une sciatique classique.
Sténose lombaire
La sténose lombaire correspond à un rétrécissement du canal rachidien. Elle peut provoquer des douleurs dans les jambes, une sensation de lourdeur, une fatigue à la marche ou une claudication neurogène. Les symptômes sont souvent aggravés par la station debout prolongée ou la marche, puis soulagés par la position assise ou la flexion du tronc.
La sténose lombaire évolue souvent lentement. Toutefois, si elle devient sévère ou si une hernie discale s’ajoute à un canal déjà rétréci, elle peut contribuer à une compression plus importante des racines nerveuses. La présence de troubles sphinctériens ou d’anesthésie en selle change alors complètement le niveau d’urgence.
Syndrome du cône médullaire
Le syndrome du cône médullaire peut ressembler au syndrome de la queue de cheval, car il touche une région neurologique très proche. Le cône médullaire correspond à l’extrémité inférieure de la moelle épinière, située juste au-dessus des racines de la queue de cheval.
Cette atteinte peut provoquer des troubles urinaires, des troubles intestinaux, des troubles sexuels et une perte de sensibilité périnéale. La distinction clinique peut parfois être difficile, car les symptômes se chevauchent. L’imagerie médicale, en particulier l’IRM, est donc essentielle pour localiser précisément l’atteinte et orienter le traitement.
Tumeur spinale
Une tumeur située dans la colonne vertébrale ou dans le canal rachidien peut comprimer progressivement les structures nerveuses. Les symptômes peuvent inclure une douleur lombaire persistante, parfois nocturne, une faiblesse progressive, des troubles sensitifs ou une atteinte des fonctions pelviennes.
Contrairement à une hernie discale aiguë, l’évolution peut être plus lente. Mais si la compression devient importante, le tableau peut ressembler à un syndrome de la queue de cheval. Une douleur constante, inexpliquée, qui s’aggrave la nuit ou s’accompagne d’une perte de poids, d’une fatigue importante ou d’antécédents de cancer doit toujours être évaluée sérieusement.
Abcès épidural ou infection vertébrale
Un abcès épidural ou une infection vertébrale peut aussi provoquer une compression des racines nerveuses. Dans ce cas, la douleur lombaire peut être accompagnée de fièvre, de frissons, de fatigue, d’un malaise général ou d’une élévation des signes inflammatoires.
Le danger est double : l’infection peut progresser et la compression neurologique peut s’aggraver. Si des signes neurologiques apparaissent dans ce contexte, l’évaluation médicale doit être urgente.
Neuropathies périphériques
Certaines neuropathies périphériques peuvent provoquer des engourdissements, des brûlures, des picotements ou une perte de sensibilité dans les jambes ou les pieds. Ces symptômes peuvent parfois être confondus avec une atteinte radiculaire lombaire.
Cependant, les neuropathies périphériques n’entraînent généralement pas d’anesthésie en selle, de rétention urinaire aiguë ou de perte de contrôle intestinal. Ces signes orientent plutôt vers une atteinte des racines sacrées ou une compression neurologique plus centrale.
Douleurs myofasciales ou lombalgies mécaniques
Les douleurs musculaires, articulaires ou myofasciales peuvent provoquer une lombalgie intense, parfois avec des douleurs projetées vers la fesse ou la cuisse. Elles peuvent être très invalidantes, mais elles ne devraient pas provoquer de perte de contrôle urinaire, d’anesthésie périnéale ou de faiblesse neurologique progressive.
C’est ici que la vigilance clinique est importante : une douleur très forte n’est pas toujours dangereuse, mais une douleur accompagnée de signes neurologiques profonds l’est beaucoup plus.
Pourquoi le diagnostic différentiel est essentiel
Le diagnostic différentiel permet d’éviter deux erreurs : banaliser un syndrome de la queue de cheval en le prenant pour une sciatique ordinaire, ou inquiéter inutilement un patient qui présente une lombalgie sans signe neurologique grave. La clé est donc de rechercher systématiquement les drapeaux rouges.
Dans le doute, surtout en présence de troubles urinaires, d’anesthésie en selle, de faiblesse bilatérale ou d’aggravation rapide, la conduite la plus sécuritaire est l’orientation vers une évaluation médicale urgente. L’IRM lombaire permettra ensuite de confirmer ou d’exclure une compression sévère des racines nerveuses.
Rôle de l’ostéopathe et du praticien de première ligne
Le syndrome de la queue de cheval représente une situation particulière pour l’ostéopathe et pour tout praticien de première ligne. Dans la majorité des consultations pour douleur lombaire, le praticien évalue des troubles mécaniques, posturaux, musculaires, articulaires ou discaux qui peuvent être accompagnés de raideur, de douleur ou d’irradiation dans la jambe. Mais dans de rares cas, une douleur lombaire peut cacher une atteinte neurologique grave. Le rôle du praticien devient alors moins de traiter que de reconnaître l’urgence.
La première responsabilité est d’identifier les drapeaux rouges neurologiques. Une lombalgie associée à une anesthésie en selle, à une difficulté à uriner, à une incontinence, à une faiblesse bilatérale des jambes ou à une sciatique touchant les deux côtés doit immédiatement éveiller la suspicion. Ces signes ne doivent pas être interprétés comme une simple tension musculaire, une douleur posturale ou une sciatique ordinaire. Ils peuvent indiquer une compression sévère des racines nerveuses de la queue de cheval.
Dans cette situation, l’ostéopathe ne doit pas chercher à “corriger” la douleur par des techniques manuelles. La priorité n’est pas la mobilisation, la manipulation, le relâchement myofascial ou l’exercice. La priorité est l’orientation rapide vers une évaluation médicale urgente. Toute tentative de traitement manuel en phase aiguë pourrait retarder la prise en charge appropriée et augmenter le risque de séquelles neurologiques.
Reconnaître les signes qui changent le niveau d’urgence
Une douleur lombaire isolée peut être très intense sans être nécessairement une urgence neurologique. Ce qui change le niveau d’alerte, c’est l’association avec des signes neurologiques profonds. Le praticien doit donc poser des questions précises, même si elles touchent des sujets sensibles.
Il peut demander si le patient a remarqué une perte de sensation dans la région intime, une difficulté à uriner, une sensation de vessie pleine, une perte de contrôle urinaire ou intestinal, une faiblesse inhabituelle dans les jambes, une difficulté à marcher ou une douleur descendant dans les deux jambes. Ces questions sont essentielles, car certains patients n’osent pas parler spontanément de troubles urinaires, intestinaux ou sexuels.
Suspendre tout traitement manuel en cas de suspicion
Lorsqu’un syndrome de la queue de cheval est suspecté, le traitement manuel doit être suspendu. Cela inclut les manipulations vertébrales, les mobilisations lombaires, les techniques profondes, les exercices de traction ou toute intervention susceptible de retarder l’orientation médicale.
Ce point est important : même si le praticien pense pouvoir soulager temporairement la douleur, le risque principal n’est pas la douleur elle-même, mais l’atteinte neurologique. Une amélioration momentanée de l’inconfort ne permet pas d’exclure une compression grave. La conduite la plus sécuritaire est donc de référer immédiatement.
Orienter rapidement vers l’urgence médicale
Le rôle clinique du praticien est d’expliquer clairement au patient pourquoi une consultation urgente est nécessaire. Il ne s’agit pas de l’alarmer inutilement, mais de lui faire comprendre que certains signes peuvent indiquer une atteinte nerveuse sérieuse. L’IRM lombaire est souvent nécessaire pour confirmer ou exclure la compression des racines nerveuses et orienter la prise en charge.
Une formulation simple peut être utile :
“Vos symptômes ne ressemblent pas à une lombalgie habituelle. Comme il y a des signes neurologiques possibles, il faut vérifier rapidement qu’il n’y a pas de compression importante des nerfs.”
Cette façon de communiquer protège le patient, mais aussi le praticien. Elle montre une vigilance clinique et évite de banaliser une situation potentiellement grave.
Accompagner après la stabilisation médicale
L’ostéopathie peut retrouver une place après la phase aiguë, lorsque le patient a été évalué médicalement, que la compression a été prise en charge ou exclue, et que la situation est stabilisée. Dans cette phase, l’objectif n’est pas de remplacer la rééducation, la chirurgie lorsqu’elle a été nécessaire ou le suivi médical. L’ostéopathie peut plutôt accompagner le confort musculo-squelettique, la mobilité globale, la respiration, l’adaptation posturale et la perception corporelle.
Cet accompagnement doit être prudent, progressif et toujours adapté à l’état neurologique du patient. Le praticien doit éviter les techniques agressives et rester attentif à toute aggravation : retour de troubles urinaires, perte de sensibilité, faiblesse nouvelle ou douleur neurologique inhabituelle. Dans ces cas, une réévaluation médicale est nécessaire.
Une posture clinique fondée sur la sécurité
Le rôle de l’ostéopathe dans le syndrome de la queue de cheval repose donc sur une posture claire : ne pas manquer l’urgence, ne pas retarder la prise en charge, ne pas promettre un traitement manuel pour une compression neurologique aiguë. Cette prudence n’affaiblit pas la place de l’ostéopathie ; au contraire, elle renforce sa crédibilité clinique.
Un bon praticien de première ligne ne se définit pas seulement par sa capacité à traiter, mais aussi par sa capacité à reconnaître ce qui dépasse son champ d’intervention immédiat. Dans le syndrome de la queue de cheval, cette reconnaissance rapide peut protéger les fonctions neurologiques du patient et améliorer ses chances de récupération.
Vivre après un syndrome de la queue de cheval
Vivre après un syndrome de la queue de cheval peut représenter un véritable défi, même lorsque la prise en charge médicale a été rapide. Cette affection ne touche pas seulement la colonne lombaire : elle peut affecter la marche, la sensibilité, le contrôle urinaire ou intestinal, la fonction sexuelle, l’autonomie et la confiance dans son propre corps. La récupération ne se limite donc pas à la disparition de la douleur. Elle implique souvent une adaptation progressive, physique, fonctionnelle et émotionnelle.
Après la phase aiguë, certains patients récupèrent bien, tandis que d’autres conservent des séquelles plus ou moins importantes. La récupération dépend de plusieurs facteurs : la durée de la compression nerveuse, la rapidité de la décompression, la sévérité des symptômes initiaux et l’état général du patient. Même lorsque la compression a été levée, les racines nerveuses peuvent rester fragilisées pendant plusieurs semaines ou plusieurs mois.
Retrouver la mobilité et l’autonomie
La marche peut être l’un des premiers aspects touchés dans la vie quotidienne. Une faiblesse des jambes, une perte d’équilibre, une fatigue rapide ou une sensation d’instabilité peuvent rendre les déplacements plus difficiles. Certains patients doivent réapprendre à marcher avec confiance, reprendre progressivement les escaliers, adapter leurs déplacements ou utiliser temporairement une aide à la mobilité.
La rééducation joue alors un rôle essentiel. Elle peut aider à renforcer les membres inférieurs, améliorer l’équilibre, restaurer la coordination et sécuriser les mouvements du quotidien. Le but n’est pas seulement de récupérer de la force, mais aussi de retrouver une relation plus stable avec son corps. Après une atteinte neurologique, la peur de tomber, de forcer ou de provoquer une rechute peut devenir aussi limitante que la faiblesse elle-même.
Gérer les troubles urinaires ou intestinaux persistants
Les troubles urinaires et intestinaux font partie des séquelles les plus délicates à vivre. Une rétention urinaire, une incontinence, une vidange incomplète de la vessie, une constipation ou une perte de contrôle intestinal peuvent avoir un impact important sur la vie sociale, les déplacements, le sommeil et l’intimité.
Ces symptômes nécessitent souvent un suivi médical spécialisé. Des stratégies de rééducation vésicale ou intestinale, des adaptations d’habitudes quotidiennes, un suivi urologique ou une prise en charge en réadaptation peuvent être nécessaires. Il est important que le patient comprenne que ces difficultés ne sont pas une faiblesse personnelle : elles sont liées à l’atteinte des circuits nerveux sacrés impliqués dans le contrôle des sphincters.
Prendre en compte la fonction sexuelle
Le syndrome de la queue de cheval peut aussi affecter la fonction sexuelle. Une diminution de la sensibilité génitale, une modification de la réponse sexuelle, une douleur, une gêne ou une dysfonction érectile peuvent apparaître selon les racines nerveuses touchées. Ces symptômes sont parfois peu abordés, car ils touchent à l’intimité et peuvent être difficiles à exprimer.
Pourtant, ils font partie intégrante de la récupération. Les aborder avec respect et clarté permet d’éviter que le patient se sente seul ou incompris. Selon la situation, un suivi médical, sexologique ou psychologique peut aider à mieux comprendre les changements vécus et à retrouver progressivement une relation plus sereine avec son corps.
L’impact psychologique : quand le corps devient moins prévisible
Après un syndrome de la queue de cheval, le patient peut vivre une forme de rupture dans son rapport au corps. Avant l’épisode, marcher, uriner, sentir ses jambes ou contrôler ses fonctions corporelles allait de soi. Après l’atteinte neurologique, ces fonctions peuvent devenir sources d’inquiétude, de surveillance ou de frustration.
Certaines personnes développent de l’anxiété, une peur du mouvement, une perte de confiance, un sentiment d’injustice ou une fatigue émotionnelle. Les séquelles urinaires, intestinales ou sexuelles peuvent aussi entraîner une gêne sociale importante. Dans ce contexte, le soutien psychologique peut être très utile, non parce que “tout est dans la tête”, mais parce qu’une atteinte neurologique grave bouleverse profondément la vie quotidienne et l’image de soi.
Adapter les activités quotidiennes
La reprise des activités doit être progressive. Il peut être nécessaire d’adapter le poste de travail, les déplacements, les positions assises prolongées, les efforts physiques ou certaines activités sportives. Les périodes de repos, la gestion de la fatigue, l’ergonomie et la planification des tâches peuvent aider le patient à retrouver une routine plus stable.
L’objectif n’est pas de vivre dans la peur, mais de reconstruire une autonomie réaliste. Une bonne récupération repose souvent sur un équilibre : stimuler suffisamment le corps pour favoriser la fonction, sans ignorer les limites neurologiques encore présentes.
La place d’un accompagnement ostéopathique prudent
Après stabilisation médicale, l’ostéopathie peut parfois accompagner le patient dans cette phase de réadaptation globale. Elle ne vise pas à corriger la lésion neurologique initiale ni à remplacer le suivi médical. Son rôle peut être complémentaire : améliorer le confort musculo-squelettique, accompagner les compensations posturales, favoriser une respiration plus libre, réduire certaines tensions secondaires et aider le patient à retrouver une meilleure perception corporelle.
Cette approche doit rester douce, progressive et sécuritaire. Le praticien doit toujours respecter les limites neurologiques du patient et rester attentif à tout signe d’aggravation. En présence de nouveaux troubles urinaires, d’une perte de sensibilité, d’une faiblesse qui revient ou d’une douleur neurologique inhabituelle, une réévaluation médicale s’impose.
Reconstruire la confiance corporelle
Vivre après un syndrome de la queue de cheval, c’est souvent apprendre à composer avec un corps qui a traversé une urgence neurologique. La récupération peut être lente, parfois incomplète, mais elle peut aussi être marquée par des progrès significatifs lorsque le patient est bien accompagné.
Le chemin demande du temps, de la patience et une prise en charge multidisciplinaire. Retrouver la mobilité, préserver l’autonomie, gérer les séquelles et reconstruire la confiance dans le corps sont des objectifs aussi importants que la réduction de la douleur. Dans cette phase, chaque progrès compte : marcher avec plus d’assurance, mieux contrôler une fonction, reprendre une activité ou simplement se sentir moins vulnérable dans son quotidien.
FAQ — Questions fréquentes sur le syndrome de la queue de cheval
Le syndrome de la queue de cheval peut-il guérir complètement ?
Oui, une récupération complète est possible dans certains cas, surtout lorsque le diagnostic est posé rapidement et que la compression des racines nerveuses est levée sans délai. Toutefois, la récupération varie beaucoup d’une personne à l’autre. Elle dépend de la durée de la compression, de la gravité des symptômes au moment du diagnostic et de la rapidité de la prise en charge médicale.
Certaines personnes récupèrent progressivement leur force, leur sensibilité et leurs fonctions urinaires ou intestinales. D’autres peuvent conserver des séquelles, comme une faiblesse dans les jambes, des troubles sensitifs, des douleurs neuropathiques ou des troubles sphinctériens persistants. C’est pourquoi le syndrome de la queue de cheval doit toujours être considéré comme une urgence neurologique.
Combien de temps faut-il pour récupérer ?
La récupération peut prendre plusieurs semaines, plusieurs mois, parfois davantage. Les nerfs récupèrent souvent lentement, surtout lorsqu’ils ont été comprimés fortement. La douleur peut diminuer avant que la force, la sensibilité ou les fonctions urinaires ne s’améliorent complètement.
La récupération dépend aussi de la rééducation, du suivi médical et de l’état neurologique initial. Même après une chirurgie réussie, il peut rester une période d’adaptation pendant laquelle le patient doit reconstruire sa mobilité, son équilibre, sa confiance corporelle et son autonomie.
Quels symptômes doivent faire consulter immédiatement ?
Une consultation urgente est nécessaire si une douleur lombaire ou une sciatique s’accompagne de signes neurologiques inhabituels. Les plus importants sont :
- perte de sensation dans la région intime, périnéale ou autour de l’anus ;
- difficulté à uriner ou sensation de vessie pleine sans pouvoir la vider ;
- incontinence urinaire ou fécale ;
- faiblesse dans les deux jambes ;
- sciatique bilatérale ;
- engourdissement progressif ou perte de contrôle des membres inférieurs.
Ces signes peuvent indiquer une compression sévère des racines nerveuses et nécessitent une évaluation médicale rapide, souvent avec une IRM lombaire.
Une simple sciatique peut-elle devenir un syndrome de la queue de cheval ?
Une sciatique ordinaire ne devient pas automatiquement un syndrome de la queue de cheval. La majorité des sciatiques touchent une seule racine nerveuse et évoluent sans atteinte sphinctérienne ou périnéale.
Cependant, une hernie discale volumineuse et centrale peut comprimer plusieurs racines nerveuses à la fois. Dans ce cas, les symptômes peuvent dépasser le cadre d’une sciatique classique : douleur dans les deux jambes, faiblesse, anesthésie en selle, troubles urinaires ou intestinaux. Ce changement de tableau doit être pris très au sérieux.
L’ostéopathie peut-elle aider après un syndrome de la queue de cheval ?
L’ostéopathie ne doit pas être utilisée en phase aiguë lorsqu’un syndrome de la queue de cheval est suspecté. Dans cette situation, la priorité est l’évaluation médicale urgente, l’imagerie et, si nécessaire, la décompression chirurgicale.
Après stabilisation médicale, l’ostéopathie peut parfois accompagner la récupération de façon prudente et complémentaire. Elle peut aider à améliorer le confort musculo-squelettique, la mobilité globale, l’adaptation posturale et la perception corporelle. Elle ne remplace jamais le suivi médical, la rééducation spécialisée ni les traitements nécessaires à la compression neurologique.
Pourquoi parle-t-on d’anesthésie en selle ?
L’expression anesthésie en selle désigne une perte ou une diminution de sensibilité dans les zones qui seraient en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée, les organes génitaux et la région autour de l’anus.
Ce symptôme est très important, car il peut indiquer une atteinte des racines nerveuses sacrées. Lorsqu’il apparaît avec une douleur lombaire ou une sciatique, il doit être considéré comme un signe d’alerte majeur.
L’IRM est-elle toujours nécessaire ?
Lorsqu’un syndrome de la queue de cheval est suspecté, l’IRM lombaire est généralement l’examen de référence. Elle permet de visualiser les racines nerveuses, les disques, le canal rachidien et la cause possible de la compression : hernie discale, sténose, tumeur, abcès ou hématome.
Dans certaines situations, un scanner peut être utilisé si l’IRM n’est pas disponible immédiatement, mais il est moins précis pour les tissus nerveux. L’objectif reste toujours le même : confirmer ou exclure rapidement une compression sévère des racines nerveuses.
Peut-on attendre quelques jours pour voir si ça passe ?
Non, pas si des signes neurologiques graves sont présents. Une douleur lombaire isolée peut parfois être surveillée selon le contexte, mais une douleur lombaire associée à des troubles urinaires, une anesthésie en selle, une faiblesse des jambes ou une sciatique bilatérale ne doit pas être observée à domicile.
Dans le doute, il vaut mieux consulter rapidement. Le risque principal n’est pas seulement la douleur, mais la possibilité de séquelles neurologiques durables si la compression n’est pas traitée à temps.
Conclusion — Reconnaître vite pour protéger les fonctions neurologiques
Le syndrome de la queue de cheval est une urgence neurologique rare, mais grave. Il ne doit jamais être confondu avec une simple douleur lombaire lorsque des signes neurologiques profonds apparaissent. Une lombalgie accompagnée d’une anesthésie en selle, d’une difficulté à uriner, d’une incontinence, d’une faiblesse dans les jambes ou d’une sciatique bilatérale doit toujours être prise au sérieux. Dans ce contexte, le bon réflexe n’est pas d’attendre, mais de demander rapidement une évaluation médicale.
Cette affection survient lorsqu’une compression importante touche les racines nerveuses situées à la base de la colonne vertébrale. Ces nerfs participent à des fonctions essentielles : marcher, sentir les jambes, contrôler la vessie, les intestins et certaines fonctions sexuelles. Lorsqu’ils sont comprimés, les signaux nerveux peuvent être perturbés rapidement. Si la compression persiste, certaines atteintes peuvent devenir durables, même après le traitement.
La rapidité du diagnostic est donc déterminante. L’IRM lombaire permet de confirmer ou d’exclure la compression des racines nerveuses et d’identifier la cause : hernie discale volumineuse, sténose sévère, tumeur, infection, hématome, traumatisme ou complication chirurgicale. Lorsque la compression est confirmée, une prise en charge spécialisée, souvent chirurgicale, peut être nécessaire afin de libérer les nerfs et de limiter le risque de séquelles.
Pour l’ostéopathe et les autres praticiens de première ligne, le rôle principal est la vigilance clinique. En présence de signes compatibles avec un syndrome de la queue de cheval, le traitement manuel doit être suspendu et le patient doit être orienté sans délai vers une évaluation médicale urgente. Cette prudence ne diminue pas la valeur de l’approche ostéopathique ; elle en renforce au contraire la sécurité et la crédibilité.
Après la phase aiguë, une fois la situation médicalement stabilisée, un accompagnement multidisciplinaire peut aider le patient à récupérer progressivement. La rééducation, le suivi médical, l’adaptation des activités quotidiennes et, dans certains cas, une approche ostéopathique douce et prudente peuvent soutenir le confort, la mobilité, l’autonomie et la qualité de vie. L’ostéopathie ne remplace jamais le traitement d’urgence ni le suivi médical, mais elle peut trouver sa place dans une phase de récupération encadrée.
Le message essentiel est simple : une douleur lombaire devient préoccupante lorsqu’elle touche les fonctions neurologiques, urinaires, intestinales ou périnéales. Reconnaître ces signes rapidement peut faire une différence majeure. Dans le syndrome de la queue de cheval, la vigilance, l’orientation rapide et la prise en charge médicale adaptée sont les meilleurs moyens de protéger les fonctions neurologiques et de réduire le risque de séquelles durables.
Références
- Shapiro S. Cauda equina syndrome: a comprehensive review. Neurosurg Clin N Am. 2021;32(3):383-391. doi:10.1016/j.nec.2021.02.005
- Fraser S, Roberts L, Murphy E. Cauda equina syndrome: a literature review of its definition and clinical presentation. Arch Phys Med Rehabil. 2009;90(11):1964-1968. doi:10.1016/j.apmr.2009.03.021
- Ahn UM, Ahn NU, Buchowski JM, Kebaish KM, Woo Lee J. Cauda equina syndrome secondary to lumbar disc herniation: a meta-analysis of surgical outcomes. Spine. 2000;25(12):1515-1522. doi:10.1097/00007632-200006150-00010
- Gardner A, Gardner E, Morley T. Cauda equina syndrome: a review of the current clinical and medico-legal position. Eur Spine J. 2011;20(5):690-697. doi:10.1007/s00586-010-1668-3
- Hoeritzauer I, Wood M, Copley PC, Demetriades AK, Woodfield J. What is the incidence of cauda equina syndrome? A systematic review. J Neurosurg Spine. 2020;32(6):832-841. doi:10.3171/2019.12.SPINE191158
- Korse NS, Jacobs WC, Elzevier HW, Vleggeert-Lankamp CL. Complaints of micturition, defecation and sexual function in cauda equina syndrome due to lumbar disc herniation. Eur Spine J. 2013;22(5):1019-1029. doi:10.1007/s00586-012-2562-5
- Gooding BW, Higgins MA, Calthorpe DA, Hollis S. Does early surgical decompression improve outcomes in cauda equina syndrome? Eur Spine J. 2013;22(11):2493-2501. doi:10.1007/s00586-013-2874-7
- McCarthy MJ, Aylott CE, Grevitt MP, Hegarty J. Cauda equina syndrome: factors affecting long-term functional outcome. Spine. 2007;32(2):207-216. doi:10.1097/01.brs.0000251860.78973.9a
- Balasubramanian K, Kalsi P, Greenough CG, Seetharam MP. Reliability of clinical assessment in diagnosing cauda equina syndrome. Br J Neurosurg. 2010;24(4):383-386. doi:10.3109/02688697.2010.487124
- Todd NV. Causes and timing of cauda equina syndrome. Br J Neurosurg. 2017;31(3):265-269. doi:10.1080/02688697.2017.1297761
- Deyo RA, Mirza SK. Herniated lumbar intervertebral disk. N Engl J Med. 2016;374(18):1763-1772. doi:10.1056/NEJMcp1512658
- Lavy C, Marks P, Dangas K, Todd NV. Cauda equina syndrome. BMJ. 2009;338:b936. doi:10.1136/bmj.b936
- Domen PM, Hofman PA, van Santbrink H, Weber WE. Predictive value of clinical characteristics in patients with suspected cauda equina syndrome. Eur J Neurol. 2009;16(3):416-419. doi:10.1111/j.1468-1331.2008.02510.x
- Bell DA, Collie D, Statham PF. Cauda equina syndrome: what is the correlation between clinical assessment and MRI scanning? Br J Neurosurg. 2007;21(2):201-203. doi:10.1080/02688690701317144
- Greenhalgh S, Finucane L, Mercer C, Selfe J. Assessment and management of cauda equina syndrome. Musculoskelet Sci Pract. 2018;37:69-74. doi:10.1016/j.msksp.2018.06.002