Introduction – Quand la douleur guide la posture
La douleur, qu’elle soit brutale ou insidieuse, agit comme un langage premier du corps. Dès qu’un tissu est irrité, enflammé ou lésé, une cascade de réflexes sensorimoteurs s’active pour protéger la zone menacée. Parmi ces réponses, l’adoption d’une posture antalgique occupe une place centrale : le patient se place spontanément dans une position qui réduit la contrainte sur la structure douloureuse. Ce phénomène, loin d’être un caprice ou un “mauvais maintien”, traduit une stratégie de protection adaptative, héritée de mécanismes neurologiques et biomécaniques profonds.
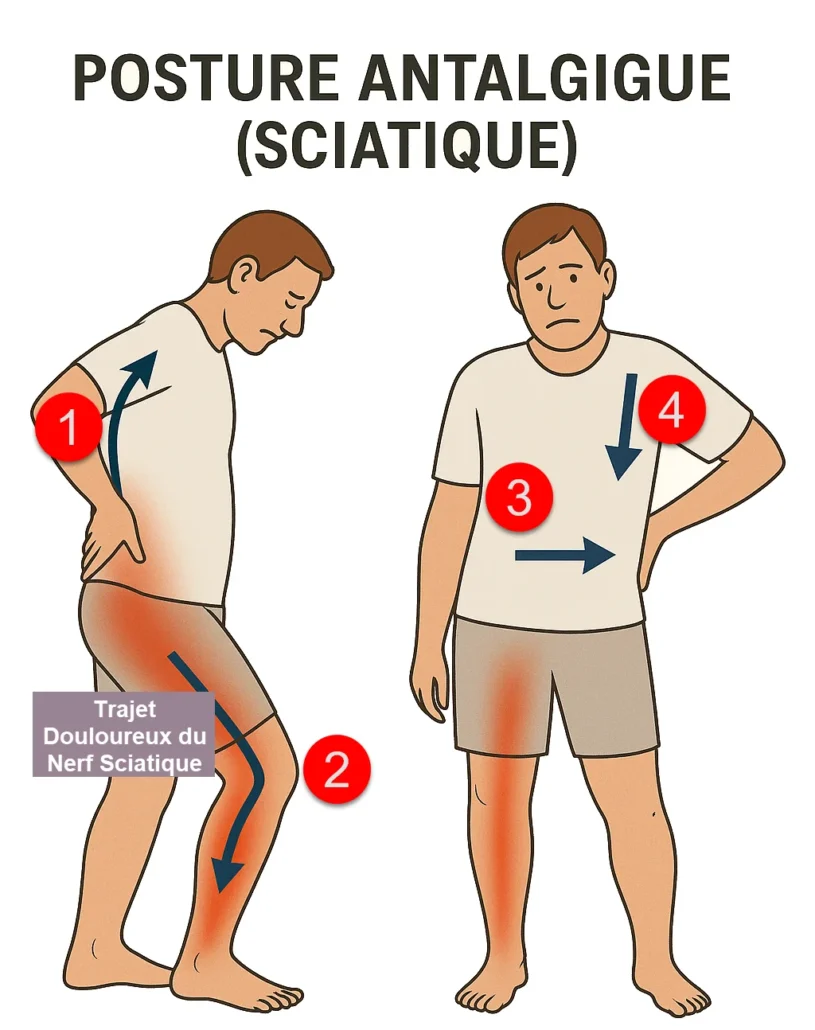
1️⃣ Inclinaison et légère flexion avant : le patient se penche vers l’avant tout en déportant le tronc du côté sain, diminuant ainsi la traction sur la racine nerveuse.
2️⃣ Flexion du genou homolatéral : sur la vue latérale, le genou de la jambe atteinte se plie légèrement. Ce geste réduit la tension le long du nerf sciatique et soulage la région lombaire.
3️⃣ Déviation du tronc en vue frontale : le buste se décale du côté opposé à la douleur, libérant la pression sur la racine nerveuse comprimée.
4️⃣ Appui manuel sur la hanche : la main posée du côté douloureux stabilise le bassin et participe au relâchement des tensions lombaires.
Cette posture est un mécanisme de défense naturel. Elle illustre comment le corps cherche spontanément à réduire la compression nerveuse et à protéger les structures lombaires en adoptant une position qui diminue la douleur.
En pratique clinique, cette réaction est fréquente. Le patient lombalgique qui reste penché en avant après avoir soulevé un objet, la personne victime d’une entorse qui évite de poser le pied à plat, ou le patient souffrant de sciatique qui incline le tronc pour diminuer la tension ressentie : tous expriment, à travers leur posture, un message clair — « je cherche la zone où la douleur est la moins intense ». Cette capacité d’auto-protection aide le corps à contourner temporairement l’agression.
Pourtant, si elle est utile, l’attitude antalgique peut devenir source de déséquilibres lorsqu’elle s’installe durablement. Les muscles qui maintiennent cette position se fatiguent, d’autres segments compensent, et de nouvelles tensions apparaissent. Le praticien doit donc apprendre à lire cette attitude, à la respecter, puis à guider progressivement le patient vers un mouvement plus libre. L’objectif n’est pas de “corriger” à tout prix, mais de comprendre ce que le corps tente d’exprimer.
L’observation attentive de la posture antalgique fournit des informations précieuses sur l’origine possible de la douleur. Une flexion latérale associée à une rotation lombaire peut faire évoquer une irritation discale ou radiculaire ; un enroulement cervical évoque parfois un spasme musculaire ou une irritation facettaire ; une position fœtale peut soulager certaines douleurs abdominales ou viscérales. Dans le champ ostéopathique, cette lecture fine oriente la palpation, le choix des techniques et le rythme de l’intervention.
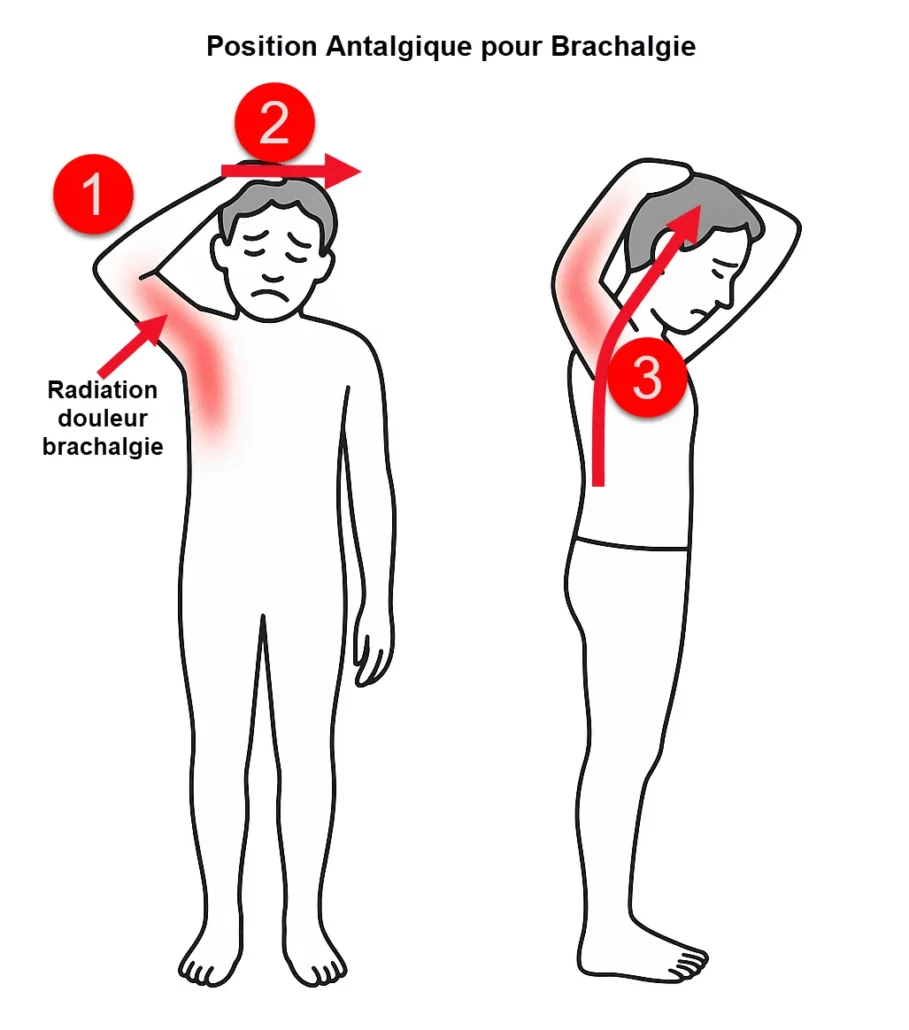
1 – Élévation ou abduction de l’épaule (shoulder abduction sign).
Le patient soulève ou abduit légèrement l’épaule du côté atteint et place la main derrière la nuque ou sur le sommet de la tête. Cette position, connue sous le nom de shoulder abduction sign, relâche la tension du plexus brachial. En fléchissant le coude et en raccourcissant le trajet nerveux, l’étirement est réduit et la douleur s’apaise.
2 – Tronc et tête.
La tête est souvent inclinée du côté opposé à la douleur lorsque l’irritation est importante, afin d’ouvrir l’espace foraminal et d’alléger la compression radiculaire. Dans certains cas, notamment en présence d’une protrusion médiane, le patient fléchit légèrement la tête du côté douloureux, cherchant l’angle qui soulage le mieux la traction sur la racine.
3 – Rachis dorsal.
Une discrète flexion ou rotation du tronc complète fréquemment cette posture. L’enroulement du haut du corps modifie la tension longitudinale exercée sur les nerfs cervico-brachiaux, aidant à trouver un équilibre entre mobilité et confort.
Cette combinaison de gestes forme un schéma protecteur révélant la recherche instinctive d’une position de soulagement.
Toutefois, une question se pose souvent : faut-il intervenir immédiatement lorsque l’on constate cette posture ? La réponse dépend du contexte, notamment de la présence ou non d’une inflammation aiguë. Lorsque la zone est chaude, gonflée et hypersensible, un geste manuel trop vigoureux peut entretenir, voire amplifier l’œdème et la douleur. Le premier temps du soin consiste alors à apaiser le processus inflammatoire : repos relatif, application de froid si elle est bien tolérée, ajustement ergonomique et explications rassurantes.
Dans certains cas, des médicaments antalgiques ou anti-inflammatoires, prescrits par un médecin, peuvent compléter la prise en charge. L’ostéopathe ne prescrit pas ces traitements et ne conseille jamais de les modifier ou de les interrompre. Son rôle est d’informer le patient de leur place possible dans le parcours thérapeutique, tout en collaborant, au besoin, avec le médecin ou le professionnel prescripteur.
Ce n’est qu’une fois la réaction aiguë apaisée que le travail myofascial peut s’envisager plus sereinement. Introduire trop tôt des pressions profondes sur des tissus encore chauds risque d’entretenir la douleur et l’irritation locale. À l’inverse, attendre excessivement peut laisser s’installer des raideurs, des adhérences ou une appréhension au mouvement. L’art du praticien consiste donc à trouver ce juste moment, lorsque la zone retrouve une meilleure tolérance au toucher tout en conservant une plasticité favorable. Les premières interventions se font généralement par des glissements superficiels, un accompagnement du souffle et un soutien des segments proximaux ; puis, à mesure que la douleur diminue et que l’œdème s’estompe, des pressions plus ciblées peuvent favoriser une meilleure mobilité tissulaire.
Quand consulter rapidement ? Les signes à ne pas ignorer
Une posture antalgique peut être une réponse normale du corps face à la douleur. Toutefois, certains signes doivent amener à consulter rapidement un médecin ou un service d’urgence, car ils peuvent indiquer une atteinte plus sérieuse qu’une simple tension musculaire.
Il faut demander un avis médical sans attendre si la douleur s’accompagne d’une perte de force dans une jambe ou un bras, d’un engourdissement important, d’une difficulté à marcher, d’une perte de contrôle urinaire ou fécal, d’une anesthésie dans la région génitale ou entre les jambes, ou d’une douleur qui augmente rapidement malgré le repos.
Une douleur survenue après une chute, un accident, un traumatisme sportif ou un effort violent doit aussi être prise au sérieux, surtout en présence d’un gonflement marqué, d’une déformation, d’une impossibilité de mettre du poids sur le membre atteint ou d’une douleur nocturne intense.
Les douleurs abdominales, thoraciques ou viscérales doivent également être abordées avec prudence. Une douleur vive, persistante, associée à de la fièvre, des vomissements, une perte de poids inexpliquée, du sang dans les selles ou une grande fatigue nécessite une évaluation médicale.
En ostéopathie, la prudence ne diminue pas la qualité du soin : elle la renforce. Reconnaître les signes d’alerte permet d’orienter le patient au bon moment et d’intervenir ensuite de façon plus sécuritaire, lorsque la situation médicale est clarifiée.
Avertissement: Cet article est offert à titre informatif seulement et ne remplace pas une consultation médicale. En cas de douleur intense, persistante, de traumatisme, de perte de force, d’engourdissement, de fièvre ou de symptômes qui s’aggravent, consultez rapidement un professionnel de la santé.
Comprendre l’antalgie : mécanismes et rôle protecteur
L’antalgie n’est pas une simple “mauvaise posture” : c’est la traduction corporelle d’un ensemble de processus neurophysiologiques et biomécaniques visant à préserver l’intégrité d’un tissu menacé. Elle résulte d’une orchestration subtile entre le système nerveux, la musculature, les fascias et, plus largement, l’expérience émotionnelle du patient.
Bases neurophysiologiques
La douleur active des récepteurs spécialisés — les nocicepteurs — situés dans la peau, les muscles, les ligaments, les articulations ou les viscères. Ces terminaisons transmettent un signal par les fibres Aδ et C jusqu’à la moelle épinière, où s’organise une première modulation réflexe.
Dès ce stade, le système nerveux peut déclencher un ajustement musculaire automatique : certaines unités motrices augmentent leur activité, tandis que d’autres se relâchent afin de réduire la contrainte sur la zone perçue comme menacée. Parallèlement, des circuits ascendants rejoignent le tronc cérébral et le cortex, où la douleur devient une expérience consciente, influencée par le stress, la vigilance, la mémoire et le contexte émotionnel.
Les centres supérieurs envoient ensuite des messages descendants qui peuvent amplifier ou inhiber cette réponse protectrice. Ce dialogue constant explique pourquoi une douleur peut parfois donner l’impression de “verrouiller” une articulation, comme si le corps activait un frein d’urgence pour protéger un segment vulnérable.
Rôle des muscles et des fascias
Les muscles sont les exécutants visibles de cette stratégie de protection. Lors d’un conflit disco-radiculaire lombaire, par exemple, le carré des lombes et les multifides augmentent leur activité afin de stabiliser la colonne et de limiter les mouvements perçus comme menaçants. Les muscles abdominaux participent également à cette adaptation en modulant la pression interne et la stabilité du tronc.
Les fascias, ces enveloppes conjonctives continues qui relient muscles, tendons et organes, participent aussi à la réponse antalgique. Leur réseau richement innervé détecte les variations de tension et influence la transmission des forces dans le corps. Lorsqu’une région devient irritée ou sursollicitée, des modifications de tension fasciale peuvent contribuer à une asymétrie posturale, une limitation de mobilité ou une sensation de raideur protectrice.
Ces réactions ne sont pas toujours conscientes : le patient se surprend parfois à adopter une inclinaison, à raccourcir son pas ou à bloquer sa respiration lorsqu’il sollicite un segment sensible. Avec le temps, ces adaptations peuvent modifier la coordination musculaire et entraîner des compensations dans d’autres régions du corps.
Dimension psychomotrice et émotionnelle
La douleur n’est jamais purement mécanique. Elle s’inscrit dans un contexte émotionnel et cognitif qui influence la posture. L’anticipation d’un geste douloureux suffit à déclencher une attitude défensive, même sans sollicitation réelle du tissu.
Chez certains patients anxieux ou ayant vécu des épisodes douloureux prolongés, le schéma antalgique peut persister après la guérison biologique, transformant une réaction utile en habitude délétère. Cette mémoire posturale justifie un travail global : rassurer, restaurer la confiance dans le mouvement, redonner de la mobilité par étapes.
Quand la posture antalgique persiste malgré la guérison
Dans certains cas, la posture antalgique demeure présente alors que le tissu initialement irrité a déjà retrouvé une certaine stabilité. Le corps continue alors d’éviter certains mouvements, non plus parce que la structure est nécessairement lésée, mais parce que le système nerveux garde en mémoire une expérience douloureuse. Cette persistance peut s’observer après une lombalgie, une entorse, une sciatique ou une douleur cervicale prolongée.
Le patient peut marcher avec prudence, éviter de tourner le tronc, retenir sa respiration ou contracter certains muscles avant même que la douleur ne réapparaisse. Cette anticipation crée un schéma protecteur durable : le mouvement est perçu comme menaçant, même lorsque les tissus sont prêts à retrouver plus de mobilité.
L’approche ostéopathique consiste alors à ne pas forcer la correction, mais à réintroduire progressivement le mouvement dans un contexte sécurisant. Le travail manuel, la respiration, les gestes lents et les explications rassurantes aident le patient à reprendre confiance dans son corps. L’objectif n’est pas seulement de relâcher une tension, mais de permettre au système nerveux de comprendre que le mouvement peut redevenir possible, fluide et sécuritaire.
Exemples cliniques variés
- Rachis lombaire : après un effort, une irritation articulaire peut provoquer une inclinaison latérale avec légère flexion, soulageant la zone postérieure du disque.
- Membre supérieur : une tendinopathie de la coiffe des rotateurs entraîne souvent une élévation de l’épaule et une rotation interne pour éviter le pincement sous-acromial.
- Douleurs viscérales : lors d’une gastrite ou d’une colique hépatique, le tronc se fléchit et la respiration devient courte pour réduire la tension sur le diaphragme.
- Système crânien : chez certains patients migraineux, une inclinaison subtile de la tête ou un appui manuel sur la tempe reflète un besoin instinctif de diminuer les pulsations perçues.
Implications cliniques pour l’ostéopathe
Reconnaître ces mécanismes aide le praticien à :
- Comprendre la localisation probable de la souffrance sans s’arrêter au simple site douloureux.
- Adapter la position du patient pendant l’examen ou le traitement, afin de respecter sa zone de confort.
- Décider du moment opportun pour introduire des techniques myofasciales ou articulaires, en tenant compte de l’état inflammatoire et de la tolérance tissulaire.
- Travailler la confiance : expliquer au patient le sens de sa posture réduit l’appréhension et favorise une participation active.
Exemples cliniques de postures antalgiques
Observer la posture antalgique permet de décoder le message du corps : quelle structure cherche-t-il à protéger ? Chaque tableau clinique illustre une stratégie spécifique, qu’il s’agisse de soulager une pression, de diminuer un étirement ou d’éviter la contraction d’un muscle en souffrance. L’enjeu pour l’ostéopathe est de comprendre ce langage et de savoir à quel moment introduire un travail myofascial sans heurter les tissus.
Lombalgie aiguë d’origine discale
Un patient se présente après avoir soulevé une charge : il marche légèrement fléchi, le tronc penché d’un côté, parfois avec un appui des mains sur les cuisses pour se relever. Cette attitude diminue la tension sur l’anneau fibreux irrité.
Approche : durant les 48 premières heures, on privilégie le repos relatif, la position la plus confortable (souvent semi-fléchie), l’application de froid et des explications rassurantes. Les pressions myofasciales sont différées : elles débutent quand la chaleur locale diminue et que le patient peut supporter un contact léger, en général après 3-5 jours. Le travail se concentre d’abord sur les fascias thoraco-lombaires et les hanches, avant de viser la zone lombaire elle-même.
Sciatalgie liée à une protrusion discale
Dans une sciatique, la personne s’incline volontiers du côté opposé à la douleur ou fait basculer son bassin. Ce déplacement réduit l’étirement de la racine nerveuse.
Approche : respecter la position, encourager une marche douce si tolérée. Les techniques myofasciales seront introduites progressivement, en commençant par les tissus gluteaux et la loge postérieure de cuisse quand la douleur radiculaire décroît. Les gestes directs près de l’émergence nerveuse ne sont envisagés qu’une fois l’inflammation calmée.
Cervicalgie après faux mouvement
Après un “torticolis”, on observe une inclinaison et une rotation de la tête, parfois accompagnées d’une élévation de l’épaule homolatérale. Ces ajustements protègent les petites articulations postérieures et les muscles contracturés.
Approche : lors des 24-48 premières heures, privilégier chaleur douce, repos relatif et conseils posturaux (éviter de forcer la rectitude). Les relâchements myofasciaux superficiels des trapèzes et des muscles sous-occipitaux peuvent débuter tôt si la palpation est bien tolérée, mais les pressions profondes sur les scalènes ou le sterno-cléido-mastoïdien attendront la rémission de l’œdème local.
Tendinopathie de la coiffe des rotateurs
Le patient garde l’épaule légèrement en abduction et rotation interne, le coude collé au corps, afin de diminuer le conflit sous-acromial.
Approche : en phase douloureuse, soulagement mécanique (éviter les gestes au-dessus de l’horizontale), éventuellement application de froid après effort. Les pressions myofasciales ciblées (loge sous-acromiale, fascia deltoïdien) ne sont intégrées que lorsque la douleur n’est plus déclenchée au repos.
Entorse de cheville
Après un traumatisme en inversion, le sujet marche sur la pointe du pied ou évite l’appui complet ; la cheville reste en légère flexion plantaire et varus. Cette attitude protège les ligaments latéraux distendus.
Approche : drainage périphérique très doux dès le deuxième jour si l’œdème est modéré ; les mobilisations myofasciales profondes (aponévrose plantaire, rétinaculum, loges latérales) sont réservées à la phase subaiguë, une fois l’enflure résorbée.
Douleurs viscérales
Lors d’une colite ou d’une gastrite, beaucoup adoptent une position fœtale, genoux ramenés vers le thorax, ou s’inclinent légèrement en avant en tenant leur abdomen. Ce raccourcissement diminue la traction sur le péritoine et les ligaments viscéraux.
Approche : dans ces situations, le rôle principal est l’écoute et le soulagement de l’appréhension ; les manœuvres myofasciales viscérales se pratiquent uniquement après avis médical, lorsque la cause aiguë est stabilisée.
Céphalée tensionnelle ou migraine
Certaines personnes appuient spontanément leur tempe ou penchent légèrement la tête. Ce geste instinctif réduit la tension des muscles temporaux ou amortit la perception pulsatile.
Approche : après avoir exclu une cause grave, de doux relâchements myofasciaux temporaux et sous-occipitaux peuvent être appliqués rapidement, en évitant toute pression excessive pendant la crise.
Tableau synthétique
| Situation | Posture observée | Moment d’introduction du myofascial |
|---|---|---|
| Lombalgie discale | Flexion + inclinaison | Jour 3-5 si chaleur ↓ |
| Sciatique | Inclinaison opposée | Après diminution douleur radiculaire |
| Torticolis | Inclinaison + rotation | Relâchement superficiel précoce, profond tardif |
| Coiffe des rotateurs | Abduction légère | Après disparition douleur de repos |
| Entorse cheville | Appui en pointe | Drainage périphérique précoce, pressions tardives |
| Douleurs viscérales | Position fœtale | Après stabilisation médicale |
| Céphalée/migraine | Appui ou inclinaison | Relâchement doux possible rapidement |
En pratique, chaque posture antalgique est une information diagnostique et un repère pour planifier le soin. Le myofascial s’intègre uniquement quand les tissus le permettent : il doit ramener aisance et mobilité, jamais réactiver l’inflammation.
Inflammation : reconnaître la phase aiguë
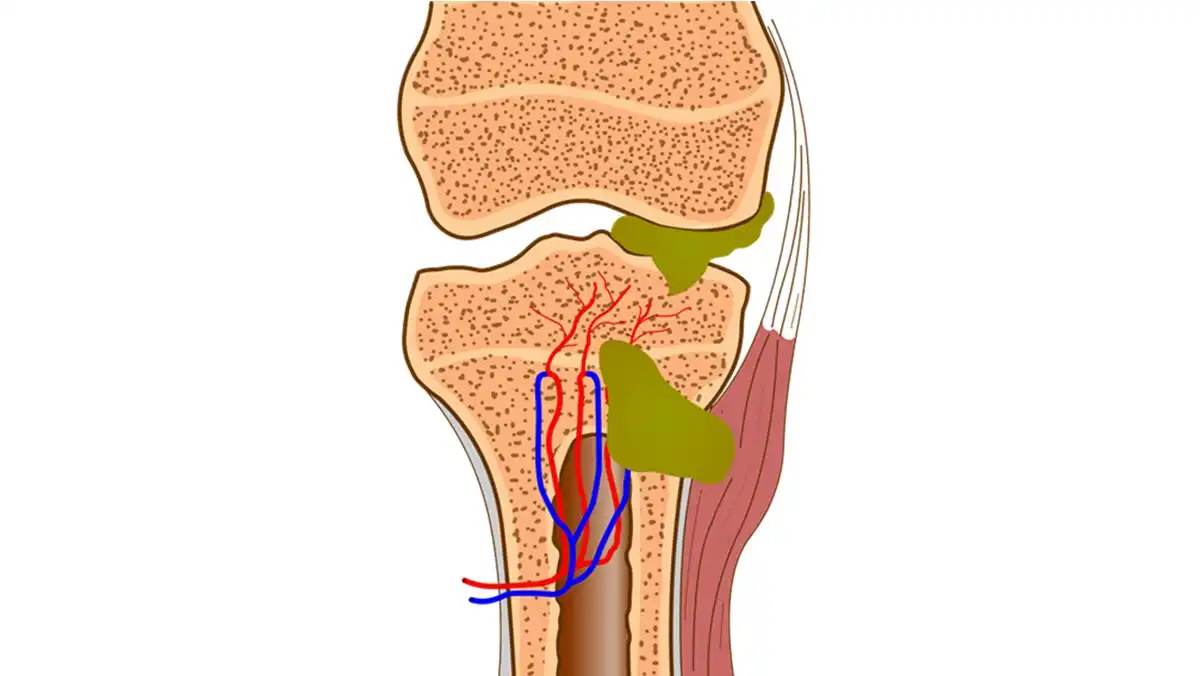
L’inflammation est une étape incontournable du processus de réparation tissulaire. Après un traumatisme, un effort excessif ou une irritation, l’organisme déclenche une réaction locale destinée à neutraliser l’agression, nettoyer les débris cellulaires et amorcer la cicatrisation. Cette réaction, bénéfique dans son intention, peut cependant amplifier la douleur et conditionner la posture antalgique. Pour l’ostéopathe, savoir identifier la phase aiguë et adapter son intervention est essentiel pour ne pas interférer avec la guérison.
Signes cliniques à observer
La phase inflammatoire se manifeste par le classique quatuor :
- Rougeur : conséquence d’une vasodilatation accrue.
- Chaleur : reflet de l’augmentation du flux sanguin.
- Œdème : passage de liquide dans l’espace interstitiel, donnant un aspect tuméfié.
- Douleur : activation des nocicepteurs et sensibilisation des fibres nerveuses locales.
À ces signes cardinaux s’ajoute parfois une perte partielle de fonction : difficulté à mobiliser un segment, appréhension à l’effort, diminution de la force. L’observation de la posture antalgique complète ce tableau : le patient adopte spontanément l’angle qui réduit la mise en tension des tissus œdématiés.
Mesures prioritaires
La prise en charge initiale vise à limiter la réaction excessive tout en laissant le système de réparation faire son œuvre :
- Installer le patient dans la position la plus confortable (souvent semi-fléchie ou soutenue par des coussins).
- Préconiser un repos relatif : éviter les gestes déclencheurs sans immobiliser totalement, car la micro-mobilité douce favorise la circulation et la résorption de l’œdème.
- Appliquer du froid par intermittence (10 à 15 minutes, plusieurs fois par jour) durant les 24 à 48 heures suivant la blessure, en veillant à protéger la peau par un linge fin.
- Surélever ou soutenir un membre atteint pour faciliter le retour veineux et lymphatique.
Ces gestes simples ont un double effet : ils diminuent la douleur et préparent le terrain pour la rééducation progressive.
Place des traitements médicamenteux : prudence déontologique
Dans certaines situations — entorse importante, inflammation sévère, poussée arthrosique aiguë — des antalgiques ou anti-inflammatoires peuvent être prescrits par un médecin pour atténuer la douleur ou contrôler l’œdème.
L’ostéopathe, selon sa déontologie, ne prescrit ni n’encourage leur usage ; son rôle est d’expliquer au patient la logique de ces traitements dans une approche globale et, si nécessaire, de collaborer avec le prescripteur pour coordonner le suivi. Cette posture neutre garantit le respect du champ de compétence tout en donnant au patient une information claire et responsable.
Intervention ostéopathique pendant la phase aiguë
Durant les premiers jours, la prudence est de mise :
- Proscrire les pressions profondes et les mobilisations forcées sur la zone chaude ou tuméfiée.
- Privilégier un toucher léger, rassurant, centré sur la respiration et le confort du patient.
- Recourir, si besoin, à des techniques périphériques douces (drainage en amont, mobilisation de segments éloignés) pour améliorer la circulation sans agresser le foyer douloureux.
- Observer l’évolution : la diminution de la chaleur et de la tension cutanée est un signal que le tissu devient plus tolérant.
Transition vers la phase subaiguë
Après 48 à 72 heures — parfois davantage selon la sévérité — la chaleur décroît, l’œdème se stabilise et la douleur spontanée diminue. Cette fenêtre marque le passage à la phase subaiguë : le moment où l’on peut commencer des mobilisations légères et, si elles sont bien acceptées, des glissements myofasciaux superficiels.
Il est cependant recommandé d’avancer par étapes : commencer sur des zones périphériques ou sur les fascias voisins avant d’aborder directement le site initial.
Risques d’une intervention trop précoce
Agir trop tôt sur un tissu en pleine réaction inflammatoire expose à plusieurs écueils :
- Amplification de l’œdème par augmentation du flux capillaire et de la perméabilité vasculaire.
- Relance douloureuse qui entretient la posture antalgique et la crispation musculaire.
- Retard potentiel dans la résorption des débris et la reconstruction tissulaire.
À l’inverse, une inaction prolongée peut figer l’articulation et nourrir la crainte du mouvement. La clé réside dans un suivi rapproché : réévaluer chaque séance l’état de la zone pour ajuster rythme et intensité.
Les erreurs fréquentes qui peuvent aggraver l’inflammation
Lorsqu’une douleur apparaît avec chaleur, gonflement, rougeur ou hypersensibilité, le corps se trouve souvent en phase inflammatoire. Cette réaction ne représente pas une erreur du corps : elle fait partie du processus naturel de protection et de réparation. Toutefois, certaines interventions trop rapides ou trop agressives peuvent entretenir l’irritation au lieu de favoriser la récupération. L’objectif n’est donc pas de faire disparaître la douleur à tout prix, mais de respecter le rythme des tissus.
L’une des erreurs les plus fréquentes consiste à masser trop fortement une zone chaude ou gonflée. Une pression profonde appliquée sur un tissu inflammé peut accentuer la douleur, augmenter la sensibilité locale et parfois accentuer l’œdème. Durant les premiers jours, il est souvent préférable de privilégier un contact léger, un travail à distance ou des techniques douces respectant la tolérance du patient.
Une autre erreur fréquente est de vouloir étirer brutalement une région douloureuse. Lorsqu’un muscle, un ligament ou une structure nerveuse est irrité, un étirement forcé peut être perçu comme une menace supplémentaire. Le système nerveux répond alors par une contraction réflexe, une augmentation de la protection musculaire ou une majoration de la douleur.
Il faut également éviter de vouloir corriger immédiatement une posture antalgique. Lorsqu’une personne se penche, protège son épaule ou évite l’appui sur une cheville, cette adaptation représente souvent une stratégie temporaire visant à diminuer les contraintes sur la zone sensible. Forcer un retour rapide à une posture “normale” peut parfois augmenter l’inconfort. Le retour au mouvement doit généralement se faire progressivement, dans une zone de sécurité tolérable pour le patient.
La reprise trop rapide du sport ou des efforts physiques constitue aussi un facteur fréquent de rechute. Même lorsque la douleur diminue, les tissus peuvent demeurer vulnérables pendant plusieurs jours ou semaines. Reprendre trop tôt les charges importantes, les gestes répétitifs ou les mouvements explosifs peut réactiver l’inflammation et ralentir la récupération.
À l’inverse, l’immobilité complète prolongée n’est pas idéale non plus. Un repos absolu excessif peut favoriser la raideur, diminuer la circulation et augmenter l’appréhension du mouvement. Dans plusieurs situations, le repos relatif représente une approche plus adaptée : éviter les gestes fortement douloureux tout en maintenant de petits mouvements doux et sécuritaires.
La chaleur doit aussi être utilisée avec prudence. Sur une région très chaude, rouge ou gonflée, l’application de chaleur dans les premières heures peut accentuer la vasodilatation et augmenter l’œdème. Après un traumatisme récent, le froid intermittent peut parfois être mieux toléré durant la phase initiale, selon la réponse du patient.
Enfin, une douleur qui augmente rapidement, qui s’étend, qui s’accompagne d’un engourdissement, d’une perte de force, d’une fièvre importante, d’un gonflement marqué ou d’une incapacité fonctionnelle doit être évaluée rapidement par un professionnel de la santé.
L’enjeu est donc de trouver un équilibre : ne pas forcer les tissus, sans pour autant immobiliser complètement le corps. En phase inflammatoire, le bon soin est souvent celui qui diminue la menace perçue par le système nerveux et accompagne progressivement le retour à une mobilité plus libre.
| Erreur fréquente | Pourquoi cela peut aggraver | À faire plutôt |
|---|---|---|
| Masser trop fort une zone chaude ou gonflée | Peut augmenter l’irritation, l’œdème et la douleur locale. | Privilégier un contact léger, un drainage doux ou un travail à distance. |
| Étirer brutalement une douleur aiguë | Peut stimuler les tissus irrités et déclencher une contraction réflexe protectrice. | Bouger doucement dans une amplitude confortable, sans forcer. |
| Vouloir redresser immédiatement une posture antalgique | La posture peut être une stratégie temporaire de protection. La corriger trop vite peut augmenter la douleur. | Respecter la position de soulagement, puis réintroduire progressivement le mouvement. |
| Reprendre le sport trop rapidement | Les tissus peuvent rester fragiles même si la douleur diminue. | Reprendre par étapes, avec des mouvements légers et progressifs. |
| Rester complètement immobile trop longtemps | Peut favoriser la raideur, ralentir la circulation et entretenir la peur du mouvement. | Choisir le repos relatif : éviter ce qui aggrave, mais conserver de petits mouvements doux. |
| Appliquer de la chaleur sur une zone très inflammée | Peut accentuer la vasodilatation et augmenter l’œdème dans les premières heures. | Utiliser plutôt le froid intermittent si la zone est chaude, gonflée ou traumatisée récemment. |
| Ignorer une douleur qui augmente | Peut retarder la prise en charge d’une lésion plus importante ou d’un signe d’alerte. | Consulter rapidement si la douleur s’aggrave, s’étend ou s’accompagne de perte de force, engourdissement, fièvre ou incapacité fonctionnelle. |
Intégrer le traitement myofascial selon les phases
Le travail myofascial offre un levier précieux pour restaurer la souplesse des tissus et accompagner la sortie de la posture antalgique. Encore faut-il l’introduire au moment opportun, avec une intensité adaptée à la tolérance des structures. La progression s’appuie sur l’observation des signes locaux (chaleur, œdème, élasticité) et sur la capacité du patient à se détendre face au toucher.
Phase aiguë : accompagner sans agresser
Pendant les 48 premières heures — voire davantage selon l’ampleur de la lésion — la priorité est de protéger le site irrité. Les pressions profondes sont proscrites ; tout geste direct sur un tissu chaud ou gonflé risque de majorer l’inflammation.
Les actions possibles :
- Contact léger ou apposition des mains, centré sur la respiration, pour réduire l’hypertonie réflexe.
- Drainage périphérique : travail doux en amont de la zone (loge musculaire voisine, trajet veino-lymphatique) afin de faciliter la résorption de l’œdème.
- Mobilisations très fines des segments éloignés pour entretenir la circulation sans stimuler le foyer.
Exemple : dans une entorse de cheville, on peut, dès le deuxième jour, drainer le mollet et mobiliser subtilement les orteils, mais on évite toute traction ou pression sur les ligaments latéraux encore tuméfiés.
Phase subaiguë : redonner confiance au mouvement
Lorsque la chaleur diminue et que la douleur cesse d’être constante, le praticien peut introduire des glissements myofasciaux superficiels. Ces gestes, lents et attentifs, visent à restaurer l’élasticité sans déclencher de spasme.
Points clés :
- Travailler d’abord sur les fascias périphériques (thoraco-lombaires dans une lombalgie, fascia deltoïdien pour l’épaule).
- Progresser vers la zone initiale seulement si le patient reste détendu et que les tissus offrent une résistance élastique plutôt qu’une réaction douloureuse.
- Associer des mobilisations articulaires douces dans l’axe de confort, pour réhabituer le système neuromoteur à la fluidité.
Exemple : après un torticolis, on peut glisser doucement sur le trapèze ou les sous-occipitaux, puis élargir vers les scalènes quand la rotation cervicale redevient possible sans crispation.
Phase chronique ou post-inflammatoire : restaurer la plasticité
Lorsque l’inflammation a disparu mais que persistent raideurs, adhérences ou appréhension au mouvement, le travail myofascial peut devenir plus profond et ciblé.
Objectifs :
- Libérer les zones de densification ou de fibrose.
- Relier entre elles les différentes chaînes fasciales pour rétablir la continuité des plans.
- Redonner au patient la perception d’un segment stable mais mobile.
Les techniques utilisées : pressions progressives “cross-hand”, étirements lents du fascia, décollement des plans cutanés ou musculaires, travail en charge légère.
Exemple : dans une lombalgie après épisode discal, on peut, à distance de la phase chaude, aborder le fascia thoraco-lombaire, la charnière lombo-sacrée puis les hanches, afin d’optimiser le glissement des plans et d’éviter les compensations pelviennes.
Précautions générales
- Tester en continu la tolérance : la sensation recherchée est celle d’une tension confortable, jamais d’une douleur aiguë.
- Ajuster l’intensité et la durée selon la réaction immédiate et différée (dans les heures suivant la séance).
- Expliquer au patient que de légères courbatures peuvent survenir, mais que toute augmentation durable de chaleur ou d’œdème doit amener à réduire l’amplitude des gestes.
Tableau récapitulatif
Intégrer le traitement myofascial selon les phases
Le travail myofascial offre un levier précieux pour restaurer la souplesse des tissus et accompagner la sortie de la posture antalgique. Encore faut-il l’introduire au moment opportun, avec une intensité adaptée à la tolérance des structures. La progression s’appuie sur l’observation des signes locaux (chaleur, œdème, élasticité) et sur la capacité du patient à se détendre face au toucher.
Phase aiguë : accompagner sans agresser
Pendant les 48 premières heures — voire davantage selon l’ampleur de la lésion — la priorité est de protéger le site irrité. Les pressions profondes sont proscrites ; tout geste direct sur un tissu chaud ou gonflé risque de majorer l’inflammation.
Les actions possibles :
- Contact léger ou apposition des mains, centré sur la respiration, pour réduire l’hypertonie réflexe.
- Drainage périphérique : travail doux en amont de la zone (loge musculaire voisine, trajet veino-lymphatique) afin de faciliter la résorption de l’œdème.
- Mobilisations très fines des segments éloignés pour entretenir la circulation sans stimuler le foyer.
Exemple : dans une entorse de cheville, on peut, dès le deuxième jour, drainer le mollet et mobiliser subtilement les orteils, mais on évite toute traction ou pression sur les ligaments latéraux encore tuméfiés.
Phase subaiguë : redonner confiance au mouvement
Lorsque la chaleur diminue et que la douleur cesse d’être constante, le praticien peut introduire des glissements myofasciaux superficiels. Ces gestes, lents et attentifs, visent à restaurer l’élasticité sans déclencher de spasme.
Points clés :
- Travailler d’abord sur les fascias périphériques (thoraco-lombaires dans une lombalgie, fascia deltoïdien pour l’épaule).
- Progresser vers la zone initiale seulement si le patient reste détendu et que les tissus offrent une résistance élastique plutôt qu’une réaction douloureuse.
- Associer des mobilisations articulaires douces dans l’axe de confort, pour réhabituer le système neuromoteur à la fluidité.
Exemple : après un torticolis, on peut glisser doucement sur le trapèze ou les sous-occipitaux, puis élargir vers les scalènes quand la rotation cervicale redevient possible sans crispation.
Phase chronique ou post-inflammatoire : restaurer la plasticité
Lorsque l’inflammation a disparu mais que persistent raideurs, adhérences ou appréhension au mouvement, le travail myofascial peut devenir plus profond et ciblé.
Objectifs :
- Libérer les zones de densification ou de fibrose.
- Relier entre elles les différentes chaînes fasciales pour rétablir la continuité des plans.
- Redonner au patient la perception d’un segment stable mais mobile.
Les techniques utilisées : pressions progressives “cross-hand”, étirements lents du fascia, décollement des plans cutanés ou musculaires, travail en charge légère.
Exemple : dans une lombalgie après épisode discal, on peut, à distance de la phase chaude, aborder le fascia thoraco-lombaire, la charnière lombo-sacrée puis les hanches, afin d’optimiser le glissement des plans et d’éviter les compensations pelviennes.
Précautions générales
- Tester en continu la tolérance : la sensation recherchée est celle d’une tension confortable, jamais d’une douleur aiguë.
- Ajuster l’intensité et la durée selon la réaction immédiate et différée (dans les heures suivant la séance).
- Expliquer au patient que de légères courbatures peuvent survenir, mais que toute augmentation durable de chaleur ou d’œdème doit amener à réduire l’amplitude des gestes.
Tableau récapitulatif
Intégrer le traitement myofascial selon les phases
Le travail myofascial représente un outil intéressant pour accompagner la sortie d’une posture antalgique et favoriser une meilleure mobilité tissulaire. Toutefois, son efficacité dépend largement du moment où il est introduit et de l’intensité utilisée. La progression doit tenir compte des signes locaux — chaleur, œdème, sensibilité, élasticité — ainsi que de la capacité du patient à tolérer le contact et le mouvement sans augmentation importante des symptômes.
Phase aiguë : accompagner sans agresser
Durant les premières heures — parfois les premiers jours selon l’importance de l’irritation — la priorité consiste à protéger la région sensible. Les pressions profondes directement sur une zone chaude ou gonflée risquent d’entretenir l’inflammation et d’augmenter la douleur.
Dans cette phase, les approches les mieux tolérées sont généralement :
- un contact léger centré sur la respiration et la détente musculaire ;
- un travail périphérique doux visant à favoriser la circulation locale ;
- des mobilisations très fines de régions voisines afin d’entretenir le mouvement sans irriter directement le foyer douloureux.
Par exemple, après une entorse de cheville récente, il peut être préférable de travailler doucement le mollet, les orteils ou la mobilité générale du membre inférieur plutôt que d’appliquer immédiatement des pressions importantes sur les ligaments encore gonflés.
Phase subaiguë : redonner confiance au mouvement
Lorsque la chaleur diminue et que la douleur cesse d’être constante, le praticien peut progressivement introduire des glissements myofasciaux superficiels. Ces gestes lents et progressifs visent à réhabituer les tissus et le système nerveux au mouvement sans déclencher de réaction défensive importante.
Le travail commence souvent à distance de la région la plus sensible, puis se rapproche progressivement de la zone initiale selon la tolérance du patient. Les mobilisations articulaires douces dans des amplitudes confortables peuvent également aider à restaurer la fluidité du mouvement et à diminuer l’appréhension.
Après un torticolis, par exemple, il peut être utile d’aborder progressivement les muscles du haut du dos et de la base du crâne avant de solliciter davantage la rotation cervicale.
Phase chronique ou post-inflammatoire : restaurer la mobilité
Lorsque l’inflammation aiguë a diminué mais que persistent des raideurs, une sensation de tension ou une appréhension au mouvement, le travail myofascial peut devenir plus ciblé.
Les objectifs sont alors de :
- favoriser une meilleure mobilité des tissus ;
- améliorer le glissement entre les différentes structures ;
- réduire certaines compensations installées avec le temps ;
- redonner au patient la perception d’un segment stable mais plus libre dans le mouvement.
Le praticien peut utiliser des pressions progressives, des étirements lents des tissus mous, des mobilisations associées à la respiration ou un travail de mouvement actif léger selon la réponse du patient.
Dans une lombalgie persistante après un épisode douloureux important, il peut être pertinent d’aborder progressivement les tissus thoraco-lombaires, le bassin et les hanches afin de diminuer certaines compensations protectrices devenues persistantes.
Précautions générales
Quelle que soit la phase, le traitement doit toujours respecter la tolérance du patient. La sensation recherchée est généralement celle d’une tension confortable et progressive, et non d’une douleur vive ou agressive.
L’intensité et la durée des techniques doivent être ajustées selon la réaction immédiate et différée du corps. Une légère sensibilité temporaire peut parfois apparaître après une séance, mais une augmentation durable de la douleur, de la chaleur ou du gonflement indique souvent que les tissus ont été stimulés trop intensément.
Le traitement myofascial ne consiste donc pas à “forcer” les tissus, mais à accompagner progressivement le système nerveux et le corps vers une mobilité plus libre et mieux tolérée.
Tableau récapitulatif
| Phase | Objectif | Ce qu’on privilégie | Ce qu’on évite |
|---|---|---|---|
| Aiguë | Protection | Contact léger, respiration | Pressions profondes |
| Subaiguë | Réintroduire le mouvement | Glissements superficiels | Étirements brusques |
| Chronique | Restaurer la mobilité | Travail progressif ciblé | Surtraitement douloureux |
Études de cas et exemples pratiques
Les concepts d’antalgie, d’inflammation et de traitement myofascial prennent toute leur valeur lorsqu’ils s’incarnent dans des situations concrètes. Ces cas cliniques montrent comment l’ostéopathe peut adapter sa stratégie en fonction de la phase évolutive, de la tolérance tissulaire et de l’état émotionnel du patient.
Cas 1 – Hernie discale lombaire avec posture en inclinaison
Contexte
Jean, 38 ans, se présente après avoir déplacé un meuble lourd. Il marche courbé vers l’avant, le tronc penché à gauche. La palpation révèle une contracture paravertébrale droite et une douleur irradiant vers la fesse.
Analyse
La posture traduit un déplacement réflexe visant à réduire la pression sur la racine nerveuse irritée par la protrusion discale. La chaleur et la raideur locales indiquent une inflammation en cours.
Prise en charge
- Phase aiguë (0-48 h) : repos relatif, position semi-fléchie, application de froid, information rassurante.
- Subaiguë (J3-J5) : introduction de glissements myofasciaux doux sur le fascia thoraco-lombaire et la loge fessière controlatérale, sans solliciter la zone médiane.
- Post-inflammatoire : pressions plus profondes sur les paravertébraux, travail de mobilité pelvienne et de gainage léger.
Résultat : après deux semaines, Jean retrouve une station debout droite et une marche fluide.
Cas 2 – Entorse latérale de cheville
Contexte
Sophie, 24 ans, a chuté lors d’un match de volleyball. Sa cheville droite est gonflée, sensible au bord externe. Elle marche sur l’avant-pied pour éviter la mise en tension ligamentaire.
Analyse
Le gonflement et la chaleur confirment la phase inflammatoire. La posture en flexion plantaire limite l’étirement des ligaments talo-fibulaires.
Prise en charge
- Jour 1-2 : repos relatif, froid, surélévation, bandage léger selon avis médical. Pas de pressions directes.
- Jour 3-5 : drainage périphérique doux du mollet, mobilisation passive des orteils.
- Après 7-10 jours : relâchement myofascial progressif des loges latérales, étirement contrôlé de l’aponévrose plantaire.
Le retour à l’appui complet s’est fait au rythme du patient, sans recrudescence d’œdème.
Cas 3 – Tendinopathie de la coiffe des rotateurs
Contexte
Marc, 52 ans, peintre en bâtiment, se plaint d’une douleur sourde à l’épaule droite, aggravée au-dessus de 90°. Il garde spontanément le bras légèrement en abduction, coude près du corps.
Analyse
Le geste antalgique protège le tendon supra-épineux irrité par un conflit sous-acromial. Pas de chaleur importante : la lésion est surtout mécanique, modérément inflammatoire.
Prise en charge
- Phase initiale : explications posturales, adaptation de l’ergonomie au travail, limitation des gestes en élévation.
- Subaiguë : glissements myofasciaux sur le deltoïde et la capsule postérieure, mobilisation douce en rotation externe.
- Chronicité : pressions ciblées sous-acromiales et renforcement progressif des abaisseurs de l’humérus.
L’association d’un travail tissulaire progressif et d’exercices a permis une reprise des activités sans douleur persistante.
Cas 4 – Torticolis aigu après mouvement brusque
Contexte
Amélie, 30 ans, se réveille avec un blocage cervical après avoir dormi dans une position inconfortable. Sa tête est inclinée et tournée à droite, l’épaule droite légèrement haussée.
Analyse
Les muscles sous-occipitaux et trapèze supérieur sont contracturés ; l’articulation facettaire gauche est probablement irritée.
Prise en charge
- Heures initiales : chaleur douce, conseils de repos relatif, éviter de forcer l’axe médian.
- 24-48 h : relâchement myofascial superficiel des trapèzes et sous-occipitaux, travail respiratoire.
- Après disparition de l’hyperalgie : mobilisations en flexion latérale douce et pressions progressives sur les scalènes.
Amélie retrouve une mobilité quasi complète en quatre jours.
Cas 5 – Douleurs viscérales fonctionnelles
Contexte
Luc, 45 ans, consulte pour des douleurs abdominales intermittentes après repas copieux. Il s’assoit penché, mains posées sur le ventre.
Analyse
Le repli du tronc diminue la tension sur le mésentère. L’examen médical ayant éliminé une cause organique urgente, le trouble est fonctionnel.
Prise en charge
- Période symptomatique : conseils alimentaires, relaxation diaphragmatique, respiration abdominale douce.
- En dehors des crises : travail myofascial viscéral léger (mobilité du mésocôlon, ligaments du foie), toujours dans le respect de la tolérance.
Le patient rapporte une meilleure digestion et moins d’appréhension face aux repas.
ns d’appréhension face aux repas.
Enseignements tirés
Ces cas montrent qu’il n’existe pas de règle unique : la posture antalgique est un signal à décoder, non un obstacle à éliminer d’emblée. Le praticien doit :
- Respecter la phase inflammatoire avant de solliciter un tissu.
- Introduire le myofascial quand la chaleur, l’œdème et l’hyperalgie reculent.
- Travailler d’abord à distance ou sur les plans superficiels, puis aller plus profondément selon la tolérance.
- Expliquer chaque étape pour réduire l’anxiété et favoriser l’adhésion au traitement.
Ainsi, l’ostéopathie s’affirme comme un art du rythme thérapeutique : savoir écouter, temporiser, puis guider le corps vers une mobilité durable.
Précautions et progression thérapeutique
La prise en charge d’un patient présentant une posture antalgique doit s’appuyer sur une vigilance constante : ce qui soulage un jour peut irriter le lendemain si l’on franchit trop vite le seuil de tolérance des tissus. Le rôle de l’ostéopathe est de calibrer chaque étape, en tenant compte de l’inflammation, de la capacité d’adaptation du patient et de la réaction immédiate au traitement.
Respecter l’état tissulaire
Avant tout geste, il convient d’évaluer la qualité du tissu : chaleur, œdème, densité, élasticité, douleur provoquée.
- Un tissu chaud et tendu réclame un toucher minimal ou un travail périphérique.
- Un fascia qui retrouve son élasticité mais reste fragile supportera un glissement lent, mais pas encore de traction soutenue.
- Seule la phase où la douleur est devenue sourde et l’œdème résorbé autorise des pressions plus franches.
Cette observation doit être répétée au cours de la séance : un tissu peut se relâcher ou, au contraire, se défendre s’il est trop stimulé.
Ajuster intensité et durée
La progression se fait selon un principe simple : le confort guide l’amplitude.
- Débuter par des gestes courts, sur une zone réduite, puis allonger et élargir si le patient reste détendu.
- Limiter la fréquence : deux ou trois passages légers valent mieux qu’un appui prolongé susceptible de relancer l’irritation.
- Toujours vérifier l’effet différé : une augmentation de douleur ou de chaleur plusieurs heures après la séance indique qu’il faut réduire la charge lors du prochain traitement.
Favoriser la participation du patient
La posture antalgique peut nourrir une appréhension du mouvement. L’ostéopathe a intérêt à impliquer le patient : expliquer pourquoi certaines positions sont protectrices, montrer comment respirer dans la zone sensible, enseigner des micro-mouvements indolores. Cette pédagogie redonne au patient un sentiment de contrôle et réduit l’anticipation douloureuse.
Exemple : dans une lombalgie post-discale, proposer un exercice de bascule douce du bassin, dans la zone de confort, aide à restaurer la confiance avant même d’introduire des pressions myofasciales plus appuyées.
Intégrer le suivi évolutif
La guérison n’est pas linéaire : certains jours, la douleur peut se réveiller sans qu’il y ait rechute réelle. Prévoir un calendrier flexible :
- Séances rapprochées au début, avec gestes brefs et prudents.
- Espacer progressivement les consultations quand le patient gagne en autonomie.
- Adapter le plan selon les activités (travail, sport) et les facteurs de stress qui peuvent raviver la tension.
Coopération interprofessionnelle
Certains tableaux nécessitent un regard partagé : hernie discale sévère, entorse complexe, douleur viscérale persistante… L’ostéopathe doit savoir orienter vers le médecin ou collaborer avec un kinésithérapeute, un physiothérapeute ou tout autre professionnel pertinent.
Concernant les antalgiques ou anti-inflammatoires, rappeler clairement que seul un prescripteur habilité peut décider de leur usage ; le rôle de l’ostéopathe se limite à informer le patient sur la place éventuelle de ces options, sans incitation.
Éviter les écueils courants
- Aller trop vite : appliquer une pression profonde sur un tissu encore sensible risque d’augmenter l’œdème ou de raviver la douleur.
- Rester trop prudent trop longtemps : ne jamais mobiliser la zone peut figer le mouvement et créer de nouvelles tensions.
- Ignorer la dimension émotionnelle : une crispation liée à la peur peut être confondue avec une défense purement mécanique. L’écoute et la réassurance sont alors aussi importantes que la technique.
Vers l’autonomie du patient
L’objectif final est que le patient retrouve une liberté corporelle durable. Le praticien peut proposer :
- des exercices simples pour entretenir la mobilité acquise ;
- des conseils d’ergonomie ou d’hygiène de vie (sans se substituer au médecin pour les recommandations médicamenteuses) ;
- un suivi ponctuel de prévention lorsque le patient reprend une activité physique exigeante.
Cette approche graduée évite la dépendance aux soins tout en consolidant les gains obtenus.
Points clés
- Observer l’état des tissus avant, pendant et après le traitement.
- L’intensité du geste doit toujours rester dans la zone de confort.
- Expliquer au patient le rôle protecteur de l’antalgie et l’importance de progresser par étapes.
- Adapter rythme et fréquence des séances selon la récupération.
- Coopérer avec d’autres professionnels si nécessaire et rester neutre vis-à-vis de l’usage des médicaments.
- Viser l’autonomie : le traitement n’est complet que si le patient reprend confiance dans son corps.
Conclusion – Respecter la stratégie du corps
Tout au long de ce parcours, une idée maîtresse s’impose : le corps n’est jamais passif face à la douleur. Par ses postures antalgiques, il exprime une intelligence protectrice, un effort d’adaptation pour éviter l’aggravation d’une lésion ou pour donner le temps à l’inflammation d’accomplir son rôle réparateur. Cette stratégie, loin d’être un ennemi, est une invitation à écouter plutôt qu’à contraindre.
Pour l’ostéopathe, l’enjeu est de reconnaître cette sagesse naturelle et de s’y accorder. Intervenir trop tôt ou trop fort, sans respecter la phase inflammatoire, revient à brouiller le message du corps et à risquer de prolonger la douleur. À l’inverse, ignorer une posture antalgique persistante peut laisser s’installer des raideurs, des compensations ou une appréhension durable. L’art consiste à naviguer entre ces deux écueils, en s’appuyant sur une observation fine et sur un raisonnement clinique progressif.
Le traitement myofascial, dans cette perspective, apparaît comme un outil souple et modulable. Ses pressions lentes et ciblées permettent de libérer les tissus sans les agresser, à condition de respecter le bon tempo :
- Dans la phase aiguë, le praticien se limite à des gestes périphériques, au soutien respiratoire ou au simple contact rassurant.
- Quand l’inflammation recule, il introduit des glissements superficiels, puis, au fur et à mesure que la tolérance augmente, des pressions plus profondes pour restaurer l’élasticité.
- Enfin, en phase chronique, il s’attache à dissoudre les adhérences, à relier les plans fascials et à rendre au patient une liberté de mouvement complète.
Cette démarche graduée s’accompagne toujours d’une communication claire : expliquer au patient pourquoi son corps adopte telle ou telle position, préciser le rôle du repos relatif, du froid, de l’activité douce. Cette pédagogie rassure, diminue l’anticipation douloureuse et favorise l’adhésion au traitement. Elle rappelle aussi les limites de l’ostéopathie : certaines interventions — notamment l’usage d’antalgiques ou d’anti-inflammatoires — relèvent exclusivement du médecin ou du pharmacien. L’ostéopathe informe, mais reste neutre, respectant ainsi sa déontologie.
La conclusion ne serait pas complète sans mentionner la dimension relationnelle du soin. Accueillir un patient en posture antalgique, c’est rencontrer quelqu’un dans sa vulnérabilité immédiate. Le praticien n’agit pas seulement sur des tissus : il offre un espace où la douleur peut être entendue et modulée, où le patient retrouve confiance dans sa capacité à se mouvoir et à guérir. Cette alliance thérapeutique, fondée sur l’écoute, la bienveillance et la précision gestuelle, transforme l’expérience de la douleur en chemin de réappropriation corporelle.
En définitive, la posture antalgique et le travail myofascial ne sont pas des entités séparées, mais les deux faces d’un même dialogue : celui entre la physiologie protectrice du corps et l’accompagnement subtil du thérapeute. Respecter ce dialogue, c’est offrir aux patients plus qu’un simple soulagement : c’est leur permettre de retrouver un rapport apaisé avec leur corps, une mobilité durable et la conscience que, même dans l’épreuve, leur organisme possède des ressources précieuses.
Références
- Dubois B, Esculier JF. Soft-tissue injuries simply need PEACE and LOVE. Br J Sports Med. 2020;54(2):72-73. doi:10.1136/bjsports-2019-101253.
→ Très utile pour ta section sur la phase aiguë, le repos relatif, l’éducation du patient et la prudence avec les anti-inflammatoires. - Suarez-Rodriguez V, Fede C, Pirri C, et al. Fascial innervation: A systematic review of the literature. Int J Mol Sci. 2022;23(10):5674. doi:10.3390/ijms23105674.
→ Référence forte pour expliquer que les fascias sont richement innervés et peuvent participer à la douleur myofasciale. - Karcz M, et al. Pathophysiology of pain and mechanisms of neuromodulation. Biomedicines. 2024;12(11):2626.
→ Bonne référence récente pour les mécanismes de nociception, modulation de la douleur et sensibilisation. - Garland EL. Pain processing in the human nervous system: A selective review of nociceptive and biobehavioral pathways. Prim Care. 2012;39(3):561-571. doi:10.1016/j.pop.2012.06.013.
→ Utile pour soutenir la dimension neurophysiologique et psycho-émotionnelle de la douleur. - Van Buskirk RL. Nociceptive reflexes and the somatic dysfunction: A model. J Am Osteopath Assoc. 1990;90(9):792-809.
→ Très pertinente pour ton article, car elle relie nociception, réflexes protecteurs, guarding musculaire et dysfonction somatique. - George SZ, Fritz JM, Silfies SP, et al. Interventions for the management of acute and chronic low back pain: Revision 2021. J Orthop Sports Phys Ther. 2021;51(11):CPG1-CPG60. doi:10.2519/jospt.2021.0304.
→ Référence clinique solide pour lombalgie aiguë/chronique, exercice, thérapie manuelle et progression du traitement. - Traeger A, Buchbinder R, Harris I, Maher C. Diagnosis and management of low-back pain in primary care. CMAJ. 2017;189(45):E1386-E1395. doi:10.1503/cmaj.170527.
→ Très utile pour la prudence clinique, les drapeaux rouges et l’approche raisonnée des lombalgies. - College of Family Physicians of Canada. Low Back Pain Guidelines. 2019.
→ Bonne source canadienne pour rappeler que l’imagerie n’est pas indiquée en lombalgie aiguë sans signes d’alerte, et que le repos prolongé est déconseillé. - Ontario Health. Care for Adults With Acute Low Back Pain: Quality Standard. 2025.
→ Source canadienne récente pour renforcer la section “quand consulter rapidement” et les red flags. - Schleip R, Findley TW, Chaitow L, Huijing PA, editors. Fascia: The Tensional Network of the Human Body: The Science and Clinical Applications in Manual and Movement Therapy. Edinburgh: Churchill Livingstone/Elsevier; 2012.
→ Référence de fond pour le fascia, la continuité tissulaire, la transmission des forces et les approches manuelles. - Liu S, et al. Physiology of pain: A narrative review on the pain pathway and its application in the pain management. Digestive Medicine Research. 2022;5:17.
→ Bonne référence complémentaire pour expliquer que la douleur est modulée par des systèmes neuronaux, endocriniens et inflammatoires. - Gromakovskis V, et al. Exploring fascia in myofascial pain syndrome: An integrative review. Life. 2025.
→ Référence très récente pour relier fascia, douleur myofasciale, nocicepteurs et fi