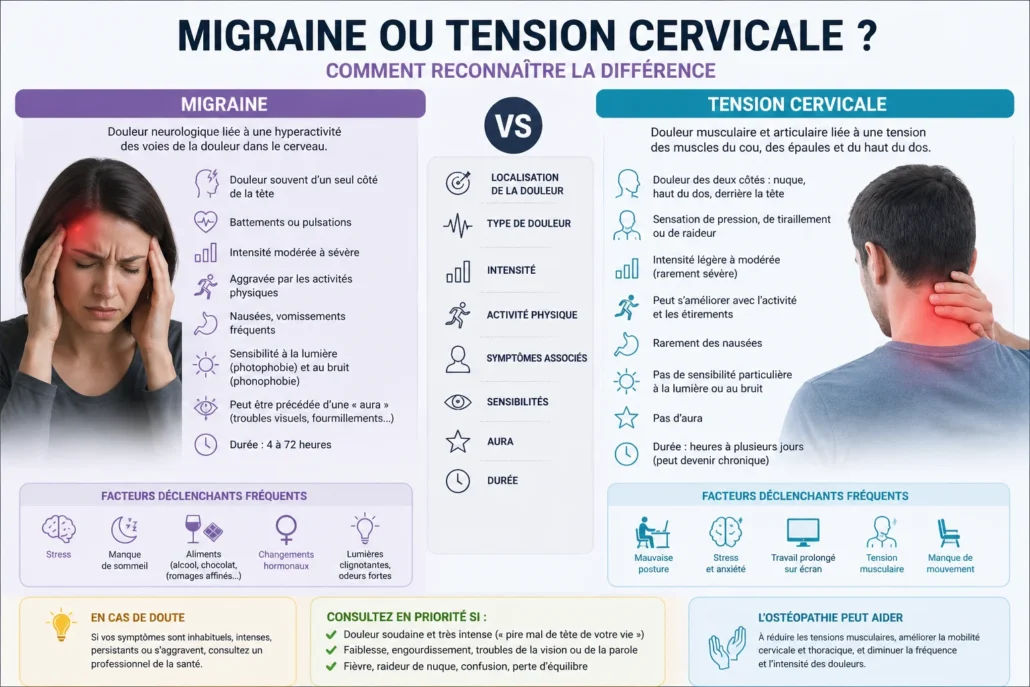
- Une migraine et une tension cervicale peuvent toutes deux provoquer un mal de tête, mais leurs mécanismes sont différents.
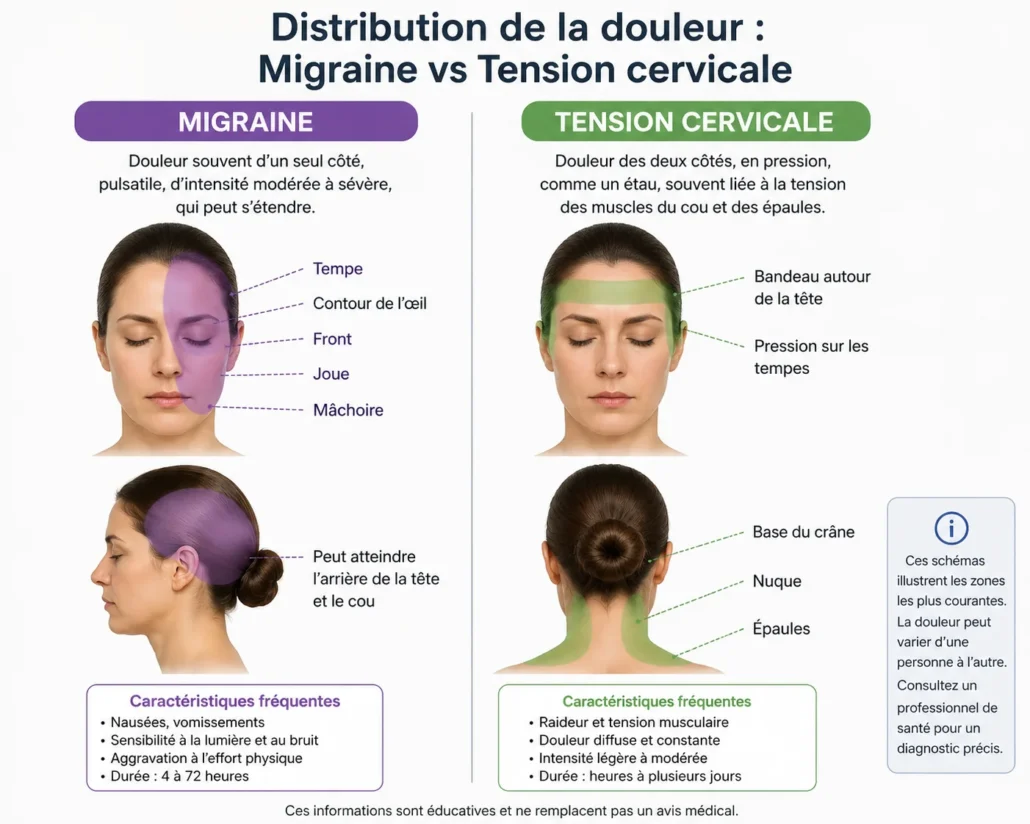
- La migraine est souvent pulsatile, modérée à intense, parfois d’un seul côté et accompagnée de nausées ou sensibilité à la lumière.
- La douleur d’origine cervicale commence fréquemment dans le cou ou la base du crâne puis remonte vers la tête.
- Les mouvements du cou, la posture prolongée ou le travail à l’écran aggravent souvent les céphalées cervicales.
- La migraine est davantage influencée par le sommeil, le stress, les hormones, certains déclencheurs sensoriels ou la fatigue.
- Une raideur de nuque importante oriente plus souvent vers une composante cervicale, sans exclure une migraine associée.
- Certaines personnes présentent un mélange de migraine et surcharge cervicale en même temps.
- Le diagnostic repose surtout sur l’histoire des symptômes, les déclencheurs et l’examen clinique.
- L’ostéopathie peut aider lorsqu’une composante posturale, musculaire ou mécanique entretient la douleur.
- Un nouveau mal de tête intense, brutal ou accompagné de signes neurologiques nécessite une évaluation rapide.
Version texte court
Migraine ou tension cervicale : comment reconnaître la différence ?
Un mal de tête n’a pas toujours la même origine. Certaines douleurs proviennent d’une migraine, tandis que d’autres sont davantage liées à des tensions cervicales ou à une céphalée cervicogénique. Les symptômes peuvent se ressembler, mais certains indices permettent de mieux les distinguer et d’orienter la prise en charge. :contentReference[oaicite:0]{index=0}
Signes évoquant une migraine
- Douleur pulsatile
- Souvent d’un seul côté
- Nausées possibles
- Sensibilité à la lumière
- Sensibilité au bruit
- Aggravée par l’effort
- Crises récurrentes
- Aura chez certaines personnes
Signes évoquant une tension cervicale
- Douleur partant du cou
- Raideur de nuque
- Douleur derrière la tête
- Aggravée par posture prolongée
- Douleur avec mouvements du cou
- Sensation de tête lourde
- Tensions musculaires palpables
- Souvent liée au stress
Causes possibles
- Stress
- Fatigue
- Mauvaise posture
- Travail à l’écran
- Déclencheurs alimentaires
- Manque de sommeil
- Tensions musculaires
- Traumatisme cervical
Comment poser le diagnostic ?
- Historique des crises
- Description de la douleur
- Facteurs déclenchants
- Examen clinique
- Évaluation cervicale
- Signes neurologiques
- Journal des symptômes
- Examens si nécessaire
Comment soulager ?
- Repos dans le calme
- Hydratation
- Gestion du stress
- Correction ergonomique
- Mobilité douce du cou
- Sommeil régulier
- Médication prescrite si besoin
- Exercices adaptés
Place de l’ostéopathie
- Évaluation globale
- Mobilité cervicale
- Diminution des tensions musculaires
- Travail postural
- Respiration
- Conseils personnalisés
- Prévention des récidives
Quand consulter rapidement ?
- Pire mal de tête soudain
- Faiblesse d’un côté
- Trouble de la parole
- Fièvre
- Vomissements persistants
- Après traumatisme
- Vision perturbée inhabituelle
- Aggravation rapide
En résumé
La migraine est souvent plus neurologique et sensorielle, tandis que la tension cervicale est fréquemment liée au cou, à la posture et aux muscles. Bien identifier la source dominante aide à choisir les bonnes stratégies de traitement et de prévention. :contentReference[oaicite:1]{index=1}
Introduction : Quand la douleur à la tête ne vient pas toujours du même endroit
Vous avez mal à la tête… mais est-ce vraiment une migraine ?
La douleur commence derrière les yeux, sur un côté du crâne, à la base du cou ou en fin de journée après l’ordinateur. Parfois elle pulse. Parfois elle serre comme un étau. Parfois elle monte depuis la nuque et envahit toute la tête. Pour beaucoup de personnes, tout mal de tête devient automatiquement une “migraine”. Pourtant, plusieurs douleurs crâniennes n’ont pas la même origine ni le même traitement.
La confusion est fréquente entre la migraine et les céphalées liées aux tensions cervicales. Les deux peuvent provoquer une gêne importante, nuire à la concentration, perturber le sommeil et limiter la vie quotidienne. Mais leurs mécanismes sont différents. La migraine est considérée comme un trouble neurologique complexe, alors que la douleur cervicale implique souvent les muscles, les articulations, les tissus myofasciaux et parfois certaines structures nerveuses du cou.
Reconnaître la différence permet d’éviter des traitements mal ciblés, de mieux comprendre ses déclencheurs et d’adopter les bonnes stratégies pour se soulager. Une personne souffrant de migraine ne réagira pas toujours aux mêmes approches qu’une personne dont la douleur provient surtout d’une surcharge cervicale.
Dans cet article, nous allons clarifier les signes distinctifs, les zones de douleur, les symptômes associés, les facteurs aggravants et les solutions possibles. L’objectif n’est pas de poser un diagnostic en ligne, mais de vous aider à mieux orienter votre compréhension… et à savoir quand consulter.
Migraine : un trouble neurologique aux multiples visages
La migraine n’est pas un simple mal de tête plus intense. Il s’agit d’un trouble neurologique complexe impliquant une hypersensibilité du système nerveux, des mécanismes inflammatoires neurovasculaires et, chez plusieurs personnes, une prédisposition génétique. Elle peut apparaître à tout âge, mais débute souvent avant 40 ans, avec une fréquence plus élevée chez les femmes.
Contrairement à une idée répandue, la migraine ne se limite pas toujours à une douleur pulsatile d’un seul côté de la tête. Certaines migraines sont bilatérales, d’autres donnent une sensation de pression, de battement ou de douleur profonde derrière l’œil. L’intensité varie de modérée à sévère, avec un impact parfois majeur sur la capacité de travailler, conduire, lire ou tolérer la lumière.
Une crise migraineuse s’accompagne souvent d’autres symptômes. Les plus fréquents sont les nausées, la sensibilité à la lumière (photophobie), au bruit (phonophobie), parfois aux odeurs, ainsi qu’une aggravation lors de l’effort physique. Monter des escaliers, se pencher ou bouger rapidement peut empirer la douleur.

Certaines personnes présentent une aura migraineuse, c’est-à-dire des symptômes neurologiques transitoires précédant ou accompagnant la crise. Cela peut inclure des scintillements visuels, des zones floues, des fourmillements, des troubles du langage ou une sensation étrange difficile à décrire. L’aura ne survient pas chez tout le monde.
La migraine évolue souvent par phases :
- signes précurseurs (fatigue, irritabilité, fringales, raideur cervicale)
- aura chez certaines personnes
- phase douloureuse
- phase de récupération avec fatigue ou brouillard mental
Un élément important : plusieurs migraineux ressentent aussi des tensions dans le cou. Cela ne signifie pas forcément que le cou est la cause principale. Le cerveau et les voies nerveuses de la tête et du cou partagent certaines connexions, ce qui peut brouiller les pistes.
Comprendre la migraine comme un phénomène neurologique global aide à mieux l’aborder. Il ne s’agit pas seulement de calmer la douleur, mais aussi d’identifier les déclencheurs, réguler le mode de vie et choisir une stratégie adaptée.
Tableau comparatif : Migraine vs tension cervicale
| Critère | Migraine | Tension cervicale / céphalée cervicogénique |
|---|---|---|
| Origine principale | Trouble neurologique complexe | Dysfonction du cou : muscles, articulations, tissus cervicaux |
| Localisation fréquente | Un côté de la tête, front, tempe, derrière l’œil | Nuque, base du crâne, arrière de la tête, parfois front |
| Type de douleur | Pulsatile, battante, profonde | Pression, serrement, tiraillement, raideur |
| Intensité | Modérée à sévère | Légère à modérée, parfois forte si importante tension |
| Aggravée par l’effort | Souvent oui | Surtout par certaines positions ou mouvements du cou |
| Lien avec les mouvements du cou | Pas toujours direct | Souvent clair et reproductible |
| Nausées | Fréquentes | Rares |
| Sensibilité à la lumière / bruit | Fréquente | Peu fréquente |
| Raideur cervicale | Possible | Très fréquente |
| Durée | 4 à 72 heures (variable) | Variable : heures à jours |
| Déclencheurs fréquents | Hormones, manque de sommeil, stress, certains aliments, surcharge sensorielle | Posture, écran, stress musculaire, sommeil inadéquat, surcharge mécanique |
| Soulagement fréquent | Repos, obscurité, traitement spécifique | Chaleur, mouvement adapté, relâchement musculaire, correction ergonomique |
| Examen utile | Histoire clinique, profil des crises | Examen cervical, mobilité, palpation, posture |
| Ostéopathie | Peut aider certains facteurs associés | Souvent pertinente si composante cervicale dominante |
Tension cervicale : quand le cou devient la source de la douleur
Toutes les douleurs à la tête ne prennent pas naissance dans le crâne. Chez de nombreuses personnes, le problème commence dans le cou. Les muscles cervicaux, les articulations entre les vertèbres, les fascias, les ligaments et certaines structures nerveuses peuvent irriter les voies de la douleur et projeter des symptômes vers la tête. On parle alors de céphalée liée aux tensions cervicales ou de céphalée cervicogénique selon le mécanisme en cause.
Le cou supporte la tête en permanence. Lorsque cette région travaille dans de mauvaises conditions — posture prolongée devant un écran, stress, manque de récupération, position de sommeil inadéquate, mouvements répétitifs ou ancienne blessure — les tissus peuvent devenir plus sensibles. La douleur ne reste pas toujours localisée au cou. Elle peut remonter vers la base du crâne, derrière les oreilles, sur le sommet de la tête, autour de l’œil ou jusque dans le front.
Un signe fréquent est la sensation de nuque raide ou lourde. Certaines personnes décrivent un poids sur les épaules, une difficulté à tourner la tête, ou une douleur qui apparaît après plusieurs heures assis. D’autres remarquent que la céphalée est déclenchée par une position précise : regarder vers le bas, travailler à l’ordinateur, conduire longtemps ou dormir sur un mauvais oreiller.
Contrairement à la migraine classique, la douleur cervicale est souvent plus mécanique. Elle peut être reproduite ou aggravée par certains mouvements du cou, par la pression sur des zones musculaires sensibles ou par une surcharge posturale. Elle est souvent décrite comme :
- tension
- pression
- étau
- douleur sourde
- tiraillement
- brûlure locale ou diffuse
Le stress joue aussi un rôle majeur. En période de surcharge émotionnelle, plusieurs muscles du cou et des épaules augmentent leur tonus de façon prolongée. Cela peut entretenir un cercle vicieux entre tension, douleur, fatigue et vigilance accrue.
Il est important de noter qu’une douleur cervicale peut coexister avec une migraine. Une personne peut donc avoir les deux mécanismes en même temps, ce qui rend l’évaluation clinique particulièrement utile.
Quand le cou participe au problème, le traitement vise souvent à réduire les contraintes mécaniques, améliorer la mobilité, restaurer certaines capacités musculaires et modifier les habitudes qui entretiennent la surcharge.
Les signes typiques de la migraine
Même si chaque personne vit la migraine différemment, certains signes reviennent fréquemment et aident à la reconnaître. L’ensemble du tableau compte souvent plus qu’un seul symptôme isolé.
1. Douleur pulsatile ou battante
Beaucoup de migraineux décrivent une sensation de battement, de pulsation ou de marteau dans la tête. Ce n’est pas obligatoire, mais c’est fréquent.
2. Douleur souvent d’un seul côté
La migraine touche souvent un côté de la tête, surtout la tempe, le front ou la région derrière un œil. Toutefois, elle peut aussi être bilatérale.
3. Intensité modérée à sévère
La douleur peut empêcher les activités normales : travail, lecture, concentration, tâches ménagères ou activité physique.
4. Aggravation avec l’effort
Monter des escaliers, se pencher, marcher vite ou bouger brusquement peut accentuer la crise.
5. Sensibilité sensorielle
La lumière, le bruit et parfois les odeurs deviennent difficiles à tolérer. Certaines personnes recherchent spontanément le calme et l’obscurité.
6. Nausées ou inconfort digestif
Les nausées sont fréquentes, parfois accompagnées de vomissements ou d’une perte d’appétit.
7. Aura chez certaines personnes
Avant la douleur, certaines personnes voient des scintillements, des zigzags lumineux, des zones floues ou ressentent des fourmillements temporaires.
8. Fatigue après la crise
Une fois la douleur passée, il peut persister un épuisement, un brouillard mental ou une sensation de “lendemain de tempête”.
9. Déclencheurs récurrents
Les crises sont parfois reliées à des facteurs répétitifs :
- manque de sommeil
- stress ou relâchement après stress
- cycle hormonal
- jeûne ou repas sautés
- certains aliments chez certaines personnes
- surcharge sensorielle
- fatigue accumulée
10. Histoire répétitive
La migraine suit souvent un schéma connu : crises récurrentes avec des caractéristiques similaires au fil du temps.
Reconnaître ces signes aide à distinguer la migraine d’une simple tension musculaire. Toutefois, si un mal de tête change brutalement de nature, devient inhabituel ou s’accompagne de signes neurologiques nouveaux, une évaluation médicale rapide est importante.
Les signes typiques d’une céphalée liée aux tensions cervicales
Les maux de tête provenant du cou ont souvent un profil différent de la migraine. Ils sont généralement liés à une surcharge mécanique, à une irritation des structures cervicales ou à une tension musculaire persistante. Voici les indices les plus fréquents.
1. Douleur qui commence dans la nuque
La douleur débute souvent à la base du crâne ou dans la nuque, puis remonte vers l’arrière de la tête, la tempe ou le front.
2. Sensation de raideur cervicale
Le cou semble coincé, lourd ou moins mobile. Tourner la tête peut être inconfortable.
3. Déclenchement par la posture
Le mal de tête apparaît ou augmente après :
- travail à l’ordinateur
- lecture prolongée
- conduite longue
- téléphone tête penchée
- position statique prolongée
4. Lien avec les mouvements du cou
Regarder vers le haut, vers le bas ou tourner la tête peut reproduire ou accentuer les symptômes.
5. Douleur en pression ou en étau
La sensation est souvent décrite comme :
- tension
- pression
- bande serrée
- poids sur la tête
- tiraillement
6. Sensibilité musculaire
Les muscles du cou, des trapèzes, de la mâchoire ou de la base du crâne sont parfois douloureux au toucher.
7. Moins de symptômes digestifs
Contrairement à la migraine, les nausées sont moins fréquentes et généralement absentes.
8. Peu de gêne à la lumière ou au bruit
La photophobie ou la phonophobie sont moins marquées, sauf si une migraine coexiste.
9. Amélioration avec le mouvement adapté
Des pauses, un changement de posture, des exercices ciblés, de la chaleur ou un relâchement musculaire peuvent aider.
10. Contexte de stress ou fatigue
Le stress augmente souvent la tension musculaire du cou et des épaules, ce qui entretient les symptômes.
Il faut garder en tête qu’une douleur cervicale peut imiter une migraine, et qu’une migraine peut aussi provoquer des tensions dans la nuque. C’est pourquoi l’histoire complète et l’examen clinique restent essentiels.
Pourquoi les deux peuvent se ressembler
Il n’est pas toujours facile de distinguer une migraine d’une céphalée liée au cou, car la tête et la région cervicale partagent plusieurs connexions nerveuses. Certaines voies sensitives provenant du crâne, du visage et du haut du cou convergent vers des centres communs du système nerveux. Résultat : une douleur née dans le cou peut être ressentie dans la tête… et une migraine peut provoquer des symptômes dans la nuque.
C’est l’une des raisons principales de la confusion. Une personne migraineuse peut ressentir :
- raideur cervicale
- tension dans les épaules
- douleur à la base du crâne
- besoin de se masser le cou
- sensation de cou “bloqué”
Inversement, une personne souffrant d’un problème cervical peut avoir :
- douleur d’un seul côté
- gêne autour de l’œil
- sensibilité accrue
- fatigue importante
- difficulté de concentration
Les symptômes se chevauchent donc souvent. De plus, quand la douleur dure depuis longtemps, le système nerveux devient parfois plus réactif. Une irritation modérée peut alors sembler beaucoup plus intense, ce qui brouille encore davantage le tableau.
Un autre point important : les deux conditions peuvent coexister. Une personne peut avoir un terrain migraineux et, en même temps, des tensions cervicales qui déclenchent ou aggravent certaines crises. Dans ce cas, traiter un seul aspect ne suffit pas toujours.
Le stress agit aussi comme pont entre les deux. Il peut favoriser la migraine chez certaines personnes et augmenter le tonus musculaire cervical chez d’autres… ou faire les deux simultanément.
C’est pourquoi il est rarement utile de se fier uniquement à un symptôme isolé. La localisation de la douleur, les déclencheurs, la durée, les symptômes associés, la réponse au mouvement et l’historique global donnent souvent une image beaucoup plus fiable.
Quand les douleurs sont répétées, mixtes ou difficiles à classer, une évaluation clinique permet souvent de mieux comprendre quels mécanismes dominent réellement.
Le rôle du stress, de la posture et de la fatigue
Certaines habitudes ou périodes de vie ne causent pas toujours directement les maux de tête, mais elles peuvent clairement les favoriser. Trois facteurs reviennent souvent : le stress, la posture prolongée et la fatigue.
Le stress : un amplificateur puissant
Le stress influence à la fois le corps et le système nerveux. Il peut augmenter la tension musculaire dans la nuque, les épaules et la mâchoire, ce qui favorise les céphalées cervicales. Chez certaines personnes, il agit aussi comme déclencheur de migraine.
Le phénomène n’est pas seulement mental. Le stress modifie la respiration, la vigilance, la qualité du sommeil et la sensibilité à la douleur.
La posture prolongée : surcharge silencieuse
Le corps tolère mal l’immobilité prolongée, même dans une “bonne posture”. Travailler plusieurs heures devant un écran, conduire longtemps ou rester penché sur un téléphone augmente la charge sur les muscles cervicaux.
Avec le temps, cela peut entraîner :
- fatigue musculaire
- raideur
- points sensibles
- diminution de mobilité
- douleur remontant vers la tête
La fatigue : terrain plus vulnérable
Le manque de sommeil ou l’épuisement diminuent souvent la capacité d’adaptation du système nerveux. Une personne fatiguée peut devenir plus sensible à la lumière, au bruit, au stress et aux tensions musculaires.
La fatigue peut donc :
- favoriser les migraines
- entretenir les tensions cervicales
- ralentir la récupération
- augmenter l’irritabilité douloureuse
Pourquoi ces facteurs s’additionnent
Souvent, ce n’est pas un seul élément qui pose problème, mais l’accumulation :
- semaine stressante
- peu de sommeil
- longues heures assis
- peu de pauses
- charge mentale élevée
Le corps dispose alors de moins de marge de manœuvre, et le mal de tête apparaît plus facilement.
Que faire au quotidien ?
De petites actions répétées peuvent aider :
- pauses régulières à l’écran
- variation des positions
- respiration plus calme
- activité physique adaptée
- routine de sommeil stable
- gestion du stress réaliste
- ergonomie de base
Réduire ces facteurs ne remplace pas un diagnostic, mais améliore souvent le terrain sur lequel les douleurs s’installent.
Quand consulter rapidement
La majorité des maux de tête liés à la migraine ou aux tensions cervicales sont inconfortables, parfois très invalidants, mais non dangereux. Toutefois, certaines situations demandent une évaluation médicale rapide, car elles peuvent signaler un problème différent nécessitant une prise en charge urgente. Il est important de connaître ces signes d’alerte.
Consultez rapidement si le mal de tête apparaît soudainement avec une intensité inhabituelle, surtout s’il atteint un niveau très élevé en quelques secondes ou quelques minutes. Une douleur brutale et explosive n’est pas typique d’une migraine classique ni d’une simple tension cervicale et mérite une attention immédiate.
Un changement important dans votre profil habituel doit aussi être pris au sérieux. Par exemple : migraines habituellement modérées qui deviennent soudainement beaucoup plus fortes, céphalées plus fréquentes qu’avant, douleur différente de vos crises habituelles, ou apparition de symptômes nouveaux. Quand un schéma change nettement, il vaut mieux vérifier.

Même si certaines migraines avec aura peuvent provoquer des symptômes neurologiques transitoires, un symptôme nouveau ou atypique doit être évalué.
La présence de fièvre, de raideur importante de la nuque, d’un état général très altéré ou d’une somnolence inhabituelle justifie également une consultation rapide. Ces signes ne correspondent pas à une simple tension musculaire.
Après un traumatisme — chute, accident, coup à la tête ou mouvement brusque du cou — un mal de tête persistant ou croissant doit être examiné. De même, une douleur associée à des vomissements répétés, à une incapacité à fonctionner ou à une aggravation continue malgré le repos mérite une attention médicale.
Chez certaines personnes, le contexte augmente aussi la prudence : grossesse, cancer connu, immunosuppression, hypertension sévère, âge avancé avec céphalée nouvelle, ou antécédents neurologiques importants.
Si le mal de tête revient souvent sans urgence apparente, consulter reste pertinent. Un professionnel de la santé peut aider à distinguer migraine, tension cervicale, céphalée cervicogénique, surconsommation de médicaments, troubles du sommeil, facteurs hormonaux ou autres causes possibles.
En résumé, retenez ceci : un mal de tête connu, stable et déjà évalué est différent d’un mal de tête soudain, nouveau, progressif ou accompagné de signes inhabituels. En cas de doute, il est toujours préférable de demander une évaluation plutôt que d’attendre. Agir tôt permet souvent de rassurer… ou d’intervenir au bon moment.
Comment l’évaluation clinique aide à faire la différence
Face à des maux de tête répétitifs, plusieurs personnes cherchent une réponse simple : “Est-ce une migraine ou mon cou ?” En réalité, la distinction repose rarement sur un seul symptôme. C’est l’ensemble du portrait clinique qui permet de mieux orienter la cause probable.
La première étape est l’histoire du problème. Un professionnel cherchera souvent à comprendre :
- où la douleur commence
- comment elle évolue
- combien de temps elle dure
- ce qui l’aggrave
- ce qui la soulage
- la fréquence des épisodes
- les symptômes associés
- l’impact sur la vie quotidienne
- les antécédents personnels et familiaux
Par exemple, une douleur pulsatile avec nausées et sensibilité à la lumière oriente davantage vers la migraine. Une douleur déclenchée par le travail à l’écran, accompagnée de raideur cervicale et aggravée par certains mouvements du cou, suggère davantage une composante cervicale.
L’examen physique peut ensuite apporter des indices supplémentaires. Selon le contexte, on peut évaluer :
- mobilité du cou
- zones musculaires sensibles
- posture générale
- coordination des mouvements
- force et sensibilité
- reproduction de la douleur par certains gestes
- tension de la mâchoire ou des épaules
L’objectif n’est pas seulement de “trouver un point douloureux”, mais de comprendre quels facteurs entretiennent le problème.
Il est aussi important d’identifier les déclencheurs. Chez certaines personnes, les crises surviennent après manque de sommeil, stress intense, repas sautés ou fluctuations hormonales. Chez d’autres, elles apparaissent surtout après immobilité prolongée, surcharge cervicale ou mauvaise ergonomie.
Parfois, le résultat de l’évaluation n’est pas un diagnostic unique, mais un mélange de facteurs. Une personne peut avoir un terrain migraineux avec une surcharge cervicale qui amplifie les crises. Une autre peut croire souffrir de migraines alors que la dominante est surtout mécanique.
L’évaluation clinique sert également à repérer les drapeaux rouges : signes neurologiques, changement inhabituel du profil de douleur, traumatisme récent, symptômes systémiques ou nécessité d’examens complémentaires.
En pratique, bien évaluer permet souvent de gagner du temps. Plutôt que d’essayer au hasard plusieurs solutions, on peut cibler ce qui semble le plus pertinent : gestion des déclencheurs, exercices, traitement médical, approche manuelle, hygiène de vie ou référence spécialisée.
La bonne question n’est donc pas seulement “migraine ou tension cervicale ?”, mais “quels mécanismes dominent chez vous, ici et maintenant ?”
Traitements possibles selon la cause
Le meilleur traitement dépend du mécanisme dominant. Un mal de tête n’est pas une entité unique : migraine, tension cervicale, combinaison des deux ou autre cause possible demandent parfois des approches différentes. L’objectif n’est pas seulement de calmer la douleur sur le moment, mais aussi de réduire la fréquence, l’intensité et l’impact des épisodes.
Si la migraine domine
La prise en charge vise souvent à traiter les crises et à prévenir leur répétition. Selon la situation, cela peut inclure :
- médicaments de crise prescrits ou conseillés par un professionnel
- repos dans un environnement calme et sombre
- hydratation si pertinente
- gestion du sommeil
- repérage des déclencheurs personnels
- prévention médicamenteuse dans certains cas
- routine de vie plus stable
Tenir un journal des crises peut être utile pour observer les liens avec le stress, les horaires, les repas, le cycle hormonal ou d’autres facteurs.
Si la composante cervicale domine
Quand le cou joue un rôle important, le traitement cherche à réduire les contraintes mécaniques et restaurer une meilleure tolérance des tissus. Cela peut inclure :
- exercices de mobilité adaptés
- renforcement progressif
- pauses posturales régulières
- ergonomie au travail
- gestion de la charge physique
- chaleur locale selon préférence
- amélioration du sommeil et de l’oreiller si pertinent
Le repos complet prolongé n’est généralement pas idéal. Une progression graduelle est souvent plus utile qu’une immobilisation excessive.
Si les deux se combinent
C’est fréquent. Dans ce cas, une stratégie mixte est souvent la plus réaliste : gestion des déclencheurs migraineux + travail sur le cou + récupération générale + réduction du stress.
Le rôle du mode de vie
Peu importe la cause, certains piliers reviennent souvent :
- sommeil régulier
- activité physique adaptée
- pauses dans les journées sédentaires
- alimentation régulière
- hydratation
- réduction de la surcharge cumulative
- gestion du stress praticable
Ce qu’il faut éviter
Certaines erreurs entretiennent le problème :
- surutilisation fréquente d’analgésiques sans suivi
- attendre d’être “cassé” avant d’agir
- chercher une solution unique miracle
- ignorer les facteurs quotidiens répétitifs
- éviter tout mouvement par peur
Quand ajuster le plan
Si les douleurs augmentent, changent de nature, deviennent très fréquentes ou ne répondent pas aux mesures habituelles, une réévaluation est importante.
En résumé, on ne traite pas seulement “un mal de tête”. On traite une personne, avec ses déclencheurs, ses habitudes, son contexte biologique et les mécanismes qui semblent les plus actifs chez elle.
Tableau comparatif des traitements possibles selon la cause
| Situation dominante | Objectif principal | Approches souvent utiles | À surveiller |
|---|---|---|---|
| Migraine | Réduire la crise et prévenir les récidives | Traitement de crise, repos, obscurité, gestion des déclencheurs, sommeil régulier, suivi médical si fréquent | Surconsommation d’analgésiques, crises plus fréquentes, changement de profil |
| Tension cervicale | Diminuer la surcharge mécanique du cou | Exercices, mobilité, pauses posturales, ergonomie, chaleur, renforcement progressif, gestion du stress | Immobilité prolongée, mauvaise ergonomie persistante, récidives répétées |
| Migraine + composante cervicale | Agir sur plusieurs mécanismes à la fois | Combinaison des deux approches, plan individualisé, récupération globale | Ne traiter qu’un seul facteur |
| Stress dominant | Réduire l’activation globale du système | Sommeil, respiration, activité physique, pauses, organisation réaliste, soutien adapté | Charge mentale chronique, récupération insuffisante |
| Fatigue / manque de sommeil | Restaurer la capacité d’adaptation | Horaire stable, hygiène du sommeil, gestion de la récupération | Caféine excessive, horaires irréguliers |
| Douleurs fréquentes ou atypiques | Revoir le diagnostic et le plan | Évaluation clinique, ajustement du traitement, examens si indiqués | Ignorer l’évolution ou l’aggravation |
L’apport de l’ostéopathie dans les douleurs cervicales et certains maux de tête
Lorsque le cou, la posture, la surcharge musculaire ou certaines restrictions de mobilité participent aux symptômes, l’ostéopathie peut s’intégrer à une prise en charge globale. L’objectif n’est pas de prétendre que tous les maux de tête viennent d’un “blocage”, ni de remplacer une évaluation médicale lorsque nécessaire, mais d’explorer les facteurs mécaniques et fonctionnels susceptibles d’entretenir la douleur.
Dans les céphalées liées aux tensions cervicales, plusieurs personnes présentent une combinaison de raideur, fatigue musculaire, diminution de mobilité, sensibilité des tissus et habitudes posturales contraignantes. Une approche manuelle individualisée peut aider à améliorer la mobilité de certaines régions, diminuer des tensions musculaires et favoriser un meilleur confort au quotidien.
L’évaluation ostéopathique peut s’intéresser notamment à :
- mobilité cervicale
- jonction cervico-thoracique
- épaules et ceinture scapulaire
- respiration thoracique
- mâchoire
- habitudes posturales
- répartition des contraintes dans la chaîne corporelle
Le traitement varie selon la personne. Il peut inclure des techniques manuelles douces, du travail myofascial, des mobilisations adaptées, des conseils d’exercices simples, des recommandations ergonomiques et une stratégie progressive de retour aux activités.
Tableau : apport possible de l’ostéopathie selon le profil
La migraine est un trouble neurologique complexe. L’ostéopathie ne “guérit” pas la migraine à elle seule. En revanche, chez certaines personnes, elle peut aider sur des facteurs associés comme :
Et pour la migraine ?
- tensions cervicales concomitantes
- raideur de nuque
- stress physique accumulé
- surcharge musculaire
- inconfort postural
- respiration tendue
- récupération insuffisante
Si ces éléments participent à la fréquence ou à l’intensité perçue des épisodes, les améliorer peut parfois faire une différence.
Une approche intégrée reste idéale
Les meilleurs résultats viennent souvent d’une combinaison adaptée :
- évaluation médicale si nécessaire
- identification du type de céphalée
- gestion du sommeil
- activité physique
- exercices ciblés
- gestion du stress
- traitement médicamenteux si indiqué
- approche manuelle pertinente
Un point essentiel : individualiser
Deux personnes avec le même mot “migraine” ou “tension cervicale” peuvent avoir des réalités très différentes. L’intérêt d’une approche clinique personnalisée est justement de ne pas appliquer une recette unique à tout le monde.
En résumé, l’ostéopathie peut être particulièrement pertinente lorsqu’une composante musculosquelettique ou fonctionnelle est présente. Elle s’inscrit idéalement dans une vision plus large centrée sur la cause dominante, les habitudes de vie et les besoins réels de la personne.
| Profil de douleur | Ce que l’ostéopathie peut cibler | Objectif recherché | Limites / remarques |
|---|---|---|---|
| Tension cervicale dominante | Mobilité du cou, muscles cervicaux, posture, surcharge mécanique | Réduire la douleur, améliorer le confort et la mobilité | Souvent plus pertinente si cause mécanique claire |
| Céphalée cervicogénique | Structures cervicales, jonctions, tissus associés | Diminuer les facteurs déclenchants liés au cou | Nécessite une bonne évaluation clinique |
| Migraine avec nuque tendue | Tensions associées, raideur cervicale, confort global | Réduire certains facteurs aggravants | Ne remplace pas la prise en charge migraineuse |
| Stress + douleurs de tête | Tensions musculaires, respiration, charge corporelle | Favoriser détente et récupération | Doit s’intégrer à une approche globale |
| Posture écran / travail assis | Ergonomie, mobilité, habitudes répétitives | Réduire la surcharge quotidienne | Les habitudes doivent aussi changer |
| Douleurs mixtes | Facteurs mécaniques dominants identifiés | Plan individualisé plus cohérent | Une seule technique ne suffit pas toujours |
| Douleur atypique ou drapeaux rouges | — | Orientation appropriée | Priorité à l’évaluation médicale |
Erreurs fréquentes à éviter
Lorsqu’un mal de tête revient régulièrement, il est naturel de chercher une solution rapide. Pourtant, certaines habitudes bien intentionnées entretiennent parfois le problème ou retardent la bonne prise en charge. Éviter ces pièges peut faire une vraie différence.
1. Appeler tout mal de tête une migraine
Beaucoup de personnes utilisent le mot migraine pour toute douleur à la tête. Or, un mal de tête peut provenir de causes très différentes : tension cervicale, céphalée de tension, fatigue, surconsommation médicamenteuse, troubles du sommeil, sinus, migraine réelle ou autres mécanismes. Bien nommer le problème aide à mieux agir.
2. Se fier à un seul symptôme
Une douleur d’un seul côté n’est pas automatiquement une migraine. Une nuque raide n’exclut pas une migraine. Un symptôme isolé trompe souvent. C’est l’ensemble du tableau qui compte.
3. Attendre trop longtemps avant d’agir
Certaines personnes laissent s’installer la douleur pendant des heures avant de prendre des mesures utiles : pause, hydratation, repos, traitement conseillé, changement de posture ou consultation. Intervenir tôt aide parfois à limiter l’escalade.
4. Multiplier les analgésiques sans stratégie
Prendre fréquemment des médicaments en automédication peut mener à un cercle vicieux chez certaines personnes, avec céphalées plus fréquentes. Un usage répété mérite parfois une révision du plan avec un professionnel.
5. Blâmer uniquement la posture
La posture compte, mais elle n’explique pas tout. Le stress, le sommeil, la charge mentale, la condition physique, les habitudes de récupération et la sensibilité du système nerveux jouent aussi un rôle.
6. Éviter tout mouvement
Par peur d’aggraver la douleur, certaines personnes bougent de moins en moins. Pourtant, dans plusieurs cas, un mouvement progressif et adapté aide davantage qu’une immobilité prolongée.
7. Chercher la solution miracle unique
Oreiller parfait, supplément magique, manipulation unique, gadget absolu : les promesses simples séduisent, mais les douleurs répétées répondent souvent mieux à une stratégie combinée qu’à un remède unique.
8. Ignorer les signes d’alerte
Une douleur brutale, nouvelle, très différente, progressive ou accompagnée de signes neurologiques doit être prise au sérieux.
9. Copier la solution d’un proche
Ce qui aide une autre personne ne correspond pas forcément à votre type de céphalée ni à votre contexte.
10. Négliger les habitudes quotidiennes
Sommeil irrégulier, journées sans pauses, écran prolongé, stress constant, repas sautés : ces détails répétés pèsent souvent plus qu’on ne le pense.
En résumé, progresser ne consiste pas seulement à faire “plus de traitements”, mais souvent à éviter les mauvaises pistes et à cibler ce qui entretient réellement vos douleurs.
Questions fréquentes
Une migraine peut-elle donner mal au cou ?
Oui. Plusieurs personnes migraineuses ressentent une raideur cervicale, une tension dans la nuque ou une douleur à la base du crâne pendant ou avant une crise. Le cou n’est pas toujours la cause principale.
Une tension cervicale peut-elle donner mal à l’œil ou à la tempe ?
Oui. Certaines douleurs provenant du cou peuvent irradier vers la tempe, le front ou la région autour de l’œil par des connexions nerveuses partagées.
Comment savoir si mon mal de tête vient de l’écran ?
Si la douleur apparaît surtout après plusieurs heures devant l’ordinateur, avec raideur du cou, fatigue visuelle ou amélioration après pause et mouvement, l’écran peut être un facteur contributif.
L’ostéopathie peut-elle aider ?
Elle peut être utile surtout lorsqu’une composante cervicale, posturale ou musculosquelettique participe aux symptômes. Pour la migraine, elle s’intègre plutôt à une approche globale selon le profil de la personne.
Faut-il faire une imagerie ?
Pas systématiquement. Plusieurs maux de tête se diagnostiquent surtout par l’histoire clinique et l’examen. L’imagerie est demandée selon les signes d’alerte ou certains contextes précis.
Le stress peut-il vraiment déclencher un mal de tête ?
Oui. Il peut augmenter la tension musculaire, perturber le sommeil, modifier la récupération et favoriser certaines migraines.
Pourquoi mes maux de tête reviennent malgré les traitements ?
Parce qu’il existe souvent plusieurs facteurs en même temps : sommeil, stress, surcharge cervicale, habitudes de vie, terrain migraineux, récupération insuffisante ou stratégie incomplète.
Quand consulter ?
Si les douleurs deviennent fréquentes, changent de nature, limitent votre quotidien, résistent aux mesures habituelles ou s’accompagnent de signes inhabituels, une évaluation est recommandée.
Conclusion : comprendre la cause pour mieux se soulager
Migraine ou tension cervicale ? La bonne réponse n’est pas toujours immédiate, et il arrive même que les deux mécanismes coexistent. C’est pourquoi il est souvent plus utile de chercher à comprendre le profil global de la douleur plutôt que de coller une étiquette trop vite.
Une migraine évoque davantage un trouble neurologique avec sensibilité sensorielle, nausées, crises récurrentes et aggravation à l’effort. Une céphalée liée au cou suggère plus souvent une douleur influencée par la posture, la raideur cervicale, la surcharge musculaire ou certains mouvements. Entre les deux, plusieurs zones grises existent.
La bonne nouvelle est qu’il existe des solutions. Ajuster le sommeil, réduire les surcharges, améliorer la mobilité, traiter les déclencheurs, revoir certaines habitudes et obtenir une évaluation adaptée peuvent changer le quotidien de façon importante.
Quand la composante cervicale est présente, une approche ostéopathique peut aussi aider à réduire certaines contraintes mécaniques et améliorer le confort. Lorsqu’une migraine domine, une stratégie globale incluant le bon suivi demeure essentielle.
Comprendre la cause probable n’est pas un détail théorique : c’est souvent la clé pour arrêter d’essayer au hasard… et commencer à avancer dans la bonne direction.
Références
- International Headache Society. Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition (ICHD-3). Cephalalgia. 2018.
- World Health Organization. Headache disorders. Fiche d’information sur les migraines et autres céphalées.
- American Migraine Foundation. Migraine symptoms, diagnosis, triggers, and treatment resources.
- Mayo Clinic. Migraine: Symptoms and causes. Headaches overview.
- Cleveland Clinic. Cervicogenic headache: symptoms, causes, diagnosis and treatment.
- National Institute of Neurological Disorders and Stroke. Migraine information page.
- National Health Service. Headaches and migraine guidance.
- American Academy of Neurology. Practice guidance on headache evaluation and management.
- Canadian Headache Society. Clinical resources on migraine and headache care.
- Bogduk N. Cervicogenic headache: anatomic basis and pathophysiologic mechanisms. Current Pain and Headache Reports.