Introduction : Quand un disque intervertébral devient source de douleur
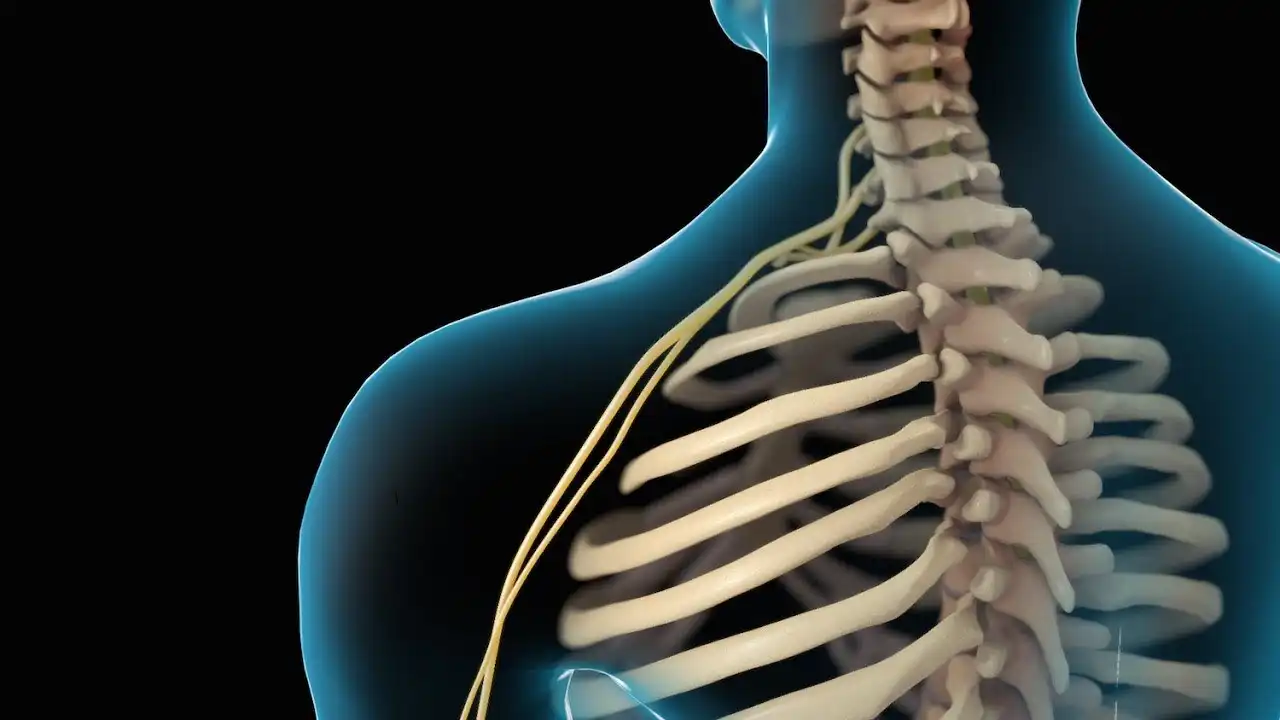
La hernie discale est l’une des causes les plus fréquentes de douleurs au dos et au cou. Elle peut apparaître soudainement après un effort, un faux mouvement ou une charge soulevée de manière inadéquate, mais elle peut aussi se développer progressivement au fil des années. Dans certains cas, la douleur reste localisée dans la colonne vertébrale. Dans d’autres, elle peut irradier vers les bras ou les jambes, provoquant des symptômes parfois très invalidants.
La colonne vertébrale est composée de vertèbres séparées par des disques intervertébraux, structures souples qui agissent comme des amortisseurs. Ces disques permettent à la colonne de bouger, d’absorber les chocs et de répartir les forces mécaniques qui traversent le corps lors de la marche, de la course ou du soulèvement de charges.
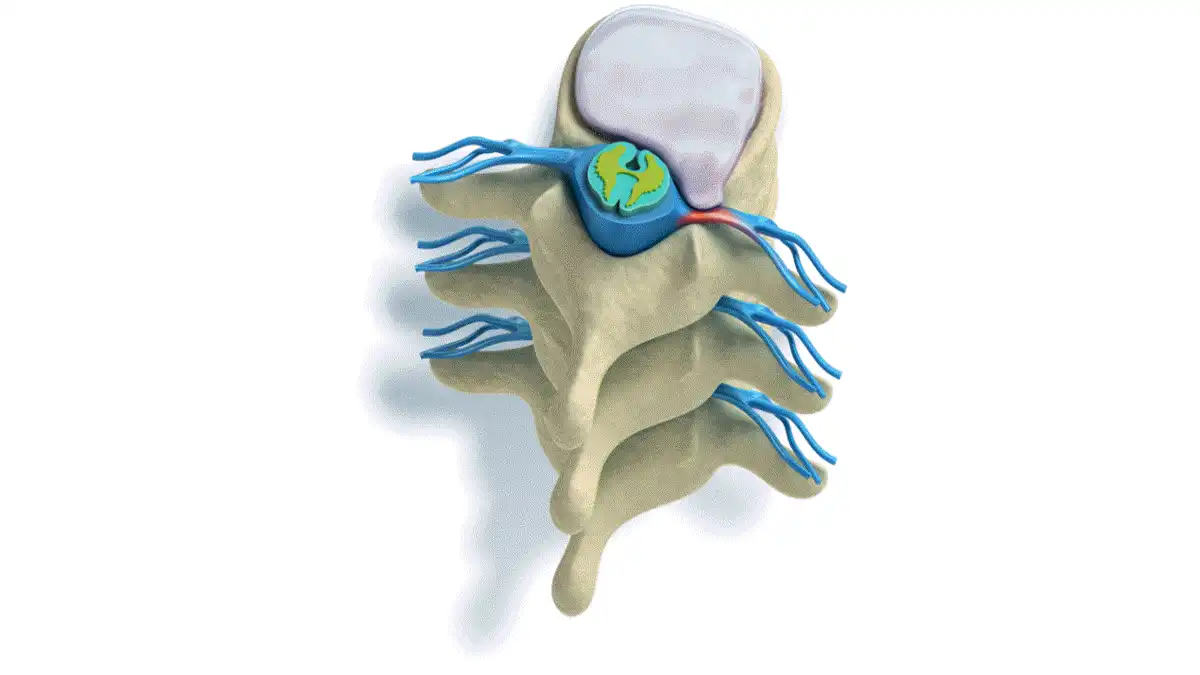
Chaque disque intervertébral est constitué de deux parties principales :
- l’anneau fibreux, une structure résistante composée de fibres concentriques
- le noyau pulpeux, une substance gélatineuse située au centre du disque
Lorsque l’anneau fibreux se fragilise ou se fissure, une partie du noyau peut migrer vers l’extérieur du disque. Cette saillie ou cette extrusion peut alors irriter ou comprimer une racine nerveuse, entraînant douleur, engourdissement, picotements ou faiblesse musculaire.
Contrairement à certaines idées répandues, la hernie discale n’est pas toujours une condition nécessitant une chirurgie. Dans une grande proportion des cas, les symptômes peuvent être gérés efficacement par des approches conservatrices, incluant l’activité physique adaptée, la rééducation fonctionnelle et certaines thérapies manuelles.
Parmi ces approches, l’ostéopathie occupe une place particulière. En évaluant la mobilité globale du corps, la posture et la mécanique de la colonne vertébrale, l’ostéopathe cherche à identifier les tensions et les restrictions qui peuvent augmenter la pression sur les disques intervertébraux. L’objectif du traitement n’est pas de « replacer » le disque, mais plutôt de restaurer un environnement biomécanique favorable à la récupération naturelle des tissus.
Comprendre ce qu’est réellement une hernie discale, ses causes, ses symptômes et les différentes options de traitement permet aux patients de prendre des décisions éclairées concernant leur santé. Dans cet article, nous allons explorer le fonctionnement des disques intervertébraux, les mécanismes qui conduisent à la hernie discale, les signes à surveiller et les approches thérapeutiques disponibles, incluant le rôle que peut jouer l’ostéopathie dans la gestion de cette condition fréquente.
Comprendre la hernie discale : définition et mécanisme
Qu’est-ce qu’une hernie discale ?
La hernie discale est une affection fréquente de la colonne vertébrale qui survient lorsqu’une partie du disque intervertébral se déplace au-delà de ses limites normales. Les disques intervertébraux sont des structures situées entre les vertèbres. Leur rôle principal est d’absorber les chocs, de permettre la mobilité de la colonne vertébrale et de répartir les forces mécaniques qui s’exercent sur le dos lors des mouvements du quotidien.
Une hernie discale apparaît généralement lorsque la structure externe du disque, appelée anneau fibreux, se fragilise ou se fissure. Cette altération peut permettre au noyau pulpeux, une substance gélatineuse située au centre du disque, de se déplacer vers l’extérieur. Ce déplacement peut créer une saillie ou une extrusion du disque qui peut entrer en contact avec les structures nerveuses voisines.
La hernie discale peut survenir dans différentes régions de la colonne vertébrale. Les localisations les plus fréquentes sont la région lombaire, dans le bas du dos, et la région cervicale, au niveau du cou. Les hernies thoraciques, situées au milieu du dos, sont plus rares. Selon sa taille et sa localisation, la hernie peut provoquer des symptômes très variables, allant d’une simple gêne locale à une douleur irradiant dans les membres.
Comment fonctionne un disque intervertébral
Le disque intervertébral agit comme un amortisseur naturel entre les vertèbres. Sa structure lui permet d’absorber les contraintes mécaniques produites par les mouvements, la marche, la course ou le port de charges.
Il est constitué de deux éléments principaux. Le premier est l’anneau fibreux, une structure composée de couches concentriques de fibres solides qui entourent le disque. Cet anneau confère au disque sa résistance et sa stabilité. Le second élément est le noyau pulpeux, une substance riche en eau et en protéines qui possède une consistance gélatineuse.
Lorsque la colonne vertébrale subit une pression, le noyau pulpeux se déforme et répartit la force vers l’anneau fibreux. Cette organisation permet au disque de jouer un rôle essentiel dans la distribution des charges et la protection des vertèbres. Avec l’âge, les disques peuvent perdre une partie de leur hydratation, ce qui peut les rendre plus vulnérables aux fissures et aux déformations.
Pourquoi une hernie peut provoquer de la douleur
La douleur associée à une hernie discale survient principalement lorsque le disque déplacé irrite ou comprime une racine nerveuse située à proximité de la colonne vertébrale. Les nerfs qui émergent de la moelle épinière transmettent les informations sensitives et motrices vers les bras ou les jambes. Lorsqu’ils sont comprimés, ils peuvent provoquer différents symptômes.
Les personnes atteintes d’une hernie discale peuvent ressentir une douleur locale dans le dos ou le cou, mais aussi des douleurs irradiantes, comme la sciatique dans la jambe ou la douleur cervico-brachiale dans le bras. Des sensations d’engourdissement, de picotements ou une faiblesse musculaire peuvent également apparaître.
Dans certains cas, la douleur ne provient pas uniquement de la compression nerveuse. L’inflammation des tissus environnants et les réactions biologiques du disque endommagé peuvent aussi contribuer à l’apparition des symptômes. C’est cette combinaison de facteurs mécaniques et inflammatoires qui explique pourquoi la hernie discale peut devenir une source importante de douleur et d’inconfort.
Anatomie du disque intervertébral
Structure de l’anneau fibreux
Le disque intervertébral est une structure anatomique spécialisée située entre deux vertèbres. Il joue un rôle essentiel dans la stabilité, la mobilité et la répartition des charges au sein de la colonne vertébrale. L’un de ses éléments fondamentaux est l’anneau fibreux, une enveloppe résistante constituée de plusieurs couches concentriques de fibres de collagène.
Ces fibres sont organisées en lamelles superposées, orientées selon des directions différentes. Cette architecture particulière permet à l’anneau fibreux de résister efficacement aux forces de compression, de torsion et de flexion qui s’exercent sur la colonne vertébrale. Lorsque nous nous penchons, tournons le tronc ou soulevons une charge, ces fibres travaillent ensemble pour maintenir l’intégrité du disque.
L’anneau fibreux agit donc comme une structure de contention. Il entoure et maintient le noyau pulpeux au centre du disque tout en permettant une certaine déformation physiologique lors des mouvements. Cependant, avec le temps ou sous l’effet de contraintes mécaniques répétées, l’anneau peut se fragiliser. Des microfissures peuvent apparaître dans les couches externes, ce qui réduit la capacité du disque à contenir le noyau pulpeux. C’est souvent dans ce contexte de fragilisation progressive que peut se développer une hernie discale.
Rôle du noyau pulpeux
Au centre du disque intervertébral se trouve le noyau pulpeux, une substance gélatineuse riche en eau et en protéoglycanes. Cette composition lui confère une capacité remarquable à absorber et redistribuer les forces mécaniques.
Lorsque la colonne vertébrale est soumise à une pression — par exemple lors de la marche, de la course ou du port d’une charge — le noyau pulpeux se comprime légèrement. Cette compression répartit la force vers l’anneau fibreux, permettant ainsi au disque de fonctionner comme un système hydraulique naturel.
Chez l’adulte jeune, le noyau pulpeux contient une proportion élevée d’eau, ce qui lui permet de rester souple et élastique. Avec l’âge, cette hydratation diminue progressivement. Le disque devient alors plus rigide et moins capable d’absorber les contraintes mécaniques. Cette évolution naturelle, appelée dégénérescence discale, peut rendre le disque plus vulnérable aux fissures et aux déformations.
Fonction amortissante des disques vertébraux
L’ensemble formé par l’anneau fibreux et le noyau pulpeux permet au disque intervertébral de jouer un rôle crucial dans la biomécanique de la colonne vertébrale. Les disques fonctionnent comme des amortisseurs qui réduisent l’impact des forces transmises entre les vertèbres.
Grâce à cette propriété, la colonne vertébrale peut supporter des charges importantes tout en conservant une certaine flexibilité. Les disques participent également à la mobilité du rachis, facilitant les mouvements de flexion, d’extension, d’inclinaison latérale et de rotation.
Lorsque la structure du disque est altérée — par exemple en raison d’une fissuration de l’anneau fibreux ou d’une déshydratation du noyau pulpeux — cette fonction amortissante peut être compromise. La répartition des forces devient alors moins efficace, ce qui peut augmenter les contraintes sur les structures voisines, notamment les vertèbres, les articulations facettaires et les racines nerveuses. Dans certaines situations, cette altération mécanique peut favoriser l’apparition d’une hernie discale et des symptômes qui y sont associés.
Comment se forme une hernie discale
Dégénérescence discale liée à l’âge
La formation d’une hernie discale est souvent le résultat d’un processus progressif plutôt que d’un événement soudain. L’un des facteurs les plus importants est la dégénérescence naturelle des disques intervertébraux liée au vieillissement.
Avec le temps, les disques perdent progressivement une partie de leur hydratation. Le noyau pulpeux devient moins souple et moins capable de répartir efficacement les charges mécaniques. Parallèlement, l’anneau fibreux peut perdre de son élasticité et développer de petites fissures microscopiques.
Cette transformation graduelle modifie la capacité du disque à absorber les contraintes. Lorsque la pression exercée sur la colonne vertébrale augmente — par exemple lors de la flexion du tronc ou du port de charges — les forces ne sont plus réparties de manière optimale. Le noyau pulpeux peut alors se déplacer vers les zones de faiblesse de l’anneau fibreux.
Au fil du temps, ce déplacement peut entraîner une protrusion du disque ou, dans certains cas, une véritable extrusion du noyau pulpeux à travers l’anneau. Ce phénomène constitue le mécanisme central de la hernie discale.
Efforts mécaniques répétés
Outre le vieillissement naturel des disques, les contraintes mécaniques répétées jouent un rôle important dans l’apparition des hernies discales. Les mouvements fréquents de flexion, de rotation ou de soulèvement de charges peuvent exercer des pressions importantes sur les disques intervertébraux.
Certaines professions ou activités physiques exposent particulièrement la colonne vertébrale à ces contraintes. Les travailleurs qui manipulent régulièrement des charges lourdes, les personnes qui effectuent des mouvements répétitifs du tronc ou celles qui restent longtemps en position penchée peuvent soumettre leurs disques à des forces mécaniques importantes.
Ces contraintes répétées peuvent favoriser l’apparition de fissures dans l’anneau fibreux. Lorsque ces fissures deviennent plus importantes, elles peuvent créer un passage permettant au noyau pulpeux de migrer vers l’extérieur du disque. Cette migration peut entraîner une déformation du disque et, dans certains cas, une compression des structures nerveuses avoisinantes.
Postures prolongées et contraintes vertébrales
Les postures prolongées, en particulier la position assise prolongée, peuvent également contribuer à l’apparition d’une hernie discale. Lorsque le dos est maintenu dans une position de flexion pendant de longues périodes — par exemple devant un ordinateur — la pression exercée sur les disques lombaires peut augmenter.
Cette pression accrue peut progressivement affaiblir certaines zones de l’anneau fibreux, surtout lorsque la posture est maintenue jour après jour. Une mauvaise ergonomie au travail, un manque de soutien lombaire ou une faible mobilité de la colonne vertébrale peuvent accentuer ces contraintes.
Dans ces conditions, un mouvement banal, comme se pencher pour ramasser un objet ou effectuer une rotation rapide du tronc, peut parfois suffire à déclencher la migration du noyau pulpeux vers l’extérieur du disque. C’est pourquoi certaines hernies discales semblent apparaître soudainement, alors qu’elles résultent en réalité d’un processus mécanique progressif qui s’est développé sur une longue période.
Hernie discale : les symptômes à reconnaître
Les symptômes d’une hernie discale peuvent varier considérablement d’une personne à l’autre. Certaines personnes peuvent présenter une hernie sans ressentir de douleur importante, tandis que d’autres peuvent développer des symptômes plus marqués lorsque la hernie exerce une pression sur une racine nerveuse.
Le symptôme le plus fréquent est la douleur locale dans le dos ou dans le cou, selon la région de la colonne vertébrale touchée. Cette douleur peut être sourde et persistante ou apparaître de manière plus aiguë après un mouvement ou un effort. Dans de nombreux cas, la douleur augmente lors de certains mouvements, comme se pencher, se redresser ou rester assis pendant une longue période.
Lorsque la hernie discale comprime un nerf spinal, la douleur peut irradier le long du trajet du nerf. Dans le bas du dos, cette irritation nerveuse peut provoquer une sciatique, une douleur qui descend dans la fesse, la cuisse et parfois jusqu’au pied. Dans la région cervicale, une hernie peut entraîner une douleur qui se propage dans l’épaule, le bras ou la main.
D’autres symptômes neurologiques peuvent également apparaître, comme des engourdissements, des picotements ou une sensation de brûlure dans certaines zones du membre affecté. Dans certains cas, la compression nerveuse peut provoquer une faiblesse musculaire, rendant certains mouvements plus difficiles.
Il est important de noter que l’intensité de la douleur n’est pas toujours directement liée à la taille de la hernie. Une petite hernie située près d’une racine nerveuse peut provoquer des symptômes importants, tandis qu’une hernie plus volumineuse peut parfois rester relativement silencieuse.
Reconnaître ces symptômes permet d’orienter rapidement l’évaluation clinique et d’adopter les stratégies de traitement appropriées.
Quand faut-il consulter un professionnel de santé ?
Dans de nombreux cas, la douleur associée à une hernie discale peut s’améliorer progressivement avec des approches conservatrices comme le repos relatif, l’activité physique adaptée et certaines thérapies manuelles. Toutefois, certains signes doivent inciter à consulter rapidement un professionnel de santé.
Une consultation est recommandée lorsque la douleur persiste pendant plusieurs semaines malgré les mesures de base, ou lorsqu’elle limite fortement les activités quotidiennes. Une évaluation clinique permet alors de déterminer l’origine des symptômes et d’exclure d’autres causes possibles de douleur lombaire ou cervicale.
Certains signes neurologiques nécessitent également une attention particulière. Une perte de force dans une jambe ou un bras, une difficulté à marcher ou une diminution de la sensibilité dans certaines zones du corps peuvent indiquer une compression nerveuse plus importante.
Il existe également des situations plus rares mais potentiellement urgentes. Par exemple, une perte de contrôle de la vessie ou des intestins, une faiblesse progressive des membres inférieurs ou une anesthésie dans la région périnéale peuvent évoquer un syndrome de la queue de cheval, une condition nécessitant une prise en charge médicale immédiate.
Une évaluation médicale permet non seulement de confirmer le diagnostic, mais aussi d’établir un plan de traitement adapté à la situation du patient. Dans de nombreux cas, une approche conservatrice peut suffire à réduire les symptômes et à améliorer la fonction.
Combien de temps dure une hernie discale ?
L’évolution d’une hernie discale varie selon plusieurs facteurs, notamment la taille de la hernie, sa localisation et l’état général de la colonne vertébrale. Dans de nombreux cas, les symptômes s’améliorent progressivement au fil des semaines grâce à la capacité naturelle du corps à s’adapter et à récupérer.
Chez certaines personnes, la douleur peut diminuer en quelques semaines lorsque l’inflammation autour de la racine nerveuse se réduit. Le système immunitaire peut également contribuer à résorber partiellement le matériel discal déplacé, ce qui peut diminuer la pression exercée sur le nerf.
La majorité des épisodes de douleur liés à une hernie discale s’améliorent au cours de six à douze semaines, surtout lorsque des mesures appropriées sont mises en place. Ces mesures peuvent inclure une activité physique adaptée, des exercices de renforcement musculaire, des modifications posturales et certaines approches thérapeutiques visant à améliorer la mobilité de la colonne vertébrale.
Dans certains cas, les symptômes peuvent persister plus longtemps ou évoluer par épisodes. Des facteurs comme la sédentarité, les contraintes mécaniques répétées ou une faiblesse musculaire peuvent influencer la durée de récupération.
Il est important de comprendre que la présence d’une hernie discale à l’imagerie médicale ne signifie pas toujours que la douleur sera permanente. De nombreuses personnes présentent des hernies discales visibles à l’IRM sans ressentir de symptômes importants. L’évolution dépend souvent de l’équilibre entre les contraintes mécaniques exercées sur la colonne vertébrale et la capacité du corps à s’adapter et à se réparer.
Les différents types de hernie discale
Toutes les hernies discales ne présentent pas la même structure ni le même degré de gravité. En pratique clinique et en imagerie médicale, les spécialistes distinguent plusieurs formes de déplacement du disque intervertébral. Cette classification repose principalement sur l’état de l’anneau fibreux et le degré de migration du noyau pulpeux. Comprendre ces différentes formes permet d’évaluer plus précisément la situation du patient et d’orienter les stratégies de traitement.
La protrusion discale
La protrusion discale représente la forme la plus modérée de déformation du disque. Dans cette situation, le noyau pulpeux exerce une pression vers l’extérieur, mais l’anneau fibreux demeure globalement intact. Le disque se bombe alors légèrement au-delà de son contour normal, sans rupture complète de ses structures externes.
Sur le plan biomécanique, la protrusion survient souvent lorsque les fibres internes de l’anneau commencent à se fragiliser. Les contraintes mécaniques, combinées à la perte d’hydratation du disque, peuvent provoquer une redistribution du noyau pulpeux vers la périphérie. Cette saillie discale peut parfois réduire l’espace disponible dans le canal vertébral ou dans les foramens intervertébraux.
Dans de nombreux cas, la protrusion discale reste asymptomatique. Cependant, si elle se situe à proximité d’une racine nerveuse, elle peut provoquer des douleurs locales ou des irradiations nerveuses.
L’extrusion discale
L’extrusion discale correspond à un stade plus avancé. Dans cette situation, une rupture partielle de l’anneau fibreux permet au noyau pulpeux de traverser les couches externes du disque. Le matériel discal se projette alors vers l’extérieur du disque intervertébral.
Contrairement à la protrusion, le noyau pulpeux n’est plus entièrement contenu par l’anneau fibreux. Il peut exercer une pression directe sur une racine nerveuse ou sur les structures situées dans le canal vertébral. Cette compression nerveuse peut provoquer des symptômes plus marqués, comme une douleur irradiant dans un membre, des engourdissements ou une faiblesse musculaire.
L’extrusion discale est souvent associée à des épisodes douloureux plus intenses, notamment lorsqu’elle entraîne une inflammation locale ou une irritation nerveuse.
La hernie discale séquestrée
La forme la plus avancée est la hernie discale séquestrée. Dans ce cas, une portion du noyau pulpeux se détache complètement du disque intervertébral et migre dans le canal vertébral.
Ce fragment discal libre peut se déplacer dans l’espace épidural et entrer en contact avec différentes structures nerveuses. La séquestration discale peut parfois provoquer une compression nerveuse importante ou une réaction inflammatoire significative.
Cependant, il est intéressant de noter que dans certains cas, ces fragments discaux peuvent être progressivement résorbés par le système immunitaire. Les cellules inflammatoires peuvent participer à la dégradation du matériel discal déplacé, ce qui peut contribuer à une amélioration progressive des symptômes chez certains patients.
La distinction entre protrusion, extrusion et séquestration discale est donc essentielle pour comprendre l’évolution de la pathologie et pour adapter la prise en charge thérapeutique. L’imagerie médicale, notamment l’IRM, joue un rôle central dans l’identification de ces différentes formes de hernie discale et dans l’évaluation de leur impact sur les structures nerveuses environnantes.
Les régions de la colonne vertébrale les plus touchées
La hernie discale peut survenir dans différentes parties de la colonne vertébrale, mais certaines régions sont plus fréquemment touchées en raison des contraintes mécaniques qu’elles subissent. La colonne vertébrale est divisée en trois grandes régions : la région cervicale, la région thoracique et la région lombaire. Chacune possède des caractéristiques biomécaniques particulières qui influencent la probabilité de développer une hernie discale.
Comprendre ces différences permet de mieux interpréter les symptômes et d’orienter l’évaluation clinique.
La hernie discale lombaire
La région lombaire est de loin la localisation la plus fréquente des hernies discales. Cette partie du rachis supporte une grande partie du poids du corps et est constamment sollicitée lors des mouvements quotidiens comme se pencher, soulever des objets ou se redresser.
Les disques situés entre les vertèbres L4-L5 et L5-S1 sont particulièrement vulnérables. Ces segments représentent des zones de transition importantes où les forces de compression et de cisaillement sont élevées. Lorsque le disque se déforme ou se rompt à ce niveau, il peut exercer une pression sur les racines nerveuses lombaires.
Cette compression peut provoquer une sciatique, une douleur irradiant depuis le bas du dos vers la fesse, la cuisse et parfois jusqu’au pied. Dans certains cas, la hernie peut également irriter le nerf crural, provoquant une douleur qui descend vers l’avant de la cuisse.
La hernie discale lombaire peut également s’accompagner de raideur lombaire, d’engourdissements ou d’une faiblesse musculaire dans la jambe. L’intensité des symptômes dépend principalement du degré de compression nerveuse et de la réaction inflammatoire associée.
La hernie discale cervicale
Les hernies discales cervicales apparaissent dans la région du cou, entre les vertèbres C1 et C7. Cette partie de la colonne vertébrale est très mobile et permet les mouvements de rotation, d’inclinaison et de flexion de la tête.
Les niveaux C5-C6 et C6-C7 sont les plus fréquemment touchés. Les disques cervicales peuvent se fragiliser sous l’effet de la dégénérescence discale ou de contraintes mécaniques répétées, notamment chez les personnes qui passent de longues heures devant un ordinateur.
Lorsque la hernie discale comprime une racine nerveuse cervicale, elle peut provoquer une douleur cervico-brachiale, qui irradie dans l’épaule, le bras et parfois jusqu’à la main. Des symptômes neurologiques peuvent également apparaître, comme des picotements dans les doigts, une diminution de la sensibilité ou une faiblesse musculaire dans le membre supérieur.
Dans certains cas plus rares, une hernie cervicale peut exercer une pression sur la moelle épinière, entraînant des troubles neurologiques plus complexes.
La hernie discale thoracique
La région thoracique, située au milieu du dos, est beaucoup moins fréquemment touchée par les hernies discales. Cette partie de la colonne vertébrale est stabilisée par la cage thoracique, ce qui limite les mouvements et réduit les contraintes mécaniques exercées sur les disques.
Cependant, des hernies discales thoraciques peuvent parfois apparaître, généralement entre T8 et T12. Les symptômes peuvent être plus difficiles à identifier, car ils peuvent provoquer des douleurs thoraciques, intercostales ou parfois abdominales.
Dans certains cas, une hernie thoracique peut imiter d’autres conditions médicales, comme une douleur cardiaque ou digestive. Cette localisation reste toutefois relativement rare comparée aux hernies lombaires et cervicales.
La compréhension des différentes localisations de la hernie discale permet d’orienter le diagnostic et de mieux comprendre la distribution des symptômes observés chez les patients.
Comment diagnostiquer une hernie discale
Le diagnostic d’une hernie discale repose sur une combinaison d’évaluation clinique et d’imagerie médicale. L’objectif est de déterminer non seulement la présence d’une hernie, mais aussi son impact sur les structures nerveuses et sur la fonction du patient. Il est important de rappeler qu’une hernie discale visible à l’imagerie n’est pas toujours responsable des symptômes. De nombreuses personnes présentent des hernies discales asymptomatiques, ce qui souligne l’importance d’une corrélation entre les résultats de l’examen clinique et les observations radiologiques.
L’examen clinique
La première étape du diagnostic est l’évaluation clinique réalisée par un professionnel de santé. Cette évaluation comprend généralement une analyse détaillée des symptômes, de leur évolution et des circonstances dans lesquelles la douleur apparaît.
Le praticien observe la posture du patient, la mobilité de la colonne vertébrale et la présence éventuelle de limitations de mouvement. Certaines positions ou certains gestes peuvent reproduire ou amplifier la douleur, ce qui peut fournir des indices sur l’origine du problème.
L’examen clinique inclut également une évaluation neurologique, visant à vérifier la sensibilité, la force musculaire et les réflexes. Ces éléments permettent de détecter une éventuelle atteinte des racines nerveuses.
Les tests cliniques spécifiques
Plusieurs tests cliniques peuvent aider à orienter le diagnostic. Par exemple, dans le cas d’une suspicion de hernie lombaire, le test de Lasègue est fréquemment utilisé. Ce test consiste à soulever progressivement la jambe du patient en position allongée. Si ce mouvement reproduit une douleur irradiant dans la jambe, cela peut suggérer une irritation du nerf sciatique.
D’autres tests peuvent être réalisés pour évaluer la force musculaire ou la sensibilité dans différentes zones du corps. Ces tests permettent de déterminer si une racine nerveuse spécifique est affectée.
L’imagerie médicale
Lorsque les symptômes persistent ou que des signes neurologiques sont présents, des examens d’imagerie peuvent être recommandés. L’imagerie par résonance magnétique (IRM) est généralement l’examen de référence pour visualiser les disques intervertébraux et les structures nerveuses.
L’IRM permet de détecter la présence d’une protrusion, d’une extrusion ou d’une séquestration discale, ainsi que le degré de compression exercé sur les racines nerveuses. Elle offre également une vue détaillée des tissus mous, des ligaments et de la moelle épinière.
Dans certains cas, une tomodensitométrie (scanner) ou une radiographie peut être utilisée pour compléter l’évaluation. Ces examens permettent d’analyser la structure osseuse de la colonne vertébrale et d’identifier d’éventuelles anomalies associées.
L’importance de la corrélation clinique
Un point essentiel dans le diagnostic de la hernie discale est la corrélation entre les symptômes du patient et les résultats de l’imagerie. La présence d’une hernie discale à l’IRM ne signifie pas nécessairement qu’elle est la cause de la douleur.
C’est pourquoi le diagnostic repose toujours sur l’ensemble des informations recueillies lors de l’évaluation clinique et des examens complémentaires. Cette approche globale permet d’établir un diagnostic plus précis et de déterminer la stratégie de traitement la plus appropriée.
Traitements conservateurs de la hernie discale
Dans la majorité des cas, la hernie discale peut être prise en charge sans recours à la chirurgie. Les approches conservatrices constituent généralement la première ligne de traitement et visent à réduire la douleur, diminuer l’inflammation et améliorer la fonction de la colonne vertébrale. De nombreuses études cliniques montrent que la majorité des patients présentant une hernie discale connaissent une amélioration progressive de leurs symptômes grâce à des stratégies thérapeutiques adaptées.
L’objectif du traitement conservateur n’est pas nécessairement de faire disparaître complètement la hernie discale, mais plutôt de réduire la pression sur les structures nerveuses et de restaurer un fonctionnement mécanique plus équilibré de la colonne vertébrale.
Repos relatif et maintien d’une activité adaptée
Lorsqu’une douleur intense apparaît, une période de repos relatif peut être utile pour permettre aux tissus irrités de se calmer. Cependant, le repos complet prolongé est généralement déconseillé. L’immobilité excessive peut entraîner une diminution de la force musculaire et une perte de mobilité articulaire, ce qui peut ralentir la récupération.
Les recommandations actuelles privilégient plutôt le maintien d’une activité physique légère et progressive. La marche, par exemple, est souvent encouragée car elle permet de mobiliser la colonne vertébrale tout en stimulant la circulation sanguine dans les tissus.
Le retour progressif aux activités quotidiennes doit être adapté à la tolérance du patient et se faire sans provoquer d’augmentation importante de la douleur.
Médication et gestion de l’inflammation
Dans certaines situations, des médicaments peuvent être utilisés pour soulager les symptômes associés à une hernie discale. Les anti-inflammatoires non stéroïdiens (AINS) peuvent contribuer à réduire l’inflammation autour des racines nerveuses et à atténuer la douleur.
Des analgésiques peuvent également être prescrits pour améliorer le confort du patient pendant la phase aiguë. Dans certains cas plus sévères, des traitements spécifiques comme les infiltrations épidurales peuvent être envisagés afin de réduire l’inflammation locale.
Ces interventions visent principalement à contrôler la douleur afin de permettre au patient de reprendre progressivement ses activités normales.
Rééducation et exercices thérapeutiques
La rééducation fonctionnelle constitue un élément central dans la prise en charge de la hernie discale. Des exercices spécifiques peuvent aider à renforcer les muscles qui soutiennent la colonne vertébrale, notamment les muscles lombaires, abdominaux et pelviens.
Le renforcement musculaire contribue à améliorer la stabilité du tronc et à réduire les contraintes exercées sur les disques intervertébraux. Des exercices d’étirement peuvent également être recommandés pour améliorer la mobilité de la colonne vertébrale et diminuer les tensions musculaires.
L’apprentissage de mouvements sécuritaires et de bonnes habitudes posturales joue également un rôle important dans la prévention des récidives.
Thérapies manuelles et approche globale
Certaines approches thérapeutiques, incluant les thérapies manuelles, peuvent également contribuer à améliorer la mobilité de la colonne vertébrale et à réduire les tensions musculaires associées à la hernie discale.
Ces interventions visent généralement à restaurer une meilleure dynamique mécanique du rachis, à réduire les contraintes excessives sur certains segments vertébraux et à favoriser un fonctionnement plus harmonieux du système musculosquelettique.
Dans ce contexte, différentes disciplines de soins peuvent intervenir de manière complémentaire, chacune apportant des outils spécifiques pour améliorer la mobilité, réduire la douleur et soutenir le processus de récupération du patient.
Le rôle de l’ostéopathie dans la prise en charge de la hernie discale
L’ostéopathie peut jouer un rôle complémentaire dans la gestion des symptômes associés à la hernie discale, en particulier dans le cadre d’une approche conservatrice. Cette discipline repose sur une vision globale du corps humain, selon laquelle les différentes structures — articulations, muscles, fascias, ligaments et système nerveux — fonctionnent en interaction permanente. Lorsqu’un déséquilibre mécanique apparaît dans une région du corps, il peut influencer la répartition des contraintes dans d’autres zones, y compris au niveau de la colonne vertébrale.
Dans le contexte de la hernie discale, l’ostéopathie ne vise pas à « replacer » le disque intervertébral. Le disque hernié ne peut pas être repositionné manuellement. L’objectif du traitement est plutôt de réduire les contraintes mécaniques excessives autour du segment vertébral affecté et de favoriser un environnement biomécanique plus favorable à la récupération.
Évaluation globale du patient
La prise en charge ostéopathique commence généralement par une évaluation clinique complète. L’ostéopathe analyse la posture, la mobilité de la colonne vertébrale et la fonction des différentes structures musculosquelettiques. Cette évaluation peut inclure l’observation de la marche, l’examen de la mobilité articulaire et l’identification des zones de tension musculaire.
L’objectif est de déterminer quels facteurs mécaniques peuvent contribuer à augmenter la pression sur les disques intervertébraux. Par exemple, une restriction de mobilité dans le bassin, une tension excessive dans les muscles lombaires ou une diminution de la mobilité thoracique peuvent modifier la distribution des charges au niveau de la colonne vertébrale.
Techniques manuelles utilisées
Les ostéopathes utilisent différentes techniques manuelles adaptées à la situation clinique du patient. Ces techniques peuvent inclure des mobilisations articulaires douces, des techniques myofasciales, des étirements musculaires ou des approches visant à améliorer la mobilité des tissus.
Ces interventions visent principalement à réduire les tensions musculaires, améliorer la mobilité articulaire et favoriser une meilleure circulation des fluides dans les tissus. Une amélioration de la mobilité globale peut contribuer à diminuer certaines contraintes mécaniques sur les segments vertébraux les plus sollicités.
Le choix des techniques dépend toujours de l’état du patient, de l’intensité des symptômes et de la présence éventuelle de signes neurologiques.
Objectifs du traitement ostéopathique
Dans le cadre d’une hernie discale, les objectifs de l’ostéopathie sont généralement les suivants :
- améliorer la mobilité de la colonne vertébrale et des structures associées
- réduire les tensions musculaires pouvant accentuer la compression discale
- favoriser une meilleure répartition des contraintes mécaniques
- soutenir le processus naturel d’adaptation du corps
En complément d’un traitement manuel, l’ostéopathe peut également proposer des conseils posturaux et des exercices simples afin d’aider le patient à protéger sa colonne vertébrale dans ses activités quotidiennes.
L’ostéopathie s’inscrit donc souvent dans une approche multidisciplinaire, en collaboration avec d’autres professionnels de santé lorsque cela est nécessaire. Cette approche globale vise à améliorer la fonction, réduire la douleur et accompagner le patient dans un processus de récupération progressif.
Pourquoi de nombreuses hernies discales deviennent asymptomatiques avec le temps
Un aspect souvent méconnu de la hernie discale est sa tendance naturelle à s’améliorer avec le temps. Contrairement à l’idée répandue selon laquelle une hernie discale constitue nécessairement un problème permanent nécessitant une intervention chirurgicale, les recherches scientifiques montrent que, dans une grande proportion de cas, les symptômes diminuent progressivement grâce aux mécanismes naturels d’adaptation du corps.
De nombreuses études cliniques indiquent que la majorité des patients présentant une hernie discale lombaire peuvent connaître une amélioration significative des symptômes dans le cadre d’une prise en charge conservatrice, incluant la gestion de la douleur, la mobilité progressive et les exercices thérapeutiques. Dans ces situations, la douleur diminue progressivement à mesure que l’inflammation autour de la racine nerveuse se résorbe et que le système musculosquelettique retrouve un meilleur équilibre fonctionnel.
La diminution de l’inflammation nerveuse
Une partie importante de la douleur associée à la hernie discale est liée à l’inflammation des tissus entourant la racine nerveuse comprimée. Lorsque le disque intervertébral se déforme ou qu’une portion du noyau pulpeux migre vers l’extérieur, une réaction inflammatoire peut apparaître autour du nerf. Cette inflammation peut amplifier la sensibilité nerveuse et provoquer des douleurs irradiantes, comme la sciatique.
Avec le temps, les processus biologiques de l’organisme peuvent progressivement réduire cette réaction inflammatoire. Lorsque l’inflammation diminue, la pression chimique et mécanique exercée sur la racine nerveuse devient moins irritante, ce qui peut conduire à une amélioration des symptômes.
Les mécanismes de résorption du matériel discal
Des recherches en imagerie médicale ont également montré que certaines hernies discales peuvent réduire leur volume spontanément. Dans certains cas, des fragments du noyau pulpeux déplacés à l’extérieur du disque peuvent être progressivement dégradés par les cellules du système immunitaire.
Ce phénomène, appelé résorption spontanée du matériel discal, implique l’intervention de cellules inflammatoires spécialisées qui participent à la dégradation et à l’élimination des fragments discaux. Ce processus peut contribuer à diminuer la pression exercée sur les structures nerveuses.
Les études montrent que cette résorption peut être particulièrement observable dans certaines formes de hernie, notamment lorsque le matériel discal est extrudé ou séquestré.
L’adaptation biomécanique du corps
En parallèle des processus biologiques, le corps développe souvent des mécanismes d’adaptation biomécanique. Les muscles stabilisateurs du tronc peuvent progressivement compenser certaines contraintes mécaniques exercées sur la colonne vertébrale. Les patients apprennent également à modifier leurs mouvements, leurs postures et leurs activités quotidiennes afin de réduire les charges excessives sur les segments vertébraux affectés.
Cette adaptation progressive contribue à réduire la sollicitation du disque intervertébral et à limiter l’irritation des structures nerveuses.
Une évolution souvent favorable
Ces différents mécanismes — réduction de l’inflammation, résorption partielle du matériel discal et adaptation biomécanique — expliquent pourquoi de nombreuses hernies discales évoluent favorablement avec une approche conservatrice.
Cela ne signifie pas que toutes les hernies discales suivent la même évolution. Certains patients peuvent présenter des symptômes persistants ou des complications neurologiques nécessitant une évaluation médicale plus approfondie. Toutefois, la littérature scientifique montre clairement que la chirurgie n’est pas nécessaire dans la majorité des cas, et que de nombreux patients peuvent retrouver une amélioration significative de leur condition grâce à des stratégies thérapeutiques non invasives.
Références scientifiques
- Chiu CC, Chuang TY, Chang KH, Wu CH, Lin PW, Hsu WY. The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clin Rehabil. 2015;29(2):184-195.
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF. Incidence of spontaneous resorption of lumbar disc herniation: a meta-analysis. Pain Physician. 2017;20(1):E45-E52.
- Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical vs nonoperative treatment for lumbar disk herniation. JAMA. 2006;296(20):2441-2450.
- Vroomen PC, de Krom MC, Wilmink JT, Kester AD, Knottnerus JA. Conservative treatment of sciatica: a systematic review. J Neurol. 2000;247(6):435-442.
- Bush K, Cowan N, Katz DE, Gishen P. The natural history of sciatica associated with disc pathology. Spine. 1992;17(10):1205-1212.
- Chiu CC, Chuang TY, Chang KH, Wu CH, Lin PW, Hsu WY. The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clin Rehabil. 2015;29(2):184-195.
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF. Incidence of spontaneous resorption of lumbar disc herniation: a meta-analysis. Pain Physician. 2017;20(1):E45-E52.
- Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical vs nonoperative treatment for lumbar disk herniation. JAMA. 2006;296(20):2441-2450.
- Vroomen PC, de Krom MC, Wilmink JT, Kester AD, Knottnerus JA. Conservative treatment of sciatica: a systematic review. J Neurol. 2000;247(6):435-442.
- Bush K, Cowan N, Katz DE, Gishen P. The natural history of sciatica associated with disc pathology. Spine. 1992;17(10):1205-1212.
Quand la chirurgie devient nécessaire
Bien que la majorité des hernies discales puissent être prises en charge par des traitements conservateurs, certaines situations cliniques peuvent nécessiter une intervention chirurgicale. La décision de recourir à la chirurgie dépend généralement de la gravité des symptômes, de leur évolution dans le temps et de la présence éventuelle de complications neurologiques.
La chirurgie n’est habituellement envisagée qu’après une évaluation médicale approfondie et lorsque les approches non chirurgicales n’ont pas permis d’obtenir une amélioration suffisante de la condition du patient. L’objectif de l’intervention est principalement de décomprimer la racine nerveuse affectée et de réduire la pression exercée par le disque intervertébral.
Déficit neurologique progressif
L’une des indications les plus importantes pour une intervention chirurgicale est la présence d’un déficit neurologique progressif. Lorsque la compression nerveuse devient suffisamment importante, elle peut affecter la transmission des signaux nerveux vers les muscles et les structures sensitives.
Dans ces situations, les patients peuvent présenter une faiblesse musculaire croissante, une perte de sensibilité ou une difficulté à effectuer certains mouvements. Si ces symptômes continuent de s’aggraver malgré les traitements conservateurs, une décompression chirurgicale peut être recommandée afin de prévenir des dommages nerveux permanents.
Douleur persistante et invalidante
Dans certains cas, la douleur associée à une hernie discale peut devenir chronique et fortement invalidante. Lorsque la douleur persiste malgré les traitements médicaux, la rééducation et les approches conservatrices, une intervention chirurgicale peut être envisagée pour améliorer la qualité de vie du patient.
La décision d’opérer repose alors sur une analyse globale incluant l’intensité de la douleur, l’impact sur les activités quotidiennes et les résultats des examens d’imagerie.
Syndrome de la queue de cheval
Le syndrome de la queue de cheval constitue une urgence médicale rare mais grave. Il survient lorsque la hernie discale comprime les nerfs situés dans la partie inférieure du canal vertébral.
Cette condition peut entraîner plusieurs symptômes caractéristiques, notamment une perte de contrôle de la vessie ou des intestins, une diminution de la sensibilité dans la région périnéale ou une faiblesse importante dans les membres inférieurs. Lorsque ces signes apparaissent, une intervention chirurgicale urgente est généralement nécessaire afin de décomprimer les structures nerveuses.
Types d’interventions chirurgicales
Lorsque la chirurgie est indiquée, la procédure la plus courante est la discectomie, qui consiste à retirer la portion du disque responsable de la compression nerveuse. Dans certains cas, une microdiscectomie peut être réalisée à l’aide de techniques chirurgicales moins invasives.
Ces interventions visent à libérer la racine nerveuse comprimée et à réduire les symptômes neurologiques. La récupération dépend de nombreux facteurs, notamment l’état général du patient, la durée des symptômes avant la chirurgie et la présence éventuelle de lésions nerveuses.
Une décision individualisée
Il est important de souligner que la décision de recourir à la chirurgie est toujours individualisée. De nombreux patients présentant une hernie discale peuvent récupérer sans intervention chirurgicale grâce à une prise en charge conservatrice appropriée.
La chirurgie représente donc une option thérapeutique réservée à des situations spécifiques où les bénéfices potentiels de l’intervention dépassent les risques associés. Une discussion approfondie entre le patient et l’équipe médicale permet d’évaluer la stratégie de traitement la plus adaptée à chaque situation.
Conclusion : Comprendre la hernie discale pour mieux la gérer
La hernie discale est une affection fréquente de la colonne vertébrale qui peut provoquer des douleurs importantes et parfois des symptômes neurologiques. Elle résulte généralement d’un ensemble de facteurs mécaniques et biologiques, incluant la dégénérescence progressive du disque intervertébral, les contraintes répétées exercées sur la colonne vertébrale et certains facteurs individuels comme la posture ou la condition physique.
Comprendre le fonctionnement du disque intervertébral et les mécanismes qui conduisent à la formation d’une hernie discale permet de mieux interpréter les symptômes et d’adopter une stratégie de traitement adaptée. Dans de nombreux cas, la douleur associée à une hernie discale est liée à l’irritation ou à la compression d’une racine nerveuse, ce qui peut entraîner des douleurs irradiantes, des engourdissements ou une faiblesse musculaire.
Toutefois, il est important de souligner que la présence d’une hernie discale ne signifie pas nécessairement que la chirurgie est inévitable. Les données scientifiques montrent que de nombreux patients peuvent connaître une amélioration significative de leurs symptômes grâce à une approche conservatrice, incluant la gestion de la douleur, les exercices thérapeutiques et certaines approches de rééducation visant à améliorer la mobilité et la stabilité de la colonne vertébrale.
Les thérapies manuelles, l’activité physique adaptée et les modifications des habitudes posturales peuvent également contribuer à réduire les contraintes mécaniques sur les disques intervertébraux et à soutenir le processus naturel d’adaptation du corps.
Dans certaines situations plus rares, notamment lorsque des déficits neurologiques progressifs apparaissent ou lorsque des complications sévères se développent, une intervention chirurgicale peut être nécessaire afin de décomprimer les structures nerveuses.
Dans l’ensemble, la compréhension des mécanismes de la hernie discale et des différentes options thérapeutiques permet aux patients et aux professionnels de santé de prendre des décisions éclairées concernant la prise en charge de cette condition. En adoptant une approche globale combinant prévention, mobilité et stratégies thérapeutiques adaptées, il est souvent possible d’améliorer la fonction de la colonne vertébrale et de favoriser un retour progressif aux activités quotidiennes.
Annexes
Annexe A — Algorithme décisionnel simplifié pour la hernie discale
L’évaluation d’une hernie discale repose sur une démarche structurée permettant de distinguer les situations bénignes des situations nécessitant une prise en charge médicale urgente. L’algorithme décisionnel suivant présente les grandes étapes généralement utilisées dans l’évaluation clinique.
Étape 1 : Identifier les symptômes principaux
Les symptômes les plus fréquents d’une hernie discale comprennent :
- douleur lombaire ou cervicale
- douleur irradiant dans une jambe (sciatique)
- douleur irradiant dans un bras
- engourdissements ou picotements
- faiblesse musculaire
Lorsque ces symptômes apparaissent, une évaluation clinique permet de déterminer leur origine probable.
Étape 2 : Rechercher les signes neurologiques
Le professionnel de santé évalue :
- la force musculaire
- les réflexes
- la sensibilité cutanée
- la reproduction de la douleur lors de certains tests (ex. test de Lasègue)
Ces éléments permettent d’identifier une éventuelle compression d’une racine nerveuse.
Étape 3 : Décider de l’imagerie médicale
Dans de nombreux cas, l’imagerie n’est pas nécessaire immédiatement. Elle peut être recommandée lorsque :
- la douleur persiste malgré un traitement conservateur
- des signes neurologiques apparaissent
- un diagnostic précis est requis avant une intervention
L’examen de référence est généralement l’IRM, qui permet de visualiser les disques intervertébraux et les structures nerveuses.
Étape 4 : Choisir la stratégie thérapeutique
Selon les résultats de l’évaluation :
Approche conservatrice
- activité adaptée
- exercices thérapeutiques
- thérapies manuelles
- gestion de la douleur
Approche chirurgicale (cas spécifiques)
- déficit neurologique progressif
- douleur sévère persistante
- syndrome de la queue de cheval
Dans la majorité des cas, la prise en charge initiale est non chirurgicale.
Annexe B — Exercices sécuritaires pour les personnes souffrant d’une hernie discale
L’exercice physique constitue un élément important de la récupération et de la prévention des récidives. Certains mouvements peuvent aider à améliorer la mobilité de la colonne vertébrale et à renforcer les muscles stabilisateurs du tronc.
1. Marche régulière
La marche est l’un des exercices les plus simples et les plus sécuritaires pour la colonne vertébrale.
Effets bénéfiques :
- amélioration de la circulation sanguine
- mobilisation douce de la colonne
- activation des muscles stabilisateurs
Une marche quotidienne à rythme modéré peut contribuer à réduire la raideur et améliorer la mobilité générale.
2. Activation douce des muscles du tronc
Les exercices visant à renforcer les muscles stabilisateurs du tronc peuvent aider à soutenir la colonne vertébrale.
Exemple simple :
- position allongée sur le dos
- genoux fléchis
- contraction légère des muscles abdominaux
- maintenir la contraction pendant quelques secondes
Cet exercice aide à améliorer la stabilité lombaire.
3. Mobilisation lombaire douce
Certaines mobilisations peuvent réduire la rigidité de la colonne vertébrale.
Exemple :
- position allongée
- amener doucement les genoux vers la poitrine
- maintenir quelques secondes
- relâcher lentement
Ce mouvement peut aider à diminuer les tensions musculaires lombaires.
⚠️ Il est important que les exercices soient adaptés à la condition de chaque personne. Une évaluation professionnelle permet de déterminer les mouvements les plus appropriés.
Annexe C — Drapeaux rouges : quand consulter rapidement
Bien que la plupart des hernies discales puissent être prises en charge de manière conservatrice, certains symptômes nécessitent une évaluation médicale rapide.
Ces signes sont appelés drapeaux rouges car ils peuvent indiquer une compression nerveuse sévère ou une complication neurologique.
Signes neurologiques importants
- faiblesse progressive dans une jambe ou un bras
- perte importante de sensibilité
- difficulté à marcher ou à coordonner les mouvements
Signes pouvant évoquer un syndrome de la queue de cheval
- perte de contrôle de la vessie
- perte de contrôle des intestins
- engourdissement dans la région périnéale
- faiblesse importante dans les membres inférieurs
Ces symptômes constituent une urgence médicale et nécessitent une consultation immédiate.
Douleur sévère persistante
Une douleur intense qui ne s’améliore pas malgré les traitements conservateurs peut également justifier une évaluation plus approfondie.
Avertissement
Les informations présentées dans cet article sont fournies à des fins éducatives et ne remplacent pas l’avis d’un professionnel de santé qualifié. Toute personne présentant des symptômes persistants ou inhabituels devrait consulter un professionnel de santé afin d’obtenir une évaluation adaptée à sa situation.
Annexe D — Dermatomes et compression nerveuse : comprendre la distribution de la douleur
Lorsqu’une hernie discale comprime une racine nerveuse, la douleur ne reste pas toujours localisée dans la colonne vertébrale. Elle peut suivre un trajet spécifique dans le bras ou la jambe. Cette distribution correspond aux dermatomes, c’est-à-dire aux zones de la peau innervées par une racine nerveuse particulière.
Comprendre les dermatomes permet aux professionnels de santé d’identifier quelle racine nerveuse est probablement comprimée.
Dermatomes lombaires les plus souvent impliqués
Dans les hernies discales lombaires, certaines racines nerveuses sont plus fréquemment affectées.
Compression L4
Les symptômes peuvent inclure :
- douleur dans le bas du dos
- douleur irradiant vers l’avant de la cuisse
- diminution possible du réflexe rotulien
- faiblesse du quadriceps dans certains cas
Compression L5
Il s’agit d’une des compressions les plus fréquentes.
Symptômes possibles :
- douleur irradiant dans la fesse et la face externe de la jambe
- douleur pouvant descendre jusqu’au dessus du pied
- engourdissements dans le gros orteil
- faiblesse lors de l’extension du pied
Compression S1
La compression de la racine S1 peut provoquer :
- douleur descendant à l’arrière de la jambe
- douleur pouvant atteindre le talon ou le bord externe du pied
- diminution possible du réflexe achilléen
- difficulté à se tenir sur la pointe des pieds
Dermatomes cervicaux
Les hernies discales cervicales peuvent provoquer une douleur irradiant dans le bras.
Exemples :
Compression C6
- douleur dans le cou et l’épaule
- douleur irradiant vers le pouce
- picotements dans le pouce et l’index
Compression C7
- douleur descendant dans le bras
- irradiation vers le majeur
- possible faiblesse du triceps
Pourquoi cette information est importante
L’analyse de la distribution de la douleur aide à orienter :
- l’examen clinique
- les tests neurologiques
- l’interprétation de l’imagerie
Cependant, la distribution des symptômes peut parfois varier d’une personne à l’autre. Une évaluation clinique complète reste toujours nécessaire pour établir un diagnostic précis.
Annexe E — Hernie discale ou douleur musculaire : comment les différencier
De nombreuses personnes souffrant de douleurs au dos se demandent si leur problème provient d’une hernie discale ou simplement d’une tension musculaire. Bien que ces deux conditions puissent provoquer des symptômes similaires, certains éléments permettent de les distinguer.
Douleur musculaire
La douleur musculaire est souvent liée à une surcharge ou à un effort inhabituel. Elle apparaît fréquemment après un mouvement brusque, un entraînement intense ou une mauvaise posture prolongée.
Caractéristiques typiques :
- douleur localisée dans une zone précise
- douleur augmentée lors de la contraction musculaire
- sensibilité à la palpation du muscle
- amélioration progressive en quelques jours
La douleur musculaire peut être inconfortable mais elle s’accompagne rarement de symptômes neurologiques.
Hernie discale
La hernie discale implique généralement une irritation ou une compression d’une racine nerveuse. Les symptômes peuvent être plus complexes et suivre un trajet précis dans le membre affecté.
Signes plus suggestifs :
- douleur irradiant dans un bras ou une jambe
- engourdissements ou picotements
- sensation de brûlure le long d’un trajet nerveux
- faiblesse musculaire dans certains cas
La douleur peut également être aggravée par certaines positions, comme rester assis longtemps ou se pencher vers l’avant.
Importance de l’évaluation clinique
Il peut être difficile pour une personne de distinguer seule ces deux types de douleur. Un professionnel de santé peut réaliser une évaluation comprenant :
- l’analyse des symptômes
- des tests de mobilité
- un examen neurologique
- éventuellement une imagerie médicale
Cette approche permet de déterminer si la douleur provient d’un problème musculaire, d’une hernie discale ou d’une autre condition affectant la colonne vertébrale.
Annexe F — Les facteurs de risque de la hernie discale
Bien que la hernie discale puisse apparaître chez n’importe qui, certains facteurs augmentent le risque de développer cette condition. Ces facteurs peuvent être liés au mode de vie, à l’environnement de travail ou à certaines caractéristiques biologiques.
Vieillissement du disque intervertébral
Avec l’âge, les disques intervertébraux subissent des changements naturels. Ils perdent progressivement une partie de leur hydratation, ce qui réduit leur capacité à absorber les forces mécaniques. Cette dégénérescence peut fragiliser l’anneau fibreux et favoriser l’apparition de fissures dans le disque.
Travail physique intense
Les professions impliquant le soulèvement fréquent de charges lourdes, les mouvements répétitifs du tronc ou les positions penchées prolongées peuvent exercer des contraintes importantes sur les disques lombaires.
Les métiers les plus exposés incluent notamment :
- travailleurs de la construction
- manutentionnaires
- infirmiers manipulant des patients
- métiers nécessitant des mouvements répétitifs
Sédentarité
Un mode de vie sédentaire peut affaiblir les muscles stabilisateurs de la colonne vertébrale. Lorsque ces muscles deviennent moins efficaces, les disques intervertébraux doivent absorber une plus grande partie des contraintes mécaniques.
Surpoids
Un excès de poids augmente la charge mécanique exercée sur la colonne lombaire. Cette pression supplémentaire peut accélérer la dégénérescence discale et augmenter le risque de hernie.
Facteurs génétiques
Certaines personnes peuvent présenter une prédisposition génétique à la dégénérescence discale. Dans ces cas, les disques peuvent se fragiliser plus tôt dans la vie.
Annexe G — Hernie discale et sciatique : comprendre le lien
La sciatique est l’un des symptômes les plus fréquemment associés à la hernie discale lombaire. Elle survient lorsque le nerf sciatique est irrité ou comprimé par un disque intervertébral déplacé.
Le nerf sciatique est le plus grand nerf du corps humain. Il prend naissance dans la région lombaire et descend dans la fesse, la cuisse et la jambe.
Lorsque la racine nerveuse est comprimée par une hernie discale, plusieurs symptômes peuvent apparaître :
- douleur irradiant dans la fesse
- douleur descendant dans la jambe
- sensation de brûlure ou de décharge électrique
- engourdissement dans le pied
- faiblesse musculaire dans certains cas
La douleur sciatique est souvent aggravée par certaines positions, notamment :
- rester assis longtemps
- se pencher vers l’avant
- soulever des charges
Dans la majorité des cas, la sciatique liée à une hernie discale peut être prise en charge avec des traitements conservateurs, incluant l’activité physique adaptée et certaines approches thérapeutiques.