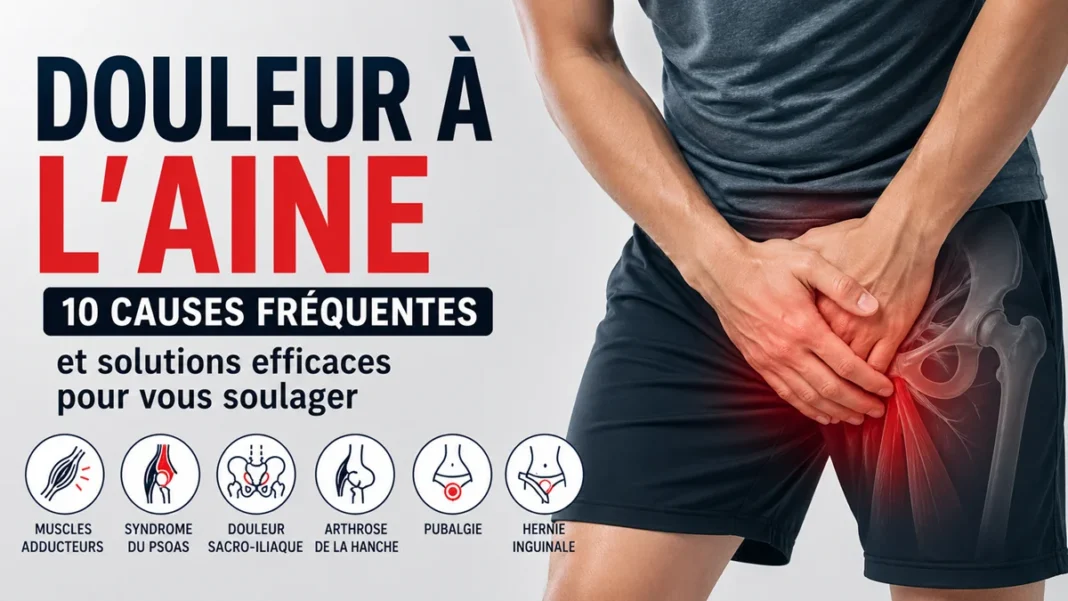
Introduction : Pourquoi avez-vous mal à l’aine ?
Vous ressentez une douleur à l’aine en marchant, en vous levant, en montant les escaliers, en faisant du sport ou même au repos ? Cette zone du corps, située entre l’abdomen et le haut de la cuisse, est petite en apparence… mais extrêmement complexe. Lorsqu’une douleur s’y installe, elle peut rapidement inquiéter, limiter les mouvements et perturber la vie quotidienne.
L’aine est un véritable carrefour anatomique. Plusieurs structures importantes s’y croisent : muscles fléchisseurs de hanche comme le psoas, adducteurs, tendons, ligaments, articulation de la hanche, nerfs, vaisseaux sanguins, région abdominale basse et canaux inguinaux. Cela signifie qu’une douleur localisée dans cette région peut avoir des origines très différentes. Chez certaines personnes, il s’agit d’une simple surcharge musculaire. Chez d’autres, la douleur peut venir de la hanche, du bassin, d’une hernie, d’un problème articulaire ou d’une irritation nerveuse.
Le défi est que plusieurs causes produisent des sensations semblables. Une personne décrira un tiraillement en marchant. Une autre parlera d’une brûlure, d’un pincement, d’une douleur profonde ou d’un inconfort qui descend vers la cuisse. Parfois, la douleur apparaît seulement à l’effort. Parfois, elle gêne au lever, en tournant dans le lit ou après être resté assis longtemps. Le contexte d’apparition devient donc aussi important que l’endroit douloureux lui-même.
Chez les sportifs, la douleur à l’aine est fréquente en raison des changements de direction rapides, des accélérations, des frappes, des squats ou des gestes répétitifs. Chez les personnes moins actives, elle peut être liée à la posture, au manque de mobilité, à la faiblesse musculaire, à l’arthrose, à certaines compensations biomécaniques ou à une reprise d’activité trop rapide. La grossesse, certaines chirurgies antérieures ou des tensions chroniques du bassin peuvent aussi influencer cette région.
La bonne nouvelle est que plusieurs causes de douleur à l’aine peuvent être améliorées lorsqu’elles sont bien identifiées. Comprendre l’origine probable du symptôme permet d’éviter les erreurs, de choisir les bons exercices, d’adapter les charges et de consulter au bon moment. Une tendinite des adducteurs ne se gère pas comme une arthrose de hanche. Une hernie inguinale ne se traite pas comme une simple tension musculaire. Et certaines situations nécessitent une évaluation plus rapide.
Dans cet article, nous allons explorer les 10 causes fréquentes de douleur à l’aine, les signes qui orientent vers chacune d’elles, les solutions concrètes pour soulager les symptômes, la place de l’ostéopathie dans une approche globale ainsi que les situations où il vaut mieux consulter rapidement.
Parce qu’au-delà de la douleur… l’objectif n’est pas seulement de supporter, mais de comprendre ce que le corps essaie d’exprimer.
Tableau comparatif des 10 causes de douleur à l’aine
| Cause | Signes fréquents | Déclencheurs / contexte typique | Orientation utile |
|---|---|---|---|
| Tendinite des adducteurs | Douleur intérieur cuisse, tiraillement, sensibilité locale | Sport, changement de direction, surcharge | Repos relatif, renforcement progressif |
| Syndrome du psoas | Douleur pli de l’aine, gêne en levant la jambe, raideur hanche | Position assise prolongée, course, escaliers | Mobilité hanche, travail du psoas |
| Hernie inguinale | Bosse, lourdeur, douleur en effort ou toux | Port de charge, pression abdominale, faiblesse pariétale | Évaluation médicale |
| Arthrose de la hanche | Douleur profonde, raideur, gêne au lever | Âge, usure articulaire, perte mobilité | Exercice adapté, prise en charge globale |
| Pubalgie | Douleur pubis/aine, sport, accélérations | Soccer, hockey, course, surcharge répétée | Rééducation structurée |
| Conflit fémoro-acétabulaire | Pincement hanche, flexion douloureuse | Squat profond, sport, mobilité réduite | Évaluation hanche |
| Bursite / tendinopathie hanche | Douleur latérale ou antérieure, marche douloureuse | Surusage, faiblesse fessière, compensation | Renforcement ciblé |
| Douleur sacro-iliaque référée | Aine + fesse ou bas du dos | Marche, station debout, asymétries | Analyse bassin globale |
| Grossesse / changements pelviens | Instabilité, gêne à la marche, retournement lit | Grossesse, laxité, surcharge | Adaptation + exercices sécuritaires |
| Causes médicales à exclure | Fièvre, douleur intense, gonflement, symptômes inhabituels | Infection, fracture, urgence, viscéral | Consultation rapide |
Cause #1 : Tendinite des adducteurs
Parmi les causes fréquentes de douleur à l’aine, la tendinite des adducteurs occupe une place importante, surtout chez les sportifs, les marcheurs actifs et les personnes qui augmentent brusquement leur niveau d’activité. Les adducteurs sont un groupe de muscles situés à l’intérieur de la cuisse. Leur rôle principal est de rapprocher la jambe vers l’axe du corps, mais ils participent aussi à la stabilité du bassin, au contrôle des changements de direction et à plusieurs mouvements fonctionnels du quotidien.
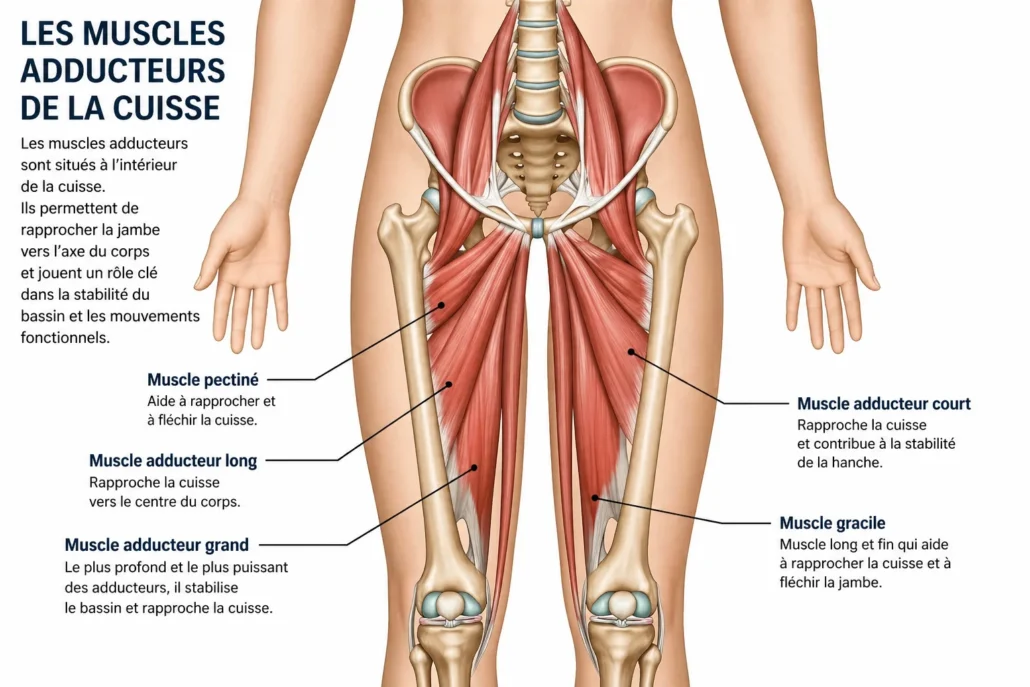
Lorsque ces muscles ou leurs tendons sont surchargés, irrités ou insuffisamment préparés à l’effort, une douleur peut apparaître dans la région de l’aine. Le problème survient souvent progressivement, mais il peut aussi commencer après un geste brusque : sprint, glissade, écart soudain, coup de pied, mouvement latéral rapide ou entraînement trop intense.
La douleur est généralement ressentie à la jonction entre l’intérieur de la cuisse et le pubis. Certaines personnes décrivent un tiraillement, d’autres une brûlure, une sensibilité locale ou une gêne vive lorsqu’elles serrent les jambes, montent les escaliers, accélèrent ou changent de direction. Dans les cas plus avancés, la douleur peut aussi être présente à la marche rapide ou après l’activité.
Plusieurs facteurs favorisent ce type de blessure. Une reprise trop rapide du sport après une pause, un manque d’échauffement, une faiblesse des muscles du tronc, une raideur de hanche, une fatigue accumulée ou un déséquilibre entre adducteurs et muscles fessiers augmentent les contraintes sur cette région. Chez certains sportifs, les charges répétées finissent par dépasser la capacité de récupération du tendon.
Il est important de comprendre que “tendinite” ne signifie pas toujours inflammation aiguë importante. Dans plusieurs cas, il s’agit plutôt d’une tendinopathie : le tendon devient irritable, moins tolérant à la charge et sensible à certains mouvements. La solution n’est donc pas uniquement le repos complet. Un arrêt total prolongé peut parfois diminuer la capacité du tendon au lieu de l’améliorer.
La prise en charge repose souvent sur un équilibre entre réduction temporaire des charges irritantes et réintroduction progressive du mouvement. Il peut être utile de diminuer les sprints, les gestes explosifs ou les changements de direction pendant un temps, tout en maintenant une activité tolérable. Des exercices progressifs de renforcement, d’abord isométriques puis dynamiques, sont souvent efficaces lorsqu’ils sont bien dosés.
Le travail de la hanche et du bassin est également essentiel. Une bonne mobilité de hanche, un meilleur contrôle du tronc, des fessiers plus solides et une progression intelligente des charges réduisent souvent le risque de récidive.
L’ostéopathie peut s’intégrer dans cette approche en évaluant les facteurs mécaniques associés : mobilité de hanche limitée, surcharge pelvienne, tensions compensatoires, restrictions lombaires ou stratégies de mouvement inefficaces. L’objectif n’est pas seulement de calmer la douleur locale, mais de comprendre pourquoi les adducteurs travaillent trop.
Consultez si la douleur devient importante, si un claquement soudain a été ressenti, si la marche devient difficile ou si les symptômes persistent malgré plusieurs semaines d’adaptation.
Dans bien des cas, la douleur à l’aine n’est pas un signal d’arrêt définitif… mais une invitation à reconstruire la capacité du tissu de façon plus intelligente.
Cause #2 : Syndrome du psoas
Le syndrome du psoas est une cause fréquente mais parfois sous-estimée de douleur à l’aine. Le muscle psoas, souvent regroupé avec l’iliaque sous le nom d’iliopsoas, relie la colonne lombaire et le bassin au fémur. Il joue un rôle majeur dans la flexion de hanche, la stabilité lombo-pelvienne, la marche, la montée des escaliers et de nombreux gestes quotidiens. Lorsqu’il devient surchargé, tendu ou irritable, la douleur se manifeste souvent dans le pli de l’aine.
Contrairement à une blessure brutale, le syndrome du psoas apparaît fréquemment de manière progressive. Une personne commence par ressentir une gêne en levant la jambe pour entrer dans une voiture, monter les marches, sortir du lit ou se relever d’une chaise. Avec le temps, la douleur peut devenir plus présente à la marche rapide, à la course ou après une longue période assise.
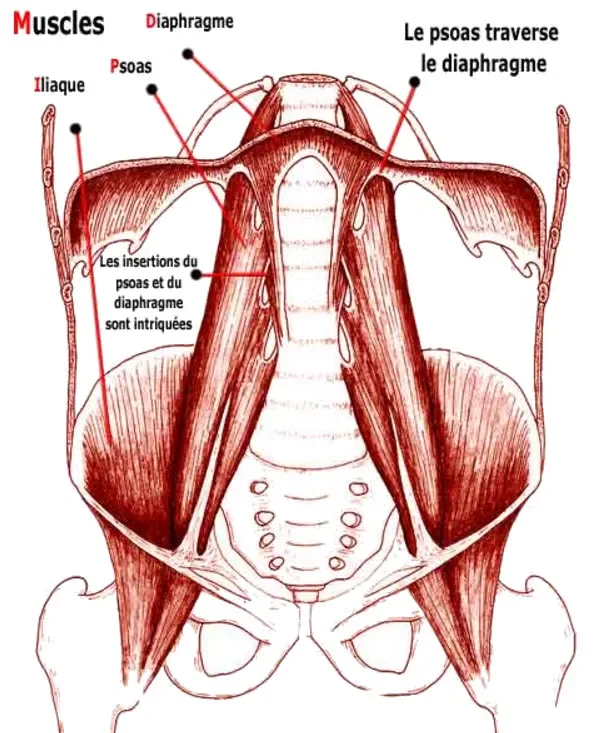
La localisation est souvent caractéristique : douleur profonde à l’avant de la hanche ou dans le pli de l’aine, parfois accompagnée d’une sensation de pincement, de tiraillement ou de raideur. Certaines personnes ressentent aussi une tension lombaire associée, car le psoas influence directement la région du bas du dos.
Plusieurs facteurs peuvent contribuer à cette surcharge. La position assise prolongée raccourcit le muscle de façon répétée. Une reprise trop rapide de la course, des montées fréquentes d’escaliers, des exercices de flexion de hanche intensifs, une faiblesse des muscles fessiers ou un manque de mobilité de hanche peuvent déplacer une partie du travail vers le psoas. Le stress et la respiration haute peuvent aussi maintenir un tonus plus élevé dans cette région chez certaines personnes.
Il est utile de rappeler que le psoas n’est pas “le méchant muscle” responsable de tous les problèmes. Il devient souvent symptomatique parce qu’il compense un système qui manque de variété, de force ou de coordination ailleurs. Le traiter isolément sans corriger le contexte augmente le risque de récidive.
La prise en charge vise généralement à réduire les irritants temporaires tout en restaurant une meilleure fonction. Cela peut inclure des pauses plus fréquentes en position assise, une reprise graduelle des activités, des exercices de mobilité de hanche, un renforcement progressif des fessiers et du tronc, ainsi qu’un travail respiratoire plus libre. Les étirements agressifs ne sont pas toujours nécessaires ni bien tolérés : la progressivité reste essentielle.
L’ostéopathie peut avoir une place pertinente en évaluant la mécanique globale : hanche, bassin, lombaires, respiration, mobilité thoracique, stratégies de mouvement et zones de compensation. L’objectif n’est pas seulement de “relâcher le psoas”, mais de diminuer les raisons pour lesquelles il reste sursollicité.
Consultez si la douleur augmente rapidement, empêche la marche normale, survient après un traumatisme ou persiste malgré plusieurs semaines d’ajustements.
Dans bien des cas, la douleur liée au psoas ne reflète pas un muscle abîmé… mais un muscle trop sollicité dans un système qui demande une meilleure répartition des charges.
Cause #3 : Hernie inguinale
La hernie inguinale est une cause connue de douleur à l’aine et mérite d’être reconnue, car sa prise en charge diffère clairement d’un problème musculaire ou articulaire. Elle survient lorsqu’une portion de tissu, souvent graisseux ou parfois intestinal, fait saillie à travers une zone de faiblesse de la paroi abdominale dans la région inguinale. Cette situation peut provoquer une gêne locale, une sensation de tiraillement ou une douleur variable selon l’effort et la taille de la hernie.
Beaucoup de personnes décrivent d’abord une sensation de lourdeur ou d’inconfort dans l’aine plutôt qu’une douleur franche. La gêne apparaît souvent en fin de journée, après être resté debout longtemps, en portant une charge, en toussant, en poussant, en faisant un effort abdominal ou lors de certains exercices. Chez d’autres, la douleur est plus nette et localisée.
Un signe fréquent est la présence d’une petite bosse ou d’un renflement dans l’aine, parfois plus visible en position debout ou lors d’un effort. Cette bosse peut diminuer ou disparaître au repos ou en position couchée. Cependant, toutes les hernies ne sont pas évidentes visuellement, surtout au début.
La hernie inguinale est plus fréquente chez les hommes, mais elle peut aussi survenir chez les femmes. Plusieurs facteurs augmentent le risque : efforts répétés importants, constipation chronique avec poussées fréquentes, toux persistante, surcharge pondérale, antécédents chirurgicaux, fragilité tissulaire ou pression abdominale répétée.
Il est important de distinguer une hernie d’une tendinite des adducteurs ou d’un syndrome du psoas. Une douleur musculaire varie davantage avec certains mouvements précis. La hernie est souvent plus liée à la pression abdominale, à l’effort, à la toux ou au port de charge. La sensation de renflement oriente également le diagnostic.
L’évaluation clinique par un professionnel de santé est importante lorsqu’une hernie est suspectée. Selon la situation, une simple surveillance peut être proposée, tandis que dans d’autres cas un avis chirurgical est recommandé, surtout si les symptômes limitent les activités ou progressent.
Certaines situations demandent une attention rapide : douleur intense soudaine, bosse dure et non réductible, nausées, vomissements, rougeur locale ou aggravation importante. Ces signes peuvent suggérer une complication nécessitant une évaluation urgente.
L’ostéopathie n’a pas pour rôle de “remettre une hernie en place” ni de remplacer l’évaluation médicale. Elle peut parfois intervenir en complément sur les tensions périphériques, la respiration, les compensations lombaires ou les stratégies de mouvement, mais la priorité reste d’abord le bon diagnostic.
Sur le plan préventif, améliorer la gestion des charges, éviter de pousser en apnée systématiquement, traiter une toux chronique, réduire la constipation et renforcer progressivement la sangle abdominale peuvent être utiles selon les cas.
En résumé, la hernie inguinale est une cause fréquente de douleur à l’aine à ne pas confondre avec une simple blessure musculaire. La reconnaître tôt permet souvent une prise en charge plus simple, plus rassurante et mieux adaptée.
Arthrose de la hanche
L’arthrose de la hanche est une cause fréquente de douleur à l’aine, particulièrement après la quarantaine, bien qu’elle puisse apparaître plus tôt selon l’historique mécanique, la génétique, certains traumatismes antérieurs ou des contraintes répétées. Beaucoup de personnes s’étonnent qu’un problème de hanche provoque une douleur à l’aine plutôt qu’une douleur sur le côté. Pourtant, la localisation antérieure ou profonde dans l’aine est l’une des présentations les plus classiques.
L’arthrose correspond à des changements progressifs de l’articulation : altération du cartilage, modifications osseuses, diminution de certains espaces articulaires et raideur croissante. Il est cependant essentiel de nuancer : voir de l’arthrose à la radiographie ne signifie pas automatiquement douleur importante. Certaines personnes ont peu de symptômes malgré des changements visibles, alors que d’autres sont plus limitées avec des images modestes.
La douleur est souvent décrite comme profonde, située dans le pli de l’aine ou à l’intérieur de la hanche. Elle peut apparaître en marchant, après une longue station debout, en montant les escaliers, en entrant dans la voiture, en mettant les bas ou en croisant les jambes. Plusieurs personnes mentionnent surtout une raideur au lever ou après être restées assises longtemps.
Avec le temps, certains mouvements deviennent moins fluides. La rotation de hanche diminue, l’amplitude en flexion devient moins confortable et la personne adapte inconsciemment sa façon de marcher. Ces compensations peuvent ensuite surcharger le bas du dos, le genou ou l’autre hanche.
La douleur liée à l’arthrose ne provient pas uniquement de “l’usure”. Les muscles protecteurs, la capsule articulaire, la perte de mobilité, la sensibilité du système nerveux, la peur du mouvement et la fatigue générale influencent aussi fortement les symptômes. C’est pourquoi une approche globale est souvent plus efficace qu’une vision purement mécanique.
La prise en charge repose rarement sur le repos complet. Au contraire, le mouvement adapté reste l’un des meilleurs outils. Marcher selon la tolérance, renforcer les muscles fessiers, améliorer la mobilité disponible, réduire la sédentarité et gérer le poids corporel si nécessaire peuvent faire une réelle différence. L’objectif n’est pas de “réparer” l’articulation par miracle, mais d’améliorer sa fonction et la qualité de vie.
L’ostéopathie peut s’intégrer dans cette démarche en travaillant sur les compensations associées : bassin, lombaires, mobilité de hanche restante, tensions musculaires, posture et stratégie de marche. Elle peut aussi aider à mieux répartir les charges dans le système locomoteur.
Une évaluation médicale est pertinente si la douleur progresse, si la marche devient très limitée, si la nuit est régulièrement perturbée ou si les activités simples deviennent difficiles.
En résumé, l’arthrose de la hanche n’est pas une condamnation. Chez beaucoup de personnes, elle représente surtout un contexte à comprendre et à accompagner intelligemment, avec mouvement, adaptation et progression.
Cause #5 : Pubalgie
La pubalgie est une cause fréquente de douleur à l’aine, particulièrement chez les sportifs, mais elle peut aussi toucher des personnes actives non compétitives. Ce terme ne désigne pas une seule blessure précise, mais plutôt un ensemble de douleurs situées autour du pubis, de l’aine et des structures qui s’y attachent. Elle implique souvent les adducteurs, les muscles abdominaux, la symphyse pubienne ou une combinaison de plusieurs tissus surchargés.
La région pubienne agit comme un point de jonction entre le tronc et les membres inférieurs. Les forces provenant des jambes, du bassin et des abdominaux y convergent à chaque course, changement de direction, frappe, saut ou accélération. Lorsque la charge répétée dépasse la capacité d’adaptation des tissus, la douleur peut s’installer progressivement.
Les sports les plus concernés sont souvent le soccer, le hockey, le tennis, le rugby, la course avec changements rapides de direction et toute activité demandant pivots, sprints ou coups de pied répétés. Cependant, une reprise trop rapide d’activité ou un programme mal dosé peut suffire à déclencher le problème même chez un amateur.
La douleur se situe généralement au niveau du pubis, dans l’aine ou à la jonction entre les deux. Elle peut être unilatérale ou bilatérale. Certaines personnes ressentent un tiraillement au début de l’effort, qui diminue en chauffant puis revient après. D’autres ont une douleur plus constante en courant, en changeant de direction, en serrant les jambes ou en toussant.
La pubalgie est souvent multifactorielle. Parmi les éléments contributifs : faiblesse du tronc, déficit de force des adducteurs, manque de mobilité de hanche, surcharge d’entraînement, récupération insuffisante, fatigue accumulée, asymétries fonctionnelles ou technique sportive inefficace. Chercher une seule cause isolée est rarement suffisant.
Le repos complet n’est pas toujours la meilleure solution à long terme. S’il peut calmer la douleur temporairement, il ne corrige pas les capacités physiques nécessaires pour reprendre le sport. Une rééducation progressive est généralement plus efficace : gestion de charge, renforcement des adducteurs, travail du tronc, amélioration de la hanche, retour progressif à la course puis aux gestes spécifiques.
L’ostéopathie peut être utile en complément lorsqu’il existe des restrictions de mobilité, des compensations lombaires ou pelviennes, une surcharge tissulaire locale ou des stratégies de mouvement défavorables. Elle s’intègre idéalement à un programme actif plutôt qu’en remplacement de celui-ci.
Une évaluation est recommandée si la douleur persiste plusieurs semaines, revient à chaque reprise sportive, gêne la marche ou devient plus intense. D’autres diagnostics peuvent parfois ressembler à une pubalgie, comme hernie inguinale, conflit de hanche ou tendinopathie isolée.
En résumé, la pubalgie n’est pas seulement “une douleur à l’aine du sportif”. C’est souvent le signal qu’un système entier — force, mobilité, charge et récupération — demande à être rééquilibré.
Cause #6 : Conflit fémoro-acétabulaire
Le conflit fémoro-acétabulaire, souvent abrégé CFA, est une cause fréquente de douleur à l’aine chez les personnes actives, les sportifs et parfois les adultes jeunes. Il survient lorsqu’il existe un contact anormal ou répétitif entre la tête du fémur et le rebord de la cavité de la hanche (acétabulum) lors de certains mouvements. Avec le temps, ce conflit mécanique peut irriter les tissus articulaires et provoquer une douleur localisée dans l’aine.
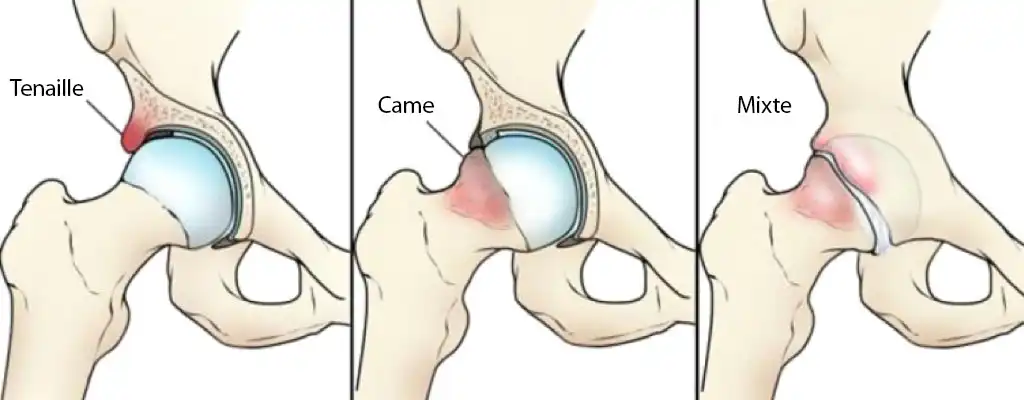
La hanche est une articulation profonde conçue pour offrir stabilité et mobilité. Lorsque ses surfaces bougent harmonieusement, les charges se répartissent efficacement. Mais chez certaines personnes, la forme osseuse ou la mécanique articulaire favorise un pincement dans certaines amplitudes, surtout en flexion profonde, rotation interne ou mouvements combinés.
La douleur est souvent ressentie dans le pli de l’aine, de manière profonde, parfois comme un pincement, une gêne vive ou une sensation de blocage. Plusieurs personnes décrivent un inconfort en s’accroupissant, en montant les genoux vers la poitrine, en entrant ou sortant d’une voiture, en restant assises longtemps ou après des activités sportives répétées.
Les sports impliquant squats profonds, pivots, sauts, changements de direction ou flexions répétées de hanche peuvent révéler davantage les symptômes. Toutefois, certaines personnes non sportives ressentent aussi la douleur dans les gestes simples du quotidien.
Il est important de comprendre qu’avoir une morphologie compatible avec un conflit à l’imagerie ne signifie pas automatiquement douleur. Beaucoup de personnes présentent certaines variations anatomiques sans symptômes. La douleur apparaît généralement lorsqu’un ensemble de facteurs se combine : charge élevée, mobilité réduite, faiblesse musculaire, récupération insuffisante, sensibilité articulaire ou compensations répétées.
Le diagnostic repose sur l’histoire clinique, l’examen physique et parfois l’imagerie lorsque nécessaire. L’objectif n’est pas seulement de voir une image, mais de relier les résultats au vécu réel de la personne.
La prise en charge conservatrice est souvent la première étape. Elle peut inclure modification temporaire des mouvements irritants, amélioration de la mobilité contrôlée, renforcement des muscles fessiers et du tronc, travail de stabilité, adaptation sportive et progression graduelle des charges. Apprendre à bouger différemment dans certaines amplitudes change souvent beaucoup.
L’ostéopathie peut s’intégrer à cette approche en évaluant la mobilité globale : bassin, rachis lombaire, thorax, stratégie de marche, compensations musculaires et qualité du mouvement. Le but n’est pas de “reformer l’os” manuellement, mais de réduire les contraintes inutiles autour de la hanche.
Une évaluation plus poussée est recommandée si la douleur persiste malgré un bon programme conservateur, si des blocages répétés surviennent ou si les activités deviennent fortement limitées.
En résumé, le conflit fémoro-acétabulaire n’est pas seulement un problème de forme osseuse. C’est souvent l’interaction entre anatomie, mouvement, charge et adaptation qui détermine la présence ou non de douleur.
Cause #7 : Bursite ou tendinopathie de hanche
La bursite ou la tendinopathie de hanche peut aussi provoquer une douleur ressentie à l’aine, même si elle est souvent associée à la face latérale de la hanche. Selon la structure impliquée et la façon dont la douleur est projetée, certaines personnes ressentent un inconfort antérieur, profond ou diffus qui semble venir de l’aine. C’est pourquoi cette cause mérite d’être considérée lorsqu’aucune explication évidente n’apparaît.
Une bourse est un petit coussin rempli de liquide servant à diminuer les frottements entre les tissus. Lorsqu’elle devient irritée, la zone peut devenir sensible et douloureuse. Une tendinopathie, de son côté, correspond à une irritation ou une diminution de tolérance d’un tendon soumis à trop de charge ou à une charge mal répartie. Autour de la hanche, plusieurs tendons peuvent être concernés selon les mouvements répétés et les compensations présentes.
La douleur apparaît souvent à la marche prolongée, en montant les escaliers, après une séance sportive, en se levant d’une chaise ou après être resté longtemps debout. Certaines personnes ressentent aussi une gêne la nuit lorsqu’elles dorment sur le côté atteint. D’autres décrivent plutôt une douleur diffuse à l’avant de la hanche qui descend légèrement vers la cuisse.
Plusieurs facteurs favorisent ce type de problème : faiblesse des muscles fessiers, manque de stabilité du bassin, surcharge d’entraînement, reprise trop rapide d’activité, boiterie temporaire, arthrose associée, ancienne blessure ou stratégie de marche inefficace. Souvent, ce n’est pas la structure locale seule qui pose problème, mais la façon dont tout le système répartit les charges.
La douleur varie selon la structure impliquée. Une irritation latérale est plus classique avec certaines bursites ou tendons fessiers. Une gêne antérieure peut davantage évoquer des tissus situés à l’avant de la hanche, y compris certaines structures proches du psoas. C’est pourquoi l’évaluation clinique reste essentielle plutôt qu’un simple auto-diagnostic basé sur l’emplacement exact.
La prise en charge repose généralement sur une réduction temporaire des activités irritantes sans immobilité complète. Bouger reste important, mais avec un dosage plus intelligent. Le renforcement progressif des fessiers, du tronc et des muscles de hanche est souvent central. Corriger une surcharge chronique change davantage les symptômes qu’un simple repos passif.
L’ostéopathie peut être utile en complément pour analyser la mobilité de hanche, les compensations pelviennes, la mécanique lombaire, la posture et la qualité de la marche. Elle peut aussi aider à diminuer certaines contraintes périphériques autour de la zone douloureuse.
Une consultation est recommandée si la douleur devient nocturne importante, si la marche est limitée, si les symptômes persistent plusieurs semaines ou s’aggravent malgré l’adaptation des charges.
En résumé, bursite et tendinopathie de hanche sont souvent moins un problème isolé qu’un signal de surcharge. Restaurer une meilleure capacité des tissus et une meilleure répartition des forces reste généralement la clé du soulagement durable.
Cause #8 : Douleur sacro-iliaque référée
La douleur sacro-iliaque référée est une cause souvent méconnue de douleur à l’aine. Beaucoup de personnes associent l’articulation sacro-iliaque uniquement à la fesse ou au bas du dos. Pourtant, lorsqu’elle devient irritée ou lorsque les structures autour du bassin sont surchargées, la douleur peut parfois être perçue à distance, notamment dans l’aine, la hanche ou le haut de la cuisse.
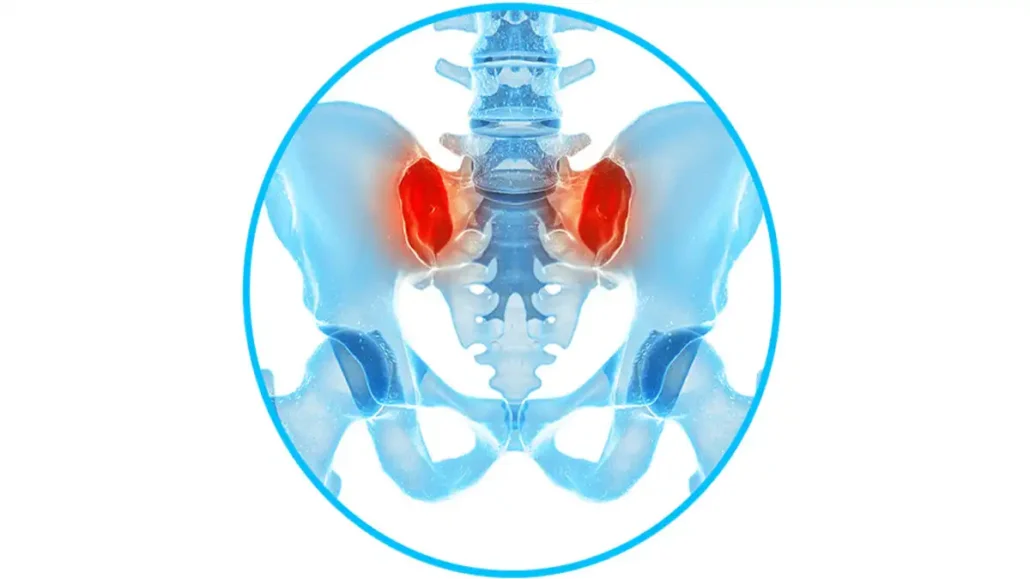
Les articulations sacro-iliaques relient le sacrum aux os du bassin. Leur mobilité est faible, mais leur rôle est important : transmettre les forces entre le tronc et les jambes, absorber certaines contraintes et participer à la stabilité globale de la ceinture pelvienne. Lorsque cette région fonctionne moins bien, d’autres structures compensent souvent autour de la hanche et de l’aine.
La douleur n’est pas toujours ressentie exactement à l’endroit du problème. Le système nerveux peut projeter un signal douloureux vers une autre zone selon des mécanismes de convergence. C’est ce qu’on appelle une douleur référée. Une personne peut donc pointer l’aine alors qu’une partie du problème se situe davantage au niveau postérieur du bassin.
Le tableau clinique est souvent mixte. En plus de la douleur à l’aine, plusieurs personnes ressentent une gêne dans la fesse, le bas du dos, la région postérieure de la hanche ou une sensation d’instabilité en marchant. Se lever d’une chaise, monter les escaliers, rester debout longtemps, porter un enfant sur une hanche ou marcher sur de longues distances peut aggraver les symptômes.
Plusieurs facteurs peuvent contribuer à cette surcharge : grossesse, hyperlaxité, chute sur le bassin, asymétries de charge, faiblesse des muscles stabilisateurs, boiterie temporaire, ancienne blessure à la cheville ou au genou, travail debout prolongé ou perte de mobilité de hanche. Souvent, la douleur sacro-iliaque s’inscrit dans un ensemble biomécanique plus large.
Il est important d’éviter l’idée simpliste d’un “bassin déplacé” comme explication unique. La réalité est généralement plus nuancée : sensibilité locale, surcharge ligamentaire, contrôle moteur altéré, muscles protecteurs trop actifs ou stratégie de mouvement inefficace. Une approche moderne cherche la fonction plutôt qu’un seul os “mal placé”.
La prise en charge peut inclure exercices de stabilité lombo-pelvienne, renforcement progressif des fessiers et du tronc, amélioration de la mobilité de hanche, reprise graduelle de la marche, ajustement des habitudes quotidiennes et gestion des charges asymétriques. Le mouvement dosé est souvent plus utile que l’évitement complet.
L’ostéopathie peut avoir une place pertinente en évaluant l’ensemble du bassin, des hanches, du rachis lombaire et des compensations périphériques. Elle peut aider à réduire certaines contraintes mécaniques et à restaurer un mouvement plus confortable.
Consultez si la douleur devient intense, si elle irradie fortement, si la marche devient difficile ou si les symptômes persistent malgré les adaptations.
En résumé, une douleur à l’aine ne vient pas toujours de l’aine elle-même. Parfois, le bassin parle… mais le message est ressenti ailleurs.
Cause #9 : Grossesse et changements pelviens
La grossesse est une période de transformation profonde pour le corps, et la douleur à l’aine y est relativement fréquente. Chez plusieurs femmes, elle apparaît progressivement au fil des semaines ou devient plus marquée au deuxième et au troisième trimestre. Cette douleur n’est pas nécessairement le signe d’un problème grave. Elle reflète souvent l’adaptation du bassin, des articulations, des muscles et des tissus de soutien à une nouvelle réalité biomécanique.
À mesure que le ventre grandit, le centre de gravité se modifie. La posture change naturellement, la répartition des charges évolue et certaines structures travaillent davantage pour maintenir l’équilibre. Le bassin, les hanches, le bas du dos et les muscles stabilisateurs doivent continuellement s’ajuster.
Les hormones jouent aussi un rôle important. Certaines substances, comme la relaxine, favorisent une plus grande souplesse ligamentaire afin de préparer le corps à l’accouchement. Cette adaptation est normale, mais chez certaines personnes elle s’accompagne d’une sensation d’instabilité, d’une fatigue musculaire accrue ou d’une plus grande sensibilité dans la région pelvienne.
La douleur peut être ressentie dans l’aine d’un seul côté ou des deux côtés. Elle apparaît souvent en marchant, en montant les escaliers, en se retournant dans le lit, en entrant dans une voiture, en écartant les jambes ou après une journée active. Certaines femmes décrivent un tiraillement, d’autres un pincement ou une gêne profonde.
Plusieurs mécanismes peuvent être impliqués : surcharge des adducteurs, tension du psoas, irritation de la symphyse pubienne, douleur sacro-iliaque référée, fatigue des muscles stabilisateurs ou simple surcharge mécanique temporaire. Souvent, plusieurs facteurs coexistent.
La bonne nouvelle est que des stratégies simples aident souvent beaucoup. Réduire les activités irritantes sans cesser complètement de bouger, faire des pauses plus fréquentes, éviter certains mouvements asymétriques prolongés, utiliser un oreiller entre les jambes la nuit et répartir les charges du quotidien peuvent soulager la région.
Les exercices adaptés sont souvent très utiles : renforcement doux des fessiers, stabilité du tronc, mobilité contrôlée, respiration diaphragmatique et marche selon la tolérance. Le but n’est pas la performance, mais un meilleur confort fonctionnel.
L’ostéopathie peut aussi avoir une place intéressante pendant la grossesse lorsqu’elle est pratiquée de façon adaptée. Elle peut aider à réduire certaines tensions, améliorer la mobilité confortable, travailler les compensations du bassin, du thorax ou du dos et accompagner les changements corporels avec plus de fluidité.
Une consultation médicale est recommandée si la douleur devient sévère, si la marche devient très difficile, en cas de chute, de contractions inhabituelles, de saignement ou de tout symptôme préoccupant.
En résumé, la douleur à l’aine pendant la grossesse est souvent le langage d’un corps qui s’ajuste. Avec de bonnes stratégies, du mouvement intelligent et un accompagnement approprié, il est souvent possible d’améliorer nettement le confort au quotidien.
Cause #10 : Causes médicales à exclure
La majorité des douleurs à l’aine sont liées à des causes musculosquelettiques fréquentes : surcharge musculaire, tendinopathie, problème de hanche, pubalgie, hernie ou adaptations mécaniques temporaires. Toutefois, dans une minorité de cas, la douleur peut être associée à une condition médicale nécessitant une évaluation plus rapide. L’objectif n’est pas d’inquiéter inutilement, mais de reconnaître les situations qui sortent du cadre habituel.
Une douleur soudaine, intense ou rapidement progressive mérite toujours plus d’attention, surtout si elle apparaît sans effort clair ou sans explication évidente. Une douleur nouvelle qui empêche de marcher normalement ou qui s’aggrave rapidement n’est pas à banaliser.
La fièvre, les frissons ou un malaise général changent également le contexte. Une douleur à l’aine accompagnée de symptômes généraux peut évoquer un processus infectieux, inflammatoire ou une autre condition nécessitant un avis médical.
Un gonflement important, une rougeur, une chaleur locale marquée ou une masse douloureuse inhabituelle doivent aussi être évalués. Dans certains cas, il peut s’agir d’un ganglion inflammatoire, d’une complication herniaire, d’une irritation tissulaire importante ou d’une autre cause non mécanique.
Les douleurs liées à une fracture de stress, à une lésion osseuse ou à certaines atteintes articulaires profondes peuvent parfois commencer de manière discrète puis progresser. Chez une personne active, une douleur persistante qui augmente à l’appui ou qui limite de plus en plus la marche mérite une attention particulière.
Il faut aussi considérer que certaines douleurs ressenties dans l’aine ne viennent pas du système musculosquelettique. Selon le contexte, certaines causes urinaires, digestives, gynécologiques, vasculaires ou neurologiques peuvent projeter une douleur dans cette région. L’emplacement seul ne suffit donc pas à conclure.
Consultez rapidement si la douleur à l’aine s’accompagne de :
- incapacité de marcher normalement
- fièvre ou malaise important
- gonflement rapide
- bosse douloureuse irréductible
- douleur nocturne importante
- traumatisme significatif
- douleur qui empire de jour en jour
- symptômes urinaires ou abdominaux associés
- faiblesse marquée ou engourdissement progressif
L’ostéopathie peut avoir une place dans les douleurs fonctionnelles et mécaniques, mais elle ne remplace pas une évaluation médicale lorsqu’un drapeau rouge est présent. Un bon praticien sait reconnaître ses limites et orienter au besoin.
Symptômes associés à surveiller
La douleur à l’aine apparaît rarement seule. Très souvent, elle s’accompagne d’autres signes qui aident à mieux comprendre l’origine du problème. En pratique, ce n’est pas seulement l’endroit douloureux qui compte, mais l’ensemble du tableau clinique. Deux personnes peuvent ressentir une douleur similaire dans l’aine, alors que les mécanismes réels sont très différents. Observer les symptômes associés permet donc d’agir avec plus de justesse.
La raideur de hanche est fréquente. Certaines personnes ont de la difficulté à croiser les jambes, à mettre leurs bas, à s’accroupir ou à tourner la jambe vers l’intérieur. Cela peut orienter vers une limitation articulaire, un conflit de hanche, de l’arthrose ou une protection musculaire importante.
Le boitement ou la difficulté à prendre appui sont aussi des signaux utiles. Si marcher devient douloureux ou si la foulée change, cela peut refléter une irritation plus marquée d’un tendon, de l’articulation de la hanche, d’une structure osseuse ou d’une surcharge importante.
Une douleur qui descend vers l’intérieur de la cuisse évoque parfois les adducteurs. Une douleur profonde à l’avant de la hanche peut davantage orienter vers le psoas ou l’articulation. Une douleur associée à la fesse ou au bas du dos peut suggérer une participation du bassin ou de la région lombaire.
La présence d’une bosse ou d’un renflement dans l’aine doit être notée, surtout si elle apparaît à l’effort, en toussant ou en restant debout. Cela peut évoquer une hernie inguinale, particulièrement si la sensation de lourdeur accompagne la douleur.
Les craquements, blocages ou sensations de pincement dans la hanche sont aussi pertinents. Ils ne signifient pas toujours gravité, mais ils orientent parfois vers une composante articulaire ou mécanique nécessitant une évaluation plus précise.
Les symptômes généraux méritent une attention particulière : fièvre, fatigue inhabituelle, malaise, perte de poids non expliquée, douleur nocturne importante ou aggravation rapide changent le contexte clinique et justifient une consultation.
Les engourdissements, picotements ou faiblesse réelle dans la jambe sont moins typiques d’une simple tendinopathie. Ils peuvent évoquer une irritation nerveuse, une atteinte lombaire ou un autre problème nécessitant un examen plus approfondi.
Chez la femme enceinte, une douleur à l’aine accompagnée d’instabilité marquée, de douleur pubienne importante ou d’une grande difficulté à marcher mérite aussi d’être discutée avec un professionnel.
Consultez rapidement si la douleur s’accompagne d’incapacité de marcher, de fièvre, d’un gonflement rapide, d’une bosse douloureuse, de faiblesse marquée ou d’une aggravation importante.
En résumé, la douleur à l’aine donne une information utile… mais ce sont souvent les symptômes qui l’accompagnent qui en révèlent le véritable sens.
Comment soulager la douleur à l’aine
Soulager une douleur à l’aine ne consiste pas seulement à masquer le symptôme. Pour obtenir un résultat durable, il faut comprendre ce qui surcharge la région : adducteurs irrités, psoas tendu, hanche raide, pubalgie, bassin déséquilibré, hernie, grossesse ou combinaison de plusieurs facteurs. Lorsque la vraie cause est ciblée, l’amélioration est souvent plus rapide et plus stable.
La première étape consiste à réduire temporairement les gestes qui entretiennent la douleur. Si la gêne apparaît après le sport, en montant les escaliers, après une longue marche ou en position assise prolongée, il peut être utile d’adapter la charge pendant quelques jours plutôt que de forcer. Cela ne signifie pas immobilité totale. Dans la majorité des cas, le mouvement bien dosé reste préférable au repos complet.
Marcher selon la tolérance, changer de position fréquemment, éviter les amplitudes très irritantes et maintenir une activité légère aident souvent à réduire la raideur et à préserver la fonction. Le corps récupère généralement mieux dans le mouvement que dans l’évitement total.
Le renforcement progressif devient ensuite central. Selon la cause, il peut viser les fessiers, les adducteurs, le tronc, les stabilisateurs du bassin ou la mobilité contrôlée de hanche. Un tissu plus fort, mieux coordonné et mieux préparé tolère davantage les contraintes quotidiennes.
Le sommeil, la récupération et le stress jouent aussi un rôle majeur. Une douleur persistante s’installe plus facilement sur un terrain de fatigue accumulée. Bien récupérer améliore souvent la capacité du corps à se réparer.
Routine simple à la maison
- marcher 5 à 10 minutes
- mobiliser doucement la hanche
- respirer profondément
- éviter la position assise prolongée
- faire des exercices adaptés
- consulter si la douleur persiste
Place de l’ostéopathie dans la prise en charge
L’ostéopathie peut occuper une place importante dans la prise en charge de la douleur à l’aine, surtout lorsque des facteurs mécaniques, posturaux ou fonctionnels entretiennent les symptômes. Cette région est rarement isolée du reste du corps. Une douleur ressentie à l’aine peut être influencée par la hanche, le bassin, les lombaires, la respiration, la posture, la marche, une ancienne blessure ou certaines compensations installées depuis longtemps.
C’est pourquoi une approche globale est souvent particulièrement pertinente. L’objectif n’est pas seulement de traiter la zone douloureuse, mais de comprendre pourquoi cette région est devenue surchargée, tendue ou irritable.
L’évaluation ostéopathique commence généralement par l’histoire du problème : apparition de la douleur, gestes aggravants, activités sportives, travail, posture assise, qualité du sommeil, grossesse, traumatismes antérieurs, limitations fonctionnelles et symptômes associés. Ensuite, l’examen clinique peut explorer différentes zones reliées au symptôme.
Selon le contexte, l’ostéopathe peut évaluer :
- mobilité de la hanche
- équilibre du bassin
- fonction sacro-iliaque
- lombaires et charnière lombo-pelvienne
- tension du psoas et des adducteurs
- stabilité du tronc
- respiration et pression abdominale
- qualité de la marche
- compensations du genou, cheville ou pied
Cette vision élargie est essentielle, car plusieurs douleurs à l’aine ne proviennent pas uniquement de l’aine.
Les techniques utilisées varient selon la personne et la cause suspectée. Elles peuvent viser à améliorer la mobilité articulaire, diminuer certaines tensions musculaires, restaurer une meilleure coordination du mouvement, réduire les contraintes sur les tissus irrités et faciliter le retour à la fonction.
L’ostéopathie peut être particulièrement utile dans les contextes suivants :
- syndrome du psoas
- tendinite des adducteurs
- pubalgie fonctionnelle
- douleur sacro-iliaque référée
- raideur de hanche
- douleur liée à la posture assise
- compensations après blessure
- inconfort pendant la grossesse
- surcharge sportive répétée
Le traitement ne devrait pas rester uniquement passif. Une approche moderne inclut aussi des conseils concrets : exercices simples, adaptation des charges, ergonomie, progression sportive, sommeil, respiration et stratégies d’autonomie. Le but est d’aider la personne à reprendre confiance dans le mouvement plutôt que de devenir dépendante des soins.
Il est toutefois important d’être clair : l’ostéopathie ne remplace pas une évaluation médicale lorsqu’un drapeau rouge est présent, comme une hernie compliquée, une douleur sévère inexpliquée, de la fièvre, un traumatisme important ou une incapacité marquée à marcher.
Un bon praticien sait reconnaître ces limites et orienter lorsque nécessaire.
En résumé, l’ostéopathie peut représenter bien plus qu’un traitement local de la douleur à l’aine. Elle peut aider à relier les différentes pièces du puzzle : mouvement, posture, charge, récupération et adaptation du corps dans son ensemble.
Quand consulter rapidement
La douleur à l’aine est souvent liée à des causes fréquentes et non graves : surcharge musculaire, tendinopathie, irritation du psoas, problème mécanique de hanche ou fatigue tissulaire. Dans bien des cas, elle s’améliore avec des ajustements de charge, du mouvement adapté et une prise en charge progressive. Cependant, certaines situations demandent une évaluation plus rapide.
Consultez rapidement si la douleur apparaît soudainement, de façon intense, surtout si elle empêche de marcher normalement ou de prendre appui sur la jambe. Une douleur brutale inhabituelle mérite davantage d’attention qu’une gêne progressive connue.
Une consultation rapide est aussi recommandée si la douleur survient après un traumatisme : chute, faux mouvement violent, impact sportif, glissade ou accident. Même sans fracture évidente, certaines lésions nécessitent un examen plus précis.
Soyez également vigilant en présence d’une bosse dans l’aine, particulièrement si elle devient douloureuse, grossit rapidement, ne disparaît plus au repos ou s’accompagne de nausées. Cela peut évoquer une hernie nécessitant une attention médicale.
La fièvre, les frissons, un malaise important ou une sensation d’être malade changent aussi le contexte. Une douleur à l’aine avec symptômes généraux ne doit pas être banalisée.
Consultez rapidement si la douleur s’accompagne de :
- incapacité de marcher normalement
- gonflement important
- rougeur ou chaleur marquée
- bosse douloureuse
- fièvre ou malaise général
- douleur nocturne importante
- aggravation rapide
- faiblesse de la jambe
- engourdissement progressif
- symptômes urinaires ou abdominaux associés
Il est aussi pertinent de consulter si la douleur devient de plus en plus fréquente, si elle revient à chaque reprise d’activité, si elle limite le travail ou le sport, ou si elle ne s’améliore pas malgré plusieurs semaines d’adaptation.
Chez la femme enceinte, une douleur importante avec difficulté marquée à marcher, chute, contractions inhabituelles ou tout symptôme préoccupant mérite également une évaluation.
Prévenir les récidives
Lorsque la douleur à l’aine diminue ou disparaît, il est naturel de vouloir reprendre la routine habituelle et tourner la page. Pourtant, chez de nombreuses personnes, le véritable défi n’est pas seulement de calmer un épisode douloureux, mais d’éviter qu’il revienne. Les récidives surviennent souvent lorsque les facteurs qui ont provoqué la surcharge restent présents : manque de mobilité, faiblesse musculaire, reprise trop rapide, posture prolongée, récupération insuffisante ou compensation d’un autre problème corporel.
La première étape consiste à comprendre votre propre pattern. Certaines douleurs apparaissent après plusieurs heures assis. D’autres après la course, les changements de direction, les escaliers, les squats ou les longues marches. Identifier ce qui déclenche vos symptômes permet d’agir avec précision plutôt que d’appliquer des conseils généraux.
Le mouvement régulier est l’un des meilleurs outils préventifs. La hanche et le bassin tolèrent mal l’immobilité prolongée. Même une bonne posture devient problématique lorsqu’elle est maintenue trop longtemps. Se lever souvent, marcher, varier les positions et bouger la hanche dans la journée réduit la charge accumulée.
Le renforcement progressif est fondamental. Des fessiers plus solides, un meilleur contrôle du tronc, des adducteurs mieux préparés et une hanche plus fonctionnelle protègent la région de l’aine. Le but n’est pas de faire des exercices au hasard, mais de construire une capacité durable.
La gestion des charges sportives compte énormément. Augmenter trop vite la course, les sprints, les charges lourdes ou la fréquence d’entraînement augmente le risque de rechute. Une progression graduelle reste souvent plus efficace qu’une motivation explosive suivie d’un arrêt forcé.
Le sommeil et la récupération sont souvent sous-estimés. Un corps fatigué tolère moins bien les contraintes. Dormir suffisamment, intégrer des jours plus légers et respecter les signaux de fatigue réduit le risque de surcharge chronique.
Le stress influence aussi les récidives. Il modifie la respiration, augmente les tensions globales et diminue parfois la qualité de récupération. Une meilleure régulation du stress aide souvent autant qu’un exercice local.
Rôle préventif de l’ostéopathie
L’ostéopathie peut avoir une place intéressante en prévention, non pas pour “corriger” le corps régulièrement sans raison, mais pour identifier les zones qui compensent avant qu’elles ne deviennent douloureuses. Une perte de mobilité de hanche, une surcharge du bassin, une ancienne blessure mal compensée ou une stratégie de mouvement inefficace peuvent entretenir des rechutes silencieuses.
Elle peut aider à :
- optimiser la mobilité de hanche et du bassin
- réduire certaines compensations chroniques
- améliorer la mécanique de marche ou de course
- accompagner la reprise sportive
- ajuster certaines habitudes posturales
- intégrer exercices et conseils personnalisés
- soutenir une récupération plus fluide
FAQ — Douleur à l’aine
La douleur à l’aine est-elle grave ?
Le plus souvent, non. Elle est fréquemment liée à une surcharge musculaire, une tendinopathie, un problème mécanique de hanche ou une irritation du psoas. Toutefois, une douleur intense, inhabituelle ou accompagnée d’autres symptômes mérite une évaluation.
Comment savoir si la douleur vient de la hanche ?
Une origine de hanche est plus probable si la douleur est profonde, située dans le pli de l’aine, aggravée en marchant, en montant les escaliers, en entrant dans une voiture ou en croisant les jambes.
Le psoas peut-il vraiment causer une douleur à l’aine ?
Oui. Le psoas est un fléchisseur majeur de hanche. Lorsqu’il devient surchargé ou irritable, la douleur apparaît souvent à l’avant de la hanche ou dans l’aine.
Comment reconnaître une hernie inguinale ?
Une bosse dans l’aine, une lourdeur, une douleur à l’effort, à la toux ou au port de charge peuvent orienter vers une hernie. Une évaluation médicale est recommandée.
Pourquoi j’ai mal à l’aine en marchant ?
Plusieurs causes sont possibles : arthrose de hanche, tendinopathie, conflit de hanche, surcharge musculaire, douleur sacro-iliaque référée ou irritation du psoas.
Le repos est-il la meilleure solution ?
Pas toujours. Dans de nombreux cas, le mouvement adapté et la reprise graduelle sont plus efficaces qu’un repos complet prolongé.
Quels exercices peuvent aider ?
Cela dépend de la cause. Renforcement des fessiers, stabilité du tronc, mobilité de hanche, travail des adducteurs ou marche progressive peuvent être utiles lorsqu’ils sont bien choisis.
L’ostéopathie peut-elle aider ?
Oui, particulièrement lorsque la douleur est influencée par la posture, la mobilité, les compensations du bassin ou une surcharge mécanique globale.
Combien de temps cela peut durer ?
Certaines douleurs durent quelques jours, d’autres plusieurs semaines. Si la douleur persiste ou revient souvent, une évaluation est pertinente.
Quand faut-il consulter rapidement ?
Si la douleur est brutale, empêche de marcher, survient après un traumatisme, s’accompagne de fièvre, d’une bosse douloureuse, d’un gonflement important ou d’une aggravation rapide.
Conclusion : Comprendre la cause pour mieux soulager
La douleur à l’aine est un symptôme fréquent, parfois inquiétant, souvent limitant, mais dont les causes sont nombreuses. Chez certaines personnes, elle reflète simplement une surcharge musculaire, une reprise d’activité trop rapide, une posture prolongée ou un manque de récupération. Chez d’autres, elle peut être liée à la hanche, au bassin, à une hernie, à une pubalgie, à la grossesse ou à un contexte médical nécessitant davantage d’attention.
L’essentiel est d’éviter les raccourcis. Le même symptôme peut cacher des mécanismes très différents. Une douleur à l’aine n’est pas toujours un problème local. Elle peut venir d’une articulation plus raide, d’un muscle qui compense trop, d’une mauvaise répartition des charges ou d’un système devenu moins tolérant à l’effort.
C’est pourquoi observer le contexte change tout : moment d’apparition, gestes aggravants, sport, position assise, marche, sommeil, symptômes associés et évolution dans le temps. Ces indices orientent vers des solutions beaucoup plus pertinentes qu’une approche uniforme appliquée à tous.
Dans bien des cas, le soulagement passe par des mesures simples : mieux doser les activités, bouger intelligemment, renforcer progressivement, récupérer davantage, corriger certaines habitudes et redonner de la variabilité au corps. Quand la douleur persiste ou revient, une évaluation professionnelle permet souvent d’identifier ce qui entretient réellement le problème.
L’ostéopathie peut avoir une place utile dans cette démarche lorsqu’une composante fonctionnelle, posturale ou mécanique est présente. Elle s’intègre idéalement à une approche globale centrée sur la compréhension du corps, le mouvement et l’autonomie du patient.
Enfin, il ne faut ni banaliser systématiquement la douleur, ni craindre automatiquement le pire. Entre l’ignorance et l’inquiétude excessive existe une voie plus juste : écouter les signaux du corps, reconnaître les signes d’alerte et intervenir avec discernement.
Parce que derrière une douleur à l’aine, il n’y a pas seulement un symptôme à faire taire… il y a souvent un message à comprendre.
Références scientifiques (style Vancouver)
- National Institute for Health and Care Excellence. Osteoarthritis in over 16s: diagnosis and management. NICE Guideline. Updated 2025.
- American Academy of Orthopaedic Surgeons. Management of Osteoarthritis of the Hip: Clinical Practice Guideline. Updated 2024.
- Reiman MP, Thorborg K, Hölmich P. Clinical examination and physical assessment of hip-related groin pain in athletes. Br J Sports Med. 2016;50(19):1180-6.
- Weir A, Brukner P, Delahunt E, et al. Doha agreement meeting on terminology and definitions in groin pain in athletes. Br J Sports Med. 2015;49(12):768-74.
- Serner A, van Eijck CH, Beumer BR, et al. Study quality on groin injury management remains low: systematic review. Br J Sports Med. 2015;49(12):813.
- Griffin DR, Dickenson EJ, O’Donnell J, et al. The Warwick Agreement on femoroacetabular impingement syndrome. Br J Sports Med. 2016;50(19):1169-76.
- Kemp JL, Mosler AB, Hart HF, et al. Improving function in people with hip-related pain: current evidence. J Orthop Sports Phys Ther. 2020;50(9):495-507.
- American College of Radiology. ACR Appropriateness Criteria® Chronic Hip Pain. Updated 2024.
- Falvey ÉC, Franklyn-Miller A, McCrory PR. The groin triangle: diagnostic approach to groin pain. Br J Sports Med. 2009;43(3):213-20.
- World Health Organization. Musculoskeletal conditions. WHO Fact Sheet. Updated 2025.
- Cibulka MT, White DM, Woehrle J, et al. Hip pain and mobility deficits—clinical practice guidelines. J Orthop Sports Phys Ther. 2009;39(4):A1-A25.
- Frank RM, Lee S, Bush-Joseph CA, et al. Outcomes for femoroacetabular impingement treatment: review. Am J Sports Med. 2020;48(3):761-74.
- Chaibi A, Russell MB. Manual therapies for musculoskeletal pain: systematic review overview. J Pain Res. 2014;7:1-15.
- Cerritelli F, Ruffini N, Lacorte E, et al. Osteopathic manipulative treatment in musculoskeletal disorders: review. BMC Musculoskelet Disord. 2016;17:1-13.