Introduction
L’ostéoporose, une condition caractérisée par une fragilité osseuse accrue et une susceptibilité aux fractures, représente une préoccupation majeure pour la santé, affectant des millions de personnes à travers le monde. Alors que l’ostéoporose primaire est souvent associée au vieillissement naturel du corps et aux changements hormonaux, l’ostéoporose secondaire est le résultat de divers facteurs médicaux sous-jacents, de l’utilisation de certains médicaments ou de modes de vie spécifiques. Comprendre les causes, les risques et la gestion de l’ostéoporose secondaire est essentiel pour une prévention et un traitement efficaces.
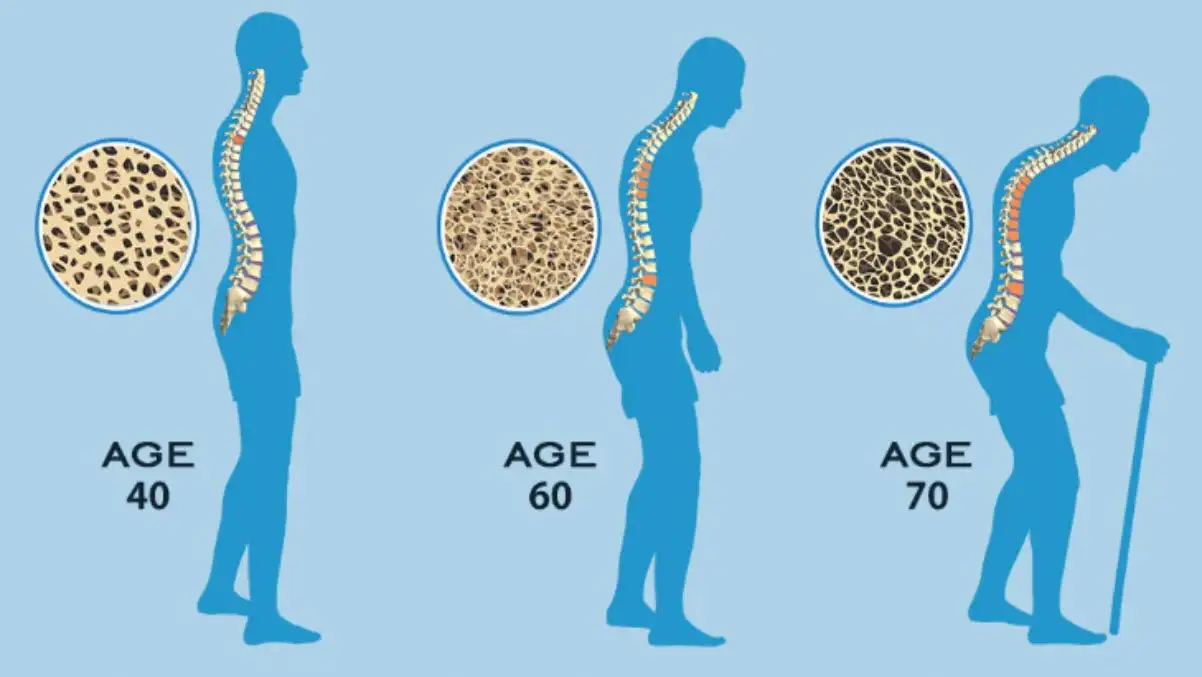
L’ostéoporose primaire, souvent liée au processus de vieillissement, se manifeste généralement après la ménopause chez les femmes en raison de la diminution des niveaux d’œstrogènes. Chez les hommes, le vieillissement entraîne également une perte osseuse, bien que plus tardive et de manière moins prononcée que chez les femmes. Cependant, l’ostéoporose secondaire peut survenir à tout âge et est souvent le résultat de conditions médicales spécifiques ou de certains choix de vie.
Plusieurs affections médicales sous-jacentes peuvent contribuer à l’ostéoporose secondaire. Les maladies endocriniennes, telles que l’hyperthyroïdie ou la maladie de Cushing, peuvent perturber l’équilibre hormonal et entraîner une perte osseuse. De même, les troubles gastro-intestinaux, comme la maladie coeliaque ou la maladie inflammatoire de l’intestin, peuvent affecter l’absorption des nutriments essentiels pour la santé osseuse.
Certains médicaments sont également liés à l’ostéoporose secondaire. Les corticostéroïdes, souvent prescrits pour traiter des conditions inflammatoires, peuvent entraîner une perte osseuse importante avec une utilisation à long terme. De même, certains traitements contre le cancer, tels que la chimiothérapie et les corticostéroïdes, peuvent augmenter le risque d’ostéoporose.
Les choix de vie jouent également un rôle crucial dans le développement de l’ostéoporose secondaire. Le tabagisme, la consommation excessive d’alcool, une alimentation pauvre en calcium et en vitamine D, ainsi que le manque d’exercice physique régulier sont des facteurs de risque bien établis.
La gestion de l’ostéoporose secondaire implique souvent un traitement multifactoriel. Pour traiter la condition sous-jacente, il est essentiel de travailler en étroite collaboration avec des professionnels de la santé pour élaborer un plan de traitement adapté à chaque cas. Cela peut inclure la correction des déséquilibres hormonaux, l’ajustement des médicaments, ou la prise en charge des affections médicales sous-jacentes.
En plus du traitement spécifique de la cause sous-jacente, des approches générales sont souvent recommandées pour renforcer la santé osseuse. Cela comprend une alimentation équilibrée et riche en calcium, une exposition adéquate au soleil pour la synthèse de la vitamine D, la cessation du tabagisme, la limitation de la consommation d’alcool, et la pratique régulière d’exercices adaptés, en particulier ceux qui renforcent les os.
La prévention de l’ostéoporose secondaire joue un rôle clé dans la préservation de la santé osseuse à long terme. Cela implique une sensibilisation aux facteurs de risque, des bilans de santé réguliers, et la mise en œuvre de modes de vie sains. Les personnes présentant des facteurs de risque spécifiques, telles que des affections médicales sous-jacentes ou la prise de médicaments à risque, devraient être particulièrement vigilantes et consulter régulièrement leur professionnel de la santé pour des évaluations et des conseils appropriés.
Causes de l’ostéoporose secondaire
Contrairement à l’ostéoporose primaire, l’ostéoporose secondaire a des causes identifiables contribuant à la perte de densité osseuse. Diverses affections médicales peuvent conduire à une ostéoporose secondaire, notamment des troubles endocriniens tels que l’hyperthyroïdie et le syndrome de Cushing. Des troubles gastro-intestinaux tels que la maladie cœliaque et la maladie inflammatoire de l’intestin peuvent également altérer l’absorption des nutriments essentiels à la santé osseuse.
Certains médicaments jouent un rôle significatif dans le développement de l’ostéoporose secondaire. L’utilisation prolongée de glucocorticoïdes, couramment prescrits pour des affections telles que la polyarthrite rhumatoïde ou l’asthme, peut entraîner une perte osseuse. De plus, des traitements tels que la chimiothérapie et les thérapies liées aux hormones peuvent contribuer à une diminution de la densité osseuse.
- Maladies Endocriniennes : Certaines maladies endocriniennes, telles que l’hyperthyroïdie (une activité thyroïdienne excessive) et la maladie de Cushing (une production excessive de cortisol par les glandes surrénales), peuvent contribuer à la perte de densité osseuse.
- Troubles Digestifs : Des conditions telles que la maladie cœliaque, la maladie inflammatoire de l’intestin (comme la maladie de Crohn) et d’autres troubles digestifs peuvent interférer avec l’absorption adéquate du calcium et d’autres minéraux essentiels à la santé osseuse.
- Insuffisance Rénale : Les personnes souffrant d’insuffisance rénale chronique peuvent présenter un déséquilibre dans le métabolisme du calcium et du phosphore, ce qui peut contribuer à l’ostéoporose secondaire.
- Médicaments : Certains médicaments peuvent affecter la santé osseuse en interférant avec le métabolisme du calcium. Les corticostéroïdes à long terme, les médicaments utilisés pour traiter certaines maladies inflammatoires, les anticonvulsivants et les traitements de l’excès de thyroïde peuvent être associés à un risque accru d’ostéoporose.
- Déficits Nutritionnels : Un apport insuffisant en calcium, en vitamine D et en d’autres nutriments essentiels peut contribuer à la fragilité osseuse. Les carences nutritionnelles peuvent être liées à des régimes restrictifs, à des troubles alimentaires ou à des problèmes d’absorption.
- Troubles Hormonaux : Certaines conditions médicales, telles que l’aménorrhée primaire ou secondaire chez les femmes, peuvent entraîner un déséquilibre hormonal et contribuer à la perte osseuse.
- Inactivité Physique : Un mode de vie sédentaire ou une immobilité prolongée, par exemple due à une maladie chronique ou à une paralysie, peuvent entraîner une diminution de la densité osseuse.
- Alcoolisme et Tabagisme : La consommation excessive d’alcool et le tabagisme sont associés à un risque accru d’ostéoporose. Ces habitudes peuvent avoir des effets néfastes sur le métabolisme du calcium et la santé générale des os.
- Troubles du Métabolisme : Certaines conditions métaboliques, comme l’hémochromatose (accumulation excessive de fer dans le corps) ou la mucopolysaccharidose (trouble du métabolisme des glucides), peuvent influencer la densité osseuse.
- Cancer : Certains types de cancers, en particulier les cancers hématologiques (comme le myélome multiple) ou les tumeurs osseuses, peuvent entraîner une ostéoporose secondaire en affectant la formation et la résorption osseuses.
Autres causes
- Maladies Auto-immunes : Des maladies auto-immunes telles que le lupus érythémateux disséminé (LED) et l’arthrite rhumatoïde peuvent entraîner une inflammation chronique, affectant ainsi la santé osseuse.
- Maladies Génétiques : Certaines maladies génétiques rares, comme l’ostéogenèse imparfaite (maladie des os de verre) ou l’ostéoporose idiopathique juvénile, peuvent causer une ostéoporose secondaire.
- Chirurgie Gastrique : Des procédures chirurgicales telles que la gastrectomie (ablation partielle ou totale de l’estomac) peuvent influencer l’absorption des nutriments, y compris le calcium, contribuant ainsi à l’ostéoporose.
- Radiothérapie : La radiothérapie, souvent utilisée dans le traitement du cancer, peut affecter la santé osseuse en altérant le métabolisme du calcium et en entraînant une perte osseuse.
- Maladies Hématologiques : Certains troubles hématologiques, comme la thalassémie ou la drépanocytose, peuvent être associés à des problèmes de santé osseuse en raison de complications liées à la maladie.
- Syndromes Malabsorptifs : Des syndromes malabsorptifs, tels que le syndrome de l’intestin court ou la maladie coeliaque non traitée, peuvent entraîner une absorption insuffisante de nutriments essentiels, affectant ainsi la densité osseuse.
- Utilisation de Certains Médicaments : Certains médicaments, tels que les anticoagulants, les anticonvulsivants, les inhibiteurs de l’aromatase utilisés dans le traitement du cancer du sein, et les corticostéroïdes à long terme, peuvent contribuer à la perte de densité osseuse.
- Déficits Hormonaux : Les troubles hormonaux, tels qu’une carence en hormones sexuelles (œstrogènes et testostérone), peuvent entraîner une diminution de la masse osseuse, comme c’est souvent le cas lors de la ménopause chez les femmes.
- Traitement de la Croissance : Certains traitements médicaux de la croissance chez les enfants, tels que l’utilisation prolongée de corticostéroïdes, peuvent influencer le développement osseux et contribuer à l’ostéoporose secondaire plus tard dans la vie.
- Changements Hormonaux : Les modifications hormonales liées à d’autres conditions médicales, telles que l’hyperparathyroïdie (une suractivité des glandes parathyroïdes), peuvent également jouer un rôle dans la détérioration de la densité osseuse.
Physiopathologie
Voici une vue d’ensemble de la physiopathologie de l’ostéoporose :
- Rôle des Cellules Osseuses :
- Les ostéoblastes sont des cellules responsables de la formation osseuse. Ils synthétisent la matrice osseuse et favorisent la minéralisation.
- Les ostéoclastes sont des cellules qui décomposent et résorbent la matrice osseuse. L’équilibre entre l’activité des ostéoblastes et des ostéoclastes maintient la densité osseuse.
- Déséquilibre Résorption/Formation :
- Dans l’ostéoporose, il y a un déséquilibre entre la résorption osseuse et la formation osseuse.
- La résorption osseuse est souvent accrue, tandis que la formation osseuse peut être diminuée.
- Diminution de la Densité Minérale Osseuse (DMO) :
- La diminution de la formation osseuse et l’augmentation de la résorption osseuse entraînent une diminution de la densité minérale osseuse (DMO).
- La DMO est une mesure de la quantité de minéraux dans une certaine quantité d’os. Une DMO basse est caractéristique de l’ostéoporose.
- Altérations de la Microarchitecture Osseuse :
- Outre la diminution de la DMO, l’ostéoporose entraîne des altérations de la microarchitecture osseuse, rendant les os plus vulnérables.
- Résultats Cliniques :
- La combinaison de la diminution de la densité osseuse et des altérations de la microarchitecture augmente le risque de fractures, en particulier au niveau du poignet, de la hanche et des vertèbres.
- Facteurs de Risque :
- Les facteurs de risque incluent l’âge, le sexe (les femmes ménopausées sont particulièrement vulnérables), les antécédents familiaux d’ostéoporose, la faible masse corporelle, le manque d’activité physique, le tabagisme, la consommation excessive d’alcool, et certaines conditions médicales et traitements médicamenteux.
- Ostéoporose Secondaire :
- Dans le cas de l’ostéoporose secondaire, une maladie sous-jacente ou l’utilisation de médicaments peut directement affecter le métabolisme osseux, contribuant ainsi à la détérioration de la santé osseuse.
- Déficits Hormonaux :
- Les changements hormonaux, tels que la diminution des niveaux d’œstrogènes chez les femmes ménopausées, peuvent également jouer un rôle significatif dans la physiopathologie de l’ostéoporose.
Risques et Facteurs Prédisposants
Comprendre les facteurs de risque associés à l’ostéoporose secondaire est essentiel pour une identification précoce et une intervention appropriée. Les personnes ayant des antécédents familiaux d’ostéoporose, en particulier de formes secondaires, peuvent avoir une prédisposition génétique. Des facteurs liés au mode de vie tels qu’une vie sédentaire, le tabagisme, une consommation excessive d’alcool et une mauvaise nutrition peuvent également contribuer à l’ostéoporose secondaire.
Les femmes subissant une ménopause précoce en raison d’une ablation chirurgicale des ovaires ou de certains traitements médicaux présentent un risque accru. Les hommes présentant des niveaux bas de testostérone, liés au vieillissement ou à des affections médicales, peuvent également être susceptibles. Ceux ayant des antécédents de fractures ou un faible poids corporel ont plus de chances de développer une ostéoporose secondaire.
Les risques et facteurs prédisposants à l’ostéoporose peuvent varier d’une personne à l’autre, mais plusieurs éléments sont couramment associés à cette condition. Comprendre ces facteurs est essentiel pour identifier les individus à risque et mettre en place des mesures préventives appropriées. Voici certains des risques et facteurs prédisposants courants :
- Âge : Le vieillissement est l’un des principaux facteurs de risque de l’ostéoporose. À mesure que les individus vieillissent, la densité osseuse a tendance à diminuer, augmentant ainsi le risque de fractures.
- Sexe : Les femmes sont plus susceptibles de développer l’ostéoporose que les hommes, en particulier après la ménopause. La diminution des niveaux d’œstrogènes chez les femmes ménopausées contribue à la perte osseuse accélérée.
- Antécédents Familiaux : Les personnes ayant des antécédents familiaux d’ostéoporose ont un risque accru, ce qui suggère une composante génétique dans la prédisposition à cette maladie.
- Composition Corporelle : Une faible masse corporelle est associée à un risque accru d’ostéoporose. Les personnes minces ont souvent moins de réserves osseuses.
- Ethnicité : Certains groupes ethniques, en particulier les personnes d’origine asiatique ou caucasienne, sont plus prédisposés à développer l’ostéoporose que d’autres.
- Niveau d’Activité Physique : Un mode de vie sédentaire ou le manque d’exercice régulier peut contribuer à la perte de densité osseuse.
- Alimentation : Une alimentation pauvre en calcium et en vitamine D peut affecter la santé osseuse. Les carences nutritionnelles peuvent accroître le risque d’ostéoporose.
- Tabagisme : Le tabagisme a été associé à une diminution de la densité osseuse, en particulier chez les femmes ménopausées.
- Consommation d’Alcool : Une consommation excessive d’alcool peut altérer l’absorption de calcium et augmenter le risque d’ostéoporose.
- Hormonothérapie : Certains traitements médicaux, tels que l’utilisation prolongée de corticostéroïdes, peuvent influencer négativement la densité osseuse.
Autres Risques et Facteurs
- Maladies Chroniques : Certaines maladies chroniques, telles que les maladies inflammatoires de l’intestin, les maladies rénales et le diabète, peuvent être associées à un risque accru d’ostéoporose.
- Médicaments : Certains médicaments, notamment les corticostéroïdes, les anticonvulsivants, et les inhibiteurs de l’aromatase, peuvent contribuer à la perte de densité osseuse.
- Antécédents de Fractures : Avoir déjà subi une fracture, en particulier après l’âge adulte, peut augmenter le risque de nouvelles fractures liées à l’ostéoporose.
- Déficits Hormonaux : Les changements hormonaux liés à des conditions telles que l’hyperparathyroïdie ou une aménorrhée prolongée peuvent contribuer à la détérioration de la densité osseuse.
- Troubles Hormonaux : Les déséquilibres hormonaux, tels qu’une production insuffisante de thyroïde (hypothyroïdie) ou une hyperthyroïdie, peuvent influencer la santé osseuse.
- Maladies Respiratoires Chroniques : Certaines maladies pulmonaires chroniques, comme la bronchopneumopathie chronique obstructive (BPCO), peuvent être liées à un risque accru d’ostéoporose.
- Utilisation de Certains Médicaments Anti-Rejets : Les personnes ayant subi une transplantation d’organe et prenant des médicaments immunosuppresseurs peuvent présenter un risque accru d’ostéoporose.
- Niveaux Élevés de Cortisol : Des niveaux élevés de cortisol, que ce soit dus à une maladie de Cushing ou à une utilisation prolongée de corticostéroïdes, peuvent contribuer à la perte de densité osseuse.
- Troubles Neurologiques : Certaines conditions neurologiques, telles que la paralysie cérébrale ou la sclérose en plaques, peuvent entraîner un risque accru d’ostéoporose en raison d’une mobilité réduite.
- Changements Génétiques : Des variations génétiques peuvent influencer la prédisposition individuelle à l’ostéoporose, bien que ces facteurs génétiques soient souvent complexes et multifactoriels.
- Perturbations Métaboliques : Des troubles métaboliques, tels que le syndrome métabolique ou le diabète de type 2, peuvent augmenter le risque d’ostéoporose.
- Problèmes de Mobilité : Les personnes souffrant de limitations de mobilité, qu’elles soient liées à l’âge, à des troubles musculaires ou à des handicaps, peuvent être plus susceptibles de développer l’ostéoporose.
- Altérations du Cycle Menstruel : Les perturbations du cycle menstruel, y compris l’aménorrhée (absence de menstruations), peuvent être associées à une diminution de la densité osseuse.
- Facteurs Psychologiques : Certains troubles psychologiques, tels que l’anorexie mentale, peuvent entraîner une insuffisance nutritionnelle et contribuer à l’ostéoporose.
- Déficits en Hormones Sexuelles Masculines : Chez les hommes, une diminution des niveaux de testostérone peut également contribuer à la perte osseuse.
- Traumatismes Répétés : Des activités ou professions impliquant des traumatismes répétés, tels que des impacts répétés sur les articulations, peuvent augmenter le risque d’ostéoporose.
- Historique de Radiothérapie : Des traitements antérieurs par radiothérapie, en particulier lorsqu’ils sont ciblés sur les os, peuvent contribuer à la perte de densité osseuse.
- Déficits en Facteurs de Croissance : Certains déficits en facteurs de croissance, qui sont essentiels pour le développement osseux, peuvent être associés à un risque accru d’ostéoporose.
- Conditions Génétiques Rares : Certaines conditions génétiques rares, telles que l’ostéoporose pseudogliomateuse, peuvent entraîner une fragilité osseuse.
- Troubles Psychiatriques : Certains troubles psychiatriques, tels que la dépression sévère, peuvent être associés à des comportements et modes de vie qui contribuent à l’ostéoporose.
- Changements dans la Composition Corporelle : Des changements importants dans la composition corporelle, tels que la perte de poids extrême, peuvent affecter la densité osseuse.
- Troubles de l’Absorption Intestinale : Des maladies intestinales chroniques, comme la maladie de Crohn, peuvent interférer avec l’absorption adéquate des nutriments nécessaires à la santé osseuse.
- Niveau d’Éducation et Statut Économique : Des niveaux d’éducation plus faibles et un statut socio-économique précaire peuvent être associés à des habitudes de vie moins saines, augmentant potentiellement le risque d’ostéoporose.
- Stress Physique Continu : Un stress physique continu, tel que celui lié à une hospitalisation prolongée ou à une immobilisation, peut contribuer à la perte de densité osseuse.
- Dysfonctionnement de la Glande Parathyroïde : Des anomalies de la glande parathyroïde, telles que l’hyperparathyroïdie secondaire, peuvent entraîner une dégradation de la densité osseuse.
- Utilisation Prolongée de Certains Médicaments : Certains médicaments, tels que les antipsychotiques et certains médicaments antirétroviraux, peuvent être associés à un risque accru d’ostéoporose.
- Déficit en Hormone de Croissance : Les personnes souffrant d’un déficit en hormone de croissance, en particulier pendant l’enfance, peuvent présenter une masse osseuse réduite et être plus susceptibles de développer l’ostéoporose à l’âge adulte.
- Traitement Antérieur pour le Cancer du Sein : Les femmes ayant suivi un traitement hormonal, tel que l’hormonothérapie pour le cancer du sein, peuvent présenter un risque accru d’ostéoporose.
- Syndrome de Marfan : Les personnes atteintes du syndrome de Marfan, une maladie génétique affectant le tissu conjonctif, peuvent avoir une densité osseuse réduite.
- Utilisation de Médicaments Anti-Épileptiques : Certains médicaments anti-épileptiques, tels que la phénytoïne et la carbamazépine, peuvent interférer avec le métabolisme du calcium et augmenter le risque d’ostéoporose.
- Traitements pour les Maladies Thyroïdiennes : Les traitements pour les maladies thyroïdiennes, tels que l’utilisation prolongée de médicaments antithyroïdiens ou une ablation de la thyroïde, peuvent influencer la santé osseuse.
- Facteurs Génétiques Non Expliqués : Des recherches continuent d’explorer d’autres facteurs génétiques qui pourraient être liés à la prédisposition à l’ostéoporose.
- Maladies Auto-immunes Systémiques : Des maladies auto-immunes systémiques, telles que le lupus érythémateux disséminé (LED) et la sclérodermie, peuvent affecter la santé osseuse en raison de l’inflammation systémique.
- Usage Excessif de Caféine : La consommation excessive de caféine peut entraîner une perte de calcium dans l’urine, ce qui peut contribuer à la dégradation de la densité osseuse.
- Utilisation de Médicaments Gastriques : Certains médicaments utilisés pour traiter les problèmes gastro-intestinaux, tels que les inhibiteurs de la pompe à protons, peuvent être associés à un risque accru d’ostéoporose.
- Polyarthrite Rhumatoïde : La polyarthrite rhumatoïde, une maladie inflammatoire chronique, peut provoquer une inflammation articulaire et contribuer à la perte de densité osseuse.
- Facteurs Psychosociaux : Le stress psychosocial, la dépression et l’anxiété peuvent avoir des implications sur le mode de vie, y compris l’alimentation et l’activité physique, affectant ainsi la santé osseuse.
- Utilisation de Médicaments Immunomodulateurs : Certains médicaments immunomodulateurs utilisés pour traiter des conditions telles que la polyarthrite rhumatoïde peuvent influencer la densité osseuse.
- Troubles Métaboliques Héréditaires : Des troubles métaboliques héréditaires rares, comme l’ostéoporose idiopathique juvénile, peuvent contribuer à la fragilité osseuse dès un jeune âge.
- Historique de Chimiothérapie : Des traitements antérieurs de chimiothérapie, en particulier ceux utilisés pour certains types de cancer, peuvent avoir des effets secondaires sur la santé osseuse.
- Troubles de la Reproduction : Des conditions telles que l’aménorrhée (absence de menstruations) chez les femmes, souvent liée à des troubles alimentaires ou à des déséquilibres hormonaux, peuvent contribuer à la perte de densité osseuse.
- Utilisation Prolongée d’Antidépresseurs : Certains antidépresseurs, en particulier les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), peuvent être associés à un risque accru d’ostéoporose.
- Niveaux Élevés de Protéines Animales dans l’Alimentation : Une consommation excessive de protéines animales, sans équilibrer avec une quantité adéquate de fruits et de légumes, peut affecter l’équilibre acido-basique et contribuer à la perte osseuse.
- Maladies Hépatiques Chroniques : Des maladies hépatiques chroniques, telles que la cirrhose, peuvent altérer le métabolisme des nutriments et influencer la santé osseuse.
- Syndrome de Turner : Les femmes atteintes du syndrome de Turner, une condition génétique liée à une absence partielle ou totale du second chromosome sexuel, peuvent avoir un risque accru d’ostéoporose.
- Déficit en Vitamine K : Une carence en vitamine K, qui joue un rôle dans la régulation de la minéralisation osseuse, peut être associée à une diminution de la densité osseuse.
- Utilisation de Médicaments Antipsychotiques : Certains médicaments antipsychotiques, en particulier chez les personnes âgées, peuvent être liés à un risque accru d’ostéoporose.
- Troubles du Système Nerveux Central : Des troubles du système nerveux central, tels que la paralysie spastique, peuvent entraîner une réduction de l’activité physique et contribuer à la perte osseuse.
- Changements dans la Composition des Microbiotes : Des altérations dans la composition des microbiotes intestinaux peuvent affecter l’absorption des nutriments et avoir des implications sur la santé osseuse.
- Facteurs Socio-Économiques : Des conditions socio-économiques défavorables, telles que le manque d’accès à une alimentation équilibrée et à des soins de santé adéquats, peuvent influencer la prévalence de l’ostéoporose.
- Changements de Poids Rapides : Des fluctuations rapides du poids corporel, telles que celles observées lors de régimes extrêmes, peuvent avoir un impact sur la densité osseuse.
- Maladies Respiratoires Chroniques : Des maladies respiratoires chroniques, comme l’asthme sévère, peuvent être associées à l’utilisation prolongée de médicaments corticostéroïdes, augmentant ainsi le risque d’ostéoporose.
- Hypogonadisme Masculin : Un faible taux de testostérone chez les hommes, souvent lié à l’hypogonadisme, peut contribuer à la perte osseuse.
- Utilisation de Médicaments Anti-Rétroviraux : Certains médicaments anti-rétroviraux utilisés pour traiter le VIH peuvent être associés à une perte de densité osseuse.
- Changements dans la Structure Corporelle due à des Maladies Chroniques : Des maladies chroniques entraînant des changements dans la structure corporelle, tels que la dystrophie musculaire, peuvent influencer la santé osseuse.
- Changements dans la Teneur en Fibres de l’Alimentation : Une alimentation pauvre en fibres peut affecter l’absorption des minéraux essentiels pour la santé osseuse, contribuant ainsi à l’ostéoporose.
- Exposition Prolongée au Soleil : Un manque d’exposition au soleil, nécessaire à la synthèse de la vitamine D, peut compromettre la santé osseuse.
- Déficit en Magnésium : Une carence en magnésium, un minéral essentiel pour la formation osseuse, peut être associée à une augmentation du risque d’ostéoporose.
- Troubles du Comportement Alimentaire : Des troubles du comportement alimentaire, tels que la boulimie ou l’anorexie, peuvent entraîner des carences nutritionnelles affectant la densité osseuse.
- Utilisation de Médicaments Diurétiques : Certains médicaments diurétiques, utilisés pour traiter l’hypertension, peuvent augmenter l’élimination du calcium par les reins, contribuant ainsi à la perte osseuse.
- Exposition aux Substances Toxiques : Une exposition chronique à des substances toxiques, comme certains métaux lourds, peut avoir des effets négatifs sur la santé osseuse.
- Déficit en Vitamine B12 : Une carence en vitamine B12 peut être associée à une augmentation du risque d’ostéoporose, bien que le lien précis nécessite davantage de recherche.
- Stress Chronique : Le stress chronique peut déclencher des réponses hormonales néfastes, pouvant affecter la densité osseuse.
- Utilisation de Médicaments Anti-Inflammatoires Non Stéroïdiens (AINS) : L’utilisation prolongée d’AINS peut être associée à une perte de densité osseuse, surtout chez les personnes âgées.
- Troubles du Sommeil : Des troubles du sommeil, tels que l’insomnie chronique, peuvent avoir des effets négatifs sur la santé osseuse.
- Utilisation de Médicaments Anticonvulsivants : Certains médicaments anticonvulsivants peuvent interférer avec le métabolisme du calcium, augmentant ainsi le risque d’ostéoporose.
- Conditions de Travail Physiquement Exigeantes : Des emplois physiquement exigeants, exposant le corps à des contraintes constantes, peuvent contribuer à la détérioration de la densité osseuse.
- Utilisation de Médicaments Anticoagulants : Certains médicaments anticoagulants peuvent être associés à une augmentation du risque d’ostéoporose.
- Changements Hormonaux liés à la Grossesse : Les changements hormonaux liés à la grossesse et à l’allaitement peuvent influencer temporairement la densité osseuse.
- Exposition à des Radiations Environnementales : Une exposition prolongée à des radiations environnementales peut avoir des effets sur la santé osseuse.
Gestion et Traitement
Une gestion efficace de l’ostéoporose secondaire implique de traiter les causes sous-jacentes et de mettre en œuvre des mesures préventives. Lorsqu’une affection médicale ou un médicament contribue à la perte osseuse, les professionnels de la santé peuvent envisager des traitements alternatifs ou ajuster les doses de médicaments. Par exemple, les patients sous traitement prolongé par glucocorticoïdes pourraient bénéficier de la dose la plus faible efficace.
Les modifications du mode de vie jouent un rôle crucial dans la gestion de l’ostéoporose secondaire. Des exercices réguliers portant du poids, tels que la marche et la musculation, favorisent la santé osseuse. Une consommation adéquate de calcium et de vitamine D, soit par l’alimentation, soit par des suppléments, est essentielle pour maintenir la densité osseuse.
Pour les personnes à haut risque de fractures, des médicaments spécialement conçus pour renforcer les os, tels que les bisphosphonates, peuvent être prescrits. La thérapie de remplacement hormonal (TRH) peut être envisagée chez les femmes ménopausées pour atténuer les effets de la perte d’estrogènes sur la densité osseuse.
- Traitement de la cause sous-jacente : La première étape consiste à identifier et à traiter la cause sous-jacente de l’ostéoporose secondaire. Il peut s’agir de troubles endocriniens (comme l’hyperthyroïdie ou l’hypogonadisme), de maladies inflammatoires (comme la polyarthrite rhumatoïde), de maladies gastro-intestinales (comme la maladie de Crohn) ou de l’utilisation de certains médicaments.
- Supplémentation en calcium et vitamine D : Ces éléments sont essentiels pour la santé osseuse. Un apport adéquat en calcium et en vitamine D peut aider à renforcer les os et à prévenir la perte de densité osseuse.
- Traitement médicamenteux : Certains médicaments peuvent être prescrits pour améliorer la densité osseuse et réduire le risque de fractures. Les bisphosphonates, les inhibiteurs du RANK ligand, les modulateurs sélectifs des récepteurs aux œstrogènes, et d’autres médicaments peuvent être envisagés en fonction de la situation clinique spécifique.
- Exercice physique : L’exercice régulier, en particulier les activités qui impliquent le poids corporel et la résistance, peut renforcer les os. Les exercices de musculation et les activités à impact modéré sont souvent recommandés.
- Modifications du mode de vie : Des modifications du mode de vie, telles que l’arrêt du tabac et la limitation de la consommation d’alcool, peuvent contribuer à améliorer la santé osseuse.
- Surveillance régulière : Un suivi régulier avec des tests de densité minérale osseuse et d’autres évaluations cliniques est essentiel pour évaluer l’efficacité du traitement et apporter des ajustements si nécessaire.
- Prévention des chutes : Étant donné que les personnes atteintes d’ostéoporose ont un risque accru de fractures, la prévention des chutes est cruciale. Cela peut inclure des interventions telles que l’amélioration de l’équilibre, la modification de l’environnement pour réduire les risques de chute, et éventuellement l’utilisation d’aides à la marche si nécessaire.
- Nutrition adaptée : Assurez-vous que le patient reçoit une alimentation équilibrée et riche en nutriments essentiels pour la santé osseuse. Outre le calcium et la vitamine D, d’autres nutriments tels que la vitamine K, le magnésium et le phosphore peuvent également jouer un rôle dans la santé osseuse.
- Éducation du patient : Informez le patient sur sa condition, les facteurs de risque et les mesures préventives. L’éducation peut également inclure des conseils sur le mode de vie, comme l’importance d’une alimentation équilibrée, de l’exercice physique régulier et de l’évitement du tabac et de l’excès d’alcool.
- Thérapie hormonale : Dans certains cas, surtout chez les femmes ménopausées, la thérapie hormonale peut être envisagée. Cependant, les risques et les avantages de cette approche doivent être soigneusement évalués.
Autres
- Évaluation de la densité minérale osseuse (DMO) : Les tests de densité minérale osseuse, tels que la densitométrie osseuse, sont essentiels pour évaluer la santé osseuse et surveiller l’efficacité du traitement.
- Traitement des douleurs liées aux fractures : En cas de fractures liées à l’ostéoporose, le soulagement de la douleur et la gestion des complications associées sont importantes pour améliorer la qualité de vie du patient.
- Suivi régulier des niveaux hormonaux : Pour les conditions endocriniennes sous-jacentes, un suivi régulier des niveaux hormonaux est nécessaire pour ajuster le traitement en conséquence.
- Prise en charge des comorbidités : Les patients atteints d’ostéoporose secondaire peuvent également présenter d’autres problèmes de santé. Une prise en charge globale des comorbidités est nécessaire pour optimiser la santé générale du patient.
- Recherche continue : Compte tenu de l’évolution constante des connaissances médicales, il est important de rester informé des avancées dans le domaine de l’ostéoporose et d’adapter les protocoles de traitement en conséquence.
- Évaluation de la qualité osseuse : En plus de la densité minérale osseuse, l’évaluation de la qualité osseuse peut être réalisée. Des techniques telles que la tomographie par imagerie par résonance magnétique (IRM) peuvent aider à évaluer la microarchitecture osseuse et à identifier des aspects qui ne sont pas nécessairement reflétés par la densité minérale osseuse seule.
- Thérapie physique : Les programmes de thérapie physique peuvent être recommandés pour améliorer la force musculaire, l’équilibre et la posture, contribuant ainsi à réduire le risque de chutes et de fractures.
- Pharmacothérapie ciblée : En fonction de la cause sous-jacente, des médicaments spécifiques peuvent être utilisés pour traiter la condition initiale, contribuant ainsi à atténuer l’impact sur la santé osseuse.
- Évaluation des facteurs génétiques : Dans certains cas, il peut être utile d’évaluer les facteurs génétiques qui pourraient influencer la prédisposition à l’ostéoporose. Cela peut aider à personnaliser davantage le plan de traitement.
- Thérapies complémentaires : Certaines thérapies complémentaires, telles que l’acupuncture, la physiothérapie, ou des suppléments spécifiques (comme le collagène ou certains acides aminés), peuvent être explorées en complément du traitement conventionnel. Cependant, il est important de discuter de ces options avec un professionnel de la santé.
- Programme d’éducation continue : Les patients devraient être encouragés à participer à des programmes d’éducation continue sur l’ostéoporose, ce qui peut les aider à comprendre et à gérer leur condition de manière proactive.
- Réévaluation périodique : Les plans de traitement et les interventions doivent être réévalués régulièrement en fonction de l’évolution de la condition du patient, des résultats des tests et de tout changement dans sa santé générale.
- Support psychologique : Les personnes atteintes d’ostéoporose peuvent ressentir de l’anxiété ou de la dépression liées à leur condition. Un soutien psychologique, tel que la consultation avec un psychologue ou un groupe de soutien, peut être bénéfique.
Stratégies de Prévention
La prévention de l’ostéoporose secondaire nécessite une approche multidimensionnelle. Encourager un mode de vie sain, comprenant une alimentation équilibrée et une activité physique régulière, est fondamental. Identifier et traiter rapidement les affections médicales sous-jacentes peut prévenir une perte osseuse supplémentaire.
Les évaluations régulières de la densité osseuse, en particulier pour les personnes à risque élevé, permettent une détection précoce de l’ostéoporose. Cela permet une intervention rapide et réduit le risque de fractures. Les professionnels de la santé devraient sensibiliser les patients à l’importance de la santé osseuse et à l’impact potentiel de certains médicaments ou affections médicales sur la densité osseuse.
En conclusion, l’ostéoporose secondaire présente des défis uniques en raison de son association avec des affections médicales spécifiques, des médicaments ou des facteurs liés au mode de vie. Reconnaître les causes, identifier les facteurs de risque et mettre en œuvre des stratégies de gestion appropriées sont essentiels pour prévenir la perte osseuse et réduire le risque de fractures. Une approche globale, impliquant des professionnels de la santé, des patients et des mesures préventives, est la clé pour aborder efficacement les complexités de l’ostéoporose secondaire.
- Apport adéquat en calcium et vitamine D : Ces nutriments sont essentiels pour la santé des os. Les aliments riches en calcium comprennent les produits laitiers, les légumes à feuilles vertes, les fruits à coque et les poissons. L’exposition au soleil est une source naturelle de vitamine D, et elle peut également être obtenue à partir de certains aliments et de suppléments.
- Alimentation équilibrée : Adopter une alimentation équilibrée, riche en fruits, légumes, céréales complètes, protéines maigres et produits laitiers, contribue à fournir les nutriments nécessaires à la santé osseuse.
- Exercice régulier : L’activité physique régulière, en particulier les exercices portant sur le poids corporel et la résistance, aide à renforcer les muscles et les os. Les activités à impact modéré, comme la marche, la course ou la danse, sont particulièrement bénéfiques.
- Éviter le tabagisme : Le tabagisme est associé à une diminution de la densité minérale osseuse. Éviter le tabac peut donc contribuer à maintenir la santé osseuse.
- Limiter la consommation d’alcool : Une consommation excessive d’alcool peut avoir un impact négatif sur la santé osseuse. Il est recommandé de limiter la consommation d’alcool conformément aux directives de santé.
- Maintenir un poids corporel sain : Un poids corporel adéquat contribue à réduire la charge exercée sur les os et peut aider à prévenir la perte de densité osseuse.
- Éviter les chutes : Les chutes représentent un risque majeur de fractures, surtout chez les personnes atteintes d’ostéoporose. Des mesures préventives telles que l’élimination des obstacles à la maison, l’utilisation de chaussures appropriées et la pratique d’exercices d’équilibre peuvent aider à prévenir les chutes.
- Surveillance médicale : Les personnes présentant des facteurs de risque élevés d’ostéoporose devraient consulter leur médecin pour une évaluation régulière de la santé osseuse. Cela peut inclure des tests de densité minérale osseuse et d’autres évaluations cliniques.
- Traitement précoce des troubles sous-jacents : Si une maladie sous-jacente est identifiée comme cause de l’ostéoporose secondaire, un traitement précoce de cette condition peut aider à minimiser l’impact sur la santé osseuse.
- Éducation continue : Les campagnes d’éducation publique sur l’ostéoporose et ses facteurs de risque peuvent sensibiliser le public et encourager des comportements préventifs.
Autres
- Supplémentation en micronutriments : Outre le calcium et la vitamine D, certains micronutriments, tels que la vitamine K, le magnésium et le zinc, jouent un rôle important dans la santé osseuse. L’assurance d’un apport adéquat de ces nutriments peut contribuer à la prévention de l’ostéoporose.
- Éviter les régimes drastiques : Les régimes alimentaires très restrictifs peuvent entraîner des carences nutritionnelles, ce qui peut avoir un impact négatif sur la santé osseuse. Il est important de maintenir une alimentation équilibrée plutôt que de recourir à des régimes extrêmes.
- Éducation sur les médicaments : Certains médicaments, tels que les corticostéroïdes à long terme, peuvent contribuer à la perte de densité osseuse. Les personnes prenant ces médicaments devraient discuter avec leur médecin des moyens de minimiser les effets néfastes sur les os.
- Santé hormonale : Chez les femmes ménopausées, discuter des options de traitement hormonal substitutif avec un professionnel de la santé peut être considéré pour maintenir la densité osseuse.
- Évaluation génétique : Pour certaines personnes ayant des antécédents familiaux d’ostéoporose, une évaluation génétique peut être envisagée pour identifier les risques spécifiques et adapter les mesures préventives en conséquence.
- Éviter les périodes prolongées d’immobilité : Maintenir une activité physique régulière est important, mais il est également essentiel d’éviter les périodes prolongées d’immobilité, car cela peut contribuer à la perte de densité osseuse.
- Intégration de protéines dans l’alimentation : Les protéines sont cruciales pour la santé osseuse. Assurez-vous de consommer suffisamment de protéines dans votre alimentation quotidienne, car elles contribuent à la formation et à la réparation des tissus osseux.
- Éviter l’excès de caféine et de sel : Des consommations excessives de caféine et de sel peuvent contribuer à la perte de calcium dans l’organisme. Il est recommandé de limiter la consommation de ces substances.
- Mesures de prévention post-ménopause : Les femmes ménopausées devraient être particulièrement conscientes des changements hormonaux et des risques accrus d’ostéoporose. Des consultations régulières avec un professionnel de la santé peuvent aider à surveiller la santé osseuse.
- Soutien social : Le soutien social peut jouer un rôle important dans le maintien de modes de vie sains, y compris des habitudes alimentaires et d’exercice régulières. La création d’un réseau de soutien peut aider à maintenir la motivation pour des choix de vie sains.
- Programmes de prévention des chutes : En plus d’éviter les chutes, des programmes spécifiques axés sur l’amélioration de l’équilibre et de la coordination peuvent être bénéfiques, surtout chez les personnes âgées.
- Éviter l’abus d’alcool : Une consommation excessive d’alcool peut contribuer à la perte de densité osseuse. Limiter la consommation d’alcool selon les directives de santé est donc important pour la santé osseuse.
- Éducation sur le stress : Le stress chronique peut avoir des effets néfastes sur la santé osseuse. Des techniques de gestion du stress, telles que la méditation, la relaxation et le yoga, peuvent être bénéfiques.
- Éviter les régimes yo-yo : Les variations importantes de poids, associées aux régimes yo-yo, peuvent affecter la densité osseuse. Adopter des habitudes alimentaires stables et durables est essentiel.
- Examens médicaux réguliers : Des examens médicaux réguliers peuvent aider à identifier rapidement tout problème de santé qui pourrait affecter la densité osseuse. Assurez-vous de suivre les recommandations de votre professionnel de la santé.
- Éviter les excès de protéines animales : Des quantités excessives de protéines animales peuvent augmenter l’excrétion de calcium dans l’urine. Un équilibre approprié entre les protéines animales et végétales peut être bénéfique.
- Évaluation de la densité minérale osseuse chez les personnes à risque : Pour les personnes présentant des facteurs de risque élevés, une évaluation précoce de la densité minérale osseuse peut aider à identifier les problèmes potentiels et à mettre en place des mesures préventives.
- Participation à des activités sociales et physiques : Être socialement actif et participer à des activités physiques régulières peut contribuer à maintenir un mode de vie sain et à prévenir la sédentarité.
- Contrôle de la thyroïde : Les troubles de la thyroïde, tels que l’hypothyroïdie ou l’hyperthyroïdie, peuvent affecter la santé osseuse. Un contrôle régulier de la fonction thyroïdienne est donc important.
- Supervision médicale en cas de traitements à long terme : Si vous prenez des médicaments à long terme, tels que les corticostéroïdes ou d’autres médicaments qui peuvent affecter la santé osseuse, une surveillance médicale régulière est nécessaire.
Diagnostics Différentiels
- Ostéomalacie : Il s’agit d’une maladie caractérisée par une déminéralisation osseuse due à un défaut de minéralisation de la matrice osseuse. Contrairement à l’ostéoporose, où la densité minérale osseuse est réduite, dans l’ostéomalacie, la composition minérale des os est normale, mais la matrice osseuse est mal minéralisée.
- Myélome Multiple : Cette forme de cancer affecte les cellules plasmatiques dans la moelle osseuse, ce qui peut entraîner des lésions osseuses et une perte de densité minérale. Les fractures osseuses fréquentes et la présence de protéines anormales dans le sang (protéines monoclonales) peuvent distinguer le myélome multiple de l’ostéoporose.
- Hyperparathyroïdie Primaire : Cette affection est caractérisée par une sécrétion excessive de l’hormone parathyroïdienne, qui peut entraîner une résorption osseuse excessive et une déminéralisation. Des niveaux élevés de calcium sérique et une hyperparathyroïdie sont des indicateurs de cette condition.
- Maladies Inflammatoires du Système Squelettique : Des maladies telles que la polyarthrite rhumatoïde et le lupus érythémateux systémique peuvent affecter les articulations et, dans certains cas, entraîner une diminution de la densité osseuse.
- Hyperthyroïdie : Un excès d’hormones thyroïdiennes peut augmenter la résorption osseuse, entraînant une perte de densité osseuse.
- Syndrome de Cushing : L’excès de cortisol, souvent associé au syndrome de Cushing, peut conduire à une diminution de la densité minérale osseuse.
- Troubles Gastro-Intestinaux : Des troubles tels que la maladie cœliaque ou la maladie de Crohn peuvent affecter l’absorption des nutriments essentiels pour la santé osseuse, ce qui peut conduire à une perte de densité osseuse.
- Maladies Génétiques : Certaines maladies génétiques, comme l’ostéogénèse imparfaite, peuvent entraîner une fragilité osseuse. Cependant, ces conditions sont souvent diagnostiquées dès le plus jeune âge.
- Syndromes d’Anorexie Mentale : Les troubles alimentaires tels que l’anorexie mentale peuvent conduire à une diminution de la densité osseuse en raison de la malnutrition et de l’aménorrhée.
- Ostéopathie Déformante (Paget) : Aussi appelée maladie de Paget, elle est caractérisée par une croissance osseuse anormale qui peut conduire à une fragilité osseuse. Cela peut parfois être confondu avec l’ostéoporose.
Autres
- Hypogonadisme : Un faible niveau d’hormones sexuelles, que ce soit chez les hommes (hypogonadisme masculin) ou les femmes (hypogonadisme féminin), peut contribuer à une diminution de la densité osseuse.
- Insuffisance Rénale Chronique : Les patients atteints d’insuffisance rénale chronique peuvent développer une ostéodystrophie rénale, caractérisée par des altérations de la densité osseuse.
- Hémochromatose : Un excès de fer dans le corps (hémochromatose) peut affecter la santé osseuse.
- Maladies Hématologiques : Certaines maladies du sang, telles que la thalassémie, peuvent être associées à une perte de densité osseuse.
- Histiocytose X : Une affection rare où les cellules du système immunitaire appelées histiocytes s’accumulent dans divers organes, y compris les os.
- Hypophosphatasie : Une maladie génétique rare caractérisée par une diminution des niveaux d’une enzyme appelée phosphatase alcaline, entraînant des défauts dans la minéralisation osseuse.
- Maladies Neurologiques : Certaines conditions neurologiques, telles que la paraplégie, peuvent entraîner une diminution de la densité osseuse due à la perte d’utilisation des membres.
- Sarcoïdose : Une maladie inflammatoire systémique qui peut affecter les organes, y compris les os.
- Maladies Métaboliques : Des troubles métaboliques tels que le diabète peuvent influencer la santé osseuse.
- Effets Secondaires de Médicaments : Certains médicaments, tels que les corticostéroïdes à long terme, peuvent entraîner une perte de densité osseuse.
- Maladies Auto-immunes : Certaines maladies auto-immunes, telles que le lupus systémique, peuvent affecter les articulations et les os, entraînant une perte de densité osseuse.
- Arthrite Psoriasique : Cette forme d’arthrite inflammatoire qui affecte les personnes atteintes de psoriasis peut également être associée à des changements dans la densité osseuse.
- Anomalies Congénitales : Certaines anomalies osseuses congénitales peuvent présenter des caractéristiques similaires à celles de l’ostéoporose.
- Leucémie : Certains types de leucémie peuvent envahir la moelle osseuse, affectant ainsi la formation osseuse normale.
- Syndrome de Marfan : Une maladie génétique qui peut affecter le tissu conjonctif, y compris le tissu osseux.
- Hypercalcémie : Un excès de calcium dans le sang peut entraîner une perte de densité osseuse. Cela peut être associé à des affections telles que l’hyperparathyroïdie, certaines tumeurs, ou des problèmes rénaux.
- Ostéogenèse Imparfaite (OI) : Aussi appelée « maladie des os de verre », l’OI est une maladie génétique caractérisée par une fragilité osseuse accrue.
- Sclérose En Plaques : Certaines personnes atteintes de sclérose en plaques peuvent être plus sujettes à des fractures en raison d’une combinaison de faible densité osseuse et de risques de chute accrus.
- Maladies Pulmonaires Chroniques : Certaines maladies pulmonaires chroniques, comme la bronchopneumopathie chronique obstructive (BPCO), peuvent influencer la santé osseuse.
- Syndrome de Turner : Une anomalie génétique qui peut affecter les femmes, entraînant parfois une perte de densité osseuse.
- Maladie de Wilson : Un trouble génétique rare qui entraîne une accumulation de cuivre dans le corps, affectant divers organes, y compris les os.
- Hémophilie : Un trouble de la coagulation du sang qui peut être associé à des saignements internes, pouvant influencer la santé des os.
- Amylose : Une maladie caractérisée par le dépôt anormal de protéines dans les tissus, y compris les os.
- Myopathies Inflammatoires : Certains troubles musculaires inflammatoires peuvent influencer la mobilité et la charge exercée sur les os.
- Carence en Vitamine C (Scorbut) : Une carence sévère en vitamine C peut entraîner des problèmes osseux et une fragilité accrue.
- Dystrophie Musculaire : Certains types de dystrophie musculaire peuvent affecter la santé osseuse en raison d’une réduction de l’activité physique.
- Neurofibromatose de Type I (Maladie de von Recklinghausen) : Une maladie génétique qui peut affecter le tissu osseux.
- Syndrome de Ehlers-Danlos : Un groupe de troubles génétiques qui affectent la production de collagène, pouvant influencer la structure osseuse.
- Spondylarthrite Ankylosante : Une forme d’arthrite inflammatoire qui peut affecter la colonne vertébrale et les articulations sacro-iliaques.
- Insuffisance Hypophysaire : Un dysfonctionnement de l’hypophyse peut affecter les niveaux d’hormones de croissance, qui jouent un rôle dans la santé osseuse.
- Hypophosphatémie Familiale : Une condition héréditaire caractérisée par une faible concentration de phosphate dans le sang.
- Lipodystrophie : Un groupe de troubles génétiques caractérisés par une perte de tissu adipeux, qui peut influencer le métabolisme et la santé osseuse.
- Carence en Fluor : Dans certains cas, une carence ou un excès en fluor peut affecter la santé des os.
- Lymphome : Certains lymphomes peuvent envahir les os et influencer la densité osseuse.
- Rachitisme : Une maladie caractérisée par une déformation osseuse due à un défaut de minéralisation, souvent associée à une carence en vitamine D.
- Ostéopathie Hypertrophique (Ostéite Déformante) : Une affection caractérisée par une croissance excessive de l’os, entraînant des déformations.
Conclusion
En conclusion sur l’ostéoporose secondaire, il est crucial de reconnaître que cette condition résulte souvent de facteurs sous-jacents, tels que des maladies ou des traitements médicaux, qui impactent directement le métabolisme osseux. La gestion de l’ostéoporose secondaire nécessite une approche ciblée pour traiter la cause fondamentale tout en s’occupant des conséquences sur la santé osseuse.
La physiopathologie de l’ostéoporose secondaire est étroitement liée à la maladie ou à la situation médicale responsable. Des affections telles que l’arthrite rhumatoïde, les maladies inflammatoires chroniques de l’intestin, l’hypogonadisme, ou l’utilisation à long terme de certains médicaments peuvent entraîner une perte de densité osseuse. Ainsi, une évaluation approfondie des antécédents médicaux, des examens cliniques et des investigations diagnostiques est nécessaire pour identifier et traiter la cause sous-jacente.
La prévention de l’ostéoporose secondaire implique souvent la gestion proactive des maladies ou des conditions médicales connexes. Cela peut inclure un traitement médicamenteux approprié, des interventions chirurgicales si nécessaires, et la promotion d’un mode de vie sain adapté à la situation spécifique du patient.
La collaboration entre les professionnels de la santé, y compris les rhumatologues, les endocrinologues, et d’autres spécialistes, est essentielle pour une prise en charge complète. De plus, l’éducation des patients sur la nature de l’ostéoporose secondaire, les facteurs de risque et les stratégies de prévention est fondamentale pour favoriser une gestion proactive et une amélioration de la qualité de vie.
En résumé, la gestion de l’ostéoporose secondaire exige une approche multidisciplinaire qui tient compte à la fois de la cause sous-jacente et de ses implications sur la santé osseuse. Le traitement précoce et la prévention des complications à long terme sont des éléments clés de la prise en charge de cette forme spécifique d’ostéoporose.
Références
- Ensrud KE, Crandall CJ. Osteoporosis. Ann Intern Med. 2017 Aug 01;167(3):ITC17-ITC32. [PubMed]2.
- Ebeling PR, Nguyen HH, Aleksova J, Vincent AJ, Wong P, Milat F. Secondary Osteoporosis. Endocr Rev. 2022 Mar 09;43(2):240-313. [PubMed]3.
- Kanis JA, Harvey NC, Liu E, Vandenput L, Lorentzon M, McCloskey EV, Bouillon R, Abrahamsen B, Rejnmark L, Johansson H., Danish Primary Hyperparathyroidism Study Group. Primary hyperparathyroidism and fracture probability. Osteoporos Int. 2023 Mar;34(3):489-499. [PubMed]4.
- Yano C, Yokomoto-Umakoshi M, Fujita M, Umakoshi H, Yano S, Iwahashi N, Katsuhara S, Kaneko H, Ogata M, Fukumoto T, Terada E, Matsuda Y, Sakamoto R, Ogawa Y. Coexistence of bone and vascular disturbances in patients with endogenous glucocorticoid excess. Bone Rep. 2022 Dec;17:101610. [PMC free article] [PubMed]5.
- Delitala AP, Scuteri A, Doria C. Thyroid Hormone Diseases and Osteoporosis. J Clin Med. 2020 Apr 06;9(4) [PMC free article] [PubMed]6.
- Gravholt CH, Viuff MH, Brun S, Stochholm K, Andersen NH. Turner syndrome: mechanisms and management. Nat Rev Endocrinol. 2019 Oct;15(10):601-614. [PubMed]7.
- Golds G, Houdek D, Arnason T. Male Hypogonadism and Osteoporosis: The Effects, Clinical Consequences, and Treatment of Testosterone Deficiency in Bone Health. Int J Endocrinol. 2017;2017:4602129. [PMC free article] [PubMed]8.
- Ala M, Jafari RM, Dehpour AR. Diabetes Mellitus and Osteoporosis Correlation: Challenges and Hopes. Curr Diabetes Rev. 2020;16(9):984-1001. [PubMed]9.
- Hidayat K, Du X, Wu MJ, Shi BM. The use of metformin, insulin, sulphonylureas, and thiazolidinediones and the risk of fracture: Systematic review and meta-analysis of observational studies. Obes Rev. 2019 Oct;20(10):1494-1503. [PubMed]10.
- Yang BR, Cha SH, Lee KE, Kim JW, Lee J, Shin KH. Effect of dipeptidyl peptidase IV inhibitors, thiazolidinedione, and sulfonylurea on osteoporosis in patients with type 2 diabetes: population-based cohort study. Osteoporos Int. 2021 Sep;32(9):1705-1712. [PubMed]11.
- Wysham KD, Baker JF, Shoback DM. Osteoporosis and fractures in rheumatoid arthritis. Curr Opin Rheumatol. 2021 May 01;33(3):270-276. [PubMed]12.
- Chedevergne F, Sermet-Gaudelus I. Prevention of osteoporosis in cystic fibrosis. Curr Opin Pulm Med. 2019 Nov;25(6):660-665. [PubMed]13.
- Chen YW, Ramsook AH, Coxson HO, Bon J, Reid WD. Prevalence and Risk Factors for Osteoporosis in Individuals With COPD: A Systematic Review and Meta-analysis. Chest. 2019 Dec;156(6):1092-1110. [PubMed]14.
- Bover J, Ureña-Torres P, Laiz Alonso AM, Torregrosa JV, Rodríguez-García M, Castro-Alonso C, Górriz JL, Benito S, López-Báez V, Lloret Cora MJ, Cigarrán S, DaSilva I, Sánchez-Bayá M, Mateu Escudero S, Guirado L, Cannata-Andía J. Osteoporosis, bone mineral density and CKD-MBD (II): Therapeutic implications. Nefrologia (Engl Ed). 2019 May-Jun;39(3):227-242. [PubMed]15.
- Ryan LE, Ing SW. Idiopathic hypercalciuria: Can we prevent stones and protect bones? Cleve Clin J Med. 2018 Jan;85(1):47-54. [PubMed]16.
- Hurley T, Zareen Z, Stewart P, McDonnell C, McDonald D, Molloy E. Bisphosphonate use in children with cerebral palsy. Cochrane Database Syst Rev. 2021 Jul 05;7(7):CD012756. [PMC free article] [PubMed]17.
- Marreiros H. Update on bone fragility in spina bifida. J Pediatr Rehabil Med. 2018;11(4):265-281. [PubMed]18.
- Ward LM, Hadjiyannakis S, McMillan HJ, Noritz G, Weber DR. Bone Health and Osteoporosis Management of the Patient With Duchenne Muscular Dystrophy. Pediatrics. 2018 Oct;142(Suppl 2):S34-S42. [PMC free article] [PubMed]19.
- Gupta S, Ahsan I, Mahfooz N, Abdelhamid N, Ramanathan M, Weinstock-Guttman B. Osteoporosis and multiple sclerosis: risk factors, pathophysiology, and therapeutic interventions. CNS Drugs. 2014 Aug;28(8):731-42. [PubMed]20.
- Figueroa CA, Rosen CJ. Parkinson’s disease and osteoporosis: basic and clinical implications. Expert Rev Endocrinol Metab. 2020 May;15(3):185-193. [PMC free article] [PubMed]