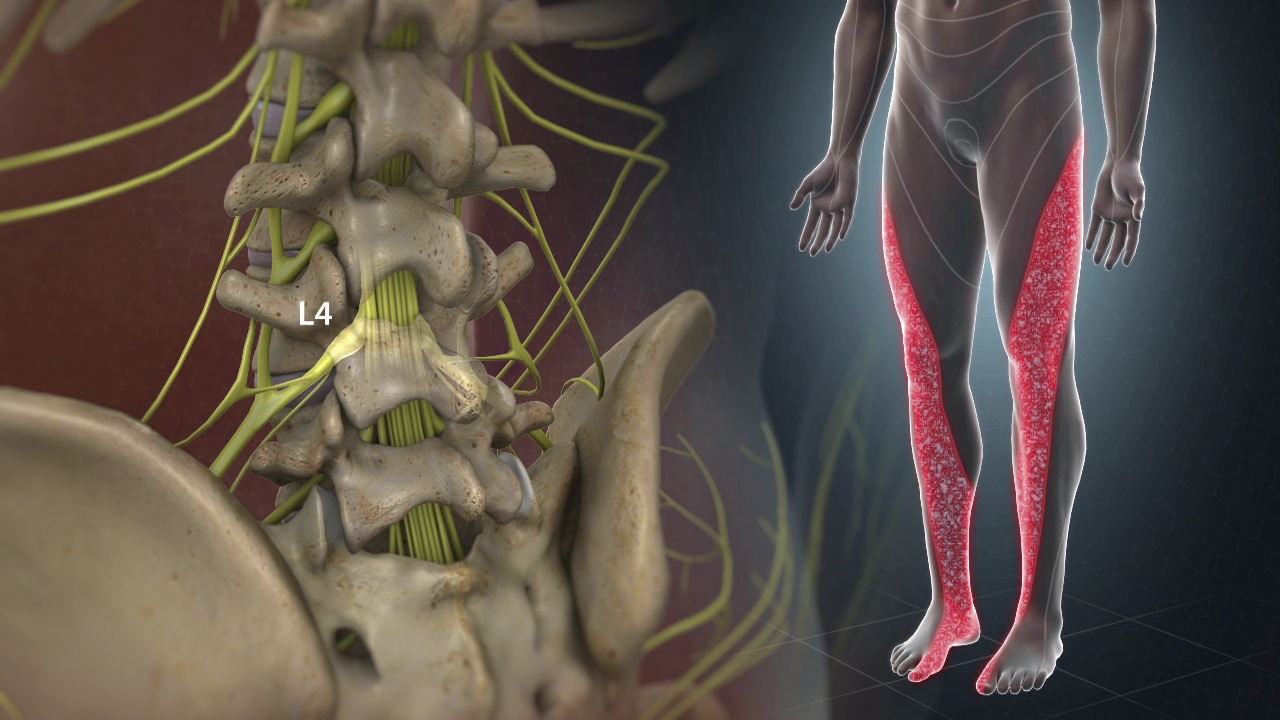
Introduction — Quand la douleur sciatique envahit le quotidien
La sciatique est l’une des causes les plus fréquentes de douleur lombaire irradiant dans la jambe. Pour de nombreuses personnes, elle apparaît soudainement : une douleur vive dans le bas du dos, qui descend dans la fesse, la cuisse ou même jusqu’au pied. Cette sensation peut être décrite comme une brûlure, une décharge électrique ou une douleur lancinante qui rend certains mouvements difficiles, voire impossibles.
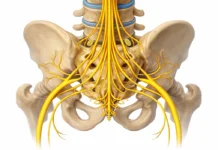
Dans la plupart des cas, la sciatique n’est pas une maladie en soi, mais le symptôme d’une irritation ou d’une compression du nerf sciatique, le plus long nerf du corps humain. Cette compression survient souvent au niveau de la colonne lombaire, notamment en présence d’une hernie discale, d’une sténose spinale ou d’un déséquilibre mécanique affectant les structures du bassin et du bas du dos.
Lorsque le nerf est comprimé, le signal douloureux peut suivre tout son trajet, provoquant des symptômes qui s’étendent bien au-delà de la région lombaire. La douleur peut ainsi descendre dans la jambe, s’accompagner de picotements, d’engourdissements ou parfois d’une faiblesse musculaire.
Face à cette condition, beaucoup de personnes cherchent des solutions pour retrouver leur mobilité et réduire la douleur. L’approche ostéopathique s’inscrit dans cette recherche en proposant une évaluation globale du corps, visant à identifier les restrictions de mobilité, les tensions musculaires et les déséquilibres posturaux qui peuvent contribuer à l’irritation du nerf.
Comprendre les mécanismes de la sciatique est une étape essentielle pour mieux gérer cette condition. Dans cet article, nous explorerons la physiopathologie de la sciatique, ses causes les plus fréquentes, ses symptômes caractéristiques et les différentes approches thérapeutiques pouvant aider à soulager la douleur et améliorer la fonction.
Résumé clinique — À retenir
- La sciatique n’est pas une maladie : c’est un symptôme lié à l’irritation ou la compression d’une racine nerveuse lombaire.
- La cause la plus fréquente est la hernie discale lombaire (souvent L4-L5 ou L5-S1), mais ce n’est pas la seule (sténose, spondylolisthésis, piriforme…).
- La douleur suit souvent un trajet typique : bas du dos → fesse → cuisse → jambe → parfois pied, avec possible fourmillements ou engourdissements.
- Dans la majorité des cas, l’évolution est favorable avec une prise en charge conservatrice (mouvement adapté, exercices, thérapie manuelle, habitudes posturales).
- L’objectif n’est pas de “replacer un disque”, mais de réduire l’irritation nerveuse et de restaurer la mobilité pour soutenir la récupération.
Quand consulter rapidement ? (signaux d’alerte)
Consulte en urgence si tu observes :
- perte de contrôle de la vessie ou des intestins
- engourdissement dans la région périnéale (“selle”)
- faiblesse importante et soudaine dans la jambe (pied qui “tombe”, impossibilité de marcher normalement)
- douleur très intense après traumatisme ou avec fièvre / malaise général
- douleur qui s’aggrave rapidement malgré le repos et les mesures simples
Si la douleur persiste au-delà de 6 à 8 semaines, ou si elle limite fortement la marche/sommeil, une évaluation médicale et parfois une imagerie peuvent être utiles.
Comprendre la sciatique et la hernie discale
La sciatique est un terme fréquemment utilisé pour décrire une douleur qui part du bas du dos et descend dans la fesse, la cuisse ou la jambe. Cette douleur peut être vive, lancinante ou accompagnée de sensations de brûlure, de picotements ou d’engourdissements. Pour de nombreuses personnes, elle apparaît soudainement et peut rendre certains mouvements difficiles, comme se pencher, marcher longtemps ou rester assis.
Contrairement à une idée répandue, la sciatique n’est pas une maladie en soi. Il s’agit plutôt d’un symptôme neurologique qui survient lorsqu’un nerf situé dans la région lombaire est irrité ou comprimé. Dans la majorité des cas, cette irritation concerne le nerf sciatique, le plus long nerf du corps humain. Celui-ci prend naissance dans la partie inférieure de la colonne vertébrale, traverse le bassin, puis descend dans la fesse et la jambe jusqu’au pied.
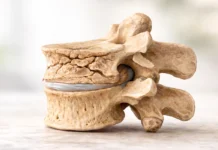
L’une des causes les plus fréquentes de cette compression nerveuse est la hernie discale lombaire. Pour comprendre ce phénomène, il faut d’abord s’intéresser à la structure des disques intervertébraux. Entre chaque vertèbre se trouve un disque qui agit comme un amortisseur naturel. Ce disque est composé de deux parties principales : un anneau fibreux externe, relativement solide, et un noyau pulpeux central, plus souple et gélatineux.
Lorsque l’anneau fibreux se fragilise ou se fissure, une partie du noyau peut faire saillie vers l’extérieur. Cette protrusion discale peut alors exercer une pression sur une racine nerveuse située à proximité. Lorsque cette racine nerveuse appartient au trajet du nerf sciatique, la douleur peut se propager le long du membre inférieur, créant les symptômes caractéristiques de la sciatique.
Il est important de noter que toutes les hernies discales ne provoquent pas nécessairement de douleur. Certaines personnes présentent des hernies visibles à l’imagerie médicale sans ressentir de symptômes. La douleur apparaît généralement lorsque la hernie entraîne une compression mécanique ou une irritation inflammatoire d’une racine nerveuse.
Dans la plupart des cas, la sciatique est liée aux niveaux lombaires inférieurs de la colonne vertébrale, notamment entre les vertèbres L4-L5 et L5-S1. Ces segments supportent une grande partie des contraintes mécaniques liées à la posture, aux mouvements et au port de charges. Lorsque ces structures sont soumises à des pressions répétées ou à des déséquilibres biomécaniques, le risque de dégénérescence discale et de hernie peut augmenter.
Comprendre les mécanismes de la sciatique et de la hernie discale permet de mieux saisir pourquoi certaines douleurs apparaissent et comment elles peuvent évoluer. Cette compréhension constitue une étape essentielle pour orienter le diagnostic et choisir les approches thérapeutiques les plus adaptées.
Physiopathologie de la sciatique : comment la douleur apparaît
La sciatique résulte d’un mécanisme relativement précis impliquant la compression ou l’irritation d’une racine nerveuse dans la colonne vertébrale lombaire. Pour comprendre pourquoi la douleur peut être si intense et pourquoi elle descend souvent dans la jambe, il est nécessaire d’examiner les différentes étapes physiologiques qui conduisent à l’apparition des symptômes.
Compression de la racine nerveuse
La cause la plus fréquente de la sciatique est la compression d’une racine nerveuse lombaire, généralement au niveau des segments L4-L5 ou L5-S1. Ces racines nerveuses émergent de la colonne vertébrale et rejoignent ensuite le nerf sciatique.
Lorsqu’une hernie discale se développe, le disque intervertébral peut faire saillie vers l’arrière ou sur le côté du canal vertébral. Cette protrusion peut exercer une pression directe sur la racine nerveuse située à proximité. Même une compression relativement modérée peut provoquer une douleur importante, car les structures nerveuses sont particulièrement sensibles aux contraintes mécaniques.
Inflammation autour du nerf
La douleur sciatique ne provient pas uniquement de la pression mécanique exercée sur le nerf. Lorsqu’un disque intervertébral se fissure ou se déforme, il peut libérer des substances inflammatoires dans les tissus environnants.
Ces médiateurs inflammatoires peuvent irriter la racine nerveuse et augmenter sa sensibilité. Cette réaction inflammatoire contribue à l’apparition de symptômes tels que :
- douleur intense
- sensation de brûlure
- picotements
- hypersensibilité nerveuse
Dans certains cas, l’inflammation peut provoquer une douleur même lorsque la compression mécanique est relativement faible.
Altération de la conduction nerveuse
Lorsque la racine nerveuse est comprimée ou enflammée, la transmission normale des signaux nerveux peut être perturbée. Cette altération de la conduction nerveuse explique pourquoi les symptômes ne se limitent pas toujours à la douleur.
Les patients peuvent également ressentir :
- des engourdissements
- des sensations de fourmillements
- une diminution de la sensibilité
- une faiblesse musculaire dans la jambe
Ces manifestations neurologiques reflètent la perturbation des messages transmis entre la colonne vertébrale et les muscles ou la peau du membre inférieur.
Réactions musculaires protectrices
La douleur sciatique entraîne souvent des réactions musculaires réflexes. Les muscles situés autour de la colonne vertébrale ou du bassin peuvent se contracter pour tenter de protéger la zone douloureuse.
Cette contraction musculaire peut cependant créer un cercle vicieux. Les spasmes musculaires augmentent la rigidité de la région lombaire, limitent les mouvements et peuvent accentuer la pression sur les structures nerveuses.
Adaptations posturales
Face à la douleur, le corps adopte souvent des stratégies de compensation. Les patients modifient leur posture ou leurs mouvements pour éviter certaines positions douloureuses.
Ces adaptations peuvent inclure :
- une inclinaison du tronc
- une modification de la démarche
- une réduction de la mobilité lombaire
Bien que ces ajustements puissent temporairement réduire la douleur, ils peuvent également entraîner des déséquilibres biomécaniques susceptibles de prolonger les symptômes.
Comprendre la physiopathologie de la sciatique permet d’expliquer pourquoi cette condition peut être si invalidante et pourquoi une approche thérapeutique globale est souvent nécessaire pour restaurer l’équilibre fonctionnel de la colonne vertébrale.
Les causes les plus fréquentes de la sciatique
La sciatique apparaît lorsqu’une racine nerveuse lombaire est comprimée ou irritée. Cette compression peut avoir plusieurs origines. Dans la majorité des cas, elle est liée à des modifications mécaniques ou dégénératives de la colonne vertébrale.
Comprendre les causes possibles de la sciatique est essentiel pour orienter le diagnostic et choisir l’approche thérapeutique la plus adaptée.
| Cause | Mécanisme | Symptômes typiques |
|---|---|---|
| Hernie discale lombaire | Le noyau du disque intervertébral fait saillie et comprime une racine nerveuse | Douleur lombaire irradiant dans la jambe, picotements, parfois faiblesse musculaire |
| Sténose du canal lombaire | Rétrécissement du canal rachidien comprimant les racines nerveuses | Douleur dans les jambes lors de la marche, améliorée au repos ou en position penchée |
| Spondylolisthésis | Glissement d’une vertèbre vers l’avant entraînant une compression nerveuse | Douleur lombaire avec irradiation dans la jambe, parfois raideur lombaire |
| Syndrome du piriforme | Compression du nerf sciatique par le muscle piriforme dans la fesse | Douleur fessière irradiant dans la jambe, souvent aggravée en position assise |
| Traumatisme vertébral | Lésion des structures vertébrales ou discales | Douleur brutale après chute ou accident |
| Causes rares (tumeurs, infections) | Compression nerveuse par une masse ou inflammation | Douleur persistante, parfois accompagnée de symptômes généraux |
La hernie discale lombaire
La hernie discale est la cause la plus fréquente de sciatique. Elle survient lorsque le noyau pulpeux d’un disque intervertébral traverse ou déforme l’anneau fibreux qui l’entoure.
Lorsque cette protrusion discale se dirige vers l’arrière ou vers le côté, elle peut exercer une pression sur une racine nerveuse située dans le canal vertébral. Si cette racine participe au nerf sciatique, la douleur peut alors irradier dans la jambe.
Les hernies discales responsables de sciatique se situent le plus souvent entre les vertèbres :
- L4-L5
- L5-S1
Ces segments lombaires supportent une grande partie des contraintes mécaniques liées aux mouvements du tronc.
La sténose du canal lombaire
La sténose spinale correspond à un rétrécissement du canal rachidien. Ce phénomène peut comprimer la moelle épinière ou les racines nerveuses qui traversent ce canal.
Avec l’âge, certaines structures de la colonne vertébrale peuvent s’épaissir ou se modifier, notamment :
- les ligaments
- les articulations vertébrales
- les disques intervertébraux
Ces changements peuvent réduire l’espace disponible pour les nerfs et provoquer des douleurs irradiant dans les jambes.
Le spondylolisthésis
Le spondylolisthésis se produit lorsqu’une vertèbre glisse vers l’avant par rapport à la vertèbre située en dessous. Ce déplacement peut modifier l’alignement de la colonne vertébrale et exercer une pression sur les racines nerveuses.
Selon la gravité du glissement, les symptômes peuvent varier d’une douleur lombaire modérée à une véritable sciatique.
Le syndrome du piriforme
Dans certains cas, la compression du nerf sciatique ne provient pas directement de la colonne vertébrale. Le nerf sciatique traverse la région du bassin et passe à proximité du muscle piriforme.
Lorsque ce muscle devient tendu ou spasmodique, il peut exercer une pression sur le nerf et provoquer des symptômes similaires à ceux d’une sciatique d’origine discale.
Cette condition est appelée syndrome du piriforme.
Les traumatismes de la colonne vertébrale
Les accidents, les chutes ou certains mouvements brusques peuvent provoquer des lésions de la colonne vertébrale susceptibles d’irriter une racine nerveuse.
Les traumatismes peuvent notamment entraîner :
- des fractures vertébrales
- des lésions discales
- des inflammations locales
Causes plus rares
Bien que moins fréquentes, certaines conditions peuvent également provoquer une sciatique, notamment :
- tumeurs vertébrales
- infections du disque ou de l’os
- inflammation des structures nerveuses
- maladies neurologiques
Ces causes nécessitent généralement une évaluation médicale approfondie.
Dans la majorité des cas, cependant, la sciatique reste liée à des modifications mécaniques ou dégénératives de la colonne vertébrale, la hernie discale demeurant l’origine la plus fréquente.
Les symptômes caractéristiques de la sciatique
La sciatique se manifeste par un ensemble de symptômes liés à l’irritation ou à la compression d’une racine nerveuse dans la colonne lombaire. Le symptôme le plus connu est la douleur qui descend dans la jambe, mais la sciatique peut également provoquer plusieurs manifestations neurologiques.
L’intensité et la nature des symptômes peuvent varier considérablement d’une personne à l’autre. Certaines personnes ressentent une douleur légère et intermittente, tandis que d’autres peuvent éprouver une douleur intense qui limite fortement leurs activités quotidiennes.
Tableau — Les signes caractéristiques de la sciatique
| Catégorie | Signes et symptômes | Description clinique |
|---|---|---|
| Douleur radiculaire | Douleur lombaire irradiant dans la jambe | Douleur qui suit le trajet du nerf sciatique : bas du dos → fesse → cuisse → jambe → parfois pied |
| Brûlure ou décharge électrique | Sensation de brûlure ou choc électrique | Douleur typiquement nerveuse, souvent aggravée par certains mouvements |
| Picotements / fourmillements | Paresthésies dans la jambe ou le pied | Sensation de fourmis, de picotements ou de vibration dans le territoire nerveux |
| Engourdissement | Diminution de la sensibilité | Sensation de peau endormie dans la jambe ou le pied |
| Faiblesse musculaire | Difficulté à lever le pied ou à marcher | Peut indiquer une atteinte des fibres motrices du nerf |
| Douleur aggravée en position assise | Inconfort lors de la position assise prolongée | La pression discale augmente en position assise |
| Douleur aggravée par la toux ou l’éternuement | Augmentation soudaine de la douleur | Liée à l’augmentation de la pression dans le canal rachidien |
| Raideur lombaire | Diminution de la mobilité du bas du dos | Souvent liée à une réaction musculaire protectrice |
| Troubles de la marche | Boiterie ou difficulté à marcher | Le corps modifie la posture pour réduire la douleur |
Tableau — Positions et mouvements influençant la douleur sciatique
| Position ou mouvement | Effet sur la douleur sciatique | Explication biomécanique |
|---|---|---|
| Position assise prolongée | Peut aggraver la douleur | Augmentation de la pression sur les disques intervertébraux lombaires |
| Flexion du tronc vers l’avant | Peut accentuer la douleur | Compression accrue des structures discales et des racines nerveuses |
| Toux ou éternuement | Douleur soudaine dans la jambe | Augmentation de la pression dans le canal rachidien |
| Soulèvement de charges lourdes | Peut déclencher ou aggraver la sciatique | Augmentation des contraintes mécaniques sur les disques lombaires |
| Marche modérée | Peut soulager certains patients | Amélioration de la circulation et diminution des tensions musculaires |
| Extension douce du dos | Peut réduire la douleur dans certains cas | Redistribution des pressions sur les disques intervertébraux |
| Étirements doux | Peut améliorer la mobilité | Diminution des tensions musculaires autour de la colonne et du bassin |
La douleur irradiant dans la jambe
La douleur radiculaire est le signe le plus caractéristique de la sciatique. Elle débute généralement dans la région lombaire ou dans la fesse et descend le long du trajet du nerf sciatique.
Cette douleur peut suivre différents trajets selon la racine nerveuse impliquée. Elle peut se propager :
- dans la fesse
- à l’arrière de la cuisse
- le long du mollet
- jusqu’au pied
La douleur est souvent décrite comme :
- une brûlure
- une décharge électrique
- une douleur lancinante
Dans certains cas, elle peut apparaître soudainement après un effort, un faux mouvement ou un soulèvement de charge.
Les picotements et les engourdissements
Lorsque la conduction nerveuse est perturbée, des sensations anormales peuvent apparaître dans la jambe ou le pied. Les patients décrivent souvent :
- des fourmillements
- des picotements
- une sensation de peau endormie
Ces symptômes reflètent l’irritation des fibres sensitives du nerf.
La faiblesse musculaire
Dans certaines situations, la compression nerveuse peut affecter les fibres motrices qui contrôlent les muscles de la jambe. Cela peut entraîner une diminution de la force musculaire.
Les manifestations possibles incluent :
- difficulté à lever le pied
- faiblesse lors de la marche
- difficulté à se tenir sur la pointe des pieds ou sur les talons
La faiblesse musculaire constitue un signe important qui doit être évalué par un professionnel de santé.
La douleur aggravée par certaines positions
La douleur sciatique peut être influencée par la posture ou certains mouvements. Plusieurs patients rapportent une aggravation des symptômes dans les situations suivantes :
- position assise prolongée
- flexion du tronc vers l’avant
- soulèvement de charges
- toux ou éternuement
Ces mouvements peuvent augmenter la pression exercée sur la racine nerveuse.
Signes neurologiques plus graves
Dans de rares cas, une compression nerveuse sévère peut entraîner des symptômes neurologiques plus sérieux. Ceux-ci peuvent inclure :
- perte de sensibilité importante dans la jambe
- faiblesse musculaire marquée
- perte de contrôle de la vessie ou des intestins
Ces symptômes peuvent indiquer une compression nerveuse grave nécessitant une évaluation médicale urgente.
Comprendre les symptômes de la sciatique permet d’identifier rapidement cette condition et de différencier la douleur radiculaire d’autres types de douleurs lombaires. Une évaluation clinique complète reste toutefois essentielle pour confirmer le diagnostic et déterminer la cause exacte des symptômes.
ableau clinique — Racines nerveuses impliquées dans la sciatique
| Racine nerveuse | Zone de douleur typique | Troubles sensitifs | Faiblesse musculaire possible | Réflexe souvent diminué |
|---|---|---|---|---|
| L4 | Bas du dos → face antérieure de la cuisse → genou | Engourdissement autour du genou et de la face interne de la jambe | Difficulté à étendre le genou (quadriceps) | Réflexe rotulien |
| L5 | Fesse → côté externe de la cuisse → face antérieure de la jambe → dessus du pied | Picotements ou engourdissement sur le dessus du pied et le gros orteil | Difficulté à lever le pied ou le gros orteil | Réflexe souvent normal |
| S1 | Fesse → arrière de la cuisse → mollet → bord externe du pied | Engourdissement du bord externe du pied | Difficulté à se tenir sur la pointe des pieds | Réflexe achilléen |
Comment diagnostiquer la sciatique
Le diagnostic de la sciatique repose principalement sur une évaluation clinique attentive, complétée si nécessaire par des examens d’imagerie. L’objectif est d’identifier l’origine de la compression nerveuse et de déterminer si les symptômes correspondent réellement à une irritation du nerf sciatique ou à une autre condition.
Dans la majorité des cas, le diagnostic peut être fortement orienté grâce à l’histoire clinique du patient et à l’examen physique.
Lors de l’examen clinique, plusieurs tests neurologiques permettent d’identifier la racine nerveuse potentiellement comprimée. Le tableau suivant résume les tests les plus utilisés.
| Test clinique | Racine nerveuse principalement impliquée | Résultat positif | Interprétation clinique |
|---|---|---|---|
| Test de Lasègue (Straight Leg Raise) | L5 – S1 | Douleur radiculaire reproduite entre 30° et 70° d’élévation de la jambe | Suggère une compression d’une racine nerveuse lombaire, souvent liée à une hernie discale |
| Lasègue croisé | L5 – S1 | Douleur dans la jambe symptomatique lorsque l’on élève la jambe opposée | Signe très spécifique d’une hernie discale lombaire |
| Test de Bragard | L5 – S1 | Douleur radiculaire lors de la dorsiflexion du pied après Lasègue | Indique une tension accrue du nerf sciatique |
| Test du slump | L4 – L5 – S1 | Reproduction de la douleur lors de la flexion du tronc, extension du genou et dorsiflexion du pied | Test de tension neurale du nerf sciatique |
| Marche sur les talons | L5 | Difficulté à maintenir la dorsiflexion du pied | Peut indiquer une faiblesse du muscle tibial antérieur |
| Marche sur la pointe des pieds | S1 | Difficulté à se tenir sur la pointe des pieds | Peut indiquer une atteinte du triceps sural |
| Réflexe rotulien | L4 | Réflexe diminué ou absent | Suggère une atteinte de la racine L4 |
| Réflexe achilléen | S1 | Réflexe diminué ou absent | Suggère une atteinte de la racine S1 |
L’interrogatoire clinique
La première étape consiste à comprendre la nature de la douleur et son évolution. Le professionnel de santé s’intéresse notamment à :
- la localisation de la douleur
- son trajet dans la jambe
- son intensité
- les mouvements qui l’aggravent ou la soulagent
- la présence de picotements, d’engourdissements ou de faiblesse
La description d’une douleur qui descend dans la jambe selon un trajet nerveux est souvent un indice important orientant vers une sciatique.
L’examen physique
L’examen clinique permet d’évaluer la mobilité de la colonne vertébrale, la force musculaire et les réflexes neurologiques. Le praticien observe également la posture et la démarche du patient afin d’identifier d’éventuelles adaptations liées à la douleur.
Plusieurs tests spécifiques peuvent être utilisés pour reproduire la douleur sciatique et confirmer l’implication d’une racine nerveuse.
Le test de Lasègue
Le test de Lasègue, aussi appelé levée de jambe tendue, est l’un des examens les plus utilisés pour détecter une irritation du nerf sciatique.
Le patient est allongé sur le dos pendant que le praticien soulève progressivement la jambe en gardant le genou tendu. Si la manœuvre reproduit une douleur irradiant dans la jambe entre environ 30 et 70 degrés d’élévation, le test est considéré comme positif.
Ce test suggère souvent une compression nerveuse liée à une hernie discale lombaire.
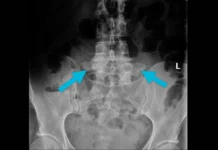
L’imagerie médicale
Lorsque les symptômes persistent, s’aggravent ou présentent des signes neurologiques importants, des examens d’imagerie peuvent être recommandés.
Les examens les plus utilisés sont :
- IRM (imagerie par résonance magnétique)
- scanner lombaire
L’IRM est particulièrement utile pour visualiser les disques intervertébraux, les racines nerveuses et les tissus mous autour de la colonne vertébrale.
Il est important de noter que certaines personnes peuvent présenter une hernie discale visible à l’imagerie sans ressentir de douleur. C’est pourquoi l’interprétation des images doit toujours être mise en relation avec les symptômes du patient.
Diagnostic différentiel
Certaines conditions peuvent imiter les symptômes de la sciatique. Le professionnel de santé doit donc parfois envisager d’autres causes possibles, telles que :
- syndrome du piriforme
- douleurs de l’articulation sacro-iliaque
- arthrose de la hanche
- neuropathie périphérique
- maladie vasculaire périphérique
Un diagnostic précis est essentiel pour orienter le traitement et éviter les approches inadaptées.
Une fois la cause identifiée, il devient possible de mettre en place une stratégie thérapeutique visant à réduire la douleur, améliorer la mobilité et favoriser la récupération du système nerveux.
Quand faut-il faire une IRM pour une sciatique ?
L’IRM lombaire (imagerie par résonance magnétique) est l’examen d’imagerie le plus précis pour visualiser les disques intervertébraux, les racines nerveuses et les tissus mous de la colonne vertébrale. Cependant, dans la majorité des cas de sciatique, une imagerie immédiate n’est pas nécessaire.
Pourquoi l’IRM n’est pas toujours faite immédiatement
De nombreuses études ont montré que plusieurs personnes présentent des hernies discales visibles à l’IRM sans ressentir de douleur. Une image anormale ne correspond donc pas toujours à la cause des symptômes.
Pour cette raison, les recommandations médicales suggèrent généralement de privilégier l’évaluation clinique et les traitements conservateurs au début de la condition.
Dans beaucoup de cas, les symptômes de sciatique s’améliorent progressivement au cours des premières semaines.
Situations où une IRM peut être recommandée
Une IRM peut être envisagée lorsque certains signes ou certaines situations sont présents :
- douleur sciatique persistante au-delà de 6 à 8 semaines
- symptômes neurologiques progressifs
- faiblesse musculaire importante dans la jambe
- suspicion de compression nerveuse sévère
- douleur très intense qui ne répond pas aux traitements conservateurs
Dans ces situations, l’imagerie peut aider à identifier la cause exacte de la compression nerveuse.
Signes nécessitant une IRM urgente
Certaines situations nécessitent une évaluation médicale rapide et parfois une imagerie immédiate.
Il est important de consulter rapidement en présence de :
- perte de contrôle de la vessie ou des intestins
- engourdissement dans la région périnéale
- faiblesse importante et soudaine dans la jambe
- douleur intense associée à un traumatisme récent
- suspicion d’infection ou de tumeur
Ces signes peuvent indiquer une compression nerveuse grave, comme le syndrome de la queue de cheval, qui nécessite une prise en charge urgente.
Le rôle de l’IRM dans la planification du traitement
Lorsque l’imagerie est réalisée, elle permet de visualiser plusieurs structures importantes :
- les disques intervertébraux
- les racines nerveuses
- le canal rachidien
- les tissus mous autour de la colonne
Ces informations peuvent aider les professionnels de santé à confirmer le diagnostic et à orienter les décisions thérapeutiques, notamment lorsque des traitements plus spécialisés sont envisagés.
L’évolution naturelle de la sciatique et de la hernie discale
Lorsqu’une sciatique apparaît, de nombreuses personnes craignent immédiatement que la situation soit grave ou qu’une intervention chirurgicale soit inévitable. Pourtant, dans la majorité des cas, l’évolution naturelle de la sciatique est favorable.
La plupart des épisodes de sciatique liés à une hernie discale s’améliorent progressivement avec le temps et avec une prise en charge conservatrice adaptée.
La capacité naturelle de récupération du corps
Le corps possède une capacité remarquable à s’adapter et à récupérer face à certaines lésions mécaniques. Dans le cas d’une hernie discale, plusieurs mécanismes peuvent contribuer à la diminution des symptômes.
Avec le temps, la pression exercée sur la racine nerveuse peut diminuer grâce à différents phénomènes :
- une réduction de l’inflammation autour du nerf
- une adaptation des tissus environnants
- une modification progressive de la position du disque
- une résorption partielle du matériel discal
Ces processus biologiques expliquent pourquoi certaines personnes constatent une amélioration significative de leurs symptômes même sans traitement invasif.
Résorption spontanée de la hernie discale
Plusieurs études ont montré que les hernies discales peuvent parfois diminuer spontanément. Ce phénomène, appelé résorption discale, correspond à une réduction progressive du fragment discal qui comprime la racine nerveuse.
Des recherches scientifiques ont montré que le système immunitaire peut participer à ce processus en éliminant progressivement une partie du matériel discal déplacé. Lorsque cette résorption se produit, la pression exercée sur le nerf diminue et les symptômes peuvent s’atténuer.
Ce phénomène est particulièrement observé dans certains types de hernies discales, notamment celles où le fragment discal est plus exposé aux tissus environnants.
Durée typique des symptômes
La durée d’un épisode de sciatique peut varier selon plusieurs facteurs, notamment :
- la cause de la compression nerveuse
- l’intensité de l’inflammation
- la condition physique générale
- les habitudes de mouvement et de posture
Dans de nombreux cas, une amélioration notable des symptômes peut apparaître au cours des premières semaines. Pour certains patients, la récupération peut prendre plusieurs mois.
Il est également possible que la douleur évolue par phases, avec des périodes d’amélioration et d’autres où les symptômes peuvent réapparaître temporairement.
Le rôle du mouvement dans la récupération
Contrairement à certaines idées anciennes, le repos complet prolongé n’est généralement pas recommandé pour la sciatique. Une activité physique adaptée peut favoriser la circulation sanguine, maintenir la mobilité et aider les structures musculo-squelettiques à retrouver leur équilibre.
Les mouvements doux, les exercices de mobilité et certaines approches thérapeutiques peuvent contribuer à réduire la douleur et à améliorer la fonction.
Quand consulter un professionnel de santé
Même si l’évolution naturelle de la sciatique est souvent favorable, certains signes nécessitent une attention médicale rapide.
Il est recommandé de consulter rapidement en présence de :
- faiblesse importante dans la jambe
- perte de sensibilité étendue
- douleur très intense et persistante
- perte de contrôle de la vessie ou des intestins
Ces symptômes peuvent indiquer une compression nerveuse sévère nécessitant une évaluation médicale urgente.
Dans la majorité des situations toutefois, une prise en charge conservatrice bien adaptée peut permettre de réduire la douleur et de favoriser une récupération progressive. La compréhension de cette évolution naturelle aide souvent les patients à aborder leur condition avec davantage de confiance et de sérénité.
L’approche ostéopathique dans la prise en charge de la sciatique
L’ostéopathie propose une approche globale du corps visant à améliorer la mobilité des structures musculo-squelettiques et à réduire les contraintes mécaniques pouvant irriter les racines nerveuses. Dans le contexte de la sciatique, cette approche cherche principalement à diminuer les tensions et à restaurer un fonctionnement plus harmonieux de la colonne vertébrale et du bassin.
Contrairement à certaines idées reçues, l’objectif de l’ostéopathie n’est pas de « replacer un disque » ou de corriger mécaniquement une hernie discale. Le rôle du praticien consiste plutôt à optimiser l’environnement biomécanique autour des structures nerveuses, afin de réduire les irritations et de favoriser les mécanismes naturels de récupération du corps.
Une évaluation globale du corps
Lors d’une consultation, l’ostéopathe ne se limite pas à examiner la zone douloureuse. Il analyse l’ensemble de la mécanique corporelle afin d’identifier les facteurs pouvant contribuer à la compression ou à l’irritation du nerf.
Cette évaluation peut inclure :
- la mobilité des vertèbres lombaires
- la mécanique du bassin
- la mobilité des articulations sacro-iliaques
- les tensions musculaires du bas du dos
- l’équilibre des chaînes musculaires
L’objectif est de comprendre comment certaines restrictions de mouvement peuvent modifier la distribution des forces dans la colonne vertébrale.
Réduction des tensions musculaires
La douleur sciatique s’accompagne souvent de contractions musculaires réflexes dans la région lombaire, les fessiers ou les muscles profonds du bassin. Ces tensions peuvent augmenter la rigidité de la colonne et contribuer à maintenir l’irritation nerveuse.
Certaines techniques ostéopathiques visent à relâcher ces tensions afin de diminuer la pression exercée sur les structures nerveuses.
Les muscles souvent impliqués incluent notamment :
- les muscles paravertébraux lombaires
- le piriforme
- les muscles fessiers
- le psoas
La réduction de ces tensions peut améliorer la mobilité et réduire la sensation de compression.
Amélioration de la mobilité articulaire
La mobilité de la colonne lombaire et du bassin joue un rôle important dans la distribution des contraintes mécaniques. Lorsque certaines articulations deviennent moins mobiles, d’autres structures peuvent être surchargées.
Les techniques manuelles peuvent aider à restaurer une mobilité plus équilibrée entre les différentes structures de la colonne vertébrale.
Cette amélioration de la mobilité peut contribuer à :
- diminuer les contraintes sur les disques intervertébraux
- réduire les tensions ligamentaires
- améliorer la coordination des mouvements
Travail sur les chaînes musculaires
La posture et l’équilibre musculaire influencent fortement la mécanique de la colonne vertébrale. Certains déséquilibres peuvent augmenter les contraintes sur la région lombaire et favoriser l’irritation des racines nerveuses.
L’ostéopathie peut intégrer un travail visant à rééquilibrer certaines chaînes musculaires impliquées dans la posture, notamment :
- les muscles lombaires
- les muscles abdominaux
- les muscles du bassin
- les muscles des membres inférieurs
Cette approche vise à améliorer la stabilité globale du système musculo-squelettique.
Une approche complémentaire
L’ostéopathie s’inscrit généralement dans une prise en charge conservatrice de la sciatique. Elle peut être associée à d’autres approches thérapeutiques telles que :
- l’activité physique adaptée
- la rééducation fonctionnelle
- les exercices de mobilité
Cette approche multidisciplinaire permet souvent d’améliorer la récupération fonctionnelle et d’aider les patients à retrouver progressivement leurs activités quotidiennes.
Exercices et étirements pour soulager la sciatique
Lorsque la douleur sciatique apparaît, il est naturel de vouloir éviter les mouvements par crainte d’aggraver les symptômes. Pourtant, dans de nombreux cas, des exercices doux et adaptés peuvent contribuer à améliorer la mobilité, réduire les tensions musculaires et favoriser la récupération.
L’objectif des exercices n’est pas de forcer le corps, mais plutôt de maintenir la mobilité et de diminuer les contraintes mécaniques sur le nerf sciatique.
Il est recommandé de réaliser ces mouvements lentement, en respectant les limites du corps et en évitant toute douleur excessive.
Mobilisation douce du bassin
La mobilité du bassin joue un rôle important dans la mécanique lombaire. Lorsque le bassin devient rigide, certaines structures de la colonne peuvent subir des contraintes supplémentaires.
Un exercice simple consiste à mobiliser doucement le bassin.
Exercice : bascule pelvienne
- Allongez-vous sur le dos avec les genoux pliés et les pieds posés au sol.
- Contractez légèrement les muscles abdominaux.
- Inclinez doucement le bassin vers l’arrière pour aplatir légèrement le bas du dos contre le sol.
- Revenez lentement à la position initiale.
Répétez ce mouvement lentement pendant une dizaine de répétitions.
Cet exercice peut aider à améliorer la mobilité lombaire et à diminuer les tensions dans le bas du dos.
Étirement du muscle piriforme
Le muscle piriforme est situé profondément dans la région de la fesse. Lorsqu’il devient tendu, il peut irriter le nerf sciatique ou reproduire des symptômes similaires à ceux de la sciatique.
Exercice : étirement du piriforme
- Allongez-vous sur le dos.
- Placez la cheville de la jambe douloureuse sur le genou opposé.
- Saisissez la cuisse de la jambe au sol et ramenez-la doucement vers votre poitrine.
- Maintenez la position pendant environ 20 à 30 secondes.
Cet étirement peut aider à relâcher les tensions dans la région fessière.
Posture du pigeon (adaptée)
Inspirée du yoga, cette posture peut contribuer à étirer les muscles de la hanche et de la fesse.
- Commencez en position à quatre pattes.
- Amenez un genou vers l’avant sous le buste.
- Étendez la jambe opposée vers l’arrière.
- Maintenez une position confortable sans forcer.
La posture peut être maintenue pendant quelques respirations profondes.
Étirement des muscles ischio-jambiers
Les muscles situés à l’arrière de la cuisse peuvent influencer la mécanique lombaire. Lorsque ces muscles sont très tendus, ils peuvent augmenter la tension dans la région lombaire.
Un étirement doux des ischio-jambiers peut contribuer à améliorer la mobilité.
- Allongez-vous sur le dos.
- Soulevez doucement une jambe vers le plafond.
- Maintenez la jambe légèrement fléchie si nécessaire.
- Maintenez l’étirement pendant environ 20 secondes.
Quelques précautions importantes
Bien que les exercices puissent aider à soulager les symptômes, certaines précautions doivent être respectées.
Il est préférable d’éviter :
- les mouvements brusques
- les flexions lombaires profondes
- le soulèvement de charges lourdes
- les exercices provoquant une douleur intense
Lorsque les symptômes sont importants ou persistants, il est recommandé de consulter un professionnel de santé afin d’obtenir des conseils adaptés à la situation.
Une pratique régulière de mouvements doux et progressifs peut contribuer à améliorer la mobilité, réduire la douleur et soutenir les mécanismes naturels de récupération du corps.
Prévenir les récidives de sciatique
Après un épisode de sciatique, de nombreuses personnes craignent que la douleur ne revienne. Cette inquiétude est compréhensible, car certaines conditions de la colonne vertébrale peuvent favoriser la réapparition des symptômes si les facteurs mécaniques à l’origine du problème ne sont pas corrigés.
La prévention des récidives repose principalement sur l’amélioration de la mobilité, le renforcement musculaire et l’adoption d’habitudes posturales plus équilibrées.
Maintenir une bonne mobilité de la colonne vertébrale
La colonne vertébrale est conçue pour bouger. Les mouvements réguliers contribuent à maintenir la souplesse des articulations et à favoriser la circulation des nutriments dans les disques intervertébraux.
Un mode de vie trop sédentaire peut réduire cette mobilité et augmenter les contraintes mécaniques sur certaines structures lombaires.
Des activités telles que :
- la marche
- la natation
- le yoga doux
- les exercices de mobilité
peuvent contribuer à maintenir une bonne fonction de la colonne vertébrale.
Renforcer les muscles stabilisateurs
Les muscles du tronc jouent un rôle essentiel dans la stabilité de la colonne vertébrale. Lorsque ces muscles sont faibles ou déséquilibrés, les disques intervertébraux peuvent être soumis à des contraintes supplémentaires.
Le renforcement progressif des muscles suivants peut aider à protéger la région lombaire :
- les muscles abdominaux profonds
- les muscles lombaires
- les muscles du bassin
- les muscles fessiers
Un tronc stable contribue à répartir plus harmonieusement les forces exercées sur la colonne.
Adopter des habitudes posturales équilibrées
Certaines postures prolongées peuvent augmenter la pression sur les disques intervertébraux, en particulier lorsque le dos est arrondi pendant de longues périodes.
Quelques habitudes simples peuvent réduire ces contraintes :
- maintenir le dos droit en position assise
- éviter de rester assis trop longtemps sans bouger
- plier les genoux plutôt que le dos pour soulever une charge
- répartir le poids des objets lourds
De petites modifications dans les gestes quotidiens peuvent réduire significativement les contraintes exercées sur la colonne lombaire.
Gérer les charges et les efforts physiques
Le soulèvement d’objets lourds constitue une situation où la colonne vertébrale est particulièrement sollicitée. Une mauvaise technique de levage peut augmenter le risque de blessure discale.
Il est généralement recommandé de :
- garder la charge près du corps
- utiliser les jambes plutôt que le dos
- éviter les rotations brusques du tronc
Ces principes permettent de mieux répartir les forces dans le corps.
Maintenir une activité physique régulière
L’activité physique contribue à maintenir la santé générale du système musculo-squelettique. Elle favorise la circulation sanguine, améliore la coordination musculaire et aide à préserver la mobilité articulaire.
Un mode de vie actif peut également réduire certains facteurs de risque associés aux douleurs lombaires, tels que :
- le surpoids
- la faiblesse musculaire
- la rigidité articulaire
En adoptant progressivement de meilleures habitudes de mouvement, il devient possible de réduire le risque de récidive et de préserver la santé de la colonne vertébrale à long terme.
Conclusion — Retrouver la liberté de mouvement
La sciatique peut être une expérience particulièrement éprouvante. La douleur qui descend dans la jambe, les difficultés à se déplacer et l’incertitude face à l’évolution des symptômes peuvent rapidement affecter la qualité de vie. Pourtant, dans la majorité des cas, cette condition évolue favorablement lorsque le corps bénéficie du temps et des conditions nécessaires à sa récupération.
Comprendre les mécanismes de la sciatique constitue une étape essentielle pour mieux gérer cette douleur. Lorsqu’une racine nerveuse est irritée ou comprimée, l’organisme met en place différents mécanismes d’adaptation visant à protéger la région lombaire. Ces réactions peuvent parfois amplifier les tensions musculaires et limiter la mobilité, mais elles témoignent également de la capacité du corps à se protéger et à chercher un nouvel équilibre.
Dans ce contexte, les approches conservatrices jouent un rôle central dans la prise en charge de la sciatique. Le mouvement adapté, les exercices de mobilité et certaines approches thérapeutiques peuvent contribuer à réduire les tensions mécaniques et à améliorer la fonction de la colonne vertébrale.
L’ostéopathie s’inscrit dans cette perspective en proposant une évaluation globale du corps et en cherchant à restaurer un équilibre fonctionnel entre les différentes structures musculo-squelettiques. En améliorant la mobilité des articulations, en réduisant les tensions musculaires et en optimisant la mécanique du bassin et de la colonne vertébrale, cette approche peut aider à créer un environnement favorable à la récupération.
Il est important de rappeler que chaque situation est unique. L’évolution de la sciatique dépend de nombreux facteurs, notamment l’origine de la compression nerveuse, l’état général du système musculo-squelettique et les habitudes de mouvement du patient. Une évaluation professionnelle permet d’adapter la prise en charge à chaque individu.
Avec une compréhension adéquate de la condition, des stratégies de mouvement appropriées et une approche thérapeutique adaptée, de nombreuses personnes parviennent progressivement à réduire leurs symptômes et à retrouver une meilleure liberté de mouvement.
La sciatique n’est pas seulement une douleur à faire disparaître : elle peut également devenir une occasion de mieux comprendre le fonctionnement du corps et d’adopter des habitudes favorisant la santé de la colonne vertébrale à long terme.
Annexes
Annexe A — Dermatomes lombaires et trajet de la douleur sciatique
La douleur sciatique suit souvent un trajet précis dans la jambe. Ce trajet dépend de la racine nerveuse lombaire impliquée. Chaque racine nerveuse correspond à une zone spécifique de la peau appelée dermatome.
Comprendre ces trajets permet aux professionnels de santé d’orienter le diagnostic vers le niveau vertébral susceptible d’être impliqué.
Racine L4
Lorsque la racine L4 est comprimée, la douleur peut se manifester :
- dans la région lombaire
- à l’avant de la cuisse
- autour du genou
- parfois jusqu’à la partie interne de la jambe
Certains patients peuvent également présenter une diminution du réflexe rotulien.
Racine L5
La compression de la racine L5 peut provoquer :
- douleur dans la fesse
- douleur à l’extérieur de la cuisse
- douleur descendant vers l’avant de la jambe
- douleur dans le dessus du pied
Une faiblesse peut apparaître lors de la flexion dorsale du pied.
Racine S1
Lorsque la racine S1 est irritée, la douleur peut suivre un trajet différent :
- douleur dans la fesse
- douleur à l’arrière de la cuisse
- douleur dans le mollet
- douleur dans le bord externe du pied
Le réflexe achilléen peut parfois être diminué.
L’identification du dermatome concerné constitue un élément important de l’évaluation clinique.
Annexe B — Signes d’alerte nécessitant une consultation urgente
Bien que la majorité des épisodes de sciatique évoluent favorablement, certains symptômes peuvent indiquer une compression nerveuse sévère nécessitant une évaluation médicale immédiate.
Ces situations sont relativement rares, mais elles doivent être reconnues rapidement.
Syndrome de la queue de cheval
Le syndrome de la queue de cheval correspond à une compression importante des racines nerveuses situées dans la partie inférieure de la colonne vertébrale.
Les symptômes peuvent inclure :
- perte de contrôle de la vessie
- perte de contrôle des intestins
- engourdissement dans la région périnéale
- faiblesse importante dans les jambes
Cette condition constitue une urgence médicale.
Déficit moteur important
Une faiblesse musculaire marquée dans la jambe peut indiquer une compression nerveuse sévère.
Les signes peuvent inclure :
- difficulté à lever le pied
- difficulté à marcher
- incapacité à se tenir sur la pointe des pieds
Dans ces situations, une évaluation médicale rapide est recommandée.
Douleur sévère et persistante
Une douleur extrêmement intense qui ne s’améliore pas malgré les traitements conservateurs peut nécessiter une investigation plus approfondie afin d’identifier la cause exacte des symptômes.
Annexe C — Conseils pratiques pour protéger la colonne lombaire
Certaines habitudes quotidiennes peuvent contribuer à réduire les contraintes mécaniques exercées sur la colonne vertébrale et diminuer le risque de récidive de sciatique.
Adopter une bonne posture assise
Lorsque l’on reste assis longtemps, il est préférable de :
- garder le dos droit
- maintenir les pieds à plat au sol
- soutenir la région lombaire
Il est également recommandé de se lever régulièrement pour bouger.
Utiliser une technique de levage sécuritaire
Lorsqu’il est nécessaire de soulever un objet lourd :
- plier les genoux
- garder le dos droit
- rapprocher l’objet du corps
- éviter les rotations brusques du tronc
Cette technique permet de répartir les forces dans les jambes plutôt que dans la colonne lombaire.
Maintenir une activité physique régulière
L’activité physique contribue à maintenir la mobilité des articulations et à renforcer les muscles stabilisateurs de la colonne vertébrale.
Des activités telles que :
- la marche
- la natation
- les exercices de mobilité
- le renforcement musculaire doux
peuvent favoriser la santé de la colonne vertébrale à long terme.
Annexe D — Algorithme décisionnel : que faire en cas de sciatique ?
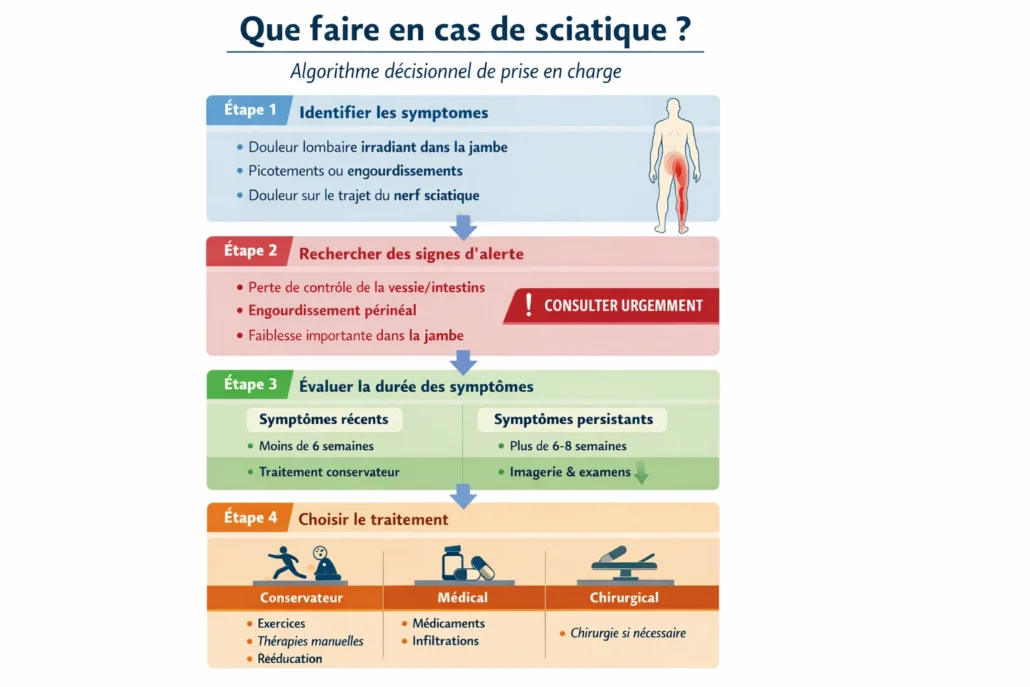
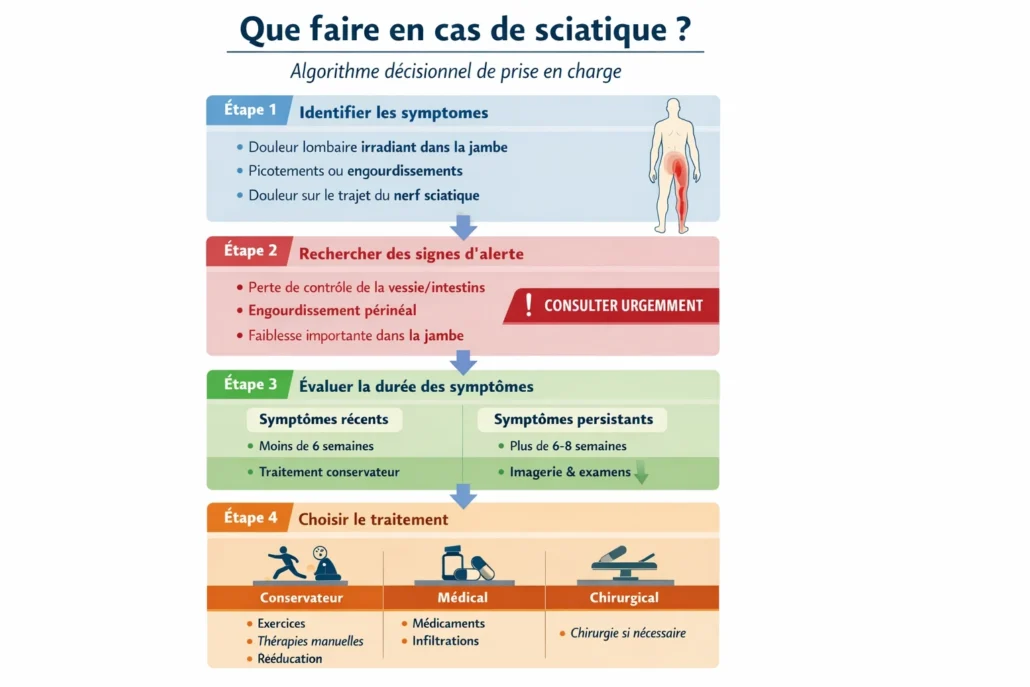
La prise en charge de la sciatique dépend principalement de la gravité des symptômes, de leur durée et de la présence éventuelle de signes neurologiques. Un raisonnement clinique structuré permet d’orienter la décision thérapeutique.
Le schéma suivant résume les principales étapes de prise en charge.
Étape 1 — Identifier les symptômes typiques
Les signes caractéristiques de la sciatique incluent :
- douleur lombaire irradiant dans la jambe
- douleur suivant le trajet du nerf sciatique
- picotements ou engourdissements dans la jambe
- douleur aggravée en position assise ou lors de la flexion du tronc
Si ces symptômes sont présents, une irritation d’une racine nerveuse lombaire peut être suspectée.
Étape 2 — Rechercher des signes d’alerte
Certains symptômes nécessitent une évaluation médicale urgente.
Consulter immédiatement si l’un des signes suivants apparaît :
- perte de contrôle de la vessie ou des intestins
- engourdissement dans la région périnéale
- faiblesse importante dans la jambe
- douleur très intense après un traumatisme
Ces signes peuvent indiquer une compression nerveuse sévère.
Étape 3 — Évaluer la durée des symptômes
La durée des symptômes constitue un élément important dans la prise de décision.
Symptômes récents (moins de 4 à 6 semaines)
Dans la majorité des cas, une prise en charge conservatrice est recommandée :
- maintien d’une activité physique adaptée
- exercices de mobilité
- gestion de la douleur
- approches thérapeutiques conservatrices
Symptômes persistants (plus de 6 à 8 semaines)
Si la douleur persiste malgré les traitements conservateurs, une évaluation médicale plus approfondie peut être envisagée.
Cette évaluation peut inclure :
- examen clinique détaillé
- imagerie médicale (IRM lombaire)
Étape 4 — Choisir l’approche thérapeutique
Selon l’évaluation clinique, plusieurs approches peuvent être envisagées :
Traitement conservateur
- exercices thérapeutiques
- approches manuelles
- rééducation fonctionnelle
- adaptation des activités quotidiennes
Approches médicales
- traitement médicamenteux
- infiltration
- suivi spécialisé
Traitement chirurgical
Dans certains cas rares, lorsque la compression nerveuse est sévère ou persistante, une intervention chirurgicale peut être envisagée.
Pourquoi cet algorithme est important
Cet algorithme ne remplace pas l’évaluation d’un professionnel de santé, mais il permet de comprendre les grandes lignes de la prise en charge de la sciatique.
Dans la majorité des cas, les symptômes s’améliorent avec une approche conservatrice et une gestion adaptée de l’activité physique.
La compréhension des différentes étapes de la prise en charge aide les patients à mieux orienter leurs décisions et à aborder leur récupération avec davantage de confiance.
Annexe E — Carte simplifiée des trajets de la douleur sciatique
La douleur sciatique ne suit pas toujours exactement le même trajet. La localisation de la douleur dépend de la racine nerveuse impliquée.
Racine L4
La douleur peut apparaître :
- dans le bas du dos
- à l’avant de la cuisse
- autour du genou
- parfois à l’intérieur de la jambe
Racine L5
Le trajet douloureux peut inclure :
- la fesse
- l’extérieur de la cuisse
- l’avant de la jambe
- le dessus du pied
Racine S1
La douleur peut suivre :
- la fesse
- l’arrière de la cuisse
- le mollet
- le bord externe du pied
Comprendre ces trajets aide les professionnels à identifier la racine nerveuse impliquée.
Annexe F — Les mouvements qui aggravent souvent la sciatique
ertaines positions ou mouvements peuvent augmenter la pression sur les racines nerveuses lombaires.
Les situations les plus fréquentes incluent :
- rester assis longtemps
- se pencher vers l’avant
- soulever un objet lourd
- tourner brusquement le tronc
- conduire pendant de longues périodes
Ces situations augmentent souvent la pression à l’intérieur du disque intervertébral.
Annexe G — Les mouvements qui peuvent soulager la sciatique
À l’inverse, certains mouvements peuvent aider à réduire les contraintes mécaniques sur la colonne lombaire.
Les activités souvent bénéfiques incluent :
- la marche
- les étirements doux
- les exercices de mobilité lombaire
- les exercices respiratoires
- les mouvements progressifs du bassin
Ces mouvements favorisent la circulation sanguine et la mobilité articulaire.
Annexe H — Les erreurs fréquentes en cas de sciatique
Certaines habitudes peuvent ralentir la récupération ou aggraver les symptômes.
Parmi les erreurs les plus fréquentes :
- rester au lit trop longtemps
- éviter complètement tout mouvement
- reprendre une activité intense trop rapidement
- soulever des charges lourdes
- ignorer les signes neurologiques
Une approche progressive et adaptée est généralement préférable.
Annexe I — Pourquoi la douleur sciatique peut varier d’un jour à l’autre
De nombreux patients remarquent que la douleur sciatique peut fluctuer d’une journée à l’autre. Cette variation est liée à plusieurs facteurs.
Facteurs mécaniques
Les mouvements, la posture et les activités quotidiennes peuvent modifier les contraintes exercées sur la colonne vertébrale.
Facteurs inflammatoires
L’inflammation autour de la racine nerveuse peut varier selon l’activité physique, le repos ou certains facteurs biologiques.
Adaptations musculaires
Les muscles du dos et du bassin peuvent se contracter pour protéger la région lombaire, ce qui peut modifier l’intensité de la douleur.
Ces variations sont relativement fréquentes et ne signifient pas nécessairement une aggravation de la condition.
Références scientifiques
- Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT). JAMA. 2006;296(20):2441-2450.
- Peul WC, van Houwelingen HC, van den Hout WB, et al. Surgery versus prolonged conservative treatment for sciatica. N Engl J Med. 2007;356(22):2245-2256.
- Weinstein JN, Lurie JD, Tosteson TD, et al. Surgical versus nonoperative treatment for lumbar disc herniation: four-year results for the Spine Patient Outcomes Research Trial (SPORT). Spine (Phila Pa 1976). 2008;33(25):2789-2800.
- Vroomen PC, de Krom MC, Wilmink JT, Kester AD, Knottnerus JA. Diagnostic value of history and physical examination in patients suspected of sciatica due to disc herniation. Spine (Phila Pa 1976). 1999;24(24):2628-2635.
- Atlas SJ, Keller RB, Wu YA, Deyo RA, Singer DE. Long-term outcomes of surgical and nonsurgical management of sciatica secondary to lumbar disc herniation. Spine (Phila Pa 1976). 2005;30(8):927-935.
- Burton AK, Tillotson KM, Cleary J. Single-blind randomised controlled trial of osteopathic manipulation vs chemonucleolysis for symptomatic lumbar disc herniation. J Manipulative Physiol Ther. 2000;23(2):87-92.
- Licciardone JC, Gatchel RJ, Aryal S. Osteopathic manual treatment and ultrasound therapy for chronic low back pain: a randomized controlled trial. Ann Fam Med. 2013;11(2):122-129.
- Franke H, Franke JD, Fryer G. Osteopathic manipulative treatment for nonspecific low back pain: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2014;15:286.
- Kim BJH, Hsu W, et al. Rehabilitation with osteopathic manipulative treatment after lumbar disc surgery: a pilot study. J Bodyw Mov Ther. 2015;19(2):327-333.
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF. Incidence of spontaneous resorption of lumbar disc herniation: a meta-analysis. Pain Physician. 2017;20(1):E45-E52.
- Chiu CC, Chuang TY, Chang KH, Wu CH, Lin PW, Hsu WY. The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clin Rehabil. 2015;29(2):184-195.
- Delgado-López PD, Rodríguez-Salazar A, Martín-Alonso J, Martín-Velasco V. Lumbar disc herniation: natural history, role of physical examination, timing of surgery and treatment options. Neurocirugia (Astur). 2017;28(3):124-134.
- Lagerbäck T, Fritzell P, Hägg O, Nordvall D, Lønne G, Solberg TK, et al. Effectiveness of surgery for sciatica with lumbar disc herniation. Eur Spine J. 2019;28(11):2562-2571.
- Hicks BL, Lam JC, Varacallo M. Piriformis syndrome. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022.
- Vanti C, Andreatta S, Borghi S, Guccione AA, Pillastrini P. The effectiveness of conservative treatments for lumbar disc herniation: a systematic review. J Back Musculoskelet Rehabil. 2021;34(3):1-10.