- La névralgie génito-fémorale est une douleur neuropathique causée par l’irritation ou la compression du nerf génito-fémoral.
- Ce nerf provient des racines lombaires L1-L2, traverse le psoas puis se dirige vers l’aine, la région génitale et le haut de la cuisse.
- Les symptômes typiques incluent brûlure, picotements, décharges électriques, hypersensibilité et douleur dans l’aine ou les organes génitaux.
- La position assise prolongée, la marche, certains mouvements de hanche ou les vêtements serrés aggravent souvent les symptômes.
- Les causes fréquentes comprennent tension du psoas, chirurgie abdominale ou inguinale, cicatrice, hernie, troubles posturaux ou sensibilisation nerveuse.
- Le diagnostic repose surtout sur l’histoire clinique, l’examen physique et l’exclusion d’autres causes comme hernie, pubalgie ou trouble urologique.
- Le psoas, le bassin et le diaphragme peuvent influencer l’environnement mécanique du nerf et entretenir la douleur.
- L’ostéopathie peut aider en améliorant la mobilité lombaire et pelvienne, en relâchant certaines tensions et en optimisant la respiration.
- Les exercices progressifs, les pauses en position assise et la gestion des charges mécaniques favorisent souvent la récupération.
- Une consultation rapide est nécessaire en cas de douleur aiguë importante, masse inguinale, fièvre, symptômes urinaires ou aggravation neurologique.
Version texte court
Névralgie génito-fémorale : version courte
Une douleur brûlante dans l’aine, la région génitale ou le haut de la cuisse peut parfois provenir d’un nerf irrité : le nerf génito-fémoral. Ce nerf naît au niveau lombaire (L1-L2), traverse le muscle psoas, puis se dirige vers l’aine où il se divise en branches sensitives. Lorsqu’il est comprimé, inflammé ou hypersensible, il peut provoquer une douleur parfois difficile à identifier.
Symptômes fréquents
- Brûlure dans l’aine
- Picotements ou décharges électriques
- Douleur vers le scrotum, les grandes lèvres ou le haut de la cuisse
- Gêne en position assise prolongée
- Hypersensibilité au contact des vêtements
- Douleur aggravée par certains mouvements ou la marche prolongée
Causes possibles
Plusieurs facteurs peuvent irriter ce nerf :
- Tension chronique du psoas
- Mauvaise posture prolongée
- Chirurgie abdominale ou hernie inguinale
- Cicatrice adhérente
- Déséquilibre du bassin
- Grossesse
- Stress et crispation musculaire
- Sensibilisation nerveuse persistante
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- L’histoire des symptômes
- La localisation de la douleur
- L’examen clinique
- La palpation de certaines zones
- Parfois l’imagerie ou un bloc anesthésique ciblé
Comment soulager ?
Le traitement dépend de la cause. Il peut inclure :
- Repos relatif
- Adaptation des positions assises
- Exercices progressifs
- Étirements doux
- Gestion du stress
- Physiothérapie ou thérapie manuelle
- Médicaments prescrits si nécessaire
Place de l’ostéopathie
L’ostéopathie peut aider à réduire les contraintes mécaniques autour du nerf en travaillant sur :
- Mobilité lombaire
- Détente du psoas
- Équilibre du bassin
- Diaphragme et respiration
- Tensions fasciales
- Récupération globale du mouvement
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Douleur testiculaire aiguë
- Masse dans l’aine
- Fièvre
- Troubles urinaires
- Faiblesse de jambe
- Douleur qui empire ou dure depuis plusieurs semaines
En résumé
La névralgie génito-fémorale est souvent méconnue, mais elle peut être prise en charge efficacement lorsqu’elle est bien reconnue. Plus l’évaluation est précoce, meilleures sont les chances d’amélioration.
Introduction : Comprendre une douleur souvent mal identifiée
Une douleur dans l’aine qui brûle, pique ou irradie vers la région génitale peut être déstabilisante. Beaucoup de personnes consultent à plusieurs reprises sans obtenir de réponse claire. Les examens reviennent parfois normaux, les traitements soulagent peu, et l’inconfort finit par s’installer dans le quotidien. S’asseoir longtemps devient pénible, marcher peut irriter la zone, certains mouvements déclenchent une décharge soudaine, et l’inquiétude grandit avec le temps.
Parmi les causes possibles de ce type de douleur figure une affection encore peu connue : la névralgie génito-fémorale. Elle survient lorsque le nerf génito-fémoral devient irrité, comprimé ou hypersensible. Ce nerf naît au niveau des racines lombaires L1 et L2, traverse le muscle psoas, puis descend vers la région inguinale où il se divise en deux branches. Selon la branche concernée, la douleur peut se manifester dans l’aine, le haut de la cuisse, le scrotum chez l’homme ou les grandes lèvres chez la femme.
Ce manque de notoriété explique pourquoi cette douleur est souvent confondue avec d’autres problèmes plus fréquents : hernie inguinale, atteinte musculaire, douleur lombaire projetée, pubalgie, trouble urologique, cause gynécologique ou autre névralgie de la région pelvienne. Pourtant, lorsque le tableau clinique est bien compris, certains signes deviennent évocateurs : brûlure localisée, hypersensibilité cutanée, gêne au contact des vêtements, aggravation en position assise prolongée, douleur reproduite à la palpation de certaines zones de l’aine ou du psoas.
Comprendre cette pathologie demande de dépasser la simple idée d’un “nerf coincé”. Le corps fonctionne comme un ensemble intégré où la colonne lombaire, le bassin, les muscles profonds, les fascias, la respiration et la posture influencent l’environnement mécanique des structures nerveuses. Une tension chronique du psoas, une cicatrice chirurgicale, une perte de mobilité du bassin ou une mauvaise gestion des pressions abdominales peuvent contribuer à entretenir l’irritation nerveuse.
C’est précisément dans cette vision globale que l’évaluation clinique prend toute son importance. Identifier les structures impliquées permet d’orienter le traitement avec plus de précision. Dans certains cas, une prise en charge médicale est nécessaire. Dans d’autres, une approche conservatrice intégrant rééducation, adaptation des habitudes de vie et thérapies manuelles peut aider à diminuer les contraintes mécaniques et améliorer le confort.
L’ostéopathie s’inscrit dans cette logique fonctionnelle. Elle ne vise pas seulement la zone douloureuse, mais cherche à comprendre pourquoi le terrain mécanique est devenu irritant pour le nerf. En travaillant sur la mobilité lombaire, le relâchement du psoas, l’équilibre du bassin, la souplesse diaphragmatique et les tensions fasciales, elle peut participer à créer un environnement plus favorable à l’apaisement neurologique.
Dans cet article, nous allons explorer l’anatomie du nerf génito-fémoral, les causes possibles de sa compression, les symptômes typiques, le diagnostic différentiel, les options thérapeutiques et la place de l’ostéopathie dans une prise en charge globale, prudente et individualisée.
Les informations présentées dans cet article sont fournies à des fins éducatives uniquement et ne remplacent pas un avis médical professionnel. Si vous souffrez de douleurs inguinales, pelviennes ou génitales persistantes, consultez un professionnel de santé qualifié afin d’obtenir une évaluation appropriée. N’entreprenez aucun exercice ou traitement sans avis médical adapté à votre situation.
Qu’est-ce que la névralgie génito-fémorale ?
La névralgie génito-fémorale est une douleur neuropathique provoquée par l’irritation, la compression ou l’hypersensibilisation du nerf génito-fémoral. Contrairement à une douleur musculaire ou articulaire, la douleur neuropathique provient directement du système nerveux périphérique. Elle est souvent décrite comme une brûlure, des picotements, une décharge électrique, un tiraillement profond ou une hypersensibilité au toucher.
Le nerf génito-fémoral prend naissance à partir des racines nerveuses lombaires L1 et L2. Après sa formation, il traverse le muscle psoas majeur, puis descend sur sa face antérieure en direction de la région inguinale. Plus bas, il se divise en deux branches principales : la branche génitale et la branche fémorale. Cette organisation anatomique explique pourquoi les symptômes peuvent toucher plusieurs zones différentes selon la portion du nerf impliquée.
Lorsque la branche génitale est concernée, la douleur peut irradier vers le scrotum chez l’homme ou vers les grandes lèvres chez la femme. Chez certains patients, la gêne se manifeste aussi dans l’aine profonde, avec une sensation de brûlure ou de pression persistante. Lorsque la branche fémorale est irritée, la douleur est davantage ressentie sur la partie supérieure et antérieure de la cuisse, près du pli de l’aine.
Cette névralgie n’est pas toujours constante. Certaines personnes ressentent une douleur intermittente déclenchée par la marche, la position assise prolongée, la flexion de hanche, la toux, les efforts ou le port de vêtements serrés. D’autres développent une douleur plus continue, parfois accompagnée d’une hypersensibilité locale. Le simple contact du tissu sur la peau peut alors devenir désagréable.
L’une des particularités de la névralgie génito-fémorale est qu’elle reste souvent sous-diagnostiquée. La région inguinale est complexe sur le plan anatomique : plusieurs nerfs, muscles, tendons, organes et structures fasciales s’y croisent. De nombreuses pathologies peuvent produire des symptômes similaires, ce qui complique l’identification de la cause réelle. Il n’est pas rare que la douleur soit initialement attribuée à une hernie, à une pubalgie, à un problème lombaire ou à une cause urologique ou gynécologique.
Les causes de cette irritation nerveuse sont variées. Une chirurgie abdominale ou inguinale peut laisser une cicatrice adhérente ou sensibiliser le nerf. Une tension chronique du muscle psoas peut augmenter la pression sur son trajet. Une hernie inguinale, un traumatisme, une modification posturale importante ou des contraintes répétées dans la région pelvienne peuvent aussi contribuer au problème. Chez certaines personnes, plusieurs facteurs s’additionnent.
Il est également important de comprendre que la douleur ne dépend pas uniquement d’une compression mécanique visible. Avec le temps, un nerf irrité peut devenir plus réactif. Le système nerveux entre alors dans un état de sensibilisation où des stimuli habituellement tolérés deviennent douloureux. C’est ce qui explique parfois la persistance des symptômes même après la disparition de la cause initiale.
Le diagnostic repose avant tout sur l’histoire clinique et l’examen physique. La localisation de la douleur, les facteurs aggravants, la palpation de certaines zones clés et l’exclusion d’autres causes orientent fortement le raisonnement. Dans certains cas, un bloc anesthésique ciblé peut confirmer l’implication du nerf.
En résumé, la névralgie génito-fémorale est une atteinte nerveuse périphérique pouvant provoquer des douleurs parfois intenses dans l’aine, la région génitale ou le haut de la cuisse. Bien reconnue, elle peut être prise en charge de façon plus précise grâce à une approche combinant diagnostic rigoureux, traitement adapté et correction des facteurs mécaniques ou fonctionnels qui entretiennent l’irritation nerveuse.
Anatomie du nerf génito-fémoral
Pour comprendre la névralgie génito-fémorale, il est indispensable de connaître le trajet du nerf concerné. Un nerf ne devient pas douloureux “par hasard”. Sa vulnérabilité dépend souvent des structures qu’il traverse, des espaces anatomiques qu’il emprunte et des contraintes mécaniques qui s’exercent autour de lui. Le nerf génito-fémoral est un bon exemple de cette réalité, car il circule dans une zone où interagissent colonne lombaire, muscles profonds, abdomen, bassin et région inguinale.
Le nerf génito-fémoral appartient au plexus lombaire, un réseau nerveux formé par les branches antérieures de plusieurs racines nerveuses lombaires. Il naît principalement des racines L1 et L2, situées dans la partie haute de la région lombaire. Ces racines émergent de la colonne vertébrale, traversent les tissus profonds puis participent à la formation de plusieurs nerfs destinés à l’abdomen, à l’aine et au membre inférieur.
Après sa naissance, le nerf génito-fémoral traverse l’épaisseur du muscle psoas majeur. Cette étape est capitale sur le plan clinique. Le psoas est un muscle profond reliant les vertèbres lombaires au fémur. Il intervient dans la flexion de hanche, la stabilité lombaire et l’organisation posturale. Lorsqu’il devient raide, contracté ou hypersollicité, il peut modifier l’environnement du nerf et contribuer à son irritation.
Une fois sorti du psoas, le nerf apparaît sur sa face antérieure. Il descend ensuite verticalement dans l’espace rétro-péritonéal, une région profonde de l’abdomen située derrière le péritoine. Cet espace contient des fascias, des vaisseaux sanguins, du tissu conjonctif et plusieurs structures mobiles. Même si cette zone est moins connue du grand public, elle joue un rôle important dans la liberté de glissement des tissus autour du nerf.
En poursuivant son trajet vers le bas, le nerf se rapproche du ligament inguinal. Ce ligament tendu entre l’épine iliaque antéro-supérieure et le pubis constitue une véritable frontière anatomique entre l’abdomen et la cuisse. C’est aussi une zone de passage dense, où circulent nerfs, vaisseaux et tissus conjonctifs. Toute augmentation de tension locale peut influencer les structures nerveuses voisines.
À proximité du ligament inguinal, le nerf génito-fémoral se divise en deux branches terminales :
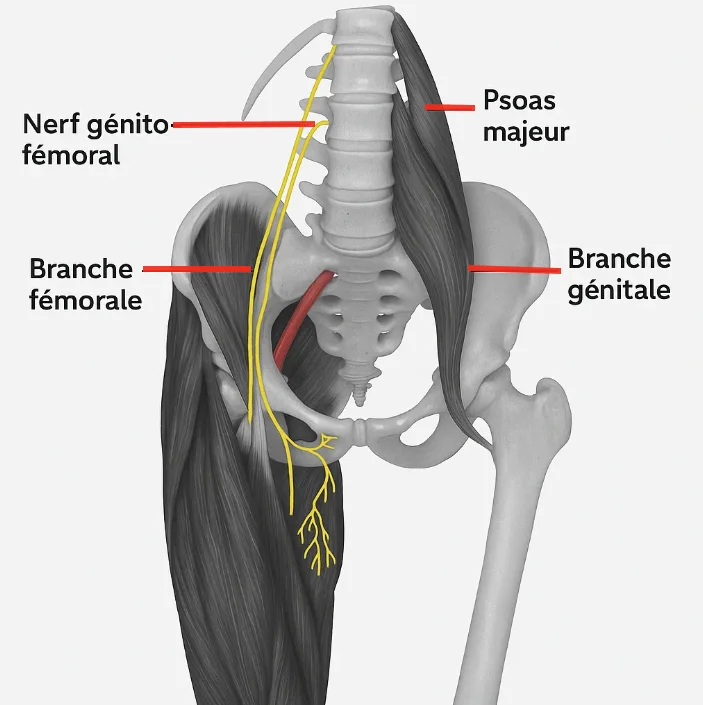
La branche génitale
La branche génitale pénètre dans le canal inguinal. Chez l’homme, elle accompagne le cordon spermatique et innerve une partie du scrotum. Elle participe aussi à l’innervation motrice du muscle crémaster, impliqué dans le réflexe crémastérien. Chez la femme, cette branche se dirige vers la région des grandes lèvres et participe à la sensibilité de cette zone.
La branche fémorale
La branche fémorale passe sous le ligament inguinal pour rejoindre la partie supérieure de la cuisse. Son rôle est principalement sensitif. Elle innerve une petite zone cutanée située sur la face antérieure et supérieure de la cuisse, près du pli inguinal.
Cette double distribution explique pourquoi les symptômes varient d’un patient à l’autre. Une personne peut ressentir une douleur surtout génitale, une autre une brûlure dans l’aine, une autre encore un inconfort sur le haut de la cuisse. Parfois, plusieurs territoires sont touchés en même temps.
Sur le plan fonctionnel, ce nerf est étroitement dépendant de la mobilité de son environnement. Si la colonne lombaire perd de la souplesse, si le psoas reste contracté, si le bassin se rigidifie ou si les tissus cicatriciels limitent le glissement régional, les contraintes sur le nerf peuvent augmenter. Ce n’est donc pas seulement “le nerf” qu’il faut observer, mais tout le système qui l’entoure.
Cette vision anatomique est essentielle en clinique. Elle permet de mieux orienter l’examen physique, de repérer les zones de compression potentielles et de comprendre pourquoi certaines douleurs persistent malgré des examens standards parfois rassurants.
En résumé, le nerf génito-fémoral est un nerf issu de L1-L2, traversant le psoas puis se divisant en une branche génitale et une branche fémorale. Son trajet profond et ses relations étroites avec les structures lombaires, abdominales et inguinales expliquent à la fois la diversité des symptômes et la complexité de sa prise en charge.
Pourquoi ce nerf devient douloureux ?
Le nerf génito-fémoral n’est pas censé être ressenti au quotidien. Lorsqu’il fonctionne normalement, il transmet discrètement des informations sensitives provenant de la région inguinale, génitale ou du haut de la cuisse, sans douleur ni gêne particulière. S’il devient douloureux, c’est généralement parce que son environnement mécanique, inflammatoire ou neurologique a changé. En d’autres termes, ce n’est pas seulement le nerf qui pose problème, mais les contraintes qui s’exercent autour de lui.
La première cause fréquente est la compression mécanique. Tout au long de son trajet, le nerf traverse ou longe plusieurs structures susceptibles de réduire son espace de glissement. Il passe dans le muscle psoas, descend sur sa face antérieure, puis rejoint la région inguinale où les tissus sont denses et fortement sollicités. Si ces structures deviennent rigides, tendues ou congestionnées, le nerf peut être comprimé ou irrité de manière répétée.
Le muscle psoas majeur joue souvent un rôle central. Comme le nerf le traverse directement, une hypertonie prolongée du psoas peut créer un effet de couloir compressif. Cela s’observe fréquemment chez les personnes restant assises de longues heures, chez celles qui vivent sous tension chronique, ou chez certains sportifs sollicitant intensément les fléchisseurs de hanche. Un psoas raccourci modifie aussi la mécanique lombaire et pelvienne, ce qui peut accentuer les contraintes nerveuses.
Les chirurgies abdominales ou inguinales représentent une autre cause importante. Après une réparation de hernie, une césarienne, une chirurgie urologique ou toute intervention proche du trajet nerveux, plusieurs mécanismes peuvent apparaître : irritation directe du nerf, inflammation locale, fibrose cicatricielle, adhérences tissulaires ou hypersensibilisation régionale. Chez certains patients, la douleur commence peu après l’opération ; chez d’autres, elle s’installe progressivement avec le temps.
Les hernies inguinales peuvent également irriter ce nerf. Une protrusion tissulaire à travers la paroi abdominale modifie les pressions locales et peut comprimer les structures nerveuses voisines. Même après correction chirurgicale, la région peut rester sensible si des tensions persistent.
Les cicatrices et adhérences fasciales sont parfois sous-estimées. Un tissu cicatriciel moins mobile peut perturber le glissement normal entre peau, fascia, muscle et nerf. Lorsqu’une personne marche, se penche ou tourne le bassin, le nerf peut alors être soumis à des micro-tractions répétées. Ces contraintes discrètes mais constantes suffisent parfois à entretenir une douleur chronique.
Les déséquilibres posturaux jouent aussi un rôle. Une bascule antérieure du bassin, une hyperlordose lombaire, une asymétrie d’appui ou une perte de mobilité de hanche modifient la tension des tissus de l’aine et du bas de l’abdomen. Avec le temps, ces adaptations peuvent transformer un inconfort mineur en irritation nerveuse persistante.
Chez certaines femmes, la grossesse peut favoriser ce type de douleur. Les changements hormonaux, l’augmentation de la pression abdominale, la modification de la posture et les adaptations du bassin influencent la région inguino-pelvienne. Le phénomène est parfois transitoire, mais mérite une évaluation si les symptômes persistent.
Il existe aussi des causes plus rares : inflammation locale, hématome, masse pelvienne, variation anatomique du trajet nerveux, traumatisme direct ou irritation provenant de la colonne lombaire haute (L1-L2). C’est pourquoi une douleur durable ne doit jamais être banalisée.
Au-delà de la mécanique, il faut comprendre la notion de sensibilisation nerveuse. Un nerf irrité pendant longtemps devient plus réactif. Le seuil de douleur baisse, les messages sont amplifiés, et des stimuli anodins deviennent désagréables : contact des vêtements, position assise, simple pression de la peau. Le système nerveux central peut lui aussi participer à cette amplification lorsque la douleur se chronicise.
C’est souvent la combinaison de plusieurs facteurs qui explique la persistance des symptômes : psoas tendu + posture défavorable + cicatrice ancienne + stress + diminution d’activité. Chercher une seule cause unique est parfois réducteur.
| Cause possible | Mécanisme principal | Exemple fréquent | Symptômes possibles |
|---|---|---|---|
| Compression du psoas | Le muscle comprime le nerf lors de son passage | Position assise prolongée, stress, sport | Douleur aine, tiraillement lombaire, gêne hanche |
| Chirurgie inguinale ou abdominale | Irritation nerveuse, cicatrice, adhérences | Hernie, césarienne, chirurgie urologique | Brûlure, hypersensibilité, douleur persistante |
| Hernie inguinale | Pression locale sur les structures nerveuses | Effort, faiblesse pariétale | Douleur aine, gêne à l’effort, irradiation |
| Tension du ligament inguinal | Compression à la zone de passage | Marche répétée, posture rigide | Douleur au pli de l’aine, aggravée en mouvement |
| Déséquilibre du bassin | Modification des contraintes mécaniques | Bascule pelvienne, asymétrie | Douleur fluctuante, gêne posturale |
| Hyperlordose lombaire | Augmente la tension sur psoas et racines L1-L2 | Mauvaise posture debout | Douleur aine + lombaires |
| Cicatrices / adhérences fasciales | Limite le glissement des tissus | Ancienne chirurgie, traumatisme | Douleur chronique, traction locale |
| Grossesse | Changements posturaux et pressions abdominales | Fin de grossesse, post-partum | Douleur pelvienne, gêne inguinale |
| Sensibilisation nerveuse | Nerf devenu hyperréactif | Douleur persistante non traitée | Allodynie, brûlure, douleur au toucher |
| Irritation lombaire L1-L2 | Atteinte des racines nerveuses | Trouble lombaire haut | Douleur irradiée aine / cuisse |
Les 4 principaux points de compression du nerf
Le nerf génito-fémoral ne suit pas un trajet libre et sans contrainte. Entre son origine lombaire et ses branches terminales, il traverse plusieurs zones anatomiques où il peut être comprimé, irrité ou soumis à des tensions répétées. Identifier ces zones est essentiel, car la douleur n’apparaît pas toujours exactement à l’endroit du problème. Un conflit mécanique profond peut produire des symptômes à distance dans l’aine, la région génitale ou le haut de la cuisse.
En pratique clinique, quatre zones reviennent fréquemment comme points potentiels de compression ou de sensibilisation.
1. Le passage dans le muscle psoas majeur
C’est probablement l’un des points les plus importants. Le nerf génito-fémoral traverse directement l’épaisseur du psoas majeur après sa formation à partir des racines L1-L2. Lorsque ce muscle devient tendu, raccourci ou hyperactif, il peut augmenter la pression autour du nerf.
Le psoas est particulièrement sensible aux longues périodes assises, au stress, aux compensations lombaires et aux activités impliquant de nombreuses flexions de hanche. Un psoas constamment contracté ne provoque pas seulement une douleur musculaire : il peut modifier tout l’environnement nerveux de la région.
Les signes orientant vers cette zone incluent :
- douleur profonde dans l’aine
- sensation de tiraillement lombaire
- gêne en relevant la jambe
- aggravation après une longue position assise
- raideur de hanche associée
2. La face antérieure du psoas dans l’espace rétro-péritonéal
Après avoir traversé le psoas, le nerf descend sur sa face antérieure dans une région profonde appelée espace rétro-péritonéal. Cette zone contient fascias, vaisseaux, tissus conjonctifs et structures mobiles.
Même sans compression franche, une perte de glissement tissulaire, une inflammation locale ou des adhérences peuvent irriter le nerf. C’est une zone souvent négligée, car elle est invisible à l’œil nu et difficile à suspecter sans raisonnement anatomique.
Les facteurs favorisants peuvent inclure :
- chirurgie abdominale antérieure
- adhérences fasciales
- inflammation locale
- tensions abdominales chroniques
- variations anatomiques
Les symptômes sont parfois plus diffus :
- brûlures intermittentes
- gêne profonde difficile à localiser
- douleur fluctuante selon la posture
- inconfort après repas ou compression abdominale chez certains patients
3. La région du ligament inguinal
Le ligament inguinal représente un véritable carrefour mécanique. Le nerf s’en approche avant sa division terminale, dans une zone dense où passent aussi vaisseaux, tissus conjonctifs et autres structures nerveuses.
Une tension excessive dans cette région, une augmentation de pression abdominale ou une perte de mobilité du bassin peuvent irriter le nerf. C’est une zone fréquemment sensible à la palpation chez les patients symptomatiques.
Facteurs fréquents :
- hernie inguinale
- tension abdominale basse
- posture rigide
- surcharge sportive
- faiblesse de mobilité pelvienne
Signes typiques :
- douleur localisée au pli de l’aine
- aggravation à la marche
- gêne en montant les escaliers
- douleur en position assise prolongée
- irradiation vers cuisse ou organes génitaux
4. Le canal inguinal et les branches terminales
La branche génitale pénètre dans le canal inguinal. Chez certains patients, cette zone devient le siège principal de la douleur, notamment après chirurgie ou en présence de cicatrices locales.
Le canal inguinal est un espace anatomique étroit. Toute fibrose, inflammation ou tension régionale peut y rendre le nerf hypersensible. Les symptômes sont alors souvent plus localisés et plus intimes.
Manifestations possibles :
- douleur testiculaire chez l’homme
- douleur vulvaire chez la femme
- hypersensibilité au contact
- gêne avec vêtements serrés
- douleur persistante après chirurgie de hernie
Pourquoi ces zones comptent en clinique
Ces quatre points ne sont pas isolés les uns des autres. Une restriction lombaire peut tendre le psoas. Un psoas tendu peut augmenter les contraintes vers l’aine. Une cicatrice inguinale peut perturber le glissement terminal du nerf. Le corps fonctionne en chaîne.
C’est pourquoi une approche globale est souvent plus pertinente qu’un traitement uniquement centré sur la zone douloureuse. Comprendre où le nerf est irrité — et surtout pourquoi — permet d’orienter plus intelligemment l’évaluation et la prise en charge.
| Point de compression | Zone anatomique | Mécanisme fréquent | Symptômes dominants |
|---|---|---|---|
| 1. Passage dans le psoas majeur | Intérieur du muscle psoas | Hypertonie, raccourcissement, position assise prolongée | Douleur profonde aine, tiraillement lombaire, gêne hanche |
| 2. Face antérieure du psoas | Espace rétro-péritonéal | Adhérences, inflammation, perte de glissement fascial | Brûlures diffuses, gêne profonde, douleur fluctuante |
| 3. Région du ligament inguinal | Pli de l’aine | Tension locale, hernie, surcharge mécanique | Douleur au pli inguinal, aggravée à la marche ou assis |
| 4. Canal inguinal / branches terminales | Région génitale / terminale | Cicatrice, fibrose, hypersensibilisation locale | Douleur testiculaire ou vulvaire, hypersensibilité |
| Facteur aggravant | Zone souvent concernée | Pourquoi ? |
|---|---|---|
| Position assise prolongée | Psoas / ligament inguinal | Maintient la hanche fléchie et augmente les tensions |
| Marche prolongée | Ligament inguinal | Sollicitation répétée de la région inguinale |
| Flexion de hanche | Psoas | Compression accrue autour du trajet nerveux |
| Vêtements serrés | Canal inguinal | Pression directe sur la zone sensible |
| Ancienne chirurgie | Canal inguinal / rétro-péritonéal | Fibrose et adhérences tissulaires |
| Mauvaise posture | Lombaire / bassin / psoas | Modifie les contraintes mécaniques globales |
| Douleur ressentie | Point à suspecter en priorité |
|---|---|
| Douleur profonde dans l’aine | Passage dans le psoas |
| Brûlure diffuse difficile à localiser | Face antérieure du psoas |
| Douleur au pli de l’aine | Ligament inguinal |
| Douleur testicule / grandes lèvres | Canal inguinal / branche génitale |
| Brûlure haut de cuisse | Branche fémorale |
| Douleur aggravée assis longtemps | Psoas + ligament inguinal |
Symptômes typiques : reconnaître le tableau clinique
La névralgie génito-fémorale se manifeste principalement par une douleur neuropathique dans la région de l’aine, des organes génitaux ou de la partie supérieure de la cuisse. Contrairement à une simple douleur musculaire, elle possède souvent une qualité particulière : brûlure, picotement, décharge électrique, sensation de courant, tiraillement profond ou hypersensibilité cutanée. Ces symptômes suivent généralement le territoire du nerf, mais leur intensité et leur localisation peuvent varier d’une personne à l’autre.
Chez certains patients, la douleur débute progressivement. Une gêne discrète dans l’aine devient plus fréquente, puis finit par perturber la marche, la position assise ou certaines activités quotidiennes. Chez d’autres, le début est plus net : après une chirurgie, un effort inhabituel, un traumatisme ou une période prolongée de tension posturale, la douleur apparaît de façon plus marquée.
Le symptôme le plus fréquent est une douleur dans l’aine. Elle peut être superficielle ou profonde, localisée d’un seul côté ou plus diffuse. Certains la décrivent comme une brûlure interne, d’autres comme un point douloureux difficile à ignorer. Cette douleur est souvent augmentée par la flexion de hanche, la marche prolongée, les changements de position ou la station assise prolongée.
Les brûlures et picotements sont très évocateurs d’une composante nerveuse. Le patient peut ressentir des fourmillements intermittents, une chaleur anormale, ou une sensation de peau irritée alors qu’aucune lésion visible n’est présente. Ces sensations peuvent être constantes ou apparaître par épisodes.
Les décharges électriques surviennent parfois lors d’un mouvement précis : se relever d’une chaise, monter dans une voiture, tourner le bassin, tousser ou tendre la hanche. Elles sont souvent brèves mais marquantes, ce qui pousse la personne à éviter certains gestes.
Lorsque la branche génitale est impliquée, la douleur peut se projeter vers la région intime. Chez l’homme, elle peut toucher le scrotum, la racine du pénis ou le testicule. Chez la femme, elle peut irradier vers les grandes lèvres ou la région vulvaire externe. Cette localisation est souvent source d’inquiétude et peut être confondue avec un problème urologique, gynécologique ou dermatologique.
Lorsque la branche fémorale est concernée, les symptômes se situent davantage sur le haut de la cuisse, près du pli inguinal. Il peut s’agir d’une brûlure cutanée, d’un engourdissement partiel ou d’une sensation désagréable au contact des vêtements.
Un autre signe fréquent est l’hypersensibilité au toucher. La peau devient réactive : ceinture, sous-vêtements, couture d’un pantalon ou simple frottement peuvent déclencher une gêne disproportionnée. Ce phénomène reflète souvent une irritation nerveuse persistante ou une sensibilisation locale.
La position assise prolongée est un facteur aggravant classique. En restant assis, la hanche demeure fléchie, le psoas reste raccourci, les pressions régionales changent et certaines zones de passage nerveux sont davantage sollicitées. Beaucoup de patients disent se sentir mieux en marchant doucement ou en changeant régulièrement de posture.
La douleur peut aussi s’accompagner de conséquences fonctionnelles importantes :
- évitement de certaines positions
- diminution de l’activité physique
- gêne au travail
- inconfort pendant les relations intimes
- anxiété liée à une douleur mal comprise
- fatigue mentale causée par la chronicité
Il est important de noter que l’intensité des symptômes ne reflète pas toujours la gravité d’une lésion. Un nerf légèrement irrité peut produire une douleur très vive, tandis qu’une compression plus marquée peut parfois donner des signes plus discrets. C’est pourquoi l’évaluation clinique globale reste essentielle.
Enfin, toutes les douleurs de l’aine ne sont pas des névralgies génito-fémorales. Hernie, pubalgie, atteinte ilio-inguinale, radiculopathie lombaire, problème testiculaire ou cause gynécologique peuvent donner un tableau similaire. Mais lorsque la douleur prend une tonalité neuropathique, suit un territoire évocateur et s’aggrave dans certaines postures, cette hypothèse mérite d’être sérieusement envisagée.
En résumé, reconnaître le tableau clinique repose sur l’association de plusieurs indices : douleur brûlante ou électrique, irradiation typique, hypersensibilité, aggravation assise et impact fonctionnel réel. Plus tôt ces signes sont identifiés, plus la prise en charge peut être ciblée et efficace.
| Symptôme principal | Description typique | Zone fréquente | Déclencheurs fréquents |
|---|---|---|---|
| Douleur brûlante | Sensation de chaleur ou brûlure nerveuse | Aine | Assis longtemps, marche |
| Picotements | Fourmillements intermittents | Aine / haut cuisse | Changement de posture |
| Décharge électrique | Douleur brève et vive | Aine / génital | Mouvement brusque, flexion hanche |
| Tiraillement profond | Sensation interne de tension | Aine profonde | Effort, lever jambe |
| Hypersensibilité cutanée | Contact des vêtements devient gênant | Région génitale / aine | Pression, frottement |
| Engourdissement | Sensibilité diminuée | Haut de cuisse | Position prolongée |
| Douleur assise | Symptômes augmentés en position assise | Aine / bassin | Travail assis, voiture |
| Irradiation génitale | Douleur projetée intime | Scrotum / grandes lèvres | Marche, compression locale |
| Zone douloureuse dominante | Structure souvent suspectée |
|---|---|
| Aine profonde | Nerf génito-fémoral / psoas |
| Haut de cuisse | Branche fémorale |
| Scrotum / vulve externe | Branche génitale |
| Aine + lombaires | Psoas / L1-L2 |
| Douleur au pli inguinal | Ligament inguinal |
| Signe clinique utile | Ce que cela suggère |
|---|---|
| Brûlure + picotements | Composante neuropathique |
| Douleur au toucher léger | Sensibilisation nerveuse |
| Aggravation assise | Compression mécanique régionale |
| Soulagement en changeant de position | Facteur postural |
| Douleur après chirurgie | Cicatrice / irritation locale |
| Symptômes fluctuants | Influence mécanique et posturale |
Différences entre l’homme et la femme
La névralgie génito-fémorale peut toucher autant les hommes que les femmes, mais son expression clinique varie souvent selon l’anatomie locale, le territoire d’innervation de la branche génitale du nerf et certains contextes biomécaniques propres à chacun. Le mécanisme nerveux de base reste le même — irritation, compression ou hypersensibilisation du nerf — mais la zone douloureuse dominante, les facteurs déclenchants et l’impact fonctionnel peuvent différer.
Comprendre ces nuances est important, car une douleur génitale ou inguinale n’est pas toujours décrite de la même façon selon la personne. Certains patients parlent d’une brûlure, d’autres d’une pression, d’un tiraillement, d’un inconfort diffus ou d’une hypersensibilité au contact. Une bonne écoute clinique est donc essentielle.
Chez l’homme
Chez l’homme, la branche génitale du nerf génito-fémoral accompagne le cordon spermatique à travers le canal inguinal. Elle participe à la sensibilité du scrotum et à l’innervation du muscle crémaster. Lorsqu’elle est irritée, la douleur peut être ressentie dans l’aine avec irradiation vers le testicule, la racine du pénis ou la partie supérieure du scrotum.
Cette présentation peut être particulièrement anxiogène, car toute douleur testiculaire suscite légitimement des inquiétudes. Pourtant, lorsque les examens urologiques sont rassurants, une origine nerveuse doit être envisagée.
Les descriptions fréquentes incluent :
- brûlure testiculaire sans anomalie visible
- douleur tirant de l’aine vers le testicule
- gêne en position assise
- hypersensibilité des sous-vêtements
- inconfort à la marche prolongée
- douleur après chirurgie de hernie
Chez certains hommes, la douleur apparaît après une chirurgie inguinale, notamment après réparation de hernie. Dans d’autres cas, un psoas tendu, une posture rigide ou une surcharge sportive semble jouer un rôle plus important.
Chez la femme
Chez la femme, la branche génitale se dirige vers la région des grandes lèvres. L’irritation nerveuse peut provoquer une douleur inguinale irradiant vers la vulve externe, parfois décrite comme une brûlure, une sensibilité excessive ou une gêne au frottement.
Cette douleur peut être confondue avec des troubles dermatologiques, gynécologiques, pelviens ou avec d’autres névralgies comme l’atteinte pudendale. Là encore, l’examen clinique global aide à orienter le raisonnement.
Les plaintes fréquentes incluent :
- brûlure vulvaire externe
- gêne au contact des vêtements
- douleur assise prolongée
- tiraillement aine–bassin
- hypersensibilité locale
- douleur fluctuante selon le cycle ou la posture chez certaines patientes
Chez certaines femmes, la grossesse ou le post-partum peuvent constituer des facteurs contributifs. Les changements posturaux, la pression abdominale modifiée, les adaptations du bassin et du plancher pelvien peuvent influencer les tensions régionales.
Ce qui est commun aux deux sexes
Malgré ces différences anatomiques, plusieurs signes sont communs :
- douleur dans l’aine
- aggravation en position assise prolongée
- gêne à la marche ou lors des mouvements de hanche
- hypersensibilité cutanée
- douleur neuropathique (brûlure, picotement, décharge)
- impact sur la qualité de vie
- anxiété liée à une douleur intime mal comprise
Le facteur émotionnel ne crée pas nécessairement la douleur, mais il peut l’amplifier lorsqu’elle persiste et reste sans explication claire.
Pourquoi cette distinction est utile
Différencier la présentation masculine et féminine ne sert pas à enfermer les patients dans des catégories, mais à mieux orienter l’évaluation. Une douleur scrotale chronique n’a pas exactement les mêmes diagnostics différentiels qu’une brûlure vulvaire externe. Les examens complémentaires, les hypothèses cliniques et certaines stratégies thérapeutiques peuvent varier.
Cette distinction aide aussi à mieux personnaliser la prise en charge ostéopathique. Chez certains patients, le travail sur le canal inguinal et le psoas sera central. Chez d’autres, la coordination diaphragme–bassin–plancher pelvien jouera un rôle plus important.
Physiopathologie : comment la compression crée la douleur nerveuse
Pour comprendre pourquoi la névralgie génito-fémorale peut devenir si inconfortable, il faut regarder ce qui se passe à l’échelle du nerf et de son environnement. La douleur n’apparaît pas uniquement parce qu’un tissu “appuie” sur le nerf. Elle résulte d’une cascade de phénomènes mécaniques, circulatoires, inflammatoires et neurologiques qui peuvent s’entretenir mutuellement.
Le nerf génito-fémoral est un nerf périphérique mixte. Il contient surtout des fibres sensitives, chargées de transmettre les informations de la peau et des tissus de la région inguinale, génitale et du haut de la cuisse. Chez l’homme, certaines fibres participent aussi au réflexe crémastérien. Lorsque ce système fonctionne normalement, les signaux circulent sans douleur. Lorsque le nerf est irrité, la transmission devient perturbée.
1. Compression mécanique initiale
Le premier mécanisme est souvent une contrainte mécanique. Le nerf peut être comprimé par un psoas tendu, un fascia rigide, une cicatrice, une tension du ligament inguinal ou une modification des pressions régionales. Même une compression modérée, si elle se répète souvent, peut suffire à créer un problème.
Le nerf a besoin d’un certain espace pour glisser et s’adapter aux mouvements. Lorsqu’il perd cette liberté, chaque flexion de hanche, changement de posture ou effort abdominal peut générer une micro-irritation.
2. Perturbation de la microcirculation
Autour d’un nerf existent de petits vaisseaux sanguins qui assurent son apport en oxygène et nutriments. Une pression prolongée peut perturber cette microcirculation. Le tissu nerveux devient alors plus vulnérable, plus irritable et moins tolérant aux contraintes normales.
C’est comparable à un câble sensible alimenté de façon insuffisante : il continue de fonctionner, mais de manière plus instable.
3. Inflammation locale
Si la contrainte persiste, les tissus environnants peuvent libérer des médiateurs inflammatoires. Cette inflammation ne signifie pas forcément rougeur visible ou gonflement important. Elle peut être microscopique mais suffisante pour sensibiliser les fibres nerveuses.
Le résultat est une baisse du seuil de tolérance : des stimuli auparavant neutres deviennent désagréables.
Exemples :
- vêtement qui frotte
- position assise
- pression légère
- simple mouvement de hanche
4. Décharges nerveuses anormales
Un nerf irrité peut commencer à envoyer des signaux inadaptés. Au lieu de transmettre une information normale, il génère des messages douloureux spontanés ou exagérés.
Cela explique :
- brûlures
- picotements
- décharges électriques
- douleur sans mouvement évident
- douleur disproportionnée au contact
Le problème n’est donc pas imaginaire : le système nerveux envoie réellement un signal amplifié.
5. Sensibilisation périphérique puis centrale
Si la douleur dure, le système nerveux entier peut devenir plus réactif. D’abord localement (sensibilisation périphérique), puis parfois au niveau central (moelle épinière et cerveau). Le volume d’alerte monte progressivement.
Conséquences possibles :
- douleur plus fréquente
- douleur plus intense
- élargissement de la zone sensible
- gêne persistante malgré amélioration mécanique partielle
- stress accru face aux symptômes
C’est l’une des raisons pour lesquelles une douleur ancienne demande parfois plus qu’un simple traitement local.
6. Réponses de protection du corps
Face à la douleur, le corps s’adapte. Ces adaptations sont logiques à court terme, mais peuvent entretenir le problème :
- crispation abdominale
- réduction du mouvement de hanche
- posture antalgique
- diminution d’activité
- respiration plus haute et plus bloquée
- tension accrue du bassin ou du psoas
Le système essaie de protéger la zone… mais finit parfois par la maintenir irritée.
Pourquoi la douleur varie selon les jours
Beaucoup de patients se demandent pourquoi la douleur fluctue. C’est normal. Les symptômes dépendent de plusieurs variables :
- temps assis dans la journée
- niveau de stress
- qualité du sommeil
- charge physique
- posture prolongée
- inflammation locale
- sensibilité du système nerveux
La douleur nerveuse n’est pas toujours linéaire.
Conséquence clinique
Cette physiopathologie montre qu’un traitement efficace ne devrait pas viser uniquement à “masquer” la douleur. Il faut aussi agir sur les facteurs qui nourrissent l’irritation :
- améliorer la mobilité régionale
- réduire les tensions mécaniques
- restaurer le glissement tissulaire
- calmer le système nerveux
- reprendre le mouvement progressivement
- corriger certaines habitudes aggravantes
Diagnostic : comment confirmer la névralgie génito-fémorale
Le diagnostic de la névralgie génito-fémorale repose rarement sur un seul test. Il s’appuie surtout sur l’histoire clinique, la qualité des symptômes, l’examen physique et l’exclusion d’autres causes possibles de douleur inguinale ou génitale. Comme plusieurs structures anatomiques peuvent produire un tableau similaire, l’objectif n’est pas seulement de nommer un nerf, mais de comprendre si ce nerf correspond réellement au problème vécu par le patient.
Interrogatoire clinique
La première étape consiste à écouter précisément le patient. La localisation de la douleur, son mode d’apparition, ses facteurs aggravants et sa qualité sensorielle donnent souvent des indices majeurs.
Les questions utiles portent sur :
- début progressif ou brutal
- chirurgie antérieure
- traumatisme ou effort déclencheur
- douleur brûlante, électrique ou tiraillement
- aggravation en position assise
- gêne à la marche
- irradiation vers testicule, vulve ou haut de cuisse
- hypersensibilité au toucher
- évolution dans le temps
Une douleur neuropathique située dans le territoire du nerf génito-fémoral oriente déjà fortement le raisonnement.
Palpation ciblée
L’examen physique recherche des zones capables de reproduire ou moduler les symptômes. La palpation peut être réalisée avec prudence sur :
- région du ligament inguinal
- trajet approximatif du canal inguinal
- face antérieure du psoas
- insertions abdominales basses
- région pubienne
- structures lombaires hautes
Si la douleur habituelle du patient est reproduite de façon cohérente, cela renforce l’hypothèse d’une irritation régionale.
Évaluation du psoas et de la hanche
Comme le nerf traverse le psoas, ce muscle mérite une attention particulière. Le clinicien peut rechercher :
- raideur du psoas
- douleur à l’étirement
- gêne en extension de hanche
- limitation de mobilité
- asymétrie entre les côtés
Une hanche peu mobile ou un psoas hypertonique peuvent participer au mécanisme compressif.
Examen lombaire L1–L2
Les racines du nerf proviennent de L1 et L2. Une irritation à ce niveau peut mimer ou entretenir les symptômes. L’examen peut inclure :
- mobilité lombaire
- douleur segmentaire
- sensibilité paravertébrale
- reproduction de douleur à certains mouvements
- tests neurologiques simples
Cette étape aide à distinguer une atteinte périphérique d’une composante radiculaire.
Bloc anesthésique diagnostique
Dans certains cas, un médecin peut proposer un bloc anesthésique ciblé autour du nerf suspecté. Si la douleur diminue nettement après l’injection, cela soutient fortement l’implication du nerf génito-fémoral.
Ce type de test est surtout utile lorsque le diagnostic reste incertain ou avant certaines interventions plus invasives.
Imagerie médicale si nécessaire
L’imagerie ne “voit” pas toujours la douleur nerveuse, mais elle peut aider à exclure d’autres causes :
- hernie inguinale
- masse pelvienne
- pathologie testiculaire
- atteinte gynécologique
- trouble lombaire significatif
- complications post-chirurgicales
Selon le contexte, une échographie, une IRM ou d’autres examens peuvent être demandés.
Diagnostic différentiel indispensable
Avant de conclure, il faut penser à d’autres diagnostics possibles :
- névralgie ilio-inguinale
- névralgie ilio-hypogastrique
- pubalgie
- hernie inguinale
- radiculopathie lombaire
- douleur testiculaire primaire
- cause gynécologique
- syndrome pudendal
- douleur myofasciale locale
Un bon diagnostic est souvent un diagnostic comparatif.
Ce que cherche réellement le clinicien
Plus qu’un simple nom, le praticien cherche à répondre à trois questions :
- Le territoire douloureux correspond-il au nerf ?
- Quels facteurs entretiennent l’irritation ?
- Y a-t-il une autre cause plus probable ou urgente ?
Cette logique évite les raccourcis diagnostiques.
| Symptôme principal | Zone douloureuse | Test clinique orientant | Diagnostic probable |
|---|---|---|---|
| Douleur brûlante dans l’aine irradiant vers le scrotum ou les grandes lèvres | Région inguinale et génitale | Douleur reproduite à la palpation du trajet nerveux près du ligament inguinal | Névralgie génito-fémorale |
| Douleur superficielle dans l’aine et la partie supérieure de la cuisse | Région inguinale latérale | Douleur déclenchée près de l’épine iliaque antéro-supérieure | Névralgie ilio-inguinale |
| Douleur abdominale basse au-dessus du pubis | Paroi abdominale inférieure | Sensibilité de la paroi abdominale | Névralgie ilio-hypogastrique |
| Douleur lombaire irradiant vers l’aine ou la cuisse | Lombaires et cuisse | Tests lombaires positifs (mobilité lombaire réduite) | Radiculopathie L1–L2 |
| Douleur avec masse inguinale visible | Région inguinale | Tuméfaction augmentant à la toux | Hernie inguinale |
| Douleur testiculaire profonde | Testicule | Examen urologique positif | Orchialgie ou pathologie testiculaire |
| Douleur dans l’aine aggravée par l’activité sportive | Région des adducteurs | Douleur à la contraction des adducteurs | Pubalgie ou tendinopathie des adducteurs |
| Douleur pelvienne chronique | Bassin | Sensibilité pelvienne diffuse | Douleur pelvienne chronique |
Diagnostic différentiel : ce qu’il faut éliminer
La névralgie génito-fémorale peut ressembler à plusieurs autres troubles touchant l’aine, le bassin, la région génitale ou le haut de la cuisse. C’est pourquoi un bon clinicien ne cherche pas seulement à confirmer une hypothèse : il vérifie aussi ce qui pourrait expliquer les symptômes autrement. Cette démarche évite les erreurs diagnostiques et permet d’orienter le patient vers la prise en charge la plus adaptée.
Une douleur brûlante dans l’aine n’est pas automatiquement une atteinte du nerf génito-fémoral. D’autres nerfs, des muscles, des tendons, des organes ou la colonne lombaire peuvent produire un tableau voisin.
Névralgie ilio-inguinale
C’est l’un des diagnostics les plus souvent confondus avec la névralgie génito-fémorale. Le nerf ilio-inguinal provient également du plexus lombaire et innerve une partie de l’aine et de la région génitale.
Indices orientant :
- douleur plus superficielle
- zone plus latérale
- sensibilité près de l’épine iliaque antéro-supérieure
- douleur augmentée à la pression locale
Névralgie ilio-hypogastrique
Le nerf ilio-hypogastrique innerve surtout la paroi abdominale basse et la région sus-pubienne. La douleur est généralement plus abdominale que génitale.
Indices orientant :
- douleur au-dessus du pubis
- gêne dans la paroi abdominale
- sensibilité abdominale basse
- moins d’irradiation vers la cuisse
Hernie inguinale
Une hernie peut provoquer douleur, gêne à l’effort et parfois irritation nerveuse secondaire. Elle doit toujours être envisagée, surtout si la douleur augmente en toussant ou en soulevant une charge.
Indices orientant :
- masse ou renflement
- gêne à l’effort
- douleur à la toux
- sensation de pesanteur
Radiculopathie lombaire L1–L2
Une irritation des racines nerveuses lombaires hautes peut projeter une douleur vers l’aine ou le haut de la cuisse. Dans ce cas, l’origine est plus proximale, au niveau de la colonne.
Indices orientant :
- lombalgie associée
- douleur plus large dans la cuisse
- mobilité lombaire limitée
- signes neurologiques plus étendus
Pubalgie et tendinopathies des adducteurs
Certaines douleurs de l’aine sont d’origine musculo-tendineuse, notamment chez les sportifs. Elles sont souvent liées à la charge mécanique plutôt qu’à une irritation nerveuse.
Indices orientant :
- douleur à l’effort
- douleur à la contraction des adducteurs
- sensibilité tendineuse
- amélioration au repos relatif
Pathologies urologiques
Chez l’homme, une douleur testiculaire ou scrotale peut provenir d’un problème urologique plutôt que nerveux.
À éliminer selon le contexte :
- orchialgie primaire
- épididymite
- torsion testiculaire (urgence)
- autre pathologie testiculaire
Causes gynécologiques
Chez la femme, certaines douleurs pelviennes ou vulvaires peuvent relever d’un trouble gynécologique ou inflammatoire.
Exemples :
- douleurs pelviennes chroniques
- causes vulvaires locales
- troubles gynécologiques divers
Syndrome du nerf pudendal
Le nerf pudendal donne plutôt des douleurs périnéales profondes, souvent aggravées en position assise. Il peut parfois être confondu avec d’autres douleurs pelviennes.
Indices orientant :
- douleur périnéale
- gêne rectale ou vaginale profonde
- aggravation assise marquée
- soulagement debout chez certains patients
Douleur myofasciale locale
Un point trigger du psoas, des adducteurs, de la paroi abdominale ou du plancher pelvien peut imiter une douleur nerveuse.
Indices orientant :
- douleur reproduite à la palpation musculaire
- absence de vrai trajet nerveux clair
- tension locale dominante
- amélioration avec travail musculaire ciblé
Les signaux d’alerte à ne pas manquer
Certaines situations nécessitent une évaluation médicale rapide :
- masse inguinale nouvelle
- douleur testiculaire aiguë
- fièvre
- perte de poids inexpliquée
- faiblesse neurologique progressive
- douleur nocturne inhabituelle
- symptômes urinaires importants
Pourquoi cette étape est essentielle
Le diagnostic différentiel protège le patient. Il évite :
- un traitement inadapté
- la chronicisation d’une cause non traitée
- des examens inutiles
- l’oubli d’une pathologie plus sérieuse
Le rôle du psoas, du bassin et du diaphragme
La névralgie génito-fémorale ne dépend pas uniquement du nerf lui-même. Dans de nombreux cas, ce sont les structures qui entourent son trajet qui créent un environnement défavorable. Parmi elles, trois éléments reviennent fréquemment dans le raisonnement clinique : le muscle psoas, le bassin et le diaphragme. Ces structures influencent la posture, la gestion des pressions internes, la mobilité tissulaire et les contraintes mécaniques appliquées à la région inguinale.
Comprendre leur rôle permet de sortir d’une vision trop locale de la douleur. Le symptôme apparaît dans l’aine ou la région génitale, mais son entretien peut dépendre d’un système plus large.
Le psoas : voisin direct du nerf
Le psoas majeur est l’une des structures les plus importantes dans ce tableau clinique. Le nerf génito-fémoral traverse directement ce muscle après sa naissance à partir des racines L1-L2. Cela signifie que toute modification du tonus, de la longueur ou de la souplesse du psoas peut influencer l’environnement du nerf.
Un psoas tendu peut apparaître dans plusieurs contextes :
- position assise prolongée
- stress chronique
- compensation lombaire
- manque de mobilité de hanche
- sport avec flexions répétées
- protection après douleur
Lorsqu’il reste contracté longtemps, le psoas peut :
- augmenter la pression autour du nerf
- limiter le glissement tissulaire
- majorer la lordose lombaire
- tirer sur le bassin
- entretenir la douleur à la marche ou assis
Le psoas n’est donc pas seulement un fléchisseur de hanche : c’est aussi un acteur mécanique majeur de la région profonde abdomino-pelvienne.
Le bassin : plateforme de transmission des tensions
Le bassin relie colonne lombaire, hanches, abdomen et membres inférieurs. Lorsqu’il perd de sa mobilité ou fonctionne de manière asymétrique, les contraintes mécaniques se redistribuent différemment dans l’aine.
Certaines situations fréquemment observées :
- bascule antérieure du bassin
- asymétrie d’appui
- restriction sacro-iliaque
- raideur de hanche
- compensation après blessure
- faiblesse de contrôle moteur
Ces adaptations peuvent :
- tendre davantage le ligament inguinal
- modifier la tension du psoas
- surcharger les adducteurs
- perturber la marche
- augmenter les irritations régionales
Un bassin peu adaptable transmet souvent les contraintes au lieu de les absorber.
Le diaphragme : régulateur des pressions internes
Le diaphragme thoracique est souvent oublié dans les douleurs inguinales. Pourtant, à chaque respiration, il module la pression intra-abdominale et influence la dynamique des tissus profonds.
Quand il fonctionne bien :
- les pressions se répartissent harmonieusement
- l’abdomen reste mobile
- le bassin coopère mieux
- les tissus profonds glissent plus librement
Quand il est restreint ou figé :
- la respiration devient plus haute
- l’abdomen se crispe
- les fascias se rigidifient
- la région inguinale peut subir plus de contraintes
- le plancher pelvien peut se surcharger
Un diaphragme peu mobile ne crée pas seul la névralgie, mais il peut entretenir un terrain compressif.
La relation diaphragme – abdomen – plancher pelvien
Le corps fonctionne en synergie. Le diaphragme thoracique, la sangle abdominale profonde et le plancher pelvien travaillent ensemble pour gérer les pressions et stabiliser le tronc.
Si cette coordination se dérègle, on observe parfois :
- crispation abdominale chronique
- sensation de ventre bloqué
- tension pelvienne
- respiration inefficace
- surcharge du psoas
- maintien des symptômes
C’est pourquoi certaines douleurs de l’aine s’améliorent lorsque la respiration, la posture et la mobilité globale progressent.
Conséquence clinique
Dans une approche fonctionnelle ou ostéopathique, on ne traite pas uniquement la zone douloureuse. On cherche à savoir :
- le psoas est-il trop tendu ?
- le bassin bouge-t-il correctement ?
- la hanche est-elle libre ?
- la respiration descend-elle dans l’abdomen ?
- les pressions internes sont-elles bien gérées ?
Ces questions orientent souvent vers des solutions plus durables.
Approche ostéopathique : comment l’ostéopathie peut aider
L’ostéopathie ne prétend pas “guérir un nerf” par magie. Son intérêt potentiel dans la névralgie génito-fémorale réside plutôt dans l’analyse et la correction des facteurs mécaniques ou fonctionnels susceptibles d’entretenir l’irritation nerveuse. En d’autres termes, l’objectif n’est pas seulement de viser la douleur, mais d’améliorer l’environnement dans lequel le nerf évolue.
Dans ce type de tableau, plusieurs structures peuvent influencer les symptômes : colonne lombaire, psoas, bassin, hanches, diaphragme, fascias abdominaux, cicatrices et coordination respiratoire. Une approche globale peut donc être pertinente lorsque ces éléments participent au problème.
1. Évaluation globale du patient
La première séance commence généralement par une analyse complète :
- localisation précise des symptômes
- facteurs aggravants et soulageants
- antécédents chirurgicaux
- posture
- mobilité générale
- qualité respiratoire
- habitudes de vie
- impact fonctionnel au quotidien
Cette étape est essentielle, car deux patients portant le même diagnostic peuvent présenter des causes d’entretien très différentes.
2. Travail sur le psoas
Le psoas étant en relation directe avec le nerf, il constitue souvent une zone prioritaire. Si ce muscle est tendu ou douloureux, certaines techniques douces peuvent être utilisées :
- relâchement myofascial
- inhibition musculaire
- techniques fonctionnelles
- mobilisation associée de hanche
- conseils d’étirement progressif
L’objectif est de diminuer la tension profonde et d’améliorer la liberté de glissement régionale.
3. Mobilité lombaire
Les racines nerveuses proviennent de L1-L2. Une région lombaire haute rigide ou irritée peut participer au tableau clinique.
Le traitement peut inclure :
- mobilisations douces
- techniques indirectes
- travail articulaire non forcé
- normalisation des tensions paravertébrales
Le but est de redonner de la mobilité sans irriter davantage les tissus.
4. Bassin et sacro-iliaques
Le bassin transmet les forces entre tronc et membres inférieurs. S’il fonctionne mal, la région inguinale peut compenser.
Axes de travail possibles :
- mobilité sacro-iliaque
- équilibre des appuis
- hanches
- symétrie fonctionnelle
- tension ligamentaire régionale
Une meilleure mobilité pelvienne réduit parfois les contraintes répétées sur l’aine.
5. Diaphragme thoracique
Le diaphragme influence les pressions internes et la mobilité fasciale profonde. Un diaphragme rigide peut entretenir un terrain compressif.
Le praticien peut travailler sur :
- mobilité costale basse
- souplesse diaphragmatique
- respiration abdominale
- coordination thoraco-abdominale
Beaucoup de patients découvrent que leur respiration joue un rôle plus important qu’ils ne l’imaginaient.
6. Fascias et cicatrices
Une ancienne chirurgie ou une perte de souplesse tissulaire peut limiter le glissement normal des structures.
Selon le contexte :
- travail myofascial abdominal
- assouplissement périphérique des cicatrices
- mobilité tissulaire inguinale
- intégration régionale des chaînes fasciales
L’idée n’est pas de “casser” une cicatrice, mais d’améliorer la mobilité autour d’elle.
7. Coordination respiratoire et système nerveux
La douleur chronique modifie souvent la respiration, le tonus musculaire et la vigilance corporelle. Une partie du traitement consiste parfois à calmer le système.
Cela peut inclure :
- respiration guidée
- mouvements lents
- reprise progressive de la mobilité
- éducation sur la douleur
- réduction des stratégies de protection excessives
8. Conseils entre les séances
Un traitement manuel isolé suffit rarement si les habitudes aggravantes persistent. Des recommandations simples peuvent compléter la prise en charge :
- varier les positions assises
- pauses régulières
- étirements adaptés
- marche progressive
- éviter certaines compressions locales
- gestion du stress physique et mental
9. Ce que l’ostéopathie ne remplace pas
L’ostéopathie ne remplace pas :
- un bilan médical nécessaire
- l’imagerie si indiquée
- un avis urologique ou gynécologique
- une urgence chirurgicale
- un traitement médicamenteux prescrit
- une prise en charge spécialisée de douleur chronique
Elle s’intègre lorsqu’elle est pertinente.
Exercices et étirements utiles à la maison
Les exercices peuvent jouer un rôle important dans la récupération lorsqu’ils sont bien choisis et réalisés sans forcer. L’objectif n’est pas de “tirer sur le nerf”, mais d’améliorer progressivement la mobilité du psoas, du bassin, de la colonne lombaire et de la respiration. Un corps plus mobile et mieux coordonné tolère souvent mieux les contraintes quotidiennes.
La règle principale est simple : aucun exercice ne doit augmenter nettement la douleur nerveuse. Une légère sensation d’étirement ou de travail musculaire peut être acceptable, mais une brûlure vive, une décharge électrique ou une aggravation durable signifie qu’il faut ajuster ou interrompre l’exercice.
1. Étirement doux du psoas
Le psoas étant souvent impliqué, retrouver sa souplesse peut aider.
Position :
- un genou au sol
- l’autre pied devant, genou fléchi
- tronc droit
Mouvement :
- basculez légèrement le bassin vers l’arrière
- avancez doucement le bassin
- sentez l’étirement à l’avant de la hanche arrière
Durée :
- 20 à 30 secondes
- 3 répétitions de chaque côté
À éviter :
- cambrer excessivement le bas du dos
- forcer la douleur
2. Bascule du bassin au sol
Cet exercice améliore la mobilité lombo-pelvienne.
Position :
- allongé sur le dos
- genoux fléchis
- pieds au sol
Mouvement :
- inspirez
- en expirant, plaquez doucement le bas du dos au sol
- revenez en position neutre
Répétitions :
- 10 à 15 mouvements lents
3. Respiration diaphragmatique
Une meilleure gestion des pressions internes peut diminuer les tensions régionales.
Position :
- allongé ou assis confortablement
Mouvement :
- une main sur la poitrine
- une main sur l’abdomen
- inspirez par le nez en laissant le ventre monter
- expirez lentement
Durée :
- 5 minutes
- 1 à 2 fois par jour
4. Étirement des adducteurs
Les muscles internes de cuisse peuvent participer aux tensions de l’aine.
Position papillon :
- assis au sol
- plantes des pieds ensemble
- genoux relâchés vers l’extérieur
Mouvement :
- penchez légèrement le tronc vers l’avant sans forcer
Durée :
- 20 à 30 secondes
- 3 répétitions
5. Mobilité lombaire douce (dos rond / dos creux)
Cet exercice entretient la souplesse lombaire.
Position :
- à quatre pattes
Mouvement :
- expirez en arrondissant le dos
- inspirez en creusant doucement
Répétitions :
- 10 cycles lents
6. Marche progressive
La marche reste souvent l’un des meilleurs outils si elle est bien dosée.
Conseils :
- commencer court
- rythme confortable
- terrain plat au début
- augmenter graduellement
La marche favorise circulation, mobilité et confiance dans le mouvement.
7. Ce qu’il vaut mieux éviter temporairement
Selon les symptômes :
- longues positions assises sans pause
- flexions répétées de hanche intenses
- sprint ou course agressive
- mouvements brusques du bassin
- étirements violents
- exercices qui déclenchent des décharges
8. Fréquence idéale
Mieux vaut peu mais régulier que trop intense occasionnellement.
Exemple simple :
- mobilité : 5 à 10 min / jour
- respiration : quotidien
- marche : plusieurs fois / semaine
- étirements : progressifs
9. Quand demander de l’aide
Consultez si :
- la douleur augmente malgré les exercices
- apparition d’engourdissement important
- gêne fonctionnelle croissante
- doute sur la bonne exécution
- symptômes persistants
Conseils de prévention pour éviter les récidives
Une amélioration des symptômes est une excellente étape, mais prévenir les récidives est tout aussi important. La région inguinale reste sensible aux tensions répétées, aux postures prolongées, aux déséquilibres mécaniques et aux habitudes quotidiennes accumulées avec le temps. La bonne nouvelle est que de petits ajustements réguliers peuvent faire une grande différence.
La prévention ne consiste pas à vivre dans l’évitement. Elle vise plutôt à maintenir un corps adaptable, mobile et capable de répartir les contraintes sans surcharger la zone du nerf génito-fémoral.
1. Limiter les longues positions assises
Rester assis longtemps maintient la hanche fléchie, raccourcit le psoas et augmente parfois les contraintes dans l’aine.
Bonnes habitudes :
- se lever toutes les 30 à 45 minutes
- marcher 1 à 2 minutes
- changer de posture souvent
- alterner assis / debout si possible
- éviter de s’affaisser longtemps
Même de courtes pauses répétées sont utiles.
2. Entretenir la mobilité des hanches
Des hanches raides reportent souvent les contraintes sur le bassin et la région inguinale.
À intégrer :
- étirements doux
- mobilité quotidienne
- squats partiels confortables
- fentes contrôlées selon tolérance
- marche régulière
La mobilité doit être progressive, jamais forcée.
3. Préserver la souplesse du psoas
Le psoas supporte mal l’immobilité prolongée. Il apprécie la variété de mouvement.
Conseils :
- alterner positions de travail
- éviter des heures assis sans pause
- marcher chaque jour
- pratiquer les étirements vus plus haut
- bouger après les trajets en voiture
4. Respirer mieux au quotidien
Une respiration haute et crispée entretient souvent les tensions abdominales et pelviennes.
Prenez quelques minutes par jour pour :
- respirer lentement par le nez
- laisser l’abdomen bouger
- relâcher les épaules
- ralentir l’expiration
Une bonne respiration aide aussi à réguler le stress.
5. Éviter les compressions locales inutiles
Certaines pressions répétées irritent la zone sensible.
À surveiller :
- ceintures trop serrées
- vêtements compressifs
- positions appuyées sur l’aine
- port prolongé d’objets serrés à la taille
Le confort mécanique compte.
6. Reprendre l’activité physique intelligemment
Le repos absolu prolongé affaiblit souvent la capacité d’adaptation du corps. À l’inverse, une reprise trop brutale peut relancer les symptômes.
Mieux vaut :
- progression graduelle
- charge adaptée
- récupération suffisante
- écoute des signaux du corps
- constance plutôt qu’intensité excessive
7. Gérer les tensions globales
Stress, fatigue, mauvais sommeil et surcharge mentale peuvent augmenter le tonus musculaire et la sensibilité à la douleur.
Pistes utiles :
- sommeil régulier
- pauses dans la journée
- activité physique modérée
- respiration
- relaxation
- routine stable
8. Consulter tôt si les signes reviennent
Attendre des mois laisse parfois le problème se réinstaller.
Consultez plus tôt si :
- douleur qui réapparaît régulièrement
- gêne assise croissante
- brûlure dans l’aine
- perte de mobilité
- besoin d’adapter toutes vos activités
Une intervention précoce est souvent plus simple.
9. Objectif réel : un corps adaptable
La prévention parfaite n’existe pas. Le vrai but est d’avoir un système capable d’encaisser les contraintes normales de la vie sans se bloquer à la moindre surcharge.
En résumé
Prévenir les récidives repose sur des bases simples : bouger souvent, éviter l’assise prolongée, entretenir hanches et psoas, respirer efficacement, gérer la charge globale et consulter tôt en cas de rechute. La régularité l’emporte largement sur les efforts ponctuels.
Quand consulter rapidement ?
Certaines douleurs de l’aine ou de la région génitale peuvent relever d’une irritation nerveuse bénigne et progressive. D’autres situations exigent au contraire une évaluation médicale rapide. Le but n’est pas d’inquiéter inutilement, mais de reconnaître les signes qui ne doivent pas être ignorés.
Une névralgie génito-fémorale évolue souvent sans danger vital, mais elle ne doit jamais servir d’explication automatique à toute douleur inguinale. Lorsqu’un symptôme sort du tableau habituel, il faut garder l’esprit ouvert et vérifier qu’une autre cause n’est pas en jeu.
1. Douleur testiculaire aiguë
Une douleur brutale, intense et soudaine au testicule nécessite une consultation urgente. Certaines causes, comme une torsion testiculaire, demandent une prise en charge rapide.
Consultez immédiatement si la douleur :
- apparaît soudainement
- devient très intense
- s’accompagne de nausées
- survient avec gonflement ou changement de position du testicule
2. Masse inguinale ou gonflement nouveau
L’apparition d’une bosse dans l’aine peut évoquer une hernie, un ganglion ou d’autres causes nécessitant un examen.
Consultez rapidement si la masse :
- est nouvelle
- augmente à l’effort ou à la toux
- devient douloureuse
- ne rentre plus
- s’accompagne de nausées ou vomissements
3. Fièvre ou signes infectieux
Une douleur locale associée à de la fièvre oriente vers un processus infectieux ou inflammatoire nécessitant une évaluation médicale.
Signes à surveiller :
- fièvre
- frissons
- rougeur locale
- chaleur
- malaise général
4. Troubles urinaires ou génitaux importants
Certains symptômes ne cadrent pas avec une simple irritation nerveuse.
Consultez si vous présentez :
- brûlure urinaire importante
- difficulté à uriner
- sang dans les urines
- écoulement inhabituel
- douleur génitale progressive inexpliquée
5. Symptômes neurologiques qui progressent
Une douleur isolée est une chose. Une atteinte neurologique évolutive en est une autre.
Consultez si apparaissent :
- faiblesse de jambe
- chute du membre inférieur
- engourdissement étendu
- perte de sensibilité croissante
- trouble de la marche
6. Douleur nocturne inhabituelle ou perte de poids
Une douleur qui réveille systématiquement la nuit, sans lien mécanique clair, ou associée à un amaigrissement inexpliqué mérite un bilan.
7. Douleur persistante malgré les soins
Même sans urgence vitale, une douleur qui dure plusieurs semaines ou mois mérite d’être réévaluée si :
- elle limite vos activités
- elle augmente
- elle change de nature
- les traitements habituels échouent
- l’impact psychologique grandit
8. Après une chirurgie récente
Si la douleur apparaît ou s’aggrave après une chirurgie abdominale ou inguinale, surtout avec rougeur, gonflement ou fièvre, un contrôle médical est recommandé.
Pourquoi consulter tôt change souvent tout
Plus un problème est évalué tôt, plus il est simple de :
- poser un bon diagnostic
- exclure une cause sérieuse
- éviter la chronicisation
- choisir le bon traitement
- rassurer le patient de façon réaliste
Études de cas cliniques
Les cas cliniques permettent d’illustrer comment une névralgie génito-fémorale peut se présenter dans la réalité. Chaque patient arrive avec une histoire différente, des facteurs déclenchants variés et un niveau d’impact fonctionnel propre à sa situation. Les exemples suivants sont fictifs, mais inspirés de tableaux fréquemment rencontrés en pratique.
Ils ne remplacent pas une évaluation individuelle. Leur objectif est de montrer qu’une même douleur peut avoir des mécanismes d’entretien différents, et qu’une prise en charge pertinente repose souvent sur une approche personnalisée.
Cas 1 : douleur après chirurgie de hernie
Profil :
Homme de 44 ans, actif, consulte pour une douleur brûlante dans l’aine droite irradiant vers le testicule trois mois après une chirurgie de hernie inguinale.
Symptômes :
- brûlure intermittente
- hypersensibilité des vêtements
- douleur assise en voiture
- gêne à la marche prolongée
- anxiété face à la persistance de la douleur
Éléments retrouvés :
- tension locale autour de la cicatrice
- psoas droit sensible
- mobilité lombo-pelvienne réduite
- peur du mouvement
Prise en charge :
- travail doux autour des tissus cicatriciels
- relâchement progressif du psoas
- mobilité lombaire et bassin
- respiration diaphragmatique
- reprise graduelle de la marche
Évolution :
Amélioration progressive sur plusieurs semaines avec diminution de la brûlure et meilleure tolérance à la position assise.
Cas 2 : douleur chronique sans cause évidente
Profil :
Femme de 38 ans, travail de bureau, douleur de l’aine gauche irradiant vers la vulve externe depuis plusieurs mois, examens médicaux rassurants.
Symptômes :
- gêne assise prolongée
- brûlure fluctuante
- hypersensibilité locale
- aggravation en période de stress
- fatigue liée à la douleur persistante
Éléments retrouvés :
- respiration thoracique haute
- bassin raide
- tension des fléchisseurs de hanche
- hypervigilance corporelle
Prise en charge :
- mobilité pelvienne progressive
- travail respiratoire
- relâchement des chaînes antérieures
- éducation sur la douleur
- pauses actives au travail
Évolution :
Réduction graduelle de la fréquence des crises et amélioration du confort quotidien.
Cas 3 : sportif avec surcharge mécanique
Profil :
Homme de 29 ans, coureur et amateur de musculation, douleur au pli de l’aine et haut de cuisse droite après augmentation rapide du volume d’entraînement.
Symptômes :
- douleur à la montée d’escaliers
- gêne après course
- sensation de tiraillement profond
- assis prolongé inconfortable
Éléments retrouvés :
- hanche raide
- psoas tendu
- adducteurs surchargés
- récupération insuffisante
Prise en charge :
- réduction temporaire de charge
- mobilité hanche
- étirements progressifs
- correction de progression d’entraînement
- reprise graduelle
Évolution :
Retour au sport progressif avec disparition des symptômes irritatifs.
Ce que ces cas montrent
Même diagnostic possible, mécanismes différents :
- chirurgie et cicatrice
- posture et sensibilisation
- surcharge sportive
- stress et tonus musculaire
- déficit de mobilité
- peur du mouvement
La douleur porte parfois le même nom, mais la stratégie efficace change selon la personne.
Leçon clinique importante
Traiter uniquement la zone douloureuse sans comprendre le contexte donne souvent des résultats incomplets. Il faut analyser :
- ce qui déclenche
- ce qui entretient
- ce qui protège excessivement
- ce qui limite la récupération
FAQ : réponses aux questions fréquentes
La névralgie génito-fémorale peut-elle guérir ?
Oui, dans de nombreux cas une amélioration importante est possible. L’évolution dépend surtout de la cause, de la durée des symptômes et de la prise en charge mise en place. Une irritation récente liée à une surcharge mécanique répond souvent mieux qu’une douleur installée depuis plusieurs années avec forte sensibilisation nerveuse. Même lorsque la disparition complète n’est pas immédiate, il est souvent possible de réduire nettement la douleur et de retrouver une bonne qualité de vie.
Combien de temps dure la récupération ?
Il n’existe pas de délai unique. Certaines personnes progressent en quelques semaines, d’autres en plusieurs mois. La récupération dépend notamment :
- de la cause initiale
- de l’ancienneté du problème
- de la mobilité générale
- du niveau de stress
- de la régularité des exercices
- de la présence ou non d’une chirurgie antérieure
La progression n’est pas toujours linéaire : il peut y avoir des hauts et des bas.
Peut-on continuer à bouger ?
Dans la majorité des cas, oui. Le mouvement adapté est souvent préférable à l’immobilité totale. Il faut simplement choisir la bonne dose. Marcher, faire des exercices doux et maintenir une activité progressive aident souvent davantage que le repos complet prolongé.
Le sport est-il interdit ?
Pas forcément. Il faut surtout adapter la charge temporairement. Selon les symptômes, certaines activités devront être réduites ou modifiées un temps, puis réintroduites progressivement. L’objectif n’est pas d’arrêter de vivre, mais de reconstruire la tolérance du système.
Est-ce grave ?
Le plus souvent, ce n’est pas une maladie grave, mais cela peut être très invalidant. Une douleur nerveuse intime ou inguinale affecte parfois le sommeil, le travail, la concentration, l’humeur et les relations. Il faut donc la prendre au sérieux, sans catastrophiser.
Comment savoir si c’est vraiment ce nerf ?
Le diagnostic repose sur un ensemble d’indices :
- territoire douloureux compatible
- qualité neuropathique (brûlure, décharge, picotement)
- aggravation typique
- examen clinique cohérent
- exclusion d’autres causes
Parfois, un bloc anesthésique ciblé aide à confirmer l’hypothèse.
L’imagerie montre-t-elle toujours le problème ?
Non. Une échographie ou une IRM peuvent être utiles pour exclure d’autres causes, mais elles ne montrent pas toujours l’irritation nerveuse elle-même. Une imagerie normale n’annule pas forcément la réalité des symptômes.
L’ostéopathie suffit-elle à elle seule ?
Parfois elle aide beaucoup, parfois elle n’est qu’une partie de la solution. Selon les cas, la meilleure stratégie peut combiner :
- bilan médical
- traitement manuel
- exercices
- adaptation des habitudes
- rééducation
- gestion de la douleur chronique
Une approche multimodale est souvent la plus solide.
Le stress peut-il aggraver la douleur ?
Oui. Le stress n’invente pas la douleur, mais il peut augmenter la tension musculaire, la vigilance du système nerveux et la perception des symptômes. C’est un facteur modulateur, pas nécessairement la cause unique.
Quand reconsulter ?
Il est conseillé de reconsulter si :
- la douleur augmente
- de nouveaux symptômes apparaissent
- la fonction diminue
- les stratégies actuelles ne suffisent plus
- l’inquiétude devient importante
À retenir : points clés
- La névralgie génito-fémorale est une douleur nerveuse de l’aine, de la région génitale ou du haut de la cuisse.
- Elle peut être liée à une chirurgie, un psoas tendu, une hernie, une surcharge mécanique ou une sensibilisation nerveuse.
- Le diagnostic est clinique et demande d’éliminer d’autres causes possibles.
- Le traitement vise souvent à réduire les contraintes mécaniques et calmer le système nerveux.
- Le mouvement adapté est généralement utile.
- Une prise en charge précoce améliore souvent les chances de récupération.
Conclusion : retrouver confort et mobilité
La névralgie génito-fémorale est souvent déroutante : zone intime, examens parfois rassurants, symptômes fluctuants et impact réel sur la vie quotidienne. Pourtant, lorsqu’on comprend mieux le trajet du nerf, les facteurs qui l’irritent et les mécanismes qui entretiennent la douleur, le problème devient plus clair et plus abordable.
L’enjeu n’est pas seulement de faire taire un symptôme, mais de restaurer un environnement plus favorable : meilleure mobilité, contraintes mieux réparties, respiration plus efficace, reprise graduelle du mouvement et diminution de l’hyperréactivité nerveuse.
Avec une évaluation rigoureuse et une stratégie adaptée, beaucoup de patients peuvent retrouver plus de confort, plus de confiance dans leur corps et une liberté de mouvement qu’ils pensaient parfois perdue.
Références
- Lobaina M, Leslie SW, Shanina E. Genitofemoral Neuralgia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026 Jan–. Updated 2024 Aug 3.
- Gupton M, StatPearls Publishing. Anatomy, Abdomen and Pelvis: Genitofemoral Nerve. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.
- Forte F, Pękala PA, Walocha JA, et al. Genitofemoral nerve course and branching variations: anatomical considerations and clinical implications. Folia Morphol. 2025.
- Rejai S, Sukumaran H, Qadri Y, Sheth S, Huffman W, Crosby N, et al. Retrospective review of 60-day peripheral nerve stimulation treatment targeting groin nerves for chronic pain relief. Neuromodulation. 2024.
- Klifto KM, et al. Systematic approach to the management of neuropathic groin pain. Plast Reconstr Surg Glob Open. 2026;14(2).
- Zaidi Z, et al. Recalcitrant pelvic pain: evaluating the effectiveness of targeted interventions for pudendal, ilioinguinal, and genitofemoral neuropathies. Clin Pract. 2025;5(4):28.
- Cesmebasi A, Spinner RJ, Loukas M, Tubbs RS. Genitofemoral neuralgia: a review. Clin Anat. 2015;28(1):128-135.
- Amid PK. Causes, prevention, and surgical treatment of postherniorrhaphy neuropathic inguinodynia. Surg Clin North Am. 2003;83(5):1215-1230.
- Rab M, Ebmer J, Dellon AL. Anatomy of the genitofemoral nerve and its clinical implications. Ann Plast Surg. 2001;46(6):623-629.
- Starling JR, Harms BA. Diagnosis and treatment of genitofemoral and ilioinguinal entrapment neuralgia. Surgery. 1989;105(1):52-57.
- Trescot AM. Peripheral nerve entrapments: diagnosis and management. Pain Physician. 2016;19(8):E1037-E1053.
- Bjurstrom MF, Nicol AL, Amid PK. Pain control following inguinal hernia repair. Hernia. 2018;22(6):931-938.