Introduction : comprendre le syndrome de la queue de cheval
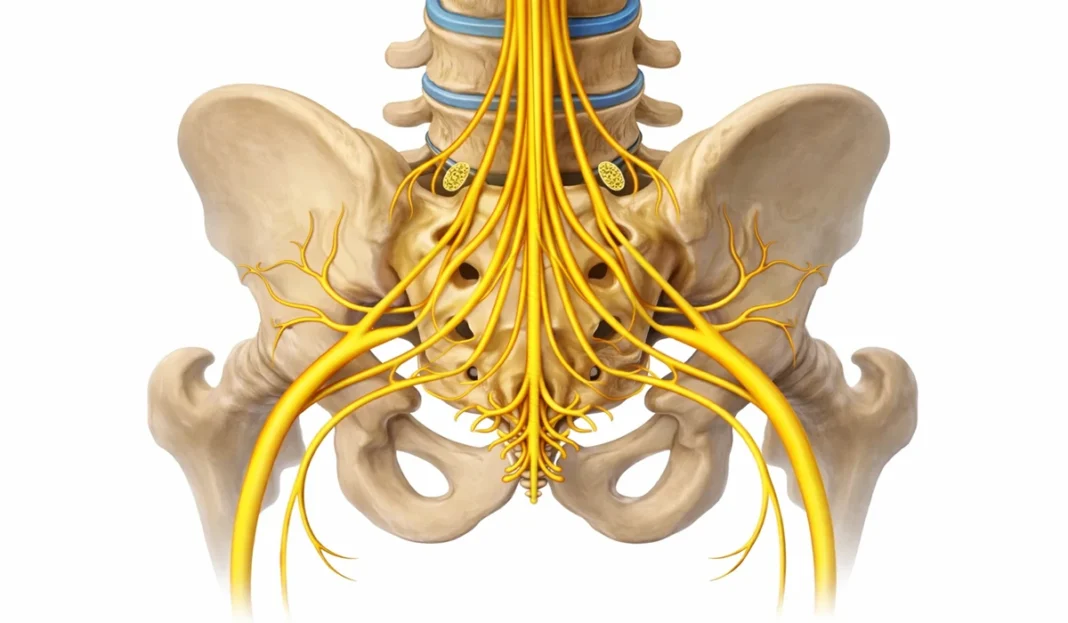
Le syndrome de la queue de cheval est une urgence neurologique rare mais grave causée par la compression des racines nerveuses situées à l’extrémité inférieure de la moelle épinière. Ces nerfs, appelés cauda equina, contrôlent la sensibilité et la motricité des membres inférieurs ainsi que les fonctions pelviennes, notamment la vessie, les intestins et la fonction sexuelle.
Cette compression est le plus souvent liée à une hernie discale lombaire volumineuse, mais peut également être provoquée par une tumeur, une infection, un traumatisme ou une sténose sévère du canal rachidien. Les signes caractéristiques incluent une douleur lombaire intense, une faiblesse des jambes, une perte de sensibilité dans la région périnéale (anesthésie en selle) et des troubles urinaires ou intestinaux.

Dans la pratique ostéopathique, la reconnaissance rapide de ces signes d’alerte neurologiques est essentielle. Lorsqu’un syndrome de la queue de cheval est suspecté, une évaluation médicale urgente et une imagerie par IRM sont nécessaires afin de prévenir des lésions nerveuses permanentes..
Pourquoi le syndrome de la queue de cheval est-il une urgence médicale ?
Le syndrome de la queue de cheval est considéré comme une urgence neurochirurgicale majeure, car la compression des racines nerveuses situées à la base de la colonne vertébrale peut entraîner des lésions neurologiques irréversibles si elle n’est pas traitée rapidement. Contrairement à de nombreuses douleurs lombaires qui évoluent lentement et peuvent être prises en charge de manière conservatrice, cette condition peut progresser en quelques heures ou quelques jours vers une perte permanente de fonctions neurologiques.
La raison principale de cette urgence réside dans la vulnérabilité des racines nerveuses qui composent la queue de cheval. Ces nerfs assurent des fonctions vitales : ils contrôlent les mouvements des jambes, la sensibilité des membres inférieurs et de la région périnéale, ainsi que les fonctions autonomes de la vessie et des intestins. Lorsque ces structures sont comprimées dans le canal rachidien, leur capacité à transmettre les signaux nerveux est rapidement perturbée.
Au début du processus, la compression provoque généralement une douleur lombaire intense, parfois accompagnée d’une sciatique bilatérale. Toutefois, lorsque la pression persiste, elle peut entraîner une inflammation locale et une diminution de l’apport sanguin aux fibres nerveuses. Cette réduction de la microcirculation entraîne une ischémie nerveuse, c’est-à-dire une souffrance du tissu nerveux liée au manque d’oxygène et de nutriments.
Si cette situation se prolonge, les fibres nerveuses peuvent subir des dommages structurels : les gaines de myéline se détériorent, la conduction nerveuse devient inefficace et les axones peuvent être irréversiblement endommagés. À ce stade, les déficits neurologiques — faiblesse des jambes, anesthésie en selle ou troubles sphinctériens — peuvent devenir permanents, même après la levée de la compression.
C’est pourquoi la prise en charge médicale vise à libérer les racines nerveuses le plus rapidement possible. Dans la majorité des cas, cela implique une chirurgie de décompression visant à retirer la structure responsable de la compression, le plus souvent une hernie discale volumineuse.
Les études cliniques montrent que le délai d’intervention est déterminant pour le pronostic neurologique. Une décompression réalisée dans les 24 à 48 heures suivant l’apparition des symptômes sévères offre les meilleures chances de récupération des fonctions motrices, sensitives et sphinctériennes. À l’inverse, un retard de diagnostic ou de traitement peut entraîner des séquelles durables, notamment une incontinence chronique, une dysfonction sexuelle ou une faiblesse permanente des membres inférieurs.
Pour cette raison, la reconnaissance rapide des signes d’alerte neurologiques est essentielle. Chez un patient présentant une douleur lombaire associée à une anesthésie périnéale, des troubles urinaires ou une faiblesse bilatérale des jambes, une évaluation médicale immédiate et une IRM lombaire en urgence sont indispensables afin de confirmer le diagnostic et d’orienter rapidement la prise en charge thérapeutique.
Symptômes du syndrome de la queue de cheval
Le syndrome de la queue de cheval se manifeste par un ensemble de symptômes neurologiques caractéristiques résultant de la compression des racines nerveuses lombaires et sacrées situées à l’extrémité inférieure du canal rachidien. Ces signes peuvent apparaître brutalement ou progresser sur quelques heures ou quelques jours. Leur reconnaissance rapide est essentielle, car ils indiquent une atteinte nerveuse potentiellement grave nécessitant une évaluation médicale urgente.
Douleur lombaire intense
Dans la majorité des cas, les premiers symptômes incluent une douleur lombaire sévère. Cette douleur peut apparaître soudainement, parfois après un effort physique ou un mouvement brusque, mais elle peut également se développer progressivement. Elle est souvent décrite comme profonde, persistante et difficile à soulager par le repos.
Contrairement à une lombalgie mécanique classique, cette douleur peut s’accompagner d’une sensation de pression dans la région lombaire, reflétant la compression des structures nerveuses dans le canal rachidien.
Sciatique bilatérale
La douleur peut également irradier dans les membres inférieurs, provoquant une sciatique qui touche parfois les deux jambes. Cette caractéristique est particulièrement importante sur le plan clinique, car la plupart des sciatiques communes n’affectent généralement qu’un seul côté.
Les patients peuvent ressentir :
- des décharges électriques le long des jambes
- des sensations de brûlure ou de picotements
- des fourmillements dans les pieds ou les mollets
Ces symptômes traduisent l’irritation simultanée de plusieurs racines nerveuses.
Faiblesse des membres inférieurs
À mesure que la compression nerveuse progresse, une faiblesse musculaire des jambes peut apparaître. Les patients peuvent avoir de la difficulté à marcher, ressentir une instabilité ou constater une diminution de leur force musculaire.
Dans certains cas, une chute du pied (foot drop) peut se produire, indiquant une atteinte neurologique plus avancée. Cette faiblesse peut affecter une jambe ou les deux, selon l’étendue de la compression nerveuse.
Troubles sensitifs
La compression des racines nerveuses peut également entraîner une perte ou une altération de la sensibilité dans certaines régions des membres inférieurs. Les patients peuvent ressentir :
- un engourdissement dans les jambes
- une diminution de la sensibilité au toucher
- une sensation de picotement ou de brûlure
Ces troubles sensitifs peuvent évoluer progressivement et s’étendre à différentes zones du corps.
Anesthésie en selle
L’un des signes les plus caractéristiques du syndrome de la queue de cheval est l’anesthésie en selle. Cette expression décrit une perte de sensibilité dans la région qui entrerait en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, le périnée et les organes génitaux.
Cette perte de sensation est causée par la compression des racines sacrées responsables de l’innervation sensitive de cette région. Sa présence constitue un signe d’alerte majeur qui doit immédiatement faire suspecter un syndrome de la queue de cheval.
Troubles urinaires et intestinaux
Les racines nerveuses sacrées jouent un rôle essentiel dans le contrôle de la vessie et des intestins. Lorsque ces nerfs sont comprimés, des troubles sphinctériens peuvent apparaître.
Les patients peuvent présenter :
- une difficulté à uriner
- une rétention urinaire
- une incontinence urinaire
- une constipation sévère ou une incontinence fécale
Ces symptômes indiquent une atteinte des voies nerveuses autonomes et constituent l’un des signes les plus graves du syndrome.
Troubles sexuels
La compression des racines nerveuses peut également affecter les fonctions sexuelles. Chez certains patients, une diminution de la sensibilité génitale ou une dysfonction sexuelle peut être observée. Chez l’homme, cela peut inclure une dysfonction érectile, tandis que chez la femme, une diminution de la sensibilité ou de la réponse sexuelle peut survenir.
Bien que ces symptômes soient parfois moins souvent rapportés, ils représentent un élément important du tableau clinique.
Une combinaison de symptômes
Tous les patients ne présentent pas nécessairement l’ensemble de ces signes. Toutefois, la présence de plusieurs symptômes neurologiques associés, en particulier l’anesthésie en selle et les troubles urinaires, doit immédiatement alerter les professionnels de santé.
Dans ce contexte, une évaluation médicale urgente et une imagerie par IRM sont nécessaires afin de confirmer le diagnostic et d’envisager une décompression rapide des racines nerveuses comprimées.
Signes d’alerte nécessitant une consultation immédiate
Le syndrome de la queue de cheval peut évoluer rapidement vers des déficits neurologiques permanents. Pour cette raison, certains symptômes sont considérés comme des drapeaux rouges neurologiques qui nécessitent une évaluation médicale urgente. La présence de l’un de ces signes, en particulier lorsqu’ils apparaissent en association avec une douleur lombaire récente, doit conduire à une orientation immédiate vers un service d’urgence afin de réaliser une imagerie lombaire, généralement une IRM.
Anesthésie en selle
L’anesthésie en selle est l’un des signes les plus caractéristiques et les plus préoccupants du syndrome de la queue de cheval. Elle correspond à une perte de sensibilité dans la région périnéale, c’est-à-dire la zone qui entrerait en contact avec une selle de cheval : l’intérieur des cuisses, les fesses, les organes génitaux et le périnée.
Cette perte de sensation traduit une atteinte des racines nerveuses sacrées (S2–S5), qui assurent l’innervation sensitive de cette région. La présence de ce symptôme constitue un critère diagnostique majeur et doit toujours être considérée comme une urgence médicale.
Troubles urinaires
Les troubles urinaires représentent souvent le signe fonctionnel le plus alarmant. Les patients peuvent présenter une difficulté à uriner, une incapacité à initier la miction ou une sensation de vessie pleine sans possibilité de la vider. Dans certains cas, une rétention urinaire peut apparaître.
À l’inverse, certains patients développent une incontinence urinaire, liée à une perte de contrôle neurologique de la vessie. Ces manifestations indiquent une atteinte des voies nerveuses autonomes responsables du fonctionnement vésical.
Troubles intestinaux
La compression des racines sacrées peut également affecter le contrôle des fonctions intestinales. Les patients peuvent présenter une constipation sévère, une perte de contrôle des selles ou une incontinence fécale.
Ces symptômes traduisent une atteinte des circuits nerveux impliqués dans la régulation du rectum et du sphincter anal.
Faiblesse bilatérale des jambes
Une faiblesse musculaire touchant les deux membres inférieurs constitue également un signe d’alerte majeur. Les patients peuvent ressentir une difficulté à marcher, une instabilité ou une sensation de lourdeur dans les jambes.
Dans les formes plus avancées, la faiblesse peut évoluer vers une paralysie partielle, rendant la marche difficile voire impossible.
Sciatique bilatérale ou douleurs inhabituelles
Une sciatique qui touche simultanément les deux jambes doit également susciter une attention particulière. Bien que la sciatique classique soit généralement unilatérale, la compression des racines nerveuses dans le syndrome de la queue de cheval peut provoquer une douleur bilatérale ou diffuse dans les membres inférieurs.
Cette douleur peut s’accompagner de sensations de brûlure, de décharges électriques ou de picotements.
Pourquoi ces signes sont-ils critiques ?
Ces symptômes indiquent que la compression nerveuse affecte non seulement les fibres sensitives et motrices, mais aussi les voies autonomes responsables du contrôle des fonctions pelviennes. Lorsque ces structures sont comprimées, les nerfs peuvent rapidement subir des dommages irréversibles.
Plus la compression persiste, plus le risque de séquelles permanentes augmente, notamment :
- paralysie partielle des membres inférieurs
- incontinence chronique
- douleurs neuropathiques persistantes
- dysfonction sexuelle durable
Pour cette raison, toute suspicion de syndrome de la queue de cheval doit conduire à une évaluation médicale immédiate, généralement accompagnée d’une IRM lombaire en urgence afin de confirmer la compression des racines nerveuses et d’orienter la prise en charge thérapeutique.
Causes du syndrome de la queue de cheval
Le syndrome de la queue de cheval survient lorsqu’une compression importante des racines nerveuses lombaires et sacrées se produit dans le canal rachidien. Ces racines nerveuses occupent un espace relativement étroit dans la partie inférieure de la colonne vertébrale. Lorsque cet espace devient insuffisant, les nerfs peuvent être comprimés, ce qui perturbe la transmission des signaux nerveux responsables de la motricité, de la sensibilité et des fonctions pelviennes.
Plusieurs conditions peuvent provoquer cette compression. Certaines apparaissent brutalement, tandis que d’autres se développent progressivement jusqu’à atteindre un seuil critique.
Hernie discale lombaire volumineuse
La cause la plus fréquente du syndrome de la queue de cheval est une hernie discale lombaire importante. Dans cette situation, le disque intervertébral situé entre deux vertèbres se fissure et le noyau pulpeux se déplace vers l’arrière, pénétrant dans le canal rachidien.
Lorsque la hernie est volumineuse et centrale, elle peut comprimer simultanément plusieurs racines nerveuses de la queue de cheval. Cette compression provoque alors les symptômes neurologiques caractéristiques, notamment la douleur lombaire sévère, la faiblesse des jambes et les troubles sphinctériens.
Sténose sévère du canal rachidien
La sténose lombaire correspond à un rétrécissement du canal rachidien. Elle est souvent liée à des changements dégénératifs associés au vieillissement, comme l’arthrose vertébrale, l’épaississement des ligaments ou la formation d’ostéophytes.
Dans les cas avancés, ce rétrécissement peut réduire l’espace disponible pour les racines nerveuses. Un événement déclencheur, comme une petite hernie discale ou un épisode inflammatoire, peut alors provoquer une compression aiguë des nerfs.
Tumeurs de la colonne vertébrale
Certaines tumeurs spinales peuvent également entraîner un syndrome de la queue de cheval. Ces masses peuvent se développer dans le canal rachidien ou à proximité des structures nerveuses et exercer une pression progressive sur les racines nerveuses.
Les symptômes peuvent apparaître plus lentement dans ce contexte, avec des douleurs lombaires persistantes qui s’aggravent progressivement, parfois accompagnées de déficits neurologiques.
Infections vertébrales
Les infections de la colonne vertébrale, telles que les abcès épiduraux ou les spondylodiscites, peuvent provoquer une inflammation et une accumulation de matériel infectieux dans le canal rachidien. Cette accumulation réduit l’espace disponible pour les racines nerveuses et peut entraîner leur compression.
Ces situations sont souvent associées à des signes généraux d’infection, comme la fièvre, la fatigue ou une altération de l’état général.
Traumatismes vertébraux
Les fractures ou luxations de la colonne lombaire peuvent également provoquer une compression de la queue de cheval. Dans ce cas, des fragments osseux déplacés ou un hématome peuvent envahir le canal rachidien et comprimer les racines nerveuses.
Les traumatismes à haute énergie, comme les accidents de la route ou les chutes importantes, sont les causes les plus fréquentes de ce type de lésion.
Complications après une chirurgie lombaire
Dans de rares cas, un syndrome de la queue de cheval peut apparaître après une intervention chirurgicale de la colonne vertébrale. Une accumulation de sang (hématome épidural), une fibrose cicatricielle excessive ou un déplacement du matériel chirurgical peuvent exercer une pression sur les racines nerveuses.
Bien que ces complications soient peu fréquentes, elles nécessitent une reconnaissance rapide afin de prévenir des lésions nerveuses permanentes.
Un point commun : la compression nerveuse
Quelle que soit la cause, le mécanisme fondamental reste le même : une augmentation de la pression dans le canal rachidien qui comprime les racines nerveuses de la queue de cheval. Lorsque cette pression atteint un certain niveau, la conduction nerveuse est perturbée et les symptômes neurologiques apparaissent.
Pour cette raison, l’identification de la cause sous-jacente par imagerie médicale, en particulier l’IRM lombaire, est essentielle afin d’orienter rapidement la prise en charge thérapeutique.
Facteurs de risque du syndrome de la queue de cheval
Bien que le syndrome de la queue de cheval puisse survenir de manière imprévisible, certains facteurs de risque augmentent la probabilité de développer une compression des racines nerveuses dans la région lombaire. La connaissance de ces facteurs permet aux professionnels de santé d’identifier plus rapidement les patients susceptibles de présenter cette complication neurologique.
Ces facteurs sont généralement liés à des conditions qui favorisent une augmentation de la pression dans le canal rachidien ou une fragilisation des structures de la colonne vertébrale.
Antécédents de hernie discale lombaire
Les personnes ayant déjà présenté une hernie discale lombaire sont plus susceptibles de développer une compression importante des racines nerveuses. Lorsque le disque intervertébral est fragilisé, il peut se fissurer plus facilement et permettre au noyau pulpeux de migrer vers le canal rachidien.
Dans certains cas, une hernie discale volumineuse peut apparaître brutalement et comprimer simultanément plusieurs racines nerveuses, déclenchant un syndrome de la queue de cheval.
Dégénérescence de la colonne vertébrale
Avec l’âge, les structures de la colonne vertébrale subissent des changements dégénératifs. L’usure des disques intervertébraux, l’arthrose des articulations vertébrales et l’épaississement des ligaments peuvent réduire progressivement l’espace disponible dans le canal rachidien.
Cette sténose lombaire dégénérative peut prédisposer à une compression des racines nerveuses, surtout lorsqu’un événement supplémentaire, comme une hernie discale, survient.
Activités impliquant des contraintes lombaires importantes
Certaines activités physiques ou professionnelles exposent la colonne vertébrale à des contraintes mécaniques répétées. Les mouvements de flexion, de torsion ou de soulèvement de charges lourdes peuvent augmenter la pression sur les disques intervertébraux et favoriser leur détérioration.
Les travailleurs manuels, les athlètes pratiquant des sports à fort impact et les personnes effectuant des efforts physiques intenses peuvent présenter un risque accru de lésions discales.
Traumatismes vertébraux
Les accidents impliquant des chutes importantes, des collisions ou des traumatismes directs à la colonne vertébrale peuvent provoquer des fractures ou des déplacements vertébraux. Ces lésions peuvent réduire brutalement l’espace du canal rachidien et comprimer les racines nerveuses.
Dans ces situations, les symptômes neurologiques peuvent apparaître immédiatement après le traumatisme.
Antécédents de chirurgie rachidienne
Les patients ayant subi une chirurgie de la colonne lombaire peuvent présenter un risque accru de complications pouvant affecter les racines nerveuses. Bien que rares, certaines complications postopératoires, comme un hématome épidural ou une fibrose cicatricielle excessive, peuvent entraîner une compression nerveuse.
Ces situations nécessitent une surveillance attentive, surtout si de nouveaux symptômes neurologiques apparaissent après l’intervention.
Infections ou cancers affectant la colonne vertébrale
Certaines maladies systémiques peuvent également augmenter le risque de syndrome de la queue de cheval. Les infections vertébrales, comme les spondylodiscites, peuvent provoquer une inflammation et un gonflement des tissus dans le canal rachidien.
De même, certains cancers peuvent se propager à la colonne vertébrale et former des masses qui compriment les racines nerveuses.
Importance de la vigilance clinique
Il est important de noter que la présence d’un facteur de risque ne signifie pas nécessairement qu’un syndrome de la queue de cheval se développera. Toutefois, chez les personnes présentant ces facteurs, l’apparition de douleurs lombaires sévères associées à des symptômes neurologiques doit être prise très au sérieux.
Dans ce contexte, une évaluation médicale rapide et une imagerie par IRM sont essentielles pour identifier la cause de la compression et mettre en place une prise en charge adaptée afin de prévenir des lésions nerveuses permanentes.
Diagnostic du syndrome de la queue de cheval
Le diagnostic du syndrome de la queue de cheval repose sur une évaluation clinique rapide associée à des examens d’imagerie, principalement l’IRM lombaire. Étant donné la gravité potentielle de cette affection, l’objectif du diagnostic est d’identifier le plus tôt possible la compression des racines nerveuses afin de permettre une prise en charge urgente.
La reconnaissance précoce des signes neurologiques est essentielle, car le pronostic dépend largement de la rapidité de l’intervention médicale.
Évaluation clinique
La première étape du diagnostic consiste en une évaluation clinique détaillée des symptômes du patient. Le professionnel de santé cherche à identifier les signes caractéristiques du syndrome de la queue de cheval, notamment :
- douleur lombaire sévère
- sciatique bilatérale
- faiblesse ou perte de force dans les jambes
- engourdissement ou perte de sensibilité dans la région périnéale
- troubles urinaires ou intestinaux
L’interrogatoire du patient permet également de déterminer la rapidité d’apparition des symptômes, ce qui peut aider à orienter la prise en charge.
Examen neurologique
Un examen neurologique complet est ensuite réalisé afin d’évaluer la fonction des racines nerveuses lombaires et sacrées. Cet examen peut inclure :
- l’évaluation de la force musculaire des membres inférieurs
- l’analyse des réflexes tendineux
- la vérification de la sensibilité des jambes et du périnée
- l’évaluation du tonus du sphincter anal
La présence d’une anesthésie en selle ou d’un déficit neurologique bilatéral renforce fortement la suspicion d’un syndrome de la queue de cheval.
Importance de l’imagerie médicale
Lorsque le syndrome de la queue de cheval est suspecté, une imagerie médicale urgente est nécessaire pour confirmer le diagnostic et identifier la cause de la compression nerveuse.
L’IRM lombaire est l’examen de référence, car elle permet de visualiser avec précision les structures nerveuses, les disques intervertébraux et les tissus mous du canal rachidien. Elle peut révéler :
- une hernie discale volumineuse
- une sténose du canal rachidien
- une tumeur spinale
- un abcès épidural
- un hématome comprimant les racines nerveuses
Dans certaines situations où l’IRM n’est pas immédiatement disponible, une tomodensitométrie (scanner) peut être utilisée comme examen initial, bien que sa capacité à visualiser les tissus nerveux soit plus limitée.
Confirmation diagnostique
Le diagnostic de syndrome de la queue de cheval est confirmé lorsque l’imagerie montre une compression significative des racines nerveuses associée aux symptômes neurologiques caractéristiques.
Une fois le diagnostic posé, la priorité devient la prise en charge rapide de la cause de la compression, généralement par une intervention chirurgicale visant à décomprimer les racines nerveuses.
Une course contre le temps
Dans ce contexte, le diagnostic du syndrome de la queue de cheval doit être considéré comme une urgence médicale absolue. Toute suspicion clinique doit conduire à une orientation immédiate vers un service hospitalier afin de réaliser les examens nécessaires et d’évaluer rapidement les options thérapeutiques.
La rapidité de cette démarche est essentielle pour limiter le risque de séquelles neurologiques permanentes.
Le rôle de l’IRM et des examens d’imagerie
L’imagerie médicale joue un rôle central dans le diagnostic du syndrome de la queue de cheval. Bien que l’évaluation clinique permette d’identifier les signes neurologiques évocateurs, seule l’imagerie permet de confirmer la compression des racines nerveuses et d’en déterminer la cause précise. Dans ce contexte, l’objectif est de visualiser rapidement les structures du canal rachidien afin d’orienter la prise en charge thérapeutique.
L’IRM : examen de référence
L’imagerie par résonance magnétique (IRM) est considérée comme l’examen de référence pour diagnostiquer le syndrome de la queue de cheval. Cette technique permet d’obtenir des images très détaillées des tissus mous, notamment :
- les disques intervertébraux
- les racines nerveuses
- la moelle épinière
- les ligaments et les structures du canal rachidien
Grâce à l’IRM, il est possible de détecter précisément la présence et l’étendue de la compression nerveuse, ainsi que la cause sous-jacente. Dans la plupart des cas, l’examen met en évidence une hernie discale lombaire volumineuse comprimant le faisceau des racines nerveuses de la cauda equina.
L’IRM peut également révéler d’autres causes de compression, telles qu’une tumeur spinale, un abcès épidural, un hématome ou une sténose sévère du canal rachidien.
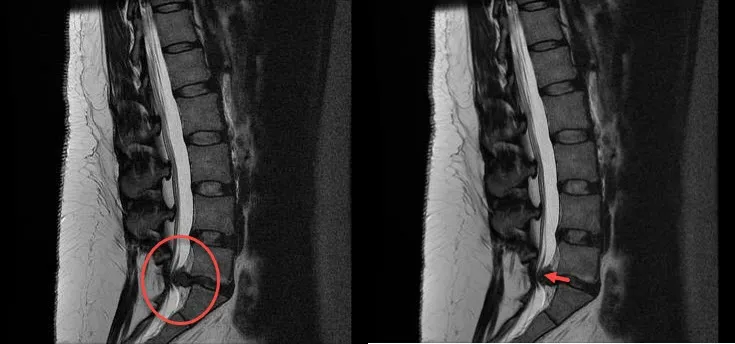
Dans l’image de gauche, le cercle rouge met en évidence une région où une compression importante des racines nerveuses est visible. Cette compression est probablement due à une hernie discale importante, l’une des principales causes du SQC. Le disque a fait saillie dans le canal rachidien, exerçant une pression sur le faisceau nerveux connu sous le nom de cauda equina , qui contrôle les fonctions motrices du bas du corps et les fonctions viscérales telles que le contrôle des intestins et de la vessie. Le rétrécissement du canal rachidien est clairement indiqué par l’espace compromis où se trouvent les racines nerveuses, créant une situation dangereuse qui exige une attention médicale rapide.
Dans l’image de droite, la flèche rouge pointe vers la zone comprimée de la colonne vertébrale, illustrant davantage l’espace restreint dans le canal rachidien. Une telle compression peut entraîner de graves symptômes neurologiques, notamment une faiblesse des jambes, un engourdissement de la selle et une incontinence.
Ces examens IRM fournissent une représentation visuelle essentielle du syndrome de la queue de cheval et démontrent pourquoi une intervention chirurgicale rapide, généralement sous forme de chirurgie de décompression, est essentielle pour prévenir les lésions permanentes et restaurer la fonction nerveuse. Un diagnostic précis et un traitement immédiat sont essentiels pour réduire le risque d’invalidité à long terme chez les patients souffrant de cette affection. Étude de cas avec l’aimable autorisation d’Eric F Greif, Radiopaedia.org . Extrait de l’étude de cas rID : 29674
Ce que l’imagerie permet d’observer
L’analyse des images IRM permet aux médecins d’évaluer plusieurs éléments essentiels :
- le niveau exact de la compression dans la colonne lombaire
- le degré de rétrécissement du canal rachidien
- l’état des racines nerveuses
- la présence d’une masse ou d’un processus inflammatoire
Ces informations sont déterminantes pour planifier le traitement, en particulier lorsqu’une intervention chirurgicale de décompression est envisagée.
Le scanner (tomodensitométrie)
Lorsque l’IRM n’est pas disponible immédiatement, une tomodensitométrie (scanner) peut être utilisée pour évaluer rapidement la colonne vertébrale. Cet examen est particulièrement utile pour détecter :
- des fractures vertébrales
- des anomalies osseuses
- un rétrécissement du canal rachidien
Cependant, le scanner offre une visualisation moins précise des tissus nerveux que l’IRM. Pour cette raison, il est généralement considéré comme un examen complémentaire ou temporaire dans l’évaluation du syndrome de la queue de cheval.
L’importance d’un diagnostic rapide
Dans le contexte du syndrome de la queue de cheval, l’imagerie ne constitue pas seulement un outil diagnostique : elle représente également une étape déterminante dans la prise de décision thérapeutique. Une fois la compression nerveuse identifiée, les spécialistes peuvent rapidement déterminer si une décompression chirurgicale est nécessaire.
La rapidité de cette démarche est cruciale, car les études cliniques montrent que le délai entre l’apparition des symptômes et la décompression nerveuse influence directement les chances de récupération neurologique.
Ainsi, chez tout patient présentant des signes évocateurs du syndrome de la queue de cheval, la réalisation d’une IRM lombaire en urgence constitue une étape essentielle pour confirmer le diagnostic et orienter la prise en charge. l’IRM et des examens d’imagerie
Traitement du syndrome de la queue de cheval
Le traitement du syndrome de la queue de cheval vise avant tout à éliminer la compression des racines nerveuses le plus rapidement possible afin de prévenir des lésions neurologiques permanentes. Étant donné la gravité potentielle de cette condition, la prise en charge est généralement réalisée en milieu hospitalier et implique souvent une intervention neurochirurgicale urgente.
L’objectif principal du traitement est de restaurer la circulation sanguine et la conduction nerveuse au niveau des racines comprimées, afin de limiter les dommages aux structures nerveuses.
Chirurgie de décompression
Dans la majorité des cas, le traitement repose sur une chirurgie de décompression lombaire. Cette intervention vise à retirer ou à réduire la structure responsable de la compression des racines nerveuses.
La procédure la plus courante est la discectomie, qui consiste à retirer la partie du disque intervertébral ayant migré dans le canal rachidien. Lorsque la compression est liée à une hernie discale volumineuse, cette intervention permet de libérer rapidement les racines nerveuses.
Dans certaines situations, une laminectomie peut également être réalisée. Cette procédure consiste à retirer une partie de l’arc osseux de la vertèbre afin d’élargir l’espace du canal rachidien et de réduire la pression sur les nerfs.
La rapidité de cette intervention est déterminante. De nombreuses études cliniques suggèrent qu’une décompression réalisée dans les 24 à 48 heures suivant l’apparition des symptômes sévères offre les meilleures chances de récupération neurologique.
Traitement de la cause sous-jacente
La prise en charge peut varier en fonction de la cause de la compression nerveuse. Par exemple :
- une tumeur spinale peut nécessiter une intervention chirurgicale spécialisée ou un traitement oncologique
- un abcès épidural peut nécessiter un drainage chirurgical associé à une antibiothérapie
- un hématome épidural peut nécessiter une évacuation chirurgicale rapide
Dans tous les cas, l’objectif reste de réduire la pression exercée sur les racines nerveuses afin de prévenir une aggravation des déficits neurologiques.
Rééducation et récupération fonctionnelle
Après la phase aiguë du traitement, une rééducation fonctionnelle est souvent nécessaire pour aider les patients à récupérer leur mobilité et leur autonomie. Cette rééducation peut inclure :
- des exercices visant à renforcer les muscles des membres inférieurs
- un travail sur l’équilibre et la marche
- une réadaptation fonctionnelle pour les activités quotidiennes
Dans certains cas, une prise en charge spécialisée peut être nécessaire pour traiter les troubles urinaires ou intestinaux persistants.
Le rôle de la prise en charge multidisciplinaire
La récupération après un syndrome de la queue de cheval dépend de nombreux facteurs, notamment la rapidité du diagnostic, la gravité de la compression nerveuse et l’état neurologique du patient au moment du traitement.
Pour cette raison, la prise en charge implique souvent une approche multidisciplinaire, incluant neurochirurgiens, neurologues, physiothérapeutes et autres professionnels de la santé.
Dans le cadre de la réhabilitation, certaines approches manuelles ou ostéopathiques peuvent contribuer à améliorer la mobilité et à réduire les tensions musculo-squelettiques associées, mais elles interviennent uniquement après la stabilisation médicale et jamais dans la phase aiguë de compression nerveuse.
La priorité demeure toujours la décompression rapide des racines nerveuses, condition essentielle pour préserver les fonctions neurologiques et optimiser les chances de récupération du patient.
Complications possibles du syndrome de la queue de cheval
Le syndrome de la queue de cheval peut entraîner des complications neurologiques graves, surtout lorsque la compression des racines nerveuses n’est pas traitée rapidement. Les racines lombaires et sacrées contrôlent des fonctions essentielles du corps, et une atteinte prolongée peut provoquer des séquelles permanentes qui affectent profondément la qualité de vie du patient.
La gravité des complications dépend principalement de l’intensité de la compression nerveuse et du délai de prise en charge médicale.
Paralysie ou faiblesse permanente des membres inférieurs
Lorsque la compression des racines nerveuses persiste, les fibres motrices responsables des mouvements des jambes peuvent être endommagées. Cette atteinte peut provoquer une faiblesse musculaire durable, voire une paralysie partielle des membres inférieurs.
Les patients peuvent éprouver des difficultés à marcher, à se tenir debout ou à effectuer certaines activités quotidiennes. Dans les cas les plus sévères, une aide à la mobilité peut devenir nécessaire.
Troubles urinaires chroniques
Les racines sacrées contrôlent les fonctions de la vessie. Si ces nerfs sont endommagés, le patient peut développer des troubles urinaires persistants, notamment :
- une rétention urinaire chronique
- une difficulté à vider complètement la vessie
- une incontinence urinaire
Ces troubles peuvent nécessiter une prise en charge spécialisée, parfois avec l’utilisation de dispositifs médicaux ou de programmes de rééducation vésicale.
Incontinence intestinale
La compression nerveuse peut également affecter les circuits nerveux responsables du contrôle du rectum et du sphincter anal. Cela peut entraîner une incontinence fécale ou une difficulté à contrôler les selles.
Ces complications peuvent avoir un impact important sur la vie sociale et psychologique du patient.
Douleurs neuropathiques chroniques
Même après la décompression des racines nerveuses, certains patients développent des douleurs neuropathiques persistantes. Ces douleurs peuvent se manifester par des sensations de brûlure, de décharges électriques ou d’hypersensibilité dans les jambes.
Les douleurs neuropathiques peuvent être difficiles à traiter et nécessitent parfois une prise en charge spécialisée associant médicaments, rééducation et interventions thérapeutiques ciblées.
Troubles sexuels
Les racines nerveuses sacrées jouent également un rôle dans la fonction sexuelle. Lorsque ces nerfs sont atteints, des dysfonctions sexuelles peuvent apparaître.
Chez l’homme, cela peut inclure une dysfonction érectile ou une diminution de la sensibilité génitale. Chez la femme, une diminution de la sensibilité ou des troubles de la réponse sexuelle peuvent être observés.
Ces complications peuvent avoir des répercussions importantes sur la vie intime et la santé psychologique du patient.
Impact psychologique
Les séquelles physiques du syndrome de la queue de cheval peuvent s’accompagner d’un impact psychologique significatif. Les patients peuvent éprouver de l’anxiété, de la frustration ou des symptômes dépressifs liés aux limitations fonctionnelles et aux changements dans leur mode de vie.
Dans certains cas, un soutien psychologique ou une approche multidisciplinaire peut être bénéfique pour accompagner la réadaptation.
L’importance d’un traitement rapide
La probabilité de ces complications augmente lorsque la compression nerveuse persiste pendant une période prolongée. C’est pourquoi le syndrome de la queue de cheval est considéré comme une urgence médicale absolue.
Un diagnostic précoce et une décompression rapide des racines nerveuses permettent de réduire considérablement le risque de séquelles permanentes et d’améliorer les chances de récupération neurologique.
Pronostic et récupération après un syndrome de la queue de cheval
Le pronostic du syndrome de la queue de cheval dépend principalement de la rapidité du diagnostic et de la décompression des racines nerveuses. Plus la compression est levée rapidement, plus les chances de récupération neurologique sont élevées. À l’inverse, un retard de traitement peut entraîner des déficits permanents affectant la motricité, la sensibilité et les fonctions pelviennes.
Les études cliniques montrent que les patients traités dans les 24 à 48 heures suivant l’apparition des symptômes sévères ont généralement de meilleures chances de récupération fonctionnelle. Toutefois, l’évolution peut varier d’une personne à l’autre, en fonction de la gravité de la compression nerveuse et de l’étendue des lésions au moment du traitement.
Récupération neurologique
Après la décompression chirurgicale, certaines fonctions neurologiques peuvent s’améliorer progressivement au fil des semaines ou des mois. Les fibres nerveuses possèdent une capacité limitée de récupération, mais ce processus peut être lent.
La récupération peut inclure :
- une amélioration de la force musculaire des membres inférieurs
- une récupération partielle de la sensibilité dans certaines zones
- une amélioration du contrôle de la vessie et des intestins
Dans certains cas, toutefois, les déficits neurologiques peuvent persister malgré la chirurgie.
Facteurs influençant le pronostic
Plusieurs facteurs influencent l’évolution après un syndrome de la queue de cheval :
- la durée de la compression nerveuse avant le traitement
- la sévérité des symptômes neurologiques au moment du diagnostic
- l’âge et l’état de santé général du patient
- la cause sous-jacente de la compression (hernie discale, tumeur, traumatisme, etc.)
Les patients qui présentent déjà des troubles sphinctériens sévères ou une anesthésie en selle au moment du diagnostic peuvent avoir un risque plus élevé de séquelles persistantes.
Réadaptation et récupération fonctionnelle
La récupération ne dépend pas uniquement de la chirurgie. Une rééducation fonctionnelle joue souvent un rôle essentiel dans le processus de récupération. Cette réadaptation peut inclure :
- des exercices de renforcement musculaire
- un travail sur l’équilibre et la marche
- des programmes de rééducation vésicale ou intestinale
Ces approches visent à aider les patients à retrouver leur autonomie et à améliorer leur qualité de vie.
Récupération à long terme
La récupération complète peut prendre plusieurs mois, voire plusieurs années. Certains patients récupèrent presque entièrement leurs fonctions neurologiques, tandis que d’autres peuvent conserver des limitations fonctionnelles.
Dans les situations où des séquelles persistent, une prise en charge multidisciplinaire peut être nécessaire pour gérer les douleurs chroniques, les troubles sphinctériens ou les difficultés de mobilité.
Importance du suivi médical
Un suivi médical régulier est souvent recommandé après un syndrome de la queue de cheval afin de surveiller l’évolution neurologique et d’adapter les interventions thérapeutiques. Ce suivi peut inclure des consultations avec des spécialistes, des programmes de rééducation et des évaluations fonctionnelles.
Malgré la gravité potentielle de cette affection, une prise en charge rapide et adaptée permet dans de nombreux cas d’améliorer considérablement les perspectives de récupération et de limiter les conséquences à long terme.
Diagnostic différentiel : pathologies pouvant ressembler au syndrome de la queue de cheval
Plusieurs affections peuvent provoquer des symptômes similaires à ceux du syndrome de la queue de cheval, notamment des douleurs lombaires, des irradiations dans les jambes ou des troubles neurologiques. Il est donc essentiel de distinguer cette urgence neurologique d’autres pathologies de la colonne vertébrale ou du système nerveux périphérique.
La principale différence réside dans la présence de signes neurologiques graves, en particulier l’anesthésie en selle et les troubles sphinctériens, qui orientent fortement vers un syndrome de la queue de cheval.
Hernie discale lombaire isolée
La hernie discale lombaire est l’une des causes les plus fréquentes de douleur lombaire irradiant dans la jambe. Elle provoque généralement une sciatique unilatérale liée à la compression d’une seule racine nerveuse.
Contrairement au syndrome de la queue de cheval, les symptômes sont souvent limités à une jambe et ne s’accompagnent généralement pas de troubles urinaires ou d’anesthésie périnéale.
Sténose lombaire
La sténose du canal rachidien lombaire correspond à un rétrécissement progressif du canal rachidien. Elle provoque souvent des douleurs dans les jambes lors de la marche, une fatigue musculaire et une claudication neurogène.
Cependant, l’évolution est généralement progressive et chronique, alors que le syndrome de la queue de cheval se caractérise par une aggravation rapide et l’apparition de déficits neurologiques sévères.
Syndrome du cône médullaire
Le syndrome du cône médullaire est une atteinte neurologique située à l’extrémité de la moelle épinière, juste au-dessus de la queue de cheval. Cette condition peut également provoquer des troubles urinaires, une anesthésie périnéale et des déficits neurologiques.
Toutefois, les symptômes apparaissent souvent plus rapidement et les déficits moteurs sont généralement moins marqués que dans le syndrome de la queue de cheval.
Tumeurs spinales
Les tumeurs de la colonne vertébrale peuvent également provoquer une compression des structures nerveuses et entraîner des symptômes similaires. Les douleurs associées à ces tumeurs sont souvent persistantes, parfois nocturnes, et peuvent s’accompagner d’une détérioration neurologique progressive.
L’imagerie médicale permet généralement de distinguer ces lésions des compressions discales.
Abcès épidural
Un abcès épidural spinal est une infection localisée dans l’espace épidural du canal rachidien. Cette infection peut provoquer une compression des racines nerveuses et entraîner des symptômes neurologiques similaires à ceux du syndrome de la queue de cheval.
Cependant, les patients présentent souvent des signes généraux d’infection, comme la fièvre, des frissons ou une altération de l’état général.
Neuropathies périphériques
Certaines neuropathies périphériques peuvent provoquer des engourdissements ou des douleurs dans les membres inférieurs. Toutefois, ces affections n’entraînent généralement pas les troubles sphinctériens ni l’anesthésie en selle caractéristiques du syndrome de la queue de cheval.
Importance d’un diagnostic précis
La distinction entre ces différentes pathologies repose sur l’examen clinique et l’imagerie médicale, en particulier l’IRM lombaire. Lorsqu’un syndrome de la queue de cheval est suspecté, la priorité est d’exclure rapidement toute compression sévère des racines nerveuses nécessitant une intervention urgente.
Une évaluation rapide permet d’éviter les retards diagnostiques et d’orienter le patient vers la prise en charge la plus appropriée.
Le rôle du praticien de première ligne
Les patients présentant des douleurs lombaires consultent souvent en premier lieu un professionnel de santé de première ligne, comme un médecin de famille, un physiothérapeute ou un ostéopathe. Dans ce contexte, la capacité à reconnaître rapidement les signes d’alerte neurologiques est essentielle, car le syndrome de la queue de cheval nécessite une prise en charge médicale urgente.
La majorité des lombalgies rencontrées en clinique sont d’origine mécanique et évoluent favorablement avec des traitements conservateurs. Cependant, dans de rares situations, une douleur lombaire peut masquer une compression grave des racines nerveuses, nécessitant une intervention rapide afin de prévenir des séquelles neurologiques permanentes.
Identifier les drapeaux rouges neurologiques
Le rôle principal du praticien de première ligne est de détecter les drapeaux rouges qui suggèrent une atteinte neurologique sévère. Parmi les signes les plus importants figurent :
- une perte de sensibilité dans la région périnéale (anesthésie en selle)
- une difficulté à uriner ou une rétention urinaire
- une incontinence urinaire ou fécale
- une faiblesse bilatérale des membres inférieurs
- une sciatique touchant les deux jambes
- une aggravation rapide des symptômes neurologiques
La présence de ces signes doit immédiatement faire suspecter un syndrome de la queue de cheval.
Suspendre les traitements manuels
Lorsque ce syndrome est suspecté, la priorité n’est pas le traitement manuel. Les interventions visant à mobiliser ou manipuler la colonne vertébrale doivent être suspendues immédiatement afin d’éviter toute aggravation potentielle de la compression nerveuse.
Le rôle du praticien consiste plutôt à orienter rapidement le patient vers une évaluation médicale urgente.
Orientation vers une prise en charge médicale urgente
Dans un contexte de suspicion de syndrome de la queue de cheval, le patient doit être dirigé vers un service d’urgence hospitalier afin de réaliser les examens nécessaires, notamment une IRM lombaire.
Cette imagerie permettra de confirmer la présence d’une compression des racines nerveuses et de déterminer la cause sous-jacente. Si une compression importante est identifiée, une décompression chirurgicale rapide pourra être envisagée.
Importance de l’éducation des patients
Les praticiens de première ligne jouent également un rôle important dans l’éducation des patients. Informer les patients des signes neurologiques graves associés aux douleurs lombaires peut favoriser une consultation plus rapide en cas d’aggravation des symptômes.
Une meilleure compréhension de ces signaux d’alerte peut contribuer à réduire les retards diagnostiques et améliorer les chances de récupération neurologique.
Une responsabilité clinique importante
Bien que le syndrome de la queue de cheval soit relativement rare, ses conséquences peuvent être graves et irréversibles. Pour cette raison, les professionnels de santé de première ligne doivent maintenir un haut niveau de vigilance clinique lorsqu’ils évaluent des patients présentant des douleurs lombaires associées à des symptômes neurologiques.
La reconnaissance précoce des signes d’alerte et l’orientation rapide vers une prise en charge spécialisée constituent des éléments essentiels pour limiter les complications et préserver les fonctions neurologiques du patient.
Conclusion
Le syndrome de la queue de cheval (SQC) est une pathologie grave qui nécessite une attention médicale immédiate en raison de ses conséquences potentiellement permanentes et invalidantes. La pathologie complexe du SQC, qui implique la compression des racines nerveuses à la base de la colonne vertébrale, peut entraîner des symptômes graves affectant à la fois les fonctions motrices et sensorielles, ainsi que les processus autonomes vitaux tels que le contrôle de la vessie et des intestins. Une intervention rapide, généralement sous la forme d’une chirurgie de décompression, est essentielle pour prévenir les lésions nerveuses à long terme et maximiser les perspectives de guérison.
Le syndrome de la queue de cheval se caractérise par une apparition rapide de symptômes graves, notamment des douleurs intenses dans le bas du dos, une faiblesse des jambes, une perte de sensation dans la région de la selle et une incontinence. Ces symptômes peuvent s’aggraver rapidement, ce qui rend crucial un diagnostic précoce par des techniques d’imagerie radiographique telles que l’IRM. Le syndrome de la queue de cheval doit être différencié de pathologies similaires comme la sténose lombaire, les hernies discales ou les tumeurs de la colonne vertébrale, qui peuvent présenter des symptômes qui se chevauchent mais qui ont souvent des protocoles de traitement et des pronostics différents.
Le traitement du syndrome de la queue de cheval ne se limite pas à la chirurgie. Les soins postopératoires, notamment la physiothérapie et les interventions ostéopathiques, jouent un rôle essentiel dans la rééducation. Ces approches peuvent aider à restaurer la force musculaire, à améliorer la mobilité et à traiter la douleur ou le dysfonctionnement résiduel. De plus, les traitements ostéopathiques comme la libération myofasciale et la thérapie craniosacrale peuvent soulager la douleur chronique et améliorer la qualité de vie globale des patients qui se remettent du syndrome de la queue de cheval.
Vivre avec le syndrome de la queue de cheval a des répercussions importantes sur la vie quotidienne. Pour les patients, des tâches simples comme sortir du lit ou marcher sur de courtes distances peuvent devenir des défis insurmontables. Des appareils fonctionnels, des aménagements ergonomiques et une thérapie continue sont souvent nécessaires pour maintenir l’indépendance et gérer les limitations physiques de la maladie. De plus, le fardeau psychologique du ssyndrome de la queue de cheval, notamment l’anxiété, la dépression et le sentiment d’impuissance, souligne la nécessité de soins complets qui abordent à la fois les aspects physiques et émotionnels de la maladie. Dans ce contexte, les ostéopathes et autres professionnels de la santé peuvent jouer un rôle déterminant en proposant non seulement des traitements physiques, mais aussi un soutien pour améliorer la santé mentale et la qualité de vie.
Références
- Shapiro, S. (2021). Cauda equina syndrome: A comprehensive review. Neurosurgery Clinics of North America, 32(3), 383–391. https://doi.org/10.1016/j.nec.2021.02.005
- Fraser, S., Roberts, L., & Murphy, E. (2009). Cauda equina syndrome: A literature review of its definition and clinical presentation. Archives of Physical Medicine and Rehabilitation, 90(11), 1964–1968. https://doi.org/10.1016/j.apmr.2009.03.021
- Ahn, U. M., Ahn, N. U., Buchowski, J. M., Kebaish, K. M., & Woo Lee, J. (2000). Cauda equina syndrome secondary to lumbar disc herniation: A meta-analysis of surgical outcomes. Spine, 25(12), 1515–1522. https://doi.org/10.1097/00007632-200006150-00010
- Gardner, A., Gardner, E., & Morley, T. (2011). Cauda equina syndrome: A review of the current clinical and medico-legal position. European Spine Journal, 20(5), 690–697. https://doi.org/10.1007/s00586-010-1668-3
- Hoeritzauer, I., Wood, M., Copley, P. C., Demetriades, A. K., & Woodfield, J. (2020). What is the incidence of cauda equina syndrome? A systematic review. Journal of Neurosurgery: Spine, 32(6), 832–841. https://doi.org/10.3171/2019.12.SPINE191158
- Korse, N. S., Jacobs, W. C., Elzevier, H. W., & Vleggeert-Lankamp, C. L. (2013). Complaints of micturition, defecation and sexual function in cauda equina syndrome due to lumbar disc herniation. European Spine Journal, 22(5), 1019–1029. https://doi.org/10.1007/s00586-012-2562-5
- Gooding, B. W., Higgins, M. A., Calthorpe, D. A., & Hollis, S. (2013). Does early surgical decompression improve outcomes in cauda equina syndrome? European Spine Journal, 22(11), 2493–2501. https://doi.org/10.1007/s00586-013-2874-7
- McCarthy, M. J., Aylott, C. E., Grevitt, M. P., & Hegarty, J. (2007). Cauda equina syndrome: Factors affecting long-term functional outcome. Spine, 32(2), 207–216. https://doi.org/10.1097/01.brs.0000251860.78973.9a
- Balasubramanian, K., Kalsi, P., Greenough, C. G., & Seetharam, M. P. (2010). Reliability of clinical assessment in diagnosing cauda equina syndrome. British Journal of Neurosurgery, 24(4), 383–386. https://doi.org/10.3109/02688697.2010.487124
- Todd, N. V. (2017). Causes and timing of cauda equina syndrome. British Journal of Neurosurgery, 31(3), 265–269. https://doi.org/10.1080/02688697.2017.1297761
- Deyo, R. A., & Mirza, S. K. (2016). Herniated lumbar intervertebral disk. New England Journal of Medicine, 374(18), 1763–1772. https://doi.org/10.1056/NEJMcp1512658
- Lavy, C., Marks, P., & Dangas, K. (2009). Cauda equina syndrome. BMJ, 338, b936. https://doi.org/10.1136/bmj.b936
- Domen, P. M., Hofman, P. A., van Santbrink, H., Weber, W. E., & Vles, J. S. (2009). Predictive value of clinical characteristics in diagnosing cauda equina syndrome. European Journal of Neurology, 16(3), 416–419. https://doi.org/10.1111/j.1468-1331.2008.02500.x
- Manfredini, L., Sassi, M., Mastri, G., et al. (2022). Delayed cauda equina syndrome after spinal trauma: A diagnostic challenge. Spine Surgery and Related Research, 6(4), 321–328. https://doi.org/10.22603/ssrr.2021-0152
- StatPearls Publishing. (2024). Cauda Equina Syndrome. StatPearls [Internet]. https://www.ncbi.nlm.nih.gov/books/NBK537200/