Aperçu du syndrome du canal tarsien
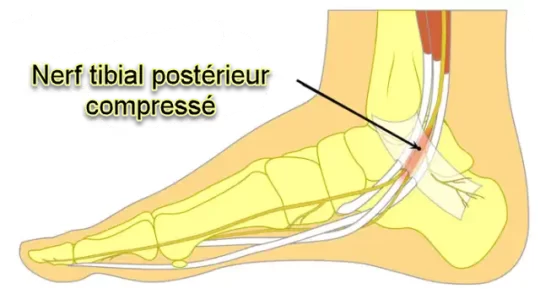
Le syndrome du canal ou tunel tarsien est une neuropathie du nerf tibial postérieur associée à la compression des structures dans le tunnel tarsien. Ce syndrome présente des similitudes avec le syndrome du canal carpien du poignet, bien qu’il soit beaucoup moins fréquent.
Le tunnel tarsien, également appelé canal tarsien, est situé à l’intérieur de la cheville, derrière la malléole médiale. Il est formé par les os et les tissus environnants, créant un espace à travers lequel passent plusieurs structures, dont le nerf tibial postérieur. Ce nerf est responsable de l’innervation de certaines parties du pied et du muscle fléchisseur plantaire.
Lorsqu’il y a une compression excessive dans le canal tarsien, le nerf tibial postérieur peut être comprimé, entraînant le syndrome du tunnel tarsien. Les causes de cette compression peuvent inclure un traumatisme, une déformation du pied, une inflammation des tendons ou des kystes.
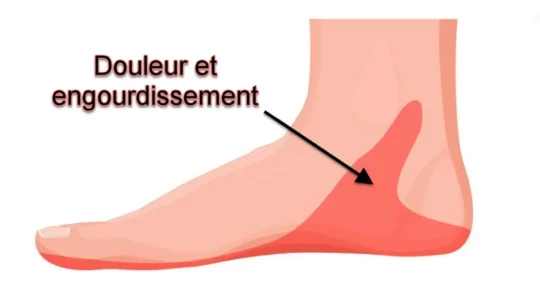
Les symptômes du syndrome du tunnel tarsien comprennent généralement une douleur, un engourdissement, des picotements ou une sensation de brûlure le long du nerf tibial postérieur, généralement du côté interne de la cheville et du pied. Ces symptômes peuvent s’étendre vers la plante du pied, l’arche et les orteils. Dans les cas plus graves, une faiblesse musculaire du pied peut se développer.
Le diagnostic du syndrome du canaltarsien implique généralement un examen clinique approfondi, des tests de conduction nerveuse et éventuellement des examens d’imagerie tels que des radiographies ou une IRM pour évaluer la structure du tunnel.
Le traitement du syndrome du tunnel tarsien peut inclure des approches conservatrices telles que le repos, l’élévation du pied, l’application de glace et l’utilisation de chaussures adaptées. Des orthèses ou des semelles peuvent également être recommandées pour soulager la pression sur le nerf. Dans les cas plus graves ou résistants au traitement conservateur, une intervention chirurgicale pour libérer la compression du nerf peut être envisagée.
Il est essentiel de consulter un professionnel de la santé pour un diagnostic précis et un plan de traitement approprié en cas de suspicion de syndrome du tunnel tarsien.
À retenir
- Le syndrome du canal tarsien est une compression du nerf tibial derrière la cheville.
- Il provoque une brûlure, des picotements et un engourdissement sous le pied.
- Les pieds plats et les activités répétitives peuvent favoriser ce syndrome.
- Le diagnostic repose sur l’examen clinique et parfois des examens comme l’EMG ou l’IRM.
⚠️ Mise en garde
Cet article ne remplace pas une évaluation médicale. Si vous présentez une douleur intense, un engourdissement important, une faiblesse musculaire, une difficulté à marcher ou une aggravation rapide des symptômes, consultez un professionnel de santé sans tarder.
Anatomie et fonction du canal tarsien
Le canal tarsien est un passage anatomique situé sur la face interne de la cheville, juste derrière la malléole médiale. Il s’agit d’un canal ostéo-fibreux étroit qui permet le passage de plusieurs structures importantes entre la jambe et le pied, notamment des tendons, des vaisseaux sanguins et le nerf tibial.
En raison de l’espace limité de ce canal, toute inflammation, anomalie anatomique ou augmentation de pression peut comprimer le nerf tibial et provoquer le syndrome du canal tarsien.
Structure du tunnel tarsien
Le tunnel tarsien est formé par deux éléments principaux :
Plancher (paroi profonde)
Il est constitué par les os du tarse, principalement :
- le talus
- le calcanéum
- l’os naviculaire
Toit (paroi superficielle)
Le toit du tunnel est formé par un ligament épais appelé rétinaculum des fléchisseurs (ou ligament lacinié). Ce ligament maintient les tendons et les nerfs en place lorsque la cheville bouge.
Structures qui traversent le canal tarsien
Plusieurs structures passent dans ce passage étroit entre la jambe et le pied.
De l’avant vers l’arrière, on retrouve :
• tendon du tibial postérieur
• tendon du fléchisseur long des orteils
• artère tibiale postérieure
• veines tibiales postérieures
• nerf tibial
Le nerf tibial est la structure la plus importante sur le plan clinique. Après avoir traversé le tunnel tarsien, il se divise généralement en :
- nerf plantaire médial
- nerf plantaire latéral
Ces nerfs assurent la sensibilité de la plante du pied et participent au contrôle des petits muscles du pied.
Pourquoi cette région est vulnérable
Le tunnel tarsien est un espace anatomique relativement étroit et rigide. Les structures qui le composent sont maintenues entre les os du tarse et le rétinaculum des fléchisseurs.
Toute augmentation de volume dans cet espace peut entraîner une compression nerveuse. Cela peut se produire dans plusieurs situations :
• inflammation des tendons
• entorse de la cheville avec œdème
• pieds plats ou hyperpronation
• kystes ou ganglions
• anomalies vasculaires
Lorsque la pression augmente dans le canal, le nerf tibial peut être irrité ou comprimé, ce qui provoque les douleurs et les troubles sensitifs caractéristiques du syndrome du canal tarsien.
Division du nerf tibial dans le tunnel tarsien
À l’intérieur ou juste à la sortie du canal tarsien, le nerf tibial se divise généralement en deux branches principales :
• nerf plantaire médial
• nerf plantaire latéral
Ces deux nerfs assurent l’innervation sensitive et motrice d’une grande partie de la plante du pied.
Nerf plantaire médial
Le nerf plantaire médial est souvent comparé au nerf médian de la main, car il innerve une grande portion de la plante du pied.
Il fournit :
- la sensibilité du côté médial de la plante du pied
- la sensibilité des trois premiers orteils et de la moitié du quatrième
- l’innervation de certains muscles intrinsèques du pied
Une compression de cette branche peut provoquer une douleur ou des paresthésies dans la voûte plantaire et l’avant-pied médial.
Nerf plantaire latéral
Le nerf plantaire latéral innerve principalement la partie externe de la plante du pied et plusieurs muscles intrinsèques responsables de la stabilité et de la propulsion du pied.
Une atteinte de cette branche peut provoquer :
- douleur sur le bord externe du pied
- engourdissement du cinquième orteil
- faiblesse de certains muscles du pied
Pourquoi ce détail est important
La division du nerf tibial explique pourquoi les symptômes du syndrome du canal tarsien peuvent varier selon les patients.
Selon la branche nerveuse la plus comprimée, la douleur peut se manifester :
- dans la voûte plantaire
- sous les orteils
- sur le bord interne ou externe du pied
Cette variabilité des symptômes peut parfois rendre le diagnostic plus difficile et nécessite une évaluation clinique précise.
Causes courantes et facteurs de risque
Le syndrome du tunnel tarsien, une affection douloureuse du pied, trouve ses origines dans une compression du nerf tibial postérieur lorsqu’il passe à travers le tunnel tarsien, une structure formée par les os du pied. Les causes de ce syndrome peuvent être variées, souvent liées à des facteurs anatomiques, des traumatismes, des troubles mécaniques, ou des maladies sous-jacentes.
Une cause fréquente du syndrome du tunnel tarsien est l’anatomie du pied, notamment une variation dans la structure osseuse. Certains individus présentent un tunnel tarsien plus étroit naturellement, augmentant ainsi la probabilité de compression du nerf. De même, les variations de la forme des os du pied peuvent créer des points de pression inégaux sur le nerf tibial postérieur, contribuant au développement du syndrome.
Les traumatismes, tels que des blessures sportives ou des fractures du pied, peuvent également entraîner le syndrome du tunnel tarsien. Lorsqu’il y a des lésions au niveau du pied, cela peut provoquer des gonflements et des changements dans la dynamique des tissus environnants, comprimant ainsi le nerf tibial postérieur.
Les troubles mécaniques du pied peuvent jouer un rôle significatif dans l’apparition du syndrome du tunnel tarsien. Les pieds plats, par exemple, peuvent créer une instabilité qui peut conduire à une pression accrue sur le nerf. De même, la pronation excessive du pied, où la cheville roule vers l’intérieur, peut contribuer à la compression du nerf tibial postérieur.
L’usage de chaussures inadéquates, en particulier celles qui sont trop étroites ou qui ne fournissent pas un soutien adéquat, peut aggraver le syndrome du tunnel tarsien. Les chaussures qui compriment les pieds ou qui exercent une pression excessive sur la région du tunnel tarsien peuvent contribuer à la compression du nerf, intensifiant ainsi les symptômes.
Des activités à impact répété, telles que la course à pied, peuvent également être une cause potentielle du syndrome du tunnel tarsien. Les mouvements répétitifs et le stress constant sur le pied peuvent conduire à une inflammation des tissus, exerçant une pression accrue sur le nerf tibial postérieur.
Certaines conditions médicales sous-jacentes peuvent augmenter le risque de développer le syndrome du tunnel tarsien. Les personnes atteintes de diabète, par exemple, sont plus susceptibles de développer des problèmes nerveux périphériques, augmentant ainsi le risque de compression du nerf. De même, l’arthrite dans la région du pied peut contribuer à des changements dans la structure osseuse, exerçant une pression sur le nerf tibial postérieur.
Il est essentiel de noter que plusieurs facteurs peuvent interagir pour provoquer le syndrome du tunnel tarsien. Une combinaison de plusieurs causes, telles qu’une anatomie prédisposante, des traumatismes antérieurs et des troubles mécaniques, peut conduire au développement de cette condition douloureuse.
- Traumatisme : Les blessures traumatiques, telles que des entorses de la cheville, des fractures ou des lésions des tissus mous autour du tunnel tarsien, peuvent entraîner une compression du nerf tibial postérieur.
- Arthrite : Certaines formes d’arthrite, notamment l’arthrite rhumatoïde, peuvent provoquer une inflammation des articulations de la cheville, ce qui peut entraîner une compression du nerf.
- Déformités anatomiques : Des anomalies anatomiques, telles que des pieds plats, une pronation excessive (roulement vers l’intérieur) du pied, ou des variations anatomiques du tunnel tarsien, peuvent contribuer à la compression du nerf.
- Tumeurs : Bien que rare, des tumeurs ou des kystes près du tunnel tarsien peuvent exercer une pression sur le nerf tibial postérieur.
- Gonflement des tendons : L’inflammation ou le gonflement des tendons entourant le tunnel tarsien peut également entraîner une compression du nerf.
- Maladies systémiques : Des conditions médicales systémiques telles que le diabète, la polyarthrite rhumatoïde ou le syndrome de la loge postérieure peuvent augmenter le risque de développer le syndrome du tunnel tarsien.
- Activités répétitives : Des activités qui impliquent des mouvements répétitifs du pied et de la cheville, comme la course à pied, peuvent contribuer à l’irritation et à la compression du nerf tibial postérieur.
Facteurs aggravants et activités à risque
Certains mouvements, habitudes ou conditions biomécaniques peuvent augmenter la pression à l’intérieur du canal tarsien et aggraver la compression du nerf tibial postérieur. Identifier ces facteurs est important pour réduire les symptômes et prévenir l’aggravation du syndrome.
Station debout prolongée
Rester debout pendant de longues périodes peut augmenter la pression dans les structures du pied et de la cheville. Cette charge mécanique prolongée peut accentuer la compression nerveuse dans le canal tarsien.
Les personnes travaillant dans des professions nécessitant une station debout prolongée — comme les travailleurs de la santé, les enseignants ou les travailleurs de la restauration — peuvent être plus susceptibles de développer ou d’aggraver les symptômes.
Marche ou course prolongée
Les activités répétitives qui sollicitent fortement le pied peuvent provoquer une irritation des structures du tunnel tarsien. La course à pied, la marche sur de longues distances ou les activités sportives impliquant des impacts répétés peuvent entraîner une inflammation des tendons et des tissus environnants.
Cette inflammation peut augmenter la pression dans le canal et irriter le nerf tibial.
Chaussures inadéquates
Le port de chaussures mal adaptées peut contribuer à l’apparition des symptômes. Les chaussures trop étroites, trop rigides ou offrant un soutien insuffisant de la voûte plantaire peuvent modifier la biomécanique du pied.
Cela peut entraîner une augmentation de la pression sur le canal tarsien, favorisant l’irritation du nerf.
Pieds plats et hyperpronation
Les personnes présentant un pied plat ou une hyperpronation ont souvent une biomécanique du pied modifiée. Cette configuration peut provoquer un étirement ou une compression accrue du nerf tibial dans le canal tarsien.
Dans ces situations, la voûte plantaire s’affaisse davantage lors de la marche, ce qui peut augmenter la tension sur les structures nerveuses.
Activités sportives à impact répété
Certains sports augmentent particulièrement le risque d’irritation du canal tarsien, notamment :
- la course à pied
- le football
- le basketball
- les sports impliquant des changements rapides de direction.
Ces activités sollicitent intensément les structures du pied et peuvent favoriser l’inflammation autour du tunnel tarsien.
Antécédents de traumatisme de la cheville
Une entorse de la cheville ou une blessure du pied peut entraîner un gonflement des tissus ou la formation de tissu cicatriciel autour du canal tarsien.
Ces changements anatomiques peuvent réduire l’espace disponible pour le nerf tibial et favoriser sa compression.
Symptômes : Reconnaître le syndrome du canal tarsien
Le syndrome du canal tarsien se manifeste par une combinaison de symptômes sensitifs et douloureux liés à la compression du nerf tibial postérieur derrière la malléole médiale. Les symptômes peuvent apparaître progressivement et évoluer avec le temps en fonction du degré de compression nerveuse.
Symptômes les plus fréquents
Les patients atteints du syndrome du canal tarsien décrivent le plus souvent une combinaison des symptômes suivants :
• douleur brûlante sous le pied
• picotements ou fourmillements dans la voûte plantaire
• engourdissement des orteils
• douleur irradiant de la cheville vers la plante du pied
• douleur aggravée par la marche ou la station debout
• symptômes plus marqués en fin de journée ou la nuit
Ces sensations peuvent être intermittentes au début, mais devenir plus constantes si la compression du nerf persiste.
Comment la douleur est généralement décrite
La douleur liée au syndrome du canal tarsien peut prendre différentes formes. Les patients la décrivent souvent comme :
• une sensation de brûlure profonde dans la plante du pied
• une douleur lancinante derrière la malléole interne
• une décharge électrique irradiant vers les orteils
• une pression douloureuse dans la voûte plantaire
Dans certains cas, la douleur peut également remonter vers la cheville ou le mollet en suivant le trajet du nerf tibial.
Quand les symptômes apparaissent
Les symptômes sont souvent liés à l’activité et à la charge mécanique sur le pied.
Ils apparaissent fréquemment :
• lors de la marche prolongée
• après une journée passée debout
• pendant la course ou les activités sportives
• lorsque le pied est placé en éversion ou dorsiflexion prolongée
Le repos peut temporairement diminuer les symptômes, mais ceux-ci peuvent réapparaître dès que la pression sur le tunnel tarsien augmente.
Symptômes nocturnes
Un signe fréquent du syndrome du canal tarsien est l’apparition de symptômes nocturnes. Les patients peuvent ressentir :
• une sensation de brûlure dans la plante du pied
• des picotements dans les orteils
• un engourdissement du pied
Ces symptômes peuvent réveiller la personne pendant la nuit et l’obliger à bouger ou masser le pied pour obtenir un soulagement temporaire.
Signes possibles dans les cas avancés
Lorsque la compression du nerf tibial persiste longtemps, d’autres symptômes peuvent apparaître :
• diminution de la sensibilité plantaire
• faiblesse des petits muscles du pied
• fatigue rapide lors de la marche
• modification de la démarche pour éviter la douleur
Ces signes indiquent généralement une compression nerveuse plus importante et nécessitent une évaluation clinique approfondie.
Signes d’alerte : quand consulter rapidement
La douleur liée au syndrome du canal tarsien est généralement progressive et liée à une compression du nerf tibial. Cependant, certains symptômes peuvent indiquer une atteinte nerveuse plus importante ou une autre pathologie nécessitant une évaluation médicale rapide.
Une consultation médicale est recommandée si l’un des signes suivants apparaît.
Lire la suite
Faiblesse musculaire importante du pied
Une faiblesse marquée du pied ou des orteils peut indiquer une atteinte nerveuse plus avancée. Les patients peuvent ressentir :
- difficulté à fléchir les orteils
- perte de stabilité du pied
- difficulté à marcher normalement.
Ces symptômes peuvent signaler une compression nerveuse sévère nécessitant une prise en charge rapide.
Perte importante de sensibilité
Un engourdissement persistant ou une perte de sensibilité dans la plante du pied peut suggérer une atteinte nerveuse significative. Une diminution progressive de la sensibilité peut également augmenter le risque de blessures au pied.
Douleur intense et persistante
Une douleur sévère qui ne s’améliore pas avec le repos ou les mesures conservatrices peut indiquer :
- une compression nerveuse importante
- une pathologie différente du syndrome du canal tarsien
- une atteinte osseuse ou articulaire.
Une évaluation clinique approfondie est alors nécessaire.
Gonflement important ou rougeur
Un gonflement marqué, une rougeur ou une chaleur importante autour de la cheville ou du pied peuvent suggérer :
- une infection
- une inflammation sévère
- une lésion traumatique récente.
Ces symptômes nécessitent une évaluation médicale rapide.
Symptômes neurologiques étendus dans la jambe
Si les symptômes s’étendent au-delà du pied et incluent :
- douleur irradiant dans la jambe
- engourdissement du mollet
- faiblesse dans tout le membre inférieur
cela peut indiquer une compression nerveuse au niveau de la colonne lombaire plutôt qu’un syndrome du canal tarsien.
Douleur après un traumatisme
Une douleur apparue après une chute, une entorse sévère ou un accident peut être associée à une fracture ou à une lésion ligamentaire. Dans ce cas, un examen clinique et des examens d’imagerie sont nécessaires pour exclure une blessure plus grave.
Tests cliniques utilisés pour diagnostiquer le syndrome du canal tarsien
Les tests cliniques sont une étape essentielle de l’évaluation du syndrome du canal tarsien. Ils permettent au professionnel de santé d’identifier une irritation ou une compression du nerf tibial postérieur et d’orienter le diagnostic avant même la réalisation d’examens complémentaires.
Ces tests sont généralement réalisés lors de l’examen physique du pied et de la cheville.
Signe de Tinel au niveau du canal tarsien
Le signe de Tinel est l’un des tests les plus utilisés pour détecter une compression nerveuse.
Comment le test est réalisé
Le professionnel de santé tapote légèrement la région située derrière la malléole médiale, à l’endroit où le nerf tibial traverse le canal tarsien.
Résultat positif
Le test est considéré comme positif si cette percussion provoque :
- une sensation de picotement
- une décharge électrique
- une irradiation dans la plante du pied
Ces sensations indiquent une irritation du nerf tibial.
Test de dorsiflexion-éversion
Le test de dorsiflexion-éversion est un autre examen clinique fréquemment utilisé pour reproduire les symptômes du syndrome du canal tarsien.
Comment le test est réalisé
Le pied est placé en :
- dorsiflexion (le pied est relevé vers le haut)
- éversion (la plante du pied est tournée vers l’extérieur)
Cette position est maintenue pendant plusieurs secondes afin d’augmenter la pression dans le canal tarsien.
Résultat positif
L’apparition de :
- douleur dans la voûte plantaire
- picotements
- sensation de brûlure
suggère une compression du nerf tibial.
Test de compression du canal tarsien
Ce test consiste à appliquer une pression directe sur le tunnel tarsien pendant quelques secondes.
Résultat positif
La reproduction des symptômes typiques, tels que :
- brûlure plantaire
- paresthésies
- irradiation vers les orteils
peut indiquer une irritation du nerf tibial.
Examen neurologique du pied
L’examen neurologique permet également d’évaluer la fonction du nerf tibial.
Le clinicien peut vérifier :
- la sensibilité de la plante du pied
- la force des muscles intrinsèques du pied
- les réflexes nerveux
Ces tests permettent de déterminer si la compression nerveuse entraîne une atteinte fonctionnelle plus importante.
Méthodes de diagnostic
Les méthodes de diagnostic du syndrome du canal tarsien reposent principalement sur l’évaluation clinique et des examens complémentaires. Voici un aperçu des principales méthodes de diagnostic utilisées :
1. Examen clinique :
L’examen clinique est la première étape du diagnostic. Le médecin interroge le patient sur les symptômes ressentis, notamment les douleurs, les engourdissements, les picotements ou la sensation de brûlure dans la région de la cheville et du pied. Il recherche également la présence de signes cliniques caractéristiques, comme une douleur lors de la palpation du canal tarsien ou lors de la flexion plantaire du pied. Le test de Tinel, qui consiste à tapoter légèrement sur le nerf tibial pour provoquer des symptômes douloureux, est souvent utilisé. Une réponse positive (douleur irradiant vers le pied) peut indiquer une compression du nerf tibial dans le canal tarsien.
2. Échographie :
L’échographie permet d’évaluer les structures anatomiques du canal tarsien, notamment les tendons, les nerfs et les vaisseaux sanguins. Elle peut identifier des anomalies comme des ganglions, des kystes, ou des tendinopathies, qui pourraient exercer une pression sur le nerf tibial. Elle est non invasive, rapide et souvent utilisée en première ligne pour visualiser l’anatomie du pied et de la cheville.
3. Électromyographie (EMG) :
L’EMG est une technique courante dans le diagnostic des neuropathies compressives comme le syndrome du canal tarsien. Elle permet d’évaluer l’activité électrique des muscles et de détecter toute atteinte nerveuse. Cet examen est utile pour déterminer le degré de compression du nerf tibial et peut aider à distinguer une compression nerveuse au niveau du canal tarsien d’une atteinte plus proximale, comme une radiculopathie lombaire.
4. Imagerie par résonance magnétique (IRM) :
L’IRM est une méthode de choix pour visualiser les tissus mous autour du canal tarsien. Elle permet une évaluation approfondie des structures du pied et peut identifier des causes sous-jacentes de compression nerveuse, telles que des lésions des tendons, des varices ou des tumeurs. L’IRM est souvent utilisée si les autres examens non invasifs, comme l’échographie, ne sont pas concluants ou pour planifier une intervention chirurgicale.
5. Études de conduction nerveuse :
Ces tests permettent de mesurer la vitesse à laquelle les signaux électriques se déplacent le long des nerfs du pied. Une diminution de la vitesse de conduction nerveuse peut indiquer une compression ou un dysfonctionnement du nerf tibial. Ce type d’examen est souvent utilisé conjointement avec l’EMG pour confirmer le diagnostic.
6. Radiographies :
Bien que la radiographie ne permette pas de visualiser directement les nerfs, elle peut être utilisée pour exclure d’autres causes de douleurs et de dysfonctionnement du pied, telles que des fractures ou des anomalies osseuses. Les radiographies peuvent également montrer des signes indirects de compression, comme une déformation du canal tarsien.
Physiopathologie
La physiopathologie du syndrome du tunnel tarsien implique la compression du nerf tibial postérieur lorsqu’il passe à travers le tunnel tarsien, une structure anatomique située à l’intérieur de la cheville. Ce tunnel est formé par les os et les tissus mous qui entourent le nerf, et il permet au nerf de passer de la partie postérieure de la jambe vers la plante du pied.
Lorsqu’il y a compression du nerf tibial postérieur, plusieurs mécanismes pathologiques peuvent se produire. La pression excessive sur le nerf peut entraîner une inflammation, un gonflement et une irritation des tissus nerveux. Cela peut progressivement causer des symptômes tels que la douleur, les picotements, les engourdissements et la faiblesse dans la région du pied et de la cheville innervée par le nerf tibial postérieur.
Les facteurs qui contribuent à la physiopathologie du syndrome du tunnel tarsien peuvent inclure une variété de conditions telles que l’œdème (gonflement), la formation de kystes, la présence de tissus cicatriciels ou la dégénérescence des tendons environnants. La compression du nerf peut être exacerbée par des activités qui augmentent la pression à l’intérieur du tunnel tarsien, comme le port de chaussures inappropriées, la participation à des activités sportives intensives ou la présence d’anomalies anatomiques.
La physiopathologie sous-jacente guide souvent le choix des options de traitement, que ce soit par des approches conservatrices visant à réduire la pression sur le nerf ou, dans certains cas, par des interventions chirurgicales pour libérer la compression. Un diagnostic précis et une compréhension approfondie de la physiopathologie spécifique à chaque cas sont essentiels pour élaborer un plan de traitement efficace.
Diagnostique différentiel du syndrome du tunnel tarsien
Plusieurs affections du pied et de la cheville peuvent provoquer des symptômes similaires à ceux du syndrome du canal tarsien. Une évaluation clinique rigoureuse est donc essentielle afin d’identifier la cause exacte de la douleur et d’exclure d’autres pathologies musculo-squelettiques ou neurologiques.
| Pathologie | Localisation typique de la douleur | Caractéristiques distinctives |
|---|---|---|
| Syndrome du canal tarsien | Cheville interne et plante du pied | Picotements, brûlures et irradiation nerveuse suivant le nerf tibial |
| Fasciite plantaire | Talon et voûte plantaire | Douleur intense au premier pas du matin |
| Névrome de Morton | Avant-pied (entre 3e et 4e orteil) | Sensation de caillou dans la chaussure |
| Radiculopathie lombaire | Jambe entière jusqu’au pied | Douleur associée à lombalgie ou sciatique |
| Neuropathie périphérique | Les deux pieds | Symptômes bilatéraux diffus |
| Tendinopathie du tibial postérieur | Cheville interne | Douleur mécanique aggravée par l’activité |
| Fracture de stress | Os précis du pied | Douleur localisée reproduite à la palpation |
| Syndrome du nerf de Baxter | Talon interne | Douleur chronique du talon avec irritation nerveuse |
Lire la suite
Fasciite plantaire
La fasciite plantaire représente la cause la plus fréquente de douleur sous le pied. Elle correspond à une inflammation du fascia plantaire, une structure fibreuse qui soutient la voûte du pied.
Contrairement au syndrome du canal tarsien :
- la douleur est principalement localisée au talon
- elle est plus intense au premier pas du matin
- les symptômes neurologiques sont généralement absents
Névrome de Morton
Le névrome de Morton correspond à un épaississement d’un nerf interdigital de l’avant-pied. Cette pathologie provoque :
- une douleur dans l’avant-pied
- un engourdissement des orteils
- une sensation de corps étranger dans la chaussure
La localisation antérieure de la douleur permet généralement de différencier cette affection du syndrome du canal tarsien.
Radiculopathie lombaire
Une compression nerveuse au niveau de la colonne lombaire peut parfois produire des symptômes irradiant dans le pied.
Les signes évocateurs incluent :
- douleur lombaire associée
- irradiation dans la jambe
- troubles neurologiques dans tout le membre inférieur.
Les examens neurologiques et l’électromyographie permettent de distinguer une radiculopathie lombaire d’une compression du nerf tibial.
Neuropathie périphérique
Les neuropathies périphériques, notamment chez les patients diabétiques, provoquent souvent :
- brûlures plantaires
- engourdissements
- diminution de la sensibilité.
Cependant, les symptômes sont généralement bilatéraux et symétriques, contrairement au syndrome du canal tarsien qui est souvent unilatéral.
Importance de l’évaluation clinique
Le diagnostic différentiel repose sur :
- l’examen clinique du pied et de la cheville
- l’identification de signes neurologiques spécifiques
- les examens complémentaires comme l’échographie, l’IRM ou l’électromyographie.
Cette approche permet de confirmer la compression du nerf tibial et d’exclure d’autres causes de douleur plantaire.
Traitements conservateurs et chirurgicaux
- Traitements conservateurs
Les traitements conservateurs sont privilégiés dans les stades précoces du syndrome du canal tarsien ou lorsque les symptômes sont modérés. Ils incluent :
a. Repos et modification des activités
La première mesure consiste à réduire les activités qui exacerbent les symptômes, comme la marche prolongée ou le port de chaussures inadéquates. Le repos permet de diminuer l’inflammation autour du nerf tibial.
b. Port d’orthèses
Les orthèses plantaires sont souvent utilisées pour corriger des déséquilibres biomécaniques comme les pieds plats, qui peuvent contribuer à la compression du nerf. Ces dispositifs sur mesure redistribuent la pression sur le pied, réduisant ainsi l’irritation du nerf.
c. Médicaments
Les anti-inflammatoires non stéroïdiens (AINS) sont couramment prescrits pour réduire l’inflammation et la douleur associées au syndrome du canal tarsien. Dans certains cas, des injections de corticostéroïdes peuvent être administrées directement dans le canal tarsien pour réduire l’inflammation locale et soulager la pression sur le nerf.
d. Ostéopathie
L’ostéopathie joue un rôle complémentaire dans la gestion du syndrome du canal tarsien. Un ostéopathe peut travailler sur la mobilité articulaire, la relaxation des tissus mous et l’amélioration de la circulation dans la région du pied et de la cheville. Les techniques manuelles utilisées en ostéopathie, telles que les mobilisations articulaires douces et le relâchement myofascial, peuvent soulager les tensions dans le canal tarsien et améliorer la fonction du nerf tibial. De plus, l’ostéopathe peut corriger des dysfonctionnements posturaux ou des déséquilibres structurels, contribuant ainsi à une approche globale de la guérison.
- Traitements chirurgicaux
Lorsque les traitements conservateurs échouent à soulager les symptômes ou si la compression du nerf est sévère, une intervention chirurgicale peut être envisagée.
a. Libération du canal tarsien
L’opération la plus courante est la libération du canal tarsien. Elle consiste à décompresser le nerf tibial en incisant le ligament qui forme le toit du canal tarsien. Cela permet de libérer le nerf et de diminuer la pression exercée sur celui-ci. L’intervention est généralement réalisée en ambulatoire sous anesthésie locale ou générale.
b. Résection de masses compressives
Si une masse, comme un kyste ou un ganglion, est identifiée comme la cause de la compression nerveuse, elle peut être retirée lors de la chirurgie pour soulager la pression sur le nerf tibial. Ce type de chirurgie est plus complexe, mais elle est parfois nécessaire lorsque les examens d’imagerie montrent des lésions dans le canal tarsien.
c. Post-opératoire et rééducation
Après une chirurgie, une période de repos et de rééducation est essentielle pour garantir une guérison complète. Des exercices de rééducation sont prescrits pour restaurer la force, la souplesse et la fonction du pied. Le suivi post-opératoire inclut également des soins pour minimiser les risques de cicatrices et d’adhérences, qui pourraient à nouveau comprimer le nerf.
Rééducation et gestion à long terme
La rééducation et la gestion à long terme du syndrome du canal tarsien sont des étapes essentielles pour optimiser la récupération et prévenir les récidives. Une fois le diagnostic posé et un traitement, qu’il soit conservateur ou chirurgical, entrepris, il est crucial de mettre en place une rééducation appropriée pour favoriser la guérison.
1. Objectifs de la rééducation
L’objectif principal de la rééducation est de restaurer la mobilité, de réduire la douleur et de prévenir de nouvelles compressions du nerf tibial. Elle vise aussi à corriger les déséquilibres musculaires et à améliorer la force et la flexibilité des structures autour du canal tarsien.
2. Exercices d’étirement et de renforcement
Les exercices d’étirement sont essentiels pour maintenir la souplesse des muscles et des tendons entourant la cheville et le pied. Un physiothérapeute peut prescrire des exercices spécifiques d’étirement du mollet et du tendon d’Achille, qui peuvent réduire la pression sur le canal tarsien. Des exercices de renforcement sont également nécessaires pour stabiliser la cheville et renforcer les muscles du pied, contribuant ainsi à un meilleur soutien de la voûte plantaire.
3. Mobilisation et thérapie manuelle
Les techniques de mobilisation articulaire et de thérapie manuelle peuvent être utilisées pour améliorer la mobilité de la cheville et des tissus mous environnants. Ces méthodes sont particulièrement utiles pour réduire les adhérences cicatricielles après une chirurgie ou pour libérer les structures comprimées dans le canal tarsien.
4. Orthèses et supports plantaires
Le port d’orthèses plantaires est souvent recommandé pour les patients souffrant du syndrome du canal tarsien, notamment si une mauvaise posture du pied, comme un pied plat ou une hyperpronation, est à l’origine de la compression nerveuse. Les orthèses sur mesure aident à corriger ces déséquilibres et à soulager la pression exercée sur le nerf tibial. Elles peuvent être utilisées dans le cadre de la gestion à long terme, même après la fin de la phase active de rééducation.
5. Thérapies complémentaires
D’autres thérapies complémentaires peuvent être intégrées à la rééducation, telles que l’électrothérapie, l’ultrasonothérapie ou la thérapie par ondes de choc. Ces techniques peuvent aider à réduire l’inflammation, améliorer la circulation sanguine et favoriser la guérison des tissus.
6. Gestion de la douleur
La gestion de la douleur joue un rôle central dans la rééducation. Outre les thérapies physiques, des méthodes comme l’application de glace ou de chaleur peuvent être utilisées pour soulager l’inconfort. L’utilisation d’analgésiques, comme les anti-inflammatoires non stéroïdiens (AINS), peut aussi être envisagée en complément.
7. Prévention des récidives
La gestion à long terme repose également sur la prévention des récidives. Des modifications des habitudes de vie, telles que la réduction des activités aggravantes, l’adoption de chaussures adaptées et le maintien d’une routine d’exercices d’étirement et de renforcement, sont essentielles. Il est également important d’éviter la surcharge sur les articulations du pied et de surveiller les facteurs de risque comme l’obésité ou des anomalies anatomiques.
Conclusion
La rééducation et la gestion à long terme du syndrome du canal tarsien nécessitent une approche multidimensionnelle, combinant exercices, thérapies manuelles et modifications des habitudes de vie pour restaurer la fonction du pied et éviter toute rechute. Une prise en charge personnalisée et progressive est essentielle pour maximiser les chances de récupération complète.
Pronostic et évolution du syndrome du canal tarsien
L’évolution du syndrome du canal tarsien dépend principalement de la cause de la compression nerveuse, de la durée des symptômes et de la prise en charge thérapeutique. Lorsqu’il est identifié tôt et traité de manière appropriée, le pronostic est généralement favorable.
Lire la suite
Évolution dans les stades précoces
Dans les phases initiales, la compression du nerf tibial est souvent réversible. Les symptômes peuvent s’améliorer avec des mesures conservatrices visant à réduire la pression dans le canal tarsien.
Ces mesures peuvent inclure :
- modification des activités aggravantes
- port de chaussures adaptées
- utilisation d’orthèses plantaires
- traitements manuels ou rééducation.
Lorsque la cause mécanique est corrigée, les symptômes peuvent diminuer progressivement sur plusieurs semaines.
Évolution dans les formes chroniques
Si la compression du nerf tibial persiste pendant une longue période, l’irritation nerveuse peut devenir plus importante. Dans ces cas, les patients peuvent présenter :
- des paresthésies persistantes
- une diminution de la sensibilité plantaire
- une faiblesse des muscles du pied.
Une prise en charge médicale plus approfondie peut alors être nécessaire pour éviter une aggravation des symptômes.
Pronostic après traitement conservateur
La majorité des patients présentant un syndrome du canal tarsien modéré répondent favorablement aux traitements conservateurs. La réduction de l’inflammation et la correction des facteurs biomécaniques permettent souvent une amélioration progressive de la douleur et des troubles sensitifs.
La récupération peut varier selon les individus, mais elle s’observe généralement sur plusieurs semaines à quelques mois.
Pronostic après traitement chirurgical
Lorsque les traitements conservateurs ne permettent pas d’obtenir une amélioration suffisante, une chirurgie de décompression du canal tarsien peut être envisagée. Cette intervention vise à libérer le nerf tibial en augmentant l’espace disponible dans le tunnel.
Dans de nombreux cas, la chirurgie permet une amélioration des symptômes, notamment lorsque la compression nerveuse est clairement identifiée.
Importance du diagnostic précoce
Le pronostic du syndrome du canal tarsien est généralement meilleur lorsque la compression nerveuse est diagnostiquée et traitée rapidement. Une prise en charge précoce permet de limiter les lésions nerveuses prolongées et d’augmenter les chances de récupération complète.
Une évaluation clinique adaptée et la correction des facteurs mécaniques du pied jouent donc un rôle essentiel dans l’évolution favorable de cette affection.
FAQ sur le syndrome du canal tarsien
Qu’est-ce que le syndrome du canal tarsien ?
Le syndrome du canal tarsien est une neuropathie de compression où le nerf tibial, situé derrière la cheville, est comprimé à l’intérieur du canal tarsien, provoquant douleur, engourdissement et picotements dans le pied.
Quels sont les symptômes typiques ?
Les principaux symptômes incluent des douleurs, des sensations de brûlure, des engourdissements ou des picotements au niveau de la cheville, du talon et de la plante du pied. Ces sensations peuvent s’aggraver en marchant ou en restant debout.
Quelles sont les causes du syndrome ?
Les causes peuvent inclure des blessures à la cheville, des pieds plats, des kystes, des tendinites, des varices ou des fractures. Tout facteur augmentant la pression dans le canal tarsien peut conduire à ce syndrome.
Comment est diagnostiqué le syndrome du canal tarsien ?
Le diagnostic repose sur l’examen clinique, notamment le test de Tinel, et des examens d’imagerie comme l’IRM ou l’échographie pour visualiser le canal tarsien et identifier les causes sous-jacentes de la compression nerveuse. Des tests électromyographiques peuvent également évaluer la fonction nerveuse.
Quels sont les traitements conservateurs disponibles ?
Les traitements conservateurs incluent le repos, la modification des activités, les orthèses plantaires pour corriger les anomalies biomécaniques, la physiothérapie pour renforcer les muscles de la cheville et les anti-inflammatoires pour réduire l’inflammation. L’ostéopathie peut aussi être utilisée pour améliorer la mobilité et réduire la pression nerveuse.
Quand une intervention chirurgicale est-elle nécessaire ?
La chirurgie est envisagée lorsque les traitements conservateurs échouent à soulager les symptômes après plusieurs mois ou en cas de compression sévère. La libération du canal tarsien, une procédure où le ligament compressant le nerf est sectionné, est l’intervention chirurgicale la plus courante.
Quel est le rôle de l’ostéopathie dans le traitement du syndrome ?
L’ostéopathie intervient en complément des traitements traditionnels en travaillant sur la mobilité des articulations, le relâchement des tissus mous et l’amélioration de la circulation. Elle peut aider à soulager les tensions autour du canal tarsien et à rééquilibrer les structures posturales.
Combien de temps dure la rééducation après une chirurgie ?
La rééducation après une libération du canal tarsien prend généralement plusieurs semaines à quelques mois. Des exercices spécifiques sont prescrits pour restaurer la force et la mobilité, et éviter les adhérences qui pourraient comprimer à nouveau le nerf.
Peut-on prévenir le syndrome du canal tarsien ?
La prévention passe par l’adoption de chaussures adéquates, le maintien d’un poids santé, et l’évitement des activités qui sollicitent excessivement les pieds et les chevilles. Les exercices réguliers pour renforcer les muscles de la cheville et du pied peuvent également aider à réduire le risque de compression nerveuse.
Le syndrome du canal tarsien peut-il revenir après traitement ?
Oui, il existe un risque de récidive, notamment si les facteurs sous-jacents, comme les déséquilibres biomécaniques ou les pathologies préexistantes, ne sont pas corrigés. Le suivi régulier et la gestion des facteurs de risque sont essentiels pour éviter une nouvelle compression du nerf.
1. Qu’est-ce que le syndrome du canal tarsien ?
Le syndrome du canal tarsien est une neuropathie de compression où le nerf tibial, situé derrière la cheville, est comprimé à l’intérieur du canal tarsien, provoquant douleur, engourdissement et picotements dans le pied.
2. Quels sont les symptômes typiques ?
Les principaux symptômes incluent des douleurs, des sensations de brûlure, des engourdissements ou des picotements au niveau de la cheville, du talon et de la plante du pied. Ces sensations peuvent s’aggraver en marchant ou en restant debout.
3. Quelles sont les causes du syndrome ?
Les causes peuvent inclure des blessures à la cheville, des pieds plats, des kystes, des tendinites, des varices ou des fractures. Tout facteur augmentant la pression dans le canal tarsien peut conduire à ce syndrome.
4. Comment est diagnostiqué le syndrome du canal tarsien ?
Le diagnostic repose sur l’examen clinique, notamment le test de Tinel, et des examens d’imagerie comme l’IRM ou l’échographie pour visualiser le canal tarsien et identifier les causes sous-jacentes de la compression nerveuse. Des tests électromyographiques peuvent également évaluer la fonction nerveuse.
5. Quels sont les traitements conservateurs disponibles ?
Les traitements conservateurs incluent le repos, la modification des activités, les orthèses plantaires pour corriger les anomalies biomécaniques, la physiothérapie pour renforcer les muscles de la cheville et les anti-inflammatoires pour réduire l’inflammation. L’ostéopathie peut aussi être utilisée pour améliorer la mobilité et réduire la pression nerveuse.
6. Quand une intervention chirurgicale est-elle nécessaire ?
La chirurgie est envisagée lorsque les traitements conservateurs échouent à soulager les symptômes après plusieurs mois ou en cas de compression sévère. La libération du canal tarsien, une procédure où le ligament compressant le nerf est sectionné, est l’intervention chirurgicale la plus courante.
7. Quel est le rôle de l’ostéopathie dans le traitement du syndrome ?
L’ostéopathie intervient en complément des traitements traditionnels en travaillant sur la mobilité des articulations, le relâchement des tissus mous et l’amélioration de la circulation. Elle peut aider à soulager les tensions autour du canal tarsien et à rééquilibrer les structures posturales.
8. Combien de temps dure la rééducation après une chirurgie ?
La rééducation après une libération du canal tarsien prend généralement plusieurs semaines à quelques mois. Des exercices spécifiques sont prescrits pour restaurer la force et la mobilité, et éviter les adhérences qui pourraient comprimer à nouveau le nerf.
9. Peut-on prévenir le syndrome du canal tarsien ?
La prévention passe par l’adoption de chaussures adéquates, le maintien d’un poids santé, et l’évitement des activités qui sollicitent excessivement les pieds et les chevilles. Les exercices réguliers pour renforcer les muscles de la cheville et du pied peuvent également aider à réduire le risque de compression nerveuse.
10. Le syndrome du canal tarsien peut-il revenir après traitement ?
Oui, il existe un risque de récidive, notamment si les facteurs sous-jacents, comme les déséquilibres biomécaniques ou les pathologies préexistantes, ne sont pas corrigés. Le suivi régulier et la gestion des facteurs de risque sont essentiels pour éviter une nouvelle compression du nerf.
Prévention du syndrome du canal tarsien
Bien que toutes les causes du syndrome du canal tarsien ne puissent pas être évitées, certaines mesures peuvent réduire la pression exercée sur le nerf tibial postérieur et diminuer le risque de développer cette affection ou d’en aggraver les symptômes.
Adopter de bonnes habitudes concernant la biomécanique du pied, l’activité physique et le choix des chaussures peut contribuer à préserver la santé des structures nerveuses et musculo-squelettiques du pied.
Choisir des chaussures adaptées
Le port de chaussures appropriées est l’un des moyens les plus efficaces de prévenir les irritations du canal tarsien. Les chaussures devraient offrir :
- un bon soutien de la voûte plantaire
- un amorti adéquat
- un espace suffisant pour les orteils
Les chaussures trop étroites ou mal ajustées peuvent modifier la biomécanique du pied et augmenter la pression dans la région du tunnel tarsien.
Maintenir une bonne biomécanique du pied
Certaines anomalies biomécaniques, comme les pieds plats ou l’hyperpronation, peuvent augmenter la tension exercée sur les structures du canal tarsien.
Dans ces situations, l’utilisation d’orthèses plantaires ou de supports de voûte peut aider à améliorer l’alignement du pied et à réduire la pression sur le nerf tibial.
Augmenter progressivement l’activité physique
Les activités physiques impliquant des impacts répétés sur le pied doivent être augmentées progressivement afin d’éviter une surcharge des structures du pied et de la cheville.
Une progression trop rapide dans les activités comme la course à pied peut favoriser l’inflammation des tissus entourant le tunnel tarsien.
Renforcer et étirer les muscles du pied et de la cheville
Des exercices réguliers visant à améliorer la force et la souplesse des muscles du pied et de la cheville peuvent contribuer à maintenir une bonne stabilité articulaire.
Les étirements du mollet et du tendon d’Achille peuvent également réduire certaines tensions mécaniques pouvant influencer la pression dans le canal tarsien.
Prévenir les blessures de la cheville
Les entorses et les traumatismes de la cheville peuvent provoquer un gonflement des tissus ou la formation de cicatrices pouvant réduire l’espace dans le tunnel tarsien.
Le renforcement musculaire, l’échauffement adéquat avant l’activité physique et l’utilisation d’un soutien de cheville lorsque nécessaire peuvent contribuer à réduire le risque de blessures.
Points clés à retenir
- Le syndrome du canal tarsien est une neuropathie de compression du nerf tibial postérieur située derrière la malléole médiale.
- Les symptômes les plus fréquents incluent une douleur brûlante dans la plante du pied, des picotements, des engourdissements et une irradiation vers les orteils.
- Les facteurs de risque comprennent les pieds plats, les traumatismes de la cheville, les activités répétitives et les chaussures inadéquates.
- Le diagnostic repose sur l’examen clinique, les tests neurologiques et parfois des examens comme l’IRM ou l’électromyographie.
- Les traitements peuvent inclure le repos, les orthèses, la rééducation, les thérapies manuelles ou la chirurgie dans les cas plus sévères.
- Une prise en charge précoce permet souvent de réduire la compression nerveuse et d’améliorer les symptômes.
Conclusion
En conclusion, le syndrome du tunnel tarsien représente une neuropathie du nerf tibial postérieur due à la compression des structures dans le tunnel tarsien. Bien que moins fréquent que le syndrome du canal carpien, il peut entraîner des symptômes douloureux et inconfortables dans la région de la cheville et du pied.
Le diagnostic précoce et une approche de traitement adaptée sont essentiels pour gérer efficacement le syndrome du tunnel tarsien. Les options de traitement conservateur, telles que le repos, l’utilisation de chaussures appropriées et des orthèses, peuvent souvent soulager les symptômes. Cependant, dans certains cas, une intervention chirurgicale peut être envisagée pour libérer la compression nerveuse.
Il est crucial pour les individus présentant des symptômes de consulter un professionnel de la santé pour obtenir un diagnostic précis et élaborer un plan de traitement personnalisé. En prenant des mesures appropriées, il est possible d’améliorer la qualité de vie et de prévenir la progression des symptômes liés au syndrome du tunnel tarsien.
Références
- Keck C. The tarsal-tunnel syndrome. J Bone Joint Surg Am. 1962;44:180-182.
- Lam SJ. A tarsal-tunnel syndrome. Lancet. 1962;2:1354-1355.
- Dellon AL. Treatment of tarsal tunnel syndrome by decompression of the posterior tibial nerve. J Reconstr Microsurg. 1992;8(6):459-463.
- Schon LC. Nerve entrapment, neuropathy, and nerve dysfunction in the foot and ankle. Instr Course Lect. 1994;43:323-336.
- Park TA, Del Toro DR. Entrapment neuropathies of the lower extremity. Neurol Clin. 1999;17(3):593-615.
- Mondelli M, Giannini F, Reale F. Clinical and electrophysiological findings and follow-up in tarsal tunnel syndrome. Electromyogr Clin Neurophysiol. 2004;44(3):171-178.
- Kinoshita M, Okuda R, Morikawa J, Abe M. Tarsal tunnel syndrome in athletes. Am J Sports Med. 2006;34(8):1307-1313.
- Ahmad M, Tsang K, Mackenney PJ, Adedapo AO. Tarsal tunnel syndrome: a literature review. Foot Ankle Surg. 2012;18(3):149-152.
- Raikin SM, Ahmad J, Pour AE. Tarsal tunnel syndrome: diagnosis and treatment. J Am Acad Orthop Surg. 2013;21(1):1-10.
- Rinkel WD, Castro Cabezas M, van Neck JW, Birnie E, Hovius SER, Coert JH. Validity of the Tinel sign and prevalence of tibial nerve entrapment at the tarsal tunnel. Plast Reconstr Surg. 2018;142(5):1258-1266.
- Komagamine J. Bilateral tarsal tunnel syndrome. Am J Med. 2018;131(7):e319.
- Stødle AH, Molund M, Nilsen F, Hellund JC, Hvaal K. Tibial nerve palsy after lateralizing calcaneal osteotomy. Foot Ankle Spec. 2019;12(5):426-431.
- Zuckerman SL, Kerr ZY, Pierpoint L, Kirby P, Than KD, Wilson TJ. Peripheral nerve injuries in high school sports. Phys Sportsmed. 2019;47(2):167-173.
- Hong CH, Lee YK, Won SH, Lee DW, Moon SI, Kim WJ. Tarsal tunnel syndrome caused by an uncommon ossicle of the talus: a case report. Medicine (Baltimore). 2018;97(25):e11008.
- Calvo-Lobo C, Painceira-Villar R, López-López D, García-Paz V, Becerro-de-Bengoa-Vallejo R, Losa-Iglesias ME, Palomo-López P. Tarsal tunnel mechanosensitivity is increased in patients with asthma: a case-control study. J Clin Med. 2018;7(12):546.