Introduction
L’articulation de la hanche est une structure complexe et vitale du corps humain, essentielle à la mise en charge, au mouvement et à la stabilité générale. Au cœur de la fonctionnalité de cette articulation se trouvent deux angles d’orientation principaux : l’antéversion et la rétroversion. Ces termes décrivent le degré de rotation du col du fémur vers l’avant (antéversion) ou vers l’arrière (rétroversion) par rapport au plan frontal du corps. La compréhension de ces variations est essentielle pour diagnostiquer et traiter toute une série de problèmes musculo-squelettiques.
Le concept d’antéversion et de rétroversion fémorale fait l’objet d’études dans les domaines anatomique et clinique depuis des décennies. Ces angles ne sont pas statiques ; ils varient considérablement d’une personne à l’autre en raison de prédispositions génétiques, de facteurs de développement et d’influences du mode de vie. Bien qu’un certain degré de variation soit normal, des écarts extrêmes peuvent entraîner des inefficacités biomécaniques, des douleurs et un risque accru de blessure.
Cet article explore les différences fondamentales entre l’antéversion et la rétroversion de la hanche, leur signification clinique et leur impact sur les schémas de mouvement et la santé des articulations. À la fin, les lecteurs auront une compréhension globale de la manière dont ces angles influencent la biomécanique, ainsi que des approches pratiques pour le diagnostic et le traitement dans le domaine de l’ostéopathie.
Base anatomique
L’articulation de la hanche est une articulation sphérique formée par l’articulation de la tête fémorale avec l’acétabulum du bassin. Sa conception offre une combinaison remarquable de stabilité et de mobilité, permettant des activités telles que la marche, la course et le saut. Cependant, l’orientation du col fémoral joue un rôle essentiel dans la détermination de l’alignement fonctionnel de la hanche.
Définition de l’antéversion et de la rétroversion fémorales
Le terme « antéversion » désigne la rotation vers l’avant du col du fémur par rapport aux condyles fémoraux. L’angle d’antéversion typique du col du fémur varie de 10° à 20° chez l’adulte. À l’inverse, la « rétroversion » décrit une orientation vers l’arrière du col du fémur, où l’angle est inférieur à 10° ou négatif.
Ces angles sont déterminés au cours du développement squelettique et sont influencés par des facteurs tels que la prédisposition génétique, le positionnement du fœtus et le niveau d’activité de l’enfant. Ils jouent un rôle essentiel dans la congruence articulaire, influençant la façon dont la tête fémorale s’insère dans l’acétabulum.
Impact biomécanique
L’alignement du col du fémur affecte les schémas de charge sur l’articulation de la hanche. Une antéversion excessive peut entraîner une rotation interne du fémur, altérant la mécanique de la marche et augmentant la tension sur l’articulation du genou. À l’inverse, la rétroversion entraîne souvent une rotation externe, affectant l’amplitude de mouvement et la stabilité de la hanche.
Il est essentiel de comprendre les bases anatomiques de l’antéversion et de la rétroversion pour reconnaître leur impact sur les schémas de mouvement et la santé musculo-squelettique globale. Les déviations de ces angles peuvent entraîner des déficiences fonctionnelles importantes, ce qui souligne l’importance d’une identification précoce et d’une intervention appropriée.
Antéversion de la hanche
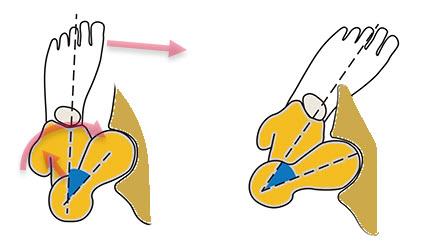
L’antéversion fémorale, caractérisée par une rotation vers l’avant du col du fémur, est une caractéristique anatomique naturelle présentant une gamme de variations normales. Cet angle mesure généralement entre 10° et 20° chez l’adulte, bien qu’il soit souvent plus élevé pendant la petite enfance et diminue progressivement à mesure que l’enfant grandit. Bien qu’un certain degré d’antéversion soit nécessaire pour une fonction optimale de la hanche, une antéversion excessive peut entraîner des défis biomécaniques et cliniques notables.
Causes et facteurs de risque
Plusieurs facteurs contribuent au développement de l’antéversion fémorale. La génétique joue un rôle important, car les antécédents familiaux peuvent prédisposer les individus à des angles d’antéversion plus élevés. De plus, certaines conditions prénatales et postnatales, comme un positionnement fœtal anormal ou une dysplasie développementale de la hanche (DDH), peuvent influencer l’orientation du col du fémur. Les activités de l’enfance, en particulier celles qui mettent l’accent sur la rotation interne de la hanche, peuvent également aggraver cette condition.
Conséquences fonctionnelles
Une antéversion fémorale excessive altère la biomécanique du membre inférieur, entraînant des changements compensatoires de posture et de mouvement. Une manifestation courante est une rotation vers l’intérieur des genoux et des pieds pendant la marche, communément appelée « in-toeing ». Cette adaptation se produit lorsque le corps tente de maintenir une base de soutien stable malgré l’alignement altéré de la hanche.
Une antéversion accrue peut également affecter l’efficacité des abducteurs de la hanche et des rotateurs externes, qui sont essentiels au maintien de la stabilité du bassin pendant la marche et la course. Au fil du temps, ce déséquilibre peut contribuer à des blessures de surutilisation, telles que le syndrome de la bandelette iliotibiale ou le syndrome de douleur fémoro-patellaire.
Présentation clinique
Les patients présentant une antéversion fémorale excessive signalent souvent une gêne au niveau des hanches, des genoux ou du bas du dos en raison de schémas de charge articulaire modifiés. Dans les cas graves, cette affection peut limiter la rotation externe de la hanche, restreignant ainsi les activités qui nécessitent une grande amplitude de mouvement, comme certains sports ou postures de yoga. Les cliniciens doivent être attentifs aux signes d’antéversion lors des examens physiques, en particulier chez les personnes ayant des antécédents d’anomalies de la marche ou de blessures récurrentes des membres inférieurs.
En comprenant les causes, les implications fonctionnelles et la présentation clinique de l’antéversion fémorale, les prestataires de soins de santé peuvent adapter les interventions pour traiter à la fois les symptômes et les problèmes biomécaniques sous-jacents.
Rétroversion de la hanche
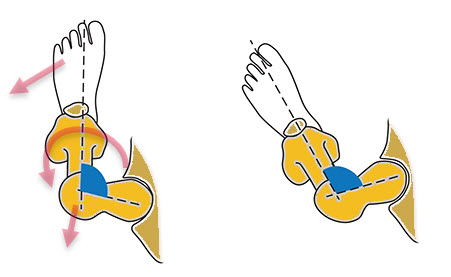
La rétroversion fémorale, c’est-à-dire l’orientation vers l’arrière du col du fémur par rapport au plan frontal, est une variante moins courante de l’antéversion. La rétroversion modifie l’alignement et la biomécanique de l’articulation de la hanche, ce qui entraîne souvent des limitations fonctionnelles et une gêne si elle n’est pas prise en charge.
Causes et facteurs de risque
La rétroversion peut être due à une prédisposition génétique ou à des facteurs de développement durant l’enfance. Des conditions telles que des déformations congénitales de la hanche, un traumatisme pendant la croissance ou une diminution de l’activité physique peuvent toutes contribuer à une diminution de l’angle du col du fémur. Contrairement à l’antéversion, qui peut diminuer naturellement avec l’âge, la rétroversion devient souvent plus prononcée au fil du temps si elle n’est pas traitée.
Conséquences fonctionnelles
La rétroversion affecte l’alignement de l’ensemble du membre inférieur, ce qui entraîne des adaptations compensatoires de la posture et du mouvement. Elle entraîne souvent une rotation externe de la hanche, ce qui fait que les pieds pointent vers l’extérieur pendant la marche, un état connu sous le nom de « penchement vers l’extérieur ». Cet alignement altéré peut augmenter la tension sur les structures médiales du genou et aggraver des pathologies telles que l’arthrose médiale du genou.
La rotation interne limitée associée à la rétroversion peut restreindre les mouvements nécessitant une flexion ou une rotation profonde de la hanche, comme s’accroupir ou s’asseoir les jambes croisées. Les athlètes peuvent remarquer une diminution de leurs performances dans les sports nécessitant des mouvements multidirectionnels ou des actions explosives des membres inférieurs.
Présentation clinique
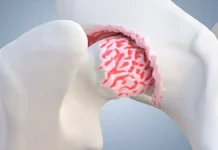
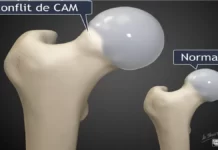
Les symptômes de la rétroversion fémorale comprennent souvent des douleurs à la hanche ou à l’aine, une raideur et une amplitude de mouvement réduite. Les patients peuvent également ressentir une gêne au niveau du bas du dos en raison d’une inclinaison compensatoire du bassin ou d’une lordose lombaire. La rétroversion peut contribuer à des pathologies telles que le conflit fémoro-acétabulaire (CFA), où l’alignement altéré de la hanche entraîne un contact anormal entre la tête fémorale et l’acétabulum pendant le mouvement.
Une gestion efficace de la rétroversion nécessite une compréhension approfondie de ses implications anatomiques et fonctionnelles, ainsi qu’une évaluation et une intervention individualisées.
Évaluation clinique
Un diagnostic précis de l’antéversion et de la rétroversion fémorale est essentiel pour un traitement efficace. Une combinaison d’évaluation clinique et d’examens d’imagerie est généralement utilisée pour déterminer le degré de rotation du col fémoral et son impact sur la fonction de la hanche.
Examen physique
Un examen physique complet commence par une évaluation de la démarche du patient. Une marche en dedans peut indiquer une antéversion excessive, tandis qu’une marche en dehors suggère une rétroversion. Des tests supplémentaires, tels que l’amplitude des mouvements de rotation interne et externe de la hanche, peuvent fournir des informations supplémentaires. Une rotation externe réduite est une caractéristique de l’antéversion, tandis que la rétroversion est associée à une rotation interne limitée.
Le test de Craig, ou méthode Ryder, est une technique clinique largement utilisée pour évaluer l’antéversion fémorale. Au cours de ce test, le patient est allongé sur le ventre et le clinicien palpe le grand trochanter tout en faisant tourner la hanche pour déterminer l’angle auquel le trochanter est le plus proéminent latéralement. Cet angle correspond approximativement au degré d’antéversion fémorale.
Techniques d’imagerie
L’imagerie radiographique est essentielle pour confirmer le diagnostic. Les radiographies simples, en particulier les vues axiales et latérales de la hanche, peuvent révéler l’orientation du col du fémur par rapport à l’acétabulum. La tomodensitométrie (TDM) fournit les mesures les plus précises de l’antéversion et de la rétroversion fémorales, permettant une analyse tridimensionnelle détaillée.
Évaluations fonctionnelles
Les évaluations fonctionnelles, telles que l’observation de la mécanique du squat ou de l’équilibre sur une jambe, aident à identifier les schémas compensatoires causés par des angles altérés du col du fémur. Ces évaluations sont particulièrement utiles aux athlètes et aux personnes actives qui ont besoin d’une biomécanique optimale des membres inférieurs pour améliorer leurs performances et prévenir les blessures.
En combinant l’examen clinique, l’imagerie et les évaluations fonctionnelles, les praticiens peuvent diagnostiquer et quantifier avec précision l’antéversion ou la rétroversion fémorale, ouvrant ainsi la voie à des stratégies de traitement efficaces.
Impact sur la biomécanique et le mouvement
L’orientation du col du fémur affecte considérablement la biomécanique des membres inférieurs et les schémas de mouvement globaux. L’antéversion et la rétroversion fémorales modifient l’alignement de la hanche, du genou et de la cheville, entraînant des changements compensatoires qui peuvent influencer la démarche, les performances sportives et le risque de blessure.
Effets de l’antéversion sur la biomécanique
Une antéversion fémorale excessive provoque une rotation interne du fémur, qui peut se manifester par une torsion vers l’intérieur des genoux et des pieds pendant la marche ou la course. Cet alignement vers l’intérieur déplace la charge mécanique du membre inférieur, augmentant la tension sur la face médiale du genou et l’articulation fémoro-patellaire. En conséquence, des pathologies telles que le syndrome de douleur fémoro-patellaire ou le syndrome de la bandelette ilio-tibiale peuvent se développer au fil du temps.
Chez les personnes présentant une antéversion élevée, la stabilité de l’articulation de la hanche peut être compromise, car la tête fémorale peut ne pas être positionnée de manière optimale dans l’acétabulum. Ce désalignement peut entraîner des forces de contact anormales et une usure du cartilage articulaire, augmentant ainsi le risque d’arthrose précoce. De plus, la rotation externe restreinte causée par l’antéversion peut limiter les activités nécessitant des mouvements latéraux, comme certains sports ou certaines routines de danse.
Effets de la rétroversion sur la biomécanique
À l’inverse, la rétroversion fémorale entraîne une rotation externe du fémur, ce qui amène les pieds à pointer vers l’extérieur (orteils extérieurs) pendant la marche. Cet alignement déplace la charge vers les structures latérales du genou et de la hanche, ce qui peut entraîner des douleurs latérales de la hanche ou une tension de la bandelette iliotibiale. La rétroversion peut également diminuer la capacité de rotation interne de la hanche, limitant les activités qui nécessitent une flexion profonde de la hanche ou des mouvements de torsion, comme l’accroupissement ou certaines postures de yoga.
La rétroversion est souvent associée à un risque accru de conflit fémoro-acétabulaire (CFA), où un contact anormal entre le col du fémur et l’acétabulum se produit lors des mouvements de la hanche. Ce conflit peut entraîner des douleurs, une réduction de l’amplitude des mouvements et des lésions labrales au fil du temps.
Schémas de mouvements compensatoires
Pour compenser l’alignement altéré, les personnes présentant une antéversion ou une rétroversion développent souvent des schémas de mouvements compensatoires au niveau du bassin, de la colonne vertébrale ou des membres inférieurs. Par exemple, une personne présentant une antéversion excessive peut présenter une lordose lombaire accrue pour maintenir l’équilibre, tandis qu’une personne présentant une rétroversion peut adopter une inclinaison pelvienne exagérée pour faciliter le mouvement des hanches. Ces adaptations peuvent contribuer à des problèmes secondaires tels que des douleurs lombaires ou un dysfonctionnement de l’articulation sacro-iliaque.
Il est essentiel de comprendre l’impact biomécanique de l’orientation du col du fémur pour identifier les causes profondes des troubles du mouvement et développer des interventions ciblées. Les cliniciens et les ostéopathes doivent tenir compte de ces facteurs lors de l’évaluation des patients présentant des troubles de la marche ou des douleurs chroniques des membres inférieurs.
Conditions associées
Les variations de l’antéversion et de la rétroversion fémorale sont associées à une série de troubles musculo-squelettiques qui peuvent affecter la fonction de l’articulation de la hanche et la qualité de vie globale. La reconnaissance et la prise en charge précoces de ces troubles sont essentielles pour prévenir les complications à long terme.
Dysplasie de la hanche
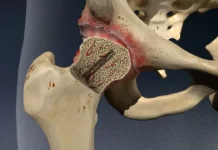
La dysplasie développementale de la hanche (DDH) est une pathologie dans laquelle l’articulation de la hanche ne se développe pas correctement, ce qui entraîne souvent une antéversion excessive. Ce mauvais alignement compromet la stabilité de l’articulation et augmente le risque de subluxation ou de luxation. Si elle n’est pas traitée, la DDH peut entraîner des douleurs chroniques, des troubles de la démarche et une arthrose précoce.
Impingement fémoro-acétabulaire (FAI)
La rétroversion fémorale est un facteur contributif fréquent d’impingement fémoro-acétabulaire (FAI). L’orientation vers l’arrière du col fémoral augmente la probabilité d’un contact anormal entre la tête fémorale et l’acétabulum lors des mouvements de la hanche. Au fil du temps, cet impingement répétitif peut endommager le cartilage et le labrum, provoquant des douleurs, une raideur et une perte progressive de la mobilité de la hanche.
Arthrose
Une antéversion et une rétroversion excessives sont toutes deux des facteurs de risque d’arthrose de la hanche. Des angles anormaux du col du fémur modifient la répartition des forces sur l’articulation, accélérant l’usure et la dégénérescence du cartilage. Les patients présentant des variations extrêmes de l’orientation de la hanche présentent souvent une raideur articulaire, une amplitude de mouvement réduite et des douleurs chroniques à mesure que l’arthrose progresse.
Syndrome de douleur fémoro-patellaire (PFPS)
Chez les personnes présentant une antéversion excessive, la rotation interne du fémur peut entraîner un mauvais alignement de la rotule dans la rainure fémorale. Ce mauvais alignement augmente la tension sur l’articulation fémoro-patellaire, contribuant à la douleur antérieure du genou fréquemment observée dans le PFPS.
Les ajustements posturaux compensatoires pour compenser l’antéversion ou la rétroversion fémorale impliquent souvent la colonne lombaire et le bassin. Une lordose lombaire accrue
ou une inclinaison du bassin peuvent fatiguer le bas du dos, entraînant une douleur ou un inconfort chronique. Il est essentiel de traiter ces schémas compensatoires pour un soulagement à long terme.
Approches thérapeutiques
Le traitement des variations de l’antéversion et de la rétroversion fémorale dépend de la gravité de la pathologie, des symptômes et de leur impact sur la vie quotidienne du patient. Une combinaison d’interventions ostéopathiques et, dans certains cas, de traitements chirurgicaux est utilisée pour répondre aux défis biomécaniques et fonctionnels.
Prise en charge ostéopathique
L’ostéopathie propose une approche holistique de la prise en charge des problèmes structurels et fonctionnels associés à l’antéversion et à la rétroversion fémorale. Grâce à des techniques manuelles et à des interventions spécifiques au patient, les ostéopathes visent à rétablir l’alignement, à améliorer la mobilité et à soulager la douleur.
- Les ostéopathes en thérapie manuelle
utilisent des techniques telles que la manipulation des tissus mous, la libération myofasciale et la mobilisation des articulations pour améliorer la mobilité et réduire l’inconfort. Ces interventions ciblent non seulement la hanche, mais également les zones compensatoires telles que le bassin, la colonne vertébrale et les genoux. Pour l’antéversion, les traitements se concentrent souvent sur l’amélioration de la rotation externe, tandis que pour la rétroversion, ils visent à améliorer la rotation interne. - Techniques d’énergie musculaire (MET)
La MET est une technique collaborative où le patient sollicite des groupes musculaires spécifiques contre une résistance douce fournie par l’ostéopathe. Cette méthode permet de réaligner le col du fémur, de réduire les déséquilibres musculaires et de restaurer une mécanique articulaire optimale. - Prescription d’exercices fonctionnels
Les ostéopathes proposent des programmes d’exercices personnalisés pour renforcer les principaux groupes musculaires, notamment les abducteurs de la hanche, les rotateurs et les stabilisateurs centraux. Ces exercices visent à améliorer les schémas de mouvement fonctionnels et à compenser les altérations biomécaniques causées par l’antéversion ou la rétroversion fémorale. - Rééducation posturale
L’évaluation et la correction posturales font partie intégrante du traitement ostéopathique. En s’attaquant aux schémas compensatoires tels qu’une lordose lombaire excessive ou une inclinaison du bassin, les ostéopathes contribuent à réduire la tension exercée sur la hanche et les articulations environnantes. - Approches holistiques
Les ostéopathes adoptent une perspective globale du corps, reconnaissant que des facteurs systémiques tels que le stress, les restrictions viscérales ou les déséquilibres crâniens peuvent influencer la santé musculo-squelettique. En abordant ces facteurs, ils visent à optimiser le bien-être général et à soutenir la fonction de la hanche.
Interventions chirurgicales
Bien que l’ostéopathie puisse gérer efficacement de nombreux cas d’antéversion et de rétroversion fémorale, une intervention chirurgicale peut être nécessaire dans les cas graves ou lorsque la gestion conservatrice ne parvient pas à soulager les symptômes.
- Ostéotomie de dérotation fémorale
Cette procédure réaligne chirurgicalement le col du fémur pour corriger une antéversion ou une rétroversion excessive, améliorant ainsi la congruence et la biomécanique de l’articulation. - Arthroscopie de la hanche
L’arthroscopie de la hanche est utilisée pour traiter des complications telles que le conflit fémoro-acétabulaire (CFA) ou les déchirures labrales associées à des angles anormaux du col du fémur. - Remplacement total de la hanche
Dans les cas d’arthrose avancée ou de dégénérescence articulaire, un remplacement total de la hanche peut être nécessaire pour restaurer la mobilité et réduire la douleur.
Prévention et considérations sur le mode de vie
La prévention des complications liées à l’antéversion et à la rétroversion fémorale nécessite une approche proactive pour maintenir la santé de la hanche, gérer les risques biomécaniques et favoriser le bien-être général. L’ostéopathie joue un rôle important en aidant les patients à adopter des changements de style de vie et des stratégies préventives adaptées à leurs besoins individuels.
Exercice pour la force et la stabilité
- Renforcement ciblé
Il est essentiel de renforcer les muscles stabilisateurs de la hanche, comme le moyen fessier et les rotateurs externes. Les ostéopathes proposent aux patients des programmes d’exercices personnalisés qui s’adaptent à l’orientation de leur hanche. Pour l’antéversion, les exercices qui améliorent la rotation externe sont prioritaires, tandis que la rétroversion se concentre sur la capacité de rotation interne. - Mouvements dynamiques
L’intégration d’exercices dynamiques, tels que des fentes latérales ou des exercices d’équilibre sur une jambe, améliore la coordination et l’équilibre, réduisant ainsi le risque de blessure.
Travail d’étirement et de mobilité
- Flexibilité de la hanche
L’étirement des groupes musculaires tendus, tels que les muscles ilio-psoas et les ischio-jambiers, favorise une amplitude de mouvement équilibrée dans l’articulation de la hanche. Les ostéopathes guident souvent les patients à travers des étirements doux et ciblés pour améliorer la flexibilité. - Exercices de mobilité articulaire
Des mouvements simples comme des cercles de hanche ou des exercices de rotation interne et externe contrôlés maintiennent la mobilité articulaire et réduisent la raideur.
Ergonomie et conscience de la posture
- Éducation posturale
Une mauvaise posture aggrave la tension sur l’articulation de la hanche. Les ostéopathes apprennent aux patients à maintenir une posture correcte pendant des activités telles que s’asseoir, se lever et marcher. - Ajustements ergonomiques
Assurer une configuration ergonomique aux postes de travail, y compris des chaises de soutien et une hauteur de bureau appropriée, aide à minimiser le stress inutile sur les hanches et la colonne vertébrale.
Modifications du mode de vie
- Modération des activités
Les ostéopathes conseillent les patients sur la façon de modifier les activités pour éviter une sollicitation excessive des hanches. Par exemple, limiter les mouvements répétitifs de rotation interne ou externe pendant la pratique d’un sport peut prévenir les blessures dues à une surutilisation. - Repos et récupération
Un repos et une récupération adéquats sont essentiels pour maintenir la santé des articulations, en particulier chez les personnes actives. Les ostéopathes soulignent l’importance d’équilibrer l’activité physique avec les périodes de récupération.
Nutrition et santé osseuse
- Soutien diététique
Un régime alimentaire riche en nutriments, notamment en calcium, en vitamine D et en magnésium, favorise la santé des os et des articulations. Les ostéopathes peuvent fournir des conseils diététiques généraux pour compléter les plans de traitement. - Hydratation
Rester bien hydraté améliore l’élasticité des tissus et la lubrification des articulations, favorisant ainsi la mobilité globale.
Conclusion
L’antéversion et la rétroversion fémorales sont des variations anatomiques complexes qui ont un impact significatif sur la biomécanique, les schémas de mouvement et la santé globale des articulations. Si elles ne sont pas prises en charge, ces pathologies peuvent entraîner des adaptations compensatoires, des douleurs chroniques et un risque accru de blessures musculo-squelettiques. Cependant, grâce à une approche ostéopathique globale, les individus peuvent améliorer leur alignement, leur mobilité et leur qualité de vie.
L’ostéopathie offre une perspective unique et holistique sur la gestion de ces pathologies. En abordant à la fois les aspects structurels et fonctionnels de l’orientation du col du fémur, les ostéopathes aident les patients à rétablir l’équilibre et à optimiser les mouvements. Des techniques telles que la thérapie manuelle, les techniques d’énergie musculaire et les exercices spécifiques au patient jouent un rôle central dans la réalisation de ces objectifs. De plus, les ostéopathes mettent l’accent sur la prévention et l’éducation des patients, permettant aux individus de maintenir la santé de la hanche et de prévenir de futures complications.
La collaboration avec d’autres professionnels de la santé, si nécessaire, garantit que les patients reçoivent les soins les plus efficaces et les plus complets. Que ce soit par le biais d’une prise en charge conservatrice ou dans le cadre d’une approche multidisciplinaire, l’ostéopathie est une ressource essentielle pour relever les défis de l’antéversion et de la rétroversion fémorale.
À mesure que la sensibilisation à ces pathologies s’accroît, des recherches continues et la documentation d’études de cas permettront d’améliorer encore la compréhension et le traitement de l’antéversion et de la rétroversion fémorales. Les ostéopathes restent à l’avant-garde de la prestation de soins centrés sur le patient et fondés sur des données probantes, aidant les individus à vivre une vie plus saine et plus active.
Références
- Clohisy, JC, et al. (2009). « Diagnostic et traitement du conflit fémoro-acétabulaire ». Journal of the American Academy of Orthopaedic Surgeons.
- Hefti, F., et al. (1995). « Développement du col du fémur : implications biomécaniques des changements d’orientation dans l’enfance. » Orthopédie clinique et recherche connexe.
- Kendall, FP, et al. (2005). Muscles : tests et fonctions avec posture et douleur. 5e édition.
- Oatis, CA (2004). Kinésiologie : la mécanique et la pathomécanique du mouvement humain.
- Ostéopathie Australie (2020). « Le rôle de l’ostéopathie dans la prise en charge de la dysplasie de la hanche. »