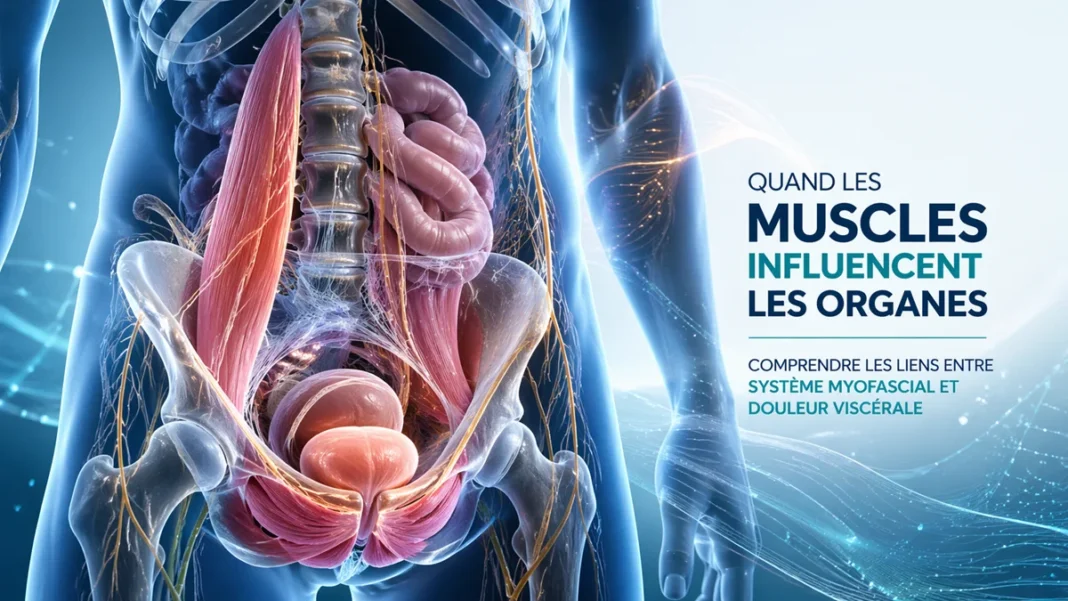
- Une douleur ressentie dans un organe ne provient pas toujours uniquement de l’organe lui-même.
- Les muscles, les fascias, les nerfs et les viscères fonctionnent dans un réseau anatomique interconnecté.
- Dans l’abdomen et le pelvis, le psoas, le diaphragme et le plancher pelvien influencent l’équilibre mécanique régional.
- Des tensions musculaires persistantes peuvent modifier les pressions internes, la posture et certaines mobilités tissulaires.
- Le phénomène de convergence viscéro-somatique peut faire percevoir une douleur à distance de sa source initiale.
- Les points trigger myofasciaux peuvent produire des douleurs référées vers l’abdomen, l’aine ou la région pelvienne.
- La sensibilisation centrale peut amplifier la douleur et la rendre plus diffuse ou persistante avec le temps.
- Les études sur la douleur pelvienne chronique montrent que les approches ciblant les tissus musculo-fasciaux peuvent aider certains patients.
- L’ostéopathie vise à améliorer la mobilité, la respiration, la coordination pelvienne et l’équilibre global du corps.
- Toute douleur abdominale, pelvienne ou urinaire persistante nécessite une évaluation médicale afin d’écarter une pathologie importante.
Version texte court
Quand les muscles influencent les organes : version courte
Une douleur pelvienne, abdominale ou prostatique ne vient pas toujours uniquement de l’organe concerné. Dans certaines situations, les muscles profonds, les fascias et les nerfs environnants peuvent influencer la perception de la douleur. Le corps fonctionne comme un réseau intégré : organes, posture, respiration et tensions musculaires interagissent en permanence.
Symptômes parfois concernés
- Douleur pelvienne chronique
- Brûlure périnéale
- Inconfort prostatique
- Gêne urinaire sans cause claire
- Ballonnements persistants
- Douleur abdominale basse
- Sensation de pression interne
- Douleur inguinale
- Douleur changeante ou diffuse
Structures souvent impliquées
- Psoas
- Plancher pelvien
- Muscles abdominaux profonds
- Carré des lombes
- Diaphragme
- Adducteurs
- Piriforme
- Fascias pelviens
- Région lombaire
Pourquoi cela arrive ?
- Tension musculaire persistante
- Hypertonie du plancher pelvien
- Points trigger myofasciaux
- Posture prolongée
- Stress chronique
- Respiration inefficace
- Sensibilisation nerveuse
- Douleur référée
- Convergence viscéro-somatique
Comment évaluer ?
- Bilan médical d’abord
- Examen clinique global
- Analyse posture et mouvement
- Évaluation respiratoire
- Tests musculaires ciblés
- Recherche de zones tendues
- Analyse du plancher pelvien
- Historique des symptômes
Comment soulager ?
- Relâchement musculaire
- Exercices progressifs
- Travail respiratoire
- Gestion du stress
- Mobilité du bassin
- Rééducation pelvienne
- Approche multidisciplinaire
Place de l’ostéopathie
- Évaluation globale du corps
- Mobilité lombaire et pelvienne
- Détente myofasciale
- Travail diaphragmatique
- Réduction des tensions compensatoires
- Amélioration de la posture
- Soutien fonctionnel global
Quand consulter rapidement ?
- Fièvre
- Sang dans les urines ou selles
- Perte de poids inexpliquée
- Douleur intense soudaine
- Rétention urinaire
- Vomissements persistants
- Masse abdominale
- Aggravation rapide
En résumé
Certaines douleurs ressenties au niveau des organes peuvent être influencées par les muscles et les fascias voisins. Cela ne remplace jamais l’évaluation médicale, mais ouvre une compréhension plus globale de la douleur et des options thérapeutiques complémentaires.
Introduction : Quand la douleur d’un organe ne vient pas toujours de l’organe
Douleur prostatique… examens normaux.
Brûlure pelvienne… rien à l’échographie.
Ballonnements persistants, gêne abdominale, inconfort chronique… et si la source n’était pas uniquement l’organe concerné ?
Lorsqu’une douleur apparaît dans une région du corps, le réflexe naturel consiste à chercher l’origine directement dans la structure située à cet endroit. Pourtant, la réalité clinique est souvent plus complexe. Dans certains cas, l’organe douloureux n’est pas nécessairement la cause initiale des symptômes.
La douleur peut aussi être influencée par un environnement anatomique plus large, impliquant les muscles, les fascias et les réseaux nerveux qui entourent les viscères.
Le corps humain ne fonctionne pas comme une collection de compartiments isolés. Les organes, les muscles et les tissus conjonctifs forment un système intégré dans lequel contraintes mécaniques, signaux nerveux et réponses physiologiques interagissent en permanence.
Dans la région pelvienne et abdominale, cette interconnexion est particulièrement remarquable. Les intestins, la vessie, l’utérus, la prostate et le rectum coexistent dans un espace restreint, en relation étroite avec des structures musculo-fasciales majeures comme le psoas, les muscles abdominaux profonds et le plancher pelvien.
Ces relations anatomiques expliquent pourquoi certaines douleurs dites viscérales peuvent être influencées par des dysfonctions du système musculo-squelettique. Une tension prolongée dans un muscle profond comme le psoas peut modifier l’équilibre mécanique de la région lombaire et abdominale. De la même manière, une hypertonie du plancher pelvien peut perturber la coordination musculaire nécessaire au bon fonctionnement de la vessie, du rectum ou des organes reproducteurs.
Dans ces situations, la douleur ressentie peut sembler provenir directement d’un organe, alors que le facteur déclenchant se situe parfois dans les tissus environnants.
La recherche scientifique récente s’est intéressée à ces interactions entre structures musculo-fasciales et douleurs viscérales, notamment dans le contexte des douleurs pelviennes chroniques. Plusieurs études suggèrent que des approches ciblant les muscles pelviens et les tissus myofasciaux peuvent améliorer certains symptômes chez des patients sélectionnés.
Ces observations ne signifient pas qu’un muscle provoque directement une maladie d’organe. Les mécanismes sont généralement plus subtils et impliquent des interactions complexes entre plusieurs systèmes physiologiques. Les muscles peuvent influencer les pressions internes du pelvis, modifier la posture, restreindre certaines mobilités tissulaires ou encore amplifier les signaux nerveux responsables de la douleur.
Ce phénomène est souvent décrit en médecine sous le terme de convergence viscéro-somatique, un mécanisme par lequel les voies nerveuses des organes et celles des structures musculo-squelettiques partagent certains circuits de transmission.
Dans ce contexte, il devient essentiel d’adopter une vision globale de la douleur. Plutôt que de considérer uniquement l’organe symptomatique, de nombreux cliniciens examinent aujourd’hui l’ensemble de l’environnement tissulaire dans lequel il se trouve.
Les muscles, les fascias et les structures nerveuses peuvent jouer un rôle important dans l’expression de la douleur, même lorsque l’organe lui-même ne présente pas de pathologie majeure identifiable.
L’ostéopathie s’inscrit dans cette approche intégrative. En évaluant la mobilité des tissus, l’équilibre postural, la respiration, la dynamique pelvienne et les tensions musculo-fasciales, elle cherche à favoriser un meilleur fonctionnement global du corps et à soutenir ses capacités naturelles d’adaptation.
Cet article propose d’explorer ces relations entre muscles, fascias et organes, en s’appuyant sur les données scientifiques actuelles et les observations cliniques. Nous verrons comment certaines structures, comme le psoas ou le plancher pelvien, peuvent influencer l’équilibre fonctionnel de la région pelvienne, et pourquoi cette compréhension ouvre de nouvelles perspectives dans la prise en charge des douleurs viscérales chroniques.
Le corps humain : un système où muscles, fascias et organes communiquent
Pour comprendre comment un muscle peut influencer un organe, il faut d’abord abandonner une vision trop compartimentée du corps humain. Pendant longtemps, l’anatomie a été enseignée comme une succession de systèmes distincts : digestif, musculaire, nerveux, urinaire, reproducteur. Cette classification reste utile pour apprendre, mais elle ne reflète pas entièrement la réalité fonctionnelle du vivant.
Dans l’organisme, les tissus ne travaillent jamais de façon isolée. Ils interagissent en permanence à travers des réseaux mécaniques, fasciaux, neurologiques et vasculaires qui relient les structures entre elles. Une modification locale peut donc avoir des répercussions à distance, parfois discrètes, parfois marquées.
L’un des éléments centraux de cette interconnexion est le système fascial. Les fascias sont des tissus conjonctifs qui enveloppent, séparent, soutiennent et relient les muscles, les organes, les vaisseaux sanguins et les nerfs. Longtemps considérés comme de simples membranes passives, ils sont aujourd’hui étudiés comme un réseau vivant participant à la transmission des forces, à la proprioception et à certaines dimensions de la douleur.
Dans la région abdominale et pelvienne, cette continuité fasciale est particulièrement importante. Le diaphragme, les muscles abdominaux profonds, le psoas, les muscles lombaires et le plancher pelvien sont reliés par des enveloppes communes qui forment une véritable unité fonctionnelle autour des viscères.
Autrement dit, l’abdomen n’est pas seulement un contenant pour les organes : c’est un espace dynamique où respiration, posture, pressions internes et mobilité tissulaire s’influencent mutuellement.
Prenons la respiration. À chaque inspiration, le diaphragme descend. Ce mouvement modifie la pression intra-abdominale, mobilise les viscères et demande une adaptation coordonnée de la paroi abdominale ainsi que du plancher pelvien. Si cette mécanique est libre et harmonieuse, elle participe à la stabilité du tronc, au confort digestif et à une bonne gestion des contraintes internes.
Mais si certaines structures deviennent rigides ou hypertoniques, l’équilibre peut changer. Une cage thoracique peu mobile, un diaphragme tendu, un psoas raccourci ou un plancher pelvien incapable de se relâcher peuvent modifier la dynamique globale de la région.
Cela ne signifie pas automatiquement maladie. Cela signifie surtout que le terrain mécanique et neurologique peut devenir moins favorable, ce qui peut participer à l’apparition ou au maintien de certains inconforts.
Le système nerveux joue aussi un rôle majeur. Les organes internes et les structures musculo-squelettiques partagent parfois des voies neurologiques communes. Des signaux provenant d’un muscle irrité peuvent influencer la perception d’une douleur viscérale, tout comme une irritation viscérale peut entraîner des tensions musculaires réflexes.
C’est l’une des raisons pour lesquelles certaines douleurs semblent floues, changeantes ou difficiles à localiser précisément.
Dans le pelvis, cette complexité est encore plus marquée. La vessie, le rectum, la prostate, l’utérus et les structures reproductrices coexistent dans un espace restreint où passent également nerfs, ligaments, fascias et muscles spécialisés. Une perturbation de coordination dans cet environnement peut donc avoir plusieurs expressions cliniques : gêne, pression, douleur diffuse, tension périnéale, inconfort fonctionnel ou sensation inhabituelle sans cause évidente aux examens.
Les approches modernes de la douleur reconnaissent de plus en plus cette réalité systémique. On ne cherche plus uniquement une structure isolée responsable du symptôme, mais on observe aussi les interactions entre les tissus.
Cette perspective rejoint la philosophie ostéopathique classique : le corps fonctionne comme une unité. Lorsqu’une zone perd en mobilité ou en adaptabilité, d’autres zones compensent. Avec le temps, ces compensations peuvent devenir sources de surcharge ou de douleur.
Comprendre le corps de cette manière ne remplace pas le diagnostic médical. En revanche, cela enrichit l’analyse clinique, surtout lorsque les symptômes persistent malgré des examens rassurants.
Voir les muscles, les fascias et les organes comme des partenaires plutôt que comme des systèmes séparés ouvre souvent une lecture plus nuancée… et parfois plus utile de la douleur.
À retenir
- Les organes, les muscles et les fascias fonctionnent dans un système anatomique et neurologique interconnecté.
- Les douleurs viscérales peuvent parfois être influencées par des structures musculo-squelettiques voisines.
- Les muscles profonds comme le psoas et le plancher pelvien participent à l’équilibre mécanique et neurologique du pelvis.
- Les études scientifiques sur la douleur pelvienne chronique montrent que les interventions ciblant les tissus musculo-fasciaux peuvent améliorer certains symptômes.
- L’ostéopathie vise à restaurer l’équilibre fonctionnel entre les différentes structures du corps afin de soutenir les mécanismes naturels d’autorégulation.
Les informations présentées dans cet article sont fournies à des fins éducatives uniquement et ne remplacent pas l’avis d’un professionnel de santé qualifié. Les douleurs abdominales, pelviennes ou urinaires peuvent avoir de nombreuses causes et nécessitent parfois une évaluation médicale approfondie. Ne tentez aucun traitement, exercice ou manipulation sans consulter un professionnel de santé compétent. Une mauvaise interprétation ou application des informations peut entraîner des complications.
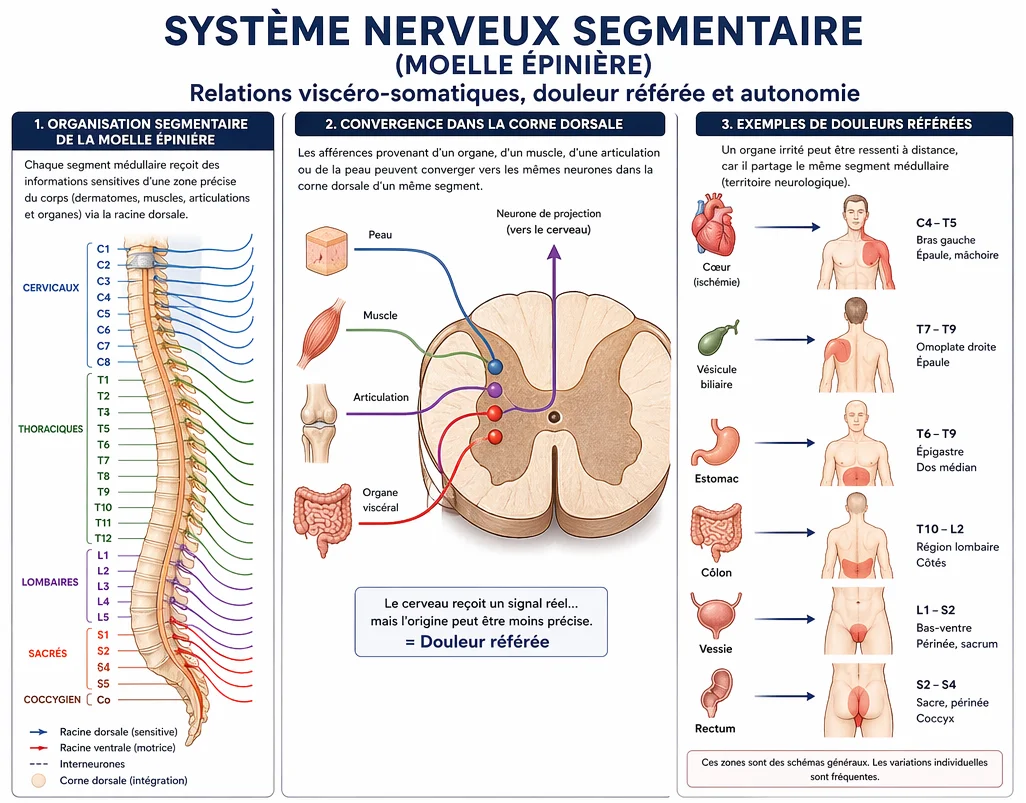
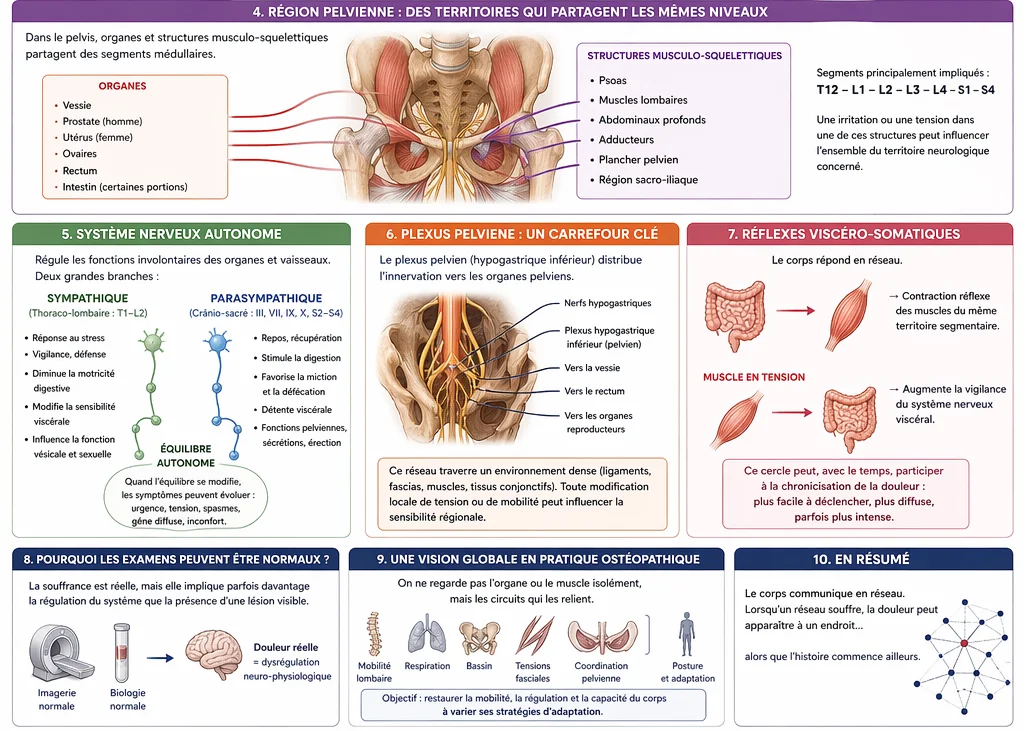
Les bases anatomiques des relations viscéro-somatiques
Pour comprendre comment une douleur ressentie dans un organe peut être influencée par un muscle — ou l’inverse — il faut examiner l’organisation du système nerveux. Le corps humain suit une logique segmentaire : différentes régions du corps envoient leurs informations sensitives vers des niveaux précis de la moelle épinière. Cette architecture neurologique explique pourquoi des structures distinctes peuvent interagir dans la perception de la douleur.
Un organe interne, un muscle profond, une articulation ou une zone cutanée peuvent parfois converger vers les mêmes neurones situés dans la corne dorsale de la moelle épinière. Le cerveau reçoit alors un signal réel… mais l’origine exacte peut être moins claire. C’est l’un des fondements de la douleur référée.
Le phénomène est bien connu en médecine. Une souffrance cardiaque peut être ressentie dans le bras gauche, l’épaule ou la mâchoire. Une irritation de la vésicule biliaire peut projeter une douleur vers l’omoplate droite. Certains troubles digestifs peuvent être perçus dans le dos. Le lieu de la douleur n’est donc pas toujours identique au lieu de la source initiale.
Dans la région pelvienne, cette logique est particulièrement importante. Les organes comme la vessie, la prostate, l’utérus, les ovaires, le rectum et certaines portions intestinales partagent des niveaux neurologiques avec plusieurs structures musculo-squelettiques : psoas, muscles lombaires, abdominaux profonds, adducteurs, plancher pelvien et région sacro-iliaque.
Cela signifie qu’une irritation, une tension persistante ou une hypersensibilité dans une de ces structures peut influencer l’ensemble du territoire neurologique concerné.
Le système nerveux autonome joue également un rôle central. Il régule les fonctions involontaires : digestion, motricité intestinale, fonction vésicale, vascularisation, réponse sexuelle, sécrétions glandulaires. Il comprend deux grandes branches : sympathique et parasympathique.
Le système sympathique, fortement impliqué dans la réponse au stress et à la vigilance, peut modifier la sensibilité viscérale, la motricité digestive ou certaines fonctions urinaires lorsqu’il reste activé de façon prolongée.
Le système parasympathique, notamment via les racines sacrées, participe à la miction, à la défécation, à la détente viscérale et à plusieurs fonctions pelviennes. Lorsque l’équilibre entre ces systèmes se modifie, les symptômes peuvent évoluer : urgence, tension, spasmes, gêne diffuse, inconfort persistant.
Au cœur du pelvis se trouve aussi un carrefour neurologique majeur : le plexus pelvien. Ce réseau distribue l’innervation vers la vessie, le rectum et les organes reproducteurs. Il traverse un environnement dense composé de ligaments, fascias, muscles et tissus conjonctifs. Toute modification locale de tension ou de mobilité peut potentiellement influencer la sensibilité régionale.
Les réflexes viscéro-somatiques complètent ce tableau. Lorsqu’un organe est irrité, le corps peut répondre par une contraction réflexe des muscles situés dans la même zone neurologique. À l’inverse, une tension musculaire persistante peut entretenir une vigilance accrue du système nerveux dans ce territoire.
Avec le temps, ce cercle peut participer à la chronicisation : la douleur devient plus facile à déclencher, plus diffuse, parfois plus intense qu’au départ.
C’est pourquoi certaines personnes présentent des symptômes importants alors que les examens d’imagerie ou biologiques montrent peu d’anomalies structurales. La souffrance est réelle, mais elle implique parfois davantage la régulation du système que la présence d’une lésion visible.
Cette compréhension change la manière d’évaluer la douleur. On ne regarde plus uniquement l’organe ou le muscle isolément, mais les circuits qui les relient.
En pratique ostéopathique, cette vision encourage l’examen global : mobilité lombaire, respiration, bassin, tensions fasciales, coordination pelvienne, posture et capacité du corps à varier ses stratégies d’adaptation.
Les relations viscéro-somatiques ne signifient pas que tout vient “des nerfs” ni que tout est mécanique. Elles rappellent surtout que le corps communique en réseau.
Et lorsqu’un réseau souffre, le symptôme peut apparaître à un endroit… alors que l’histoire commence ailleurs.
Le rôle du psoas dans l’environnement abdominal et pelvien
Parmi tous les muscles du corps humain, le psoas occupe une position anatomique particulièrement singulière. Profond, puissant et étroitement lié à la colonne lombaire, ce muscle s’étend des vertèbres thoraciques et lombaires jusqu’au fémur. Il traverse ainsi la cavité abdominale postérieure pour rejoindre la hanche, ce qui lui confère un rôle essentiel dans la posture, la marche et la stabilité du tronc. Mais au-delà de sa fonction locomotrice, sa position stratégique au cœur de l’abdomen lui permet d’interagir avec de nombreuses structures viscérales et nerveuses.
Le psoas appartient à ce que l’on appelle l’espace rétropéritonéal, une région située derrière le péritoine, la membrane qui enveloppe les organes digestifs. Dans cet espace coexistent plusieurs structures importantes : les reins, les uretères, certaines portions du côlon et du duodénum, ainsi que de nombreux vaisseaux sanguins et nerfs. Le muscle psoas se trouve donc littéralement au contact de cet environnement viscéral. Les uretères, par exemple, descendent en avant du psoas avant de rejoindre la vessie, tandis que les reins reposent en partie sur sa face postérieure.
Cette proximité anatomique signifie que toute modification durable de la tension musculaire dans cette région peut influencer l’équilibre mécanique local. Une contraction prolongée du psoas peut modifier la courbure lombaire, augmenter certaines pressions intra-abdominales ou réduire la mobilité relative des tissus environnants. Ces modifications ne provoquent pas directement une pathologie d’organe, mais elles peuvent contribuer à modifier l’environnement biomécanique dans lequel ces organes fonctionnent.
Le psoas est également en relation étroite avec plusieurs structures fasciales majeures. Il est enveloppé par le fascia iliopsoas, qui se prolonge vers le diaphragme au-dessus et vers le plancher pelvien en dessous. Cette continuité fasciale participe à la coordination des mouvements respiratoires, posturaux et viscéraux. Lorsque le diaphragme descend lors de l’inspiration, il modifie les pressions abdominales et entraîne une adaptation des muscles abdominaux profonds, du psoas et du plancher pelvien. Ce système fonctionne comme une unité dynamique permettant de stabiliser la colonne lombaire tout en soutenant les organes digestifs et pelviens.
Dans certaines situations, cependant, cet équilibre peut être perturbé. Des habitudes posturales prolongées, comme la position assise prolongée, peuvent favoriser une hypertonie du psoas. Les activités impliquant des mouvements répétitifs de flexion de hanche, ainsi que certains stress mécaniques ou émotionnels, peuvent également contribuer à maintenir ce muscle dans un état de contraction persistante. Lorsque cette situation se prolonge, le psoas peut devenir douloureux et participer à des déséquilibres posturaux impliquant la colonne lombaire, le bassin et la paroi abdominale.
Sur le plan neurologique, le psoas se trouve également à proximité du plexus lombaire, un réseau de nerfs qui innerve une grande partie de la région abdominale inférieure, de la hanche et de la cuisse. Certaines branches nerveuses importantes, comme le nerf fémoral, émergent directement du muscle psoas. Une irritation musculaire ou une hypertonie dans cette zone peut donc influencer l’environnement nerveux local et contribuer à certaines douleurs référées vers l’abdomen, la région lombaire ou la face antérieure de la cuisse.
Il est important de préciser que les données scientifiques actuelles ne démontrent pas qu’une tension du psoas provoque directement des maladies digestives ou urinaires. Toutefois, plusieurs observations cliniques suggèrent que les interactions mécaniques et neurologiques de cette région peuvent influencer la perception de certaines douleurs abdominales ou pelviennes. La littérature sur les relations viscéro-somatiques et sur la douleur myofasciale pelvienne souligne que les muscles profonds de l’abdomen peuvent participer à des tableaux douloureux complexes impliquant à la fois des structures musculaires et viscérales.
Dans ce contexte, le psoas peut être considéré comme une interface fonctionnelle entre la colonne lombaire, le bassin et l’environnement viscéral. Sa position centrale dans l’abdomen en fait un acteur important de l’équilibre postural et de la dynamique des pressions internes. Lorsqu’il fonctionne harmonieusement avec le diaphragme, les muscles abdominaux et le plancher pelvien, il contribue à la stabilité et au confort de la région abdominale. À l’inverse, lorsqu’il devient hypertonique ou douloureux, il peut participer à un ensemble de tensions mécaniques et neurologiques susceptibles d’influencer la perception de certaines douleurs dans l’abdomen ou le pelvis.
Comprendre le rôle du psoas dans cet environnement permet donc d’élargir la réflexion sur certaines douleurs abdominales ou pelviennes persistantes. Plutôt que de considérer uniquement l’organe symptomatique, il peut être utile d’examiner également l’équilibre musculaire et fascial de la région lombaire et pelvienne. Cette perspective intégrative s’inscrit dans une approche moderne de la douleur, qui reconnaît l’interaction constante entre les systèmes musculo-squelettique, viscéral et neurologique.
Le plancher pelvien et les douleurs prostatiques, urinaires et pelviennes
Au cœur du bassin se trouve une structure musculaire essentielle mais souvent méconnue : le plancher pelvien. Cette région est constituée d’un ensemble de muscles et de fascias formant une véritable « hamac » anatomique qui soutient les organes pelviens. Chez l’homme comme chez la femme, ces muscles entourent et stabilisent plusieurs structures vitales, notamment la vessie, l’urètre, le rectum et les organes reproducteurs. Leur rôle est fondamental dans des fonctions quotidiennes telles que la miction, la défécation, la continence et certaines fonctions sexuelles.
Le plancher pelvien est principalement composé du muscle élévateur de l’anus (levator ani) — lui-même formé de plusieurs faisceaux — ainsi que du muscle coccygien. Ensemble, ces structures créent une plateforme musculaire dynamique qui s’adapte en permanence aux variations de pression abdominale. Lorsque nous respirons, toussons, marchons ou soulevons une charge, le plancher pelvien ajuste son tonus afin de soutenir les organes et de maintenir la continence. Cette coordination implique également les muscles abdominaux profonds et le diaphragme, formant un système fonctionnel intégré.
Dans certaines situations, cependant, cet équilibre peut être perturbé. Chez certaines personnes souffrant de douleurs pelviennes chroniques, les muscles du plancher pelvien peuvent devenir hypertoniques, c’est-à-dire excessivement contractés. Contrairement à l’idée selon laquelle ces muscles seraient toujours faibles dans les troubles pelviens, de nombreux patients présentent plutôt une incapacité à relâcher correctement ces muscles. Cette tension persistante peut entraîner des douleurs locales, mais aussi perturber la fonction normale des organes voisins.
Chez l’homme, cette situation est souvent observée dans le syndrome de douleur pelvienne chronique, parfois appelé prostatite chronique non bactérienne. Dans ce contexte, les patients présentent des symptômes tels que douleurs périnéales, inconfort prostatique, troubles urinaires ou douleurs lors de l’éjaculation, alors qu’aucune infection ou anomalie structurelle de la prostate n’est identifiée. Plusieurs recherches suggèrent que l’hyperactivité musculaire du plancher pelvien peut jouer un rôle important dans ces symptômes.
Un essai clinique multicentrique randomisé mené par FitzGerald et al. (2013) a évalué l’efficacité d’une thérapie myofasciale ciblant les muscles pelviens chez des patients atteints de douleurs pelviennes chroniques d’origine urologique. Les résultats ont montré que 57 % des patients ayant reçu la thérapie myofasciale ont rapporté une amélioration clinique significative, contre 21 % dans le groupe contrôle recevant un massage global. Cette étude suggère que les tissus musculo-fasciaux du pelvis peuvent contribuer à l’expression de certains symptômes attribués initialement aux organes.
Chez la femme, des mécanismes similaires sont observés dans certaines formes de douleur pelvienne chronique, de vulvodynie ou de dyspareunie. Une revue systématique réalisée par van Reijn-Baggen et al. (2022) souligne que l’hypertonicité du plancher pelvien est fréquemment associée à ces conditions. Les auteurs concluent que la physiothérapie ciblant les muscles pelviens peut améliorer les symptômes dans plusieurs de ces syndromes.
Une méta-analyse plus récente menée par Starzec-Proserpio et al. (2025) renforce également cette idée en montrant que les approches de physiothérapie multimodale visant les muscles pelviens peuvent réduire la douleur chez les patients souffrant de douleur pelvienne chronique. Ces interventions incluent généralement des techniques de relâchement myofascial, des exercices de coordination musculaire et des stratégies visant à restaurer la capacité de relaxation du plancher pelvien.
Ces résultats ne signifient pas que les muscles pelviens provoquent directement les maladies des organes. Les relations sont plus complexes. Les muscles, les fascias et les organes partagent des circuits nerveux communs et des environnements mécaniques similaires. Une hypertonie musculaire peut modifier les pressions locales, perturber la coordination des mouvements viscéraux ou amplifier les signaux douloureux transmis au système nerveux central.
Ainsi, dans certains cas, les symptômes ressentis au niveau d’un organe peuvent être influencés par l’état du système musculaire qui l’entoure. Cette interaction entre muscles et viscères illustre l’importance d’une approche globale de la douleur pelvienne. Plutôt que de considérer uniquement l’organe symptomatique, de plus en plus de cliniciens examinent aujourd’hui l’ensemble de l’environnement musculo-fascial et neurologique du pelvis.
Comprendre le rôle du plancher pelvien permet donc d’élargir la perspective diagnostique et thérapeutique dans plusieurs syndromes douloureux chroniques. Lorsque ces muscles retrouvent une meilleure coordination et une capacité de relaxation adéquate, certains patients observent une diminution de la douleur et une amélioration de leur qualité de vie. Cette approche ne remplace pas l’évaluation médicale des organes pelviens, mais elle constitue une dimension complémentaire importante dans la compréhension de ces troubles complexes.
Les points trigger myofasciaux : quand la chimie de la douleur s’installe dans le muscle
Dans certaines douleurs musculaires chroniques, le problème ne se limite pas à une simple tension mécanique. À l’intérieur du muscle, de petites zones hypersensibles peuvent se former : ce sont les points trigger myofasciaux. Ces points correspondent à des régions localisées de fibres musculaires contractées au sein d’une bande tendue du muscle, souvent palpables sous forme de nodules sensibles. Lorsqu’ils sont stimulés, ils peuvent provoquer une douleur locale, mais aussi une douleur référée, c’est-à-dire ressentie à distance du point d’origine.
Ce phénomène est bien connu dans la médecine de la douleur et dans la physiothérapie. Les points trigger ont été décrits en détail par les travaux pionniers de Janet Travell et David Simons, qui ont montré que chaque muscle possède des zones caractéristiques capables de produire des schémas de douleur référée spécifiques. Par exemple, un point trigger dans un muscle lombaire ou abdominal profond peut produire une douleur ressentie dans l’abdomen, le bassin ou la région pelvienne, ce qui peut parfois donner l’impression que l’organe lui-même est responsable des symptômes.
Mais ce qui rend les points trigger particulièrement intéressants sur le plan scientifique est leur micro-environnement biochimique. Contrairement à l’idée simplifiée selon laquelle la douleur musculaire serait simplement liée à une accumulation d’acide lactique, les recherches ont montré que les points trigger contiennent en réalité une concentration élevée de plusieurs médiateurs chimiques impliqués dans la douleur et l’inflammation.
Des études menées par Shah et collaborateurs ont analysé le liquide interstitiel présent dans ces zones musculaires douloureuses. Les résultats ont montré une augmentation de plusieurs substances associées à la nociception, notamment :
- la substance P, impliquée dans la transmission de la douleur
- le CGRP (calcitonin gene-related peptide), un neuropeptide associé à l’inflammation neurogène
- certaines cytokines inflammatoires
- la bradykinine, un médiateur connu pour sensibiliser les nocicepteurs
- une augmentation de l’acidité locale liée à l’activité métabolique musculaire.
Ces substances ne circulent pas dans l’organisme comme des toxines systémiques, mais elles créent un micro-environnement inflammatoire local capable d’irriter les récepteurs de la douleur situés dans le muscle. Cette irritation peut amplifier les signaux douloureux envoyés vers la moelle épinière et contribuer à maintenir un état de sensibilisation nerveuse.
Lorsque ce processus se prolonge, la douleur peut devenir persistante et parfois difficile à localiser avec précision. Les voies nerveuses impliquées dans la perception de la douleur musculaire et viscérale convergent souvent vers les mêmes segments de la moelle épinière. Dans ce contexte, un point trigger musculaire peut amplifier ou moduler la perception d’une douleur ressentie dans un organe voisin.
Dans la région pelvienne et abdominale, ces mécanismes peuvent être particulièrement pertinents. Les muscles profonds comme le psoas, les muscles abdominaux ou ceux du plancher pelvien peuvent développer des points trigger capables de produire des douleurs référées vers l’abdomen, le bassin ou la région génitale. Chez certains patients souffrant de douleurs pelviennes chroniques, ces zones musculaires hypersensibles peuvent participer à un tableau douloureux complexe où les symptômes semblent provenir d’un organe alors que plusieurs structures sont impliquées.
Il est toutefois important de souligner que la présence de points trigger ne signifie pas qu’un muscle provoque directement une maladie viscérale. Les interactions sont généralement multidimensionnelles et impliquent à la fois des facteurs mécaniques, neurologiques et parfois psychophysiologiques. Les muscles peuvent contribuer à amplifier ou maintenir la douleur, mais ils ne constituent qu’un élément d’un réseau plus large comprenant les organes, le système nerveux et les tissus conjonctifs.
La compréhension de ces mécanismes a ouvert la voie à plusieurs approches thérapeutiques visant à réduire la tension musculaire et à normaliser la sensibilité des tissus. Les techniques de relâchement myofascial, les étirements spécifiques, certaines formes de physiothérapie et d’autres approches manuelles cherchent à diminuer l’activité des points trigger et à restaurer une meilleure coordination musculaire.
Dans ce contexte, les points trigger myofasciaux illustrent parfaitement la manière dont le système musculo-squelettique peut influencer la perception de la douleur dans certaines régions du corps. Ils rappellent que la douleur ressentie par un patient n’est pas toujours le reflet direct d’une lésion organique, mais peut parfois résulter d’une interaction complexe entre muscles, nerfs et structures viscérales.
Pourquoi la douleur change de territoire : douleur référée et sensibilisation centrale
L’un des phénomènes les plus déroutants en médecine de la douleur est la capacité de la douleur à changer de territoire. De nombreux patients ressentent des symptômes dans une région du corps alors que la source du problème se situe ailleurs. Cette situation peut sembler paradoxale, mais elle s’explique par la manière dont le système nerveux traite les informations provenant des tissus du corps.
Deux mécanismes principaux sont impliqués : la douleur référée et la sensibilisation centrale.
La douleur référée : un phénomène neurologique bien connu
La douleur référée se produit lorsqu’un signal douloureux provenant d’une structure est perçu dans une autre région du corps. Ce phénomène est lié à la convergence des fibres nerveuses dans la moelle épinière. Comme nous l’avons vu précédemment, les neurones de la corne dorsale reçoivent souvent des informations provenant à la fois des organes internes et des structures musculo-squelettiques.
Lorsque ces signaux convergent vers les mêmes circuits neurologiques, le cerveau peut parfois interpréter la source de la douleur de manière imprécise. Il attribue alors la sensation douloureuse à une région plus familière du corps, généralement une zone cutanée ou musculaire.
L’exemple le plus connu est celui de l’infarctus du myocarde. Une douleur cardiaque peut se manifester dans le bras gauche, l’épaule ou la mâchoire, alors que le problème se situe dans le cœur. De manière similaire, certaines douleurs digestives peuvent être ressenties dans le dos ou dans l’abdomen latéral.
Dans le domaine musculo-squelettique, les points trigger myofasciaux peuvent également produire des douleurs référées. Les travaux de Travell et Simons ont montré que certains muscles possèdent des schémas de douleur caractéristiques. Par exemple, un point trigger dans le psoas ou dans les muscles abdominaux profonds peut générer une douleur ressentie dans l’abdomen ou dans la région pelvienne.
La sensibilisation centrale : quand le système nerveux amplifie la douleur
Un second mécanisme peut intervenir lorsque la douleur persiste pendant une longue période : la sensibilisation centrale. Dans ce cas, le système nerveux devient progressivement plus réactif aux signaux douloureux. Les neurones impliqués dans la transmission de la douleur augmentent leur activité et deviennent plus sensibles aux stimulations.
Ce phénomène peut conduire à plusieurs manifestations cliniques :
- une amplification de la douleur
- une extension de la zone douloureuse
- une diminution du seuil de perception de la douleur
- une douleur persistante même après la disparition de la cause initiale.
Dans les syndromes de douleur pelvienne chronique, par exemple, certaines études suggèrent que la sensibilisation centrale peut jouer un rôle important dans le maintien des symptômes. Les signaux provenant des muscles, des fascias et des organes pelviens peuvent être traités par le système nerveux de manière amplifiée, rendant la douleur plus diffuse et plus difficile à localiser.
L’interaction entre muscles et organes dans la perception de la douleur
Lorsque la douleur référée et la sensibilisation centrale se combinent, il devient parfois difficile de déterminer précisément l’origine des symptômes. Une tension musculaire persistante peut amplifier les signaux nerveux provenant d’un organe, tandis qu’une irritation viscérale peut provoquer des contractions musculaires réflexes dans la même région.
C’est ce phénomène qui est souvent décrit dans les réflexes viscéro-somatiques. Une irritation d’un organe peut déclencher une contraction musculaire réflexe, et cette contraction peut à son tour maintenir ou amplifier la douleur. Avec le temps, ce cercle peut contribuer à l’installation d’un syndrome douloureux chronique.
Implications pour la compréhension de la douleur pelvienne et abdominale
Ces mécanismes permettent de mieux comprendre pourquoi certaines douleurs abdominales ou pelviennes persistent malgré des examens médicaux normaux. Lorsque l’organe ne présente pas de pathologie identifiable, la douleur peut être influencée par l’état des structures musculo-squelettiques environnantes et par la manière dont le système nerveux traite les signaux douloureux.
Les recherches cliniques sur la douleur pelvienne chronique soutiennent cette vision. L’essai multicentrique de FitzGerald et al. (2013) a montré que la thérapie myofasciale ciblant les muscles pelviens pouvait améliorer les symptômes chez certains patients souffrant de douleurs pelviennes chroniques. De même, la revue systématique de van Reijn-Baggen et al. (2022) souligne que l’hypertonicité du plancher pelvien est souvent associée à ces syndromes douloureux.
Ces observations suggèrent que la douleur ressentie dans une région du corps peut résulter d’une interaction complexe entre plusieurs systèmes : les organes, les muscles, les fascias et le système nerveux. Comprendre ces interactions permet d’adopter une approche plus globale de la douleur, en tenant compte non seulement de la structure symptomatique, mais aussi de l’environnement tissulaire et neurologique dans lequel elle évolue.
Interactions possibles entre muscles et douleurs ressenties dans la région viscérale
| Muscle ou structure musculaire | Douleur ou symptômes pouvant être ressentis | Mécanisme possible |
|---|---|---|
| Psoas | Douleur abdominale basse, douleur dans l’aine, inconfort pelvien | Tension musculaire profonde, irritation du plexus lombaire, modification de la posture lombaire |
| Plancher pelvien (levator ani) | Douleur périnéale, inconfort prostatique, douleur rectale, troubles urinaires | Hypertonie musculaire, dyscoordination musculaire pelvienne |
| Muscles abdominaux (obliques, transverse) | Douleur abdominale diffuse, douleur latérale de l’abdomen | Points trigger myofasciaux, tension de la paroi abdominale |
| Carré des lombes | Douleur abdominale latérale ou lombaire, inconfort du flanc | Douleur référée provenant de la région lombaire |
| Diaphragme | Sensation de pression abdominale, inconfort digestif | Altération des pressions intra-abdominales |
| Adducteurs de la hanche | Douleur pelvienne, douleur inguinale | Interaction avec les structures pelviennes et fasciales |
| Piriforme | Douleur pelvienne postérieure, douleur fessière irradiant vers la hanche | Irritation nerveuse et tension musculaire |
Symptômes viscéraux pouvant être influencés par des tensions musculaires
| Symptôme ressenti | Muscle souvent impliqué | Explication possible |
|---|---|---|
| Douleur abdominale basse | Psoas | Tension musculaire profonde proche du plexus lombaire |
| Douleur périnéale | Plancher pelvien | Hypertonie musculaire pelvienne |
| Douleur prostatique sans infection | Plancher pelvien | Dysfonction musculaire pelvienne |
| Douleur abdominale latérale | Carré des lombes | Douleur référée lombaire |
| Sensation de pression abdominale | Diaphragme | Déséquilibre des pressions abdominales |
| Douleur inguinale | Adducteurs | Tension fasciale du bassin |
| Douleur pelvienne postérieure | Piriforme | Irritation nerveuse locale |
Ce que dit réellement la science aujourd’hui : l’ostéopathie face aux interactions entre muscles et organes
Dans la pratique ostéopathique, l’idée selon laquelle les muscles, les fascias et les organes interagissent n’est pas nouvelle. Dès la fin du XIXᵉ siècle, Andrew Taylor Still, fondateur de l’ostéopathie, décrivait déjà le corps comme un système dans lequel les différentes structures anatomiques sont interconnectées. Selon cette perspective, les dysfonctions musculo-squelettiques peuvent influencer l’équilibre physiologique global, notamment dans les régions où les organes et les structures musculaires coexistent étroitement, comme l’abdomen et le pelvis.
Aujourd’hui, la recherche scientifique commence progressivement à explorer ces interactions. Les études modernes ne parlent pas directement d’« ostéopathie » dans tous les cas, mais elles examinent des approches proches, comme la thérapie myofasciale, la physiothérapie pelvienne ou certaines formes de thérapie manuelle. Ces travaux fournissent des éléments intéressants pour comprendre comment l’environnement musculo-fascial peut influencer certaines douleurs viscérales.
Les preuves les plus solides concernent la douleur pelvienne chronique
Parmi les études les plus importantes figure l’essai clinique multicentrique réalisé par FitzGerald et al. (2013). Dans cette recherche, des patients souffrant de syndrome de douleur pelvienne chronique d’origine urologique ont été traités par thérapie myofasciale ciblant les muscles pelviens. Les résultats ont montré une amélioration significative chez 57 % des patients traités, contre 21 % dans le groupe contrôle. Ces données suggèrent que les tissus musculo-fasciaux du pelvis peuvent jouer un rôle dans l’expression de certaines douleurs attribuées initialement aux organes.
De même, une revue systématique menée par van Reijn-Baggen et al. (2022) a analysé l’efficacité de la physiothérapie du plancher pelvien chez les patients présentant une hypertonicité musculaire pelvienne. Les auteurs concluent que les interventions visant à améliorer la coordination et la relaxation des muscles pelviens peuvent réduire les symptômes dans plusieurs conditions, notamment la prostatite chronique non bactérienne, la vulvodynie et certaines formes de douleur pelvienne chronique.
Une méta-analyse plus récente, réalisée par Starzec-Proserpio et al. (2025), confirme que les approches multimodales ciblant les muscles pelviens peuvent contribuer à diminuer la douleur et à améliorer la qualité de vie chez les patients souffrant de douleur pelvienne persistante.
Le rôle des tissus myofasciaux dans la douleur
Dans la pratique ostéopathique, une attention particulière est portée aux tissus myofasciaux, qui relient les muscles entre eux et aux organes. Les recherches sur les points trigger musculaires ont montré que ces zones peuvent contenir un micro-environnement biochimique particulier impliquant des médiateurs de la douleur tels que la substance P, le CGRP ou certaines cytokines inflammatoires.
Les travaux de Shah et al. ont démontré que ces substances peuvent s’accumuler localement dans les zones musculaires douloureuses, contribuant à l’activation des nocicepteurs et à la persistance de la douleur. Dans certaines régions comme le pelvis ou l’abdomen, cette activité musculaire peut interagir avec les circuits nerveux impliqués dans la perception viscérale.
Ces observations ne signifient pas que les muscles provoquent directement une maladie d’organe. En revanche, elles suggèrent que le système musculo-fascial peut influencer l’environnement neurologique et mécanique dans lequel les organes fonctionnent.
La place de l’ostéopathie dans cette perspective
L’ostéopathie s’inscrit dans cette vision intégrative du corps humain. L’objectif du traitement ostéopathique n’est pas de « guérir » directement un organe interne, mais de restaurer un équilibre fonctionnel entre les différentes structures anatomiques : muscles, fascias, articulations et systèmes nerveux.
Dans certaines situations, une approche manuelle visant à réduire les tensions musculaires, améliorer la mobilité tissulaire ou restaurer la coordination respiratoire et pelvienne peut contribuer à diminuer les symptômes ressentis par le patient. Cette approche est particulièrement pertinente lorsque les examens médicaux ne révèlent pas de pathologie organique majeure, mais que la douleur persiste.
Les limites scientifiques actuelles
Il est toutefois important de souligner que la recherche dans ce domaine reste en développement. Les interactions entre muscles, fascias et organes sont complexes et impliquent de nombreux facteurs physiologiques. À l’heure actuelle, aucune étude ne démontre qu’un muscle spécifique — comme le psoas — provoque directement une maladie viscérale.
Les données scientifiques suggèrent plutôt que les symptômes peuvent résulter d’un ensemble d’interactions mécaniques, neurologiques et fonctionnelles. Dans cette perspective, l’ostéopathie peut constituer une approche complémentaire visant à améliorer l’équilibre global du système musculo-squelettique et à soutenir les capacités d’autorégulation du corps.
Vers une compréhension plus globale du corps
Les recherches actuelles convergent progressivement vers une vision plus intégrative de la douleur et de la santé. Les organes, les muscles, les fascias et le système nerveux forment un réseau fonctionnel dans lequel chaque élément peut influencer les autres.
Cette perspective rejoint l’un des principes fondamentaux de l’ostéopathie : le corps fonctionne comme une unité. Comprendre les interactions entre les différents tissus permet d’envisager certaines douleurs sous un angle plus large, en tenant compte non seulement de l’organe symptomatique, mais aussi de l’environnement structurel et fonctionnel dans lequel il évolue.
Conclusion : comprendre la douleur au-delà de l’organe
La douleur n’est pas toujours le reflet direct d’une lésion visible ou d’un organe malade. Dans plusieurs situations, surtout au niveau de l’abdomen et du pelvis, elle peut émerger d’un ensemble d’interactions complexes entre muscles, fascias, nerfs, posture, respiration et sensibilité du système nerveux.
Les recherches récentes sur la douleur pelvienne chronique, la physiothérapie du plancher pelvien et les approches myofasciales suggèrent que l’environnement musculo-fascial peut influencer la manière dont certaines douleurs viscérales sont ressenties, entretenues ou amplifiées.
Les muscles profonds comme le psoas, la paroi abdominale, le diaphragme et le plancher pelvien participent à la stabilité du tronc, à la gestion des pressions internes et à la coordination de nombreuses fonctions pelviennes. Lorsqu’ils deviennent hypertoniques, irrités ou mal coordonnés, ils peuvent contribuer à un terrain moins favorable au confort.
L’ostéopathie s’inscrit dans cette vision globale du corps humain. Sans remplacer l’évaluation médicale ni les traitements nécessaires, elle cherche à restaurer un meilleur équilibre fonctionnel entre les différentes structures du corps : mobilité tissulaire, respiration, dynamique pelvienne, posture et capacité d’adaptation.
Comprendre la douleur sous cet angle plus large permet souvent de sortir d’une impasse : celle où tout semble normal aux examens… alors que la souffrance est bien réelle.
Parfois, l’organe exprime un symptôme.
Mais pour comprendre pleinement son message, il faut écouter aussi les muscles, les fascias, le système nerveux… et l’ensemble du corps qui les relie.
Références
- FitzGerald MP, Payne CK, Lukacz ES, Yang CC, Peters KM, Chai TC, et al. Randomized multicenter feasibility trial of myofascial physical therapy for the treatment of urological chronic pelvic pain syndromes. J Urol. 2013;189(1 Suppl):S75-85.
- van Reijn-Baggen DA, Han-Geurts IJ, Voorham-van der Zalm PJ, Hagenaars-van Miert CHAC, Pelger RCM. Pelvic floor physical therapy for pelvic floor hypertonicity: a systematic review of treatment efficacy. Sex Med Rev. 2022;10(2):209-230.
- Starzec-Proserpio M, et al. Multimodal physical therapy for women with chronic pelvic pain: a systematic review and meta-analysis. Pain Physician. 2025.
- Muñoz-Gómez E, et al. Effectiveness of a manual therapy protocol in women with pelvic pain due to endometriosis: a randomized clinical trial. Healthcare. 2023;11:1507.
- Doggweiler R. Urologic myofascial pain syndromes. Curr Pain Headache Rep. 2004;8(5):377-383.
- Shah JP, Phillips TM, Danoff JV, Gerber LH. An in vivo microanalytical technique for measuring the local biochemical milieu of human skeletal muscle. J Appl Physiol. 2005;99(5):1977-1984.
- Shah JP, Danoff JV, Desai MJ, Parikh S, Nakamura LY, Phillips TM, et al. Biochemical associated with pain and inflammation in myofascial trigger points. Arch Phys Med Rehabil. 2008;89(1):16-23.
- Travell JG, Simons DG, Simons LS. Myofascial Pain and Dysfunction: The Trigger Point Manual. 2nd ed. Baltimore: Williams & Wilkins; 1999.
- Schleip R, Findley TW, Chaitow L, Huijing PA. Fascia: The Tensional Network of the Human Body. London: Churchill Livingstone; 2012.
- Stecco C. Functional Atlas of the Human Fascial System. Edinburgh: Elsevier; 2015.
- Bove GM, Chapelle SL. Visceral mobilization can lyse and prevent peritoneal adhesions in a rat model. J Bodyw Mov Ther. 2012;16(1):76-82.
- Malykhina AP. Neural mechanisms of pelvic organ cross-sensitization. Neuroscience. 2007;149(3):660-672.
- Grundy L, Erickson A, Brierley SM. Visceral pain. Annu Rev Physiol. 2019;81:261-284.
- Ness TJ, Gebhart GF. Visceral pain: a review of experimental studies. Pain. 1990;41(2):167-234.
- Giamberardino MA. Visceral pain referred to muscles: role of sensitization. Pain. 2005;114(1-2):1-2.