- Le vaste médial oblique (VMO) joue un rôle important dans la stabilité de la rotule et le contrôle du genou.
- Une faiblesse du VMO peut contribuer à la douleur antérieure du genou, aux gênes dans les escaliers et à l’instabilité rotulienne.
- Le problème n’est pas toujours un manque de force : retard d’activation, inhibition réflexe ou mauvais contrôle moteur sont fréquents.
- Les causes associées incluent blessure, chirurgie, sédentarité, surcharge sportive, faiblesse de hanche et déséquilibres biomécaniques.
- Le diagnostic repose surtout sur l’évaluation fonctionnelle : squat unipodal, step-down, alignement du genou et analyse du mouvement.
- Le traitement efficace vise l’ensemble de la chaîne : quadriceps, hanche, bassin, pied et contrôle neuromusculaire.
- Les exercices utiles incluent quad sets, extensions terminales du genou, mini-squats, step-ups et travail unipodal.
- La qualité du mouvement compte plus qu’un simple exercice “ciblé VMO”.
- Le taping, les orthèses ou autres aides passives peuvent soutenir la rééducation, sans la remplacer.
- Une progression graduelle des charges, un bon contrôle moteur et la régularité sont essentiels pour protéger durablement le genou.
Version texte court
Faiblesse du VMO : version courte
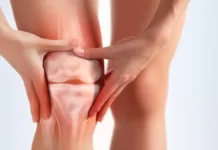
Une douleur à l’avant du genou, une gêne dans les escaliers ou l’impression que la rotule suit mal son trajet peuvent parfois être liées à une faiblesse du VMO. Le vaste médial oblique (VMO) est une partie du quadriceps située à l’intérieur de la cuisse. Il joue un rôle important dans la stabilité du genou et le guidage de la rotule pendant le mouvement. Lorsqu’il est insuffisamment actif ou affaibli, certaines douleurs du genou peuvent apparaître.
Symptômes fréquents
- Douleur à l’avant du genou
- Gêne dans les escaliers
- Douleur en position assise prolongée
- Sensation de rotule instable
- Faiblesse lors des squats ou fentes
- Craquements du genou
- Fatigue à la marche ou à la course
- Baisse de performance sportive
- Inconfort en se relevant d’une chaise
Causes possibles
Plusieurs facteurs peuvent contribuer à une faiblesse du VMO :
- Inactivité prolongée
- Blessure au genou
- Chirurgie antérieure
- Déséquilibre musculaire du quadriceps
- Mauvaise biomécanique
- Pied plat ou surpronation
- Manque de contrôle neuromusculaire
- Mauvaise technique d’entraînement
- Position assise prolongée
- Vieillissement musculaire
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire des symptômes
- Examen clinique
- Observation de la rotule en mouvement
- Tests de force musculaire
- Analyse du squat ou de la marche
- Contrôle de l’alignement jambe-genou-pied
- Parfois imagerie pour exclure d’autres causes
Comment renforcer ?
La prise en charge peut inclure :
- Exercices ciblés du quadriceps
- Extensions terminales du genou
- Squats progressifs
- Step-ups contrôlés
- Travail sur une jambe
- Exercices d’équilibre
- Correction technique
- Renforcement des fessiers
- Mobilité de la hanche et de la cheville
- Reprise graduelle du sport
Place de l’ostéopathie
L’ostéopathie peut aider à réduire certaines contraintes mécaniques en travaillant sur :
- Mobilité du genou
- Hanche et cheville
- Bassin
- Tensions musculaires associées
- Posture globale
- Qualité du mouvement
- Conseils fonctionnels personnalisés
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Gonflement important du genou
- Blocage articulaire
- Incapacité à marcher
- Dérobement fréquent
- Douleur après traumatisme
- Rougeur ou chaleur locale
- Aggravation rapide
- Douleur persistante malgré les exercices
En résumé
La faiblesse du VMO est fréquente et souvent réversible. Lorsqu’elle est bien identifiée, une approche combinant exercices ciblés, correction du mouvement et prise en charge adaptée permet souvent d’améliorer la stabilité du genou et de réduire la douleur.
Pourquoi le VMO est crucial pour la santé du genou
Douleur à l’avant du genou, gêne dans les escaliers, sensation que la rotule glisse mal ou manque de stabilité ? Une faiblesse du vaste médial oblique (VMO) pourrait faire partie du problème. Ce muscle, situé sur la face interne de la cuisse près du genou, joue un rôle important dans le contrôle du mouvement rotulien et dans la stabilité fémoro-patellaire.
Lorsque son activation est retardée, insuffisante ou mal coordonnée, certaines activités du quotidien comme monter les marches, s’accroupir, courir ou rester assis longtemps peuvent devenir inconfortables. Chez d’autres personnes, le problème ne vient pas uniquement du VMO, mais d’un ensemble de facteurs associés : faiblesse de hanche, surcharge d’entraînement, mauvais contrôle du mouvement, raideurs musculaires ou déséquilibres biomécaniques.
C’est pourquoi la faiblesse du VMO doit être comprise comme un élément d’un tableau plus large, et non comme l’unique cause des douleurs du genou. Bien évaluée et intégrée à une stratégie de rééducation globale, elle peut toutefois représenter une cible importante pour diminuer la douleur, améliorer la fonction du genou et sécuriser le retour aux activités.
VMO : anatomie, localisation et fonction dans le suivi de la rotule
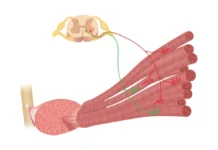
Le VMO se situe dans la partie interne et distale de la cuisse. Il correspond aux fibres obliques du vaste médial, visibles au-dessus et en dedans de la rotule chez certaines personnes entraînées. Son orientation particulière le distingue des autres composantes du quadriceps : ses fibres ont une direction plus oblique, ce qui lui confère un rôle spécifique dans la stabilisation médiale de la rotule.
Comme les autres chefs du quadriceps, il participe à l’extension du genou. Mais sa contribution la plus souvent mise en avant concerne le contrôle fémoro-patellaire. Lors de la flexion et de l’extension du genou, la rotule doit glisser harmonieusement dans la trochlée fémorale. Pour que ce mouvement se fasse correctement, plusieurs forces doivent rester équilibrées. Le VMO contribue à limiter une dérive latérale excessive de la rotule, en s’opposant partiellement aux contraintes qui l’attirent vers l’extérieur.
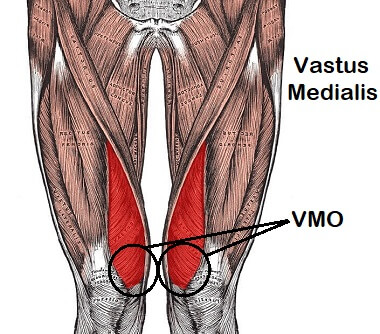
Cette action ne se fait jamais isolément. Le VMO travaille avec le vaste latéral, le reste du quadriceps, les structures passives de la rotule, la hanche, le bassin et même le pied. En clinique, c’est cette coordination d’ensemble qui compte. Une personne peut avoir un VMO visuellement présent, mais un mauvais timing d’activation. Une autre peut présenter moins de masse musculaire, mais une bonne fonction. C’est pourquoi l’évaluation ne doit pas se limiter à l’apparence du muscle.
Dans les activités du quotidien, le VMO est particulièrement sollicité lors de la montée d’escaliers, des accroupissements, des transferts assis-debout, de la course, des changements de direction et des réceptions. Lorsque sa contribution devient insuffisante dans un genou déjà vulnérable, la charge sur l’articulation fémoro-patellaire peut augmenter et favoriser l’apparition de douleur.
⚠️ Les informations présentées sur ce blog sont à des fins éducatives uniquement et ne remplacent pas un avis médical professionnel. N’entreprenez aucune manœuvre, exercice ou traitement décrit ici sans consulter un professionnel de santé qualifié. Une mauvaise application peut entraîner des blessures ou des complications. Consultez toujours un professionnel pour vos besoins de santé spécifiques.
Pourquoi le VMO peut devenir faible ou mal recruté
La faiblesse du VMO ne correspond pas toujours à une simple perte de force musculaire. Dans de nombreux cas, il s’agit plutôt d’un déficit de recrutement, d’un retard d’activation ou d’une inhibition réflexe liée à la douleur ou au gonflement du genou.
Plusieurs mécanismes peuvent expliquer cette situation. Après une blessure, une immobilisation, une chirurgie ou un épisode inflammatoire, le quadriceps perd rapidement en efficacité. Le VMO peut alors sembler moins actif, notamment dans les derniers degrés d’extension du genou. Ce phénomène est fréquent après une atteinte du ligament croisé antérieur, une luxation rotulienne, une chirurgie du genou ou une douleur fémoro-patellaire persistante.
Le désentraînement joue aussi un rôle important. Une personne sédentaire, ou qui évite certains mouvements à cause de la douleur, peut progressivement perdre en force et en contrôle. À cela s’ajoutent les facteurs biomécaniques : excès de valgus dynamique, faiblesse des abducteurs et rotateurs externes de hanche, hyperpronation du pied, raideur du quadriceps latéral ou surcharge sportive mal dosée.
Le VMO peut également être moins efficace chez des personnes qui utilisent toujours les mêmes schémas moteurs compensatoires. Par exemple, un patient qui descend les escaliers en basculant le genou vers l’intérieur, ou qui évite de charger franchement un membre, entretient parfois un cercle vicieux de mauvaise activation et de douleur.
Enfin, l’âge, la perte de masse musculaire, certaines atteintes neurologiques ou une rééducation incomplète peuvent accentuer le problème. En pratique, il faut donc distinguer trois choses : faiblesse réelle, atrophie, et mauvais contrôle neuromusculaire. Ces trois dimensions coexistent souvent, mais ne se traitent pas exactement de la même manière.
Symptômes évocateurs d’un VMO inefficace
Un VMO peu fonctionnel ne provoque pas à lui seul un tableau parfaitement spécifique. En revanche, il s’intègre souvent dans un ensemble de signes compatibles avec un mauvais contrôle fémoro-patellaire.
Le symptôme le plus fréquent est une douleur à l’avant du genou, parfois diffuse, parfois centrée autour ou derrière la rotule. Cette douleur apparaît souvent dans les escaliers, lors des squats, pendant la course, en position assise prolongée, ou après une reprise sportive trop rapide. Certaines personnes décrivent aussi une sensation de genou instable, de rotule “mal placée”, ou un inconfort lors des changements d’appui.
Dans les cas plus marqués, on observe :
- une gêne lors de l’accroupissement,
- une baisse de confiance à la descente d’escalier,
- une fatigue rapide du quadriceps,
- une difficulté à contrôler l’alignement du genou sur un appui unipodal,
- parfois un historique de syndrome fémoro-patellaire ou de subluxation rotulienne.
Il peut aussi exister une fonte musculaire visible de la partie interne du quadriceps, surtout après chirurgie ou immobilisation. Mais cette observation n’est pas toujours fiable seule. Chez certaines personnes, l’atrophie est discrète alors que le déficit de contrôle est net ; chez d’autres, la morphologie musculaire paraît correcte, mais le recrutement reste insuffisant sous charge.
Le point important est le suivant : on ne diagnostique pas une faiblesse du VMO sur une douleur antérieure de genou uniquement. Cette douleur doit être replacée dans un examen global qui inclut la hanche, la cheville, la qualité du mouvement, la charge mécanique et l’histoire clinique complète.
Comment le clinicien évalue une faiblesse du VMO
L’évaluation repose d’abord sur l’histoire du patient. On recherche un antécédent de traumatisme, de chirurgie, de douleur fémoro-patellaire, de gonflement, d’arrêt sportif ou d’épisodes d’instabilité. Le clinicien s’intéresse ensuite aux mouvements qui déclenchent les symptômes : escaliers, course, position assise prolongée, squat, saut, reprise d’activité.
L’examen physique comprend l’observation du quadriceps, la palpation, l’évaluation de l’extension active du genou, les tests fonctionnels et l’analyse du mouvement. Les tests en chaîne fermée, comme le squat unipodal, la montée de marche ou le step-down, sont souvent plus révélateurs qu’un test isolé sur table. Ils permettent de voir comment le genou se comporte réellement dans une tâche fonctionnelle.
Le clinicien observe notamment :
- l’alignement du genou,
- le contrôle du valgus dynamique,
- la stabilité du bassin,
- la capacité à charger le membre sans compensation,
- la qualité du recrutement du quadriceps.
L’électromyographie peut être utilisée dans certains contextes de recherche ou de rééducation spécialisée, mais elle n’est pas indispensable dans la majorité des cas cliniques. L’imagerie n’est pas non plus systématique pour “voir le VMO”, sauf si l’on soupçonne une pathologie associée ou si le contexte le justifie.
En pratique, le diagnostic est surtout fonctionnel. Ce que l’on cherche à comprendre, ce n’est pas seulement si le VMO est “faible”, mais comment l’ensemble du membre inférieur se comporte sous contrainte.
Quelles sont les vraies causes à traiter en priorité
L’erreur fréquente consiste à croire qu’il suffit de “muscler le VMO” pour régler le problème. En réalité, les causes à corriger dépendent souvent du terrain biomécanique global.
Chez beaucoup de patients, les priorités sont :
- améliorer la force globale du quadriceps,
- restaurer un bon contrôle de hanche,
- corriger les schémas de valgus dynamique,
- réduire les charges irritatives temporaires,
- améliorer la mobilité utile,
- reprogrammer le mouvement.
La hanche joue un rôle majeur. Une faiblesse des abducteurs ou des rotateurs externes peut favoriser un effondrement du membre inférieur vers l’intérieur pendant l’appui. Le pied compte aussi : une pronation excessive ou mal contrôlée peut modifier les contraintes de la chaîne. Le tronc et le bassin influencent également le positionnement du genou.
Il faut aussi considérer les charges d’entraînement. Une augmentation trop rapide du volume de course, des sauts, des escaliers ou du travail en flexion répétée peut suffire à déclencher ou entretenir les symptômes. Dans ce cas, renforcer sans ajuster la charge revient souvent à aggraver l’irritation.
Le traitement efficace repose donc rarement sur un exercice miracle. Il demande une hiérarchisation : calmer la douleur, restaurer la fonction, renforcer progressivement, puis réintégrer les gestes spécifiques.
Exercices utiles pour renforcer le VMO sans tomber dans le mythe
Les exercices ciblant le VMO peuvent être utiles, surtout en début de rééducation, mais ils doivent s’intégrer dans un programme plus large. Les exercices les plus intéressants sont généralement ceux qui combinent activation du quadriceps, contrôle de l’alignement et charge progressive.
Les extensions terminales du genou avec bande élastique sont souvent bien tolérées. Elles permettent de travailler le quadriceps près de l’extension, là où certaines personnes peinent à recruter correctement. Les contractions isométriques du quadriceps, genou tendu ou légèrement fléchi, peuvent aussi être utiles au début, surtout après douleur ou inhibition.
Ensuite, les exercices fonctionnels deviennent essentiels :
- mini-squats contrôlés,
- step-ups,
- step-downs,
- chaise au mur,
- presse unilatérale bien guidée,
- split squats progressifs.
Le point clé n’est pas seulement l’exercice choisi, mais la qualité d’exécution. Le genou doit suivre une trajectoire cohérente, sans effondrement vers l’intérieur, avec un bon contrôle du bassin et du pied. Dans certains cas, un miroir, un retour tactile, une bande élastique ou un encadrement thérapeutique améliore beaucoup l’apprentissage moteur.
Les exercices de hanche ont souvent une grande valeur ajoutée : ponts, abduction en charge, contrôle unipodal, travail des rotateurs externes. Ils réduisent parfois davantage les contraintes fémoro-patellaires que des exercices centrés exclusivement sur le VMO.
Le rôle de l’entraînement neuromusculaire et du contrôle moteur
Chez de nombreux patients, le problème n’est pas seulement la force brute, mais la manière dont le membre inférieur s’organise pendant le mouvement. C’est là que l’entraînement neuromusculaire devient essentiel.
L’objectif est d’améliorer le timing, la coordination et la stabilité dynamique. Les exercices sur un appui, les transferts de charge, les descentes contrôlées, le travail d’équilibre et les tâches fonctionnelles guidées sont souvent plus utiles à long terme que la simple répétition d’exercices analytiques.
Le biofeedback visuel ou tactile peut aider certains patients à mieux ressentir le quadriceps médial et à corriger leur trajectoire. L’usage d’un miroir pendant un squat unipodal, par exemple, permet d’identifier rapidement un valgus dynamique. La progression se fait ensuite vers des tâches plus exigeantes : fentes, atterrissages, sauts, changements de direction, retour au sport.
Cette logique est particulièrement pertinente chez les sportifs, mais elle l’est aussi chez les personnes moins actives. Monter un escalier sans douleur, se relever d’une chaise avec contrôle ou marcher longtemps sans gêne repose déjà sur une bonne organisation neuromusculaire.
Taping, orthèses et aides complémentaires : utiles ou secondaires ?
Le taping peut être utile comme outil d’appoint, notamment lorsqu’il diminue la douleur ou améliore temporairement la confiance dans le mouvement. Le taping rotulien de type McConnell, par exemple, est parfois utilisé pour favoriser un meilleur alignement perçu de la rotule. Les bandes de kinésiologie sont aussi employées pour faciliter la conscience du mouvement, même si leur effet varie d’une personne à l’autre.
Ces approches ne doivent cependant pas devenir le cœur du traitement. Elles sont surtout utiles si elles permettent de mieux tolérer les exercices ou de reprendre progressivement certaines activités. Même logique pour les orthèses plantaires : chez certains patients présentant des facteurs mécaniques du pied, elles peuvent aider, mais elles ne remplacent pas la rééducation active.
Autrement dit, les aides passives peuvent soutenir la stratégie, mais elles ne corrigent pas à elles seules le déficit de fonction.
Prévenir la faiblesse du VMO et protéger durablement le genou
La prévention repose sur quelques principes simples, mais souvent négligés : maintenir une force suffisante du quadriceps, développer un bon contrôle de hanche, progresser graduellement dans les charges, récupérer correctement et corriger les schémas de mouvement irritatifs avant qu’ils ne s’installent.
Chez les sportifs, cela implique une programmation cohérente, avec travail de force, stabilité unipodale, contrôle des réceptions et surveillance du volume de charge. Chez les non-sportifs, il s’agit souvent de lutter contre la sédentarité, de restaurer la capacité à monter les escaliers, s’accroupir et marcher avec contrôle.
Un genou stable n’est pas le produit d’un seul muscle fort, mais d’une chaîne fonctionnelle bien coordonnée.
Conclusion
La faiblesse du VMO est un sujet important, mais souvent simplifié à l’excès. Ce muscle joue bien un rôle dans la stabilité fémoro-patellaire et dans le contrôle du genou, mais il doit toujours être replacé dans une vision plus large de la mécanique du membre inférieur.
Lorsqu’un patient présente une douleur antérieure du genou, une instabilité rotulienne ou une baisse de performance, la question n’est pas seulement de savoir si le VMO est faible. Il faut surtout comprendre pourquoi il l’est, comment le mouvement est perturbé, quelles charges entretiennent les symptômes et quelles stratégies de rééducation seront les plus efficaces.
Une prise en charge bien construite, progressive et individualisée permet souvent d’obtenir de très bons résultats. Renforcer le VMO peut faire partie de la solution. Mais ce qui change réellement le pronostic, c’est la qualité du raisonnement clinique et de la rééducation globale.
Références
Anatomie du quadriceps et du VMO
- Castanov V, Hassan SA, Shakeri S, Vienneau M, Zabjek K, Richardson D, et al. Muscle architecture of vastus medialis oblique and vastus medialis longus and its functional implications. Clin Anat. 2019;32:515-523.
- Engelina S, Antonios T, Robertson CJ, Killingback A, Adds PJ. Ultrasound investigation of vastus medialis oblique muscle architecture. Clin Anat. 2014;27:1076-1084.
- Benjafield AJ, Killingback A, Robertson CJ, Adds PJ. Architecture of the vastus medialis oblique muscle in athletic and sedentary individuals. Clin Anat. 2015;28:62-69.
- Lefebvre R, Leroux A, Poumarat G, Galtier B, Guillot M, Vanneuville G, et al. Vastus medialis: anatomical and functional considerations. J Manipulative Physiol Ther. 2006;29:139-144.
- Baldwin JL. The anatomy of the medial patellofemoral ligament. Am J Sports Med. 2009;37:2355-2361.
Biomécanique du suivi rotulien
- Elias JJ, Cosgarea AJ. Technical considerations for treatment of patellofemoral instability. Clin Orthop Relat Res. 2009;467:458-465.
- Zaffagnini S, Colle F, Lopomo N, et al. The influence of medial patellofemoral ligament on patellar kinematics and stability. Knee Surg Sports Traumatol Arthrosc. 2012.
- Sandmeier RH, Burks RT, Bachus KN, et al. The effect of reconstruction of the medial patellofemoral ligament on patellar tracking. Am J Sports Med. 2000;28:345-349.
- Nomura E, Inoue M, Osada N. Anatomical analysis of the medial patellofemoral ligament. Knee Surg Sports Traumatol Arthrosc. 2005;13:510-515.
- Merican AM, Kondo E, Amis AA. The structural properties of the lateral retinaculum of the knee. J Bone Joint Surg Am. 2009.
Activation musculaire du VMO
- Gilleard W, McConnell J, Parsons D. The effect of patellar taping on onset timing of VMO and vastus lateralis. Phys Ther. 1998;78:25-32.
- Irish SE, Millward AJ, Wride J, Haas BM, Shum GL. Closed-kinetic chain exercises and VMO activation. J Strength Cond Res. 2010;24:1256-1262.
- Syme G, Rowe P, Martin D, Daly G. Randomized trial of selective VMO training. Man Ther. 2009.
- Miao P, et al. EMG analysis of VMO and VL during semi-squat exercises. J Strength Cond Res. 2015.
- Giles LS, Webster KE, McClelland JA, Cook J. Quadriceps atrophy in patellofemoral pain. J Orthop Sports Phys Ther. 2015;45:76-90.
Syndrome fémoro-patellaire (PFPS)
- Myer GD, Ford KR, Barber Foss KD, Goodman A, Ceasar A, Rauh MJ, et al. Incidence and pathomechanics of patellofemoral pain. Clin Biomech. 2010;25:700-707.
- Waryasz GR, McDermott AY. Patellofemoral pain syndrome: systematic review of anatomy and risk factors. Sports Health. 2008;1:236-241.
- Halabchi F, Mazaheri R, Mirshahi M, Abbasian L. Patellofemoral pain in athletes. Open Access J Sports Med. 2017.
- Hryvniak D, et al. Patellofemoral pain syndrome: update. Curr Rev Musculoskelet Med. 2014.
- Callahan EA, Chin KE, Chu SK. Evaluation and management of patellofemoral pain in athletes. Curr Phys Med Rehabil Rep. 2025. Lire
Facteurs biomécaniques et contrôle neuromusculaire
- Powers CM. The influence of abnormal hip mechanics on knee injury. J Orthop Sports Phys Ther. 2010.
- Ferber R, Kendall KD, Farr L. Changes in knee biomechanics after hip strengthening. Clin Biomech. 2011.
- Souza RB, Powers CM. Predictors of patellofemoral pain. Am J Sports Med. 2009.
- Willson JD, Davis IS. Lower extremity mechanics during running. Clin Biomech. 2008.
- Dierks TA, et al. Hip and knee kinematics during running in PFPS. Clin Biomech. 2008.
Annexes
Annexe 1 — Signes et symptômes à surveiller
La faiblesse du vaste médial oblique (VMO) ne se manifeste pas toujours par un symptôme unique clairement identifiable. Dans la plupart des cas, elle s’inscrit dans un ensemble de troubles fonctionnels affectant la mécanique du genou, en particulier le suivi de la rotule dans la trochlée fémorale. Reconnaître les signes précoces permet d’intervenir plus rapidement et de limiter l’aggravation des symptômes.
Le signe le plus fréquent est une douleur à l’avant du genou, souvent décrite comme diffuse ou située autour de la rotule. Cette douleur peut apparaître progressivement et s’intensifier lors de certaines activités impliquant la flexion répétée du genou. Elle est souvent associée au syndrome fémoro-patellaire, une condition où les forces appliquées sur la rotule deviennent déséquilibrées.
Certaines situations déclenchent ou aggravent particulièrement les symptômes. Par exemple, la douleur peut apparaître lors de la montée ou de la descente des escaliers, lors de la course, ou encore pendant les squats et les mouvements accroupis. Ces activités sollicitent fortement le quadriceps et la stabilité rotulienne, ce qui peut révéler un déficit de contrôle musculaire.
Un autre symptôme fréquent est la douleur après une position assise prolongée, parfois appelée « signe du cinéma ». Après être resté assis pendant un certain temps, la personne peut ressentir une gêne ou une raideur au niveau du genou lorsqu’elle se relève. Ce phénomène est lié à l’augmentation de la pression exercée sur l’articulation fémoro-patellaire lorsque le genou reste fléchi pendant une longue période.
Certaines personnes peuvent également ressentir une sensation d’instabilité au niveau du genou, comme si la rotule ne suivait pas correctement son trajet pendant le mouvement. Cette impression de genou « qui lâche » ou de rotule mal positionnée peut apparaître lors de la marche, des changements de direction ou des activités sportives.
Dans certains cas, un crépitement ou un bruit de frottement peut être perçu lors des mouvements de flexion et d’extension du genou. Ce phénomène, appelé crépitation, peut être associé à un désalignement rotulien ou à une irritation des surfaces articulaires.
On peut aussi observer une diminution de la force du quadriceps, particulièrement lors des mouvements nécessitant une extension du genou. Les personnes concernées peuvent avoir de la difficulté à se relever d’une chaise, à monter une marche ou à stabiliser le genou lors d’un appui unipodal.
Enfin, dans certaines situations, une légère atrophie musculaire de la cuisse peut être visible, surtout si la douleur a entraîné une réduction de l’activité physique. Cette diminution du volume musculaire est généralement plus marquée dans la portion médiale du quadriceps.
Il est important de noter que ces symptômes peuvent varier d’une personne à l’autre et qu’ils ne sont pas toujours exclusivement liés à une faiblesse du VMO. Toutefois, leur présence, surtout lorsqu’ils apparaissent ensemble, peut indiquer un trouble de la mécanique fémoro-patellaire nécessitant une évaluation clinique afin d’en déterminer la cause exacte et d’orienter la prise en charge appropriée.
Annexe 2 — Quand consulter un professionnel de santé
La douleur au genou, en particulier lorsqu’elle est située à l’avant de l’articulation, peut souvent être liée à des déséquilibres musculaires, comme une faiblesse du vaste médial oblique (VMO), ou à un syndrome fémoro-patellaire. Dans de nombreux cas, ces troubles peuvent être améliorés par des exercices adaptés, une modification des activités physiques et une rééducation progressive. Toutefois, certaines situations nécessitent l’évaluation d’un professionnel de santé afin d’écarter une pathologie plus sérieuse et d’établir un diagnostic précis.
Il est recommandé de consulter un professionnel si la douleur au genou persiste pendant plusieurs semaines malgré le repos et les mesures simples, comme la réduction des activités aggravantes ou l’application de glace. Une douleur chronique peut indiquer un déséquilibre biomécanique plus important ou une irritation des structures articulaires nécessitant une prise en charge spécifique.
Une consultation est également conseillée lorsque la douleur s’intensifie progressivement ou limite les activités quotidiennes, comme marcher, monter les escaliers, s’accroupir ou se relever d’une position assise. Une diminution de la capacité fonctionnelle peut signaler un problème mécanique qui doit être évalué pour éviter une aggravation.
Certains signes doivent attirer davantage l’attention. La présence d’un gonflement du genou, d’une sensation de chaleur autour de l’articulation ou d’une raideur importante peut suggérer une inflammation ou une atteinte des structures internes du genou. Dans ces cas, une évaluation clinique permet d’identifier l’origine du problème et de déterminer le traitement approprié.
Il est aussi important de consulter lorsqu’une sensation d’instabilité ou de blocage du genou apparaît. Une impression que le genou « lâche » ou qu’il se dérobe pendant la marche peut indiquer une atteinte ligamentaire ou un trouble du suivi rotulien nécessitant une investigation plus approfondie.
Après un traumatisme direct, une chute ou une blessure sportive, une consultation est fortement recommandée si la douleur persiste ou si le genou devient difficile à mobiliser. Une évaluation rapide permet d’exclure des lésions plus graves, comme une entorse ligamentaire, une lésion méniscale ou une fracture.
Chez les sportifs, la douleur antérieure du genou qui réapparaît régulièrement lors de l’entraînement mérite également une attention particulière. Un professionnel peut analyser la biomécanique du mouvement, identifier les déséquilibres musculaires et proposer un programme de rééducation adapté pour prévenir les récidives.
Enfin, une consultation est indiquée lorsque la douleur au genou s’accompagne de symptômes inhabituels, comme une faiblesse importante, un engourdissement, une difficulté à supporter le poids du corps ou une limitation importante de l’amplitude de mouvement.
Dans la plupart des cas, une évaluation précoce permet d’identifier les facteurs contribuant au problème et de mettre en place des interventions adaptées, comme un programme d’exercices ciblés, des conseils ergonomiques ou une rééducation progressive. Une prise en charge rapide peut ainsi améliorer la récupération et aider à prévenir l’installation de douleurs chroniques au genou.
Annexe 3 — Diagnostic : comment évaluer la condition
L’évaluation d’une faiblesse du vaste médial oblique (VMO) ne repose pas uniquement sur l’observation d’un muscle moins développé. En pratique clinique, le diagnostic s’appuie sur une analyse globale du genou et de la biomécanique du membre inférieur. Le VMO fait partie du quadriceps et son fonctionnement dépend de nombreux facteurs, notamment la stabilité de la hanche, le contrôle neuromusculaire et l’alignement du genou pendant le mouvement.
L’objectif de l’évaluation est de déterminer si la faiblesse du VMO contribue réellement aux symptômes du patient, tels que la douleur antérieure du genou, l’instabilité rotulienne ou un syndrome fémoro-patellaire.
1. Anamnèse et historique des symptômes
La première étape consiste à recueillir les informations cliniques du patient.
Le professionnel de santé peut poser plusieurs questions :
- Depuis quand la douleur au genou est-elle présente ?
- La douleur apparaît-elle dans les escaliers ou lors de la course ?
- Y a-t-il eu une blessure ou une chirurgie du genou ?
- La douleur augmente-t-elle après une position assise prolongée ?
- Existe-t-il une sensation de rotule instable ou de genou qui « lâche » ?
Ces informations permettent de déterminer si les symptômes correspondent à un trouble fémoro-patellaire, souvent associé à un déficit de contrôle musculaire.
2. Observation clinique
Le clinicien observe l’apparence du quadriceps et du genou.
Les éléments recherchés peuvent inclure :
- asymétrie musculaire entre les deux cuisses
- diminution du volume du quadriceps médial
- position de la rotule
- alignement du genou en position debout
Une atrophie visible du quadriceps, notamment dans la portion médiale, peut parfois être observée après une blessure ou une immobilisation prolongée.
3. Palpation musculaire
La palpation permet d’évaluer :
- la tonicité du quadriceps
- la sensibilité locale
- la présence d’une atrophie musculaire
- la capacité du muscle à se contracter
Le praticien peut demander au patient de contracter le quadriceps pendant la palpation afin d’évaluer l’activation du VMO.
4. Tests de force musculaire
L’évaluation de la force du quadriceps constitue une étape importante.
Tests utilisés :
- test d’extension du genou contre résistance
- test musculaire manuel du quadriceps
- comparaison avec le membre controlatéral
Une diminution de la force ou un retard d’activation du quadriceps peut indiquer une inhibition musculaire.
5. Tests fonctionnels
Les tests fonctionnels sont souvent plus révélateurs que les tests statiques.
Exemples :
Squat unipodal
Le patient effectue un squat sur une jambe.
Le clinicien observe :
- l’alignement du genou
- un éventuel valgus dynamique
- la stabilité du bassin.
Step-down test
Le patient descend d’une marche.
On observe :
- la trajectoire du genou
- la stabilité de la rotule
- la présence de douleur.
Ces tests permettent d’évaluer le contrôle neuromusculaire du genou.
6. Évaluation biomécanique globale
L’analyse ne se limite pas au genou. Plusieurs régions doivent être examinées :
- hanche (force des abducteurs)
- bassin (stabilité pelvienne)
- pied (pronation excessive)
Des déséquilibres à ces niveaux peuvent influencer la mécanique du genou et favoriser un dysfonctionnement fémoro-patellaire.
7. Imagerie médicale
Dans certains cas, des examens d’imagerie peuvent être prescrits.
Les plus courants sont :
- radiographie : pour analyser l’alignement osseux
- IRM : pour évaluer les structures du genou
- échographie : pour examiner les tissus mous et la structure musculaire
Cependant, l’imagerie est généralement utilisée pour exclure d’autres pathologies plutôt que pour diagnostiquer directement une faiblesse du VMO.
8. Évaluation neuromusculaire
Dans des contextes spécialisés, des tests supplémentaires peuvent être utilisés :
- électromyographie (EMG) pour mesurer l’activation musculaire
- analyse de la marche
- analyse du mouvement lors d’activités sportives.
Ces outils permettent de détecter des retards d’activation du VMO par rapport aux autres muscles du quadriceps.
Annexe 4 — Exercices ou traitement conservateur
La prise en charge conservatrice de la faiblesse du vaste médial oblique (VMO) repose principalement sur la rééducation musculaire, l’amélioration du contrôle neuromusculaire et l’ajustement des contraintes mécaniques appliquées au genou. Dans la majorité des cas, une approche non chirurgicale bien structurée permet d’améliorer significativement la stabilité fémoro-patellaire et de réduire les symptômes.
L’objectif principal du traitement conservateur est de restaurer un recrutement efficace du quadriceps, tout en améliorant l’équilibre musculaire du membre inférieur. Le VMO ne fonctionne jamais isolément : il travaille en synergie avec les autres muscles du quadriceps, mais aussi avec les muscles de la hanche et du bassin. La rééducation doit donc intégrer ces différents éléments pour optimiser la stabilité du genou.
| Exercice | Objectif | Comment faire | Séries / répétitions |
|---|---|---|---|
| Contraction isométrique du quadriceps (Quad set) | Réactiver le quadriceps et le VMO | Allongé ou assis, jambe tendue. Contracter le quadriceps en appuyant l’arrière du genou vers le sol. Maintenir la contraction. | 10–15 répétitions, maintenir 5–10 s |
| Extension terminale du genou (TKE) | Renforcer le quadriceps près de l’extension complète | Attacher une bande élastique derrière le genou. Étendre le genou contre la résistance puis revenir lentement. | 2–3 séries de 10–15 |
| Mini-squats contrôlés | Renforcer quadriceps et contrôle du genou | Debout, pieds largeur des hanches. Descendre légèrement (30–45°) en gardant les genoux alignés avec les pieds. | 2–3 séries de 10–15 |
| Step-ups (montée sur marche) | Améliorer la stabilité fonctionnelle du genou | Monter sur une marche en poussant avec le talon, puis redescendre lentement. | 2–3 séries de 10 par jambe |
| Wall sit (chaise contre le mur) | Renforcer le quadriceps en endurance | Dos contre un mur, genoux fléchis environ 90°. Maintenir la position. | 20–40 s, 3 répétitions |
| Squat unipodal assisté | Améliorer le contrôle neuromusculaire | Debout sur une jambe, fléchir légèrement le genou tout en gardant l’alignement hanche-genou-pied. | 2–3 séries de 8–12 |
| Équilibre sur une jambe | Améliorer la stabilité dynamique | Se tenir sur une jambe pendant 20–30 secondes. Progression possible sur surface instable. | 3 répétitions |
| Split squat bulgare | Renforcer quadriceps et hanche | Un pied devant, l’autre surélevé derrière. Descendre en fente puis remonter. | 2–3 séries de 8–12 |
Exercices d’activation du quadriceps
Contraction isométrique du quadriceps (quad set)
Cet exercice constitue souvent la première étape de la rééducation, notamment après une période d’inactivité ou une blessure.
Position
Allongez-vous sur le dos ou asseyez-vous avec la jambe tendue.
Exécution
Contractez le quadriceps en appuyant doucement l’arrière du genou vers le sol ou la table.
Maintenez la contraction pendant 5 à 10 secondes, puis relâchez.
Répétitions
10 à 15 répétitions, 2 à 3 séries.
Objectif
Réactiver le quadriceps et améliorer le recrutement du VMO.
Extension terminale du genou avec bande élastique
Position
Fixez une bande élastique derrière le genou à hauteur du creux poplité.
Tenez-vous debout, face à l’ancrage.
Exécution
Fléchissez légèrement le genou puis étendez-le contre la résistance de la bande jusqu’à la position droite.
Contractez le quadriceps en fin de mouvement.
Répétitions
2 à 3 séries de 10 à 15 répétitions.
Exercices fonctionnels de renforcement
Mini-squats contrôlés
Les mini-squats renforcent le quadriceps tout en améliorant la coordination du membre inférieur.
Position
Debout, pieds écartés à la largeur des hanches.
Exécution
Pliez les genoux légèrement en gardant le dos droit et les genoux alignés avec les pieds.
Descendez jusqu’à environ 30 à 45 degrés de flexion, puis remontez.
Répétitions
2 à 3 séries de 10 à 15 répétitions.
Objectif
Renforcer le quadriceps et améliorer le contrôle du genou.
Step-ups (montées sur marche)
Cet exercice reproduit un mouvement fonctionnel important dans la vie quotidienne.
Position
Placez un pied sur une marche ou une plate-forme.
Exécution
Poussez à travers le talon pour monter sur la marche, puis redescendez lentement.
Répétitions
2 à 3 séries de 10 répétitions par jambe.
Objectif
Améliorer la force du quadriceps et la stabilité du genou.
Exercices de contrôle neuromusculaire
Équilibre sur une jambe
Le travail d’équilibre aide à améliorer la stabilité dynamique du genou.
Position
Tenez-vous debout sur une seule jambe.
Exécution
Maintenez la position pendant 20 à 30 secondes, en gardant le genou légèrement fléchi et aligné avec le pied.
Progression possible
Ajouter des mouvements du bras ou utiliser une surface instable.
Squat unipodal assisté
Cet exercice renforce le contrôle du membre inférieur.
Position
Debout sur une jambe.
Exécution
Fléchissez légèrement le genou tout en maintenant l’alignement hanche-genou-pied.
Objectif
Améliorer la stabilité du genou et le contrôle du VMO.
Autres approches conservatrices
Certaines interventions complémentaires peuvent être utilisées pour soutenir la rééducation :
- taping rotulien pour améliorer temporairement l’alignement de la rotule
- physiothérapie manuelle pour réduire les tensions musculaires
- orthèses plantaires en cas de troubles biomécaniques du pied
- modification temporaire des activités sportives
Ces approches doivent toujours être associées à un programme d’exercices progressif afin de restaurer la fonction musculaire.
Importance de la progression
La clé d’une rééducation efficace réside dans une progression graduelle des exercices. Les charges et la complexité des mouvements doivent être augmentées progressivement afin d’éviter une surcharge du genou. Lorsque la douleur diminue et que la stabilité s’améliore, des exercices plus dynamiques, comme les fentes ou les mouvements pliométriques, peuvent être introduits.
Avec une rééducation adaptée et régulière, la plupart des personnes peuvent améliorer la fonction du VMO, retrouver une meilleure stabilité du genou et reprendre leurs activités quotidiennes ou sportives dans de bonnes conditions.
Annexe 5 — Prévention et conseils pratiques
La prévention de la faiblesse du vaste médial oblique (VMO) et des troubles fémoro-patellaires repose avant tout sur une approche globale de la santé du genou. Bien que le renforcement musculaire ciblé puisse jouer un rôle important, il doit s’intégrer dans une stratégie plus large visant à maintenir un bon équilibre musculaire, une biomécanique efficace et une gestion appropriée des charges physiques.
L’un des principes fondamentaux consiste à maintenir une force musculaire équilibrée autour du genou. Le VMO travaille en étroite collaboration avec les autres muscles du quadriceps, mais aussi avec les muscles de la hanche et du bassin. Lorsque certains muscles deviennent dominants tandis que d’autres s’affaiblissent, les contraintes exercées sur la rotule peuvent augmenter. Il est donc recommandé d’inclure régulièrement des exercices de renforcement du quadriceps, mais aussi des muscles stabilisateurs de la hanche, notamment les abducteurs et les rotateurs externes.
La progression graduelle de l’activité physique constitue un autre élément clé de la prévention. Les blessures du genou surviennent souvent lorsqu’une personne augmente trop rapidement l’intensité ou la durée de son entraînement. Une reprise sportive progressive permet au système musculo-squelettique de s’adapter aux nouvelles contraintes mécaniques. Les sportifs devraient prêter une attention particulière à l’augmentation du volume de course, des sauts ou des exercices impliquant des flexions répétées du genou.
La qualité des mouvements joue également un rôle déterminant. Des schémas moteurs inadéquats, comme un effondrement du genou vers l’intérieur lors des squats ou des réceptions de saut, peuvent accroître les contraintes sur l’articulation fémoro-patellaire. L’apprentissage d’une technique correcte lors des exercices et des activités sportives contribue à répartir les forces de manière plus équilibrée à travers le membre inférieur.
Le maintien d’une bonne mobilité articulaire aide aussi à prévenir les déséquilibres musculaires. Une raideur excessive des quadriceps, des ischio-jambiers ou des fléchisseurs de la hanche peut modifier la mécanique du genou et favoriser une surcharge rotulienne. Des exercices d’étirement réguliers peuvent contribuer à préserver l’amplitude de mouvement et à réduire les tensions musculaires.
Dans le contexte d’activités sportives ou professionnelles exigeantes, il est également important de porter attention à la récupération. Le repos, le sommeil adéquat et l’alternance entre les séances d’entraînement permettent aux tissus musculo-squelettiques de se réparer et de s’adapter aux contraintes mécaniques. Une récupération insuffisante peut favoriser l’apparition de douleurs chroniques et de déséquilibres musculaires.
Enfin, l’écoute des signaux du corps reste un aspect essentiel de la prévention. Une douleur persistante au genou ne devrait pas être ignorée, surtout si elle s’intensifie avec l’activité. Une évaluation précoce par un professionnel de santé permet souvent d’identifier les facteurs biomécaniques sous-jacents et d’éviter l’installation de troubles plus durables.
En adoptant des habitudes d’entraînement équilibrées, en maintenant une bonne condition musculaire et en respectant les principes de progression et de récupération, il est possible de réduire significativement le risque de faiblesse du VMO et de préserver la stabilité et la fonction du genou à long terme.