- Les ischio-jambiers sont trois muscles situés à l’arrière de la cuisse, essentiels à la course, au saut et à la stabilité du bassin.
- Ils participent principalement à la flexion du genou, à l’extension de la hanche et au contrôle des mouvements rapides.
- Les blessures surviennent souvent lors des sprints, changements de direction, accélérations ou étirements excessifs.
- Les facteurs de risque incluent manque d’échauffement, fatigue, déséquilibres musculaires, faible souplesse et surcharge d’entraînement.
- Les symptômes fréquents sont douleur postérieure de cuisse, raideur, faiblesse, sensibilité au toucher et parfois ecchymose.
- Les lésions sont classées en grade 1 (léger), grade 2 (partiel) et grade 3 (rupture sévère).
- Le traitement repose sur repos relatif, contrôle de la douleur, rééducation progressive et retour graduel au sport.
- Le renforcement excentrique, notamment le Nordic Hamstring Curl, est un outil clé de prévention.
- Un retour trop rapide à l’entraînement augmente fortement le risque de récidive.
- Une bonne préparation physique, la gestion des charges et la régularité des exercices réduisent le risque de blessure.
Version texte court
Blessure aux ischio-jambiers : version courte
Une douleur soudaine à l’arrière de la cuisse pendant un sprint, un saut ou un changement de direction peut parfois révéler une blessure aux ischio-jambiers. Ces muscles situés derrière la cuisse sont essentiels à la course, à l’accélération et à la stabilité du bassin. Lorsqu’ils sont surchargés ou insuffisamment préparés, une élongation ou une déchirure peut survenir.
Symptômes fréquents
- Douleur arrière de cuisse
- Sensation de claquement
- Raideur musculaire
- Douleur en courant
- Faiblesse à la poussée
- Boiterie
- Sensibilité au toucher
- Ecchymose possible
- Gêne à l’étirement
Causes possibles
- Sprint explosif
- Changement de direction
- Fatigue musculaire
- Manque d’échauffement
- Reprise trop rapide
- Déséquilibres musculaires
- Faiblesse des fessiers
- Charge d’entraînement excessive
- Ancienne blessure
Comment poser le diagnostic ?
- Historique de blessure
- Examen clinique
- Palpation de la zone
- Tests de force
- Évaluation de la marche
- Étirement contrôlé
- Échographie si besoin
- IRM dans certains cas
Comment soulager ?
- Repos relatif
- Compression
- Gestion de la douleur
- Rééducation progressive
- Renforcement musculaire
- Travail excentrique
- Retour graduel à la course
- Prévention des récidives
Place de l’ostéopathie
- Mobilité du bassin
- Travail hanche et lombaires
- Diminution des compensations
- Tensions myofasciales associées
- Qualité du mouvement
- Conseils de reprise
- Approche globale complémentaire
Quand consulter rapidement ?
- Douleur brutale intense
- Impossible de marcher
- Large ecchymose
- Perte importante de force
- Douleur persistante
- Récidives fréquentes
- Doute sur le diagnostic
En résumé
Les blessures aux ischio-jambiers sont fréquentes chez les sportifs, mais une prise en charge précoce et progressive permet souvent un retour efficace au sport. L’objectif n’est pas seulement de guérir vite, mais de revenir plus fort et avec moins de risque de rechute.
Blessures aux Ischio-jambiers : Comprendre une Lésion Fréquente chez les Sportifs
Douleur soudaine à l’arrière de la cuisse, sensation de claquement pendant un sprint, gêne persistante en courant ou peur de récidiver après une ancienne blessure : les blessures aux ischio-jambiers comptent parmi les lésions musculaires les plus fréquentes chez les sportifs. Elles touchent aussi bien les athlètes d’élite que les amateurs, et peuvent interrompre l’entraînement pendant plusieurs semaines lorsqu’elles ne sont pas prises en charge correctement.
Les ischio-jambiers forment un groupe musculaire situé à l’arrière de la cuisse. Ils jouent un rôle essentiel dans la course, l’accélération, le freinage, les changements de direction, le saut et la stabilité du bassin. À chaque foulée rapide, ils doivent produire de la force tout en contrôlant l’allongement du membre inférieur. Cette double exigence explique en partie pourquoi ils sont particulièrement exposés aux blessures.
Contrairement à une simple courbature, une blessure aux ischio-jambiers peut aller d’une tension légère à une déchirure partielle ou complète des fibres musculaires. Le risque augmente avec les sprints répétés, la fatigue, un manque d’échauffement, des déséquilibres musculaires, une reprise trop rapide ou des antécédents de lésion.
Ces blessures ne concernent pas uniquement la douleur immédiate. Elles sont aussi connues pour leur taux de récidive élevé. Revenir trop vite au sport ou négliger certains facteurs de risque peut entraîner une nouvelle blessure parfois plus longue à récupérer que la première.
La bonne nouvelle est qu’une prise en charge adaptée améliore nettement le pronostic. Diagnostic précis, gestion de la charge, rééducation progressive, renforcement ciblé, correction biomécanique et prévention bien structurée permettent souvent un retour performant et plus sécuritaire au sport.
Comprendre pourquoi les ischio-jambiers se blessent, comment reconnaître les signes importants et quelles stratégies favorisent une guérison durable est essentiel pour tout sportif souhaitant continuer à progresser sans être freiné par cette lésion fréquente.
Qu’est-ce qu’une blessure aux ischio-jambiers ?
Une blessure aux ischio-jambiers correspond à une atteinte des muscles situés à l’arrière de la cuisse ou de leurs tendons. Elle survient généralement lorsqu’une contrainte mécanique dépasse la capacité normale de résistance des tissus. Selon la gravité, la lésion peut aller d’un simple étirement excessif à une déchirure partielle ou complète des fibres musculaires. Chez certains patients, l’atteinte concerne davantage la jonction musculo-tendineuse ou le tendon proximal près du bassin.
Les ischio-jambiers comprennent trois muscles principaux : le biceps fémoral, le semi-tendineux et le semi-membraneux. Ensemble, ils participent à la flexion du genou, à l’extension de la hanche, au contrôle du bassin et à la stabilité du membre inférieur pendant la marche et la course. Ils sont particulièrement sollicités lors des accélérations, des sprints, des freinages et des changements rapides de direction.
La blessure survient souvent pendant une contraction excentrique, c’est-à-dire lorsque le muscle produit de la force tout en s’allongeant. Cela se produit typiquement en fin de phase oscillante du sprint, lorsque la jambe avance rapidement et que les ischio-jambiers doivent freiner l’extension du genou avant le contact au sol. Ce mécanisme explique la fréquence élevée des lésions dans les sports explosifs.
On distingue généralement plusieurs formes de blessures. La plus fréquente est la strain musculaire, souvent traduite par claquage ou élongation selon la sévérité. Il existe aussi les lésions tendineuses proximales, parfois observées lors d’un grand écart, d’un mouvement brusque ou d’un effort de force important. Chez certains athlètes, des douleurs chroniques d’insertion ou des tendinopathies peuvent s’installer progressivement.
Les symptômes varient selon le type de lésion. Une blessure aiguë provoque souvent une douleur vive soudaine, parfois décrite comme un coup reçu derrière la cuisse, accompagnée d’un arrêt immédiat de l’effort. Dans les formes plus modérées, la gêne apparaît surtout lors de la course rapide, de l’étirement ou de la montée des escaliers.
La gravité est habituellement classée en trois niveaux : léger étirement avec peu de perte fonctionnelle, déchirure partielle avec limitation importante, ou rupture sévère avec perte majeure de force et parfois ecchymose importante.
Une blessure aux ischio-jambiers ne se résume donc pas à “un muscle tiré”. C’est une lésion fonctionnelle complexe qui peut affecter la performance, la confiance et la continuité sportive si elle n’est pas correctement traitée.
Anatomie et fonction des ischio-jambiers
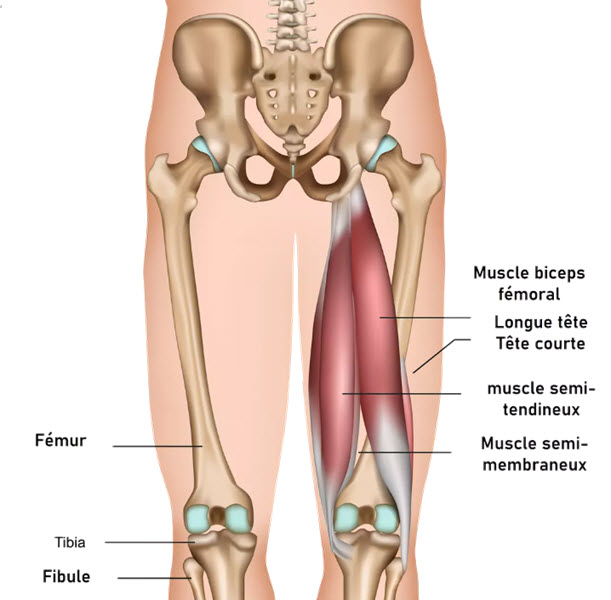
Les ischio-jambiers sont un groupe musculaire situé à l’arrière de la cuisse. Ils relient principalement le bassin à la jambe et jouent un rôle majeur dans la locomotion, la stabilité posturale et les performances sportives. Bien comprendre leur anatomie aide à saisir pourquoi ces muscles sont si souvent blessés et pourquoi leur récupération doit être rigoureuse.
Ce groupe comprend trois muscles principaux : le biceps fémoral, le semi-tendineux et le semi-membraneux. Le biceps fémoral possède deux portions : un long chef, qui prend origine sur l’ischion du bassin, et un court chef, qui naît sur le fémur. Les deux autres muscles prennent également naissance sur la tubérosité ischiatique. Ils descendent ensuite vers le genou pour se fixer sur le tibia ou le péroné selon le muscle concerné.
Leur première grande fonction est la flexion du genou. Lorsque vous pliez la jambe pour rapprocher le talon de la fesse, les ischio-jambiers se contractent. Ce geste intervient dans la marche, la course, les montées d’escaliers et de nombreux exercices sportifs.
Ils participent aussi à l’extension de la hanche, c’est-à-dire au mouvement qui ramène la cuisse vers l’arrière. Cette action est essentielle lors du sprint, du saut, du relevé depuis une position penchée ou de la propulsion à la course.
Une autre fonction importante est le contrôle du mouvement. Pendant la course rapide, les ischio-jambiers ne servent pas seulement à produire de la force : ils freinent aussi la jambe qui avance trop vite. Ce rôle de freinage excentrique impose de fortes contraintes mécaniques, particulièrement en sprint.
Ils contribuent également à la stabilité du bassin. En coordination avec les fessiers, les abdominaux et les muscles lombaires, ils participent au maintien d’un bon alignement du tronc et du membre inférieur. Une faiblesse ou une raideur des ischio-jambiers peut influencer la posture, la foulée et la répartition des charges.
Selon la position de la hanche et du genou, les contraintes sur ces muscles changent considérablement. C’est pourquoi certains mouvements comme les sprints, les grands pas, les coups de pied ou les accélérations soudaines représentent des situations à risque.
Les ischio-jambiers sont donc à la fois moteurs, stabilisateurs et freinateurs. Cette polyvalence explique leur importance… mais aussi leur vulnérabilité.
Pourquoi les ischio-jambiers se blessent-ils si souvent ?
Les blessures aux ischio-jambiers figurent parmi les lésions musculaires les plus fréquentes dans le sport. En football, athlétisme, rugby, soccer ou sports de raquette, elles reviennent régulièrement saison après saison. Cette fréquence élevée n’est pas due au hasard : elle résulte d’un ensemble de contraintes anatomiques, biomécaniques et fonctionnelles propres à ce groupe musculaire.
La première raison est leur double rôle articulaire. Les ischio-jambiers traversent à la fois la hanche et le genou. Ils doivent donc gérer simultanément les mouvements de deux articulations. Cette particularité augmente la complexité des tensions qu’ils subissent pendant l’effort.
La deuxième raison est la vitesse des mouvements sportifs modernes. Lors d’un sprint, les ischio-jambiers doivent ralentir la jambe qui avance tout en préparant l’appui suivant en une fraction de seconde. Ils sont alors soumis à de fortes contractions excentriques, reconnues comme particulièrement exigeantes pour les fibres musculaires.
La fatigue joue un rôle majeur. En fin de match ou en fin de séance, la coordination diminue, la technique se dégrade et la capacité du muscle à absorber les charges baisse. C’est pourquoi de nombreuses blessures surviennent lorsque l’athlète est déjà entamé physiquement.
Les déséquilibres musculaires augmentent également le risque. Des quadriceps très dominants, des fessiers faibles, un tronc instable ou une asymétrie entre jambe droite et gauche modifient la répartition des efforts et surchargent les ischio-jambiers.
Le manque de force excentrique est un autre facteur clé. Un muscle capable de produire de la force concentrique n’est pas forcément préparé à freiner efficacement un mouvement rapide. D’où l’intérêt des exercices spécifiques comme le Nordic Hamstring Curl.
La raideur musculaire ou un déficit de mobilité de hanche et de bassin peuvent aussi augmenter les contraintes sur les fibres lors des grandes amplitudes.
Les antécédents de blessure sont parmi les facteurs les plus importants. Un ancien claquage peut laisser une faiblesse résiduelle, une cicatrice moins adaptable ou une appréhension qui modifie le geste sportif.
Enfin, une reprise trop rapide après blessure ou après pause expose fortement à la rechute. Le muscle semble parfois guéri sur le plan douloureux alors qu’il n’a pas encore retrouvé sa pleine capacité mécanique.
Les ischio-jambiers se blessent donc souvent parce qu’ils travaillent dans des conditions extrêmes : vitesse élevée, fortes tensions, fatigue et exigences explosives. La prévention doit être à la hauteur de cette réalité.
Causes fréquentes et facteurs de risque
Les blessures aux ischio-jambiers apparaissent rarement à cause d’un seul facteur. Elles résultent le plus souvent d’une combinaison entre surcharge mécanique, préparation insuffisante, fatigue et vulnérabilités individuelles. Comprendre ces causes permet de mieux prévenir la blessure et de réduire le risque de récidive.
L’un des déclencheurs les plus fréquents est le sprint à haute intensité. Lors des accélérations maximales, les ischio-jambiers subissent des forces très élevées pour freiner la jambe et préparer l’appui. C’est une situation classique de claquage, surtout chez les athlètes non préparés ou fatigués.
Les changements brusques de direction représentent un autre contexte à risque. Dans les sports collectifs, les démarrages, pivots et freinages répétés imposent des contraintes rapides sur l’arrière de la cuisse.
Le manque d’échauffement augmente aussi la vulnérabilité. Un muscle froid, raide ou peu activé tolère généralement moins bien les efforts explosifs. Un échauffement progressif prépare les tissus, la coordination et le système nerveux.
La fatigue musculaire est l’un des facteurs les mieux documentés. En fin de match, après un volume d’entraînement élevé ou en période de récupération insuffisante, la capacité du muscle à absorber les charges diminue.
Les déséquilibres musculaires jouent un rôle important. Des quadriceps dominants, des fessiers faibles, un déficit du tronc ou une asymétrie entre les jambes peuvent déplacer la charge vers les ischio-jambiers.
Un manque de force excentrique expose particulièrement au risque. Si le muscle n’est pas entraîné à freiner efficacement un mouvement rapide, il peut céder lors d’un effort intense.
La mobilité réduite de hanche, du bassin ou du genou peut également augmenter les tensions. Ce n’est pas uniquement la souplesse des ischio-jambiers qui compte, mais la qualité globale du mouvement.
Les antécédents de blessure constituent l’un des plus grands facteurs de risque. Après un ancien claquage, une faiblesse résiduelle, une cicatrice rigide ou une appréhension peuvent persister.
La charge d’entraînement mal gérée est aussi fréquente : trop d’intensité, trop de matchs rapprochés, reprise brutale après pause ou absence de progression graduelle.
Le stress, le manque de sommeil et la récupération insuffisante influencent indirectement la santé musculaire. Un organisme fatigué récupère moins bien et tolère moins les contraintes.
Enfin, l’âge, le niveau de pratique, certaines morphologies ou la technique de course peuvent moduler le risque selon les individus.
Prévenir une blessure aux ischio-jambiers consiste donc à agir sur plusieurs leviers à la fois plutôt qu’à chercher une seule cause.
Symptômes à reconnaître
Les symptômes d’une blessure aux ischio-jambiers varient selon la gravité de la lésion, la zone touchée et le moment d’évolution. Certaines blessures sont immédiatement évidentes, avec arrêt brutal de l’activité, alors que d’autres débutent par une gêne plus discrète qui s’aggrave progressivement. Savoir reconnaître les signes importants permet d’intervenir rapidement.
Le symptôme le plus fréquent est une douleur à l’arrière de la cuisse. Elle peut survenir soudainement pendant un sprint, un saut, un grand pas ou un mouvement explosif. Plusieurs sportifs décrivent une sensation de coup reçu derrière la jambe alors qu’aucun contact n’a eu lieu.
Dans les formes plus légères, la douleur est moins brutale. Elle apparaît pendant l’effort, lors d’une accélération ou d’un étirement, puis persiste après la séance. Ce type de signal ne doit pas être ignoré.
Une sensation de claquement ou de déchirure peut accompagner les lésions plus importantes. Elle est souvent suivie d’un arrêt immédiat de la course ou de l’activité.
La sensibilité au toucher est fréquente. Appuyer sur la zone lésée reproduit souvent la douleur, surtout au niveau du ventre musculaire ou de la jonction musculo-tendineuse.
La raideur musculaire apparaît rapidement ou dans les heures suivantes. Marcher, se pencher, monter les escaliers ou tendre la jambe peut devenir inconfortable.
Une perte de force est également courante. Le sportif remarque qu’il ne peut plus accélérer, pousser normalement ou fléchir le genou avec la même puissance.
Dans les blessures plus sévères, un gonflement ou des ecchymoses peuvent apparaître dans les jours suivants. Les bleus peuvent descendre vers l’arrière du genou sous l’effet de la gravité.
La boiterie est fréquente lorsque la douleur est marquée. Certains patients raccourcissent le pas pour éviter l’étirement de l’arrière de la cuisse.
Dans les formes chroniques ou mal guéries, les symptômes sont parfois plus subtils : gêne persistante en sprint, tiraillement récurrent, sensation d’insécurité ou douleur après l’effort.
Certains signes justifient une évaluation rapide : douleur intense, incapacité de marcher normalement, large ecchymose, perte majeure de force ou récidive répétée.
Une douleur derrière la cuisse n’est pas toujours un simple “muscle serré”. Plus la blessure est reconnue tôt, meilleures sont les chances de récupération complète.
Quand consulter rapidement

Grades 1, 2 et 3 : comprendre la gravité de la déchirure
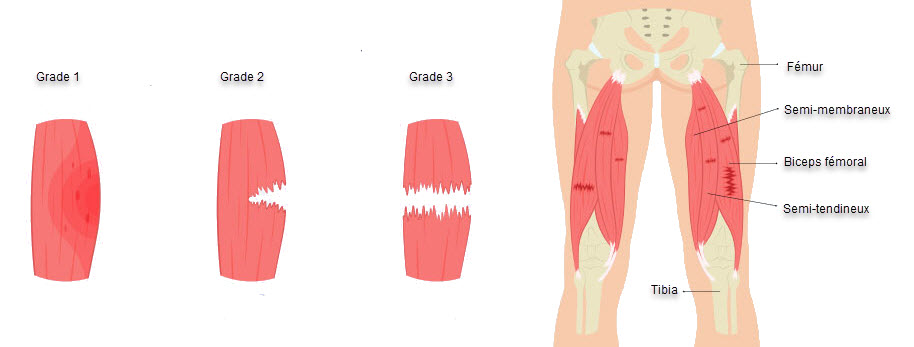
Les blessures aux ischio-jambiers ne présentent pas toutes la même intensité. Certaines provoquent seulement une gêne légère avec récupération rapide, tandis que d’autres entraînent une incapacité importante et nécessitent plusieurs mois de rééducation. Pour orienter la prise en charge, les cliniciens utilisent souvent une classification en trois grades selon l’ampleur des dommages tissulaires et la perte fonctionnelle.
Le grade 1 correspond à une atteinte légère. Il s’agit généralement de microdommages de quelques fibres musculaires sans rupture majeure. La douleur peut apparaître pendant un sprint, un étirement ou un effort rapide, mais la personne peut parfois continuer l’activité, au moins brièvement. Une gêne à la course rapide, une sensibilité locale et une légère raideur sont fréquentes. La force est peu diminuée, et la marche reste souvent possible sans boiterie importante. Même si cette lésion semble mineure, elle mérite une prise en charge sérieuse, car un retour trop rapide augmente le risque d’aggravation.
Le grade 2 correspond à une déchirure partielle plus significative. Un plus grand nombre de fibres sont atteintes, ce qui entraîne une douleur plus vive et une limitation fonctionnelle claire. Le sportif doit souvent arrêter immédiatement l’activité. Courir, accélérer, se pencher ou tendre la jambe devient difficile. La palpation est douloureuse, la force diminue nettement et une boiterie peut apparaître. Un gonflement local ou des ecchymoses peuvent se développer dans les jours suivants. Le temps de récupération est généralement plus long et nécessite une rééducation structurée.
Le grade 3 représente la forme la plus sévère. Il peut s’agir d’une rupture quasi complète ou complète du muscle, parfois associée au tendon. La douleur initiale peut être intense, suivie parfois d’une sensation de relâchement ou de perte de contrôle. La fonction musculaire est fortement compromise : marcher devient difficile, la flexion du genou ou l’extension de hanche sont très faibles, et les ecchymoses peuvent être importantes. Dans certaines ruptures proximales tendineuses, un avis chirurgical peut être nécessaire.
Il faut toutefois comprendre que la réalité clinique est plus nuancée qu’un simple chiffre. Deux lésions du même grade peuvent évoluer différemment selon la localisation, l’âge, les antécédents, la qualité de la rééducation et les exigences sportives.
La localisation compte beaucoup : une petite lésion près du tendon proximal peut parfois être plus longue à guérir qu’une atteinte musculaire plus volumineuse ailleurs.
Le grade aide donc à estimer la gravité, mais ce n’est qu’un élément du tableau global. Le plus important reste la fonction réelle du patient, l’évolution des symptômes et les critères de retour au sport.
| Critère | Grade 1 | Grade 2 | Grade 3 |
|---|---|---|---|
| Type de lésion | Micro-étirement / petites fibres touchées | Déchirure partielle | Rupture sévère ou complète |
| Douleur | Légère à modérée | Modérée à importante | Importante à très intense |
| Début des symptômes | Pendant ou après effort | Souvent immédiat | Brutal avec arrêt immédiat |
| Force musculaire | Peu diminuée | Nettement diminuée | Forte perte de force |
| Marche | Souvent possible | Boiterie fréquente | Difficile ou impossible |
| Ecchymose | Rare | Possible | Fréquente |
| Amplitude de mouvement | Légèrement limitée | Limitée | Très limitée |
| Sprint / sport | Inconfortable | Impossible | Impossible |
| Temps de récupération | 1 à 3 semaines | 3 à 8 semaines | 2 à 6 mois ou plus |
| Risque de récidive | Modéré | Élevé | Très élevé si mal rééduqué |
| Traitement principal | Repos relatif + exercices | Rééducation structurée | Rééducation intensive ± chirurgie |
| Retour au sport | Rapide si bien géré | Progressif et encadré | Long et rigoureux |
Physiopathologie : ce qui se passe dans le muscle blessé
Lorsqu’un ischio-jambier se blesse, il ne s’agit pas simplement d’un “muscle tiré”. Une cascade biologique complexe se met en place dès les premières secondes. Comprendre ce qui se passe dans les tissus aide à mieux saisir pourquoi la douleur apparaît, pourquoi le temps de guérison varie et pourquoi une rééducation progressive est essentielle.
La blessure débute par une surcharge mécanique dépassant la capacité de résistance du muscle ou du tendon. Cela survient souvent lors d’un sprint, d’un freinage rapide, d’un grand allongement ou d’une contraction explosive. Certaines fibres musculaires se rompent partiellement ou totalement.
Immédiatement après, le corps déclenche une réponse inflammatoire contrôlée. Des cellules immunitaires affluent vers la zone lésée pour nettoyer les tissus endommagés. Cette phase explique en partie la douleur, la chaleur locale, la sensibilité et parfois le gonflement.
De petits vaisseaux sanguins peuvent être touchés, provoquant un saignement local plus ou moins important. Lorsque le sang diffuse dans les tissus, des ecchymoses apparaissent parfois dans les jours suivants.
Ensuite commence la phase de réparation tissulaire. Des cellules spécialisées, dont les fibroblastes et les cellules satellites musculaires, participent à reconstruire la zone blessée. De nouvelles fibres musculaires peuvent se former, tandis que du collagène est produit pour stabiliser les tissus.
C’est ici qu’apparaît la cicatrice. Une cicatrice n’est pas forcément un problème, mais si elle est trop rigide, désorganisée ou mal intégrée au mouvement, elle peut diminuer l’élasticité locale et favoriser une récidive.
Parallèlement, le système nerveux modifie souvent la commande motrice. Le corps protège la zone en réduisant certains recrutements musculaires ou en modifiant la coordination. Ces adaptations sont utiles au départ, mais peuvent persister trop longtemps si elles ne sont pas rééduquées.
L’inactivité prolongée peut entraîner une perte de force, d’endurance et de tolérance à l’étirement. C’est pourquoi le repos absolu prolongé n’est généralement pas la meilleure stratégie une fois la phase aiguë passée.
La rééducation progressive sert justement à guider la cicatrisation. Les charges bien dosées orientent l’alignement du collagène, restaurent la force, améliorent la coordination et redonnent confiance au mouvement.
Une guérison clinique signifie donc plus que l’absence de douleur : elle implique une restauration de la capacité du muscle à absorber les contraintes sportives réelles.
Comment poser le diagnostic ?
| Étape | Éléments évalués | Objectif |
|---|---|---|
| 1. Interrogatoire | Sprint ? Changement de direction ? Sensation de claquement ? Douleur progressive ? Antécédents ? | Comprendre le mécanisme de blessure |
| 2. Observation | Boiterie, posture, gonflement, ecchymose | Repérer signes visibles de gravité |
| 3. Palpation | Zone douloureuse, tension musculaire, creux, sensibilité | Localiser la lésion |
| 4. Tests de force | Flexion du genou, extension de hanche, contraction isométrique | Évaluer perte de force |
| 5. Mobilité / Étirement | Tolérance à l’étirement, amplitude, douleur | Mesurer limitation fonctionnelle |
| 6. Imagerie si besoin | Échographie, IRM | Confirmer gravité et localisation |
| 7. Plan thérapeutique | Repos, rééducation, progression retour sport | Organiser récupération durable |
Le diagnostic d’une blessure aux ischio-jambiers repose sur l’analyse du mécanisme de blessure, l’examen clinique et, lorsque nécessaire, l’imagerie médicale. L’objectif n’est pas seulement de confirmer qu’il existe une lésion, mais d’identifier sa localisation, sa gravité, les structures touchées et les facteurs pouvant influencer le retour au sport.
La première étape est l’interrogatoire clinique. Le professionnel cherche à comprendre comment la douleur est apparue : sprint, changement de direction, grand écart, soulevé de charge, douleur progressive sans geste précis ou récidive d’une ancienne blessure. Le contexte oriente souvent déjà le type de lésion.
La description des symptômes est essentielle : sensation de claquement, arrêt immédiat, gêne en course rapide, douleur au repos, boiterie, apparition d’ecchymoses ou incapacité à poursuivre l’effort.
L’examen physique permet ensuite de préciser la situation. On observe la marche, la posture, la présence d’un gonflement ou d’ecchymoses. La palpation localise la zone douloureuse sur le ventre musculaire, la jonction musculo-tendineuse ou près de l’insertion proximale.
La force est testée par différents mouvements : flexion du genou, extension de hanche, contractions isométriques ou gestes fonctionnels selon la tolérance. Une diminution de force ou une douleur reproduite à l’effort fournit des informations utiles.
Les tests de mobilité et d’étirement évaluent la tolérance à l’allongement du muscle. Une limitation asymétrique ou une douleur à l’étirement peut soutenir le diagnostic.
Le clinicien recherche aussi des diagnostics différentiels : douleur lombaire irradiée, atteinte du nerf sciatique, tendinopathie fessière, douleur du genou postérieur ou lésion d’un autre muscle de la cuisse.
Chez le sportif, l’évaluation du niveau de performance, du calendrier de compétition et des antécédents de récidive aide à planifier la suite.
Le diagnostic n’est donc pas un simple oui ou non. C’est une cartographie complète de la blessure afin d’orienter le traitement et de sécuriser le retour au sport.
IRM, échographie et autres examens utiles
L’imagerie n’est pas systématique pour toutes les blessures aux ischio-jambiers, mais elle devient très utile lorsque la douleur est importante, que le diagnostic est incertain, qu’une rupture sévère est suspectée ou qu’un retour au sport doit être planifié avec précision. Elle permet de mieux visualiser les tissus atteints et d’estimer certaines implications pronostiques.
L’échographie est souvent accessible, rapide et dynamique. Elle peut montrer un hématome, une désorganisation des fibres, une déchirure musculaire ou une atteinte tendineuse superficielle. Elle dépend toutefois de l’expérience de l’opérateur et visualise moins bien certaines zones profondes.
L’IRM est généralement l’examen le plus complet. Elle permet d’identifier l’œdème musculaire, la taille de la lésion, la localisation exacte, l’atteinte du tendon et les tissus environnants. Elle est particulièrement utile pour les lésions proximales, les douleurs persistantes ou les cas complexes.
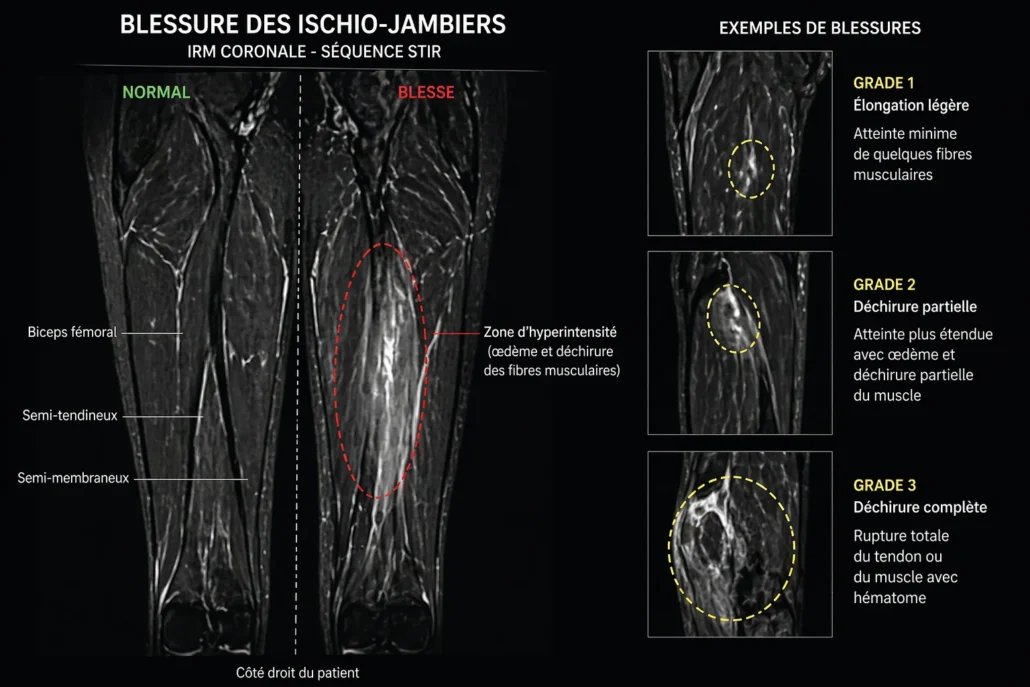
L’IRM peut aussi aider dans les sports de haut niveau lorsqu’il faut estimer les délais de retour, même si aucune image ne remplace les critères fonctionnels sur le terrain.
La radiographie n’évalue pas directement le muscle, mais peut être utile si l’on suspecte une avulsion osseuse, une autre pathologie ou une douleur d’origine différente.
Dans certaines situations, des examens complémentaires peuvent être discutés : bilan lombaire, tests neurologiques, évaluation biomécanique ou analyse de la course.
Il faut toutefois rappeler qu’une belle image ne garantit pas une récupération complète, et qu’une image encore imparfaite n’interdit pas toujours la reprise si la fonction est restaurée. L’imagerie complète l’évaluation clinique, elle ne la remplace pas.
Traitements médicaux : repos, rééducation et prise en charge
Le traitement d’une blessure aux ischio-jambiers vise à contrôler la douleur, favoriser une réparation tissulaire de qualité, restaurer la force et permettre un retour sécuritaire au sport. Il ne s’agit pas seulement d’attendre que “ça passe”, mais de guider activement la guérison.
Dans la phase initiale, on cherche à réduire la charge sur le muscle blessé. Cela signifie interrompre ou adapter les activités douloureuses : sprint, course rapide, sauts ou mouvements explosifs. Le repos relatif est généralement préférable à l’immobilisation totale prolongée.
Les premières mesures peuvent inclure compression, élévation, gestion de la douleur et reprise graduelle des mouvements tolérés. L’objectif est de calmer la phase aiguë sans déconditionner inutilement le patient.
Très tôt, la rééducation active devient centrale. Des exercices progressifs sont introduits selon la tolérance : contractions isométriques, mobilité contrôlée, renforcement concentrique puis excentrique, travail du tronc et contrôle lombo-pelvien.
Le renforcement excentrique est particulièrement important, car il prépare le muscle aux contraintes réelles du sprint et du freinage.
À mesure que les symptômes diminuent, on réintroduit les gestes fonctionnels : marche rapide, course légère, accélérations progressives, changements de direction et mouvements spécifiques au sport pratiqué.
Chez certains patients, la prise en charge inclut aussi le traitement des facteurs associés : déficit de force des fessiers, manque de mobilité, surcharge d’entraînement, fatigue chronique ou mauvaise planification de reprise.
Les ruptures sévères, avulsions proximales importantes ou pertes fonctionnelles majeures peuvent nécessiter une évaluation chirurgicale spécialisée.
La guérison optimale repose sur la progression. Aller trop vite augmente le risque de récidive, mais attendre passivement trop longtemps retarde aussi le retour à la performance.
Approche ostéopathique : accompagner la récupération
L’ostéopathie ne remplace ni le diagnostic médical ni la rééducation structurée d’une blessure aux ischio-jambiers. Elle peut toutefois constituer un complément pertinent dans certaines phases de récupération, notamment pour réduire les compensations, restaurer la mobilité globale et améliorer la qualité du mouvement. L’objectif n’est pas seulement de traiter la zone douloureuse, mais d’intégrer la blessure dans l’ensemble de la chaîne fonctionnelle.
Après une lésion, plusieurs sportifs modifient inconsciemment leur façon de marcher, courir ou se pencher. Ils évitent l’étirement de l’arrière de la cuisse, transfèrent davantage la charge sur l’autre jambe ou rigidifient le bassin. Ces adaptations protègent au départ, mais peuvent entretenir d’autres douleurs si elles persistent.
Un travail ostéopathique peut viser à améliorer la mobilité du bassin, de la hanche, de la colonne lombaire, du genou et du pied, selon les restrictions observées. Une meilleure mobilité régionale peut réduire certaines contraintes inutiles sur les ischio-jambiers.
L’approche peut aussi inclure le traitement des tensions myofasciales secondaires dans les fessiers, les adducteurs, les mollets ou la région lombaire. Ces zones compensent souvent après une blessure.
Chez certains patients, la respiration, la posture et le contrôle du tronc influencent également la stratégie de mouvement. Travailler la coordination globale peut alors être utile.
L’ostéopathie prend surtout sa place lorsque la phase aiguë est stabilisée et que les charges progressives sont déjà intégrées au plan de récupération. Une manipulation agressive sur un muscle fraîchement lésé n’est pas appropriée.
L’accompagnement peut aussi avoir une dimension éducative : compréhension des signaux du corps, reprise graduelle, gestion de la peur du mouvement et prévention des rechutes.
Intégrée à une approche multidisciplinaire avec médecin, physiothérapeute, préparateur physique ou entraîneur, l’ostéopathie peut contribuer à un retour plus harmonieux à la performance.
Exercices recommandés : mobilité, renforcement et prévention
Les exercices sont au cœur de la récupération après une blessure aux ischio-jambiers. Ils permettent de restaurer la force, la tolérance à l’étirement, la coordination et la capacité du muscle à gérer les contraintes sportives réelles. Le choix des exercices dépend toujours du stade de guérison et du niveau du patient.
En phase précoce, on privilégie souvent les contractions isométriques : produire une tension sans grand mouvement. Cela aide à réactiver le muscle avec peu d’irritation.
La mobilité contrôlée est ensuite importante : balancements doux, glissements neuraux si indiqués, mobilité de hanche et du bassin, amplitude progressive sans douleur excessive.
Le renforcement concentrique peut inclure :
- pont fessier
- pont unilatéral
- flexion de genou avec ballon
- hip hinge léger
- step-up progressif
Puis vient le travail excentrique, essentiel pour prévenir les récidives :
- Nordic Hamstring Curl progressif
- Romanian deadlift contrôlé
- sliders ischio-jambiers
- descente lente sur une jambe
Le travail du tronc et du bassin ne doit pas être négligé :
- planches
- anti-rotation
- contrôle unipodal
- stabilité latérale
À mesure que la guérison avance, les exercices deviennent plus dynamiques :
- foulées progressives
- montées de genoux
- accélérations graduelles
- changements de direction
- sauts selon le sport
Quelques principes clés :
- progresser graduellement
- éviter la douleur vive
- surveiller la réaction dans les 24 h
- travailler la qualité du mouvement
- individualiser selon le sport
Un bon programme d’exercices ne sert pas seulement à guérir : il reconstruit un athlète plus résilient.
Temps de guérison : combien de temps pour récupérer ?
Le temps de récupération après une blessure aux ischio-jambiers varie énormément selon la gravité de la lésion, sa localisation, les antécédents, la qualité de la prise en charge et les exigences sportives du patient. Il n’existe pas de calendrier universel valable pour tous.
Les lésions légères peuvent parfois évoluer favorablement en 1 à 3 semaines, surtout si elles sont reconnues tôt et bien gérées. Les déchirures partielles nécessitent souvent plusieurs semaines supplémentaires.
Les lésions plus sévères ou tendineuses proximales peuvent demander plusieurs mois avant un retour complet au haut niveau.
Mais la durée brute ne suffit pas. Ce qui compte réellement, ce sont les critères de progression :
- marche normale
- absence de douleur au quotidien
- force restaurée
- tolérance au sprint progressif
- confiance retrouvée
- aucune réaction négative après charge
Plusieurs facteurs ralentissent la guérison :
- retour trop rapide
- repos passif prolongé
- antécédents répétés
- fatigue persistante
- mauvaise gestion de charge
- déficit de force résiduel
À l’inverse, favorisent la récupération :
- diagnostic précoce
- progression structurée
- exercices adaptés
- sommeil suffisant
- bonne nutrition
- suivi cohérent
Chez les sportifs, la tentation est forte de revenir dès que la douleur diminue. Pourtant, l’absence de douleur ne signifie pas toujours que le muscle est prêt à supporter un sprint maximal.
Il vaut mieux perdre quelques jours en consolidation que plusieurs semaines en récidive. Le vrai objectif n’est pas le retour rapide, mais le retour durable.
Retour au sport : quand reprendre sans risque ?
Le retour au sport après une blessure aux ischio-jambiers ne devrait jamais reposer uniquement sur le temps écoulé depuis la blessure. Deux athlètes blessés le même jour peuvent récupérer à des rythmes différents. La vraie question n’est pas “combien de jours sont passés ?”, mais “le muscle est-il prêt à tolérer les exigences réelles du sport ?”.
La première étape est le retour aux activités de base : marcher normalement, monter les escaliers, se pencher, accélérer légèrement et effectuer les gestes quotidiens sans douleur ni appréhension.
Ensuite, la reprise sportive suit généralement une progression :
- jogging léger
- course continue modérée
- accélérations progressives
- sprints sous-maximaux
- changements de direction
- gestes spécifiques au sport
- intensité compétitive complète
Chaque étape doit être tolérée pendant l’effort et dans les 24 heures suivantes.
Les critères souvent recherchés avant un retour complet incluent :
- amplitude comparable au côté sain
- force proche de la normale
- sprint progressif sans douleur
- absence de sensibilité résiduelle marquée
- confiance psychologique
- capacité à répéter les efforts
Le facteur mental est souvent sous-estimé. Certains athlètes hésitent à pousser franchement, freinent inconsciemment ou craignent la récidive. Cette appréhension peut modifier le geste et augmenter le risque.
Reprendre trop tôt parce qu’un match approche ou qu’une compétition est importante expose à une rechute parfois plus sévère que la première blessure.
Le retour au sport idéal est donc progressif, validé par la fonction et adapté au contexte réel de l’athlète.
Prévention des récidives : stratégies efficaces
Les blessures aux ischio-jambiers sont connues pour leur taux de récidive élevé. Après une première lésion, le risque de rechute augmente, surtout dans les semaines ou mois suivant le retour au sport. La prévention doit donc continuer bien après la disparition de la douleur.
Le levier principal est le renforcement continu, notamment excentrique. Des exercices comme le Nordic Hamstring Curl ont montré un intérêt important dans plusieurs contextes sportifs.
La gestion de la charge est tout aussi essentielle. Trop d’intensité, trop de matchs rapprochés ou une reprise brutale après pause augmentent le risque.
Le travail des fessiers, du tronc et du bassin améliore la qualité de mouvement et réduit certaines surcharges sur l’arrière de la cuisse.
La vitesse doit être entretenue progressivement. Un athlète qui ne s’expose jamais à des sprints contrôlés à l’entraînement risque d’être surpris en compétition.
La mobilité utile compte aussi : hanche, bassin, genou et chaîne postérieure doivent permettre un mouvement efficace sans compensation excessive.
Le sommeil, la récupération et la nutrition influencent la tolérance aux charges. Un corps épuisé protège moins bien ses tissus.
Les signaux d’alerte à respecter :
- tiraillement inhabituel
- raideur persistante
- asymétrie de force
- gêne après sprint
- fatigue excessive
La prévention des récidives n’est pas un exercice isolé, mais une culture d’entraînement cohérente.
Impact sur la performance sportive
Même lorsqu’elles semblent mineures, les blessures aux ischio-jambiers peuvent affecter fortement la performance. Leur impact dépasse la douleur locale : elles touchent la vitesse, la puissance, la confiance et la continuité de l’entraînement.
La conséquence la plus évidente est la baisse de vitesse maximale. Les ischio-jambiers sont essentiels lors du sprint et de l’accélération.
La puissance peut aussi diminuer : saut, poussée, changements de direction et actions explosives deviennent moins efficaces.
Une blessure perturbe souvent le rythme d’entraînement. Les interruptions répétées empêchent l’accumulation de travail nécessaire à la progression.
Le coût psychologique est réel :
- peur du sprint maximal
- crainte du claquage
- perte de confiance
- frustration
Chez les athlètes professionnels, une absence même courte peut influencer la saison, la sélection ou la performance collective.
À long terme, des récidives répétées peuvent modifier la mécanique de course et limiter le potentiel athlétique si les causes profondes ne sont pas traitées.
Bien gérée, une blessure peut toutefois devenir une opportunité : corriger des faiblesses, mieux planifier l’entraînement et revenir plus solide qu’avant.
Quand consulter rapidement ?
Une gêne légère derrière la cuisse après un effort n’est pas toujours grave, mais certains signes justifient une évaluation rapide. Consulter tôt permet souvent de réduire la durée d’arrêt, d’obtenir un diagnostic précis et d’éviter qu’une lésion modérée devienne un problème plus long à récupérer.
Il est recommandé de consulter rapidement si la douleur survient de façon brutale pendant un sprint, un saut ou un changement de direction, surtout en présence d’une sensation de claquement ou de déchirure.
Une incapacité à poursuivre l’activité, à marcher normalement ou à monter les escaliers sans douleur importante est également un signal clair.
La présence d’une ecchymose importante, d’un gonflement marqué ou d’une perte nette de force doit faire suspecter une lésion plus significative.
Consultez aussi si la douleur persiste plusieurs jours malgré le repos, ou si elle revient systématiquement dès la reprise de la course.
Les récidives répétées méritent une vraie évaluation des causes profondes :
- déficit de force
- mauvaise gestion de charge
- problème biomécanique
- reprise trop rapide
- récupération insuffisante
Chez les sportifs en saison, obtenir un bon diagnostic tôt évite souvent de perdre davantage de temps plus tard.
Une consultation est également pertinente lorsque le diagnostic n’est pas clair. Une douleur postérieure de cuisse peut parfois provenir du dos, du nerf sciatique, d’un tendon proximal ou d’une autre structure.
Consulter rapidement n’est pas un signe de faiblesse : c’est souvent la stratégie la plus intelligente pour revenir durablement.
Cas célèbres et leçons à retenir
Les blessures aux ischio-jambiers touchent aussi les plus grands athlètes. Même avec un encadrement médical de haut niveau, ces lésions restent fréquentes dans les sports explosifs. Les cas médiatisés rappellent qu’aucun niveau de performance n’immunise contre les contraintes biomécaniques, la fatigue ou une reprise trop rapide. Ils offrent aussi des leçons utiles pour les sportifs amateurs comme professionnels.

Le cas de Lionel Messi a souvent été cité en début de carrière. Plusieurs épisodes musculaires ont souligné l’importance de la gestion des charges, de l’optimisation physique et de la prévention individualisée. Avec le temps, son entourage a ajusté la préparation, la récupération et la surveillance des signaux précoces.
Cristiano Ronaldo a lui aussi connu des pépins musculaires malgré une condition physique exceptionnelle. Son exemple rappelle qu’un corps très performant reste exposé lorsqu’il accumule des volumes d’effort élevés sur de longues saisons.
Le cas de Usain Bolt a marqué les esprits lors de sa dernière grande compétition, lorsqu’une blessure musculaire a compromis sa fin de carrière sur la piste. Même chez le sprinteur le plus rapide de l’histoire, les ischio-jambiers demeurent un maillon critique lors des efforts maximaux.
En football, plusieurs joueurs ont vu leur continuité freinée par des récidives répétées. Ces situations montrent qu’un retour au jeu prématuré peut coûter plus cher qu’une semaine supplémentaire de récupération.
Un autre exemple emblématique reste Derek Redmond aux Jeux olympiques de 1992. Victime d’une déchirure aux ischio-jambiers en pleine course, il termine malgré tout soutenu par son père. Au-delà de l’émotion, cet épisode rappelle la violence possible de ces lésions lors des efforts explosifs.
Leçons concrètes à retenir
- La performance n’élimine pas le risque de blessure.
- La prévention doit être continue, pas seulement après une lésion.
- La gestion de la charge est aussi importante que le talent.
- Le retour au sport doit être validé par la fonction, pas par la pression du calendrier.
- Une blessure bien rééduquée peut devenir un point de progression.
Ces cas célèbres rappellent que les ischio-jambiers exigent respect, préparation et patience.
Quand consulter rapidement ?
Une gêne légère derrière la cuisse après un effort n’est pas toujours grave, mais certains signes justifient une évaluation rapide. Consulter tôt permet souvent de réduire la durée d’arrêt, d’obtenir un diagnostic précis et d’éviter qu’une lésion modérée devienne un problème plus long à récupérer.
Il est recommandé de consulter rapidement si la douleur survient de façon brutale pendant un sprint, un saut ou un changement de direction, surtout en présence d’une sensation de claquement ou de déchirure.
Une incapacité à poursuivre l’activité, à marcher normalement ou à monter les escaliers sans douleur importante est également un signal clair.
La présence d’une ecchymose importante, d’un gonflement marqué ou d’une perte nette de force doit faire suspecter une lésion plus significative.
Consultez aussi si la douleur persiste plusieurs jours malgré le repos, ou si elle revient systématiquement dès la reprise de la course.
Les récidives répétées méritent une vraie évaluation des causes profondes :
- déficit de force
- mauvaise gestion de charge
- problème biomécanique
- reprise trop rapide
- récupération insuffisante
Chez les sportifs en saison, obtenir un bon diagnostic tôt évite souvent de perdre davantage de temps plus tard.
Une consultation est également pertinente lorsque le diagnostic n’est pas clair. Une douleur postérieure de cuisse peut parfois provenir du dos, du nerf sciatique, d’un tendon proximal ou d’une autre structure.
Consulter rapidement n’est pas un signe de faiblesse : c’est souvent la stratégie la plus intelligente pour revenir durablement.
FAQ : réponses aux questions fréquentes
Une blessure aux ischio-jambiers peut-elle guérir seule ?
Les formes légères peuvent s’améliorer avec le repos relatif, mais sans rééducation adaptée, le risque de faiblesse persistante ou de récidive reste élevé.
Combien de temps dure la guérison ?
Cela varie selon la gravité : quelques semaines pour une lésion légère, plusieurs mois pour une déchirure importante ou tendineuse.
Puis-je continuer à courir avec une douleur légère ?
Pas idéalement. Continuer malgré la douleur peut aggraver la lésion et prolonger l’arrêt futur.
Pourquoi les blessures reviennent-elles souvent ?
Les récidives sont fréquentes en cas de retour trop rapide, déficit de force excentrique, mauvaise gestion de charge ou rééducation incomplète.
La glace est-elle utile ?
Elle peut aider à soulager la douleur au début, mais elle ne remplace pas la progression active de la récupération.
Faut-il s’étirer immédiatement après la blessure ?
Pas de manière agressive. En phase aiguë, un étirement forcé peut irriter davantage les tissus.
Quel exercice prévient le mieux les récidives ?
Le Nordic Hamstring Curl est l’un des exercices les plus étudiés pour réduire le risque de rechute.
Une IRM est-elle toujours nécessaire ?
Non. Beaucoup de diagnostics se font cliniquement. L’IRM est surtout utile en cas de doute, de lésion sévère ou chez les sportifs de haut niveau.
L’ostéopathie peut-elle aider ?
Oui, comme approche complémentaire pour les compensations, la mobilité et le retour fonctionnel, sans remplacer la rééducation active.
Quand reprendre les sprints ?
Seulement après récupération de la force, absence de douleur et progression réussie sur les étapes intermédiaires.
Conclusion
Les blessures aux ischio-jambiers font partie des lésions musculaires les plus fréquentes chez les sportifs, mais elles ne doivent jamais être banalisées. Derrière une simple douleur à l’arrière de la cuisse peut se cacher une atteinte capable de perturber la performance, d’interrompre l’entraînement et de favoriser des récidives si elle est mal gérée.
Ces muscles occupent une place centrale dans la course, les accélérations, les freinages, les sauts et la stabilité du bassin. Leur rôle exigeant explique pourquoi ils sont si sollicités dans les sports modernes. Lorsqu’ils se blessent, la récupération ne consiste pas seulement à attendre que la douleur disparaisse : il faut restaurer la force, la tolérance à l’effort, la coordination et la confiance dans le mouvement.
Le bon diagnostic, la progression intelligente des charges, le renforcement ciblé, la prévention continue et un retour au sport basé sur des critères fonctionnels représentent les piliers d’une guérison durable. L’ostéopathie, la physiothérapie, la préparation physique et l’encadrement médical peuvent se compléter utilement selon les besoins.
Une blessure bien traitée peut devenir une opportunité de corriger des faiblesses jusque-là invisibles. Plusieurs athlètes reviennent plus efficaces après avoir amélioré leur force, leur technique ou leur planification d’entraînement.
Le véritable objectif n’est donc pas seulement de rejouer vite, mais de revenir plus solide, plus résilient et mieux préparé qu’avant.
Références scientifiques
- Petersen J, Hölmich P. Evidence based prevention of hamstring injuries in sport. Br J Sports Med. 2005;39(6):319-323.
- Ekstrand J, Waldén M, Hägglund M. Hamstring injuries have increased by 4% annually in men’s professional football since 2001. Br J Sports Med. 2016;50(12):731-737.
- Askling CM, Tengvar M, Saartok T, Thorstensson A. Proximal hamstring strains of stretching type in different sports. Am J Sports Med. 2008;36(9):1799-1804.
- Freckleton G, Pizzari T. Risk factors for hamstring strain injury in sport: systematic review and meta-analysis. Br J Sports Med. 2013;47(6):351-358.
- Woods C, Hawkins RD, Maltby S, et al. Analysis of hamstring injuries in professional football. Br J Sports Med. 2004;38(1):36-41.
- Davis KW. Imaging of the hamstrings. Semin Musculoskelet Radiol. 2008;12(1):28-41.
- Elliott MC, Zarins B, Powell JW, Kenyon CD. Hamstring muscle strains in professional football players: a 10-year review. Am J Sports Med. 2011;39(4):843-850.
- Ali K, Leland JM. Hamstring strains and tears in the athlete. Clin Sports Med. 2012;31(2):263-272.
- Alzahrani MM, Aldebeyan S, Abduljabbar F, Martineau PA. Hamstring injuries in athletes: diagnosis and treatment. JBJS Rev. 2015;3(6).
- Prior M, Guerin M, Grimmer K. Evidence-based approach to hamstring strain injury. Sports Health. 2009;1(2):154-164.