Introduction : Une blessure fréquente chez les sportifs
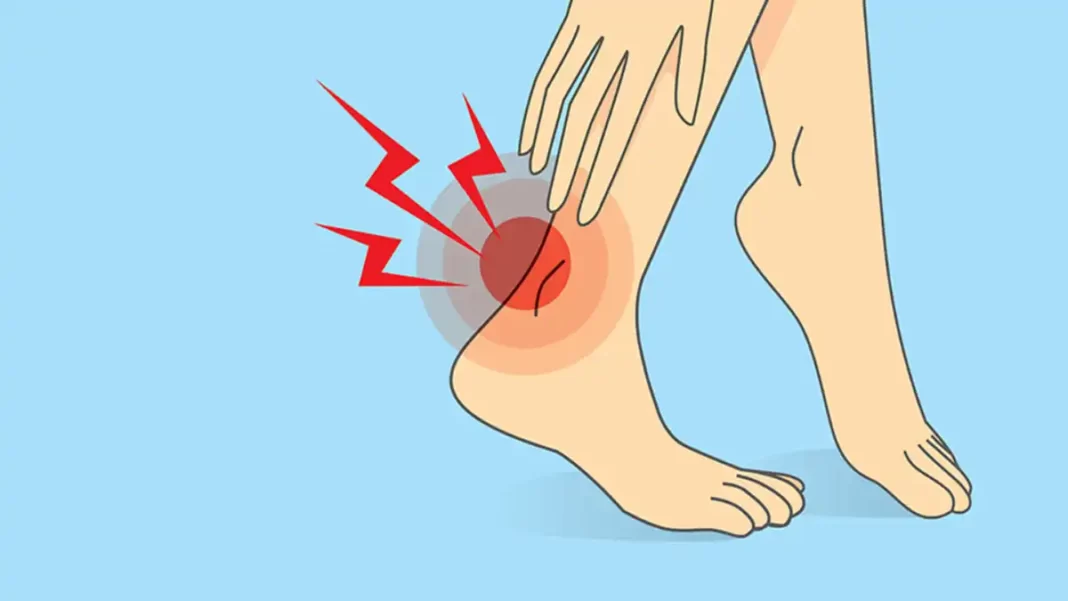
La tendinite achilléenne, également connue sous le synonyme de tendinite d’Achille, est une condition fréquemment observée chez les passionnés de la course à pied, en particulier chez les athlètes sollicitant intensément les muscles du mollet. Ce groupe musculaire, constitué des muscles gastrocnémien et soléaire, est étroitement lié au calcanéum par le tendon d’Achille.
Lors de la course à pied, ces muscles sont activement engagés pour soulever le pied du sol, exerçant ainsi des contraintes répétées sur le tendon d’Achille. L’insuffisance de temps de récupération, associée à des efforts continus, peut initialement entraîner une inflammation du paraténon, un tissu graisseux aréolaire séparant le tendon d’Achille de son enveloppe. Il est crucial de noter que la rupture complète du tendon d’Achille, une blessure grave, survient généralement à la suite d’une sollicitation brusque et intense.
Le tendon d’Achille, résultant de la convergence des fibres des muscles gastrocnémien et soléaire, traverse les articulations du genou et de la cheville, le rendant plus vulnérable aux blessures que les tendons qui ne traversent qu’une seule articulation.
Une particularité anatomique importante réside dans la faible irrigation sanguine du tendon d’Achille, particulièrement dans sa partie distale. Cette caractéristique en fait la zone la plus exposée aux lésions de surutilisation du tendon. Il est essentiel de souligner que les lésions du tendon d’Achille, contrairement à ce que l’on pourrait penser, ne sont pas principalement de nature inflammatoire (tendinite), mais impliquent plutôt une dégénérescence du collagène (tendinose) en tant que pathologie primaire.
La tendinose d’Achille se manifeste souvent chez les coureurs qui augmentent subitement l’intensité ou la durée de leurs séances. Elle est également fréquente chez les individus d’âge moyen pratiquant des sports comme le tennis ou le basket-ball de manière sporadique le week-end. La compréhension de ces facteurs de risque et des mécanismes sous-jacents est essentielle pour la prévention et la gestion efficace de la tendinite achilléenne.

Deux formes principales de tendinose d’Achille
- Non insertionelle
- Insertionelle
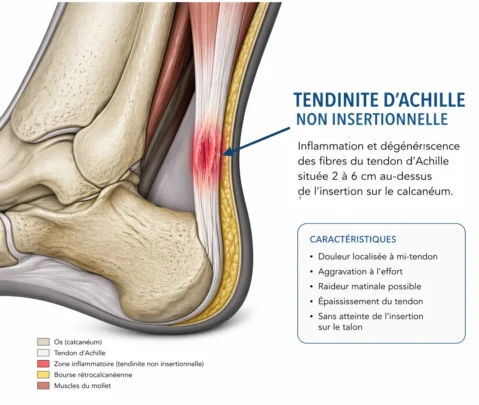
Tendinose non insertionnelle : atteinte de la portion moyenne
La tendinose d’Achille non insertionnelle, également appelée tendinopathie d’Achille non insertionnelle, se caractérise par des lésions et des changements dégénératifs du tendon d’Achille, mais contrairement à la tendinose d’Achille insertionnelle, les altérations se produisent dans la partie centrale ou moyenne du tendon, loin de son insertion à l’os du talon (calcanéum). Voici quelques caractéristiques de la tendinose d’Achille non insertionnelle :
- Localisation des Lésions : Les lésions affectent la partie médiane ou centrale du tendon d’Achille, plutôt que la région où le tendon s’attache à l’os du talon.
- Changements Dégénératifs : Tout comme dans la tendinose d’Achille insertionnelle, la tendinose non insertionnelle est associée à des changements dégénératifs du tendon, tels que des altérations au niveau du collagène, des nodules, ou des calcifications.
- Douleur le Long du Tendon : La douleur est généralement ressentie le long du tendon d’Achille, à une distance de l’os du talon. Elle peut être chronique et augmenter avec l’activité physique.
- Raideur et Enflure : Des symptômes tels que la raideur et une légère enflure peuvent accompagner la tendinose d’Achille non insertionnelle.
- Douleur à la Marche ou à la Course : Les activités qui sollicitent le tendon d’Achille, comme la marche, la course ou le saut, peuvent provoquer ou aggraver la douleur.
- Sensibilité au Toucher : La palpation du tendon le long de sa portion médiane peut provoquer de la douleur, indiquant une sensibilité accrue.
- Douleur Matinale : Certains individus peuvent ressentir une douleur accrue au lever le matin ou après une période d’inactivité, en raison de la raideur du tendon.
- Altérations Structurales Visibles à l’Imagerie : Les examens d’imagerie, tels que l’échographie ou l’IRM, peuvent montrer des changements structurels caractéristiques de la tendinose d’Achille non insertionnelle.
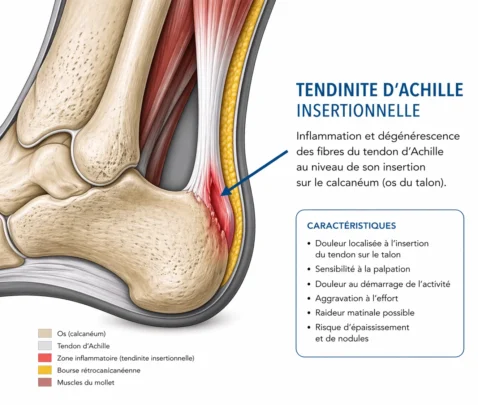
Tendinose insertionnelle : atteinte au point d’ancrage osseux
La tendinose d’Achille insertionnelle, également appelée tendinopathie d’Achille insertionnelle, est une condition caractérisée par des lésions et des changements dégénératifs au niveau de l’insertion du tendon d’Achille à l’os du talon (calcanéum). Contrairement à la tendinite, qui implique une inflammation, la tendinose est plutôt associée à des altérations structurelles et à une dégénérescence du tissu tendineux. Voici quelques caractéristiques de la tendinose d’Achille insertionnelle :
- Localisation des Lésions : Les lésions touchent spécifiquement la zone où le tendon d’Achille s’attache à l’os du talon (calcanéum).
- Changements Dégénératifs : Contrairement à la tendinite, la tendinose est associée à des changements dégénératifs du tendon. Il peut y avoir des altérations au niveau du collagène, des nodules, ou même des calcifications dans le tendon.
- Douleur à l’Insertion du Tendon : La douleur est généralement ressentie à l’arrière du talon, au site d’insertion du tendon d’Achille. Cette douleur peut être chronique et s’aggraver avec l’activité physique.
- Raideur et Enflure : En plus de la douleur, la tendinose d’Achille insertionnelle peut entraîner une raideur et une légère enflure dans la région touchée.
- Douleur à la Marche ou à la Course : Les symptômes peuvent s’aggraver pendant la marche, la course ou d’autres activités qui sollicitent le tendon d’Achille.
- Sensibilité au Toucher : La zone d’insertion du tendon peut être sensible au toucher, et la palpation peut provoquer de la douleur.
- Douleur Matinale : Certains individus peuvent ressentir une douleur accrue au lever le matin, ou après une période d’inactivité, en raison de la raideur du tendon.
- Altérations Structurales Visibles à l’Imagerie : Les examens d’imagerie, tels que l’échographie ou l’IRM, peuvent révéler des changements structurels caractéristiques de la tendinose d’Achille insertionnelle.
| Critère | Tendinose non insertionnelle | Tendinose insertionnelle |
|---|---|---|
| Définition | Atteinte dégénérative de la portion moyenne du tendon d’Achille | Atteinte dégénérative au point d’ancrage du tendon sur le calcanéum |
| Localisation | Partie médiane du tendon, généralement à distance du talon | Jonction tendon–os, à l’arrière du talon |
| Zone la plus fréquente | Environ 2 à 6 cm au-dessus de l’insertion | Directement sur l’insertion calcanéenne |
| Type de douleur | Douleur le long du tendon | Douleur localisée sur l’arrière du talon |
| Déclenchement | Course, saut, marche rapide, reprise sportive | Marche, montée, course, chaussures rigides, compression locale |
| Raideur matinale | Fréquente | Fréquente |
| Gonflement / épaississement | Possible au milieu du tendon | Possible près de l’insertion |
| Sensibilité à la palpation | Douleur sur la portion moyenne du tendon | Douleur au toucher sur l’insertion |
| Changements structuraux | Désorganisation du collagène, nodules, épaississement | Dégénérescence, calcifications, nodules possibles |
| Imagerie | Échographie / IRM : épaississement du mid-tendon, zones altérées | Échographie / IRM : atteinte insertionnelle, calcifications possibles |
| Facteurs favorisants | Surcharge d’entraînement, augmentation brutale de charge, déficit de récupération | Compression répétée, surcharge mécanique, rigidité cheville/mollet |
| Activités aggravantes | Sprint, sauts, course en côte, volume élevé | Marche prolongée, montées, escaliers, dorsiflexion forcée |
| Approche thérapeutique | Gestion de charge + renforcement progressif + correction biomécanique | Gestion de charge + adaptation des amplitudes + renforcement progressif + réduction compression |
| Pronostic | Souvent favorable avec rééducation adaptée | Parfois plus long et plus sensible selon la compression locale |
Les causes : entre surmenage et déséquilibres biomécaniques
- Surcharges et Activités Intenses : Une surutilisation du tendon d’Achille due à des activités physiques intensives, comme la course à pied, le saut, ou d’autres sports à impact élevé, peut entraîner une tendinite.
- Changements Soudains dans l’Activité Physique : Des changements brusques dans le niveau d’activité physique, tels que l’augmentation soudaine de la distance de course ou l’intensité des exercices, peuvent surmener le tendon d’Achille.
- Mauvaise Technique d’Exercice : Une technique d’exercice inappropriée, notamment des mouvements répétitifs incorrects ou une mauvaise posture pendant l’activité physique, peut contribuer au développement de la tendinite achilléenne.
- Chaussures Inappropriées : Des chaussures qui ne fournissent pas un soutien adéquat, qui sont usées ou qui ne sont pas adaptées à l’activité physique pratiquée peuvent augmenter le risque de tendinite achilléenne.
- Anomalies Biomécaniques : Des anomalies dans la biomécanique du pied, telles qu’une pronation excessive, un pied plat, ou d’autres variations, peuvent exercer une pression supplémentaire sur le tendon d’Achille.
- Âge : Le vieillissement naturel peut entraîner une diminution de la souplesse et de l’élasticité du tendon, augmentant ainsi le risque de tendinite.
- Problèmes de Posture : Une mauvaise posture ou des déséquilibres musculaires peuvent contribuer au stress excessif sur le tendon d’Achille.
- Blessures Traumatiques : Des blessures traumatiques, telles que des entorses ou des fractures du pied ou de la cheville, peuvent augmenter le risque de développer une tendinite achilléenne.
- Affections Médicales Sous-jacentes : Certaines conditions médicales, telles que l’arthrite, le diabète ou les infections, peuvent augmenter la susceptibilité à la tendinite achilléenne.
- Tabagisme : Il a été suggéré que le tabagisme pourrait être un facteur de risque, car il pourrait réduire la vascularisation et affecter la guérison du tendon.
Symptômes : signes révélateurs de la tendinite d’Achille
- Douleur : La douleur est l’un des symptômes les plus courants. Elle est généralement ressentie le long du tendon d’Achille, près de l’os du talon. La douleur peut être légère au début et devenir plus intense avec le temps.
- Raideur Matinale : Certains individus peuvent ressentir de la raideur au niveau du tendon d’Achille, en particulier le matin au réveil. La raideur peut également être présente après des périodes d’inactivité.
- Gonflement : Une inflammation du tendon peut entraîner un léger gonflement de la zone touchée. Cependant, le gonflement peut ne pas être aussi évident que dans d’autres conditions inflammatoires.
- Sensibilité au Toucher : La zone autour du tendon d’Achille peut être sensible au toucher. La pression directe ou le frottement peuvent aggraver la douleur.
- Échauffement Exacerbant : La douleur peut s’intensifier pendant ou après des activités physiques, en particulier lorsque le tendon d’Achille est sollicité. Cela peut inclure la marche, la course, la montée d’escaliers ou d’autres mouvements qui mettent une pression sur le tendon.
- Gêne lors de la Flexion Plantaire : Lorsque vous effectuez des mouvements de flexion plantaire (pointe des pieds vers le bas), la douleur peut augmenter.
- Craquements ou Crissements : Certains individus signalent des sensations de craquement ou de crissement lorsqu’ils déplacent leur tendon d’Achille. Cela peut être associé à des frottements anormaux des structures tendineuses.
Examen clinique en ostéopathie
L’examen clinique en ostéopathie d’une tendinopathie achilléenne ne se limite pas à identifier une zone douloureuse à l’arrière du talon. L’objectif est de comprendre pourquoi le tendon est devenu symptomatique, quels facteurs entretiennent la surcharge, et comment l’ensemble de la chaîne fonctionnelle influence la région atteinte. Le tendon d’Achille est en effet au carrefour de nombreuses contraintes : propulsion à la marche, course, sauts, équilibre postural et transmission des forces entre le mollet et le pied. Une douleur locale peut donc être la conséquence d’un problème plus global.
L’évaluation débute par une anamnèse précise. L’ostéopathe s’intéresse au mode d’apparition des symptômes : début progressif ou brutal, lien avec une augmentation d’entraînement, changement de chaussures, reprise sportive, terrain en pente, fatigue récente ou période de stress. Il explore également le comportement de la douleur : raideur matinale, douleur au démarrage, amélioration à l’échauffement, aggravation après effort, gêne au repos, boiterie ou limitation fonctionnelle. Les antécédents de tendinopathie, entorse de cheville, lombalgie, chirurgie ou troubles métaboliques peuvent aussi orienter l’analyse.
L’observation statique fournit déjà des indices importants. La posture globale est analysée : appuis plantaires, alignement des membres inférieurs, rotation des pieds, genu valgum ou varum, asymétrie du bassin, attitude scoliotique ou compensation de charge. Un pied très pronateur, une voûte plantaire effondrée, une cheville raide ou une stratégie d’appui asymétrique peuvent modifier la répartition des contraintes sur le tendon d’Achille.
L’analyse dynamique est essentielle. La marche, parfois la course légère ou les montées sur pointe de pieds, permettent d’observer la propulsion, le contrôle de la cheville, la qualité du déroulé du pas et les compensations éventuelles. Une poussée insuffisante, une évitement d’appui, une perte d’équilibre unipodal ou une asymétrie de cadence peuvent révéler une surcharge chronique ou une perte de capacité du tendon.
L’examen local du tendon suit ensuite. La palpation recherche une douleur précise, un épaississement fusiforme, une irrégularité, une chaleur locale, une sensibilité à l’insertion sur le calcanéum ou sur la portion moyenne du tendon. La localisation est importante : une douleur située 2 à 6 cm au-dessus du talon évoque souvent une atteinte non insertionnelle, tandis qu’une douleur directement sur l’insertion oriente vers une forme insertionnelle. L’ostéopathe évalue aussi la qualité tissulaire des muscles du mollet, du fascia crural et de l’aponévrose plantaire.
Les tests de mobilité complètent l’évaluation. La flexion dorsale de cheville est particulièrement importante, car sa limitation augmente souvent les contraintes sur le tendon. La mobilité sous-talienne, médio-tarsienne, du genou, de la hanche et du bassin est également examinée. Une restriction en amont ou en aval peut déplacer les charges vers le tendon d’Achille. Par exemple, une hanche raide en extension ou une cheville hypomobile peuvent modifier toute la mécanique de propulsion.
Les tests de force et de capacité fonctionnelle sont tout aussi utiles. Les élévations sur une jambe, la résistance en flexion plantaire, l’endurance du triceps sural, la stabilité unipodale et parfois des tests pliométriques simples selon le niveau du patient permettent d’évaluer non seulement la douleur, mais aussi la fonction réelle du complexe muscle-tendon. Dans les tendinopathies chroniques, la faiblesse ou la perte d’endurance est fréquente.
L’examen clinique inclut aussi le raisonnement différentiel. Une bursite rétrocalcanéenne, une fracture de stress, une rupture partielle, une douleur référée lombaire, un syndrome du tunnel tarsien ou une arthropathie inflammatoire peuvent mimer une tendinopathie. Certains signes imposent une orientation médicale : gonflement important, douleur nocturne inhabituelle, traumatisme aigu, incapacité à se mettre sur pointe de pied, rougeur marquée ou suspicion de rupture.
En ostéopathie, la finalité de l’examen n’est pas seulement de poser une hypothèse locale, mais de construire une stratégie de soin cohérente. Il s’agit d’identifier les contraintes modifiables, de hiérarchiser les priorités — mobilité, charge, récupération, coordination, habitudes de vie — et d’intégrer le tendon dans le fonctionnement global du patient.
Approche ostéopathique spécifique
La tendinopathie achilléenne est souvent expliquée par la surcharge mécanique, les erreurs d’entraînement ou les déséquilibres biomécaniques. Ces facteurs sont importants, mais ils ne résument pas toute la réalité clinique. Chez certains patients, la douleur persiste malgré une réduction de la charge, des exercices bien conduits ou des soins locaux adaptés. Cela rappelle qu’un tendon n’évolue jamais isolément : il dépend aussi de l’état général de l’organisme, du sommeil, de la récupération, de la nutrition et du fonctionnement du système neuro-endocrinien. Le stress chronique peut donc devenir un facteur aggravant silencieux.
Lorsqu’une personne vit un stress prolongé — professionnel, émotionnel, financier ou lié à une fatigue persistante — l’organisme active de façon répétée l’axe hypothalamo-hypophyso-surrénalien. Ce système régule la réponse au stress en stimulant la production de cortisol. À court terme, cette réaction est utile : elle mobilise l’énergie, augmente la vigilance et aide à faire face à une situation exigeante. Mais lorsque cette activation devient durable, les effets peuvent devenir moins favorables pour les tissus de réparation lente, comme les tendons.
Le tendon d’Achille possède déjà certaines zones relativement moins vascularisées, notamment dans sa portion moyenne. Si l’état général de récupération est perturbé, la qualité de la réparation tissulaire peut s’en ressentir. Un excès prolongé de cortisol est associé à une diminution de certaines fonctions de régénération, à une altération de la synthèse du collagène et à un environnement plus catabolique. En d’autres termes, le corps peut devenir moins efficace pour reconstruire un tendon soumis à des micro-contraintes répétées.
Le stress influence également la douleur par l’intermédiaire du système nerveux. Une activation sympathique persistante maintient l’organisme dans un état d’alerte : tension musculaire plus élevée, sommeil moins réparateur, vigilance accrue aux signaux corporels, récupération ralentie. Dans ce contexte, une gêne tendineuse modérée peut être perçue plus intensément, durer plus longtemps ou réapparaître plus facilement lors de la reprise d’activité.
Le sommeil représente un autre maillon essentiel. Beaucoup de processus de réparation tissulaire, de régulation hormonale et de récupération nerveuse dépendent d’un sommeil suffisant et de bonne qualité. Or, le stress chronique perturbe souvent l’endormissement, fragmente le sommeil ou réduit sa profondeur. Le cercle devient alors auto-entretenu : douleur, stress, mauvais sommeil, récupération incomplète, persistance des symptômes.
Cela ne signifie pas que la tendinopathie est « psychologique » ni qu’elle se résume aux émotions. La douleur est réelle, les changements tissulaires peuvent être présents, et la charge mécanique reste centrale. Mais le terrain biologique dans lequel évolue le tendon influence fortement la vitesse de guérison et la tolérance à l’effort. Deux patients avec une atteinte similaire peuvent donc évoluer très différemment selon leur niveau de stress, leur sommeil et leur capacité de récupération globale.
Dans une prise en charge moderne, il est donc utile d’intégrer ces dimensions. La rééducation par exercice progressif demeure essentielle, mais elle gagne à être accompagnée d’une stratégie plus large : amélioration du sommeil, gestion du stress, récupération suffisante, respiration, dosage réaliste des charges et régularité plutôt qu’intensité excessive. Certaines approches manuelles ou ostéopathiques peuvent aussi s’inscrire dans cette logique en favorisant la détente, la perception corporelle et un meilleur équilibre neurovégétatif.
Physiopathologie : de la micro-lésion à la dégénérescence tendineuse
La tendinopathie achilléenne ne correspond généralement pas à une simple inflammation passagère. Il s’agit d’un processus évolutif où le tendon perd progressivement sa capacité normale à tolérer la charge, à se réparer efficacement et à transmettre la force musculaire de façon optimale. Pour comprendre ce phénomène, il faut voir le tendon comme un tissu vivant, dynamique, continuellement remodelé selon les contraintes qu’il subit.
Le tendon d’Achille est principalement constitué de fibres de collagène de type I, organisées en faisceaux parallèles très résistants. Ces fibres sont produites et entretenues par des cellules spécialisées appelées ténocytes. En situation normale, les contraintes mécaniques modérées — comme la marche, la course progressive ou les exercices adaptés — stimulent ces cellules et favorisent un renouvellement sain du tissu. Le tendon devient alors plus robuste et mieux préparé aux efforts futurs.
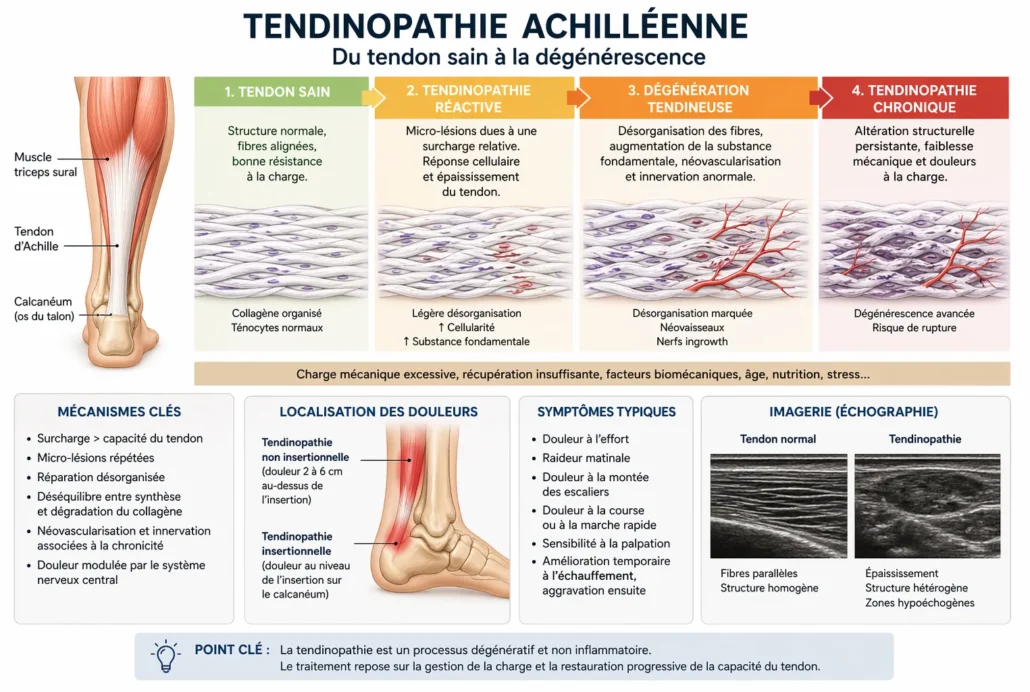
Le problème apparaît lorsque la charge imposée dépasse la capacité d’adaptation du tendon. Cela peut survenir lors d’une augmentation trop rapide du volume d’entraînement, d’un changement brutal d’intensité, d’un manque de récupération, d’un déséquilibre biomécanique, d’une raideur musculaire importante ou d’une fatigue accumulée. À ce stade, de micro-lésions apparaissent dans certaines portions des fibres de collagène. Ces altérations sont parfois invisibles au début, mais elles modifient déjà la qualité mécanique du tendon.
En réponse, l’organisme déclenche un processus de réparation. Normalement, ce mécanisme permet de restaurer la structure tendineuse. Mais si les contraintes persistent sans récupération suffisante, la réparation devient incomplète ou désorganisée. Les ténocytes changent de comportement : au lieu de produire un collagène dense et bien aligné, ils synthétisent parfois un tissu plus immature, moins résistant, avec une organisation anarchique des fibres.
Progressivement, le tendon entre dans une phase de remodelage pathologique. Les fibres parallèles deviennent irrégulières, certaines zones s’épaississent, d’autres perdent leur cohésion. On observe souvent une augmentation de substances fondamentales riches en eau entre les fibres, ce qui donne au tendon un aspect plus gonflé et moins efficace sur le plan mécanique. Cette désorganisation réduit la capacité du tendon à stocker et restituer l’énergie élastique lors de la marche ou de la course.
Parallèlement, de petits vaisseaux sanguins anormaux peuvent se développer à l’intérieur du tendon, accompagnés parfois de fibres nerveuses sensibles. Ce phénomène, souvent appelé néovascularisation, n’est pas systématiquement responsable de la douleur, mais il peut participer à la chronicité chez certains patients. Il rappelle surtout que le tendon tente encore de se réparer, mais dans un environnement devenu moins favorable.
Avec le temps, si aucune adaptation n’est mise en place, la capacité de charge diminue davantage. Des activités autrefois bien tolérées — monter un escalier, courir quelques minutes, rester debout longtemps — deviennent irritantes. Le tendon entre alors dans un cercle vicieux : douleur, réduction d’activité, perte de capacité tissulaire, reprise trop rapide, nouvelle irritation.
Il est également important de comprendre que la douleur ne reflète pas toujours exactement l’état structural du tendon. Certaines personnes présentent des changements importants à l’échographie sans douleur, alors que d’autres souffrent avec des altérations modestes. Cela s’explique par l’implication du système nerveux, de la sensibilité locale, du contexte de charge, du sommeil, du stress et des facteurs généraux de récupération.
Le modèle moderne de la tendinopathie décrit souvent trois grandes étapes évolutives. D’abord, une phase réactive où le tendon s’épaissit temporairement pour mieux absorber la charge. Ensuite, une phase de réparation désorganisée où les fibres commencent à perdre leur architecture normale. Enfin, une phase dégénérative où certaines zones deviennent durablement altérées, avec baisse de résistance mécanique et risque accru de rupture partielle ou complète.
La bonne nouvelle est que ce processus n’est pas figé. Le tendon conserve une capacité d’adaptation, même dans les formes chroniques. Grâce à une gestion progressive de la charge, à des exercices bien dosés, à l’amélioration de la biomécanique, à la récupération et à une approche globale du patient, il est souvent possible de restaurer la fonction, de réduire la douleur et d’améliorer la qualité du tissu au fil du temps.
En résumé, la tendinopathie n’est pas seulement une lésion locale : c’est un déséquilibre entre les contraintes appliquées au tendon et sa capacité biologique à y répondre. Comprendre cette logique change la prise en charge : on ne cherche pas seulement à calmer une douleur, mais à redonner au tendon les moyens de redevenir compétent face à la charge.
Diagnostic différentiel : ne pas confondre avec d’autres pathologies
La douleur située à l’arrière du talon ou le long du tendon d’Achille n’est pas toujours liée à une tendinopathie achilléenne. Plusieurs affections peuvent produire des symptômes similaires et doivent être envisagées lors de l’évaluation clinique. Une bursite rétrocalcanéenne peut provoquer une douleur localisée entre le tendon et l’os du talon, souvent aggravée par les chaussures fermées ou la compression directe. Une fasciite plantaire donne plutôt une douleur sous le talon, surtout lors des premiers pas du matin, mais certaines irradiations peuvent semer la confusion. Une fracture de stress du calcanéum peut apparaître après une augmentation de charge ou chez les sportifs d’endurance, avec douleur persistante à l’appui. Des atteintes nerveuses, comme le syndrome du tunnel tarsien, peuvent entraîner brûlures, engourdissements ou picotements dans le pied. Une arthrose ou une arthrite inflammatoire de la cheville ou du pied peut également mimer une douleur tendineuse. Il faut aussi penser à une rupture partielle du tendon d’Achille, à une calcification tendineuse, à une tendinopathie du tibial postérieur ou à certaines douleurs référées provenant du mollet, du genou ou même du rachis lombaire. Distinguer ces causes est essentiel, car chacune implique une prise en charge spécifique et parfois urgente.
| Pathologie | Localisation de la douleur | Signes distinctifs | Comment la distinguer d’une tendinopathie achilléenne |
|---|---|---|---|
| Achilles tendinopathy | Arrière du talon / le long du tendon | Raideur matinale, douleur à l’effort, sensibilité à la palpation | Douleur reproduite sur le tendon, charge mécanique souvent aggravante |
| Retrocalcaneal bursitis | Entre tendon et talon | Gonflement local, douleur à la chaussure, compression douloureuse | Plus profonde et compressive que tendineuse |
| Plantar fasciitis | Sous le talon | Premiers pas du matin très douloureux | Douleur plantaire plutôt que postérieure |
| Calcaneal stress fracture | Talon osseux | Douleur à l’appui, progression continue, impact augmenté | Sensibilité osseuse, douleur même sans traction du tendon |
| Tarsal tunnel syndrome | Cheville interne / plante du pied | Brûlures, picotements, engourdissement | Symptômes neurologiques plus marqués |
| Partial Achilles tendon tear | Tendon d’Achille | Douleur brutale ou récente, faiblesse, boiterie | Début plus aigu, déficit fonctionnel plus net |
| Posterior tibial tendinopathy | Cheville interne / arche plantaire | Affaissement de voûte, douleur médiale | Douleur du côté interne, pas postérieure centrale |
| Inflammatory arthritis | Talon ou articulations multiples | Raideur prolongée, gonflement, autres articulations atteintes | Contexte systémique ou inflammatoire |
| Lumbar radiculopathy | Jambe / talon variable | Irradiation, fourmillements, douleur lombaire possible | Origine nerveuse ou rachidienne possible |
Prévention : protéger son tendon au quotidien
Conseils pratiques et exercices pour prévenir la récidive
Prévenir la tendinite achilléenne, c’est avant tout respecter le tendon d’Achille et comprendre les facteurs de stress qui le fragilisent. Que vous soyez coureur régulier, sportif du week-end ou actif au quotidien, plusieurs mesures simples peuvent aider à préserver l’intégrité de ce tendon essentiel.
🔸 Étirements réguliers des muscles du mollet
L’étirement des muscles triceps suraux (gastrocnémien et soléaire) diminue les tensions exercées sur le tendon d’Achille. Un bon exercice consiste à se placer face à un mur, une jambe tendue en arrière et le talon au sol, en fléchissant doucement la jambe avant. Maintenez la position 30 secondes, et répétez plusieurs fois par jour, notamment après un effort ou au lever.
🔸 Renforcement excentrique progressif
L’exercice d’élévation sur la pointe des pieds, suivi d’une descente lente (phase excentrique), améliore la résistance du tendon. Réalisez cet exercice sur une marche, un pied à la fois, en accentuant la descente. Il est conseillé d’effectuer 3 séries de 15 répétitions, une à deux fois par jour, selon la tolérance.
🔸 Talonnette : soulager mécaniquement le tendon
L’ajout d’une talonnette dans les chaussures peut temporairement soulager la tension exercée sur le tendon. En surélevant légèrement le talon (5 à 10 mm), elle réduit l’étirement du tendon au repos et lors de la marche. Elle peut être particulièrement utile en phase de reprise ou pour les patients présentant une douleur chronique. Il est préférable de l’utiliser dans les deux chaussures pour ne pas créer de déséquilibre.

🔸 Maîtrise de la charge d’entraînement
La surcharge soudaine est l’un des déclencheurs majeurs de la tendinopathie. Augmenter progressivement le volume et l’intensité des exercices, à raison de 10 % par semaine maximum, permet une adaptation progressive du tendon aux nouvelles contraintes.
🔸 Choix de chaussures adaptées
Des chaussures offrant un bon amorti, une stabilité latérale et un soutien de la voûte plantaire aident à limiter les microtraumatismes. Il est essentiel de remplacer régulièrement des chaussures usées, dont les capacités d’absorption sont diminuées.
🔸 Activités croisées à faible impact
Intégrer des sports à faible impact comme la natation, le vélo ou le rameur permet de maintenir une activité physique tout en donnant au tendon un temps de récupération.
🔸 Écouter son corps
Une douleur persistante, une raideur matinale ou une gêne à l’effort ne doivent jamais être ignorées. Reposer le tendon dès les premiers signes est une mesure simple et efficace de prévention.
Conclusion : restaurer l’équilibre, pas seulement calmer la douleur
La tendinopathie achilléenne est bien plus qu’une simple irritation locale du tendon. Elle traduit souvent un décalage progressif entre les contraintes imposées au corps et la capacité du tissu à s’adapter, récupérer et se renforcer. Charge d’entraînement mal dosée, biomécanique défavorable, récupération insuffisante, stress chronique ou reprise trop rapide peuvent tous participer à son apparition et à sa persistance.
Les connaissances actuelles montrent qu’il ne s’agit pas uniquement d’« inflammation », mais d’un processus complexe mêlant remodelage tendineux, altération de la tolérance à la charge et parfois sensibilisation douloureuse. C’est pourquoi la solution ne repose généralement ni sur le repos absolu, ni sur une approche unique, mais sur une stratégie progressive, cohérente et individualisée.
L’ostéopathie peut trouver sa place dans cette prise en charge globale en aidant à améliorer la mobilité, à réduire certaines contraintes mécaniques, à optimiser l’équilibre postural et à accompagner le retour au mouvement. Associée à des exercices adaptés, à une progression raisonnée des efforts et à une meilleure gestion des facteurs de récupération, elle s’inscrit dans une vision durable du soin.
Car au fond, un tendon ne demande pas seulement moins de stress. Il demande surtout de meilleures conditions pour redevenir fort, souple et capable de répondre aux exigences de la vie quotidienne ou sportive. Chaque patient avance à son propre rythme. Et c’est souvent dans cette progression mesurée, plus que dans la recherche d’une solution rapide, que commence la vraie guérison.
Références
- Carr AJ, Norris SH. The blood supply of the calcaneal tendon. J Bone Joint Surg Br. 1989;71(1):100-101.
- Ahmed IM, Lagopoulos M, McConnell P, Soames RW, Sefton GK. Blood supply of the Achilles tendon. J Orthop Res. 1998;16(5):591-596.
- Cook JL, Purdam CR. Is tendon pathology a continuum? A pathology model to explain the clinical presentation of load-induced tendinopathy. Br J Sports Med. 2009;43(6):409-416.
- Khan KM, Cook JL, Bonar F, Harcourt P, Astrom M. Time to abandon the “tendinitis” myth. BMJ. 2002;324:626-627.
- Magnusson SP, Kjaer M. The impact of loading, unloading, ageing and injury on the human tendon. J Physiol. 2019.
- O’Neill S et al. Risk factors for Achilles tendinopathy: systematic review.
- Longo UG et al. Risk factors and prevention of Achilles tendinopathy.
- Silbernagel KG et al. Defining the clinical course of Achilles tendinopathy.
- Martin RL et al. Achilles pain, stiffness and muscle power deficits: clinical practice guideline. J Orthop Sports Phys Ther.
- Docking SI, Cook JL. How do tendons adapt? Imaging changes and clinical meaning.
- de Vos RJ et al. Ultrasound imaging in Achilles tendinopathy prognosis.
- Alfredson H et al. Heavy-load eccentric calf muscle training for chronic Achilles tendinosis. Am J Sports Med. 1998.
- Beyer R et al. Heavy slow resistance versus eccentric training as treatment for Achilles tendinopathy. Am J Sports Med. 2015.
- Malliaras P et al. Loading programmes for tendinopathy: systematic review.
- Rio E et al. Tendon neuroplastic training: changing pain and motor output.
- Plinsinga ML et al. Pain mechanisms in tendinopathy.
- Silbernagel KG et al. Return to sport after Achilles tendinopathy.
- Grävare Silbernagel K. Rehabilitation progression in Achilles tendinopathy.
- Murphy MC et al. Manual therapy and exercise for lower limb tendinopathy.
- Scott A et al. What do we mean by the term tendinopathy? Br J Sports Med.