Introduction : Comprendre le Syndrome Douloureux du Grand Trochanter
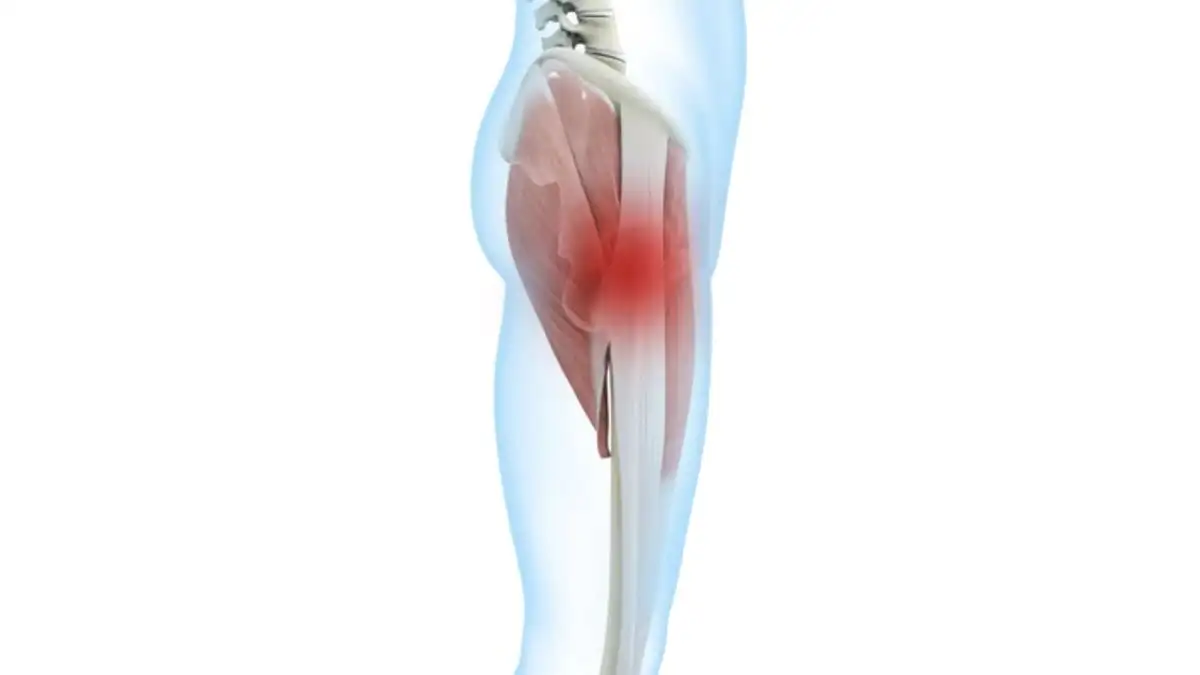
Le syndrome douloureux du grand trochanter (SDGT), connu en anglais sous le nom de Greater Trochanteric Pain Syndrome (GTPS), est une cause fréquente de douleur sur le côté externe de la hanche. Il se caractérise par une douleur localisée autour du grand trochanter, une proéminence osseuse située sur la partie supérieure du fémur, où s’attachent plusieurs muscles essentiels à la stabilité de la hanche.
Cette douleur latérale de la hanche peut apparaître progressivement ou après un effort. Elle est souvent aggravée par certaines activités comme la marche prolongée, la montée d’escaliers, la course ou la position couchée sur le côté atteint. Chez certaines personnes, la douleur peut irradier vers la cuisse ou la région fessière et limiter les activités quotidiennes.
Pendant longtemps, cette condition a été décrite principalement comme une bursite trochantérienne, c’est-à-dire une inflammation des bourses séreuses situées autour du grand trochanter. Cependant, les recherches récentes montrent que la cause la plus fréquente est plutôt une tendinopathie des muscles glutéaux, notamment du moyen glutéal et du petit glutéal. Ces tendons peuvent être irrités ou fragilisés par des contraintes mécaniques répétées, des déséquilibres musculaires ou des facteurs biomécaniques affectant la hanche et le bassin.
Le syndrome douloureux du grand trochanter touche particulièrement les adultes d’âge moyen et les femmes après la ménopause, bien qu’il puisse également apparaître chez les sportifs ou chez les personnes présentant des troubles biomécaniques de la marche. Une prise en charge adaptée permet généralement de réduire la douleur et d’améliorer la fonction de la hanche.
Dans cet article, nous explorerons en détail les causes, les symptômes, les mécanismes physiopathologiques, le diagnostic et les options de traitement du syndrome douloureux du grand trochanter, ainsi que l’apport des approches conservatrices comme la rééducation et l’ostéopathie.
• Le syndrome douloureux du grand trochanter est une cause fréquente de douleur sur le côté externe de la hanche.
• Il est le plus souvent lié à une tendinopathie des muscles glutéaux plutôt qu’à une simple bursite.
• La douleur est généralement aggravée par la marche prolongée, la montée d’escaliers ou la position couchée sur le côté atteint.
• Les facteurs de risque incluent les déséquilibres biomécaniques, les activités répétitives et les changements hormonaux chez les femmes ménopausées.
• Dans la majorité des cas, les traitements conservateurs comme les exercices de renforcement, la physiothérapie et l’approche ostéopathique permettent d’améliorer les symptômes.
Avertissement Important: Les informations de ce blog sont fournies à titre éducatif uniquement et ne remplacent pas un avis médical professionnel. Ne tentez aucune manœuvre, exercice ou traitement décrit ici sans consulter un professionnel de santé qualifié. Une mauvaise application peut entraîner des blessures ou des complications. Consultez toujours un professionnel de santé pour des conseils adaptés à vos besoins spécifiques.
Anatomie de la région du grand trochanter
Anatomie de la région du grand trochanter
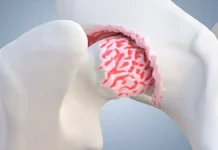
La compréhension du syndrome douloureux du grand trochanter repose sur une bonne connaissance de l’anatomie de la hanche, en particulier des structures situées autour du grand trochanter, une proéminence osseuse située sur la partie latérale du fémur proximal. Cette région constitue un carrefour biomécanique essentiel où convergent plusieurs muscles, tendons et structures de glissement qui assurent la stabilité et la mobilité de la hanche.
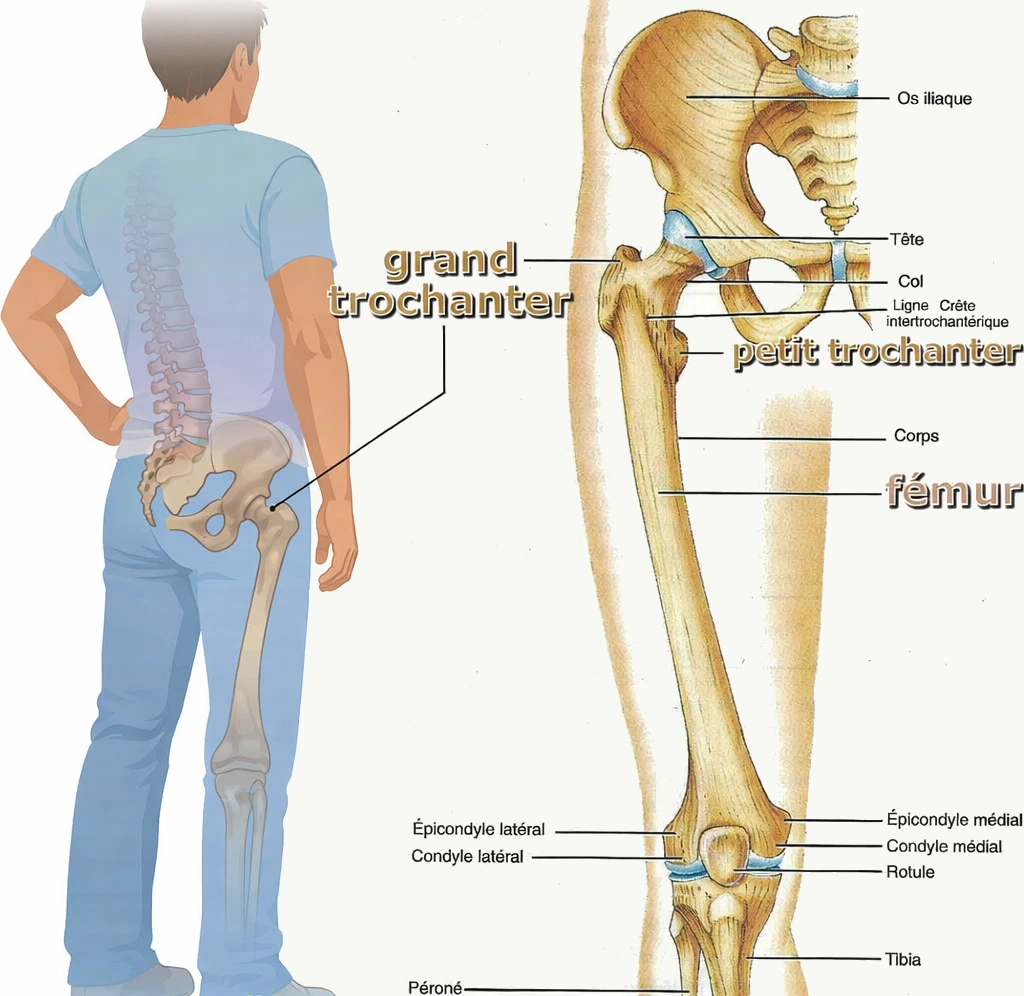
Le grand trochanter
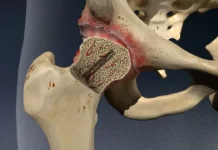
Le grand trochanter est une saillie osseuse volumineuse située sur la face latérale du fémur, juste sous le col fémoral. Il sert de point d’ancrage à plusieurs muscles importants de la hanche et agit comme un véritable levier mécanique permettant la transmission des forces entre le bassin et le membre inférieur.
Sa surface présente plusieurs zones d’insertion tendineuse qui permettent aux muscles stabilisateurs de la hanche d’exercer leur action pendant la marche, la course ou les mouvements de rotation du bassin.
Les muscles glutéaux
Plusieurs muscles clés s’insèrent sur le grand trochanter et participent à la stabilisation latérale du bassin.
Le moyen glutéal est l’un des principaux stabilisateurs de la hanche. Il prend origine sur la face externe de l’ilium et s’insère sur la face latérale du grand trochanter. Son rôle principal est l’abduction de la hanche et la stabilisation du bassin pendant la marche. Lorsqu’une personne se tient sur une seule jambe, ce muscle empêche le bassin de s’incliner du côté opposé.
Le petit glutéal, situé sous le moyen glutéal, s’insère également sur le grand trochanter. Il participe à l’abduction et à la rotation interne de la hanche, tout en contribuant à la stabilisation dynamique de l’articulation.
Ces deux muscles sont fréquemment impliqués dans le syndrome douloureux du grand trochanter, notamment sous forme de tendinopathie glutéale.
Les muscles rotateurs profonds
Plusieurs muscles rotateurs profonds de la hanche s’attachent également à proximité du grand trochanter. Parmi eux :
- le piriforme
- l’obturateur interne
- les muscles jumeaux
- le carré fémoral
Ces muscles participent à la rotation externe de la hanche et à la stabilisation de l’articulation coxo-fémorale. Bien qu’ils soient moins souvent impliqués directement dans le syndrome douloureux du grand trochanter, leur dysfonction peut contribuer à des déséquilibres biomécaniques de la hanche.
Le tenseur du fascia lata et le tractus ilio-tibial
Le tenseur du fascia lata (TFL) est un muscle situé sur la face antéro-latérale de la hanche. Il s’insère sur le tractus ilio-tibial, une bande fibreuse qui descend le long de la cuisse jusqu’au tibia.
Le tractus ilio-tibial glisse au-dessus de la région trochantérienne lors des mouvements de la hanche. Lorsque les contraintes mécaniques deviennent excessives, ce glissement peut provoquer une irritation des tissus environnants.
Les bourses séreuses trochantériennes
Plusieurs bourses séreuses entourent le grand trochanter. Ces petites structures remplies de liquide agissent comme des coussins biologiques qui réduisent les frottements entre les tendons, les muscles et l’os.
Les principales bourses sont :
- la bourse trochantérienne principale, située entre le tendon du moyen glutéal et le grand trochanter
- la bourse sous-glutéale, située sous le petit glutéal
- d’autres bourses accessoires situées dans la région postérieure
Lorsque ces bourses s’enflamment, on parle de bursite trochantérienne, une cause classique de douleur latérale de la hanche.
Rôle biomécanique de la région trochantérienne
La région du grand trochanter joue un rôle crucial dans la stabilité latérale du bassin. Lors de la marche, les muscles glutéaux exercent une force importante pour maintenir l’alignement du bassin lorsque le poids du corps repose sur une seule jambe.
Si ces muscles deviennent faibles, surchargés ou lésés, les forces mécaniques exercées sur leurs tendons augmentent. Cette surcharge peut entraîner des microlésions tendineuses, une irritation des bourses séreuses et l’apparition d’une douleur caractéristique sur le côté externe de la hanche.
C’est cette interaction entre tendons, muscles, bourses séreuses et contraintes biomécaniques qui explique le développement du syndrome douloureux du grand trochanter.
Localisation de la douleur trochantérienne
La douleur associée au syndrome douloureux du grand trochanter se situe principalement sur la face latérale de la hanche, au niveau du grand trochanter du fémur. Cette proéminence osseuse est facilement palpable sur le côté de la hanche et constitue le point d’insertion de plusieurs tendons importants, notamment ceux des muscles moyen et petit glutéaux.
Chez la plupart des patients, la douleur est décrite comme bien localisée sur le côté externe de la hanche, légèrement en dessous de la crête iliaque et au-dessus de la partie supérieure de la cuisse. Cette zone correspond précisément à la région où les tendons glutéaux glissent sur le grand trochanter et où se trouvent plusieurs bourses séreuses destinées à réduire les frottements.
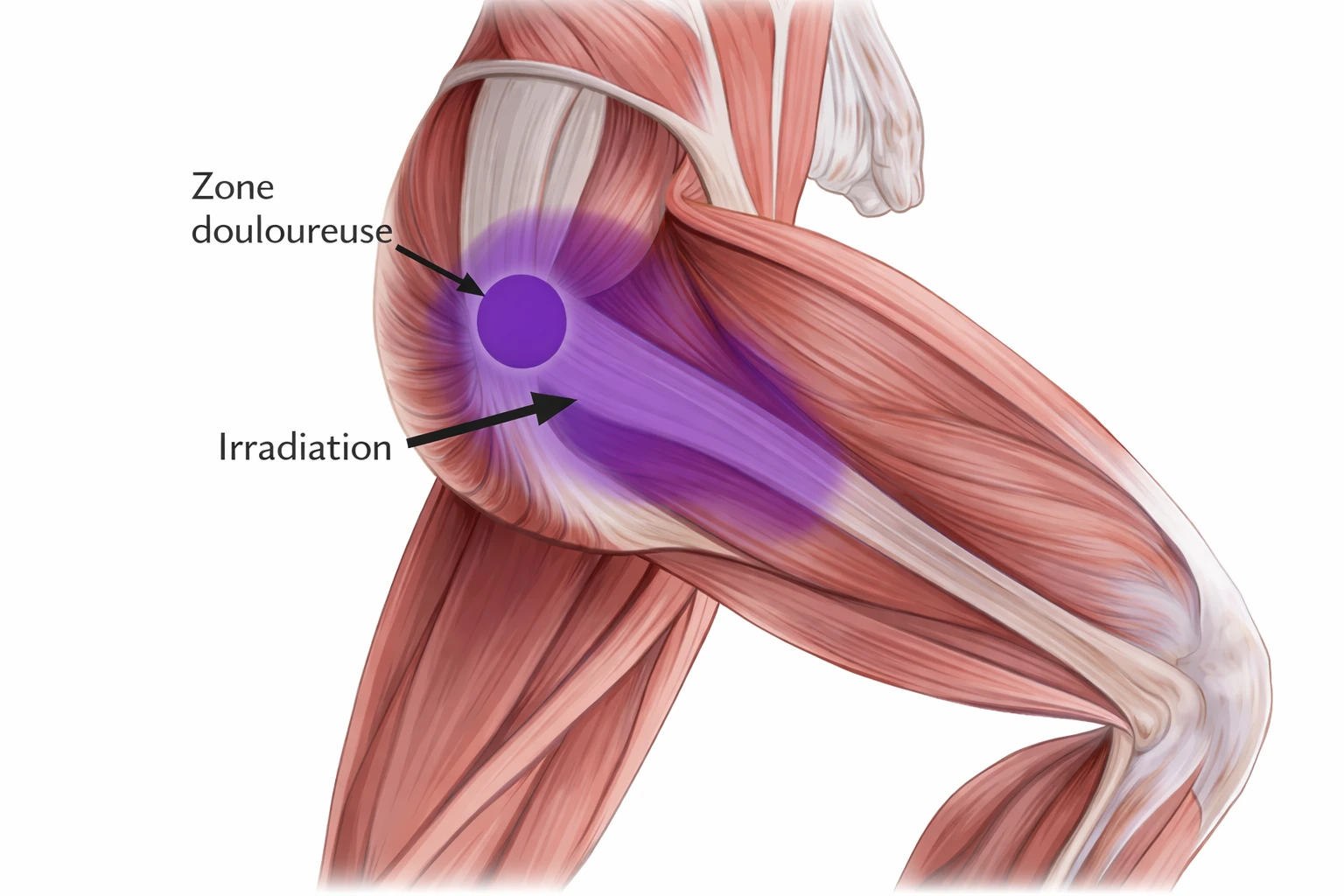
Zone principale de la douleur
La douleur est généralement ressentie :
- directement sur le côté de la hanche
- au niveau du grand trochanter
- parfois légèrement en arrière vers la région fessière latérale
Cette douleur peut être reproduite lorsqu’une pression est appliquée sur la zone trochantérienne, ce qui constitue un élément important lors de l’examen clinique.
Irradiation possible de la douleur
Bien que la douleur soit souvent localisée, elle peut également s’étendre vers d’autres régions du membre inférieur. L’irradiation la plus fréquente se dirige vers :
- la face externe de la cuisse
- la région latérale du fémur
- plus rarement vers la partie supérieure du genou
Contrairement à certaines douleurs d’origine lombaire, cette irradiation suit généralement un trajet musculaire plutôt que nerveux. Elle ne s’accompagne habituellement pas de symptômes neurologiques tels que des engourdissements ou des picotements.
Douleur liée à la pression
Une caractéristique importante du syndrome est la sensibilité à la pression directe sur le grand trochanter. Les patients signalent souvent une augmentation de la douleur lorsqu’ils :
- s’allongent sur le côté atteint
- portent des vêtements serrés au niveau de la hanche
- restent assis sur des surfaces dures pendant une longue période
Cette sensibilité locale est liée à l’irritation des tendons glutéaux ou à l’inflammation des bourses séreuses situées autour du trochanter.
Impact sur les activités quotidiennes
La localisation latérale de la douleur peut rendre certaines activités particulièrement inconfortables. Les patients rapportent fréquemment une gêne lors de la marche prolongée, de la montée d’escaliers ou lorsqu’ils se tiennent debout sur une seule jambe. Dans les cas plus avancés, la douleur peut également perturber le sommeil, en raison de la pression exercée sur la hanche lorsque la personne est couchée sur le côté.
La reconnaissance de cette localisation spécifique de la douleur latérale de la hanche constitue un élément clé pour distinguer le syndrome douloureux du grand trochanter d’autres pathologies de la hanche ou du bas du dos. Une évaluation clinique précise permet ainsi d’orienter le diagnostic et de proposer une prise en charge adaptée.
Physiopathologie du Syndrome Douloureux du Grand Trochanter
Le syndrome douloureux du grand trochanter (SDGT) est une pathologie complexe qui résulte d’une interaction entre des facteurs biomécaniques, inflammatoires et structurels. Cette condition est principalement liée à des dysfonctionnements au niveau des tendons des muscles glutéaux et des bourses séreuses environnantes. Comprendre les mécanismes physiopathologiques sous-jacents est essentiel pour optimiser les stratégies de diagnostic et de traitement.
Les tendons des muscles moyen et petit glutéaux, qui s’insèrent sur le grand trochanter, sont fréquemment impliqués dans le SDGT. La tendinopathie glutéale, une lésion chronique des tendons due à des contraintes répétées ou à une surcharge, est un mécanisme central. Ces tendons peuvent subir des microdéchirures, une dégénérescence matricielle et une néovascularisation, conduisant à une douleur persistante et à une réduction de leur capacité à supporter les charges. Les altérations biomécaniques, telles qu’une faiblesse des muscles glutéaux ou une mauvaise posture, augmentent la tension sur ces tendons, exacerbant la pathologie. Par ailleurs, la position fonctionnelle du tendon, souvent comprimé contre le grand trochanter lors de mouvements tels que l’abduction ou la rotation externe de la hanche, favorise une inflammation locale et des lésions répétées.
La bursite trochantérienne, qui implique l’inflammation des bourses séreuses situées autour du grand trochanter, est un autre mécanisme clé. Ces bourses jouent un rôle protecteur en réduisant le frottement entre les tendons et l’os. Lorsqu’elles sont soumises à des contraintes mécaniques répétées ou à un traumatisme direct, elles peuvent s’enflammer, provoquant douleur et gonflement. L’inflammation des bourses est souvent secondaire à des anomalies des tendons glutéaux. Par exemple, une tendinopathie non traitée peut entraîner une irritation chronique des bourses, créant ainsi un cercle vicieux où l’inflammation des bourses et les lésions tendineuses se renforcent mutuellement.
Les facteurs biomécaniques jouent un rôle central dans la génération et l’entretien du SDGT. Une posture inadéquate, des troubles de l’alignement du bassin ou une inégalité de longueur des jambes peuvent modifier la dynamique des forces exercées sur la hanche, augmentant la pression sur le grand trochanter et ses structures adjacentes. Les activités physiques impliquant des mouvements répétitifs, comme la course à pied ou les montées d’escaliers, peuvent également entraîner des microlésions cumulatives. Chez les femmes ménopausées, les changements hormonaux affectant la qualité des tissus conjonctifs peuvent contribuer à une vulnérabilité accrue.
Outre les facteurs mécaniques et inflammatoires, des mécanismes neurogéniques peuvent amplifier la douleur dans le SDGT. Une sensibilisation centrale, caractérisée par une hyperexcitabilité des circuits de la douleur dans le système nerveux central, peut transformer une douleur localisée en une douleur diffuse et persistante. De plus, les nerfs périphériques, tels que le nerf glutéal supérieur, peuvent être comprimés ou irrités par les structures inflammées, provoquant une douleur neuropathique qui complique le tableau clinique.
Le syndrome douloureux du grand trochanter est le résultat d’une interaction complexe entre des processus tendineux, inflammatoires, biomécaniques et neurogéniques. Cette compréhension holistique de la physiopathologie est essentielle pour adapter les stratégies de traitement, qu’il s’agisse de réduire l’inflammation, de corriger les déséquilibres biomécaniques ou de gérer la sensibilisation à la douleur. Une approche multidimensionnelle est nécessaire pour offrir un soulagement durable et améliorer la qualité de vie des patients.
Causes du Syndrome Douloureux du Grand Trochanter
Le syndrome douloureux du grand trochanter (SDGT), également connu sous le nom de Greater Trochanteric Pain Syndrome (GTPS), résulte généralement d’une combinaison de facteurs mécaniques, fonctionnels et parfois biologiques. Cette condition ne correspond pas à une seule lésion isolée, mais plutôt à un ensemble de dysfonctionnements affectant les structures situées autour du grand trochanter, notamment les tendons des muscles glutéaux et les bourses séreuses.
Surcharge mécanique et microtraumatismes répétés
L’une des causes les plus fréquentes du SDGT est la surcharge mécanique des tendons glutéaux, en particulier ceux du moyen et du petit glutéal. Ces muscles jouent un rôle essentiel dans la stabilisation du bassin lors de la marche et de la course. Lorsque ces structures sont soumises à des contraintes répétées — par exemple lors d’activités sportives, de longues marches ou d’efforts physiques inhabituels — des microtraumatismes peuvent apparaître au niveau des tendons. Avec le temps, ces microlésions peuvent entraîner une tendinopathie glutéale, souvent considérée aujourd’hui comme la principale cause du syndrome.
Déséquilibres biomécaniques de la hanche et du bassin
Les anomalies biomécaniques constituent un autre facteur important. Une faiblesse des muscles abducteurs de la hanche, notamment du moyen glutéal, peut entraîner une instabilité du bassin lors de l’appui sur une seule jambe. Cette instabilité augmente la tension exercée sur les tendons qui s’insèrent sur le grand trochanter. De même, certaines conditions comme une inégalité de longueur des jambes, un valgus du genou, ou encore une pronation excessive du pied peuvent modifier la répartition des forces sur la hanche et favoriser l’apparition de douleurs latérales.
Compression des tendons contre le grand trochanter
Des recherches récentes ont également mis en évidence un mécanisme de compression des tendons glutéaux contre le grand trochanter, particulièrement lors de certaines positions de la hanche. Lorsque la hanche est en adduction prolongée — par exemple en position couchée sur le côté ou lorsque les jambes sont croisées — les tendons peuvent être comprimés contre la surface osseuse du trochanter. Cette compression répétée peut favoriser une irritation progressive des tissus.
Inflammation des bourses séreuses
Bien que le terme bursite trochantérienne ait longtemps été utilisé pour décrire ce syndrome, l’inflammation des bourses séreuses est aujourd’hui considérée comme souvent secondaire aux lésions tendineuses. Les bourses trochantériennes servent normalement à réduire les frottements entre les tendons et l’os. Lorsque les tendons deviennent irrités ou dégénératifs, ces structures de glissement peuvent à leur tour s’enflammer, contribuant à la douleur.
Facteurs liés à l’âge et aux hormones
Le syndrome douloureux du grand trochanter est particulièrement fréquent chez les adultes d’âge moyen et les femmes après la ménopause. Les changements hormonaux peuvent influencer la qualité des tissus conjonctifs, rendant les tendons plus vulnérables aux contraintes mécaniques. De plus, le vieillissement naturel des tissus peut réduire leur capacité à tolérer les charges répétées.
Facteurs aggravants
D’autres éléments peuvent également contribuer au développement du SDGT, notamment :
- les traumatismes directs sur la hanche
- les activités sportives répétitives
- l’obésité
- les troubles de la posture ou de la démarche
- certaines pathologies inflammatoires systémiques.
Ainsi, le syndrome douloureux du grand trochanter apparaît généralement lorsque plusieurs facteurs se combinent, créant un environnement mécanique défavorable pour les tendons et les structures de glissement de la hanche. Une compréhension précise de ces causes permet d’orienter la prise en charge vers des stratégies de traitement et de prévention adaptées.
Symptômes
Les symptômes du syndrome douloureux du grand trochanter peuvent varier d’une personne à l’autre, mais ils présentent généralement des caractéristiques communes liées à l’irritation des tendons glutéaux et des structures situées autour du grand trochanter. La douleur se manifeste le plus souvent sur le côté externe de la hanche et peut être aggravée par certaines activités quotidiennes. Le tableau suivant résume les principaux symptômes observés chez les personnes atteintes de cette condition.
| Symptôme | Description |
|---|---|
| Douleur latérale de la hanche | Douleur localisée sur le côté externe de la hanche, au niveau du grand trochanter |
| Douleur irradiant vers la cuisse | La douleur peut descendre sur la face externe de la cuisse, parfois jusqu’au genou |
| Douleur à la palpation | Sensibilité marquée lorsqu’on appuie directement sur le grand trochanter |
| Douleur lors de la marche | Gêne ou douleur lors de la marche prolongée ou de la montée d’escaliers |
| Douleur en position couchée | Douleur lorsqu’on s’allonge sur la hanche atteinte |
| Faiblesse du moyen glutéal | Instabilité du bassin ou difficulté à se tenir sur une seule jambe |
| Raideur de la hanche | Sensation de raideur ou inconfort lors de certains mouvements |
| Altération de la démarche | Boiterie légère ou modification de la marche pour éviter la douleur |
| Douleur nocturne | Inconfort pouvant perturber le sommeil |
| Limitation fonctionnelle | Difficulté à effectuer certaines activités quotidiennes |
Diagnostic clinique
Le diagnostic du syndrome douloureux du grand trochanter (SDGT) repose principalement sur l’évaluation clinique. Dans la majorité des cas, un professionnel de santé peut identifier cette condition grâce à l’histoire du patient, à la localisation de la douleur et à certains tests physiques spécifiques. Les examens d’imagerie peuvent être utilisés en complément, mais ils ne sont pas toujours nécessaires lorsque les signes cliniques sont caractéristiques.
Entretien clinique et description des symptômes
La première étape du diagnostic consiste à recueillir les antécédents et la description précise de la douleur. Les patients décrivent généralement une douleur située sur le côté externe de la hanche, souvent aggravée par la marche prolongée, la montée d’escaliers ou la position couchée sur le côté atteint.
Le professionnel de santé peut également poser des questions sur :
- l’apparition progressive ou soudaine de la douleur
- les activités physiques pratiquées récemment
- les habitudes posturales ou professionnelles
- les antécédents de blessures ou de douleurs lombaires
- l’impact de la douleur sur les activités quotidiennes et le sommeil
Ces informations permettent déjà d’orienter fortement vers un syndrome douloureux du grand trochanter.
Tableau 1— Signes cliniques caractéristiques
| Signe clinique | Description | Importance diagnostique |
|---|---|---|
| Douleur latérale de la hanche | Douleur située sur le côté externe de la hanche au niveau du grand trochanter | Symptôme le plus typique |
| Douleur à la palpation | Sensibilité marquée lorsque l’on appuie sur le grand trochanter | Très fréquent dans le SDGT |
| Douleur en position couchée sur le côté | Inconfort ou douleur lorsqu’on s’allonge sur la hanche atteinte | Signe très évocateur |
| Douleur lors de la marche | Douleur augmentée lors de la marche prolongée ou de la montée d’escaliers | Indique une surcharge des tendons glutéaux |
| Irradiation vers la cuisse | La douleur peut descendre sur la face externe de la cuisse | Peut faire penser à une douleur lombaire |
| Faiblesse du moyen glutéal | Instabilité du bassin lors de l’appui sur une jambe | Signe fonctionnel important |
Palpation de la région trochantérienne
Lors de l’examen physique, la palpation directe du grand trochanter constitue un élément clé du diagnostic. Une pression appliquée sur cette zone reproduit généralement la douleur décrite par le patient.
Cette sensibilité localisée est l’un des signes les plus fréquents du SDGT et permet de distinguer cette condition d’autres pathologies de la hanche ou du bas du dos.
Tests fonctionnels de la hanche
Plusieurs tests cliniques peuvent être utilisés pour évaluer les muscles stabilisateurs de la hanche et reproduire la douleur trochantérienne.
Tableau 2 — Tests cliniques du syndrome douloureux du grand trochanter
| Test clinique | Description | Résultat positif |
|---|---|---|
| Test d’appui unipodal (Single-leg stance test) | Le patient se tient debout sur une seule jambe pendant environ 30 secondes | Douleur latérale de la hanche reproduite |
| Test de Trendelenburg | Le patient se tient sur une jambe pendant que l’examinateur observe la position du bassin | Chute du bassin du côté opposé indiquant une faiblesse du moyen glutéal |
| Rotation externe résistée | Le patient effectue une rotation externe de la hanche contre résistance | Douleur au niveau du grand trochanter |
| Test de compression trochantérienne | Pression appliquée directement sur le grand trochanter | Reproduction immédiate de la douleur |
| Test de l’abduction résistée | Le patient tente d’écarter la jambe contre résistance | Douleur ou faiblesse musculaire |
Test d’appui unipodal (Single-leg stance test)
Le patient se tient debout sur une seule jambe pendant environ 30 secondes. L’apparition ou l’augmentation de la douleur sur le côté externe de la hanche peut suggérer une irritation des tendons glutéaux.
Test de Trendelenburg
Ce test évalue la fonction du moyen glutéal. Le patient se tient sur une jambe pendant que l’examinateur observe l’alignement du bassin. Une chute du bassin du côté opposé peut indiquer une faiblesse des muscles abducteurs de la hanche.
Test de rotation externe résistée
Dans ce test, le patient effectue une rotation externe de la hanche contre résistance. La reproduction de la douleur au niveau du grand trochanter peut indiquer une atteinte des tendons glutéaux.
Évaluation de la biomécanique
Le professionnel de santé peut également observer :
- la démarche du patient
- la stabilité du bassin pendant la marche
- la mobilité de la hanche et du bassin
- la présence de déséquilibres musculaires
Cette analyse permet d’identifier les facteurs mécaniques pouvant contribuer au développement du syndrome.
Rôle des examens d’imagerie
Bien que le diagnostic du SDGT soit essentiellement clinique, des examens d’imagerie peuvent être utilisés lorsque les symptômes persistent ou lorsque le diagnostic demeure incertain.
Tableau 3— Examens d’imagerie pour la douleur trochantérienne
| Examen d’imagerie | Ce qu’il permet d’observer | Utilité clinique |
|---|---|---|
| Radiographie de la hanche | Structure osseuse, arthrose, anomalies articulaires | Permet d’exclure certaines pathologies de la hanche |
| Échographie | Tendons glutéaux, bursite trochantérienne, inflammation locale | Examen rapide et souvent utilisé en première intention |
| IRM (Imagerie par résonance magnétique) | Tendinopathie glutéale, lésions tendineuses, inflammation des bourses | Examen le plus précis pour confirmer le diagnostic |
| Scanner (CT scan) | Structures osseuses détaillées | Utilisé plus rarement dans ce contexte |
Les examens les plus couramment utilisés sont :
- l’échographie, qui permet de visualiser les tendons glutéaux et les bourses séreuses
- l’IRM, qui peut identifier une tendinopathie glutéale ou une inflammation des bourses
- la radiographie, utile pour exclure certaines pathologies articulaires de la hanche
Ces examens sont surtout utilisés pour confirmer le diagnostic ou exclure d’autres causes de douleur, plutôt que pour établir le diagnostic initial.
Importance d’une évaluation globale
Le diagnostic du syndrome douloureux du grand trochanter nécessite une approche globale prenant en compte les facteurs mécaniques, musculaires et fonctionnels. Une identification précise des structures impliquées permet d’orienter les stratégies de traitement, qu’il s’agisse de rééducation, de modifications des activités ou d’approches thérapeutiques comme l’ostéopathie.
Une évaluation clinique rigoureuse constitue donc l’étape essentielle pour mettre en place une prise en charge adaptée et prévenir la chronicisation de la douleur.
Diagnostics differentiels
- Tendinopathie du fascia lata : C’est la cause la plus fréquente du syndrome douloureux du grand trochanter. Il est important d’examiner l’histoire clinique du patient, les symptômes spécifiques (douleur latérale de la hanche, aggravation lors de la marche, palpation douloureuse de la région du grand trochanter) et de réaliser des tests cliniques spécifiques pour évaluer la fonction musculaire et les mouvements de la hanche.
- Bursite trochantérienne : L’inflammation de la bourse trochantérienne, qui est située entre le grand trochanter et les tendons du fascia lata, peut provoquer une douleur similaire. Une échographie ou une imagerie par résonance magnétique (IRM) peut aider à évaluer l’inflammation de la bourse.
- Syndrome du piriforme : Le piriforme est un muscle profondément situé dans la région fessière. Son irritation ou sa compression du nerf sciatique peut provoquer une douleur similaire à celle du syndrome du grand trochanter. Des tests spécifiques peuvent être réalisés pour évaluer la fonction du piriforme.
- Pathologies articulaires de la hanche : L’arthrite, la nécrose avasculaire de la tête fémorale, ou d’autres affections articulaires peuvent également provoquer des douleurs à la hanche. Des radiographies ou une IRM de la hanche peuvent être nécessaires pour évaluer l’état de l’articulation.
- Pathologies rachidiennes : Les problèmes rachidiens, tels que les hernies discales lombaires, peuvent irradier la douleur vers la région de la hanche. Une évaluation approfondie de la colonne vertébrale et, si nécessaire, des examens d’imagerie peuvent être réalisés.
- Pathologies musculaires : Les affections musculaires, telles que les déchirures musculaires, peuvent provoquer des symptômes similaires. L’examen clinique et, si nécessaire, l’imagerie médicale peuvent aider à établir un diagnostic.
Tableau — Causes possibles de douleur latérale de la hanche
| Pathologie | Caractéristiques principales | Comment la distinguer du SDGT |
|---|---|---|
| Tendinopathie glutéale | Douleur latérale de la hanche liée aux tendons du moyen ou petit glutéal | Souvent associée au SDGT |
| Bursite trochantérienne | Inflammation de la bourse séreuse autour du grand trochanter | Douleur localisée avec sensibilité à la pression |
| Syndrome du piriforme | Compression du nerf sciatique par le muscle piriforme | Douleur fessière avec irradiation dans la jambe |
| Arthrose de la hanche | Dégénérescence du cartilage de l’articulation coxo-fémorale | Douleur plus profonde, souvent dans l’aine |
| Hernie discale lombaire | Compression nerveuse au niveau lombaire | Douleur irradiant selon un trajet nerveux |
| Déchirure musculaire | Lésion d’un muscle de la région de la hanche | Apparition souvent après un traumatisme ou effort brusque |
Traitement Ostéopathique du Syndrome Douloureux du Grand Trochanter
1. Techniques de Mobilisation Articulaire
Ces techniques visent à améliorer la mobilité de l’articulation de la hanche et des structures adjacentes. Les ostéopathes utilisent des mouvements doux et répétitifs pour réduire les restrictions articulaires et restaurer une amplitude de mouvement optimale. Ces mobilisations permettent également de diminuer les contraintes exercées sur le grand trochanter.
2. Techniques Myofasciales
Les techniques myofasciales ciblent les tensions dans les tissus mous entourant le grand trochanter, notamment les tendons des muscles glutéaux et les fascias environnants. Ces techniques incluent :
- Libération myofasciale : Une manipulation douce des fascias pour améliorer leur élasticité et réduire la douleur.
- Étirements myofasciaux : Utilisés pour relâcher les contractures musculaires persistantes.
3. Techniques de Drainage Lymphatique
Lorsque l’inflammation est présente, le drainage lymphatique ostéopathique peut être employé pour réduire l’accumulation de liquide et favoriser une meilleure circulation locale. Cette technique contribue à atténuer la douleur et à accélérer la récupération.
4. Techniques de Manipulation Viscérale
Dans certains cas, des dysfonctions viscérales peuvent contribuer à un déséquilibre postural et biomécanique. Les ostéopathes utilisent des manipulations douces pour rétablir la mobilité viscérale et réduire l’impact sur la région trochantérienne.
5. Techniques Crâniennes
Les tensions au niveau de la région crânienne peuvent influencer la posture globale et exacerber les douleurs trochantériennes. Les techniques crâniennes sont utilisées pour rétablir l’équilibre du système nerveux central et favoriser une meilleure coordination neuro-musculaire.
6. Exercices Thérapeutiques et Conseils Posturaux
L’ostéopathie ne se limite pas à des manipulations passives. Les praticiens prescrivent souvent des exercices thérapeutiques personnalisés pour renforcer les muscles glutéaux, améliorer l’équilibre musculaire et prévenir les récidives. De plus, des conseils posturaux et ergonomiques sont donnés pour limiter les contraintes sur le grand trochanter au quotidien.
Bénéfices du Traitement Ostéopathique
Le traitement ostéopathique du SDGT offre plusieurs avantages :
- Une approche personnalisée, adaptée aux besoins spécifiques de chaque patient.
- Une réduction significative de la douleur sans recours aux médicaments.
- Une amélioration de la fonction articulaire et de la mobilité globale.
- Une prévention des récidives grâce à une meilleure gestion des facteurs contributifs.
Exercices et étirements
Les exercices et étirements peuvent jouer un rôle crucial dans la gestion du syndrome de la douleur du grand trochanter. Ils visent à renforcer les muscles environnants, à améliorer la flexibilité et à favoriser une meilleure stabilité de la hanche. Cependant, il est essentiel de consulter un professionnel de la santé, tel qu’un physiothérapeute ou un ostéopathe, avant de commencer tout programme d’exercices pour s’assurer qu’ils sont adaptés à votre situation spécifique. Voici quelques exercices et étirements qui peuvent être bénéfiques :
Exercices de Renforcement :
- Élévations de la Jambe Latérale :
- Allongez-vous sur le côté avec la jambe inférieure pliée pour plus de stabilité.
- Levez la jambe supérieure vers le haut, en maintenant le pied dans une position neutre.
- Abaissez lentement la jambe et répétez. Faites plusieurs séries.
- Ponts Pelviens :
- Allongez-vous sur le dos avec les genoux pliés et les pieds à plat sur le sol.
- Soulevez lentement les hanches vers le plafond, en contractant les muscles fessiers.
- Abaissez les hanches et répétez. Effectuez plusieurs répétitions.
- Squats Partiels :
- Tenez-vous debout avec les pieds écartés à la largeur des épaules.
- Abaissez-vous en position de squat partiel, en poussant les hanches vers l’arrière.
- Remontez lentement en contractant les muscles des fesses. Répétez.
- Rotation Externe de la Hanche :
- En position assise, croisez la cheville d’une jambe sur le genou de l’autre jambe.
- Appliquez une légère pression sur le genou pour étirer les muscles de la hanche.
- Maintenez pendant 15-30 secondes et répétez de l’autre côté.
Étirements :
- Étirement du Muscle Tenseur du Fascia Lata (TFL) :
- En position debout, croisez la jambe droite derrière la gauche.
- Inclinez légèrement le haut du corps vers le côté gauche.
- Vous devriez ressentir un étirement sur le côté droit de la hanche. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement des Fessiers :
- Allongez-vous sur le dos, pliez les genoux et croisez la cheville droite sur le genou gauche.
- Tirez doucement le genou gauche vers la poitrine. Vous devriez sentir un étirement dans la fesse droite. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement du Quadriceps :
- En position debout, pliez une jambe vers l’arrière et tenez votre cheville avec la main correspondante.
- Tirez doucement la jambe vers l’arrière en ressentant l’étirement sur le devant de la cuisse. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement des Adducteurs :
- Asseyez-vous en position de tailleur.
- Placez vos coudes sur vos genoux et appliquez une légère pression vers le bas avec vos coudes pour étirer les muscles de l’aine. Maintenez pendant 15-30 secondes.
Ces exercices et étirements peuvent contribuer à renforcer les muscles de la hanche, améliorer la flexibilité et réduire la tension associée au syndrome de la douleur du grand trochanter. Cependant, il est important de les exécuter correctement et de les intégrer progressivement dans votre routine, en évitant toute douleur excessive.
Questions fréquemment posées
- Qu’est-ce que le Syndrome Douloureux du Grand Trochanter (SDGT)?
- Le SDGT est une condition caractérisée par la douleur à la partie externe de la hanche, généralement causée par l’inflammation des tendons entourant le grand trochanter, la protubérance osseuse à l’extérieur de la cuisse.
- Quels sont les symptômes typiques du SDGT?
- Les symptômes incluent une douleur à la hanche, parfois irradiant vers la fesse ou le bas du dos, aggravée par la marche, la montée des escaliers, ou la position assise prolongée.
- Quelles sont les causes courantes du SDGT?
- Les causes peuvent inclure la friction des tendons sur le grand trochanter, une blessure traumatique, des activités répétitives, ou des problèmes structurels de la hanche.
- Comment est diagnostiqué le Syndrome Douloureux du Grand Trochanter?
- Le diagnostic repose sur l’examen physique, les antécédents médicaux, et parfois des examens d’imagerie tels que l’IRM pour exclure d’autres conditions.
- Quelles sont les options de traitement pour le SDGT?
- Les traitements incluent le repos, la glace, les médicaments anti-inflammatoires, la physiothérapie, et parfois des injections de corticostéroïdes. Dans certains cas graves, une intervention chirurgicale peut être envisagée.
- Le SDGT est-il une condition chronique?
- La durée de la condition peut varier. Certains cas répondent bien au traitement et se résolvent, tandis que d’autres peuvent devenir chroniques.
- Quelles activités doivent être évitées en cas de SDGT?
- Les activités qui exacerbent la douleur, telles que la course à pied sur des surfaces dures ou la montée d’escaliers fréquente, doivent être évitées pendant la phase de récupération.
- Les exercices de renforcement musculaire sont-ils bénéfiques pour le SDGT?
- Oui, des exercices ciblés visant à renforcer les muscles stabilisateurs de la hanche peuvent contribuer à la récupération.
- Les orthèses ou supports peuvent-ils aider dans le traitement du SDGT?
- Dans certains cas, des orthèses ou supports peuvent être recommandés pour corriger la biomécanique et soulager la pression sur le grand trochanter.
- Quand devrais-je consulter un professionnel de la santé pour le SDGT?
- Consultez un professionnel de la santé si la douleur persiste, s’aggrave ou limite vos activités quotidiennes malgré les mesures d’auto-soins.
Conclusion
Le syndrome douloureux du grand trochanter (SDGT) est une affection complexe et multifactorielle qui met en lumière l’importance d’une compréhension approfondie des structures anatomiques, biomécaniques et physiopathologiques impliquées dans la région trochantérienne. Bien qu’il ne s’agisse pas d’une pathologie menaçant la vie, son impact sur la mobilité, la fonctionnalité et la qualité de vie des patients peut être significatif, rendant une prise en charge adaptée et individualisée essentielle.
Le SDGT résulte souvent d’une interaction complexe entre lésions tendineuses, inflammation des bourses séreuses, et déséquilibres biomécaniques. Les principales causes incluent des surcharges fonctionnelles, des traumatismes directs, et des altérations dégénératives, souvent exacerbées par des facteurs tels que l’âge ou des changements hormonaux. Les symptômes typiques, tels que la douleur latérale de la hanche irradiant parfois vers la cuisse ou les fesses, nécessitent une évaluation approfondie pour exclure d’autres diagnostics différentiels, tels que des pathologies articulaires, rachidiennes ou musculaires.
La gestion du SDGT repose sur une approche multidimensionnelle. Des traitements non invasifs, notamment la physiothérapie, les exercices de renforcement des muscles glutéaux et les techniques ostéopathiques, offrent des résultats prometteurs en améliorant la mobilité et en réduisant la douleur. Dans les cas plus complexes ou réfractaires, des interventions comme les infiltrations de corticostéroïdes ou des approches chirurgicales peuvent être envisagées. Cependant, ces options doivent être réservées aux situations spécifiques où les traitements conservateurs n’apportent pas de soulagement suffisant.
Références
- Williams BS, Cohen SP. Greater trochanteric pain syndrome: A review of anatomy, diagnosis and treatment. Anesth Analg. 2009;108(5):1662-1670.
- Grimaldi A, Fearon A. Gluteal tendinopathy: Integrating pathomechanics and clinical features in its management. J Orthop Sports Phys Ther. 2015;45(11):910-922.
- Strauss EJ, Nho SJ, Kelly BT. Greater trochanteric pain syndrome. Sports Med Arthrosc Rev. 2010;18(2):113-119.
- Speers CJB, Bhogal GS. Greater trochanteric pain syndrome: A review of diagnosis and management in general practice. Br J Gen Pract. 2017;67(663):479-480.
- Mallow M, Nazarian LN. Greater trochanteric pain syndrome diagnosis and treatment. Phys Med Rehabil Clin N Am. 2014;25(2):279-289.
- Segal NA, Felson DT, Torner JC, et al. Greater trochanteric pain syndrome: Epidemiology and associated factors. Arch Phys Med Rehabil. 2007;88(8):988-992.
- Kong A, Van der Vliet A, Zadow S. MRI and ultrasound of gluteal tendinopathy in greater trochanteric pain syndrome. Eur Radiol. 2007;17(7):1772-1783.
- Ho GWK, Howard TM. Greater trochanteric pain syndrome: More than bursitis and iliotibial tract friction. Curr Sports Med Rep. 2012;11(5):232-238.