Introduction : comprendre le syndrome du piriforme
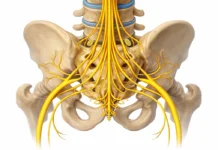
Le syndrome du piriforme est une affection dans laquelle le muscle piriforme, situé profondément dans la région fessière, comprime ou irrite le nerf sciatique. Cette compression peut provoquer des douleurs dans la fesse irradiant vers l’arrière de la cuisse, parfois accompagnées de picotements ou d’engourdissements. Les symptômes peuvent apparaître après une position assise prolongée, une blessure, des activités répétitives ou des déséquilibres musculaires. Comme ces manifestations ressemblent souvent à celles d’une sciatique d’origine lombaire, le diagnostic peut être difficile. L’ostéopathie propose une approche globale visant à réduire les tensions musculaires, améliorer la mobilité de la hanche et rétablir l’équilibre postural. Grâce à des techniques manuelles adaptées, elle peut contribuer à soulager la douleur et à améliorer la fonction.
Avertissement : Cet article aborde le syndrome du piriforme et présente des techniques spécifiquement destinées aux ostéopathes formés. Les informations fournies ne sont pas conçues pour l’auto-traitement ou pour être utilisées par des personnes non qualifiées. Il est essentiel de ne pas tenter d’effectuer des techniques ostéopathiques ou toute autre forme de thérapie manuelle sur vous-même ou sur autrui sans la formation et la certification appropriées. Consultez toujours un ostéopathe diplômé ou un professionnel de santé qualifié pour une évaluation et un traitement adaptés. Tenter des interventions sans formation peut entraîner des blessures ou aggraver des conditions existantes.
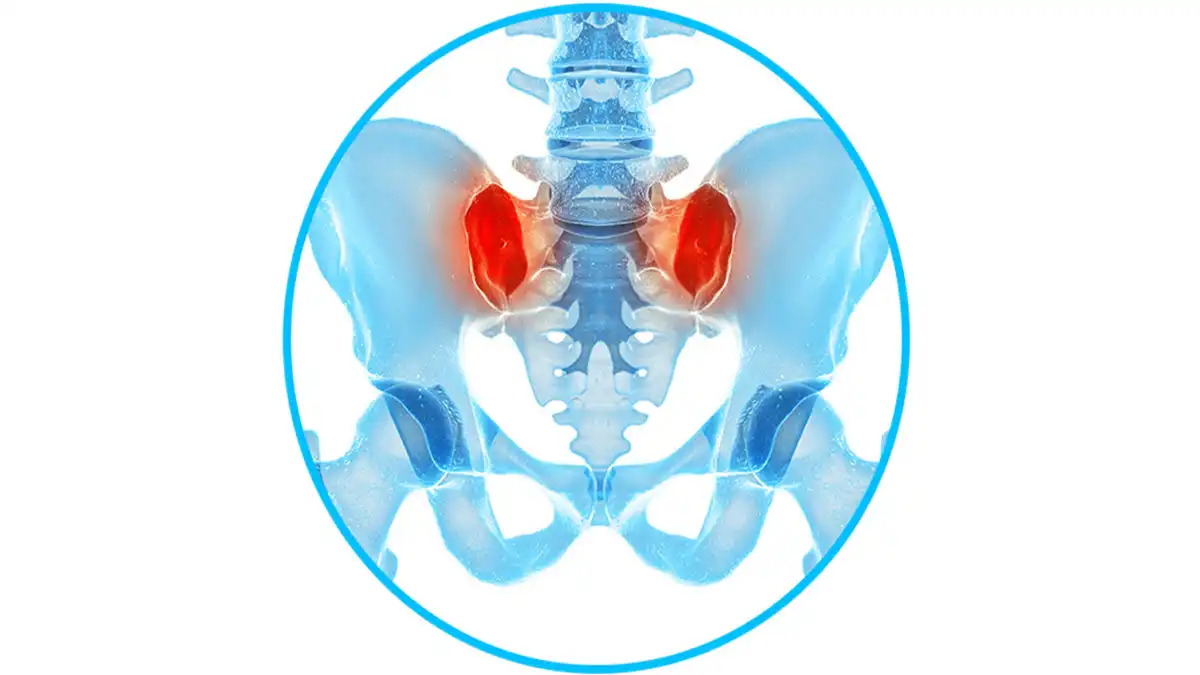
Anatomie du muscle piriforme et du nerf sciatique
Le piriforme est un petit muscle situé profondément dans la région pelvienne. Il prend son origine sur la face antérieure du sacrum, au niveau des vertèbres S2 à S4, ainsi que sur le ligament sacrotubéral. De là, il s’étend en diagonale vers la partie supérieure du grand trochanter du fémur, où il s’insère.

La fonction principale du piriforme est de participer à la rotation externe de la hanche, contribuant ainsi à la stabilité de l’articulation de la hanche. Il est principalement innervé par le nerf sciatique, qui peut passer à travers ou en dessous du muscle chez certaines personnes. Notamment, en raison de sa proximité avec le nerf sciatique, des tensions excessives ou une contraction du piriforme peuvent parfois conduire au syndrome du piriforme, provoquant des douleurs et des engourdissements le long du trajet du nerf sciatique.
Variations anatomiques du nerf sciatique et du piriforme
Le nerf sciatique transmet les signaux entre la moelle épinière et les membres inférieurs. Son trajet dans le corps peut présenter certaines variations anatomiques, notamment lorsqu’il traverse le muscle piriforme. Ce petit muscle en forme de poire, situé dans la région pelvienne, peut alors devenir un facteur de compression nerveuse. Chez environ 10 à 20 % de la population, le nerf sciatique passe à travers le piriforme, situation pouvant favoriser des symptômes comme la douleur sciatique, la raideur musculaire ou des engourdissements dans la jambe.
Plusieurs études, notamment celles de Pecina et al. (1991), Szabo (1989) et Travell et Simons (1992), ont examiné cette variation anatomique. Elles montrent que cette configuration n’est pas rare et peut exposer le nerf à une pression accrue. La compression peut provoquer une douleur irradiant dans la fesse, le bas du dos et la jambe, parfois accompagnée de picotements ou d’engourdissements.
Les professionnels de la santé, dont les ostéopathes, jouent un rôle important dans la prise en charge de ces troubles. Les approches thérapeutiques peuvent inclure des techniques manuelles visant à relâcher la tension musculaire, améliorer la mobilité du nerf et réduire la douleur.

Physiopathologie : comment se produit la compression du nerf
La physiopathologie du syndrome du piriforme repose principalement sur l’irritation ou la compression du nerf sciatique dans la région profonde de la fesse. Le nerf sciatique passe généralement sous le muscle piriforme, mais chez certaines personnes, il peut traverser le muscle ou se diviser en branches autour de celui-ci. Ces variations anatomiques peuvent augmenter la susceptibilité à une compression nerveuse.
Lorsque le muscle piriforme devient tendu, contracté ou enflammé, souvent à la suite d’une surutilisation, d’un traumatisme ou d’un déséquilibre musculaire, il peut exercer une pression sur le nerf sciatique. Cette pression entraîne une irritation nerveuse et perturbe la transmission normale des signaux nerveux.
La compression prolongée peut provoquer douleur, picotements, engourdissements et irradiation le long du trajet du nerf sciatique, parfois jusqu’à la cuisse ou la jambe. L’inflammation locale et la tension musculaire peuvent également créer un cercle vicieux, où la douleur augmente la contraction musculaire, accentuant ainsi la compression nerveuse.
Causes et facteurs de risque du syndrome du piriforme
Le syndrome du piriforme est une affection multifactorielle dans laquelle le muscle piriforme irrite ou comprime le nerf sciatique dans la région profonde de la fesse. Plusieurs mécanismes peuvent contribuer à cette situation, et il est fréquent que plusieurs facteurs se combinent chez un même patient.
L’une des causes les plus fréquentes est la surcharge mécanique ou la surutilisation du muscle piriforme. Les activités répétitives impliquant la rotation externe de la hanche, comme la course à pied, le cyclisme ou certains sports, peuvent entraîner une fatigue musculaire et des microtraumatismes. Avec le temps, ces contraintes répétées peuvent provoquer une contracture ou une inflammation du muscle, augmentant la pression exercée sur le nerf sciatique.
Les traumatismes directs constituent également un facteur important. Une chute sur les fesses, un accident de voiture ou une blessure sportive peuvent provoquer un spasme du piriforme ou une inflammation locale. Dans ces situations, la contraction réflexe du muscle peut réduire l’espace autour du nerf sciatique et provoquer une irritation nerveuse.
Les déséquilibres musculaires et posturaux jouent aussi un rôle majeur. Une faiblesse des muscles fessiers, une rigidité des rotateurs externes de la hanche ou des troubles biomécaniques du bassin peuvent augmenter la sollicitation du piriforme. De même, certaines habitudes quotidiennes, comme une position assise prolongée ou le port d’un portefeuille dans la poche arrière, peuvent exercer une pression répétée sur la région fessière et favoriser l’apparition des symptômes.
Les variations anatomiques représentent un autre facteur de risque. Chez environ 10 à 20 % de la population, le nerf sciatique peut traverser partiellement ou totalement le muscle piriforme. Dans ces cas, toute augmentation de la tension musculaire peut plus facilement entraîner une compression nerveuse.
Il est également essentiel de considérer le rôle du syndrome myofascial du piriforme. Dans cette condition, le muscle développe des points gâchettes (trigger points), qui sont des zones hypersensibles situées dans des bandes musculaires contractées. Ces points provoquent une douleur locale dans la fesse et peuvent générer une douleur référée irradiant vers l’arrière de la cuisse. Lorsque ces points gâchettes persistent, ils maintiennent le muscle dans un état de contraction chronique. Cette tension prolongée peut augmenter le volume et la rigidité du piriforme, réduisant l’espace disponible pour le nerf sciatique.
Ainsi, le syndrome myofascial peut agir comme un facteur déclencheur ou aggravant du syndrome du piriforme, car la contraction musculaire associée aux points gâchettes favorise la compression nerveuse. Dans la pratique clinique, il est fréquent que les deux conditions coexistent, ce qui explique pourquoi certaines douleurs sciatiques d’origine fessière répondent bien aux techniques visant à relâcher les tensions musculaires et à désactiver les points gâchettes.
Cercle Vicieux du Piriforme : Comprendre la Douleur Persistante
Cercle vicieux où la contraction musculaire excessive entraîne une compression du nerf sciatique, provoquant une altération de la transmission nerveuse, qui à son tour peut influencer davantage la contraction musculaire.
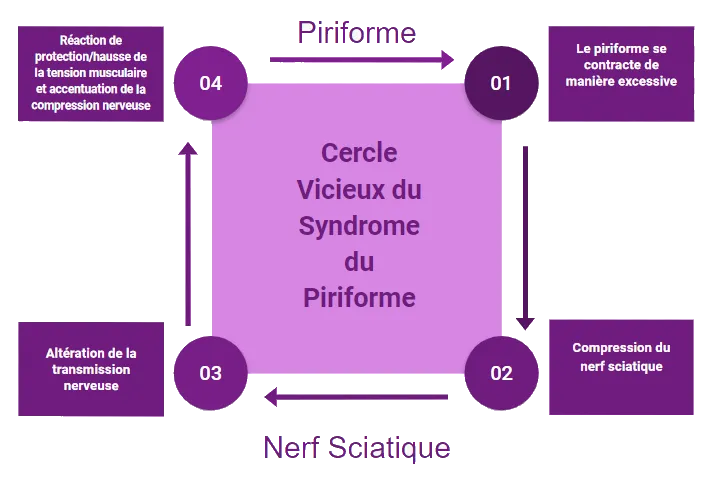
Dans le contexte spécifique du piriforme et du nerf sciatique, cette interaction peut contribuer au syndrome du piriforme. Lorsque le muscle piriforme se contracte de manière excessive, il peut comprimer le nerf sciatique, provoquant des symptômes tels que la douleur et l’engourdissement. Ces symptômes peuvent à leur tour entraîner une réaction de protection, induisant une augmentation de la tension musculaire, ce qui aggrave la compression du nerf et intensifie les symptômes. Ce cycle continue, créant une interrelation complexe entre la contraction musculaire et la transmission nerveuse altérée.
Symptômes et manifestations cliniques
Le syndrome du piriforme se manifeste principalement par une douleur profonde dans la région fessière, souvent située près de l’articulation sacro-iliaque ou au centre de la fesse. Cette douleur peut être constante ou apparaître lors de certains mouvements, notamment lors de la marche, de la montée d’escaliers ou après une position assise prolongée. Les patients décrivent fréquemment une sensation de douleur sourde, de brûlure ou de tension musculaire dans la fesse.
Un des signes caractéristiques est la douleur irradiant le long du trajet du nerf sciatique. Cette irradiation peut se propager de la fesse vers l’arrière de la cuisse et parfois jusqu’au mollet. Contrairement à la sciatique d’origine lombaire, la douleur liée au piriforme reste souvent plus localisée dans la région fessière et la partie proximale de la cuisse.
Les patients peuvent également ressentir des symptômes neurologiques légers, tels que des picotements, des engourdissements ou une sensation de faiblesse dans la jambe affectée. Ces sensations apparaissent lorsque la compression du nerf sciatique perturbe la transmission des signaux nerveux.
Certaines positions aggravent les symptômes. La position assise prolongée, notamment sur des surfaces dures, est souvent mal tolérée. La douleur peut également augmenter lors de mouvements impliquant la rotation interne de la hanche ou lors d’un étirement du muscle piriforme.
À l’examen clinique, on observe fréquemment une sensibilité à la palpation du muscle piriforme dans la région fessière. La pression sur cette zone peut reproduire la douleur du patient. Dans certains cas, une limitation de la mobilité de la hanche ou une tension accrue des muscles rotateurs externes peut être détectée.
Lorsque des points gâchettes myofasciaux sont présents dans le piriforme, la douleur peut être reproduite par la palpation de ces zones sensibles. Ces points peuvent également provoquer une douleur référée vers l’arrière de la cuisse, ce qui peut rendre le diagnostic plus complexe.
L’intensité des symptômes varie selon les individus. Chez certains patients, la douleur reste modérée et intermittente, tandis que chez d’autres, elle peut devenir persistante et limiter les activités quotidiennes, comme marcher, courir ou rester assis pendant de longues périodes.
Syndrome du Piriforme vs Syndrome Myofascial du Piriforme : Deux Conditions Proches, Mais Distinctes
Bien que le Syndrome du piriforme et le Syndrome myofascial du piriforme partagent certains symptômes et puissent être confondus en raison de leur proximité anatomique, ce sont deux conditions distinctes.
Le syndrome du piriforme est principalement caractérisé par la compression ou l’irritation du nerf sciatique par le muscle piriforme, situé dans la région fessière. Cette compression peut entraîner des douleurs dans le bas du dos, les fesses et parfois le long de la jambe, correspondant aux symptômes de la sciatique. Les facteurs de risque du syndrome du piriforme incluent la position assise prolongée, des activités physiques spécifiques et des déséquilibres musculaires.
Le syndrome myofascial du piriforme, en revanche, se concentre sur les points de déclenchement ou les nœuds musculaires (points trigger) dans le muscle piriforme. Ces points de déclenchement peuvent causer une douleur locale, mais ils peuvent également provoquer une douleur à distance, ce qui rend la différenciation entre le syndrome myofascial du piriforme et d’autres conditions, y compris le syndrome du piriforme, parfois complexe. Les déclencheurs myofasciaux peuvent être causés par des traumatismes, des tensions répétées ou une surutilisation du muscle.
Danse Classique et Piriforme : Un Risque pour les Danseurs
La pratique du ballet, en raison de ses mouvements spécifiques et des exigences physiques, peut potentiellement influencer le développement du syndrome du piriforme chez certains danseurs. Voici comment la danse classique, notamment le ballet, peut être liée au syndrome du piriforme :
- Position des Pieds et Rotation Externe : Le ballet implique fréquemment des positions des pieds en rotation externe, ce qui sollicite le muscle piriforme. La répétition de ces mouvements peut entraîner une surutilisation du muscle et, dans certains cas, contribuer au développement du syndrome du piriforme.
- Flexion et Extension Répétées : Les mouvements de flexion et d’extension des hanches, courants dans le ballet, peuvent mettre une pression accrue sur le muscle piriforme et le nerf sciatique, surtout si ces mouvements sont effectués de manière répétée et excessive.
- Étirements Intenses : Les danseurs de ballet sont souvent soumis à des étirements intensifs, ce qui peut potentiellement entraîner des tensions musculaires, y compris dans le muscle piriforme.
- Postures spécifiques : Certaines postures spécifiques dans le ballet peuvent impliquer une rotation externe importante des hanches, sollicitant ainsi le piriforme et augmentant le risque de compression du nerf sciatique.
- Exigences Physiques : Les exigences physiques élevées du ballet peuvent entraîner une surutilisation et une fatigue musculaire, augmentant ainsi la probabilité de tensions et de spasmes dans le muscle piriforme.
Bien que la danse puisse être bénéfique pour la santé physique et mentale, les danseurs, en particulier ceux de ballet, peuvent être plus susceptibles de développer certaines conditions musculo-squelettiques en raison des mouvements spécifiques de leur art.
Il est important que les danseurs, ainsi que les professionnels de la danse, soient conscients des risques potentiels et prennent des mesures préventives, telles que l’échauffement adéquat, des étirements appropriés, et une gestion prudente de l’intensité des exercices.
Diagnostics différentiels
- Les douleurs irradiant dans la fesse et le long de la jambe ne sont pas toujours causées par un syndrome du piriforme. Plusieurs affections peuvent produire des symptômes similaires, ce qui rend le diagnostic différentiel essentiel pour orienter correctement la prise en charge.
- La cause la plus fréquente de douleur sciatique est la hernie discale lombaire. Dans cette situation, une protrusion du disque intervertébral comprime une racine nerveuse au niveau de la colonne lombaire. Les symptômes incluent généralement une douleur lombaire associée à une irradiation dans la jambe, souvent aggravée par la toux, les éternuements ou les efforts.
- La sténose lombaire constitue une autre cause importante. Elle correspond à un rétrécissement du canal rachidien qui peut comprimer les racines nerveuses. Les patients présentent souvent une douleur dans les jambes lors de la marche, parfois accompagnée d’engourdissements ou de faiblesse, avec un soulagement en position assise ou penchée vers l’avant.
- Certaines pathologies de la hanche peuvent également mimer une douleur sciatique. Par exemple, l’arthrose de la hanche peut provoquer des douleurs irradiant vers la fesse ou la cuisse. La bursite trochantérienne entraîne souvent une douleur latérale de la hanche pouvant s’étendre vers la cuisse.
- Le syndrome myofascial des muscles fessiers est une autre cause fréquente de douleur référée. Des points gâchettes dans les muscles fessiers, notamment le piriforme, le moyen fessier ou le carré fémoral, peuvent reproduire une douleur similaire à une sciatique sans qu’il y ait nécessairement de compression nerveuse.
- Le syndrome du canal ischiatique profond, parfois appelé deep gluteal syndrome, peut aussi provoquer une compression du nerf sciatique par différentes structures de la région fessière, comme les muscles rotateurs profonds ou des bandes fibreuses.
- Enfin, certaines conditions plus rares doivent être envisagées, comme les spondylolisthésis, les neuropathies périphériques, les tumeurs nerveuses ou encore certaines inflammations des racines nerveuses.
- En pratique clinique, l’évaluation repose sur une analyse détaillée des symptômes, de l’examen physique et parfois d’examens complémentaires, tels que l’imagerie médicale. Cette approche permet de distinguer un syndrome du piriforme des autres causes possibles de douleur sciatique et d’orienter le traitement de manière appropriée.
Tests cliniques utilisés pour le diagnostic
Le diagnostic du syndrome du piriforme repose principalement sur l’examen clinique, car il n’existe pas de test unique permettant de confirmer avec certitude cette condition. Les praticiens utilisent donc plusieurs manœuvres destinées à reproduire la douleur du patient en sollicitant le muscle piriforme et le nerf sciatique.
L’un des tests les plus connus est la manœuvre de Freiberg. Elle consiste à effectuer une rotation interne forcée de la hanche lorsque la jambe est en extension. Ce mouvement étire le muscle piriforme et peut provoquer une douleur dans la région fessière ou le long du trajet du nerf sciatique si le muscle comprime le nerf.
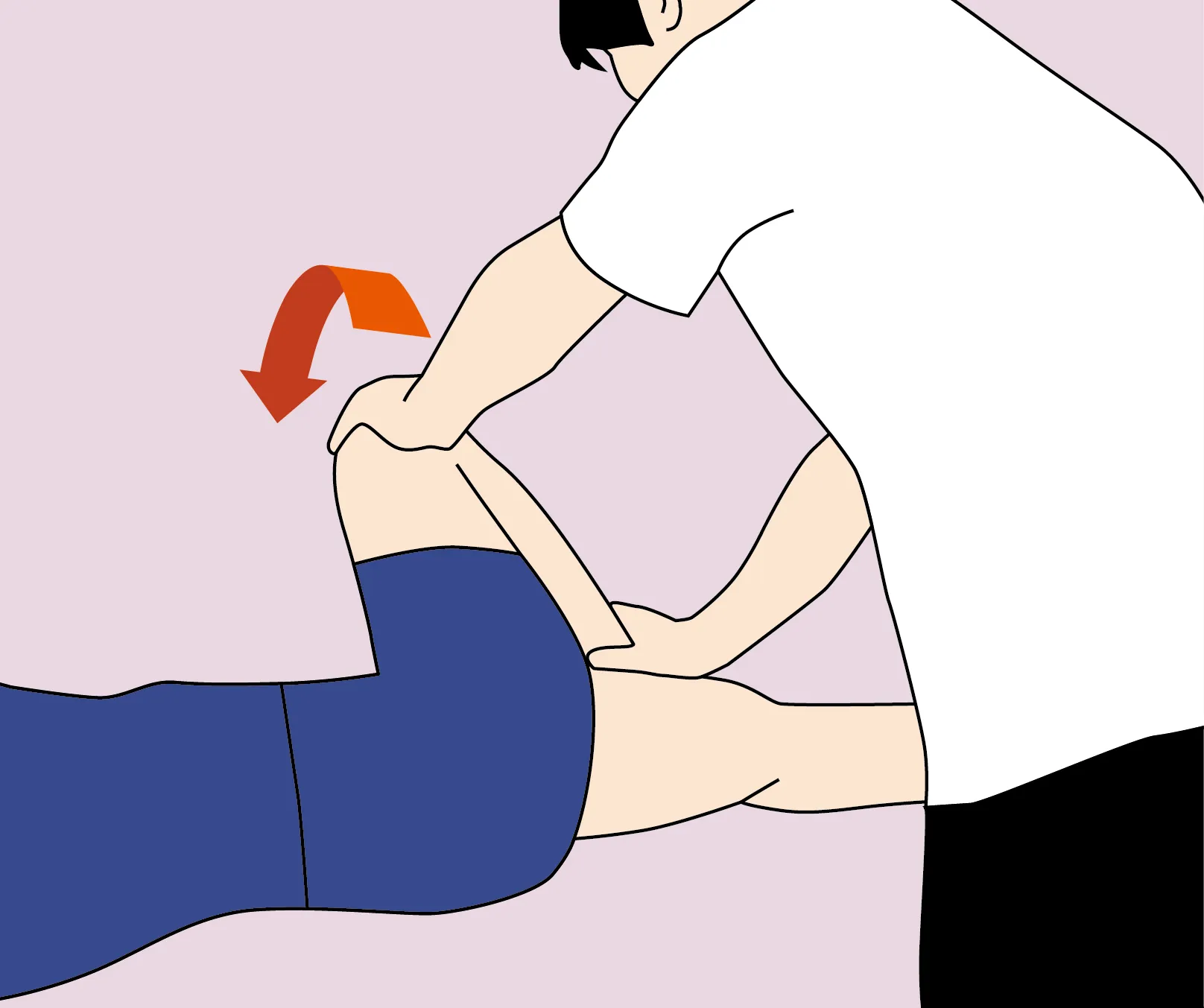
La manœuvre de Pace est également utilisée. Le patient est assis, les hanches fléchies, et doit effectuer une abduction et une rotation externe de la hanche contre résistance. Une douleur ou une faiblesse dans la région fessière peut indiquer une irritation du muscle piriforme.
Le test de Beatty est un autre test fréquemment employé. Le patient est placé en position latérale sur le côté sain et soulève la jambe affectée en abduction. L’apparition d’une douleur dans la fesse suggère une implication du piriforme.
La manœuvre de FAIR (Flexion, Adduction, Internal Rotation) est particulièrement utilisée dans l’évaluation du syndrome du piriforme. Le patient est placé en position de flexion de la hanche, suivie d’une adduction et d’une rotation interne. Si cette position reproduit la douleur sciatique ou la douleur fessière, le test est considéré comme positif.
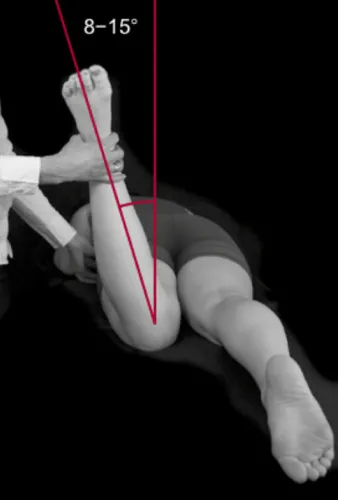
En complément de ces tests, la palpation du muscle piriforme peut révéler une zone sensible ou un point gâchette dans la région fessière profonde. La reproduction de la douleur lors de la pression sur cette zone constitue un indice supplémentaire.
Il est important de noter que ces tests ne sont pas spécifiques à 100 %. Leur interprétation doit toujours être associée à l’histoire clinique du patient, à l’examen physique global et à l’exclusion d’autres causes de douleur sciatique, telles qu’une hernie discale lombaire ou une pathologie de la hanche.
Tests Cliniques : Dépister le Syndrome du Piriforme
Manœuvre de Freiberg
Adduction horizontale forcée de la cuisse fléchie – la douleur lors du test indique un syndrome du piriforme (étirement du muscle).
Manœuvre de Hibbs
Patient est couché sur le ventre, genou fléchi à 90°, l’examinateur stabilise ensuite le bassin du patient d’une main et pousse lentement la cheville du patient dans le sens latéral (la rotation interne du fémur provoque un étirement du muscle piriforme, qui peut comprimer le nerf sciatique)
Combien de temps dure le syndrome du piriforme
Plusieurs facteurs influent sur la temporalité de cette affection, faisant de chaque cas une expérience unique. Comprendre la durée potentielle du syndrome du piriforme est crucial pour les individus concernés et les professionnels de la santé qui cherchent à fournir des soins efficaces.
La première variable à considérer est la gravité de la condition. Les cas légers, où la compression du nerf sciatique par le muscle piriforme est minime, peuvent souvent se résoudre plus rapidement. En revanche, les situations plus sévères, impliquant une compression importante et des symptômes plus prononcés, peuvent prolonger la durée du syndrome. L’intensité des symptômes, tels que la douleur lancinante, la raideur musculaire et les engourdissements, peut influencer la récupération.
La rapidité avec laquelle le syndrome du piriforme est diagnostiqué et traité joue également un rôle déterminant dans sa durée. Un diagnostic précoce permet d’initier un plan de traitement plus rapidement, ce qui peut contribuer à une récupération plus rapide. Malheureusement, la nature insidieuse de certains symptômes peut parfois retarder le diagnostic, prolongeant ainsi la durée de la condition.
La réponse individuelle au traitement est une troisième variable cruciale. Chaque personne réagit différemment aux interventions thérapeutiques. Les approches de traitement, telles que les techniques manuelles utilisées par les ostéopathes pour relâcher la tension musculaire et améliorer la mobilité du nerf, peuvent avoir des effets variables d’un individu à l’autre. Certains patients peuvent ressentir un soulagement rapide, tandis que d’autres peuvent nécessiter un suivi plus étendu pour obtenir des résultats optimaux.
En général, la littérature médicale indique que le syndrome du piriforme peut durer de quelques semaines à plusieurs mois. Les cas aigus, bien diagnostiqués et rapidement traités, ont tendance à se résoudre plus rapidement. Cependant, les situations plus complexes, associées à des facteurs tels que des variations anatomiques importantes ou des complications, peuvent prolonger la durée du syndrome.
Il est important pour les professionnels de la santé, notamment les ostéopathes, de considérer ces nuances lors de la gestion du syndrome du piriforme. Une approche personnalisée, tenant compte de la gravité de la condition, de la rapidité du diagnostic et du traitement, ainsi que de la réponse individuelle au traitement, est essentielle pour optimiser les résultats cliniques.
Recherche et Ostéopathie : Une Approche Complémentaire Validée
Syndrome du piriforme : diagnostic et traitement (Tanveer, 2021)
Cet article se concentre sur le diagnostic et la gestion du syndrome du piriforme, en mettant en avant les approches médicales ostéopathiques et l’utilisation de techniques comme la thérapie physique et les injections.
Myosite ossifiante du muscle piriforme : une cause inhabituelle du syndrome du piriforme (Beauchesne & Schutzer, 1997)
Cet article décrit un cas rare de syndrome du piriforme causé par une myosite ossifiante, où le nerf sciatique a été comprimé par un muscle piriforme ossifié, entraînant une compression nerveuse.
Syndrome du piriforme post-traumatique : diagnostic et résultats du traitement opératoire (Benson & Schutzer, 1999)
Cette étude présente les résultats des traitements opératoires chez des patients atteints de syndrome du piriforme post-traumatique, offrant des perspectives sur la libération chirurgicale du tendon du piriforme et la neurolyse du nerf sciatique.
Syndrome du piriforme : considérations anatomiques et nouvelle technique d’injection (Benzon et al., 2003)
Cet article examine les variations anatomiques du muscle piriforme et discute d’une technique d’injection innovante pour traiter le syndrome du piriforme, en complément des stratégies ostéopathiques.
Diagnostic et gestion du syndrome du piriforme : Une approche ostéopathique (Boyajian-O’Neill et al., 2008)
Cet article traite de l’approche ostéopathique pour diagnostiquer et traiter le syndrome du piriforme, en mettant en avant les traitements non pharmacologiques tels que la thérapie manuelle ostéopathique.
Syndrome du piriforme : Diagnostic et traitement (Tanveer, 2021)
Cet article passe en revue les approches cliniques du syndrome du piriforme, en soulignant les méthodes de diagnostic et de traitement, y compris les approches ostéopathiques et des interventions comme les injections de toxine botulique.
Syndrome du piriforme : Une approche rationnelle de la gestion (Barton, 1991)
Cet article discute de la gestion du syndrome du piriforme à travers des techniques ostéopathiques comme les étirements, la thérapie physique et les injections de stéroïdes.
Syndrome du piriforme : Une revue systématique (Hopayian et al., 2010)
Cette revue systématique évalue les caractéristiques cliniques du syndrome du piriforme et discute des stratégies de traitement ostéopathiques et autres.
Étirements et Renforcement pour le Soulagement du Piriforme
Voici quelques exercices et étirements qui sont souvent recommandés pour le syndrome du piriforme :
Exercices de Renforcement Musculaire
- Exercice de la planche latérale :
- Allongez-vous sur le côté avec le coude directement sous l’épaule.
- Soulevez vos hanches du sol, formant une ligne droite du pied à l’épaule.
- Maintenez la position pendant quelques secondes, puis redescendez.
- Répétez de l’autre côté.
- Élévation de la jambe en position quadrupède :
- À quatre pattes, soulevez une jambe vers l’arrière tout en maintenant le dos droit.
- Maintenez la position en haut pendant quelques secondes avant de redescendre.
- Alternez les jambes.
Étirements
- Étirement assis pour le piriforme :
- Asseyez-vous avec la jambe affectée croisée sur l’autre.
- Tenez votre genou opposé avec le bras du côté opposé et tournez doucement votre torse vers la jambe croisée.
- Vous devriez ressentir un étirement dans la fesse.
- Étirement en pigeon :
- En position quadrupède, amenez le genou de la jambe affectée vers l’avant et vers l’extérieur.
- Étirez la jambe vers l’arrière en vous allongeant sur votre côté.
- Vous devriez ressentir un étirement dans la fesse.
Exercices d’Assouplissement
- Rotation externe de la hanche en position assise :
- Asseyez-vous avec les jambes écartées.
- Tournez la jambe affectée vers l’extérieur en gardant le genou plié.
- Maintenez pendant quelques secondes et revenez à la position de départ.
- Rotation interne de la hanche en position assise :
- Asseyez-vous avec les jambes écartées.
- Tournez la jambe affectée vers l’intérieur en gardant le genou plié.
- Maintenez pendant quelques secondes et revenez à la position de départ.
Ces exercices et étirements visent à renforcer les muscles environnants, améliorer la flexibilité et réduire la tension dans la région du piriforme. Cependant, leur efficacité peut varier d’une personne à l’autre, et il est essentiel de les faire correctement pour éviter toute aggravation.




Approche thérapeuthique ostéopathique
Technique d’Énergie Musculaire : Soulager par la Contraction Contrôlée
- Allongez le patient couché sur le dos, le thérapeute se tiens du même côté piriforme affecté.
- Fléchir le genou du côté affecté et placer le pied de ce côté sur la face latérale du genou opposé.
- Le thérapeuthe pousse le genou en direction médiale jusqu’à ce qu’il rencontre la barrière restrictive.
- Demandez au patient de pousser contre la résistance du praticien pendant 3 à 5 secondes, laissez-passer une période de relaxation isométrique, puis engagez une nouvelle barrière ; répétez trois fois[10].

Compression Ischémique Combinée : Diminuer la Douleur par Pression Ciblée
La compression ischémique est une technique manuelle visant à désactiver les points gâchettes myofasciaux (trigger points) par une pression maintenue et localisée sur une zone musculaire douloureuse. Lorsqu’elle est appliquée au muscle piriforme, cette méthode permet de :
Moduler la nociception au niveau périphérique et spinal par l’activation des mécanorécepteurs (fibres A-beta), réduisant l’activité des voies douloureuses (théorie du portillon).
Réduire la contracture locale en induisant un relâchement réflexe.
Créer une hypoxie temporaire suivie d’une réperfusion accrue, améliorant l’oxygénation et l’évacuation des déchets métaboliques.

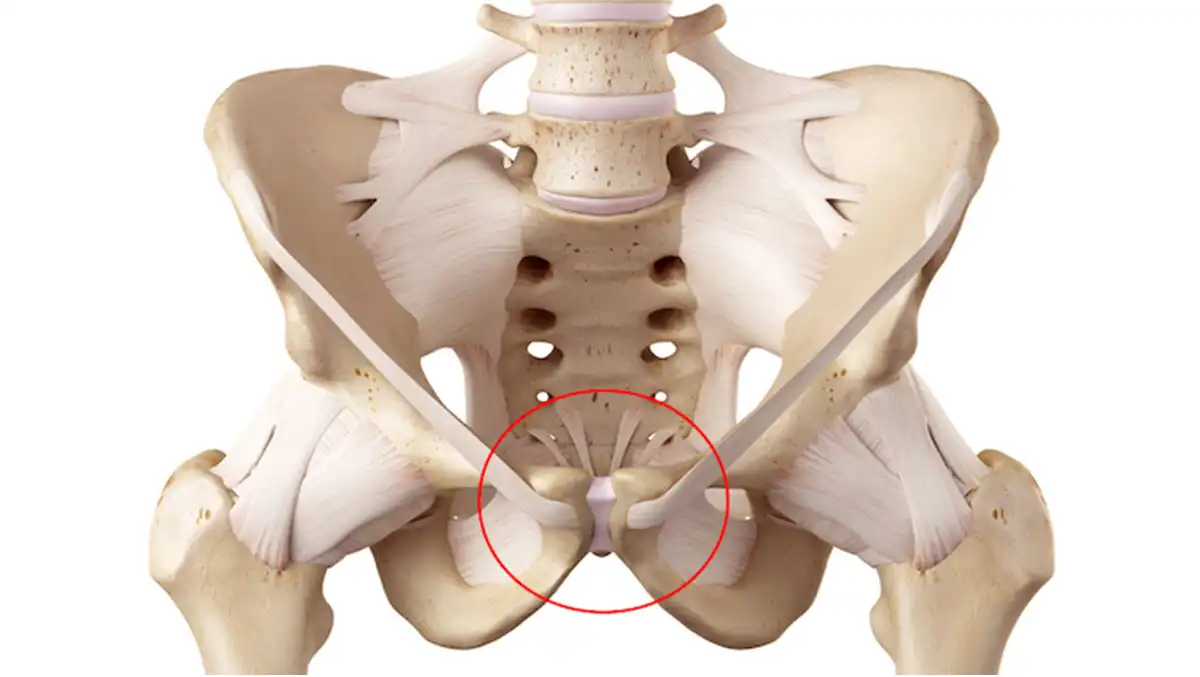
Anatomie ciblée : Le Piriforme
- Origine : face antérieure du sacrum (S2–S4) et ligament sacrotubéral
- Insertion : bord supérieur du grand trochanter du fémur
- Localisation du point de traitement : en profondeur, sous le muscle grand fessier, approximativement à mi-distance entre la sacro-iliaque et le grand trochanter, légèrement caudal.
✋ Technique au pouce (pression manuelle directe)
🔹 Indications :
- Patient peu musclé ou sensible
- Approche plus fine, adaptée à la détection tactile des tissus
🧾 Procédure :
- Le patient est en décubitus latéral (couché sur le côté sain).
- Le thérapeute localise le point gâchette dans le ventre du piriforme à l’aide d’une palpation lente.
- Il applique une pression progressive avec le pouce, perpendiculaire à la surface du muscle.
- Le muscle est placé en étirement léger par une rotation interne de la hanche.
- Maintien de la pression pendant 60 à 90 secondes, jusqu’à diminution notable de la sensibilité.
- Libération lente, suivie d’une retest de la zone.
Technique au coude (pression profonde)
🔹 Indications :
- Muscle épais ou très contracté
- Traitement plus profond et prolongé
🧾 Procédure :
- Le patient est allongé sur le côté, hanche affectée en légère flexion et rotation interne pour allonger le piriforme.
- Le thérapeute utilise son coude fléchi à 90°, avec l’avant-bras relâché, comme outil de pression.
- La pression est appliquée lentement sur le point sensible en modulant l’intensité pour éviter la douleur vive.
- Le coude reste stable et perpendiculaire à la zone traitée pour éviter tout cisaillement.
- Maintien pendant 90 secondes, jusqu’à relâchement palpé ou diminution de la douleur signalée par le patient.
- Relâcher progressivement et réévaluer.
⚠️ Précautions
- Ne pas dépasser le seuil de tolérance douloureuse : la pression doit provoquer une sensation de douleur « supportable » mais jamais insoutenable.
- Éviter les structures neurovasculaires adjacentes, notamment si une variation anatomique du nerf sciatique est suspectée.
- Surveiller les réactions post-traitement (courbatures possibles dans les 24–48h).
✅ Résultats attendus
- Diminution immédiate ou progressive de la douleur fessière
- Amélioration de la rotation externe de hanche et de la flexibilité
- Soulagement des symptômes neurologiques associés à une compression sciatique légè
Strain Counterstrain : Détente Douce du Piriforme
La technique de Strain Counterstrain (SCS) est une approche ostéopathique douce visant à réduire la douleur musculaire en repositionnant passivement le corps dans une posture de confort maximal. Cette méthode est particulièrement efficace pour traiter les points sensibles dans le muscle piriforme, souvent impliqué dans les douleurs fessières et sciatiques.
Installation du patient
- Allongez le patient en position couchée sur le ventre (décubitus ventral).
- Le praticien se positionne du même côté que le piriforme affecté.
🔎 Localisation du point sensible
- Palpez le muscle piriforme pour identifier un point de sensibilité maximale (point gâchette).
- Ce point se situe généralement 2 à 3 pouces en dedans et légèrement céphalique par rapport au grand trochanter.
🦵 Positionnement thérapeutique
- Le praticien suspend la jambe du patient au bord de la table.
- Il fléchit passivement la hanche jusqu’à environ 135°, puis effectue :
- une abduction (écartement latéral de la cuisse),
- une rotation externe de la hanche, 👉 jusqu’à ce que la douleur au point sensible diminue d’au moins 70 % (critère de relâchement optimal).
⏱️ Maintien et retour
- Maintenir cette position de relâchement pendant 90 secondes ⏳.
- Ramener lentement la jambe en position neutre sans mouvement brusque.
🔁 Évaluation finale
- Rechercher de nouveau le point sensible et réévaluer la douleur.
- S’il persiste, une nouvelle séance ou un ajustement de position peut être nécessaire.

Sources Scientifiques et Lectures Complémentaires
- Beaton LE, Anson BJ. The relation of the sciatic nerve and its subdivisions to the piriformis muscle. Anat Rec. 1937;70(1):1-5.
- Robinson DR. Piriformis syndrome in relation to sciatic pain. Am J Surg. 1947;73(3):355-358.
- Pace JB, Nagle D. Piriform syndrome. West J Med. 1976;124(6):435-439.
- Bernard TN, Kirkaldy-Willis WH. Recognizing specific characteristics of nonspecific low back pain. Clin Orthop Relat Res. 1987;(217):266-280.
- Indrekvam K, Sudmann E. Piriformis muscle syndrome in 19 patients treated by surgical release. Acta Orthop Scand. 2002;73(2):241-243.
- Fishman LM, Anderson C, Rosner B. BOTOX and physical therapy in the treatment of piriformis syndrome. Am J Phys Med Rehabil. 2002;81(12):936-942.
- Foster MR. Piriformis syndrome. Orthopedics. 2002;25(8):821-825.
- Benzon HT, Katz JA, Benzon HA, Iqbal MS. Piriformis syndrome: anatomic considerations, diagnosis, and management. Anesthesiology. 2003;98(6):1442-1448.
- Papadopoulos EC, Khan SN. Piriformis syndrome and low back pain: a new classification and review of the literature. Orthop Clin North Am. 2004;35(1):65-71.
- Windisch G, Braun EM, Anderhuber F. Piriformis muscle: clinical anatomy and consideration of piriformis syndrome. Surg Radiol Anat. 2007;29(1):37-45.
- Boyajian-O’Neill LA, McClain RL, Coleman MK, Thomas PP. Diagnosis and management of piriformis syndrome: an osteopathic approach. J Am Osteopath Assoc. 2008;108(11):657-664.
- Hopayian K, Song F, Riera R, Sambandan S. The clinical features of the piriformis syndrome: a systematic review. Eur Spine J. 2010;19(12):2095-2109.
- Smoll NR. Variations of the piriformis and sciatic nerve with clinical consequence: a review. Clin Anat. 2010;23(1):8-17.
- Jankovic D, Peng P, van Zundert A. Piriformis syndrome: etiology, diagnosis, and management. Can J Anesth. 2013;60(10):1003-1012.
- Probst D, Stout A, Hunt D. Piriformis syndrome: a narrative review of the anatomy, diagnosis, and treatment. PM R. 2019;11(S1):S54-S63.