- Le syndrome du psoas regroupe plusieurs troubles liés à un muscle profond essentiel à la posture, à la stabilité lombaire et à la flexion de la hanche.
- Le psoas relie la colonne lombaire au fémur et joue un rôle central dans la marche, la course, la montée des escaliers et le contrôle du tronc.
- Une tension ou une irritation du psoas peut provoquer des douleurs lombaires, pelviennes, à l’aine ou à la hanche.
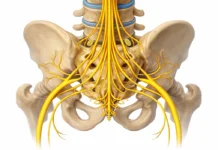
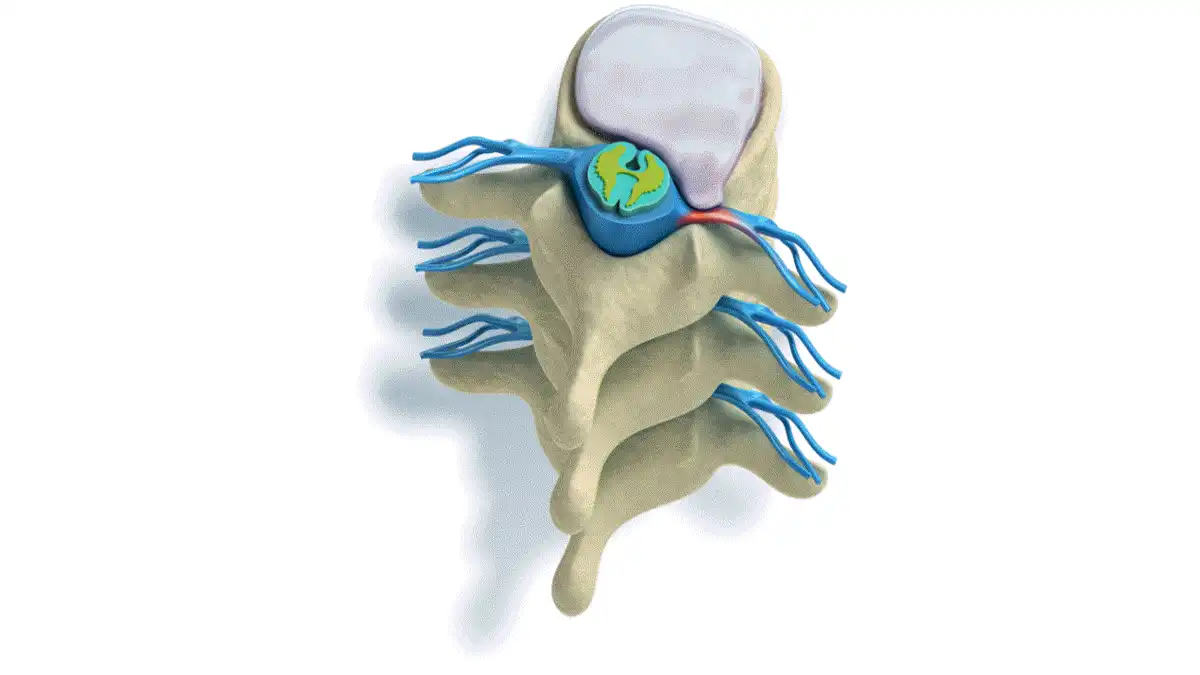
- Le plexus lombaire traverse l’épaisseur du psoas, ce qui explique que certains dysfonctionnements puissent s’accompagner de douleurs irradiées, de gêne ou parfois de faiblesse.
- Le psoas entretient des liens anatomiques étroits avec le diaphragme, les structures abdominales, le bassin et la colonne lombaire.
- Le syndrome du psoas peut être favorisé par les mouvements répétitifs, les blessures, les tensions prolongées et certaines adaptations posturales.
- Les symptômes incluent souvent douleur à la hanche ou au bas du dos, raideur, gêne lors de certains mouvements et diminution du confort au quotidien.
- Le psoas agit à la fois comme muscle de mobilité et comme stabilisateur du bassin et de la colonne lombaire.
- L’approche ostéopathique, les exercices ciblés et les étirements progressifs font partie des stratégies proposées pour améliorer la situation.
- Mieux comprendre l’anatomie et la fonction du psoas aide à reconnaître l’origine possible de certaines douleurs lombaires, pelviennes ou de hanche.
Version texte court
Syndrome du psoas : version courte
Une douleur dans l’aine, le bas du dos ou à l’avant de la hanche peut parfois provenir du psoas, un muscle profond essentiel à la posture, à la stabilité lombaire et à la flexion de la hanche. Lorsqu’il devient tendu, irrité ou surchargé, on parle souvent de syndrome du psoas. Cette condition peut limiter la marche, la course, les changements de position et certaines activités du quotidien.
Symptômes fréquents
- Douleur dans l’aine
- Douleur lombaire basse
- Gêne à l’avant de la hanche
- Raideur après une position assise prolongée
- Douleur en levant le genou
- Inconfort en marchant ou en montant les escaliers
- Sensation de hanche bloquée
- Posture penchée vers l’avant
- Mobilité réduite
Causes possibles
Plusieurs facteurs peuvent surcharger ou irriter le psoas :
- Longues heures assises
- Travail sur écran
- Surentraînement
- Course ou sport répétitif
- Faiblesse abdominale ou fessière
- Déséquilibre du bassin
- Stress et tension musculaire
- Compensation après une blessure
- Manque de mobilité générale
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire des symptômes
- Localisation de la douleur
- Examen clinique
- Tests de flexion de hanche
- Analyse posturale
- Mobilité lombaire et pelvienne
- Palpation de certaines zones
- Parfois imagerie pour exclure d’autres causes
Comment soulager ?
Le traitement dépend de la cause. Il peut inclure :
- Repos relatif
- Reprise progressive des activités
- Étirements doux
- Exercices ciblés
- Renforcement du tronc et des fessiers
- Correction posturale
- Physiothérapie
- Thérapie manuelle
- Gestion du stress
- Adaptation des charges d’entraînement
Place de l’ostéopathie
L’ostéopathie peut aider à réduire certaines contraintes mécaniques en travaillant sur :
- Mobilité lombaire
- Bassin et hanche
- Détente du psoas
- Diaphragme et respiration
- Posture globale
- Tensions fasciales
- Qualité du mouvement
- Prévention des récidives
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Incapacité à marcher normalement
- Douleur intense soudaine
- Fièvre
- Douleur abdominale importante
- Faiblesse marquée de la jambe
- Douleur nocturne inhabituelle
- Aggravation rapide
- Douleur persistante malgré le repos
En résumé
Le syndrome du psoas est fréquent mais souvent mal reconnu. Lorsqu’il est bien identifié, une prise en charge adaptée permet souvent de réduire la douleur, retrouver une meilleure mobilité et prévenir la chronicisation.
Qu’est-ce que le syndrome du psoas ?
Le syndrome du psoas est un terme couramment utilisé pour décrire un ensemble de douleurs et de limitations fonctionnelles liées au muscle psoas, plus précisément au complexe ilio-psoas, formé du psoas majeur et du muscle iliaque. Situé en profondeur entre la colonne lombaire, le bassin et le fémur, ce muscle joue un rôle central dans la mobilité de la hanche, la posture et la stabilité du tronc.
Contrairement à une maladie unique clairement définie, le syndrome du psoas correspond plutôt à une dysfonction musculaire ou mécanique. Le muscle peut devenir tendu, raccourci, irrité, sursollicité ou douloureux, ce qui entraîne différents symptômes selon la personne. Certaines ressentent surtout une douleur lombaire, d’autres une gêne dans l’aine, la hanche ou une difficulté à marcher normalement.
Le psoas intervient chaque fois que vous levez la jambe, marchez, montez des escaliers, vous redressez d’une chaise ou stabilisez votre bassin. Lorsqu’il fonctionne mal, ces gestes simples peuvent devenir inconfortables. Parce qu’il relie directement le bas du dos aux jambes, une tension excessive peut également modifier l’équilibre du bassin et influencer la mécanique lombaire.
Le syndrome du psoas est parfois confondu avec d’autres troubles comme une hernie discale, une tendinite de hanche, un problème sacro-iliaque ou une douleur abdominale. C’est pourquoi une évaluation clinique rigoureuse est essentielle avant de conclure que le psoas est la véritable source du problème.
Chez certaines personnes, la cause est liée à la sédentarité prolongée, aux longues heures assises, à la course à pied, aux mouvements répétitifs ou à un déséquilibre postural. Chez d’autres, il s’agit d’une compensation après une blessure, une grossesse, une surcharge sportive ou un stress physique prolongé.
En pratique, parler de syndrome du psoas signifie donc reconnaître qu’un muscle profond, souvent oublié, peut jouer un rôle majeur dans des douleurs du bas du dos, de la hanche ou du bassin — sans être toujours identifié immédiatement. Une prise en charge adaptée peut alors aider à restaurer la mobilité, réduire les tensions et améliorer le confort au quotidien.
Quels sont les symptômes d’un syndrome du psoas ?
Les symptômes d’un syndrome du psoas peuvent varier d’une personne à l’autre, ce qui explique pourquoi cette condition passe parfois inaperçue ou est confondue avec d’autres troubles musculo-squelettiques. Le signe le plus fréquent reste une douleur profonde localisée dans le bas du dos, l’aine, la hanche ou la région antérieure de la cuisse. Cette douleur peut apparaître progressivement ou survenir après un effort, une longue position assise ou un changement d’activité physique.
Certaines personnes décrivent une sensation de tiraillement dans l’aine lorsqu’elles lèvent la jambe, montent des escaliers ou sortent d’une voiture. D’autres ressentent une gêne diffuse difficile à localiser, avec impression de blocage ou de raideur dans la hanche. Le matin, les premiers pas peuvent être inconfortables, surtout si le muscle est resté raccourci pendant la nuit.
Comme le psoas s’attache aux vertèbres lombaires, sa tension peut aussi contribuer à des douleurs lombaires mécaniques. Il n’est pas rare de ressentir une fatigue dans le bas du dos après être resté debout longtemps, marché sur une longue distance ou maintenu une posture statique prolongée. Chez certaines personnes, la douleur diminue avec le mouvement doux, alors que chez d’autres elle augmente avec la sollicitation.
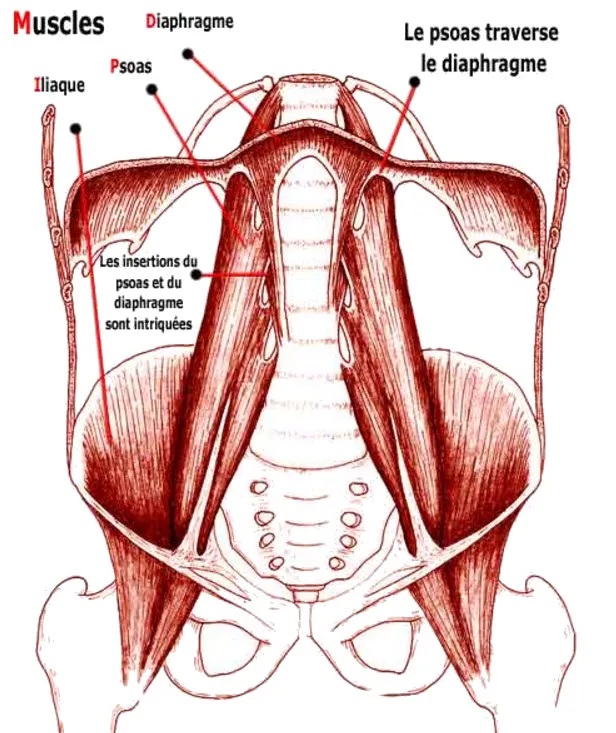
La mobilité peut également être affectée. Il devient parfois plus difficile d’étendre complètement la hanche, de faire de grandes foulées, de courir ou de se redresser rapidement. Certaines personnes modifient inconsciemment leur démarche pour éviter l’inconfort, ce qui peut créer des compensations au niveau du bassin, du genou ou du dos.
Parmi les symptômes fréquemment rapportés :
- douleur lombaire basse
- douleur dans l’aine
- gêne à l’avant de la hanche
- sensation de raideur après être resté assis
- difficulté à lever le genou
- inconfort en montant les escaliers
- douleur lors de la course ou des fentes
- impression de bassin déséquilibré
- tension persistante dans le bas du ventre ou le pli de l’aine
Il est important de rappeler que ces symptômes ne signifient pas automatiquement qu’il s’agit du psoas. D’autres structures peuvent produire un tableau similaire, comme l’articulation de la hanche, les adducteurs, la colonne lombaire ou certaines atteintes nerveuses. Une évaluation clinique permet donc d’orienter correctement le diagnostic.
Quelles sont les causes du syndrome du psoas ?
Le syndrome du psoas apparaît généralement lorsqu’un déséquilibre mécanique, une surcharge ou une contrainte répétée perturbe le fonctionnement normal du muscle. Rarement causé par un seul facteur, il résulte souvent d’une combinaison d’habitudes de vie, de gestes répétitifs et de compensations corporelles.
L’une des causes les plus fréquentes est la position assise prolongée. Lorsque nous restons assis de longues heures au bureau, en voiture ou devant un écran, la hanche demeure fléchie pendant longtemps. Le psoas reste alors dans une position raccourcie, ce qui peut favoriser la raideur, la perte de souplesse et l’inconfort au moment de se relever ou de marcher.
Le surmenage sportif est également courant. Les activités impliquant des levées répétées du genou ou une forte sollicitation des fléchisseurs de hanche — comme la course, le soccer, le hockey, la danse, les arts martiaux ou certains exercices en salle — peuvent irriter le muscle ou son tendon. Sans récupération adéquate, le tissu devient plus sensible.
Les déséquilibres posturaux jouent aussi un rôle important. Une faiblesse des muscles fessiers, des abdominaux ou des stabilisateurs du bassin peut forcer le psoas à compenser. Avec le temps, il travaille davantage qu’il ne le devrait et développe une tension chronique.
Parmi les causes fréquentes :
- position assise prolongée
- manque de mobilité de hanche
- course à pied ou sport intensif
- faiblesse du gainage abdominal
- faiblesse des fessiers
- surcharge d’entraînement
- mauvaise récupération
- mouvements répétitifs
- boiterie ou compensation après blessure
- stress physique prolongé
Une blessure antérieure peut aussi être impliquée. Après une entorse, une douleur lombaire, une chirurgie ou une grossesse, le corps modifie parfois sa stratégie de mouvement. Le psoas peut alors devenir un muscle compensateur, surutilisé dans les gestes du quotidien.
Enfin, le stress et la fatigue globale peuvent amplifier les tensions musculaires existantes. Sans être une cause unique, ils peuvent entretenir un terrain de crispation, réduire la récupération et rendre les symptômes plus persistants.
Comprendre la cause dominante est essentiel, car le traitement ne consiste pas seulement à “étirer le psoas”, mais à corriger le contexte mécanique qui l’irrite.
Comment diagnostiquer un syndrome du psoas ?
Le diagnostic du syndrome du psoas repose avant tout sur une évaluation clinique complète. Il n’existe pas un seul test ou une seule radiographie capable de confirmer automatiquement ce problème. Le professionnel de santé doit plutôt analyser l’histoire des symptômes, les mouvements douloureux, la posture, la mobilité et exclure d’autres causes possibles de douleur lombaire, pelvienne ou de hanche.
La première étape consiste à comprendre quand la douleur apparaît. Est-elle plus forte après une longue période assise ? Lors de la montée des escaliers ? En courant ? En levant le genou ? En sortant de la voiture ? Ce type d’informations oriente déjà fortement l’examen, car le psoas est particulièrement sollicité dans les mouvements de flexion de hanche.
Ensuite vient l’examen physique. Le praticien peut observer :
- la posture globale
- l’alignement du bassin
- la démarche
- la mobilité de la hanche
- l’extension de hanche
- la souplesse des fléchisseurs
- la force musculaire
- la sensibilité à la palpation
- les compensations lombaires
Certains tests cliniques sont souvent utilisés, comme le test de Thomas, qui aide à évaluer une raideur des fléchisseurs de hanche, ou des tests de résistance lors de la levée du genou. Si ces mouvements reproduisent la douleur, cela renforce l’hypothèse d’une implication du psoas.
Cependant, un bon diagnostic ne consiste pas seulement à trouver un muscle tendu. Il faut surtout vérifier si ce muscle est la cause principale, une conséquence d’un autre problème, ou une simple compensation. Par exemple, une restriction de hanche, une faiblesse fessière ou une irritation lombaire peuvent pousser le psoas à surtravailler.
Des examens d’imagerie comme la radiographie, l’échographie ou l’IRM ne sont pas systématiques. Ils sont surtout utiles si l’on suspecte une autre pathologie : arthrose de hanche, hernie discale, tendinopathie, bursite, lésion musculaire ou atteinte intra-abdominale.
En pratique, le diagnostic du syndrome du psoas demande donc une vision globale du corps. Plus que de chercher un muscle isolé, il s’agit de comprendre pourquoi ce muscle est devenu douloureux et comment restaurer un fonctionnement plus équilibré.
Quels problèmes peuvent être confondus avec le syndrome du psoas ?
Le syndrome du psoas imite facilement d’autres troubles, car la douleur qu’il provoque peut se situer dans plusieurs zones : bas du dos, aine, hanche, bassin ou cuisse. C’est pour cette raison qu’un auto-diagnostic est risqué. Plusieurs conditions peuvent donner un tableau très similaire.
L’une des confusions les plus fréquentes concerne les douleurs de hanche. Une irritation articulaire, une tendinopathie du droit fémoral, une bursite ou un conflit fémoro-acétabulaire peuvent créer une douleur à l’avant de la hanche ressemblant à celle attribuée au psoas.
Les problèmes lombaires sont aussi souvent en cause. Une irritation facettaire, une hernie discale, une raideur lombaire ou une atteinte nerveuse peuvent provoquer des douleurs projetées vers l’aine ou la cuisse. Dans certains cas, le psoas n’est alors qu’un muscle secondairement tendu.
Chez les sportifs, il faut également penser aux adducteurs, au pubis et aux surcharges musculaires voisines. Une douleur d’aine n’est pas toujours un psoas.
Parmi les diagnostics différentiels fréquents :
- tendinite des fléchisseurs de hanche
- bursite de hanche
- conflit fémoro-acétabulaire
- arthrose de hanche
- hernie discale lombaire
- irritation du nerf fémoral
- dysfonction sacro-iliaque
- pubalgie
- lésion des adducteurs
- douleur abdominale ou viscérale
Chez certaines personnes, des troubles digestifs, urinaires ou gynécologiques peuvent aussi provoquer des douleurs profondes dans le bassin ou l’aine. C’est pourquoi certains signes nécessitent une vigilance particulière : fièvre, douleur nocturne, perte de poids inexpliquée, douleur constante au repos ou aggravation rapide.
L’objectif d’une bonne évaluation n’est donc pas seulement de nommer le psoas, mais de distinguer ce qui vient réellement du muscle et ce qui relève d’une autre structure. Un traitement efficace dépend toujours d’un diagnostic juste.
Comment l’ostéopathie peut-elle aider en cas de syndrome du psoas ?
L’ostéopathie peut jouer un rôle intéressant dans la prise en charge du syndrome du psoas lorsqu’elle s’intègre à une évaluation sérieuse et à une stratégie globale de réadaptation. L’objectif n’est pas simplement de “détendre un muscle”, mais de comprendre pourquoi le psoas travaille trop, reste tendu ou devient douloureux.
Le psoas étant situé au carrefour entre la colonne lombaire, le bassin et la hanche, une restriction de mobilité dans l’une de ces zones peut modifier ses contraintes mécaniques. L’ostéopathe cherchera donc à analyser l’ensemble du système plutôt qu’une seule région douloureuse.
L’évaluation peut inclure :
- mobilité lombaire
- mobilité des hanches
- équilibre du bassin
- qualité de la respiration
- posture debout et assise
- contrôle moteur
- schémas compensatoires
- tension des tissus environnants
- habitudes de mouvement
Selon les résultats, différentes approches manuelles peuvent être utilisées pour améliorer la mobilité articulaire, réduire certaines tensions tissulaires et faciliter un meilleur fonctionnement global. Le traitement peut concerner la région lombaire, le bassin, la hanche, le diaphragme ou d’autres structures influençant la mécanique locale.
L’ostéopathie peut également être utile pour identifier des facteurs souvent négligés : surcharge d’entraînement, mauvaise ergonomie, manque de récupération, faiblesse musculaire, respiration limitée ou compensation après une ancienne blessure.
Ce qu’il faut retenir : une approche efficace ne vise pas seulement le psoas, mais le contexte dans lequel il souffre.
Dans plusieurs cas, le soulagement vient de la combinaison de :
- traitement manuel
- exercices ciblés
- amélioration de la posture
- reprise graduelle du mouvement
- conseils ergonomiques
- renforcement adapté
- gestion de la charge physique
Il est important de préciser que toute douleur importante, persistante ou atypique doit d’abord être évaluée afin d’écarter une cause médicale nécessitant un autre type de prise en charge.
Quels exercices peuvent soulager un psoas tendu ?
Les exercices peuvent être très utiles pour un psoas tendu, à condition d’être bien choisis et adaptés à la cause du problème. Dans plusieurs cas, il ne suffit pas d’étirer fortement le muscle. Il faut aussi restaurer la mobilité de la hanche, améliorer le contrôle du bassin et renforcer les muscles qui partagent le travail avec le psoas.
Un programme simple combine généralement trois axes : mobilité, activation et stabilité.
1. Étirement en fente agenouillée
Placez un genou au sol et l’autre pied devant vous. Gardez le tronc droit, serrez légèrement le fessier du côté du genou au sol et avancez doucement le bassin jusqu’à sentir un étirement à l’avant de la hanche.
- tenir 20 à 30 secondes
- répéter 2 à 4 fois
- sans douleur vive
2. Pont fessier
Allongé sur le dos, genoux fléchis, pieds au sol. Soulevez le bassin en poussant dans les talons et en contractant les fessiers.
- 8 à 15 répétitions
- 2 à 3 séries
Cet exercice aide à réduire la domination excessive des fléchisseurs de hanche.
3. Respiration diaphragmatique
Allongé ou assis, inspirez lentement par le nez en laissant les côtes s’ouvrir, puis expirez calmement. Une respiration plus libre peut diminuer certaines tensions globales du tronc.
- 1 à 3 minutes
4. Marche progressive
Chez plusieurs personnes, la marche douce et régulière améliore davantage le confort qu’un repos complet.
Conseils importants
- évitez les étirements agressifs
- progressez graduellement
- stoppez si la douleur augmente nettement
- privilégiez la régularité plutôt que l’intensité
- corrigez aussi les causes mécaniques du problème
Si la douleur persiste malgré les exercices, un bilan clinique est recommandé. Parfois, le psoas n’est pas la cause principale, mais la conséquence d’un autre déséquilibre.
Quand consulter pour un syndrome du psoas ?
Une gêne légère du psoas peut parfois s’améliorer avec du repos relatif, des ajustements d’activité et des exercices progressifs. Cependant, certaines situations justifient une consultation afin d’obtenir un diagnostic précis et d’éviter qu’un problème simple ne devienne chronique.
Il est recommandé de consulter si la douleur dure depuis plusieurs semaines, revient régulièrement ou limite vos activités quotidiennes. Une difficulté persistante à marcher, à monter les escaliers, à courir, à rester assis longtemps ou à vous relever confortablement mérite une évaluation.
Consultez également si vous remarquez :
- douleur importante dans l’aine ou la hanche
- douleur lombaire qui revient sans cesse
- raideur marquée après la position assise
- perte de mobilité de la hanche
- gêne lors du sport
- compensation dans la marche
- sensation de faiblesse
- douleur qui perturbe le sommeil
- incapacité à reprendre vos activités normales
Certains signes demandent une attention plus rapide, car ils peuvent indiquer un autre problème que le psoas :
- douleur intense après un traumatisme
- fièvre ou malaise général
- perte de poids inexpliquée
- douleur nocturne constante
- douleur abdominale importante
- engourdissement ou faiblesse neurologique
- aggravation rapide des symptômes
Dans ces cas, une évaluation médicale est prioritaire.
Le plus important est de ne pas rester bloqué dans l’auto-diagnostic. Beaucoup de douleurs attribuées au psoas proviennent en réalité d’autres structures : hanche, dos, adducteurs, articulation sacro-iliaque ou même causes non musculo-squelettiques. Consulter permet de gagner du temps et d’orienter le bon traitement.
Une prise en charge précoce est souvent plus simple, plus rapide et plus efficace qu’un problème installé depuis des mois.
FAQ – Syndrome du psoas
Le syndrome du psoas existe-t-il vraiment ?
Le terme est largement utilisé en clinique pour décrire des douleurs et dysfonctions liées au complexe ilio-psoas. Ce n’est pas une maladie unique avec un test unique, mais plutôt un ensemble de présentations cliniques autour de ce muscle.
Où se situe la douleur du psoas ?
Le plus souvent dans le bas du dos, l’aine, l’avant de la hanche ou parfois la cuisse. La localisation varie selon les personnes.
La position assise aggrave-t-elle le psoas ?
Chez plusieurs personnes, oui. Rester assis longtemps maintient la hanche fléchie et peut augmenter la raideur ou l’inconfort au moment de se relever.
Faut-il étirer le psoas tous les jours ?
Pas nécessairement. Si le muscle est irrité ou si la vraie cause est ailleurs, étirer sans stratégie peut être insuffisant. Il faut souvent combiner mobilité, renforcement et correction des habitudes mécaniques.
Le stress peut-il influencer les symptômes ?
Le stress peut augmenter les tensions musculaires générales, réduire la récupération et amplifier la perception de la douleur. Il agit souvent comme facteur aggravant plutôt que cause unique.
Combien de temps faut-il pour guérir ?
Cela dépend de la cause, de l’ancienneté du problème et de la prise en charge. Certains cas s’améliorent en quelques semaines, d’autres demandent plus de temps lorsqu’il existe des compensations installées.
Peut-on continuer le sport ?
Souvent oui, avec adaptation. Réduire temporairement la charge, modifier certains mouvements et poursuivre de façon progressive est généralement préférable à l’arrêt total, selon la situation.
L’ostéopathie peut-elle suffire seule ?
Parfois, mais pas toujours. Les meilleurs résultats viennent souvent d’une approche combinant traitement manuel, exercices, gestion de la charge et conseils personnalisés.
Prévention : comment éviter le syndrome du psoas ?
Prévenir le syndrome du psoas consiste surtout à éviter les contraintes répétées qui surchargent ce muscle sans récupération suffisante. Comme il participe à la marche, à la posture, à la stabilité lombaire et à la flexion de hanche, le psoas travaille souvent en arrière-plan. Lorsqu’il compense trop longtemps, la douleur finit parfois par apparaître.
Le premier levier de prévention concerne la variété de mouvement. Le corps tolère généralement mieux les positions changeantes que l’immobilité prolongée. Si vous travaillez assis, alterner régulièrement entre assis, debout et marche courte peut réduire la raideur des fléchisseurs de hanche.
Habitudes utiles au quotidien :
- se lever régulièrement après une longue position assise
- marcher quelques minutes chaque heure
- varier les postures de travail
- ajuster la hauteur de chaise et d’écran
- éviter de rester affaissé longtemps
- répartir les charges de façon symétrique
- progresser graduellement dans le sport
L’entretien de la mobilité de hanche est également important. Une hanche raide pousse souvent la région lombaire ou le psoas à compenser davantage. Quelques exercices simples de mobilité, réalisés régulièrement, peuvent aider à conserver un mouvement plus fluide.
Le renforcement musculaire joue aussi un rôle clé. Des fessiers, abdominaux et stabilisateurs du tronc fonctionnels diminuent la surcharge imposée au psoas lors des efforts, de la course ou des changements de direction.
Chez les sportifs, la prévention passe par la gestion de la charge :
- augmenter l’intensité progressivement
- prévoir des jours de récupération
- varier les entraînements
- respecter les douleurs persistantes
- corriger la technique si nécessaire
La récupération ne doit pas être négligée : sommeil suffisant, pauses, hydratation et retour progressif après blessure influencent directement la tolérance des tissus.
En résumé, prévenir le syndrome du psoas ne consiste pas à “étirer un muscle fragile”, mais à maintenir un corps mobile, fort, adaptable et capable de répartir l’effort intelligemment.
Signes d’alerte : quand ce n’est peut-être pas le psoas
Beaucoup de douleurs de l’aine, de la hanche ou du bas du dos sont rapidement attribuées au psoas. Pourtant, ce muscle n’est pas toujours responsable. Dans certains cas, les symptômes proviennent d’une autre structure musculo-squelettique, d’une irritation nerveuse ou d’un problème médical qui demande une autre prise en charge.
Reconnaître les signaux d’alerte permet d’éviter les erreurs de diagnostic et de consulter au bon moment.
Douleur constante au repos
Une douleur qui persiste même sans mouvement, sans effort et sans changement de position est moins typique d’un simple trouble mécanique du psoas. Cela mérite une évaluation plus poussée.
Douleur nocturne importante
Si la douleur vous réveille régulièrement la nuit ou devient plus intense au repos prolongé, il faut chercher d’autres causes possibles.
Fièvre ou malaise général
Une douleur associée à de la fièvre, de la fatigue marquée ou un état général altéré ne doit pas être attribuée automatiquement à un muscle tendu.
Perte de force ou engourdissement
Un engourdissement, une faiblesse de jambe, une sensation de dérobement ou des troubles neurologiques peuvent orienter vers une atteinte nerveuse lombaire ou autre.
Douleur après traumatisme
Après une chute, un choc, un accident ou un effort brutal, il peut exister une lésion osseuse, tendineuse ou articulaire nécessitant un examen spécifique.
Douleur abdominale ou pelvienne inhabituelle
Certaines douleurs viscérales, digestives, urinaires ou gynécologiques peuvent être ressenties dans la même région que le psoas.
Signes à ne pas banaliser
- douleur intense et soudaine
- aggravation rapide
- incapacité à marcher normalement
- douleur nocturne persistante
- fièvre
- faiblesse neurologique
- douleur après traumatisme
- perte de poids inexpliquée
- douleur abdominale importante
Le bon réflexe n’est pas de paniquer, mais de rester précis : toute douleur de hanche ou d’aine n’est pas un psoas. Un diagnostic juste reste la base d’un traitement efficace.
Psoas et posture : quel lien avec le bassin et le bas du dos ?
Le psoas influence directement la posture, car il relie la colonne lombaire au fémur en traversant le bassin. Cette position stratégique en fait un acteur majeur de l’équilibre entre le tronc et les membres inférieurs.
Lorsqu’il fonctionne harmonieusement, il participe à la stabilité du rachis lombaire, au contrôle du bassin et à la fluidité de la marche. Mais lorsqu’il devient trop raide, trop sollicité ou mal coordonné, certaines compensations peuvent apparaître.
Influence sur le bassin
Un psoas tendu peut favoriser une traction vers l’avant du bassin chez certaines personnes. Cela peut modifier la répartition des charges et augmenter la sensation de tension lombaire. Ce phénomène n’est pas systématique, mais il est fréquent dans certains profils mécaniques.
Influence sur le bas du dos
Comme le psoas prend naissance sur les vertèbres lombaires, il peut participer à certaines douleurs du bas du dos lorsqu’il reste contracté ou suractivé. Cela se voit surtout :
- après station assise prolongée
- lors du passage assis-debout
- en position debout prolongée
- pendant la marche rapide
- lors d’efforts répétitifs
Influence sur la marche
Le psoas intervient dans l’avancée de la jambe. Si sa fonction est altérée, la foulée peut devenir plus courte, moins fluide, ou compensée par d’autres muscles.
Ce qu’il faut éviter
Il serait réducteur de dire que “le psoas tire toujours le bassin vers l’avant” ou qu’il est la cause unique des lombalgies. La posture dépend d’un ensemble : hanches, abdominaux, fessiers, thorax, respiration, habitudes de vie et contrôle moteur.
Ce qu’il faut retenir
Le psoas n’est ni le méchant ni le héros de la posture. C’est un muscle central dont l’équilibre compte parmi d’autres éléments. Lorsqu’on améliore la mobilité, la force, la coordination et les habitudes quotidiennes, la posture s’améliore souvent de façon plus durable qu’en ciblant un seul muscle.
Le syndrome du psoas chez les sportifs
Chez les sportifs, le psoas est particulièrement sollicité. Chaque accélération, changement de direction, montée de genou, frappe, saut ou sprint demande une coordination importante entre la hanche, le bassin et le tronc. Lorsqu’il encaisse trop de charge ou récupère mal, ce muscle peut devenir sensible, tendu ou douloureux.
Les disciplines les plus concernées sont souvent :
- course à pied
- soccer
- hockey
- danse
- arts martiaux
- tennis
- cyclisme
- musculation
- gymnastique
Dans ces activités, le psoas intervient soit de manière explosive, soit de manière répétitive, soit dans le maintien prolongé d’une position de hanche fléchie.
Pourquoi les sportifs développent-ils ce problème ?
Plusieurs facteurs se combinent :
- augmentation trop rapide du volume d’entraînement
- manque de récupération
- fatigue générale
- déficit de mobilité de hanche
- faiblesse des fessiers
- gainage insuffisant
- technique imparfaite
- retour trop rapide après blessure
- surcharge compétitive
Le psoas devient alors un “travailleur de compensation” qui prend plus de charge que prévu.
Signes fréquents chez le sportif
- douleur à l’aine pendant l’effort
- gêne lors des sprints
- tiraillement en montant le genou
- perte d’amplitude
- sensation de hanche bloquée
- baisse de performance
- douleur après l’entraînement
- raideur le lendemain
Comment récupérer intelligemment ?
Le meilleur traitement n’est pas forcément l’arrêt total. Dans bien des cas, il faut plutôt :
- ajuster temporairement la charge
- maintenir un mouvement toléré
- restaurer la mobilité
- renforcer la chaîne postérieure
- corriger les déséquilibres
- réintroduire l’intensité progressivement
Chez le sportif, traiter seulement la douleur sans corriger la cause mène souvent aux rechutes.
Peut-on marcher avec un syndrome du psoas ?
Oui, dans de nombreux cas il est possible de marcher avec un syndrome du psoas, et la marche douce fait même partie des stratégies utiles de récupération. Tout dépend cependant de l’intensité de la douleur, de la cause réelle du problème et de la façon dont le corps tolère la charge.
Le psoas participe à l’avancée de la jambe pendant la marche. S’il est irrité, certains pas peuvent devenir inconfortables, surtout :
- au démarrage après repos
- en montée
- lors des longues distances
- à vitesse rapide
- avec grandes foulées
- après une journée assise
Certaines personnes boitent légèrement ou raccourcissent inconsciemment leur pas pour éviter la gêne.
Quand la marche peut aider
Une marche modérée peut :
- diminuer la raideur
- améliorer la circulation
- maintenir la mobilité
- réduire la peur du mouvement
- favoriser la récupération progressive
Souvent, de petites marches régulières sont mieux tolérées qu’une longue sortie intense.
Quand il faut adapter
Si la douleur augmente nettement pendant la marche ou reste aggravée plusieurs heures après, il vaut mieux réduire :
- durée
- vitesse
- pente
- fréquence
Puis reconstruire progressivement.
Quand consulter rapidement
Il faut être plus prudent si marcher devient très difficile, si la jambe faiblit, si la douleur est aiguë après un traumatisme ou si les symptômes s’aggravent rapidement.
En résumé
Syndrome du psoas : erreurs fréquentes à éviter
Lorsqu’une douleur apparaît dans l’aine, la hanche ou le bas du dos, beaucoup de personnes cherchent une solution rapide. C’est compréhensible. Pourtant, certaines stratégies bien intentionnées entretiennent parfois le problème au lieu de l’améliorer. Éviter les erreurs fréquentes permet souvent de progresser plus vite.
1. Penser que tout vient du psoas
Le mot “psoas” est devenu populaire, mais toutes les douleurs de cette région ne viennent pas de ce muscle. La hanche, les adducteurs, le dos lombaire, l’articulation sacro-iliaque ou d’autres causes peuvent produire des symptômes similaires.
2. Étirer trop fort, trop vite
Un muscle sensible n’a pas toujours besoin d’un étirement agressif. Forcer peut augmenter l’irritation, surtout si le tissu est déjà surchargé.
3. Se reposer complètement trop longtemps
Le repos absolu prolongé entraîne souvent plus de raideur, de perte de capacité et de crainte du mouvement. Dans plusieurs cas, une activité adaptée est préférable.
4. Reprendre trop vite le sport
Dès que la douleur baisse, il est tentant de repartir à 100 %. Sans progression graduelle, la rechute est fréquente.
5. Négliger la force des fessiers et du tronc
Le psoas travaille rarement seul. Si les autres muscles clés sont insuffisants, il compense davantage.
6. Ignorer la position assise prolongée
Faire des exercices puis rester assis immobile toute la journée limite parfois les progrès.
7. Chercher uniquement un “déblocage”
Un soulagement ponctuel peut être utile, mais une amélioration durable vient surtout d’un changement de fonction : mouvement, force, habitudes, charge et récupération.
Les bons réflexes
- faire confirmer le diagnostic
- progresser graduellement
- bouger régulièrement
- renforcer globalement
- ajuster la charge sportive
- écouter les réactions du corps
- chercher la cause, pas seulement le symptôme
Le vrai objectif n’est pas de combattre le psoas, mais de redonner au corps une meilleure répartition du travail.
Exercices à éviter temporairement en cas de syndrome du psoas
Quand le psoas est irrité, certains mouvements peuvent entretenir la douleur s’ils sont maintenus trop tôt, trop intensément ou sans adaptation. Cela ne signifie pas qu’ils sont “mauvais” pour toujours, mais qu’ils peuvent nécessiter une pause temporaire ou une progression plus intelligente.
L’objectif n’est pas d’avoir peur du mouvement, mais de respecter la capacité actuelle du tissu.
Exercices souvent à moduler au début
Montées de genou explosives
Les sprints, drills rapides ou exercices avec levée puissante du genou sollicitent fortement les fléchisseurs de hanche.
Sit-ups classiques
Les redressements assis répétés peuvent majorer la tension des fléchisseurs chez certaines personnes, surtout si le gainage est insuffisant.
Fentes très profondes douloureuses
Les fentes sont excellentes… sauf si l’amplitude actuelle dépasse la tolérance du corps.
Course intense ou fractionné
Si la douleur est présente à chaque foulée, réduire l’intensité ou passer temporairement à une autre charge peut être judicieux.
Vélo prolongé mal réglé
Une position de hanche fléchie longtemps, surtout avec selle ou poste de conduite mal ajusté, peut aggraver certains cas.
Exercices avec compensation lombaire
Tout mouvement où le bas du dos se cambre excessivement pour compenser la hanche mérite d’être corrigé.
Ce qu’on peut souvent garder
Selon la tolérance :
- marche modérée
- pont fessier
- gainage adapté
- mobilité douce
- renforcement progressif
- respiration contrôlée
- exercices sans douleur significative
Règle simple
Posez-vous trois questions :
- douleur pendant l’exercice ?
- douleur pire après ?
- douleur pire le lendemain ?
Si oui, la charge est peut-être trop élevée pour l’instant.
À retenir
Le bon exercice n’est pas celui qui “cible le psoas”, mais celui que votre corps tolère aujourd’hui tout en vous faisant progresser vers demain.
Syndrome du psoas : ce qu’il faut retenir
Le syndrome du psoas désigne un ensemble de douleurs et de limitations fonctionnelles liées au complexe ilio-psoas, un muscle profond essentiel à la flexion de hanche, à la posture et à la stabilité du tronc. Bien qu’il soit souvent cité, il n’est pas toujours la seule cause de la douleur.
Les symptômes les plus fréquents incluent :
- douleur dans l’aine
- gêne à l’avant de la hanche
- douleur lombaire basse
- raideur après être resté assis
- difficulté à lever le genou
- inconfort à la marche ou au sport
Les causes sont variées :
- position assise prolongée
- surcharge sportive
- manque de mobilité
- faiblesse musculaire
- compensation après blessure
- récupération insuffisante
Le diagnostic repose sur une évaluation clinique sérieuse, car plusieurs troubles peuvent imiter le psoas : hanche, adducteurs, dos lombaire, articulation sacro-iliaque ou causes non musculo-squelettiques.
Les approches utiles reposent souvent sur :
- exercices progressifs
- mobilité adaptée
- renforcement global
- gestion de la charge
- correction des habitudes
- accompagnement professionnel si nécessaire
L’ostéopathie peut s’intégrer à cette stratégie lorsqu’elle s’inscrit dans une vision globale du mouvement et du fonctionnement du corps.
Conclusion : comprendre le psoas pour mieux bouger sans douleur
Le syndrome du psoas est souvent évoqué, parfois mal compris, mais il rappelle une réalité importante : un muscle profond peut perturber de nombreux gestes du quotidien lorsqu’il devient sursollicité ou douloureux. Bas du dos, aine, hanche, raideur en position assise, gêne à la marche… les symptômes peuvent être variés et parfois trompeurs.
Ce que l’on appelle “syndrome du psoas” n’est pas toujours un muscle isolé en cause. Il s’agit fréquemment d’un déséquilibre plus global impliquant posture, mobilité de hanche, contrôle du bassin, habitudes de vie, surcharge sportive ou compensations après une ancienne blessure.
C’est pourquoi la solution ne se limite pas à un simple étirement trouvé en ligne. Les approches les plus utiles reposent généralement sur :
- un bon diagnostic
- une compréhension de la cause dominante
- des exercices adaptés
- une progression intelligente des charges
- un travail sur la mobilité et la stabilité
- des conseils personnalisés
Lorsqu’elle est bien indiquée, l’ostéopathie peut s’intégrer à cette démarche en aidant à restaurer la mobilité, améliorer la mécanique corporelle et guider le retour au mouvement.
Retenir le rôle du psoas, c’est finalement retenir une idée plus large : le corps fonctionne en chaîne, et une douleur locale mérite souvent une lecture globale. Avec la bonne stratégie, il est possible de retrouver un mouvement plus libre, plus stable et plus confortable au quotidien.
Références scientifiques sur le syndrome du psoas
Voici quelques références utiles souvent citées autour du syndrome du psoas, de l’anatomie de l’ilio-psoas, du diagnostic et de la prise en charge. Elles peuvent renforcer la crédibilité de l’article et servir de base à des lectures complémentaires.
- Anderson CN. Iliopsoas: Pathology, Diagnosis, and Treatment. Clin Sports Med. 2016;35(3):419-433.
- Dydyk AM, Sapra A. Psoas Syndrome. In: StatPearls. Treasure Island (FL): StatPearls Publishing.
- Bordoni B, Varacallo M. Anatomy, Bony Pelvis and Lower Limb, Iliopsoas Muscle. In: StatPearls. Treasure Island (FL): StatPearls Publishing.
- Tsukada S, Niga S, Nihei T, et al. Iliopsoas Disorder in Athletes with Groin Pain: Prevalence in 638 Consecutive Patients Assessed with MRI. JBJS Open Access. 2018;3(1):e0049.
- Hu H, Meijer OG, van Dieën JH, et al. Is the psoas a hip flexor in the active straight leg raise? Eur Spine J. 2011;20(5):759-765.
- Tyler TF, Fukunaga T, Gellert J. Rehabilitation of Soft Tissue Injuries of the Hip and Pelvis. Int J Sports Phys Ther. 2014;9(6):785-797.
- Thomas E, Cavallaro AR, Mani D, et al. The efficacy of muscle energy techniques in symptomatic and asymptomatic subjects: a systematic review. Chiropr Man Therap. 2019;27:35.
- Frank C, Nho S, McCarthy J, et al. The hip labrum and associated pathology: current concepts. J Bone Joint Surg.
- Neumann DA. Kinesiology of the Musculoskeletal System. Elsevier.
- Magee DJ. Orthopedic Physical Assessment. Elsevier.
Syndrome du Psoas : Un Muscle Méconnu au Cœur de Nombreuses Douleurs
Le syndrome du psoas, bien que souvent utilisé pour décrire une série de symptômes liés au muscle du même nom, n’est pas en soi un diagnostic médical spécifique. Il sert plutôt à englober divers problèmes potentiels associés au muscle psoas, situé dans la région de l’abdomen et de la hanche, jouant un rôle crucial dans les mouvements de la colonne vertébrale et de la hanche.
L’une des manifestations les plus courantes du syndrome du psoas est la contracture ou tension musculaire. Une contraction prolongée ou une tension excessive du muscle psoas peut entraîner des douleurs dans la région lombaire et pelvienne. Ces douleurs, souvent ressenties comme une gêne constante, peuvent interférer avec la qualité de vie quotidienne de l’individu concerné.
Un autre aspect du syndrome du psoas est le syndrome du psoas iliaque. Cette condition survient lorsque le muscle psoas irrite le nerf iliaque, provoquant ainsi des douleurs et des inconforts localisés dans la région de la hanche et du bas du dos. Les symptômes peuvent varier en intensité, allant de douleurs légères à des sensations plus aiguës et persistantes.
L’irritation ou l’inflammation du muscle psoas représente également une facette du syndrome. Cette situation peut découler de diverses causes telles que des blessures, des mouvements répétitifs ou d’autres facteurs déclenchants. Lorsque le muscle est irrité ou enflammé, il peut générer des symptômes tels que des douleurs aiguës, une mobilité réduite et une sensibilité accrue dans la zone affectée.
Le syndrome du psoas douloureux constitue une condition distincte au sein de cette catégorie. Caractérisé par la douleur spécifique associée au muscle psoas, ce syndrome est souvent déclenché par des mouvements particuliers. Les personnes atteintes peuvent ressentir une douleur localisée lors de certaines activités physiques, ce qui peut influer sur leur capacité à effectuer des mouvements normaux et entraîner une diminution de la qualité de vie.
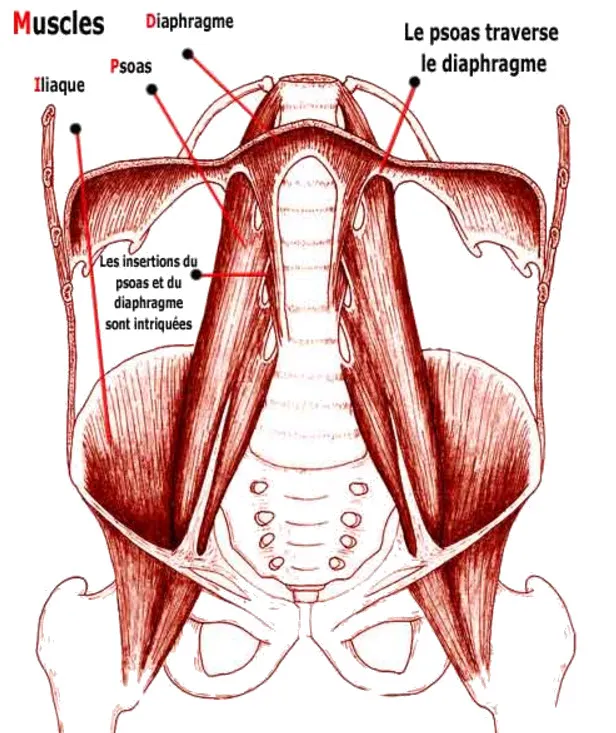
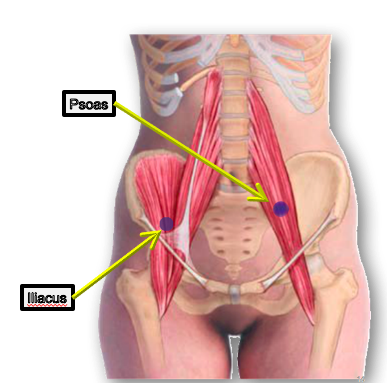
Anatomie du Psoas : Une Architecture Musculaire au Cœur du Mouvement
Le muscle psoas est l’un des muscles les plus importants et les plus complexes du corps humain. Il joue un rôle essentiel dans la stabilisation du tronc et permet la mobilité des membres inférieurs tout en maintenant des relations fonctionnelles et anatomiques complexes avec les structures environnantes. Une exploration détaillée de ses origines, de ses insertions et de ses connexions permet de mieux comprendre son rôle fondamental dans le mouvement et la posture humains.
Origines et divisions du muscle psoas
Le muscle psoas est constitué de deux parties distinctes souvent étudiées ensemble : le grand psoas et le petit psoas (présents chez environ 40 % des individus). Associés au muscle iliaque, ils forment le groupe ilio-psoas.
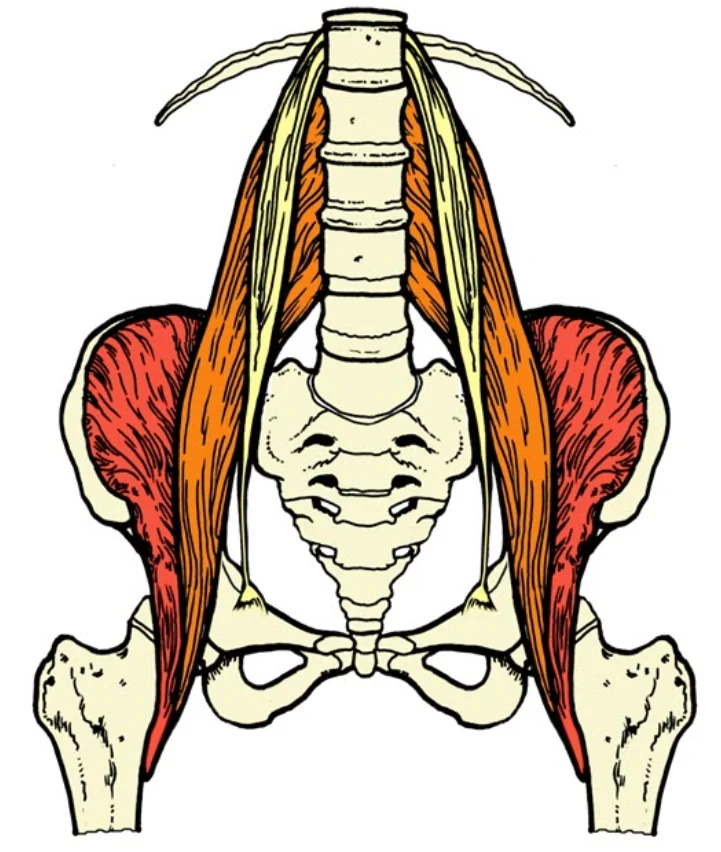
- Psoas majeur :
- Origine : Le grand psoas naît sur les faces latérales des corps vertébraux, des disques intervertébraux et des apophyses transverses des vertèbres T12 à L5 . Ses fibres convergent en un seul tendon.
- Il s’étend profondément dans la cavité abdominale, descendant obliquement vers la région pelvienne, où il rejoint le muscle iliaque.
- Psoas mineur :
- Origine : Le psoas mineur, lorsqu’il est présent, naît des corps vertébraux de T12 et L1 et de leurs disques intervertébraux. Contrairement au psoas majeur, il ne traverse pas l’articulation de la hanche et se termine par un tendon plat.
Insertions du muscle psoas
- Le grand psoas s’insère sur le petit trochanter du fémur , formant une structure conjointe avec le tendon iliaque. Cette insertion permet au muscle de fonctionner comme un puissant fléchisseur de la hanche.
- Le psoas mineur , s’il est présent, s’insère sur la ligne arquée et la branche pubienne supérieure, contribuant davantage à la stabilisation qu’à la mobilité.
Relations anatomiques avec les structures environnantes
Le muscle psoas est profondément intégré à l’anatomie du tronc, de l’abdomen et du bassin, entretenant des relations étroites avec des structures clés :
- Colonne vertébrale et disques intervertébraux :
- Positionné en contact direct avec les corps vertébraux lombaires, le psoas est un stabilisateur essentiel de la colonne lombaire, aidant à la posture et au contrôle segmentaire.
- Nerfs et plexus lombaire :
- Le plexus lombaire traverse l’épaisseur du grand psoas. Des nerfs clés, tels que les nerfs fémoraux, obturateurs et ilio-inguinal, émergent du plexus et passent à travers ou autour du muscle psoas. Un dysfonctionnement du psoas peut entraîner une compression nerveuse, provoquant des douleurs ou une faiblesse.
- Diaphragme et structures abdominales :
- La partie supérieure du psoas est adjacente au diaphragme et partage des connexions fasciales. Cette relation anatomique influence la mécanique respiratoire et la stabilité du tronc.
- Les organes abdominaux voisins, notamment les reins, les uretères et les intestins, sont à proximité et le psoas fait partie de l’espace rétropéritonéal.
- Structures du bassin et des hanches :
- Le psoas traverse le bassin et constitue un lien essentiel entre le tronc et les membres inférieurs. Son insertion au niveau du petit trochanter en fait un muscle pivot pour la flexion et la rotation externe de la hanche.
Rôle fonctionnel du muscle psoas
- Mobilité :
- Le psoas majeur est un fléchisseur primaire de la hanche, essentiel pour les mouvements tels que la marche, la course et la montée des escaliers.
- Il aide également à la rotation externe et à la flexion latérale du tronc.
- Stabilité :
- Le psoas stabilise la colonne lombaire et le bassin pendant les postures statiques et les activités dynamiques.
- Il joue un rôle clé dans le maintien de l’équilibre et le transfert des forces entre le haut et le bas du corps.
- Connexions psychosomatiques :
- Souvent appelé le « muscle de l’âme », le psoas joue un rôle unique dans la réponse au stress et à la tension émotionnelle, car ses connexions profondes avec le diaphragme et la colonne vertébrale peuvent influencer la posture et les schémas respiratoires.
Pertinence clinique
Un dysfonctionnement du muscle psoas peut entraîner divers problèmes, notamment :
Douleur référée : dans l’aine, la hanche ou même le long de la jambe en raison d’une atteinte nerveuse.
Douleur lombaire : Souvent liée à une tension ou une hyperactivité du psoas, provoquant des forces de compression sur la colonne lombaire.
Déséquilibres pelviens : Contribuent aux asymétries de la démarche et de la posture.
Le psoas est en fait l’union du grand psoas et des muscles iliaques ou muscle iliaque, il est également appelé muscle ilio-psoas ou psoas plus court dans le jargon du domaine thérapeutique.
Muscle iliaque : L’iliaque naît de la partie interne de la cuvette pelvienne sur les deux tiers supérieurs de la fosse iliaque et la lèvre supérieure de la crête iliaque. Le muscle iliaque descend ensuite dans le bassin et s’attache au petit trochanter du fémur.
Muscle grand psoas : Ce muscle naît sur les surfaces antérieures des corps vertébraux, des disques intervertébraux et des processus transverses de la colonne vertébrale, du niveau thoracique 12 au niveau lombaire cinq. Il descend ensuite à travers le bassin et rejoint le petit psoas et l’iliaque pour s’insérer sur le petit trochanter de votre fémur.
Muscle petit psoas : Le petit psoas naît des corps vertébraux et des disques du niveau dorsal D12 et lombaire. Il s’insère ensuite le long du grand psoas dans une zone appelée ligne pectinée et fascia iliaque.
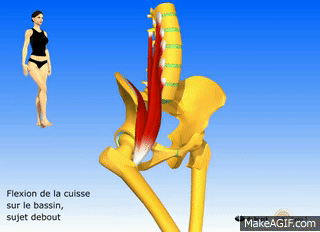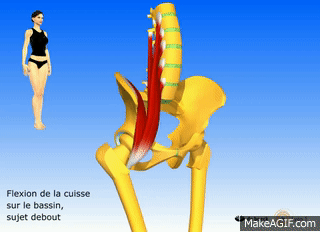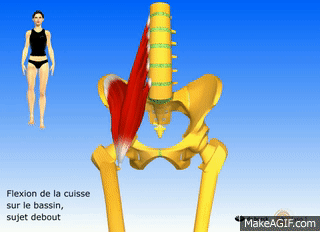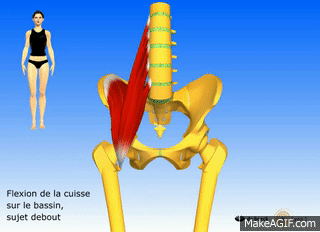
Actions du psoas
- Fléchir la hanche (grand psoas et iliaque)
- Rotation externe de la hanche (psoas major et iliaque)
- Flexion du tronc (grand psoas et iliaque)
- Basculer le bassin vers l’avant (grand psoas et iliaque)
- Aide à fléchir latéralement la colonne lombaire (psoas majeur uniquement)
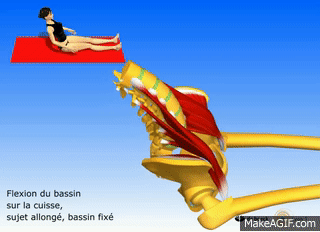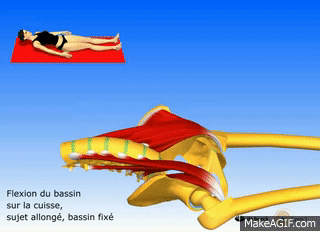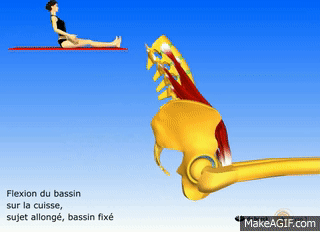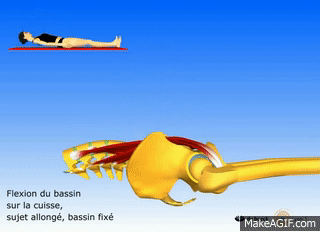
À l’Origine de la Douleur : Quelles sont les Causes du Syndrome du Psoas ?
Les causes du syndrome du psoas sont variées et souvent liées à des facteurs anatomiques, musculaires ou même psychosociaux. Ce syndrome se manifeste lorsque le muscle psoas, un muscle profond situé dans la région lombaire, devient tendu, contracté ou irrité, entraînant divers symptômes tels que des douleurs lombaires, des troubles posturaux et parfois même des problèmes digestifs.
Une des causes fréquentes du syndrome du psoas est la posture incorrecte. Avec la vie moderne favorisant souvent des postures sédentaires prolongées, le muscle psoas peut devenir tendu et contracté. Les longues périodes passées assis, que ce soit devant un bureau, en voiture ou devant un écran, peuvent contribuer à la raideur du muscle, déclenchant ainsi le syndrome. Les activités sédentaires prolongées affaiblissent également les muscles environnants, ajoutant une pression supplémentaire sur le muscle psoas.
Des blessures antérieures ou des traumatismes peuvent également être à l’origine du syndrome du psoas. Des accidents, des chutes ou des blessures sportives qui affectent la région lombaire peuvent provoquer des tensions musculaires et déclencher le syndrome. La guérison incomplète de blessures antérieures peut créer des déséquilibres musculaires, augmentant ainsi le risque de développer le syndrome du psoas.
La surutilisation du muscle psoas peut également jouer un rôle clé dans l’apparition du syndrome. Les activités physiques intenses ou répétitives, comme la course à pied ou l’haltérophilie, sollicitent fortement le muscle psoas. Si ces activités ne sont pas accompagnées d’un étirement et d’un renforcement adéquats, le muscle peut devenir tendu, contribuant ainsi au développement du syndrome.
Les facteurs psychosociaux ne doivent pas être sous-estimés dans l’étiologie du syndrome du psoas. Le stress et l’anxiété peuvent provoquer une tension musculaire généralisée, affectant également le muscle psoas. La réponse du corps au stress peut induire une contraction involontaire du muscle, contribuant ainsi aux symptômes du syndrome.
De plus, les déséquilibres posturaux causés par des anomalies anatomiques peuvent être une cause sous-jacente du syndrome du psoas. Des différences structurelles dans la colonne vertébrale, telles que la scoliose, peuvent entraîner une répartition inégale de la charge sur les muscles lombaires, y compris le psoas, favorisant ainsi le développement du syndrome.
Signes d’Alerte : Comment Reconnaître les Symptômes du Syndrome du Psoas ?
Le syndrome du psoas, caractérisé par la tension ou l’irritation du muscle psoas, présente une gamme variée de symptômes qui peuvent avoir des implications significatives sur la qualité de vie des individus touchés. L’un des signes les plus fréquents de ce syndrome est la douleur lombaire, localisée dans la région basse du dos. Cette douleur peut être ressentie de manière constante ou intermittente et peut irradier vers l’aine ou le haut de la cuisse. La sensation de raideur dans la région lombaire est également courante, limitant la mobilité et contribuant à des difficultés dans les activités quotidiennes.
Un autre symptôme associé au syndrome du psoas est la perturbation de la posture. En raison de la localisation profonde du muscle psoas et de son rôle essentiel dans la stabilisation de la colonne vertébrale, son implication peut entraîner des changements posturaux. Les personnes atteintes peuvent adopter inconsciemment des postures compensatoires pour soulager la douleur, ce qui peut entraîner des déséquilibres musculaires et accentuer les symptômes du syndrome.
Le syndrome du psoas peut également se manifester par des troubles digestifs. Étant donné la proximité du muscle psoas avec les organes internes, son irritation peut influencer le fonctionnement du système digestif. Certains individus peuvent éprouver des troubles tels que des ballonnements, une sensation de lourdeur abdominale ou des problèmes intestinaux, soulignant ainsi la complexité des symptômes associés à ce syndrome.
La mobilité altérée constitue un autre aspect symptomatique significatif du syndrome du psoas. Les personnes touchées peuvent ressentir une diminution de la flexibilité au niveau de la hanche, ce qui peut se traduire par des difficultés à effectuer des mouvements tels que la flexion ou l’extension de la jambe. Ces limitations peuvent impacter les activités quotidiennes, qu’il s’agisse de monter des escaliers, de se pencher ou même de marcher confortablement.
De plus, le syndrome du psoas peut influencer le bien-être émotionnel des individus touchés. La douleur persistante et la perturbation des activités quotidiennes peuvent entraîner du stress et de l’anxiété. De même, les restrictions physiques causées par le syndrome peuvent avoir un impact sur la qualité du sommeil, exacerbant ainsi les problèmes émotionnels et créant un cercle vicieux de douleur et de détresse.
Il est essentiel de noter que les symptômes du syndrome du psoas peuvent varier d’une personne à l’autre en intensité et en combinaison. Certains individus peuvent ressentir principalement des douleurs lombaires, tandis que d’autres peuvent présenter une gamme plus large de symptômes. Le diagnostic précis du syndrome du psoas nécessite une évaluation approfondie par un professionnel de la santé, souvent un ostéopathe ou un physiothérapeute, afin de concevoir un plan de traitement personnalisé.
Liste des symptômes
- Douleur lombaire : Des douleurs dans la région lombaire (bas du dos) sont fréquemment associées au syndrome du psoas.
- Douleur à la hanche : Les symptômes peuvent inclure des douleurs ou des inconforts dans la région de la hanche, surtout lors de mouvements spécifiques.
- Douleur ou sensation de tiraillement dans l’aine : Certaines personnes peuvent ressentir une douleur ou une gêne dans la région de l’aine, qui peut être liée à l’irritation ou à la tension du muscle psoas.
- Sensation de raideur ou de tension dans le bas du dos : En plus de la douleur lombaire, certaines personnes peuvent ressentir une raideur ou une tension dans la région lombaire, souvent associée à une limitation des mouvements.
- Sensation de déséquilibre ou d’instabilité pelvienne : Le syndrome du psoas peut perturber l’équilibre pelvien et causer une sensation de déséquilibre ou d’instabilité lors de la marche ou de mouvements de rotation du tronc.
- Douleur irradiante dans la cuisse : Dans certains cas, la douleur associée au syndrome du psoas peut irradier vers la cuisse, provoquant une gêne supplémentaire lors de la marche ou d’autres activités.
- Sensation de faiblesse musculaire : La tension ou l’irritation du muscle psoas peut parfois entraîner une sensation de faiblesse dans la région lombaire ou la hanche, affectant la capacité à effectuer des mouvements normaux.
- Douleur dans le bas de l’abdomen : Certaines personnes ressentent des douleurs ou des sensations de tiraillement dans la partie inférieure de l’abdomen.
- Difficulté à marcher : Des symptômes tels que des difficultés à marcher ou à effectuer des mouvements de la hanche peuvent être présents.
- Douleur en position assise prolongée : La douleur peut s’aggraver lors de périodes prolongées en position assise.
- Mouvements limités de la hanche : Une sensation de raideur ou des limitations dans les mouvements de la hanche peuvent être observées.
- Douleur pendant certaines activités : Les symptômes peuvent être déclenchés ou aggravés par des activités spécifiques, telles que la marche, la course ou la montée d’escaliers.
- Douleur pendant les activités de rotation du tronc : Les mouvements de rotation du tronc peuvent aggraver la douleur ou la gêne dans la région lombaire ou de la hanche chez certaines personnes souffrant du syndrome du psoas.
- Douleur pendant la flexion avant : La flexion avant, comme se pencher pour ramasser quelque chose, peut déclencher ou aggraver la douleur chez les personnes affectées par ce syndrome.
- Sensation de compression abdominale : Certains individus peuvent ressentir une sensation de compression ou de pression dans la région abdominale, souvent associée à la tension du muscle psoas.
- Douleur pendant la position couchée sur le dos : Chez certaines personnes, la douleur peut s’aggraver lorsqu’elles sont couchées sur le dos, en raison de la tension accrue sur le muscle psoas dans cette position.
- Douleur pendant la position assise avec les jambes étendues : La douleur peut également être exacerbée lorsque les jambes sont étendues en position assise, en raison de la tension accrue sur le muscle psoas.
Impact de la Tension du Psoas sur la Courbe Lombaire
Une augmentation de la tension du psoas peut contribuer à une augmentation de la courbure lombaire, entraînant des implications sur la posture et potentiellement sur le bien-être physique. Le psoas, en tant que muscle profond et puissant, est étroitement lié à la région lombaire de la colonne vertébrale et joue un rôle crucial dans le mouvement, la stabilité et la posture du corps.
Comment l’augmentation de la tension du psoas peut influencer la courbure lombaire
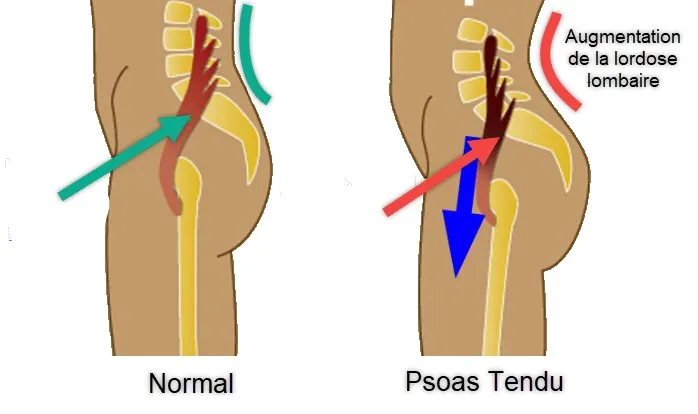
L’augmentation de la tension du muscle psoas peut exercer une influence significative sur la courbure lombaire, jouant ainsi un rôle crucial dans le développement de divers problèmes posturaux et lombaires. Le psoas, un muscle profond situé dans la région lombaire, est essentiel pour maintenir la stabilité de la colonne vertébrale et est directement lié à la courbure lombaire naturelle. Lorsque ce muscle devient tendu ou contracté, il peut entraîner un déséquilibre dans la région lombaire, influençant la courbure naturelle de la colonne vertébrale.
La tension accrue du muscle psoas peut entraîner une inclinaison antérieure du bassin, un phénomène connu sous le nom d’inclinaison pelvienne antérieure. Cela se produit lorsque le muscle psoas tire excessivement sur le bassin, provoquant une bascule vers l’avant. En conséquence, cette inclinaison antérieure peut contribuer à une augmentation de la courbure lombaire, créant une lordose excessive.
La lordose excessive, caractérisée par une courbure accentuée dans la région lombaire, peut entraîner des problèmes posturaux et lombaires significatifs. En plus de la douleur lombaire, cette courbure accrue peut affecter la répartition de la charge sur la colonne vertébrale, augmentant ainsi le stress sur les disques intervertébraux et les articulations lombaires. Cela peut contribuer au développement de conditions telles que la hernie discale et la sténose spinale.
L’impact sur la courbure lombaire peut également influencer la posture globale. Une lordose excessive peut entraîner une projection vers l’avant des épaules, une augmentation de la courbure thoracique et une tête positionnée en avant. Ces ajustements compensatoires peuvent entraîner une série de problèmes posturaux, affectant non seulement la colonne vertébrale mais également les articulations des membres supérieurs.
La tension accrue du psoas peut également affecter les muscles opposés, tels que les muscles abdominaux. En raison de la relation musculaire antagoniste entre le psoas et les abdominaux, un psoas tendu peut affaiblir les muscles abdominaux, ce qui aggrave davantage le déséquilibre musculaire. Une diminution de la force abdominale peut compromettre la stabilité du tronc, contribuant ainsi à une lordose lombaire excessive.
Les conséquences de l’augmentation de la tension du psoas vont au-delà des aspects physiques. Des implications psychosociales peuvent également survenir, car la douleur lombaire chronique et les altérations posturales peuvent affecter la qualité de vie et le bien-être émotionnel. Les individus peuvent éprouver du stress, de l’anxiété et des limitations dans leurs activités quotidiennes en raison de la douleur et des restrictions de mouvement.
Pour contrer l’influence négative de la tension du psoas sur la courbure lombaire, des approches de traitement ciblées sont nécessaires. Des techniques d’étirement et de relâchement du psoas peuvent être employées pour soulager la tension musculaire. Le renforcement des muscles abdominaux et des muscles stabilisateurs du tronc peut contribuer à rétablir l’équilibre musculaire, favorisant ainsi une posture saine.
Liste
- Inclinaison Pelvienne Antérieure : Lorsque le psoas est tendu, il peut tirer sur la colonne vertébrale, provoquant une inclinaison pelvienne antérieure. Cela peut accentuer la courbe naturelle de la région lombaire, conduisant à une lordose excessive, également appelée hyperlordose.
- Compensation Posturale : Une tension accrue du psoas peut entraîner une compensation posturale. Pour contrer la traction du psoas, le corps peut réagir en augmentant la courbure lombaire, créant ainsi une posture déséquilibrée.
- Stress sur les Disques Intervertébraux : L’augmentation de la courbure lombaire due à une tension psoas accrue peut exercer une pression supplémentaire sur les disques intervertébraux de la région lombaire. Cela peut potentiellement contribuer à des problèmes tels que des douleurs lombaires, des disques dégénératifs ou d’autres troubles liés à la colonne vertébrale.
- Altération de l’Alignement Pelvien : Le psoas est attaché à la région pelvienne, et une tension excessive peut influencer l’alignement pelvien. Cela peut perturber l’équilibre musculaire autour de la colonne lombaire, contribuant ainsi à une courbure excessive.
Psoas vs Syndrome Myofascial : Des Douleurs Qui Se Ressemblent ?
Le « syndrome du psoas » et le « syndrome myofascial du psoas » sont des termes qui peuvent parfois être utilisés de manière interchangeable, bien que leur signification puisse varier en fonction du contexte et de la compréhension de ceux qui les emploient.
- Syndrome du Psoas : Ce terme est souvent utilisé de manière générale pour décrire des symptômes liés au muscle psoas. Les symptômes peuvent inclure des douleurs lombaires, des douleurs à la hanche, des difficultés à marcher et d’autres inconforts associés à ce muscle. Cependant, cela peut être un terme générique utilisé pour décrire diverses affections du psoas sans spécifier une cause particulière.
- Syndrome Myofascial du Psoas : Le syndrome myofascial se réfère généralement à des points déclencheurs dans le muscle et le tissu conjonctif (fascia) qui peuvent provoquer une douleur et une tension. Ainsi, le « syndrome myofascial du psoas » pourrait indiquer une condition où des points déclencheurs dans le muscle psoas entraînent des symptômes spécifiques. Les points déclencheurs peuvent être des zones hypersensibles et noueuses dans le muscle qui peuvent causer de la douleur localement ou se référer à d’autres zones du corps.
En résumé, le « syndrome du psoas » est un terme général pour décrire divers symptômes liés au muscle psoas, tandis que le « syndrome myofascial du psoas » peut indiquer une condition spécifique caractérisée par des points déclencheurs dans ce muscle et le tissu conjonctif environnant.
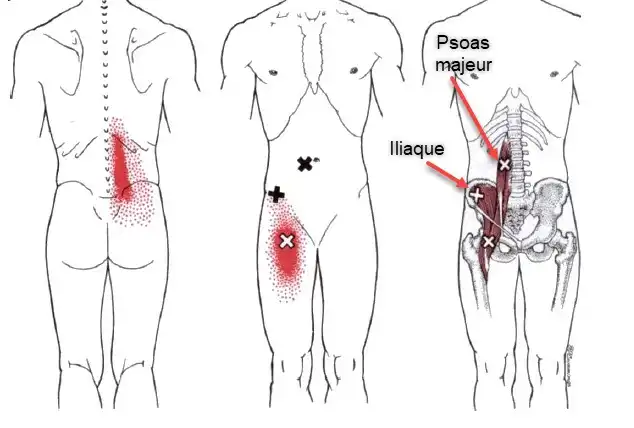
Liz Koch : Pionnière de la Compréhension du Psoas
Liz Koch, une experte en mouvement et auteure américaine, s’est distinguée par ses travaux approfondis sur le psoas. Sa renommée découle de son exploration du rôle du psoas dans le bien-être physique et émotionnel. À travers son livre intitulé « The Psoas Book », elle partage généreusement ses connaissances sur ce muscle en mettant en lumière son impact crucial sur la posture, le mouvement et la santé globale.
Le psoas, souvent qualifié de « muscle de l’âme » ou de « muscle des émotions », selon certains contextes, est au cœur des préoccupations de Liz Koch.
Elle avance l’idée que ce muscle peut jouer un rôle dans la libération des tensions émotionnelles stockées dans le corps.
Mettant l’accent sur la connexion entre le psoas et le système nerveux, elle souligne que les tensions dans ce muscle peuvent être liées à des expériences émotionnelles passées.
Les propositions de Liz Koch incluent des techniques et des exercices visant à accroître la conscience du psoas, à relâcher les tensions et à favoriser le mouvement naturel du corps. Ses idées ont exercé une influence significative sur de nombreux praticiens du mouvement, notamment dans les domaines du yoga, de la danse et de la kinésiologie.
Il est essentiel de noter que bien que les perspectives de Liz Koch sur le psoas et son lien avec les émotions puissent être considérées comme relevant de la médecine alternative, elles ne sont pas nécessairement validées par des preuves scientifiques conventionnelles. Malgré cela, son travail a captivé l’attention et a contribué à sensibiliser les individus à l’importance du psoas dans la santé physique et émotionnelle. Si ces concepts vous intriguent, explorer les écrits et les enseignements de Liz Koch pourrait vous offrir une compréhension plus approfondie.

«Le seul muscle à relier votre colonne vertébrale à votre jambe, le psoas, est de beaucoup la source de malaise lombaire et d’angoisse au plaisir orgasmique. «
Liz Koch,
Elle ajoute:
» Un psoas tendu peut perturber la digestion, la reproduction et créer une foule d’autres malaises. «
Le syndrome du psoas est caractérisé par des douleurs au bas du dos, qui irradie vers une jambe, donnant une difficulté à maintenir une posture correcte. Malgré que ce syndrome est souvent retrouvé chez ceux souffrant de lombalgie, celui-ci est énormément oublié par les thérapeutes.
Connexion Viscérale : Le Psoas, Pont entre Organes et Squelette
La connexion viscérale du psoas fait référence à la relation entre le muscle psoas et les organes internes du corps, en particulier les organes situés dans la cavité abdominale. Le psoas est un muscle profond qui s’étend de la colonne vertébrale jusqu’à la cuisse, traversant la cavité abdominale. En raison de sa position anatomique, il est en contact étroit avec plusieurs organes internes.
Certains experts, dont Liz Koch, ont avancé l’idée que le psoas pourrait avoir des liens avec le système nerveux autonome et être influencé par des réponses émotionnelles et stressantes. Koch et d’autres praticiens estiment que des tensions dans le psoas pourraient être liées à des expériences émotionnelles stockées dans le corps.
Cependant, il est essentiel de noter que les recherches scientifiques formelles sur la connexion viscérale spécifique du psoas et son lien avec les émotions sont encore limitées et que ces concepts peuvent être considérés dans certains milieux comme relevant de la médecine alternative.
Le psoas joue un rôle important dans la stabilisation de la colonne vertébrale et dans le mouvement de la hanche, mais son influence précise sur les organes internes et le système nerveux autonome est un domaine de recherche en évolution. Si vous êtes intéressé par ces idées, il est recommandé de consulter des sources variées, y compris des professionnels de la santé et des praticiens du mouvement, tout en gardant à l’esprit que certaines perspectives peuvent être davantage basées sur des expériences individuelles que sur des preuves scientifiques établies.
Aspect Émotionnel du Psoas
L’aspect émotionnel du psoas, souvent qualifié de « muscle des émotions » dans certains contextes, est une perspective développée par certains praticiens, dont Liz Koch, experte en mouvement. Bien que cette notion ne soit pas nécessairement validée par des preuves scientifiques conventionnelles, elle est explorée dans le cadre de la médecine alternative et de certaines approches holistiques du bien-être.
Selon cette perspective, le psoas, en tant que muscle profond situé dans la région abdominale, est considéré comme étant lié aux réponses émotionnelles et aux tensions stockées dans le corps. Certains praticiens soutiennent que le psoas pourrait refléter des expériences émotionnelles passées, en se contractant ou en se relâchant en réponse à des situations stressantes ou émotionnelles.
L’idée centrale est que le psoas est connecté au système nerveux et peut agir comme un réservoir de mémoire émotionnelle. Les tensions accumulées dans ce muscle pourraient être associées à des traumatismes passés, à des stress émotionnels ou à d’autres expériences qui ont laissé une empreinte émotionnelle dans le corps.
Certains praticiens utilisent des approches telles que la libération myofasciale, le travail corporel conscient, ou des techniques de relaxation pour aider à relâcher les tensions émotionnelles présumées stockées dans le psoas. Ces méthodes visent à favoriser la détente du muscle, avec l’idée que cela pourrait avoir un impact positif sur le bien-être émotionnel global.
Il est important de noter que cette perspective relève davantage du domaine du ressenti individuel et de l’approche holistique du corps et de l’esprit, plutôt que d’une validation scientifique stricte. Les personnes intéressées par cette approche peuvent choisir d’explorer ces idées avec l’accompagnement d’un professionnel qualifié dans le domaine du bien-être émotionnel et du mouvement.
Présentation clinique du syndrome du Psoas
Les patients se plaignent souvent de douleurs dorsales dans la région lombo-sacrée. Une irradiation vers le bas dans le sacrum ou vers le haut dans la vertèbre lombaire peut se produire – la localisation de la douleur est décrite comme une douleur de fesse, une douleur pelvienne ou une douleur d’aine. Le patient peut évoquer une sensation d’accrochage ou de glissement dans l’aine lorsque son genou est fléchi à 90 degrés. Une douleur et une sensation de « blocage » dans l’aine lorsque le genou est fléchi à 90 degrés suggèrent une déchirure labrale mais peuvent également être observées dans le cas d’une tendinopathie de l’iliopsoas.

Le patient est en avant plié, se penche vers le côté gauche et le pied gauche est retourné.
comprennent:
- Le dysfonctionnement somatique clé non · neutre en L 1 ou L2 qui est courbé latéralement à gauche,
- Spasme marqué du muscle psoas gauche.
- Rotation du sacrum sur un axe oblique gauche (souvent du type non neutre).
- Décalage latéral pelvien droit,.
- Spasme de piriforme droit
- Douleur à la hanche droite, à l’arrière du côté droit jambe, mais pas habituellement après le genou.
Quand D’autres Troubles Miment le Psoas : Le Point sur les Diagnostics Différentiels
- Tendinite ou Blessure Musculaire : Des lésions ou des inflammations d’autres muscles de la région abdominale ou de la hanche peuvent entraîner des symptômes similaires à ceux du syndrome du psoas.
- Appendicite : L’inflammation de l’appendice peut provoquer des douleurs dans la région abdominale droite, parfois confondues avec les symptômes du syndrome du psoas.
- Colique Néphrétique : Les calculs rénaux peuvent provoquer des douleurs aiguës dans le bas du dos et la région abdominale, ressemblant à celles du syndrome du psoas.
- Hernie Inguinale : Une hernie inguinale peut causer des douleurs dans la région de l’aine et du bas de l’abdomen, se chevauchant parfois avec les symptômes du syndrome du psoas.
- Endométriose : Chez les femmes, l’endométriose peut provoquer des douleurs pelviennes qui peuvent être confondues avec les symptômes du syndrome du psoas.
- Colite : Les maladies inflammatoires de l’intestin, telles que la colite, peuvent entraîner des douleurs abdominales basses similaires à celles du syndrome du psoas.
- Problèmes Vertébraux : Des troubles de la colonne vertébrale, tels que des hernies discales ou des problèmes articulaires, peuvent également causer des douleurs dans la région lombaire.
- Syndrome du Côlon Irritable (SCI) : Le SCI peut provoquer des douleurs abdominales, des ballonnements et des changements dans les habitudes intestinales, qui peuvent être confondus avec les symptômes du syndrome du psoas.
Tests Clés pour Évaluer un Psoas Douloureux
Le test de Thomas
Le test de Thomas, également connu sous le nom de test du psoas, est un examen orthopédique qui vise à évaluer la longueur et la souplesse du muscle psoas-iliaque. Ce test est souvent utilisé dans le domaine médical et de la physiothérapie pour évaluer les dysfonctionnements potentiels du muscle psoas.
Voici comment le test de Thomas est généralement effectué :
- Le patient se couche sur une table d’examen, dos contre la table.
- Les deux genoux du patient sont tirés vers la poitrine, permettant ainsi au dos de faire contact complet avec la table.
- Un des genoux est ensuite relâché pour pendre le long du côté de la table, tandis que l’autre genou reste tiré vers la poitrine.
- Le praticien observe la position de la cuisse pendante pour évaluer la présence de déviations ou d’élévations, ce qui peut indiquer une tension ou une contraction du muscle psoas-iliaque.
Si la cuisse pendante montre une élévation significative par rapport à la table, cela peut suggérer une contraction du muscle psoas. Des résultats anormaux peuvent indiquer une restriction de la mobilité ou des déséquilibres dans le muscle psoas.

Vérifier la force de vos psoas
Si vous êtes capable de lever le genou à 90 degrés, votre psoas fonctionne bien
Approche Thérapeutique
1. Counterstrain psoas major

Pour traiter le muscle psoas majeur avec la technique de Counterstrain, le praticien va souvent suivre ces étapes :
- Positionnement du patient : Le patient est placé dans une position spécifique qui permet au muscle psoas de se relâcher. Souvent, cela implique de placer le patient sur le côté, genoux pliés, de manière à minimiser la tension sur le psoas.
- Identification du point de déclenchement : Le praticien utilise une technique palpatoire pour identifier les points de déclenchement sensibles dans le muscle psoas majeur.
- Positionnement du muscle : Le praticien positionne le muscle dans une position où il est raccourci et détendu, ce qui peut aider à réduire la tension.
- Maintien de la position : Le praticien maintient la position pendant une courte période, généralement de 90 secondes à quelques minutes. Cela permet au muscle de se détendre et de réduire la tension.
- Retour progressif à la position neutre : Le praticien guide ensuite le patient de manière progressive pour retourner à une position neutre.
2. Counterstrain psoas minor
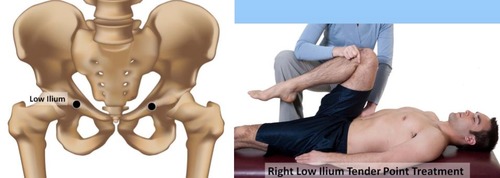
Flexion de la hanche ipsilatérale
3. Iliaque
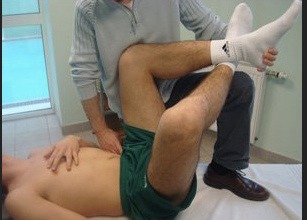
Placez la jambe non affectée au-dessus de la jambe affectée, fléchissez les deux jambes au niveau de la hanche, effectuez une rotation externe des deux jambes, abaissez les genoux (jambes de grenouille).
Étirement Musculaire
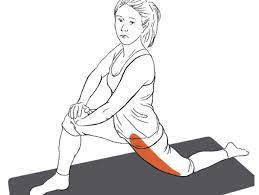
Commencez par un étirement du psoas agenouillé.
- Laissez tomber votre genou gauche sous vous, avec votre jambe gauche qui s’étend loin de votre corps et vos orteils en contact avec le sol.
- Placez votre jambe droite devant vous (votre pied à plat sur le sol), de sorte que votre jambe droite se forme à un angle de 90 degrés.
- En utilisant la force de votre fesse, ramenez doucement votre genou gauche en arrière.Ce faisant, maintenez une bonne posture avec les épaules hautes et la tête droite.Maintenez cette position pendant 30 secondes, puis répétez l’opération sur la jambe opposée.
Pose en pont
La pose du pont, également connue sous le nom de Setu Bandhasana en yoga, peut être bénéfique pour étirer et renforcer le muscle psoas. Voici comment réaliser la pose du pont pour cibler l’étirement du psoas :
- Position de départ : Allongez-vous sur le dos, les genoux pliés et les pieds à la largeur des hanches. Les bras doivent être le long du corps, paumes vers le bas.
- Placement des pieds : Placez vos pieds de manière à ce qu’ils soient alignés avec vos genoux, les orteils pointant vers l’avant.
- Engagement abdominal : Activez vos muscles abdominaux en pressant votre bas du dos contre le sol. Cela aidera à stabiliser la colonne vertébrale.
- Levée des hanches : En inspirant, commencez à lever lentement les hanches vers le plafond en poussant à la fois sur les pieds et les bras. Continuez à presser le bas du dos contre le sol.
- Formation d’une ligne droite : Formez une ligne droite depuis les épaules jusqu’aux genoux lorsque les hanches sont en haut. Évitez de trop cambrer le dos.
- Maintien de la posture : Maintenez la position pendant 30 secondes à 1 minute, en respirant profondément et en continuant à activer les muscles abdominaux.
- Redescendez lentement : Expirez et abaissez lentement les hanches vers le bas, vertèbre par vertèbre, jusqu’à ce que votre dos soit complètement au sol.
Conseils supplémentaires :
- Évitez de surtendre le cou en gardant le menton vers la poitrine.
- Pour un étirement plus accentué du psoas, vous pouvez essayer de marcher doucement les pieds vers l’avant tout en maintenant la pose du pont.
Cette pose contribue à ouvrir et à étirer les muscles du devant de la cuisse, y compris le psoas. Comme pour toute pratique de yoga, écoutez votre corps, ne forcez pas et adaptez la pose en fonction de vos besoins et de votre niveau de confort. Si vous avez des problèmes de dos ou d’autres préoccupations médicales, consultez un professionnel de la santé avant de pratiquer cette pose.
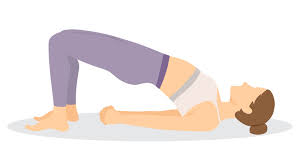
Pose du guerrier
La pose du Guerrier (Virabhadrasana) est une posture de yoga qui peut contribuer à étirer le muscle psoas, en plus de renforcer les jambes, les bras et le tronc. Voici comment réaliser la Pose du Guerrier I, qui cible spécifiquement le psoas :
- Position de départ : Commencez en position debout, les pieds joints.
- Écartez les pieds : Écartez les pieds d’environ la largeur du bassin.
- Orientation des pieds : Orientez le pied droit vers l’avant et le pied gauche légèrement vers l’intérieur (environ 45 degrés).
- Alignement des hanches : Assurez-vous que vos hanches sont tournées vers l’avant.
- Flexion du genou : Fléchissez le genou droit, en veillant à ce que le genou soit directement au-dessus de la cheville.
- Étirement du psoas : En fléchissant le genou droit, vous devriez ressentir un étirement le long du psoas du côté gauche.
- Bras tendus : Tendez les bras au-dessus de la tête, les paumes des mains se faisant face.
- Maintien de la posture : Maintenez la pose pendant 30 secondes à 1 minute, en respirant profondément.
- Changement de côté : Revenez à la position de départ et répétez de l’autre côté en fléchissant le genou gauche.

Conseils :
- Gardez le tronc droit et engagez les muscles abdominaux pour maintenir la stabilité dans la posture.
- Assurez-vous que le genou fléchi est aligné avec la cheville pour éviter tout stress inutile sur l’articulation du genou.
- Respirez profondément pour favoriser la détente et l’étirement du psoas.
La Pose du Guerrier est une posture puissante qui peut également renforcer les jambes, améliorer l’équilibre et stimuler l’énergie. Cependant, si vous avez des problèmes de genou, de hanche ou de dos, consultez un professionnel de la santé ou un instructeur de yoga pour des modifications adaptées à votre condition physique.
Rotation externe du fémur
Le simple fait de faire une rotation interne de la jambe arrière tout en faisant l’étirement du psoas à demi-genoux permet de travailler plus efficacement tout votre muscle du psoas
Pour utiliser cette modification, déplacez le pied de votre jambe arrière vers l’autre côté de votre corps. Votre jambe arrière devrait être en diagonale derrière vous plutôt que le dos droit. Cela fera tourner votre jambe vers l’intérieur.
Maintenez l’étirement pendant 30 secondes, puis passez de l’autre côté.
Combinez l’étirement du psoas avec celui du quadriceps
Soulevez le pied de votre jambe arrière vers vos fesses lorsque vous étirez le psoas à demi-genoux.
Références
- Sutherland WG. Teachings in the Science of Osteopathy. Portland, OR: Rudra Press; 1990:279-281.Dydyk AM, Sapra A. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Nov 2, 2021. Psoas Syndrome. [PubMed]
- Tyler TF, Fukunaga T, Gellert J. Rehabilitation of soft tissue injuries of the hip and pelvis. Int J Sports Phys Ther. 2014 Nov;9(6):785-97. [PMC free article] [PubMed]
- Tsukada S, Niga S, Nihei T, Imamura S, Saito M, Hatanaka J. Iliopsoas Disorder in Athletes with Groin Pain: Prevalence in 638 Consecutive Patients Assessed with MRI and Clinical Results in 134 Patients with Signal Intensity Changes in the Iliopsoas. JB JS Open Access. 2018 Mar 29;3(1):e0049. [PMC free article] [PubMed]
- Anderson CN. Iliopsoas: Pathology, Diagnosis, and Treatment. Clin Sports Med. 2016 Jul;35(3):419-433. [PubMed]
- Thomas E, Cavallaro AR, Mani D, Bianco A, Palma A. The efficacy of muscle energy techniques in symptomatic and asymptomatic subjects: a systematic review. Chiropr Man Therap. 2019;27:35. [PMC free article] [PubMed]
- ollins CK, Masaracchio M, Cleland JA. The effectiveness of strain counterstrain in the treatment of patients with chronic ankle instability: A randomized clinical trial. J Man Manip Ther. 2014 Aug;22(3):119-28. [PMC free article] [PubMed]
- Bordoni B, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Jul 21, 2021. Anatomy, Bony Pelvis and Lower Limb, Iliopsoas Muscle. [PubMed]
- Hu H, Meijer OG, van Dieën JH, Hodges PW, Bruijn SM, Strijers RL, Nanayakkara PW, van Royen BJ, Wu WH, Xia C. Is the psoas a hip flexor in the active straight leg raise? Eur Spine J. 2011 May;20(5):759-65. [PMC free article] [PubMed]