- La spondylarthrite ankylosante est une maladie inflammatoire chronique touchant surtout la colonne vertébrale et les articulations sacro-iliaques.
- Elle provoque souvent une douleur lombaire persistante, une raideur matinale et une diminution progressive de la mobilité.
- Contrairement à une lombalgie mécanique, la douleur s’améliore fréquemment avec le mouvement et s’aggrave au repos.
- La maladie débute souvent chez les jeunes adultes et est associée à des facteurs génétiques comme le gène HLA-B27.
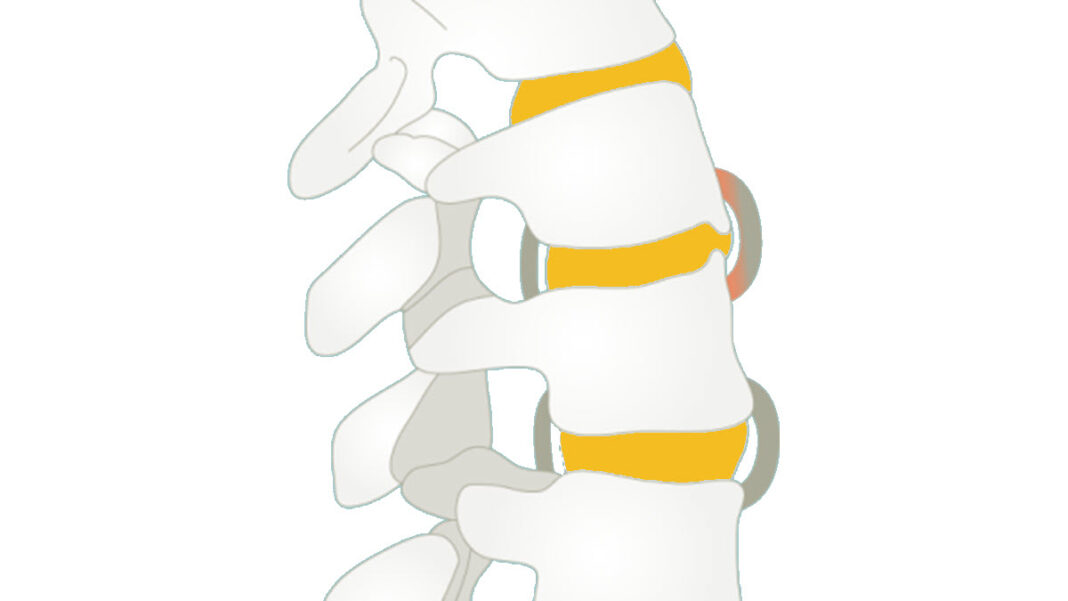
- L’inflammation des enthèses, des articulations et des ligaments peut favoriser la formation de ponts osseux entre les vertèbres.
- Avec le temps, une rigidité importante du dos, une posture voûtée et une réduction de l’expansion thoracique peuvent apparaître.
- Des manifestations extra-articulaires sont possibles, notamment uvéite, troubles digestifs, fatigue ou atteintes cutanées.
- Le diagnostic repose sur l’examen clinique, les analyses sanguines et l’imagerie, en particulier l’IRM des articulations sacro-iliaques.
- Les traitements incluent activité physique régulière, exercices adaptés, anti-inflammatoires et thérapies biologiques selon les cas.
- L’ostéopathie peut compléter la prise en charge en soutenant la mobilité, la posture, la respiration et le confort fonctionnel.
Version texte court
Spondylarthrite ankylosante : version courte
Une douleur lombaire persistante chez un jeune adulte n’est pas toujours une simple lombalgie. La spondylarthrite ankylosante est une maladie inflammatoire chronique qui touche surtout la colonne vertébrale et les articulations sacro-iliaques. Elle provoque raideur, douleur et diminution progressive de la mobilité. Contrairement aux douleurs mécaniques, elle s’améliore souvent avec le mouvement et s’aggrave au repos.
Symptômes fréquents
- Douleur lombaire persistante
- Raideur matinale
- Douleur dans les fesses
- Réveils nocturnes
- Amélioration avec l’activité
- Diminution de mobilité
- Fatigue chronique
- Douleurs aux hanches ou épaules
- Douleurs au talon (enthésite)
Causes possibles
- Prédisposition génétique
- Présence du gène HLA-B27
- Dérèglement immunitaire
- Inflammation chronique
- Facteurs environnementaux
- Microbiote intestinal
- Tabagisme
- Terrain familial
Comment poser le diagnostic ?
- Analyse des symptômes
- Douleur inflammatoire typique
- Examen clinique
- Test de Schober
- Mesure expansion thoracique
- Bilan sanguin inflammatoire
- Recherche HLA-B27
- Radiographies
- IRM des sacro-iliaques
Comment soulager ?
- Activité physique régulière
- Étirements adaptés
- Physiothérapie
- Exercices respiratoires
- AINS prescrits
- Biothérapies si nécessaire
- Gestion de la posture
- Suivi médical régulier
Place de l’ostéopathie
- Travail doux de mobilité
- Amélioration de la posture
- Détente musculaire compensatoire
- Mobilité thoracique
- Travail respiratoire
- Confort fonctionnel global
- Accompagnement complémentaire
Quand consulter rapidement ?
- Douleur persistante plus de 3 mois
- Raideur matinale importante
- Perte de mobilité rapide
- Fatigue inhabituelle
- Douleur oculaire ou œil rouge
- Douleurs nocturnes fréquentes
- Impact sur la vie quotidienne
En résumé
La spondylarthrite ankylosante est une maladie inflammatoire du rachis pouvant limiter progressivement la mobilité. Un diagnostic précoce, l’exercice régulier et une prise en charge adaptée permettent aujourd’hui de mieux contrôler les symptômes et de préserver la qualité de vie.
Introduction : Comprendre la spondylarthrite ankylosante
La spondylarthrite ankylosante est une maladie inflammatoire chronique qui touche principalement la colonne vertébrale et les articulations sacro-iliaques, situées entre le bassin et le bas du dos. Elle provoque généralement une douleur lombaire persistante, une raideur matinale et une diminution progressive de la mobilité du dos. Contrairement à une lombalgie mécanique classique, la douleur s’améliore souvent avec le mouvement et peut s’aggraver au repos.
La maladie apparaît le plus souvent chez les jeunes adultes et est associée à des facteurs génétiques, notamment le gène HLA-B27. Avec le temps, l’inflammation peut entraîner la formation de ponts osseux entre les vertèbres, réduisant la flexibilité de la colonne vertébrale. Une prise en charge précoce, incluant activité physique, suivi médical et approches complémentaires comme l’ostéopathie, peut aider à préserver la mobilité et la qualité de vie.
Anatomie impliquée : colonne vertébrale, articulations sacro-iliaques et enthèses
La spondylarthrite ankylosante affecte principalement le squelette axial, c’est-à-dire les structures qui soutiennent l’axe central du corps. Les zones les plus touchées sont la colonne vertébrale, les articulations sacro-iliaques et les enthèses, qui sont les points d’insertion des tendons et des ligaments sur l’os.
Les articulations sacro-iliaques, situées entre le sacrum et les os du bassin, représentent souvent le premier site d’inflammation. Lorsque ces articulations deviennent enflammées, on parle de sacro-iliite, une condition qui provoque des douleurs dans le bas du dos, les fesses ou la région lombaire.
La colonne vertébrale peut également être touchée progressivement. L’inflammation chronique au niveau des vertèbres et des ligaments rachidiens peut entraîner la formation de syndesmophytes, de petits ponts osseux reliant les vertèbres entre elles. Avec le temps, ces ponts osseux peuvent réduire la mobilité du rachis.
Les enthèses jouent aussi un rôle central dans cette maladie. L’inflammation de ces zones, appelée enthésite, peut provoquer des douleurs dans plusieurs régions du corps, notamment au talon (tendon d’Achille), au bassin ou le long de la colonne vertébrale.
Comprendre ces structures anatomiques permet de mieux saisir pourquoi la spondylarthrite ankylosante affecte à la fois la mobilité, la posture et parfois la respiration, lorsque la cage thoracique devient plus rigide.
Causes et facteurs de risque de la spondylarthrite ankylosante
La spondylarthrite ankylosante est une maladie complexe dont l’origine exacte n’est pas encore totalement élucidée. Les recherches scientifiques montrent qu’elle résulte probablement d’une interaction entre des facteurs génétiques, immunitaires et environnementaux. Ces éléments combinés peuvent déclencher une inflammation chronique qui cible principalement la colonne vertébrale et les articulations sacro-iliaques.
Facteurs génétiques
Le facteur de risque le plus important est la présence du gène HLA-B27, un marqueur génétique impliqué dans la régulation du système immunitaire. Environ 80 à 90 % des personnes atteintes de spondylarthrite ankylosante sont porteuses de ce gène.
Cependant, il est important de comprendre que la présence du HLA-B27 ne signifie pas automatiquement que la maladie va se développer. De nombreuses personnes porteuses de ce gène ne présenteront jamais de symptômes.
Les antécédents familiaux jouent également un rôle. Le risque de développer la maladie est plus élevé lorsqu’un parent proche est atteint d’une spondyloarthropathie.
Réponse inflammatoire du système immunitaire
Dans la spondylarthrite ankylosante, le système immunitaire devient anormalement actif et déclenche une inflammation chronique des enthèses, c’est-à-dire des zones où les tendons et les ligaments s’attachent à l’os.
Cette inflammation persistante stimule progressivement des mécanismes de réparation osseuse. Avec le temps, ces processus peuvent conduire à la formation de ponts osseux entre les vertèbres, appelés syndesmophytes, qui réduisent la mobilité de la colonne vertébrale.
Facteurs environnementaux
Chez les personnes génétiquement prédisposées, certains éléments environnementaux pourraient contribuer au déclenchement de la maladie. Parmi les facteurs étudiés figurent :
- certaines infections bactériennes, notamment intestinales
- les modifications du microbiote intestinal
- le tabagisme, qui est associé à une progression plus sévère de la maladie
- certains facteurs inflammatoires chroniques
Ces facteurs ne provoquent pas la maladie à eux seuls, mais ils peuvent agir comme déclencheurs chez les individus susceptibles.
Sexe et âge
La spondylarthrite ankylosante apparaît le plus souvent chez les jeunes adultes, généralement entre 20 et 40 ans.
Elle a longtemps été considérée comme plus fréquente chez les hommes, bien que les recherches récentes montrent que les femmes peuvent également être atteintes, parfois sous des formes moins visibles à l’imagerie radiologique.
Interaction entre les différents facteurs
La spondylarthrite ankylosante ne résulte donc pas d’une seule cause, mais plutôt d’un ensemble de mécanismes biologiques et environnementaux. Une prédisposition génétique combinée à certains déclencheurs inflammatoires semble favoriser l’apparition de la maladie.
Comprendre ces facteurs de risque permet d’identifier plus rapidement les patients susceptibles de développer une spondylarthrite ankylosante et d’instaurer une prise en charge précoce visant à préserver la mobilité et la qualité de vie.
Le rôle du gène HLA-B27
Le gène HLA-B27 est l’un des facteurs les plus étroitement associés à la spondylarthrite ankylosante. Il appartient à la famille des gènes HLA (Human Leukocyte Antigen), qui jouent un rôle essentiel dans le fonctionnement du système immunitaire. Ces gènes permettent aux cellules de l’organisme de présenter des fragments de protéines aux cellules immunitaires afin de distinguer ce qui appartient au corps de ce qui est étranger.
Chez les personnes atteintes de spondylarthrite ankylosante, la présence du HLA-B27 est retrouvée dans une proportion très élevée de cas, ce qui suggère une forte association génétique avec la maladie. Toutefois, ce gène ne constitue pas à lui seul la cause de la pathologie. Une grande partie de la population porte ce marqueur génétique sans jamais développer de symptômes.
Comment le HLA-B27 pourrait contribuer à la maladie
Plusieurs hypothèses scientifiques tentent d’expliquer le lien entre le HLA-B27 et l’inflammation observée dans la spondylarthrite ankylosante.
1. Réponse immunitaire anormale
Le HLA-B27 pourrait modifier la manière dont certaines protéines sont présentées au système immunitaire. Cette modification pourrait déclencher une réaction inflammatoire excessive dirigée contre les tissus articulaires, en particulier au niveau des enthèses et des articulations sacro-iliaques.
2. Mauvais repliement de la protéine
Certaines recherches suggèrent que la protéine HLA-B27 pourrait parfois se replier de manière anormale dans les cellules. Ce phénomène pourrait entraîner un stress cellulaire et stimuler la production de molécules inflammatoires.
3. Interaction avec le microbiote intestinal
Une autre hypothèse propose que le HLA-B27 pourrait influencer les interactions entre le système immunitaire et les bactéries intestinales. Des modifications du microbiote pourraient alors favoriser l’activation de processus inflammatoires chroniques.
HLA-B27 : un facteur de risque, pas une certitude
Il est important de souligner que la présence du gène HLA-B27 ne signifie pas qu’une personne développera nécessairement la spondylarthrite ankylosante. De nombreux individus porteurs de ce marqueur génétique restent parfaitement en santé toute leur vie.
Inversement, certaines personnes atteintes de la maladie ne possèdent pas ce gène, ce qui montre que d’autres mécanismes biologiques sont également impliqués.
Ainsi, le HLA-B27 doit être considéré comme un facteur de susceptibilité génétique plutôt qu’une cause directe de la maladie. C’est l’interaction entre ce terrain génétique et d’autres facteurs biologiques ou environnementaux qui semble favoriser l’apparition de la spondylarthrite ankylosante.
Mécanismes physiopathologiques de la spondylarthrite ankylosante
La spondylarthrite ankylosante est caractérisée par un processus inflammatoire chronique qui touche principalement les articulations sacro-iliaques, la colonne vertébrale et les enthèses. Cette inflammation déclenche une série de réactions biologiques qui peuvent, au fil du temps, modifier la structure des tissus et réduire la mobilité du rachis.
Inflammation des enthèses
Le point de départ de la maladie se situe souvent au niveau des enthèses, c’est-à-dire les zones où les tendons et les ligaments s’attachent à l’os.
Dans la spondylarthrite ankylosante, ces régions deviennent le siège d’une inflammation appelée enthésite. Cette réaction inflammatoire provoque une douleur locale, une raideur et parfois un gonflement des tissus environnants.
L’inflammation des enthèses est particulièrement fréquente :
- au niveau des articulations sacro-iliaques
- le long des ligaments de la colonne vertébrale
- à certaines insertions tendineuses comme le tendon d’Achille
Processus inflammatoire et destruction tissulaire
Lorsque l’inflammation persiste, elle peut provoquer des micro-lésions dans les structures osseuses et ligamentaires. Le système immunitaire active alors des mécanismes de réparation visant à stabiliser les zones affectées.
Cette phase de réparation entraîne la production de nouveau tissu osseux. Bien que ce processus soit initialement protecteur, il peut progressivement modifier la structure normale de la colonne vertébrale.
Formation des syndesmophytes
Au fil du temps, ces processus de réparation peuvent conduire à la formation de syndesmophytes, de fines excroissances osseuses qui se développent le long des vertèbres.
Ces structures peuvent finir par relier les vertèbres adjacentes, créant des ponts osseux qui réduisent la flexibilité du rachis.
Fusion vertébrale progressive
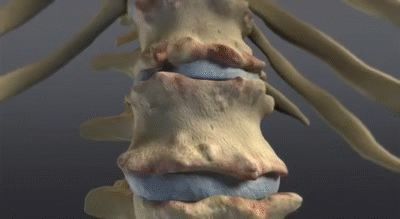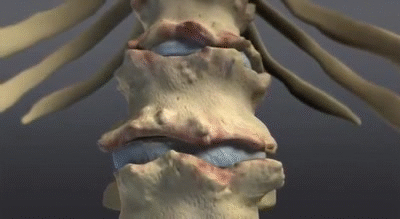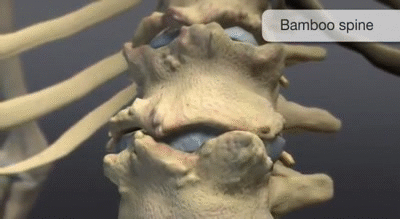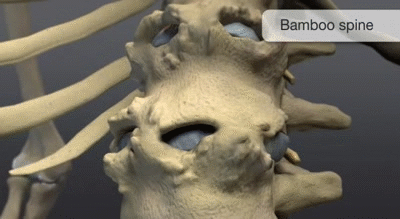
Dans les formes avancées de la maladie, les syndesmophytes peuvent se multiplier et fusionner les vertèbres entre elles. La colonne vertébrale peut alors prendre un aspect radiologique caractéristique appelé “colonne en bambou”.
Cette rigidité progressive peut entraîner :
- une diminution importante de la mobilité
- une posture voûtée
- une réduction de l’expansion thoracique lors de la respiration
Un équilibre entre inflammation et réparation osseuse
La physiopathologie de la spondylarthrite ankylosante repose donc sur un équilibre complexe entre inflammation et reconstruction osseuse. L’inflammation provoque des lésions tissulaires, tandis que les mécanismes de réparation tentent de stabiliser les structures atteintes.
Cependant, lorsque ces processus deviennent excessifs ou déséquilibrés, ils peuvent entraîner les modifications structurales caractéristiques de la maladie.
Comprendre ces mécanismes est essentiel pour orienter les stratégies thérapeutiques visant à réduire l’inflammation, préserver la mobilité et limiter la progression des lésions structurales.
Symptômes de la spondylarthrite ankylosante
Les symptômes de la spondylarthrite ankylosante apparaissent généralement progressivement et peuvent évoluer sur plusieurs années. La maladie débute le plus souvent par des douleurs lombaires persistantes accompagnées d’une raideur matinale. Ces manifestations sont liées à l’inflammation des articulations sacro-iliaques et des structures de la colonne vertébrale.
Contrairement aux douleurs mécaniques du dos, les symptômes de la spondylarthrite ankylosante ont souvent un caractère inflammatoire.
Douleur lombaire inflammatoire
Le symptôme le plus fréquent est une douleur profonde dans le bas du dos ou dans les fesses. Cette douleur peut alterner d’un côté à l’autre et s’accompagner d’une raideur importante au réveil.
Plusieurs caractéristiques permettent de distinguer cette douleur inflammatoire :
- apparition progressive avant l’âge de 40 ans
- persistance pendant plus de trois mois
- amélioration avec l’activité physique
- aggravation lors des périodes de repos
- réveils nocturnes dus à la douleur
Raideur matinale
La raideur matinale est une manifestation typique de la maladie. Elle peut durer plus de 30 minutes, parfois plusieurs heures, et diminue généralement avec le mouvement et l’activité.
Cette raideur reflète l’inflammation des articulations vertébrales et des tissus environnants.
Diminution de la mobilité
Avec le temps, l’inflammation chronique peut entraîner une perte progressive de la mobilité de la colonne vertébrale. Les patients peuvent éprouver des difficultés à se pencher en avant, à tourner le tronc ou à effectuer certains mouvements du dos.
Dans les formes avancées, la rigidité peut affecter la posture et conduire à une cyphose thoracique, donnant au dos une apparence voûtée.
Douleurs dans d’autres articulations
Bien que la colonne vertébrale soit principalement touchée, la spondylarthrite ankylosante peut également provoquer des douleurs dans d’autres articulations :
- hanches
- épaules
- genoux
- pieds
Ces douleurs sont souvent liées à une inflammation des structures articulaires ou des enthèses.
Enthésites
L’inflammation des points d’insertion des tendons, appelée enthésite, est fréquente dans cette maladie. Elle peut provoquer des douleurs dans plusieurs régions du corps, notamment :
- au talon (insertion du tendon d’Achille)
- sous le pied (fascia plantaire)
- au niveau du bassin
- le long des ligaments de la colonne vertébrale
Fatigue
La fatigue est un symptôme souvent sous-estimé. L’inflammation chronique mobilise les ressources de l’organisme et peut entraîner une sensation persistante d’épuisement.
Manifestations extra-articulaires
Dans certains cas, la maladie peut s’accompagner d’atteintes en dehors du système musculo-squelettique, notamment :
- uvéite (inflammation de l’œil)
- maladies inflammatoires de l’intestin
- atteintes cutanées liées au psoriasis
Ces manifestations montrent que la spondylarthrite ankylosante est une maladie inflammatoire systémique qui peut affecter plusieurs systèmes de l’organisme.
La reconnaissance précoce de ces symptômes est essentielle pour orienter le diagnostic et permettre une prise en charge adaptée visant à limiter l’inflammation et préserver la mobilité.
Douleur lombaire inflammatoire : signe caractéristique de la spondylarthrite ankylosante
La douleur lombaire inflammatoire est l’un des signes les plus caractéristiques de la spondylarthrite ankylosante. Elle constitue souvent le premier symptôme de la maladie et peut apparaître plusieurs années avant que le diagnostic ne soit confirmé.
Cette douleur est principalement liée à l’inflammation des articulations sacro-iliaques, situées entre le sacrum et les os du bassin. Lorsque ces articulations deviennent enflammées, on parle de sacro-iliite, une condition très fréquente dans les spondyloarthropathies.
Caractéristiques de la douleur inflammatoire
Contrairement à la lombalgie mécanique classique, la douleur inflammatoire possède plusieurs caractéristiques spécifiques :
- apparition progressive avant l’âge de 40 ans
- durée supérieure à 3 mois
- amélioration avec l’activité physique
- aggravation lors du repos prolongé
- réveils nocturnes causés par la douleur
- raideur matinale prolongée
Cette combinaison de signes constitue un indice clinique important pour orienter le diagnostic vers une spondyloarthrite.
Localisation de la douleur
La douleur se situe généralement :
- dans le bas du dos
- dans les fesses, parfois d’un seul côté puis de l’autre
- au niveau de la jonction entre le bassin et la colonne vertébrale
Elle peut également irradier vers les cuisses ou les hanches, ce qui peut parfois être confondu avec d’autres causes de lombalgie.
Évolution de la douleur au fil du temps
Au début de la maladie, la douleur peut être intermittente, avec des périodes d’amélioration et de réapparition des symptômes. Avec le temps, si l’inflammation persiste, la douleur peut devenir plus constante et s’accompagner d’une diminution progressive de la mobilité vertébrale.
Dans les stades avancés, les modifications structurelles de la colonne vertébrale peuvent entraîner une rigidité importante du rachis et des limitations fonctionnelles.
Importance du diagnostic précoce
La reconnaissance de la douleur lombaire inflammatoire est essentielle, car elle permet d’identifier plus rapidement une spondylarthrite ankylosante. Un diagnostic précoce permet d’instaurer une prise en charge adaptée visant à réduire l’inflammation, maintenir la mobilité et ralentir la progression de la maladie.
Dans ce contexte, l’évaluation clinique, l’imagerie médicale et la collaboration entre professionnels de santé jouent un rôle central pour orienter le diagnostic et optimiser la prise en charge du patient.
Manifestations extra-articulaires de la spondylarthrite ankylosante
La spondylarthrite ankylosante n’affecte pas uniquement la colonne vertébrale et les articulations. Comme il s’agit d’une maladie inflammatoire systémique, elle peut également toucher d’autres organes du corps. Ces atteintes sont appelées manifestations extra-articulaires.
Chez certains patients, ces manifestations peuvent même apparaître avant les douleurs rachidiennes, ce qui peut compliquer le diagnostic.
Atteinte oculaire : l’uvéite
L’uvéite antérieure est la manifestation extra-articulaire la plus fréquente. Elle correspond à une inflammation de la partie antérieure de l’œil.
Les symptômes peuvent inclure :
- douleur oculaire
- rougeur de l’œil
- sensibilité à la lumière
- vision floue
L’uvéite apparaît souvent de manière aiguë et unilatérale. Elle nécessite une prise en charge médicale rapide afin d’éviter des complications visuelles.
Atteintes digestives
Certaines personnes atteintes de spondylarthrite ankylosante présentent également des maladies inflammatoires de l’intestin, comme :
- la maladie de Crohn
- la rectocolite hémorragique
Ces maladies provoquent une inflammation chronique du tube digestif pouvant entraîner des douleurs abdominales, des diarrhées ou des troubles digestifs persistants.
Manifestations cutanées
La spondylarthrite ankylosante peut parfois être associée à des affections dermatologiques, notamment le psoriasis. Cette maladie inflammatoire de la peau se manifeste par des plaques rouges recouvertes de squames blanchâtres.
Atteintes cardiovasculaires
Bien que plus rares, certaines complications cardiovasculaires peuvent survenir dans les formes évoluées de la maladie. Elles peuvent inclure :
- inflammation de l’aorte (aortite)
- insuffisance de la valve aortique
- troubles de conduction cardiaque
Ces atteintes restent peu fréquentes mais nécessitent une surveillance médicale régulière.
Atteintes respiratoires
Lorsque la spondylarthrite ankylosante affecte les articulations de la cage thoracique, la mobilité des côtes peut diminuer. Cette rigidité thoracique peut entraîner une réduction de l’expansion pulmonaire, rendant la respiration plus limitée.
Une maladie systémique
Ces différentes manifestations montrent que la spondylarthrite ankylosante est bien plus qu’une simple maladie du dos. L’inflammation peut toucher plusieurs systèmes de l’organisme, ce qui explique l’importance d’une prise en charge globale et multidisciplinaire.
La reconnaissance de ces manifestations extra-articulaires permet d’orienter plus rapidement le diagnostic et d’adapter le traitement afin de limiter l’impact de la maladie sur la qualité de vie.
Évolution naturelle de la spondylarthrite ankylosante
La spondylarthrite ankylosante est une maladie chronique dont l’évolution peut varier considérablement d’une personne à l’autre. Chez certains patients, les symptômes restent relativement modérés pendant de nombreuses années. Chez d’autres, l’inflammation persistante peut entraîner des modifications structurales progressives de la colonne vertébrale.
Comprendre les différentes étapes de l’évolution de la maladie permet de mieux anticiper les complications et d’orienter les stratégies de traitement.
Stade précoce : inflammation initiale
Au début de la maladie, l’inflammation touche principalement les articulations sacro-iliaques. Cette phase peut durer plusieurs années avant que des modifications visibles apparaissent à l’imagerie.
Les symptômes typiques incluent :
- douleur lombaire inflammatoire
- raideur matinale
- douleurs dans les fesses
- fatigue persistante
À ce stade, les radiographies peuvent être normales. L’IRM est souvent l’examen le plus sensible pour détecter l’inflammation précoce.
Stade intermédiaire : apparition des lésions structurales
Avec le temps, l’inflammation chronique peut provoquer des érosions osseuses et des phénomènes de réparation excessive. Cette phase se caractérise par l’apparition de nouvelles formations osseuses appelées syndesmophytes.
Ces structures osseuses se développent le long des ligaments de la colonne vertébrale et peuvent progressivement relier les vertèbres entre elles.
Les patients peuvent alors présenter :
- une diminution de la flexion lombaire
- une perte de mobilité du rachis
- une rigidité croissante du dos
Stade avancé : fusion vertébrale
Dans les formes plus évoluées, les syndesmophytes peuvent fusionner plusieurs vertèbres adjacentes. Cette fusion donne à la colonne vertébrale un aspect radiologique caractéristique appelé “colonne en bambou”.
Cette rigidité entraîne :
- une perte importante de mobilité vertébrale
- une posture voûtée (cyphose thoracique)
- une limitation des mouvements du tronc
La cage thoracique peut également devenir plus rigide, ce qui peut réduire l’amplitude des mouvements respiratoires.
Une évolution très variable
Il est important de souligner que tous les patients n’évoluent pas vers les formes sévères de la maladie. Les progrès thérapeutiques, notamment les traitements anti-inflammatoires et biologiques, permettent aujourd’hui de ralentir significativement la progression de la spondylarthrite ankylosante.
Une prise en charge précoce combinant suivi médical, activité physique et approches complémentaires comme l’ostéopathie peut contribuer à maintenir la mobilité et améliorer la qualité de vie sur le long terme.
Complications possibles de la spondylarthrite ankylosante
Lorsque la spondylarthrite ankylosante évolue sur plusieurs années, l’inflammation chronique peut entraîner diverses complications structurales et fonctionnelles. Ces complications ne surviennent pas chez tous les patients, mais elles peuvent apparaître lorsque la maladie progresse ou lorsque l’inflammation reste insuffisamment contrôlée.
Fusion vertébrale (ankylose)
L’une des complications les plus caractéristiques est la fusion progressive des vertèbres. L’inflammation chronique stimule la formation de syndesmophytes, des ponts osseux qui relient les vertèbres entre elles.
Avec le temps, cette fusion peut entraîner :
- une rigidité importante du rachis
- une perte de flexibilité de la colonne vertébrale
- une difficulté à effectuer certains mouvements du tronc
Dans les formes avancées, la colonne vertébrale peut prendre l’apparence radiologique appelée “colonne en bambou”.
Déformation de la posture
La fusion progressive des vertèbres peut également modifier la posture du patient. Une cyphose thoracique peut se développer, donnant au dos une apparence voûtée.
Cette déformation peut entraîner :
- une difficulté à se tenir droit
- une limitation du champ visuel vers l’avant
- une fatigue musculaire accrue liée à la compensation posturale
Fractures vertébrales
Une colonne vertébrale ankylosée devient plus rigide mais aussi plus fragile. Même un traumatisme mineur peut parfois provoquer une fracture vertébrale.
Ces fractures peuvent être graves, car elles peuvent entraîner :
- une instabilité de la colonne vertébrale
- une compression nerveuse
- des complications neurologiques
Restriction respiratoire
Lorsque l’inflammation touche les articulations costo-vertébrales et costo-sternales, la cage thoracique peut devenir moins mobile. Cette rigidité limite l’expansion des côtes lors de la respiration.
Cela peut provoquer :
- une respiration plus superficielle
- une diminution de la capacité pulmonaire
- une fatigue respiratoire lors des efforts
Complications cardiovasculaires
Dans certains cas, l’inflammation chronique peut affecter le système cardiovasculaire. Les complications possibles incluent :
- inflammation de l’aorte (aortite)
- insuffisance de la valve aortique
- troubles de conduction cardiaque
Ces complications restent relativement rares, mais elles justifient une surveillance médicale régulière.
Importance d’une prise en charge précoce
La prévention de ces complications repose principalement sur un diagnostic précoce et une prise en charge adaptée. Les traitements anti-inflammatoires, les thérapies biologiques, l’activité physique régulière et la rééducation peuvent ralentir la progression de la maladie.
Dans ce contexte, les approches complémentaires comme l’ostéopathie peuvent contribuer à maintenir la mobilité articulaire, améliorer la posture et réduire certaines tensions musculo-squelettiques, participant ainsi au maintien de la qualité de vie des patients.
Diagnostic de la spondylarthrite ankylosante
Le diagnostic de la spondylarthrite ankylosante repose sur une combinaison d’éléments cliniques, biologiques et radiologiques. Comme les symptômes peuvent apparaître progressivement et ressembler à d’autres formes de lombalgie, l’identification de la maladie peut parfois prendre plusieurs années.
Le diagnostic est généralement posé par un médecin spécialiste en rhumatologie, mais plusieurs professionnels de santé peuvent participer à la reconnaissance des signes évocateurs.
Examen clinique
L’évaluation clinique constitue souvent la première étape du diagnostic. Le professionnel de santé s’intéresse notamment aux caractéristiques de la douleur lombaire et à l’évolution des symptômes.
Plusieurs éléments orientent vers une spondylarthrite ankylosante :
- douleur lombaire inflammatoire débutant avant 40 ans
- symptômes évoluant depuis plus de trois mois
- amélioration de la douleur avec l’activité physique
- raideur matinale prolongée
L’examen physique peut également inclure l’évaluation de la mobilité de la colonne vertébrale et de la cage thoracique.
Tests de mobilité rachidienne
Certains tests cliniques permettent d’évaluer la flexibilité de la colonne vertébrale.
Test de Schober
Ce test mesure la flexion lombaire. Deux points sont marqués sur le bas du dos, généralement au niveau de la cinquième vertèbre lombaire et 10 cm au-dessus. Lorsque le patient se penche vers l’avant, la distance entre les deux marques doit normalement augmenter d’au moins 5 cm.
Une augmentation plus faible peut indiquer une limitation de la mobilité lombaire.
Expansion thoracique
Le praticien peut également mesurer l’expansion de la cage thoracique lors de la respiration. Une diminution de cette expansion peut suggérer une atteinte des articulations costo-vertébrales.
Analyses sanguines
Les tests sanguins ne permettent pas de diagnostiquer la maladie à eux seuls, mais ils peuvent apporter des indices utiles.
Les examens les plus fréquents incluent :
- la recherche du gène HLA-B27
- la mesure de la CRP (protéine C-réactive)
- la mesure de la vitesse de sédimentation
Ces marqueurs peuvent refléter la présence d’une inflammation dans l’organisme.
Imagerie médicale
L’imagerie joue un rôle central dans la confirmation du diagnostic.
Radiographie
Les radiographies permettent d’identifier les modifications structurales de la colonne vertébrale et des articulations sacro-iliaques, notamment :
- érosions osseuses
- sclérose articulaire
- formation de syndesmophytes
Cependant, les radiographies peuvent rester normales dans les stades précoces.
Imagerie par résonance magnétique (IRM)
L’IRM est aujourd’hui l’examen le plus sensible pour détecter l’inflammation précoce des articulations sacro-iliaques. Elle permet de visualiser l’œdème osseux et les signes d’inflammation active avant l’apparition de lésions visibles à la radiographie.
Importance du diagnostic précoce
Un diagnostic précoce permet d’instaurer un traitement adapté visant à réduire l’inflammation et ralentir la progression de la maladie. La reconnaissance rapide des signes cliniques et l’utilisation appropriée de l’imagerie sont donc essentielles pour améliorer le pronostic et préserver la mobilité du patient.
Diagnostic différentiel de la spondylarthrite ankylosante
Le diagnostic de la spondylarthrite ankylosante peut parfois être difficile, car plusieurs conditions peuvent provoquer des douleurs similaires dans le bas du dos ou dans les articulations. Il est donc essentiel pour le professionnel de santé d’exclure d’autres pathologies pouvant imiter les symptômes de la maladie.
Cette étape, appelée diagnostic différentiel, permet d’orienter plus précisément l’évaluation clinique et les examens complémentaires.
Lombalgie mécanique
La lombalgie mécanique est la cause la plus fréquente de douleur lombaire dans la population générale. Elle est généralement liée à :
- une surcharge musculaire
- une mauvaise posture
- une dégénérescence discale
Contrairement à la douleur inflammatoire de la spondylarthrite ankylosante, la lombalgie mécanique :
- s’aggrave avec l’activité
- s’améliore avec le repos
- ne s’accompagne pas de raideur matinale prolongée
Arthrose vertébrale
L’arthrose de la colonne vertébrale peut également provoquer des douleurs lombaires et une limitation des mouvements.
Cependant, cette affection apparaît généralement chez les personnes plus âgées et résulte d’une usure progressive du cartilage articulaire, plutôt que d’un processus inflammatoire.
Hyperostose squelettique idiopathique diffuse (DISH)
L’hyperostose squelettique idiopathique diffuse, parfois appelée maladie de Forestier, peut produire des images radiologiques ressemblant à celles observées dans la spondylarthrite ankylosante.
Toutefois, plusieurs éléments permettent de distinguer les deux conditions :
- absence d’inflammation des articulations sacro-iliaques
- formation d’ossifications plus épaisses le long de la colonne vertébrale
- atteinte généralement observée chez les personnes plus âgées
Arthrite rhumatoïde
L’arthrite rhumatoïde est une autre maladie inflammatoire auto-immune qui peut provoquer des douleurs articulaires.
Cependant, elle affecte surtout :
- les petites articulations des mains
- les poignets
- les pieds
La colonne vertébrale est généralement moins touchée que dans la spondylarthrite ankylosante.
Spondyloarthrite axiale non radiographique
Certaines personnes présentent des symptômes caractéristiques de la spondylarthrite ankylosante sans que les modifications structurales soient visibles à la radiographie. On parle alors de spondyloarthrite axiale non radiographique.
Cette condition peut représenter une forme précoce de la maladie et nécessite souvent une évaluation par IRM pour détecter l’inflammation des articulations sacro-iliaques.
Importance de l’évaluation clinique
La distinction entre ces différentes pathologies repose sur une analyse globale des symptômes, de l’examen clinique et des résultats d’imagerie.
Un diagnostic précis est essentiel afin d’instaurer une prise en charge adaptée et de limiter l’évolution de la maladie lorsque la spondylarthrite ankylosante est confirmée.
Traitements médicaux de la spondylarthrite ankylosante
La prise en charge de la spondylarthrite ankylosante vise principalement à réduire l’inflammation, soulager la douleur et préserver la mobilité de la colonne vertébrale. Le traitement repose généralement sur une approche combinant médicaments, activité physique et suivi médical régulier.
Les stratégies thérapeutiques sont adaptées à la sévérité de la maladie et à l’évolution des symptômes.
Anti-inflammatoires non stéroïdiens (AINS)
Les anti-inflammatoires non stéroïdiens (AINS) représentent souvent le traitement de première ligne. Ils permettent de réduire l’inflammation et d’atténuer les douleurs rachidiennes.
Parmi les médicaments fréquemment prescrits :
- ibuprofène
- naproxène
- diclofénac
Chez de nombreux patients, les AINS peuvent améliorer la mobilité et diminuer la raideur matinale.
Thérapies biologiques
Lorsque les symptômes persistent malgré les traitements conventionnels, des thérapies biologiques peuvent être proposées.
Ces médicaments ciblent certaines molécules du système immunitaire responsables de l’inflammation, notamment :
- les inhibiteurs du TNF (anti-TNF)
- les inhibiteurs de l’interleukine-17 (anti-IL-17)
Ces traitements ont considérablement amélioré la prise en charge des formes actives de la maladie en réduisant l’inflammation et en ralentissant la progression des lésions structurales.
Physiothérapie et exercices thérapeutiques
L’activité physique joue un rôle essentiel dans la gestion de la spondylarthrite ankylosante. Les programmes de physiothérapie et d’exercices adaptés permettent de :
- maintenir la mobilité de la colonne vertébrale
- renforcer les muscles posturaux
- améliorer la respiration thoracique
- prévenir les déformations posturales
Les exercices peuvent inclure :
- étirements de la colonne vertébrale
- exercices d’extension du dos
- exercices respiratoires
- activités physiques comme la natation ou le yoga
Suivi médical régulier
La spondylarthrite ankylosante étant une maladie chronique, un suivi médical régulier est important afin d’évaluer l’évolution des symptômes et d’adapter le traitement.
Ce suivi peut inclure :
- l’évaluation de la mobilité rachidienne
- la surveillance de l’inflammation
- l’ajustement des traitements médicamenteux
Une prise en charge précoce et adaptée permet aujourd’hui de ralentir la progression de la maladie et d’améliorer significativement la qualité de vie des patients.
Exercices et activité physique dans la spondylarthrite ankylosante
L’activité physique joue un rôle essentiel dans la prise en charge de la spondylarthrite ankylosante. Contrairement à de nombreuses autres affections du dos, l’inactivité prolongée peut aggraver les symptômes. Le mouvement régulier aide à réduire la raideur, maintenir la mobilité de la colonne vertébrale et préserver la fonction respiratoire.
Les exercices sont souvent recommandés en complément des traitements médicaux afin de ralentir la progression de la rigidité rachidienne et améliorer la qualité de vie des patients.
Exercices de mobilité de la colonne vertébrale
Les exercices de mobilité visent à maintenir l’amplitude des mouvements de la colonne vertébrale. Ils permettent de limiter la rigidité et de conserver une certaine flexibilité du rachis.
Ces exercices incluent notamment :
- mouvements d’extension du dos
- étirements de la colonne vertébrale
- rotations contrôlées du tronc
- exercices de flexibilité lombaire et thoracique
Pratiqués régulièrement, ces mouvements peuvent contribuer à ralentir la perte de mobilité associée à la maladie.
Exercices respiratoires
La spondylarthrite ankylosante peut réduire la mobilité de la cage thoracique lorsque les articulations costo-vertébrales deviennent rigides. Les exercices respiratoires permettent de préserver l’expansion thoracique et d’améliorer la ventilation pulmonaire.
Ces exercices peuvent inclure :
- respiration profonde avec expansion des côtes
- exercices de mobilité thoracique
- travail diaphragmatique
Maintenir une bonne mobilité thoracique est important pour prévenir les limitations respiratoires à long terme.
Renforcement musculaire
Le renforcement musculaire permet de soutenir la colonne vertébrale et de stabiliser les structures articulaires. Les exercices ciblent souvent :
- les muscles du tronc
- les muscles dorsaux
- les muscles abdominaux
Un bon tonus musculaire contribue à maintenir une posture plus stable et à réduire les compensations mécaniques.
Activités physiques recommandées
Certaines activités sont particulièrement adaptées aux personnes atteintes de spondylarthrite ankylosante :
- natation
- marche
- yoga adapté
- pilates thérapeutique
Ces activités favorisent la mobilité et renforcent la musculature sans provoquer de surcharge excessive sur la colonne vertébrale.
Importance de la régularité
L’efficacité des exercices repose surtout sur leur pratique régulière. Même des séances courtes, réalisées quotidiennement, peuvent contribuer à améliorer la mobilité et à diminuer la raideur.
Dans de nombreux cas, les exercices sont intégrés dans un programme global comprenant traitement médical, physiothérapie et approches complémentaires, afin d’optimiser la prise en charge de la maladie sur le long terme.
Place de l’ostéopathie dans la prise en charge de la spondylarthrite ankylosante
L’ostéopathie peut occuper une place complémentaire dans la prise en charge globale de la spondylarthrite ankylosante, en particulier pour accompagner les aspects fonctionnels de la maladie. Bien que cette pathologie soit avant tout une affection inflammatoire nécessitant un suivi médical, l’ostéopathie peut contribuer à améliorer la mobilité, réduire certaines tensions musculo-squelettiques et soutenir l’équilibre postural.
L’objectif du traitement ostéopathique n’est pas de traiter directement l’inflammation auto-immune, mais d’aider le corps à conserver le plus longtemps possible une mécanique fonctionnelle harmonieuse.
Maintien de la mobilité articulaire
La spondylarthrite ankylosante entraîne progressivement une diminution de la mobilité de certaines articulations, notamment au niveau de la colonne vertébrale et du bassin. L’ostéopathie peut intervenir pour préserver la mobilité des structures encore fonctionnelles.
Le travail peut porter sur :
- la colonne thoracique
- les articulations sacro-iliaques
- les hanches
- les épaules
En améliorant la mobilité de ces régions, l’ostéopathie peut aider à limiter certaines compensations mécaniques qui apparaissent lorsque certaines articulations deviennent plus rigides.
Travail sur la cage thoracique et la respiration
Lorsque la maladie touche les articulations costo-vertébrales, la cage thoracique peut devenir moins mobile. Cette rigidité peut réduire l’amplitude respiratoire.
L’ostéopathie peut contribuer à améliorer la mobilité :
- des côtes
- du sternum
- du diaphragme
Ce travail peut favoriser une respiration plus ample et soutenir la fonction respiratoire, particulièrement importante dans l’évolution de la maladie.
Réduction des tensions musculaires compensatoires
La rigidité progressive de la colonne vertébrale peut entraîner une augmentation des tensions musculaires autour du rachis et du bassin.
Les techniques ostéopathiques visant les tissus mous peuvent aider à diminuer ces tensions, notamment au niveau :
- des muscles paravertébraux
- des muscles cervicaux
- des muscles pelviens
La réduction de ces tensions peut améliorer le confort et faciliter certains mouvements du quotidien.
Soutien de l’équilibre postural
Avec l’évolution de la spondylarthrite ankylosante, des modifications posturales peuvent apparaître, notamment une tendance à l’augmentation de la cyphose thoracique et à l’antéprojection de la tête.
L’ostéopathie peut accompagner le patient dans la prise de conscience de sa posture et favoriser un meilleur équilibre entre les différentes chaînes musculaires du corps.
Approche intégrée et précautions
Chez les patients atteints de spondylarthrite ankylosante, certaines précautions sont essentielles. Dans les formes avancées, la colonne vertébrale peut devenir plus rigide et plus fragile.
Les techniques ostéopathiques doivent donc être douces, adaptées et non traumatiques, en évitant les manipulations vertébrales forcées.
L’ostéopathie s’inscrit ainsi dans une approche multidisciplinaire, aux côtés du suivi médical, des traitements anti-inflammatoires et des programmes d’exercices thérapeutiques, afin de soutenir la mobilité et la qualité de vie des personnes vivant avec cette maladie.
Conseils pratiques pour vivre avec la spondylarthrite ankylosante
Vivre avec la spondylarthrite ankylosante implique souvent d’adopter certaines habitudes afin de limiter la progression de la raideur et préserver la mobilité de la colonne vertébrale. Bien que les traitements médicaux jouent un rôle essentiel, les habitudes quotidiennes influencent fortement l’évolution des symptômes.
Des stratégies simples peuvent aider à améliorer le confort et à maintenir une bonne fonction articulaire au quotidien.
Maintenir une activité physique régulière
Le mouvement est l’un des éléments les plus importants dans la gestion de la spondylarthrite ankylosante. Une activité physique régulière aide à :
- réduire la raideur articulaire
- maintenir la mobilité du rachis
- renforcer les muscles posturaux
- améliorer la respiration
Des activités comme la marche, la natation ou certains exercices de mobilité peuvent être particulièrement bénéfiques.
Adopter une bonne posture
Avec le temps, la maladie peut favoriser une tendance à la flexion du tronc et à l’enroulement des épaules. Il est donc important de maintenir une posture aussi droite que possible au quotidien.
Quelques habitudes utiles :
- garder la tête alignée avec la colonne vertébrale
- éviter de rester longtemps penché vers l’avant
- effectuer des pauses régulières lors du travail assis
La prise de conscience posturale peut aider à limiter certaines déformations progressives.
Optimiser la position de sommeil
Le sommeil joue également un rôle important dans le confort des patients.
Certaines recommandations peuvent aider :
- utiliser un matelas relativement ferme
- éviter les oreillers trop épais
- privilégier une position qui maintient la colonne vertébrale alignée
Certaines personnes trouvent également un soulagement en réalisant quelques étirements doux avant le coucher.
Préserver la mobilité thoracique
La mobilité de la cage thoracique est essentielle pour maintenir une respiration efficace. Des exercices respiratoires simples peuvent aider à préserver l’expansion thoracique.
Par exemple :
- respirations profondes en ouvrant les côtes
- exercices d’étirement thoracique
- mobilisation douce de la cage thoracique
Ces exercices peuvent contribuer à maintenir la souplesse des structures impliquées dans la respiration.
Importance du suivi médical
Même lorsque les symptômes sont relativement stables, il est important de maintenir un suivi médical régulier afin de surveiller l’évolution de la maladie et adapter les traitements si nécessaire.
Une approche combinant traitement médical, activité physique et stratégies de gestion quotidienne permet souvent d’améliorer la qualité de vie et de limiter l’impact de la maladie sur les activités quotidiennes.
Quand consulter un professionnel de santé
La spondylarthrite ankylosante est une maladie inflammatoire chronique qui peut évoluer progressivement. Bien que certaines douleurs lombaires puissent être liées à des causes bénignes, certains signes doivent inciter à consulter un professionnel de santé afin d’obtenir une évaluation appropriée.
Un diagnostic précoce permet souvent de mettre en place un traitement adapté et de limiter les complications à long terme.
Douleur lombaire persistante
Il est recommandé de consulter si une douleur dans le bas du dos :
- persiste pendant plus de trois mois
- apparaît avant l’âge de 40 ans
- s’améliore avec le mouvement mais pas avec le repos
- s’accompagne d’une raideur importante le matin
Ces caractéristiques peuvent correspondre à une douleur lombaire inflammatoire, un signe fréquent de la spondylarthrite ankylosante.
Raideur matinale prolongée
Une raideur marquée au réveil, qui peut durer plus de trente minutes, peut être un indice d’inflammation articulaire. Cette raideur peut diminuer progressivement avec l’activité physique au cours de la journée.
Douleurs dans les hanches ou les fesses
Certaines personnes ressentent des douleurs profondes dans les fesses, souvent liées à une inflammation des articulations sacro-iliaques. Ces douleurs peuvent alterner d’un côté à l’autre et être plus marquées durant la nuit.
Symptômes associés
D’autres symptômes peuvent également justifier une consultation :
- fatigue persistante
- douleurs au niveau du talon (enthésite)
- épisodes d’inflammation oculaire
- limitation progressive de la mobilité du dos
Ces manifestations peuvent orienter le professionnel de santé vers une évaluation plus approfondie.
Importance d’une évaluation précoce
Consulter tôt permet d’identifier plus rapidement la cause des douleurs et d’instaurer un suivi adapté. Dans le cas de la spondylarthrite ankylosante, un diagnostic précoce peut contribuer à ralentir l’évolution de la maladie et préserver la mobilité de la colonne vertébrale.
Une prise en charge combinant suivi médical, activité physique adaptée et approches complémentaires peut aider à maintenir une meilleure qualité de vie.
Prévention et stratégies pour préserver la mobilité
Bien qu’il ne soit pas possible de prévenir complètement l’apparition de la spondylarthrite ankylosante, certaines stratégies peuvent aider à ralentir la progression de la rigidité articulaire et préserver la mobilité de la colonne vertébrale. Une approche proactive basée sur le mouvement, la posture et l’hygiène de vie peut contribuer à améliorer le confort quotidien et à limiter certaines complications fonctionnelles.
Maintenir la mobilité du rachis
La mobilité de la colonne vertébrale est l’un des éléments les plus importants dans la gestion de la maladie. Lorsque les articulations restent actives et régulièrement mobilisées, le risque de rigidité excessive peut être réduit.
Les exercices visant à maintenir l’extension du dos et la souplesse thoracique peuvent être particulièrement utiles. Ces mouvements favorisent la flexibilité du rachis et aident à prévenir l’installation d’une posture voûtée.
Préserver une posture équilibrée
Avec l’évolution de la maladie, certaines personnes développent progressivement une cyphose thoracique, caractérisée par un enroulement du haut du dos et une projection de la tête vers l’avant.
Adopter de bonnes habitudes posturales peut aider à limiter ces changements :
- garder les épaules ouvertes
- aligner la tête avec la colonne vertébrale
- éviter de rester longtemps penché vers l’avant
Un travail postural régulier permet de soutenir l’équilibre musculaire du tronc.
Favoriser la mobilité de la cage thoracique
La rigidité des articulations costo-vertébrales peut réduire l’expansion de la cage thoracique. Des exercices respiratoires réguliers peuvent aider à maintenir la souplesse des structures impliquées dans la respiration.
Les respirations profondes et les mouvements d’ouverture thoracique favorisent la mobilité des côtes et soutiennent la fonction pulmonaire.
Adopter un mode de vie actif
Un mode de vie actif contribue à maintenir la souplesse musculaire et la mobilité articulaire. Des activités physiques modérées mais régulières peuvent aider à améliorer la fonction globale du corps.
Les activités souvent recommandées incluent :
- la marche
- la natation
- les exercices de mobilité et d’étirement
- certaines formes de yoga ou de pilates adaptés
Ces activités permettent de renforcer les muscles posturaux tout en respectant les limitations articulaires.
Une approche globale
La gestion de la spondylarthrite ankylosante repose sur une approche globale combinant traitement médical, activité physique, hygiène de vie et suivi professionnel. En maintenant une bonne mobilité et une posture équilibrée, il est possible de préserver plus longtemps la fonction du rachis et d’améliorer la qualité de vie au quotidien.
Comment la Spondylarthrite Affecte la Colonne Vertébrale

La spondylarthrite ankylosante et les enthèses
La spondylarthrite ankylosante (SA) est une forme de rhumatisme inflammatoire chronique qui affecte principalement les articulations sacro-iliaques (les articulations entre le sacrum et l’os iliaque) et la colonne vertébrale. Les enthèses, qui sont les points d’attache des tendons et des ligaments aux os, sont souvent le site initial de l’inflammation dans le cas de la SA.
Lorsque le système immunitaire attaque par erreur les enthèses, cela déclenche une réaction inflammatoire. Cette inflammation peut provoquer des symptômes tels que douleur, raideur, et gonflement au niveau des enthèses touchées. Avec le temps, l’inflammation persistante peut entraîner des dommages structuraux, tels que la fusion des vertèbres de la colonne vertébrale, ce qui peut conduire à une perte de mobilité.


Propagation des enthèses
Il existe également deux groupes en fonction de la direction dans laquelle il se propage :
- Variété ascendante : Elle part de l’articulation sacro-iliaque et de la vertèbre lombaire et progresse vers les parties crâniennes, en intégrant parfois les hanches et les genoux.
- Variété descendante : Elle part de la colonne cervicale vers les segments caudaux, elle n’affecte généralement pas les grosses articulations.

Restriction de la mobilité de la colonne vertébrale
Au fur et à mesure de l’évolution des spondylarthropathies, notamment de la spondylarthrite ankylosante, des complications telles que les syndesmophytes et l’ossification des articulations facettaires peuvent survenir, impactant significativement la mobilité de la colonne vertébrale. Ces manifestations pathologiques jouent un rôle clé dans la détermination du pronostic à long terme, étroitement lié à la limitation de la capacité à se mouvoir.
Les syndesmophytes sont des excroissances osseuses qui se forment le long des ligaments, souvent observées dans la colonne vertébrale au cours de la spondylarthrite ankylosante. Ces excroissances peuvent fusionner les vertèbres entre elles, entraînant une perte de flexibilité et une raideur accrue de la colonne vertébrale. Cette fusion progressive peut donner à la colonne vertébrale une apparence rigide et droite, caractéristique du stade avancé de la maladie.
Parallèlement, l’ossification des articulations facettaires, qui sont les petites articulations entre les vertèbres, peut également contribuer à la limitation de la mobilité. Lorsque ces articulations deviennent calcifiées et rigides, les mouvements de la colonne vertébrale deviennent de plus en plus restreints, impactant la capacité à se plier, à tourner et à effectuer des activités quotidiennes normales.
Le pronostic à long terme de ces spondylarthropathies est étroitement corrélé à l’étendue de la limitation de la mobilité. Plus la fusion des vertèbres progresse, plus les mouvements de la colonne vertébrale sont compromis. Cette perte de mobilité peut entraîner une invalidité fonctionnelle et des limitations dans les activités quotidiennes, affectant ainsi la qualité de vie des individus touchés.
La prise en charge de ces complications vise à atténuer la douleur, à réduire l’inflammation et, dans la mesure du possible, à ralentir la progression de la fusion vertébrale. Des approches médicales, telles que l’utilisation de médicaments anti-inflammatoires et de thérapies biologiques, peuvent être envisagées. La physiothérapie et des exercices spécifiques visant à maintenir la mobilité et à prévenir la rigidité peuvent également être inclus dans le plan de traitement.
En résumé, la formation de syndesmophytes et l’ossification des articulations facettaires dans le cadre des spondylarthropathies peuvent entraîner une perte significative de mobilité de la colonne vertébrale, influant directement sur le pronostic à long terme de ces affections. La gestion précoce et attentive de ces complications est essentielle pour minimiser leur impact sur la qualité de vie des individus affectés.
Évaluation de la colonne lombaire pour AS
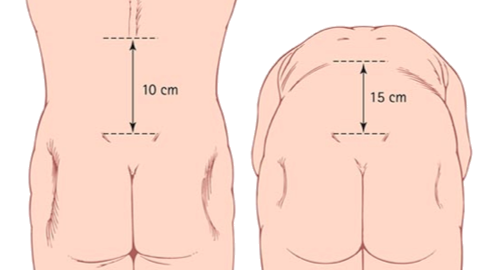
Vérifier la perte de lordose lombaire à l’aide du test de Schober
- Le patient en position debout
- Pour ce faire, on pratique deux marques:
- L5 (environ au niveau de l’épine iliaque postérieur supérieur) et 10 cm au-dessus de cette dernière, chez un patient en station debout.
- Le patient est ensuite prié de se pencher en avant autant que possible et on mesure ensuite l’augmentation d’écart entre les deux marques pratiquées précédemment.
- Le patient est invité à toucher ses orteils avec les genoux étendus.
- Normalement, les deux points doivent être séparés de plus de 5 cm;
- Si l’excursion lombaire est inférieure à 3 cm, elle implique une perte de flexion lombaire évocatrice d’une spondylarthrite ankylosante.
4. Complications Tardives
- Fractures vertébrales sur colonne rigide.
- Maladies cardiovasculaires associées.
- Troubles respiratoires liés à la restriction thoracique.
- Manifestations extra-articulaires (uvéite, maladies intestinales inflammatoires).

Signes radiographique
- Sacroiliite – généralement bilatérale et symétrique, touchant le tiers inférieur (partie synoviale), particulièrement le côté iliaque de l’articulation. Il est possible de constater une perte de clarté des bords de l’articulation, des érosions, un élargissement de l’espace articulaire avec une prolifération osseuse et une sclérose subséquentes. À mesure que les changements progressent, les limites de l’espace articulaire sont de plus en plus floues et disparaissent graduellement à mesure que l’ankylose se développe.
- Spondylite – des érosions et une nouvelle croissance osseuse se produisent aux angles des corps vertébraux, en commençant généralement par la jonction thoracolombaire, pour former des « lésions de Romanus ». De l’os se forme ensuite le long de la face antérieure du corps vertébral, inversant la concavité normale et créant une apparence carrée. La calcification se développe dans le disque intervertébral voisin et dans les ligaments longitudinaux de la colonne vertébrale, formant des syndesmophytes qui peuvent se développer pour former des éperons osseux et s’unir à des lésions similaires des vertèbres adjacentes, ce qui aboutit à une apparence caractéristique d’épine de bambou et finit par provoquer une ankylose.
- Calcification des tissus mous – une calcification ligamentaire peut se produire, par exemple dans la partie ligamentaire postérieure de l’articulation sacro-iliaque. de l’articulation sacro-iliaque et du ligament interépineux postérieur.
- Densité osseuse – elle peut être généralement réduite.
Sacroiliite
La sacroiliite est une inflammation des articulations sacro-iliaques, qui sont les articulations situées entre le sacrum (l’os triangulaire à la base de la colonne vertébrale) et les os iliaques du bassin. Ces articulations sont essentielles pour la stabilité de la colonne vertébrale et sont importantes pour les mouvements du tronc, en particulier lors de la marche.
L’inflammation des articulations sacro-iliaques peut être causée par diverses conditions médicales. La sacroiliite est souvent associée à des maladies inflammatoires, en particulier à la spondylarthrite ankylosante, qui est une forme de rhumatisme inflammatoire chronique affectant principalement la colonne vertébrale.
Les symptômes de la sacroiliite comprennent généralement des douleurs dans la région basse du dos, les fesses et éventuellement la hanche. Ces douleurs peuvent être bilatérales (affectant les deux côtés) ou unilatérales. La raideur et l’inconfort, surtout après des périodes d’inactivité, peuvent également accompagner la sacroiliite.
Inflammation SI
Le premier symptôme de la spondylarthrite ankylosante est généralement la sacroiliite, c’est-à-dire l’inflammation des enthèses de l’articulation sacro-iliaque. L’inflammation de l’articulation sacro-iliaque peut être secondaire à l’arthrose, à la grossesse, aux spondylarthropathies et aux traumatismes. Sur le plan radiologique, la sacroiliite touche la composante synoviale de l’articulation sacro-iliaque, et la première constatation est une diminution de la définition des bords de l’articulation. Après quoi, l’espace articulaire devient plus large ou irrégulier, et des érosions focales se développent, en particulier sur le côté iliaque de l’articulation, conduisant à une sclérose et ultimement à une fusion (ankylose).
Spondylite
La spondylite est une inflammation des vertèbres, caractérisée par une affection inflammatoire au niveau de la colonne vertébrale. Cette inflammation peut toucher différentes parties de la colonne vertébrale, notamment les vertèbres cervicales, thoraciques, lombaires, ou encore les articulations sacro-iliaques à la jonction entre le sacrum et l’os iliaque du bassin.
La spondylite est souvent associée à des maladies inflammatoires, et l’une des formes les plus connues est la spondylarthrite ankylosante. Cette dernière est un type de rhumatisme inflammatoire chronique qui affecte principalement la colonne vertébrale, provoquant une inflammation des articulations sacro-iliaques et conduisant à la formation de syndesmophytes, des excroissances osseuses.
Les symptômes de la spondylite peuvent inclure des douleurs dans la région basse du dos, une raideur vertébrale, une perte de mobilité, une fatigue persistante et, dans le cas de la spondylarthrite ankylosante, une posture caractéristique appelée « dos en bambou » due à la fusion des vertèbres.
Lésion de Romanus

La lésion de Romanus (signe des coins brillants) est une manifestation précoce de la spondylarthrite ankylosante et se présente sous la forme d’une irrégularité et d’une érosion impliquant les bords antérieur et postérieur des plateaux vertébraux. La réparation de ces érosions inflammatoires apparaît radiographiquement sous la forme d’une sclérose réactive au même endroit, connue sous le nom de signe des coins brillants.
Équarrissage des corps vertébraux

La spondylarthrite ankylosante est la cause la plus fréquente d’équarrissage (aspect carré) du corps vertébral. Elle est associée à une sclérose réactive des bords des corps vertébraux (signe du coin brillant) typiquement dans la colonne lombaire. L’équarrissage des corps vertébraux survient après le signe du coin brillant/lésion de Romanus et précède la colonne bambou.
Syndesmophyte marginaux

Représente le pontage osseux reliant les marges vertébrales adjacentes, qui créent la colonne vertébrale de bambou classique (ankylose vertébrale) dans le stade avancé de la maladie.
Colonne vertébrale en forme de Bambou
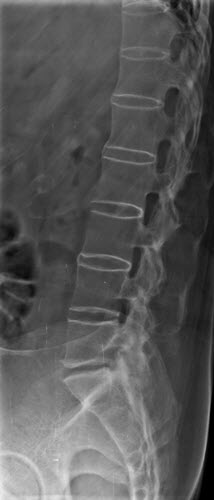
La colonne vertébrale en forme bambou résulte essentiellement de la fusion des corps vertébraux par des syndesmophytes marginaux. Elle peut être accompagnée d’une fusion des éléments vertébraux postérieurs. Une colonne vertébrale en forme bambou se présente généralement au niveau des jonctions dorso-lombaires et/ou lombo-sacrée et peut-être sujette à des fractures vertébrales instables et à des lésions d’Andersson. Dans une colonne vertébrale en forme de bambou, les fibres externes de l’anneau fibreux des disques intervertébraux s’ossifient, ce qui entraîne la formation de syndesmophytes marginaux entre les corps vertébraux adjacents. L’aspect radiographique qui en résulte est donc celui de spicules minces, incurvés et radio-opaques qui relient complètement les corps vertébraux adjacents. L’ensemble de ces éléments donne une apparence d’ondulation des bords latéraux continus de la colonne vertébrale sur les radiographies AP de la colonne vertébrale et ressemble à une tige de bambou, d’où le terme de colonne vertébrale en bambou.
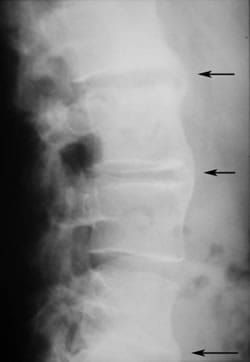

Calcification des tissus mous
Signe du dague
Ligne radiodense centrale unique sur les radiographies frontales, associée à une ossification des ligaments sus-épineux et inter-épineux secondaire à une enthésite. Il est possible que la ligne radiodense s’étende au sacrum.

Ostéophytes vs Syndesmophytes : Comment les Différencier
Ostéophyte
Ossification paravertébrale, orientation horizontale.
Apparence de griffe
- Marginale : extension osseuse horizontale de la plaque vertébrale.
- Non-marginale : extension horizontale du corps vertébral à 2-3 mm de la plaque terminale.
Syndesmophyte

Ossification paravertébrale, orientation verticale
Naissent des fibres de Sharpey qui s’étendent jusqu’à l’os, et sont donc contiguës au corps vertébral.
- Marginale
- Origine au bord d’un corps vertébral, s’étendant jusqu’au bord du corps vertébral adjacent (ossification de l’anneau fibreux).
- Non-marginale
- Généralement grande et volumineuse
- Partent du corps vertébral, loin de la plaque terminale ou du bord.
Prise en Charge de la Spondylarthrite Ankylosante : Recommandations Clés
- Consultation Médicale :
- Consultez un rhumatologue pour un diagnostic précis et un plan de traitement adapté à votre situation.
- Éducation sur la Maladie :
- Informez-vous sur la spondylarthrite ankylosante pour comprendre ses symptômes, son évolution, et les options de traitement. Des organisations de patients et des sites Web médicaux fiables peuvent fournir des informations précieuses.
- Traitement Médical :
- Suivez le plan de traitement prescrit par votre médecin, qui peut inclure des médicaments anti-inflammatoires, des thérapies biologiques, des corticostéroïdes, et d’autres médicaments en fonction de la gravité de la maladie.
- Ostéopathie et Exercices :
- La physiothérapie peut jouer un rôle crucial dans le maintien de la mobilité. Des exercices spécifiques et des étirements peuvent être recommandés pour renforcer les muscles et améliorer la flexibilité.
- Gestion de la Douleur :
- Apprenez des techniques de gestion de la douleur qui peuvent inclure l’utilisation de la chaleur, du froid, ou des méthodes de relaxation.
- Soutien Psychologique :
- La spondylarthrite ankylosante peut avoir des impacts psychologiques. Recherchez un soutien émotionnel auprès de professionnels de la santé mentale, de groupes de soutien ou de proches.
- Adaptation du Mode de Vie :
- Faites des ajustements dans votre vie quotidienne pour faciliter la gestion de la maladie. Cela peut inclure l’ergonomie du lieu de travail, le choix d’un matelas approprié, ou des adaptations dans l’exercice physique.
- Suivi Médical Régulier :
- Planifiez des rendez-vous réguliers avec votre rhumatologue pour évaluer la progression de la maladie et ajuster le plan de traitement au besoin.
- Santé Générale :
- Maintenez une hygiène de vie saine en termes d’alimentation équilibrée, d’exercice physique adapté, et de gestion du stress.
- Participation à la Recherche :
- Si possible, envisagez de participer à des études de recherche sur la spondylarthrite ankylosante pour contribuer à l’avancement des connaissances sur la maladie.
Section à ajouter : Signaux d’alarme à ne pas ignorer
Même dans le contexte d’une spondylarthrite ankylosante connue, certains symptômes demandent une évaluation médicale rapide. Ils ne signifient pas toujours une urgence grave, mais ils justifient de consulter sans tarder.
Fracture vertébrale possible
L’inflammation chronique et la rigidité progressive de la colonne peuvent fragiliser certaines structures. Après une chute, un choc ou parfois un effort minime, une douleur brutale et inhabituelle du dos ou du cou doit être prise au sérieux, surtout si elle s’accompagne d’une difficulté à bouger.
Uvéite aiguë
La spondylarthrite ankylosante peut être associée à une inflammation de l’œil appelée uvéite. Les signes classiques sont :
- douleur oculaire
- rougeur d’un œil
- sensibilité à la lumière
- vision brouillée
- larmoiement inhabituel
Une consultation rapide est importante pour protéger la vision.
Troubles cardiaques ou respiratoires
Plus rarement, certaines atteintes inflammatoires peuvent toucher le cœur ou la région thoracique. Il faut consulter rapidement en cas de :
- douleur thoracique
- essoufflement inhabituel
- palpitations
- malaise ou étourdissement marqué
- fatigue soudaine inexpliquée
Autres signes nécessitant une attention médicale
- fièvre persistante
- perte de poids involontaire
- faiblesse importante
- engourdissement progressif
- aggravation rapide de la mobilité
- douleur nocturne très différente des symptômes habituels
Place de l’Ostéopathie dans la Prise en Charge de la Spondylarthrite Ankylosante
La spondylarthrite ankylosante est une maladie inflammatoire chronique qui nécessite avant tout un suivi médical rigoureux. Les traitements prescrits par le médecin, l’activité physique adaptée, la surveillance de l’évolution et l’éducation thérapeutique occupent une place centrale dans la prise en charge. Dans ce contexte global, l’ostéopathie peut représenter une approche complémentaire visant à améliorer le confort, la mobilité et la qualité de vie de certaines personnes. Elle ne remplace pas le traitement médical et ne modifie pas à elle seule l’évolution biologique de la maladie, mais elle peut aider à mieux vivre avec ses conséquences mécaniques et fonctionnelles.
L’un des objectifs principaux de l’ostéopathie est d’accompagner les restrictions de mobilité qui apparaissent progressivement. Avec le temps, la douleur, la raideur matinale et les compensations posturales peuvent limiter les mouvements du bassin, du thorax, des épaules ou de la colonne. Même lorsque l’inflammation est contrôlée, certaines tensions persistent dans les muscles, les fascias et les articulations périphériques. Le travail ostéopathique cherche alors à favoriser un mouvement plus libre dans les zones encore mobiles, à réduire les contraintes secondaires et à améliorer l’aisance gestuelle au quotidien.
La cage thoracique mérite une attention particulière. Chez certaines personnes atteintes de spondylarthrite ankylosante, la mobilité costale peut diminuer avec le temps, rendant la respiration moins confortable ou moins ample. Sans prétendre traiter l’inflammation elle-même, l’ostéopathie peut proposer un travail doux sur les tissus environnants, la posture et la mécanique respiratoire. Associée à des exercices respiratoires réguliers, cette approche peut contribuer à préserver une meilleure expansion thoracique et une sensation respiratoire plus fluide.
L’ostéopathie peut aussi jouer un rôle dans la gestion des douleurs mécaniques associées. Une personne souffrant de spondylarthrite ankylosante ne ressent pas uniquement de la douleur inflammatoire. Des douleurs musculaires, des tensions liées à la fatigue, des surcharges articulaires ou des compensations dans les hanches, les genoux, les pieds ou les épaules peuvent s’ajouter. Par exemple, lorsqu’une région devient plus rigide, d’autres segments du corps travaillent davantage. Ce surmenage mécanique peut créer un inconfort que l’ostéopathie cherche à soulager par une approche individualisée.
L’accompagnement ne se limite pas aux techniques manuelles. Une consultation ostéopathique peut aussi inclure des conseils sur la posture, l’ergonomie, la respiration, la gestion des périodes de raideur et l’organisation du mouvement dans la journée. De petits ajustements dans les habitudes quotidiennes peuvent parfois faire une réelle différence : varier les positions, éviter l’immobilité prolongée, intégrer des pauses actives, choisir certaines amplitudes plutôt que d’autres, ou adapter l’environnement de travail et de sommeil.
La qualité de la relation thérapeutique compte également. Vivre avec une maladie chronique peut entraîner fatigue, frustration, inquiétude et sentiment de perte de contrôle sur son propre corps. Être écouté, compris et accompagné dans une démarche active peut avoir un impact positif sur le vécu global de la douleur. L’ostéopathe, lorsqu’il travaille en complémentarité avec les autres professionnels de santé, peut participer à cette dynamique de soutien.
Certaines précautions sont toutefois essentielles. En période de poussée inflammatoire importante, de douleur aiguë inhabituelle ou de suspicion de fracture, la prudence s’impose. Les techniques doivent être adaptées, progressives et respectueuses de l’état du patient. Les manipulations forcées ou inappropriées ne sont pas indiquées. La communication avec le médecin ou le rhumatologue peut être particulièrement utile dans les formes avancées ou complexes.
Complications majeures à long terme
En l’absence de prise en charge adaptée, la spondylarthrite ankylosante (SA) peut entraîner des complications structurales et systémiques graves qui impactent considérablement la qualité de vie et le pronostic vital.
🔹 Fractures vertébrales instables
- La rigidité progressive de la colonne vertébrale (colonne en bambou) rend l’axe rachidien fragile et cassant.
- Des fractures vertébrales peuvent survenir même à la suite de traumatismes mineurs (chutes de faible hauteur, mouvements brusques).
- Ces fractures sont souvent instables et peuvent entraîner des complications neurologiques majeures, telles que la compression médullaire.
🔹 Lésions d’Andersson
- Il s’agit de lésions inflammatoires destructrices au niveau des corps vertébraux, visibles comme des irrégularités et des pseudarthroses sur l’imagerie.
- Les lésions d’Andersson résultent d’un mauvais processus de réparation après microtraumatismes sur une colonne vertébrale ankylosée.
- Cliniquement, elles se traduisent par une augmentation brutale de la douleur lombaire et un risque accru d’instabilité vertébrale.
🔹 Restriction pulmonaire secondaire
- La fusion des côtes au niveau des articulations costo-vertébrales et costo-sternales entraîne une diminution de l’expansion thoracique.
- Cette rigidité thoracique limite les mouvements respiratoires, provoquant une baisse de la capacité pulmonaire totale.
- Elle favorise l’apparition de troubles respiratoires restrictifs, d’infections pulmonaires récurrentes et, dans les cas sévères, d’une insuffisance respiratoire.
🔹 Risque cardiovasculaire accru
- L’inflammation chronique systémique augmente le risque de maladies cardiovasculaires :
- Incompétence aortique par dilatation de la racine aortique.
- Troubles de conduction cardiaque (bloc auriculo-ventriculaire).
- Péricardite (inflammation du péricarde).
- Ce risque est comparable à celui observé dans d’autres maladies inflammatoires chroniques, soulignant l’importance d’une surveillance cardiovasculaire régulière.
FAQ – Spondylarthrite Ankylosante : Questions fréquentes
1. Qu’est-ce que la spondylarthrite ankylosante ?
La spondylarthrite ankylosante est une maladie inflammatoire chronique qui touche surtout la colonne vertébrale et les articulations sacro-iliaques. Elle peut provoquer douleur, raideur et diminution progressive de la mobilité.
2. Quels sont les premiers symptômes ?
Les signes fréquents sont une douleur lombaire inflammatoire, une raideur matinale, une amélioration avec le mouvement, une fatigue persistante et parfois des douleurs aux hanches ou aux talons.
3. À quel âge apparaît-elle souvent ?
Elle débute souvent chez l’adulte jeune, mais l’âge d’apparition peut varier selon les personnes.
4. L’ostéopathie peut-elle aider ?
L’ostéopathie ne guérit pas la maladie, mais elle peut contribuer à améliorer la mobilité, diminuer certaines tensions mécaniques, favoriser une meilleure respiration thoracique et accompagner la qualité de vie en complément du suivi médical.
5. Quels mouvements sont utiles ?
Les exercices réguliers, la mobilité douce, l’étirement adapté, le renforcement progressif et l’activité physique encadrée sont souvent recommandés.
6. Faut-il éviter de bouger en période douloureuse ?
Pas toujours. Le repos total prolongé peut accentuer la raideur. Il est souvent préférable d’adapter l’activité plutôt que de cesser tout mouvement, selon les conseils d’un professionnel de santé.
7. La respiration peut-elle être affectée ?
Oui. Si la cage thoracique devient moins mobile, la respiration peut sembler plus limitée. Les exercices respiratoires peuvent alors être utiles.
8. Peut-on vivre normalement avec cette condition ?
Beaucoup de personnes mènent une vie active grâce à une prise en charge globale : traitement médical, activité physique, hygiène de vie et accompagnement thérapeutique adapté.
9. Quand consulter rapidement ?
En cas de douleur importante inhabituelle, perte fonctionnelle marquée, essoufflement, fièvre, inflammation oculaire ou aggravation rapide des symptômes, il faut consulter rapidement.
10. Le stress influence-t-il les symptômes ?
Le stress ne cause pas la maladie, mais il peut augmenter la perception de la douleur, la fatigue et les tensions corporelles chez certaines personnes.
Conclusion : Comprendre et mieux vivre avec la spondylarthrite ankylosante
La spondylarthrite ankylosante est une maladie inflammatoire chronique qui peut affecter profondément la mobilité de la colonne vertébrale et la qualité de vie des personnes qui en sont atteintes. Bien qu’elle puisse évoluer progressivement, une meilleure compréhension de ses mécanismes permet aujourd’hui d’améliorer considérablement la prise en charge et le quotidien des patients.
Le diagnostic précoce, le suivi médical régulier et les traitements adaptés jouent un rôle essentiel pour contrôler l’inflammation et ralentir l’évolution de la maladie. Les progrès thérapeutiques ont permis d’offrir aux patients des options de traitement plus efficaces qu’auparavant.
Parallèlement aux traitements médicaux, certaines approches complémentaires peuvent contribuer à soutenir la mobilité et le confort fonctionnel. L’activité physique régulière, les exercices de mobilité, la physiothérapie et certaines techniques manuelles peuvent aider à préserver la souplesse articulaire et à maintenir une meilleure posture.
Adopter un mode de vie actif, maintenir une bonne hygiène posturale et rester attentif aux signaux du corps sont des éléments importants pour limiter l’impact de la maladie sur les activités quotidiennes.
La spondylarthrite ankylosante ne se résume pas uniquement à une pathologie du dos. C’est une condition qui demande une approche globale, multidisciplinaire et individualisée, où l’objectif principal est de préserver la mobilité, l’autonomie et la qualité de vie à long terme.
Références
- Ramiro S, Nikiphorou E, Sepriano A, et al. ASAS-EULAR recommendations for the management of axial spondyloarthritis: 2022 update. Ann Rheum Dis. 2023;82(1):19-34.
- NICE. Spondyloarthritis in over 16s: diagnosis and management (NG65). 2017.
- Wenker KJ, Quint JM. Ankylosing Spondylitis. StatPearls. 2023.
- Proft F, Poddubnyy D. Ankylosing spondylitis and axial spondyloarthritis: recent insights and impact of new classification criteria. Ther Adv Musculoskelet Dis. 2018;10(5-6):129-139.
- Wang R, Ward MM. Epidemiology of axial spondyloarthritis: an update. Curr Opin Rheumatol. 2018;30(2):137-143.
- Watad A, Cuthbert RJ, Amital H, McGonagle D. Enthesitis: Much More Than Focal Insertion Point Inflammation. Curr Rheumatol Rep. 2018;20(7):41.
- Agrawal P, Aggarwal AN, et al. Diagnosis and Treatment of Ankylosing Spondylitis. Cureus. 2024.
- Østergaard M, Lambert RGW. Imaging in ankylosing spondylitis. Ther Adv Musculoskelet Dis. 2012;4(4):301-311.