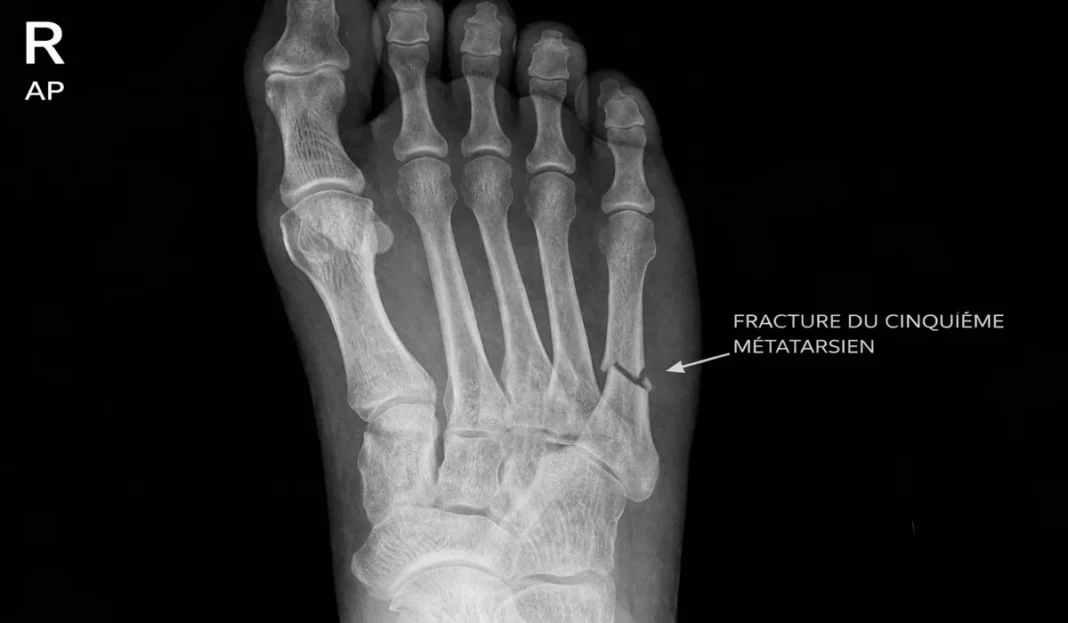
- Les fractures métatarsiennes sont des blessures fréquentes touchant les os situés entre la cheville et les orteils.
- Elles peuvent survenir après un choc direct, une torsion du pied ou par surcharge répétée sous forme de fracture de stress.
- Les sportifs, coureurs, danseurs et personnes très actives sont particulièrement à risque.
- Les signes fréquents incluent douleur localisée, gonflement, difficulté à marcher, sensibilité au toucher et parfois ecchymoses.
- Une douleur progressive sans traumatisme évident peut révéler une fracture de fatigue.
- Le diagnostic repose sur l’examen clinique et la radiographie, parfois complétés par IRM ou scanner.
- La fracture de Jones, située à la base du 5e métatarsien, nécessite une attention particulière en raison d’une guérison parfois plus lente.
- Le traitement peut inclure repos, immobilisation, limitation de l’appui et parfois chirurgie selon la gravité.
- L’ostéopathie peut accompagner la récupération après consolidation en aidant la mobilité, la marche et les compensations mécaniques.
- Une reprise progressive des activités et la correction des facteurs de risque réduisent le risque de récidive.
Version texte court
Fractures métatarsiennes : version courte
Une douleur au pied après un choc, une torsion ou un effort répété peut parfois révéler une fracture métatarsienne. Les métatarsiens sont les cinq os longs situés entre le médio-pied et les orteils. Ils jouent un rôle essentiel dans l’appui, l’équilibre et la propulsion à la marche. Une fracture peut être traumatique, de stress (fatigue) ou liée à une fragilité osseuse.
Symptômes fréquents
- Douleur localisée sur le dessus ou le côté du pied
- Gonflement
- Difficulté à marcher
- Douleur à l’appui
- Ecchymose possible
- Sensibilité au toucher
- Boiterie
- Déformation dans certains cas
- Douleur qui augmente avec l’activité
Causes possibles
Plusieurs mécanismes peuvent provoquer une fracture :
- Chute d’objet sur le pied
- Faux mouvement ou torsion
- Accident sportif
- Surcharge répétée
- Course ou saut intensif
- Augmentation trop rapide de l’entraînement
- Ostéoporose
- Fragilité osseuse
- Traumatisme direct
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire de la blessure
- Localisation de la douleur
- Examen clinique
- Palpation osseuse
- Test de mise en charge
- Radiographies
- Parfois IRM ou scanner si nécessaire
- Évaluation de la stabilité et du déplacement
Comment traiter ?
Le traitement dépend du type de fracture. Il peut inclure :
- Repos et décharge
- Chaussure rigide ou botte de marche
- Béquilles si besoin
- Immobilisation
- Reprise progressive
- Physiothérapie
- Exercices de rééducation
- Chirurgie si fracture déplacée ou instable
- Correction des facteurs de surcharge
Place de l’ostéopathie
L’ostéopathie n’unit pas l’os fracturé, mais peut accompagner la récupération après avis médical en travaillant sur :
- Mobilité des articulations voisines
- Cheville et orteils
- Compensation de marche
- Tensions musculaires secondaires
- Posture globale
- Reprise fonctionnelle
- Confort du membre inférieur
Elle intervient surtout en complément, après sécurisation de la fracture.
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Impossibilité de marcher
- Déformation visible
- Douleur intense immédiate
- Gonflement important
- Engourdissement
- Plaie associée
- Douleur persistante après traumatisme
- Aggravation rapide
En résumé
Les fractures métatarsiennes sont fréquentes et souvent bien traitées lorsqu’elles sont reconnues tôt. Un bon diagnostic permet d’adapter l’immobilisation, la reprise d’activité et la prévention des récidives pour retrouver un appui stable et confortable.
Douleur au pied après un choc ou sans raison claire ?
Marcher devient douloureux, le pied gonfle rapidement ou une douleur précise apparaît sur le dessus du pied à la course ? Ces signes peuvent évoquer une fracture métatarsienne, une blessure fréquente qui touche les os situés entre la cheville et les orteils.
Les métatarsiens jouent un rôle essentiel dans l’appui, l’équilibre et la propulsion. Lorsqu’un de ces os se fissure ou se casse, même des gestes simples comme marcher, monter un escalier ou rester debout peuvent devenir difficiles.
Certaines fractures surviennent après un choc direct, une chute ou un faux mouvement. D’autres apparaissent progressivement sous forme de fracture de stress, notamment chez les coureurs, danseurs ou personnes très actives.
Bien reconnaître les signes d’alerte permet d’obtenir le bon diagnostic plus rapidement, d’éviter les complications et de favoriser une récupération optimale.
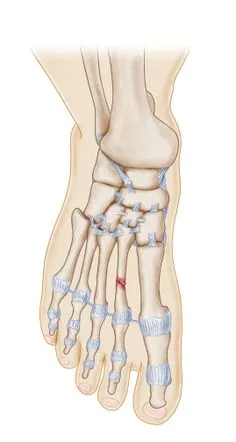
| Symptôme / Situation | Cause possible |
|---|---|
| Douleur après un choc sur le pied | Fracture traumatique |
| Douleur sur le dessus du pied en courant | Fracture de stress |
| Gonflement rapide | Lésion osseuse ou tissulaire |
| Impossible de marcher normalement | Fracture plus importante |
| Douleur sur le bord externe du pied | Fracture du 5e métatarsien |
| Bleu / ecchymose | Traumatisme avec saignement local |
| Douleur localisée au toucher | Métatarsien atteint |
| Douleur qui persiste malgré repos | Fracture non consolidée ou autre cause |
Symptômes à reconnaître
Les symptômes d’une fracture métatarsienne varient selon l’os touché, le type de fracture et sa gravité. Certaines fractures provoquent une douleur immédiate et intense, tandis que d’autres s’installent progressivement et peuvent ressembler à une simple inflammation du pied. Savoir reconnaître les signes évocateurs permet de consulter plus rapidement et d’éviter l’aggravation.
Le symptôme principal est une douleur localisée au pied, souvent sur le dessus ou sur le côté. Après un traumatisme, la douleur apparaît généralement soudainement. Dans le cas d’une fracture de stress, elle débute plus discrètement, surtout pendant l’activité, puis persiste après l’effort.
Le gonflement est fréquent. Il peut apparaître rapidement après la blessure ou se développer graduellement. La zone devient parfois tendue, sensible ou chaude.
Des ecchymoses peuvent également être présentes, surtout après un choc important. Un bleu sur le dessus du pied, autour des orteils ou sous la plante doit attirer l’attention.
La douleur à la marche est un signe majeur. Plusieurs personnes boitent, évitent l’appui ou modifient leur façon de marcher pour réduire la douleur. Dans certains cas, poser le pied normalement devient impossible.
La sensibilité au toucher est souvent très nette. Appuyer sur l’os fracturé déclenche une douleur précise, ce qui aide à localiser la blessure.
Selon la gravité, une déformation visible peut apparaître. Bien que moins fréquente, elle peut suggérer une fracture déplacée nécessitant une évaluation rapide.
Certaines personnes ressentent aussi une raideur, une impression d’instabilité ou une baisse de performance sportive. Chez un coureur, par exemple, l’incapacité à courir sans douleur peut être le premier signe d’une fracture de stress.
En résumé, douleur localisée, gonflement, difficulté à marcher, sensibilité osseuse, ecchymoses et parfois déformation sont les signes les plus fréquents d’une fracture métatarsienne. Une douleur persistante au pied ne devrait jamais être ignorée.
Quand consulter rapidement
Consultez rapidement si vous êtes incapable de marcher ou de prendre appui sur le pied, si la douleur est vive et bien localisée sur un os, ou si un gonflement important apparaît rapidement après le traumatisme. Une déformation visible du pied ou des orteils, un bleu marqué, un craquement entendu au moment de la blessure, ou une douleur qui augmente avec les heures doivent aussi alerter. Il est également préférable d’obtenir une évaluation en présence d’engourdissement, de fourmillements, d’un pied froid, ou d’une douleur persistante après une chute, une torsion ou un impact. Enfin, chez les coureurs et marcheurs, une douleur progressive sans choc évident peut évoquer une fracture de stress et mérite un avis professionnel. Un diagnostic précoce permet souvent d’éviter l’aggravation et d’orienter le traitement adéquat.

Comment poser le diagnostic ?
Le diagnostic d’une fracture métatarsienne repose sur trois éléments : l’histoire de la blessure, l’examen clinique et l’imagerie médicale. L’objectif n’est pas seulement de confirmer qu’un os est fracturé, mais aussi de déterminer quel métatarsien est atteint, la gravité de la lésion et le traitement le plus approprié.
La première étape est l’interrogatoire clinique. Le professionnel de la santé cherche à comprendre comment la douleur a commencé : choc direct, chute, torsion, reprise sportive intense ou douleur apparue progressivement sans traumatisme clair. La façon dont les symptômes ont évolué donne souvent des indices précieux.
Vient ensuite l’examen physique. Le pied est observé pour rechercher un gonflement, des ecchymoses, une rougeur ou une déformation. La palpation permet de localiser la douleur sur un os précis. Le professionnel évalue aussi la capacité à marcher, à prendre appui et parfois la mobilité des articulations voisines.
Un point important est l’évaluation neurovasculaire, surtout après un traumatisme important. On vérifie la circulation, la température du pied, la couleur de la peau, la sensibilité et parfois la force des orteils.
La radiographie est généralement l’examen de première intention. Elle permet de visualiser la majorité des fractures, leur localisation et un éventuel déplacement des fragments osseux. Plusieurs vues sont souvent nécessaires pour bien analyser le pied.
Cependant, certaines fractures — notamment les fractures de stress — peuvent être invisibles sur la première radiographie. Si la suspicion demeure forte malgré une radio normale, d’autres examens peuvent être proposés, comme une IRM, un scanner ou plus rarement une scintigraphie osseuse.
Le diagnostic sert aussi à préciser si la fracture est stable ou instable, déplacée ou non, simple ou plus complexe. Ces informations orientent directement vers un traitement conservateur ou, dans certains cas, vers une chirurgie.
| Élément évalué | Ce que recherche le professionnel | Pourquoi c’est important |
|---|---|---|
| Histoire de la blessure | Choc, chute, torsion, surcharge, douleur progressive | Oriente vers fracture traumatique ou fracture de stress |
| Localisation de la douleur | Dessus du pied, côté externe, base du 5e métatarsien, zone précise | Aide à identifier l’os potentiellement atteint |
| Gonflement | Enflure localisée ou diffuse | Signe fréquent de lésion osseuse ou tissulaire |
| Ecchymoses | Bleu, changement de couleur | Peut suggérer un traumatisme plus important |
| Appui / marche | Boiterie, incapacité à marcher, douleur à chaque pas | Mesure l’impact fonctionnel et la gravité |
| Palpation osseuse | Douleur précise au toucher sur un métatarsien | Signe clinique très utile pour suspecter une fracture |
| Déformation visible | Alignement anormal du pied ou des orteils | Peut indiquer une fracture déplacée |
| Sensibilité / circulation | Engourdissement, pied froid, changement de couleur | Vérifie une atteinte nerveuse ou vasculaire |
| Radiographie | Ligne de fracture, déplacement, localisation | Examen de base pour confirmer le diagnostic |
| IRM / scanner | Fracture invisible à la radio, stress fracture, lésions complexes | Utiles si doute clinique ou cas plus complexe |
Lecture radiographique : ce que montrent les images
La radiographie est l’examen le plus utilisé pour confirmer une fracture métatarsienne. Elle permet non seulement de voir s’il existe une fracture, mais aussi d’évaluer sa localisation, sa stabilité et son évolution pendant la guérison.
Un bilan standard comprend généralement trois vues principales : de face, oblique et de profil. Chaque angle montre le pied différemment. Une fracture discrète sur une vue peut devenir évidente sur une autre, d’où l’importance de plusieurs incidences.
Le premier élément recherché est la ligne de fracture. Elle peut apparaître comme une fine interruption de l’os ou une ligne sombre traversant la corticale. Son orientation donne parfois des indices sur le mécanisme de blessure : transversale après un choc direct, oblique ou spiralée après une torsion, plus subtile dans les fractures de stress.
Le second point important est le déplacement osseux. Si les fragments ne sont plus bien alignés, la fracture est dite déplacée. Plus le déplacement est important, plus le risque de mauvaise consolidation augmente.
Les images permettent aussi d’évaluer la comminution, c’est-à-dire la présence de plusieurs fragments osseux. Une fracture comminutive est souvent plus instable et demande une surveillance plus étroite.
Certaines localisations nécessitent une attention particulière. La fracture de Jones, située à la base du cinquième métatarsien, est connue pour une consolidation parfois plus lente. La radiographie aide aussi à détecter une possible lésion de Lisfranc ou une atteinte articulaire associée.
Dans les fractures de stress, la radiographie initiale peut être normale. Avec le temps, on peut voir apparaître un épaississement osseux, un cal de réparation ou des signes de remodelage. Si la douleur persiste malgré une radio normale, une IRM est souvent plus sensible.
Les radiographies servent également au suivi de la guérison. Des clichés de contrôle permettent de vérifier la formation du cal osseux, la stabilité de l’alignement et la progression de la consolidation avant le retour complet aux activités.

Un homme de 45 ans a eu son pied droit écrasé par un objet lourd, et il ressent une douleur persistante. Les résultats montrent une fracture simple en travers du deuxième os du pied avec un fragment déplacé vers le haut. Il y a aussi une fracture transversale du troisième métatarsien, sans déplacement. Cas gracieusement fourni par Bruno Di Muzio, Radiopaedia.org, provenant du cas rID: 43037.
| Élément visible à la radiographie | Ce que cela signifie | Impact clinique |
|---|---|---|
| Ligne de fracture | Interruption de l’os ou trait sombre | Confirme la présence d’une fracture |
| Fracture transversale | Trait horizontal souvent lié à un choc direct | Souvent stable selon le déplacement |
| Fracture oblique / spiralée | Trait en diagonale ou en spirale lié à une torsion | Peut être plus instable |
| Déplacement osseux | Fragments non alignés | Risque accru de mauvaise consolidation |
| Fracture non déplacée | Alignement conservé | Traitement conservateur fréquent |
| Comminution | Plusieurs fragments osseux | Surveillance accrue, parfois chirurgie |
| Fracture de Jones | Base du 5e métatarsien | Guérison parfois plus lente |
| Signes de stress fracture | Épaississement osseux, cal, remodelage | Souvent invisible au début |
| Atteinte articulaire | Surface articulaire touchée | Peut influencer la fonction future |
| Suivi de consolidation | Formation du cal osseux et stabilité | Guide la reprise des activités |
Fracture de Jones : une lésion particulière du 5e métatarsien
La fracture de Jones est une fracture spécifique située à la base du cinquième métatarsien, du côté du petit orteil. Elle se produit dans une zone anatomique particulière où l’apport sanguin est relativement moins abondant, ce qui explique pourquoi sa consolidation peut parfois être plus lente ou plus difficile que celle d’autres fractures du pied. Cette lésion mérite donc une attention particulière.
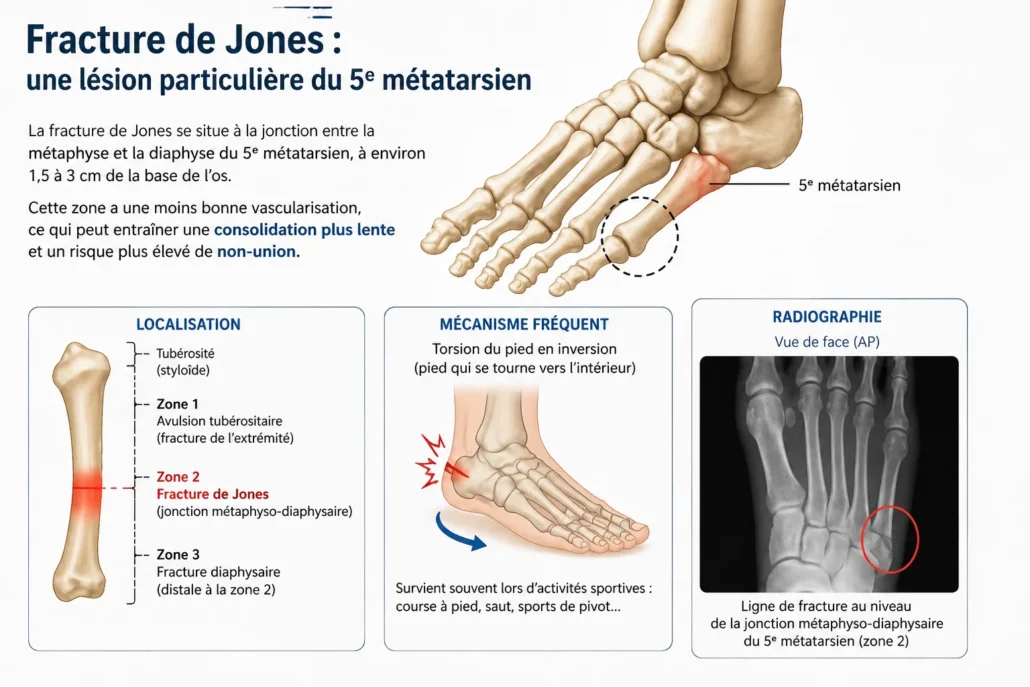
Elle survient souvent à la suite d’un mouvement de torsion du pied, d’un changement brusque de direction, d’un faux pas ou d’un traumatisme sportif. On la retrouve fréquemment chez les coureurs, joueurs de soccer, basketteurs et autres athlètes pratiquant des sports avec accélérations et pivots rapides. Elle peut aussi apparaître progressivement sous forme de fracture de stress dans cette région.
Le symptôme principal est une douleur sur le bord externe du pied, près de la base du petit orteil. La douleur augmente à l’appui, à la marche ou lors de la course. Un gonflement localisé, une sensibilité à la palpation et parfois des ecchymoses peuvent être présents.
Il est important de distinguer la fracture de Jones d’une fracture d’avulsion de la tubérosité du cinquième métatarsien. Bien que proches anatomiquement, ces deux lésions n’ont pas toujours le même pronostic ni le même traitement. La radiographie permet généralement de les différencier.
Le traitement dépend du déplacement de la fracture, du niveau d’activité du patient et de la vitesse de récupération souhaitée. Dans plusieurs cas, une immobilisation avec botte ou plâtre, accompagnée d’une limitation de l’appui, est proposée pendant plusieurs semaines. Des radiographies de contrôle servent à vérifier la consolidation.
Chez certains patients, notamment les sportifs de haut niveau ou en cas de retard de guérison, une chirurgie peut être recommandée. Elle consiste souvent à stabiliser l’os avec une vis intramédullaire afin de favoriser la consolidation et permettre un retour plus rapide aux activités.
La prudence est importante lors de la reprise sportive. Une disparition de la douleur ne signifie pas toujours que l’os est complètement consolidé. Une progression trop rapide expose au risque de récidive ou de pseudarthrose.
L’ostéopathie et la rééducation peuvent intervenir en complément après la phase de consolidation médicale, notamment pour corriger les compensations de marche, restaurer la mobilité du pied et améliorer la répartition des charges.
En résumé, la fracture de Jones est une lésion fréquente mais particulière du cinquième métatarsien. Son diagnostic précis, son suivi rigoureux et une reprise progressive des activités sont essentiels pour une guérison optimale.

Traitements médicaux : immobilisation, chirurgie et guérison
Le traitement d’une fracture métatarsienne dépend de plusieurs facteurs : l’os touché, la localisation exacte de la fracture, son déplacement, sa stabilité, le niveau d’activité du patient et la présence de complications. Certaines fractures guérissent très bien avec un traitement conservateur, tandis que d’autres nécessitent une intervention chirurgicale pour restaurer l’alignement et la fonction du pied.
Dans de nombreux cas, surtout lorsque la fracture est non déplacée et stable, le traitement repose sur une approche conservatrice. Cela comprend généralement le repos, la réduction des activités douloureuses et une période d’immobilisation. Selon la situation, on peut utiliser une botte de marche, une chaussure rigide, une attelle ou parfois un plâtre. L’objectif est de protéger l’os pendant sa consolidation tout en limitant les douleurs.
La question de l’appui varie selon le type de fracture. Certaines lésions permettent un appui progressif avec protection, alors que d’autres exigent une décharge partielle ou totale avec béquilles pendant un certain temps. Suivre les consignes médicales est essentiel pour éviter un déplacement secondaire ou un retard de guérison.
Les antalgiques peuvent être utilisés pour soulager la douleur. La glace, l’élévation du pied et la compression légère, lorsque recommandée, aident aussi à diminuer l’enflure durant les premiers jours.
La durée de guérison varie, mais plusieurs fractures simples consolident en environ 4 à 8 semaines. Certaines lésions, comme la fracture de Jones ou les fractures de stress, peuvent demander davantage de temps. La guérison osseuse dépend aussi de facteurs individuels : tabagisme, diabète, qualité osseuse, nutrition, circulation sanguine et respect des consignes de repos.
La chirurgie est envisagée lorsque la fracture est déplacée, instable, multiple, ouverte, articulaire ou lorsqu’elle ne consolide pas correctement. L’intervention vise à réaligner les fragments osseux et à les stabiliser avec du matériel comme des vis, plaques ou broches. Après l’opération, une période de protection et de rééducation reste nécessaire.
Les radiographies de suivi jouent un rôle important. Elles permettent de vérifier l’alignement et la progression de la consolidation avant d’autoriser la reprise complète des activités.
Une fois l’os suffisamment consolidé, la phase de récupération fonctionnelle commence. Il faut souvent retrouver la mobilité du pied, la force musculaire, l’équilibre et une marche normale. Une reprise trop rapide du sport ou du travail physique peut retarder la guérison ou provoquer une récidive.
En résumé, le traitement médical d’une fracture métatarsienne repose sur trois objectifs : protéger l’os, favoriser la consolidation et restaurer la fonction. Avec une prise en charge adaptée et progressive, la majorité des patients récupèrent bien.
| Situation clinique | Traitement fréquent | Temps approximatif* |
|---|---|---|
| Fracture stable non déplacée | Botte, repos, appui progressif | 4 à 8 semaines |
| Fracture de stress | Réduction de charge, immobilisation selon cas | 6 à 12 semaines |
| Fracture déplacée | Réduction / parfois chirurgie | Variable |
| Fracture de Jones | Immobilisation stricte ou chirurgie selon profil | Souvent plus long |
| Fracture multiple / complexe | Prise en charge spécialisée | Variable |
Combien de temps pour guérir d’une fracture métatarsienne ?
Le temps de guérison dépend du type de fracture, de sa localisation, de son déplacement et de votre état de santé général. Plusieurs fractures simples consolident en environ 4 à 8 semaines, mais certaines lésions demandent plus de temps.
Les fractures de stress évoluent souvent sur 6 à 12 semaines, surtout si l’activité est reprise trop vite. La fracture de Jones, située à la base du cinquième métatarsien, peut aussi guérir plus lentement en raison de sa vascularisation particulière.
Il est important de comprendre qu’une disparition de la douleur ne signifie pas toujours que l’os est prêt à supporter toutes les charges. La consolidation biologique continue parfois après l’amélioration des symptômes.
Le retour au sport, au travail physique ou aux longues marches doit donc se faire progressivement, idéalement selon les recommandations d’un professionnel de la santé.
Approche ostéopathique : accompagner la récupération
L’ostéopathie ne remplace jamais le diagnostic médical ni la prise en charge orthopédique d’une fracture métatarsienne. Tant que l’os n’est pas consolidé ou que la phase aiguë n’est pas stabilisée, la priorité reste la protection de la fracture, l’immobilisation lorsque nécessaire et le suivi médical. En revanche, l’ostéopathie peut constituer un accompagnement utile avant, pendant certaines phases de récupération et surtout après la consolidation, afin d’optimiser le retour à la fonction.
Durant la période d’immobilisation, plusieurs patients développent des compensations mécaniques. Le fait de boiter, de reporter le poids sur l’autre jambe ou de modifier la posture peut entraîner des tensions au niveau de la cheville opposée, du genou, de la hanche, du bassin ou du bas du dos. Un travail ostéopathique adapté peut viser à soulager ces surcharges secondaires, sans intervenir directement sur la zone fracturée si cela n’est pas indiqué.
Après la consolidation osseuse confirmée, le pied reste parfois raide, sensible ou moins mobile. L’immobilisation prolongée peut réduire la mobilité des articulations voisines, altérer la souplesse des tissus et perturber la proprioception. L’ostéopathie peut alors utiliser des techniques douces pour améliorer la mobilité du médio-pied, de l’arrière-pied, des orteils et des chaînes musculaires associées.
La récupération ne concerne pas seulement l’os. Il faut aussi restaurer une marche harmonieuse. Après plusieurs semaines de protection, certaines personnes gardent un appui évitant inconsciemment la zone blessée. Cette stratégie peut persister même après guérison. L’approche ostéopathique, combinée à des exercices, peut aider à normaliser le schéma de marche et la répartition des charges.
Dans les fractures de stress, il est particulièrement pertinent d’analyser les facteurs biomécaniques ayant contribué à la surcharge initiale. Un appui asymétrique, une raideur de cheville, un trouble de propulsion, un manque de mobilité du gros orteil ou une faiblesse musculaire peuvent favoriser des contraintes répétées sur certains métatarsiens. Identifier ces éléments aide à prévenir les récidives.
Le traitement peut aussi s’intégrer à une approche multidisciplinaire avec médecin, physiothérapeute, podologue ou entraîneur. Selon les cas, des conseils sur le chaussage, la progression des charges, les surfaces d’entraînement et les habitudes de mouvement sont essentiels.
Il est important de rappeler qu’un traitement ostéopathique doit rester adapté au stade de guérison. Toute douleur importante, inflammation persistante ou suspicion de complication nécessite une réévaluation médicale. La prudence est particulièrement importante après chirurgie ou en cas de retard de consolidation.
En résumé, l’ostéopathie intervient surtout comme soutien fonctionnel : réduire les compensations, restaurer la mobilité, améliorer la marche et corriger les facteurs mécaniques favorisant la surcharge. Intégrée au bon moment dans le processus de guérison, elle peut contribuer à un retour plus confortable et plus durable aux activités quotidiennes ou sportives.
Rééducation, reprise sportive et prévention des récidives
Une fois la consolidation osseuse suffisamment avancée, le travail ne s’arrête pas à la disparition de la douleur. Après une fracture métatarsienne, plusieurs personnes présentent une perte de force, une raideur articulaire, une appréhension à l’appui ou une modification de la marche. La phase de rééducation est donc essentielle pour retrouver une fonction complète et réduire le risque de récidive.
Le premier objectif est de restaurer une marche normale. Après plusieurs semaines d’immobilisation ou de protection, il est fréquent de conserver une boiterie légère ou un appui asymétrique. Reprendre progressivement l’appui, retrouver un déroulé naturel du pas et réhabituer le pied à supporter les charges sont des étapes clés.
La mobilité articulaire doit aussi être récupérée. La cheville, le médio-pied, les orteils et parfois même la hanche peuvent s’être raidis durant la période de repos. Des exercices simples de mobilité, réalisés sans douleur excessive, aident à retrouver l’amplitude des mouvements et la fluidité gestuelle.
Le renforcement musculaire est tout aussi important. Les muscles du pied, du mollet et de la jambe participent à l’absorption des charges et à la stabilité. Un déficit de force peut augmenter les contraintes sur les structures osseuses lors de la reprise des activités. Des exercices progressifs, adaptés au niveau de guérison, permettent de reconstruire cette capacité.
La proprioception mérite une attention particulière. Après une blessure, la perception de l’équilibre et du placement du pied peut être diminuée. Les exercices sur une jambe, sur surface stable puis instable, aident à restaurer le contrôle neuromusculaire.
La reprise sportive doit être graduelle. Même si la douleur a disparu, l’os continue parfois de se remodeler. Il est préférable de recommencer par la marche prolongée, puis la course légère, avant les sauts, accélérations ou changements de direction. Augmenter trop vite l’intensité ou le volume d’entraînement expose à une rechute.
La prévention des récidives repose sur l’identification des causes initiales. Chaussures usées ou inadaptées, surcharge d’entraînement, surfaces trop dures, technique de course déficiente, faiblesse musculaire ou troubles d’appui doivent être corrigés lorsque possible.
L’hygiène de vie joue aussi un rôle : alimentation suffisante, apport en calcium et vitamine D si nécessaire, sommeil adéquat et récupération entre les séances favorisent la santé osseuse. Chez certaines personnes, une évaluation médicale de la densité osseuse ou de facteurs hormonaux peut être pertinente.
Un accompagnement par un professionnel de santé est utile chez les sportifs, en cas de douleur persistante ou après une fracture complexe.
En résumé, la guérison d’une fracture métatarsienne ne se limite pas à la consolidation radiologique. Rééduquer le mouvement, reprendre progressivement les charges et corriger les facteurs de risque sont les clés d’un retour durable aux activités.
Conclusion
Les fractures métatarsiennes comptent parmi les blessures les plus fréquentes du pied, mais leur impact ne doit pas être sous-estimé. Qu’elles surviennent après un choc brutal, une torsion ou une surcharge répétée, elles peuvent perturber la marche, limiter les activités quotidiennes et ralentir la pratique sportive. Une douleur persistante au pied, surtout à l’appui, mérite toujours une attention sérieuse.
Le bon diagnostic repose sur une combinaison entre l’histoire clinique, l’examen physique et l’imagerie. Identifier le type exact de fracture, sa localisation et sa stabilité permet d’orienter vers le traitement le plus approprié, qu’il s’agisse d’une immobilisation simple ou d’une prise en charge chirurgicale.
La majorité des patients récupèrent bien lorsque les consignes sont respectées et que la reprise des activités se fait progressivement. Toutefois, la disparition de la douleur ne signifie pas toujours que le pied est prêt à reprendre toutes les charges. La patience et la progression restent essentielles.
Au-delà de la guérison osseuse, la récupération complète passe aussi par le retour d’une bonne mobilité, d’un appui équilibré, de la force musculaire et de la confiance dans le mouvement. C’est dans cette phase que la rééducation, les conseils de chaussage et parfois l’approche ostéopathique peuvent jouer un rôle complémentaire utile.
Enfin, plusieurs fractures métatarsiennes peuvent être évitées en corrigeant certains facteurs de risque : surcharge d’entraînement, chaussures inadéquates, troubles biomécaniques, carences nutritionnelles ou récupération insuffisante. Prévenir vaut souvent mieux que devoir immobiliser.
Prendre au sérieux une douleur du pied aujourd’hui peut éviter une blessure plus longue demain.
Références
- Rammelt S, Heineck J, Zwipp H. Metatarsal fractures. Injury. 2004;35 Suppl 2:SB77-SB86.
- Samaila EM, Ditta A, Negri S, et al. Central metatarsal fractures: a review and current concepts. Acta Biomed. 2020;91(4-S):36-46.
- Ramponi DR, Hedderick V, Maloney SC. Metatarsal Stress Fractures. Adv Emerg Nurs J. 2017;39(3):168-175.
- Dameron TB. Fractures and anatomical variations of the proximal portion of the fifth metatarsal. J Bone Joint Surg Am. 1975;57(6):788-792.
- Quill GE. Fractures of the proximal fifth metatarsal. Orthop Clin North Am. 1995;26(2):353-361.
- Patel R, Haddad F. Metatarsal fractures. Br J Hosp Med. 2006;67(7):M130-M133.
- Dixon S, Nunns M, House C, et al. Prospective study of biomechanical risk factors for second and third metatarsal stress fractures in military recruits. J Sci Med Sport. 2019;22(2):135-139.
- Vuori JP, Aro HT. Lisfranc joint injuries: trauma mechanisms and associated injuries. J Trauma. 1993;35(1):40-45.
- Smith JW, Arnoczky SP, Hersh A. The intraosseous blood supply of the fifth metatarsal: implications for proximal fracture healing. Foot Ankle. 1992;13(3):143-152.
- Buddecke DE, Polk MA, Barp EA. Metatarsal fractures. Clin Podiatr Med Surg. 2010;27(4):601-624.