Céphalées de Horton : Une Douleur Foudroyante à Décoder
Parmi toutes les formes de céphalées connues, les céphalées de Horton — aussi appelées algies vasculaires de la face ou cluster headaches en anglais — figurent parmi les plus redoutées. Leur intensité est telle qu’elles ont été qualifiées de « céphalées suicidaires » par certains patients et professionnels, en raison de la douleur insupportable qu’elles provoquent. Localisée autour d’un œil ou d’une tempe, cette douleur est souvent décrite comme une sensation de brûlure, de perforation ou de coup de poignard, survenant de façon brutale et répétée, parfois plusieurs fois par jour.
Ces crises douloureuses, bien que brèves — entre 15 minutes et 3 heures — peuvent transformer le quotidien des personnes atteintes en véritable épreuve. Elles surviennent souvent de façon cyclique, par périodes dites de « grappes » (ou clusters), entrecoupées de phases de rémission. Durant ces phases actives, les attaques peuvent apparaître à des heures régulières, parfois même pendant le sommeil, provoquant des réveils nocturnes en pleine crise de douleur.
Longtemps méconnues et encore trop souvent mal diagnostiquées, les céphalées de Horton touchent environ 0,1 à 0,4 % de la population, principalement des hommes jeunes entre 20 et 40 ans. Cependant, des cas féminins, pédiatriques ou gériatriques existent, ce qui complexifie leur reconnaissance clinique. Le retard diagnostique est courant, notamment en raison de la confusion fréquente avec les migraines classiques ou les névralgies faciales.
Sur le plan physiopathologique, plusieurs hypothèses sont avancées : implication de l’hypothalamus, activation anormale du nerf trijumeau, dysrégulation du système vasculaire cérébral, et potentiellement des facteurs génétiques. Mais aucun modèle explicatif ne permet encore à ce jour de saisir pleinement la complexité de cette affection. C’est précisément cette zone d’ombre qui pousse chercheurs et thérapeutes à explorer de nouvelles pistes, tant en médecine conventionnelle qu’en approches complémentaires.
Parmi ces approches, l’ostéopathie se distingue par sa vision globale du corps et son attention aux déséquilibres mécaniques, circulatoires et posturaux pouvant influencer le système neurovasculaire. Bien qu’elle ne prétende pas guérir la pathologie, elle offre un accompagnement potentiel dans la réduction des tensions et l’amélioration de la qualité de vie, à travers des techniques douces et personnalisées.
Dans un monde médical en quête d’outils mieux adaptés à ces douleurs singulières, il devient crucial de faire connaître les céphalées de Horton, d’en comprendre les mécanismes et d’ouvrir le champ des solutions thérapeutiques. Cet article propose une plongée approfondie dans cette affection aussi rare qu’extrême, en croisant les données scientifiques, les facteurs de risque, les impacts humains, et les perspectives offertes par l’ostéopathie.
Qui Sont les Plus Touchés ? Prévalence et Profil des Patients
Les céphalées de Horton, également appelées algies vasculaires de la face (AVF), représentent une forme rare mais extrêmement invalidante de céphalées primaires. Comprendre leur épidémiologie est essentiel pour évaluer leur impact sur les populations et orienter la prise en charge clinique. Ces données offrent un aperçu des populations les plus touchées et permettent de contextualiser l’importance du sujet.
Prévalence Générale
La prévalence des céphalées de Horton dans la population générale est estimée entre 0,1 % et 0,4 %, ce qui en fait une condition relativement rare. Toutefois, leur sévérité et leur impact sur la qualité de vie en font une priorité de recherche dans le domaine des céphalées primaires.
Variations selon le Sexe
- Les céphalées de Horton affectent majoritairement les hommes, avec un ratio homme/femme d’environ 3:1.
- Cependant, certaines études récentes montrent une légère augmentation des diagnostics chez les femmes, possiblement en raison d’une meilleure reconnaissance des symptômes et d’un suivi médical plus fréquent.
Distribution par Âge
- L’âge moyen d’apparition des céphalées de Horton est compris entre 20 et 40 ans, bien que des cas aient été rapportés chez des enfants et des personnes âgées.
- Le diagnostic est souvent retardé en raison de la rareté de la condition et de son tableau clinique atypique, notamment chez les patients jeunes ou âgés.
Variations Ethniques et Géographiques
- Les données épidémiologiques indiquent une prévalence légèrement plus élevée dans les populations d’origine européenne par rapport aux populations asiatiques ou africaines.
- La différence géographique pourrait être due à des facteurs génétiques ou environnementaux, bien que des études supplémentaires soient nécessaires pour confirmer ces observations.
Risque Familial et Hérédité
- Les antécédents familiaux de céphalées de Horton sont rares mais documentés, suggérant une composante génétique potentielle. Certaines études ont identifié des mutations dans des gènes liés aux neurotransmetteurs et aux circuits vasculaires du cerveau.
Impact Sociétal et Sous-Diagnostic
- En raison de leur rareté et de la nature invalidante des crises, les céphalées de Horton sont souvent sous-diagnostiquées ou mal diagnostiquées. Les patients peuvent être confondus avec des cas de migraines ou de céphalées de tension, retardant ainsi le traitement approprié.
- Les AVF touchent des individus en pleine période d’activité professionnelle et sociale, amplifiant leur impact économique et sociétal.
Ce Qui Favorise Leur Apparition : Facteurs de Risque et Déclencheurs
Les céphalées de Horton, également connues sous le nom d’algies vasculaires de la face (AVF), sont une forme rare mais extrêmement invalidante de céphalées primaires. Bien que les causes exactes restent incertaines, plusieurs facteurs de risque ont été identifiés comme pouvant augmenter la probabilité de développer cette condition. Ces éléments, qu’ils soient génétiques, environnementaux ou liés au mode de vie, permettent de mieux comprendre la susceptibilité des individus et d’orienter les approches préventives et thérapeutiques.
Antécédents Familiaux
Les études ont montré une composante génétique dans le développement des céphalées de Horton. Un historique familial positif, notamment chez les parents au premier degré, est associé à un risque accru. Les recherches suggèrent que des mutations dans certains gènes impliqués dans la régulation des circuits vasculaires et neuronaux pourraient jouer un rôle.
- Transmission génétique : Bien que les mécanismes exacts ne soient pas entièrement élucidés, des antécédents familiaux augmentent significativement le risque d’apparition de l’AVF. Cela indique une prédisposition génétique qui pourrait expliquer certaines formes récurrentes.
Tabagisme
Le tabagisme est l’un des principaux facteurs de risque environnementaux associés aux céphalées de Horton. Les études montrent que plus de 80 % des patients atteints d’AVF sont des fumeurs ou d’anciens fumeurs.
- Impact de la nicotine : La nicotine agit sur les vaisseaux sanguins, augmentant leur sensibilité et contribuant à une vasodilatation excessive, un élément clé dans les mécanismes physiopathologiques de l’AVF.
- Corrélation avec la gravité : Les patients qui fument activement ont souvent des crises plus fréquentes et plus sévères.
Sexe et Hormones
Les céphalées de Horton touchent majoritairement les hommes, avec un ratio d’environ 3:1 par rapport aux femmes. Cependant, l’écart entre les sexes semble se réduire légèrement dans les études récentes, suggérant un rôle complexe des hormones.
- Influence hormonale : Chez les femmes, les variations hormonales, notamment liées au cycle menstruel, pourraient avoir un effet modulateur sur les crises.
Habitudes de Vie et Déclencheurs
Certains modes de vie et déclencheurs spécifiques augmentent le risque d’apparition ou d’aggravation des crises.
- Consommation d’alcool : L’alcool est un déclencheur fréquent, même en petites quantités. Il agit comme un vasodilatateur, provoquant souvent des crises immédiates.
- Stress et troubles du sommeil : Le stress chronique et le manque de sommeil sont des facteurs aggravants qui peuvent influencer la fréquence et l’intensité des crises.
- Exposition à certains stimuli : Les odeurs fortes, les lumières vives et les changements soudains de température figurent parmi les déclencheurs courants.
Autres Comorbidités
Les patients souffrant de certaines conditions, telles que les troubles vasculaires ou les migraines chroniques, présentent un risque accru de développer des céphalées de Horton. Bien que ces comorbidités ne soient pas des causes directes, elles partagent des mécanismes physiopathologiques communs.
Ce Que l’on Sait (Et Ignore Encore) des Causes
Liste des causes:
- Dysfonctionnement du système nerveux: Des dysfonctionnements dans le système nerveux, en particulier dans l’hypothalamus, ont été associés aux céphalées de Horton. L’hypothalamus joue un rôle clé dans la régulation des rythmes circadiens, ce qui pourrait expliquer pourquoi les crises surviennent souvent à des moments spécifiques de la journée.
- Facteurs vasculaires: Des variations dans la circulation sanguine et la dilatation des vaisseaux sanguins autour du cerveau et des yeux peuvent jouer un rôle dans les céphalées de Horton. Cependant, la relation exacte entre les vaisseaux sanguins et les céphalées de Horton reste à clarifier.
- Facteurs génétiques: Il existe des preuves suggérant qu’il pourrait y avoir une composante génétique dans les céphalées de Horton. Des antécédents familiaux de migraines en grappes augmentent le risque de développer la maladie.
- Facteurs environnementaux: Certains facteurs environnementaux, tels que le tabagisme, peuvent déclencher ou aggraver les crises de céphalées de Horton. De même, les changements de saison, les variations de température et d’autres facteurs environnementaux peuvent influencer la fréquence et la gravité des crises.
- Hormones: Des variations hormonales, telles que celles associées à la ménopause chez les femmes, peuvent influencer la fréquence et la gravité des crises.
- Traumatisme cranien: Les traumatismes cranio-cérébraux peuvent déclencher des céphalées de Horton chez certaines personnes, bien que cette relation ne soit pas toujours claire.
- Inflammation: Des processus inflammatoires dans les voies nerveuses ou vasculaires peuvent contribuer aux symptômes des céphalées de Horton.
- Troubles du sommeil: Les perturbations du sommeil, telles que l’insomnie ou les troubles respiratoires du sommeil, peuvent augmenter le risque de crises de céphalées de Horton.
- Alcool et nicotine: La consommation d’alcool et de nicotine, en particulier le tabagisme, sont des déclencheurs connus de crises de céphalées de Horton.
- Stress psychologique: Le stress émotionnel et psychologique peut déclencher ou aggraver les symptômes des céphalées de Horton chez certaines personnes.
- Exposition à la lumière vive: Une exposition prolongée à la lumière vive ou à des stimuli visuels intenses peut déclencher des crises chez certaines personnes.
- Certains médicaments: Certains médicaments, tels que les vasodilatateurs, peuvent aggraver les symptômes des céphalées de Horton chez certaines personnes.
- Altitude élevée: Certaines personnes peuvent développer des céphalées de Horton lorsqu’elles sont exposées à des altitudes élevées en raison des variations de pression atmosphérique.
- Facteurs alimentaires: Certains aliments et boissons, tels que les aliments riches en histamine ou les aliments contenant des nitrates, peuvent déclencher des crises de céphalées de Horton chez certaines personnes sensibles.
- Troubles vasculaires: Des conditions telles que l’athérosclérose ou d’autres troubles vasculaires peuvent augmenter le risque de développer des céphalées de Horton.
- Troubles endocriniens: Des déséquilibres hormonaux ou des troubles endocriniens peuvent être associés à l’apparition de céphalées de Horton chez certaines personnes.
- Exposition à des produits chimiques: Certains produits chimiques environnementaux ou professionnels peuvent déclencher des crises de céphalées de Horton chez les personnes sensibles.
- Conditions médicales sous-jacentes: Certaines conditions médicales sous-jacentes, telles que l’arthrite, les maladies auto-immunes ou les infections, peuvent être associées aux céphalées de Horton.
- Troubles de la coagulation sanguine: Des anomalies de la coagulation sanguine peuvent influencer la circulation sanguine cérébrale et contribuer aux céphalées de Horton.
- Altération du microbiote intestinal: Des recherches suggèrent un lien entre le microbiote intestinal et les troubles neurologiques, y compris les céphalées de Horton.
- Facteurs psychologiques: Des troubles psychologiques tels que l’anxiété, la dépression ou le stress post-traumatique peuvent être associés aux céphalées de Horton.
- Troubles de la déglutition: Des anomalies de la déglutition ou des troubles de la mastication peuvent être associés aux céphalées de Horton chez certaines personnes.
- Hypertension artérielle: Une pression artérielle élevée peut influencer la circulation sanguine dans le cerveau et augmenter le risque de crises de céphalées de Horton.
- Déshydratation: Un état de déshydratation peut entraîner des changements dans la pression sanguine et la circulation, pouvant déclencher des crises de céphalées de Horton chez certaines personnes.
Reconnaître les Signes : Symptômes Typiques d’une Crise
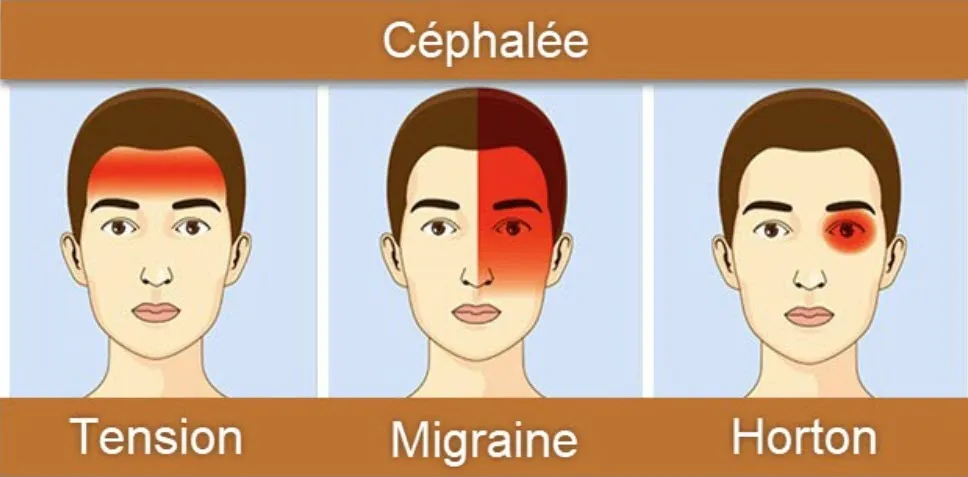
Schéma de Céphalée de Tension : Caractérisée par une pression ou une tension en forme de bande autour du front et des tempes, souvent décrite comme une douleur sourde et persistante.
Schéma de Migraine : Identifiée par une douleur intense et pulsatile généralement d’un côté de la tête, accompagnée de nausées, de sensibilité à la lumière (photophobie) et au son (phonophobie).
Schéma de Céphalée de Horton : Connue pour une douleur sévère, brûlante ou perçante autour d’un œil, souvent associée à une rougeur, des larmoiements et une congestion nasale du même côté.
Les symptômes des céphalées de Horton comprennent des douleurs intenses et récurrentes sur un côté de la tête, généralement autour de l’œil, du temple et du front. Ces douleurs sont décrites comme lancinantes, brûlantes ou perçantes, et peuvent durer de 15 minutes à plusieurs heures, voire plusieurs jours. Les crises sont souvent accompagnées de rougeurs ou de larmoiements de l’œil du côté affecté, d’un écoulement nasal ou d’une congestion nasale, ainsi que de paupières tombantes ou d’un gonflement autour de l’œil.
- Douleur intense et soudaine : La caractéristique principale des céphalées de Horton est une douleur extrêmement intense et soudaine, souvent décrite comme une sensation de brûlure, de piqûre ou de coup de poignard. La douleur est généralement localisée d’un côté de la tête, autour de l’œil, du temple ou du front.
- Durée courte des crises : Les crises de céphalées de Horton ont tendance à être très courtes mais très douloureuses. Chaque épisode peut durer de 15 minutes à trois heures, bien que certains individus puissent éprouver plusieurs crises dans une journée.
- Fréquence des crises : Les céphalées de Horton peuvent se produire de manière très régulière pendant une période spécifique, appelée « période de cluster ». Pendant cette période, les personnes peuvent avoir plusieurs crises par jour, souvent à des heures précises.
- Sensibilité à la lumière et au son : Pendant une crise, les personnes atteintes de céphalées de Horton peuvent être sensibles à la lumière (photophobie) et au son (phonophobie).
- Agitation ou agitation pendant les crises : Certaines personnes peuvent ressentir une agitation ou une agitation pendant une crise de céphalées de Horton, se déplaçant fréquemment ou exprimant leur douleur de manière active.
- Symptômes associés au côté affecté : La douleur est généralement localisée d’un côté de la tête, et des symptômes tels que rougeur ou larmoiement de l’œil, écoulement nasal ou congestion nasale du côté affecté peuvent également survenir.
Il est important de noter que les céphalées de Horton sont une affection médicale sérieuse et nécessitent une évaluation et une prise en charge médicales. Si vous suspectez que vous ou quelqu’un que vous connaissez souffrez de céphalées de Horton, consultez un professionnel de la santé pour obtenir un diagnostic précis et discuter des options de traitement.
Au Cœur du Mécanisme : Ce Qui Se Passe dans le Cerveau
La physiopathologie des céphalées de Horton n’est pas complètement comprise, mais certaines hypothèses ont été avancées pour expliquer les mécanismes sous-jacents à cette affection douloureuse. Voici quelques aspects de la physiopathologie des céphalées de Horton :
- Hypothalamus : Il est suggéré que le noyau suprachiasmatique de l’hypothalamus, qui est impliqué dans la régulation des rythmes circadiens, pourrait jouer un rôle central dans les céphalées de Horton. Des dysfonctionnements au niveau de l’hypothalamus pourraient contribuer à l’apparition des crises.
- Dysrégulation vasculaire : Des modifications de la circulation sanguine et de la vasomotricité ont été observées pendant les crises de céphalées de Horton. Certains chercheurs pensent que des changements brusques dans le calibre des vaisseaux sanguins, en particulier ceux situés autour de la région périorbitaire, pourraient contribuer à la douleur intense.
- Activation du nerf trijumeau : Le nerf trijumeau, qui est responsable de la sensation du visage, pourrait être impliqué dans les céphalées de Horton. Une activation anormale de ce nerf pourrait contribuer à la douleur et aux symptômes associés, tels que la congestion nasale et les larmoiements.
- Libération de substances chimiques : Certains neurotransmetteurs et substances chimiques, tels que la sérotonine, ont été impliqués dans les céphalées de Horton. Une libération anormale de ces substances pourrait jouer un rôle dans la vasodilatation et la douleur.
- Rôle du système immunitaire : Il y a des indications que le système immunitaire pourrait être impliqué dans les céphalées de Horton. Des marqueurs inflammatoires peuvent être présents, et certains patients ont montré une réponse positive à certains médicaments immunosuppresseurs.
- Facteurs génétiques : Il existe une tendance familiale dans certains cas de céphalées de Horton, suggérant une possible composante génétique dans la prédisposition à cette affection.
La complexité de la physiopathologie des céphalées de Horton nécessite une recherche continue pour mieux comprendre les mécanismes sous-jacents. Les avancées dans ce domaine pourraient conduire à des traitements plus ciblés et plus efficaces pour soulager les symptômes de cette affection débilitante. Il est important de noter que la physiopathologie peut varier d’un individu à l’autre, et la compréhension précise de cette condition peut évoluer avec le temps à mesure que de nouvelles recherches sont menées.
Déclencheurs Courants : Ce Qui Peut Provoquer une Crise
- Alcool : La consommation d’alcool, en particulier de bière, de vin rouge ou d’alcools forts, a été associée à des déclenchements de crises chez certaines personnes.
- Tabagisme : Le tabagisme, en particulier le fait de fumer régulièrement, est un facteur de risque potentiel.
- Chaleur : Certains patients signalent que la chaleur peut déclencher ou aggraver les crises.
- Activité physique : Des exercices physiques intenses peuvent déclencher des crises chez certaines personnes.
- Rythmes circadiens : Les céphalées de Horton peuvent être associées à des perturbations du rythme circadien, et certaines personnes peuvent être plus susceptibles de souffrir de crises à des moments spécifiques de la journée.
- Certains aliments : Certains aliments, tels que les aliments riches en histamine (fromages affinés, certains fruits de mer, etc.), ont été suggérés comme déclencheurs potentiels.
- Stress : Bien que le lien entre le stress et les céphalées de Horton ne soit pas clair, le stress peut aggraver les symptômes chez certaines personnes.
Il est important de noter que ces déclencheurs ne déclenchent pas nécessairement des crises chez toutes les personnes atteintes de céphalées de Horton, et certains individus peuvent ne pas avoir de déclencheurs évidents. Chaque personne réagit différemment, et il peut être utile de tenir un journal des crises pour identifier les déclencheurs individuels.
Quand la Douleur Envahit la Vie : Impacts Quotidiens et Sociaux
Les céphalées de Horton, ou algies vasculaires de la face (AVF), sont reconnues comme l’une des formes de céphalées les plus douloureuses. Cette condition, bien que rare, a des répercussions considérables sur la qualité de vie des patients, affectant leurs activités quotidiennes, leur vie professionnelle et leurs relations sociales. Comprendre ces impacts est essentiel pour sensibiliser les patients, les familles et les professionnels de santé, et pour mieux orienter les stratégies de prise en charge.
Répercussions sur les Activités Quotidiennes
Les crises de céphalées de Horton sont caractérisées par une douleur aiguë et unilatérale, souvent décrite comme insupportable. Ces crises, qui peuvent survenir plusieurs fois par jour et durer de 15 minutes à 3 heures, rendent les activités quotidiennes presque impossibles.
- Fonctions de base :
- Pendant les crises, les patients sont souvent incapables de se concentrer, de lire, de cuisiner ou même de marcher. L’intensité de la douleur les oblige à interrompre toute activité en cours.
- Les symptômes associés, comme les larmoiements, la congestion nasale ou la sudation faciale, amplifient l’inconfort et compliquent la gestion des tâches simples.
- Perturbation des cycles de sommeil :
- Les crises nocturnes sont fréquentes, entraînant des réveils brutaux et perturbant gravement la qualité du sommeil. Cette privation de sommeil chronique accentue la fatigue et l’irritabilité, aggravant les difficultés rencontrées pendant la journée.
Impacts Professionnels
Les céphalées de Horton touchent principalement les individus entre 20 et 40 ans, une tranche d’âge souvent associée à une activité professionnelle intense. Les effets sur le travail sont significatifs :
- Absentéisme et baisse de productivité :
- La douleur intense et imprévisible force de nombreux patients à s’absenter régulièrement du travail. Même en dehors des crises, la crainte de nouvelles attaques crée une anxiété permanente, réduisant la capacité de concentration.
- Selon des études, un patient sur trois rapporte une perte d’emploi ou une réduction d’activité professionnelle en raison des incapacités liées à l’AVF.
- Changements de carrière :
- Certains patients choisissent des emplois moins exigeants ou des postes à horaires flexibles pour mieux gérer leurs symptômes. Cela peut entraîner une baisse des revenus et des opportunités professionnelles limitées.
- Stigmatisation et incompréhension :
- La nature invisible des céphalées de Horton conduit souvent à une incompréhension de la part des collègues et des employeurs, exacerbant le stress et les sentiments d’isolement.
Impacts sur la Vie Sociale et Familiale
Les répercussions des céphalées de Horton s’étendent bien au-delà de la sphère individuelle, affectant également les relations sociales et familiales.
- Isolement social :
- Les patients évitent souvent les interactions sociales de peur qu’une crise ne survienne en public. Cette crainte constante peut conduire à un isolement progressif et à une diminution de la participation à des événements sociaux.
- Les activités impliquant des facteurs déclencheurs potentiels (alcool, lumière intense, stress) sont particulièrement redoutées, limitant encore davantage les sorties et les loisirs.
- Relations familiales :
- Les proches des patients, bien que souvent empathiques, peuvent éprouver des difficultés à comprendre l’ampleur de la douleur et de l’impact des crises. Cela peut entraîner des tensions dans les relations.
- Les responsabilités familiales, comme s’occuper des enfants ou gérer les tâches ménagères, deviennent un fardeau, accentuant le stress pour les patients et leurs partenaires.
- Effets sur la santé mentale :
- La douleur chronique et la perte de contrôle sur la vie quotidienne sont fortement corrélées à des troubles de santé mentale, notamment l’anxiété et la dépression. Une étude montre que plus de 40 % des patients atteints de céphalées de Horton présentent des symptômes dépressifs.
Témoignages de Patients
- Marc, 35 ans, ingénieur :
« Pendant une crise, j’ai l’impression qu’un couteau s’enfonce dans mon œil. Je suis incapable de travailler ou même de penser. C’est une douleur qui m’isole de tout, même de ma famille. » - Julie, 29 ans, mère au foyer :
« La peur de déclencher une crise m’empêche de profiter des moments simples, comme emmener mes enfants au parc. La culpabilité est constante. »
Mettre un Nom sur la Douleur : Comment Diagnostiquer la Maladie
Les critères de diagnostic des céphalées en grappe selon la Classification Internationale des Céphalées, 3e édition (ICHD-3) sont les suivants
- Au moins cinq crises douloureuses : Les crises doivent répondre aux critères B à D.
- Crises de céphalées sévères et unilatérales : Les crises surviennent généralement autour de l’œil ou de la tempe.
- Caractéristiques de la douleur : La douleur présente au moins deux des caractéristiques suivantes :
- Atteint son intensité maximale en quelques minutes.
- La douleur est de type lancinant ou pulsatile.
- La douleur est d’intensité sévère ou insupportable.
- Fréquence des crises : La fréquence des crises est d’au moins une tous les deux jours à huit par jour.
Caractéristiques associées pouvant être présentes
- Conjonctival injection ou larme : Présence possible du côté affecté.
- Congestion nasale ou écoulement nasal : La narine du côté affecté peut être congestionnée ou couler.
- Œdème de la paupière : La paupière du côté affecté peut être œdémateuse.
- Sueur frontale et faciale : Le front et la face du côté affecté peuvent être en sueur.
- Agitation ou besoin de bouger : Souvent observé pendant les crises.
Les céphalées en grappe peuvent être classées en deux sous-types
- Épisodique : Les crises se produisent en séries (clusters) suivies de périodes de rémission complète.
- Chronique : Les crises se produisent sans période de rémission complète ou avec des périodes de rémission très courtes (moins de 3 mois).
Ces critères de diagnostic sont destinés à être évalués par des professionnels de la santé qualifiés pour confirmer le diagnostic de céphalées en grappe. Si vous ou quelqu’un que vous connaissez présentez des symptômes similaires, il est recommandé de consulter un professionnel de la santé pour une évaluation appropriée.
Vivre avec les Céphalées de Horton : Une Journée Typique
Les céphalées de Horton, également connues sous le nom de céphalées en grappe ou cluster headaches, sont parmi les douleurs les plus intenses que l’on puisse ressentir. Cette condition neurologique se caractérise par des crises de douleur extrême, souvent localisées autour d’un œil, et peut durer de quelques minutes à plusieurs heures. Voici un aperçu d’une journée typique dans la vie d’une personne souffrant de céphalées de Horton.
Matin : Un Réveil Brutal
La journée commence souvent de manière brutale pour les personnes atteintes de céphalées de Horton. Ces maux de tête surviennent fréquemment pendant le sommeil, provoquant un réveil soudain et douloureux. La douleur est décrite comme une sensation de brûlure ou de perforation intense, généralement concentrée autour d’un œil, avec des symptômes associés comme la rougeur de l’œil, larmoiement, et congestion nasale du même côté.
Après avoir pris un traitement abortif, tel qu’un médicament à base de triptan ou l’inhalation d’oxygène pur, la personne tente de se rendormir. Cependant, la peur d’une nouvelle crise peut rendre le sommeil difficile à retrouver. Pour ceux qui ne sont pas en crise au réveil, la matinée est souvent marquée par une vigilance accrue et la préparation mentale à l’éventualité d’une attaque.
Matinée : Éviter les Déclencheurs
La matinée est un moment critique pour éviter les déclencheurs potentiels. Les céphalées de Horton peuvent être provoquées par des facteurs tels que l’alcool, certains aliments (comme le chocolat ou les fromages vieillis), les fortes odeurs, et même les changements de température. Les routines matinales sont soigneusement conçues pour minimiser l’exposition à ces déclencheurs.
En plus des mesures préventives, les personnes souffrant de céphalées de Horton doivent souvent jongler avec les obligations professionnelles ou familiales. La concentration sur le travail peut être un défi constant, surtout lorsque l’appréhension d’une crise est omniprésente. Les collègues et les proches informés de la condition peuvent offrir un soutien crucial, mais il reste difficile de maintenir une productivité normale.
Après-midi : Gérer les Crises
Les crises de céphalées de Horton peuvent survenir à n’importe quel moment de la journée. Lorsqu’une attaque se déclenche, la douleur est si intense que la personne est souvent incapable de continuer ses activités quotidiennes. La crise dure généralement entre 15 minutes et 3 heures, mais la douleur peut être si insupportable qu’elle nécessite l’intervention immédiate de traitements spécifiques, comme l’inhalation d’oxygène à haut débit ou l’administration de médicaments injectables.
Pendant une crise, l’environnement doit être aussi calme et sombre que possible. La personne peut avoir besoin de se retirer dans une pièce isolée pour gérer la douleur. Des techniques de relaxation, telles que la respiration profonde et la méditation, peuvent aider, bien que leur efficacité varie d’une personne à l’autre.
Soirée : Anticiper la Nuit
La soirée est un moment de préparation pour la nuit à venir. Les céphalées de Horton suivent souvent des cycles réguliers, ce qui signifie que les crises peuvent être prévisibles. La personne peut éviter les déclencheurs connus du soir, comme l’alcool, et s’assurer d’avoir accès à ses traitements d’urgence à tout moment.
Le sommeil est crucial, mais la peur des crises nocturnes peut rendre l’endormissement difficile. Certaines personnes trouvent utile de dormir en position semi-assise pour réduire la fréquence des attaques. D’autres adoptent des rituels apaisants, comme la lecture ou l’écoute de musique douce, pour faciliter une transition plus paisible vers le sommeil.
Conclusion : Une Lutte Quotidienne
Vivre avec des céphalées de Horton est un défi quotidien marqué par des douleurs intenses et des adaptations constantes. Chaque aspect de la journée, du régime alimentaire aux routines de sommeil, est influencé par la nécessité d’éviter les déclencheurs et de gérer les crises. Malgré ces difficultés, les personnes atteintes de cette condition développent une résilience incroyable et des stratégies d’adaptation pour naviguer dans leur quotidien.
Pour ceux qui ne connaissent pas cette maladie, comprendre les défis auxquels sont confrontées les personnes souffrant de céphalées de Horton peut susciter de l’empathie et du soutien. Reconnaître la douleur invisible et la force nécessaire pour la gérer peut aider à créer un environnement plus compatissant et solidaire pour tous.
L’Ostéopathie en Renfort : Une Approche Globale et Manuelle
Les céphalées de Horton, par leur intensité et leur récurrence, poussent de nombreux patients à rechercher des approches complémentaires pour soulager la douleur et améliorer leur qualité de vie. L’ostéopathie, grâce à son approche globale du corps et à son arsenal de techniques manuelles non invasives, constitue une piste thérapeutique pertinente, en complément de la prise en charge neurologique conventionnelle.
Sans prétendre guérir les céphalées de Horton, l’ostéopathie propose d’intervenir sur les déséquilibres mécaniques, vasculaires et neurologiques susceptibles d’influencer la fréquence et l’intensité des crises.
Comprendre le terrain ostéopathique des céphalées de Horton
L’ostéopathe ne traite pas uniquement la douleur localisée autour de l’œil ou de la tempe. Il cherche à comprendre l’ensemble des chaînes de tension myofasciale, les restrictions de mobilité crâniennes ou cervicales, les asymétries posturales et les facteurs de stress physiologique qui peuvent entretenir un terrain propice aux crises.
En effet, la région crânio-cervicale constitue un carrefour neurovasculaire important. Le tronc cérébral, les nerfs crâniens, l’axe vasculaire carotidien, les plexus veineux intracrâniens ainsi que les membranes de tension réciproque peuvent tous être impliqués, directement ou indirectement, dans les mécanismes déclencheurs ou amplificateurs des algies vasculaires de la face.
Les grandes zones d’intervention ostéopathique
1. Le crâne et les membranes intracrâniennes
Le travail crânien en ostéopathie vise à relâcher les tensions au niveau des sutures crâniennes, des membranes de tension réciproque et à améliorer la mobilité des os du crâne. Cette approche est particulièrement utile dans les cas où la douleur est localisée autour de l’œil ou du temple.
👉 Techniques utilisées :
- Techniques fonctionnelles sur la base du crâne (occiput, temporaux, sphénoïde)
- Techniques membranaires (relâchement des tensions des membranes intracrâniennes)
- Techniques de décompression des foramens (par où passent les nerfs crâniens, dont le nerf trijumeau)
2. La colonne cervicale haute
La charnière occipito-atloïdo-axoïdienne (C0-C1-C2) est une zone clé. Elle est en relation directe avec le système trigémino-cervical, impliqué dans la transmission des douleurs faciales et orbitaires. Une restriction de mobilité dans cette zone peut entretenir un déséquilibre tonique postural et neurologique.
👉 Techniques utilisées :
- Techniques d’énergie musculaire pour C1/C2
- Mobilisation douce des cervicales hautes
- Décompression sub-occipitale
3. Le thorax supérieur et la base du cou
La congestion vasculaire et les tensions myofasciales dans la région thoracique supérieure (clavicules, première côte, sternum) peuvent interférer avec le retour veineux crânien. Une stagnation veineuse intracrânienne est parfois retrouvée chez les patients migraineux ou souffrant de céphalées de Horton, et peut aggraver la symptomatologie.
👉 Techniques utilisées :
- Libération de la première côte
- Mobilisation sternale
- Ouverture du défilé thoracique supérieur
4. Le système neurovégétatif
L’implication du système nerveux autonome est bien documentée dans les céphalées de Horton (larmoiement, congestion nasale, rougeur oculaire, sueurs faciales). L’ostéopathie cherche à équilibrer le tonus ortho- et parasympathique, en travaillant notamment sur les centres réflexes du tronc cérébral, les ganglions cervicaux et le diaphragme.
👉 Techniques utilisées :
- Techniques vagales (libération de l’entrée thoracique, travail autour du nerf vague)
- Techniques cranio-sacrées
- Normalisation du diaphragme (influence sur le nerf phrénique et l’axe vagal)
5. L’axe crânio-sacré
Le lien entre le crâne et le sacrum est fondamental dans l’approche ostéopathique. Des tensions au niveau du bassin, du plancher pelvien ou du sacrum peuvent créer des compensations ascendantes qui se répercutent sur la base du crâne et le système nerveux central.
👉 Techniques utilisées :
- Travail sur le sacrum et les articulations sacro-iliaques
- Libération des tensions fasciales dans la région lombopelvienne
- Techniques fluidiques sur l’axe crânio-sacré
Ce Que Dit la Science : Données et Études sur l’Efficacité Ostéopathique
Plusieurs études ont exploré l’efficacité des traitements ostéopathiques pour divers types de céphalées, y compris les migraines et les céphalées de type tension. Bien que la recherche spécifique sur l’ostéopathie pour les céphalées de Horton soit limitée, les résultats des études connexes sont prometteurs :
Études sur les migraines
- Une étude de 2011 publiée dans « The Journal of Headache and Pain » a trouvé que le traitement manipulative ostéopathique (OMT) réduisait significativement la fréquence et l’intensité des crises de migraine.L’étude, intitulée « Efficacy of osteopathic manipulative treatment of female patients with migraine: results of a randomized controlled trial, » a été publiée dans le Journal of Alternative and Complementary Medicine. Elle impliquait 42 participantes, dont 21 dans le groupe d’intervention recevant l’OMT et 21 dans le groupe de contrôle ne recevant aucun traitement supplémentaire en dehors de leur médication habituelle. Les résultats ont montré des améliorations significatives dans le groupe d’intervention dans plusieurs domaines de la qualité de vie liée à la santé, une réduction de l’intensité de la douleur et une diminution du nombre de jours affectés par les migraines. Le groupe de contrôle n’a pas montré d’améliorations aussi significatives, ce qui soutient les avantages potentiels de l’OMT dans la gestion des migraines. ( Journal of Alternative and Complementary Medicine)
- Une autre étude de la même année, intitulée « Migraine without aura and osteopathic medicine, a non-pharmacological approach to pain and quality of life: open pilot study, » publiée dans The Journal of Headache and Pain, a également suggéré que le traitement manipulative ostéopathique (OMT) a des effets positifs sur la réduction de la douleur et l’amélioration de la qualité de vie pour les patients souffrant de migraines. Cette étude a impliqué des patients souffrant de migraines sans aura et a évalué l’impact de l’OMT sur la douleur et la qualité de vie. Les résultats ont montré une réduction significative de l’intensité et de la fréquence des crises de migraine chez les participants recevant l’OMT. De plus, ces patients ont rapporté une amélioration de leur qualité de vie générale, y compris des aspects tels que le bien-être émotionnel et physique. Les chercheurs ont observé que l’OMT pourrait aider à moduler le système nerveux autonome, améliorer la circulation sanguine, et corriger les désalignements musculo-squelettiques, ce qui pourrait contribuer à la réduction des migraines. Cependant, les auteurs de l’étude ont souligné la nécessité de réaliser des recherches supplémentaires avec des échantillons plus larges et des méthodologies plus robustes pour confirmer ces résultats prometteurs et mieux comprendre les mécanismes d’action de l’OMT dans le traitement des migraines (The Journal of Headache and Pain)
Céphalées de type tension
- Une étude publiée dans le « European Journal of Pain » en 2014 a exploré l’efficacité du traitement manipulative ostéopathique (OMT) pour les céphalées de type tension. Cette recherche a révélé que l’OMT peut soulager ces céphalées par la relaxation musculaire et l’amélioration du flux sanguin. L’étude a impliqué des patients souffrant de céphalées de type tension chronique (CTTH). Les participants ont été répartis en deux groupes : un groupe recevant des séances d’OMT et un groupe de contrôle traité avec de l’amitriptyline, un médicament couramment utilisé pour les douleurs chroniques. Les résultats ont montré que les patients du groupe OMT ont connu des réductions significatives de l’intensité de la douleur, de la fréquence et de la durée des céphalées, par rapport au groupe de contrôle. Plus précisément, l’intensité de la douleur dans le groupe OMT est passée de 4,9 à 3,1 sur une échelle de 10 points, la fréquence des céphalées a diminué de 19,8 à 8,3 jours par mois, et la durée des céphalées a été réduite de 10 à 6 heures. Ces améliorations étaient statistiquement significatives et suggèrent que l’OMT pourrait être un traitement efficace pour les céphalées de type tension en améliorant la posture de la tête et en réduisant la tension musculaire. Cependant, l’étude a également souligné la nécessité de recherches supplémentaires avec des échantillons de plus grande taille pour confirmer ces résultats et mieux comprendre les mécanismes sous-jacents à l’efficacité de l’OMT pour ce type de céphalées. (Journal of Osteopathic Medicine)
Vers une Approche Complète : Soulager, Comprendre, Accompagner
En conclusion, l’ostéopathie se présente comme une approche pon one i install rometteuse et holistique dans la gestion des céphalées de Horton, également connues sous le nom de « migraines en grappes ». En se concentrant sur l’équilibre structurel et fonctionnel du corps, les ostéopathes visent à soulager la douleur, à réduire la fréquence des crises et à restaurer le bien-être global des patients.
L’ostéopathie se distingue par sa prise en compte de la posture, de la mobilité et de la circulation sanguine du patient pour identifier les déséquilibres physiques. Les techniques manuelles douces utilisées en ostéopathie visent à libérer les tensions musculaires et les restrictions articulaires, contribuant ainsi à réduire la pression sur les nerfs et les vaisseaux sanguins.
Cette approche ne se contente pas de traiter les symptômes locaux, mais s’attache également à identifier les facteurs sous-jacents tels que le stress et d’autres éléments liés au mode de vie qui pourraient contribuer aux céphalées. En adoptant une perspective globale, l’ostéopathie offre une alternative complémentaire pour ceux cherchant des solutions non invasives dans la gestion de ces maux de tête débilitants.
Ainsi, l’ostéopathie représente une voie prometteuse pour apporter un soulagement aux personnes souffrant de céphalées de Horton, soulignant l’importance de traiter à la fois les symptômes et les causes sous-jacentes pour une approche complète de la santé neurovasculaire.
Références
- Drummond PD. Mechanisms of autonomic disturbance in the face during and between attacks of cluster headache. Cephalalgia. 2006 Jun;26(6):633-41. [PubMed]
- Hoffmann J, May A. Diagnosis, pathophysiology, and management of cluster headache. Lancet Neurol. 2018 Jan;17(1):75-83. [PubMed]
- Weaver-Agostoni J. Cluster headache. Am Fam Physician. 2013 Jul 15;88(2):122-8. [PubMed]
- Láinez MJ, Guillamón E. Cluster headache and other TACs: Pathophysiology and neurostimulation options. Headache. 2017 Feb;57(2):327-335. [PubMed]5.
- Harder AVE, Winsvold BS, Noordam R, Vijfhuizen LS, Børte S, Kogelman LJA, de Boer I, Tronvik E, Rosendaal FR, Willems van Dijk K, O’Connor E, Fourier C, Thomas LF, Kristoffersen ES, Cluster Headache Genetics Working Group. Fronczek R, Pozo-Rosich P, Jensen RH, Ferrari MD, Hansen TF, Zwart JA, Terwindt GM, van den Maagdenberg AMJM. Genetic Susceptibility Loci in Genomewide Association Study of Cluster Headache. Ann Neurol. 2021 Aug;90(2):203-216. [PMC free article] [PubMed]
- O’Connor E, Fourier C, Ran C, Sivakumar P, Liesecke F, Southgate L, Harder AVE, Vijfhuizen LS, Yip J, Giffin N, Silver N, Ahmed F, Hostettler IC, Davies B, Cader MZ, Simpson BS, Sullivan R, Efthymiou S, Adebimpe J, Quinn O, Campbell C, Cavalleri GL, Vikelis M, Kelderman T, Paemeleire K, Kilbride E, Grangeon L, Lagrata S, Danno D, Trembath R, Wood NW, Kockum I, Winsvold BS, Steinberg A, Sjöstrand C, Waldenlind E, Vandrovcova J, Houlden H, Matharu M, Belin AC. Genome-Wide Association Study Identifies Risk Loci for Cluster Headache. Ann Neurol. 2021 Aug;90(2):193-202. [PubMed]
- Shin YW, Park HJ, Shim JY, Oh MJ, Kim M. Seasonal Variation, Cranial Autonomic Symptoms, and Functional Disability in Migraine: A Questionnaire-Based Study in Tertiary Care. Headache. 2015 Sep;55(8):1112-23. [PubMed]
- Waldenlind E, Gustafsson SA, Ekbom K, Wetterberg L. Circadian secretion of cortisol and melatonin in cluster headache during active cluster periods and remission. J Neurol Neurosurg Psychiatry. 1987 Feb;50(2):207-13. [PMC free article] [PubMed]9.
- Akerman S, Holland PR, Summ O, Lasalandra MP, Goadsby PJ. A translational in vivo model of trigeminal autonomic cephalalgias: therapeutic characterization. Brain. 2012 Dec;135(Pt 12):3664-75. [PubMed]
- Waung MW, Taylor A, Qualmann KJ, Burish MJ. Family History of Cluster Headache: A Systematic Review. JAMA Neurol. 2020 Jul 01;77(7):887-896. [PMC free article] [PubMed]
- Fischera M, Marziniak M, Gralow I, Evers S. The incidence and prevalence of cluster headache: a meta-analysis of population-based studies. Cephalalgia. 2008 Jun;28(6):614-8. [PubMed]
- Rozen TD. Cluster Headache Clinical Phenotypes: Tobacco Nonexposed (Never Smoker and No Parental Secondary Smoke Exposure as a Child) versus Tobacco-Exposed: Results from the United States Cluster Headache Survey. Headache. 2018 May;58(5):688-699. [PubMed]
- Leone M, Russell MB, Rigamonti A, Attanasio A, Grazzi L, D’Amico D, Usai S, Bussone G. Increased familial risk of cluster headache. Neurology. 2001 May 08;56(9):1233-6. [PubMed]
- Barloese MCJ, Beske RP, Petersen AS, Haddock B, Lund N, Jensen RH. Episodic and Chronic Cluster Headache: Differences in Family History, Traumatic Head Injury, and Chronorisk. Headache. 2020 Mar;60(3):515-525. [PubMed]
- Drummond PD. Dysfunction of the sympathetic nervous system in cluster headache. Cephalalgia. 1988 Sep;8(3):181-6. [PubMed]
- Wilbrink LA, Louter MA, Teernstra OPM, van Zwet EW, Huygen FJPM, Haan J, Ferrari MD, Terwindt GM. Allodynia in cluster headache. Pain. 2017 Jun;158(6):1113-1117. [PubMed]
- Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 2018 Jan;38(1):1-211. [PubMed]
- Long RJ, Zhu YS, Wang AP. Cluster headache due to structural lesions: A systematic review of published cases. World J Clin Cases. 2021 May 16;9(14):3294-3307. [PMC free article] [PubMed]
- Grangeon L, O’Connor E, Danno D, Ngoc TMP, Cheema S, Tronvik E, Davagnanam I, Matharu M. Is pituitary MRI screening necessary in cluster headache? Cephalalgia. 2021 Jun;41(7):779-788. [PMC free article] [PubMed]