Introduction : La Myélopathie du Surfeur, un Risque Méconnu
La myélopathie du surfeur est une affection rare mais potentiellement grave qui touche principalement les surfeurs, en particulier les débutants. Peu connue du grand public et souvent mal diagnostiquée, cette condition neurologique résulte d’une compression médullaire due à une hyperextension prolongée de la colonne vertébrale. Contrairement aux traumatismes aigus souvent associés aux sports extrêmes, la myélopathie du surfeur ne résulte pas d’un choc direct, mais plutôt d’une posture maintenue sur une longue durée, entraînant des troubles neurologiques parfois sévères.
Bien que le surf soit généralement perçu comme un sport de glisse accessible et bénéfique pour le bien-être physique, il expose les pratiquants à des contraintes mécaniques spécifiques. Lorsqu’un surfeur rame pour prendre une vague, il adopte une posture en hyperextension dorsale et cervicale prolongée, exerçant ainsi une pression constante sur la moelle épinière. Chez certaines personnes, cela peut engendrer une ischémie médullaire, c’est-à-dire une réduction temporaire du flux sanguin vers la moelle épinière, entraînant des symptômes neurologiques allant de simples engourdissements à une paralysie partielle ou complète.
Comprendre les risques pour mieux les prévenir
L’un des défis majeurs de la myélopathie du surfeur est son diagnostic tardif. Les premiers symptômes, tels que des picotements dans les jambes, une sensation de faiblesse musculaire ou des difficultés de coordination, sont souvent attribués à la fatigue ou à des crampes passagères. Pourtant, dans les cas les plus graves, cette affection peut évoluer vers une paraplégie temporaire, nécessitant une prise en charge rapide pour éviter des complications à long terme.
La méconnaissance de cette pathologie tant par les surfeurs que par les professionnels de santé contribue à un retard diagnostique. De nombreux patients passent par plusieurs consultations avant d’obtenir un diagnostic précis, ce qui peut compromettre leur récupération. L’imagerie par résonance magnétique (IRM) reste l’examen de référence pour détecter les lésions médullaires associées à cette affection.
La prévention joue un rôle clé dans la gestion des risques liés à la myélopathie du surfeur. Une préparation physique adaptée, incluant des exercices de renforcement musculaire et d’assouplissement du dos et du cou, peut réduire la pression exercée sur la moelle épinière lors de la pratique du surf. De même, l’adoption de techniques posturales optimisées et des pauses régulières pendant les sessions permettent de limiter le stress prolongé sur la colonne vertébrale.
Enfin, sensibiliser les surfeurs, en particulier les novices, aux signes précurseurs de cette pathologie est essentiel pour une prise en charge précoce. Une meilleure compréhension des risques et des solutions préventives peut contribuer à éviter des complications sévères et permettre aux passionnés de profiter pleinement de leur sport en toute sécurité.
En somme, la myélopathie du surfeur illustre l’importance de la prévention et d’une connaissance approfondie des impacts physiologiques du surf sur le corps. Si cette condition reste rare, elle rappelle que même les sports en apparence inoffensifs peuvent engendrer des conséquences médicales significatives. Une vigilance accrue et des adaptations posturales adaptées sont les clés pour réduire les risques et garantir une pratique du surf plus sûre et durable.
Origine et Déclenchement de la Myélopathie du Surfeur
La myélopathie du surfeur est une pathologie rare mais sérieuse, résultant de contraintes mécaniques spécifiques liées à la posture adoptée lors de la pratique du surf. Cette affection neurologique non traumatique survient principalement chez les surfeurs novices, qui passent de longues périodes à ramer en position ventrale avec une hyperextension du dos et du cou. Bien que souvent sous-estimée, cette position prolongée peut entraîner une compression de la moelle épinière et provoquer des symptômes neurologiques parfois sévères.
Surf et contraintes mécaniques : un duo à risque
Le surf, bien que souvent perçu comme un sport de glisse fluide et harmonieux, sollicite intensément le corps, en particulier la colonne vertébrale. Lorsqu’un surfeur rame pour attraper une vague, il maintient une position prolongée où son tronc est surélevé tandis que ses bras exécutent des mouvements répétitifs. Cette posture impose une forte contrainte sur la région lombaire et cervicale.
Chez certaines personnes, cette position prolongée provoque une réduction du flux sanguin vers la moelle épinière, un phénomène appelé ischémie médullaire. Ce manque d’irrigation sanguine entraîne une souffrance cellulaire qui peut se traduire par des engourdissements, des faiblesses musculaires et, dans les cas extrêmes, une perte de contrôle des membres inférieurs. L’apparition brutale de ces symptômes peut surprendre les pratiquants, car ils surviennent souvent sans douleur préalable ni signe d’alerte clair.
Hyperextension cervicale : le principal coupable
L’un des principaux facteurs déclenchants de la myélopathie du surfeur est l’hyperextension excessive et prolongée du rachis cervical. Lorsque le surfeur relève la tête en position allongée sur la planche, sa colonne cervicale subit une pression importante qui peut affecter la circulation sanguine au niveau de la moelle épinière. Cette position entraîne une compression des structures vasculaires, notamment des artères spinales antérieures, qui jouent un rôle crucial dans l’oxygénation de la moelle épinière.
De plus, l’hyperextension cervicale peut générer une irritation des racines nerveuses et favoriser une compression des disques intervertébraux. Cela peut non seulement provoquer une inflammation locale, mais aussi créer une vulnérabilité accrue aux lésions médullaires. La répétition de ces microtraumatismes peut accélérer le processus dégénératif, augmentant ainsi le risque de développer des symptômes neurologiques.
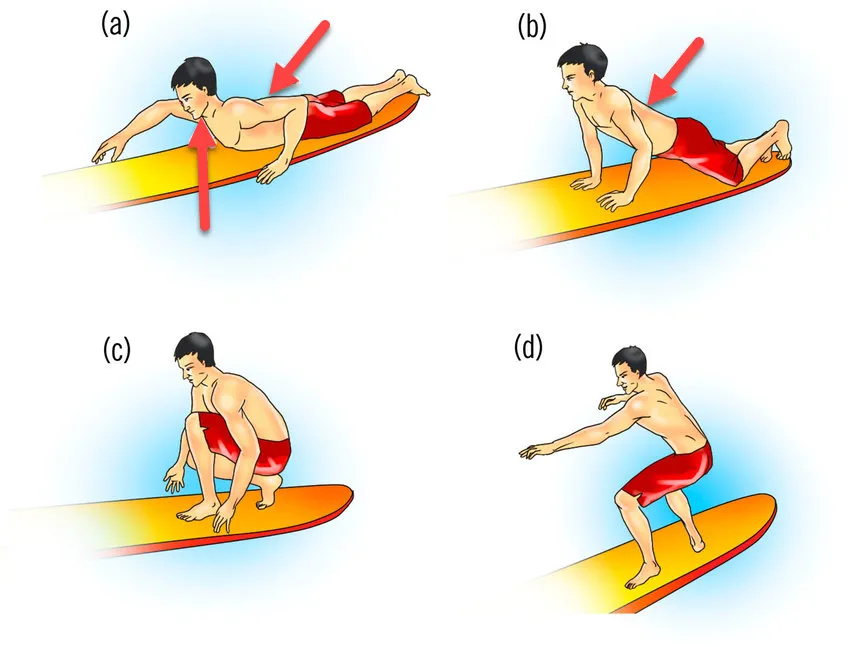
Facteurs aggravants : posture, durée et intensité
Plusieurs facteurs peuvent accentuer le risque de myélopathie du surfeur :
- La posture prolongée en hyperextension : Plus un surfeur reste allongé sur sa planche en position de rame, plus la pression exercée sur la moelle épinière s’intensifie. Les surfeurs débutants, qui passent plus de temps à ramer sans changer de posture, sont particulièrement exposés.
- L’intensité et la fréquence des sessions : Des sessions prolongées sans pauses adéquates augmentent la probabilité de souffrir d’une ischémie médullaire. Le manque de récupération entre les sessions peut exacerber les tensions accumulées.
- La flexibilité et la condition physique du surfeur : Une musculature dorsale insuffisamment préparée ou un manque de souplesse cervicale et lombaire peuvent accentuer la contrainte exercée sur la colonne vertébrale. Les personnes souffrant de raideur musculaire ou de prédispositions aux problèmes vertébraux sont plus à risque.
- L’environnement et la température de l’eau : Le froid peut exacerber les phénomènes vasculaires en réduisant la circulation sanguine, ce qui peut amplifier les effets de l’ischémie médullaire.
En comprenant ces mécanismes et en adoptant des stratégies de prévention adaptées, les surfeurs peuvent réduire leur risque de développer cette pathologie et préserver leur santé vertébrale sur le long terme.
Mécanismes Neurologiques : Compression, Ischémie et Inflammation
La myélopathie du surfeur repose sur des mécanismes physiopathologiques complexes qui affectent directement la moelle épinière. Cette pathologie, bien que non traumatique, entraîne des lésions neurologiques pouvant altérer durablement la motricité et la sensibilité des membres inférieurs. L’origine du trouble repose principalement sur la compression médullaire, un processus progressif et souvent silencieux, mais aussi sur des phénomènes vasculaires tels que l’ischémie spinale, qui aggravent la souffrance neuronale. Ces altérations perturbent la transmission nerveuse, entraînant des déficits moteurs et sensitifs variables selon l’intensité de l’atteinte.
Compression médullaire : un processus insidieux
La compression de la moelle épinière joue un rôle central dans le développement de la myélopathie du surfeur. Lorsqu’un surfeur adopte une position prolongée en hyperextension du dos et du cou, la colonne cervicale subit des contraintes mécaniques inhabituelles. Ces contraintes exercent une pression excessive sur les vertèbres, les disques intervertébraux et les structures environnantes, comprimant progressivement la moelle épinière.
Cette compression est souvent indolore dans un premier temps, ce qui explique pourquoi elle passe inaperçue. Cependant, au fil du temps, elle perturbe la vascularisation et l’apport d’oxygène aux neurones médullaires, entraînant une diminution progressive de leur fonction. Cette situation peut provoquer des symptômes neurologiques tels que des fourmillements, une faiblesse musculaire et, dans les cas les plus sévères, une perte de contrôle des membres inférieurs.
Si la compression persiste, elle peut entraîner des lésions dégénératives affectant les faisceaux nerveux responsables du contrôle moteur et sensoriel. Cette évolution insidieuse souligne l’importance d’une détection précoce pour éviter des séquelles permanentes.
Ischémie spinale et réponse inflammatoire
Un autre facteur clé dans la physiopathologie de la myélopathie du surfeur est l’ischémie spinale, qui correspond à une diminution du flux sanguin vers la moelle épinière. Ce phénomène résulte principalement de la compression vasculaire induite par la posture prolongée en extension.
La moelle épinière est alimentée par un réseau de petites artères, notamment l’artère spinale antérieure, qui joue un rôle essentiel dans l’oxygénation des neurones. Lorsqu’un surfeur reste trop longtemps en hyperextension, ces vaisseaux peuvent être temporairement comprimés, réduisant l’apport en oxygène et en nutriments. Cette hypoxie entraîne une souffrance cellulaire, ce qui peut rapidement altérer la fonction neurologique et provoquer des déficits moteurs et sensitifs.
En réponse à cette ischémie, une réaction inflammatoire peut se déclencher, aggravant encore la situation. L’inflammation entraîne un œdème localisé qui accentue la compression médullaire et favorise la dégénérescence des tissus nerveux. Ce processus inflammatoire explique pourquoi certains patients présentent une aggravation progressive des symptômes même après l’arrêt de l’activité.
Conséquences sur la transmission nerveuse
Les neurones de la moelle épinière jouent un rôle essentiel dans la communication entre le cerveau et le reste du corps. Toute atteinte médullaire entraîne donc une perturbation de la transmission des signaux nerveux, affectant la motricité et la sensibilité des membres inférieurs.
Dans la myélopathie du surfeur, les dommages aux faisceaux spinaux peuvent entraîner :
- Une perte de force musculaire, allant de la faiblesse légère à une paralysie complète des jambes.
- Une altération des réflexes, avec parfois des réponses exagérées ou au contraire une diminution de la réactivité des muscles.
- Des troubles de la sensibilité, comme des engourdissements, des picotements ou une perte de perception tactile.
- Des difficultés de coordination et d’équilibre, rendant la marche instable et augmentant le risque de chutes.
- Dans les cas les plus sévères, une atteinte des fonctions autonomes, pouvant provoquer des troubles urinaires ou intestinaux.
La sévérité des symptômes dépend de l’intensité et de la durée de la compression médullaire. Un diagnostic et une prise en charge rapides sont essentiels pour limiter les dégâts et favoriser la récupération nerveuse.
Symptômes à Surveiller : Reconnaître les Signes Précoces
La myélopathie du surfeur se manifeste par des symptômes neurologiques progressifs qui peuvent, dans certains cas, évoluer vers une atteinte sévère de la moelle épinière. Cette affection, souvent insidieuse, débute généralement par des troubles sensoriels et moteurs légers, mais peut rapidement s’aggraver si la compression médullaire et l’ischémie persistent. Une reconnaissance précoce des signes d’alerte est essentielle pour éviter des complications à long terme et permettre une prise en charge adaptée.
Engourdissement et perte de sensibilité : premiers indices
L’un des premiers symptômes ressentis par les personnes atteintes de myélopathie du surfeur est un engourdissement ou des picotements au niveau des membres inférieurs. Ces sensations anormales, souvent comparées à des fourmillements ou des décharges électriques, sont le signe d’une atteinte des voies sensitives de la moelle épinière.
Ces troubles sensoriels apparaissent généralement de manière progressive après une session prolongée de surf et peuvent toucher :
- Les pieds et les orteils, donnant une impression de « pieds engourdis » ou de perte de contact avec le sol.
- Les jambes, entraînant une difficulté à ressentir la pression, le chaud ou le froid.
- Plus rarement, les mains ou les bras en cas d’atteinte cervicale étendue.
Dans certains cas, les surfeurs décrivent une sensation de raideur ou de lourdeur dans les jambes, rendant la marche moins fluide. Bien que ces symptômes puissent disparaître spontanément après quelques heures de repos, leur persistance doit inciter à une consultation médicale.
Faiblesse musculaire et troubles moteurs
Si la compression médullaire s’intensifie, des difficultés motrices apparaissent. Les patients commencent à ressentir une faiblesse dans les jambes, qui peut se traduire par :
- Une réduction de la force musculaire, rendant difficile le maintien de l’équilibre ou la montée d’escaliers.
- Une sensation de jambes lourdes ou molles, obligeant à faire des pauses fréquentes lors de la marche.
- Une diminution des réflexes musculaires, souvent détectée lors d’un examen neurologique.
Dans les cas plus avancés, la perte de contrôle moteur peut provoquer des troubles de la coordination et une marche instable. Certains patients décrivent une sensation de pieds qui traînent, comme s’ils avaient du mal à soulever leurs jambes correctement. Cette évolution traduit une atteinte plus profonde des voies nerveuses et nécessite une prise en charge rapide pour éviter une aggravation.
Douleurs dorsales et cervicales persistantes
Bien que la myélopathie du surfeur soit avant tout une affection neurologique, elle peut aussi s’accompagner de douleurs rachidiennes. Celles-ci résultent de la tension excessive exercée sur les vertèbres cervicales et dorsales pendant la rame prolongée en position ventrale.
Les douleurs les plus courantes sont :
- Douleurs cervicales : Sensation de raideur ou de brûlure dans le cou, parfois irradiant vers les épaules ou la tête.
- Douleurs dorsales : Pression au milieu du dos, pouvant être exacerbée par certains mouvements ou postures prolongées.
- Céphalées posturales : Certaines personnes ressentent des maux de tête liés à la tension accumulée dans la région cervicale.
Ces douleurs sont généralement musculaires et posturales, mais elles peuvent masquer une atteinte médullaire sous-jacente. Si elles s’accompagnent de symptômes neurologiques (engourdissement, faiblesse musculaire), une évaluation médicale approfondie est indispensable.
Atteintes sévères : quand la moelle épinière souffre
Dans les formes les plus graves, la myélopathie du surfeur peut évoluer vers une atteinte médullaire sévère, entraînant des déficits neurologiques majeurs :
- Perte totale de sensibilité dans les jambes, pouvant conduire à une paraplégie temporaire.
- Troubles urinaires ou intestinaux, traduisant une atteinte des fonctions autonomes de la moelle épinière.
- Absence de réflexes tendineux, signe d’un dysfonctionnement avancé des nerfs spinaux.
- Altération du tonus musculaire, avec des spasmes ou au contraire une hypotonie importante.
Ces symptômes, bien que rares, nécessitent une prise en charge en urgence pour limiter les séquelles potentielles. Un traitement rapide, incluant une immobilisation temporaire et des interventions médicales ciblées, peut favoriser la récupération et éviter des dommages irréversibles.
Diagnostic : Comment Identifier la Myélopathie du Surfeur ?
Le diagnostic de la myélopathie du surfeur est souvent complexe en raison de la rareté de cette pathologie et de la similitude de ses symptômes avec d’autres affections neurologiques. Cette condition, qui survient principalement chez les surfeurs débutants après des périodes prolongées de rame en hyperextension dorsale, peut entraîner des déficits neurologiques progressifs si elle n’est pas détectée à temps. Une identification rapide est essentielle pour limiter les séquelles et assurer une récupération optimale.
Reconnaître les Premiers Signes : Des Symptômes à Ne Pas Ignorer
Le premier défi pour diagnostiquer la myélopathie du surfeur est la reconnaissance précoce des signes d’alerte. Les symptômes apparaissent généralement quelques heures après une session prolongée de surf et peuvent inclure :
- Engourdissements et picotements dans les jambes, les pieds ou les orteils.
- Faiblesse musculaire progressive dans les membres inférieurs, entraînant des difficultés à marcher ou à se tenir debout.
- Perte de sensibilité ou diminution de la perception tactile, thermique ou vibratoire.
- Douleurs dorsales ou cervicales, souvent attribuées à une fatigue musculaire, mais qui peuvent masquer une compression médullaire.
Dans les cas plus graves, une paralysie partielle ou complète des membres inférieurs peut survenir, associée à des troubles sphinctériens (dysfonctionnement urinaire ou intestinal), ce qui nécessite une intervention médicale immédiate.
Interrogatoire Clinique : Comprendre le Contexte
Le diagnostic repose d’abord sur un interrogatoire détaillé du patient. Le médecin cherche à identifier les éléments suivants :
- Historique récent de surf : Le patient mentionne généralement une session prolongée avec des efforts répétés de rame, souvent dans une position d’hyperextension dorsale.
- Apparition des symptômes : Les symptômes neurologiques apparaissent typiquement quelques heures après l’effort, mais peuvent aussi survenir de manière plus progressive.
- Durée et intensité de la pratique : Les débutants ou les surfeurs occasionnels sont souvent plus exposés, car leur musculature est moins adaptée à supporter les contraintes prolongées du surf.
Cet interrogatoire permet d’orienter le diagnostic vers une atteinte médullaire ischémique, particulièrement si aucun traumatisme direct n’a été signalé.
Examen Neurologique : Détecter les Anomalies
L’examen neurologique est essentiel pour évaluer l’étendue des atteintes médullaires. Le clinicien recherche :
- Réduction de la force musculaire dans les jambes, pouvant aller de la faiblesse légère à la paraplégie complète.
- Altération des réflexes tendineux (hypo ou hyperréflexie), traduisant une perturbation des voies motrices.
- Troubles de la sensibilité : Diminution de la perception tactile, thermique ou vibratoire au niveau des membres inférieurs.
- Signe de Babinski positif, indiquant une atteinte des voies pyramidales.
Un examen minutieux permet de différencier la myélopathie du surfeur des autres pathologies médullaires comme la hernie discale, la sténose spinale ou les traumatismes aigus.
IRM : L’Imagerie de Référence pour un Diagnostic Précis
L’imagerie par résonance magnétique (IRM) est l’examen clé pour confirmer le diagnostic. Elle permet d’observer des anomalies caractéristiques au niveau de la moelle épinière, généralement situées au niveau de la colonne dorsale ou cervicale.
Les signes typiques visibles à l’IRM incluent :
- Œdème médullaire : Un signal hyperintense sur les séquences pondérées T2, indiquant une inflammation ou une ischémie médullaire.
- Lésions ischémiques longitudinales : Localisées souvent dans la partie centrale de la moelle, suggérant une atteinte des artères spinales antérieures.
- Absence de signes traumatiques : Aucune fracture, luxation ou lésion mécanique visible, confirmant le caractère non traumatique de la pathologie.
L’IRM permet également d’exclure d’autres pathologies présentant des symptômes similaires, telles que la compression discale ou les tumeurs médullaires.
Diagnostic Différentiel : Éliminer les Autres Causes
Le diagnostic de la myélopathie du surfeur implique souvent un diagnostic différentiel pour exclure d’autres pathologies :
- Hernie discale : Compression des racines nerveuses provoquant des douleurs radiculaires et une faiblesse musculaire.
- Sténose spinale : Rétrécissement du canal rachidien entraînant une compression progressive de la moelle épinière.
- Myélopathie traumatique : Atteinte médullaire consécutive à un choc ou un traumatisme direct, avec un tableau clinique plus brutal.
- Infections ou inflammations médullaires : Comme la myélite transverse, qui peut provoquer des déficits moteurs et sensitifs similaires.
Urgence Diagnostique : Pourquoi Agir Rapidement ?
Un diagnostic tardif peut aggraver les lésions médullaires et compromettre la récupération fonctionnelle. Une prise en charge rapide permet :
- De limiter les séquelles neurologiques.
- D’optimiser la rééducation pour restaurer la mobilité.
- D’éviter une paralysie permanente, notamment si les symptômes sont pris en charge dans les premières heures.
Pathophysiologie : Comprendre les Mécanismes Sous-Jacents
La pathophysiologie de la myélopathie du surfeur réside dans les contraintes mécaniques répétitives exercées sur la colonne vertébrale, en particulier le cou et le rachis cervical, pendant la pratique du surf. Ces mouvements constants et spécifiques associés au surf, tels que la flexion excessive du cou, la rotation, et les chocs lors des chutes, peuvent conduire à des altérations progressives de la moelle épinière.
La flexion excessive du cou est une composante clé de la pathophysiologie. Pendant la rame, les surfeurs adoptent fréquemment une position de flexion du cou pour pagayer et maintenir l’équilibre sur la planche. Cette action répétée, combinée aux impacts lors des chutes ou des vagues, expose la moelle épinière à des forces mécaniques considérables, entraînant des microtraumatismes répétés.
Ces contraintes mécaniques peuvent provoquer des compressions des disques intervertébraux, des hernies discales et des lésions des tissus environnants. Ces altérations structurelles de la colonne vertébrale peuvent entraîner une compression directe de la moelle épinière, perturbant ainsi la transmission normale des signaux nerveux.
Les lésions résultantes peuvent affecter les voies sensorielles et motrices de la moelle épinière. Les symptômes, tels que les engourdissements, les picotements, la faiblesse musculaire, et les problèmes de coordination, reflètent cette perturbation dans la communication nerveuse. Les dommages aux fibres nerveuses peuvent entraîner une diminution de la sensibilité et de la force musculaire, impactant la capacité à effectuer des mouvements précis et coordonnés.
La pathophysiologie de la myélopathie du surfeur peut également impliquer des processus inflammatoires en réponse aux microtraumatismes répétés. L’inflammation peut aggraver les lésions et contribuer aux symptômes douloureux associés à la condition.
L’imagerie médicale, en particulier l’imagerie par résonance magnétique (IRM), est souvent utilisée pour visualiser les anomalies structurelles de la moelle épinière et confirmer le diagnostic. Une évaluation clinique approfondie, combinée à des études radiologiques, est essentielle pour comprendre la nature et l’étendue des dommages, ce qui guide ensuite la prise en charge adaptée à chaque patient.
Comparaison avec d’Autres Affections Médullaires
La myélopathie du surfeur partage certaines caractéristiques avec d’autres affections médullaires, ce qui peut parfois compliquer son diagnostic. Pourtant, elle se distingue par son mécanisme d’apparition, sa nature non traumatique et son association directe avec une activité physique spécifique. Comparer cette pathologie aux hernies discales, à la sténose spinale et aux myélopathies traumatiques permet de mieux comprendre ses particularités et d’adopter une prise en charge plus ciblée.
Hernies discales et sténose spinale : des similitudes trompeuses
La hernie discale et la sténose spinale sont deux pathologies bien connues pouvant entraîner une compression médullaire et des symptômes neurologiques similaires à ceux observés dans la myélopathie du surfeur.
- Hernie discale : Elle survient lorsque le noyau d’un disque intervertébral sort de son enveloppe et comprime la moelle épinière ou les racines nerveuses. Cette compression entraîne des douleurs dorsales, des engourdissements et des faiblesses musculaires, des symptômes pouvant rappeler ceux de la myélopathie du surfeur. Cependant, la hernie discale résulte généralement d’une dégénérescence progressive ou d’un traumatisme aigu, et non d’une posture prolongée comme dans la myélopathie du surfeur.
- Sténose spinale : Elle correspond à un rétrécissement du canal rachidien, souvent causé par l’arthrose ou des modifications dégénératives des structures vertébrales. Comme la myélopathie du surfeur, elle peut entraîner une compression médullaire chronique, des douleurs et des troubles moteurs. Cependant, la sténose spinale évolue lentement avec le vieillissement et affecte principalement les personnes âgées, tandis que la myélopathie du surfeur touche souvent des jeunes pratiquants en bonne santé.
Une distinction essentielle entre ces pathologies et la myélopathie du surfeur est l’évolution des symptômes. La hernie discale et la sténose spinale s’installent progressivement et s’aggravent avec le temps, tandis que la myélopathie du surfeur apparaît de manière soudaine, souvent après une longue session de surf.
Myélopathie traumatique vs myélopathie du surfeur
La myélopathie traumatique est une autre affection médullaire qui partage des similitudes avec la myélopathie du surfeur, notamment en termes de déficit moteur et sensoriel. Toutefois, ces deux conditions diffèrent significativement par leur mécanisme d’apparition et leur évolution clinique.
- Myélopathie traumatique : Elle résulte d’un impact violent ou d’un traumatisme direct sur la colonne vertébrale, comme une fracture vertébrale ou une luxation. Cette atteinte entraîne une lésion immédiate de la moelle épinière, souvent accompagnée d’une perte brutale de la motricité et de la sensibilité.
- Myélopathie du surfeur : Contrairement à la forme traumatique, elle ne résulte pas d’un choc direct, mais d’une hyperextension prolongée du rachis cervical. La moelle épinière souffre d’une compression progressive et d’un manque d’irrigation sanguine (ischémie), ce qui entraîne une dégradation des fonctions neurologiques sans lésion physique immédiate.
L’une des grandes différences entre ces deux formes de myélopathie est la possibilité de récupération. Dans la myélopathie du surfeur, les symptômes peuvent s’améliorer avec un repos adapté et une rééducation précoce, alors que dans la myélopathie traumatique, les dommages sont souvent permanents en raison de la destruction des fibres nerveuses.
Comprendre les différences pour mieux traiter
Différencier la myélopathie du surfeur des autres affections médullaires est essentiel pour une prise en charge adaptée. Voici quelques critères clés :

Le diagnostic différentiel repose principalement sur l’examen clinique, l’imagerie médicale (IRM) et l’analyse des antécédents du patient. Dans le cas de la myélopathie du surfeur, une prise en charge précoce avec repos, rééducation et correction posturale permet souvent une récupération satisfaisante.
Cette comparaison souligne l’importance de la prévention et de la sensibilisation pour éviter les complications et favoriser un retour à une activité normale en toute sécurité.
L’Impact du Surf sur la Santé Vertébrale
Le surf, bien qu’associé à une activité fluide et bénéfique pour la condition physique, exerce une contrainte significative sur la colonne vertébrale, en particulier en raison de l’hyperlordose prolongée, du stress postural et des risques vasculaires. La position de rame, qui implique une extension excessive du cou et une cambrure lombaire soutenue, peut favoriser des tensions musculaires et des dysfonctionnements vertébraux, voire conduire à des pathologies comme la myélopathie du surfeur. Comprendre ces risques est essentiel pour adopter des stratégies de prévention et garantir une pratique du surf sans danger pour la colonne vertébrale.
Hyperlordose prolongée : un facteur de risque sous-estimé
Pendant la rame, les surfeurs maintiennent une hyperlordose prolongée, c’est-à-dire une cambrure excessive du bas du dos et du cou, pour garder le torse surélevé et générer de la vitesse.
Si cette posture est tenue trop longtemps, elle peut entraîner :
- Une compression accrue de la colonne vertébrale, causant des douleurs et une raideur lombaire.
- Des tensions musculaires dans la région cervicale et thoracique, favorisant les déséquilibres posturaux et les contractures.
- Une réduction de la circulation sanguine vers la moelle épinière, augmentant le risque d’ischémie et de troubles neurologiques.
Les surfeurs débutants sont particulièrement exposés, car ils passent plus de temps à ramer sans disposer de la force musculaire nécessaire pour soutenir efficacement leur colonne.
Le stress postural et son effet sur la colonne
Outre la posture statique de la rame, le surf impose un stress mécanique dynamique sur la colonne vertébrale, en raison des changements rapides de position et de l’adaptation constante aux mouvements de l’eau.
- Tensions cervicales et thoraciques : Maintenir la tête relevée pendant de longues périodes peut provoquer des douleurs cervicales chroniques et favoriser une dégénérescence précoce des disques intervertébraux.
- Douleurs lombaires : Les efforts constants pour maintenir l’équilibre sollicitent excessivement les muscles stabilisateurs du tronc, ce qui peut engendrer des douleurs dorsales persistantes.
- Microtraumatismes vertébraux : Les mouvements répétés d’extension et de flexion, combinés aux impacts avec les vagues, peuvent entraîner des lésions microscopiques des tissus intervertébraux, favorisant à terme des pathologies comme les hernies discales.
De plus, des mouvements brusques comme le duck dive (plongée sous la vague) ou le pop-up (passage de la position allongée à debout) imposent des forces soudaines à la colonne, augmentant le risque de blessures aiguës.
Les risques vasculaires liés à la pratique du surf
Au-delà des contraintes mécaniques, le surf peut également présenter des risques vasculaires pour la moelle épinière, en raison de la compression prolongée et de la réduction du flux sanguin.
- Ralentissement du retour veineux : Être allongé sur la planche pendant de longues périodes peut compresser la veine cave inférieure, entraînant une stagnation du sang et favorisant des troubles circulatoires.
- Ischémie médullaire : La position hyperlordotique peut comprimer l’artère spinale antérieure, réduisant l’apport d’oxygène à la moelle épinière et provoquant des symptômes neurologiques comme des engourdissements ou une faiblesse des jambes.
- Effet du froid sur la circulation sanguine : Surfer dans une eau froide peut provoquer une vasoconstriction, limitant encore plus l’irrigation des structures spinales et accentuant le risque de lésions ischémiques.
Ces mécanismes expliquent pourquoi la myélopathie du surfeur est principalement causée par une combinaison de compression posturale prolongée, d’ischémie et de microtraumatismes répétés.
Traitement et Réhabilitation : Approches pour Favoriser la Récupération
La prise en charge de la myélopathie du surfeur repose sur une approche multidisciplinaire, visant à réduire les symptômes, à restaurer la fonction neuromusculaire et à prévenir les récidives. Un traitement adapté comprend des approches ostéopathiques, un renforcement musculaire ciblé, ainsi que des techniques de soulagement de la douleur et une gestion des séquelles à long terme.
Approches ostéopathiques et récupération fonctionnelle
L’ostéopathie joue un rôle essentiel dans la réhabilitation des patients souffrant de myélopathie du surfeur, en agissant sur les tensions musculaires, les blocages articulaires et la circulation sanguine. L’objectif principal est de rééquilibrer la colonne vertébrale et de favoriser une récupération optimale des structures nerveuses et musculaires.
- Techniques de relâchement myofascial : L’ostéopathe travaille sur les tensions accumulées dans la région cervicale et thoracique, réduisant ainsi la compression des structures nerveuses et améliorant la mobilité.
- Mobilisation vertébrale douce : Des manipulations ciblées aident à restaurer une meilleure répartition des forces sur la colonne et à limiter les contraintes sur la moelle épinière.
- Amélioration de la circulation médullaire : Par des techniques visant à favoriser un meilleur drainage vasculaire, l’ostéopathie contribue à restaurer une irrigation sanguine optimale vers la moelle épinière.
- Correction des déséquilibres posturaux : En réajustant les structures musculo-squelettiques, l’ostéopathe aide à prévenir la réapparition des symptômes en optimisant la posture du patient, notamment en position de rame et de surf.
Ces approches permettent une récupération progressive en réduisant les douleurs et les tensions tout en améliorant la souplesse et la fonctionnalité globale du rachis.
Renforcement musculaire et correction posturale
Une fois la phase aiguë maîtrisée, un programme de rééducation musculaire est essentiel pour restaurer la force et la stabilité de la colonne vertébrale. L’objectif est de renforcer les muscles stabilisateurs, tout en travaillant sur la flexibilité et la coordination.
- Renforcement du tronc (core training) : Des exercices spécifiques (planche, gainage dynamique, Pilates) renforcent la ceinture abdominale et limitent les contraintes excessives sur la colonne.
- Travail de la mobilité cervicale et thoracique : Des exercices d’amplitude contrôlée permettent de récupérer une souplesse articulaire tout en réduisant le risque de surcompression médullaire.
- Correction de la posture sur la planche : L’apprentissage d’une meilleure position de rame et de transition debout permet d’éviter la surcharge sur les vertèbres cervicales et lombaires.
- Étirements ciblés : Étirer les fléchisseurs de hanche, les muscles lombaires et les épaules permet d’éviter les tensions excessives qui favorisent la survenue de la myélopathie.
L’intégration de ces exercices dans une routine régulière est primordiale pour prévenir les récidives et permettre un retour au surf en toute sécurité.
Techniques de soulagement de la douleur et gestion des séquelles
Selon la sévérité de la myélopathie, des douleurs résiduelles ou des troubles neuromusculaires peuvent persister. Une prise en charge globale de la douleur et des séquelles repose sur plusieurs stratégies :
- Physiothérapie et rééducation neuromotrice : En complément des exercices de renforcement, des techniques de rééducation aident à retrouver une coordination et une proprioception optimales.
- Thérapie manuelle et massages thérapeutiques : Ces interventions permettent de réduire les tensions musculaires et les douleurs résiduelles, tout en favorisant une récupération des tissus.
- Techniques de neurostimulation : Dans certains cas, l’usage d’électrostimulation ou de techniques de neuromodulation peut être envisagé pour réactiver certaines fonctions nerveuses et réduire la douleur.
- Approches alternatives : La méditation, la respiration profonde et le yoga sont des outils intéressants pour améliorer la gestion du stress, qui peut accentuer les tensions musculaires et la perception de la douleur.
Prévention : Adoptez les Bonnes Pratiques pour Éviter les Risques
La myélopathie du surfeur est une affection qui peut être évitée en adoptant des habitudes préventives visant à limiter la compression de la moelle épinière et à optimiser la posture et la condition physique du surfeur. Trois axes principaux sont essentiels pour réduire les risques : améliorer la posture sur la planche, intégrer des exercices spécifiques et gérer intelligemment l’intensité de la pratique.
Adopter une posture optimale sur la planche
La position de rame est l’un des facteurs clés dans la survenue de la myélopathie du surfeur, car elle impose une hyperextension prolongée du rachis cervical et thoracique. Un ajustement de cette posture peut considérablement réduire la contrainte exercée sur la moelle épinière.
- Éviter une extension excessive du cou : Il est recommandé de garder la tête dans l’alignement du tronc plutôt que de la relever excessivement, ce qui réduit la compression des structures cervicales.
- Utiliser les muscles du dos et du tronc : Engager les muscles du core (abdominaux, lombaires, dorsaux) permet de mieux répartir la charge et d’éviter une surcharge sur les vertèbres cervicales.
- Ne pas creuser exagérément le bas du dos : La lordose excessive peut être minimisée en activant les abdominaux et en trouvant un équilibre entre mobilité et stabilité.
- Alterner les positions de repos : Prendre de courtes pauses entre les sessions de rame pour relâcher la tension sur la colonne vertébrale et permettre une meilleure vascularisation de la moelle épinière.
Adopter une posture plus ergonomique et dynamique sur la planche peut non seulement prévenir la myélopathie, mais aussi améliorer la performance et l’endurance des surfeurs.
Exercices et étirements ciblés pour les surfeurs
Un programme d’entraînement adapté peut aider à préparer la colonne vertébrale aux contraintes du surf et à minimiser le risque de blessures. L’accent doit être mis sur le renforcement des muscles stabilisateurs, l’amélioration de la flexibilité et la mobilité du rachis.
Exercices de renforcement musculaire
- Renforcement du core : Les exercices de gainage dynamique (planche, hollow body hold, bird-dog) permettent d’améliorer la stabilité de la colonne.
- Travail des muscles posturaux : Les extensions dorsales (Superman, reverse planks) renforcent les muscles érecteurs du rachis, soutenant mieux la posture de rame.
- Renforcement des épaules : Les rotations externes et les exercices avec bandes élastiques favorisent une meilleure endurance musculaire des épaules pour la rame.
Étirements et mobilité du rachis
- Étirement des fléchisseurs de hanche et des lombaires : Le couch stretch et la posture du cobra (yoga) permettent de relâcher les tensions lombaires.
- Mobilisation cervicale : Des mouvements doux de flexion-extension et de rotations du cou aident à éviter les raideurs.
- Étirement des muscles thoraciques et scapulaires : Utiliser un rouleau de massage (foam roller) sur la colonne thoracique pour améliorer l’ouverture du buste et soulager les tensions.
L’intégration de ces exercices dans une routine régulière améliore la résistance aux contraintes mécaniques du surf et diminue la probabilité d’une compression médullaire prolongée.
Temps de récupération et ajustement de l’intensité de la pratique
L’un des facteurs aggravants de la myélopathie du surfeur est la durée excessive passée en position de rame, combinée à un manque de récupération. Une gestion intelligente des sessions de surf et du temps de repos est essentielle pour prévenir les troubles médullaires.
Gérer l’exposition au froid : Le surf en eau froide peut aggraver la vasoconstriction et la compression vasculaire. Un échauffement adéquat et l’utilisation de combinaisons thermiques adaptées peuvent minimiser ces effets.
Limiter la durée des sessions de rame prolongée : Alterner entre des phases de rame et des moments de repos sur la planche (assis ou allongé sur le côté) permet de diminuer la charge sur le rachis cervical et thoracique.
Respecter les signaux d’alerte du corps : Si des fourmillements, une sensation de jambes lourdes ou une faiblesse musculaire apparaissent, il est crucial d’interrompre immédiatement la session et de prendre du repos.
Progresser progressivement : Pour les débutants, il est recommandé d’augmenter graduellement l’intensité et la durée des sessions, en évitant les efforts excessifs sur de longues périodes dès le départ.
Favoriser la récupération active : Après une session intense, intégrer des exercices de mobilité, d’hydratation et de récupération active (yoga, natation douce) pour favoriser une meilleure circulation sanguine.
Mesures clés pour éviter la myélopathie du surfeur
Dans le contexte spécifique de la prévention de la myélopathie du surfeur, des mesures préventives peuvent être mises en œuvre pour atténuer les risques liés à la pratique du surf et réduire les contraintes mécaniques sur la colonne vertébrale. Ces mesures visent à favoriser une approche proactive pour minimiser les facteurs de risque et promouvoir la santé vertébrale des surfeurs. Voici quelques recommandations pour prévenir la myélopathie du surfeur :
Éducation sur la Technique et la Posture
L’éducation des surfeurs sur une technique appropriée et une posture adéquate est fondamentale. En insistant sur l’importance de maintenir une courbure naturelle du cou et du dos lors de la rame et de se lever sur la planche, on peut réduire les contraintes mécaniques sur la colonne vertébrale. Les surfeurs doivent être conscients des mouvements qui peuvent entraîner une flexion excessive du cou, prévenant ainsi des lésions potentielles.
Renforcement Musculaire et Souplesse
Un programme d’exercices axé sur le renforcement musculaire, en mettant l’accent sur les muscles du cou, du dos et du tronc, peut aider à stabiliser la colonne vertébrale et à réduire le stress exercé sur la moelle épinière. Des exercices de souplesse pour maintenir une amplitude de mouvement appropriée peuvent également être bénéfiques pour prévenir la raideur et les tensions.
Utilisation d’Équipements de Protection
L’utilisation d’équipements de protection, tels que des gilets de flottaison bien ajustés, peut contribuer à minimiser l’impact des chutes et à assurer la sécurité des surfeurs. Des équipements spécifiques conçus pour réduire la pression sur le cou et la colonne vertébrale peuvent également être envisagés pour les surfeurs particulièrement sujets à des problèmes de dos.
Limitation du Temps de Pratique et Repos Adequat
Une pratique excessive du surf, en particulier dans des conditions extrêmes, peut accroître le risque de blessures. Encourager les surfeurs à prendre des pauses régulières et à respecter les limites de leur corps peut aider à prévenir la fatigue excessive et à réduire les contraintes sur la colonne vertébrale.
Pronostic à Long Terme : Ce Que Vous Pouvez Attendre
Le pronostic de la myélopathie du surfeur varie en fonction de la sévérité des atteintes neurologiques, de la rapidité du diagnostic et de la mise en place d’une prise en charge adaptée. Si certains surfeurs récupèrent totalement après quelques semaines ou mois, d’autres peuvent conserver des séquelles plus ou moins marquées. Comprendre les facteurs influençant la récupération, les possibilités de retour à la pratique du surf et les stratégies pour éviter les récidives est essentiel pour accompagner les patients vers une réadaptation optimale.
Facteurs influençant la récupération
La récupération après une myélopathie du surfeur dépend de plusieurs éléments :
1. Gravité des lésions initiales
- Les formes légères à modérées (engourdissements, faiblesse musculaire partielle) présentent un pronostic favorable, avec une récupération progressive sur quelques semaines à quelques mois.
- Les cas sévères, impliquant une paralysie complète ou des troubles sphinctériens, peuvent nécessiter une rééducation plus longue, et la récupération peut être partielle.
2. Rapidité du diagnostic et de la prise en charge
- Une intervention médicale précoce (repos immédiat, thérapies adaptées) améliore le pronostic en évitant l’aggravation des lésions.
- Un retard de diagnostic peut entraîner des lésions médullaires irréversibles et des déficits persistants.
3. Capacité de régénération nerveuse
- La moelle épinière possède une capacité limitée de régénération après une ischémie ou une compression prolongée. La récupération est donc plus incertaine en cas d’atteinte prolongée des fibres nerveuses.
- Une prise en charge multidisciplinaire (ostéopathie, physiothérapie, renforcement musculaire) est essentielle pour stimuler la récupération fonctionnelle.
4. Engagement du patient dans la rééducation
- Un programme de rééducation adapté (renforcement, mobilisation, correction posturale) accélère la récupération et réduit le risque de récidive.
- Un retour trop précoce au surf sans adaptation des gestes techniques peut aggraver les symptômes et compromettre le processus de guérison.
Peut-on surfer après une myélopathie ?
La question du retour au surf après une myélopathie dépend de la récupération individuelle et des ajustements adoptés pour éviter une récidive.
1. Dans quels cas un retour est possible ?
- Si la fonction motrice et sensorielle est restaurée, un retour progressif peut être envisagé après accord médical.
- Les patients ayant récupéré complètement sans séquelles peuvent reprendre le surf, en respectant des précautions spécifiques.
- Ceux ayant des séquelles légères (engourdissements résiduels, faiblesse modérée) doivent adapter leur pratique et éviter les sessions trop longues.
2. Quand faut-il éviter de reprendre ?
- Si des déficits moteurs ou sensitifs persistent, rendant la coordination difficile.
- En cas de douleurs chroniques ou de tensions cervicales récurrentes qui risquent de se réactiver avec la posture de rame.
- Si des symptômes neurologiques réapparaissent rapidement après une reprise de la pratique.
3. Comment reprendre en toute sécurité ?
- Progressivement, en limitant la durée des sessions et en évitant une rame excessive.
- En travaillant la posture, notamment en ajustant la position de rame pour réduire l’hyperextension cervicale.
- En intégrant des échauffements et des exercices de récupération après chaque session.
La reprise du surf est possible dans de nombreux cas, mais elle nécessite un suivi médical et une adaptation de la technique pour éviter de reproduire les conditions ayant conduit à la pathologie.
Adapter sa pratique pour prévenir les récidives
Les surfeurs ayant souffert d’une myélopathie doivent impérativement modifier certains aspects de leur pratique pour éviter une nouvelle atteinte médullaire.
1. Optimisation de la posture de rame
- Réduire l’hyperextension cervicale en alignant le cou avec le tronc au lieu de trop le relever.
- Mobiliser régulièrement la colonne en alternant les positions (assis, allongé sur le côté) lors des pauses.
- Engager les muscles du tronc pour répartir l’effort et limiter la surcharge sur les cervicales.
2. Travail de renforcement et de mobilité
- Renforcer la sangle abdominale et dorsale pour soutenir la colonne vertébrale.
- Améliorer la flexibilité cervicale et thoracique grâce à des exercices d’étirements spécifiques.
- Pratiquer du yoga ou du Pilates pour renforcer le corps sans stress excessif sur la colonne.
3. Gestion du temps de pratique et récupération
- Éviter les sessions prolongées, surtout après une période d’inactivité.
- Planifier des pauses régulières pour soulager la colonne vertébrale et stimuler la circulation sanguine.
- Bien récupérer après chaque session en intégrant des techniques de relâchement musculaire (massage, ostéopathie, hydrothérapie).
4. Surveillance des symptômes et prévention médicale
- Rester attentif aux premiers signes d’engourdissement ou de fatigue musculaire.
- Consulter régulièrement un ostéopathe ou un kinésithérapeute pour s’assurer que la posture et les gestes techniques sont bien adaptés.
- Ne pas hésiter à modifier la fréquence et l’intensité des sessions en fonction de l’évolution de l’état de santé.
Pronostic à Long Terme
Le pronostic à long terme de la myélopathie du surfeur dépend de la gravité des lésions de la moelle épinière et de la rapidité avec laquelle le diagnostic est posé et le traitement est initié. Dans les cas où la condition est détectée précocement et traitée de manière appropriée, les patients peuvent espérer une récupération significative, bien que cela puisse prendre plusieurs mois, voire des années. Certains patients peuvent néanmoins continuer à éprouver des symptômes résiduels, tels que des faiblesses musculaires, des engourdissements, ou des problèmes de coordination, qui peuvent affecter leur capacité à pratiquer le surf ou d’autres activités physiques de manière intensive. Le risque de récidive est également une considération importante, surtout si les modifications nécessaires à la technique de surf ou à la posture ne sont pas mises en œuvre. Il est essentiel que les patients suivent un programme de rééducation rigoureux et s’engagent à long terme à maintenir une bonne condition physique pour éviter les rechutes. Dans les cas plus graves, où les lésions nerveuses sont étendues, le pronostic peut être plus réservé, avec un risque accru de déficits neurologiques permanents.
Conclusion : Prévenir pour Profiter du Surf en Toute Sécurité
La myélopathie du surfeur, bien que rare, représente une menace sérieuse pour les pratiquants, en particulier les novices qui passent de longues périodes en hyperextension sur leur planche. Cette pathologie illustre parfaitement l’impact que des contraintes posturales prolongées peuvent avoir sur la colonne vertébrale et la moelle épinière. Son diagnostic tardif complique souvent la prise en charge, soulignant l’importance d’une meilleure sensibilisation parmi les surfeurs et les professionnels de santé.
Face à ce risque, la prévention joue un rôle central. L’adoption de techniques de rame optimisées, le renforcement musculaire ciblé et la gestion adéquate des temps de récupération sont autant de mesures permettant de minimiser l’incidence de cette affection. De plus, l’ostéopathie et la rééducation spécialisée offrent des solutions efficaces pour favoriser la récupération et éviter les récidives.
Si la pratique du surf est synonyme de plaisir et de liberté, elle ne doit pas se faire au détriment de la santé vertébrale. En intégrant des stratégies adaptées et en restant attentif aux signaux du corps, il est possible de continuer à profiter des vagues tout en protégeant sa colonne. Une approche préventive bien pensée permet ainsi de conjuguer passion et sécurité, garantissant aux surfeurs une expérience plus durable et sans danger.
Références
- Thompson TP, Pearce J, Chang G, Madamba J.. Surfer’s myelopathy. Spine (Phila Pa 1976). 2004;29(16):E353–6. doi: 10.1097/01.BRS.0000134689.84162.E7 [PubMed] [CrossRef] [Google Scholar]
- Nathanson A, Bird S, Dao L, Tam-Sing K.. Competitive surfing injuries: a prospective study of surfing-related injuries among contest surfers. Am J Sports Med. 2007;35(1):113–7. doi: 10.1177/0363546506293702 [PubMed] [CrossRef] [Google Scholar]
- Nathanson A, Haynes P, Galanis D.. Surfing injuries. Am J Emerg Med. 2002;20(3):155–60. doi: 10.1053/ajem.2002.32650 [PubMed] [CrossRef] [Google Scholar]
- Wadia S, Padmanabhan P, Moeller K, Rominger A.. Pediatric surfer’s myelopathy. J Emerg Med. 2015;49(5):e143–5. doi: 10.1016/j.jemermed.2015.06.065 [PubMed] [CrossRef] [Google Scholar]
- Conidi F. Some unusual sports-related neurologic conditions. Continuum (Minneap Minn). 2014;20(6 Sports Neurology):1645–56. [PubMed] [Google Scholar]
- Maharaj MM, Phan K, Hariswamy S, Rao PJ.. Surfer’s myelopathy: a rare presentation in a non-surfing setting and review of the literature. J Spine Surg. 2016;2(3):222–6. doi: 10.21037/jss.2016.09.07 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Freedman BA, Malone DG, Rasmussen PA, Cage JM, Benzel EC.. Surfer’s myelopathy: a rare form of spinal cord infarction in novice surfers: a systematic review. Neurosurgery. 2016;78(5):602–11. doi: 10.1227/NEU.0000000000001089 [PubMed] [CrossRef] [Google Scholar]
- Nakamoto BK, Siu AM, Hashiba KA, Sinclair BT, Baker BJ, Gerber MS, et al. Surfer’s myelopathy: a radiologic study of 23 cases. AJNR Am J Neuroradiol. 2013;34(12):2393–8. doi: 10.3174/ajnr.A3599 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Robles LA. Letter: surfer’s myelopathy: a rare form of spinal cord infarction in novice surfers: a systematic review. Neurosurgery. 2017;80(6):E266. doi: 10.1093/neuros/nyx044 [PubMed] [CrossRef] [Google Scholar]
- Takakura T, Yokoyama O, Sakuma F, Itoh R, Romero RR.. Complete paraplegia resulting from surfer’s myelopathy. Am J Phys Med Rehabil. 2013;92(9):833–7. doi: 10.1097/PHM.0b013e3182411f58 [PubMed] [CrossRef] [Google Scholar]
- Nathanson AT. Surfing injuries. In: Mei-Dan O, Carmont MR, (eds.) Adventure and Extreme Sports Injuries: Epidemiology, Treatment, Rehabilitation and Prevention. London: Springer; 2013. p. 143–72. [Google Scholar]
- Aoki M, Moriizumi S, Toki M, Murakami T, Ishiai S.. Rehabilitation and long-term course of nontraumatic myelopathy associated with surfing. Am J Phys Med Rehabil. 2013;92(9):828–32. doi: 10.1097/PHM.0b013e318238a1d0 [PubMed] [CrossRef] [Google Scholar]
- Sunshine S. Surfing injuries. Curr Sports Med Rep. 2003;2(3):136–41. doi: 10.1249/00149619-200306000-00005 [PubMed] [CrossRef] [Google Scholar]
- Renneker M. Surfing: the sport and the life-style. Phys Sportsmed. 1987;15(10):156–62. doi: 10.1080/00913847.1987.11702109 [CrossRef] [Google Scholar]
- Moeller JL, Rifat SF.. Spondylolysis in active adolescents: expediting return to play. Phys Sportsmed. 2001;29(12):27–32. doi: 10.3810/psm.2001.12.1074 [PubMed] [CrossRef] [Google Scholar]
- Aviles-Hernandez I, Garcia-Zozaya I, DeVillasante JM.. Nontraumatic myelopathy associated with surfing. J Spinal Cord Med. 2007;30(3):288–93. doi: 10.1080/10790268.2007.11753939 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Chung HY, Sun SF, Wang JL, Lai PH, Hwang CW.. Non-traumatic anterior spinal cord infarction in a novice surfer: a case report. J Neurol Sci. 2011;302(1–2):118–20. doi: 10.1016/j.jns.2010.11.026 [PubMed] [CrossRef] [Google Scholar]
- Albuja AC, Qaiser S, Lightner DD, Raslau FD, Zafar MS, Bernard PA, et al.. Surfer’s myelopathy without surfing: a report of two pediatric patients. Spinal Cord Ser Cases. 2017;3:17008. doi: 10.1038/scsandc.2017.8 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- eixeira S, Moser F, Kotton RH.. Imaging features and differentials in surfer’s myelopathy: a case report. Emerg Radiol. 2016;23(1):89–92. doi: 10.1007/s10140-015-1346-1 [PubMed] [CrossRef] [Google Scholar]
- Choi J, Seok HY, Kim Y, Kim BJ.. Surfer’s myelopathy mimicking infectious myelitis. J Clin Neurol. 2017;13(2):207–8. doi: 10.3988/jcn.2017.13.2.207 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Scatchard R, Alves Rosa J, Bowen P, Mortimer A, Sharples PM, Lux AL.. A case report: paediatric surfer’s myelopathy. Eur J Paediatr Neurol. 2018;22(1):199–202. doi: 10.1016/j.ejpn.2017.09.011 [PubMed] [CrossRef] [Google Scholar]
- Sugiyama N, Yokoyama JI, Ikegami M, Matsuda S, Miyashita Y.. A child case of surfer’s myelopathy. No To Hattatsu. 2016;48(1):41–4. [PubMed] [Google Scholar]