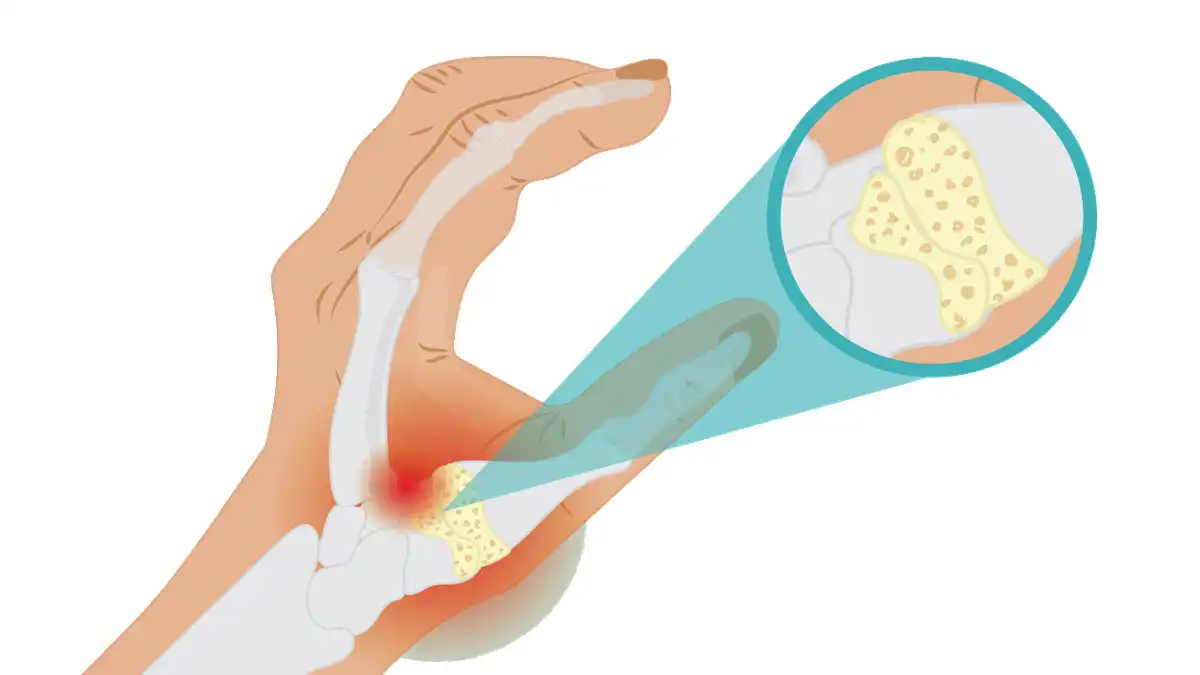
Introduction
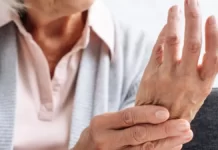
L’arthrite est une condition médicale qui affecte les articulations, provoquant une inflammation douloureuse et une raideur. Bien que l’arthrite soit souvent associée aux articulations les plus courantes telles que les genoux et les mains, elle peut également affecter des articulations moins fréquemment touchées, comme la cheville. L’arthrite de la cheville peut entraîner une douleur significative et limiter la mobilité, impactant ainsi la qualité de vie des personnes touchées.
L’arthrite de la cheville peut être causée par divers facteurs, notamment l’usure naturelle des articulations liée à l’âge, des blessures antérieures, des infections articulaires ou des maladies auto-immunes. Les personnes atteintes d’arthrite de la cheville éprouvent souvent des symptômes tels que la douleur, le gonflement, la raideur et une diminution de la mobilité. Ces symptômes peuvent varier en intensité, mais ils ont un impact significatif sur la vie quotidienne.
La douleur est l’un des symptômes les plus prédominants de l’arthrite de la cheville. Elle peut être ressentie lors du mouvement de la cheville, mais également au repos, surtout la nuit. Cette douleur peut varier de légère à intense et peut parfois être accompagnée d’une sensation de chaleur autour de l’articulation affectée. Le gonflement de la cheville est également fréquent, résultant de l’inflammation des tissus autour de l’articulation. Cela peut rendre la cheville enflée, rouge et chaude au toucher.
La raideur articulaire est un autre problème courant chez les personnes souffrant d’arthrite de la cheville. Cette raideur peut rendre difficile la réalisation de mouvements simples, tels que la flexion ou la rotation de la cheville. Les activités quotidiennes telles que la marche, monter des escaliers ou même se lever deviennent des défis pour ceux qui souffrent de cette condition.
La diminution de la mobilité de la cheville peut avoir des répercussions importantes sur la vie quotidienne. Les personnes atteintes d’arthrite de la cheville peuvent avoir du mal à accomplir des tâches simples, ce qui peut entraîner une perte d’indépendance. Les activités professionnelles et sociales peuvent également être compromises en raison de la douleur et de la limitation de la mobilité.
Le diagnostic de l’arthrite de la cheville implique souvent des examens médicaux approfondis, tels que des radiographies, des analyses sanguines et des examens cliniques. Une fois le diagnostic confirmé, le traitement vise généralement à soulager la douleur, à réduire l’inflammation et à améliorer la fonction articulaire. Les options de traitement peuvent inclure des médicaments anti-inflammatoires, des thérapies physiques, des orthèses et, dans certains cas, des interventions chirurgicales pour réparer ou remplacer l’articulation endommagée.
Outre les traitements médicaux, la gestion de l’arthrite de la cheville peut également inclure des changements de style de vie. Maintenir un poids santé, faire de l’exercice régulièrement pour renforcer les muscles autour de la cheville et adopter des stratégies pour réduire le stress sur l’articulation sont des éléments importants du plan de gestion.
Ainsi, l’arthrite de la cheville peut avoir un impact significatif sur la vie quotidienne en raison de la douleur, du gonflement, de la raideur et de la diminution de la mobilité. Un diagnostic précoce et une prise en charge appropriée sont essentiels pour atténuer les symptômes et améliorer la qualité de vie des personnes touchées par cette condition débilitante.
Causes
L’arthrite de la cheville est une condition débilitante qui peut causer une douleur intense, une raideur et une réduction de la mobilité. Cette affection articulaire peut être le résultat de plusieurs facteurs, notamment l’usure normale liée à l’âge, des blessures antérieures, des infections ou des troubles auto-immuns.
Tout d’abord, l’usure normale des articulations, connue sous le nom d’arthrose, est l’une des causes les plus courantes d’arthrite de la cheville. Avec le temps, le cartilage protecteur qui recouvre les surfaces articulaires s’use, ce qui entraîne un frottement direct entre les os. Cela peut provoquer une inflammation et des douleurs articulaires chroniques.
Ensuite, les blessures antérieures, telles que les entorses graves de la cheville ou les fractures mal guéries, peuvent augmenter le risque de développer de l’arthrite dans la cheville. Les dommages structurels causés par ces blessures peuvent altérer la façon dont l’articulation fonctionne, ce qui peut éventuellement conduire à une arthrite post-traumatique.
De plus, les infections articulaires, bien que moins fréquentes, peuvent également provoquer de l’arthrite dans la cheville. Les bactéries ou les virus peuvent envahir l’articulation et déclencher une réponse inflammatoire, entraînant des dommages au cartilage et aux tissus environnants.
Enfin, les troubles auto-immuns tels que la polyarthrite rhumatoïde peuvent affecter les articulations de la cheville. Dans ces conditions, le système immunitaire attaque par erreur les tissus sains, ce qui entraîne une inflammation chronique des articulations et éventuellement une destruction du cartilage.
Dans l’ensemble, l’arthrite de la cheville peut avoir des causes diverses, mais elle se traduit souvent par une douleur et une limitation de la mobilité qui peuvent considérablement affecter la qualité de vie d’une personne. Il est essentiel de consulter un professionnel de la santé pour obtenir un diagnostic précis et un plan de traitement adapté afin de gérer efficacement cette condition et d’améliorer le bien-être général.
- Arthrose : L’arthrose est une cause fréquente d’arthrite de la cheville, surtout chez les personnes plus âgées. Elle résulte de l’usure progressive du cartilage qui recouvre les extrémités osseuses de l’articulation. Cette dégradation du cartilage peut entraîner une inflammation et une douleur dans la cheville.
- Blessures antérieures : Les traumatismes tels que les entorses graves, les fractures ou les luxations de la cheville peuvent augmenter le risque de développer de l’arthrite. Les dommages articulaires peuvent déclencher une réponse inflammatoire et accélérer la dégénérescence du cartilage.
- Infections : Les infections articulaires, bien que moins fréquentes, peuvent causer de l’arthrite de la cheville. Des bactéries, des virus ou d’autres agents pathogènes peuvent envahir l’articulation, déclenchant une réaction inflammatoire. Dans de tels cas, un traitement antibiotique ou antiviral peut être nécessaire.
- Maladies auto-immunes : Des maladies auto-immunes telles que la polyarthrite rhumatoïde peuvent affecter les articulations de la cheville. Dans ces conditions, le système immunitaire attaque par erreur les tissus sains, provoquant une inflammation chronique et des lésions articulaires.
- Goutte : La goutte est une forme d’arthrite causée par l’accumulation de cristaux d’acide urique dans les articulations, y compris la cheville. Cela peut entraîner une inflammation soudaine et douloureuse.
- Arthrite juvénile idiopathique : Cette forme d’arthrite touche les enfants et les adolescents, et elle peut également affecter la cheville. Les mécanismes exacts ne sont pas toujours clairs, mais il s’agit souvent d’une réaction auto-immune.
- Facteurs génétiques : Certains individus peuvent être génétiquement prédisposés à développer des problèmes articulaires, y compris l’arthrite de la cheville. Les antécédents familiaux d’arthrite peuvent augmenter le risque.
- Maladies inflammatoires : Des conditions telles que la spondylarthrite ankylosante, le lupus et d’autres maladies inflammatoires peuvent affecter les articulations, y compris la cheville, en provoquant une inflammation systémique.
Symptômes
Les symptômes de l’arthrite de la cheville varient en fonction de la cause sous-jacente et de la gravité de la condition. Cependant, il existe plusieurs symptômes courants qui peuvent indiquer la présence d’une arthrite au niveau de la cheville.
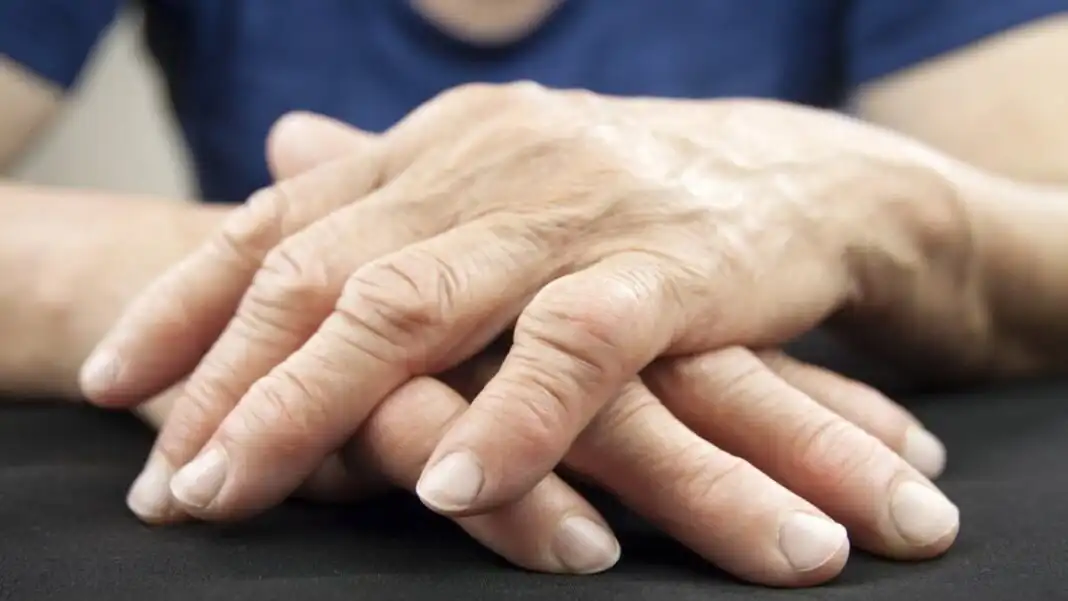
Tout d’abord, la douleur est l’un des symptômes les plus caractéristiques de l’arthrite de la cheville. Cette douleur peut être décrite comme sourde, lancinante ou lancinante, et elle peut être présente à différents degrés d’intensité. La douleur tend à s’aggraver avec l’activité et peut également être plus prononcée le matin ou après une période de repos.
Ensuite, la raideur articulaire est un symptôme fréquent de l’arthrite de la cheville. Les personnes atteintes peuvent ressentir une raideur et une difficulté à bouger la cheville, en particulier après une période prolongée d’immobilité. Cette raideur peut limiter la gamme de mouvement de la cheville et rendre les activités quotidiennes plus difficiles.
De plus, l’enflure et la sensibilité autour de l’articulation de la cheville sont également des symptômes courants de l’arthrite. L’enflure peut être légère à sévère et peut être associée à une sensation de chaleur ou de rougeur dans la région affectée. Cette enflure peut rendre difficile le port de chaussures ou le contact direct avec la zone touchée.
Par ailleurs, certains patients atteints d’arthrite de la cheville peuvent également ressentir des craquements ou des crépitements lorsqu’ils bougent l’articulation. Ces sons peuvent indiquer une usure du cartilage ou des modifications structurelles dans l’articulation, ce qui peut être associé à l’arthrite.
Enfin, dans les cas avancés d’arthrite de la cheville, une déformation articulaire peut se développer. Cela peut inclure des changements dans la forme de l’articulation ou des os adjacents, ce qui peut être visible à l’œil nu.
Les symptômes de l’arthrite de la cheville peuvent varier en intensité d’une personne à l’autre, mais ils partagent généralement des caractéristiques communes. Voici les symptômes les plus couramment associés à cette affection :
- Douleur : La douleur est l’un des symptômes les plus caractéristiques de l’arthrite de la cheville. La douleur peut être présente pendant le mouvement de la cheville, mais aussi au repos. Elle peut varier de légère à sévère et peut devenir plus intense avec l’activité physique.
- Gonflement : L’inflammation des tissus autour de l’articulation de la cheville peut entraîner un gonflement. La cheville peut sembler enflée, rouge et chaude au toucher en raison de l’accumulation de liquide synovial et de l’infiltration de cellules inflammatoires.
- Raideur : Les personnes atteintes d’arthrite de la cheville peuvent ressentir une raideur articulaire, surtout après une période d’inactivité comme le sommeil ou une période prolongée assise. Cette raideur peut rendre les mouvements de la cheville difficiles et inconfortables.
- Perte de mobilité : L’arthrite de la cheville peut entraîner une diminution de la mobilité articulaire. Les mouvements tels que la flexion, l’extension et la rotation de la cheville peuvent devenir limités, affectant la capacité de marcher normalement.
- Crépitements : Certains individus peuvent éprouver des sensations de crépitements ou de craquements lorsqu’ils bougent leur cheville. Cela peut être dû à la friction accrue entre les surfaces articulaires endommagées.
- Fatigue : La douleur chronique et la lutte constante contre l’inconfort peuvent entraîner une fatigue générale. Les personnes atteintes d’arthrite de la cheville peuvent ressentir une fatigue excessive, même après un effort modéré.
- Modification de la démarche : En raison de la douleur et de la raideur, les personnes atteintes d’arthrite de la cheville peuvent modifier leur démarche pour soulager l’inconfort. Cela peut entraîner des changements dans la manière dont elles marchent, ce qui peut affecter d’autres articulations ou muscles.
- Symptômes systémiques : Dans certains cas, l’inflammation associée à l’arthrite de la cheville peut entraîner des symptômes systémiques tels que la fièvre, la perte de poids et une sensation générale de malaise.
Physiopathologie
La physiopathologie de l’arthrite de la cheville implique une série de processus complexes qui conduisent à l’inflammation et à la destruction des tissus articulaires. Comprendre ces mécanismes est crucial pour le développement de traitements efficaces contre cette condition débilitante.
Tout d’abord, dans le cas de l’arthrose de la cheville, la physiopathologie repose largement sur la dégénérescence progressive du cartilage articulaire. Le cartilage, qui agit normalement comme un coussin absorbant les chocs entre les os, s’use avec le temps en raison de facteurs tels que l’âge, l’obésité, les blessures antérieures ou la génétique. Cette usure du cartilage expose les surfaces osseuses sous-jacentes, entraînant une friction directe lors des mouvements articulaires. En réponse à cette irritation chronique, le corps déclenche une réaction inflammatoire, caractérisée par la libération de cytokines pro-inflammatoires et d’enzymes destructrices, telles que les métalloprotéinases, qui contribuent à la destruction du cartilage restant.
Ensuite, les formes auto-immunes d’arthrite de la cheville, comme la polyarthrite rhumatoïde, impliquent une dysrégulation du système immunitaire. Dans ces conditions, le système immunitaire attaque par erreur les tissus sains de l’articulation de la cheville, déclenchant ainsi une réponse inflammatoire persistante. Les synoviocytes, cellules présentes dans la membrane synoviale qui tapisse l’intérieur de l’articulation, deviennent hyperactives et prolifèrent de manière incontrôlée, formant une pannus inflammatoire. Ce tissu pannus envahit progressivement l’articulation, provoquant une destruction du cartilage, des ligaments et des os adjacents.
Par ailleurs, les infections articulaires, bien que moins fréquentes, peuvent également conduire à une arthrite de la cheville. Dans ces cas, des agents pathogènes tels que des bactéries ou des virus pénètrent dans l’articulation, déclenchant une réaction inflammatoire aiguë. Cette réponse immunitaire peut endommager directement le cartilage et les tissus environnants, et si elle n’est pas traitée rapidement, elle peut entraîner une destruction articulaire sévère.
La physiopathologie de l’arthrite de la cheville implique des mécanismes complexes qui conduisent à l’inflammation et à la dégradation du cartilage articulaire. Les différentes formes d’arthrite peuvent avoir des voies pathologiques spécifiques, mais certaines caractéristiques générales s’appliquent souvent. Voici un aperçu de la physiopathologie de l’arthrite de la cheville :
- Inflammation : L’inflammation est une réponse immunitaire normale du corps à des stimuli tels que les blessures ou les infections. Cependant, dans l’arthrite, ce processus devient dysrégulé. Les cellules immunitaires, en particulier les macrophages et les lymphocytes, envahissent l’articulation de la cheville, libérant des médiateurs de l’inflammation tels que les cytokines et les prostaglandines.
- Attaque du cartilage : L’inflammation chronique provoque une agression constante du cartilage qui recouvre les surfaces articulaires. Les cellules synoviales, qui tapissent l’intérieur de l’articulation, peuvent subir des modifications pathologiques et contribuer à la destruction du cartilage.
- Prolifération synoviale : Dans de nombreux cas d’arthrite, il y a une prolifération excessive du tissu synovial. Cela entraîne un épaississement de la membrane synoviale, qui sécrète alors davantage de liquide synovial. L’accumulation de liquide synovial contribue au gonflement de la cheville.
- Formation de pannus : Le pannus est une couche anormale de tissu inflammatoire qui se développe à partir de la membrane synoviale. Il envahit le cartilage, provoquant une destruction progressive. Cette formation de pannus est une caractéristique commune de la polyarthrite rhumatoïde.
- Production d’enzymes dégradantes : Les cellules inflammatoires dans l’articulation libèrent des enzymes telles que les métalloprotéinases, qui contribuent à la dégradation du cartilage. Ces enzymes dégradent les protéines structurales du cartilage, affaiblissant ainsi sa résistance.
- Formation d’ostéophytes : En réponse à la dégradation du cartilage, le corps peut former des ostéophytes, également appelés excroissances osseuses. Ces excroissances peuvent se développer aux bords des articulations, limitant davantage la mobilité.
- Réponse auto-immune : Dans certains types d’arthrite, tels que la polyarthrite rhumatoïde, le système immunitaire attaque par erreur les tissus sains de l’articulation. Les auto-anticorps, tels que les facteurs rhumatoïdes, contribuent à cette réaction auto-immune.
- Altérations du liquide synovial : Le liquide synovial, qui lubrifie l’articulation, subit des changements dans sa composition chimique. Ces modifications peuvent contribuer à l’inflammation et à la détérioration du cartilage.
Diagnostic et traitement
Le diagnostic de l’arthrite de la cheville nécessite une évaluation approfondie par un professionnel de la santé. Celui-ci peut inclure un examen physique, des analyses de laboratoire, des radiographies et d’autres examens d’imagerie. Une fois le diagnostic confirmé, le choix du traitement dépend du type spécifique d’arthrite, de la sévérité des symptômes et des besoins individuels du patient. Voici un aperçu du diagnostic et des approches de traitement courantes :
Diagnostic
- Examen physique : Le médecin examinera la cheville pour évaluer la douleur, le gonflement, la mobilité et d’autres signes cliniques. Il peut également rechercher des signes de raideur, de chaleur ou de rougeur autour de l’articulation.
- Analyses de laboratoire : Des tests sanguins peuvent être effectués pour détecter des marqueurs inflammatoires tels que la vitesse de sédimentation, la protéine C-réactive, ou des auto-anticorps dans le cas de maladies auto-immunes.
- Imagerie : Les radiographies, les échographies et l’IRM peuvent être utilisées pour visualiser les structures articulaires, évaluer l’état du cartilage et détecter d’éventuelles anomalies.
- Aspiration de liquide synovial : Une ponction articulaire peut être réalisée pour prélever et analyser le liquide synovial, permettant de déterminer la présence d’infections, de cristaux ou d’autres marqueurs pathologiques.
Traitement
Le traitement de l’arthrite de la cheville vise généralement à soulager la douleur, à réduire l’inflammation, à améliorer la fonction articulaire et à prévenir la progression de la maladie. Les approches de traitement peuvent inclure :
- Médicaments :
- Anti-inflammatoires non stéroïdiens (AINS) : Soulagent la douleur et réduisent l’inflammation.
- Médicaments antirhumatismaux (DMARD) : Utilisés dans les formes auto-immunes pour moduler la réponse immunitaire.
- Corticoïdes : Peuvent être injectés dans l’articulation pour réduire l’inflammation.
- Analgésiques : Pour le soulagement de la douleur.
- Thérapie physique : Des exercices spécifiques peuvent renforcer les muscles autour de la cheville, améliorer la mobilité et soulager la pression sur l’articulation.
- Orthèses et aides techniques : Des dispositifs tels que des attelles ou des semelles orthopédiques peuvent aider à soulager la pression sur la cheville et à améliorer la stabilité.
- Changements de style de vie : Maintenir un poids santé, adopter une alimentation équilibrée, et éviter les activités qui peuvent aggraver les symptômes.
- Traitement chirurgical : Dans certains cas graves, la chirurgie peut être envisagée pour réparer ou remplacer l’articulation endommagée.
- Gestion de la douleur : Techniques de gestion de la douleur, y compris l’ostéopathie, la relaxation et, dans certains cas, des médicaments spécifiques.
Diagnostic différentiel
Le diagnostic différentiel de l’arthrite de la cheville implique l’exclusion d’autres conditions médicales présentant des symptômes similaires. Certains troubles peuvent se manifester par des douleurs articulaires, un gonflement ou une raideur, et il est important de les différencier de l’arthrite pour un diagnostic précis. Voici quelques-unes des conditions qui pourraient être incluses dans le diagnostic différentiel :
- Entorse de la cheville : Une entorse peut causer des douleurs, un gonflement et une raideur similaires à ceux de l’arthrite. Elle résulte souvent d’une blessure traumatique aux ligaments de la cheville.
- Tendinite : L’inflammation des tendons autour de la cheville peut provoquer des symptômes similaires à ceux de l’arthrite. La tendinite est souvent associée à une activité physique excessive ou à une surutilisation.
- Bursite : L’inflammation d’une bourse, une petite poche de liquide qui facilite le mouvement des tendons, peut entraîner des symptômes semblables à ceux de l’arthrite.
- Goutte : Une attaque de goutte, provoquée par l’accumulation de cristaux d’acide urique dans l’articulation, peut entraîner une douleur soudaine et un gonflement.
- Infection articulaire : Les infections bactériennes ou virales peuvent affecter l’articulation de la cheville et provoquer une inflammation.
- Tumeurs osseuses : Les tumeurs bénignes ou malignes des os peuvent causer des symptômes similaires à ceux de l’arthrite.
- Syndrome du canal tarsien : Une compression du nerf tibial postérieur peut provoquer des douleurs, des picotements et un engourdissement autour de la cheville.
- Maladies systémiques : Certaines maladies systémiques telles que le lupus, la sclérodermie ou la maladie de Lyme peuvent provoquer des symptômes articulaires similaires à ceux de l’arthrite.
- Arthrose post-traumatique : Une usure prématurée du cartilage due à des blessures antérieures peut causer des symptômes similaires à ceux de l’arthrose.
- Pseudo-goutte : Une condition similaire à la goutte, mais provoquée par le dépôt de cristaux de pyrophosphate de calcium dans l’articulation.
Étirement et exercice
Les étirements et les exercices peuvent jouer un rôle crucial dans la gestion des symptômes de l’arthrite de la cheville. Cependant, il est essentiel de consulter un professionnel de la santé avant de commencer un programme d’exercices, surtout si vous souffrez d’une maladie articulaire. Voici quelques étirements et exercices qui pourraient être bénéfiques sous la supervision d’un professionnel qualifié :
Étirements
- Étirement du mollet :
- Placez-vous debout, face à un mur.
- Pliez la jambe avant, en gardant la jambe arrière tendue.
- Placez les mains sur le mur et poussez les hanches vers l’avant pour étirer le mollet de la jambe arrière.
- Étirement du tendon d’Achille :
- Debout, placez le pied affecté derrière vous avec le talon au sol.
- Fléchissez légèrement le genou de la jambe arrière tout en gardant la jambe avant tendue.
- Vous devriez ressentir un étirement dans le tendon d’Achille.
- Étirement de la cheville assis :
- Asseyez-vous sur une chaise avec les pieds à plat sur le sol.
- Levez le pied affecté et dessinez des cercles dans les deux sens avec la cheville, puis fléchissez et étendez les orteils.
Exercices de renforcement
- Élévation de la pointe des pieds :
- Debout, le poids équitablement réparti sur les deux pieds.
- Soulevez lentement les talons du sol en poussant vers le haut sur la pointe des pieds, puis redescendez doucement.
- Exercices de rotation de la cheville :
- Assis ou debout, faites des mouvements de rotation avec la cheville, d’abord dans un sens, puis dans l’autre.
- Exercices de résistance :
- Utilisez une bande de résistance pour effectuer des exercices de flexion et d’extension de la cheville sous la supervision d’un professionnel.
- Exercices de balance :
- Tenez-vous sur une jambe à la fois pour améliorer l’équilibre et renforcer les muscles stabilisateurs de la cheville.
Exercices aérobiques à faible impact
- Natation : Les mouvements dans l’eau offrent une résistance tout en étant doux pour les articulations.
- Cyclisme : Une activité à faible impact qui peut aider à maintenir la mobilité de la cheville.
- Marche : Une activité simple mais efficace pour améliorer la circulation et maintenir la mobilité.
Il est crucial de commencer lentement et d’ajuster l’intensité des exercices en fonction de la tolérance individuelle. Un professionnel de la santé ou un physiothérapeute peut élaborer un programme d’exercices adapté à vos besoins spécifiques. Écoutez votre corps, évitez les mouvements douloureux, et faites preuve de régularité dans votre routine pour maximiser les bienfaits des étirements et des exercices dans la gestion de l’arthrite de la cheville.
Prévention de l’arthrite de la cheville
La prévention de l’arthrite de la cheville peut impliquer diverses mesures visant à réduire les facteurs de risque potentiels et à promouvoir la santé des articulations. Bien que certains facteurs de risque ne puissent pas être modifiés, adopter un mode de vie sain peut contribuer à prévenir ou à réduire le risque de développer l’arthrite de la cheville. Voici quelques conseils de prévention :
- Maintenir un poids santé : L’excès de poids exerce une pression supplémentaire sur les articulations, y compris celles de la cheville. Maintenir un poids corporel sain peut réduire le risque de développer l’arthrite et atténuer la gravité des symptômes.
- Adopter une alimentation équilibrée : Une alimentation riche en nutriments, en particulier en vitamines et minéraux, peut contribuer à la santé des articulations. Les acides gras oméga-3, présents dans certains poissons, peuvent avoir des propriétés anti-inflammatoires bénéfiques.
- Exercice régulier : Un programme d’exercices régulier peut renforcer les muscles autour de la cheville, améliorer la mobilité et favoriser la santé articulaire. Les exercices aérobiques à faible impact, tels que la marche ou la natation, sont souvent recommandés.
- Éviter les blessures : La prévention des blessures à la cheville peut réduire le risque de développer une arthrite post-traumatique. Utilisez des chaussures appropriées, soyez attentif à votre environnement pour éviter les chutes, et pratiquez des activités physiques en toute sécurité.
- Gestion du stress : Le stress peut influencer la santé générale, y compris celle des articulations. Des techniques de gestion du stress, telles que la méditation ou le yoga, peuvent contribuer à la prévention de l’arthrite.
- Protection contre les infections : Certaines formes d’arthrite peuvent être déclenchées par des infections. Maintenir de bonnes pratiques d’hygiène et traiter les infections rapidement peut aider à prévenir ces complications.
- Éviter le tabagisme : Le tabagisme a été associé à un risque accru de développer certaines formes d’arthrite. Éviter le tabagisme peut contribuer à maintenir la santé des articulations.
- Surveillance des antécédents familiaux : Si l’arthrite est présente dans la famille, il peut être utile de discuter de ces antécédents avec un professionnel de la santé. Des mesures préventives spécifiques peuvent être envisagées en fonction des risques génétiques.
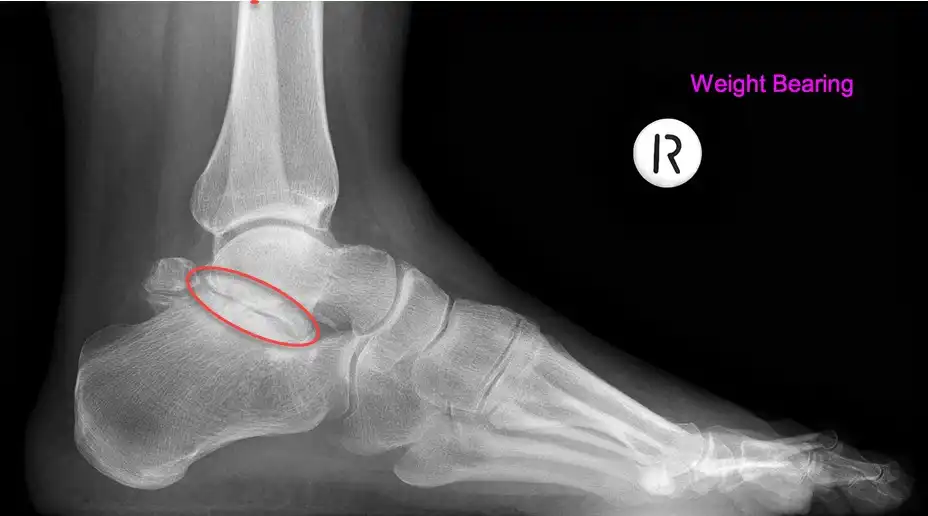
Signes Radiographique
Les signes radiographiques de l’arthrite de la cheville jouent un rôle essentiel dans le diagnostic et la gestion de cette affection articulaire. Les radiographies fournissent des informations précieuses sur l’état des structures osseuses, du cartilage et des tissus mous de l’articulation de la cheville, ce qui permet aux professionnels de la santé de déterminer la gravité de la maladie et de planifier un traitement approprié.
Tout d’abord, l’un des signes radiographiques les plus courants de l’arthrite de la cheville est la perte d’espace articulaire. Dans une articulation saine, l’espace entre les surfaces osseuses est occupé par du cartilage. Cependant, dans les cas d’arthrite, cette distance peut être réduite en raison de l’usure du cartilage ou de la présence de dépôts osseux (ostéophytes) autour de l’articulation. Une diminution de l’espace articulaire peut indiquer une détérioration du cartilage et une progression de la maladie.
Ensuite, les signes radiographiques de l’arthrite de la cheville peuvent inclure des ostéophytes ou des excroissances osseuses. Ces excroissances se forment en réponse à l’usure du cartilage et à la tentative du corps de stabiliser l’articulation endommagée. Bien que les ostéophytes puissent fournir une certaine stabilité à l’articulation, ils peuvent également entraîner une limitation de la mobilité et une augmentation de la douleur.
De plus, les radiographies peuvent révéler des signes d’ostéoarthrite, tels que des changements dans la densité osseuse et des érosions des surfaces articulaires. Ces changements sont le résultat de l’inflammation chronique et de la destruction du cartilage, qui peuvent affecter la structure et la fonction de l’articulation de la cheville.
Par ailleurs, les radiographies peuvent également mettre en évidence des signes d’arthrite inflammatoire, tels que des épanchements de liquide dans l’articulation ou des signes de synovite. Ces manifestations sont plus courantes dans des conditions comme la polyarthrite rhumatoïde, où l’inflammation de la membrane synoviale peut être détectée radiographiquement.
Enfin, les radiographies peuvent être utilisées pour évaluer d’autres complications associées à l’arthrite de la cheville, telles que des fractures ou des déformations articulaires. Ces informations supplémentaires aident les professionnels de la santé à formuler un plan de traitement complet qui prend en compte toutes les facettes de la maladie.
Les signes radiographiques de l’arthrite de la cheville peuvent varier en fonction du type spécifique d’arthrite et du stade de la maladie. Les radiographies sont souvent utilisées pour évaluer les changements structurels dans l’articulation et confirmer le diagnostic. Voici quelques signes radiographiques courants associés à l’arthrite de la cheville :
- Perte d’espace articulaire : Un signe caractéristique de l’arthrite est la diminution de l’espace entre les surfaces articulaires. Cela peut être observé sur les radiographies comme un rétrécissement de l’espace entre les os de la cheville.
- Ostéophytes : Les ostéophytes, également appelés becs de perroquet, sont des excroissances osseuses qui se forment aux bords des articulations. Ils sont souvent présents dans l’arthrose et peuvent être visibles sur les radiographies de la cheville.
- Érosions osseuses : L’inflammation chronique dans l’arthrite peut entraîner des érosions ou des pertes de substance au niveau de l’os. Ces zones endommagées peuvent être détectées sur les radiographies.
- Synovite : L’inflammation de la membrane synoviale peut être visible sur les radiographies, montrant un épaississement de la membrane synoviale autour de l’articulation.
- Sclérose osseuse : Dans certains cas, une réponse à l’arthrite peut entraîner une sclérose, c’est-à-dire un épaississement ou un durcissement de l’os. Cela peut apparaître comme une zone densifiée sur les radiographies.
- Cystes sous-chondraux : Des kystes sous-chondraux peuvent se former dans la région sous le cartilage articulaire en réponse à la détérioration du cartilage. Ces kystes peuvent être visibles sur les radiographies.
- Déformation articulaire : L’arthrite non traitée peut entraîner des déformations articulaires, modifiant la forme normale des os de la cheville. Ces déformations peuvent être visualisées sur les radiographies.
- Calcifications : Dans certaines formes d’arthrite, notamment la goutte, des dépôts de cristaux peuvent se former dans les articulations, créant des zones de calcification qui peuvent être détectées sur les radiographies.
Conclusion
En conclusion, l’arthrite de la cheville est une condition médicale qui peut entraîner une inflammation douloureuse, une raideur et une altération de la fonction articulaire. Les causes de cette affection peuvent être variées, allant de l’usure normale des articulations liée à l’âge aux maladies auto-immunes. Les symptômes, tels que la douleur, le gonflement et la perte de mobilité, peuvent avoir un impact significatif sur la qualité de vie.
Le diagnostic de l’arthrite de la cheville implique des évaluations cliniques, des analyses de laboratoire et des examens d’imagerie, tels que les radiographies. Une fois diagnostiquée, la prise en charge de cette condition peut inclure des approches médicales, telles que l’utilisation de médicaments anti-inflammatoires et de thérapies physiques, ainsi que des changements de mode de vie visant à soulager les symptômes et à améliorer la fonction articulaire.
La physiopathologie de l’arthrite de la cheville met en évidence des mécanismes complexes, notamment l’inflammation chronique, la dégradation du cartilage et la réponse auto-immune dans certains cas. Comprendre ces processus pathologiques est essentiel pour orienter les stratégies de traitement.
La prévention de l’arthrite de la cheville implique l’adoption de comportements sains, tels que le maintien d’un poids corporel adéquat, l’exercice régulier et la gestion du stress. En outre, des étirements et des exercices ciblés peuvent jouer un rôle important dans le soulagement des symptômes et la préservation de la mobilité articulaire.
Les signes radiographiques, tels que la perte d’espace articulaire, les ostéophytes et d’autres changements structurels, sont des outils diagnostiques importants pour évaluer l’état des articulations de la cheville.
En somme, la prise en charge de l’arthrite de la cheville nécessite une approche multidisciplinaire, impliquant des professionnels de la santé tels que rhumatologues, orthopédistes et physiothérapeutes. Un diagnostic précoce, un traitement approprié et une gestion continue peuvent contribuer à améliorer la qualité de vie des personnes touchées par cette condition.
Référence
- oldberg AJ, MacGregor A, Dawson J, Singh D, Cullen N, Sharp RJ, Cooke PH. The demand incidence of symptomatic ankle osteoarthritis presenting to foot and ankle surgeons in the United Kingdom. Foot 201222163–166. ( 10.1016/j.foot.2012.02.005) [PubMed] [CrossRef] [Google Scholar]
- Valderrabano V, Horisberger M, Russell I, Dougall H, Hintermann B. Etiology of ankle osteoarthritis. Clinical Orthopaedics and Related Research 20094671800–1806. ( 10.1007/s11999-008-0543-6) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Thomas RH, Daniels TR. Ankle arthritis. Journal of Bone and Joint Surgery: American Volume 200385923–936. ( 10.2106/00004623-200305000-00026) [PubMed] [CrossRef] [Google Scholar]
- Glazebrook M, Daniels T, Younger A, Foote CJ, Penner M, Wing K, Lau J, Leighton R, Dunbar M. Comparison of health-related quality of life between patients with end-stage ankle and hip arthrosis. Journal of Bone and Joint Surgery: American Volume 200890499–505. ( 10.2106/JBJS.F.01299) [PubMed] [CrossRef] [Google Scholar]
- Stufkens SA, Knupp M, Horisberger M, Lampert C, Hintermann B. Cartilage lesions and the development of osteoarthritis after internal fixation of ankle fractures: a prospective study. Journal of Bone and Joint Surgery: American Volume 201092279–286. ( 10.2106/JBJS.H.01635) [PubMed] [CrossRef] [Google Scholar]
- Horisberger M, Valderrabano V, Hintermann B. Posttraumatic ankle osteoarthritis after ankle-related fractures. Journal of Orthopaedic Trauma 20092360–67. ( 10.1097/BOT.0b013e31818915d9) [PubMed] [CrossRef] [Google Scholar]
- Saltzman CL, Salamon ML, Blanchard GM, Huff T, Hayes A, Buckwalter JA, Amendola A. Epidemiology of ankle arthritis: report of a consecutive series of 639 patients from a tertiary orthopaedic center. Iowa Orthopaedic Journal 20052544–46. [PMC free article] [PubMed] [Google Scholar]
- Herrera-Pérez M, González-Martín D, Vallejo-Márquez M, Godoy-Santos AL, Valderrabano V, Tejero S. Ankle osteoarthritis aetiology. Journal of Clinical Medicine 202110 4489. ( 10.3390/jcm10194489) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Harrington KD.Degenerative arthritis of the ankle secondary to long-standing lateral ligament instability. Journal of Bone and Joint Surgery: American Volume 197961354–361. ( 10.2106/00004623-197961030-00006) [PubMed] [CrossRef] [Google Scholar]
- Weigelt L, Laux CJ, Urbanschitz L, Espinosa N, Klammer G, Götschi T, Wirth SH. Long-term prognosis after successful nonoperative treatment of osteochondral lesions of the talus: an observational 14-year follow-up study. Orthopaedic Journal of Sports Medicine 202082325967120924183. ( 10.1177/2325967120924183) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Lindsjo J.Operative treatment of ankle fractures. Acta Orthopaedica Scandinavica, Supplement 19811891–131. ( 10.3109/ort.1981.52.suppl-189.01) [PubMed] [CrossRef] [Google Scholar]
- Kraeutler MJ, Kaenkumchorn T, Pascual-Garrido C, Wimmer MA, Chubiskaya S. Peculiarities in ankle cartilage. Cartilage 2017812–18. ( 10.1177/1947603516642572) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Kuettner KE, Cole AA. Cartilage degeneration in different human joints. Osteoarthritis and Cartilage 20051393–103. ( 10.1016/j.joca.2004.11.006) [PubMed] [CrossRef] [Google Scholar]
- Treppo S, Koepp H, Quan EC, Cole AA, Kuettner KE, Grodzinsky AJ. Comparison of biomechanical and biochemical properties of cartilage from human knee and ankle pairs. Journal of Orthopaedic Research 200018739–748. ( 10.1002/jor.1100180510) [PubMed] [CrossRef] [Google Scholar]
- Adams SB, Setton LA, Bell RD, Easley ME, Huebner JL, Stabler T, Kraus VB, Leimer EM, Olson SA, Nettles DL. Inflammatory cytokines and matrix metalloproteinases in the synovial fluid after intra-articular ankle fracture. Foot and Ankle International 2015361264–1271. ( 10.1177/1071100715611176) [PubMed] [CrossRef] [Google Scholar]
- Schmal H, Salzmann GM, Langenmair ER, Henkelmann R, Südkamp NP, Niemeyer P. Biochemical characterization of early osteoarthritis in the ankle. Scientific World Journal 20142014 434802. ( 10.1155/2014/434802) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Tochigi Y, Rudert MJ, McKinley TO, Pedersen DR, Brown TD. Correlation of dynamic cartilage contact stress aberrations with severity of instability in ankle incongruity. Journal of Orthopaedic Research 2008261186–1193. ( 10.1002/jor.20589) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Schreiner MM, Mlynarik V, Zbýň Š, Szomolanyi P, Apprich S, Windhager R, Trattnig S. New technology in imaging cartilage of the ankle. Cartilage 2017831–41. ( 10.1177/1947603516632848) [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Paul J, Barg A, Kretzchmar M, Pagenstert G, Studler U, Hügle T, Wegner NJ, Valderrabano V, Geurts J. Increased osseous (99m)Tc-DPD uptake in end-stage ankle osteoarthritis: correlation between SPECT-CT imaging and histologic findings. Foot and Ankle International 2015361438–1447. ( 10.1177/1071100715596745) [PubMed] [CrossRef] [Google Scholar]