Introduction
L’hyperostose squelettique idiopathique diffuse (HSID), également connue sous le nom de maladie de Forestier ou hyperostose vertébrale ankylosante, est une maladie caractérisée par la formation excessive d’os (hyperostose) le long de la colonne vertébrale, des articulations et des tendons. Cette croissance osseuse supplémentaire peut entraîner une rigidité de la colonne vertébrale et des symptômes associés.
Bien que la cause exacte de l’HSID ne soit pas complètement comprise, on sait qu’elle n’est pas liée à une inflammation, ce qui la distingue de certaines autres conditions osseuses telles que la spondylarthrite ankylosante. L’HSID est souvent associée au vieillissement, et elle est plus fréquente chez les personnes âgées. Cependant, elle peut également affecter des individus plus jeunes.
Les principaux sites d’hyperostose dans l’HSID incluent les ligaments le long de la colonne vertébrale, en particulier dans la région thoracique. Cette croissance osseuse peut également se produire au niveau des articulations et des tendons, ce qui peut entraîner une diminution de la mobilité et de la flexibilité. Les symptômes courants de l’HSID comprennent une raideur de la colonne vertébrale, une limitation des mouvements du cou et des douleurs dorsales. Ces symptômes peuvent varier en intensité d’une personne à l’autre.
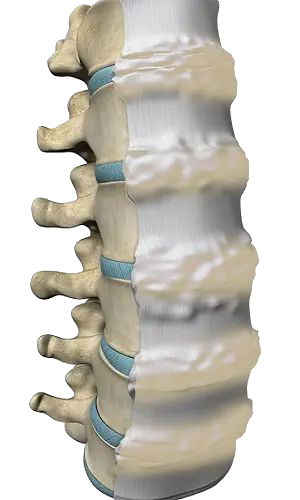
Corps Vertébraux : Ce sont les os principaux qui forment la colonne vertébrale. Dans l’HSID, leur forme reste généralement normale, mais ils sont reliés par une excroissance osseuse excessive.
Ligament Longitudinal Antérieur (zones blanches épaissies) : La calcification excessive que l’on observe ici est caractéristique de l’HSID, avec des bandes épaisses d’os se formant le long de la face antérieure des vertèbres, donnant un aspect de « coulée » osseuse.
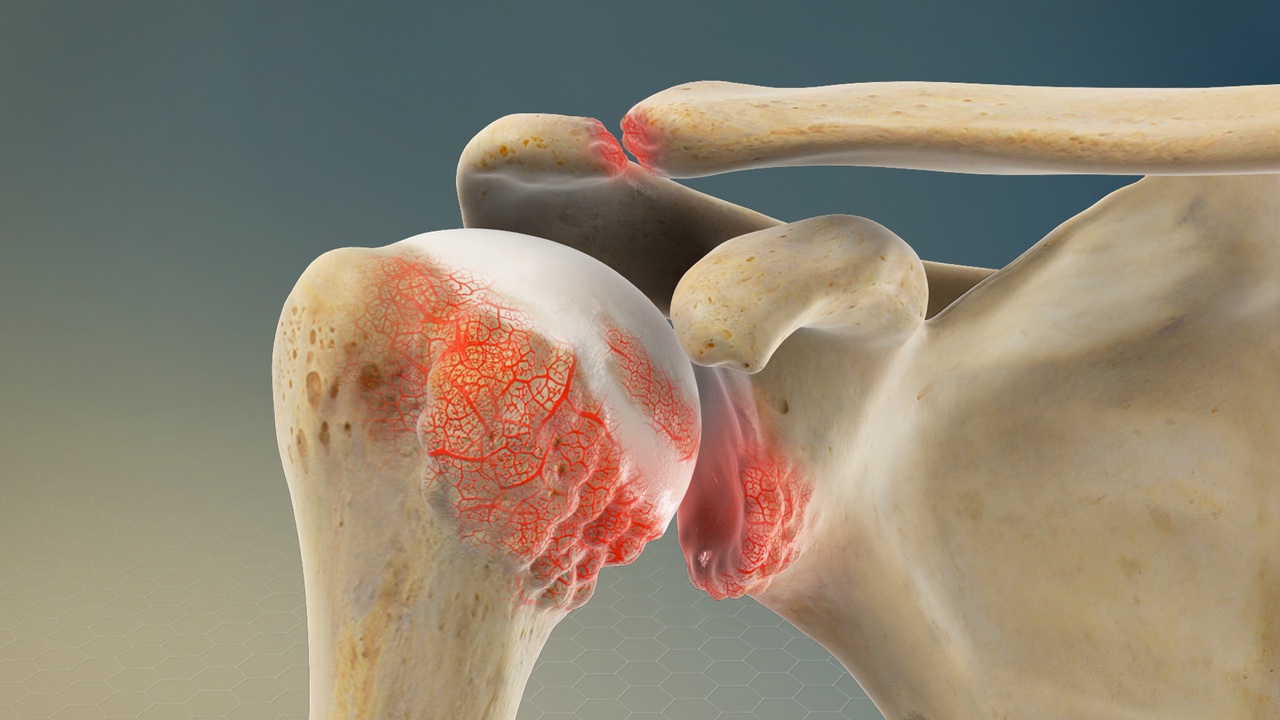
Ossification Pontante : Les excroissances osseuses ou « ponts » entre les vertèbres sont une caractéristique clé de l’HSID, limitant la flexibilité de la colonne vertébrale.
Dans cette condition, les mouvements de la colonne vertébrale deviennent restreints en raison de l’ossification des ligaments, bien que les disques intervertébraux soient moins touchés que dans d’autres pathologies comme la spondylarthrite ankylosante.
Un diagnostic précis de l’HSID est généralement basé sur l’imagerie médicale, telle que les radiographies. Les images peuvent révéler la présence de formations osseuses caractéristiques le long de la colonne vertébrale et dans d’autres zones touchées. Les professionnels de la santé peuvent également prendre en compte les symptômes cliniques et les antécédents médicaux du patient pour confirmer le diagnostic.
Bien que l’HSID soit généralement considérée comme une condition bénigne, elle peut entraîner des complications dans certains cas. La compression des structures adjacentes, tels que la trachée, l’œsophage ou les nerfs, peut causer des symptômes plus graves. Par exemple, la compression de la trachée peut provoquer des problèmes respiratoires, tandis que la compression des nerfs peut entraîner des douleurs et une altération de la fonction nerveuse.
Le traitement de l’HSID vise souvent à soulager les symptômes et à améliorer la qualité de vie du patient. Les approches non médicamenteuses comprennent la physiothérapie pour maintenir la flexibilité et la mobilité, ainsi que la gestion du poids pour réduire la pression sur la colonne vertébrale. Des médicaments tels que les anti-inflammatoires non stéroïdiens peuvent être prescrits pour soulager la douleur et l’inflammation associées à la condition.
Dans les cas plus graves ou en présence de complications, une intervention chirurgicale peut être envisagée. Cependant, la décision d’opter pour la chirurgie dépendra de divers facteurs, tels que la sévérité des symptômes et la réponse aux autres formes de traitement.
Synonyme: Hyperostose diffuse idiopathique du squelette, Hyperostose engainante dorsale, Hyperostose vertébrale ankylosante, Hyperostose vertébrale engainante, Hyperostose vertébrale sénile, Maladie de Forestier, Maladie de Forestier et Rotès-Quérol, Maladie hyperostosante de Forestier, Mélorhéostose vertébrale
HSID Vs Spondylarthrite ankylosante
Cette affection relativement bénigne, est parfois confondue avec la spondylarthrite ankylosante. Elle est caractérisée et diagnostiquée par la présence de calcifications et d’ossification coulantes le long des bords antérolatéraux d’au moins quatre corps vertébraux adjacents.Les espaces discaux sont toutefois préservés (contrairement à la spondylarthrite ankylosante), sans perte de hauteur ni autres modifications dégénératives, et les articulations sacro-iliaques et facettaires ne s’ankylosent pas. La plupart des cas sont asymptomatiques, ou présentent une restriction légère ou modérée des mouvements dans les parties de la colonne vertébrale touchées. Aucun traitement n’est efficace.
L’hyperostose squelettique idiopathique diffuse (HSID) est une maladie du dos ou de la colonne vertébrale. Contrairement à d’autres types d’arthrite, il n’implique pas d’inflammation, mais une accumulation de sels de calcium dans les tendons et les ligaments (syndesmophyte non-marginal) et une nouvelle croissance osseuse anormale (ossification) des ligaments et des tissus conjonctifs le plus souvent dans la colonne vertébrale, entraînant des «ponts osseux» entre les vertèbres. Cette calcification peut également être observée dans les tissus autour d’autres articulations du corps (comme les coudes, les genoux et les tendons d’Achille) provoquant des excroissances osseuses (éperons) où les tendons et les ligaments se fixent à l’os.
Calcification ondulante du ligament longitudinal antérieur
La calcification ondulante du ligament longitudinal antérieur (COLLA) peut affecter tant la région cervicale que dorsale de la colonne vertébrale, bien que son incidence soit moins fréquente dans cette dernière. Cette condition rare se caractérise par la formation de dépôts de calcium le long du ligament longitudinal antérieur, pouvant entraîner divers symptômes et nécessitant une évaluation approfondie pour un diagnostic précis et une gestion appropriée.
La COLLA dans la région cervicale, correspondant au rachis cervical, peut provoquer des symptômes tels que des douleurs cervicales, une raideur, des difficultés à tourner la tête, des maux de tête et parfois des symptômes neurologiques. Dans la colonne dorsale, elle peut donner lieu à des douleurs dorsales, une raideur, des limitations de mouvement et des symptômes neurologiques si la calcification exerce une pression sur les structures nerveuses avoisinantes.
Le diagnostic de la COLLA repose sur des examens d’imagerie tels que des radiographies, des scanners ou des IRM, permettant de visualiser la calcification du ligament longitudinal antérieur et d’évaluer l’étendue de l’atteinte. Il est essentiel de noter que la COLLA peut être asymptomatique chez certains individus et être découverte incidentellement lors d’examens réalisés pour d’autres raisons.
La prise en charge de la COLLA dépend de la gravité des symptômes et de l’impact sur la qualité de vie du patient. Des approches conservatrices telles que la physiothérapie, les médicaments anti-inflammatoires et la gestion de la douleur peuvent être envisagées. Dans certains cas plus graves ou résistants au traitement conservateur, une intervention chirurgicale peut être recommandée pour éliminer la calcification et stabiliser la colonne vertébrale.
Il est impératif d’adapter la prise en charge de la COLLA en fonction des symptômes spécifiques, de l’emplacement de la calcification et de la réponse aux différentes modalités de traitement. Une collaboration étroite avec des professionnels de la santé spécialisés dans les troubles de la colonne vertébrale est essentielle pour assurer une évaluation approfondie et une gestion optimale de cette condition, qu’elle affecte la région cervicale ou dorsale.
- Calcification Ondulante du Ligament Longitudinal Antérieur (COLLA) :
- La COLLA est une affection caractérisée par la formation de dépôts calcifiés ou ossifications dans le ligament longitudinal antérieur de la colonne vertébrale. Ces calcifications peuvent apparaître ondulantes sur les images d’imagerie médicale.
- Les symptômes peuvent inclure la douleur au niveau du dos, la raideur, et parfois des troubles de la mobilité de la colonne vertébrale.
- Le diagnostic est généralement réalisé à l’aide d’examens d’imagerie, tels que des radiographies ou des scanners.
- Hyperostose Squelettique Idiopathique Diffuse (HSID) :
- L’HSID, également connue sous le nom de maladie de Forestier-Certonciny, est une maladie caractérisée par la formation excessive de tissu osseux (ostéophytes) le long des ligaments et des tendons, principalement au niveau des vertèbres.
- Les symptômes comprennent souvent des douleurs dorsales, une raideur, des difficultés de mobilité et, dans certains cas, des complications neurologiques.
- Le diagnostic est généralement basé sur des examens d’imagerie, tels que des radiographies, montrant l’ossification des structures ligamentaires.
Bien que ces deux conditions impliquent des calcifications ou des ossifications dans la région de la colonne vertébrale, elles présentent des caractéristiques cliniques différentes et sont souvent diagnostiquées par des examens d’imagerie spécifiques.
- La entre deux vertèbres est aussi appelée une sydesmophyte non-marginal
- Pour confirmer la présence d’HSID de la colonne vertébrale, il doit avoir présence de calcification du ligament antérieur longitudinal sur trois niveaux successifs (impliquant 4 vertèbres contiguës).


Incidence
L’Hyperostose squelettique diffuse idiopathique est détectée avec l’âge et se manifeste rarement avant 40 ans. À l’âge de 70 ans, cependant, elle se manifeste chez 5 à 10 % des personnes, le plus souvent chez les hommes (référence Kiss C, O’Neil TW). Le coté droit de la colonne dorsale est plus souvent atteint par cette maladie.
Causes de HSID?
La cause exacte de l’hyperostose squelettique idiopathique diffuse (HSID), également connue sous le nom de maladie de Forestier, n’est pas entièrement comprise. Cependant, plusieurs facteurs peuvent contribuer à son développement. Voici quelques considérations :
- Facteurs génétiques : Il existe une certaine prédisposition génétique à l’hyperostose squelettique idiopathique diffuse. Des études ont suggéré que des facteurs génétiques pourraient jouer un rôle dans la susceptibilité à cette maladie.
- Âge : L’HSID a tendance à affecter principalement les personnes âgées. Elle est plus fréquente chez les individus de plus de 50 ans, et la prévalence augmente avec l’âge.
- Facteurs métaboliques : Certains facteurs métaboliques, tels que le diabète, ont été associés à un risque accru de développer l’hyperostose squelettique idiopathique diffuse. Cela suggère une possible corrélation avec le métabolisme des hydrates de carbone.
- Inflammation : Des processus inflammatoires chroniques peuvent jouer un rôle dans la formation excessive d’os. Des études ont montré des niveaux élevés de marqueurs inflammatoires chez certains patients atteints d’HSID.
- Hérédité : Il y a des indications que la maladie pourrait être héréditaire, ce qui signifie qu’elle peut se produire plus fréquemment chez les personnes ayant des antécédents familiaux de la maladie.
- Facteurs environnementaux : Certains facteurs environnementaux, tels que l’alimentation et le mode de vie, pourraient également influencer le développement de l’HSID.
Il est important de noter que, bien que ces facteurs soient associés à l’hyperostose squelettique idiopathique diffuse, la maladie peut se manifester de manière variable d’une personne à l’autre, et il peut y avoir des cas où aucune cause spécifique n’est identifiée (d’où le terme « idiopathique »). Des recherches supplémentaires sont nécessaires pour mieux comprendre les mécanismes sous-jacents de cette maladie.
Symptômes de l’Hyperostose squelettique idiopathique diffuse
L’un des symptômes les plus fréquemment observés chez les personnes atteintes d’HSID est la raideur et la douleur articulaire. Ces symptômes affectent généralement la colonne vertébrale, en particulier la région cervicale, et peuvent s’étendre à d’autres articulations telles que les épaules, les coudes, les hanches et les genoux. La raideur matinale est courante et peut contribuer à une diminution de la mobilité articulaire.
L’ossification excessive des ligaments et des tendons peut également entraîner des limitations de mouvement, rendant les activités quotidiennes plus difficiles pour les personnes atteintes d’HSID. La formation de ponts osseux entre les vertèbres, connue sous le nom de spondylophytes, peut provoquer une fusion vertébrale, ce qui peut avoir des implications sur la posture et la flexibilité de la colonne vertébrale.
Dans certains cas, l’HSID peut provoquer des troubles de la déglutition en raison de l’ossification des ligaments pharyngés. Cela peut entraîner une sensation de gorge serrée et des difficultés à avaler, ce qui peut impacter la nutrition et la qualité de vie.
Des nodules osseux palpables, appelés exostoses, peuvent parfois se former, en particulier au niveau des coudes et des genoux. Ces excroissances osseuses peuvent être douloureuses et contribuer à la limitation de la mobilité articulaire dans ces zones.
La douleur associée à l’HSID peut être chronique et avoir un impact significatif sur la qualité de vie. Les personnes atteintes peuvent ressentir une fatigue constante en raison des efforts continus du corps pour gérer l’ossification excessive et les limitations articulaires.
Il est important de noter que les symptômes de l’HSID peuvent évoluer progressivement au fil du temps. Certains individus peuvent rester asymptomatiques pendant de nombreuses années, tandis que d’autres peuvent connaître une progression plus rapide de la maladie.
- Douleurs Dorsales : La douleur au niveau du dos est l’un des symptômes les plus courants. Elle peut être intermittente ou constante.
- Raideur : Une raideur de la colonne vertébrale, en particulier le matin ou après une période d’inactivité, est fréquemment observée.
- Difficultés de Mobilité : Les personnes atteintes d’HSID peuvent éprouver des difficultés à effectuer certains mouvements de la colonne vertébrale en raison de l’ossification des ligaments et des tendons.
- Déformation Vertébrale : Dans certains cas avancés, l’HSID peut entraîner une déformation de la colonne vertébrale, avec des changements dans la posture.
- Dysphagie : Des difficultés de déglutition peuvent survenir si l’ossification affecte les structures proches de la gorge.
- Complications Neurologiques : Dans des cas plus graves, l’ossification excessive peut comprimer la moelle épinière, entraînant des symptômes neurologiques tels que des engourdissements, des picotements ou une faiblesse dans les membres.
Physiopathologie
L’hyperostose squelettique idiopathique diffuse (HSID) est une pathologie complexe du système musculo-squelettique, caractérisée par une croissance osseuse excessive, notamment au niveau des ligaments et des tendons. Bien que la physiopathologie de l’HSID ne soit pas complètement élucidée, plusieurs mécanismes ont été identifiés. Une dysrégulation du métabolisme osseux semble jouer un rôle majeur, avec une activation inappropriée des ostéoblastes conduisant à une croissance osseuse anormale. Parallèlement, une réponse inflammatoire chronique est observée au niveau des tissus mous et des articulations, favorisant la prolifération des cellules osseuses. Des facteurs génétiques sont également impliqués, avec des associations génétiques suggérant des mutations pouvant influencer la régulation du métabolisme osseux et la réponse inflammatoire. L’ossification excessive des ligaments et des tendons, accompagnée de la formation d’ostéophytes, contribue aux symptômes caractéristiques tels que la raideur et la douleur articulaire. Des altérations dans les réponses immunitaires et des facteurs environnementaux, tels que des traumatismes ou des infections, pourraient également contribuer à la physiopathologie de l’HSID. La progression de la maladie varie d’un individu à l’autre, nécessitant une prise en charge multidisciplinaire axée sur le soulagement des symptômes, la préservation de la fonction articulaire et l’amélioration de la qualité de vie. Bien qu’il n’existe pas de traitement curatif, des approches thérapeutiques actuelles, incluant des médicaments anti-inflammatoires et la physiothérapie, visent à atténuer les symptômes et à minimiser les complications liées à l’ossification excessive.
- Prédisposition Génétique :
- Certains facteurs génétiques peuvent prédisposer une personne à développer l’HSID, bien que les mécanismes précis ne soient pas clairement définis.
- Inflammation et Blessure Initiale :
- Une inflammation chronique ou une blessure répétée au niveau des ligaments et des tendons peuvent être des déclencheurs initiaux. Cela peut être dû à des microtraumatismes répétés, à des contraintes mécaniques ou à des processus inflammatoires.
- Réponse Ostéoblastique :
- En réponse à l’inflammation ou à la blessure, les cellules ostéoblastiques, responsables de la formation osseuse, sont activées. Ces cellules commencent à produire du tissu osseux excessif le long des ligaments et des tendons, surtout au niveau des vertèbres.
- Formation d’Ostéophytes :
- Les ostéophytes, ou excroissances osseuses, se forment progressivement le long des ligaments et des tendons attachés aux vertèbres. Ces ostéophytes peuvent fusionner au fil du temps, entraînant une ossification continue.
- Minéralisation et Fusion des Vertèbres :
- Les ostéophytes continuent de se développer et de se minéraliser. Au fil du temps, cela peut entraîner la fusion des vertèbres adjacentes, limitant la mobilité de la colonne vertébrale.
- Évolution Vers une Ankylose Spinal :
- L’ossification continue et la fusion des vertèbres peuvent conduire à une ankylose spinale, où les vertèbres deviennent solidaires les unes des autres. Cela peut entraîner une raideur et une perte de mobilité significatives au niveau de la colonne vertébrale.
- Symptômes et Complications :
- L’HSID peut être asymptomatique chez certains individus, mais chez d’autres, elle peut causer des douleurs dorsales, une raideur et des difficultés à effectuer certains mouvements. Dans certains cas, l’HSID peut également être associée à des complications telles que des problèmes de déglutition ou de compression de la moelle épinière.
Il est important de noter que l’HSID est souvent diagnostiquée à un stade avancé, lorsque les symptômes deviennent apparents.
Recommandations
Bien qu’il n’existe pas de traitement spécifique pour guérir l’HSID, certaines recommandations générales peuvent être suivies pour aider à gérer les symptômes et à améliorer la qualité de vie. Cependant, ces conseils ne remplacent pas les conseils médicaux personnalisés, et il est toujours préférable de consulter un professionnel de la santé pour des recommandations spécifiques à votre situation. Voici quelques éléments à considérer :
- Éviter les positions prolongées : Évitez de rester dans la même position pendant de longues périodes, surtout si cela implique de rester assis ou debout sans bouger. Il est important de prendre des pauses régulières pour étirer et déplacer le corps.
- Maintenir une activité physique modérée : L’activité physique régulière peut aider à maintenir la mobilité et à renforcer les muscles. Cependant, il est important d’adopter des exercices adaptés à votre condition. Consultez un professionnel de la santé ou un physiothérapeute pour obtenir des recommandations spécifiques.
- Éviter les mouvements excessifs : Évitez les mouvements excessifs de la colonne vertébrale qui pourraient aggraver la formation osseuse. Cela peut inclure des mouvements de flexion ou de torsion extrêmes.
- Maintenir un poids santé : Le maintien d’un poids corporel santé peut aider à réduire la charge sur la colonne vertébrale et à atténuer certains symptômes.
- Adopter une alimentation équilibrée : Une alimentation équilibrée peut contribuer à maintenir la santé générale et à soutenir la gestion de la maladie. Consultez un professionnel de la santé ou un nutritionniste pour des conseils personnalisés.
- Éviter les postures incorrectes : Adoptez des postures correctes lors de la marche, de la position assise et d’autres activités quotidiennes pour minimiser la pression sur la colonne vertébrale.
- Gestion du stress : Le stress peut parfois aggraver les symptômes de diverses conditions musculo-squelettiques. La gestion du stress peut être bénéfique.
- Traitement symptomatique : Selon les symptômes spécifiques, votre professionnel de la santé pourrait recommander des médicaments ou d’autres interventions pour soulager la douleur ou l’inconfort.
Complications possible
L’hyperostose squelettique idiopathique diffuse (HSID) peut engendrer diverses complications qui impactent significativement la vie quotidienne des individus concernés. Une raideur articulaire sévère et une diminution de la mobilité sont des conséquences directes de l’ossification des ligaments et des tendons, rendant souvent les activités quotidiennes difficiles. Les douleurs chroniques, résultant de la croissance osseuse excessive, peuvent être persistantes et nécessiter une gestion constante. Les limitations fonctionnelles liées à l’ossification des structures articulaires peuvent avoir des répercussions importantes sur la capacité à effectuer des tâches quotidiennes.
Les déformations structurelles, telles que des courbures de la colonne vertébrale, peuvent non seulement aggraver les symptômes, mais aussi avoir des implications esthétiques. Les troubles respiratoires peuvent survenir lorsque l’ossification affecte la cage thoracique, entraînant une restriction des mouvements respiratoires et, dans les cas graves, des troubles respiratoires. Les difficultés de déglutition, causées par l’ossification des ligaments pharyngés, peuvent impacter l’alimentation et nécessiter des ajustements nutritionnels.
Sur le plan psychosocial, l’HSID peut entraîner des complications telles que l’anxiété, la dépression et des problèmes d’estime de soi en raison de sa nature chronique et invalidante. En outre, la compression des nerfs due à l’ossification excessive peut provoquer des symptômes neurologiques, tels que des engourdissements et des picotements. La prise en charge de l’HSID vise à atténuer ces complications, impliquant une approche multidisciplinaire avec des rhumatologues, des kinésithérapeutes, des professionnels de la santé mentale et d’autres spécialistes pour offrir un soutien complet aux personnes affectées par cette condition.
- Douleurs dues à un empiètement sur les nerfs ou à des excroissances osseuses
- Synovite monoarticulaire aiguë,
- Limitation de l’amplitude des mouvements de la colonne vertébrale
- Dysphagie
- Douleurs polyarticulaires
- Douleurs de la colonne vertébrale ou des extrémités
- Risque accru de fractures instables de la colonne vertébrale.
Signes Radiographiques
Les signes radiographiques de l’hyperostose squelettique idiopathique diffuse (HSID) jouent un rôle essentiel dans le diagnostic de cette condition rare du système musculo-squelettique. L’imagerie médicale, telle que la radiographie, permet de visualiser les changements caractéristiques au niveau des os et des structures périarticulaires, fournissant ainsi des indices précieux pour confirmer la présence de l’HSID.
L’un des signes radiographiques distinctifs de l’HSID est la présence d’ossifications anormales le long des ligaments, des tendons et des capsules articulaires. Ces dépôts de calcium, également appelés ostéophytes, sont clairement visibles sur les radiographies, souvent sous la forme de lignes ou d’excroissances osseuses. Ces ostéophytes peuvent être particulièrement prononcés au niveau de la colonne vertébrale, affectant les articulations intervertébrales et conduisant à une fusion progressive des vertèbres.
Une autre caractéristique radiographique de l’HSID est la formation de ponts osseux entre les vertèbres, phénomène connu sous le nom de spondylophytes. Ces ponts osseux résultent de l’ossification des ligaments longitudinaux antérieurs, contribuant à la raideur de la colonne vertébrale et à la limitation de la mobilité. Ces changements peuvent être clairement identifiés sur les radiographies de la colonne vertébrale, soulignant la spécificité de ces altérations dans le contexte de l’HSID.
Les radiographies peuvent également révéler des déformations structurales au niveau des articulations, telles que des courbures anormales de la colonne vertébrale ou des modifications de la posture. Ces altérations structurelles, combinées aux ostéophytes et aux ponts osseux, contribuent à l’image diagnostique globale de l’HSID.
Il est important de noter que les signes radiographiques de l’HSID peuvent évoluer avec le temps, reflétant la progression de la maladie. Dans les stades précoces, les changements peuvent être moins prononcés, nécessitant parfois des examens d’imagerie plus sensibles tels que la tomodensitométrie (CT) ou l’imagerie par résonance magnétique (IRM) pour une évaluation plus détaillée.
- Formation osseuse excessive : L’un des signes radiographiques les plus caractéristiques de l’HSID est la présence de formations osseuses excessives le long de la colonne vertébrale, des articulations facettes et des tendons. Ces excroissances osseuses peuvent donner une apparence dense et rugueuse sur les radiographies.
- Sacroiliite : Certains patients atteints d’HSID peuvent présenter une inflammation des articulations sacro-iliaques, qui peut également être visible sur les radiographies.
- Hyperostose vertébrale : La maladie peut entraîner une fusion partielle ou complète des articulations entre les vertèbres, ce qui peut être observé sur les radiographies.
- Ossification des ligaments : Les ligaments entourant la colonne vertébrale peuvent subir une ossification, formant des structures osseuses supplémentaires, souvent appelées « ossifications des ligaments ».
- Ankylose vertébrale : Certains patients peuvent présenter une ankylose vertébrale, où les vertèbres fusionnent partiellement ou totalement en raison de la formation osseuse excessive.
- Épaississement des articulations facettes : Les radiographies peuvent montrer un épaississement des articulations facettes, qui sont les articulations entre les vertèbres.
- Localisation préférentielle : L’HSID a souvent une localisation préférentielle dans la région thoracique et lombaire de la colonne vertébrale, mais elle peut également affecter d’autres parties du squelette.

Cette condition peut affecter considérablement la qualité de vie du patient en raison des douleurs cervicales associées, de la réduction de la mobilité de la colonne vertébrale et des complications gastro-intestinales. Une évaluation radiologique, comme celle-ci, est cruciale pour poser un diagnostic précis et envisager des options thérapeutiques, notamment des ajustements ostéopathiques ou, dans les cas plus graves, une intervention chirurgicale.
Autorisation : Dr Dalia Ibrahim, Radiopaedia.org, rID : 29987.

Le patient présente également une cyphose sévère, une déformation de la colonne vertébrale souvent désignée sous le terme de gibbosité ou gibbus. La cyphose provoque une courbure exagérée de la colonne thoracique, ce qui est typique dans les cas avancés d’HSID. Cette courbure peut entraîner des douleurs dorsales, une restriction des mouvements et des difficultés respiratoires chez certains patients, en raison de la compression des structures thoraciques.
Dans l’HSID, les excroissances osseuses peuvent entraîner une rigidité marquée de la colonne vertébrale, réduisant la flexibilité et contribuant à une posture anormale. Le diagnostic est posé par des examens d’imagerie comme celui-ci, et le traitement peut inclure des options non chirurgicales comme la physiothérapie ou, dans des cas graves, une intervention chirurgicale pour soulager les symptômes et restaurer la mobilité.
Cette image illustre les conséquences avancées de cette maladie dégénérative, soulignant l’importance d’une prise en charge précoce.
Références
- Mader R, Verlaan JJ, Buskila D. Diffuse idiopathic skeletal hyperostosis: clinical features and pathogenic mechanisms. Nat Rev Rheumatol. 2013 Dec;9(12):741-50. [PubMed]
- Belanger TA, Rowe DE. Diffuse idiopathic skeletal hyperostosis: musculoskeletal manifestations. J Am Acad Orthop Surg. 2001 Jul-Aug;9(4):258-67. [PubMed]
- Resnick D, Shaul SR, Robins JM. Diffuse idiopathic skeletal hyperostosis (DISH): Forestier’s disease with extraspinal manifestations. Radiology. 1975 Jun;115(3):513-24. [PubMed]
- FORESTIER J, ROTES-QUEROL J. Senile ankylosing hyperostosis of the spine. Ann Rheum Dis. 1950 Dec;9(4):321-30. [PMC free article] [PubMed]
- Vezyroglou G, Mitropoulos A, Antoniadis C. A metabolic syndrome in diffuse idiopathic skeletal hyperostosis. A controlled study. J Rheumatol. 1996 Apr;23(4):672-6. [PubMed]
- Mader R, Novofastovski I, Schwartz N, Rosner E. Serum adiponectin levels in patients with diffuse idiopathic skeletal hyperostosis (DISH). Clin Rheumatol. 2018 Oct;37(10):2839-2845. [PubMed]
- Mader R, Novofestovski I, Adawi M, Lavi I. Metabolic syndrome and cardiovascular risk in patients with diffuse idiopathic skeletal hyperostosis. Semin Arthritis Rheum. 2009 Apr;38(5):361-5. [PubMed]
- Pariente-Rodrigo E, Sgaramella GA, Olmos-Martínez JM, Pini-Valdivieso SF, Landeras-Alvaro R, Hernández-Hernández JL. Relationship between diffuse idiopathic skeletal hyperostosis, abdominal aortic calcification and associated metabolic disorders: Data from the Camargo Cohort. Med Clin (Barc). 2017 Sep 08;149(5):196-202. [PubMed]
- Orden AO, David JM, Díaz RP, Nardi NN, Ejarque AC, Yöchler AB. Association of diffuse idiopathic skeletal hyperostosis and aortic valve sclerosis. Medicina (B Aires). 2014;74(3):205-9. [PubMed]
- Cassim B, Mody GM, Rubin DL. The prevalence of diffuse idiopathic skeletal hyperostosis in African blacks. Br J Rheumatol. 1990 Apr;29(2):131-2. [PubMed]
- Boachie-Adjei O, Bullough PG. Incidence of ankylosing hyperostosis of the spine (Forestier’s disease) at autopsy. Spine (Phila Pa 1976). 1987 Oct;12(8):739-43. [PubMed]
- Mata S, Wolfe F, Joseph L, Esdaile JM. Absence of an association of rheumatoid arthritis and diffuse idiopathic skeletal hyperostosis: a case-control study. J Rheumatol. 1995 Nov;22(11):2062-4. [PubMed]
- Mata S, Chhem RK, Fortin PR, Joseph L, Esdaile JM. Comprehensive radiographic evaluation of diffuse idiopathic skeletal hyperostosis: development and interrater reliability of a scoring system. Semin Arthritis Rheum. 1998 Oct;28(2):88-96. [PubMed]
- Weinfeld RM, Olson PN, Maki DD, Griffiths HJ. The prevalence of diffuse idiopathic skeletal hyperostosis (DISH) in two large American Midwest metropolitan hospital populations. Skeletal Radiol. 1997 Apr;26(4):222-5. [PubMed]
- Meyer PR. Diffuse idiopathic skeletal hyperostosis in the cervical spine. Clin Orthop Relat Res. 1999 Feb;(359):49-57. [PubMed]
- Hirasawa A, Wakao N, Kamiya M, Takeuchi M, Kawanami K, Murotani K, Matsuo T, Deie M. The prevalence of diffuse idiopathic skeletal hyperostosis in Japan – the first report of measurement by CT and review of the literature. J Orthop Sci. 2016 May;21(3):287-90. [PubMed]
- Bakker JT, Kuperus JS, Kuijf HJ, Oner FC, de Jong PA, Verlaan JJ. Morphological characteristics of diffuse idiopathic skeletal hyperostosis in the cervical spine. PLoS One. 2017;12(11):e0188414. [PMC free article] [PubMed]
- Carile L, Verdone F, Aiello A, Buongusto G. Diffuse idiopathic skeletal hyperostosis and situs viscerum inversus. J Rheumatol. 1989 Aug;16(8):1120-2. [PubMed]
- Holgate RL, Steyn M. Diffuse idiopathic skeletal hyperostosis: Diagnostic, clinical, and paleopathological considerations. Clin Anat. 2016 Oct;29(7):870-7. [PubMed]
- Shamrock AG, Donnally III CJ, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 7, 2023. Lumbar Spondylolysis and Spondylolisthesis. [PubMed]
- Donnally III CJ, Hanna A, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 4, 2023. Lumbar Degenerative Disk Disease. [PubMed]
- Akhondi H, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 4, 2023. Rheumatoid Arthritis and Ankylosing Spondylitis. [PubMed]
- Utsinger PD. Diffuse idiopathic skeletal hyperostosis. Clin Rheum Dis. 1985 Aug;11(2):325-51. [PubMed]
- Mader R, Buskila D, Verlaan JJ, Atzeni F, Olivieri I, Pappone N, Di Girolamo C, Sarzi-Puttini P. Developing new classification criteria for diffuse idiopathic skeletal hyperostosis: back to square one. Rheumatology (Oxford). 2013 Feb;52(2):326-30. [PubMed]
- Durback MA, Edelstein G, Schumacher HR. Abnormalities of the sacroiliac joints in diffuse idiopathic skeletal hyperostosis: demonstration by computed tomography. J Rheumatol. 1988 Oct;15(10):1506-11. [PubMed]
- Kritzer RO, Rose JE. Diffuse idiopathic skeletal hyperostosis presenting with thoracic outlet syndrome and dysphagia. Neurosurgery. 1988 Jun;22(6 Pt 1):1071-4. [PubMed]
- Palmer JH, Ball DR. Awake tracheal intubation with the intubating laryngeal mask in a patient with diffuse idiopathic skeletal hyperostosis. Anaesthesia. 2000 Jan;55(1):70-4. [PubMed]
- Vazan M, Ryang YM, Barz M, Török E, Gempt J, Meyer B. Ankylosing Spinal Disease-Diagnosis and Treatment of Spine Fractures. World Neurosurg. 2019 Mar;123:e162-e170. [PubMed]
- Garber EK, Silver S. Pedal manifestations of DISH. Foot Ankle. 1982 Jul-Aug;3(1):12-6. [PubMed]
- Haller J, Resnick D, Miller CW, Schils JP, Kerr R, Bielecki D, Sartoris DJ, Gundry CR. Diffuse idiopathic skeletal hyperostosis: diagnostic significance of radiographic abnormalities of the pelvis. Radiology. 1989 Sep;172(3):835-9. [PubMed]
- Sohn S, Chung CK, Han I, Park SB, Kim H. Increased Bone Mineral Density in Cervical or Thoracic Diffuse Idiopathic Skeletal Hyperostosis (DISH): A Case-Control Study. J Clin Densitom. 2018 Jan-Mar;21(1):68-74. [PubMed]
- Varacallo M, Davis DD, Pizzutillo P. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 28, 2023. Osteoporosis in Spinal Cord Injuries. [PubMed]
- Varacallo MA, Fox EJ. Osteoporosis and its complications. Med Clin North Am. 2014 Jul;98(4):817-31, xii-xiii. [PubMed]
- Porter JL, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 4, 2023. Osteoporosis. [PubMed]
- Varacallo M, Seaman TJ, Jandu JS, Pizzutillo P. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 4, 2023. Osteopenia. [PubMed]
- Varacallo MA, Fox EJ, Paul EM, Hassenbein SE, Warlow PM. Patients’ response toward an automated orthopedic osteoporosis intervention program. Geriatr Orthop Surg Rehabil. 2013 Sep;4(3):89-98. [PMC free article] [PubMed]
- Königshausen M, Dudda M, Merle C, Schildhauer TA, Fehmer T. Thoracic vertebral body fracture after total hip replacement in diffuse idiopathic skeletal hyperostosis. Orthopedics. 2012 Jun;35(6):e1000-4. [PubMed]
- Mata S, Hill RO, Joseph L, Kaplan P, Dussault R, Watts CS, Fitzcharles MA, Shiroky JB, Fortin PR, Esdaile JM. Chest radiographs as a screening test for diffuse idiopathic skeletal hyperostosis. J Rheumatol. 1993 Nov;20(11):1905-10. [PubMed]
- Lee S, Coel M, Ko J, Edwards J. Diffuse idiopathic skeletal hyperostosis can resemble metastases on bone scan. Clin Nucl Med. 1993 Sep;18(9):791-2. [PubMed]