La déchirure du ligament croisé antérieur survient suite à une force significative appliquée sur le genou, notamment lors de mouvements brusques ou d’activités sportives demandant des changements rapides de direction.
Introduction : Comprendre la Rupture du Ligament Croisé Antérieur (LCA)
La rupture du ligament croisé antérieur (LCA) constitue une blessure fréquente, surtout parmi les athlètes s’adonnant à des sports impliquant des mouvements brusques, des pivots, des torsions, ou des changements rapides de direction, comme le football, le basketball, le ski, et le soccer. Le LCA, situé dans l’articulation du genou, est l’un des principaux ligaments responsables de la stabilité de cette articulation.
Cette blessure survient lorsque la force de rotation (torsion) ou d’hyperextension appliquée à l’articulation du genou dépasse la résistance du ligament. Dans la plupart des cas, la déchirure du ligament se produit lors de sports nécessitant des arrêts ou des changements de direction soudains, des sauts, et des atterrissages. Même si des déchirures partielles peuvent se produire, les blessures du LCA résultent généralement en des déchirures complètes.

Le ligament croisé antérieur est fréquemment endommagé dans l’articulation tibio-fémorale. Plusieurs mécanismes peuvent causer des dommages à ce ligament. Toute force entraînant une translation antérieure du tibia par rapport au fémur, ou une translation postérieure du fémur par rapport au tibia, a le potentiel de déchirer ou rompre le croisé antérieur. L’hyperextension de l’articulation tibio-fémorale peut également provoquer une déchirure, car l’extension de cette articulation implique un glissement antérieur du tibia et/ou un glissement postérieur du fémur.
Les forces de rotation élevées sur l’articulation tibio-fémorale, notamment une rotation médiale du tibia ou une rotation latérale du fémur, sont des facteurs conduisant à la déchirure du ligament croisé antérieur. Ces forces exercent une pression considérable sur le ligament, dépassant sa capacité à maintenir la stabilité de l’articulation du genou.
Lorsqu’une personne subit une rupture du LCA, les symptômes peuvent inclure une douleur intense, un gonflement, une instabilité articulaire et une perte de mobilité. Le diagnostic se fait généralement par des examens cliniques et des imageries médicales, tels que l’IRM. Le traitement peut varier en fonction de la gravité de la blessure, allant de la rééducation et de la physiothérapie à la chirurgie de reconstruction du ligament.
La prévention des blessures du LCA implique souvent des programmes d’entraînement spécifiques visant à renforcer les muscles entourant le genou, à améliorer l’équilibre, et à enseigner des techniques de mouvement sécuritaires. La prise de conscience de ces mécanismes de blessure peut également contribuer à minimiser les risques, en particulier chez les athlètes exposés à des activités à haut risque pour le ligament croisé antérieur.
Référence :
American Academy of Orthopaedic Surgeons. (2014). Anterior Cruciate Ligament (ACL) Injuries. OrthoInfo. https://orthoinfo.aaos.org/en/diseases–conditions/anterior-cruciate-ligament-acl-injuries/
Anatomie et Fonction du Ligament Croisé Antérieur (LCA)
Localisation et Rôle du LCA dans la Stabilité du Genou
Le ligament croisé antérieur (LCA) est l’un des principaux stabilisateurs du genou, situé au centre de l’articulation tibio-fémorale. Il s’étend en diagonale de la face postérieure du fémur (condyle fémoral latéral) vers l’avant et l’intérieur du tibia. Le LCA traverse l’articulation en formant un angle oblique qui lui permet de contrôler les mouvements de translation antérieure du tibia par rapport au fémur, ainsi que les rotations excessives.
Le rôle fondamental du LCA est d’assurer la stabilité antéro-postérieure et rotatoire du genou. Il agit principalement pour :
- Limiter la translation antérieure du tibia : Lors des mouvements du genou, le LCA empêche le tibia de glisser excessivement vers l’avant par rapport au fémur.
- Contrôler les rotations du genou : Il joue un rôle clé dans la limitation des mouvements de rotation interne et externe excessifs, particulièrement lors des changements brusques de direction.
- Maintenir la stabilité dynamique : En collaboration avec les autres ligaments (croisé postérieur, collatéraux) et les muscles environnants, le LCA contribue à préserver l’équilibre et l’alignement du genou, notamment lors d’activités physiques impliquant des sauts, des pivots ou des accélérations.
Lorsqu’une rupture du LCA survient, cette perte de contrôle mécanique entraîne une instabilité significative du genou, compromettant sa capacité à supporter des mouvements multidirectionnels, ce qui augmente le risque de lésions secondaires, notamment aux ménisques et aux cartilages.
Structure du Ligament et Vulnérabilités Mécaniques
Le ligament croisé antérieur est constitué de deux faisceaux distincts :
- Le faisceau antéro-médial : Ce faisceau est principalement responsable de limiter la translation antérieure du tibia lors de la flexion du genou.
- Le faisceau postéro-latéral : Il contrôle la rotation du genou et stabilise l’articulation en extension complète.

Cette radiographie du genou met en évidence les deux faisceaux principaux du ligament croisé antérieur (LCA) :
✅ Faisceau Antéro-Médial (AM) (en rouge) : Il est responsable de la stabilité antérieure du genou, particulièrement en flexion. Ce faisceau est plus tendu lorsque le genou est fléchi, assurant ainsi un contrôle optimal des mouvements antéro-postérieurs.
✅ Faisceau Postéro-Latéral (PL) (en jaune) : Ce faisceau est essentiel pour maintenir la stabilité rotatoire, en particulier lors des mouvements en extension. Il joue un rôle prépondérant dans la limitation des mouvements rotatoires excessifs du genou.
Lors d’une rupture du LCA, les deux faisceaux peuvent être endommagés, entraînant une instabilité fonctionnelle du genou. La reconstruction chirurgicale du LCA vise à restaurer cette stabilité en reproduisant fidèlement la position et la fonction des faisceaux AM et PL. Cette image radiographique montre également la position des tunnels osseux dans lesquels les greffons sont insérés pour imiter la fonction physiologique du ligament croisé antérieur. Une reconstruction optimale garantit un retour progressif à la fonctionnalité normale du genou et réduit le risque de récidive ou de lésions secondaires.
Ces faisceaux travaillent de manière synergique pour maintenir la stabilité du genou, mais leur capacité à résister aux forces mécaniques dépend de la position du genou et des sollicitations appliquées. La structure du LCA est composée principalement de fibres de collagène de type I, conférant une grande résistance à la traction, mais une certaine vulnérabilité aux forces de torsion et aux hyperextensions.
Facteurs de Vulnérabilité du LCA
- Forces de Torsion Excessives : Lorsqu’un mouvement rotatoire du genou dépasse les limites physiologiques, le LCA est soumis à des contraintes mécaniques élevées qui peuvent entraîner une rupture, notamment lors d’une torsion rapide avec le pied fixé au sol.
- Hyperextension : Une extension excessive du genou au-delà de sa limite normale peut également provoquer une déchirure du LCA, en augmentant la tension sur les fibres ligamentaires.
- Défauts Biomécaniques Individuels : Des anomalies anatomiques, comme un angle Q élevé ou une pente tibiale postérieure accentuée, peuvent prédisposer certains individus à des blessures du LCA.
- Faiblesse Musculaire et Déséquilibre : Des déséquilibres musculaires, notamment entre les quadriceps et les ischio-jambiers, augmentent la vulnérabilité du LCA en réduisant la capacité des muscles à absorber les forces appliquées au genou.
Rôle des Mécanorécepteurs dans la Protection du LCA
Le LCA contient également des mécanorécepteurs sensibles aux tensions et aux mouvements, qui transmettent des informations au système nerveux central pour ajuster les réponses musculaires et protéger l’articulation. Lorsqu’une blessure survient, cette fonction proprioceptive est perturbée, augmentant le risque d’instabilité et de récidive.
Mécanismes de la Rupture du LCA : Analyse des Facteurs Biomécaniques
Le LCA est l’un des principaux stabilisateurs du genou, et sa rupture peut survenir lors de mouvements brusques, de changements de direction rapides ou d’une force excessive appliquée au genou. L’un des mécanismes courants est la torsion du genou lorsque le pied est fixé au sol et que le corps tourne, créant ainsi une tension excessive sur le LCA. Une hyperextension du genou, souvent observée lors de chutes, peut également entraîner une rupture du LCA.
La biomécanique du genou joue un rôle clé dans la compréhension de ces mécanismes. Lorsqu’une force de rotation ou une contrainte excessive est appliquée au genou, le LCA peut subir une contrainte significative, dépassant sa capacité à maintenir la stabilité. Les activités sportives, en particulier celles impliquant des mouvements de pivotement, présentent un risque accru de rupture du LCA. Les sports de contact, tels que le football, le basketball et le ski, sont souvent associés à un plus grand nombre de blessures du LCA en raison des forces et des mouvements impliqués.
Par ailleurs, des facteurs anatomiques et génétiques peuvent également contribuer à la prédisposition à la rupture du LCA. Certaines personnes peuvent avoir une structure anatomique du genou qui les rend plus vulnérables, comme un angle Q plus élevé. De plus, des études suggèrent qu’il existe une composante génétique dans la susceptibilité aux blessures du LCA, ce qui souligne l’importance de prendre en compte divers facteurs lors de l’évaluation du risque chez les individus.

L’image illustre un valgus dynamique, une déviation pathologique fréquemment observée lors de mouvements fonctionnels comme les sauts ou les squats. Ce désalignement est caractérisé par un mouvement excessif en valgus du genou, où celui-ci s’oriente vers l’intérieur, dépassant la ligne médiane. Cette situation peut entraîner une surcharge des structures internes du genou, en particulier le ligament croisé antérieur (LCA) et les ligaments collatéraux, augmentant ainsi le risque de blessures, notamment chez les sportifs.
✅ Mécanisme impliqué :
Abduction de la cheville : Le pied s’écarte latéralement, contribuant au déplacement médial du genou.
Éversion de la cheville : La cheville s’oriente vers l’extérieur, accentuant le déséquilibre biomécanique.
Ce désalignement est souvent associé à une faiblesse des muscles abducteurs de la hanche (comme le moyen fessier) et un manque de contrôle neuromusculaire du complexe lombo-pelvi-fémoral. Le valgus dynamique est particulièrement préoccupant chez les femmes en raison de leur anatomie (angle Q plus élevé) et de la laxité ligamentaire accrue.
✅ Conséquences potentielles :
Rupture du LCA
Syndrome fémoro-patellaire
Instabilité articulaire
La prise en charge préventive repose sur un travail de renforcement des abducteurs de hanche, des exercices de proprioception et une amélioration de la stabilité dynamique pour limiter les risques de blessures.
Les symptômes de la rupture du LCA peuvent varier, mais ils comprennent souvent une sensation de craquement ou de déchirure au moment de la blessure, un gonflement rapide du genou, une perte de stabilité et une difficulté à supporter du poids. Le diagnostic précis de la rupture du LCA implique généralement des examens cliniques, des tests d’imagerie tels que l’IRM et la radiographie, et une évaluation approfondie des antécédents médicaux du patient.
- Décélération Soudaine : Une décélération rapide, telle que celle qui se produit lors d’un arrêt brusque ou d’un changement de direction soudain, peut exercer une pression importante sur le LCA, pouvant conduire à sa rupture.
- Contraction Puissante du Quadriceps : Lors de mouvements à grande vitesse, une contraction soudaine et puissante du muscle quadriceps peut créer des forces excessives sur le genou, mettant le LCA en tension et provoquant sa déchirure.
- Contraintes en Valgus : Les contraintes en valgus se produisent lorsque le genou est soumis à une pression vers l’intérieur. Cela peut se produire lors de mouvements de torsion associés à des forces latérales excessives sur le genou.
- Hyperextension : Une hyperextension du genou, où l’articulation s’étend au-delà de sa position normale, peut entraîner une tension excessive sur le LCA, contribuant ainsi à sa rupture.
- Rotation Externe : La rotation externe du genou, en particulier lors de la réception d’un saut ou d’une torsion du genou pendant une activité sportive, peut exercer des forces qui dépassent la résistance du LCA.
- Rotation Interne avec Varus ou Hyperextension : Une rotation interne sévère du genou associée à des mouvements de varus (pression vers l’extérieur du genou) ou d’hyperextension peut également être un mécanisme de lésion du LCA.

Ce GIF illustre la blessure dévastatrice de Reggie Bush, ancien joueur de la NFL, victime d’une rupture du ligament croisé antérieur (LCA) lors d’un match. La séquence montre un mouvement soudain de valgus forcé du genou, combiné à une rotation excessive au moment de l’appui. Ce type de mécanisme est typique des blessures du LCA, où le genou fléchit et pivote anormalement sous une charge élevée, souvent lors d’un changement brutal de direction ou d’un contact direct.
✅ Analyse biomécanique :
Flexion excessive du genou au moment du contact.
Rotation interne du tibia associée à un déplacement en valgus.
Déplacement antérieur du tibia, compromettant la stabilité articulaire.
Le traumatisme visible ici montre un mécanisme indirect classique de rupture du LCA, fréquent chez les athlètes de haut niveau pratiquant des sports à pivots comme le football américain. Cette blessure nécessite souvent une reconstruction chirurgicale suivie d’une rééducation intensive pour restaurer la stabilité fonctionnelle du genou et permettre un retour au jeu.Reggie Bush blessure au LCA. GIF de guvism.com
Symptômes et Signes Cliniques d’une Rupture du LCA
Les patients souffrant d’une déchirure du ligament croisé antérieur signalent souvent une douleur soudaine et un relâchement du genou suite à une blessure de type torsion ou hyperextension. Un tiers des patients signalent un « pop » sonore lorsque le ligament se déchire. Un patient qui subit une déchirure du LCA au cours d’une activité sportive est généralement incapable de continuer à participer en raison de la douleur et/ou de l’instabilité.
Les symptômes d’une rupture du ligament croisé antérieur (LCA) peuvent varier en fonction de la gravité de la blessure, mais ils incluent généralement les éléments suivants :
- Douleur Aiguë : La douleur est souvent ressentie au moment de la blessure et peut être aiguë. Elle survient généralement dans la région du genou et peut irradier vers d’autres parties de la jambe.
- Gonflement : Un gonflement significatif du genou est fréquent après une rupture du LCA. Cela est dû à l’inflammation résultant de la blessure.
- Hématome : Un hématome (collection de sang) peut se former dans la zone affectée, contribuant au gonflement.
- Instabilité Articulaire : Les personnes ayant une rupture du LCA peuvent ressentir une sensation d’instabilité ou de « lâcher » dans le genou. Cela peut rendre difficile la marche, la montée et la descente des escaliers, ou la participation à des activités sportives.
- Sensation de « Donner » : Certains patients décrivent une sensation de « donner » ou de faiblesse dans le genou, en particulier lorsqu’ils tentent de tourner ou de pivoter.
- Bruits Audibles : Certains patients peuvent entendre un « pop » ou un craquement au moment de la blessure, bien que cela ne soit pas systématique.
- Difficulté à Plier le Genou : Des difficultés à plier complètement le genou peuvent survenir en raison de la douleur et de l’instabilité.
- Perte de Mobilité : La mobilité du genou peut être réduite en raison de la douleur et du gonflement, ce qui peut entraîner une boiterie.
Diagnostic de la Rupture du Ligament Croisé Antérieur
- Entorse du Ligament Latéral Interne (LLI) : Les symptômes d’une entorse du LLI peuvent ressembler à ceux d’une rupture du LCA, notamment la douleur, le gonflement et l’instabilité du genou. Un examen médical approfondi et des images médicales peuvent aider à distinguer les deux blessures.
- Entorse du Ligament Collatéral Médial (LCM) : Une entorse du LCM peut également provoquer une instabilité du genou et des symptômes similaires à ceux d’une rupture du LCA. Des examens cliniques et des tests d’imagerie sont nécessaires pour différencier ces blessures.
- Lésion Méniscale : Les lésions méniscales, qui impliquent le cartilage dans l’articulation du genou, peuvent causer une douleur, un gonflement et une sensation d’instabilité. Une IRM peut aider à identifier ces lésions.
- Fracture de la Rotule ou du Fémur : Les fractures au niveau de la rotule ou du fémur peuvent présenter des symptômes similaires à ceux d’une rupture du LCA, y compris une douleur et un gonflement. Des radiographies sont généralement nécessaires pour éliminer ces diagnostics différentiels.
- Blessures au Tendon Rotulien : Une lésion du tendon rotulien peut provoquer des symptômes similaires, tels que la douleur et le gonflement au niveau du genou. Une évaluation clinique approfondie et des examens d’imagerie peuvent aider à établir le diagnostic.
- Arthrite du Genou : L’arthrite peut provoquer des symptômes tels que la douleur, le gonflement et la raideur articulaire, qui peuvent être confondus avec une rupture du LCA. Des tests d’imagerie, tels que des radiographies ou une IRM, peuvent aider à différencier ces conditions.
- Luxation ou Subluxation Rotulienne : Une luxation ou subluxation de la rotule peut entraîner des symptômes similaires, y compris l’instabilité du genou. Des images médicales peuvent être nécessaires pour évaluer la position de la rotule.
La prévention des blessures au ligament croisé antérieur (LCA)
La prévention des blessures au ligament croisé antérieur (LCA) est cruciale, surtout dans les sports qui impliquent des mouvements brusques, des changements de direction fréquents et des sauts. Voici quelques conseils généraux et des techniques d’entraînement spécifiques pour renforcer les structures autour du genou et réduire les risques de blessures au LCA :
Conseils généraux
- Échauffement adéquat : Avant toute activité physique, assurez-vous de faire un échauffement approprié pour augmenter la température corporelle, améliorer la circulation sanguine et préparer les muscles et les ligaments à l’activité à venir.
- Renforcement musculaire global : Un programme de renforcement musculaire global, en mettant l’accent sur les muscles autour du genou (quadriceps, ischio-jambiers, muscles fessiers), peut aider à stabiliser le genou et à réduire la pression sur le LCA.
- Technique appropriée : Entraînez-vous à adopter une technique de mouvement appropriée, en particulier lors des sauts, des atterrissages et des changements de direction. Travaillez sur la coordination et l’équilibre pour réduire le stress sur le genou.
- Amélioration de la proprioception : Les exercices visant à améliorer la proprioception (la perception de la position et du mouvement du corps) peuvent aider à renforcer la stabilité du genou et à prévenir les mouvements indésirables.
- Chaussures appropriées : Portez des chaussures appropriées pour votre activité sportive, offrant un bon soutien et une adhérence adéquate.
Techniques d’entraînement spécifiques
- Renforcement excentrique : Intégrez des exercices excentriques dans votre programme d’entraînement, tels que les squats excentriques, pour renforcer les muscles de manière spécifique à la prévention des blessures au LCA.
- Travail spécifique sur les ischio-jambiers : Les ischio-jambiers jouent un rôle crucial dans la stabilité du genou. Intégrez des exercices tels que les curls ischio-jambiers pour renforcer cette zone.
- Exercices pliométriques contrôlés : Les exercices pliométriques, tels que les sauts, peuvent être inclus dans votre programme d’entraînement, mais assurez-vous de les exécuter de manière contrôlée pour éviter une surcharge excessive sur le LCA.
- Renforcement des muscles fessiers : Les muscles fessiers contribuent à la stabilité du genou. Intégrez des exercices ciblés comme les élévations de hanche pour renforcer ces muscles.
- Étirements et flexibilité : Maintenez une bonne flexibilité musculaire, en particulier autour des hanches, des cuisses et des mollets. Des muscles flexibles peuvent réduire la tension sur le genou.
Lignes directrices pour la reprise des activités sportives après une rupture du ligament croisé antérieur.
Lignes directrices générales
- Consultation médicale : Avant de reprendre toute activité physique, consultez votre médecin ou un spécialiste en orthopédie pour évaluer votre état de santé, discuter de votre rééducation et obtenir le feu vert pour la reprise des activités.
- Rééducation complète : Suivez un programme de rééducation complet sous la supervision d’un physiothérapeute. La rééducation devrait inclure des exercices de renforcement musculaire, de proprioception, et des étirements pour restaurer la stabilité du genou.
- Renforcement musculaire : Accordez une attention particulière au renforcement des muscles autour du genou, y compris les quadriceps, les ischio-jambiers, les muscles fessiers et les muscles du mollet. Un déséquilibre musculaire peut augmenter le risque de blessures.
- Amélioration de la proprioception : Intégrez des exercices visant à améliorer la proprioception pour renforcer la stabilité du genou et réduire le risque de mouvements indésirables.
- Travail spécifique sur les ischio-jambiers : Renforcez spécifiquement les ischio-jambiers pour protéger le genou et prévenir une surcharge sur le LCA.
Mesures de précaution
- Progression progressive : Reprenez les activités de manière progressive, en commençant par des exercices à faible impact et en augmentant progressivement l’intensité. Évitez les activités à fort impact au début.
- Évaluation de la technique : Travailler avec un coach sportif ou un physiothérapeute pour évaluer et améliorer votre technique de mouvement, en particulier lors des sauts, des changements de direction et des atterrissages.
- Port d’un genouillère ou d’un support : Envisagez de porter une genouillère ou un support pendant la reprise des activités, en particulier dans les premières phases, pour fournir un soutien supplémentaire au genou.
- Échauffement approfondi : Accordez une attention particulière à l’échauffement avant l’activité physique, en mettant l’accent sur les muscles du bas du corps et en travaillant sur la flexibilité.
- Surveillance des signes de fatigue ou de douleur : Soyez attentif aux signes de fatigue ou de douleur. Si vous ressentez une gêne ou une douleur, réduisez l’intensité de l’exercice et consultez un professionnel de la santé si nécessaire.
Ajustements à considérer
- Choix des activités : Optez initialement pour des activités à faible impact, telles que la natation, le vélo ou la marche, avant de progresser vers des activités plus exigeantes.
- Éviter les mouvements brusques : Évitez les mouvements brusques et les changements de direction rapides qui pourraient mettre une pression excessive sur le genou.
- Renforcement continu : Intégrez des exercices de renforcement dans votre routine d’entraînement régulière pour maintenir la force musculaire et la stabilité du genou à long terme.
- Suivi médical régulier : Planifiez des examens médicaux réguliers pour évaluer la progression de votre rééducation et ajuster votre programme d’entraînement en conséquence.
Il est crucial de suivre ces lignes directrices en collaboration avec des professionnels de la santé, tels que des physiothérapeutes et des médecins spécialisés dans les blessures sportives, pour garantir une reprise sûre et efficace des activités physiques après une rupture du ligament croisé antérieur.
Facteurs de Risque de Rupture du LCA : Comprendre les Vulnérabilités
La rupture du ligament croisé antérieur (LCA) est influencée par une combinaison complexe de facteurs de risque, un sujet crucial pour les professionnels de la santé, dont les ostéopathes. Les caractéristiques anatomiques jouent un rôle déterminant, avec des individus présentant un angle Q plus élevé étant plus susceptibles de subir cette blessure. De plus, la biomécanique individuelle, telle que la forme des surfaces articulaires du genou, peut contribuer à la vulnérabilité du LCA. Une étude approfondie de la mécanique corporelle spécifique à chaque personne est essentielle pour évaluer le risque.
Les facteurs génétiques sont également des éléments clés. Des recherches suggèrent une composante génétique dans la prédisposition aux blessures du LCA, mettant en évidence l’importance d’évaluer les antécédents familiaux lors de l’analyse du risque. Les variations dans la structure du collagène, qui constitue une partie importante des ligaments, peuvent également jouer un rôle dans la susceptibilité aux ruptures du LCA.
L’activité physique, en particulier dans le contexte sportif, est un facteur de risque majeur. Les sports impliquant des mouvements de pivotement, des changements de direction rapides et des contacts physiques, tels que le football, le basketball et le ski, augmentent considérablement le risque de rupture du LCA. Une mauvaise technique sportive, des niveaux d’entraînement inadéquats et des erreurs d’échauffement peuvent également contribuer à cette blessure.
Les différences de genre sont également pertinentes, avec des études montrant que les femmes ont un risque plus élevé de rupture du LCA par rapport aux hommes. Des facteurs anatomiques, hormonaux et musculaires peuvent tous contribuer à cette disparité de genre. Les fluctuations hormonales au cours du cycle menstruel peuvent affecter la stabilité ligamentaire, augmentant potentiellement le risque chez les femmes.
En dehors de ces facteurs, des antécédents de blessures au genou, notamment des entorses du LCA, accroissent la vulnérabilité. Des mécanismes traumatiques précédents peuvent affaiblir la structure du LCA, le rendant plus susceptible de se rompre lors d’événements ultérieurs. La prévention des récidives chez les individus ayant des antécédents d’entorses du LCA devient donc cruciale.
- Activités sportives : Les sports tels que le football, le basketball, le soccer, le ski, le tennis et d’autres sports qui impliquent des mouvements brusques peuvent accroître le risque de blessure au LCA.
- Sexe : Les femmes ont un risque plus élevé de rupture du LCA par rapport aux hommes. On pense que cela peut être dû à des différences anatomiques, hormonales et neuromusculaires.
- Anatomie : Certaines caractéristiques anatomiques, comme la forme du plateau tibial, peuvent augmenter la susceptibilité à une rupture du LCA.
- Âge : Les personnes plus jeunes, en particulier les adolescents, peuvent être plus susceptibles de subir une rupture du LCA. Cependant, cette blessure peut survenir à tout âge.
- Force musculaire et équilibre : Un déséquilibre musculaire, en particulier une faiblesse des muscles stabilisateurs du genou, peut augmenter le risque de blessure au LCA.
- Technique d’atterrissage : Une mauvaise technique d’atterrissage après un saut peut augmenter le stress sur le genou, augmentant ainsi le risque de rupture du LCA.
- Prédisposition génétique : Il existe des preuves suggérant qu’il peut y avoir une prédisposition génétique à la rupture du LCA.
- Échauffement inadéquat : Un échauffement insuffisant avant une activité physique intense peut augmenter le risque de blessures, y compris les ruptures du LCA.
- Type de terrain de jeu : Les surfaces de jeu inégales ou glissantes peuvent augmenter le risque de blessures au genou, y compris les ruptures du LCA.
- Antécédents de blessures : Les personnes ayant déjà subi une blessure au genou, en particulier une blessure au LCA, peuvent avoir un risque accru de rupture ultérieure.
Impact Psychologique d’une Rupture du LCA : Gérer les Défis Émotionnels
La rupture du ligament croisé antérieur (LCA) transcende souvent les aspects physiques pour influencer considérablement le bien-être psychologique, particulièrement chez les athlètes dont l’engagement émotionnel dans leur performance sportive est significatif. La première réaction psychologique à une telle blessure peut être le choc, souvent accompagné de la peur de l’incertitude quant à l’avenir sportif. L’identité d’un athlète est souvent étroitement liée à sa capacité à performer, et une rupture du LCA peut remettre en question cette identité, générant des sentiments de perte et d’angoisse.
Un élément psychologique majeur est la frustration due à la limitation soudaine des activités physiques. Les athlètes sont souvent habitués à la liberté de mouvement et à l’expression physique, et la restriction imposée par la blessure peut conduire à des sentiments de frustration, d’irritabilité et même de dépression. La perte de compétence sportive peut également générer un impact sur l’estime de soi, affectant la confiance en soi et la perception de sa propre valeur.
Le processus de rééducation peut également être éprouvant émotionnellement. Les hauts et les bas physiques peuvent influencer le moral, et la patience devient essentielle. Les athlètes peuvent ressentir de l’impatience et de l’impuissance face à la lenteur du processus de guérison, nécessitant un soutien psychologique pour maintenir la motivation et la persévérance.
Les professionnels de la santé, y compris les ostéopathes, ont un rôle crucial dans la gestion de l’impact psychologique d’une rupture du LCA. L’établissement d’une communication ouverte sur les aspects émotionnels de la blessure, la fourniture d’informations sur le processus de guérison et la mise en place de stratégies de coping peuvent contribuer à atténuer les effets psychologiques négatifs. Encourager les athlètes à maintenir un engagement actif dans leur rééducation, en ajustant leurs objectifs de manière réaliste, peut également aider à renforcer leur sentiment de contrôle.
Des stratégies psychologiques, telles que la visualisation positive, la méditation et la concentration sur les aspects contrôlables du rétablissement, peuvent être utiles pour atténuer le stress émotionnel. La recherche de soutien social, que ce soit auprès de professionnels de la santé, de coéquipiers ou de proches, peut jouer un rôle crucial dans la gestion de la charge psychologique.
Aspects Psychologiques Courants
- Frustration et déception : La blessure peut entraîner des sentiments de frustration et de déception, surtout si elle interrompt une saison sportive ou des objectifs personnels.
- Peur de l’incertitude : L’incertitude quant à la récupération et à la possibilité de retrouver le niveau de performance antérieur peut générer de l’anxiété.
- Isolement social : Les athlètes peuvent ressentir un sentiment d’isolement, surtout s’ils sont éloignés de leurs coéquipiers et de leur environnement sportif habituel pendant la période de récupération.
- Perte d’identité sportive : Certains athlètes peuvent ressentir une perte d’identité liée à leur statut d’athlète compétitif pendant la période de convalescence.
- Dépression : La blessure peut contribuer au développement de symptômes dépressifs, en particulier si l’activité physique est un élément essentiel du bien-être émotionnel.
Conseils pour faire face au stress émotionnel
- Acceptation de la situation : Accepter que la blessure fait partie du processus sportif et qu’elle offre une opportunité de croissance personnelle et de développement.
- Éducation sur la blessure : Comprendre la nature de la blessure, le processus de récupération et les étapes à venir peut aider à réduire l’anxiété liée à l’incertitude.
- Soutien professionnel : Consulter un psychologue du sport peut offrir un soutien émotionnel et des stratégies pour faire face aux défis psychologiques liés à la blessure.
- Réévaluation des objectifs : Adapter les objectifs sportifs en fonction de la réalité de la blessure peut aider à maintenir un sentiment de motivation et de progression.
- Restaurer le sentiment de contrôle : Identifier les aspects de la récupération sur lesquels l’athlète a un contrôle et se concentrer sur eux peut améliorer le bien-être émotionnel.
- Communication ouverte : Parler de ses émotions avec des amis, la famille, ou des coéquipiers peut contribuer à briser l’isolement social et à obtenir un soutien.
- Diversification des activités : Explorer d’autres intérêts et activités en dehors du sport peut aider à maintenir un équilibre émotionnel et à atténuer la perte d’identité sportive.
- Entraînement mental : Intégrer des techniques de relaxation, de visualisation positive et d’affirmations peut aider à maintenir un état d’esprit positif pendant la récupération.
- Reconnexion avec l’équipe : Participer activement à l’équipe même pendant la période de convalescence, par exemple, en assistant aux séances d’entraînement, peut aider à maintenir un sentiment d’appartenance.
- Célébrer les petites victoires : Reconnaître et célébrer les progrès, même minimes, dans le processus de récupération peut renforcer la motivation et l’estime de soi.
Il est important de souligner que la gestion du stress émotionnel varie d’une personne à l’autre. Si les sentiments de détresse persistent, il est recommandé de consulter un professionnel de la santé mentale pour obtenir un soutien supplémentaire.
Facteurs Contributifs
Facteurs Anatomiques
- Anatomie du genou : Certains individus ont une anatomie du genou qui peut augmenter la vulnérabilité du LCA, comme une forme particulière du plateau tibial ou une inclinaison particulière des surfaces articulaires.
- Angle Q : L’angle Q, qui mesure l’angle formé par la ligne centrale de la rotule et la ligne reliant l’épine iliaque antéro-supérieure au centre de la rotule, peut influencer la stabilité du genou. Un angle Q plus élevé peut augmenter le risque de blessures du LCA.
Facteurs Génétiques
- Hérédité : Des études suggèrent qu’il pourrait y avoir une composante génétique dans la prédisposition aux blessures du LCA. Certains individus peuvent hériter de caractéristiques anatomiques ou de tendances à avoir des ligaments plus faibles.
Facteurs Environnementaux
- Type d’activité physique : Les sports qui impliquent des changements de direction rapides, des sauts et des atterrissages peuvent accroître le risque de blessure du LCA. Le risque est plus élevé dans des sports tels que le soccer, le basketball et le ski.
- Surface de jeu : Les conditions de jeu, telles que des terrains inégaux ou glissants, peuvent augmenter le risque de blessure du LCA.
- Niveau d’entraînement : Un entraînement inadéquat, une fatigue musculaire ou un déséquilibre musculaire peuvent accroître le risque de blessures du LCA.
Facteurs Hormonaux
- Hormones féminines : Les hormones féminines, en particulier l’œstrogène, peuvent influencer la laxité ligamentaire et être liées à un risque plus élevé de rupture du LCA, expliquant en partie pourquoi les femmes sont plus susceptibles de subir cette blessure.
Facteurs Individuels
- Historique de blessures : Les personnes ayant un historique de blessures du genou, en particulier des blessures au LCA, peuvent avoir un risque accru de nouvelles ruptures.
- Technique de mouvement : Une mauvaise technique de mouvement, notamment lors des sauts, des atterrissages et des changements de direction, peut augmenter le stress sur le LCA.
- Âge et Sexe : Les adolescents et les jeunes adultes, en particulier les femmes, ont un risque accru de rupture du LCA. Cependant, cette blessure peut également survenir à tout âge et chez les hommes.
- Force musculaire : Un déséquilibre ou une faiblesse musculaire, en particulier au niveau des quadriceps et des ischio-jambiers, peut accroître le risque de blessure du LCA.
La compréhension de ces facteurs peut contribuer à l’identification des éléments de risque individuels. Cependant, il est essentiel de reconnaître que la plupart des ruptures du LCA résultent de l’interaction complexe de plusieurs de ces facteurs. La prévention et la gestion de ces blessures nécessitent souvent une approche holistique, incluant des programmes d’entraînement spécifiques, la correction de la technique de mouvement et une évaluation individuelle des risques.
Tests Diagnostiques : Évaluer la Stabilité du Genou
Test du tiroir antérieur : évaluation de la translation tibiale
Le patient est couché sur le dos, les genoux fléchis à 90 degrés et les pieds à plat sur la table d’examen. L’examinateur s’assied sur les orteils du membre testé pour aider à le stabiliser. L’examinateur saisit la partie proximale de la jambe inférieure, juste en dessous du plateau tibial ou de la ligne d’articulation tibio-fémorale, et tente de faire translater la jambe inférieure vers l’avant. Le test est considéré comme positif en cas d’absence de sensation de fin de course ou de translation antérieure excessive par rapport au côté controlatéral. En théorie, la translation antérieure doit être inférieure à 6 mm. Si elle est supérieure à 6 mm, le test est considéré comme positif.
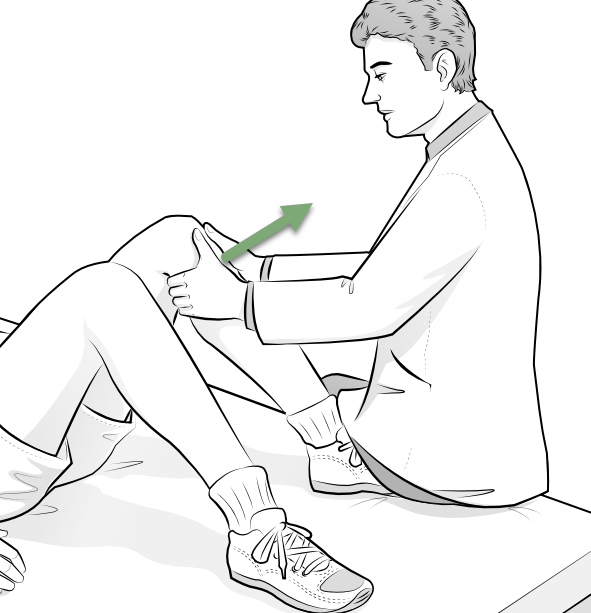
Test de Lachman : test de référence pour le diagnostic du LCA
Le test de Lachman est un test clinique utilisé pour évaluer l’intégrité du ligament croisé antérieur (LCA) dans le genou. Il s’agit d’un test d’instabilité qui peut être effectué par un professionnel de la santé, tel qu’un médecin ou un physiothérapeute. Voici comment le test de Lachman est généralement réalisé :
- Positionnement du Patient : Le patient est allongé sur le dos sur une table d’examen, avec le genou à tester légèrement plié (généralement à environ 20 à 30 degrés de flexion).
- Positionnement du Testeur : Le professionnel de la santé se place du côté du genou à tester. Une main est placée juste au-dessus de la rotule pour stabiliser le fémur, tandis que l’autre main saisit le bas de la jambe (tibia).
- Mouvement du Tibia : En maintenant le fémur stable, le testeur exerce une traction vers l’avant (anterior drawer) sur le tibia, évaluant ainsi la laxité ou l’instabilité du LCA.
- Évaluation de la Translation : Pendant le test, le professionnel de la santé évalue la quantité de translation antérieure du tibia par rapport au fémur. Une translation excessive peut indiquer une possible rupture ou laxité du ligament croisé antérieur.
- Comparaison avec le Côté Non Affecté : Le testeur peut également effectuer le test sur le genou non affecté à des fins de comparaison. La comparaison des deux côtés aide à évaluer toute différence significative dans la stabilité entre les deux genoux.
Le test de Lachman est souvent considéré comme plus fiable que certains autres tests d’instabilité du genou, et il est fréquemment utilisé dans l’évaluation des lésions du ligament croisé antérieur. Cependant, il est important de noter que ce test est généralement effectué dans le cadre d’une évaluation globale du genou, qui peut également inclure des examens d’imagerie tels que l’IRM pour confirmer le diagnostic.
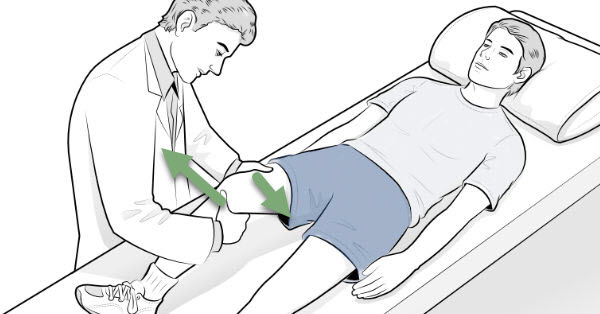
Approche ostéopathique
Strain Counterstrain
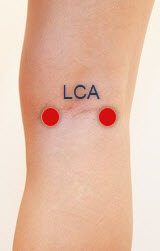
Point sensible : dans les tendons des muscles ischio-jambiers au niveau de la partie la plus large de l’espace poplité (médialement et latéralement).
Position:
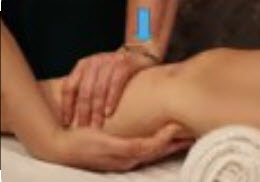
- Patient en décubitus dorsal
- Placez-vous du côté du point sensible
- Placez une serviette enroulée sous le fémur distal.
- Poussez lentement le tibia vers l’arrière pour raccourcir le LCA.
- Une force pouvant aller jusqu’à 20 kg peut parfois être nécessaire.
Conclusion : Vers une Approche Globale pour la Récupération
La rupture du ligament croisé antérieur (LCA) est une blessure traumatique fréquente qui peut avoir des implications significatives sur la stabilité et la fonction du genou. Cette condition nécessite souvent une intervention médicale, qu’il s’agisse d’une approche conservatrice ou chirurgicale, en fonction de la gravité de la rupture et des objectifs de récupération du patient.
En conclusion, la rupture du ligament croisé antérieur peut entraîner des défis importants pour ceux qui en souffrent. La décision de traitement, qu’elle soit conservatrice ou chirurgicale, dépend de plusieurs facteurs, notamment le niveau d’activité du patient, la stabilité du genou et les objectifs de récupération. La rééducation et la physiothérapie jouent un rôle crucial dans le processus de guérison, visant à restaurer la force musculaire, la mobilité et la stabilité articulaire.
Il est essentiel de souligner l’importance d’une approche individualisée dans la gestion de la rupture du LCA. Chaque patient présente des besoins uniques, et la prise en compte de ces spécificités est essentielle pour optimiser les résultats. La collaboration entre le patient, les professionnels de la santé et les thérapeutes contribue à un plan de traitement global qui vise à rétablir la fonction normale du genou et à permettre un retour sûr et efficace aux activités quotidiennes ou sportives.
En fin de compte, bien que la rupture du ligament croisé antérieur puisse représenter un défi majeur, les avancées dans les domaines médicaux et de la rééducation offrent des perspectives prometteuses pour la récupération. Une approche holistique, axée sur la compréhension des besoins individuels du patient, peut jouer un rôle crucial dans le processus de guérison, favorisant une récupération complète et une qualité de vie améliorée.
Références
- Giuliani JR, Kilcoyne KG, Rue JP. Anterior cruciate ligament anatomy: a review of the anteromedial and posterolateral bundles. J Knee Surg. 2009 Apr;22(2):148-54. [PubMed]
- Gupta R, Malhotra A, Sood M, Masih GD. Is anterior cruciate ligament graft rupture (after successful anterior cruciate ligament reconstruction and return to sports) actually a graft failure or a re-injury? J Orthop Surg (Hong Kong). 2019 Jan-Apr;27(1):2309499019829625. [PubMed]
- Hoogeslag RAG, Brouwer RW, Boer BC, de Vries AJ, Huis In ‘t Veld R. Acute Anterior Cruciate Ligament Rupture: Repair or Reconstruction? Two-Year Results of a Randomized Controlled Clinical Trial. Am J Sports Med. 2019 Mar;47(3):567-577. [PubMed]
- Barfod KW, Rasmussen R, Blaabjerg B, Hölmich P, Lind M. [Return to play after anterior cruciate ligament reconstruction]. Ugeskr Laeger. 2019 Feb 18;181(8) [PubMed]
- Siegel L, Vandenakker-Albanese C, Siegel D. Anterior cruciate ligament injuries: anatomy, physiology, biomechanics, and management. Clin J Sport Med. 2012 Jul;22(4):349-55. [PubMed]
- Yu B, Garrett WE. Mechanisms of non-contact ACL injuries. Br J Sports Med. 2007 Aug;41 Suppl 1(Suppl 1):i47-51. [PMC free article] [PubMed]
- Shimokochi Y, Shultz SJ. Mechanisms of noncontact anterior cruciate ligament injury. J Athl Train. 2008 Jul-Aug;43(4):396-408. [PMC free article] [PubMed]
- Boden BP, Dean GS, Feagin JA, Garrett WE. Mechanisms of anterior cruciate ligament injury. Orthopedics. 2000 Jun;23(6):573-8. [PubMed]
- Pike AN, Patzkowski JC, Bottoni CR. Meniscal and Chondral Pathology Associated With Anterior Cruciate Ligament Injuries. J Am Acad Orthop Surg. 2019 Feb 01;27(3):75-84. [PubMed]
- Bollier M, Smith PA. Anterior cruciate ligament and medial collateral ligament injuries. J Knee Surg. 2014 Oct;27(5):359-68. [PubMed]
- Fanelli GC, Beck JD, Edson CJ. Combined PCL-ACL lateral and medial side injuries: treatment and results. Sports Med Arthrosc Rev. 2011 Jun;19(2):120-30. [PubMed]
- Dean RS, LaPrade RF. ACL and Posterolateral Corner Injuries. Curr Rev Musculoskelet Med. 2020 Feb;13(1):123-132. [PMC free article] [PubMed]
- Kaeding CC, Léger-St-Jean B, Magnussen RA. Epidemiology and Diagnosis of Anterior Cruciate Ligament Injuries. Clin Sports Med. 2017 Jan;36(1):1-8. [PubMed]
- Sutton KM, Bullock JM. Anterior cruciate ligament rupture: differences between males and females. J Am Acad Orthop Surg. 2013 Jan;21(1):41-50. [PubMed]
- Davey A, Endres NK, Johnson RJ, Shealy JE. Alpine Skiing Injuries. Sports Health. 2019 Jan/Feb;11(1):18-26. [PMC free article] [PubMed]
- Vaudreuil NJ, Rothrauff BB, de Sa D, Musahl V. The Pivot Shift: Current Experimental Methodology and Clinical Utility for Anterior Cruciate Ligament Rupture and Associated Injury. Curr Rev Musculoskelet Med. 2019 Mar;12(1):41-49. [PMC free article] [PubMed]
- Eberl R. [Anterior cruciate ligament rupture in children with open growth plate : Diagnostics and treatment]. Unfallchirurg. 2019 Jan;122(1):17-21. [PubMed]
- Palazzolo A, Rosso F, Bonasia DE, Saccia F, Rossi R., Knee Committee SIGASCOT. Uncommon Complications after Anterior Cruciate Ligament Reconstruction. Joints. 2018 Sep;6(3):188-203. [PMC free article] [PubMed]
- Coffey R, Bordoni B. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Jul 24, 2023. Lachman Test. [PubMed]
- Sokal PA, Norris R, Maddox TW, Oldershaw RA. The diagnostic accuracy of clinical tests for anterior cruciate ligament tears are comparable but the Lachman test has been previously overestimated: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2022 Oct;30(10):3287-3303. [PMC free article] [PubMed]
- Kim SJ, Kim HK. Reliability of the anterior drawer test, the pivot shift test, and the Lachman test. Clin Orthop Relat Res. 1995 Aug;(317):237-42. [PubMed]
- Huang W, Zhang Y, Yao Z, Ma L. Clinical examination of anterior cruciate ligament rupture: a systematic review and meta-analysis. Acta Orthop Traumatol Turc. 2016;50(1):22-31. [PubMed]
- Lelli A, Di Turi RP, Spenciner DB, Dòmini M. The « Lever Sign »: a new clinical test for the diagnosis of anterior cruciate ligament rupture. Knee Surg Sports Traumatol Arthrosc. 2016 Sep;24(9):2794-2797. [PubMed]