- La fasciite plantaire est l’une des causes les plus fréquentes de douleur sous le talon.
- Le symptôme classique est une douleur vive aux premiers pas du matin ou après une période de repos.
- La douleur diminue souvent après quelques minutes puis revient avec la marche prolongée ou en fin de journée.
- Le fascia plantaire soutient la voûte du pied et aide à absorber les contraintes lors de la marche.
- Les facteurs fréquents incluent surcharge, travail debout, course, chaussures inadéquates, raideur du mollet, pied plat ou pied creux.
- Toutes les douleurs au talon ne sont pas une fasciite plantaire : d’autres causes doivent parfois être exclues.
- Le diagnostic repose surtout sur l’histoire clinique, l’examen du pied et l’évaluation de la mécanique globale.
- Le traitement comprend souvent exercices ciblés, étirements, adaptation des chaussures, gestion des charges et reprise progressive.
- L’ostéopathie peut aider à améliorer la mobilité du pied, de la cheville et réduire certaines compensations biomécaniques.
- Une douleur persistante, un gonflement important, des engourdissements ou une incapacité d’appui justifient une évaluation professionnelle.
Version texte court
Douleur au talon / Fasciite plantaire : version courte
Une douleur sous le talon lors des premiers pas du matin ou après une période de repos peut parfois provenir d’une fasciite plantaire. Cette condition touche le fascia plantaire, une bande fibreuse située sous le pied qui soutient la voûte plantaire. Lorsqu’il est sursollicité, irrité ou moins tolérant à la charge, la douleur peut apparaître et gêner la marche. :contentReference[oaicite:0]{index=0}
Symptômes fréquents
- Douleur sous le talon
- Premiers pas douloureux le matin
- Douleur après repos
- Raideur plantaire
- Gêne à la marche prolongée
- Douleur debout longtemps
- Sensibilité locale au talon
- Amélioration après quelques pas
Causes possibles
- Surcharge mécanique
- Course ou sauts répétés
- Station debout prolongée
- Chaussures inadéquates
- Raideur du mollet
- Cheville peu mobile
- Pied plat ou pied creux
- Prise de charge trop rapide
- Surpoids
Comment poser le diagnostic ?
- Historique des symptômes
- Examen clinique
- Localisation de la douleur
- Palpation du talon
- Analyse de la marche
- Évaluation du pied et cheville
- Imagerie si nécessaire
Comment soulager ?
- Repos relatif
- Étirements progressifs
- Glace selon tolérance
- Exercices adaptés
- Renforcement du pied
- Chaussures avec bon soutien
- Semelles si indiquées
- Reprise graduelle des activités
Place de l’ostéopathie
- Mobilité du pied et cheville
- Travail du mollet
- Chaîne postérieure
- Analyse biomécanique globale
- Conseils de charge progressive
- Réduction des compensations
- Approche complémentaire
Quand consulter rapidement ?
- Douleur empêchant de marcher
- Gonflement important
- Traumatisme récent
- Douleur nocturne inhabituelle
- Rougeur ou chaleur locale
- Aggravation rapide
- Aucune amélioration durable
En résumé
La fasciite plantaire est une cause fréquente de douleur au talon. Une prise en charge précoce, progressive et adaptée permet souvent de réduire la douleur, améliorer la marche et prévenir les récidives. :contentReference[oaicite:1]{index=1}
Introduction : Quand chaque pas devient douloureux
Vous posez le pied au sol le matin… et une douleur vive traverse le talon. Les premiers pas sont hésitants, parfois accompagnés d’une sensation de pointe, de brûlure ou de tension sous le pied. Puis, après quelques minutes, la gêne semble diminuer. Mais elle revient plus tard, après une longue journée debout, une marche prolongée ou un effort inhabituel.
C’est souvent ainsi que commence la fasciite plantaire, l’une des causes les plus fréquentes de douleur au talon. Ce trouble peut sembler banal au départ, mais il devient parfois tenace. Ce qui n’était qu’un inconfort passager peut progressivement limiter la marche, le sport, le travail et même les activités simples du quotidien.
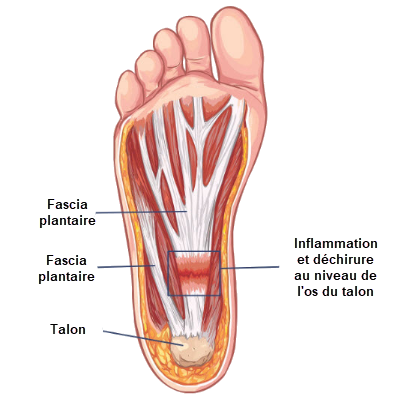
Le fascia plantaire est une bande de tissu fibreux solide située sous le pied. Il relie le talon aux orteils et joue un rôle essentiel dans le soutien de la voûte plantaire, l’absorption des impacts et la transmission des forces à chaque pas. Lorsqu’il est trop sollicité, insuffisamment récupéré ou soumis à des contraintes répétées, il peut devenir douloureux.
Contrairement à ce que son nom laisse croire, la fasciite plantaire n’est pas toujours une simple inflammation. Dans plusieurs cas, il s’agit aussi d’une irritation mécanique, de micro-lésions ou d’une dégénérescence progressive du tissu. C’est l’une des raisons pour lesquelles la douleur peut persister pendant des semaines, voire des mois, si la cause réelle n’est pas corrigée.
De nombreux facteurs peuvent entretenir ce problème : chaussures inadéquates, surcharge pondérale, reprise sportive trop rapide, travail debout, raideur du mollet, faiblesse musculaire du pied, pied plat, pied creux ou compensation liée à une autre douleur. Le talon devient alors le point final d’un déséquilibre plus global.
La bonne nouvelle, c’est qu’il existe des solutions. Une prise en charge adaptée permet souvent de réduire la douleur, restaurer la fonction et prévenir les rechutes. Encore faut-il comprendre pourquoi le talon souffre… et pourquoi il continue parfois à souffrir.
Dans cet article, nous allons explorer les causes de la fasciite plantaire, les signes à reconnaître, les traitements efficaces, la place de l’ostéopathie et les meilleures stratégies pour retrouver un appui confortable et durable.
Qu’est-ce que la fasciite plantaire ?
La fasciite plantaire est une affection fréquente du pied caractérisée par une douleur localisée sous le talon ou le long de la voûte plantaire. Elle concerne le fascia plantaire, une structure fibreuse épaisse qui agit comme un hauban naturel sous le pied. Son rôle est essentiel : soutenir l’arche plantaire, absorber une partie des contraintes à l’impact et participer à la propulsion lors de la marche ou de la course.
À chaque pas, le fascia emmagasine puis restitue de l’énergie. Il aide le pied à rester stable tout en demeurant suffisamment souple pour s’adapter au sol. Sans lui, la mécanique du pied serait moins efficace et plus coûteuse en énergie. Mais cette structure solide n’est pas indestructible. Lorsqu’elle subit trop de tension, trop souvent, ou dans de mauvaises conditions, elle peut devenir douloureuse.
Le terme “fasciite” suggère une inflammation. Pourtant, la réalité clinique est plus nuancée. Dans les phases précoces, une irritation inflammatoire peut exister. Mais dans les formes persistantes, on observe souvent davantage une souffrance mécanique chronique qu’une inflammation aiguë classique. Le tissu peut présenter des microfissures, une désorganisation des fibres de collagène, une perte de souplesse et une sensibilité accrue.
C’est pourquoi certaines personnes continuent à avoir mal malgré le repos ou malgré des anti-inflammatoires. Le problème n’est pas toujours un feu inflammatoire à éteindre, mais parfois une structure surchargée à rééduquer.
Le rôle du fascia plantaire dans le mouvement
Le fascia plantaire s’insère principalement sur le calcanéum (os du talon) et se prolonge vers l’avant du pied jusqu’aux orteils. Quand les orteils se relèvent au moment de la poussée, il se tend naturellement : c’est un mécanisme biomécanique normal qui rigidifie le pied pour mieux propulser le corps.
Si ce système fonctionne bien, la marche est fluide. Si la tension devient excessive ou mal répartie, la zone d’insertion au talon est souvent la première à souffrir.
Pourquoi cela apparaît-il ?
La fasciite plantaire n’a pas une seule cause. Elle résulte généralement d’un cumul de facteurs :
- augmentation trop rapide des activités
- longues heures debout
- chaussures peu adaptées
- surpoids
- raideur des mollets
- diminution de mobilité de la cheville
- faiblesse des muscles intrinsèques du pied
- pied plat ou pied creux
- technique de course inadéquate
- récupération insuffisante
Le fascia tolère beaucoup… jusqu’au moment où la charge dépasse sa capacité d’adaptation.
Une douleur fréquente, mais pas anodine
Beaucoup de gens minimisent cette douleur au début. Pourtant, lorsqu’elle persiste, elle modifie la façon de marcher. On évite l’appui, on compense sur l’autre pied, on change sa posture. Avec le temps, d’autres douleurs peuvent apparaître : mollet, genou, hanche, dos.
Comprendre la fasciite plantaire, ce n’est donc pas seulement nommer une douleur au talon. C’est reconnaître qu’un tissu clé du mouvement envoie un signal d’alerte.
La suite consiste à identifier pourquoi ce signal persiste chez vous… et comment le calmer durablement.
Où se situe la douleur exactement ?
La douleur liée à la fasciite plantaire n’apparaît pas toujours de la même façon chez tout le monde. Certaines personnes pointent immédiatement le centre du talon. D’autres décrivent une gêne plus interne, une tension dans la voûte plantaire ou une douleur diffuse sous le pied. Comprendre l’emplacement précis des symptômes aide souvent à mieux orienter le diagnostic.
La zone la plus fréquente : sous le talon, côté interne
Le site classique de la douleur se situe à la face inférieure du talon, légèrement vers l’intérieur du pied. Cette région correspond à la zone où le fascia plantaire s’attache sur l’os du talon (calcanéum). C’est un point de forte contrainte mécanique, particulièrement sollicité lors des premiers pas après le repos et à chaque phase d’appui.
Beaucoup de patients décrivent :
- une sensation de clou sous le talon
- une douleur vive au lever
- une pointe localisée en marchant pieds nus
- une sensibilité lorsqu’on appuie sur une zone précise
Cette douleur est souvent très identifiable, presque “ponctuelle”.
Douleur dans la voûte plantaire
Chez certaines personnes, la gêne remonte davantage vers le milieu du pied. La voûte plantaire peut sembler tendue, fatiguée ou brûlante, surtout après une longue journée debout. Cela survient lorsque les contraintes se répartissent sur une plus grande portion du fascia plutôt que seulement sur son insertion au talon.
On parle alors parfois d’irritation du fascia sur son trajet, avec sensation de corde tendue sous le pied.
Douleur qui diminue… puis revient
Un élément typique de la fasciite plantaire est son comportement :
- forte au réveil
- amélioration après quelques minutes
- retour progressif avec la charge
- aggravation en fin de journée ou après effort prolongé
Ce profil est souvent plus parlant que l’intensité seule.
Peut-elle irradier ?
Oui. Même si la source principale est au talon, certaines personnes ressentent :
- tension vers les orteils
- tiraillement vers le mollet
- gêne sur le bord interne du pied
- fatigue globale du pied
Cela ne signifie pas toujours une autre maladie. Un tissu irrité modifie parfois toute la mécanique locale.
Quand l’emplacement fait penser à autre chose
Toutes les douleurs au talon ne sont pas une fasciite plantaire. Selon la localisation, d’autres causes doivent être envisagées :
- arrière du talon : tendon d’Achille ou bursite
- côté externe : surcharge mécanique ou irritation nerveuse
- douleur profonde osseuse : fracture de fatigue possible
- brûlure ou picotements : atteinte nerveuse possible
- douleur nocturne constante : évaluation médicale nécessaire
Pourquoi localiser la douleur est utile
Dire simplement “j’ai mal au talon” est un début. Mais préciser :
- où exactement
- quand elle apparaît
- ce qui l’aggrave
- ce qui la soulage
…permet souvent de gagner un temps précieux dans la prise en charge.
Le talon parle rarement seul. Sa localisation raconte déjà une partie de l’histoire.
Pourquoi la douleur persiste-t-elle ?
Beaucoup de personnes pensent qu’une douleur au talon disparaîtra simplement avec quelques jours de repos. Pourtant, la fasciite plantaire devient parfois chronique et s’installe pendant des semaines ou des mois. Ce n’est pas forcément parce que la lésion est grave, mais souvent parce que les mécanismes qui entretiennent la douleur continuent d’agir en silence.
Le fascia est sollicité à chaque pas
Contrairement à une structure qu’on peut facilement immobiliser, le fascia plantaire travaille constamment. Marcher, monter des escaliers, rester debout, porter des charges, accélérer le pas… chaque mouvement le met à contribution. Même lorsqu’on réduit les activités sportives, le tissu continue à être stimulé des centaines ou des milliers de fois par jour.
Si la charge quotidienne dépasse sa capacité de récupération, l’irritation persiste.
Repos complet : parfois insuffisant
Certaines personnes cessent de bouger en espérant guérir rapidement. Cela peut calmer temporairement la douleur, mais ne corrige pas toujours le problème de fond. Si la cheville reste raide, si le mollet demeure tendu, si les chaussures sont inadéquates ou si la mécanique du pied reste inefficace, la douleur revient dès la reprise normale.
Le repos soulage parfois les symptômes sans restaurer la capacité du tissu.
Microtraumatismes répétés
La fasciite plantaire n’est pas toujours liée à un grand traumatisme. Souvent, elle résulte de petites agressions répétées :
- surcharge progressive
- reprise trop rapide de la course
- longues journées debout
- marche sur sol dur
- manque de récupération
- changement de chaussures
- augmentation du poids corporel
Pris isolément, chaque facteur semble mineur. Ensemble, ils peuvent dépasser le seuil de tolérance du fascia.
Compensations invisibles
Quand le talon fait mal, on modifie inconsciemment la marche. On évite l’appui, on tourne le pied différemment, on transfère le poids ailleurs. Ces adaptations protègent à court terme, mais peuvent maintenir de mauvaises contraintes sur la zone douloureuse ou créer d’autres tensions dans le mollet, le genou, la hanche ou le dos.
Le corps compense pour survivre au mouvement… pas toujours pour guérir.
Sensibilisation de la zone
Avec le temps, une région douloureuse peut devenir plus réactive. Des charges autrefois normales deviennent irritantes. Le tissu n’est pas forcément “cassé”, mais il tolère moins. C’est pourquoi certaines douleurs persistent même lorsque l’imagerie montre peu de choses.
Pourquoi cela peut enfin s’améliorer
La persistance n’est pas une fatalité. Quand on agit sur les vraies causes — charge, mobilité, force, chaussures, habitudes, progression des efforts — le fascia retrouve souvent progressivement sa capacité d’adaptation.
Le bon objectif n’est pas seulement de calmer la douleur, mais de rendre le pied plus capable qu’avant.
Les causes fréquentes de fasciite plantaire
La fasciite plantaire ne survient généralement pas à cause d’un seul facteur. Dans la majorité des cas, elle apparaît lorsque plusieurs contraintes s’additionnent et dépassent progressivement la capacité d’adaptation du fascia plantaire. Cette structure est robuste, mais elle dépend d’un équilibre entre charge, récupération, mobilité et force musculaire. Lorsque cet équilibre se rompt, la douleur peut s’installer.
L’une des causes les plus fréquentes est la station debout prolongée. Les personnes qui travaillent longtemps sur leurs pieds — en clinique, en commerce, en restauration, en usine ou en enseignement — imposent une tension répétée au talon et à la voûte plantaire. Plus le sol est dur, plus la contrainte mécanique augmente. Même sans sport intensif, cette surcharge quotidienne peut suffire à irriter le fascia.
La reprise trop rapide d’une activité physique est également classique. Une augmentation soudaine du nombre de pas, de la course, des montées, des sauts ou de l’intensité d’entraînement peut surprendre les tissus. Le fascia n’a alors pas le temps de s’adapter. Ce phénomène touche autant les coureurs que les personnes qui décident brusquement de marcher beaucoup plus qu’à l’habitude.
Les chaussures inadéquates jouent aussi un rôle important. Des souliers usés, trop rigides, trop plats, mal ajustés ou dépourvus de soutien peuvent modifier la répartition des forces sous le pied. À l’inverse, certaines chaussures très amorties mais instables ne conviennent pas à tout le monde. Le bon choix dépend du pied, de l’activité et du contexte.
La raideur du mollet et la diminution de mobilité de la cheville sont fréquemment retrouvées chez les personnes souffrant de fasciite plantaire. Si la cheville manque de flexion dorsale, le corps compense souvent en augmentant les contraintes ailleurs dans le pied. Le fascia peut alors absorber une charge excessive à chaque pas.
La forme du pied peut aussi influencer les contraintes. Un pied plat peut augmenter certaines tensions par affaissement de la voûte plantaire, tandis qu’un pied creux transmet parfois davantage les impacts en raison d’une moindre capacité d’amortissement. Cela ne signifie pas que tous les pieds plats ou creux feront une fasciite plantaire, mais ces morphologies peuvent constituer des facteurs contributifs.
Le surpoids augmente également la charge mécanique sur les structures plantaires. Même une variation modérée du poids corporel peut changer les forces répétées appliquées au talon des milliers de fois par semaine.
Enfin, une faiblesse musculaire des muscles intrinsèques du pied, du mollet, de la hanche ou du tronc peut réduire la qualité du contrôle moteur global. Le pied travaille alors davantage sans soutien suffisant.
En pratique, la fasciite plantaire est souvent multifactorielle. Identifier vos causes personnelles permet de traiter le problème à la source plutôt que de simplement calmer la douleur temporairement.
Symptômes typiques à reconnaître
Le symptôme le plus classique de la fasciite plantaire est une douleur sous le talon lors des premiers pas du matin. Après une nuit de repos, le fascia plantaire retrouve une certaine raideur temporaire. Lorsque le poids du corps revient soudainement sur le pied, la zone sensible est de nouveau mise en tension, ce qui provoque souvent une douleur vive ou une sensation de piqûre. Plusieurs personnes décrivent l’impression de marcher sur un clou, une pierre ou une surface très dure dès le lever.
Cette douleur a souvent un comportement particulier : elle diminue après quelques minutes de marche, puis réapparaît plus tard dans la journée. Cela surprend parfois les patients. Le fait d’aller mieux après quelques pas ne signifie pas que le problème est réglé. Cela indique plutôt que les tissus “se réchauffent” temporairement avant de redevenir irrités avec la charge cumulée.
La douleur peut aussi survenir après une période d’immobilité : se lever d’une chaise, sortir de la voiture, reprendre la marche après une pause. Ce phénomène est fréquent lorsque le fascia a été peu sollicité pendant un moment puis remis en tension brusquement.
La localisation la plus fréquente reste la face inférieure du talon, souvent légèrement vers l’intérieur. Cependant, certaines personnes ressentent également une tension dans la voûte plantaire, comme si une corde était trop tendue sous le pied. D’autres parlent d’une brûlure, d’une fatigue plantaire ou d’un inconfort diffus après une longue journée debout.
À la palpation, un point précis sous le talon est souvent sensible. Appuyer sur cette zone, marcher pieds nus sur un plancher dur ou monter longtemps peut devenir désagréable. Chez certains patients, la douleur est modérée mais constante. Chez d’autres, elle apparaît par poussées selon les activités.
La fasciite plantaire peut aussi modifier la façon de marcher. On évite inconsciemment l’appui sur le talon, on change la posture, on raccourcit le pas. Avec le temps, ces compensations peuvent entraîner d’autres symptômes : tension du mollet, douleur au tendon d’Achille, gêne au genou, fatigue de la hanche ou inconfort lombaire.
Il est important de noter que toutes les douleurs au talon ne correspondent pas à une fasciite plantaire. Des engourdissements, des picotements, une douleur nocturne intense, un gonflement marqué ou une incapacité d’appui importante nécessitent d’envisager d’autres causes.
Reconnaître les symptômes typiques permet d’agir plus tôt. Plus la prise en charge commence rapidement, plus il est souvent facile de briser le cycle douleur-compensation-surcharge.
Tableau — Symptômes typiques de la fasciite plantaire
| Symptôme | Description fréquente | Moment typique |
|---|---|---|
| Douleur aux premiers pas | Douleur vive sous le talon au lever | Matin |
| Sensation de clou | Impression de marcher sur un objet pointu | Début d’appui |
| Douleur après repos | Gêne en se relevant après être assis | Après immobilité |
| Amélioration temporaire | La douleur diminue après quelques minutes | Début de marche |
| Retour progressif | Réapparition avec la charge cumulée | Fin de journée |
| Sensibilité au toucher | Point douloureux sous le talon à la pression | Palpation |
| Tension sous le pied | Sensation de corde tendue dans la voûte plantaire | Marche / station debout |
| Douleur pieds nus | Inconfort accentué sur sol dur | Maison / plancher |
| Fatigue du pied | Pied lourd ou surchargé | Après longue journée |
| Modification de la marche | Boiterie légère ou appui évité | Lors des poussées douloureuses |
Fasciite plantaire ou autre problème ?
Une douleur au talon n’est pas automatiquement une fasciite plantaire. Même si cette condition est fréquente, plusieurs autres troubles peuvent produire des symptômes similaires. C’est pourquoi il est important de ne pas se fier uniquement à la localisation de la douleur. Le contexte d’apparition, le type de sensation, le moment où la douleur survient et l’examen clinique permettent souvent de mieux orienter le diagnostic.
L’un des diagnostics les plus souvent confondus avec la fasciite plantaire est l’épine de Lenoir, aussi appelée épine calcanéenne. Il s’agit d’une excroissance osseuse visible parfois à la radiographie au niveau du talon. Contrairement à une croyance répandue, cette épine n’est pas toujours la cause de la douleur. Certaines personnes en ont sans aucun symptôme, tandis que d’autres souffrent sans en présenter. Elle peut être associée aux tensions chroniques du fascia, mais n’explique pas tout à elle seule.
Une bursite du talon peut également provoquer une douleur locale. La bourse est un petit coussin de glissement entre les tissus. Lorsqu’elle s’irrite, la douleur est parfois plus inflammatoire, avec sensibilité marquée, gonflement ou inconfort à la pression de certaines chaussures.
La tendinopathie d’Achille touche davantage l’arrière du talon plutôt que sa face inférieure. La douleur augmente souvent à la montée d’escaliers, lors de la course ou au démarrage après repos. La zone sensible se situe généralement sur le tendon ou près de son insertion.
Une fracture de fatigue du calcanéum doit être envisagée lorsque la douleur apparaît après une augmentation importante des charges, surtout si elle devient intense à l’appui et ne suit pas le schéma classique des premiers pas du matin. Une douleur profonde, persistante et aggravée par la mise en charge mérite une évaluation rapide.
Les compressions nerveuses peuvent aussi imiter une fasciite plantaire. Le syndrome du tunnel tarsien ou certaines irritations nerveuses lombaires peuvent provoquer brûlures, picotements, engourdissements ou sensations électriques sous le pied. Ces symptômes orientent vers une composante neurologique plutôt que purement fasciale.
Chez certaines personnes, la douleur provient davantage d’un problème global de charge ou de posture que du fascia lui-même : limitation de cheville, raideur du mollet, trouble de marche, faiblesse musculaire ou compensation après une autre blessure.
C’est pourquoi l’examen clinique reste essentiel. Il ne s’agit pas seulement de nommer une structure douloureuse, mais de comprendre pourquoi cette zone souffre. Une bonne prise en charge commence par le bon diagnostic. Traiter une fasciite qui n’en est pas une peut retarder la récupération.
Si la douleur change rapidement, devient sévère, s’accompagne de gonflement important, de symptômes nerveux ou ne répond pas aux mesures de base, une évaluation professionnelle est fortement recommandée.
| Condition possible | Localisation de la douleur | Indices fréquents |
|---|---|---|
| Fasciite plantaire | Sous le talon, souvent côté interne | Premiers pas du matin douloureux, amélioration temporaire puis retour |
| Épine de Lenoir | Talon | Visible parfois à la radiographie, pas toujours responsable de la douleur |
| Bursite du talon | Talon ou arrière du talon | Sensibilité locale, parfois gonflement, inconfort avec chaussures |
| Tendinopathie d’Achille | Arrière du talon | Douleur au tendon, pire en course, escaliers ou démarrage |
| Fracture de fatigue | Talon profond | Douleur croissante à l’appui, surcharge récente, persistance marquée |
| Compression nerveuse | Talon ou plante du pied | Brûlure, picotements, engourdissements, sensations électriques |
| Tunnel tarsien | Face interne cheville / plante du pied | Symptômes nerveux, parfois pire debout ou en marche |
| Surcharge mécanique globale | Variable | Lien avec posture, marche, faiblesse, raideur ou compensation |
Comment poser le diagnostic ?
Le diagnostic de la fasciite plantaire repose avant tout sur une évaluation clinique rigoureuse. Dans la majorité des cas, il n’est pas nécessaire de commencer par une radiographie ou une IRM. L’élément le plus important reste l’histoire des symptômes, la localisation précise de la douleur et l’examen fonctionnel du pied et du membre inférieur. L’objectif n’est pas seulement de confirmer une fasciite plantaire, mais aussi d’exclure d’autres causes de douleur au talon et d’identifier les facteurs qui entretiennent le problème.
L’histoire clinique : souvent très révélatrice
Le professionnel commence généralement par poser des questions ciblées :
- Depuis quand la douleur est-elle présente ?
- Est-elle apparue progressivement ou soudainement ?
- Les premiers pas du matin sont-ils douloureux ?
- La douleur revient-elle après une période assise ?
- Y a-t-il eu changement d’activité, de chaussures ou de charge d’entraînement ?
- Le travail implique-t-il de longues heures debout ?
- Y a-t-il des brûlures, engourdissements ou douleurs nocturnes ?
Le profil classique — douleur sous le talon au réveil, amélioration temporaire puis retour avec la journée — oriente fortement vers une fasciite plantaire.
L’examen physique
L’examen cherche ensuite à reproduire les symptômes et à évaluer la mécanique globale.
Les éléments fréquemment observés incluent :
- douleur à la palpation sous le talon, surtout près de l’insertion du fascia
- sensibilité sur le trajet de la voûte plantaire
- raideur du mollet
- limitation de mobilité de la cheville
- tension de la chaîne postérieure
- faiblesse de certains muscles du pied ou de la jambe
- modification de l’appui ou de la marche
Le professionnel peut aussi observer la posture, la forme du pied, la stabilité sur une jambe et la qualité du mouvement.
Tests fonctionnels utiles
Certains tests simples peuvent renforcer l’hypothèse diagnostique :
- mise en charge sur un pied
- montée sur la pointe des pieds
- étirement passif du fascia
- flexion dorsale de la cheville
- marche pieds nus ou sur différentes surfaces
Ces tests ne servent pas seulement à provoquer la douleur, mais à comprendre dans quelles conditions elle apparaît.
Quand demander une imagerie ?
L’imagerie n’est pas systématique. Elle devient plus pertinente si :
- la douleur est atypique
- l’appui est très difficile
- un traumatisme est survenu
- une fracture de fatigue est suspectée
- les symptômes persistent malgré un traitement bien conduit
- des signes neurologiques sont présents
- une autre pathologie doit être exclue
La radiographie peut montrer une épine calcanéenne, mais celle-ci n’explique pas toujours les symptômes. L’échographie ou l’IRM peuvent parfois visualiser un épaississement du fascia ou d’autres lésions.
Le vrai diagnostic : comprendre la cause personnelle
Deux personnes peuvent recevoir le même diagnostic de fasciite plantaire pour des raisons totalement différentes : surcharge sportive, mollet raide, faiblesse du pied, surpoids, chaussures inadéquates ou compensation posturale.
Nommer la condition est une étape. Comprendre pourquoi elle s’est installée chez vous est ce qui permet souvent de mieux guérir.
Pourquoi le fascia guérit lentement
La fasciite plantaire peut être frustrante parce que la douleur ne disparaît pas toujours rapidement, même lorsque la personne réduit ses activités. Le fascia plantaire est une structure solide, mais il est soumis à des contraintes répétées à chaque appui. Contrairement à une blessure qu’on peut complètement mettre au repos, le pied continue de travailler dès que l’on marche, se lève, monte un escalier ou reste debout. Cette sollicitation constante explique en partie pourquoi la récupération peut être lente.
Un autre facteur important est la nature même du tissu. Le fascia plantaire est peu extensible et sa vascularisation est moins riche que celle d’autres tissus plus souples. Lorsque des micro-lésions ou une irritation chronique s’installent, la réparation demande du temps. Le corps doit réorganiser les fibres, diminuer la sensibilité locale et restaurer une tolérance progressive à la charge.
La douleur persiste aussi lorsque les causes mécaniques demeurent présentes : mollets raides, cheville peu mobile, chaussures inadéquates, surcharge de marche, station debout prolongée ou faiblesse des muscles du pied. Dans ce contexte, le fascia tente de guérir pendant qu’il continue d’être irrité. C’est comme vouloir réparer une corde tout en continuant à tirer dessus chaque jour.
La guérison devient donc plus efficace lorsqu’on respecte une progression graduelle. Il ne suffit pas d’arrêter complètement, puis de reprendre brusquement. Il faut plutôt doser la charge, améliorer la mobilité, renforcer le pied et corriger les facteurs qui entretiennent la tension. Le fascia guérit lentement, mais il répond bien à une stratégie cohérente, régulière et adaptée.
Traitements efficaces pour soulager durablement
Le traitement de la fasciite plantaire vise non seulement à diminuer la douleur, mais surtout à restaurer la capacité du pied à tolérer la charge sans se réirriter. Il n’existe pas une solution unique valable pour tous. Les meilleurs résultats proviennent souvent d’une combinaison de stratégies adaptées à la cause dominante : surcharge, raideur, faiblesse musculaire, chaussures inadéquates ou progression d’activité mal dosée.
La première étape consiste souvent à ajuster la charge mécanique. Cela ne signifie pas arrêter tout mouvement, mais réduire temporairement les activités les plus irritantes : longues marches, course, sauts, station debout prolongée sur sol dur. L’objectif est de calmer la zone tout en maintenant un niveau d’activité compatible avec la récupération.
Les étirements ciblés sont fréquemment utiles, particulièrement lorsque les mollets sont raides. Un mollet tendu limite la mobilité de la cheville et augmente parfois la tension transmise au fascia plantaire. Des étirements progressifs du mollet et du fascia lui-même peuvent améliorer le confort chez plusieurs personnes.
Le renforcement musculaire est un pilier souvent négligé. Les muscles du pied, du mollet, de la hanche et du tronc participent à la gestion des forces à chaque pas. Lorsqu’ils sont plus efficaces, le fascia travaille dans de meilleures conditions. Les exercices de montée sur la pointe, le travail d’équilibre, les exercices des orteils et certains programmes progressifs donnent souvent de bons résultats.
Les chaussures adaptées peuvent faire une réelle différence. Un soulier trop usé, trop rigide ou mal soutenant entretient parfois la douleur. Chez certaines personnes, des orthèses plantaires temporaires ou un soutien de voûte bien choisi réduisent les contraintes et facilitent la guérison.
Le taping ou strapping plantaire peut aussi soulager à court terme en modifiant légèrement la charge sur le fascia. Il est souvent utilisé comme aide transitoire, notamment lors du retour à l’activité.
La glace peut calmer les symptômes chez certaines personnes après une journée chargée, surtout si la zone est sensible ou réactive. Elle ne corrige pas la cause, mais peut être utile comme outil de confort.
Lorsque la douleur persiste, une approche professionnelle devient pertinente : évaluation biomécanique, plan d’exercices individualisé, thérapie manuelle, conseils de progression et identification des facteurs cachés qui entretiennent le problème.
La clé d’un soulagement durable n’est pas seulemen
Place de l’ostéopathie dans la prise en charge
L’ostéopathie peut occuper une place complémentaire intéressante dans la prise en charge de la fasciite plantaire, particulièrement lorsque la douleur persiste, revient malgré les mesures de base ou semble liée à un déséquilibre plus global du mouvement. L’objectif n’est pas simplement de traiter le talon isolément, mais de comprendre pourquoi cette zone supporte trop de contraintes.
Une évaluation ostéopathique s’intéresse souvent à plusieurs éléments : mobilité du pied, de la cheville, du genou, de la hanche, du bassin et parfois de la colonne lombaire. Une limitation de mobilité en amont ou en aval peut modifier la façon dont les forces traversent le membre inférieur à chaque pas. Le talon devient alors la zone qui compense.
Par exemple, une cheville raide en flexion dorsale peut augmenter la tension plantaire lors de la marche. Une hanche moins mobile peut modifier l’axe du membre inférieur. Une stratégie de marche asymétrique après une ancienne blessure peut surcharger un seul pied. Dans ces situations, traiter uniquement la zone douloureuse risque d’être incomplet.
Les techniques utilisées varient selon le praticien et selon le patient. Elles peuvent inclure des mobilisations articulaires douces, un travail sur les tissus mous, des techniques myofasciales, des approches visant la mobilité globale et des conseils personnalisés. Le but est de réduire certaines contraintes mécaniques, améliorer la qualité du mouvement et favoriser un environnement plus propice à la récupération.
L’ostéopathie peut aussi jouer un rôle important en éducation thérapeutique. Comprendre la charge tolérable, choisir les bonnes chaussures, reprendre l’activité progressivement, intégrer les exercices utiles et éviter certaines erreurs fréquentes fait souvent une grande différence.
Il est toutefois important de rester réaliste : aucune approche manuelle ne remplace à elle seule l’adaptation de la charge, le renforcement progressif et la correction des facteurs contributifs. Les meilleurs résultats apparaissent souvent lorsque le traitement manuel s’intègre à une stratégie active.
Exercices recommandés à la maison
Les exercices à domicile représentent l’un des outils les plus efficaces pour améliorer durablement une fasciite plantaire. Ils ne servent pas seulement à “étirer un peu le pied”, mais à redonner au fascia, aux muscles et aux articulations la capacité de mieux gérer les charges quotidiennes. La clé est la régularité, la progression graduelle et le respect d’une douleur tolérable.
1. Étirement du fascia plantaire
Assis, croisez la jambe douloureuse sur l’autre genou. Attrapez les orteils et tirez-les doucement vers vous jusqu’à sentir une tension sous le pied. Maintenez 20 à 30 secondes, sans douleur vive. Répétez 3 à 5 fois, surtout le matin avant les premiers pas.
2. Étirement du mollet
Face à un mur, placez la jambe douloureuse derrière. Talon au sol, genou tendu, penchez-vous vers l’avant jusqu’à sentir l’étirement dans le mollet. Maintenez 30 secondes. Faites ensuite une variante avec le genou légèrement fléchi pour cibler d’autres fibres musculaires. Répétez 3 fois de chaque côté.
3. Roulement avec balle
Faites rouler doucement une balle sous la voûte plantaire pendant 1 à 2 minutes. La pression doit rester confortable. Cet exercice peut aider à diminuer la sensation de raideur et améliorer la perception du pied.
4. Renforcement des muscles du pied
Essayez de raccourcir légèrement le pied sans crisper les orteils, comme si vous vouliez remonter la voûte plantaire. Tenez 5 secondes, puis relâchez. Répétez 10 à 15 fois. Cet exercice développe le soutien actif du pied.
5. Montées sur la pointe des pieds
Debout, montez lentement sur les pointes puis redescendez avec contrôle. Commencez avec les deux pieds, puis progressez vers un pied si toléré. Faites 2 à 3 séries de 10 répétitions. Cet exercice renforce le mollet et améliore la tolérance à la charge.
6. Travail d’équilibre
Tenez-vous sur une jambe pendant 20 à 30 secondes. Progressivement, faites-le sans appui des mains ou sur une surface légèrement instable. Cela améliore la coordination et la stabilité globale du membre inférieur.
Conseils importants
- Une légère gêne est parfois acceptable, mais la douleur ne doit pas augmenter fortement après l’exercice.
- Mieux vaut peu mais régulièrement que beaucoup une seule fois.
- Les résultats apparaissent souvent après plusieurs semaines de constance.
- Si un exercice aggrave nettement les symptômes, il doit être ajusté.
Ce qu’il faut éviter
Lorsqu’une fasciite plantaire s’installe, certaines habitudes peuvent entretenir la douleur sans qu’on s’en rende compte. Le problème n’est pas seulement ce qu’il faut faire, mais aussi ce qu’il vaut mieux éviter pendant la récupération. De petites erreurs répétées chaque jour suffisent parfois à ralentir nettement la guérison.
La première erreur fréquente est d’ignorer la douleur et continuer exactement au même rythme. Poursuivre des marches longues, des entraînements intenses ou de longues heures debout malgré une douleur croissante envoie souvent plus de charge à un tissu déjà irrité. La solution n’est pas forcément l’arrêt total, mais l’ajustement intelligent de la charge.
À l’inverse, un repos complet prolongé n’est pas idéal non plus. Rester totalement inactif pendant longtemps peut diminuer la capacité du fascia et des muscles à supporter l’appui. Lors de la reprise, la douleur revient parfois rapidement. Le pied a souvent besoin d’une activité dosée, pas d’un arrêt absolu.
Il vaut mieux éviter de marcher pieds nus sur des surfaces dures si cela aggrave les symptômes. Carrelage, béton ou planchers rigides augmentent parfois les contraintes sous le talon, surtout au réveil ou en fin de journée.
Les chaussures usées ou inadaptées sont un autre piège fréquent. Un soulier qui a perdu son soutien ou dont la semelle est affaissée peut entretenir la surcharge sans être remarqué.
Certaines personnes multiplient les étirements agressifs ou les auto-massages douloureux en pensant “casser le problème”. Trop forcer peut irriter davantage les tissus. La progression douce et régulière est souvent plus efficace que les interventions brutales.
Il est aussi préférable d’éviter la logique du “tout ou rien” : repos total quelques jours, puis reprise intense dès que la douleur baisse. Ce cycle favorise souvent les rechutes.
Enfin, ne pas chercher la cause réelle peut prolonger inutilement la situation. Si la douleur persiste, il faut parfois regarder plus loin : charge de travail, mobilité de cheville, force musculaire, technique sportive, posture ou anciennes compensations.
Guérir plus vite consiste souvent à retirer ce qui entretient le problème… autant qu’à ajouter les bons traitements.
Combien de temps dure la guérison ?
La durée de guérison d’une fasciite plantaire varie beaucoup d’une personne à l’autre. Certaines améliorations surviennent en quelques semaines, tandis que d’autres cas demandent plusieurs mois. Cette différence ne dépend pas uniquement de l’intensité de la douleur, mais surtout des causes en jeu, de l’ancienneté du problème et de la qualité de la prise en charge.
Dans les cas récents, lorsque la douleur est apparue depuis peu et que les facteurs irritants sont rapidement corrigés, l’évolution est souvent favorable. Ajuster la charge, porter de meilleures chaussures, commencer des exercices adaptés et traiter les raideurs associées peut permettre une amélioration notable en quelques semaines.
Les formes plus chroniques prennent généralement plus de temps. Lorsque la douleur est présente depuis des mois, le fascia est souvent devenu plus sensible et les compensations se sont installées. La marche a parfois changé, certains muscles se sont affaiblis, d’autres se sont tendus, et la zone douloureuse tolère moins bien les contraintes normales. La récupération reste possible, mais elle exige davantage de constance.
Plusieurs éléments peuvent ralentir la guérison :
- poursuite d’activités trop irritantes
- travail debout prolongé difficile à modifier
- surpoids
- chaussures inadéquates
- manque de régularité dans les exercices
- reprise trop rapide après amélioration
- raideur importante du mollet ou de la cheville
- faiblesse musculaire persistante
- absence de diagnostic précis
Il est important de comprendre que la guérison n’est pas toujours linéaire. Beaucoup de personnes vivent des hauts et des bas : quelques bons jours, puis une rechute après une surcharge. Cela ne signifie pas un échec, mais souvent un ajustement nécessaire du dosage.
Un bon indicateur n’est pas seulement la douleur maximale, mais la tendance générale : meilleure tolérance à la marche, douleur moins fréquente, récupération plus rapide après effort, retour progressif aux activités.
L’objectif réaliste n’est pas forcément zéro sensation du jour au lendemain, mais une progression durable vers un pied plus résistant et plus fonctionnel. Avec une stratégie cohérente, même les cas persistants peuvent souvent s’améliorer nettement.
Quand consulter rapidement ?
La majorité des cas de fasciite plantaire évoluent favorablement avec des mesures adaptées, du temps et une progression intelligente des activités. Cependant, certaines situations méritent une évaluation plus rapide afin d’écarter une autre cause ou d’éviter l’aggravation du problème.

Il est recommandé de consulter rapidement si la douleur apparaît brutalement et intensément, surtout après un effort, une chute ou un faux mouvement. Une douleur soudaine importante peut parfois évoquer une lésion différente d’une fasciite plantaire classique.
Une incapacité à poser le pied au sol ou une boiterie marquée justifie également une évaluation. Si l’appui devient très difficile, il faut vérifier qu’il ne s’agit pas d’une fracture de fatigue, d’une blessure aiguë ou d’un autre trouble nécessitant une prise en charge spécifique.
Un gonflement important, une rougeur locale, une chaleur anormale ou une douleur très inflammatoire ne sont pas les signes les plus typiques d’une fasciite plantaire simple. Ces éléments peuvent orienter vers une bursite importante, une réaction inflammatoire marquée ou d’autres diagnostics.
Des engourdissements, brûlures, picotements ou sensations électriques sous le pied peuvent suggérer une atteinte nerveuse, comme un syndrome du tunnel tarsien ou une autre irritation neurologique.
Une douleur nocturne constante, présente même au repos complet, mérite aussi une attention particulière, surtout si elle progresse sans lien clair avec la charge.
Consultez également si les symptômes persistent malgré plusieurs semaines de mesures bien conduites : adaptation de la charge, chaussures adéquates, exercices progressifs et récupération suffisante. Dans ce cas, le diagnostic doit parfois être réévalué.
Une évaluation est aussi pertinente si la douleur commence à provoquer d’autres problèmes : douleur au genou, hanche, dos, boiterie persistante ou limitation importante des activités quotidiennes.
Enfin, la présence de fièvre, malaise général, traumatisme important récent ou antécédents médicaux particuliers justifie une attention plus rapide.
Prévenir les rechutes
Une fois la douleur améliorée, l’objectif devient d’éviter qu’elle revienne. La fasciite plantaire a tendance à récidiver lorsque les causes initiales n’ont pas été corrigées. Soulager un épisode est une étape importante, mais consolider le pied pour le futur l’est tout autant.
La première stratégie consiste à gérer progressivement la charge. Une augmentation trop rapide de la marche, de la course, des sauts ou du temps debout peut recréer les mêmes contraintes qu’au départ. Toute progression importante gagne à être graduelle, surtout après une période de douleur ou d’arrêt.
Le choix des chaussures reste essentiel. Des souliers confortables, adaptés à votre activité et encore en bon état peuvent réduire certaines surcharges répétées. Une paire très usée ou mal soutenante peut suffire à relancer les symptômes.
Maintenir une bonne mobilité de la cheville et une souplesse raisonnable du mollet aide aussi à mieux répartir les forces. Quelques exercices simples intégrés à la routine hebdomadaire peuvent faire une réelle différence.
Le renforcement musculaire demeure l’un des meilleurs outils de prévention. Des muscles du pied, du mollet, de la hanche et du tronc plus efficaces permettent souvent une meilleure gestion des impacts et des appuis. Il n’est pas nécessaire de faire des séances longues : la constance prime sur la quantité.
Il est également utile d’écouter les signaux précoces. Une raideur matinale qui revient, une gêne sous le talon après une grosse semaine ou une sensibilité inhabituelle ne signifient pas forcément rechute complète, mais peuvent indiquer qu’il faut ajuster la charge temporairement.
Le poids corporel, la récupération, la qualité du sommeil et la variation des activités influencent aussi la santé des tissus. Le pied tolère mieux les efforts lorsqu’il évolue dans un contexte global favorable.
Enfin, évitez le piège de revenir exactement aux anciennes habitudes qui ont contribué au problème. La guérison offre souvent l’occasion d’améliorer sa mécanique, son entraînement et ses routines.
Prévenir les rechutes ne demande pas la perfection. Cela consiste surtout à entretenir un pied capable, adaptable et respecté dans ses limites.
Questions fréquentes sur la douleur au talon
La fasciite plantaire peut-elle guérir seule ?
Oui, certains cas s’améliorent avec le temps, surtout si la surcharge diminue spontanément. Cependant, corriger les facteurs en cause accélère souvent la récupération et réduit le risque de chronicité.
Dois-je arrêter de marcher complètement ?
Pas nécessairement. Dans la plupart des cas, il vaut mieux ajuster la quantité de marche plutôt que cesser tout mouvement. L’arrêt total prolongé n’est pas toujours la meilleure stratégie.
Est-ce que l’épine de Lenoir est responsable de la douleur ?
Pas toujours. Beaucoup de personnes ont une épine calcanéenne sans douleur, et d’autres ont mal sans en avoir. Elle peut être associée au problème sans être la seule cause.
Combien de temps avant d’aller mieux ?
Cela varie selon les cas. Certaines personnes progressent en quelques semaines, d’autres en plusieurs mois, surtout si la douleur est ancienne.
La course à pied est-elle interdite ?
Pas systématiquement. Il faut souvent adapter le volume, l’intensité, la fréquence et la progression plutôt qu’arrêter définitivement.
Les orthèses plantaires sont-elles obligatoires ?
Non. Elles peuvent aider certaines personnes, mais ne sont pas nécessaires pour tous. Elles fonctionnent mieux lorsqu’elles s’intègrent à une stratégie globale.
Puis-je continuer à travailler debout ?
Souvent oui, mais avec des ajustements : pauses, chaussures adaptées, tapis antifatigue, gestion des charges et exercices complémentaires.
Pourquoi j’ai surtout mal le matin ?
Après le repos, le fascia devient temporairement plus raide. Les premiers appuis remettent brusquement la zone en tension.
La fasciite plantaire est-elle inflammatoire ?
Parfois au début, mais les formes persistantes impliquent souvent aussi une surcharge mécanique et des changements du tissu.
L’ostéopathie peut-elle aider ?
Elle peut être utile en complément, notamment pour analyser la mécanique globale, améliorer certaines mobilités et intégrer des conseils personnalisés.
Puis-je faire des étirements tous les jours ?
Oui, s’ils sont progressifs et bien tolérés. Forcer excessivement peut irriter davantage la zone.
Quand faut-il consulter ?
Si la douleur devient intense, atypique, empêche l’appui, s’accompagne de symptômes nerveux ou persiste malgré plusieurs semaines de prise en charge.
Conclusion : Comprendre la cause pour sortir du cycle de la douleur
La fasciite plantaire est bien plus qu’une simple douleur sous le talon. Elle représente souvent le signal d’un tissu qui ne parvient plus à suivre les contraintes qu’on lui impose. Derrière ce symptôme peuvent se cacher une surcharge progressive, une mobilité insuffisante, un manque de force, des chaussures inadéquates, une récupération incomplète ou une combinaison de plusieurs facteurs.
C’est pourquoi chercher uniquement à faire taire la douleur ne suffit pas toujours. Lorsque la cause profonde reste présente, les symptômes ont tendance à revenir ou à persister. À l’inverse, lorsqu’on comprend ce qui surcharge réellement le fascia plantaire, les solutions deviennent plus claires et souvent plus efficaces.
La bonne nouvelle est que la majorité des cas peuvent s’améliorer. Avec une stratégie cohérente — adaptation de la charge, exercices progressifs, correction des habitudes contributives, accompagnement professionnel si nécessaire — le pied retrouve souvent sa capacité à bouger sans douleur excessive.
La récupération demande parfois de la patience. Les tissus n’évoluent pas toujours au rythme que l’on souhaite. Mais chaque ajustement pertinent peut vous rapprocher d’un appui plus confortable, d’une marche plus libre et d’un retour progressif à vos activités.
Le talon douloureux n’est pas toujours un ennemi à combattre. Il peut aussi être un message à écouter : celui d’un corps qui demande une meilleure répartition des efforts, plus d’adaptation… et une approche plus intelligente du mouvement.
Références
- Martin RL, Davenport TE, Reischl SF, et al. Heel pain—plantar fasciitis: revision 2014. Clinical practice guideline linked to the International Classification of Functioning, Disability and Health from the Orthopaedic Section of the American Physical Therapy Association. J Orthop Sports Phys Ther. 2014;44(11):A1-A33.
- Rasenberg N, Bierma-Zeinstra SMA, Bindels PJE, van der Lei J, van Middelkoop M. Incidence, prevalence, and management of plantar heel pain: a retrospective cohort study in Dutch primary care. Br J Gen Pract. 2019;69(688):e801-e808.
- Goff JD, Crawford R. Diagnosis and treatment of plantar fasciitis. Am Fam Physician. 2011;84(6):676-682.
- Buchbinder R. Clinical practice. Plantar fasciitis. N Engl J Med. 2004;350:2159-2166.
- Tu P, Bytomski JR. Diagnosis of heel pain. Am Fam Physician. 2011;84(8):909-916.
- Wearing SC, Smeathers JE, Urry SR, Hennig EM, Hills AP. The pathomechanics of plantar fasciitis. Sports Med. 2006;36(7):585-611.
- Rathleff MS, Moelgaard C, Lykkegaard Olesen J. High-load strength training improves outcome in patients with plantar fasciitis: a randomized controlled trial. Scand J Med Sci Sports. 2015;25(3):e292-e300.
- Cotchett MP, Landorf KB, Munteanu SE. Effectiveness of trigger point dry needling for plantar heel pain: a randomized controlled trial. Phys Ther. 2014;94(8):1083-1094.
- Tsikopoulos K, Vasiliadis HS, Mavridis D, et al. Ultrasound-guided platelet-rich plasma injections for plantar fasciopathy: systematic review and meta-analysis. J Foot Ankle Surg. 2016;55(6):1142-1150.
- Schwartz EN, Su J. Plantar fasciitis: a concise review. Perm J. 2014;18(1):e105-e107