- La fracture de stress du calcanéum est une microfracture de l’os du talon causée par des contraintes répétées plutôt qu’un traumatisme unique.
- Elle touche fréquemment les coureurs, danseurs, sportifs et personnes augmentant trop vite leur niveau d’activité.
- La douleur au talon apparaît souvent progressivement et s’aggrave à la marche, à la course ou lors des impacts.
- Une sensibilité locale, un gonflement léger, une boiterie ou une douleur nocturne peuvent parfois être présents.
- Les facteurs de risque incluent surentraînement, surfaces dures, chaussures inadéquates, troubles biomécaniques et faible densité osseuse.
- Les radiographies peuvent être normales au début; l’IRM est souvent plus sensible pour confirmer le diagnostic précoce.
- Le diagnostic différentiel inclut notamment fasciite plantaire, entorse, contusion et autres causes de douleur du talon.
- Le traitement conservateur repose sur repos relatif, réduction des impacts, chaussures adaptées, glace et parfois botte de marche.
- L’ostéopathie ou la physiothérapie peuvent accompagner la récupération en améliorant la mobilité et les compensations mécaniques après consolidation.
- Une reprise graduelle de l’activité et une progression d’entraînement bien planifiée réduisent le risque de récidive.
Fracture de Stress du Calcanéum : Comprendre la Douleur Cachée du Talon
Douleur au talon qui apparaît progressivement, gêne à la marche, inconfort après la course ou sensation persistante de talon sensible sans choc important ? Ces symptômes peuvent évoquer une fracture de stress du calcanéum, une blessure souvent discrète au départ, mais qui mérite une attention sérieuse.
Le calcanéum, ou os du talon, supporte une grande partie du poids du corps à chaque pas. Lorsqu’il subit des contraintes répétées dépassant sa capacité de récupération, de petites fissures peuvent se former progressivement dans l’os. Contrairement à une fracture brutale causée par un accident, cette lésion apparaît souvent silencieusement, au fil des entraînements, des longues marches ou d’une surcharge mécanique répétée.
Les coureurs, randonneurs, militaires, danseurs et personnes augmentant trop rapidement leur niveau d’activité figurent parmi les plus à risque. Toutefois, une fragilité osseuse, des chaussures inadéquates, des troubles biomécaniques ou une récupération insuffisante peuvent aussi favoriser son apparition.
Reconnaître rapidement cette blessure permet d’éviter l’aggravation, la chronicisation de la douleur et un arrêt prolongé des activités. Dans cet article, découvrez les causes fréquentes, les symptômes à surveiller, les examens utiles, les traitements disponibles et les meilleures stratégies pour prévenir les récidives.
Qu’est-ce qu’une fracture de stress du calcanéum ?
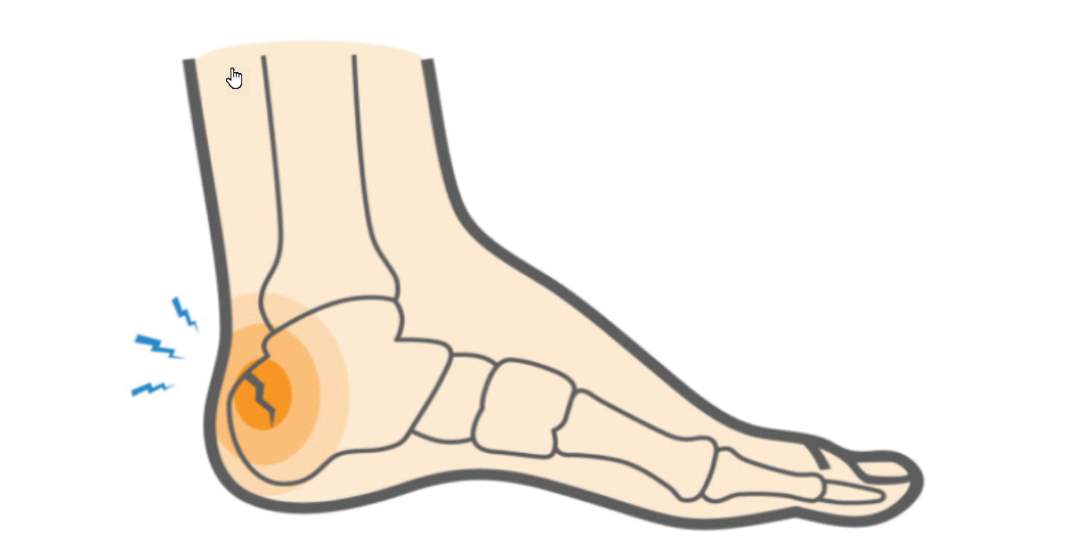
Une fracture de stress du calcanéum est une petite fissure osseuse qui se développe progressivement dans le calcanéum, l’os du talon, à la suite de contraintes répétées dépassant la capacité normale de récupération de l’os. Contrairement à une fracture classique causée par un choc brutal ou une chute, cette blessure apparaît souvent sans traumatisme unique identifiable. Elle résulte plutôt d’une accumulation de microtraumatismes au fil du temps.
Le calcanéum est le plus grand os du pied. Il joue un rôle central dans l’absorption des impacts, la transmission des charges et la stabilité lors de la marche, de la course ou des sauts. À chaque pas, il supporte une force importante. Lorsque ces sollicitations deviennent trop fréquentes, trop intenses ou mal réparties, l’os peut commencer à se fragiliser.
Normalement, le tissu osseux se renouvelle en permanence : de petites zones endommagées sont réparées pendant les périodes de repos. Mais si les contraintes s’enchaînent sans récupération suffisante, le processus de réparation devient insuffisant. De fines fissures peuvent alors apparaître et évoluer vers une véritable fracture de stress.
Cette blessure est fréquente chez les coureurs, randonneurs, militaires, danseurs et sportifs pratiquant des activités à impact répété. Elle peut aussi toucher des personnes non sportives en cas de surcharge soudaine, de chaussures inadéquates, de troubles biomécaniques, de faible densité osseuse ou de reprise trop rapide de l’activité physique.
Les symptômes débutent souvent discrètement : douleur au talon pendant l’effort, gêne à la marche, sensibilité locale ou inconfort qui augmente progressivement. Sans prise en charge, la douleur peut devenir constante et limiter fortement les activités quotidiennes.
Le diagnostic repose sur l’examen clinique et l’imagerie. Les radiographies initiales peuvent être normales, ce qui explique pourquoi l’IRM est souvent l’examen le plus sensible aux stades précoces.
En résumé, une fracture de stress du calcanéum est une blessure de surmenage osseux. Elle traduit un déséquilibre entre les contraintes imposées au talon et la capacité du corps à réparer l’os. Un diagnostic précoce permet généralement une meilleure guérison et un retour plus rapide aux activités.
Qu’est-ce qu’une fracture de stress du calcanéum ?
Une fracture de stress du calcanéum est une petite fissure osseuse qui se développe progressivement dans le calcanéum, l’os du talon, à la suite de contraintes répétées dépassant la capacité normale de récupération de l’os. Contrairement à une fracture classique causée par un choc brutal ou une chute, cette blessure apparaît souvent sans traumatisme unique identifiable. Elle résulte plutôt d’une accumulation de microtraumatismes au fil du temps.
Le calcanéum est le plus grand os du pied. Il joue un rôle central dans l’absorption des impacts, la transmission des charges et la stabilité lors de la marche, de la course ou des sauts. À chaque pas, il supporte une force importante. Lorsque ces sollicitations deviennent trop fréquentes, trop intenses ou mal réparties, l’os peut commencer à se fragiliser.
Normalement, le tissu osseux se renouvelle en permanence : de petites zones endommagées sont réparées pendant les périodes de repos. Mais si les contraintes s’enchaînent sans récupération suffisante, le processus de réparation devient insuffisant. De fines fissures peuvent alors apparaître et évoluer vers une véritable fracture de stress.
Cette blessure est fréquente chez les coureurs, randonneurs, militaires, danseurs et sportifs pratiquant des activités à impact répété. Elle peut aussi toucher des personnes non sportives en cas de surcharge soudaine, de chaussures inadéquates, de troubles biomécaniques, de faible densité osseuse ou de reprise trop rapide de l’activité physique.
Les symptômes débutent souvent discrètement : douleur au talon pendant l’effort, gêne à la marche, sensibilité locale ou inconfort qui augmente progressivement. Sans prise en charge, la douleur peut devenir constante et limiter fortement les activités quotidiennes.
Le diagnostic repose sur l’examen clinique et l’imagerie. Les radiographies initiales peuvent être normales, ce qui explique pourquoi l’IRM est souvent l’examen le plus sensible aux stades précoces.
En résumé, une fracture de stress du calcanéum est une blessure de surmenage osseux. Elle traduit un déséquilibre entre les contraintes imposées au talon et la capacité du corps à réparer l’os. Un diagnostic précoce permet généralement une meilleure guérison et un retour plus rapide aux activités.
Causes fréquentes et facteurs de risque
La fracture de stress du calcanéum apparaît lorsqu’un déséquilibre s’installe entre les charges imposées au talon et la capacité de l’os à se réparer. Dans des conditions normales, le tissu osseux s’adapte progressivement aux contraintes mécaniques. Cependant, lorsque les sollicitations deviennent trop intenses, trop fréquentes ou mal tolérées, des microdommages s’accumulent plus vite que la régénération naturelle. C’est dans ce contexte que la blessure se développe.
La cause la plus fréquente est la surutilisation. Les activités répétitives avec impacts au sol, comme la course à pied, la randonnée, les sauts, le soccer, le basketball ou certaines disciplines militaires, augmentent considérablement les charges transmises au talon. Si le volume d’entraînement est élevé ou mal réparti, le risque grimpe rapidement.
Une augmentation trop rapide de la charge d’entraînement est un facteur classique. Passer brusquement de la sédentarité à un programme intensif, augmenter fortement la distance de course, multiplier les séances ou reprendre après une pause sans progression expose l’os à un stress qu’il n’a pas eu le temps d’intégrer.
Les surfaces dures jouent aussi un rôle. Courir fréquemment sur l’asphalte, le béton ou des terrains rigides augmente la force de réaction au sol. À long terme, cette répétition peut contribuer à la fatigue osseuse.
Le chaussage inadéquat est souvent sous-estimé. Des chaussures usées, mal adaptées au type de pied, insuffisamment amortissantes ou non appropriées à l’activité pratiquée peuvent modifier la répartition des charges et accroître les contraintes sur le calcanéum.
Les troubles biomécaniques sont également importants. Une pronation excessive, un pied creux, une raideur de cheville, une faiblesse des muscles du mollet, un manque de mobilité du gros orteil ou un appui asymétrique peuvent concentrer les forces sur certaines zones du talon.
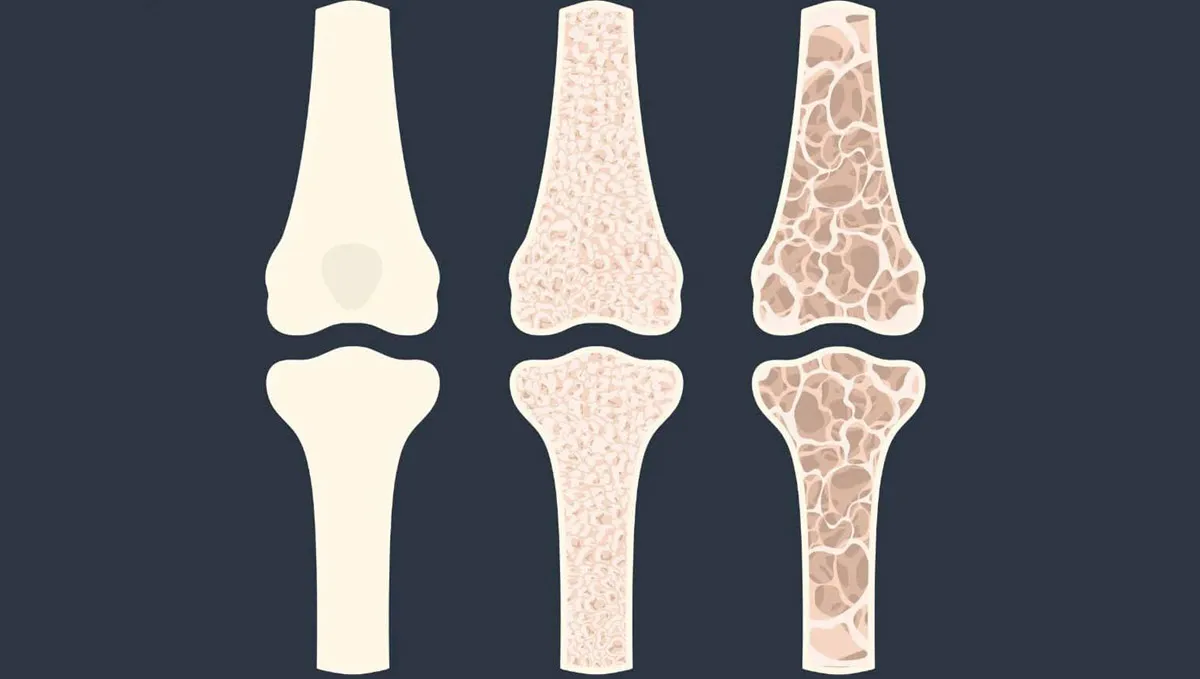
La faible densité osseuse augmente la vulnérabilité. Ostéopénie, ostéoporose, antécédents de fractures de stress, déficits hormonaux ou certaines maladies métaboliques réduisent la résistance du tissu osseux.
Les facteurs nutritionnels ne doivent pas être négligés. Un apport insuffisant en calories, en protéines, en calcium ou en vitamine D peut limiter la capacité de réparation osseuse. Chez certains sportifs, un déséquilibre énergétique chronique augmente nettement le risque de blessure.
Le surpoids peut aussi majorer les charges à chaque pas, surtout lors de la marche prolongée ou de la reprise d’activité. À l’inverse, une maigreur excessive associée à une fragilité osseuse peut également poser problème.
La fatigue générale et le manque de récupération favorisent l’apparition de ces lésions. Un sommeil insuffisant, l’enchaînement des séances intenses, le stress chronique ou l’absence de jours de repos limitent l’adaptation des tissus.
Certaines populations sont plus exposées : coureurs, recrues militaires, danseurs, randonneurs, travailleurs debout de longues heures et personnes reprenant l’activité physique après une longue pause.
Comprendre les causes permet non seulement de traiter la fracture, mais surtout de corriger le terrain qui l’a rendue possible.
Symptômes à reconnaître
Les symptômes d’une fracture de stress du calcanéum s’installent souvent de manière progressive, ce qui explique pourquoi cette blessure peut être confondue avec une simple fatigue du pied, une fasciite plantaire ou une irritation passagère. Contrairement à une fracture traumatique brutale, il n’y a pas toujours d’événement déclencheur évident. La douleur apparaît graduellement et tend à s’aggraver si les contraintes se poursuivent.
Le signe le plus fréquent est une douleur au talon. Elle est généralement localisée à l’arrière, sur les côtés ou sous le talon selon la zone touchée. Au début, la douleur peut survenir uniquement pendant l’activité physique : marche rapide, course, sauts ou longues périodes debout. Avec le temps, elle persiste plus longtemps après l’effort, puis peut apparaître dès les premiers pas.
Une caractéristique importante est l’aggravation avec la mise en charge. Le talon supportant directement le poids du corps, la douleur augmente souvent lorsqu’on marche, monte des escaliers ou reste debout longtemps. Certaines personnes modifient spontanément leur appui pour éviter la zone sensible.
La sensibilité à la pression est fréquente. Appuyer sur certaines zones du calcanéum peut reproduire la douleur. Cette palpation localisée oriente souvent l’examen clinique.
Un gonflement discret peut être présent, bien qu’il soit parfois absent. Contrairement à une entorse importante, l’enflure n’est pas toujours spectaculaire, ce qui peut retarder la suspicion de fracture.
La boiterie apparaît chez plusieurs patients lorsque la douleur devient plus intense. La personne raccourcit le temps d’appui sur le talon ou marche sur l’avant-pied pour se soulager.
Certaines personnes décrivent une douleur matinale lors des premiers pas, puis une amélioration relative après quelques minutes avant une réapparition plus tard dans la journée. Ce tableau peut ressembler à d’autres pathologies du talon, d’où l’importance d’une évaluation précise.
Dans les formes plus avancées, la douleur peut devenir constante, même au repos, et parfois gêner la nuit après une journée chargée. Cela indique généralement que la lésion s’est aggravée.
Chez les sportifs, une baisse de performance, l’impossibilité d’accélérer, la difficulté à sauter ou une récupération anormalement lente entre les séances peuvent être des signes précoces.
Les symptômes ne sont pas toujours spectaculaires, mais leur persistance est un signal important. Une douleur du talon qui dure, revient systématiquement à l’effort ou augmente malgré le repos relatif mérite une évaluation médicale.
Fracture de stress, fasciite plantaire ou tendinite : comment faire la différence ?
La douleur au talon ne signifie pas automatiquement fracture de stress. Plusieurs conditions fréquentes peuvent provoquer des symptômes similaires, notamment la fasciite plantaire, la tendinopathie d’Achille, la bursite rétrocalcanéenne ou certaines irritations nerveuses. Pourtant, les traitements diffèrent. Distinguer ces problèmes est donc essentiel pour éviter de perdre du temps avec une prise en charge inadaptée.
La fracture de stress du calcanéum provoque souvent une douleur qui augmente avec la mise en charge répétée. Au début, elle apparaît pendant l’activité puis persiste après l’effort. Avec l’évolution, marcher devient difficile. La douleur est souvent bien localisée et la pression sur l’os peut être sensible. Il n’y a pas toujours de gros gonflement ni de traumatisme clair. L’histoire typique inclut une augmentation récente d’activité, une surcharge ou un changement d’entraînement.
La fasciite plantaire touche le fascia plantaire, bande fibreuse sous le pied. La douleur est classiquement située sous le talon, vers la partie interne, et elle est particulièrement marquée lors des premiers pas du matin ou après une période assise prolongée. Elle peut diminuer après quelques minutes de marche, puis revenir en fin de journée. La pression sur l’insertion du fascia est souvent douloureuse.
La tendinopathie d’Achille donne plutôt une douleur à l’arrière du talon ou quelques centimètres au-dessus. Elle augmente avec la montée sur la pointe des pieds, la course, les côtes ou les accélérations. Une raideur matinale du tendon est fréquente. Le tendon peut être épaissi ou sensible à la palpation.
La bursite rétrocalcanéenne provoque une douleur entre le tendon d’Achille et le talon, souvent aggravée par les chaussures rigides ou serrées à l’arrière. Un gonflement localisé peut être visible.
Certaines douleurs viennent aussi d’un piégeage nerveux, d’une irritation du coussinet adipeux du talon ou d’une arthropathie inflammatoire. Dans ces cas, les symptômes sont parfois plus diffus, brûlants, variables ou associés à d’autres signes généraux.
L’examen clinique aide beaucoup : localisation exacte de la douleur, circonstances d’apparition, douleur à la palpation, réaction à certains mouvements et capacité d’appui. Toutefois, lorsque la suspicion de fracture de stress existe, l’imagerie devient essentielle. Une radiographie peut être normale au début, ce qui explique l’intérêt de l’IRM dans les cas persistants.
Se tromper de diagnostic peut prolonger la blessure. Continuer à courir sur une fracture de stress traitée comme une simple fasciite peut aggraver la fissure, tandis qu’immobiliser inutilement une tendinite n’est pas idéal non plus.
Toute douleur du talon qui persiste, récidive ou limite les activités mérite donc une évaluation précise afin d’identifier la vraie cause et d’appliquer le bon traitement.
Comment poser le diagnostic ?
Le diagnostic d’une fracture de stress du calcanéum repose sur la combinaison entre l’histoire clinique, l’examen physique et l’imagerie médicale. Comme cette blessure évolue souvent progressivement et peut imiter d’autres douleurs du talon, il est essentiel d’adopter une démarche rigoureuse afin d’éviter les retards diagnostiques.
La première étape est l’interrogatoire clinique. Le professionnel de santé cherche à comprendre comment la douleur est apparue : augmentation récente du volume d’entraînement, longues marches inhabituelles, reprise sportive après une pause, changement de chaussures ou douleur installée sans cause évidente. La durée des symptômes, leur progression et les activités qui aggravent ou soulagent la douleur orientent fortement le diagnostic.
L’examen physique permet ensuite de préciser la zone atteinte. Le talon est inspecté pour rechercher une asymétrie, un gonflement ou une modification de l’appui. La palpation du calcanéum peut reproduire la douleur, surtout sur les zones latérales ou postérieures selon la localisation de la fissure.
Certains cliniciens utilisent le test de compression du calcanéum, consistant à presser doucement les côtés du talon. Si ce geste déclenche la douleur habituelle, la suspicion de fracture de stress augmente. Ce test n’est toutefois pas parfait et doit être interprété dans l’ensemble du tableau clinique.
L’évaluation inclut aussi la mise en charge : douleur à la marche, boiterie, incapacité à courir, douleur sur un pied seul ou gêne lors de la montée des escaliers. Chez les sportifs, la baisse de performance ou l’impossibilité de s’entraîner normalement sont des indices importants.
Le professionnel vérifie également les facteurs contributifs : biomécanique du pied, amplitude de cheville, force musculaire, antécédents de fractures de stress, densité osseuse, alimentation, cycle menstruel chez la femme sportive, niveau de récupération ou charge d’entraînement récente.
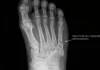
La radiographie standard est souvent prescrite en première intention, mais elle peut rester normale aux stades précoces. Son intérêt principal est d’exclure d’autres pathologies et de détecter des signes plus tardifs.
Lorsque la suspicion demeure forte malgré une radiographie normale, l’IRM est généralement l’examen le plus sensible. Elle peut détecter l’œdème osseux, les microfissures et l’atteinte précoce avant que la fracture ne soit visible sur les radios. Le scanner peut aussi être utile dans certains cas pour analyser plus finement l’architecture osseuse.
Un diagnostic précoce change souvent l’évolution : plus la blessure est identifiée tôt, plus la guérison est simple et rapide. À l’inverse, continuer à solliciter le talon malgré une fracture non reconnue peut prolonger l’arrêt et augmenter le risque de complication.
IRM, radiographie et autres examens utiles
L’imagerie médicale joue un rôle central dans la confirmation d’une fracture de stress du calcanéum. Comme les symptômes peuvent ressembler à d’autres douleurs du talon et que l’examen clinique ne suffit pas toujours à trancher, les examens d’imagerie permettent de visualiser l’os, d’évaluer la gravité de la lésion et d’écarter d’autres diagnostics possibles.
La radiographie standard est souvent l’examen demandé en première intention. Elle est facilement accessible, rapide et utile pour rechercher une fracture évidente, une autre pathologie osseuse ou des signes tardifs de fracture de stress. Cependant, au début de l’évolution, les radiographies peuvent être normales. C’est l’une des principales difficultés de cette blessure : l’absence d’image visible n’exclut pas toujours une fracture de stress.
Avec le temps, certaines anomalies peuvent apparaître sur les radios : bande sclérotique, réaction périostée, remodelage osseux ou ligne de fracture plus nette. Ces signes sont parfois visibles seulement après plusieurs semaines.
L’IRM (imagerie par résonance magnétique) est généralement l’examen le plus sensible pour les fractures de stress précoces. Elle peut détecter l’œdème osseux, l’inflammation locale et les microfissures avant qu’elles soient visibles sur les radiographies. Elle permet aussi d’examiner les tissus mous voisins, comme le fascia plantaire, les tendons ou les bourses, ce qui est utile lorsque plusieurs diagnostics sont possibles.
Le scanner (tomodensitométrie) fournit une excellente visualisation de l’architecture osseuse. Il peut être utile pour préciser la localisation exacte d’une fracture, évaluer son extension ou analyser une lésion complexe. Il est parfois demandé lorsque l’IRM n’est pas disponible ou lorsqu’une décision thérapeutique plus détaillée est nécessaire.
La scintigraphie osseuse est plus rarement utilisée aujourd’hui, mais elle peut détecter une activité métabolique accrue dans l’os. Elle est sensible, mais moins spécifique que l’IRM, car plusieurs pathologies peuvent produire un signal similaire.
Dans certains contextes, des examens complémentaires biologiques peuvent être pertinents, surtout en cas de fractures répétées ou de suspicion de fragilité osseuse : vitamine D, calcium, bilan hormonal, densité minérale osseuse ou dépistage de troubles nutritionnels.
Le choix de l’examen dépend du contexte clinique, de la durée des symptômes, de la disponibilité locale et des hypothèses diagnostiques. Une douleur typique chez un coureur avec radiographie normale conduira souvent vers l’IRM. Une fracture déjà visible ou une suspicion complexe peut orienter vers le scanner.
L’imagerie ne sert pas seulement à poser un diagnostic : elle aide aussi à planifier le traitement, à estimer le temps de guérison et parfois à suivre l’évolution avant la reprise sportive.
Traitements médicaux : repos, botte, décharge et suivi
Le traitement d’une fracture de stress du calcanéum vise à permettre la guérison osseuse tout en évitant l’aggravation de la fissure. Contrairement à certaines douleurs inflammatoires où l’on peut continuer à bouger avec adaptation, ici l’enjeu principal est de réduire suffisamment les contraintes mécaniques sur le talon pour laisser l’os se réparer. La stratégie dépend de la sévérité de la lésion, de l’intensité des symptômes, du niveau d’activité du patient et des facteurs de risque associés.
La base du traitement est le repos relatif ou complet des activités responsables. Course, sauts, longues marches, sports avec impacts et travail très exigeant sur le plan physique doivent souvent être suspendus temporairement. Continuer à solliciter le talon malgré la douleur peut transformer une lésion débutante en fracture plus importante.
La modification de la mise en charge est souvent nécessaire. Dans les formes légères, on peut parfois conserver un appui limité avec adaptation des activités. Si la douleur est importante, une botte de marche ou des béquilles peuvent être recommandées afin de diminuer les forces transmises au calcanéum.
La botte de marche est fréquemment utilisée car elle immobilise partiellement le pied, réduit les impacts et permet un déplacement plus confortable. La durée varie selon l’évolution clinique, souvent plusieurs semaines.
Les antalgiques peuvent aider à contrôler la douleur. La glace, l’élévation du pied et la réduction des charges quotidiennes sont utiles durant les phases plus sensibles. L’usage prolongé de certains anti-inflammatoires doit être discuté avec un professionnel de santé selon le contexte.
Lorsque la douleur diminue, la reprise ne doit pas être immédiate. La guérison biologique de l’os se poursuit même après amélioration des symptômes. C’est pourquoi un retour progressif est essentiel, souvent en commençant par des activités sans impact comme le vélo, la natation ou certains exercices de renforcement.
Le suivi médical permet d’ajuster le plan selon l’évolution. Si la douleur persiste, s’aggrave ou ne progresse pas comme prévu, des examens complémentaires peuvent être nécessaires pour confirmer la consolidation ou rechercher un autre facteur limitant.
Chez certaines personnes, il faut aussi traiter le terrain favorisant : déficit en vitamine D, trouble alimentaire, surcharge d’entraînement, chaussures inadéquates, trouble biomécanique ou récupération insuffisante. Sans cela, le risque de récidive demeure élevé.
La chirurgie est rare pour les fractures de stress du calcanéum, mais peut être discutée dans des cas exceptionnels de non-consolidation ou de situation particulière.
La patience est souvent la clé. Vouloir reprendre trop tôt parce que la douleur semble mieux contrôlée est une erreur fréquente. Une guérison solide demande du temps, une progression structurée et le respect des signaux du corps.
next
Approche ostéopathique : accompagner la récupération
L’ostéopathie ne traite pas la fracture elle-même et ne remplace ni le diagnostic médical ni les mesures de protection nécessaires à la guérison osseuse. Lorsqu’une fracture de stress du calcanéum est suspectée ou confirmée, la priorité reste la réduction des contraintes sur le talon, l’imagerie appropriée et le suivi clinique. L’approche ostéopathique peut toutefois intervenir comme soutien complémentaire, surtout dans la phase de récupération et de prévention des récidives.
Pendant la phase douloureuse, plusieurs patients modifient spontanément leur manière de marcher. Ils évitent l’appui sur le talon, boitent ou transfèrent davantage le poids sur l’autre jambe. Ces compensations sont compréhensibles, mais elles peuvent créer des tensions secondaires au niveau de la cheville opposée, du genou, de la hanche, du bassin ou du bas du dos. Un travail ostéopathique adapté peut aider à limiter ces surcharges périphériques.
Après la phase aiguë, l’immobilisation relative et la diminution d’activité entraînent parfois une raideur articulaire. La cheville peut perdre de l’amplitude, le médio-pied devenir moins mobile et certaines chaînes musculaires se raccourcir. Des techniques manuelles douces peuvent alors favoriser le retour de la mobilité, toujours en respectant le stade de guérison.
L’ostéopathie peut aussi contribuer à restaurer une mécanique de marche plus fluide. Après plusieurs semaines de protection, certaines personnes conservent un schéma d’évitement même lorsque la douleur a diminué. Le corps garde parfois l’habitude de contourner la zone blessée. Revenir à un appui plus symétrique est souvent une étape importante.
Dans les fractures de stress, il est pertinent d’évaluer les facteurs biomécaniques qui ont favorisé la surcharge initiale : raideur de cheville, manque de mobilité du gros orteil, faiblesse du mollet, perte de contrôle du bassin, asymétrie d’appui ou stratégie de propulsion inefficace. L’objectif n’est pas seulement de soulager, mais de réduire les contraintes répétitives qui ont mené à la blessure.
Le travail peut s’intégrer à une prise en charge multidisciplinaire avec médecin, physiothérapeute, podologue ou entraîneur. Selon les cas, les conseils sur le chaussage, la progression des charges, la technique sportive ou le renforcement spécifique sont tout aussi importants que le traitement manuel.
Certaines personnes présentent aussi une forte appréhension au moment de reprendre l’activité. Retrouver confiance dans l’appui et dans le mouvement fait partie de la récupération. Une approche progressive, encadrée et individualisée aide souvent à franchir cette étape.
Toute recrudescence de douleur importante, gonflement inhabituel ou aggravation des symptômes doit mener à une réévaluation médicale. Le traitement manuel doit toujours respecter les limites biologiques de la guérison osseuse.
L’ostéopathie prend donc surtout sa place autour de la fracture : accompagner les compensations, restaurer la mobilité, améliorer la fonction globale et soutenir un retour durable aux activités.
Temps de guérison : combien de temps pour récupérer ?
Le temps de guérison d’une fracture de stress du calcanéum varie d’une personne à l’autre. Il dépend de la gravité de la lésion, du moment où le diagnostic est posé, du respect du repos, de la qualité osseuse, du niveau d’activité et des facteurs favorisant la récupération. Certaines personnes évoluent rapidement, tandis que d’autres nécessitent plusieurs mois avant un retour complet aux impacts.
Dans les formes détectées tôt et prises en charge rapidement, une amélioration notable peut apparaître en quelques semaines. Lorsque les contraintes sont réduites assez tôt, la douleur diminue souvent progressivement avec la décharge, la botte de marche ou la modification des activités.
De façon générale, la phase initiale de protection dure souvent 4 à 8 semaines, parfois davantage selon les symptômes. Pendant cette période, l’objectif est de permettre à l’os de cicatriser sans stress excessif. Chez certains patients, l’appui reste possible avec adaptation ; chez d’autres, il faut protéger davantage.
La disparition de la douleur ne signifie pas toujours que l’os est complètement consolidé. Le remodelage osseux continue au-delà des premiers signes d’amélioration. C’est pourquoi la reprise doit rester graduelle même si le talon semble aller mieux.
Le retour aux activités sans impact, comme le vélo stationnaire, la natation ou certains exercices de renforcement, peut parfois débuter plus tôt selon les recommandations cliniques. En revanche, la course, les sauts, les sprints ou les sports explosifs demandent généralement plus de prudence.
Chez les sportifs, le retour complet aux impacts peut prendre 8 à 12 semaines, parfois plus longtemps si la fracture était avancée, si la douleur a été ignorée longtemps ou si des facteurs de risque persistent. Certains cas complexes demandent plusieurs mois.
Plusieurs éléments peuvent ralentir la guérison : tabagisme, carence en vitamine D, déficit énergétique, surpoids, troubles hormonaux, mauvaise observance du repos, reprise trop rapide, troubles biomécaniques non corrigés ou antécédents de fractures de stress.
À l’inverse, certains facteurs favorisent une meilleure récupération : diagnostic précoce, respect du plan de traitement, sommeil suffisant, nutrition adéquate, progression encadrée, renforcement progressif et correction des causes initiales.
Le suivi clinique est plus important que le calendrier théorique. Deux personnes ayant la même blessure peuvent récupérer à des rythmes différents. Les critères utiles sont la disparition de la douleur à la marche, la tolérance à la mise en charge, la reprise des exercices sans réaction négative et la confiance retrouvée dans l’appui.
Vouloir aller trop vite est l’une des causes les plus fréquentes de rechute. Dans ce type de blessure, gagner deux semaines trop tôt peut parfois faire perdre deux mois ensuite.
Reprise sportive : quand recourir ou remarcher normalement ?
La reprise sportive après une fracture de stress du calcanéum doit être progressive, structurée et guidée par la tolérance du talon plutôt que par une date fixe sur le calendrier. Reprendre trop tôt ou trop vite est l’une des principales causes de rechute. L’objectif n’est pas seulement de faire disparaître la douleur, mais de retrouver un os capable de supporter à nouveau les impacts répétés.
La première étape consiste à remarcher normalement. Avant de penser à courir, il faut pouvoir marcher sans boiterie, sans douleur significative et sans aggravation après l’activité. Monter les escaliers, rester debout plus longtemps et effectuer les gestes du quotidien doivent redevenir confortables.
Une fois cette base retrouvée, les activités sans impact sont souvent utilisées comme transition : vélo, natation, rameur selon la tolérance, exercices de renforcement et travail de mobilité. Elles permettent de maintenir la condition physique tout en limitant les contraintes sur le talon.
La reprise de la course se fait généralement par intervalles progressifs. On commence souvent par alterner marche et course légère sur terrain régulier, avec des durées courtes. Si aucune douleur n’apparaît pendant l’effort ni dans les 24 heures suivantes, la charge peut augmenter graduellement.
Les signes de bonne progression incluent :
- marche normale sans gêne
- absence de douleur au réveil après l’effort
- aucune augmentation de sensibilité au talon
- bonne confiance dans l’appui
- fatigue musculaire normale sans douleur osseuse
À l’inverse, certains signes imposent de ralentir :
- douleur qui revient pendant la course
- douleur persistante après la séance
- boiterie
- sensibilité accrue à la pression
- raideur inhabituelle le lendemain
Les sauts, sprints, changements de direction rapides et sports explosifs doivent généralement être réintroduits après la course linéaire tolérée. Ces mouvements imposent des charges plus élevées au calcanéum.
La surface d’entraînement compte aussi. Reprendre sur un terrain souple ou régulier est souvent préférable à l’asphalte dur ou aux terrains irréguliers. Les chaussures doivent être adaptées et encore efficaces sur le plan de l’amorti.
Le volume total d’activité doit progresser avec prudence. Une règle simple est de modifier un seul paramètre à la fois : durée, vitesse, fréquence ou intensité, mais pas tout simultanément.
Chez les athlètes ou en cas d’antécédents répétés, un encadrement professionnel peut optimiser la reprise : analyse biomécanique, planification des charges, renforcement ciblé et prévention des récidives.
Reprendre le sport avec succès ne consiste pas à tester ses limites trop tôt, mais à reconstruire progressivement sa capacité de charge.
Prévention des récidives : protéger son talon durablement
Après une fracture de stress du calcanéum, l’objectif ne se limite pas à la guérison : il faut aussi réduire le risque de récidive. Sans correction des facteurs qui ont favorisé la blessure initiale, le même scénario peut se reproduire quelques mois plus tard. La prévention repose sur une combinaison entre gestion des charges, biomécanique, récupération et santé osseuse.
Le premier principe est la progression graduelle des charges. Que ce soit en course, en randonnée ou en travail physique, le corps tolère mieux les augmentations progressives que les changements brusques. Distance, intensité, fréquence et dénivelé devraient évoluer par étapes.
Les jours de récupération sont indispensables. L’os se renforce surtout entre les séances, pas uniquement pendant l’effort. Enchaîner trop de charges sans repos suffisant réduit la capacité d’adaptation.
Le chaussage mérite une attention particulière. Des chaussures trop usées, inadaptées à l’activité ou incompatibles avec la biomécanique du pied peuvent augmenter les contraintes sur le talon. Les renouveler au bon moment et choisir un modèle adapté fait souvent une vraie différence.
Le renforcement musculaire protège indirectement l’os. Des mollets forts, un bon contrôle du pied, une hanche stable et un tronc efficace améliorent l’absorption des charges et la qualité du mouvement.
La mobilité articulaire compte aussi. Une cheville raide, un gros orteil limité ou une mauvaise mobilité globale du membre inférieur peuvent déplacer les contraintes vers le calcanéum. Des exercices ciblés peuvent corriger ces limitations.
La variation des activités est utile. Alterner activités à impact et sans impact réduit la surcharge répétitive sur une même structure. Par exemple, combiner course, vélo, natation ou renforcement.
La nutrition soutient la santé osseuse. Un apport suffisant en énergie, protéines, calcium, vitamine D et micronutriments favorise le remodelage osseux. Les régimes trop restrictifs augmentent le risque de blessure.
Le sommeil et la gestion du stress influencent aussi la récupération. Fatigue chronique et stress élevé diminuent la capacité d’adaptation des tissus.
Il est également important d’écouter les signaux précoces : douleur inhabituelle au talon, sensibilité après les séances, baisse de performance ou gêne qui revient régulièrement. Intervenir tôt évite souvent une nouvelle fracture.
Chez les personnes ayant déjà eu plusieurs fractures de stress, une évaluation plus approfondie peut être utile : densité osseuse, bilan nutritionnel, analyse biomécanique ou planification d’entraînement.
Prévenir une récidive, c’est transformer la guérison en opportunité d’améliorer durablement le fonctionnement du corps.
Quand consulter rapidement ?
Une douleur au talon n’est pas toujours grave, mais certains contextes justifient une évaluation rapide afin d’éviter l’aggravation d’une fracture de stress du calcanéum ou de ne pas passer à côté d’un autre problème important. Plus le diagnostic est posé tôt, plus la récupération est généralement simple.
Il est recommandé de consulter rapidement si la douleur au talon persiste plusieurs jours malgré le repos ou revient systématiquement à chaque activité. Une gêne répétitive n’est pas un simple détail, surtout lorsqu’elle suit une augmentation récente d’entraînement ou de marche.
L’impossibilité de marcher normalement est un signal important. Si chaque pas devient douloureux, si vous boitez nettement ou si vous évitez complètement l’appui sur le talon, une évaluation médicale est indiquée.
Une douleur qui augmente progressivement au lieu de s’améliorer mérite aussi de l’attention. Plusieurs fractures de stress commencent discrètement avant de devenir beaucoup plus limitantes.
Consultez également en présence de gonflement marqué, de rougeur importante, de chaleur locale ou d’une douleur vive à la pression sur l’os du talon.
Les douleurs nocturnes ou présentes même au repos doivent être prises au sérieux, surtout si elles apparaissent sans activité récente.
Si vous avez des antécédents de fractures de stress, d’ostéoporose, de carence nutritionnelle, de troubles hormonaux ou une reprise sportive récente, le seuil de consultation devrait être plus bas.
Chez les sportifs, une baisse de performance inhabituelle, l’incapacité à enchaîner les entraînements ou une douleur qui revient dès la reprise sont aussi des signaux utiles.
Après un diagnostic déjà posé, certains signes imposent une réévaluation :
- douleur qui ne progresse pas après plusieurs semaines
- aggravation malgré le traitement
- nouvelle boiterie
- incapacité à reprendre la marche normale
- symptômes qui reviennent rapidement à la reprise
Il faut également consulter rapidement si le diagnostic n’est pas clair. Une douleur du talon peut parfois correspondre à une fasciite plantaire, une tendinopathie d’Achille, une bursite, une irritation nerveuse ou plus rarement une autre pathologie osseuse.
Demander un avis tôt n’est pas exagérer : c’est souvent la meilleure façon de raccourcir la durée du problème.
Conclusion
La fracture de stress du calcanéum est une blessure souvent discrète au départ, mais potentiellement très limitante lorsqu’elle n’est pas reconnue à temps. Une douleur progressive au talon, aggravée par la marche, la course ou la station debout prolongée, ne devrait pas être ignorée, surtout après une augmentation récente des charges physiques.
Le calcanéum supporte quotidiennement des forces importantes. Lorsque les contraintes dépassent la capacité de récupération de l’os, des microfissures peuvent apparaître et évoluer vers une véritable fracture de stress. Comprendre ce mécanisme permet de mieux prévenir la blessure et d’éviter les erreurs de prise en charge.
Le diagnostic repose sur l’histoire clinique, l’examen physique et l’imagerie, avec une place particulière pour l’IRM lorsque les radiographies sont normales au début. Plus la blessure est identifiée tôt, plus le traitement est simple.
La majorité des patients récupèrent bien grâce au repos adapté, à la réduction des impacts, à une reprise progressive et à la correction des facteurs favorisants. La guérison ne dépend pas seulement du temps, mais aussi de la qualité de la récupération : sommeil, nutrition, biomécanique, progression des charges et respect des signaux du corps.
L’ostéopathie, la rééducation et l’accompagnement multidisciplinaire peuvent soutenir le retour à la fonction en travaillant sur les compensations, la mobilité et la prévention des récidives.
Prendre au sérieux une douleur du talon aujourd’hui peut éviter des mois d’arrêt demain.
Références
- Saxena A, Fullem B. Calcaneal stress fractures: a review of diagnosis and management. J Foot Ankle Surg. 2006;45(6):358-364.
- Romani WA, Gieck JH, Perrin DH, Saliba EN, Kahler DM. Mechanisms and management of stress fractures in physically active persons. J Athl Train. 2002;37(3):306-314.
- Patel DS, Roth M, Kapil N. Stress fractures: diagnosis, treatment, and prevention. Am Fam Physician. 2011;83(1):39-46.
- Fredericson M, Jennings F, Beaulieu C, Matheson GO. Stress fractures in athletes. Top Magn Reson Imaging. 2006;17(5):309-325.
- Matheson GO, Clement DB, McKenzie DC, et al. Stress fractures in athletes: a study of 320 cases. Am J Sports Med. 1987;15(1):46-58.
- Boden BP, Osbahr DC. High-risk stress fractures: evaluation and treatment. J Am Acad Orthop Surg. 2000;8(6):344-353.
- Warden SJ, Davis IS, Fredericson M. Management and prevention of bone stress injuries in long-distance runners. J Orthop Sports Phys Ther. 2014;44(10):749-765.
- Kaeding CC, Miller T. The comprehensive description of stress fractures: a new classification system. J Bone Joint Surg Am. 2013;95(13):1214-1220.
- Bennell KL, Brukner PD. Epidemiology and site specificity of stress fractures. Clin Sports Med. 1997;16(2):179-196.
- Nattiv A, Kennedy G, Barrack MT, et al. Bone stress injuries in athletes: the role of nutrition and energy availability. Br J Sports Med. 2013;47(5):e4.