Introduction
La hernie discale lombaire est une condition redoutée de la colonne vertébrale qui peut causer des douleurs intenses et altérer significativement la qualité de vie. Pour mieux comprendre cette affection, explorons l’anatomie complexe de la colonne lombaire, les mécanismes sous-jacents de la hernie discale, les causes potentielles, les symptômes associés, les recommandations de gestion, les avancées de la recherche, et le rôle de l’ostéopathie dans cette aventure.
La colonne lombaire est constituée de cinq vertèbres (L1 à L5) situées dans la partie inférieure du dos, entre la colonne thoracique et le sacrum. Ces vertèbres soutiennent le poids du corps et permettent une gamme de mouvements, mais elles sont également sujettes à diverses conditions, dont la hernie discale.
La hernie discale se produit lorsque le noyau gélatineux du disque intervertébral s’étend au-delà de sa structure externe, mettant ainsi une pression sur les nerfs adjacents. Les causes peuvent inclure le vieillissement, la génétique, des traumatismes, ou une utilisation excessive de la colonne vertébrale.
Les symptômes de la hernie discale varient, mais peuvent inclure des douleurs lombaires sévères, des engourdissements, des picotements, et des faiblesses dans les jambes. Le traitement peut inclure des médicaments, la physiothérapie, des modifications du mode de vie, et dans certains cas, une intervention chirurgicale.
La recherche explore continuellement de nouvelles approches pour le traitement de la hernie discale, telles que la thérapie génique ou l’utilisation de cellules souches. L’ostéopathie, une approche holistique, peut jouer un rôle dans la gestion des symptômes en améliorant la mobilité et l’équilibre du corps.
Les images radiographiques, telles que l’IRM ou la TDM, sont utilisées pour diagnostiquer une hernie discale en visualisant la structure de la colonne vertébrale. En conclusion, la hernie discale lombaire nécessite une approche multidisciplinaire pour une gestion efficace, avec des avancées continues offrant de nouvelles perspectives pour soulager les patients affectés par cette condition débilitante de la colonne vertébrale.
Anatomie des disques intervertébraux
Les disques intervertébraux, situés entre les vertèbres de la colonne vertébrale, jouent un rôle crucial en tant que coussinets assurant la flexibilité et la résistance nécessaires à cette structure complexe. La colonne vertébrale comprend vingt-quatre vertèbres mobiles, tandis que cinq d’entre elles se fusionnent pour former le sacrum. Les disques, sujets à des blessures, doivent allier une flexibilité suffisante pour permettre les mouvements et une robustesse capable de supporter des contraintes considérables. Les disques lombaires inférieurs, en supportant le poids du haut du corps, sont particulièrement vulnérables et fréquemment sujets à des blessures.
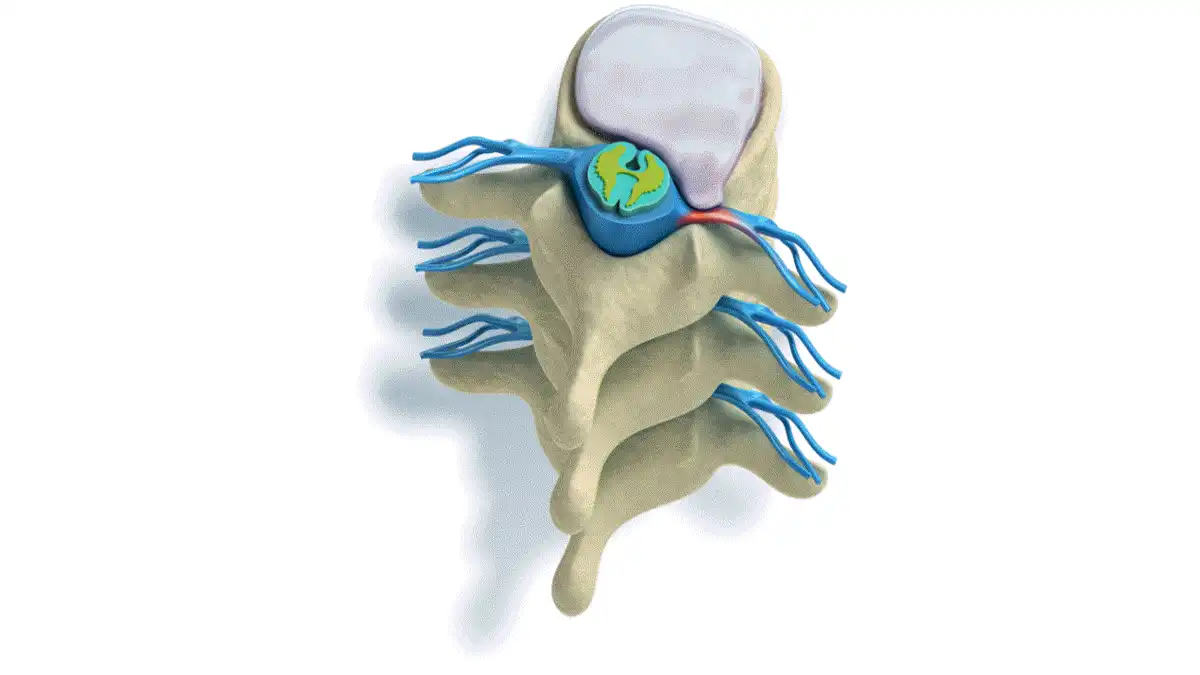
La structure d’un disque se compose d’une couche externe rigide appelée « anneau fibreux » entourant un centre gélatineux appelé « noyau pulpeux ». Avec le vieillissement, le noyau pulpeux perd graduellement son taux d’hydratation, réduisant ainsi son efficacité en tant que coussin. Une hernie discale se manifeste lorsque le noyau pulpeux s’échappe à travers l’anneau fibreux externe, provoquant le déplacement du centre du disque, également connu sous le nom de disque hernié ou rompu, à travers une fissure dans la couche externe. Les termes tels que hernie discale, rupture, protrusion et extrusion décrivent tous cette blessure, bien que présentant des nuances subtiles. Ils font référence à une déchirure dans l’anneau externe permettant à une partie du noyau interne de s’échapper.

À gauche, le disque normal montre une structure intacte où le noyau pulpeux, une substance gélatineuse au centre du disque, est bien contenue à l’intérieur de l’anneau fibreux. Le disque intervertébral, en bonne santé, fonctionne comme un amortisseur, absorbant les chocs entre les vertèbres de la colonne vertébrale tout en permettant la flexibilité et le mouvement. À droite, le disque hernié présente une extrusion du noyau pulpeux à travers une fissure ou une déchirure de l’anneau fibreux. Cette protrusion peut comprimer les racines nerveuses environnantes, comme illustré par la racine nerveuse pincée. Cette compression nerveuse est la cause principale des symptômes associés à une hernie discale, tels que la douleur, l’engourdissement, les picotements, et la faiblesse musculaire, souvent ressentis dans les zones du corps innervées par le nerf affecté. La hernie discale est une pathologie fréquente, notamment dans la région lombaire, et peut être déclenchée par des efforts physiques, des mouvements brusques ou des traumatismes. Les traitements varient selon la gravité de la hernie, allant de la physiothérapie aux interventions chirurgicales pour soulager la pression nerveuse.
La majorité des hernies discales se manifestent dans les deux disques inférieurs de la colonne lombaire. Une hernie discale lombaire peut exercer une pression sur les nerfs de la colonne vertébrale, entraînant des symptômes tels que des douleurs, des engourdissements, des picotements ou une faiblesse dans la jambe, communément appelée « sciatique ». La sciatique touche environ 1 à 2% de la population, principalement entre 30 et 50 ans.
Pathophysiologie de la Hernie Discale Lombaire
Voici les étapes de la physiopathologie de l’hernie discale lombaire de manière claire et précise :
- Traumatisme ou Usure:
- Une hernie discale peut résulter d’un traumatisme aigu, comme un soulèvement incorrect d’objets lourds, ou d’une usure progressive due au vieillissement et à l’usure naturelle des disques intervertébraux.
- Dégradation du Disque:
- Le disque intervertébral subit des changements dégénératifs au fil du temps. La déshydratation du noyau pulpeux et la perte d’élasticité de l’anneau fibrosus rendent le disque plus vulnérable aux fissures.
- Fissuration de l’Anneau Fibrosus:
- En raison de l’usure, l’anneau fibrosus peut développer des fissures ou des déchirures. Ces fissures peuvent permettre au noyau pulpeux de sortir de sa position normale.
- Protrusion du Noyau Pulpeux:
- Le noyau pulpeux, ou une partie de celui-ci, peut saillir à travers la fissure dans l’anneau fibrosus. Cela forme une saillie ou une protubérance du disque, parfois appelée une hernie.
- Compression des Racines Nerveuses:
- La protrusion du disque peut exercer une pression sur les racines nerveuses qui émergent de la moelle épinière à proximité. Cela peut entraîner une irritation des nerfs et provoquer des symptômes tels que la douleur, l’engourdissement ou la faiblesse musculaire dans la région lombaire, les fesses, les jambes et parfois même les pieds.
- Réponse Inflammatoire:
- La compression des racines nerveuses déclenche une réponse inflammatoire locale, contribuant à l’intensification des symptômes. L’inflammation peut également irriter les nerfs environnants.
- Réaction Musculaire et Posturale:
- Pour protéger la colonne vertébrale et compenser la douleur, les muscles environnants peuvent se contracter involontairement, entraînant une altération de la posture et parfois des spasmes musculaires.
- Symptômes Cliniques:
- Les symptômes de l’hernie discale lombaire peuvent varier en fonction de la localisation de la protrusion et de la racine nerveuse touchée. Ces symptômes incluent la douleur lombaire, la sciatique (douleur le long du nerf sciatique), l’engourdissement, la faiblesse musculaire, et éventuellement des problèmes de contrôle de la vessie ou des intestins.
Rétricissement du ligament postérieur longitudinal
Le ligament longitudinal postérieur (LLP) est une structure fibreuse qui se trouve à l’arrière de la colonne vertébrale, à l’intérieur du canal rachidien. Il s’étend le long de la face postérieure des vertèbres et contribue à maintenir les disques intervertébraux en place. Lorsqu’il y a un rétrécissement du ligament longitudinal postérieur, cela peut entraîner des symptômes qui sont souvent liés à une compression de la moelle épinière ou des racines nerveuses dans le canal rachidien.
Lorsqu’il y a un rétrécissement du ligament longitudinal postérieur en association avec une hernie discale lombaire, cela peut aggraver les symptômes en augmentant la compression des structures nerveuses dans le canal rachidien. Les symptômes peuvent inclure une douleur lombaire, des douleurs irradiant dans les fesses et les jambes, une faiblesse musculaire, des engourdissements et des picotements.
Causes de la Hernie Discale Lombaire
- Vieillissement : Le processus naturel de vieillissement entraîne des changements dans les disques intervertébraux. Avec le temps, les disques perdent leur élasticité et leur capacité à absorber les chocs, ce qui les rend plus sujets aux hernies.
- Usure et Déchirure : Des mouvements répétitifs ou une utilisation excessive de la colonne vertébrale, souvent associés à certains emplois ou activités, peuvent provoquer une usure et une déchirure des disques intervertébraux.
- Mauvaise Mécanique Corporelle : Adopter une mauvaise posture, soulever des objets lourds de manière incorrecte ou effectuer des mouvements brusques sans utiliser les muscles de soutien peut augmenter le risque de hernie discale.
- Obésité : Le poids excessif peut exercer une pression supplémentaire sur les disques intervertébraux, augmentant ainsi le risque de hernie discale.
- Génétique : Certains individus peuvent être génétiquement prédisposés à développer des problèmes de disques intervertébraux, augmentant ainsi leur susceptibilité aux hernies.
- Mode de Vie Sédentaire : Une faible activité physique et un manque d’exercice peuvent contribuer à la faiblesse des muscles de soutien de la colonne vertébrale, augmentant ainsi le risque de hernie discale.
- Traumatisme : Un traumatisme, tel qu’un accident de voiture, une chute ou un coup direct sur la colonne vertébrale, peut entraîner une hernie discale.
- Facteurs Génétiques : Des facteurs génétiques peuvent jouer un rôle dans la prédisposition à des conditions telles que la dégénérescence discale, augmentant ainsi le risque de hernie discale.
Quels niveaux l’hernie du disque lombaire se produisent le plus souvent ?
L4-5 > L5-S1 > L3-4 > L2-3 > L1-2
Symptômes de la Hernie Discale Lombaire
- Douleur lombaire : La douleur au niveau de la région lombaire est l’un des symptômes les plus fréquents. La douleur peut être localisée à la colonne vertébrale ou irradier vers les fesses et les jambes.
- Douleur sciatique : Une hernie discale lombaire peut exercer une pression sur le nerf sciatique, provoquant une douleur qui se propage le long de la jambe. Cette douleur est souvent appelée douleur sciatique.
- Engourdissement et Picotements : Des sensations d’engourdissement, de picotements ou de faiblesse peuvent survenir dans la région lombaire, les fesses, les cuisses ou les jambes.
- Faiblesse Musculaire : La compression des nerfs peut entraîner une faiblesse musculaire dans la jambe ou le pied. Cela peut affecter la capacité à soulever le pied, à fléchir le genou ou à effectuer d’autres mouvements.
- Douleur Aggravée par l’Activité : La douleur peut s’aggraver pendant certaines activités, telles que la marche, la toux, l’éternuement ou la position assise prolongée.
- Sensation de Brûlure : Certains individus signalent une sensation de brûlure le long du nerf affecté.
- Toux ou Éternuement Aggravant la Douleur : Les mouvements qui augmentent la pression dans la colonne vertébrale, tels que la toux ou l’éternuement, peuvent intensifier la douleur.
- Altération des Réflexes : Dans certains cas, une hernie discale peut provoquer une altération des réflexes, notamment le réflexe rotulien ou le réflexe d’Achille.
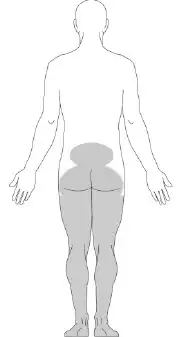
La douleur représentée dans le diagramme semble typique d’une radiculopathie lombaire, une condition où une racine nerveuse dans la région lombaire de la colonne vertébrale est comprimée ou irritée. Cette douleur est souvent ressentie dans le bas du dos, les fesses, et peut descendre le long des jambes, parfois jusqu’aux pieds, en fonction de la racine nerveuse affectée.
Les causes courantes de radiculopathie lombaire incluent les hernies discales, les sténoses spinales, et les blessures ou traumas qui exercent une pression sur les nerfs. Les symptômes peuvent varier, mais incluent souvent une douleur aiguë ou brûlante, des sensations de picotement, un engourdissement, et une faiblesse musculaire dans les zones touchées. Ces symptômes peuvent être aggravés par des mouvements spécifiques, comme la flexion ou l’étirement.
Le traitement de la radiculopathie lombaire dépend de la cause sous-jacente, mais peut inclure des médicaments pour gérer la douleur, des thérapies physiques pour renforcer les muscles et améliorer la flexibilité, ainsi que des interventions ostéopathiques pour réduire la pression sur les nerfs. Dans les cas graves, une intervention chirurgicale peut être nécessaire pour soulager la compression nerveuse.
L’Ostéopathie : Un Allié Naturel contre la Hernie Discale Lombaire
- Techniques de Tissus Mous :
- Massage et Étirement : Utilisation de techniques de massage et d’étirement pour détendre les muscles tendus.
- Libération Myofasciale : Manipulation des couches de tissus conjonctifs (fascia) pour améliorer la mobilité.
- Techniques Crâniennes :
- Ostéopathie Crânienne : Manipulation douce du crâne pour influencer la circulation du liquide céphalorachidien et restaurer l’équilibre.
- Techniques Viscérales :
- Manipulation Viscérale : Manipulation douce des organes internes pour améliorer la mobilité et la fonction.
- Techniques de Traitement Global :
- Approche Holistique : Considération de l’ensemble du corps pour traiter les problèmes à la source.
- Exercices et Conseils :
- Prescription d’Exercices : Recommandation d’exercices spécifiques pour renforcer les muscles et améliorer la posture.
- Conseils en Hygiène de Vie : Orientation sur la nutrition, le sommeil et d’autres aspects du mode de vie pour favoriser la santé.
Exercice et étirement
Il est important de noter que les ostéopathes évaluent généralement le patient dans son ensemble, en examinant non seulement la zone symptomatique, mais également d’autres parties du corps qui pourraient contribuer au problème. Les techniques utilisées peuvent varier en fonction du praticien et des besoins spécifiques du patient.
- Étirement de la Chaîne Postérieure :
- Allongez-vous sur le dos, pliez les genoux et placez les pieds à plat sur le sol.
- Soulevez lentement le bassin en contractant les fessiers, créant une ligne droite des épaules aux genoux.
- Maintenez la position pendant quelques secondes, puis redescendez lentement.
- Cet étirement soulage la tension dans la région lombaire.
- Étirement du Chat et de la Vache :
- Mettez-vous à quatre pattes, les mains sous les épaules et les genoux sous les hanches.
- Incurvez lentement le dos vers le haut tout en expirant (position du chat).
- En inspirant, creusez le dos vers le bas en archant la colonne vertébrale (position de la vache).
- Répétez cet enchaînement plusieurs fois pour améliorer la mobilité de la colonne lombaire.
- Étirement du Psoas :
- À genoux, avancez une jambe en avant en formant un angle de 90 degrés.
- Maintenez la position en sentant l’étirement dans la hanche du côté arrière.
- Alternez les jambes pour étirer les deux côtés.
- Exercices de Renforcement du Core :
- Les muscles abdominaux et du bas du dos jouent un rôle crucial dans le soutien de la colonne vertébrale. Des exercices tels que les planches, les relevés de jambes et les crunchs modifiés peuvent renforcer ces muscles sans mettre trop de pression sur la colonne lombaire.
- Yoga :
- Certaines poses de yoga, comme le chien tête en bas (downward-facing dog) et la posture de l’enfant, peuvent aider à étirer et à renforcer les muscles entourant la colonne lombaire.
- Marche :
- La marche régulière est une activité à faible impact qui peut favoriser la circulation sanguine, soulager la pression sur la colonne vertébrale et contribuer à maintenir un poids santé.
Il est crucial de se rappeler que chaque personne réagit différemment aux exercices, et il est essentiel de procéder avec prudence.
Examen de référence de la hernie discale
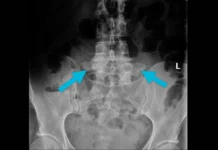
L’examen de référence pour diagnostiquer une hernie discale est généralement l’imagerie médicale, telle que l’imagerie par résonance magnétique (IRM) ou la tomodensitométrie (TDM). Ces examens permettent d’obtenir des images détaillées de la colonne vertébrale, des disques intervertébraux et des structures environnantes, offrant ainsi une vision précise de la hernie discale et de son impact sur les tissus avoisinants.
- Imagerie par Résonance Magnétique (IRM) : L’IRM est couramment utilisée pour diagnostiquer une hernie discale. Cet examen utilise des champs magnétiques et des ondes radio pour créer des images détaillées des tissus mous, ce qui permet une visualisation précise des disques intervertébraux, du noyau pulpeux, de l’anneau fibreux, de la moelle épinière et des racines nerveuses. L’IRM peut aider à déterminer la localisation, la taille et la sévérité de la hernie discale.
- Tomodensitométrie (TDM) : La TDM est une technique d’imagerie qui utilise des rayons X pour créer des images transversales détaillées de la colonne vertébrale. Bien que moins courante que l’IRM pour le diagnostic de la hernie discale, la TDM peut être utilisée pour évaluer la structure osseuse de la colonne vertébrale et détecter certaines caractéristiques de la hernie discale.
- Radiographie (RX) : Les radiographies peuvent être utilisées pour identifier des changements structurels dans la colonne vertébrale, tels que des éperons osseux (ostéophytes) ou une perte de hauteur du disque. Cependant, elles ne fournissent pas une visualisation aussi détaillée des tissus mous que l’IRM.
- Évaluation Clinique : Outre l’imagerie médicale, l’évaluation clinique par un professionnel de la santé est également cruciale. Le médecin peut recueillir des antécédents médicaux détaillés, effectuer un examen physique, évaluer les symptômes du patient et effectuer des tests neurologiques pour déterminer la présence et la gravité de la hernie discale.
Signes Radiographiques de la Hernie Discale Lombaire
Les signes radiographiques d’une hernie discale lombaire peuvent être visualisés sur des examens d’imagerie tels que des radiographies, des scanners (tomodensitométrie) ou des IRM (imagerie par résonance magnétique). Cependant, il est important de noter que les signes radiographiques ne correspondent pas toujours parfaitement aux symptômes cliniques, et certaines personnes peuvent présenter des hernies discales sans ressentir de symptômes significatifs. Voici quelques signes radiographiques que les professionnels de la santé peuvent rechercher :
- Perte de Hauteur du Disque : Une hernie discale peut entraîner une diminution de la hauteur du disque intervertébral touché.
- Ostéophytes (Éperons Osseux) : Des ostéophytes, ou éperons osseux, peuvent se former autour des disques intervertébraux en réponse à une hernie discale.
- Déplacement des Structures Environnantes : Une hernie discale peut provoquer le déplacement des structures environnantes, y compris la compression des racines nerveuses ou de la moelle épinière.
- Élargissement du Foramen : Le foramen intervertébral est l’ouverture par laquelle les racines nerveuses sortent de la colonne vertébrale. Une hernie discale peut entraîner l’élargissement de cette ouverture.
- Élargissement du Canal Rachidien : Dans certains cas, une hernie discale peut contribuer à l’élargissement du canal rachidien, laissant moins d’espace pour la moelle épinière.
- Épanchement Articulaire : La présence de liquide autour des articulations peut être un signe radiographique.
- IRM pour Visualiser les Tissus Mous : L’IRM est particulièrement utile pour visualiser les tissus mous, y compris les disques intervertébraux, la moelle épinière et les racines nerveuses. Elle peut montrer la localisation précise de la hernie discale et l’impact sur les structures avoisinantes.
Il est important de souligner que le diagnostic de la hernie discale repose souvent sur une combinaison d’informations cliniques, d’examens d’imagerie et d’évaluations neurologiques.
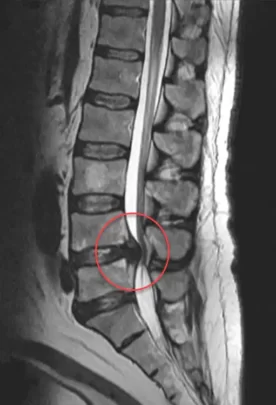
Cette image montre une IRM de la colonne vertébrale lombaire avec une hernie discale identifiée dans la région entourée en rouge. La hernie discale est une cause fréquente de radiculopathie lombaire, une condition dans laquelle une racine nerveuse dans le bas du dos est comprimée ou irritée, provoquant une douleur qui peut se propager dans la jambe.
La radiculopathie lombaire est souvent associée à des symptômes tels que des douleurs lancinantes ou brûlantes, un engourdissement, des picotements, et une faiblesse musculaire dans les zones innervées par le nerf affecté. La compression des nerfs peut survenir à cause d’une hernie discale, où le noyau pulpeux du disque intervertébral se prolonge à travers une fissure de l’anneau fibreux, exerçant une pression sur les racines nerveuses adjacentes. Le diagnostic de radiculopathie lombaire repose souvent sur l’imagerie par résonance magnétique (IRM), qui permet de visualiser en détail les tissus mous de la colonne vertébrale, y compris les disques intervertébraux et les nerfs. Le traitement de la radiculopathie peut inclure des options non chirurgicales comme la physiothérapie et les anti-inflammatoires, mais dans certains cas, une intervention chirurgicale est nécessaire pour soulager la compression nerveuse. Autorisation Dr Varun Babu, Radiopaedia.org, rID: 57342
Conclusion
En plongeant dans l’anatomie complexe de la colonne lombaire et en explorant les mécanismes sous-jacents de la hernie discale, nous avons percé les mystères entourant cette redoutable condition de la colonne vertébrale. Les causes, symptômes et signes radiographiques associés à la hernie discale lombaire ont été démystifiés, offrant une compréhension approfondie de cette pathologie.
Les différentes phases de la pathophysiologie, du traumatisme initial à la compression des racines nerveuses, ont été décrites de manière claire et précise. Il est essentiel de noter que la hernie discale lombaire peut être le résultat de divers facteurs tels que le vieillissement, l’usure, des mouvements répétitifs, et même des prédispositions génétiques.
Le rôle crucial du ligament longitudinal postérieur dans l’aggravation des symptômes a également été exploré, soulignant l’importance de considérer l’ensemble des structures anatomiques impliquées dans la hernie discale.
Dans cette quête de soulagement durable, l’ostéopathie émerge comme un allié naturel. Les techniques de tissus mous, les manipulations crâniennes, les manipulations viscérales, et une approche holistique sont autant d’outils que les ostéopathes utilisent pour améliorer la mobilité, soulager la douleur et restaurer l’équilibre.
Les exercices et étirements spécifiques, combinés à des conseils en hygiène de vie, complètent l’arsenal de l’ostéopathie pour aider à traiter et prévenir les récidives de la hernie discale lombaire. Des recommandations précises, telles que l’étirement de la chaîne postérieure et des exercices de renforcement du core, s’ajoutent à la boîte à outils du patient pour une gestion proactive de sa santé vertébrale.
Enfin, les signes radiographiques ont été mis en lumière, soulignant l’importance des examens d’imagerie tels que les IRM pour visualiser précisément la localisation de la hernie discale et son impact sur les structures avoisinantes.
En résumé, cette exploration approfondie de la hernie discale lombaire offre des clés précieuses pour comprendre, gérer et traiter cette condition complexe. Grâce à l’ostéopathie et à une approche holistique, un soulagement durable devient une réalité, ouvrant la voie à une meilleure qualité de vie pour ceux qui font face à ce défi de la santé vertébrale.
Quizz
Questionnaire 1
Quelle est la principale cause de la hernie discale lombaire selon le texte?
a. Mauvaise mécanique corporelle
b. Vieillissement
c. Génétique
d. Obésité
2. Quels sont les symptômes courants de la hernie discale lombaire?
a. Douleur lombaire
b. Engourdissement et picotements
c. Faiblesse musculaire
d. Tous les choix précédents
3. Quelle est la fonction principale des disques intervertébraux dans la colonne vertébrale?
a. Soutenir le poids du corps
b. Produire des cellules souches
c. Contrôler la digestion
d. Réguler la température corporelle
4. Comment la hernie discale lombaire peut-elle être diagnostiquée?
a. Radiographie
b. IRM
c. Tomodensitométrie (TDM)
d. Tous les choix précédents
5. Quelle est la méthode d’examen de référence pour diagnostiquer une hernie discale?
a. Radiographie
b. IRM
c. Évaluation clinique
d. TDM
6. Quels sont les signes radiographiques possibles d’une hernie discale lombaire?
a. Perte de hauteur du disque
b. Ostéophytes (éperons osseux)
c. Déplacement des structures environnantes
d. Tous les choix précédents
7. Quelle est la réponse inflammatoire associée à la compression des racines nerveuses?
a. Amélioration des symptômes
b. Intensification des symptômes
c. Aucun impact
d. Amélioration temporaire
8. Quels sont les avantages potentiels de l’ostéopathie dans le traitement de la hernie discale lombaire?
a. Amélioration de la mobilité
b. Soulagement de la douleur
c. Renforcement des muscles
d. Tous les choix précédents
9. Qu’est-ce qui peut aggraver les symptômes de la hernie discale lombaire?
a. Repos complet
b. Activités physiques modérées
c. Positions assises prolongées
d. Aucun impact
10. Quelle est la conclusion du texte sur la hernie discale lombaire?
a. La hernie discale n’a pas de traitement efficace.
b. L’ostéopathie est une approche inutile.
c. Une approche multidisciplinaire est nécessaire pour une gestion efficace.
d. Les traitements traditionnels sont toujours les meilleurs.
Réponses:
- b
- d
- a
- d
- b
- d
- b
- d
- c
- c
Questionnaire 2
- Quel est l’âge généralement associé à une prévalence plus élevée de la sciatique due à la hernie discale lombaire?
- a. Moins de 20 ans
- b. 30-50 ans
- c. 50-70 ans
- d. Plus de 70 ans
- Quel est l’effet de la protrusion du noyau pulpeux sur les racines nerveuses?
- a. Soulagement de la pression
- b. Irritation des nerfs
- c. Aucun impact sur les nerfs d. Augmentation de la mobilité
- Quelle est la méthode d’examen d’imagerie utile pour évaluer la structure osseuse de la colonne vertébrale dans le diagnostic de la hernie discale?
- a. Radiographie
- b. IRM
- c. Tomodensitométrie (TDM)
- d. Aucun besoin d’imagerie
- Comment les exercices de yoga peuvent-ils contribuer à la gestion de la hernie discale lombaire?
- a. Diminution de la flexibilité
- b. Affaiblissement des muscles
- c. Renforcement et étirement des muscles
- d. Aucun effet sur la colonne lombaire
- Quel est le rôle des ostéopathes dans l’évaluation de la hernie discale lombaire?
- a. Fournir des médicaments
- b. Examiner uniquement la zone symptomatique
- c. Évaluer le patient dans son ensemble
- d. Utiliser uniquement des techniques crâniennes
- La hernie discale lombaire se produit lorsque le noyau pulpeux du disque s’étend au-delà de sa structure externe.
- Vrai / Faux
- La sciatique est une condition souvent associée à la hernie discale lombaire.
- Vrai / Faux
- La déshydratation du noyau pulpeux peut contribuer à la hernie discale en réduisant son efficacité en tant que coussin.
- Vrai / Faux
- La hernie discale lombaire peut exercer une pression sur les racines nerveuses, provoquant des symptômes tels que des engourdissements et des faiblesses.
- Vrai / Faux
- La marche régulière est une activité recommandée dans la gestion de la hernie discale lombaire.
- Vrai / Faux
Réponses
- b
- b
- a
- c
- c
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
Références
- Sharma SB, Kim JS. A Review of Minimally Invasive Surgical Techniques for the Management of Thoracic Disc Herniations. Neurospine. 2019 Mar;16(1):24-33. [PMC free article] [PubMed]2.
- Huang R, Meng Z, Cao Y, Yu J, Wang S, Luo C, Yu L, Xu Y, Sun Y, Jiang L. Nonsurgical medical treatment in the management of pain due to lumbar disc prolapse: A network meta-analysis. Semin Arthritis Rheum. 2019 Oct;49(2):303-313. [PubMed]3.
- Tang C, Moser FG, Reveille J, Bruckel J, Weisman MH. Cauda Equina Syndrome in Ankylosing Spondylitis: Challenges in Diagnosis, Management, and Pathogenesis. J Rheumatol. 2019 Dec;46(12):1582-1588. [PubMed]4.
- Park CH, Park ES, Lee SH, Lee KK, Kwon YK, Kang MS, Lee SY, Shin YH. Risk Factors for Early Recurrence After Transforaminal Endoscopic Lumbar Disc Decompression. Pain Physician. 2019 Mar;22(2):E133-E138. [PubMed]5.
- Huang JS, Fan BK, Liu JM. [Overview of risk factors for failed percutaneous transforaminal endoscopic discectomy in lumbar disc herniation]. Zhongguo Gu Shang. 2019 Feb 25;32(2):186-189. [PubMed]6.
- Fjeld OR, Grøvle L, Helgeland J, Småstuen MC, Solberg TK, Zwart JA, Grotle M. Complications, reoperations, readmissions, and length of hospital stay in 34 639 surgical cases of lumbar disc herniation. Bone Joint J. 2019 Apr;101-B(4):470-477. [PubMed]7.
- Jordan J, Konstantinou K, O’Dowd J. Herniated lumbar disc. BMJ Clin Evid. 2009 Mar 26;2009 [PMC free article] [PubMed]8.
- Schwarzer AC, Aprill CN, Derby R, Fortin J, Kine G, Bogduk N. The prevalence and clinical features of internal disc disruption in patients with chronic low back pain. Spine (Phila Pa 1976). 1995 Sep 01;20(17):1878-83. [PubMed]9.
- Dydyk AM, Khan MZ, Singh P. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Oct 24, 2022. Radicular Back Pain. [PubMed]10.
- M Das J, Nadi M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Mar 27, 2023. Lasegue Sign. [PubMed]11.
- Carlson BB, Albert TJ. Lumbar disc herniation: what has the Spine Patient Outcomes Research Trial taught us? Int Orthop. 2019 Apr;43(4):853-859. [PubMed]12.
- Hassan KZ, Sherman AL. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Jul 17, 2023. Epidural Steroids. [PubMed]13.
- Johnson SM, Shah LM. Imaging of Acute Low Back Pain. Radiol Clin North Am. 2019 Mar;57(2):397-413. [PubMed]14.
- Brazilian Medical Association. Silvinato A, Simões RS, Buzzini RF, Bernardo WM. Lumbar herniated disc treatment with percutaneous hydrodiscectomy. Rev Assoc Med Bras (1992). 2018 Sep;64(9):778-782. [PubMed]15.
- Harper R, Klineberg E. The evidence-based approach for surgical complications in the treatment of lumbar disc herniation. Int Orthop. 2019 Apr;43(4):975-980. [PubMed]16.
- Lavi ES, Pal A, Bleicher D, Kang K, Sidani C. MR Imaging of the Spine: Urgent and Emergent Indications. Semin Ultrasound CT MR. 2018 Dec;39(6):551-569. [PubMed]17.
- Alvin MD, Lubelski D, Alam R, Williams SK, Obuchowski NA, Steinmetz MP, Wang JC, Melillo AJ, Pahwa A, Benzel EC, Modic MT, Quencer R, Mroz TE. Spine Surgeon Treatment Variability: The Impact on Costs. Global Spine J. 2018 Aug;8(5):498-506. [PMC free article] [PubMed]18.
- Qaseem A, Wilt TJ, McLean RM, Forciea MA, Clinical Guidelines Committee of the American College of Physicians. Denberg TD, Barry MJ, Boyd C, Chow RD, Fitterman N, Harris RP, Humphrey LL, Vijan S. Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med. 2017 Apr 04;166(7):514-530. [PubMed]19.
- Landau WM, Nelson DA, Armon C, Argoff CE, Samuels J, Backonja MM. Assessment: use of epidural steroid injections to treat radicular lumbosacral pain: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2007 Aug 07;69(6):614; author reply 614-5. [PubMed]20.
- Chou R, Hashimoto R, Friedly J, Fu R, Bougatsos C, Dana T, Sullivan SD, Jarvik J. Epidural Corticosteroid Injections for Radiculopathy and Spinal Stenosis: A Systematic Review and Meta-analysis. Ann Intern Med. 2015 Sep 01;163(5):373-81. [PubMed]21.
- Chou R, Loeser JD, Owens DK, Rosenquist RW, Atlas SJ, Baisden J, Carragee EJ, Grabois M, Murphy DR, Resnick DK, Stanos SP, Shaffer WO, Wall EM., American Pain Society Low Back Pain Guideline Panel. Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline from the American Pain Society. Spine (Phila Pa 1976). 2009 May 01;34(10):1066-77. [PubMed]22.
- Amlie E, Weber H, Holme I. Treatment of acute low-back pain with piroxicam: results of a double-blind placebo-controlled trial. Spine (Phila Pa 1976). 1987 Jun;12(5):473-6. [PubMed]23.
- Schoenfeld AJ, Weiner BK. Treatment of lumbar disc herniation: Evidence-based practice. Int J Gen Med. 2010 Jul 21;3:209-14. [PMC free article] [PubMed]24.
- Buttermann GR. Treatment of lumbar disc herniation: epidural steroid injection compared with discectomy. A prospective, randomized study. J Bone Joint Surg Am. 2004 Apr;86(4):670-9. [PubMed]