Introduction et rôle des facettes dans la santé de la colonne vertébrale
Le syndrome facettaire lombaire représente une cause majeure de lombalgie chronique, souvent sous-diagnostiquée en raison de sa symptomatologie parfois confondue avec d’autres affections rachidiennes, telles que les hernies discales ou les douleurs musculaires. Cette pathologie, liée à la dysfonction ou à la dégénérescence des articulations facettaires, affecte considérablement la qualité de vie des patients en limitant leur mobilité et en engendrant des douleurs persistantes. Une approche thérapeutique globale et personnalisée est essentielle pour soulager les symptômes et prévenir les complications à long terme. L’ostéopathie, par son approche holistique et manuelle, s’impose comme une réponse adaptée et efficace à cette problématique.
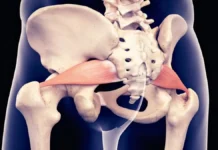
Les articulations facettaires jouent un rôle crucial dans la stabilisation et la mobilité de la colonne vertébrale. Situées à l’arrière des vertèbres, elles permettent la flexion, l’extension et la rotation tout en répartissant les charges mécaniques. Toutefois, lorsqu’elles sont soumises à des contraintes répétitives, à une mauvaise posture ou à des processus dégénératifs, ces articulations peuvent devenir le siège de douleurs et de raideurs importantes. Le syndrome facettaire lombaire se manifeste typiquement par une douleur localisée dans le bas du dos, aggravée par des mouvements spécifiques comme l’extension ou la torsion, et parfois irradiant vers les fesses ou les cuisses.
L’ostéopathie se distingue par sa capacité à traiter le syndrome facettaire lombaire de manière globale, en abordant non seulement les symptômes mais aussi les causes sous-jacentes de la dysfonction. En s’appuyant sur une évaluation précise de la posture, de la mobilité articulaire et des tensions musculaires, l’ostéopathe élabore un plan de traitement personnalisé visant à restaurer l’équilibre mécanique et fonctionnel de la colonne lombaire. Les techniques de mobilisation articulaire douce, de libération myofasciale et de correction posturale sont au cœur de cette approche. Ces interventions permettent de réduire la douleur, d’améliorer la mobilité et de prévenir les récidives.
En outre, l’ostéopathie intègre des conseils préventifs essentiels pour optimiser les résultats à long terme. Une attention particulière est portée à l’éducation posturale, à l’adoption d’une ergonomie adaptée au travail et à l’intégration d’exercices spécifiques de renforcement musculaire et d’étirement. En guidant les patients vers une meilleure gestion de leur condition, l’ostéopathie contribue à améliorer leur qualité de vie et à minimiser l’impact du syndrome facettaire lombaire.
Avertissement : Les informations présentées dans cet article sont fournies à titre informatif et éducatif uniquement. Elles ne remplacent pas un avis médical professionnel. Le syndrome facettaire lombaire est une pathologie complexe qui peut provoquer des douleurs chroniques dans le bas du dos. Son diagnostic et sa prise en charge nécessitent une évaluation et des soins individualisés. Si vous ressentez des douleurs, des raideurs ou d’autres symptômes similaires à ceux décrits dans cet article, il est recommandé de consulter un professionnel de santé qualifié, tel qu’un ostéopathe ou un médecin, pour obtenir des soins appropriés. L’autodiagnostic ou l’autotraitement peuvent entraîner des complications ou aggraver les symptômes.
Définition et description du syndrome des facettes lombaires
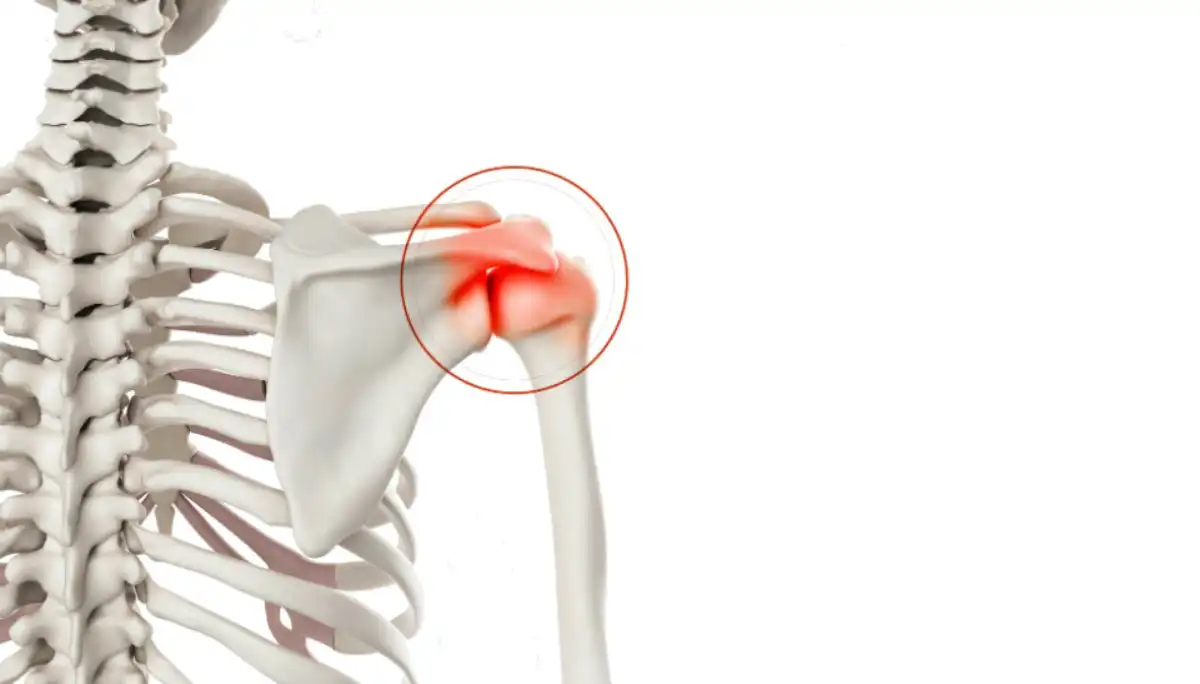
Le syndrome facettaire lombaire est une affection musculosquelettique courante caractérisée par des douleurs et un dysfonctionnement des articulations facettaires de la région lombaire de la colonne vertébrale. Ces articulations zygapophysaires sont essentielles à la stabilité et à la mobilité de la colonne vertébrale. Les dommages, la surutilisation ou la dégénérescence de ces articulations peuvent entraîner des douleurs importantes et une fonction restreinte. Cette affection met en évidence le rôle essentiel des articulations facettaires dans le maintien de la santé et de la mobilité de la colonne vertébrale.
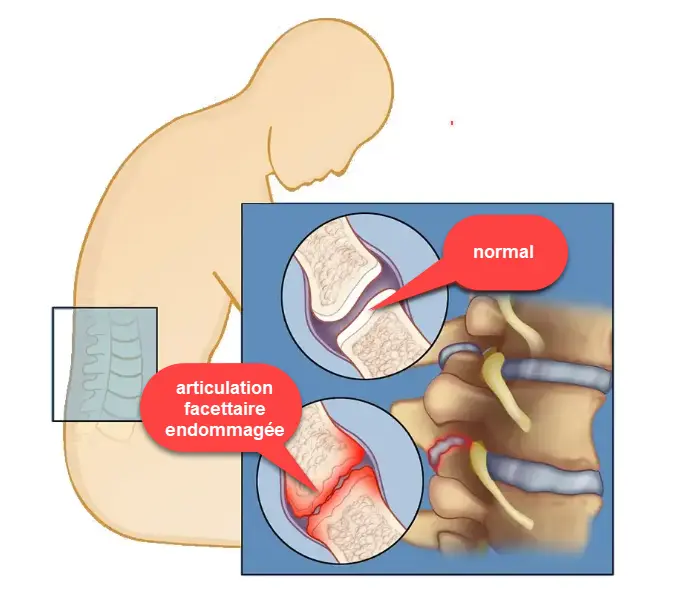
Les articulations facettaires relient les vertèbres, offrant à la fois stabilité et souplesse. Elles sont recouvertes de cartilage et encapsulées par une membrane remplie de liquide qui facilite les mouvements. Le syndrome facettaire lombaire apparaît lorsque l’usure amincit la capsule protectrice et érode le cartilage. Sans lubrification et amortissement adéquats, les articulations frottent les unes contre les autres, provoquant inflammation et irritation. Ce processus contribue non seulement à la douleur, mais favorise également une dégénérescence plus poussée.
Le syndrome facettaire lombaire se caractérise par une douleur provenant des articulations facettaires du bas du dos. Cette douleur irradie souvent vers les fesses et les cuisses. Le syndrome peut se développer de manière aiguë, par exemple après un traumatisme ou des mouvements brusques, ou se manifester de manière chronique en raison d’une dégénérescence progressive. Les patients signalent souvent une douleur et une raideur profondes et localisées, en particulier lors des mouvements de la colonne vertébrale tels que l’extension, la rotation ou la torsion. Ces mouvements exacerbent la tension exercée sur les articulations enflammées, ce qui intensifie l’inconfort.
Le syndrome facettaire se distingue par son origine articulaire, contrairement à la douleur discale, qui touche les disques intervertébraux. Les articulations facettaires sont conçues pour stabiliser la colonne vertébrale et limiter les mouvements excessifs. Lorsqu’elles sont soumises à des contraintes mécaniques répétitives, elles peuvent perdre leur alignement et leur glissement, ce qui entraîne une inflammation et une irritation des nerfs sensoriels environnants. Ce dysfonctionnement articulaire perturbe la biomécanique normale de la colonne vertébrale, contribuant ainsi à la douleur et à la raideur chroniques.
Il est essentiel de reconnaître que le syndrome facettaire lombaire n’est pas exclusif aux personnes âgées. Bien que les changements dégénératifs soient plus fréquents avec l’âge, le stress répétitif, une mauvaise posture et certaines professions peuvent prédisposer les jeunes à cette affection. Par exemple, les athlètes ou les personnes ayant un travail physiquement exigeant peuvent connaître une usure prématurée de leurs articulations facettaires.
Un diagnostic précoce et un traitement ciblé sont essentiels pour gérer efficacement le syndrome facettaire lombaire. Des options non invasives comme la physiothérapie, les médicaments anti-inflammatoires et les modifications du mode de vie peuvent atténuer les symptômes et rétablir la fonction. Dans les cas plus graves, des interventions telles que des injections dans les articulations facettaires ou une ablation par radiofréquence peuvent être recommandées.
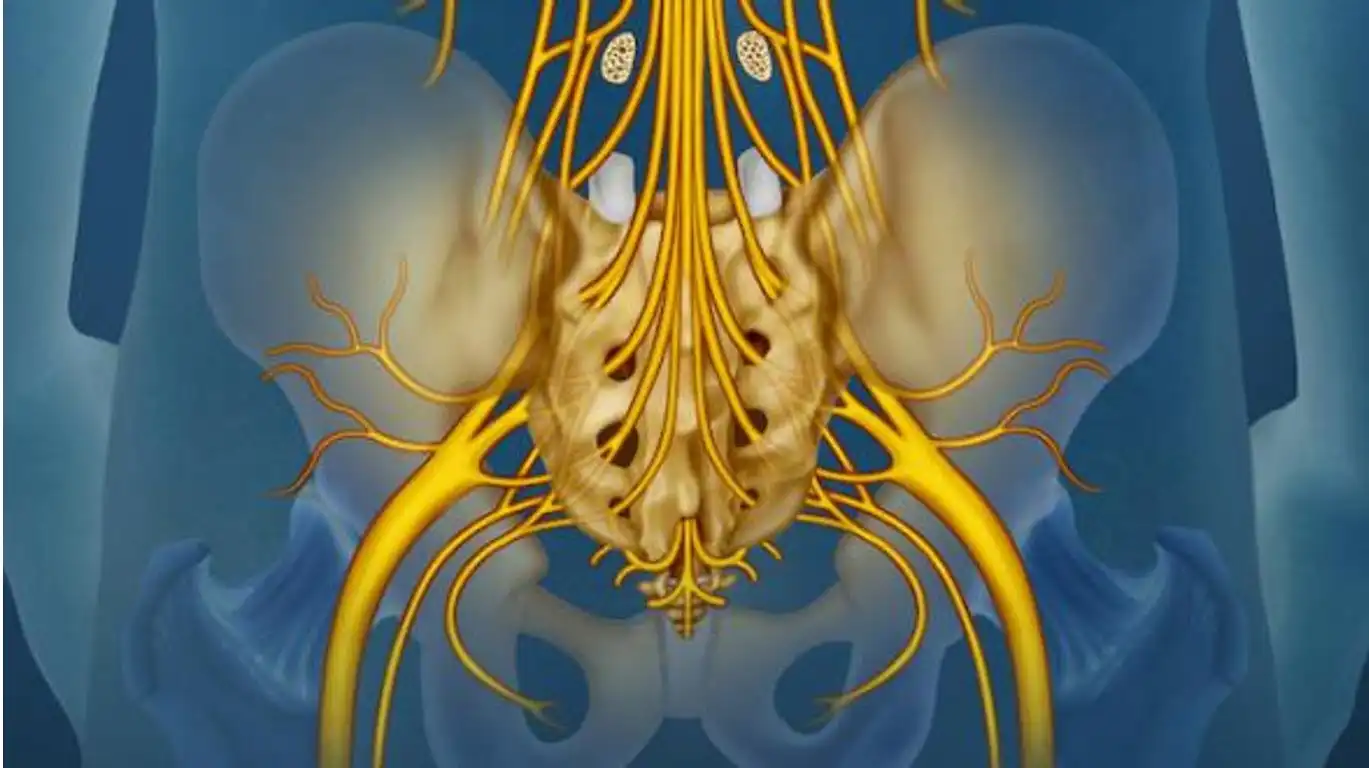
Localisation et rôle des articulations facettaires
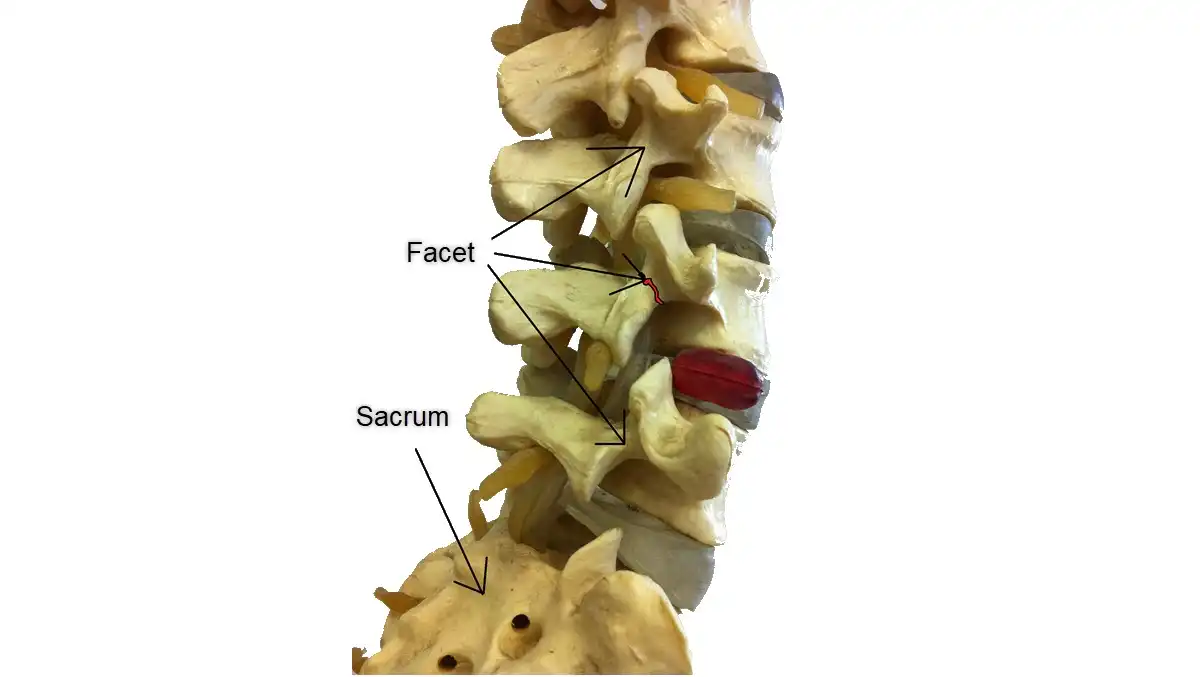
Les articulations facettaires, ou articulations zygapophysaires, sont situées à l’arrière de chaque vertèbre et se trouvent de chaque côté de la colonne vertébrale. Chaque vertèbre possède deux paires d’articulations facettaires : une paire supérieure, qui s’articule avec la vertèbre située au-dessus d’elle, et une paire inférieure, qui s’articule avec la vertèbre située en dessous. Les articulations facettaires lombaires jouent un rôle crucial dans la stabilité et la mobilité de la colonne vertébrale. Elles permettent la flexion, l’extension et la rotation tout en maintenant l’alignement de la colonne vertébrale et en limitant les mouvements excessifs qui peuvent causer des blessures.
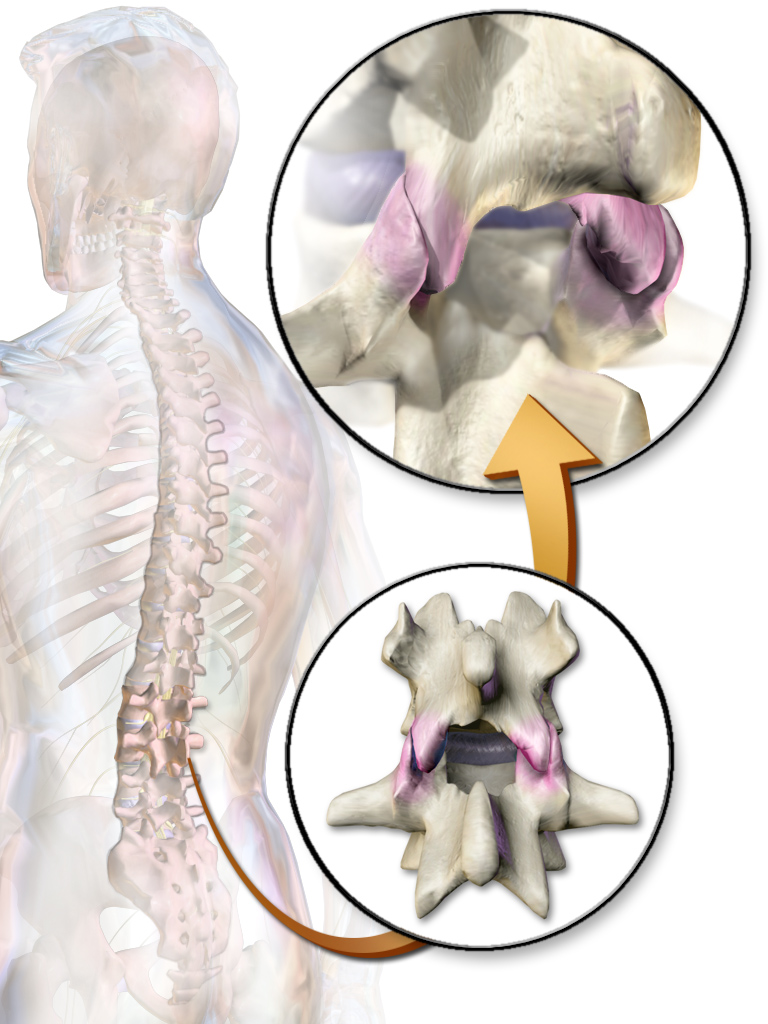
Structure des articulations à facettes
Les articulations facettaires, également appelées articulations zygapophysaires, sont des structures anatomiques essentielles de la colonne vertébrale qui assurent la stabilité et permettent un mouvement contrôlé. Ces articulations se trouvent sur la face postérieure de chaque vertèbre et relient les vertèbres adjacentes, formant ainsi un élément clé de la colonne vertébrale.
D’un point de vue anatomique, chaque articulation facettaire comprend deux surfaces articulaires : l’une provenant du processus articulaire supérieur de la vertèbre inférieure et l’autre du processus articulaire inférieur de la vertèbre supérieure. Ces surfaces sont recouvertes d’une couche protectrice lisse de cartilage hyalin, qui minimise la friction et permet un mouvement fluide. L’articulation est entourée d’une capsule fibreuse tapissée d’une membrane synoviale, qui sécrète du liquide synovial. Ce liquide lubrifie l’articulation, réduisant l’usure et assurant une articulation fluide lors de mouvements tels que la flexion, la torsion ou l’extension du dos.
Les articulations facettaires sont conçues pour supporter des charges importantes et assurer la stabilité, en particulier au niveau de la colonne lombaire, où elles supportent une grande partie du poids du corps. Elles fonctionnent en conjonction avec les disques intervertébraux pour limiter les mouvements excessifs, tels que la torsion ou le cisaillement, qui pourraient compromettre l’intégrité de la colonne vertébrale. En répartissant les contraintes mécaniques, ces articulations protègent également les autres structures de la colonne vertébrale, notamment les disques et les ligaments, des dommages.
Malgré leur conception robuste, les articulations à facettes ne sont pas à l’abri de la dégénérescence. Au fil du temps, le cartilage qui amortit les surfaces articulaires peut se détériorer en raison du vieillissement, d’un stress répétitif ou d’un traumatisme. Ce processus, connu sous le nom d’arthrose des articulations à facettes, entraîne une réduction de l’espace articulaire, une augmentation des frottements et le développement d’excroissances ou d’éperons osseux. Ces changements peuvent provoquer des douleurs, des raideurs et une perte de souplesse de la colonne vertébrale. La dégénérescence de la région lombaire entraîne souvent des symptômes qui interfèrent avec les activités quotidiennes, comme des difficultés à se pencher ou à se tordre.
Lorsque les facettes articulaires sont altérées, elles peuvent également déclencher une douleur réflexe qui irradie vers d’autres parties du corps. Par exemple, un dysfonctionnement des facettes lombaires peut provoquer une propagation de la douleur vers les hanches, les fesses ou les membres inférieurs. Cette affection, souvent appelée syndrome des facettes articulaires, est généralement aggravée par des mouvements spécifiques, notamment l’extension du dos ou la rotation latérale.
Causes et facteurs prédisposants du syndrome des facettes lombaires
Vieillissement et dégénérescence articulaire
L’un des facteurs les plus importants dans le développement du syndrome facettaire lombaire est le processus de dégénérescence articulaire lié à l’âge. Avec l’âge, les articulations facettaires subissent une usure progressive du cartilage, ce qui entraîne une perte de souplesse et une diminution de l’espace articulaire. Cette dégénérescence s’accompagne souvent d’une inflammation des facettes, de la formation d’ostéophytes (excroissances osseuses) et d’un épaississement de la capsule articulaire.
Au fil du temps, la perte de cartilage peut provoquer une augmentation de la friction entre les surfaces articulaires, ce qui entraîne une augmentation de l’inflammation et de la douleur. Les ostéophytes peuvent également comprimer les nerfs environnants, provoquant des douleurs irradiantes et des symptômes neurologiques. Ce processus dégénératif est inévitable avec l’âge, mais il peut être retardé ou atténué par des mesures préventives, telles que la correction de la posture et le maintien d’une bonne condition physique.
Mauvaise posture et surmenage
Une mauvaise posture est un facteur de risque majeur dans le développement du syndrome facettaire lombaire. La colonne vertébrale est conçue pour être maintenue dans une courbure naturelle (lordose lombaire) afin de répartir uniformément les charges et de réduire la tension sur les structures articulaires. Cependant, des habitudes posturales inappropriées, comme une position assise prolongée ou une flexion excessive du dos, peuvent entraîner un mauvais alignement des facettes et augmenter la tension mécanique.
Les employés de bureau, les chauffeurs routiers et les personnes qui travaillent en effectuant des mouvements répétitifs ou en restant debout pendant des périodes prolongées sont particulièrement à risque. Les athlètes, notamment les haltérophiles, les gymnastes et les joueurs de tennis, exercent également une pression répétée sur leur colonne vertébrale, ce qui peut entraîner une surutilisation des facettes articulaires et provoquer une inflammation chronique.
Traumatismes et mouvements brusques
Les traumatismes directs, comme les chutes ou les accidents de voiture, sont une autre cause fréquente du syndrome des facettes lombaires. Un impact violent peut provoquer un désalignement articulaire, une déchirure de la capsule articulaire ou des lésions cartilagineuses, ce qui entraîne une inflammation immédiate des facettes. Les mouvements brusques ou les faux mouvements, notamment ceux impliquant une extension ou une torsion excessive du dos, peuvent également endommager les facettes et déclencher des douleurs lombaires aiguës.
En conclusion, les articulations facettaires jouent un rôle essentiel dans la stabilisation de la colonne vertébrale et dans sa flexibilité. Bien que leur structure soit bien adaptée pour résister au stress et faciliter le mouvement, ces articulations sont sujettes à l’usure au fil du temps. Comprendre leur anatomie et leur fonction est essentiel pour diagnostiquer et gérer efficacement des pathologies telles que le syndrome des articulations facettaires et l’arthrose.
Les sports de contact, comme le rugby ou le football, exposent les athlètes à un risque accru de lésions facettaires en raison d’impacts répétés et de mouvements imprévisibles. De même, les personnes qui s’adonnent à des activités nécessitant de soulever des charges lourdes sans technique appropriée peuvent être exposées à un risque accru de dysfonctionnement facettaire.
Déséquilibres musculaires et compensations posturales
Les déséquilibres musculaires sont un facteur souvent sous-estimé dans le développement de la dysfonction facettaire. Lorsque certains muscles stabilisateurs de la colonne lombaire sont affaiblis ou contractés, d’autres muscles doivent compenser, ce qui entraîne une surcharge mécanique sur les articulations facettaires. Par exemple, des muscles abdominaux et des muscles paravertébraux affaiblis peuvent provoquer une hyperlordose lombaire, augmentant la pression sur les facettes postérieures.
De plus, des muscles tendus comme les muscles érecteurs du rachis, le psoas ou le carré des lombes peuvent limiter la mobilité lombaire et perturber l’alignement de la colonne vertébrale. Ces déséquilibres et compensations, s’ils ne sont pas corrigés, créent un cercle vicieux de douleur et de dysfonctionnement articulaire.
Obésité et augmentation du stress mécanique
L’obésité est un facteur de risque important du syndrome facettaire lombaire, car le surpoids augmente les contraintes mécaniques sur la colonne vertébrale. Chaque kilo supplémentaire ajoute une pression supplémentaire sur les facettes lombaires, augmentant ainsi leur usure prématurée. Les personnes obèses ont également tendance à adopter des postures compensatoires pour supporter leur poids, ce qui accentue encore davantage les désalignements et les dysfonctionnements des facettes.
L’accumulation de graisse abdominale peut également altérer le centre de gravité et entraîner une augmentation de la lordose lombaire, ce qui accroît la pression sur les facettes postérieures. Une bonne gestion du poids corporel par une alimentation saine et une activité physique régulière est essentielle pour réduire le risque de développer ce syndrome.
Facteurs génétiques et prédisposition familiale
Certaines études ont montré une prédisposition génétique aux maladies dégénératives des articulations, notamment aux pathologies facettaires. Les personnes ayant des antécédents familiaux d’arthrose, de spondylarthrite ou de maladies dégénératives de la colonne vertébrale présentent un risque accru de développer un syndrome facettaire lombaire. Des caractéristiques anatomiques, telles qu’une courbure lombaire prononcée ou une inclinaison excessive du bassin, peuvent également être héréditaires et influencer la prédisposition au syndrome facettaire.
Facteurs de risque du syndrome facettaire lombaire
Le syndrome des facettes lombaires, une cause fréquente de lombalgie, résulte d’un dysfonctionnement ou d’une dégénérescence des articulations facettaires de la colonne lombaire. Divers facteurs peuvent augmenter le risque de développer cette affection, dont beaucoup sont liés au mode de vie, aux habitudes professionnelles et aux problèmes de santé sous-jacents.
Vieillissement et dégénérescence
L’un des principaux facteurs de risque du syndrome facettaire lombaire est le vieillissement. Au fil du temps, le cartilage des articulations facettaires se détériore naturellement, ce qui entraîne l’arthrose. Ce processus dégénératif réduit la flexibilité des articulations et leur capacité à supporter des charges mécaniques, les rendant plus vulnérables aux blessures et à la douleur. Les changements liés à l’âge comprennent également la formation d’éperons osseux, qui peuvent aggraver davantage le dysfonctionnement articulaire et contribuer à l’irritation nerveuse.
Mouvements répétitifs et mauvaise posture
Les habitudes de vie et de travail influent considérablement sur la santé des facettes articulaires lombaires. Les emplois ou activités qui nécessitent des flexions, des torsions ou des soulèvements de charges lourdes répétitifs exercent une pression considérable sur le bas du dos. Une mauvaise posture, que ce soit pendant une position assise ou debout prolongée ou lors de tâches physiques, peut entraîner une répartition inégale du poids sur les articulations de la colonne vertébrale, augmentant ainsi la tension sur les facettes. Au fil du temps, ces contraintes répétitives peuvent provoquer des microtraumatismes, accélérant le processus d’usure.
Traumatisme et blessure
Un traumatisme soudain, comme une chute, une blessure sportive ou un accident de voiture, peut endommager directement les articulations facettaires ou les structures environnantes. L’inflammation et l’instabilité qui en résultent peuvent contribuer au développement du syndrome facettaire lombaire. Même des blessures mineures, si elles ne sont pas traitées, peuvent entraîner un dysfonctionnement articulaire chronique.
Surpoids et obésité
Le surpoids exerce une pression supplémentaire sur la colonne lombaire, en particulier sur les articulations facettaires. Cette charge mécanique accrue accélère la dégénérescence articulaire et augmente le risque de développer des douleurs et des raideurs. L’obésité est également associée à une inflammation systémique, qui peut aggraver la détérioration des articulations.
Mode de vie sédentaire
Le manque d’activité physique régulière contribue à l’affaiblissement des muscles du tronc et du dos, qui sont essentiels au soutien de la colonne vertébrale. Un faible tonus musculaire peut entraîner une plus grande dépendance aux articulations facettaires pour la stabilité, ce qui entraîne une usure accrue. Des périodes prolongées d’inactivité, comme rester assis pendant des heures sans pause, contribuent également à la raideur et à l’inconfort des articulations.
Facteurs génétiques et structurels
Les personnes présentant une prédisposition génétique à des pathologies telles que l’arthrose ou des anomalies de l’alignement de la colonne vertébrale, comme la scoliose ou la lordose, présentent un risque plus élevé de syndrome facettaire lombaire. Ces variations structurelles peuvent entraîner une charge articulaire inégale et une usure plus rapide du cartilage.
Mécanismes de la dégénérescence des facettes
Les facettes articulaires sont des articulations synoviales qui stabilisent la colonne vertébrale tout en permettant les mouvements de flexion, d’extension et de rotation. Elles sont constituées de surfaces recouvertes de cartilage hyalin, entourées d’une capsule articulaire contenant du liquide synovial. Ce liquide lubrifie les surfaces articulaires et les protège de l’usure. Cependant, plusieurs mécanismes peuvent conduire à une dégénérescence progressive des facettes lombaires.
1. Usure cartilagineuse
L’un des principaux mécanismes de la dégénérescence facettaire est l’usure progressive du cartilage recouvrant les surfaces articulaires. Avec l’âge, le cartilage hyalin perd progressivement sa capacité à absorber les chocs et à réduire les frottements entre les surfaces articulaires. Cette perte de souplesse et d’élasticité entraîne une érosion du cartilage, exposant les os sous-jacents à des frottements directs. Cette usure du cartilage est accélérée par les contraintes mécaniques répétitives, telles que les mouvements de torsion, de flexion et d’extension, ainsi que par une mauvaise posture.
L’érosion du cartilage peut provoquer une inflammation chronique de l’articulation, due à la libération de médiateurs inflammatoires tels que les cytokines et les prostaglandines. Cette inflammation contribue à la douleur et à la raideur ressenties par les patients atteints du syndrome facettaire lombaire.
2. Formation d’ostéophytes
En réponse à l’usure du cartilage, le corps tente de compenser cette perte en formant des ostéophytes, qui sont des excroissances osseuses qui se développent autour des articulations facettaires. Les ostéophytes sont censés stabiliser l’articulation endommagée, mais leur présence peut provoquer une compression des structures environnantes, telles que les nerfs sensoriels et les ligaments. La formation d’ostéophytes est un signe de dégénérescence avancée et peut entraîner des douleurs irradiantes et des limitations fonctionnelles importantes.
Les ostéophytes peuvent également réduire l’espace articulaire et limiter la mobilité des facettes, ce qui aggrave encore la raideur et la douleur ressenties par les patients. De plus, les ostéophytes peuvent exercer une pression sur les racines nerveuses voisines, provoquant une douleur irradiante ou des symptômes neurologiques.
3. Hyperlordose lombaire et instabilité articulaire
La dégénérescence des facettes lombaires peut également être favorisée par des changements posturaux, comme l’hyperlordose lombaire. L’hyperlordose est une accentuation excessive de la courbure naturelle de la colonne lombaire, qui exerce une pression accrue sur les facettes postérieures. Cette posture augmente les forces de compression sur les facettes et accélère leur usure. À long terme, cette usure peut entraîner une instabilité articulaire, rendant les facettes plus sensibles aux blessures ou inflammations répétées.
L’instabilité articulaire est souvent aggravée par des déséquilibres musculaires ou une faiblesse des muscles stabilisateurs de la colonne vertébrale. Les facettes sont alors soumises à une contrainte accrue pour compenser ce manque de stabilité, ce qui accélère leur dégénérescence.
Physiopathologie du syndrome des facettes lombaires
La physiopathologie du syndrome facettaire lombaire est caractérisée par des mécanismes complexes de dégénérescence articulaire qui affectent les facettes lombaires et leur impact sur les structures nerveuses et musculaires environnantes. La compréhension de ces mécanismes est essentielle pour guider les stratégies de prise en charge et améliorer la qualité de vie des patients. Dans cette section, nous passerons en revue les processus de dégénérescence facettaire et leur impact sur les structures nerveuses et musculaires environnantes.
Mécanismes de la dégénérescence des facettes
Les facettes articulaires sont des articulations synoviales qui stabilisent la colonne vertébrale tout en permettant les mouvements de flexion, d’extension et de rotation. Elles sont constituées de surfaces recouvertes de cartilage hyalin, entourées d’une capsule articulaire contenant du liquide synovial. Ce liquide lubrifie les surfaces articulaires et les protège de l’usure. Cependant, plusieurs mécanismes peuvent conduire à une dégénérescence progressive des facettes lombaires.
1. Usure cartilagineuse
L’un des principaux mécanismes de la dégénérescence facettaire est l’usure progressive du cartilage recouvrant les surfaces articulaires. Avec l’âge, le cartilage hyalin perd progressivement sa capacité à absorber les chocs et à réduire les frottements entre les surfaces articulaires. Cette perte de souplesse et d’élasticité entraîne une érosion du cartilage, exposant les os sous-jacents à des frottements directs. Cette usure du cartilage est accélérée par les contraintes mécaniques répétitives, telles que les mouvements de torsion, de flexion et d’extension, ainsi que par une mauvaise posture.
L’érosion du cartilage peut provoquer une inflammation chronique de l’articulation, due à la libération de médiateurs inflammatoires tels que les cytokines et les prostaglandines. Cette inflammation contribue à la douleur et à la raideur ressenties par les patients atteints du syndrome facettaire lombaire.
2. Formation d’ostéophytes
En réponse à l’usure du cartilage, le corps tente de compenser cette perte en formant des ostéophytes, qui sont des excroissances osseuses qui se développent autour des articulations facettaires. Les ostéophytes sont censés stabiliser l’articulation endommagée, mais leur présence peut provoquer une compression des structures environnantes, telles que les nerfs sensoriels et les ligaments. La formation d’ostéophytes est un signe de dégénérescence avancée et peut entraîner des douleurs irradiantes et des limitations fonctionnelles importantes.
Les ostéophytes peuvent également réduire l’espace articulaire et limiter la mobilité des facettes, ce qui aggrave encore la raideur et la douleur ressenties par les patients. De plus, les ostéophytes peuvent exercer une pression sur les racines nerveuses voisines, provoquant une douleur irradiante ou des symptômes neurologiques.
3. Hyperlordose lombaire et instabilité articulaire
La dégénérescence des facettes lombaires peut également être favorisée par des changements posturaux, comme l’hyperlordose lombaire. L’hyperlordose est une accentuation excessive de la courbure naturelle de la colonne lombaire, qui exerce une pression accrue sur les facettes postérieures. Cette posture augmente les forces de compression sur les facettes et accélère leur usure. À long terme, cette usure peut entraîner une instabilité articulaire, rendant les facettes plus sensibles aux blessures ou inflammations répétées.
L’instabilité articulaire est souvent aggravée par des déséquilibres musculaires ou une faiblesse des muscles stabilisateurs de la colonne vertébrale. Les facettes sont alors soumises à une contrainte accrue pour compenser ce manque de stabilité, ce qui accélère leur dégénérescence.
Impact sur les structures nerveuses et musculaires
Les mécanismes de la dégénérescence facettaire ne se limitent pas aux articulations elles-mêmes, mais ont également un impact important sur les structures nerveuses et musculaires environnantes. La douleur et le dysfonctionnement résultant de cette dégénérescence peuvent entraîner des réactions compensatoires et une irritation des tissus environnants.
1. Irritation des nerfs sensoriels
Les facettes articulaires sont riches en terminaisons nerveuses sensorielles, appelées nocicepteurs, qui transmettent les signaux de douleur au système nerveux central. Lorsque les facettes articulaires sont enflammées ou comprimées par des ostéophytes, ces nocicepteurs sont activés et envoient des signaux de douleur persistants. Cette irritation nerveuse contribue à la douleur profonde et lancinante ressentie dans le bas du dos et peut également provoquer une irradiation de la douleur vers les fesses ou les cuisses.
En raison de leur proximité avec les racines nerveuses lombaires, les facettes dégénérées peuvent également provoquer une compression ou une irritation des nerfs, entraînant une douleur irradiante similaire à la sciatique. Cependant, contrairement à la compression discale, la douleur facettaire est généralement limitée à la région lombaire et ne s’accompagne pas de symptômes neurologiques marqués, tels qu’un engourdissement ou une faiblesse musculaire.
2. Réactions et contractures musculaires
La dégénérescence des facettes lombaires peut également avoir un impact significatif sur les muscles environnants. En réponse à la douleur et à l’inflammation, les muscles paravertébraux et les muscles érecteurs du rachis peuvent se contracter de manière réflexe pour protéger les facettes endommagées. Ces contractions musculaires prolongées entraînent une raideur accrue et une mobilité lombaire réduite, ce qui aggrave encore les limitations fonctionnelles.
Les contractures musculaires peuvent également entraîner des douleurs secondaires et des points de tension myofasciaux, qui se manifestent par des douleurs locales et référées. Les muscles impliqués dans ces compensations sont souvent hypertoniques et peuvent être sensibles à la palpation. De plus, ces réactions musculaires prolongées peuvent créer un cercle vicieux de douleur et de dysfonctionnement articulaire, en augmentant le stress sur des facettes déjà dégénérées.
3. Déséquilibres posturaux et adaptations compensatoires
La dégénérescence des facettes peut également entraîner des déséquilibres posturaux et des adaptations compensatoires dans toute la colonne lombaire. Les patients atteints du syndrome des facettes lombaires adoptent souvent des postures protectrices pour éviter les mouvements douloureux, ce qui altère l’alignement de leur colonne vertébrale et exerce une pression sur d’autres structures articulaires. Par exemple, un patient peut adopter une légère posture de flexion pour soulager la pression sur les facettes postérieures, ce qui entraîne une augmentation de la tension sur les disques intervertébraux et les ligaments.
Ces adaptations posturales peuvent aggraver les déséquilibres musculaires existants et créer de nouvelles zones de dysfonctionnement articulaire. À long terme, ces déséquilibres peuvent entraîner des douleurs chroniques et des limitations fonctionnelles accrues, nécessitant une prise en charge globale et multidisciplinaire.
Symptômes et manifestations cliniques du syndrome des facettes lombaires
Le syndrome des facettes lombaires se présente sous la forme d’un spectre de symptômes cliniques dont l’intensité et la localisation peuvent varier selon les individus. Les patients atteints de ce syndrome signalent généralement des douleurs lombaires chroniques ou récurrentes, souvent exacerbées par des mouvements spécifiques de la colonne vertébrale. Une bonne compréhension des symptômes caractéristiques est essentielle pour différencier ce syndrome d’autres causes possibles de lombalgie, telles que les pathologies discales ou musculaires. Dans cette section, nous passerons en revue les principaux symptômes et manifestations cliniques associés au syndrome des facettes lombaires.
Douleur localisée dans la région lombaire
Le symptôme prédominant du syndrome facettaire lombaire est une douleur localisée dans le bas du dos. Cette douleur est souvent décrite comme profonde, sourde et persistante. Contrairement à la douleur discale, qui peut être vive et lancinante, la douleur facettaire a tendance à être plus diffuse et est souvent ressentie des deux côtés de la colonne vertébrale. Elle peut irradier latéralement vers les fesses et parfois jusqu’au haut des cuisses, sans dépasser les genoux.
Les patients signalent souvent une augmentation de l’intensité de la douleur lors des mouvements de flexion ou d’extension latérale du dos. Par exemple, se pencher en arrière ou faire pivoter le tronc peut provoquer une aggravation des symptômes. En effet, ces mouvements sollicitent davantage les facettes postérieures, augmentant ainsi la pression et l’irritation sur les structures déjà enflammées.
Raideur matinale et mobilité réduite
Un autre symptôme fréquent chez les patients atteints du syndrome facettaire lombaire est la raideur matinale. Après une période de repos prolongée, notamment au réveil, les patients peuvent ressentir une raideur importante dans le bas du dos, accompagnée d’une sensation de blocage articulaire. Cette raideur peut s’améliorer après quelques minutes de mouvement ou d’étirement, mais elle a tendance à réapparaître après des périodes prolongées d’immobilité, comme une position assise prolongée.
Cette diminution de la mobilité lombaire affecte les mouvements du quotidien, comme se pencher pour ramasser un objet, se tourner dans le lit ou se lever d’une chaise. Les patients peuvent également avoir des difficultés à effectuer des activités physiques, en particulier celles qui nécessitent une flexion ou une extension de la colonne vertébrale.
Douleur irradiant vers les fesses et les cuisses
Dans certains cas, les douleurs facettaires peuvent s’étendre au-delà de la région lombaire et irradier vers les fesses ou le haut des cuisses. Bien que cette irradiation soit généralement limitée aux fesses, elle peut parfois s’étendre aux cuisses sans jamais dépasser les genoux, contrairement à la sciatique d’origine discale. Cette douleur irradiante résulte souvent d’une irritation des nerfs sensitifs proches des articulations facettaires, et peut être confondue avec une douleur neuropathique.
Cette particularité peut rendre le diagnostic plus complexe, car de nombreuses pathologies lombaires présentent des irradiations similaires. Cependant, la différence essentielle réside dans l’absence de symptômes neurologiques tels que l’engourdissement, les picotements ou la faiblesse musculaire, qui sont plus fréquents dans les cas de compression discale.
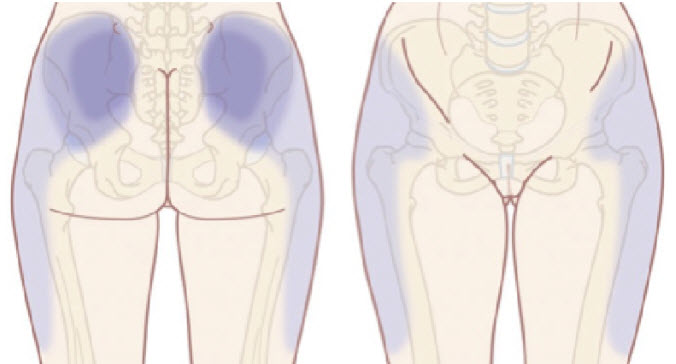
Douleur à la palpation des articulations facettaires
Lors de l’évaluation clinique, la douleur à la palpation des facettes articulaires est un signe caractéristique du syndrome facettaire lombaire. Un professionnel de santé qualifié, tel qu’un ostéopathe, peut exercer une légère pression sur les facettes articulaires en les localisant sur la face postérieure de la colonne lombaire. La douleur reproduite lors de cette palpation indique une possible atteinte des facettes articulaires dans la symptomatologie du patient.
Il est également fréquent que les patients signalent une sensibilité accrue lors des tests de mobilisation articulaire, tels que les mouvements d’extension lombaire ou de rotation latérale. Ces tests permettent d’évaluer la réponse des facettes au mouvement et de confirmer l’implication de ces structures articulaires.
Aggravation de la douleur avec l’activité et maintien prolongé de certaines postures
Les patients atteints du syndrome des facettes lombaires signalent souvent une aggravation de la douleur en cas d’activité physique prolongée ou de maintien de certaines postures. Par exemple, rester assis ou debout pendant une longue période peut provoquer une gêne accrue en raison de la pression continue exercée sur les facettes lombaires. De même, les activités nécessitant des torsions ou le levage de charges lourdes ont tendance à exacerber les symptômes.
Cette aggravation posturale et dynamique est une caractéristique clé qui distingue le syndrome facettaire des autres sources de lombalgie, telles que les pathologies discales, qui sont souvent exacerbées par les mouvements de flexion vers l’avant.
Absence de signes neurologiques marqués
Il est important de souligner que dans la plupart des cas de syndrome facettaire lombaire, les patients ne présentent pas de signes neurologiques marqués, tels qu’un engourdissement, des picotements ou une faiblesse musculaire des membres inférieurs. Cette absence de signes neurologiques permet de différencier le syndrome facettaire des pathologies discales, telles que la hernie discale, qui peuvent comprimer les racines nerveuses et provoquer des symptômes neurologiques importants.
Les symptômes neurologiques sont généralement absents, car le syndrome facettaire n’affecte pas directement les racines nerveuses, mais plutôt les articulations postérieures de la colonne vertébrale. Il est toutefois possible que des ostéophytes ou des excroissances osseuses formées au niveau des facettes exercent une compression partielle sur les nerfs voisins, provoquant une douleur irradiante.
En résumé, les symptômes du syndrome facettaire lombaire se caractérisent principalement par des douleurs locales ou irradiées, une raideur matinale, une sensibilité à la palpation et une aggravation lors de mouvements spécifiques ou du maintien prolongé de certaines postures. Ces manifestations cliniques doivent être prises en compte lors de l’évaluation et de la prise en charge des patients, afin de différencier cette affection des autres pathologies lombaires et de mettre en place une stratégie thérapeutique adaptée.
Diagnostic du syndrome des facettes lombaires
Le diagnostic du syndrome des facettes lombaires nécessite une approche clinique et des examens complémentaires appropriés pour distinguer cette pathologie des autres causes potentielles de lombalgie. Une évaluation complète, comprenant une anamnèse détaillée, des examens cliniques ciblés et des examens d’imagerie si nécessaire, est essentielle. L’approche diagnostique doit être rigoureuse pour guider avec précision le traitement et éviter les erreurs diagnostiques. Dans cette section, nous explorerons en détail l’évaluation clinique et les tests de mobilité ainsi que l’utilisation d’examens d’imagerie pour confirmer la présence de ce syndrome.
Évaluation clinique et tests de mobilité
L’évaluation clinique est une étape cruciale dans le diagnostic du syndrome facettaire lombaire. Elle consiste en une série de questions et de tests physiques pour évaluer la nature de la douleur, les facteurs aggravants et les limitations fonctionnelles. Une évaluation clinique complète commence par une anamnèse détaillée, suivie de tests de mobilité et de palpation pour confirmer l’atteinte des facettes.
Anamnèse complète
L’anamnèse est le point de départ de l’évaluation clinique. Le professionnel de santé interroge le patient sur l’historique de la douleur, son apparition, sa localisation et son évolution dans le temps. Les patients atteints du syndrome des facettes lombaires décrivent généralement une douleur localisée dans la région lombaire, souvent ressentie des deux côtés de la colonne vertébrale. Cette douleur est généralement aggravée par l’extension, la rotation ou la flexion latérale du dos.
Les questions doivent également porter sur les habitudes de vie du patient, comme la posture au travail, les activités physiques pratiquées et les antécédents de traumatismes ou de mouvements brusques. Ces éléments permettent d’identifier les facteurs de risque potentiels et d’orienter l’évaluation clinique vers un diagnostic de syndrome facettaire lombaire.
Tests de mobilité
Une fois l’anamnèse réalisée, l’évaluation clinique se poursuit par des tests de mobilité ciblés, qui visent à reproduire la douleur ressentie par le patient. Les tests de mobilité permettent d’évaluer la fonction des articulations facettaires et de confirmer leur implication dans la symptomatologie. Parmi les tests les plus couramment utilisés, on trouve :
- Test d’extension lombaire : Ce test consiste à demander au patient de se pencher en arrière tout en observant les réactions. La douleur déclenchée lors de cette extension traduit souvent une irritation des facettes postérieures, due à la compression exercée sur les articulations.
- Test de rotation latérale : ce test évalue la douleur lors de la rotation du tronc. On demande au patient de faire pivoter le tronc vers la gauche puis vers la droite. Une douleur localisée dans la région lombaire lors de ces mouvements indique une possible atteinte des facettes articulaires.
- Palpation des facettes : Lors de l’examen physique, le professionnel de santé effectue une palpation des facettes lombaires pour évaluer leur sensibilité. La reproduction de la douleur lors de cette palpation est un signe clinique caractéristique du syndrome facettaire lombaire.
Ces tests cliniques sont essentiels pour différencier le syndrome facettaire des autres causes possibles de lombalgie, telles que les pathologies discales, les douleurs musculaires ou les lésions ligamentaires.
Utilisation de l’imagerie médicale et de tests complémentaires
Lorsque les examens cliniques indiquent une suspicion de syndrome facettaire lombaire, des examens d’imagerie médicale peuvent être nécessaires pour confirmer le diagnostic et écarter d’autres pathologies. Les examens d’imagerie permettent de visualiser les structures osseuses, les articulations et les tissus mous de la colonne lombaire. Ils apportent des informations précieuses sur l’état des articulations facettaires, la présence de lésions ou de signes de dégénérescence.
Radiographie lombaire
Les radiographies sont souvent le premier examen d’imagerie utilisé pour évaluer la structure osseuse de la colonne lombaire. Bien que cet examen ne puisse pas visualiser directement les facettes articulaires, il peut révéler des signes de dégénérescence articulaire tels que des ostéophytes, un rétrécissement de l’espace articulaire ou une hyperlordose. Les radiographies sont particulièrement utiles pour écarter d’autres causes osseuses de lombalgie, telles que des fractures ou des déformations de la colonne vertébrale.
Tomodensitométrie (TDM)
La tomodensitométrie (ou CT scan) est un examen d’imagerie qui permet de visualiser en détail les structures osseuses et articulaires de la colonne lombaire. Contrairement aux rayons X, la CT scan fournit une image en coupe transversale des facettes articulaires, ce qui permet de détecter des anomalies telles que des fractures, des déformations articulaires ou une hypertrophie des facettes. Cet examen est indiqué lorsque des signes de dégénérescence avancée sont suspectés ou lorsqu’une compression nerveuse par des ostéophytes est envisagée.
Imagerie par résonance magnétique (IRM)
L’IRM est l’examen de choix pour évaluer les structures articulaires et les tissus mous de la colonne lombaire. Cet examen non invasif permet de visualiser les facettes articulaires, les disques intervertébraux, les ligaments et les muscles environnants. L’IRM peut révéler une inflammation des facettes, des déformations du cartilage ou des épanchements intra-articulaires. De plus, l’IRM peut exclure d’autres pathologies pouvant provoquer des douleurs similaires, telles que les hernies discales, la sténose rachidienne lombaire ou les affections musculaires.
Approche ostéopathique
L’ostéopathie propose une approche holistique et pratique de la prise en charge du syndrome des facettes lombaires. En s’attaquant aux déséquilibres structurels et fonctionnels contribuant à la maladie, le traitement ostéopathique vise à restaurer la mobilité, à réduire la douleur et à améliorer la santé globale de la colonne vertébrale. À l’aide de techniques manuelles adaptées aux besoins du patient, l’ostéopathe cherche à améliorer la fonction des articulations facettaires tout en soulageant les tensions musculaires et les problèmes posturaux associés.
Techniques de mobilisation articulaire
L’un des principaux outils utilisés en ostéopathie pour traiter le syndrome des facettes lombaires est la mobilisation articulaire. Cette technique consiste à appliquer une légère pression et des mouvements rythmiques sur les articulations touchées. L’objectif est de faciliter le glissement des surfaces articulaires, de réduire la raideur articulaire et de soulager la tension autour des facettes. En mobilisant soigneusement la colonne lombaire, l’ostéopathe aide à rétablir l’amplitude de mouvement des articulations facettaires sans provoquer de tension ou d’inconfort excessifs. La mobilisation articulaire est particulièrement efficace pour traiter les blocages ou les restrictions articulaires, qui contribuent souvent aux douleurs liées aux facettes.
Libération myofasciale
La libération myofasciale est une autre technique clé utilisée dans les soins ostéopathiques pour le syndrome facettaire lombaire. Cette méthode vise à relâcher la tension dans les tissus myofasciaux, qui comprennent les muscles et les tissus conjonctifs environnants (fascia). La douleur due au dysfonctionnement des facettes articulaires provoque souvent un resserrement ou une rigidité de ces tissus, ce qui entraîne un inconfort supplémentaire et une mobilité limitée.
Grâce à des mouvements lents et délibérés et à une pression soutenue, la libération myofasciale contribue à soulager les tensions musculaires, à améliorer la circulation sanguine et à renforcer l’élasticité des tissus. Cette technique soulage non seulement les spasmes et les contractures musculaires, mais favorise également la relaxation et le bien-être. En s’attaquant à la tension dans les tissus mous entourant la colonne lombaire, la libération myofasciale contribue à la santé globale de la colonne vertébrale et facilite de meilleurs schémas de mouvement.
Techniques de manipulation ostéopathique douce
Les techniques de manipulation ostéopathique douces, telles que la manipulation indirecte et les méthodes fonctionnelles, sont particulièrement bénéfiques pour les patients atteints du syndrome facettaire lombaire. Ces techniques visent à libérer les restrictions articulaires et à optimiser la fonction des facettes articulaires sans recourir à des ajustements à haute vélocité qui peuvent être inappropriés pour certaines personnes.
La manipulation indirecte consiste à guider l’articulation vers une position de détente, permettant aux mécanismes de guérison naturels du corps de rétablir l’équilibre. Les techniques fonctionnelles, quant à elles, utilisent des mouvements contrôlés et subtils pour favoriser un bon alignement et réduire la tension articulaire. Les deux méthodes privilégient le confort et la sécurité du patient tout en atteignant l’objectif thérapeutique d’amélioration de la mobilité de la colonne vertébrale et de soulagement de la douleur.
Prévention et prise en charge du syndrome des facettes lombaires
La prévention et la prise en charge du syndrome facettaire lombaire reposent sur une approche multidimensionnelle visant à réduire les risques de dégénérescence articulaire, à soulager les symptômes et à améliorer la fonction globale de la colonne lombaire. Une combinaison de conseils posturaux, d’exercices spécifiques et d’interventions ostéopathiques est essentielle pour atteindre ces objectifs. Dans cette section, nous examinerons en détail les stratégies de prévention et de prise en charge de cette pathologie, en mettant l’accent sur les conseils posturaux, les exercices de renforcement et l’approche ostéopathique.
Conseils posturaux et prévention des surcharges
Une bonne posture est essentielle pour maintenir l’alignement et la santé des facettes articulaires. Une bonne posture permet de répartir uniformément les charges sur les structures vertébrales, réduisant ainsi le stress mécanique sur les facettes lombaires. À l’inverse, une mauvaise posture, notamment une flexion prolongée ou une extension excessive, augmente les forces de compression sur les facettes postérieures et accélère leur usure.
Éducation posturale
L’éducation posturale vise à sensibiliser les patients aux bonnes positions à adopter dans les activités quotidiennes et au travail. Les conseils de base comprennent :
- Maintenir une lordose lombaire naturelle : Il est essentiel de conserver une courbure lombaire neutre en position assise ou debout. Pour y parvenir, les patients doivent éviter de courber le bas du dos vers l’avant ou de se cambrer excessivement vers l’arrière.
- Adopter une position assise ergonomique : l’utilisation de chaises ergonomiques avec un bon soutien lombaire peut aider à prévenir les tensions facettaires. Les patients sont encouragés à ajuster leur chaise de bureau de manière à ce que les pieds soient à plat sur le sol et que les genoux soient légèrement en dessous des hanches.
- Évitez les mouvements brusques de torsion : les mouvements brusques de rotation du dos doivent être évités, en particulier lors du levage de poids. Il faut apprendre aux patients à tourner tout leur corps en pivotant les pieds plutôt qu’en utilisant uniquement la colonne vertébrale.
Réduction des charges et techniques de levage
Il est également essentiel de prévenir les surcharges afin de réduire le stress sur les facettes lombaires. Cela implique d’apprendre les techniques de levage appropriées et d’éviter les charges lourdes ou les positions prolongées.
- Technique de levage sécuritaire : Lors du levage d’objets, le patient doit plier les genoux et utiliser les muscles de ses jambes pour soulever la charge, tout en gardant le dos droit. Cette technique réduit la pression sur les facettes lombaires et limite les risques de blessures.
- Allégement des charges répétitives : Pour les travailleurs effectuant des tâches répétitives, il est recommandé de fractionner les charges ou de faire des pauses régulières pour éviter un stress prolongé sur la colonne vertébrale.
Exercices de renforcement et d’étirement lombaire
Les exercices de renforcement et d’étirement sont essentiels pour améliorer la stabilité et la souplesse de la colonne lombaire, tout en réduisant le stress sur les facettes. Un programme d’exercices ciblés permet de maintenir un alignement optimal et de prévenir les déséquilibres musculaires.
Renforcement musculaire
Les exercices de renforcement visent à stabiliser la colonne vertébrale en renforçant les muscles paravertébraux, les abdominaux et les muscles profonds du dos.
- Renforcement des muscles stabilisateurs : des exercices tels que les planches abdominales, les exercices de base et les extensions lombaires sont particulièrement efficaces pour renforcer les muscles stabilisateurs de la colonne vertébrale.
- Exercices de renforcement abdominal profond : Les exercices ciblant les muscles abdominaux profonds, tels que le transverse de l’abdomen, soutiennent efficacement la colonne lombaire et réduisent le stress sur les facettes.
Étirements spécifiques
Les étirements visent à améliorer la flexibilité des muscles et des structures autour de la colonne vertébrale, réduisant ainsi la tension sur les facettes.
- Étirements des muscles érecteurs du rachis et des quadriceps : Les muscles érecteurs du rachis et des quadriceps, souvent tendus en raison d’une mauvaise posture ou d’une hyperlordose lombaire, doivent être étirés régulièrement pour conserver une souplesse optimale.
- Étirements du psoas et des ischio-jambiers : les muscles du psoas et des ischio-jambiers sont généralement tendus chez les patients souffrant de douleurs lombaires. Des étirements réguliers de ces muscles peuvent aider à soulager la pression sur les facettes et à améliorer la mobilité.
Traitements ostéopathiques pour le syndrome des facettes lombaires
Les traitements ostéopathiques constituent une approche efficace pour la prise en charge du syndrome facettaire lombaire. L’ostéopathie, en tant que thérapie manuelle holistique, vise à restaurer la mobilité articulaire, à réduire les tensions musculaires et à améliorer la fonction des structures vertébrales. Des techniques spécifiques de mobilisation articulaire douce, de libération myofasciale et de thérapie manuelle pour soulager les points de tension jouent un rôle clé dans cette approche. Dans cette section, nous explorerons ces techniques et leurs effets sur les structures affectées.
Techniques douces de mobilisation articulaire
La mobilisation articulaire douce est une technique ostéopathique qui vise à restaurer l’amplitude de mouvement des facettes articulaires sans provoquer de stress excessif. Contrairement à la manipulation à haute vélocité (HVLA), les techniques de mobilisation douce impliquent des mouvements lents et contrôlés pour mobiliser les facettes articulaires de manière progressive.
1. Objectifs des mobilisations articulaires douces
L’objectif principal de ces mobilisations est de réduire les restrictions de mouvement et la douleur associées aux facettes lombaires. Les facettes sont souvent enflammées ou dégénérées en raison de contraintes mécaniques répétitives ou d’une dégénérescence cartilagineuse. Les mobilisations douces permettent d’améliorer la mobilité des facettes en favorisant un meilleur glissement entre les surfaces articulaires et en réduisant les frottements.
Ces techniques permettent également d’augmenter l’apport de liquide synovial à l’articulation, ce qui contribue à lubrifier les facettes et à réduire l’inflammation. De plus, elles stimulent les récepteurs proprioceptifs, ce qui améliore la perception de l’alignement de la colonne vertébrale et aide à corriger les postures inadaptées.
2. Application des techniques de mobilisation
Les techniques de mobilisation articulaire douces sont réalisées avec des pressions légères et des mouvements oscillatoires. Le praticien identifie d’abord les zones de restriction articulaire par palpation et observation des mouvements du patient. Il applique ensuite des mouvements répétitifs de faible amplitude sur les facettes concernées, en ciblant les restrictions spécifiques.
Les mobilisations sont généralement réalisées dans le sens de la restriction, avec une amplitude et une vitesse adaptées à la tolérance du patient. Ces techniques sont particulièrement recommandées pour les patients sensibles à la douleur ou présentant des contre-indications à des manipulations vertébrales plus invasives.
Libération myofasciale des structures environnantes
La libération myofasciale est une technique manuelle qui permet de détendre les muscles et les fascias entourant les facettes articulaires lombaires. Les muscles paravertébraux, les muscles érecteurs du rachis et les muscles profonds du dos, comme le multifidus, sont souvent tendus ou contractés en réponse à une inflammation des facettes articulaires. La libération myofasciale permet de relâcher ces tensions musculaires et d’améliorer la circulation sanguine vers les tissus affectés.
1. Mécanismes et objectifs de la libération myofasciale
Le fascia est un tissu conjonctif qui entoure les muscles, les ligaments et les articulations. Lorsqu’il est tendu ou raide, il exerce une pression sur les structures sous-jacentes et réduit la mobilité des facettes. La libération myofasciale vise à libérer ce fascia en appliquant une pression soutenue et des étirements lents sur les zones tendues.
Le but de cette technique est de réduire la raideur musculaire et de redonner de l’élasticité aux tissus mous environnants. En libérant les fascias et les muscles contractés, la souplesse et la mobilité des facettes sont améliorées, tout en réduisant les points de tension douloureux.
2. Techniques de libération myofasciale
Les techniques de relâchement myofascial consistent à utiliser les mains ou les avant-bras pour appliquer une pression soutenue sur les zones de tension. Le praticien identifie d’abord les zones de restriction fasciale par palpation, puis applique une pression douce et progressive pour détendre les tissus.
Les mouvements sont lents et visent à étirer les fascias dans différentes directions. La libération myofasciale peut être appliquée directement sur les muscles paravertébraux ou indirectement sur les muscles environnants, comme les muscles psoas ou carré des lombes. Ces techniques permettent d’améliorer la circulation sanguine et de réduire l’inflammation autour des facettes dégénérées.
Thérapie manuelle pour soulager les points de tension
Les points de tension myofasciaux sont des zones hyperirritables des muscles et des fascias, souvent appelées « points de déclenchement ». Ces points peuvent être sensibles à la palpation et provoquer des douleurs locales ou référées dans la région lombaire. La thérapie manuelle vise à soulager ces points de tension par l’application de diverses techniques de libération.
1. Identification des points de tension
Les points de tension sont souvent le résultat de contractions musculaires prolongées ou de déséquilibres posturaux. Ils se forment généralement en réponse à un stress mécanique répétitif ou à une inflammation chronique des facettes. Lors de l’évaluation, l’ostéopathe utilise des techniques de palpation pour localiser les zones de sensibilité accrue et de raideur musculaire.
2. Techniques de pression ischémique
L’une des techniques les plus couramment utilisées pour soulager les points de tension est la pression ischémique. Cette technique consiste à appliquer une pression directe et soutenue sur le point de tension jusqu’à ce que la douleur commence à diminuer. La pression ischémique agit en inhibant temporairement le flux sanguin vers la zone, ce qui permet ensuite la réoxygénation et la relaxation des fibres musculaires.
Cette technique doit être appliquée progressivement, en augmentant lentement la pression pour ne pas aggraver la douleur. Le patient est encouragé à respirer profondément pendant l’application de la pression, pour favoriser la relaxation musculaire et la libération des points de tension.
3. Techniques d’étirement et de relâchement post-isométriques
Les étirements post-isométriques sont une autre technique efficace pour réduire les points de tension. Cette méthode consiste à contracter doucement le muscle concerné pendant quelques secondes, puis à le relâcher tout en l’étirant doucement. Cette technique permet de détendre les fibres musculaires et d’améliorer l’amplitude des mouvements.
Des techniques de relaxation musculaire, comme les techniques de contraction-relâchement ou de mobilisation fonctionnelle, sont également utilisées pour soulager les tensions et restaurer une fonction musculaire optimale. Ces techniques conviennent aux patients souffrant de douleurs chroniques ou de raideurs importantes.
Effets bénéfiques des traitements ostéopathiques
Les techniques de mobilisation articulaire douce, de libération myofasciale et de soulagement des points de stress offrent de nombreux avantages aux patients atteints du syndrome facettaire lombaire. Elles aident à :
- Réduit la douleur et l’inflammation : les mobilisations douces et la libération myofasciale aident à améliorer la circulation sanguine et à réduire l’inflammation autour des facettes dégénérées.
- Améliorer la mobilité articulaire : En libérant les restrictions articulaires et fasciales, ces techniques augmentent l’amplitude de mouvement des facettes lombaires.
- Corriger les déséquilibres posturaux : Les interventions ostéopathiques ciblent les déséquilibres musculaires et les compensations posturales, favorisant ainsi une meilleure stabilité de la colonne vertébrale.
- Réduit les tensions musculaires : la libération myofasciale et la thérapie par points de tension aident à relâcher les muscles tendus et à soulager la douleur irradiante.
Évidences scientifiques sur les bienfaits des soins ostéopathiques pour le syndrome des facettes lombaires
Prévalence et taux de récupération des douleurs lombaires et des douleurs aux jambes dans la pratique ostéopathique
N. Chemeris (2007)
Cet article met en lumière les taux de récupération pour les douleurs lombaires et des jambes grâce aux soins ostéopathiques, incluant les facettes lombaires.
Texte intégral (PDF)
Pathogenèse, diagnostic et traitement des douleurs articulaires zygapophysaires lombaires
S. P. Cohen, S. N. Raja (2007)
Exploration de la complexité des douleurs des facettes lombaires et des traitements ostéopathiques.
Texte intégral (PDF)
Comparaison de l’efficacité de la thérapie manipulative spinale et de la thérapie par ondes de choc extracorporelles dans le traitement du syndrome des facettes lombaires chroniques
L. Khesa (2019)
Une comparaison entre la thérapie ostéopathique et d’autres méthodes pour traiter le syndrome des facettes lombaires.
Texte intégral
Directives de l’Association Ostéopathique Américaine pour le traitement manipulative ostéopathique (TMO) des patients souffrant de douleurs lombaires
Sous-comité des directives (2010)
Document proposant des lignes directrices pour l’utilisation des traitements ostéopathiques, y compris pour les facettes lombaires.
Texte intégral (PDF)
Médecine manipulative ostéopathique : une revue des approches thérapeutiques et de leurs utilisations
A. Roberts et al. (2022)
Revue des interventions ostéopathiques et de leur efficacité pour des affections comme le syndrome des facettes lombaires.
Texte intégral (PDF)
Douleur dorsale : Syndrome des facettes
P. Rana (2022)
Analyse des traitements ostéopathiques et de l’acupuncture pour les douleurs causées par les facettes lombaires.
Texte intégral (Springer)
Modification immédiate du foramen intervertébral lombaire lors de la technique de verrouillage ostéopathique
P. M. Dugailly, W. Salem (2021)
Étude des changements structurels immédiats induits par les techniques ostéopathiques.
Texte intégral (PDF)
Manipulation manuelle versus mécanique dans le traitement du syndrome des facettes lombaires
J. Liepner (2012)
Comparaison entre traitements ostéopathiques manuels et mécaniques.
Texte intégral
Fondations de la médecine ostéopathique
Association Ostéopathique Américaine (2010)
Manuel complet abordant les traitements ostéopathiques, notamment pour le syndrome des facettes lombaires.
Aperçu Google Books
Effets thérapeutiques de l’ostéopathie chinoise chez les patients atteints d’hernie discale lombaire
W. Zhang et al. (2013)
Discussion sur les méthodes ostéopathiques traditionnelles applicables aux facettes lombaires.
Texte intégral (World Scientific)
L’efficacité relative des médicaments anti-inflammatoires non stéroïdiens comparée à un complexe homéopathique dans le traitement du syndrome des facettes cervicales
SE Hepburn (2000)
Cet article compare diverses approches thérapeutiques, incluant les soins ostéopathiques, pour les syndromes des facettes articulaires.
Texte intégral (PDF)
Douleur dorsale : Syndrome des facettes
P. Rana (2022)
Explore le rôle des manipulations ostéopathiques et de l’acupuncture dans la gestion des douleurs dorsales liées aux facettes.
Texte intégral (Springer)
Une approche ostéopathique pour les patients atteints de disques dégénératifs et herniés
R. Kessler, C. Haase, D. Dean III (2021)
Examine les stratégies de soins ostéopathiques pour les affections de la colonne vertébrale, y compris le syndrome des facettes lombaires.
Lien de l’article
Directives de l’Association Ostéopathique Américaine pour le traitement manipulative ostéopathique (TMO) des patients souffrant de douleurs lombaires
Sous-comité des directives sur les douleurs lombaires (2010)
Fournit des recommandations sur les traitements ostéopathiques pour les affections lombaires.
Texte intégral (PDF)
Physiothérapie et injections dans les facettes lombaires comme traitement combiné pour les douleurs lombaires chroniques
H. Chambers (2013)
Discute de la combinaison de l’ostéopathie avec d’autres méthodes thérapeutiques pour les douleurs des facettes lombaires.
Lien de l’article
Complications et pronostic du syndrome des facettes lombaires
Le syndrome facettaire lombaire est une pathologie fréquente qui, si elle n’est pas traitée correctement, peut entraîner des complications importantes et altérer la qualité de vie des patients. Une prise en charge précoce et adaptée est essentielle pour éviter l’aggravation des symptômes et les complications à long terme. Dans cette section, nous passerons en revue les conséquences possibles de l’absence de traitement et le pronostic à long terme des patients atteints de ce syndrome.
Évolution possible sans traitement
En l’absence de prise en charge adéquate, le syndrome facettaire lombaire peut évoluer progressivement et entraîner une détérioration des fonctions articulaires et musculaires. Cette évolution se caractérise par une exacerbation des douleurs et une augmentation des limitations fonctionnelles. L’absence de traitement peut entraîner des complications articulaires, musculaires et posturales.
1. Aggravation des douleurs chroniques du bas du dos
La douleur est le symptôme le plus fréquent du syndrome des facettes lombaires. Sans une prise en charge adéquate, la douleur peut s’intensifier avec le temps et devenir chronique. L’inflammation et le stress répété sur les facettes dégénérées provoquent une irritation continue des terminaisons nerveuses, entraînant une hypersensibilité et une douleur persistante.
L’aggravation de la douleur peut avoir des répercussions sur les activités quotidiennes des patients. Ils peuvent avoir des difficultés à s’asseoir, à se lever, à marcher ou à pivoter. Ces limitations augmentent le risque d’un mode de vie sédentaire, qui peut à son tour contribuer au déconditionnement musculaire et à l’aggravation des symptômes.
2. Développement des compensations posturales et des déséquilibres musculaires
En l’absence de traitement, les patients atteints du syndrome des facettes lombaires développent souvent des stratégies compensatoires pour éviter les mouvements douloureux. Ces compensations peuvent inclure des postures protectrices, comme l’adoption d’une flexion dorsale constante ou d’une inclinaison latérale pour soulager les facettes affectées. Ces changements posturaux contribuent aux déséquilibres musculaires et augmentent le stress sur d’autres structures de la colonne vertébrale.
Les compensations prolongées peuvent également entraîner des douleurs dans d’autres zones, comme les hanches, les cuisses ou les épaules. Les déséquilibres musculaires créés par ces postures inadaptées augmentent la charge sur les articulations environnantes et peuvent favoriser l’apparition de nouvelles pathologies, comme des douleurs musculaires chroniques, des contractures myofasciales ou des tendinites.
3. Dégénérescence et raideur progressives des articulations
L’absence de traitement adéquat peut accélérer la dégénérescence des facettes lombaires et entraîner une perte progressive de mobilité. L’érosion du cartilage articulaire et la formation d’ostéophytes limitent les mouvements normaux de la colonne vertébrale, provoquant une raideur et une rigidité croissantes. À long terme, cette perte de mobilité peut aggraver la douleur et altérer la posture générale.
La dégénérescence articulaire peut également entraîner une instabilité de la colonne vertébrale, en raison de la perte de la fonction de soutien des facettes. Cette instabilité augmente le risque de déformations de la colonne vertébrale, telles que la scoliose ou l’hyperlordose, qui augmentent la tension sur les structures adjacentes.
Pronostic à long terme et qualité de vie des patients
Le pronostic des patients atteints d’un syndrome facettaire lombaire dépend en grande partie du diagnostic précoce, de la gravité de la dégénérescence et de la prise en charge thérapeutique mise en œuvre. Une prise en charge proactive et appropriée peut prévenir les complications à long terme et améliorer la qualité de vie des patients.
1. Amélioration des douleurs et des fonctions articulaires
Lorsqu’il est correctement pris en charge, le syndrome facettaire lombaire peut être stabilisé et la douleur efficacement soulagée. Les traitements ostéopathiques, associés à des exercices de renforcement musculaire et à des ajustements posturaux, peuvent réduire le stress sur les facettes et restaurer la mobilité articulaire. La réduction de l’inflammation et des tensions musculaires contribue également à améliorer le confort du patient.
Les patients qui suivent un programme de soins complet, comprenant des interventions manuelles, des conseils posturaux et des exercices spécifiques, peuvent s’attendre à une amélioration significative de leur qualité de vie. La douleur aiguë peut être contrôlée et la douleur chronique réduite, ce qui permet aux patients de reprendre leurs activités quotidiennes.
2. Prévention des récidives et gestion à long terme
Le pronostic à long terme du syndrome facettaire lombaire dépend également de la capacité des patients à adopter des stratégies pour prévenir les récidives. Une éducation posturale adéquate et un renforcement musculaire régulier sont essentiels pour maintenir l’alignement de la colonne vertébrale et réduire le risque de stress excessif sur les facettes.
Il faut encourager les patients à pratiquer des exercices de renforcement musculaire stabilisateur de la colonne vertébrale et à adopter des postures ergonomiques au travail et à la maison. La gestion du poids corporel et l’évitement des mouvements de torsion brusques sont également des éléments clés de la prévention.
3. Impact sur la qualité de vie
Le syndrome facettaire lombaire non traité peut avoir un impact significatif sur la qualité de vie des patients. La douleur chronique et les limitations fonctionnelles entraînent souvent des conséquences sur la santé mentale, notamment l’anxiété et la dépression. La peur de la douleur peut amener les patients à éviter les activités sociales et physiques, contribuant ainsi à l’isolement et à une diminution de la satisfaction globale dans la vie.
En revanche, une prise en charge proactive et adaptée permet de restaurer la fonction articulaire, de réduire la douleur et de prévenir les complications. Les patients peuvent ainsi retrouver leur indépendance fonctionnelle et participer pleinement à leurs activités quotidiennes.
Études de cas et témoignages : Efficacité des traitements ostéopathiques pour le syndrome des facettes lombaires
Des études de cas et des témoignages de patients apportent des preuves concrètes de l’efficacité des traitements ostéopathiques dans la prise en charge du syndrome des facettes lombaires. Ces histoires permettent d’illustrer comment l’ostéopathie peut améliorer la qualité de vie des patients en soulageant la douleur, en rétablissant la mobilité et en favorisant une meilleure fonction articulaire. Dans cette section, nous aborderons quelques cas cliniques réussis et partagerons des témoignages de patients ayant bénéficié de soins ostéopathiques.
Cas 1 : Réduction de la douleur chronique chez un patient âgé
Contexte : Un patient de 70 ans souffrait de lombalgie chronique depuis plusieurs années. La douleur, localisée dans la région lombaire inférieure, était exacerbée par les mouvements d’extension et la station debout prolongée. Les antalgiques n’apportaient qu’un soulagement limité et les injections de corticostéroïdes n’avaient qu’un effet temporaire.
Évaluation clinique : L’évaluation a révélé une raideur significative des facettes lombaires et une tension musculaire au niveau des muscles paravertébraux. Les tests de mobilité ont montré une restriction lors de l’extension et de la rotation du tronc, ce qui a renforcé l’hypothèse d’un syndrome des facettes lombaires.
Intervention : Le traitement ostéopathique a porté sur des techniques de mobilisation articulaire douces pour améliorer la mobilité des facettes, associées à une libération myofasciale des muscles paravertébraux et psoas. Des exercices de renforcement doux ont également été intégrés.
Résultats : Après six séances, le patient a constaté une diminution significative de ses douleurs lombaires et une amélioration de sa capacité à se tenir debout et à marcher. Les techniques de relâchement myofascial ont réduit la tension musculaire, améliorant ainsi la qualité de vie du patient.
Cas 2 : Récupération de la mobilité après un traumatisme
Contexte : Une joueuse de tennis de 45 ans s’est blessée en effectuant un mouvement de rotation brusque. Depuis l’accident, elle souffrait de fortes douleurs lombaires, aggravées par la rotation et l’effort physique. Les anti-inflammatoires prescrits ne lui ont procuré qu’un soulagement partiel et la douleur limitait ses activités sportives.
Évaluation clinique : Les tests cliniques ont montré une mobilité restreinte des facettes L3-L5, ainsi que des points de tension importants dans les muscles érecteurs du rachis. Le patient présentait également une légère hyperlordose lombaire, ce qui augmentait la pression sur les facettes postérieures.
Intervention : Le traitement ostéopathique a consisté à utiliser des techniques de mobilisation articulaire douces pour restaurer la mobilité des facettes, ainsi que des techniques de libération myofasciale des muscles érecteurs du rachis. Des étirements spécifiques et des exercices correctifs ont été recommandés.
Résultats : Après quatre séances, la patiente a retrouvé une grande partie de sa mobilité et a pu reprendre la pratique du tennis sans douleur. Les exercices préventifs ont permis d’améliorer son alignement postural et de prévenir les récidives.
Étude de cas 3 : Prise en charge de la douleur liée au travail chez un employé de bureau
Contexte : Un homme de 50 ans, qui travaillait principalement en position assise, souffrait de lombalgie chronique. La douleur s’intensifiait en fin de journée et persistait même après ses heures de travail. Il avait essayé de modifier sa posture et d’utiliser un coussin lombaire, mais la douleur persistait.
Évaluation clinique : L’évaluation a révélé des restrictions facettaires L4-L5 et des tensions myofasciales dans les muscles carrés des lombes. Les tests d’extension ont reproduit la douleur du patient. Des déséquilibres posturaux ont également été identifiés, dus à de longues heures passées en position assise.
Intervention : Le traitement ostéopathique a porté sur la libération myofasciale des muscles tendus et sur des mobilisations douces des facettes articulaires lombaires. Des conseils ergonomiques lui ont été prodigués pour ajuster sa posture au cabinet et des exercices d’étirement lui ont été recommandés pour améliorer sa souplesse.
Résultats : Après cinq séances, le patient a constaté une diminution significative de ses douleurs, une meilleure tolérance à la position assise et une amélioration de son confort général au travail.
Pronostic à long terme et qualité de vie des patients
Le pronostic des patients atteints d’un syndrome facettaire lombaire dépend en grande partie du diagnostic précoce, de la gravité de la dégénérescence et de la prise en charge thérapeutique mise en œuvre. Une prise en charge proactive et appropriée peut prévenir les complications à long terme et améliorer la qualité de vie des patients.
1. Amélioration des douleurs et des fonctions articulaires
Lorsqu’il est correctement pris en charge, le syndrome facettaire lombaire peut être stabilisé et la douleur efficacement soulagée. Les traitements ostéopathiques, associés à des exercices de renforcement musculaire et à des ajustements posturaux, peuvent réduire le stress sur les facettes et restaurer la mobilité articulaire. La réduction de l’inflammation et des tensions musculaires contribue également à améliorer le confort du patient.
Les patients qui suivent un programme de soins complet, comprenant des interventions manuelles, des conseils posturaux et des exercices spécifiques, peuvent s’attendre à une amélioration significative de leur qualité de vie. La douleur aiguë peut être contrôlée et la douleur chronique réduite, ce qui permet aux patients de reprendre leurs activités quotidiennes.

2. Prévention des récidives et gestion à long terme
Le pronostic à long terme du syndrome facettaire lombaire dépend également de la capacité des patients à adopter des stratégies pour prévenir les récidives. Une éducation posturale adéquate et un renforcement musculaire régulier sont essentiels pour maintenir l’alignement de la colonne vertébrale et réduire le risque de stress excessif sur les facettes.
Il faut encourager les patients à pratiquer des exercices de renforcement musculaire stabilisateur de la colonne vertébrale et à adopter des postures ergonomiques au travail et à la maison. La gestion du poids corporel et l’évitement des mouvements de torsion brusques sont également des éléments clés de la prévention.
3. Impact sur la qualité de vie
Le syndrome facettaire lombaire non traité peut avoir un impact significatif sur la qualité de vie des patients. La douleur chronique et les limitations fonctionnelles entraînent souvent des conséquences sur la santé mentale, notamment l’anxiété et la dépression. La peur de la douleur peut amener les patients à éviter les activités sociales et physiques, contribuant ainsi à l’isolement et à une diminution de la satisfaction globale dans la vie.
En revanche, une prise en charge proactive et adaptée permet de restaurer la fonction articulaire, de réduire la douleur et de prévenir les complications. Les patients peuvent ainsi retrouver leur indépendance fonctionnelle et participer pleinement à leurs activités quotidiennes.
Dans la peau d’un patient : vivre une journée avec le syndrome des facettes lombaires
Pour les personnes atteintes du syndrome facettaire lombaire, le quotidien peut être un défi. Cette douleur articulaire localisée dans le bas du dos peut être constante ou récurrente, perturbant les activités quotidiennes simples et limitant la mobilité. Comprendre ce que vit une personne atteinte de ce syndrome peut vous aider à mieux comprendre l’ampleur de cette pathologie et l’importance de son traitement.
Le matin : un réveil difficile
La journée commence souvent par un réveil douloureux. Après une nuit de sommeil, la raideur matinale dans le bas du dos est une constante chez de nombreux patients. Ce phénomène est dû à une immobilité prolongée, qui entraîne une inflammation accrue autour des facettes. Sortir du lit peut parfois demander un effort considérable, avec la nécessité de bouger lentement et de faire des pauses avant de se lever complètement. La sensation de blocage ou de raideur peut durer plusieurs minutes, rendant difficiles des gestes simples comme sortir du lit ou s’habiller.
Les déplacements domicile-travail : un défi en position assise
Pour ceux qui travaillent à l’extérieur de la maison, les déplacements en voiture ou en transport en commun constituent un défi supplémentaire. La position assise prolongée peut aggraver la douleur. La compression des facettes lombaires en position assise, surtout sans soutien lombaire adéquat, est souvent la cause de l’inconfort. Les patients signalent que même de courtes périodes de temps passées dans une voiture ou assis sur un siège dur peuvent déclencher une douleur aiguë ou une sensation de tension profonde dans le bas du dos. Le besoin de se lever régulièrement ou de s’étirer devient une nécessité pour éviter que la douleur ne s’aggrave.
Au bureau : l’ergonomie au cœur des préoccupations
Pour les personnes exerçant un métier sédentaire, la journée au bureau est ponctuée de périodes de douleurs croissantes. Rester assis devant un ordinateur pendant de longues heures, avec une posture incorrecte, peut entraîner des douleurs intenses. Les patients tentent souvent d’adopter des positions compensatoires pour éviter les mouvements déclencheurs de la douleur, ce qui entraîne à la longue des tensions musculaires et des déséquilibres posturaux. La nécessité d’ajuster constamment la chaise, de faire des pauses régulières et de se lever pour marcher devient cruciale. Les réunions prolongées ou les tâches qui nécessitent de rester statique sont particulièrement difficiles à supporter.
Fin de journée : augmentation de la fatigue et des douleurs
En fin de journée, la fatigue s’installe et avec elle, une augmentation des douleurs. Les muscles du dos, souvent contractés en réponse aux douleurs facettaires, deviennent encore plus raides. La marche devient douloureuse, les mouvements de rotation du tronc sont limités et se baisser pour ramasser un objet peut être extrêmement difficile. Pour de nombreux patients, la fin de journée signifie rentrer à la maison avec une sensation de lourdeur et d’extrême fatigue, ce qui peut également affecter l’humeur et la qualité des interactions sociales et familiales.
Activités quotidiennes et loisirs : une adaptation constante
Les personnes atteintes du syndrome facettaire lombaire doivent souvent renoncer à certaines activités ou les modifier considérablement. Par exemple, les tâches ménagères simples peuvent être difficiles à réaliser. Se baisser pour nettoyer, soulever des objets lourds ou même passer l’aspirateur devient un défi. Les activités de loisirs, comme le sport ou la marche, sont également limitées. De nombreux patients doivent réduire leur niveau d’activité physique, ce qui a un impact sur leur bien-être général et leur moral. Le stress associé à la peur de déclencher de fortes douleurs limite souvent les sorties et les moments de détente.
Soirée : la nécessité de récupérer
En fin de journée, trouver du réconfort est une priorité. Les personnes atteintes du syndrome facettaire lombaire passent souvent leurs soirées à trouver des positions qui soulagent la douleur. Utiliser des coussins de soutien, pratiquer des étirements légers ou appliquer des compresses chaudes deviennent des rituels de fin de journée. Le sommeil peut être difficile à trouver, en raison de la douleur et de l’anxiété associées aux épisodes douloureux récurrents.
Vivre avec le syndrome facettaire lombaire implique une adaptation constante et une vigilance accrue pour éviter les mouvements douloureux. La douleur affecte non seulement les tâches quotidiennes, mais aussi l’humeur et la qualité de vie. Comprendre le quotidien des personnes souffrant de ce syndrome permet de prendre conscience de l’importance de soins adéquats pour améliorer leur confort et leur autonomie.
Comprendre le Syndrome des Facettes Lombaires : Aperçus et Interventions Ostéopathiques
1. Qu’est-ce que le syndrome des facettes lombaires ?
Le syndrome des facettes lombaires est une affection causée par une inflammation ou une dégénérescence des articulations facettaires de la colonne lombaire. Ces articulations stabilisent la colonne et permettent des mouvements fluides. Les symptômes incluent des douleurs lombaires, une raideur et des difficultés à se pencher ou à tourner.
2. Quelles sont les causes du syndrome des facettes lombaires ?
Les causes courantes incluent le stress répétitif, une mauvaise posture, l’arthrite spinale, la dégénérescence des disques et les traumatismes. Ces facteurs provoquent une usure des articulations facettaires, entraînant douleur et inflammation.
3. Comment se manifeste le syndrome des facettes lombaires ?
Les patients ressentent généralement une douleur localisée dans le bas du dos, aggravée par une position debout prolongée, une extension arrière ou une torsion. La douleur peut irradier vers les fesses ou les cuisses, mais rarement au-delà du genou.
4. Comment diagnostique-t-on le syndrome des facettes lombaires ?
Le diagnostic repose sur un examen clinique, l’historique du patient et des examens d’imagerie tels que radiographies, tomodensitométrie ou IRM. Une injection diagnostique dans l’articulation facettaire peut également confirmer la condition en procurant un soulagement temporaire de la douleur.
5. Quel est le rôle de l’ostéopathie dans le traitement du syndrome des facettes lombaires ?
L’ostéopathie traite le syndrome des facettes lombaires en utilisant des techniques manuelles pour réduire la douleur, améliorer la mobilité des articulations et soulager la tension musculaire. Les traitements incluent des massages, des mobilisations articulaires et des conseils posturaux.
6. Quelles techniques ostéopathiques sont couramment utilisées pour le syndrome des facettes lombaires ?
Les techniques incluent :
- Massage des tissus mous pour réduire la tension musculaire.
- Mobilisation articulaire pour restaurer la mobilité.
- Thrust HVLA (Haute Vélocité, Faible Amplitude) pour réaligner les articulations facettaires.
- Libération myofasciale pour améliorer la flexibilité des tissus environnants.
7. L’ostéopathie peut-elle aider dans les cas chroniques de syndrome des facettes lombaires ?
Oui, l’ostéopathie peut offrir un soulagement à long terme dans les cas chroniques en améliorant l’alignement de la colonne, en réduisant le stress sur les articulations facettaires et en éduquant les patients sur les changements de mode de vie pour éviter les récidives.
8. Y a-t-il des risques associés au traitement ostéopathique du syndrome des facettes lombaires ?
Le traitement ostéopathique est généralement sûr lorsqu’il est effectué par un praticien qualifié. Les risques rares incluent une sensibilité temporaire ou une aggravation des symptômes. Les techniques HVLA doivent être utilisées avec précaution chez les patients souffrant d’arthrite sévère ou d’ostéoporose.
9. Comment l’ostéopathie se compare-t-elle aux traitements conventionnels du syndrome des facettes lombaires ?
Les traitements conventionnels comme les médicaments, la physiothérapie et les injections se concentrent sur la gestion des symptômes. L’ostéopathie les complète en abordant les problèmes mécaniques sous-jacents, en améliorant la fonction de la colonne et en favorisant une guérison naturelle.
10. Les changements de mode de vie peuvent-ils améliorer l’efficacité du traitement ostéopathique ?
Oui, combiner l’ostéopathie avec des changements de mode de vie comme l’exercice régulier, le renforcement du tronc, le maintien d’un poids santé et les ajustements ergonomiques peut considérablement améliorer les résultats et prévenir les récidives.
Conclusion
Le syndrome des facettes lombaires est une cause fréquente de lombalgie, souvent confondue avec d’autres pathologies du dos, telles que des douleurs musculaires ou des hernies discales. En tant qu’affection dégénérative affectant les articulations facettaires, ce syndrome peut affecter considérablement la qualité de vie des personnes concernées, rendant difficile l’exécution des tâches quotidiennes et compromettant le bien-être général. L’importance de sa prise en charge réside dans la nécessité d’une approche précoce et multidisciplinaire, intégrant à la fois des modifications du mode de vie et des interventions thérapeutiques appropriées, telles que celles proposées par l’ostéopathie.
L’ostéopathie joue un rôle clé dans la prise en charge du syndrome facettaire lombaire, en s’attachant à restaurer la mobilité articulaire, à réduire les tensions musculaires environnantes et à améliorer l’alignement postural. Les techniques ostéopathiques, telles que la mobilisation douce et la libération myofasciale, permettent de traiter les dysfonctionnements de manière ciblée, tout en respectant l’intégrité des structures affectées. De plus, les conseils posturaux et les exercices de renforcement sont des éléments cruciaux pour prévenir les récidives et maintenir un équilibre lombaire optimal.
La prise en charge proactive du syndrome facettaire lombaire, basée sur une évaluation clinique complète et des stratégies préventives, offre aux patients la possibilité d’améliorer leur confort et leur indépendance dans la vie quotidienne. Il est essentiel que les personnes souffrant de ce syndrome comprennent l’importance de soins réguliers et appropriés, qui impliquent une relation de confiance avec des professionnels de la santé qualifiés. De plus, l’adoption d’habitudes saines, telles que la gestion du poids, l’ajustement ergonomique au travail et l’activité physique régulière, est un élément important de la prévention de cette pathologie et de sa progression.
En résumé, bien que le syndrome facettaire lombaire puisse représenter un défi important pour ceux qui en souffrent, des solutions thérapeutiques existent pour soulager les symptômes et améliorer la fonction articulaire. Avec un suivi approprié, les patients peuvent retrouver une qualité de vie satisfaisante et minimiser les impacts de cette pathologie. En gardant à l’esprit l’importance d’un diagnostic précis et d’une prise en charge globale, il est possible de limiter les complications à long terme et de favoriser une meilleure santé lombaire.
Références
- Bogduk N. Degenerative joint disease of the spine. Radiol Clin North Am. 2012 Jul;50(4):613-28. [ PubMed ]
- Grgić V. [Lumbosacral facet syndrome: functional and organic disorders of lumbosacral facet joints]. Lijec Vjesn. 2011 Sep-Oct;133(9-10):330-6. [ PubMed ]
- Marcia S, Masala S, Marini S, Piras E, Marras M, Mallarini G, Mathieu A, Cauli A. Osteoarthritis of the zygapophysial joints: efficacy of percutaneous radiofrequency neurotomy in the treatment of lumbarfacet joint syndrome. Clin Exp Rheumatol. 2012 Mar-Apr;30(2):314. [ PubMed ]
- Manchikanti L, Boswell MV, Singh V, Pampati V, Damron KS, Beyer CD. Prevalence of facet joint pain in chronic spinal pain of cervical, thoracic, and lumbar regions. BMC Musculoskelet Disord. 2004 May 28;5:15. [ PMC free article ] [ PubMed ]
- Kozera K, Ciszek B, Szaro P. Posterior Branches of Lumbar Spinal Nerves – part II: Lumbar Facet Syndrome – Pathomechanism, Symptomatology and Diagnostic Work-up. Ortop Traumatol Rehabil. 2017 Apr 12;19(2):101-109. [ PubMed ]
- Bogduk N. Functional anatomy of the spine. Handb Clin Neurol. 2016;136:675-88. [ PubMed ]
- Falco FJ, Manchikanti L, Datta S, Sehgal N, Geffert S, Onyewu O, Singh V, Bryce DA, Benyamin RM, Simopoulos TT, Vallejo R, Gupta S, Ward SP, Hirsch JA. An update of the systematic assessment of the diagnostic accuracy of lumbar facet joint nerve blocks. Pain Physician. 2012 Nov-Dec;15(6):E869-907. [ PubMed ]
- Boswell MV, Manchikanti L, Kaye AD, Bakshi S, Gharibo CG, Gupta S, Jha SS, Nampiaparampil DE, Simopoulos TT, Hirsch JA. A Best-Evidence Systematic Appraisal of the Diagnostic Accuracy and Utility of Facet (Zygapophysial) Joint Injections in Chronic Spinal Pain. Pain Physician. 2015 Jul-Aug;18(4):E497-533. [ PubMed ]
- Smuck M, Crisostomo RA, Trivedi K, Agrawal D. Success of initial and repeated medial branch neurotomy for zygapophysial joint pain: a systematic review. PM R. 2012 Sep;4(9):686-92. [ PubMed ]
- Bogduk N. On diagnostic blocks for lumbar zygapophysial joint pain. F1000 Med Rep. 2010 Aug 09;2:57. [ PMC free article ] [ PubMed ]