Le syndrome de pronation problème biomécanique du pied causé par une pronation excessive pendant la phase de la marche
« Découvrez pourquoi un simple affaissement du pied peut déclencher des douleurs aux genoux, aux hanches et même au dos — et comment rétablir l’équilibre avant que le corps ne compense trop longtemps. »
Introduction
La pronation est un mouvement naturel et essentiel du pied. À chaque pas, le pied effectue une légère rotation vers l’intérieur afin d’absorber l’impact du poids du corps et d’adapter la plante du pied au sol. Cette mécanique est une forme d’intelligence biomécanique : le corps amortit, s’ajuste et répartit les forces.
Mais lorsque la pronation devient excessive, répétée et mal contrôlée, elle cesse d’être un mécanisme d’adaptation. Elle devient une stratégie de compensation chronique. Et comme souvent en biomécanique humaine, le problème n’est pas seulement local : il remonte la chaîne, modifie les axes articulaires, augmente les contraintes de cisaillement, et finit par générer de la douleur dans des zones qui ne semblent pourtant pas reliées au pied.
C’est ce que l’on appelle couramment le syndrome de surpronation, une condition où le pied perd sa stabilité fonctionnelle et entraîne un déséquilibre global du membre inférieur.
Comprendre la pronation : un mécanisme normal de la marche
Lors du cycle de marche, la pronation survient principalement durant la phase d’appui. Lorsque le talon touche le sol, le pied commence un mouvement de déroulement interne. Cela permet :
- une adaptation à la surface (sol irrégulier, pente, terrain dur)
- une dissipation des forces d’impact
- une répartition harmonieuse des pressions plantaires
- une absorption mécanique protectrice
Dans une pronation physiologique, le pied prononce juste assez pour amortir, puis retrouve progressivement une position plus stable pour permettre la propulsion.
En d’autres termes : le pied s’ouvre légèrement pour absorber, puis se rigidifie pour pousser.
Quand la pronation devient excessive : la surpronation comme perte de stabilité
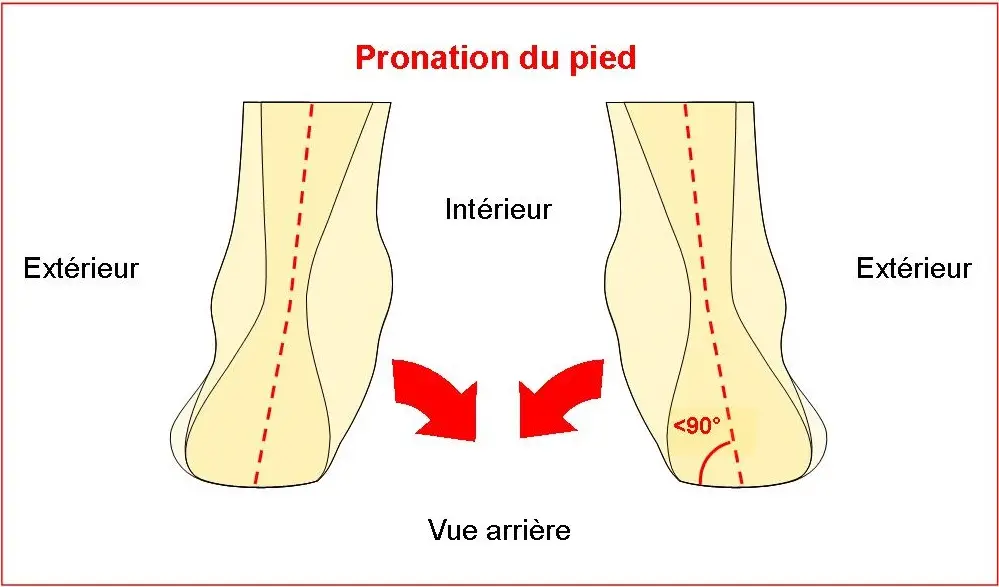
Dans la surpronation, le pied reste trop longtemps en phase d’effondrement. La voûte plantaire s’affaisse, le talon s’incline vers l’intérieur, et la stabilité nécessaire à la propulsion devient insuffisante.
Ce n’est pas uniquement “un pied plat”. La différence est fondamentale :
- un pied plat peut être stable
- un pied surpronateur est instable en charge
Le signe le plus important est souvent celui-ci :
👉 le pied semble normal au repos, mais s’effondre dès que le poids du corps est appliqué.
C’est une perte de contrôle dynamique.
Mécanisme clé : la rotation interne du tibia et du fémur
Un des éléments les plus importants à comprendre est que la surpronation ne s’arrête pas au pied.
Lorsque le pied s’effondre vers l’intérieur, le tibia suit le mouvement en rotation interne. Cette rotation entraîne ensuite une rotation interne du fémur, ce qui modifie l’axe du genou et la position de la hanche.
Résultat : une simple instabilité plantaire peut devenir un stress rotatoire chronique sur tout le membre inférieur.
Cette chaîne ascendante produit souvent :
- un valgus dynamique du genou (genou qui “rentre”)
- une surcharge du compartiment interne du genou
- une tension accrue sur la bandelette ilio-tibiale
- une modification de l’appui pelvien
- une asymétrie lombaire compensatoire
Et c’est là que la douleur apparaît… parfois très loin du pied.

La surpronation comme “court-circuit biomécanique” du corps
Le pied est le premier adaptateur mécanique du corps. Il agit comme une interface entre le sol et la posture.
Quand cette interface devient instable, le corps doit compenser. Et il compense presque toujours par les mêmes stratégies :
- augmentation de la tension musculaire stabilisatrice
- rigidification de la cheville ou du genou
- verrouillage du bassin
- hypertonie lombaire
- perte d’oscillation normale du pas
En ostéopathie, on observe souvent que la surpronation crée une posture où le corps “tient” au lieu de “s’adapter”.
Le patient marche, mais il marche avec un système qui se défend.
Conséquences sur la chaîne montante : du pied au bassin, du bassin au dos

La surpronation agit comme un facteur de dérèglement de la chaîne cinétique. Avec le temps, elle peut contribuer à une multitude de syndromes :
Au niveau du pied
- fasciite plantaire
- épine de Lenoir
- douleurs de l’arche interne
- hallux valgus aggravé
- surcharge du tendon tibial postérieur
- douleurs sous le talon
Au niveau de la cheville
- instabilité chronique
- tendinite d’Achille (souvent médiale)
- surcharge des fibulaires
- limitation de dorsiflexion compensée
Au niveau du genou
- douleurs fémoro-patellaires
- syndrome de l’essuie-glace (bandelette ilio-tibiale)
- tendinite patellaire
- douleurs internes du genou
- risque accru d’arthrose précoce
Au niveau de la hanche et du bassin
- douleur trochantérienne
- tension des adducteurs
- limitation de rotation externe de hanche
- déséquilibre pelvien fonctionnel
Au niveau du dos
- lombalgie mécanique
- douleur sacro-iliaque
- surcharge du carré des lombes
- douleurs posturales chroniques
Le point central est le suivant :
👉 la surpronation crée une torsion ascendante.
Ce n’est pas une simple faiblesse locale, c’est une déformation fonctionnelle répétée.
Pourquoi certaines personnes compensent mieux que d’autres ?
Toutes les personnes qui surpronent ne développent pas forcément de douleur.
Le facteur déterminant est souvent la capacité du corps à redistribuer les contraintes. Certains systèmes compensent longtemps sans symptômes, puis soudainement un jour, la douleur apparaît.
Les facteurs qui précipitent souvent la décompensation sont :
- fatigue générale ou surcharge sportive
- prise de poids rapide
- stress et manque de récupération
- changement de chaussures
- augmentation du volume de marche/course
- travail prolongé debout
- rigidité thoraco-lombaire limitant l’amortissement global
La douleur est souvent un signal tardif.
Le déséquilibre, lui, est déjà installé depuis longtemps.
Facteurs de risque du syndrome de surpronation
Plusieurs éléments augmentent la probabilité de surpronation :
- pied plat dynamique ou hyperlaxe
- faiblesse du tibial postérieur
- faiblesse des muscles intrinsèques du pied
- manque de stabilité de hanche (moyen fessier)
- rigidité de cheville (dorsiflexion limitée)
- chaussure trop souple ou usée
- surcharge pondérale
- croissance rapide chez l’enfant
- antécédents de blessure de cheville
- surfaces dures répétées (asphalte)
- sports à impacts répétés (course, soccer, basketball)
Comment repérer une surpronation : signes simples et fiables
1. Inspection de la semelle du soulier
Un des meilleurs indices est l’usure :
- usure excessive sur la partie médiale (intérieure)
- affaissement visible de la zone centrale
- talon écrasé vers l’intérieur
- semelle interne compressée d’un seul côté
Plus l’usure est asymétrique, plus la surpronation est probable.
2. Observation de la voûte plantaire en charge
Le test est simple :
- assis : voûte présente
- debout : voûte qui s’effondre nettement
Si l’arche “disparaît” uniquement en charge, on est souvent face à une instabilité dynamique.
3. Test des doigts sous la voûte
En position debout, un pied stable permet souvent de glisser partiellement les doigts sous l’arche interne.
En surpronation marquée, la voûte touche presque complètement le sol.
4. Test de l’empreinte humide
Le test du papier journal fonctionne bien pour une première estimation. Une empreinte large, très remplie au milieu, évoque souvent une voûte basse et un appui pronateur.
Approche ostéopathique : le pied n’est jamais seul
En ostéopathie, l’erreur classique serait de traiter uniquement l’arche plantaire comme si tout venait du pied.
Le pied est souvent l’expression finale d’un déséquilibre plus vaste. L’approche ostéopathique vise donc à comprendre :
- la mobilité de la cheville et du talus
- la souplesse du médio-pied
- la fonction du tibial postérieur
- la rotation tibiale et fémorale
- la stabilité pelvienne
- la respiration et la gestion de pression abdominale
- la coordination globale du pas
Le traitement cherche à restaurer une meilleure capacité d’amortissement et de propulsion, en réduisant les compensations ascendantes.
Souvent, lorsque le bassin retrouve sa mobilité, la surpronation diminue déjà partiellement. Et lorsque la cheville retrouve sa dorsiflexion, l’arche peut se reconstruire mécaniquement.
Traitements et solutions efficaces : corriger sans rigidifier
1. Chaussures adaptées
Une chaussure trop souple laisse le pied s’écraser. Une chaussure trop rigide empêche le pied de travailler.
Le bon compromis est une chaussure :
- stable au talon
- avec un bon soutien médio-pied
- mais suffisamment flexible à l’avant-pied
2. Semelles orthopédiques
Les semelles peuvent être très utiles, mais elles doivent être vues comme un outil de redistribution, pas une béquille permanente.
L’objectif est de diminuer la contrainte excessive pendant que le corps récupère sa capacité de stabilisation active.
3. Renforcement du pied
Les exercices les plus efficaces sont souvent simples :
- “short foot” (activation de l’arche)
- relevés de mollet contrôlés
- marche pieds nus progressive sur surface douce
- travail de proprioception
4. Renforcement de la hanche
Très souvent, une surpronation est aggravée par une faiblesse du moyen fessier.
Quand la hanche n’est pas stable, le genou s’effondre vers l’intérieur, et le pied prononce davantage pour compenser.
Prévention : le vrai traitement commence avant la douleur
Le syndrome de surpronation est typiquement un problème où la prévention est plus puissante que la réparation.
Les meilleurs conseils préventifs sont :
- remplacer les chaussures avant qu’elles soient “cassées”
- éviter la course excessive sur surfaces dures
- renforcer pied + hanche régulièrement
- intégrer du travail de mobilité de cheville
- varier les terrains et les activités
- surveiller les douleurs précoces (talon, genou, tibia)
Quand consulter rapidement ? (signes d’alerte)
Il est recommandé de consulter rapidement si vous présentez :
- douleur persistante au tendon tibial postérieur
- douleur aiguë au talon qui empire
- douleur au genou interne en progression
- instabilité répétée de cheville
- douleur qui remonte rapidement vers la hanche ou le dos
- perte de capacité à marcher longtemps sans boiterie
Une surpronation sévère non traitée peut parfois évoluer vers une vraie insuffisance du tibial postérieur, ce qui est une situation plus complexe.
Conclusion : un pied instable finit toujours par coûter cher
La surpronation n’est pas un détail. C’est un dérèglement de l’interface sol-corps.
Au début, le corps compense. Puis il se fatigue. Puis il rigidifie. Puis il signale. Et souvent, il signale loin du pied : genou, hanche, bassin, dos.
Comprendre la surpronation, c’est comprendre que la douleur n’est pas toujours là où le problème commence.
En restaurant la stabilité du pied, la mobilité de la cheville, la coordination de la hanche et la fluidité de la marche, on ne traite pas seulement un symptôme : on redonne au corps sa capacité naturelle d’absorption et d’adaptation.
Inspection de la semelle d’un soulier comme indice d’une pronation excessive
Lorsqu’on examine la semelle d’un soulier porté régulièrement, plusieurs signes peuvent suggérer une pronation excessive :
- Usure inégale de la semelle : Une usure plus importante du côté intérieur de la semelle peut indiquer que le pied a une propension à rouler vers l’intérieur, ce qui est caractéristique de la pronation excessive.
- Affaissement de la zone médiane : Une déformation ou un affaissement notable de la partie médiane de la semelle peut également être un indicateur de la pronation. Cela peut résulter du poids excessif exercé sur cette zone en raison du roulement excessif vers l’intérieur du pied.
- Usure accrue au niveau du talon intérieur : Une usure plus prononcée du talon intérieur du soulier peut signaler une charge excessive sur cette région due à la pronation, car le talon a une tendance à basculer vers l’intérieur lors de ce mouvement.
- Compression ou déformation de la semelle interne : La compression ou la déformation de la semelle interne du soulier, en particulier du côté intérieur, peut être liée à la pression supplémentaire exercée par la pronation excessive.

Inspection de l’arche plantaire
Lors de la vérification de la hauteur de la voûte plantaire, il est essentiel de noter qu’avoir des pieds plats ne garantit pas nécessairement la présence de sur-pronation. Les pieds plats se caractérisent par une voûte médiane affaissée, qu’ils soient en position de soutien ou non. Cette particularité anatomique peut être observée même lorsque le pied est en position neutre ou au repos.
Contrairement à cela, les individus présentant un syndrome de sur-pronation ont une voûte plantaire qui s’affaisse uniquement lorsqu’ils sont en position de soutien, c’est-à-dire debout ou en marche. En d’autres termes, la voûte plantaire de ceux souffrant de sur-pronation semble normale lorsqu’ils sont assis ou au repos, mais elle s’affaisse excessivement lorsqu’ils supportent leur poids corporel.


Références
- Barnes A., Wheat J., Milner C. (2008). Association between foot type and tibial stress injuries: a systematic review. Br. J. Sports Med. 42 93–98. 10.1136/bjsm.2007.036533 [PubMed] [CrossRef] [Google Scholar]
- Bennett J. E., Reinking M. F., Pluemer B., Pentel A., Seaton M., Killian C. (2001). Factors contributing to the development of medial tibial stress syndrome in high school runners. J. Orthop. Sport Phys. Ther. 31 504–510. 10.2519/jospt.2001.31.9.504 [PubMed] [CrossRef] [Google Scholar]
- Bertelsen M. L., Hulme A., Petersen J., Brund R. K., Sørensen H., Finch C. F., et al. (2017). A framework for the etiology of running-related injuries. Scand. J. Med. Sci. Sport 27 1170–1180. 10.1111/sms.12883 [PubMed] [CrossRef] [Google Scholar]
- Bonacci J., Saunders P. U., Hicks A., Rantalainen T., Vicenzino B. G. T., Spratford W. (2013). Running in a minimalist and lightweight shoe is not the same as running barefoot: a biomechanical study. Br. J. Sports Med. 47 387–392. 10.1136/bjsports-2012-091837 [PubMed] [CrossRef] [Google Scholar]
- Bowser B. J., Fellin R., Milner C. E., Pohl M. B., Davis I. S. (2018). Reducing impact loading in runners. Med. Sci. Sport Exerc. 50 2500–2506. 10.1249/MSS.0000000000001710 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Brund R. B. K., Rasmussen S., Nielsen R. O., Kersting U. G., Laessoe U., Voigt M. (2017). Medial shoe-ground pressure and specific running injuries: A 1-year prospective cohort study. J. Sci. Med. Sport 20 1–5. 10.1016/j.jsams.2017.04.001 [PubMed] [CrossRef] [Google Scholar]
- Chan-Roper M., Hunter I., Myrer J. W., Eggett D. L., Seeley M. K. (2012). Kinematic changes during a marathon for fast and slow runners. J. Sport Sci. Med. 11 77–82. 10.1162/qjec.122.2.831 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Delp S. L., Anderson F. C., Arnold A. S., Loan P., Habib A., John C. T., et al. (2007). OpenSim: open-source software to create and analyze dynamic simulations of movement. IEEE Trans. Biomed. Eng. 54 1940–1950. 10.1109/TBME.2007.901024 [PubMed] [CrossRef] [Google Scholar]
- DeMers M. S., Pal S., Delp S. L. (2014). Changes in tibiofemoral forces due to variations in muscle activity during walking. J. Orthop. Res. 32 769–776. 10.1002/jor.22601 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Dugan S. A., Bhat K. P. (2005). Biomechanics and analysis of running gait. Phys. Med. Rehabil. Clin. N. Am. 16 603–621. 10.1016/j.pmr.2005.02.007 [PubMed] [CrossRef] [Google Scholar]
- Feng Y., Song Y. (2017). The Categories of AFO and its effect on patients with foot impair: a systemic review. Phys. Activ. Health 1 8–16. 10.5334/paah.3 [CrossRef] [Google Scholar]
- Fischer K. M., Willwacher S., Hamill J., Brüggemann G. P. (2017). Tibial rotation in running: does rearfoot adduction matter? Gait Posture 51 188–193. 10.1016/j.gaitpost.2016.10.015 [PubMed] [CrossRef] [Google Scholar]
- Fukano M., Inami T., Nakagawa K., Narita T., Iso S. (2018). Foot posture alteration and recovery following a full marathon run. Eur. J. Sport Sci. 18 1338–1345. 10.1080/17461391.2018.1499134 [PubMed] [CrossRef] [Google Scholar]
- Gerus P., Sartori M., Besier T. F., Fregly B. J., Delp S. L., Banks S. A., et al. (2013). Subject-specific knee joint geometry improves predictions of medial tibiofemoral contact forces. J. Biomech. 46 2778–2786. 10.1016/j.jbiomech.2013.09.005 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Giarmatzis G., Jonkers I., Wesseling M., Rossom S., Van Verschueren S. (2015). Loading of hip measured by hip contact forces at different speeds of walking and running. J. Bone Miner. Res. 30 1431–1440. 10.1146/annurev-bioeng-070909-105259 [PubMed] [CrossRef] [Google Scholar]