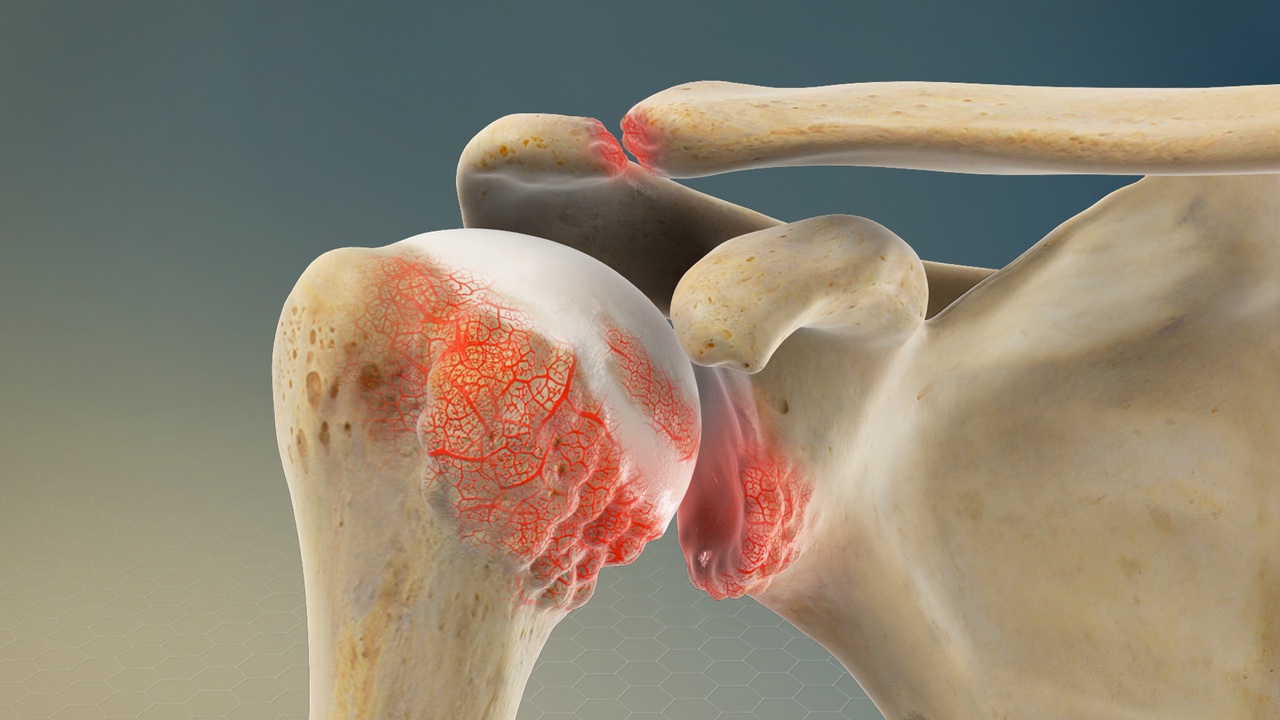
Dans une lésion de type dite SLAP, la partie supérieure du labrum est blessée. Cette zone supérieure est également l’endroit où le tendon du biceps s’attache au labrum. Une déchirure SLAP se produit à la fois devant (antérieur) et derrière (postérieur) de ce point d’attache.
Introduction
Dans l’épaule, le complexe labral supérieur est constitué du tendon du biceps et d’un tissu ressemblant à un ménisque appelé labrum. Ensemble, ces composants permettent de stabiliser l’articulation de l’épaule pendant les activités au-dessus de la tête. Au milieu des années 1980, le complexe labral a été identifié comme une source possible de douleur et de dysfonctionnement de l’épaule chez les athlètes lanceurs. Depuis lors, de nombreux rapports ont permis de mieux comprendre cette structure complexe et ont aidé les chirurgiens orthopédistes à traiter correctement ces lésions de type « SLAP ».

Les lésions de type SLAP sont généralement dues à une chute sur un bras tendu, à des lancers répétés ou à des luxations traumatiques de l’épaule. La force dommageable, que ce soit en une seule fois ou au fil du temps, fait que ce complexe d’ancrage stable se relâche et devient douloureux.
L’articulation de l’épaule (tête humérale) est comme une balle de golf déposé sur un tee de golf, qui est la fosse glénoïde. Si le labrum est déchiré, il est plus difficile pour l’humérus de rester dans la cavité. Le résultat final est que l’articulation de l’épaule devient instable et sujette aux blessures.
Parce que le tendon du biceps s’attache à l’omoplate à travers le labrum, des déchirures labrales peuvent survenir lorsque vous exercez une pression supplémentaire sur le muscle biceps, comme lorsque vous lancez une balle. Les déchirures peuvent également résulter du pincement ou de la compression de l’articulation de l’épaule, lorsque le bras est levé au-dessus de la tête.

Les lésions SLAP surviennent fréquemment chez les sportifs pratiquant des mouvements répétitifs au-dessus de la tête, comme les lanceurs de baseball ou les nageurs, mais elles peuvent également résulter d’un traumatisme direct ou d’une chute sur un bras tendu.
Sur les images médicales, notamment les IRM arthrographiques avec injection de produit de contraste, une lésion SLAP apparaît souvent comme une déchirure ou un décollement du labrum de la glène, s’étendant d’avant en arrière. On peut également observer un épanchement de liquide dans l’articulation, signe d’inflammation ou de blessures associées.
Les symptômes incluent des douleurs profondes à l’épaule, des claquements ou des crépitations, des difficultés à lever le bras au-dessus de la tête, ainsi qu’une sensation d’instabilité. Les traitements vont de la rééducation et des anti-inflammatoires à la chirurgie dans les cas graves.
Une prise en charge adaptée est essentielle pour restaurer la fonction de l’épaule.
Causes d’une lésion SLAP
Les lésions SLAP, ou lésions de la partie supérieure antérieure du labrum glénoïdien, peuvent être causées par divers facteurs. Les principales causes comprennent les traumatismes aigus, les mouvements répétitifs, les anomalies anatomiques et l’instabilité articulaire.
Les traumatismes aigus, tels qu’une chute directe sur l’épaule ou un impact violent, peuvent entraîner une déchirure du labrum au niveau de sa jonction avec le tendon du biceps brachial, provoquant ainsi une lésion SLAP. Ces événements traumatiques peuvent exercer une force excessive sur l’articulation de l’épaule, endommageant le labrum et compromettant sa fonction stabilisatrice.
Les activités sportives ou professionnelles qui impliquent des mouvements répétitifs de l’épaule, comme le lancer au baseball ou les mouvements de lancer chez les athlètes, peuvent également contribuer au développement d’une lésion SLAP. La répétition de ces mouvements peut entraîner une usure progressive du labrum, augmentant ainsi le risque de déchirure et de lésion.
Les anomalies anatomiques congénitales ou acquises peuvent également jouer un rôle dans le développement d’une lésion SLAP. Certains individus peuvent présenter des défauts anatomiques, tels qu’une forme anormale de la cavité glénoïde ou un défaut de cicatrisation du labrum, qui les prédisposent à cette blessure. Ces anomalies peuvent compromettre la stabilité de l’articulation de l’épaule, augmentant ainsi la susceptibilité aux lésions du labrum.
L’instabilité articulaire de l’épaule, qu’elle soit congénitale ou acquise à la suite de blessures antérieures, est également une cause fréquente de lésion SLAP. Une instabilité articulaire chronique peut exercer une contrainte supplémentaire sur le labrum, augmentant ainsi le risque de déchirure et de lésion.
- Traumatisme aigu : Un traumatisme soudain, comme une chute directe sur l’épaule, une collision sportive, ou un accident, peut causer une déchirure du labrum supérieur de l’épaule.
- Mouvements répétitifs du bras : Des activités qui impliquent des mouvements répétitifs du bras au-dessus de la tête, tels que le lancer dans certains sports comme le baseball ou le softball, peuvent contribuer à l’usure du labrum et à la lésion SLAP.
- Instabilité de l’épaule : Une instabilité chronique de l’épaule, où la tête de l’humérus peut se déplacer de manière anormale dans l’articulation, augmente le risque de développer une lésion SLAP.
- Processus dégénératifs : Le vieillissement naturel et les processus dégénératifs peuvent affaiblir le labrum au fil du temps, augmentant ainsi la susceptibilité à la lésion.
- Sports de lancer : Les athlètes pratiquant des sports de lancer, comme le baseball, le softball, ou le tennis, sont particulièrement exposés aux risques de lésion SLAP en raison des mouvements répétitifs impliqués dans ces activités.
- Activités de levage intensif : Les activités de levage intensif, en particulier celles impliquant une élévation du bras au-dessus de la tête avec des charges lourdes, peuvent contribuer à l’usure du labrum et au développement de la lésion SLAP.
- Facteurs anatomiques : Certains individus peuvent présenter des facteurs anatomiques prédisposant à une lésion SLAP, tels qu’une forme anormale de l’acromion (partie de l’omoplate) ou des variations dans la structure de l’épaule.
- Mauvaise technique d’exercice : Une mauvaise technique d’exercice, en particulier lors de mouvements qui sollicitent fortement l’épaule, peut contribuer à la survenue d’une lésion SLAP.
Symptômes d’une lésion SLAP
Les symptômes d’une lésion SLAP peuvent varier en fonction de la gravité de la blessure et de la façon dont elle affecte la fonction de l’épaule. Voici quelques-uns des symptômes les plus courants associés à une lésion SLAP :
Douleur : La douleur est l’un des symptômes les plus fréquents d’une lésion SLAP. Elle est généralement ressentie profondément dans l’épaule et peut être décrite comme une douleur sourde ou lancinante. La douleur peut être exacerbée par certaines activités, comme lever le bras au-dessus de la tête ou effectuer des mouvements de rotation.
Sensation de verrouillage ou de blocage : Les personnes atteintes d’une lésion SLAP peuvent ressentir une sensation de verrouillage ou de blocage de l’épaule lorsqu’elles tentent de lever le bras ou de le déplacer dans certaines directions. Cette sensation peut être due à une instabilité articulaire causée par la lésion du labrum.
Faiblesse musculaire : Une lésion SLAP peut entraîner une faiblesse musculaire dans l’épaule affectée, en particulier lors de mouvements spécifiques. Les muscles entourant l’épaule peuvent ne pas fonctionner correctement en raison de l’instabilité articulaire ou de la douleur, ce qui peut limiter la gamme de mouvements et la force de l’épaule.
Crépitation ou clics : Certaines personnes atteintes d’une lésion SLAP peuvent entendre ou ressentir des sensations de crépitation ou de clics lorsqu’elles déplacent leur épaule. Cela peut être dû à des frottements anormaux des surfaces articulaires en raison de l’instabilité causée par la lésion du labrum.
Restriction de la mobilité : Une lésion SLAP peut entraîner une restriction de la mobilité de l’épaule, en particulier lorsqu’il s’agit de lever le bras au-dessus de la tête ou de le déplacer dans certaines directions. Cette limitation de la mobilité peut être due à la douleur, à l’instabilité articulaire ou à une combinaison des deux.
Instabilité de l’épaule : Une lésion SLAP peut également entraîner une sensation d’instabilité de l’épaule, où la personne a l’impression que l’épaule est susceptible de se déboîter ou de se luxer lors de certaines activités. Cette instabilité peut être accompagnée de douleur et de faiblesse musculaire.
Pathophysiologie d’une lésion SLAP
La pathophysiologie d’une lésion SLAP (pour « Superior Labral Anterior to Posterior ») de l’épaule implique une altération du labrum, une structure cartilagineuse située dans l’articulation de l’épaule. Cette blessure peut résulter de divers facteurs et entraîner des changements au niveau de l’épaule, affectant sa stabilité et provoquant des symptômes. Voici une vue d’ensemble de la pathophysiologie associée à la lésion SLAP :
- Déchirure du Labrum : La lésion SLAP implique généralement une déchirure du labrum, la partie du cartilage qui entoure la cavité glénoïde de l’omoplate. Cette déchirure peut se produire à la suite d’un traumatisme aigu, d’une surutilisation ou de processus dégénératifs liés à l’âge.
- Mécanismes Traumatiques : Un traumatisme aigu, tel qu’une chute sur l’épaule ou une collision, peut causer une déchirure du labrum. L’impact force l’articulation dans des positions extrêmes, pouvant entraîner des déchirures.
- Surutilisation ou Mouvements Répétitifs : Les mouvements répétitifs du bras au-dessus de la tête, souvent associés à des sports de lancer comme le baseball, peuvent contribuer à l’usure progressive du labrum. Cela peut créer des microtraumatismes cumulatifs conduisant à la lésion SLAP.
- Instabilité de l’Épaule : Une instabilité chronique de l’épaule, où la tête de l’humérus ne reste pas solidement dans l’articulation, peut provoquer des contraintes anormales sur le labrum, favorisant ainsi les déchirures.
- Compression et Pincement : Certains mouvements spécifiques, tels que l’abduction forcée du bras ou des mouvements de rotation, peuvent comprimer et pincer le labrum, contribuant à son usure et à sa déchirure.
- Processus Déficients de Guérison : Le labrum a une capacité limitée à se guérir en raison de son apport sanguin limité. Par conséquent, une déchirure du labrum peut persister et entraîner des problèmes chroniques.
- Déplacement Anormal de la Tête Humérale : En cas d’instabilité, la tête de l’humérus peut se déplacer de manière anormale dans l’articulation, générant des forces inadéquates sur le labrum et contribuant ainsi à la lésion.
- Réponse Inflammatoire et Douleur : La déchirure du labrum déclenche une réponse inflammatoire, provoquant douleur et inconfort. Les nerfs situés dans la région peuvent être stimulés, entraînant des symptômes tels que douleur, engourdissement ou sensation de blocage.
Le mécanisme de la blessure dans le cas d’une lésion SLAP (pour « Superior Labral Anterior to Posterior ») de l’épaule est souvent complexe et peut varier en fonction de plusieurs facteurs, notamment le type d’activités physiques pratiquées, les mouvements répétitifs, les traumatismes et les caractéristiques anatomiques individuelles. Explorons en détail les principaux mécanismes impliqués dans la survenue d’une lésion SLAP.
Mécanisme de la blessure
- Traumatisme Aigu : Un mécanisme fréquent de la lésion SLAP est un traumatisme aigu, tel qu’une chute directe sur l’épaule ou une collision violente. Lors de tels incidents, la force appliquée sur l’épaule peut entraîner des mouvements anormaux de la tête humérale, mettant ainsi le labrum supérieur dans une position vulnérable. La déchirure peut se produire à la suite de ce traumatisme, compromettant l’intégrité du labrum.
- Mouvements de Lancer Répétitifs : Les athlètes impliqués dans des sports de lancer, tels que le baseball, le softball ou le tennis, sont particulièrement susceptibles de développer une lésion SLAP en raison des mouvements répétitifs du bras au-dessus de la tête. Les gestes de lancer exercent une pression significative sur l’épaule, sollicitant le labrum de manière répétée. Au fil du temps, ces contraintes répétées peuvent contribuer à l’usure du labrum et éventuellement à une lésion.
- Compression et Pincement : Certains mouvements spécifiques, comme l’abduction forcée du bras ou des mouvements de rotation, peuvent entraîner une compression et un pincement du labrum supérieur entre la tête humérale et la cavité glénoïde. Ce mécanisme peut endommager le labrum et conduire à une lésion SLAP.
- Instabilité de l’Épaule : Une instabilité chronique de l’épaule, où la tête de l’humérus a une mobilité excessive dans l’articulation, peut contribuer à la lésion SLAP. Cette instabilité peut résulter d’un traumatisme antérieur, d’une laxité ligamentaire ou d’autres anomalies anatomiques. Une tête humérale instable peut exercer des forces anormales sur le labrum, conduisant à une déchirure.
- Processus Déficients de Guérison : Le labrum a une vascularisation limitée, ce qui signifie qu’il a une capacité de guérison limitée. En cas de déchirure, la capacité du labrum à se régénérer est restreinte. Les processus dégénératifs et l’absence de guérison adéquate peuvent contribuer à la persistance de la lésion SLAP.
- Hyperextension de l’Épaule : Certains mouvements, tels que l’hyperextension de l’épaule, peuvent également contribuer à la lésion SLAP. Lorsque l’occiput et les vertèbres cervicales sont étendus vers l’arrière, cela peut exercer une pression supplémentaire sur les structures de l’épaule, y compris le labrum.
- Mauvaise Technique d’Exercice : Une technique d’exercice incorrecte, en particulier lors de mouvements de levée ou d’entraînement intensif des membres supérieurs, peut entraîner des contraintes inappropriées sur l’épaule, contribuant ainsi au développement d’une lésion SLAP.
- Facteurs Anatomiques : Certains individus peuvent présenter des facteurs anatomiques prédisposant à une lésion SLAP, tels qu’une forme anormale de l’acromion ou des variations dans la structure de l’épaule. Ces caractéristiques anatomiques peuvent augmenter la vulnérabilité du labrum aux lésions.
Conclusion
Les lésions SLAP de l’épaule résultent souvent de traumatismes aigus, de mouvements répétitifs ou de processus dégénératifs, affectant la stabilité et la fonction de l’articulation. Les symptômes typiques incluent une douleur profonde, une sensation de blocage, une faiblesse musculaire et une mobilité réduite. Une compréhension approfondie de l’anatomie de l’épaule et des mécanismes de blessure est essentielle pour un diagnostic précis et un traitement efficace. Les approches thérapeutiques varient en fonction de la gravité de la lésion, allant de la rééducation physique à des interventions chirurgicales. Une prise en charge adaptée et une rééducation appropriée sont cruciales pour restaurer la fonctionnalité de l’épaule et prévenir de futures complications.
Références
- Andrews JR, Carson WG, McLeod WD. Glenoid labrum tears related to the long head of the biceps. Am J Sports Med. 1985 Sep-Oct;13(5):337-41. [PubMed]
- Snyder SJ, Karzel RP, Del Pizzo W, Ferkel RD, Friedman MJ. SLAP lesions of the shoulder. Arthroscopy. 1990;6(4):274-9. [PubMed]
- Morgan CD, Burkhart SS, Palmeri M, Gillespie M. Type II SLAP lesions: three subtypes and their relationships to superior instability and rotator cuff tears. Arthroscopy. 1998 Sep;14(6):553-65. [PubMed]
- Maffet MW, Gartsman GM, Moseley B. Superior labrum-biceps tendon complex lesions of the shoulder. Am J Sports Med. 1995 Jan-Feb;23(1):93-8. [PubMed]
- Burkhart SS, Morgan CD, Kibler WB. The disabled throwing shoulder: spectrum of pathology Part I: pathoanatomy and biomechanics. Arthroscopy. 2003 Apr;19(4):404-20. [PubMed]
- Kuhn JE, Lindholm SR, Huston LJ, Soslowsky LJ, Blasier RB. Failure of the biceps superior labral complex: a cadaveric biomechanical investigation comparing the late cocking and early deceleration positions of throwing. Arthroscopy. 2003 Apr;19(4):373-9. [PubMed]7.
- Clavert P, Bonnomet F, Kempf JF, Boutemy P, Braun M, Kahn JL. Contribution to the study of the pathogenesis of type II superior labrum anterior-posterior lesions: a cadaveric model of a fall on the outstretched hand. J Shoulder Elbow Surg. 2004 Jan-Feb;13(1):45-50. [PubMed]
- Erickson BJ, Jain A, Abrams GD, Nicholson GP, Cole BJ, Romeo AA, Verma NN. SLAP Lesions: Trends in Treatment. Arthroscopy. 2016 Jun;32(6):976-81. [PubMed]
- Clavert P. Glenoid labrum pathology. Orthop Traumatol Surg Res. 2015 Feb;101(1 Suppl):S19-24. [PubMed]
- Kampa RJ, Clasper J. Incidence of SLAP lesions in a military population. J R Army Med Corps. 2005 Sep;151(3):171-5. [PubMed]
- Waterman BR, Cameron KL, Hsiao M, Langston JR, Clark NJ, Owens BD. Trends in the diagnosis of SLAP lesions in the US military. Knee Surg Sports Traumatol Arthrosc. 2015 May;23(5):1453-1459. [PubMed]
- Weber SC, Martin DF, Seiler JG, Harrast JJ. Superior labrum anterior and posterior lesions of the shoulder: incidence rates, complications, and outcomes as reported by American Board of Orthopedic Surgery. Part II candidates. Am J Sports Med. 2012 Jul;40(7):1538-43. [PubMed]
- Rossy W, Sanchez G, Sanchez A, Provencher MT. Superior Labral Anterior-Posterior (SLAP) Tears in the Military. Sports Health. 2016 Nov/Dec;8(6):503-506. [PMC free article] [PubMed]
- Waterman BR, Arroyo W, Heida K, Burks R, Pallis M. SLAP Repairs With Combined Procedures Have Lower Failure Rate Than Isolated Repairs in a Military Population: Surgical Outcomes With Minimum 2-Year Follow-up. Orthop J Sports Med. 2015 Aug;3(8):2325967115599154. [PMC free article] [PubMed]
- Zhang AL, Kreulen C, Ngo SS, Hame SL, Wang JC, Gamradt SC. Demographic trends in arthroscopic SLAP repair in the United States. Am J Sports Med. 2012 May;40(5):1144-7. [PubMed]
- Miniaci A, Mascia AT, Salonen DC, Becker EJ. Magnetic resonance imaging of the shoulder in asymptomatic professional baseball pitchers. Am J Sports Med. 2002 Jan-Feb;30(1):66-73. [PubMed]
- Connor PM, Banks DM, Tyson AB, Coumas JS, D’Alessandro DF. Magnetic resonance imaging of the asymptomatic shoulder of overhead athletes: a 5-year follow-up study. Am J Sports Med. 2003 Sep-Oct;31(5):724-7. [PubMed]
- Mathew CJ, Lintner DM. Superior Labral Anterior to Posterior Tear Management in Athletes. Open Orthop J. 2018;12:303-313. [PMC free article] [PubMed]
- Onyekwelu I, Khatib O, Zuckerman JD, Rokito AS, Kwon YW. The rising incidence of arthroscopic superior labrum anterior and posterior (SLAP) repairs. J Shoulder Elbow Surg. 2012 Jun;21(6):728-31. [PubMed]
- Johannsen AM, Costouros JG. A Treatment-Based Algorithm for the Management of Type-II SLAP Tears. Open Orthop J. 2018;12:282-287. [PMC free article] [PubMed]
- Ilahi OA, Labbe MR, Cosculluela P. Variants of the anterosuperior glenoid labrum and associated pathology. Arthroscopy. 2002 Oct;18(8):882-6. [PubMed]
- Kim TK, Queale WS, Cosgarea AJ, McFarland EG. Clinical features of the different types of SLAP lesions: an analysis of one hundred and thirty-nine cases. J Bone Joint Surg Am. 2003 Jan;85(1):66-71. [PubMed]
- Yeh ML, Lintner D, Luo ZP. Stress distribution in the superior labrum during throwing motion. Am J Sports Med. 2005 Mar;33(3):395-401. [PubMed]
- Vangsness CT, Jorgenson SS, Watson T, Johnson DL. The origin of the long head of the biceps from the scapula and glenoid labrum. An anatomical study of 100 shoulders. J Bone Joint Surg Br. 1994 Nov;76(6):951-4. [PubMed]
- Tuoheti Y, Itoi E, Minagawa H, Yamamoto N, Saito H, Seki N, Okada K, Shimada Y, Abe H. Attachment types of the long head of the biceps tendon to the glenoid labrum and their relationships with the glenohumeral ligaments. Arthroscopy. 2005 Oct;21(10):1242-9. [PubMed]
- Fealy S, Rodeo SA, Dicarlo EF, O’Brien SJ. The developmental anatomy of the neonatal glenohumeral joint. J Shoulder Elbow Surg. 2000 May-Jun;9(3):217-22. [PubMed]
- Kwak SM, Brown RR, Resnick D, Trudell D, Applegate GR, Haghighi P. Anatomy, anatomic variations, and pathology of the 11- to 3-o’clock position of the glenoid labrum: findings on MR arthrography and anatomic sections. AJR Am J Roentgenol. 1998 Jul;171(1):235-8. [PubMed]