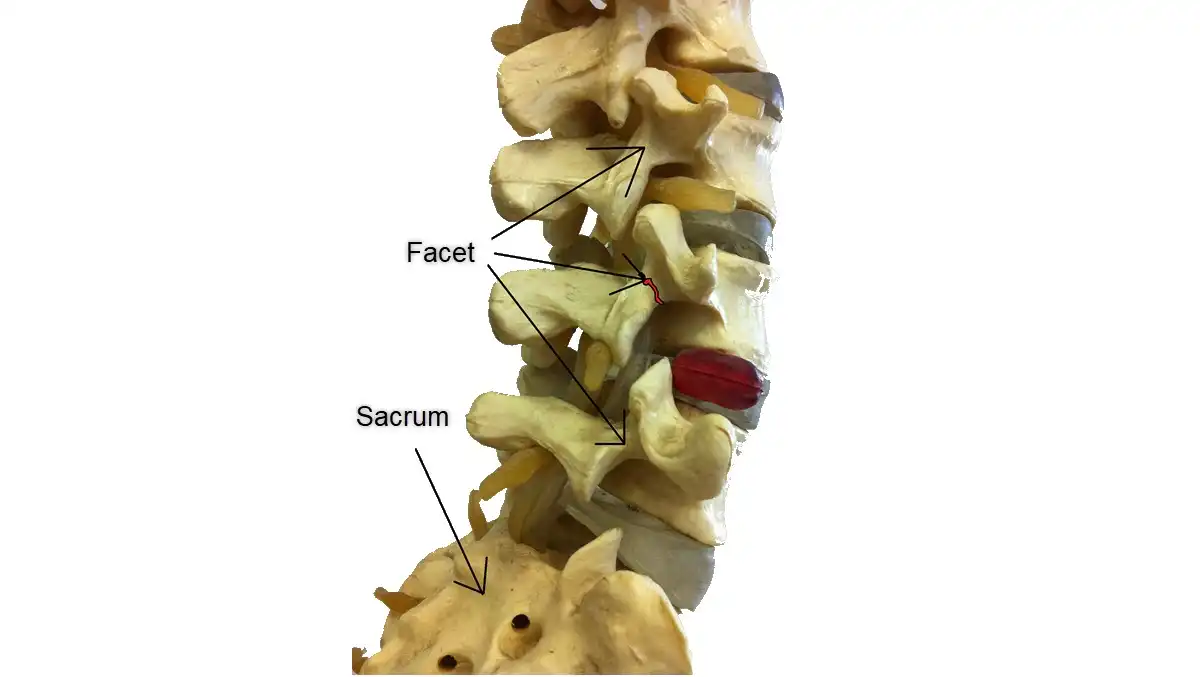
Introduction au Syndrome des Facettes Lombosacrées
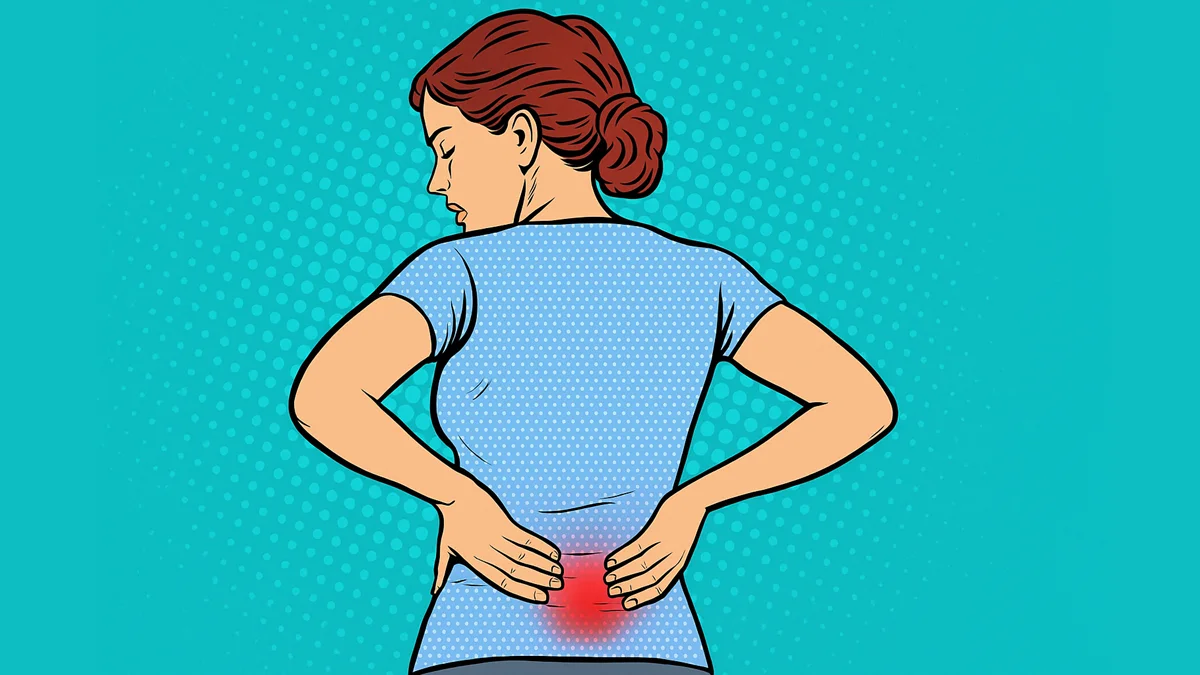
Le syndrome des facettes lombosacrées, souvent désigné sous le terme de lombalgie facettaire, représente une condition médicale touchant les articulations de petite taille situées entre les vertèbres lombaires, qui constituent la partie inférieure de la colonne vertébrale, et le sacrum. Ces articulations, connues sous le nom de facettes lombosacrées, jouent un rôle essentiel dans le maintien de la mobilité et de la stabilité de la colonne vertébrale.
Anatomiquement, les facettes lombosacrées sont des articulations synoviales qui se trouvent de part et d’autre de la colonne vertébrale, formant des liaisons entre les vertèbres lombaires et la partie supérieure du sacrum. Elles sont revêtues de cartilage et entourées par une capsule articulaire qui contient le liquide synovial, favorisant ainsi la fluidité des mouvements. Ces petites articulations permettent une variété de mouvements, notamment la flexion, l’extension et la rotation de la colonne lombaire.
Lorsque le syndrome des facettes lombosacrées se manifeste, ces articulations peuvent subir une inflammation ou une dégénérescence, entraînant ainsi des symptômes douloureux. La douleur, le symptôme prédominant de cette condition, est généralement localisée dans la région basse du dos, soulignant l’impact direct sur la fonctionnalité de cette partie de la colonne vertébrale.
La douleur associée au syndrome des facettes lombosacrées peut également irradier vers d’autres régions, telles que les fesses, les hanches ou les cuisses, en fonction de la localisation spécifique des facettes affectées et des nerfs adjacents. La raideur de la colonne vertébrale, résultant de l’inflammation, peut limiter la mobilité et rendre les mouvements de la région lombaire plus difficiles.
Le diagnostic de ce syndrome implique généralement une évaluation clinique approfondie, prenant en compte les antécédents médicaux du patient, des examens physiques détaillés et parfois des procédures d’imagerie médicale telles que des radiographies ou des IRM pour confirmer la présence de lésions au niveau des facettes lombosacrées.
En termes de prise en charge, les approches thérapeutiques visent souvent à atténuer l’inflammation et à soulager la douleur. Les traitements conservateurs peuvent inclure l’ostéopathie, l’utilisation de médicaments anti-inflammatoires, des infiltrations de corticostéroïdes, ainsi que des exercices de renforcement musculaire pour stabiliser la région lombaire.
Comprendre les nuances anatomiques et cliniques du syndrome des facettes lombosacrées est crucial pour une identification précoce, un diagnostic précis et une gestion efficace de cette condition qui peut considérablement affecter la qualité de vie des individus touchés.
Avertissement Important: Les informations de ce blog sont fournies à titre éducatif uniquement et ne remplacent pas un avis médical professionnel. Ne tentez aucune manœuvre, exercice ou traitement décrit ici sans consulter un professionnel de santé qualifié. Une mauvaise application peut entraîner des blessures ou des complications. Consultez toujours un professionnel de santé pour des conseils adaptés à vos besoins spécifiques.
Épidémiologie et Prévalence du Syndrome des Facettes Lombosacrées
Le syndrome des facettes lombosacrées est une cause fréquente de lombalgie chronique, touchant près de 15 à 45 % des patients souffrant de douleurs lombaires. Selon des études épidémiologiques, cette condition est plus prévalente chez les adultes de plus de 50 ans, en raison des processus dégénératifs naturels affectant les facettes articulaires lombaires. Cependant, des cas ont également été signalés chez les jeunes adultes, en particulier ceux qui pratiquent des activités physiques intenses ou qui adoptent des postures prolongées.
Les femmes semblent être légèrement plus touchées que les hommes, en raison de la prévalence accrue de l’arthrose et des troubles musculosquelettiques dans cette population. De plus, les personnes exerçant des professions impliquant des mouvements répétitifs, comme les ouvriers du bâtiment, les infirmiers et les travailleurs de bureau, sont exposées à un risque plus élevé de développer un syndrome des facettes lombosacrées.
Un élément clé de l’épidémiologie est l’augmentation de la prévalence avec l’âge. Après 60 ans, près de 60 % des patients présentent des signes de dégénérescence facettaire à l’imagerie, bien que tous ne développent pas de douleurs. Cette distinction souligne l’importance d’une évaluation clinique rigoureuse pour établir un diagnostic précis.
L’impact économique du syndrome des facettes lombosacrées est considérable. En raison des arrêts de travail prolongés, de la baisse de productivité et des coûts liés aux traitements médicaux et à la rééducation, cette condition entraîne des pertes financières substantielles. Des études estiment que les douleurs facettaires représentent près de 20 % des motifs de consultation en médecine du travail et 25 % des infiltrations réalisées dans les cliniques de la douleur.
Enfin, la reconnaissance croissante de cette pathologie au sein des professions de santé a conduit à une augmentation des diagnostics et à une amélioration des techniques de gestion. Toutefois, il demeure nécessaire de sensibiliser les professionnels et les patients pour favoriser une prise en charge précoce et efficace, limitant ainsi les risques de chronicité et d’incapacité prolongée.
Découverte chronologique du syndrome facettaire lombosacré
Premiers soupçons anatomiques (XIXᵉ siècle)
C’est dans le sillage des dissections anatomiques du XIXᵉ siècle que les premières descriptions détaillées des articulations zygapophysaires (ou facettes articulaires) ont vu le jour. À l’époque, on reconnaît déjà leur rôle mécanique dans le guidage et la stabilité du rachis lombaire, mais leur implication dans la douleur reste méconnue. Les douleurs lombaires sont majoritairement attribuées aux disques intervertébraux ou à des causes organiques internes. L’idée qu’une petite articulation postérieure puisse générer de la douleur lombaire semblait alors secondaire, voire improbable.
Années 1930-1950 : la voie s’ouvre avec Ghormley
Le tournant s’amorce en 1933, lorsque le Dr James B. Ghormley, un chirurgien orthopédiste américain, introduit le concept de « syndrome de la facette articulaire » dans un article publié dans Journal of the American Medical Association (JAMA). Il évoque pour la première fois une cause articulaire postérieure des lombalgies, en lien avec des modifications dégénératives des facettes articulaires. Ghormley soutient que la douleur peut provenir de ces petites articulations synoviales situées entre les processus articulaires des vertèbres. Cette proposition, bien qu’innovante, reste alors en marge de la pensée dominante focalisée sur la hernie discale.
Années 1960-1970 : la preuve par l’injection
Dans les années 1960, des chercheurs comme Shealy, Mooney et Robertson renforcent la thèse de Ghormley grâce à une innovation méthodologique : les injections anesthésiques dans les facettes articulaires. En injectant un anesthésique local dans l’articulation postérieure et en observant une diminution immédiate de la douleur lombaire, ils démontrent que ces structures peuvent être une source primaire de douleur. C’est une avancée majeure, car elle fournit enfin un critère de diagnostic fonctionnel, reproductible, pour confirmer l’origine facettaire des douleurs lombaires.
En parallèle, les travaux de Mooney et Robertson en 1976 soulignent que près de 15 % à 40 % des douleurs lombaires chroniques seraient d’origine facettaire. La médecine manuelle et l’ostéopathie, déjà sensibles à la notion d’hypomobilité articulaire et de dysfonction segmentaire, trouvent ici un écho scientifique à leurs observations cliniques empiriques.
Années 1980-1990 : imagerie et controverses
Les années 1980 voient l’apparition de l’IRM et l’amélioration de la tomodensitométrie (CT scan), qui permettent de visualiser les facettes articulaires avec plus de précision. On commence à observer des signes d’arthrose, d’hypertrophie ou de kystes synoviaux au niveau des articulations zygapophysaires, surtout dans les segments inférieurs (L4-L5 et L5-S1), zones les plus mobiles et les plus sollicitées.
Cependant, cette période est aussi marquée par des controverses. De nombreux chercheurs soulignent la difficulté de corréler les anomalies radiologiques avec la douleur réelle du patient, car certaines facettes arthrosiques ne provoquent aucun symptôme. Cela pousse la communauté scientifique à affiner les critères diagnostiques, en combinant l’imagerie, l’examen clinique et les tests d’injection diagnostique.
Années 2000 à aujourd’hui : vers une compréhension globale
Au XXIᵉ siècle, la recherche sur le syndrome facettaire lombosacré devient plus multidisciplinaire. On reconnaît que la douleur facettaire peut être influencée par plusieurs facteurs :
- Dégénérescence discale antérieure qui sur-sollicite les facettes.
- Instabilité ou hypermobilité segmentaire.
- Dysfonction posturale chronique.
- Inflammation locale, parfois microtraumatique.
Des études IRM fonctionnelles et de modélisation biomécanique révèlent que les contraintes sur les facettes augmentent avec certaines postures prolongées, en particulier en extension ou en rotation.
Les approches de traitement se diversifient : médecine de la douleur (infiltrations, radiofréquence), thérapies manuelles, exercices stabilisateurs, et bien sûr ostéopathie, qui joue un rôle central dans l’amélioration de la mobilité et la réduction des contraintes articulaires.
Anatomie des Facettes Lombosacrées
L’anatomie des facettes lombo-sacrées, aussi appelées articulations zygapophysaires, est cruciale pour comprendre la biomécanique du rachis inférieur. Ces facettes, situées entre les segments lombaires (L1 à L5) et la région sacrée (S1), permettent une combinaison subtile de stabilité et de mobilité. Chaque facette se compose d’un processus articulaire supérieur et d’un processus articulaire inférieur, qui s’emboîtent dans un jeu de surfaces articulaires recouvertes de cartilage hyalin. Cette configuration autorise des mouvements de flexion, d’extension et de rotation limités, tout en prévenant un glissement excessif entre les vertèbres, ce qui contribue au maintien de l’équilibre biomécanique.
Sur le plan morphologique, les facettes lombaires supérieures ont tendance à être orientées davantage vers l’intérieur, tandis que celles de la région lombo-sacrée présentent une orientation plus oblique. Cette variation d’angle influe sur la capacité de rotation et de flexion latérale. Les facettes lombo-sacrées, en particulier au niveau de l’interface L5-S1, se caractérisent par des surfaces articulaires plus larges pour supporter le poids croissant transmis depuis le tronc. Par ailleurs, les capsules articulaires entourant ces facettes comportent du tissu conjonctif résistant et élastique, renforcé par de puissants ligaments, assurant à la fois stabilité et liberté de mouvement adaptée.
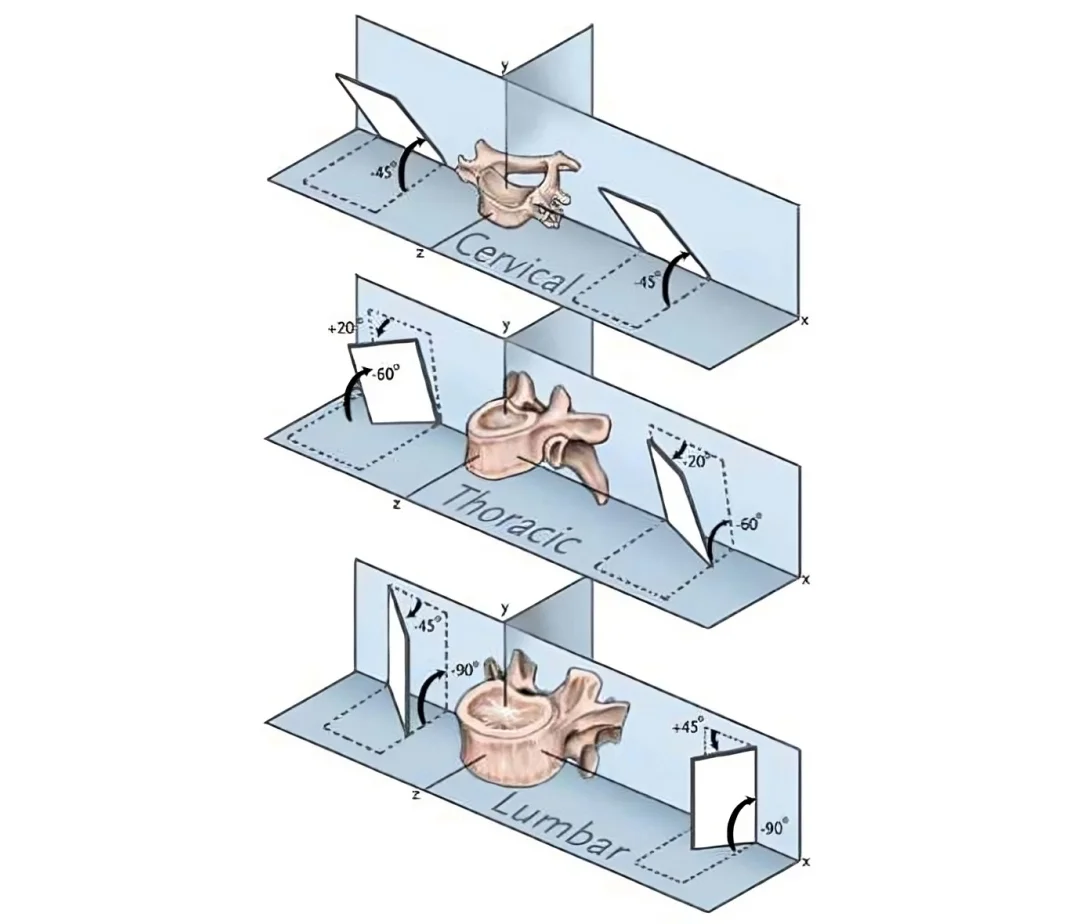
Cette image illustre la différence d’orientation des facettes articulaires selon les trois segments de la colonne vertébrale : cervical, thoracique et lombaire.
✅ Colonne cervicale
Les facettes sont orientées à environ 45° par rapport au plan horizontal.
Cette disposition permet une grande mobilité, notamment pour les mouvements de rotation et de flexion-extension.
✅ Colonne thoracique
Les facettes sont orientées à 60° par rapport au plan horizontal et 20° vers l’arrière.
Cette orientation limite les mouvements de flexion-extension mais autorise une légère rotation.
✅ Colonne lombaire
Les facettes sont positionnées presque verticalement, avec un angle de 90° par rapport au plan horizontal et 45° vers l’arrière.
Cette disposition privilégie les mouvements de flexion-extension, tout en limitant la rotation.
💡 Conclusion :
L’orientation progressive des facettes vertébrales joue un rôle clé dans la distribution des mouvements et la stabilité de la colonne vertébrale, influençant les contraintes mécaniques selon les régions.
Vascularisées par de petites branches issues principalement des artères lombaires segmentaires et de l’artère ilio-lombaire, les facettes lombo-sacrées reçoivent également une innervation complexe. Les rameaux dorsaux des nerfs spinaux lombaires et sacrés assurent la sensibilité et participent à la proprioception, permettant de détecter la position de la colonne et d’adapter la posture en conséquence. Cette innervation explique la source potentielle de douleurs dans certaines pathologies dégénératives, telles que la spondylose ou l’arthrose, où la dégénérescence du cartilage et la formation d’ostéophytes peuvent provoquer une irritation nerveuse et des inflammations chroniques, se manifestant souvent par des lombalgies persistantes.
Sur le plan clinique, l’évaluation des facettes lombo-sacrées implique souvent une corrélation entre l’examen physique, l’imagerie médicale et les tests diagnostiques. Les radiographies standard, complétées par la tomodensitométrie ou l’imagerie par résonance magnétique, permettent de déceler des signes de réduction de l’espace articulaire, de sclérose sous-chondrale ou de formation d’ostéophytes. Parfois, des infiltrations anesthésiques ciblées au niveau des facettes peuvent confirmer leur implication dans la douleur lombaire. Cette approche facilite la mise en œuvre de traitements adaptés, allant de la kinésithérapie et des exercices de renforcement musculaire à la radiofréquence ou, dans certains cas, à la chirurgie.
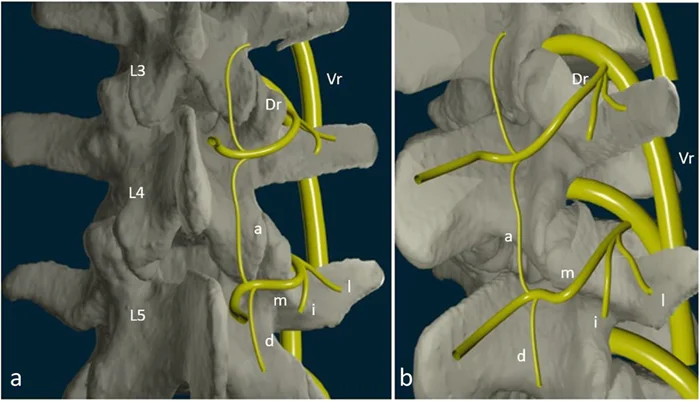
✅ Vue a (gauche) :
L3, L4, L5 : Vertèbres lombaires repérées.
Dr : Rameau dorsal du nerf spinal, assurant l’innervation sensitive des facettes.
Vr : Rameau ventral, participant à l’innervation motrice et sensorielle des structures adjacentes.
a : Branche articulaire primaire, destinée à la capsule articulaire postérieure.
m : Branche médiale innervant les structures postérieures et les facettes médianes.
l : Branche latérale, participant à l’innervation des structures paravertébrales.
i : Branche intermédiaire, intervenant dans l’innervation des tissus profonds.
d : Branche descendante, susceptible d’être impliquée dans les douleurs référées des facettes.
✅ Vue b (droite) :
Configuration similaire avec une vue légèrement modifiée pour visualiser les branches nerveuses en profondeur.
Rameaux dorsaux (Dr) et ventraux (Vr) sont également visibles, montrant les relations complexes avec les facettes articulaires et les tissus environnants.
💡 Remarque :
Cette innervation riche et complexe explique pourquoi les pathologies dégénératives des facettes lombo-sacrées, comme la spondylose ou l’arthrose, peuvent entraîner des douleurs chroniques lombaires persistantes.
La connaissance de l’anatomie des facettes lombo-sacrées est essentielle pour tout professionnel de santé impliqué dans la prise en charge des pathologies lombaires. Comprendre les variations anatomiques, l’orientation des surfaces articulaires et l’innervation contribue à adapter les traitements et à prévenir les complications. Lors d’une chirurgie de fusion lombaire, l’intégrité des facettes doit être préservée afin de limiter les contraintes sur les segments adjacents. De plus, la réhabilitation repose souvent sur des exercices de renforcement et de stabilisation pour maintenir un équilibre optimal entre souplesse et soutien. En définitive, l’examen attentif et la préservation de ces structures demeurent des éléments clés pour un fonctionnement harmonieux du rachis et une meilleure qualité de vie.
Biomécanique des Facettes Lombosacrées : Rôle dans la Mobilité et la Stabilité
Les facettes lombosacrées jouent un rôle fondamental dans le maintien de la stabilité et de la mobilité de la colonne lombaire. Ces articulations synoviales, situées à l’arrière des vertèbres lombaires, permettent des mouvements complexes, notamment la flexion, l’extension et la rotation de la colonne vertébrale. Leur orientation unique, proche de la verticale au niveau lombaire, assure une répartition efficace des charges et prévient les mouvements excessifs susceptibles de provoquer des déséquilibres.
Lors des mouvements de flexion et d’extension, les facettes lombosacrées glissent l’une contre l’autre, facilitant un mouvement fluide tout en limitant les excès d’amplitude. Cette capacité à contrôler les mouvements empêche les translations excessives des vertèbres, préservant ainsi l’intégrité des structures avoisinantes. Par exemple, lors d’une flexion lombaire, les facettes s’écartent légèrement, tandis qu’en extension, elles se rapprochent pour limiter l’hyperextension.
Le jeu articulaire des facettes est également crucial pour maintenir l’équilibre biomécanique. En cas de surcharge ou de dysfonctionnement, la stabilité peut être compromise, entraînant une augmentation de la pression sur les structures adjacentes, telles que les disques intervertébraux. Une mauvaise stabilisation peut favoriser l’apparition de troubles tels que la spondylolisthésis ou la sténose spinale.
Les mouvements asymétriques, les microtraumatismes répétitifs et les postures prolongées peuvent altérer la biomécanique des facettes lombosacrées, contribuant ainsi à leur dégénérescence progressive. Ce processus peut entraîner une hypertrophie des facettes et la formation d’ostéophytes, accentuant la douleur et la raideur lombaire.
Analyse Cinétique et Cinématique des Mouvements
Les facettes lombosacrées sont impliquées dans plusieurs types de mouvements de la colonne lombaire, chacun générant des contraintes spécifiques sur les surfaces articulaires.
🔄 Flexion et Extension
- Flexion lombaire : Ce mouvement implique une ouverture des facettes articulaires, avec un glissement supérieur des processus articulaires inférieurs sur les processus supérieurs de la vertèbre sous-jacente. Cette action augmente la tension sur les ligaments postérieurs (ligament longitudinal postérieur, ligament jaune) tout en réduisant la pression sur les facettes.
- Extension lombaire : Lors de l’extension, les facettes se rapprochent et s’engagent davantage, limitant l’amplitude pour éviter l’hyperextension. Ce rapprochement des facettes peut entraîner une surcharge mécanique sur les facettes, en particulier lorsque l’extension est répétitive ou excessive.
🔄 Rotation Axiale
- Rotation lombaire : La rotation est limitée dans la région lombaire en raison de l’orientation presque sagittale des facettes. Lors de la rotation, les processus articulaires subissent des forces de cisaillement, entraînant une contrainte accrue sur les capsules articulaires. Cette limitation protectrice prévient les mouvements excessifs qui pourraient endommager les structures intervertébrales.
- Contraintes associées : Une rotation excessive peut induire une usure prématurée des facettes, provoquant des microtraumatismes répétés qui favorisent la dégénérescence articulaire.
🔄 Inclinaison Latérale
- Inclinaison (ou flexion latérale) : Lors de l’inclinaison latérale, les facettes du côté de la convexité s’écartent tandis que celles du côté de la concavité se rapprochent. Cette asymétrie génère des forces de compression d’un côté et des forces de tension de l’autre, augmentant ainsi la contrainte sur les facettes et les tissus environnants.
✅ Résumé cinématique :
- La flexion/extension implique un glissement supérieur et inférieur des facettes, avec des contraintes modérées en flexion mais accrues en extension.
- La rotation est limitée et soumise à des forces de cisaillement potentiellement dommageables.
- L’inclinaison latérale induit des pressions asymétriques qui peuvent déséquilibrer les forces articulaires si les mouvements sont excessifs.
Contraintes Mécaniques en Cas de Mouvements Asymétriques ou de Charges Excessives
Lorsque les facettes lombosacrées sont soumises à des charges excessives ou à des mouvements asymétriques, les contraintes mécaniques augmentent considérablement, compromettant la stabilité articulaire et accélérant l’usure des structures articulaires.
Mouvements Asymétriques et Impact Biomécanique
- Torsions répétées : Les mouvements asymétriques, notamment les torsions répétées, génèrent des contraintes inégales sur les facettes. Cette surcharge asymétrique peut entraîner une hypertrophie des facettes d’un côté, conduisant à une instabilité articulaire progressive.
- Flexions combinées à des rotations : Les mouvements combinés de flexion et de rotation provoquent des forces de cisaillement supplémentaires sur les facettes, augmentant ainsi le risque de microtraumatismes et d’inflammation chronique.
Charges Excessives et Surcharge Facettaire
- Charges verticales : Lors de la levée de charges lourdes, la pression exercée sur les facettes lombosacrées augmente de manière significative. Cette surcharge mécanique peut provoquer une compression excessive des facettes, entraînant des microfissures dans le cartilage articulaire et une dégénérescence accélérée.
- Hyperextension répétée : Les athlètes pratiquant des mouvements d’hyperextension fréquents, comme les gymnastes ou les haltérophiles, exercent des forces excessives sur les facettes, augmentant ainsi le risque de lésions facettaires et d’instabilité segmentaire.
🎯 Conséquences des contraintes asymétriques :
- Hypertrophie facettaire
- Formation d’ostéophytes
- Diminution de la mobilité articulaire
- Inflammation chronique des capsules articulaires
Impact des Déséquilibres Musculaires sur la Biomécanique des Facettes Lombosacrées
Les déséquilibres musculaires sont un facteur clé dans la perturbation de la biomécanique des facettes lombosacrées. Une asymétrie musculaire, qu’elle soit due à une posture inadéquate, à une faiblesse musculaire ou à une contraction excessive, peut entraîner des forces anormales sur les facettes lombaires.
⚖️ Déséquilibres Fréquents et Leurs Effets
- Muscles fléchisseurs de la hanche trop tendus (psoas-iliaque) : Une tension excessive du psoas-iliaque provoque une augmentation de la lordose lombaire, accentuant la pression sur les facettes lombaires inférieures (L4-L5 et L5-S1).
- Muscles extenseurs lombaires hypertoniques : Une hypertonie des muscles paravertébraux augmente la compression des facettes, réduisant ainsi leur capacité à absorber les chocs et prédisposant à la dégénérescence articulaire.
- Muscles abdominaux faibles : Une faiblesse des muscles abdominaux diminue le soutien antérieur de la colonne, entraînant une surcharge des facettes lombaires pour compenser le manque de stabilité.
🩹 Conséquences des Déséquilibres Musculaires
- Compression excessive des facettes lombosacrées.
- Altération de l’alignement vertébral.
- Instabilité lombaire conduisant à une dégénérescence précoce.
- Risque accru de lombalgie chronique.
✅ Approche corrective :
- Renforcement des muscles abdominaux et du plancher pelvien pour stabiliser la colonne lombaire.
- Étirements ciblés des fléchisseurs de la hanche et des extenseurs lombaires pour équilibrer les tensions musculaires.
- Techniques de mobilisation articulaire pour restaurer l’équilibre biomécanique.
Implications Cliniques et Stratégies Préventives
Une compréhension approfondie de la biomécanique des facettes lombosacrées permet d’adapter les approches thérapeutiques pour prévenir les complications. En ciblant les déséquilibres musculaires et en optimisant la cinématique lombaire, il est possible de :
- Réduire les contraintes excessives sur les facettes.
- Prévenir la dégénérescence articulaire précoce.
- Maintenir une stabilité optimale de la colonne lombaire.
🎯 Stratégies clés :
- Exercices correctifs et renforcement ciblé.
- Correction des postures asymétriques.
- Rééducation personnalisée pour restaurer l’équilibre articulaire et musculaire.
Mécanismes et Causes du Syndrome
Le syndrome des facettes lombosacrées est une affection douloureuse du bas du dos qui résulte d’une irritation ou d’une dégénérescence des articulations facettaires, ces petites articulations situées à l’arrière de chaque vertèbre, qui permettent et limitent les mouvements de la colonne vertébrale. Pour comprendre les causes potentielles de ce syndrome, il est essentiel d’examiner les mécanismes et les facteurs qui peuvent affecter ces articulations et mener à l’apparition de douleurs chroniques.
Mouvements répétitifs et surcharge mécanique
L’un des mécanismes principaux du syndrome des facettes lombosacrées réside dans les mouvements répétitifs, notamment ceux impliquant des flexions, des torsions ou des extensions de la colonne vertébrale. Ces mouvements, lorsqu’ils sont effectués de manière excessive ou dans de mauvaises conditions, peuvent entraîner une surcharge mécanique sur les articulations facettaires. Par exemple, les travailleurs manuels, les athlètes, ou même les personnes qui adoptent des positions contraignantes au quotidien, comme le fait de se pencher fréquemment, sont plus susceptibles de développer des microtraumatismes au niveau des facettes. Ces microtraumatismes, au fil du temps, peuvent provoquer une usure prématurée du cartilage articulaire, conduisant à l’irritation et à la douleur.

Mauvaises postures
La posture joue également un rôle crucial dans le développement du syndrome des facettes lombosacrées. Une mauvaise posture, comme le fait de rester assis de manière prolongée avec un dos voûté ou d’adopter des positions asymétriques, peut imposer une pression excessive sur les facettes articulaires. Lorsque la colonne vertébrale est mal alignée, les facettes doivent supporter une charge plus importante que celle pour laquelle elles sont conçues, ce qui accélère leur usure. De plus, les mauvaises postures prolongées peuvent entraîner un déséquilibre musculaire, avec des muscles tendus d’un côté et affaiblis de l’autre, aggravant encore le stress sur les articulations facettaires.

Vieillissement et dégénérescence
Le vieillissement est un autre facteur clé dans l’apparition du syndrome des facettes lombosacrées. Avec l’âge, le cartilage des facettes articulaires s’use naturellement, et les disques intervertébraux perdent de leur hauteur et de leur élasticité. Cette dégénérescence discale peut augmenter la pression sur les facettes, car elles doivent compenser le manque de support des disques. De plus, l’usure du cartilage expose les os des facettes à un contact direct, ce qui peut entraîner la formation d’ostéophytes (excroissances osseuses), rendant les mouvements douloureux et limités. Cette dégradation progressive peut être exacerbée par des facteurs génétiques, un mode de vie sédentaire ou des antécédents de blessures au dos.
Traumatismes et blessures
Les traumatismes, qu’ils soient aigus ou répétés, constituent une cause fréquente de troubles des facettes lombosacrées. Un traumatisme aigu, tel qu’une chute, un accident de voiture ou un faux mouvement brusque, peut provoquer un déplacement ou une microfracture des facettes. Ces lésions peuvent ensuite évoluer en une douleur chronique si elles ne sont pas correctement traitées. Les blessures répétées, même mineures, peuvent également accumuler des dommages au fil du temps, menant à une inflammation chronique des facettes et à un affaiblissement de leur structure.
Impact des microtraumatismes répétés
Les microtraumatismes répétés sont une cause fréquente de dégénérescence des facettes lombosacrées. Ces microtraumatismes surviennent lorsque des mouvements quotidiens, même modestes, sont effectués de manière répétitive sans période adéquate de récupération. Les activités comme le soulèvement de charges lourdes, les torsions répétées du tronc, ou même une simple mauvaise posture prolongée peuvent, à la longue, provoquer des lésions mineures aux facettes. Bien que chaque lésion soit souvent trop petite pour causer des symptômes immédiats, leur accumulation au fil du temps peut entraîner une dégradation progressive des facettes. Ce processus d’usure continue peut rendre les facettes plus vulnérables aux blessures et à l’inflammation, contribuant ainsi à la douleur chronique. La prévention des microtraumatismes passe par l’amélioration de la posture, l’adoption de techniques de levage appropriées, et l’intégration de périodes de repos adéquates dans les activités physiques.
Déséquilibres musculaires
Les déséquilibres musculaires jouent un rôle important dans le développement du syndrome des facettes lombosacrées. Lorsque certains muscles de la région lombaire sont trop tendus ou trop faibles, ils peuvent altérer l’alignement de la colonne vertébrale, provoquant une surcharge sur les facettes articulaires. Par exemple, des muscles fléchisseurs de la hanche trop tendus peuvent tirer la colonne vertébrale vers l’avant, accentuant la lordose lombaire et augmentant la pression sur les facettes. De même, des muscles extenseurs lombaires affaiblis peuvent ne pas fournir un soutien suffisant, entraînant une instabilité vertébrale. Ce déséquilibre musculaire peut être la conséquence d’une posture inadéquate, d’un manque d’exercice ou de mauvaises habitudes de mouvement. Sur le long terme, ces tensions et faiblesses peuvent provoquer des microtraumatismes aux facettes, contribuant à leur dégénérescence et à l’apparition de douleurs chroniques.
Dégénérescence des disques intervertébraux
La dégénérescence des disques intervertébraux est un mécanisme clé dans l’apparition du syndrome des facettes lombosacrées. Les disques, situés entre les vertèbres, agissent comme des amortisseurs, absorbant les chocs et facilitant le mouvement. Avec l’âge, les disques perdent leur élasticité et leur hauteur, ce qui réduit leur capacité à supporter la charge vertébrale. En conséquence, une plus grande pression est transférée aux facettes articulaires, qui doivent compenser cette perte de soutien. Cette surcharge peut accélérer l’usure du cartilage des facettes, provoquant une douleur et une inflammation. La dégénérescence discale peut également entraîner une diminution de l’espace intervertébral, ce qui peut entraîner une compression des nerfs adjacents et exacerber les symptômes. Ce mécanisme souligne l’importance de maintenir la santé des disques intervertébraux pour prévenir les douleurs liées aux facettes.
Facteurs de Risque: Ce Qui Prédispose à Cette Condition
- Âge : Le risque de développer le syndrome des facettes lombosacrées augmente généralement avec l’âge en raison de la dégénérescence naturelle des articulations.
- Génétique : Des prédispositions génétiques peuvent rendre certaines personnes plus sujettes à des affections articulaires, augmentant ainsi leur vulnérabilité au syndrome des facettes lombosacrées.
- Sédentarité : Un mode de vie sédentaire peut contribuer à une mauvaise posture et à un affaiblissement des muscles de soutien, favorisant ainsi le développement de la condition.
- Obésité : Un excès de poids peut augmenter la pression exercée sur les facettes lombosacrées, accroissant ainsi le risque d’inflammation et de douleur.
- Activités Physiques Intenses : Certaines activités physiques, en particulier celles impliquant des mouvements répétitifs ou une charge importante sur la colonne vertébrale, peuvent accroître le risque de traumatismes aux facettes.
- Troubles Structuraux : Des anomalies anatomiques ou des conditions médicales préexistantes, telles que des malformations vertébrales, peuvent contribuer au développement du syndrome des facettes lombosacrées.
La compréhension de ces causes mécaniques et facteurs de risque permet aux professionnels de la santé de concevoir des approches de traitement et de prévention personnalisées. En identifiant et en atténuant ces éléments, il est possible de réduire la fréquence et la gravité du syndrome des facettes lombosacrées, améliorant ainsi la qualité de vie des individus concernés.
Symptômes
Les symptômes du syndrome des facettes lombosacrées, également connu sous le nom de lombalgie facettaire, peuvent varier d’une personne à l’autre. Cette condition affecte les petites articulations entre les vertèbres lombaires et le sacrum, appelées facettes lombosacrées. Voici les symptômes courants associés à ce syndrome :
- Douleur Lombaire : La douleur dans la région basse du dos est le symptôme principal. Elle peut être décrite comme une douleur profonde et lancinante, généralement localisée du côté ou au milieu du bas du dos.
- Irradiation de la Douleur : La douleur peut irradier vers les fesses, les hanches, voire les cuisses. La zone exacte dépend souvent de la localisation spécifique des facettes affectées.
- Raideur Musculaire : Une sensation de raideur dans la colonne vertébrale, en particulier après des périodes d’inactivité prolongées, peut être ressentie.
- Diminution de la Mobilité : Les personnes atteintes peuvent éprouver une diminution de la mobilité de la colonne vertébrale, rendant les mouvements difficiles ou inconfortables.
- Douleur Aggravée par le Mouvement : La douleur peut être exacerbée par certains mouvements, tels que la flexion arrière, la rotation du tronc ou même de simples activités quotidiennes.
- Douleur Améliorée au Repos : Le repos peut temporairement soulager la douleur, mais elle peut réapparaître lors de l’activité.
- Blocages Occasionnels : Certains patients signalent des sensations de blocage ou de coincement, associées à une gêne accrue lors des mouvements.
- Réponse aux Changements de Position : La douleur peut varier en fonction de la position du corps, avec une aggravation en position assise prolongée ou en position debout.
- Douleur Ciblée lors de la Palpation : Lors de l’examen physique, la palpation des facettes lombosacrées peut provoquer une douleur locale.
Physiopathologie: Comprendre les Mécanismes Sous-Jacents
La physiopathologie du syndrome des facettes lombosacrées implique les articulations facettaires, qui sont situées à l’arrière de la colonne vertébrale. Ces articulations sont formées par les surfaces articulaires des vertèbres adjacentes et sont responsables de la mobilité et de la stabilité de la colonne vertébrale.
Le syndrome des facettes lombosacrées est caractérisé par une irritation ou une inflammation des articulations facettes, généralement dans la région lombaire ou sacrée de la colonne vertébrale. Voici quelques aspects de la physiopathologie associée à cette condition :
- Usure articulaire : Avec le temps, les articulations facettes peuvent subir une usure due à des mouvements répétitifs, à une surcharge, à des positions anormales ou à d’autres facteurs. Cette usure peut entraîner un frottement accru entre les surfaces articulaires, provoquant une irritation.
- Hypertrophie articulaire : En réponse à l’usure ou à des contraintes répétées, les articulations facettes peuvent développer une hypertrophie, ce qui signifie une croissance anormale du tissu osseux. Cette hypertrophie peut entraîner une compression des structures environnantes, y compris les nerfs.
- Inflammation : L’irritation constante des articulations facettes peut déclencher une réponse inflammatoire. L’inflammation peut entraîner un épaississement des structures entourant les articulations, exacerbant la compression des nerfs et provoquant des douleurs.
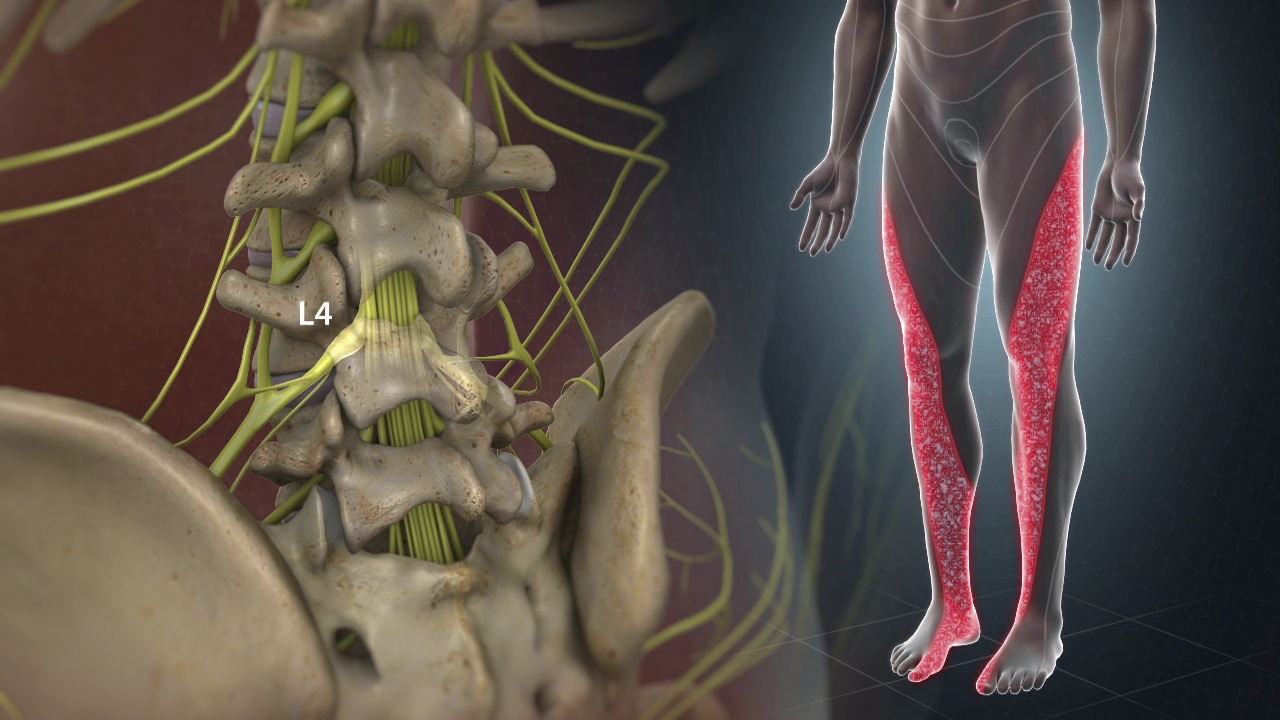
- Compression nerveuse : L’irritation et l’inflammation des articulations facettes peuvent conduire à une compression des racines nerveuses adjacentes. Cela peut provoquer des douleurs locales dans la région lombaire, ainsi que des douleurs irradiant le long du nerf comprimé, souvent dans les fesses, les cuisses ou les jambes.
- Spasmes musculaires : En réponse à la douleur et à l’irritation, les muscles environnants peuvent se contracter de manière réflexe, entraînant des spasmes musculaires. Ces spasmes peuvent contribuer à la douleur et à la limitation de la mobilité.
- Développement de kystes synoviaux : Dans certains cas, l’irritation des articulations facettes peut conduire à la formation de kystes synoviaux, qui sont des sacs remplis de liquide synovial. Ces kystes peuvent exercer une pression supplémentaire sur les structures voisines, aggravant les symptômes.
La physiopathologie du syndrome des facettes lombosacrées est complexe et peut varier d’une personne à l’autre. Les facteurs génétiques, le vieillissement, les traumatismes, la surcharge pondérale et d’autres facteurs peuvent contribuer au développement de cette condition. La compréhension de ces mécanismes permet aux professionnels de la santé de mettre en place des approches de traitement ciblées pour soulager les symptômes et améliorer la qualité de vie des personnes affectées.
Relation entre le Syndrome des Facettes Lombosacrées et les Douleurs Référées
Les douleurs facettaires lombosacrées ne se limitent pas à la région lombaire. Elles peuvent irradier vers d’autres zones du corps, suivant des schémas bien définis. Cette irradiation est due à l’innervation complexe des facettes lombosacrées, principalement assurée par les rameaux dorsaux des nerfs spinaux.
Les douleurs référées sont souvent perçues dans les fesses, les hanches, voire les cuisses. Les facettes situées aux niveaux L4-L5 et L5-S1 sont les plus fréquemment impliquées, générant des douleurs qui peuvent être confondues avec des douleurs sciatiques ou des pathologies sacro-iliaques. Cette similitude complique le diagnostic clinique, nécessitant une évaluation rigoureuse pour distinguer les douleurs facettaires des autres sources de douleur.
Le mécanisme de douleur référée repose sur la convergence des signaux nerveux dans la moelle épinière. Lorsque les facettes sont irritées ou enflammées, les signaux douloureux sont interprétés comme émanant de zones plus distales, comme les fesses ou les cuisses. Cette perception erronée peut conduire à des erreurs diagnostiques si elle n’est pas correctement analysée.
L’identification précise des douleurs référées passe par des tests cliniques spécifiques, tels que la palpation des facettes lombaires et les tests de provocation. Les infiltrations facettaires diagnostiques restent également un outil fiable pour confirmer l’origine des douleurs. En reconnaissant les schémas de douleurs référées, les praticiens peuvent affiner leur diagnostic et proposer des traitements ciblés, réduisant ainsi les risques d’échec thérapeutique.
Complications possibles
Le syndrome des facettes lombosacrées, s’il n’est pas correctement pris en charge, peut entraîner diverses complications qui affectent la qualité de vie et la santé globale du patient. Comprendre ces complications est essentiel pour souligner l’importance d’un diagnostic précoce et d’une prise en charge appropriée.
Chronicité de la douleur
L’une des complications les plus fréquentes du syndrome des facettes lombosacrées non traité est la chronicité de la douleur. Au fil du temps, la douleur aiguë initiale peut évoluer vers une douleur persistante, qui peut devenir de plus en plus difficile à gérer. La douleur chronique ne se limite pas seulement à l’inconfort physique ; elle peut également avoir des répercussions psychologiques importantes, telles que l’anxiété, la dépression, et une diminution de la qualité de vie. Les patients souffrant de douleur chronique peuvent également développer une sensibilisation centrale, un phénomène où le système nerveux devient hyperréactif aux stimuli douloureux. Cela peut rendre même les activités quotidiennes normales douloureuses et conduire à une augmentation progressive de la perception de la douleur, rendant son traitement encore plus complexe.
Réduction de la mobilité
Une autre complication majeure est la réduction de la mobilité. Les facettes articulaires jouent un rôle clé dans la stabilisation et la flexibilité de la colonne vertébrale. Lorsque ces articulations sont endommagées ou enflammées, les mouvements de la colonne vertébrale deviennent limités et douloureux. Les patients peuvent éprouver des difficultés à se pencher, à tourner le tronc, ou à effectuer des mouvements qui nécessitent une flexion ou une extension de la colonne lombaire. Cette réduction de la mobilité peut entraîner une rigidité musculaire et un affaiblissement des muscles du dos, exacerbant encore la limitation fonctionnelle. Avec le temps, la perte de mobilité peut également entraîner une atrophie musculaire, aggravant les symptômes et rendant la récupération encore plus difficile.
Développement d’autres pathologies vertébrales
Le non-traitement du syndrome des facettes lombosacrées peut également favoriser le développement d’autres pathologies vertébrales. Par exemple, en réponse à la douleur et à la limitation de la mobilité, les patients peuvent adopter des postures compensatoires ou des schémas de mouvement anormaux pour éviter d’aggraver leurs symptômes. Ces ajustements peuvent, à leur tour, entraîner une surcharge d’autres parties de la colonne vertébrale, des hanches ou des genoux, provoquant des douleurs et des troubles dans ces zones. De plus, l’usure continue des facettes articulaires peut entraîner la formation d’ostéophytes (excroissances osseuses), qui peuvent provoquer des douleurs supplémentaires et limiter encore davantage la mobilité. Dans les cas graves, ces ostéophytes peuvent même entraîner une sténose vertébrale, une condition où le canal rachidien se rétrécit, comprimant les nerfs spinaux et provoquant des symptômes neurologiques comme des douleurs irradiantes, des engourdissements ou une faiblesse dans les membres inférieurs.
Impact sur la qualité de vie
L’ensemble de ces complications peut avoir un impact significatif sur la qualité de vie. La douleur chronique, la réduction de la mobilité, et le développement de pathologies secondaires peuvent rendre les activités quotidiennes difficiles, voire impossibles, à accomplir. Les patients peuvent éprouver des difficultés à marcher, à s’asseoir, ou à se tenir debout pendant de longues périodes, ce qui limite leur capacité à travailler, à pratiquer des loisirs, ou à interagir socialement. L’isolement social, la perte d’indépendance et la frustration associée à l’incapacité de réaliser des activités normales peuvent conduire à des problèmes psychologiques, exacerbant ainsi le cycle de la douleur et de la détérioration de la santé.
Dérèglement postural global
Le non-traitement du syndrome des facettes lombosacrées peut entraîner un dérèglement postural global, qui se manifeste par une modification des courbures naturelles de la colonne vertébrale. Ce dérèglement est souvent une conséquence des ajustements corporels subconscients que les patients adoptent pour éviter la douleur. Par exemple, pour réduire la pression sur les facettes lombaires, un patient peut exagérer la courbure lordotique (creux) de la région lombaire ou, à l’inverse, adopter une posture plus fléchie pour soulager temporairement l’inconfort.
Ces altérations de la posture ne se limitent pas à la région lombaire. Elles peuvent affecter l’ensemble de la colonne vertébrale, entraînant des compensations dans les régions thoracique et cervicale. Par exemple, une hyperlordose lombaire peut provoquer une hypercyphose thoracique, où la partie supérieure du dos devient plus arrondie. Ces changements peuvent à leur tour causer des douleurs dans d’autres parties du corps, telles que les épaules, le cou, et même la tête, en raison de la tension excessive sur les muscles et les ligaments qui tentent de stabiliser ces nouvelles postures.
Le dérèglement postural global peut également entraîner une inégalité des membres inférieurs, où un côté du bassin est plus élevé que l’autre, créant une asymétrie dans la longueur des jambes. Cette condition peut exacerber les douleurs au bas du dos et créer de nouveaux problèmes, tels que des douleurs dans les hanches, les genoux, et les chevilles.
Complications neurologiques
Si le syndrome des facettes lombosacrées n’est pas traité, il peut évoluer vers des complications neurologiques graves. L’une des complications les plus préoccupantes est la sténose spinale, une condition où le rétrécissement du canal rachidien exerce une pression sur la moelle épinière et les nerfs rachidiens. Cette sténose peut être provoquée par la formation d’ostéophytes (excroissances osseuses) autour des facettes articulaires, qui envahissent l’espace du canal rachidien.
Les symptômes de la sténose spinale peuvent inclure des douleurs irradiantes, des picotements, un engourdissement, et une faiblesse dans les membres inférieurs. Dans les cas avancés, les patients peuvent souffrir de troubles de la marche, de pertes de contrôle de la vessie ou des intestins, ou même de paralysie partielle. Ces symptômes neurologiques nécessitent une attention médicale immédiate et, dans certains cas, une intervention chirurgicale pour décomprimer les nerfs affectés.
Un autre risque neurologique est le syndrome de la queue de cheval, une urgence médicale où la compression des nerfs à la base de la moelle épinière entraîne des douleurs sévères dans le bas du dos et les jambes, ainsi qu’une perte de sensation dans les zones autour des organes génitaux et de l’anus. Ce syndrome nécessite une intervention chirurgicale rapide pour éviter des dommages nerveux permanents.
Troubles psychosomatiques
Les troubles psychosomatiques sont une autre complication potentielle du syndrome des facettes lombosacrées non traité. Lorsque la douleur devient chronique, elle peut influencer négativement l’état psychologique du patient, créant un lien étroit entre le corps et l’esprit. Le stress et l’anxiété causés par la douleur persistante peuvent amplifier les sensations douloureuses, créant un cercle vicieux où l’inconfort physique nourrit l’angoisse mentale, et vice versa.
Cette interaction peut mener à des troubles psychosomatiques, où les patients commencent à ressentir des symptômes physiques qui n’ont pas de cause médicale apparente, mais qui sont en réalité le résultat de leur état émotionnel. Par exemple, un patient souffrant de douleurs lombaires chroniques peut développer des douleurs thoraciques, des maux de tête, ou des troubles gastro-intestinaux, qui sont tous aggravés par l’anxiété ou la dépression.
Ces troubles psychosomatiques peuvent rendre le diagnostic et le traitement plus complexes, car ils nécessitent une approche multidisciplinaire qui inclut à la fois des soins physiques et un soutien psychologique. Ignorer l’impact psychologique de la douleur chronique peut prolonger la souffrance du patient et diminuer l’efficacité des traitements.
Enfin, la détérioration de l’état mental et émotionnel peut avoir des répercussions sur les relations sociales et professionnelles du patient. L’irritabilité, la fatigue, et la diminution de la qualité de vie peuvent entraîner un isolement social, une baisse de la productivité au travail, et une perte d’intérêt pour les activités autrefois appréciées, ce qui aggrave encore les conséquences du syndrome non traité.
Ostéopathie et Syndrome des Facettes Lombosacrées
Les ostéopathes adoptent une approche holistique dans le traitement du syndrome des facettes lombosacrées, en mettant l’accent sur la restauration de l’équilibre musculo-squelettique, la réduction de la douleur et l’amélioration de la fonction articulaire. Voici quelques-unes des méthodes et techniques spécifiques utilisées par les ostéopathes dans le traitement de cette condition :
- Mobilisations Articulaires : Les mobilisations impliquent des mouvements doux et contrôlés des articulations pour améliorer progressivement leur amplitude de mouvement. Cela peut aider à réduire la raideur associée au syndrome des facettes lombosacrées.
- Techniques de Relâchement Myofascial : Les ostéopathes utilisent des techniques de relâchement myofascial pour détendre les muscles et les tissus conjonctifs autour des facettes lombosacrées. Cela peut contribuer à réduire la tension et à améliorer la flexibilité.
- Exercices Thérapeutiques : Les ostéopathes recommandent souvent des exercices spécifiques visant à renforcer les muscles de soutien de la colonne vertébrale. Cela peut contribuer à stabiliser la région lombaire et à prévenir les rechutes.
- Conseils sur le Mode de Vie et l’Ergonomie : Les ostéopathes prodiguent des conseils sur le mode de vie, y compris des ajustements ergonomiques au travail et à la maison, pour réduire la pression sur les facettes lombosacrées au quotidien.
- Éducation du Patient : Les ostéopathes fournissent une éducation approfondie au patient sur la condition, expliquant les facteurs contributifs, les mécanismes de la douleur et les techniques d’auto-soins. Cela peut inclure des conseils sur la posture, l’activité physique et la gestion du stress.
- Techniques de Relaxation : La réduction du stress peut contribuer à atténuer la tension musculaire et à favoriser la détente. Les ostéopathes peuvent recommander des techniques de relaxation telles que la respiration profonde et la méditation.
- Incorporation de l’Exercice Global : Certains ostéopathes encouragent des formes d’exercices globaux tels que le yoga ou le tai-chi, qui peuvent favoriser la flexibilité, la force et la conscience corporelle.
Approches Innovantes et Thérapies Emergentes
Les approches innovantes et les thérapies émergentes offrent de nouvelles perspectives pour le traitement du syndrome des facettes lombosacrées. Ces techniques, encore en développement ou récemment intégrées en pratique clinique, visent à améliorer l’efficacité des traitements et à réduire les risques d’effets secondaires.
Radiofréquence Facettaire : La neurolyse par radiofréquence est une technique minimalement invasive qui consiste à détruire sélectivement les nerfs responsables de la transmission de la douleur facettaire. Cette approche utilise des électrodes pour chauffer les tissus nerveux et interrompre les signaux douloureux. Les patients ressentent souvent un soulagement durable, avec des résultats pouvant durer de 6 mois à 2 ans.
Injection de Plasma Riche en Plaquettes (PRP) : Le PRP est une thérapie régénérative qui utilise les facteurs de croissance dérivés des plaquettes du patient pour favoriser la guérison des tissus endommagés. Injecté directement dans les facettes lombosacrées, le PRP peut réduire l’inflammation et stimuler la régénération du cartilage, offrant ainsi une alternative prometteuse aux infiltrations de corticostéroïdes.
Thérapie par cellules souches : Les cellules souches mésenchymateuses, prélevées à partir de la moelle osseuse ou du tissu adipeux, sont capables de différencier divers types cellulaires et de régénérer les tissus endommagés. Les recherches explorent leur potentiel pour restaurer le cartilage articulaire et réduire l’inflammation des facettes lombosacrées.
Stimulation électrique transcutanée (TENS) : Le TENS est une méthode non invasive qui utilise des impulsions électriques pour stimuler les nerfs périphériques et moduler la perception de la douleur. Il est souvent utilisé en complément d’autres thérapies pour améliorer la gestion de la douleur.
Ces approches novatrices, combinées aux techniques conventionnelles et ostéopathiques, ouvrent de nouvelles voies pour une prise en charge plus efficace du syndrome des facettes lombosacrées, avec un potentiel de soulagement à long terme.
Exercices et Rééducation Adaptée
Les exercices et les approches de rééducation en ostéopathie visent à renforcer les muscles de soutien, à améliorer la stabilité et à favoriser une meilleure fonction articulaire dans la région lombosacrée. Il est crucial de personnaliser les exercices en fonction des besoins spécifiques de chaque individu. Avant de débuter tout programme d’exercices, il est recommandé de consulter un professionnel de la santé pour obtenir un avis personnalisé. Voici quelques exercices et approches généralement recommandés en ostéopathie :
- Renforcement des Muscles Abdominaux :
- Exercice du Transverse Abdominal : Allongez-vous sur le dos, pliez les genoux et engagez doucement le muscle transverse abdominal en tirant le nombril vers la colonne vertébrale. Maintenez la contraction pendant quelques secondes et relâchez. Répétez plusieurs fois.
- Renforcement des Muscles du Dos :
- Extension Lombaire en Quadrupédie : À genoux et mains au sol, effectuez une extension du dos en soulevant un bras et la jambe opposée simultanément. Maintenez la position pendant quelques secondes et alternez de côté.
- Stabilisation de la Colonne Vertébrale :
- Plank (Planche) : Adoptez une position de planche en appui sur les avant-bras et les orteils, en maintenant une ligne droite du corps. Cette position engage les muscles stabilisateurs profonds.
- Mobilité de la Colonne Vertébrale :
- Rotation de la Colonne en Position Assise : Assis sur une chaise, tournez le haut du corps d’un côté, en utilisant les muscles abdominaux et le bas du dos pour effectuer la rotation. Répétez de l’autre côté.
- Étirements et Assouplissements :
- Flexion Genoux-Coude en Position Assise : Assis sur le sol, pliez un genou vers la poitrine tout en tournant le haut du corps vers ce genou. Maintenez la position pour étirer les muscles de la région lombaire.
- Stabilisation Pelvienne :
- Élévations du Bassin en Pont : Allongez-vous sur le dos, pliez les genoux et soulevez lentement le bassin en contractant les muscles fessiers. Maintenez la position en haut pendant quelques secondes et redescendez.
- Exercices de Respiration :
- Respiration Diaphragmatique : Pratiquez la respiration profonde en utilisant le diaphragme. Inspirez profondément par le nez, en gonflant le ventre, puis expirez lentement par la bouche.
- Exercices de Coordination et d’Équilibre :
- Marche Talon-Pointe : Marchez en alternant le contact talon-pointe à chaque pas pour améliorer la coordination et l’équilibre.
Il est important de progresser graduellement dans ces exercices, en les adaptant selon la tolérance individuelle.
Protocole Post-Traitement et Suivi Ostéopathique
Le suivi ostéopathique après un traitement pour le syndrome des facettes lombosacrées joue un rôle clé dans le maintien des bénéfices obtenus. Les interventions ostéopathiques visent à rétablir l’équilibre biomécanique et à soulager les douleurs, mais sans un suivi approprié, les résultats peuvent s’estomper progressivement. Un protocole post-traitement structuré permet d’assurer une stabilité à long terme et de prévenir les récidives.
🎯 Objectifs du Suivi Post-Traitement Ostéopathique
Le suivi ostéopathique vise plusieurs objectifs :
✅ Préserver les améliorations structurelles : En maintenant la mobilité et la stabilité des facettes lombosacrées.
✅ Éviter la rechute : En renforçant les muscles stabilisateurs et en corrigeant les déséquilibres posturaux.
✅ Réduire les tensions résiduelles : Pour éviter les compensations musculaires et articulaires pouvant générer de nouvelles douleurs.
✅ Éduquer le patient : En inculquant des habitudes posturales et des exercices adaptés pour prévenir les récidives.
Fréquence des Séances de Suivi
Après une série initiale de séances ostéopathiques (souvent 4 à 6 séances sur 6 à 8 semaines), il est essentiel de planifier des visites de suivi adaptées aux besoins spécifiques du patient.
➡️ Phase de stabilisation : Une séance toutes les 4 à 6 semaines pendant 3 à 6 mois permet de consolider les résultats obtenus. Cette phase permet d’identifier les déséquilibres résiduels et d’ajuster les corrections posturales.
➡️ Phase d’entretien : Une fois la stabilité atteinte, un suivi ostéopathique trimestriel est recommandé pour maintenir l’équilibre global et prévenir la réapparition des douleurs. Les patients sujets aux douleurs chroniques peuvent bénéficier d’un suivi plus rapproché, avec des séances toutes les 8 à 12 semaines.
Exercices d’Entretien à Domicile
L’intégration d’un programme d’exercices spécifiques à domicile est indispensable pour prolonger les bienfaits des séances ostéopathiques. Ces exercices ciblent les zones clés pour assurer une stabilité et une mobilité optimales des facettes lombosacrées.
- Renforcement du Core :
- Planche abdominale (30 secondes à 1 minute)
- Pont pelvien avec maintien (3 séries de 10 répétitions)
- Étirements Myofasciaux :
- Étirement du psoas-iliaque (30 secondes, 3 fois de chaque côté)
- Étirement des muscles paravertébraux (flexion lombaire douce)
- Mobilisation Articulaire :
- Rotation douce du tronc en position assise (10 répétitions de chaque côté)
- Flexion-extension contrôlée de la colonne lombaire (10 répétitions)
- Stabilisation Pelvienne :
- Élévations alternées des jambes en position allongée (3 séries de 12 répétitions)
⚠️ Précaution importante : Les exercices doivent être adaptés au niveau de tolérance du patient. Un suivi personnalisé permet d’ajuster la difficulté selon les progrès réalisés
Recommandations Complémentaires : Mode de Vie et Hygiène Posturale
En plus des séances de suivi et des exercices d’entretien, il est recommandé d’adopter des habitudes de vie qui favorisent la santé des facettes lombosacrées :
✅ Maintenir une posture correcte : Utiliser un support lombaire adapté lors des positions assises prolongées.
✅ Éviter les mouvements brusques : Les torsions excessives ou les flexions lombaires trop profondes peuvent réactiver les douleurs facettaires.
✅ Alterner positions assises et debout : Pour réduire la charge statique sur les facettes lombaires.
Les patients doivent également être attentifs aux signes de récidive, tels que des douleurs lombaires, une raideur accrue ou des blocages intermittents. Dans de tels cas, une consultation rapide permet d’ajuster le plan de suivi et d’éviter la chronicité des symptômes.
Plan de Suivi Personnalisé : Adaptation selon les Besoins
Chaque patient présentant un syndrome des facettes lombosacrées a des besoins spécifiques. Le protocole post-traitement doit être adapté en fonction des progrès, du niveau de douleur, et des facteurs de risque individuels.
➡️ Patients sportifs ou actifs : Un suivi plus rapproché est recommandé pour surveiller les impacts mécaniques répétés.
➡️ Patients sédentaires : L’accent est mis sur l’amélioration de la posture et la réduction des tensions statiques.
➡️ Patients âgés ou avec pathologies dégénératives : Un suivi continu est conseillé pour limiter la progression de la dégénérescence facettaire.
Durée Minimale du Suivi pour Maintenir les Résultats
Un suivi ostéopathique d’au moins 6 à 12 mois est recommandé pour garantir des résultats durables. Cette période permet d’ancrer les corrections posturales et les nouvelles habitudes de mouvement, réduisant ainsi le risque de récidive.
Bilan Régulier pour Évaluer la Progression
Un bilan postural et biomécanique trimestriel permet d’ajuster le protocole post-traitement et d’adapter les exercices selon les besoins évolutifs du patient. Cette évaluation inclut :
✅ Analyse de la mobilité lombaire.
✅ Test de stabilité musculaire.
✅ Évaluation de la douleur et des limitations fonctionnelles.
Gestion de la Douleur et Conseils Pratiques
La gestion de la douleur en ostéopathie pour le syndrome des facettes lombosacrées implique une approche intégrée qui combine des techniques manuelles, des conseils sur le mode de vie et des exercices spécifiques. L’objectif est de réduire la douleur, d’améliorer la fonction articulaire et de prévenir les rechutes. Voici quelques stratégies couramment utilisées en ostéopathie pour la gestion de la douleur associée à ce syndrome :
- Relâchement Myofascial :
- Des techniques de relâchement myofascial sont utilisées pour détendre les muscles et les tissus conjonctifs autour des facettes affectées, contribuant ainsi à réduire la tension et la douleur.
- Exercices de Stabilisation :
- Des exercices spécifiques visant à renforcer les muscles de soutien de la colonne vertébrale sont recommandés. Cela peut contribuer à stabiliser la région lombosacrée et à réduire la pression sur les facettes.
- Étirements Ciblés :
- Des étirements appropriés peuvent être prescrits pour améliorer la flexibilité des muscles environnants, ce qui peut soulager la pression exercée sur les facettes lombosacrées.
- Conseils sur le Mode de Vie et l’Ergonomie :
- Les ostéopathes fournissent des conseils sur les ajustements ergonomiques au travail et à la maison, ainsi que des recommandations pour maintenir une posture saine au quotidien.
- Gestion du Stress :
- La gestion du stress est souvent intégrée, car le stress peut contribuer à une tension musculaire accrue. Les ostéopathes peuvent recommander des techniques de relaxation telles que la respiration profonde et la méditation.
- Thérapie par la Chaleur ou le Froid :
- L’application de compresses chaudes ou froides peut être recommandée pour soulager la douleur et l’inflammation dans la région lombaire.
- Techniques de Respiration et de Relaxation :
- L’apprentissage de techniques de respiration et de relaxation profonde peut aider à réduire la tension musculaire et à promouvoir un état de bien-être général.
- Incorporation de l’Activité Physique :
- Des conseils sur des niveaux d’activité physiques adaptés et des recommandations pour des exercices à faible impact peuvent être fournis pour maintenir la mobilité sans aggraver les symptômes.
Options de Traitement Conventionnel : Médicaments et Infiltrations
Les options de traitement conventionnel du syndrome des facettes lombosacrées incluent une combinaison de thérapies médicamenteuses, d’infiltrations et de techniques de gestion de la douleur visant à réduire l’inflammation et à améliorer la mobilité. Ces approches sont souvent utilisées en première intention avant d’envisager des interventions plus invasives.
Médicaments anti-inflammatoires et analgésiques : Les anti-inflammatoires non stéroïdiens (AINS) sont fréquemment prescrits pour soulager la douleur et réduire l’inflammation des facettes lombosacrées. Ils sont efficaces pour les douleurs modérées, mais leur usage prolongé peut entraîner des effets secondaires gastro-intestinaux. Les analgésiques, tels que l’acétaminophène, sont également utilisés pour atténuer la douleur, bien qu’ils n’aient pas d’effet direct sur l’inflammation.
Relaxants musculaires : Les relaxants musculaires, comme le diazépam ou la cyclobenzaprine, peuvent être prescrits pour réduire les spasmes musculaires associés aux douleurs facettaires. Toutefois, leur utilisation est généralement limitée à de courtes périodes en raison du risque de somnolence et de dépendance.
Infiltrations de corticostéroïdes : Les infiltrations de corticostéroïdes sont une approche courante pour soulager les douleurs facettaires. Elles consistent à injecter un anti-inflammatoire puissant directement dans les facettes touchées sous guidage fluoroscopique ou par scanner. Cette technique permet une diminution rapide de l’inflammation et de la douleur, bien que les effets puissent être temporaires.
Blocs facettaires diagnostiques : Les blocs diagnostiques consistent à injecter un anesthésique local dans les facettes pour confirmer leur implication dans la douleur. Si la douleur disparaît temporairement, cela confirme le rôle des facettes lombosacrées dans la symptomatologie, permettant d’orienter le traitement ultérieur.
Bien que ces traitements offrent un soulagement efficace pour de nombreux patients, ils ne s’attaquent pas à la cause sous-jacente de la pathologie. Pour cette raison, ils sont souvent combinés à des thérapies de rééducation et des approches ostéopathiques pour optimiser les résultats à long terme.
Distinguer le Syndrome des Facettes Lombosacrées des Autres Pathologies
- Hernie discale : Une hernie discale se produit lorsque le noyau gélatineux d’un disque intervertébral sort de sa cavité. Cela peut provoquer une compression des racines nerveuses et causer des douleurs lombaires.
- Arthrite lombaire : L’arthrite peut affecter les articulations de la colonne vertébrale, provoquant des douleurs, une raideur et une inflammation. L’arthrite lombaire peut être une cause de douleurs similaires à celles associées au syndrome des facettes lombosacrées.
- Sténose spinale : La sténose spinale se produit lorsque l’espace dans le canal rachidien se rétrécit, mettant ainsi une pression sur la moelle épinière ou les racines nerveuses. Cela peut provoquer des douleurs lombaires et des symptômes associés, tels que des engourdissements ou des faiblesses dans les jambes.
- Spondylolisthésis : Cette condition se produit lorsque vertèbres glissent les unes par rapport aux autres, souvent dans la région lombaire, provoquant des douleurs et une instabilité.
- Infection spinale : Les infections de la colonne vertébrale peuvent entraîner des symptômes tels que des douleurs lombaires, de la fièvre et des déficits neurologiques.
- Maladies rénales : Certains problèmes rénaux, tels que les calculs rénaux ou les infections rénales, peuvent provoquer des douleurs dans la région lombaire.
- Tumeurs : Les tumeurs de la colonne vertébrale peuvent comprimer les structures environnantes et causer des douleurs lombaires.
- Fibromyalgie : Une affection caractérisée par des douleurs musculaires généralisées, des points sensibles et une fatigue.
Imagerie Médicale et Avancées Diagnostiques
L’imagerie médicale joue un rôle essentiel dans le diagnostic précis du syndrome des facettes lombosacrées. Bien que l’évaluation clinique demeure primordiale, les techniques d’imagerie permettent de confirmer la présence de signes dégénératifs et d’éliminer d’autres causes potentielles de douleurs lombaires.
Radiographie standard : La radiographie est souvent la première modalité utilisée pour évaluer les facettes lombosacrées. Elle permet de visualiser les modifications osseuses, telles que la présence d’ostéophytes, la réduction de l’espace articulaire et les signes d’hypertrophie facettaire. Toutefois, elle ne détecte pas les changements inflammatoires ou les altérations des tissus mous.
IRM (Imagerie par Résonance Magnétique) : L’IRM est l’outil de choix pour examiner les structures musculosquelettiques en profondeur. Elle offre une visualisation détaillée des facettes lombosacrées, permettant d’identifier des signes d’inflammation, d’épanchement synovial, ou de kystes synoviaux. L’IRM permet également de déceler d’éventuelles compressions nerveuses liées à la dégénérescence facettaire.
Scanner (CT) : Le scanner est particulièrement utile pour détecter les anomalies osseuses, telles que l’hypertrophie facettaire, les fractures, ou les modifications structurelles associées à la spondylose. Il permet une analyse précise de l’anatomie osseuse et complète l’IRM dans les cas complexes.
Infiltrations diagnostiques : Les infiltrations facettaires, réalisées sous guidage fluoroscopique ou à l’aide d’un scanner, sont à la fois diagnostiques et thérapeutiques. L’injection d’un anesthésique local au niveau des facettes permet de confirmer l’implication de ces dernières si la douleur est soulagée temporairement.
Les avancées technologiques, telles que l’utilisation de l’IA dans l’analyse des images ou le développement d’outils d’imagerie 3D, promettent d’améliorer la précision diagnostique et d’optimiser les plans de traitement individualisés.
Cas Pratiques et Témoignages
Patient : Madame X, âgée de 45 ans, résidant sur la rive sud de Montréal, se présente avec des douleurs lombaires persistantes et une raideur associée. Les symptômes sont exacerbés par la flexion et la rotation du tronc.
Évaluation Initiale : Après une évaluation approfondie, incluant des antécédents médicaux et des examens physiques, l’ostéopathe diagnostique un syndrome des facettes lombosacrées. Des radiographies et des tests d’imagerie sont réalisés pour confirmer le diagnostic.
Plan de Traitement Ostéopathique :
- Techniques de Relâchement Myofascial : Des massages et des étirements spécifiques sont utilisés pour détendre les muscles environnants.
- Exercices de Stabilisation : Un programme d’exercices personnalisé est prescrit pour renforcer les muscles de soutien.
- Conseils sur le Mode de Vie : Des recommandations ergonomiques et des conseils sur la posture quotidienne sont fournis.
- Gestion de la Douleur : Des approches de gestion de la douleur, y compris des conseils sur la thermothérapie, sont intégrées.
Suivi et Résultats : Après plusieurs séances, Madame X rapporte une réduction significative de la douleur, une amélioration de la mobilité et une meilleure qualité de vie au quotidien. Elle continue à suivre le plan de traitement et à intégrer les conseils de l’ostéopathe dans son mode de vie.
Prévention du Syndrome des Facettes Lombosacrées
L’éducation et la prévention jouent un rôle crucial dans la gestion efficace du syndrome des facettes lombosacrées. En sensibilisant les patients aux bonnes pratiques posturales, aux exercices appropriés et aux stratégies d’autogestion, il est possible de réduire considérablement les risques de récidive et de chronicité.
Éducation sur la biomécanique lombaire : Les patients doivent comprendre l’anatomie et la biomécanique de la colonne lombaire, afin de mieux appréhender les facteurs contribuant à la douleur facettaire. Des sessions éducatives peuvent inclure des démonstrations de mouvements appropriés, des conseils sur les positions ergonomiques et des techniques de soulagement de la pression lombaire.
Conseils ergonomiques au travail et à domicile : L’adoption de postures ergonomiques est essentielle pour prévenir les douleurs facettaires. Les patients travaillant dans des environnements sédentaires doivent être encouragés à ajuster leur poste de travail, à utiliser des supports lombaires et à alterner régulièrement les positions pour éviter les tensions prolongées.
Programme d’exercices personnalisés : Des exercices ciblés visant à renforcer les muscles stabilisateurs du tronc, améliorer la flexibilité et corriger les déséquilibres posturaux sont indispensables pour prévenir les récidives. Les ostéopathes et les physiothérapeutes peuvent concevoir des programmes adaptés aux besoins spécifiques de chaque patient.
Gestion du poids et hygiène de vie : Le maintien d’un poids santé réduit la pression exercée sur les facettes lombosacrées. Une alimentation équilibrée et une hydratation adéquate contribuent également à la santé des tissus conjonctifs et des articulations.
Techniques de relaxation et gestion du stress : Le stress peut exacerber les tensions musculaires et les douleurs lombaires. L’enseignement de techniques de relaxation, telles que la respiration profonde, la méditation et le yoga, peut aider à réduire les tensions et améliorer la perception de la douleur.
L’intégration de ces conseils éducatifs et préventifs dans la routine quotidienne des patients améliore leur autonomie, réduit les risques de complications et favorise une meilleure gestion à long terme du syndrome des facettes lombosacrées.
Prévention du Syndrome des Facettes Lombosacrées
Le syndrome des facettes lombosacrées est une condition qui peut être influencée par divers facteurs, y compris le mode de vie. Bien qu’il ne soit pas toujours possible de prévenir complètement cette affection, certaines habitudes de vie saines peuvent contribuer à réduire le risque de développer le syndrome des facettes lombosacrées et à atténuer les symptômes. Voici quelques conseils et recommandations :
- Maintenir un poids santé : L’excès de poids exerce une pression supplémentaire sur la colonne vertébrale et peut augmenter le risque de problèmes liés aux facettes lombosacrées. Maintenir un poids santé grâce à une alimentation équilibrée et à l’exercice physique peut contribuer à réduire cette pression.
- Pratiquer une activité physique régulière : L’exercice régulier renforce les muscles qui soutiennent la colonne vertébrale, ce qui peut aider à prévenir les problèmes de facettes. Des activités telles que la natation, la marche, le yoga et la musculation peuvent être bénéfiques.
- Adopter une bonne posture : Maintenir une posture appropriée, que ce soit en position assise ou debout, est essentiel pour réduire la pression sur les facettes lombosacrées. Évitez de rester dans la même position pendant de longues périodes et prenez des pauses régulières si vous travaillez assis.
- Pratiquer des étirements réguliers : Des étirements doux peuvent aider à maintenir la souplesse de la colonne vertébrale et des muscles environnants. Des étirements ciblés peuvent être recommandés par un professionnel de la santé ou un ostéopathe.
- Éviter les mouvements brusques et les soulevés lourds : Des mouvements saccadés ou le soulèvement de charges lourdes peuvent mettre une pression excessive sur les facettes lombosacrées. Utilisez des techniques de levage appropriées et demandez de l’aide lorsque vous manipulez des objets lourds.
- Maintenir une hydratation adéquate : L’eau est essentielle pour la santé des disques intervertébraux. Assurez-vous de rester bien hydraté pour maintenir la souplesse des tissus de la colonne vertébrale.
- Consulter un professionnel de la santé : Si vous ressentez des symptômes ou des douleurs lombaires persistantes, consultez un professionnel de la santé, tel qu’un médecin ou un ostéopathe. Un diagnostic précoce et un plan de traitement approprié peuvent aider à prévenir la progression du syndrome des facettes lombosacrées.
Technique myofasciale par pression
La technique myofasciale par pression est une approche thérapeutique largement utilisée pour traiter diverses affections musculosquelettiques, y compris le syndrome des facettes lombosacrées. Cette technique vise à libérer les tensions accumulées dans les tissus myofasciaux, qui englobent les muscles et le fascia, un tissu conjonctif dense qui entoure et soutient les muscles, les os, et les autres structures corporelles. Les tensions dans ces tissus peuvent restreindre le mouvement, provoquer de la douleur, et contribuer à des déséquilibres posturaux.
Principes de la technique myofasciale
La technique myofasciale par pression repose sur le principe que les restrictions et les adhérences dans les tissus myofasciaux peuvent perturber la fonction normale du corps, entraînant douleur et dysfonctionnement. Ces restrictions peuvent être causées par divers facteurs, tels que des traumatismes, une surutilisation, un stress chronique, ou une mauvaise posture. En appliquant une pression soutenue et précise sur ces zones tendues, l’objectif est de relâcher les adhérences, de restaurer la mobilité des tissus, et de soulager la douleur.
Muscles souvent affectés
Certaines zones musculaires sont plus susceptibles d’accumuler des tensions myofasciales, en particulier chez les patients souffrant de douleurs chroniques. Parmi les muscles fréquemment affectés, on trouve :
- Le muscle érecteur du rachis : Ce groupe de muscles soutient la colonne vertébrale et joue un rôle crucial dans le maintien de la posture. Les tensions dans ces muscles peuvent provoquer des douleurs lombaires et une raideur.
- Le muscle grand dorsal : Impliqué dans les mouvements de l’épaule et du tronc, le grand dorsal peut accumuler des tensions en raison d’une mauvaise posture ou de mouvements répétitifs.
- Le muscle carré des lombes : Situé dans la région lombaire, ce muscle est souvent responsable des douleurs au bas du dos, en particulier lors de la flexion ou de l’extension du tronc.
- Les muscles ischio-jambiers : Ces muscles situés à l’arrière de la cuisse sont souvent tendus chez les personnes qui restent assises pendant de longues périodes, ce qui peut affecter la posture et la mobilité.
- Le muscle piriforme : Situé dans la région fessière, le piriforme peut provoquer des douleurs qui irradient vers la jambe en raison de la compression du nerf sciatique.
- Le muscle ilio-psoas : Ce muscle fléchisseur de la hanche peut accumuler des tensions chez les personnes qui passent beaucoup de temps en position assise, contribuant à des douleurs lombaires et des déséquilibres posturaux.
- Les muscles trapèzes et rhomboïdes : Situés dans la région supérieure du dos, ces muscles peuvent accumuler des tensions en raison du stress ou d’une mauvaise posture, provoquant des douleurs au cou et aux épaules.
Procédure et application
Le traitement myofascial commence par une évaluation minutieuse du patient pour identifier les zones de tension et de restriction, en particulier dans les muscles mentionnés ci-dessus. Le thérapeute palpe les tissus pour localiser les zones de rigidité, souvent ressenties comme des nœuds ou des cordons dans les muscles et le fascia. Une fois ces zones identifiées, le thérapeute applique une pression manuelle ferme mais contrôlée directement sur les zones affectées.
La pression est maintenue pendant un certain temps, souvent plusieurs minutes, pour permettre aux tissus de s’assouplir progressivement. Contrairement aux techniques de massage conventionnelles qui se concentrent sur les muscles superficiels, la technique myofasciale cible les couches plus profondes des tissus conjonctifs. Cette pression lente et soutenue encourage la libération des adhérences myofasciales, améliore la circulation sanguine locale, et stimule la réponse de guérison naturelle du corps.
Bénéfices de la technique myofasciale par pression
La technique myofasciale par pression offre de nombreux bénéfices, en particulier pour les patients souffrant de douleurs chroniques et de restrictions de mouvement. En libérant les tensions dans les tissus myofasciaux, cette technique peut :
- Réduire la douleur : En relâchant les adhérences et en décompressant les tissus, la technique myofasciale peut soulager la douleur associée aux tensions musculaires, aux fascias rigides, et aux points de déclenchement (trigger points).
- Améliorer la mobilité : En restaurant la flexibilité des tissus, la technique myofasciale permet une meilleure amplitude de mouvement, facilitant les activités quotidiennes et réduisant les risques de blessures supplémentaires.
- Corriger les déséquilibres posturaux : Les tensions myofasciales peuvent contribuer à des déséquilibres posturaux qui affectent l’alignement du corps. En travaillant sur ces tensions, la technique aide à rétablir une posture correcte et à prévenir les douleurs associées.
- Stimuler la circulation : L’amélioration de la circulation sanguine dans les tissus traités aide à nourrir les muscles et les fascias, favorisant leur guérison et leur régénération.
Intégration dans un plan de traitement global
Bien que la technique myofasciale par pression soit efficace pour traiter les douleurs et les restrictions musculaires, elle est souvent intégrée dans un plan de traitement global. Cela peut inclure des exercices de renforcement et d’étirement, des ajustements posturaux, et des modifications du mode de vie pour traiter les causes sous-jacentes des tensions myofasciales.
Les patients sont également encouragés à participer activement à leur rétablissement en pratiquant des exercices de mobilisation douce à domicile et en prenant conscience des facteurs qui peuvent contribuer à la réapparition des tensions, comme le stress ou les mauvaises habitudes posturales.
Questions fréquemment posées (FAQ) sur le syndrome des facettes lombosacrées
Le syndrome des facettes lombosacrées est une source fréquente de douleur lombaire, mais il peut être difficile à comprendre pour ceux qui en souffrent. Voici une liste de questions fréquemment posées pour éclairer les patients sur cette condition, les attentes de traitement, et les précautions à prendre.
1. Qu’est-ce que le syndrome des facettes lombosacrées ?
Le syndrome des facettes lombosacrées est une condition dans laquelle les facettes articulaires des vertèbres lombaires sont endommagées ou irritées, provoquant des douleurs dans le bas du dos. Ces facettes sont de petites articulations situées à l’arrière de chaque vertèbre, qui permettent les mouvements de flexion, d’extension et de rotation de la colonne vertébrale. Lorsque ces articulations s’usent ou deviennent enflammées, elles peuvent provoquer des douleurs, des raideurs et une réduction de la mobilité.
2. Quels sont les symptômes courants ?
Les symptômes incluent une douleur profonde dans le bas du dos, souvent aggravée par des mouvements comme se pencher en arrière ou tourner le tronc. La douleur peut également s’étendre aux fesses et aux cuisses, mais elle ne descend généralement pas plus bas que le genou. Certains patients peuvent également ressentir une raideur et une perte de flexibilité, particulièrement après être restés assis ou debout pendant de longues périodes.
3. Combien de temps faut-il pour guérir ?
La durée de la guérison varie en fonction de la gravité de la condition et du traitement suivi. Pour les cas légers à modérés, la douleur peut s’améliorer en quelques semaines à quelques mois avec un traitement approprié, comme des anti-inflammatoires, des thérapies manuelles, et des exercices de rééducation. Cependant, pour les cas plus graves, ou si le traitement est retardé, la guérison peut prendre plusieurs mois, voire devenir une condition chronique nécessitant une gestion à long terme.
4. Quels traitements sont disponibles ?
Le traitement du syndrome des facettes lombosacrées peut inclure des médicaments anti-inflammatoires, des injections de corticostéroïdes, de la thérapie physique, et des techniques manuelles comme l’ostéopathie. Dans certains cas, des interventions plus invasives, comme les blocs nerveux ou la radiofréquence, peuvent être recommandées. La chirurgie est rarement nécessaire, mais elle peut être envisagée si les autres traitements échouent à soulager les symptômes.
5. Quelles activités dois-je éviter ?
Il est recommandé d’éviter les activités qui sollicitent excessivement le bas du dos, comme le soulèvement de charges lourdes, les torsions répétées du tronc, et les exercices à fort impact comme la course ou le saut. Il est également conseillé d’éviter les positions prolongées, comme rester assis ou debout trop longtemps sans bouger. Toutefois, il est important de rester actif avec des exercices doux et adaptés, comme la marche, la natation, ou les étirements spécifiques, pour maintenir la mobilité et la force musculaire.
6. Puis-je continuer à travailler avec ce syndrome ?
Cela dépend de la nature de votre travail. Si votre emploi implique des efforts physiques intenses ou des mouvements répétitifs, il peut être nécessaire de prendre des précautions supplémentaires ou d’ajuster temporairement vos tâches. Si vous avez un travail sédentaire, veillez à faire des pauses régulières pour bouger et à adopter une posture ergonomique. Dans tous les cas, il est important de consulter un professionnel de la santé pour obtenir des recommandations adaptées à votre situation.
7. Le syndrome des facettes lombosacrées peut-il devenir chronique ?
Oui, sans un traitement approprié, le syndrome des facettes lombosacrées peut devenir chronique, entraînant une douleur persistante et une réduction de la qualité de vie. Il est essentiel de traiter la condition rapidement pour éviter qu’elle ne devienne un problème à long terme. Un suivi régulier avec un professionnel de santé est également recommandé pour gérer les symptômes et prévenir les récidives.
8. Que puis-je faire pour prévenir les récidives ?
Pour prévenir les récidives, il est crucial de maintenir une bonne posture, de renforcer les muscles du tronc, et d’éviter les mouvements qui exercent une pression excessive sur le bas du dos. Des exercices réguliers, des étirements, et une hygiène de vie saine peuvent également contribuer à la prévention. Il est également conseillé de consulter régulièrement un professionnel de santé pour des contrôles et des conseils personnalisés.
Conclusion
En conclusion, le Syndrome des Facettes Lombosacrées révèle la complexité des interactions anatomiques et des facteurs mécaniques qui peuvent entraîner des symptômes inconfortables. Grâce à une approche holistique de l’ostéopathie, nous avons exploré des méthodes de diagnostic précises et des interventions thérapeutiques visant à soulager la douleur et à restaurer la fonction. Cependant, la prévention demeure une composante essentielle, soulignant l’importance de l’adoption de modes de vie sains et de l’attention à la posture. Avec ces connaissances et une collaboration étroite entre les patients et les ostéopathes, nous pouvons aborder le Syndrome des Facettes Lombosacrées de manière comprehensive, améliorant la qualité de vie et favorisant le bien-être à long terme.
Références
- Bogduk N. Degenerative joint disease of the spine. Radiol Clin North Am. 2012 Jul;50(4):613-28. [PubMed]
- Manchikanti L, Singh V, Pampati V, Damron KS, Barnhill RC, Beyer C, Cash KA. Evaluation of the relative contributions of various structures in chronic low back pain. Pain Physician. 2001 Oct;4(4):308-16. [PubMed]
- Grgić V. [Lumbosacral facet syndrome: functional and organic disorders of lumbosacral facet joints]. Lijec Vjesn. 2011 Sep-Oct;133(9-10):330-6. [PubMed]
- Perolat R, Kastler A, Nicot B, Pellat JM, Tahon F, Attye A, Heck O, Boubagra K, Grand S, Krainik A. Facet joint syndrome: from diagnosis to interventional management. Insights Imaging. 2018 Oct;9(5):773-789. [PMC free article] [PubMed]
- Marcia S, Masala S, Marini S, Piras E, Marras M, Mallarini G, Mathieu A, Cauli A. Osteoarthritis of the zygapophysial joints: efficacy of percutaneous radiofrequency neurotomy in the treatment of lumbar facet joint syndrome. Clin Exp Rheumatol. 2012 Mar-Apr;30(2):314. [PubMed]
- Kalichman L, Li L, Kim DH, Guermazi A, Berkin V, O’Donnell CJ, Hoffmann U, Cole R, Hunter DJ. Facet joint osteoarthritis and low back pain in the community-based population. Spine (Phila Pa 1976). 2008 Nov 01;33(23):2560-5. [PMC free article] [PubMed]
- Chazen JL, Leeman K, Singh JR, Schweitzer A. Percutaneous CT-guided facet joint synovial cyst rupture: Success with refractory cases and technical considerations. Clin Imaging. 2018 May-Jun;49:7-11. [PubMed]
- Cavanaugh JM, Ozaktay AC, Yamashita HT, King AI. Lumbar facet pain: biomechanics, neuroanatomy and neurophysiology. J Biomech. 1996 Sep;29(9):1117-29. [PubMed]
- Akkawi I, Zmerly H. Degenerative Spondylolisthesis: A Narrative Review. Acta Biomed. 2022 Jan 19;92(6):e2021313. [PMC free article] [PubMed]
- Rajeev A, Choudhry N, Shaikh M, Newby M. Lumbar facet joint septic arthritis presenting atypically as acute abdomen – A case report and review of the literature. Int J Surg Case Rep. 2016;25:243-5. [PMC free article] [PubMed]
- Manchikanti L, Boswell MV, Singh V, Pampati V, Damron KS, Beyer CD. Prevalence of facet joint pain in chronic spinal pain of cervical, thoracic, and lumbar regions. BMC Musculoskelet Disord. 2004 May 28;5:15. [PMC free article] [PubMed]
- Datta S, Lee M, Falco FJ, Bryce DA, Hayek SM. Systematic assessment of diagnostic accuracy and therapeutic utility of lumbar facet joint interventions. Pain Physician. 2009 Mar-Apr;12(2):437-60. [PubMed]
- Kozera K, Ciszek B, Szaro P. Posterior Branches of Lumbar Spinal Nerves – part II: Lumbar Facet Syndrome – Pathomechanism, Symptomatology and Diagnostic Work-up. Ortop Traumatol Rehabil. 2017 Apr 12;19(2):101-109. [PubMed]
- Bogduk N. Functional anatomy of the spine. Handb Clin Neurol. 2016;136:675-88. [PubMed]
- Ening G, Kowoll A, Stricker I, Schmieder K, Brenke C. Lumbar juxta-facet joint cysts in association with facet joint orientation, -tropism and -arthritis: A case-control study. Clin Neurol Neurosurg. 2015 Dec;139:278-81. [PubMed]