Introduction — Quand un disque lombaire devient douloureux
La douleur lombaire est l’un des motifs de consultation les plus fréquents en médecine musculo-squelettique. Parmi les nombreuses causes possibles, l’hernie discale lombaire occupe une place importante, car elle peut provoquer des douleurs intenses et parfois invalidantes. Lorsque le disque intervertébral est altéré, il peut comprimer une racine nerveuse et déclencher une douleur qui dépasse largement la région lombaire. Cette douleur peut irradier dans la fesse, la cuisse, le mollet ou même jusqu’au pied, suivant le trajet du nerf sciatique. Pour les personnes qui en souffrent, la sensation peut être vive, brûlante ou électrique, rendant difficiles des gestes simples comme marcher, s’asseoir ou se pencher.
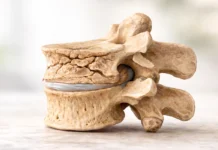
Le disque intervertébral agit normalement comme un amortisseur entre les vertèbres. Sa structure, composée d’un noyau pulpeux souple entouré d’un anneau fibreux résistant, permet d’absorber les contraintes mécaniques de la vie quotidienne : mouvements, charges, rotations et flexions du tronc. Cependant, avec le temps ou sous l’effet de contraintes répétées, ce système peut se fragiliser. De petites fissures peuvent apparaître dans l’anneau fibreux, permettant au noyau pulpeux de faire saillie vers l’extérieur. Lorsque cette saillie exerce une pression sur une racine nerveuse, les symptômes caractéristiques de l’hernie discale apparaissent.
Toutes les hernies discales ne provoquent pas forcément de douleur. Certaines sont découvertes de manière fortuite lors d’un examen d’imagerie réalisé pour une autre raison. Toutefois, lorsque la hernie devient symptomatique, elle peut entraîner une combinaison de manifestations : douleur lombaire, douleur irradiant dans la jambe (sciatique), engourdissements, picotements ou faiblesse musculaire. L’intensité de ces symptômes dépend de plusieurs facteurs, notamment la taille de la hernie, son emplacement et le degré de compression nerveuse.
Comprendre l’hernie discale lombaire est essentiel pour orienter la prise en charge et rassurer les patients. Dans la majorité des cas, l’évolution est favorable et les symptômes peuvent être améliorés par des approches conservatrices. L’ostéopathie, lorsqu’elle est pratiquée avec prudence et dans un cadre adapté, peut contribuer à améliorer la mobilité de la colonne vertébrale, diminuer les tensions musculaires et soutenir les mécanismes naturels de récupération du corps.
Dans cet article, nous explorerons les mécanismes de l’hernie discale lombaire, ses causes, ses symptômes, les outils diagnostiques utilisés en pratique clinique et les différentes stratégies de traitement. Nous aborderons également le rôle que peut jouer l’ostéopathie dans une approche globale visant à soulager la douleur et à restaurer la fonction lombaire.
Comprendre l’hernie discale lombaire
L’hernie discale lombaire est l’une des causes les plus fréquentes de lombalgie et de douleur irradiant dans la jambe. Pour bien comprendre cette affection, il est essentiel d’examiner la structure du disque intervertébral et le rôle fondamental qu’il joue dans le fonctionnement mécanique de la colonne vertébrale. Le disque agit comme un véritable système d’amortissement entre les vertèbres, permettant à la colonne de supporter les contraintes quotidiennes tout en conservant sa mobilité.
Lorsque ce système est altéré par l’usure, les microtraumatismes ou certaines contraintes mécaniques, il peut perdre une partie de sa capacité à absorber les charges. Cette fragilisation peut alors conduire à une hernie discale, situation dans laquelle une partie du disque se déplace au-delà de ses limites normales et peut entrer en contact avec les structures nerveuses voisines.
Comprendre la définition de l’hernie discale, l’anatomie du disque intervertébral et son rôle biomécanique permet de mieux saisir pourquoi cette structure est si essentielle à la santé de la colonne lombaire et pourquoi sa détérioration peut entraîner des symptômes parfois importants.
Définition : qu’est-ce qu’une hernie discale ?
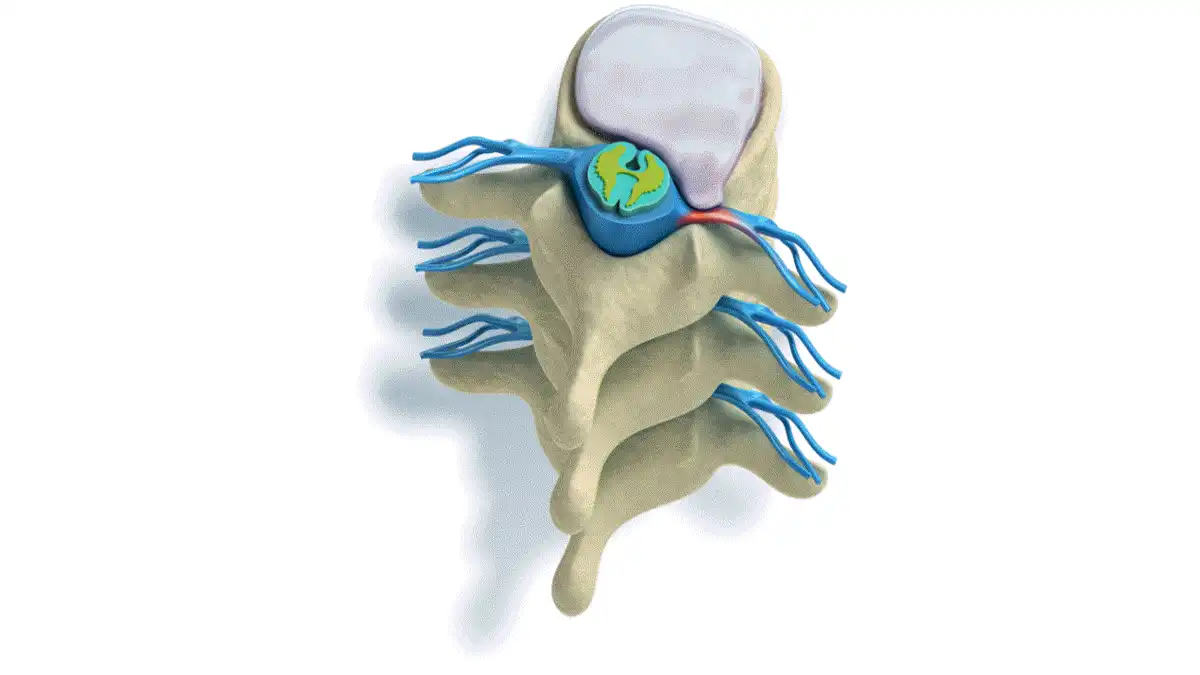
Une hernie discale correspond à la migration d’une partie du disque intervertébral en dehors de son emplacement normal. Plus précisément, il s’agit du noyau pulpeux, la partie centrale du disque, qui fait saillie à travers une fissure de l’anneau fibreux, la structure résistante qui l’entoure.
Cette saillie peut se produire progressivement ou à la suite d’un mouvement brusque. Lorsque le noyau pulpeux se déplace vers l’arrière ou vers le côté, il peut comprimer une racine nerveuse située à proximité dans le canal rachidien ou dans le foramen intervertébral. Cette compression nerveuse est à l’origine des symptômes caractéristiques de l’hernie discale lombaire.
La manifestation la plus connue est la sciatique, une douleur qui suit le trajet du nerf sciatique et qui peut descendre dans la fesse, la cuisse, le mollet et parfois jusqu’au pied. Cependant, toutes les hernies discales ne provoquent pas forcément de douleur. Certaines sont découvertes de manière fortuite lors d’un examen d’imagerie.
La gravité des symptômes dépend de plusieurs facteurs, notamment la taille de la hernie, son orientation et le degré de compression exercé sur les structures nerveuses. Dans la majorité des cas, l’évolution est favorable et les symptômes peuvent s’améliorer avec un traitement conservateur.
Anatomie du disque intervertébral
Le disque intervertébral est une structure fibrocartilagineuse située entre deux vertèbres. Il joue un rôle essentiel dans la mobilité et la stabilité de la colonne vertébrale. Chaque disque est composé de deux éléments principaux qui travaillent ensemble pour absorber les contraintes mécaniques.
Au centre du disque se trouve le noyau pulpeux, une substance gélatineuse riche en eau et en protéoglycanes. Cette composition lui confère une grande capacité à absorber et redistribuer les pressions exercées sur la colonne vertébrale.
Autour du noyau pulpeux se trouve l’anneau fibreux, constitué de plusieurs couches concentriques de fibres de collagène. Ces fibres sont disposées de manière à résister aux forces de traction et de rotation qui s’exercent sur la colonne. L’anneau fibreux agit comme une enveloppe solide qui maintient le noyau pulpeux en place.
Le disque est également relié aux vertèbres adjacentes par les plateaux vertébraux, qui permettent les échanges nutritionnels entre le disque et les structures osseuses environnantes. Contrairement à de nombreux autres tissus du corps, le disque intervertébral possède une vascularisation très limitée. Sa nutrition dépend donc largement des mouvements de compression et de décompression qui favorisent la diffusion des nutriments.
Cette particularité explique en partie pourquoi les disques peuvent se dégénérer avec le temps et pourquoi leur capacité de réparation est relativement limitée.
Le rôle du disque dans l’amortissement de la colonne
Le disque intervertébral agit comme un amortisseur hydraulique entre les vertèbres. Sa structure permet d’absorber les forces de compression qui s’exercent sur la colonne vertébrale lors des activités quotidiennes comme marcher, courir, soulever des objets ou se pencher.
Lorsque la colonne est soumise à une charge, le noyau pulpeux se déforme et redistribue la pression vers l’anneau fibreux. Ce mécanisme permet de répartir les contraintes mécaniques de manière uniforme sur les vertèbres et de protéger les structures osseuses et articulaires.
Le disque joue également un rôle essentiel dans la mobilité de la colonne vertébrale. Il permet les mouvements de flexion, d’extension, d’inclinaison latérale et de rotation. Cette capacité de mouvement est indispensable pour les gestes de la vie quotidienne.
Cependant, lorsque le disque perd une partie de son hydratation et de son élasticité, sa capacité d’amortissement diminue. Les contraintes mécaniques se concentrent alors davantage sur certaines zones de l’anneau fibreux, favorisant l’apparition de fissures. Ces fissures peuvent permettre au noyau pulpeux de migrer vers l’extérieur, entraînant la formation d’une hernie discale.
Ainsi, le disque intervertébral constitue une pièce centrale de l’équilibre biomécanique de la colonne vertébrale. Sa dégradation progressive explique pourquoi les hernies discales sont plus fréquentes dans la région lombaire, qui supporte une grande partie du poids du corps et des contraintes mécaniques quotidiennes.
Comment se forme une hernie discale ?
L’apparition d’une hernie discale lombaire est rarement le résultat d’un seul événement brutal. Dans la majorité des cas, elle résulte d’un processus progressif qui s’installe au fil des années. Ce processus combine des phénomènes de dégénérescence discale, des contraintes mécaniques répétées et des microtraumatismes accumulés dans le temps. Pour comprendre comment une hernie discale se développe, il est important d’examiner les différentes étapes qui conduisent à la détérioration du disque intervertébral.
Dégénérescence discale : un processus progressif
Avec l’âge, les disques intervertébraux subissent des modifications biologiques et structurelles qui diminuent leur capacité à absorber les contraintes mécaniques. Ce phénomène est appelé dégénérescence discale.
Au fil du temps, le noyau pulpeux perd progressivement une partie de son contenu en eau et en protéoglycanes. Cette déshydratation réduit son élasticité et sa capacité à répartir uniformément les pressions exercées sur la colonne vertébrale. Le disque devient alors plus rigide et moins efficace pour amortir les charges.
Parallèlement, l’anneau fibreux subit également des changements structurels. Les fibres de collagène qui le composent peuvent s’affaiblir et perdre une partie de leur résistance. De petites fissures peuvent apparaître dans les couches internes de l’anneau fibreux, fragilisant progressivement l’intégrité du disque.
Ce processus dégénératif est considéré comme une évolution naturelle du vieillissement de la colonne vertébrale. Cependant, certains facteurs peuvent accélérer cette dégradation, notamment les contraintes mécaniques répétées, les traumatismes, le tabagisme ou certaines prédispositions génétiques.
Fissures de l’anneau fibreux et migration du noyau pulpeux
Lorsque l’anneau fibreux devient fragilisé par des fissures ou des microdéchirures, il peut perdre sa capacité à contenir le noyau pulpeux au centre du disque. Sous l’effet des pressions exercées sur la colonne vertébrale, le noyau pulpeux peut alors se déplacer vers la périphérie du disque.
Ce déplacement peut prendre plusieurs formes. Dans les stades précoces, on observe souvent une protrusion discale, où le disque se bombe vers l’extérieur tout en conservant l’intégrité relative de l’anneau fibreux. Si la fissure s’agrandit, une partie du noyau pulpeux peut traverser l’anneau et former une extrusion discale.
Dans certains cas, un fragment du noyau pulpeux peut même se détacher complètement du disque et migrer dans le canal rachidien. On parle alors de séquestration discale. Cette situation peut provoquer une irritation importante des structures nerveuses environnantes.
Ces différentes formes de hernie discale représentent en réalité un continuum évolutif, allant d’une simple déformation du disque jusqu’à une migration plus importante du matériel discal.
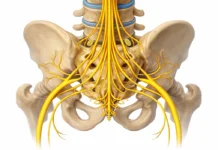
Compression nerveuse et inflammation radiculaire
Les symptômes associés à l’hernie discale lombaire apparaissent généralement lorsque le matériel discal entre en contact avec une racine nerveuse lombaire. Cette compression peut se produire dans le canal rachidien ou dans le foramen intervertébral, l’espace par lequel les nerfs quittent la colonne vertébrale.
La compression mécanique du nerf perturbe la transmission des signaux nerveux, ce qui peut entraîner une douleur irradiant le long du trajet du nerf affecté. Par exemple, lorsqu’une racine nerveuse liée au nerf sciatique est comprimée, la douleur peut descendre dans la fesse, la cuisse et la jambe.
Cependant, la compression mécanique n’est pas le seul mécanisme impliqué. Le noyau pulpeux contient également des substances capables de déclencher une réaction inflammatoire locale lorsqu’il entre en contact avec les tissus environnants. Cette inflammation peut sensibiliser la racine nerveuse et amplifier la douleur, même lorsque la compression est relativement modérée.
Cette combinaison de pression mécanique et d’inflammation chimique explique pourquoi certaines hernies discales peuvent provoquer des douleurs intenses, tandis que d’autres restent relativement asymptomatiques.
La compréhension de ces mécanismes physiopathologiques est essentielle pour orienter la prise en charge thérapeutique. Elle permet notamment de comprendre pourquoi les traitements conservateurs visant à réduire l’inflammation, améliorer la mobilité et diminuer les contraintes mécaniques sur la colonne peuvent contribuer à soulager les symptômes et favoriser la récupération.
Les causes et facteurs de risque
L’hernie discale lombaire ne survient généralement pas de manière isolée. Elle résulte souvent d’une combinaison de facteurs biologiques, mécaniques et environnementaux qui, avec le temps, fragilisent les disques intervertébraux. Certains de ces facteurs sont liés au vieillissement naturel de la colonne vertébrale, tandis que d’autres dépendent des habitudes de vie, de la posture ou des contraintes professionnelles. Comprendre ces facteurs de risque permet non seulement de mieux expliquer l’apparition d’une hernie discale, mais aussi d’orienter les stratégies de prévention.
Vieillissement et déshydratation du disque
Le vieillissement est l’un des facteurs les plus importants dans le développement des hernies discales. Avec l’âge, les disques intervertébraux subissent une transformation progressive appelée dégénérescence discale. Ce phénomène est principalement caractérisé par une diminution du contenu en eau du noyau pulpeux.
Chez un adulte jeune, le disque contient une grande quantité d’eau, ce qui lui confère une grande élasticité et une forte capacité d’amortissement. Avec le temps, cette hydratation diminue progressivement, rendant le disque plus rigide et moins capable d’absorber les contraintes mécaniques.
Cette perte d’élasticité entraîne une augmentation des tensions exercées sur l’anneau fibreux. Celui-ci peut alors développer de petites fissures qui fragilisent la structure du disque. Lorsque ces fissures deviennent plus importantes, une partie du noyau pulpeux peut migrer vers l’extérieur, donnant naissance à une hernie discale.
La dégénérescence discale est un processus naturel qui peut commencer dès la trentaine, mais ses effets deviennent généralement plus marqués après 40 ou 50 ans.
Efforts répétés et microtraumatismes
Les contraintes mécaniques répétées représentent un autre facteur majeur dans l’apparition des hernies discales. Les mouvements fréquents de flexion, de rotation ou de port de charges lourdes peuvent exercer une pression importante sur les disques lombaires.
Certaines professions sont particulièrement exposées à ces contraintes, notamment les travailleurs manuels, les manutentionnaires, les ouvriers de chantier ou les professionnels de la santé qui doivent soulever des patients. Les athlètes pratiquant des sports impliquant des charges répétées ou des mouvements brusques du tronc peuvent également être plus à risque.
Avec le temps, ces contraintes répétées peuvent provoquer des microtraumatismes dans l’anneau fibreux. Même si ces microtraumatismes sont souvent imperceptibles au départ, leur accumulation progressive peut fragiliser le disque et favoriser la formation d’une hernie.
Mauvaises postures et contraintes professionnelles
Les mauvaises habitudes posturales constituent également un facteur de risque important. Une posture inadéquate, notamment en position assise prolongée, peut augmenter la pression exercée sur les disques lombaires.
Par exemple, une position assise avec le dos arrondi et les épaules projetées vers l’avant augmente la pression sur la partie postérieure du disque intervertébral. Cette pression peut favoriser l’apparition de fissures dans l’anneau fibreux.
Les personnes travaillant de longues heures devant un ordinateur ou conduisant sur de longues distances sont souvent exposées à ce type de contraintes. Une ergonomie inadéquate du poste de travail peut également contribuer à augmenter les tensions mécaniques sur la colonne lombaire.
Adopter une posture correcte et prendre des pauses régulières pour se lever et bouger peut aider à réduire ces contraintes.
Surpoids et surcharge mécanique
L’excès de poids exerce une charge supplémentaire sur la colonne vertébrale, en particulier au niveau lombaire. Chaque kilogramme supplémentaire augmente la pression exercée sur les disques intervertébraux.
Cette surcharge mécanique accélère l’usure des disques et peut favoriser la dégénérescence discale. Le surpoids est également associé à une diminution de l’activité physique, ce qui peut entraîner un affaiblissement des muscles qui soutiennent la colonne vertébrale.
Les muscles abdominaux et lombaires jouent un rôle essentiel dans la stabilisation du rachis. Lorsqu’ils sont insuffisamment développés, la colonne vertébrale est davantage exposée aux contraintes mécaniques, ce qui peut augmenter le risque de blessure discale.
Facteurs génétiques et fragilité discale
Les facteurs génétiques peuvent également influencer la susceptibilité à développer une hernie discale. Certaines personnes présentent une prédisposition héréditaire à la dégénérescence discale précoce.
Des études ont montré que certaines variations génétiques peuvent affecter la composition du collagène et des protéoglycanes présents dans les disques intervertébraux. Ces modifications peuvent rendre les disques plus vulnérables aux fissures et à la dégradation.
Les antécédents familiaux de lombalgie chronique ou de hernie discale peuvent ainsi constituer un indicateur de risque accru. Cependant, même en présence d’une prédisposition génétique, l’adoption de bonnes habitudes de vie, d’une activité physique régulière et d’une posture adéquate peut contribuer à réduire le risque de développer une hernie discale.
Les symptômes caractéristiques de l’hernie discale lombaire
Les symptômes d’une hernie discale lombaire peuvent varier considérablement d’une personne à l’autre. Leur intensité dépend notamment de la taille de la hernie, de sa localisation et du degré de compression exercé sur les racines nerveuses. Certaines hernies discales restent totalement asymptomatiques, alors que d’autres provoquent des douleurs importantes et des troubles neurologiques qui peuvent limiter les activités quotidiennes.
Dans la majorité des cas, les manifestations cliniques résultent de l’irritation ou de la compression d’une racine nerveuse lombaire. Les symptômes peuvent inclure une douleur localisée dans le bas du dos, une douleur irradiant dans la jambe, des troubles sensitifs ou une faiblesse musculaire. La combinaison de ces signes permet souvent d’orienter le diagnostic clinique.
Douleur lombaire locale
La douleur lombaire constitue souvent le premier symptôme de l’hernie discale. Elle est généralement localisée dans la région du bas du dos et peut apparaître progressivement ou survenir après un mouvement brusque.
Cette douleur est souvent décrite comme une sensation de raideur ou de tension dans la région lombaire. Elle peut s’intensifier lors de certains mouvements, notamment lorsque le patient se penche vers l’avant, soulève un objet ou reste longtemps en position assise.
Dans certains cas, la douleur lombaire peut être relativement modérée et rester limitée au bas du dos. Dans d’autres situations, elle peut être plus intense et s’accompagner rapidement de symptômes irradiant vers les membres inférieurs.
Sciatique : douleur irradiant dans la jambe
La sciatique (voir article) est l’un des signes les plus caractéristiques de l’hernie discale lombaire. Elle correspond à une douleur qui suit le trajet du nerf sciatique, le plus long nerf du corps humain.
Cette douleur débute généralement dans la région lombaire ou dans la fesse, puis descend dans la cuisse, le mollet et parfois jusqu’au pied. Elle est souvent décrite comme une douleur brûlante, lancinante ou électrique.
La sciatique est le plus souvent unilatérale, c’est-à-dire qu’elle touche un seul côté du corps. Elle peut être aggravée par certaines activités comme la position assise prolongée, la toux, l’éternuement ou les efforts de poussée, qui augmentent la pression dans le canal rachidien.
La distribution de la douleur dépend de la racine nerveuse comprimée. Par exemple, une atteinte de la racine L5 peut provoquer une douleur irradiant vers le dessus du pied, tandis qu’une atteinte de la racine S1 peut entraîner une douleur descendant vers le bord externe du pied.
Engourdissements et picotements
Les hernies discales peuvent également provoquer des troubles sensitifs appelés paresthésies. Les patients décrivent souvent ces sensations comme des picotements, des fourmillements ou une impression d’engourdissement.
Ces sensations suivent généralement le trajet du nerf comprimé. Par exemple, une compression de la racine L5 peut provoquer un engourdissement sur le dessus du pied ou au niveau du gros orteil.
Les troubles sensitifs peuvent être intermittents ou persistants. Dans certains cas, ils sont plus gênants que la douleur elle-même, car ils peuvent altérer la perception du contact ou de la température.
Faiblesse musculaire
Lorsque la compression nerveuse devient plus importante, elle peut affecter la fonction motrice du nerf. Cette atteinte peut se traduire par une faiblesse musculaire dans certains groupes musculaires de la jambe.
Par exemple, une atteinte de la racine L5 peut entraîner une difficulté à relever le pied ou le gros orteil. Une atteinte de la racine S1 peut provoquer une faiblesse lors de la marche sur la pointe des pieds.
Dans les cas plus avancés, la faiblesse musculaire peut modifier la démarche et augmenter le risque de chute. C’est pourquoi la présence d’un déficit moteur constitue un signe clinique important qui doit être évalué attentivement.
Troubles des réflexes neurologiques
Les réflexes ostéotendineux peuvent également être modifiés lorsqu’une racine nerveuse est comprimée. Les professionnels de santé évaluent souvent ces réflexes lors de l’examen neurologique.
Par exemple, une atteinte de la racine L4 peut diminuer le réflexe rotulien, tandis qu’une atteinte de la racine S1 peut réduire le réflexe achilléen.
L’évaluation des réflexes, associée à l’analyse de la douleur et des troubles sensitifs, permet souvent de déterminer la racine nerveuse impliquée et d’orienter le diagnostic clinique.
Tableau clinique : quelle racine nerveuse est atteinte ?
L’un des aspects essentiels du diagnostic clinique d’une hernie discale lombaire consiste à identifier quelle racine nerveuse est comprimée. En effet, chaque racine nerveuse lombaire innerve une zone spécifique de la jambe, appelée dermatome, et contrôle certains muscles ainsi que certains réflexes.
Lorsque l’une de ces racines est irritée ou comprimée par une hernie discale, les symptômes suivent souvent un schéma relativement caractéristique. L’analyse de la localisation de la douleur, des zones d’engourdissement et des déficits musculaires permet donc d’orienter le diagnostic avant même la réalisation d’un examen d’imagerie.
La majorité des hernies discales lombaires surviennent aux niveaux L4-L5 et L5-S1, car ces segments supportent une grande partie des contraintes mécaniques exercées sur la colonne vertébrale. Ces niveaux correspondent également aux racines nerveuses L5 et S1, qui sont parmi les plus fréquemment impliquées dans les sciatiques.
Corrélation entre niveau discal et symptômes
Lorsqu’une hernie discale se forme entre deux vertèbres, elle comprime généralement la racine nerveuse située en dessous du disque. Par exemple, une hernie discale située entre L4 et L5 comprime le plus souvent la racine L5.
Chaque racine nerveuse possède un territoire sensitif et moteur particulier. Ainsi, l’atteinte d’une racine spécifique provoque un ensemble de symptômes qui suivent un trajet relativement prévisible.
Les professionnels de santé utilisent souvent cette corrélation clinique pour orienter leur diagnostic. Par exemple, une douleur qui descend vers le dessus du pied et le gros orteil suggère souvent une atteinte de la racine L5, tandis qu’une douleur irradiant vers le mollet et le bord externe du pied évoque plutôt une atteinte de la racine S1.
Cette analyse clinique permet d’identifier rapidement le niveau probable de la hernie discale et de guider les examens complémentaires.
Différence entre atteinte L4, L5 et S1
Les racines nerveuses lombaires les plus souvent impliquées dans les hernies discales sont L4, L5 et S1. Chacune possède un profil clinique relativement caractéristiqueAtteinte de la racine L4
Lorsque la racine L4 est comprimée, la douleur peut irradier vers la face antérieure de la cuisse et vers la région du genou. Les troubles sensitifs apparaissent souvent autour du genou ou sur la face interne de la jambe.
Sur le plan moteur, le patient peut présenter une faiblesse du muscle quadriceps, ce qui peut rendre plus difficile l’extension du genou ou la montée des escaliers. Le réflexe rotulien peut également être diminué.
Atteinte de la racine L5
La compression de la racine L5 est l’une des plus fréquentes dans les hernies discales lombaires. La douleur descend généralement de la fesse vers la face externe de la cuisse, puis vers la partie antérieure de la jambe et le dessus du pied.
Les patients peuvent ressentir un engourdissement au niveau du dos du pied ou du gros orteil. Sur le plan moteur, une faiblesse peut apparaître dans les muscles responsables de la dorsiflexion du pied, ce qui peut provoquer une difficulté à relever l’avant du pied.
Dans certains cas plus marqués, cette atteinte peut entraîner un pied tombant, caractérisé par une difficulté à lever le pied pendant la marche.
Atteinte de la racine S1
Lorsque la racine S1 est comprimée, la douleur suit généralement un trajet qui descend vers la face postérieure de la cuisse, le mollet et le bord externe du pied.
Les troubles sensitifs apparaissent souvent sur le bord externe du pied ou le petit orteil. Sur le plan moteur, une faiblesse peut se manifester lors de la flexion plantaire, ce qui peut rendre plus difficile la marche sur la pointe des pieds.
Le réflexe achilléen peut également être diminué ou absent.
Comment diagnostiquer une hernie discale ?
ests physiques utilisés en consultation
Certains tests spécifiques sont utilisés pour reproduire la douleur et confirmer l’irritation d’une racine nerveuse.
Le test de Lasègue
Le test de Lasègue, aussi appelé Straight Leg Raise Test, est l’un des tests les plus utilisés pour détecter une sciatique d’origine discale.
Le patient est allongé sur le dos pendant que le praticien soulève lentement la jambe tendue. Si la douleur apparaît entre environ 30 et 70 degrés d’élévation, cela peut indiquer une irritation du nerf sciatique due à une hernie discale.
Le test de Lasègue croisé
Dans ce test, la jambe non douloureuse est soulevée. Si cela provoque une douleur dans la jambe opposée, le test est considéré comme fortement suggestif d’une hernie discale.
Tests de marche
La marche sur les talons ou sur la pointe des pieds peut également être utilisée pour évaluer la fonction de certaines racines nerveuses :
- difficulté à marcher sur les talons → atteinte possible de L5
- difficulté à marcher sur la pointe des pieds → atteinte possible de S1
Le rôle de l’imagerie médicale
L’imagerie médicale joue un rôle important dans la confirmation du diagnostic d’une hernie discale lombaire et dans l’évaluation de la gravité de la compression nerveuse. Cependant, il est important de souligner que l’imagerie n’est pas toujours nécessaire dans les premières phases de la douleur lombaire. Dans de nombreux cas, le diagnostic peut être posé sur la base de l’examen clinique et de l’évolution des symptômes.
Les examens d’imagerie sont généralement recommandés lorsque la douleur persiste malgré un traitement conservateur, lorsque des déficits neurologiques apparaissent, ou lorsque l’on suspecte une complication plus grave. Les principales techniques utilisées sont les radiographies standards, l’imagerie par résonance magnétique (IRM) et la tomodensitométrie (scanner).
Radiographie : ce qu’elle peut montrer
Les radiographies de la colonne lombaire sont souvent le premier examen réalisé lorsqu’un patient consulte pour des douleurs lombaires. Elles utilisent des rayons X pour produire des images des structures osseuses de la colonne vertébrale.
Bien que les radiographies ne permettent pas de visualiser directement les disques intervertébraux ou les nerfs, elles peuvent fournir des informations utiles sur l’état général de la colonne vertébrale. Elles permettent notamment d’évaluer :
- l’alignement des vertèbres
- la hauteur des espaces intervertébraux
- la présence d’arthrose ou d’ostéophytes
- certaines anomalies osseuses ou fractures
Une diminution de la hauteur discale peut parfois suggérer une dégénérescence du disque, mais la radiographie reste limitée pour diagnostiquer une hernie discale. C’est pourquoi elle est souvent complétée par d’autres examens d’imagerie plus précis.
IRM : l’examen de référence
L’imagerie par résonance magnétique (IRM) est considérée comme l’examen de référence pour l’évaluation des hernies discales lombaires. Contrairement aux radiographies, l’IRM permet de visualiser avec précision les tissus mous, notamment les disques intervertébraux, les racines nerveuses et la moelle épinière.
Grâce à des champs magnétiques puissants et à des ondes radio, l’IRM produit des images détaillées qui permettent d’identifier :
- la présence d’une hernie discale
- sa localisation exacte
- le degré de compression des racines nerveuses
- l’état des structures environnantes
L’IRM permet également de distinguer différents types de hernies discales, comme les protrusions, les extrusions ou les fragments séquestrés.
Un autre avantage de l’IRM est qu’elle n’utilise pas de rayonnements ionisants, ce qui la rend relativement sûre pour la plupart des patients. Elle est particulièrement utile lorsque les symptômes persistent, lorsqu’un déficit neurologique apparaît ou lorsque l’on envisage une intervention chirurgicale.
Scanner lombaire : indications spécifiques
La tomodensitométrie, aussi appelée scanner, est une autre technique d’imagerie utilisée pour examiner la colonne vertébrale. Elle repose sur l’utilisation de rayons X pour produire des images en coupe transversale des structures anatomiques.
Le scanner offre une excellente visualisation des structures osseuses et peut être utile pour détecter certaines anomalies vertébrales ou pour évaluer la taille du canal rachidien.
Bien qu’il puisse montrer certaines hernies discales, le scanner est généralement moins performant que l’IRM pour l’analyse des tissus mous. Il est donc souvent utilisé lorsque l’IRM n’est pas possible, par exemple chez les patients porteurs de certains implants métalliques ou lorsque l’accès à l’IRM est limité.
Dans certaines situations, un scanner peut être associé à une myélographie, un examen dans lequel un produit de contraste est injecté dans le canal rachidien afin de mieux visualiser les racines nerveuses et les structures environnantes.
Traitements conservateurs de l’hernie discale
Dans la majorité des cas, une hernie discale lombaire peut être prise en charge sans chirurgie. On parle alors de traitement conservateur, c’est-à-dire une approche visant à soulager la douleur, réduire l’inflammation et restaurer progressivement la mobilité de la colonne vertébrale. Les études cliniques montrent que de nombreux patients connaissent une amélioration significative de leurs symptômes au cours des semaines suivant l’apparition de la hernie, grâce à une combinaison de repos relatif, de gestion de la douleur et de rééducation fonctionnelle.
L’objectif du traitement conservateur n’est pas seulement de réduire les symptômes immédiats, mais aussi de favoriser la récupération des structures nerveuses et de limiter les contraintes mécaniques sur la colonne lombaire.
Repos relatif et gestion de la douleur
Lors de la phase aiguë d’une hernie discale, la douleur peut être intense et limiter fortement les mouvements. Dans cette période, un repos relatif peut aider à diminuer l’irritation nerveuse et à réduire l’inflammation locale.
Il ne s’agit toutefois pas d’un repos strict prolongé. Les recommandations actuelles suggèrent d’éviter l’immobilisation excessive, car rester alité trop longtemps peut entraîner une perte de force musculaire et ralentir la récupération. Au contraire, une reprise progressive des activités quotidiennes est généralement encouragée dès que la douleur le permet.
Certaines positions peuvent aider à soulager la pression sur les disques lombaires. Par exemple, s’allonger sur le dos avec les genoux légèrement fléchis ou adopter une position latérale avec un coussin entre les jambes peut diminuer les tensions dans la région lombaire.
Médication anti-inflammatoire
Dans de nombreux cas, les médecins peuvent recommander l’utilisation de médicaments anti-inflammatoires non stéroïdiens (AINS) pour réduire la douleur et l’inflammation associées à la compression nerveuse.
Ces médicaments agissent en diminuant la production de médiateurs inflammatoires responsables de la douleur. Ils peuvent être particulièrement utiles pendant les premières semaines suivant l’apparition des symptômes.
Dans certaines situations, d’autres médicaments peuvent être prescrits, comme des analgésiques ou des relaxants musculaires, afin de soulager les spasmes musculaires associés à la douleur lombaire.
Il est important que ces traitements soient utilisés sous supervision médicale, car certains médicaments peuvent entraîner des effets secondaires ou des interactions avec d’autres traitements.
Rééducation et physiothérapie
La rééducation constitue un élément central de la prise en charge conservatrice de l’hernie discale lombaire. L’objectif est de restaurer la mobilité de la colonne vertébrale, renforcer les muscles stabilisateurs et réduire les contraintes mécaniques sur les disques intervertébraux.
Les programmes de physiothérapie incluent généralement plusieurs types d’exercices :
- exercices de mobilité, visant à améliorer la souplesse de la colonne lombaire
- exercices de renforcement du tronc, qui ciblent les muscles abdominaux et lombaires
- étirements musculaires, destinés à réduire les tensions dans les muscles du dos et des jambes
Ces exercices aident à stabiliser la colonne vertébrale et à mieux répartir les charges mécaniques sur les disques intervertébraux.
La physiothérapie peut également inclure certaines techniques complémentaires, comme la thérapie manuelle, les exercices de stabilisation lombaire ou l’éducation posturale. L’objectif est d’aider le patient à retrouver une fonction normale tout en réduisant le risque de récidive.
L’ostéopathie dans la prise en charge de l’hernie discale
L’ostéopathie peut constituer une approche complémentaire intéressante dans la gestion des douleurs liées à une hernie discale lombaire, notamment lorsque la condition est prise en charge dans un cadre conservateur. L’objectif de l’ostéopathie n’est pas de “remettre le disque en place”, mais plutôt d’agir sur les contraintes mécaniques, les tensions musculaires et la mobilité globale de la colonne vertébrale afin de diminuer l’irritation des structures nerveuses.
L’approche ostéopathique repose sur une vision globale du corps. Le praticien cherche à comprendre comment les différentes structures musculo-squelettiques interagissent et comment certaines restrictions de mobilité peuvent augmenter les contraintes exercées sur les disques lombaires. En améliorant la mobilité des segments vertébraux, du bassin et des tissus environnants, l’ostéopathie peut contribuer à réduire la douleur et à favoriser la récupération fonctionnelle.
Objectifs du traitement ostéopathique
Dans le contexte d’une hernie discale lombaire, les interventions ostéopathiques visent plusieurs objectifs principaux :
- Réduire les tensions musculaires autour de la colonne lombaire
- Améliorer la mobilité articulaire des segments vertébraux et du bassin
- Diminuer les contraintes mécaniques exercées sur le disque intervertébral
- Favoriser une meilleure circulation locale dans les tissus environnants
Ces objectifs visent à créer un environnement mécanique plus favorable pour la récupération des structures nerveuses irritées. En diminuant les tensions musculaires et en améliorant la mobilité des structures voisines, la pression exercée sur les racines nerveuses peut être réduite indirectement.
Techniques utilisées en ostéopathie
L’ostéopathe dispose d’un large éventail de techniques manuelles qui peuvent être adaptées à la situation clinique du patient. Dans le contexte d’une hernie discale lombaire, les techniques utilisées sont généralement douces et progressives, afin d’éviter toute augmentation de la pression sur les structures nerveuses.
Parmi les approches fréquemment utilisées, on retrouve :
- les techniques myofasciales, qui visent à relâcher les tensions dans les muscles et les fascias du dos
- les mobilisations articulaires douces, destinées à améliorer la mobilité des segments vertébraux
- les techniques de décompression lombaire, qui cherchent à diminuer les contraintes exercées sur les disques intervertébraux
- les techniques d’équilibrage du bassin, importantes pour optimiser l’alignement de la colonne vertébrale
Le choix des techniques dépend de plusieurs facteurs, notamment l’intensité des symptômes, la phase de la blessure et l’état général du patient.
Amélioration de la mobilité et réduction des tensions
L’une des principales contributions de l’ostéopathie dans la gestion des hernies discales est l’amélioration de la mobilité fonctionnelle de la colonne vertébrale. Lorsque certaines articulations lombaires deviennent rigides ou limitées, les contraintes mécaniques peuvent se concentrer sur un segment particulier, augmentant ainsi la pression sur le disque.
En rétablissant une meilleure mobilité entre les différents segments vertébraux, l’ostéopathie peut contribuer à redistribuer les charges mécaniques de manière plus équilibrée. Cette redistribution des contraintes peut aider à réduire l’irritation des structures nerveuses et à améliorer le confort du patient.
La réduction des tensions musculaires joue également un rôle important. Les muscles paravertébraux et les muscles du bassin peuvent se contracter de manière réflexe en réponse à la douleur. Cette contraction protectrice peut parfois entretenir la rigidité lombaire et limiter la récupération.
Approche globale du patient
L’ostéopathie ne se limite pas au traitement local de la colonne lombaire. Le praticien examine également l’ensemble des structures susceptibles d’influencer la mécanique du rachis, notamment le bassin, les hanches, le diaphragme et parfois même la posture globale du patient.
Cette approche globale permet d’identifier certains déséquilibres mécaniques ou posturaux qui peuvent contribuer à l’apparition ou à la persistance des douleurs lombaires. Le traitement peut ainsi inclure des interventions visant à améliorer la mobilité du bassin, à relâcher certaines tensions musculaires ou à optimiser l’équilibre postural.
En complément du traitement manuel, l’ostéopathe peut également proposer des exercices simples et des conseils posturaux afin d’aider le patient à protéger sa colonne vertébrale dans la vie quotidienne.
Ainsi, l’ostéopathie peut s’intégrer dans une stratégie de prise en charge globale de l’hernie discale lombaire, en complément d’autres approches comme la physiothérapie, l’activité physique adaptée et l’éducation posturale.
Exercices et stratégies pour protéger la colonne
La récupération après une hernie discale lombaire ne dépend pas uniquement des traitements passifs. Les stratégies actives, notamment les exercices adaptés et les changements dans les habitudes de vie, jouent un rôle fondamental dans la réduction des douleurs et la prévention des récidives. L’objectif principal est de renforcer les structures qui soutiennent la colonne vertébrale, d’améliorer la mobilité et de diminuer les contraintes mécaniques sur les disques intervertébraux.
Une approche progressive est essentielle. Les exercices doivent être réalisés sans provoquer de douleur importante et doivent être adaptés à la condition physique du patient. Lorsqu’ils sont bien choisis, ces exercices contribuent à stabiliser la colonne et à favoriser une meilleure répartition des forces dans la région lombaire.
Renforcement du tronc
Les muscles du tronc, qui incluent les muscles abdominaux, les muscles lombaires et les muscles du bassin, jouent un rôle clé dans la stabilisation de la colonne vertébrale. Lorsque ces muscles sont suffisamment forts et coordonnés, ils agissent comme un système de soutien naturel pour le rachis.
Le renforcement du tronc vise à améliorer la capacité de ces muscles à maintenir la colonne dans une position stable lors des mouvements. Des exercices simples, comme les exercices de gainage, peuvent aider à développer cette stabilité.
Par exemple, la position de gainage sur les avant-bras permet d’activer simultanément les muscles abdominaux profonds et les muscles stabilisateurs du dos. Cet exercice doit être réalisé en maintenant la colonne vertébrale dans une position neutre, sans creuser excessivement le bas du dos.
Le renforcement progressif du tronc contribue à réduire la pression exercée sur les disques intervertébraux et peut aider à prévenir de nouvelles blessures.
Étirements utiles
Les étirements peuvent également jouer un rôle important dans la récupération et la prévention des douleurs lombaires. Certains groupes musculaires, comme les ischio-jambiers, les fléchisseurs de la hanche et les muscles du bas du dos, peuvent devenir tendus et augmenter les contraintes sur la colonne vertébrale.
L’étirement des ischio-jambiers, par exemple, peut aider à améliorer la mobilité de la chaîne postérieure et à réduire la tension exercée sur la région lombaire. Ces étirements doivent être réalisés lentement et maintenus pendant plusieurs secondes afin de permettre aux muscles de se relâcher progressivement.
Il est important d’éviter les mouvements brusques ou les étirements forcés, surtout dans les premières phases de récupération.
Correction de la posture au quotidien
La posture quotidienne a un impact direct sur la santé de la colonne vertébrale. Certaines positions, lorsqu’elles sont maintenues pendant de longues périodes, peuvent augmenter la pression exercée sur les disques lombaires.
En position assise, il est recommandé de garder le dos relativement droit, avec les épaules détendues et les pieds posés à plat sur le sol. L’utilisation d’un support lombaire ou d’une chaise ergonomique peut aider à maintenir la courbure naturelle de la colonne.
Lors du soulèvement d’objets, il est préférable de plier les genoux et de garder le dos droit, en utilisant les muscles des jambes plutôt que ceux du dos. Cette technique permet de réduire la pression sur les disques lombaires.
Prendre des pauses régulières pour se lever, marcher ou effectuer quelques étirements est également recommandé, surtout pour les personnes qui travaillent longtemps en position assise.
Prévention des récidives
Après un épisode d’hernie discale lombaire, la prévention des récidives devient une priorité importante. Même lorsque la douleur disparaît et que la mobilité revient progressivement, le disque intervertébral peut demeurer plus vulnérable pendant un certain temps. Adopter des habitudes favorables à la santé de la colonne vertébrale permet donc de diminuer les contraintes mécaniques sur les disques et de réduire le risque de nouvelles douleurs.
La prévention repose sur plusieurs éléments complémentaires : l’entretien de la condition physique, l’optimisation de la posture, l’ergonomie des activités quotidiennes et la gestion des charges appliquées à la colonne vertébrale.
Hygiène de la colonne vertébrale
Le concept d’hygiène de la colonne vertébrale regroupe l’ensemble des habitudes visant à protéger le rachis dans les activités quotidiennes. Il s’agit notamment d’apprendre à utiliser le corps de manière plus efficace afin de limiter les contraintes excessives sur les disques lombaires.
Par exemple, lors du soulèvement d’un objet, il est recommandé de rapprocher l’objet du corps et d’utiliser la force des jambes plutôt que celle du dos. Les mouvements de torsion brusques, surtout lorsqu’ils sont combinés à une flexion du tronc, doivent être évités autant que possible.
Maintenir une activité physique régulière contribue également à préserver la mobilité de la colonne vertébrale et à renforcer les muscles stabilisateurs du tronc.
Gestion du poids
Le maintien d’un poids santé est un facteur important dans la prévention des récidives de hernie discale. L’excès de poids augmente les contraintes mécaniques exercées sur la colonne lombaire, ce qui peut accélérer l’usure des disques intervertébraux.
Une alimentation équilibrée et une activité physique régulière permettent de réduire la surcharge appliquée à la colonne. La perte de quelques kilogrammes peut parfois entraîner une diminution significative des douleurs lombaires chez certaines personnes.
De plus, un mode de vie actif contribue à améliorer la force musculaire et l’endurance des muscles qui soutiennent la colonne vertébrale.
Ergonomie au travail
Les conditions de travail peuvent jouer un rôle déterminant dans la santé de la colonne vertébrale. Les personnes qui passent de longues heures assises, qui manipulent des charges lourdes ou qui effectuent des mouvements répétitifs doivent porter une attention particulière à l’ergonomie de leur environnement de travail.
Un poste de travail bien ajusté peut réduire considérablement les contraintes exercées sur la région lombaire. Par exemple, l’écran d’ordinateur doit être placé à hauteur des yeux, la chaise doit offrir un soutien lombaire adéquat et les pieds doivent reposer confortablement sur le sol.
Pour les travailleurs manuels, l’utilisation d’équipements adaptés et l’apprentissage de techniques de levage sécuritaires peuvent contribuer à réduire les risques de blessures lombaires.
Quand faut-il consulter en urgence ?
Dans la majorité des cas, une hernie discale lombaire évolue favorablement avec un traitement conservateur. Cependant, certaines situations nécessitent une évaluation médicale rapide ou une consultation en urgence, car elles peuvent indiquer une compression nerveuse importante ou une complication plus grave.
Reconnaître ces signes d’alerte est essentiel afin d’assurer une prise en charge rapide et d’éviter des dommages neurologiques potentiellement permanents.
Déficit moteur important
L’apparition d’une faiblesse musculaire marquée dans la jambe constitue un signe clinique important qui doit être évalué rapidement. Une compression nerveuse sévère peut perturber la transmission des signaux moteurs et entraîner une perte de force dans certains muscles.
Par exemple, une personne peut éprouver des difficultés à relever le pied lors de la marche, ce qui peut provoquer un pied tombant. Dans ce cas, le patient peut avoir tendance à trébucher ou à devoir lever exagérément la jambe pour éviter que le pied ne traîne au sol.
Une perte de force qui s’aggrave rapidement peut indiquer une compression nerveuse importante et nécessite généralement une évaluation médicale urgente.
Syndrome de la queue de cheval
Le syndrome de la queue de cheval est une complication rare mais grave de l’hernie discale lombaire. Il survient lorsque la hernie comprime plusieurs racines nerveuses situées dans la partie inférieure du canal rachidien.
Les symptômes peuvent inclure :
- une perte de sensibilité dans la région périnéale (zone en selle)
- des troubles urinaires, comme une difficulté à uriner ou une rétention urinaire
- une incontinence urinaire ou fécale
- une faiblesse importante dans les deux jambes
Ce syndrome constitue une urgence médicale, car une intervention rapide peut être nécessaire pour éviter des séquelles neurologiques permanentes.
Douleur incontrôlable
Une douleur lombaire ou sciatique extrêmement intense qui ne répond pas aux traitements habituels peut également nécessiter une évaluation médicale plus approfondie.
Lorsque la douleur devient persistante et sévère, au point d’empêcher le sommeil ou les activités quotidiennes, il peut être nécessaire de revoir la stratégie thérapeutique et de réaliser des examens complémentaires.
Dans certains cas, des traitements spécialisés ou une consultation avec un spécialiste du rachis peuvent être indiqués afin d’évaluer la meilleure option de prise en charge.
Évolution et pronostic
L’évolution d’une hernie discale lombaire est souvent plus favorable que ce que de nombreux patients imaginent au moment où la douleur apparaît. Dans la majorité des cas, les symptômes diminuent progressivement avec le temps grâce aux mécanismes naturels de récupération du corps et aux traitements conservateurs. Comprendre le pronostic de cette affection permet de rassurer les patients et d’orienter les décisions thérapeutiques de manière appropriée.
Combien de temps dure une hernie discale ?
La durée des symptômes varie d’une personne à l’autre, mais de nombreux épisodes de hernie discale lombaire suivent une évolution relativement prévisible.
Au cours des premières semaines, la douleur peut être intense, notamment lorsque la racine nerveuse est irritée. Cette phase aiguë est souvent associée à une inflammation locale et à une sensibilité accrue du nerf comprimé.
Avec le temps, plusieurs phénomènes contribuent à l’amélioration des symptômes :
- la diminution de l’inflammation autour de la racine nerveuse
- l’adaptation des tissus environnants
- la réduction progressive de la pression exercée sur le nerf
Chez de nombreux patients, une amélioration notable apparaît entre 4 et 8 semaines. Dans certains cas, les symptômes peuvent persister plus longtemps, mais ils tendent généralement à s’atténuer progressivement au fil des mois.
Résorption naturelle du disque
Un phénomène intéressant observé dans de nombreuses études est la résorption naturelle de certaines hernies discales. Le système immunitaire peut progressivement dégrader et réabsorber une partie du matériel discal qui s’est déplacé hors du disque.
Ce processus biologique peut réduire la taille de la hernie et diminuer la compression exercée sur les racines nerveuses. La résorption est particulièrement fréquente dans les hernies discales extrudées ou séquestrées.
Bien que ce processus puisse prendre plusieurs mois, il contribue souvent à l’amélioration progressive des symptômes sans nécessiter d’intervention chirurgicale.
Quand la chirurgie devient nécessaire
La chirurgie pour une hernie discale lombaire est généralement envisagée lorsque les traitements conservateurs ne permettent pas d’obtenir une amélioration suffisante ou lorsque certains signes neurologiques apparaissent.
Les principales indications chirurgicales incluent :
- une douleur persistante et invalidante malgré plusieurs semaines de traitement conservateur
- une faiblesse musculaire progressive liée à une compression nerveuse
- la présence d’un syndrome de la queue de cheval
La procédure la plus fréquemment réalisée est la discectomie, qui consiste à retirer la portion du disque responsable de la compression nerveuse. Dans de nombreux cas, cette intervention permet un soulagement rapide de la douleur sciatique.
Cependant, la chirurgie n’est nécessaire que dans une minorité de cas. La plupart des patients peuvent récupérer grâce à une approche conservatrice combinant gestion de la douleur, rééducation et adaptation des habitudes de vie.
Cas cliniques illustrant l’approche ostéopathique
Les cas cliniques permettent d’illustrer concrètement la manière dont une hernie discale lombaire peut se manifester et comment une prise en charge ostéopathique peut s’intégrer dans une stratégie de traitement conservatrice. Bien que chaque patient présente une situation unique, ces exemples aident à comprendre comment les symptômes, l’examen clinique et l’approche thérapeutique peuvent évoluer au fil du temps.
Ces cas sont présentés à titre illustratif afin de montrer comment une approche globale, combinant techniques manuelles, exercices et conseils posturaux, peut contribuer à améliorer la fonction et le confort des patients.
Cas clinique : hernie L4–L5 chez un travailleur manuel
Monsieur A., âgé de 42 ans, travaille comme manutentionnaire dans un entrepôt de distribution. Son travail implique le soulèvement fréquent de charges lourdes et des mouvements répétitifs de flexion du tronc. Depuis plusieurs semaines, il ressent une douleur dans le bas du dos qui s’est progressivement intensifiée.
Quelques jours avant la consultation, la douleur devient plus vive et commence à irradier dans la fesse et le long de la face externe de la jambe gauche. Il décrit également une sensation de picotement au niveau du dessus du pied. La douleur est aggravée par la position assise prolongée et par certains mouvements de flexion.
Lors de l’examen clinique, le test de Lasègue reproduit la douleur sciatique du patient. Une légère faiblesse est observée lors de la dorsiflexion du pied, ce qui suggère une irritation de la racine nerveuse L5. Une imagerie par résonance magnétique confirme la présence d’une hernie discale au niveau L4-L5 avec compression de la racine nerveuse correspondante.
Le traitement ostéopathique est orienté vers la réduction des tensions musculaires dans la région lombaire et l’amélioration de la mobilité du bassin et de la colonne vertébrale. Des techniques myofasciales sont utilisées pour relâcher les muscles paravertébraux et les muscles fessiers, tandis que des mobilisations articulaires douces sont appliquées pour améliorer la mobilité lombaire.
En parallèle, le patient reçoit des conseils concernant l’ergonomie au travail et apprend certaines techniques de levage visant à réduire la pression sur la colonne vertébrale. Des exercices simples de stabilisation du tronc sont également introduits progressivement.
Après plusieurs semaines de traitement et de rééducation, Monsieur A. rapporte une diminution significative de la douleur et une amélioration de sa mobilité. Il peut reprendre progressivement ses activités professionnelles tout en adoptant des stratégies visant à protéger sa colonne vertébrale.
Cas clinique : hernie L5–S1 pendant la grossesse
Madame B., âgée de 35 ans, consulte pour des douleurs lombaires apparues au cours du deuxième trimestre de sa grossesse. Elle décrit une douleur dans la région lombaire qui irradie dans la fesse droite et descend vers l’arrière de la cuisse.
La douleur est particulièrement marquée lors de la marche prolongée ou lorsqu’elle reste debout pendant de longues périodes. Elle rapporte également une sensation d’engourdissement au niveau du bord externe du pied.
L’examen clinique suggère une irritation de la racine nerveuse S1. Les options thérapeutiques étant plus limitées pendant la grossesse, une approche conservatrice est privilégiée.
Le traitement ostéopathique est adapté à la condition de la patiente. Les techniques utilisées sont principalement des mobilisations douces et des techniques myofasciales visant à relâcher les tensions dans la région lombaire et le bassin. Une attention particulière est portée à l’équilibre du bassin et à la mobilité des articulations sacro-iliaques.
La patiente reçoit également des conseils concernant les positions de repos, l’utilisation de coussins de soutien et certaines adaptations posturales pour réduire la pression exercée sur la colonne lombaire.
Après plusieurs séances espacées sur quelques semaines, Madame B. rapporte une amélioration progressive de la douleur et une meilleure tolérance aux activités quotidiennes. L’approche ostéopathique lui permet de poursuivre sa grossesse avec un niveau de confort nettement amélioré.
Conclusion — Comprendre pour mieux agir
La hernie discale lombaire est une condition fréquente qui peut provoquer des douleurs lombaires et sciatiques parfois très invalidantes. Pourtant, malgré l’intensité des symptômes que certains patients peuvent ressentir, l’évolution de cette affection est souvent favorable lorsque la condition est bien comprise et prise en charge de manière appropriée.
La hernie discale correspond à une modification de la structure du disque intervertébral, où une partie du noyau gélatineux traverse ou déforme l’anneau fibreux qui l’entoure. Lorsque ce déplacement exerce une pression sur une racine nerveuse, il peut provoquer une douleur irradiant dans la jambe, des engourdissements ou parfois une faiblesse musculaire.
Cependant, la présence d’une hernie discale à l’imagerie ne signifie pas toujours qu’elle est responsable des symptômes. De nombreuses études ont montré que certaines personnes présentent des hernies visibles à l’IRM sans ressentir de douleur. Cela souligne l’importance d’une évaluation clinique complète, qui prend en compte les symptômes, l’examen physique et l’histoire du patient.
Dans la majorité des cas, la prise en charge repose sur une approche conservatrice combinant repos relatif, gestion de la douleur, rééducation et adaptation des habitudes de vie. Les mécanismes naturels du corps peuvent également contribuer à l’amélioration des symptômes, notamment grâce à la diminution de l’inflammation et à la résorption progressive de certaines hernies discales.
L’ostéopathie peut s’intégrer dans cette approche globale en aidant à améliorer la mobilité de la colonne vertébrale, à réduire les tensions musculaires et à favoriser un meilleur équilibre biomécanique du corps. En complément des exercices de stabilisation et des conseils posturaux, elle peut contribuer à soutenir les processus naturels de récupération.
Il est toutefois essentiel de reconnaître les signes d’alerte qui nécessitent une consultation médicale rapide, notamment en présence d’une faiblesse musculaire importante, de troubles urinaires ou d’une perte de sensibilité dans la région périnéale.
Comprendre la hernie discale permet donc aux patients de mieux gérer leur condition et de participer activement à leur rétablissement. En adoptant des stratégies visant à protéger la colonne vertébrale et à maintenir une bonne condition physique, il est souvent possible de retrouver une vie active tout en réduisant le risque de récidive.
FAQ — Questions fréquentes sur la sciatique et la hernie discale
Une hernie discale guérit-elle toute seule ?
Dans de nombreux cas, oui. Plusieurs études ont montré que certaines hernies discales peuvent diminuer de volume avec le temps, un phénomène appelé résorption spontanée.
Le système immunitaire peut progressivement éliminer une partie du matériel discal déplacé, ce qui réduit la compression nerveuse et améliore les symptômes.
Pour cette raison, la majorité des recommandations médicales privilégient un traitement conservateur initial comprenant :
- repos relatif
- gestion de la douleur
- exercices de rééducation
- adaptation des activités
Beaucoup de patients observent une amélioration progressive au cours des premières semaines ou des premiers mois.
Combien de temps dure une sciatique ?
La durée de la sciatique varie selon la cause et la gravité de la compression nerveuse.
En général :
- sciatique aiguë : quelques semaines
- sciatique subaiguë : 6 à 12 semaines
- sciatique chronique : plus de 3 mois
Dans la majorité des cas, les symptômes s’améliorent progressivement avec le temps et un traitement approprié.
Quand la chirurgie est-elle nécessaire ?
La chirurgie est généralement envisagée seulement dans certaines situations :
- douleur persistante malgré plusieurs semaines de traitement conservateur
- faiblesse musculaire importante
- compression nerveuse sévère
- syndrome de la queue de cheval
Dans ces cas, une intervention peut être proposée afin de libérer la racine nerveuse comprimée.
Faut-il éviter de bouger quand on a une sciatique ?
Contrairement à certaines idées reçues, le repos complet prolongé n’est généralement pas recommandé.
Une activité physique légère et progressive peut aider à :
- maintenir la mobilité de la colonne
- améliorer la circulation sanguine
- réduire la raideur musculaire
Les activités doivent toutefois être adaptées afin d’éviter les mouvements qui aggravent la douleur.
L’ostéopathie peut-elle aider en cas de sciatique ?
L’ostéopathie peut s’intégrer dans une approche globale de la gestion de la sciatique.
Les techniques manuelles peuvent contribuer à :
- réduire les tensions musculaires
- améliorer la mobilité de la colonne vertébrale
- diminuer certaines contraintes mécaniques
Elle est souvent utilisée en complément des exercices et de la rééducation fonctionnelle.
Annexes
Annexe A — Guide pratique — Que faire les premiers jours d’une sciatique ?
Lorsqu’une douleur sciatique apparaît, certaines mesures simples peuvent aider à réduire les symptômes1. Éviter l’immobilité prolongée
Le repos complet pendant plusieurs jours peut aggraver la raideur lombaire. Il est préférable de maintenir une activité légère et progressive.
2. Adapter les positions
Certaines positions peuvent réduire la pression sur la colonne :
- s’allonger sur le dos avec les jambes légèrement surélevées
- utiliser un coussin sous les genoux
- éviter les positions assises prolongées
3. Appliquer de la chaleur ou du froid
La chaleur peut aider à relâcher les tensions musculaires, tandis que le froid peut réduire l’inflammation dans certaines situations.
4. Éviter les mouvements aggravants
Certaines activités peuvent augmenter la pression sur les disques lombaires :
- soulever des charges lourdes
- flexions répétées du tronc
- mouvements brusques
5. Consulter si la douleur persiste
Une consultation médicale ou ostéopathique peut être utile si :
- la douleur persiste plusieurs semaines
- des engourdissements apparaissent
- une faiblesse musculaire se développe
Une évaluation clinique permet d’identifier la cause de la douleur et de mettre en place une stratégie de traitement adaptée.
Annexe B — Checklist rapide — Sciatique ou autre douleur ?
Certaines douleurs dans la jambe ressemblent à une sciatique sans en être une. Le tableau suivant permet de mieux distinguer les différentes situations.
| Symptôme | Sciatique probable | Autre cause possible |
|---|---|---|
| Douleur lombaire irradiant dans la jambe | ✔ | |
| Douleur suivant l’arrière ou le côté de la jambe | ✔ | |
| Engourdissement dans le pied | ✔ | |
| Douleur uniquement dans la fesse | Syndrome du piriforme | |
| Douleur dans la hanche ou l’aine | Arthrose de la hanche | |
| Douleur qui apparaît seulement lors de la marche | Claudication vasculaire | |
| Douleur diffuse dans la jambe | Trouble musculaire |
Cette distinction reste indicative. Un examen clinique est nécessaire pour confirmer le diagnostic.
Annexe C — Guide Clinique Rapide de la Sciatique et de la Hernie Discale
Cette grille clinique synthétise les principaux éléments utilisés par les professionnels de santé pour orienter le diagnostic et la prise en charge d’une douleur sciatique. Elle permet de distinguer les situations bénignes des cas nécessitant une évaluation médicale plus approfondie.
Évaluation rapide des symptômes
| Élément clinique | Signification possible | Niveau de priorité |
|---|---|---|
| Douleur lombaire irradiant dans la jambe | Irritation d’une racine nerveuse lombaire | Fréquent |
| Douleur descendant sous le genou | Sciatique radiculaire probable | Évaluation clinique |
| Picotements ou engourdissement dans le pied | Atteinte neurologique possible | Surveillance |
| Douleur aggravée en position assise | Pression discale accrue | Fréquent |
| Douleur déclenchée par toux ou éternuement | Augmentation pression discale | Signe évocateur |
| Faiblesse musculaire dans la jambe | Compression nerveuse importante | Consultation rapide |
| Perte de sensibilité dans la région périnéale | Syndrome de la queue de cheval possible | Urgence médicale |
Annexe D —Signes cliniques suggérant une hernie discale
Plusieurs éléments de l’examen clinique peuvent orienter vers une hernie discale lombaire :
- douleur lombaire associée à une douleur radiculaire dans la jambe
- test de Lasègue positif
- reproduction de la douleur lors de la flexion lombaire
- engourdissement suivant le trajet d’une racine nerveuse
- faiblesse musculaire localisée
Ces signes doivent être interprétés dans le contexte global du patient, incluant son histoire clinique et son examen physique.
Annexe E — Racines nerveuses lombaires et symptômes associés
| Racine nerveuse | Zone douloureuse typique | Déficit possible |
|---|---|---|
| L4 | Face antérieure de la cuisse | Faiblesse du quadriceps |
| L5 | Face externe de la jambe, dessus du pied | Difficulté à relever le pied |
| S1 | Arrière de la jambe, bord externe du pied | Faiblesse du mollet |
Annexe F — Orientation diagnostique
Dans la majorité des cas, le diagnostic repose principalement sur :
- l’histoire clinique
- l’examen physique
- les tests neurologiques
L’imagerie (IRM ou scanner) est généralement réservée aux situations suivantes :
planification d’un traitement spécialisé
symptômes persistants malgré traitement conservateur
déficit neurologique progressif
suspicion de compression sévère
Annexe G — Évolution naturelle de la hernie discale
De nombreuses études montrent que les symptômes liés à une hernie discale peuvent s’améliorer avec le temps grâce à :
- la diminution de l’inflammation autour de la racine nerveuse
- la réorganisation des tissus environnants
- la résorption partielle du fragment discal
Cette évolution explique pourquoi une approche conservatrice est souvent privilégiée dans les premières phases de la condition.
Annexe H — Corrélation neurologique complète des racines lombaires (L1–S1)
Cette grille clinique est utilisée pour orienter le diagnostic lors de l’évaluation d’une douleur lombaire irradiant dans la jambe. Elle permet d’identifier la racine nerveuse potentiellement impliquée en analysant la distribution de la douleur, les déficits moteurs, les troubles sensitifs et les modifications des réflexes.
Tableau clinique des racines nerveuses lombaires
| Racine nerveuse | Zone douloureuse typique | Trouble sensitif | Déficit moteur | Réflexe affecté | Hernie discale la plus fréquente |
|---|---|---|---|---|---|
| L1 | Région inguinale | Face supérieure de la cuisse | Faiblesse du psoas | Aucun spécifique | Rare |
| L2 | Haut de la cuisse | Face antérieure de la cuisse | Flexion de la hanche | Aucun spécifique | Rare |
| L3 | Cuisse antérieure | Face interne de la cuisse | Extension du genou | Réflexe rotulien possible | L2–L3 |
| L4 | Cuisse antérieure → genou | Face interne de la jambe | Quadriceps (extension genou) | Réflexe rotulien ↓ | L3–L4 |
| L5 | Face externe jambe → dessus pied | Dos du pied | Extension du gros orteil | Aucun réflexe fiable | L4–L5 |
| S1 | Arrière jambe → bord externe pied | Bord externe du pied | Flexion plantaire | Réflexe achilléen ↓ | L5–S1 |
Interprétation clinique
Lorsqu’une racine nerveuse lombaire est comprimée, plusieurs manifestations peuvent apparaître simultanément :
- douleur radiculaire suivant un trajet précis dans la jambe
- engourdissement ou picotements dans une zone cutanée spécifique
- faiblesse musculaire dans certains mouvements
- diminution ou disparition d’un réflexe
La combinaison de ces éléments permet souvent de localiser la racine nerveuse affectée avant même l’imagerie.
Annexe I — Tests cliniques utilisés pour suspecter une hernie discale
Plusieurs tests sont couramment utilisés lors de l’examen clinique.
Test de Lasègue (Straight Leg Raise)
Ce test consiste à lever la jambe tendue du patient en position couchée.
La reproduction d’une douleur sciatique entre 30° et 70° d’élévation suggère une irritation d’une racine nerveuse lombaire.
Test de Lasègue croisé
Lorsque la levée de la jambe opposée provoque la douleur sciatique, ce signe est considéré comme hautement spécifique d’une hernie discale.
Test de Slump
Ce test met en tension l’ensemble de la chaîne nerveuse.
La reproduction des symptômes lors de cette manœuvre peut indiquer une sensibilisation du nerf sciatique ou d’une racine nerveuse.
Annexe J — Localisation la plus fréquente des hernies discales
Les hernies discales lombaires apparaissent le plus souvent dans les segments les plus mobiles de la colonne :
| Niveau vertébral | Fréquence approximative |
|---|---|
| L4–L5 | ~40–45 % |
| L5–S1 | ~45–50 % |
| L3–L4 | ~5–10 % |
| Autres niveaux | Rare |
Ces segments sont particulièrement sollicités lors des mouvements de flexion et de rotation du tronc.
Annexe K — Algorithme neurochirurgical complet : sciatique / hernie discale lombaire
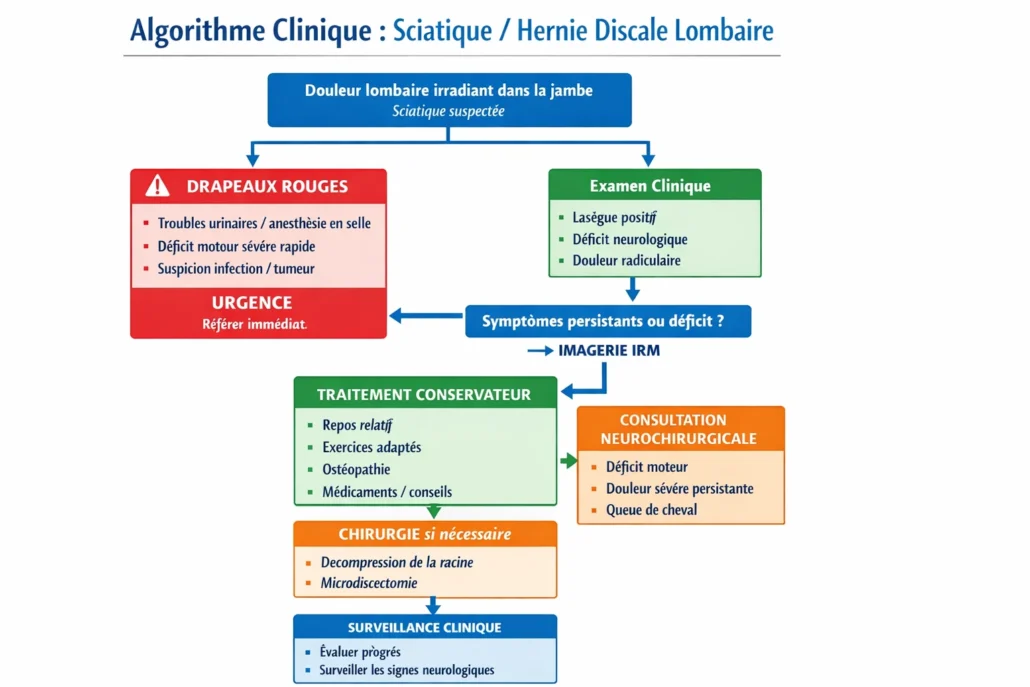
1) Point de départ
Patient avec douleur lombaire + douleur irradiant dans la jambe (sciatique suspectée).
2) Triage immédiat : drapeaux rouges
Si OUI → Urgence
Référer immédiatement (urgence / neurochirurgie) si :
- rétention urinaire, incontinence, ou troubles sphinctériens
- anesthésie en selle (périnée)
- déficit moteur sévère ou rapidement progressif (ex : pied tombant récent)
- suspicion d’infection (fièvre, frissons, immunodépression, douleur nocturne inhabituelle)
- suspicion de tumeur (perte de poids inexpliquée, antécédents de cancer, douleur constante non mécanique)
- traumatisme majeur récent + douleur intense
👉 Objectif neurochirurgical : ne pas manquer une compression sévère (ex : queue de cheval) ou une cause grave.
3) Si pas de drapeaux rouges : examen clinique structuré
A. Confirmer douleur radiculaire
- douleur sous le genou
- trajet dermatomérique (L5 ou S1 typiquement)
- douleur augmentée par toux/éternuement/Valsalva
- douleur souvent aggravée en assis
B. Tests de provocation
- Lasègue (SLR) : reproduction douleur sciatique entre ~30–70°
- Lasègue croisé : douleur déclenchée dans la jambe symptomatique quand on lève l’autre jambe (signe très évocateur)
- Slump test : mise en tension neuro-méningée
C. Examen neuro (la “colonne vertébrale” du triage)
- Force (pointe des pieds, talons, extension gros orteil)
- Sensibilité (dermatomes)
- Réflexes (rotulien L4, achilléen S1)
👉 Classer le patient :
- Sciatique sans déficit
- Sciatique avec déficit léger/stable
- Sciatique avec déficit important/progressif (niveau spécialiste)
4) Décision “Quand faire une IRM ?” (SEO + clinique)
IRM immédiate (24–48 h)
- drapeaux rouges (section 2)
- déficit moteur important ou progressif
- suspicion de queue de cheval
IRM rapide (dans les jours/1–2 semaines)
- déficit neurologique objectivable (même modéré) qui persiste
- douleur très sévère, incoercible malgré prise en charge conservatrice
- suspicion de diagnostic alternatif (tumeur, infection, fracture…)
IRM différée / pas nécessaire d’emblée
- sciatique typique sans déficit majeur depuis < 6 semaines
- amélioration progressive
👉 Principe clé : l’IRM doit confirmer une hypothèse clinique et changer la décision thérapeutique, pas “simplement montrer une hernie”.
5) Traitement conservateur (première intention)
Phase 0–2 semaines : stabiliser
- activité adaptée (éviter immobilisation totale)
- positions antalgiques, marche fractionnée
- éducation : “douleur ≠ dommage en continu”
- éviter : flexions répétées, charges lourdes, rotations brusques
Phase 2–6 semaines : récupérer
- exercices progressifs (stabilisation, mobilité, tolérance nerveuse douce)
- rééducation fonctionnelle
- reprise graduelle des activités
Rôle de l’ostéopathie (complément)
- améliorer mobilité lombaire/bassin
- réduire hypertonie protectrice
- optimiser la mécanique globale
- accompagner l’éducation posturale et le retour au mouvement
(sans prétendre « replacer » le disque)
6) Point de contrôle clinique (moment clé neurochir)
À 4–6 semaines : décision
Amélioration nette :
→ continuer conservateur, progression active
Pas d’amélioration / douleur invalidante persistante :
→ considérer IRM (si pas déjà faite) + avis spécialisé
Aggravation neurologique à tout moment :
→ IRM urgente + spécialiste / urgence
7) Indications de consultation neurochirurgicale
Indications “fortes”
- déficit moteur objectif (ex : pied tombant, faiblesse marquée)
- déficit progressif
- symptômes sévères persistants + IRM concordante
- queue de cheval (urgence absolue)
Indications “fonctionnelles”
- douleur radiculaire invalidante persistante malgré traitement bien conduit
- qualité de vie très altérée / incapacité de reprise d’activité
8) Décision chirurgicale (logique neurochir)
Si déficit moteur sévère/progressif ou queue de cheval :
→ chirurgie souvent recommandée rapidement
Si douleur radiculaire persistante (sans urgence) :
→ la chirurgie peut offrir un soulagement plus rapide chez certains patients, mais beaucoup s’améliorent aussi avec le temps : la décision se fait sur :
- intensité et durée de la douleur
- déficit neuro
- concordance clinique–IRM
- impact fonctionnel
- préférences du patient
9) Suivi et prévention (après amélioration)
- renforcement tronc/fessiers, mobilité hanches
- hygiène de charge (technique de levage)
- stratégie anti-récidive : pauses assises, marche quotidienne, progression sportive
- plan de retour au travail/sport graduel
Mini encadré “À retenir” (format gros sites médicaux)
La plupart des sciatiques discales s’améliorent, mais la surveillance neurologique est centrale.
Urgence si troubles urinaires, anesthésie en selle, déficit moteur sévère/progressif.
Sans drapeaux rouges, l’approche initiale est conservatrice avec réévaluation clinique.
L’IRM est surtout utile quand elle change le traitement (déficit, persistance, suspicion grave).
Références scientifiques
- Weinstein JN, Tosteson TD, Lurie JD, Tosteson ANA, Blood EA, Hanscom B, et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT). JAMA. 2006;296(20):2441-2450.
- Peul WC, van Houwelingen HC, van den Hout WB, Brand R, Eekhof JAH, Tans JTJ, et al. Surgery versus prolonged conservative treatment for sciatica. N Engl J Med. 2007;356(22):2245-2256.
- Weinstein JN, Lurie JD, Tosteson TD, Hanscom B, Tosteson ANA, Blood EA, et al. Surgical versus nonoperative treatment for lumbar disc herniation: four-year results for the Spine Patient Outcomes Research Trial (SPORT). Spine (Phila Pa 1976). 2008;33(25):2789-2800.
- Atlas SJ, Keller RB, Wu YA, Deyo RA, Singer DE. Long-term outcomes of surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation. Spine (Phila Pa 1976). 2005;30(8):927-935.
- Vroomen PC, de Krom MC, Wilmink JT, Kester AD, Knottnerus JA. Diagnostic value of history and physical examination in patients suspected of sciatica due to disc herniation. Spine (Phila Pa 1976). 1999;24(24):2628-2635.
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF. Incidence of spontaneous resorption of lumbar disc herniation: a meta-analysis. Pain Physician. 2017;20(1):E45-E52.
- Chiu CC, Chuang TY, Chang KH, Wu CH, Lin PW, Hsu WY. The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clin Rehabil. 2015;29(2):184-195.
- Delgado-López PD, Rodríguez-Salazar A, Martín-Alonso J, Martín-Velasco V. Lumbar disc herniation: natural history, role of physical examination, timing of surgery and treatment options. Neurocirugia (Astur). 2017;28(3):124-134.
- Lagerbäck T, Fritzell P, Hägg O, Nordvall D, Lønne G, Solberg TK, et al. Effectiveness of surgery for sciatica with lumbar disc herniation: a comparison between three Scandinavian spine registries. Eur Spine J. 2019;28(11):2562-2571.
- Kreiner DS, Hwang SW, Easa JE, Resnick DK, Baisden JL, Bennett MP, et al. Evidence-based clinical guidelines for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014;14(1):180-191.