Plongée dans la Lombalgie Chronique : Un Défi de Santé Majeur
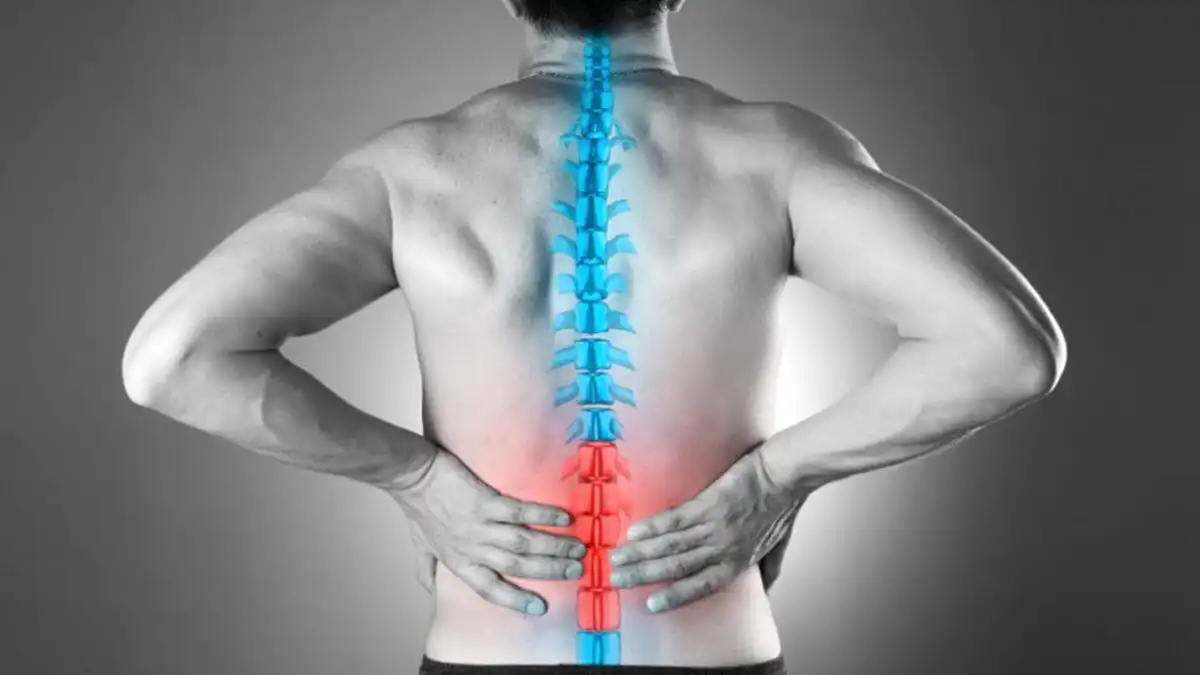
La lombalgie chronique, une pathologie fréquente caractérisée par une douleur persistante dans la région lombaire, est un défi quotidien pour de nombreuses personnes à travers le monde. Face à cette réalité, l’ostéopathie se positionne comme une approche thérapeutique holistique et individualisée, cherchant à comprendre les mécanismes sous-jacents de la lombalgie chronique et à apporter des solutions durables.
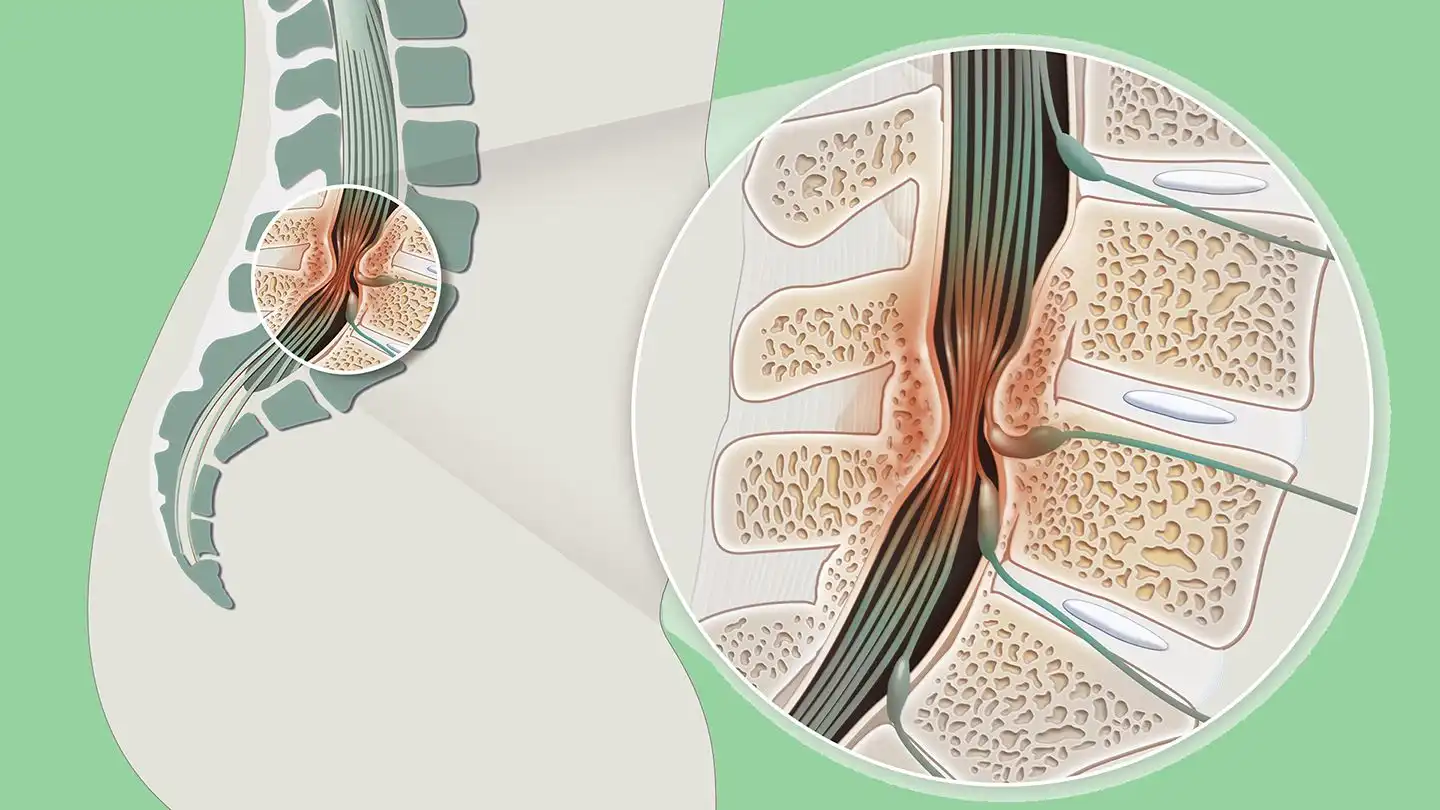
Les causes de la lombalgie chronique sont variées, allant de la dégénérescence du disque intervertébral aux traumatismes répétitifs, en passant par les facteurs génétiques, le surpoids et le tabagisme. Lorsque le noyau pulpeux du disque intervertébral se détériore, la perte de taille et la laxité des ligaments segmentaires peuvent entraîner des déchirures de l’anneau fibreux, donnant lieu à une lombalgie persistante.
Les symptômes de la lombalgie chronique vont au-delà de la douleur, notamment une raideur matinale, des limitations de mobilité et parfois une douleur irradiant vers les fesses ou les jambes. Ces symptômes peuvent grandement affecter la qualité de vie d’une personne, entravant sa capacité à effectuer des mouvements simples au quotidien.
L’approche ostéopathique se distingue par sa compréhension globale du corps, cherchant à identifier les déséquilibres musculo-squelettiques, les tensions fasciales et les restrictions de mouvement contribuant aux lombalgies. Les praticiens ostéopathes effectuent une évaluation approfondie de la biomécanique, de la posture et de la mobilité de l’ensemble du corps, adoptant une perspective qui va au-delà de la simple gestion des symptômes.
Les interventions ostéopathiques comprennent généralement des mobilisations articulaires douces, des techniques de relâchement musculaire et des conseils personnalisés en matière d’ergonomie et d’exercices appropriés. L’objectif est de rétablir l’équilibre global du corps, en soulageant les tensions responsables de la lombalgie chronique. Cette approche vise non seulement à atténuer les symptômes, mais également à prévenir les récidives en favorisant une meilleure fonctionnalité du système musculo-squelettique.
Des études récentes ont mis en évidence l’efficacité de l’ostéopathie dans le traitement de la lombalgie chronique. Les résultats montrent une amélioration significative de la douleur, de la fonction physique et de la qualité de vie chez les patients traités par des interventions ostéopathiques. Ces résultats renforcent la pertinence croissante de l’ostéopathie comme modalité de traitement complémentaire, offrant une approche alternative pour ceux qui recherchent des solutions durables à leur lombalgie chronique.
Les informations contenues dans ce blog sont fournies à des fins éducatives uniquement et ne remplacent pas l’avis d’un professionnel de la santé. N’essayez pas de réaliser les manœuvres, exercices ou traitements décrits ici sans consulter un professionnel de la santé qualifié. Une application incorrecte peut entraîner des blessures ou des complications. Demandez toujours conseil à un professionnel de la santé pour vos besoins de santé spécifiques.

Pourquoi la Douleur Persiste : Origines Multiples de la Lombalgie Chronique
La lombalgie chronique, caractérisée par une gêne persistante dans le bas du dos durant plus de douze semaines, a de nombreuses causes interconnectées. Une compréhension complète de ces facteurs sous-jacents est impérative pour une prise en charge efficace de cette affection répandue.
La dégénérescence du disque intervertébral est une cause fréquente de lombalgie chronique. Le processus naturel de vieillissement, associé à des facteurs tels que des blessures antérieures, des traumatismes répétitifs ou des prédispositions génétiques, peut entraîner la dégénérescence du noyau pulpeux. Cette dégénérescence peut entraîner une diminution de la hauteur du disque, des déchirures de l’anneau fibreux et, à terme, une compression des racines nerveuses, contribuant ainsi de manière significative à la lombalgie.
Les troubles musculo-squelettiques, qui englobent les déséquilibres musculaires, jouent un rôle essentiel dans l’apparition et la perpétuation des lombalgies chroniques. Des muscles affaiblis ou trop sollicités peuvent perturber l’équilibre normal de la colonne vertébrale, provoquant une tension excessive sur certaines structures. De mauvaises postures, des mouvements répétitifs ou une mauvaise mécanique corporelle peuvent aggraver ces déséquilibres musculaires.
Les altérations de la biomécanique vertébrale sont également impliquées dans les lombalgies chroniques. Des modifications de la courbure normale de la colonne vertébrale, comme une lordose lombaire excessive ou un aplatissement des courbures naturelles, peuvent imposer des contraintes anormales aux disques intervertébraux et aux articulations, favorisant le développement de lombalgies persistantes.
Les pathologies dégénératives, comme l’arthrose ou la sténose spinale, accompagnent souvent les lombalgies chroniques. Ces pathologies résultent de modifications dégénératives des articulations ou des structures osseuses de la colonne vertébrale, provoquant une inflammation, une compression nerveuse et, à terme, des lombalgies persistantes.
Les facteurs psychosociaux ne doivent pas être négligés dans l’étiologie de la lombalgie chronique. Le stress chronique, l’anxiété, la dépression et même les facteurs socioéconomiques peuvent influencer le seuil de douleur, exacerber la perception de la douleur et contribuer à la nature chronique de la lombalgie.
Les blessures antérieures, qu’elles résultent d’accidents, de chutes ou de traumatismes sportifs, peuvent induire des altérations durables de la structure et de la fonction de la colonne vertébrale, prédisposant les individus à des lombalgies chroniques.
De plus, le surpoids et l’obésité apparaissent comme des facteurs de risque importants pour la lombalgie chronique. L’excès de poids exerce une pression supplémentaire sur la colonne vertébrale et peut contribuer à des changements structurels et mécaniques qui favorisent la lombalgie. Une approche holistique qui prend en compte ces facteurs multidimensionnels est essentielle pour une gestion efficace de la lombalgie chronique.
- Problèmes mécaniques :
- Hernie discale : une hernie discale se produit lorsque le noyau gélatineux d’un disque intervertébral dépasse sa couche externe, ce qui peut comprimer les racines nerveuses et provoquer des douleurs lombaires.
- Modifications de matrice génératives :
- Arthrose lombo-sacrée : l’usure du cartilage entre les vertèbres peut entraîner une arthrose lombo-sacrée, provoquant des douleurs et des raideurs.
- Spondylolisthésis : affection dans laquelle une vertèbre glisse vers l’avant par rapport à celle située en dessous, ce qui entraîne une instabilité et des douleurs lombaires.
- Problèmes d’articulations à facettes :
- Les articulations facettaires, qui relient les vertèbres, peuvent être source de douleur en cas d’arthrose, d’inflammation ou d’usure excessive.
- Syndrome facettaire :
- Le syndrome facettaire peut se développer lorsque les articulations facettaires deviennent irritées, provoquant une douleur persistante.
- Affections des disques intervertébraux :
- Déshydratation des disques : La déshydratation des disques intervertébraux avec l’âge peut entraîner une perte de hauteur du disque et contribuer aux lombalgies.
- Syndrome de la queue de cheval : la compression des racines nerveuses à la base de la colonne vertébrale peut provoquer des douleurs lombaires et des problèmes de fonctionnement du bas du corps.
- Blessures ou traumatismes :
- Les blessures ou traumatismes aigus, tels que les chutes ou les accidents, peuvent entraîner des lésions des structures lombaires.
- Mauvaise posture et déséquilibres musculaires :
- Une mauvaise posture, un déséquilibre musculaire ou une faiblesse des muscles stabilisateurs du dos peuvent contribuer à des lombalgies chroniques.
- Conditions médicales sous-jacentes :
- Certaines pathologies, comme l’endométriose, les infections rénales ou d’autres troubles viscéraux, peuvent provoquer des douleurs lombaires référées.
- Facteurs psychosociaux :
- Le stress, l’anxiété, la dépression ou d’autres facteurs psychosociaux peuvent influencer la perception de la douleur et contribuer à la lombalgie chronique.
- Facteurs génétiques :
- Les prédispositions génétiques peuvent jouer un rôle dans la susceptibilité à certains problèmes du bas du dos.
- Mode de vie sédentaire et mode de vie inactif :
- Un mode de vie sédentaire et inactif peut affaiblir les muscles du dos et contribuer aux douleurs lombaires.
- Maladies inflammatoires et auto-immunes :
- Des maladies telles que la spondylarthrite ankylosante, la polyarthrite rhumatoïde ou d’autres maladies auto-immunes peuvent provoquer une inflammation des articulations du bas du dos.
Reconnaître la Lombalgie Chronique : Symptômes, Signaux et Répercussions
L’impact de la lombalgie chronique va au-delà d’une simple sensation d’inconfort dans le bas du dos, imposant un fardeau physique et émotionnel important aux personnes aux prises avec cette pathologie. Caractérisée par un inconfort persistant pendant plus de douze semaines, la lombalgie chronique compromet considérablement la qualité de vie des personnes concernées.
Le principal symptôme de la lombalgie chronique est une douleur persistante dans la région lombaire, dont l’intensité varie d’un léger inconfort à une douleur intense et pulsatile. Les personnes concernées décrivent souvent une sensation persistante de raideur et de malaise, quelles que soient les activités physiques pratiquées.
La raideur matinale est un autre symptôme courant qui pose problème aux personnes au réveil. Les premiers mouvements du matin deviennent difficiles et inconfortables, ce qui affecte la mobilité et la souplesse tout au long des activités quotidiennes.
Les limitations de mobilité sont inhérentes aux douleurs chroniques du bas du dos, empêchant les personnes d’exécuter des mouvements simples comme se pencher, s’étirer ou faire pivoter le tronc. Ces limitations peuvent s’aggraver lors de périodes prolongées d’inactivité, soulignant l’impact d’une position assise prolongée sur la maladie.
La lombalgie chronique se caractérise par sa capacité à irradier la douleur vers les zones adjacentes du corps, jusqu’aux fesses, aux hanches ou jusqu’aux jambes. Cette irradiation de la douleur peut être associée à une composante neuropathique, ce qui ajoute à la complexité de la nature de la lombalgie chronique.
Au-delà des conséquences physiques, la lombalgie chronique s’étend au domaine psychologique, entraînant anxiété, frustration et même dépression chez les personnes aux prises avec une douleur persistante et ses effets profonds sur leur qualité de vie. Les dimensions psychosociales soulignent la nécessité d’une approche holistique dans la prise en charge de la lombalgie chronique.
Certains mouvements peuvent déclencher ou aggraver la douleur chez les personnes souffrant de lombalgie chronique, comme le fait de soulever des objets lourds, de se pencher en avant ou de maintenir une mauvaise posture. Reconnaître et traiter ces déclencheurs devient crucial pour évaluer et gérer efficacement la lombalgie chronique.
En résumé, la lombalgie chronique est une pathologie complexe caractérisée par des symptômes physiques persistants qui vont au-delà d’une simple gêne dans le bas du dos. La raideur matinale, les contraintes de mobilité, l’irradiation de la douleur, les implications psychologiques et les déclencheurs spécifiques contribuent collectivement à la présentation clinique complexe de la lombalgie chronique. La gestion efficace de cette pathologie nécessite une approche globale qui reconnaît l’interaction des aspects physiques, émotionnels et comportementaux, améliorant ainsi la qualité de vie des personnes concernées.
- Douleur persistante : La principale caractéristique de la lombalgie chronique est une douleur persistante dans la région lombaire. Cette douleur peut être sourde, lancinante ou aiguë.
- Raideur musculaire : les muscles du bas du dos peuvent devenir raides et tendus, ce qui peut restreindre la mobilité.
- Douleur irradiante : la douleur peut irradier jusqu’aux fesses, aux hanches ou même aux jambes. On parle parfois de sciatique lorsque la douleur se propage le long du nerf sciatique.
- Inconfort en position assise ou debout prolongée : les personnes souffrant de douleurs lombaires chroniques peuvent ressentir une aggravation de la douleur après être restées assises ou debout pendant de longues périodes.
- Fatigue musculaire : les muscles du bas du dos peuvent se fatiguer plus rapidement, entraînant une sensation de faiblesse.
- Altération de la qualité de vie : la douleur chronique peut avoir un impact significatif sur la qualité de vie, affectant la capacité à travailler, à effectuer des tâches quotidiennes et à participer à des activités sociales.
- Problèmes de sommeil : la douleur peut perturber le sommeil, entraînant une fatigue accrue.
- Mobilité limitée : certaines personnes peuvent ressentir une diminution de leur amplitude de mouvement en raison de la douleur et de la raideur.

Les Mécanismes Profonds de la Douleur : Comprendre la Physiopathologie
La physiopathologie de la lombalgie chronique repose sur la dégénérescence du disque intervertébral. Ce processus de vieillissement naturel, influencé par des facteurs tels que les blessures, les traumatismes répétitifs et l’hérédité, entraîne des modifications structurelles du disque. La réduction des propriétés hydrophiles du noyau pulpeux entraîne une perte de hauteur du disque et un relâchement des ligaments segmentaires, créant des conditions propices aux déchirures de l’anneau fibreux. Ces altérations du disque intervertébral déclenchent une cascade de réponses inflammatoires et nociceptives, contribuant de manière significative à l’apparition de la lombalgie chronique.
Les modifications neurophysiologiques jouent également un rôle essentiel dans la physiopathologie des lombalgies chroniques. Une sensibilisation accrue des nocicepteurs, les récepteurs de la douleur, peut se produire, déformant la perception de la douleur dans la région lombaire. Cette sensibilisation pourrait provenir d’une activation prolongée des voies de la douleur et de modifications du système nerveux central, amplifiant la douleur et perpétuant la lombalgie au-delà du stade initial de la blessure.
Les déséquilibres musculaires et les altérations biomécaniques constituent des éléments supplémentaires cruciaux dans la physiopathologie de la lombalgie chronique. Un fonctionnement sous-optimal des muscles du tronc et de la région lombaire peut imposer une contrainte excessive à la colonne vertébrale, contribuant au développement et à la persistance de la douleur. Les tensions musculaires chroniques peuvent également donner naissance à des points de déclenchement, des zones hypersensibles dans les muscles qui intensifient la sensation de douleur.
Les facteurs psychosociaux, notamment le stress chronique, l’anxiété et la dépression, contribuent de manière significative à la physiopathologie de la lombalgie chronique. Ces éléments peuvent influencer la perception de la douleur, affecter la tolérance à l’inconfort et jouer un rôle dans la chronicisation de la lombalgie. L’interaction complexe entre les facteurs biologiques, neurophysiologiques et psychosociaux dresse un tableau clinique diversifié, nécessitant une approche holistique pour une compréhension globale et une gestion efficace.
Les réponses inflammatoires, bien que présentes dans la lombalgie chronique, peuvent différer de celles observées dans les formes aiguës. Les processus inflammatoires persistants peuvent contribuer à la dégénérescence tissulaire et à la chronicisation de la douleur. Les médiateurs inflammatoires, tels que les cytokines, jouent un rôle dans la modulation de la douleur et les réponses immunitaires locales. Cette compréhension nuancée des aspects multidimensionnels de la lombalgie chronique constitue la base d’une approche holistique et individualisée de sa prise en charge.
- Inflammation :
- L’inflammation joue un rôle clé dans la lombalgie chronique. Des blessures répétées, des microtraumatismes ou des affections inflammatoires telles que l’arthrose peuvent déclencher et entretenir un état inflammatoire dans la région lombaire.
- Altérations des disques intervertébraux :
- Les disques intervertébraux, qui agissent comme des amortisseurs entre les vertèbres, peuvent subir des modifications dégénératives. La déshydratation des disques, les fissures annulaires ou les hernies discales peuvent contribuer aux douleurs lombaires.
- Problèmes de facettes :
- Les articulations facettaires, situées à l’arrière de la colonne vertébrale, peuvent subir des modifications dégénératives ou être sujettes à une inflammation, provoquant des douleurs lombaires.
- Blessures des tissus mous :
- Les muscles, les ligaments et les tendons autour de la colonne lombaire peuvent subir des blessures ou des tensions répétées, contribuant à une douleur persistante.
- Instabilité vertébrale :
- L’instabilité de la colonne vertébrale, souvent due à une faiblesse des muscles stabilisateurs du dos ou à des lésions ligamentaires, peut être un facteur contribuant à la lombalgie chronique.
- Compression nerveuse :
- La compression des racines nerveuses, due par exemple à une hernie discale ou à un spondylolisthésis, peut entraîner des douleurs radiculaires caractéristiques des lombalgies.
- Conscience centrale :
- La sensibilisation centrale est un phénomène dans lequel le système nerveux devient hypersensible à la douleur. Des épisodes répétés de douleur peuvent entraîner une sensibilité accrue à la douleur, contribuant ainsi à la chronicité de la lombalgie.
- Facteurs psychosociaux :
- Le stress, l’anxiété, la dépression et d’autres facteurs psychosociaux peuvent influencer la perception de la douleur et contribuer à la lombalgie chronique.
- Altérations du contrôle moteur :
- Les altérations du contrôle moteur, qui peuvent résulter de blessures, de déséquilibres musculaires ou d’autres facteurs, peuvent contribuer aux lombalgies en altérant la mécanique du mouvement.
- Facteurs génétiques :
- Certaines personnes peuvent avoir une prédisposition génétique à développer des problèmes de bas du dos en raison de facteurs tels que la structure anatomique ou la réponse inflammatoire.
- Conditions médicales associées :
- Des conditions médicales sous-jacentes telles que des troubles métaboliques, des maladies inflammatoires ou des problèmes viscéraux peuvent contribuer aux lombalgies.
- Evolution temporelle :
- La lombalgie chronique peut devenir une entité autonome au fil du temps, où la douleur persiste même après la guérison initiale de la cause sous-jacente.
Écarter les Fausses Pistes : Diagnostic Différentiel de la Lombalgie
- Hernie discale :
- Une hernie discale peut provoquer des douleurs lombaires persistantes en comprimant les racines nerveuses. Elle peut également provoquer des symptômes tels qu’un engourdissement, des picotements et une faiblesse des membres inférieurs.
- Spondylarthrite ankylosante :
- La spondylarthrite ankylosante est une forme d’arthrite inflammatoire qui touche principalement la colonne vertébrale. Elle peut provoquer des douleurs chroniques dans le bas du dos. Elle est souvent associée à une raideur matinale et à une mobilité réduite.
- Sténose spinale :
- La sténose spinale se caractérise par un rétrécissement du canal rachidien, qui comprime la moelle épinière ou les racines nerveuses. Cela peut entraîner des douleurs lombaires, des crampes et des difficultés à marcher.
- Fibromyalgie :
- La fibromyalgie est une maladie caractérisée par des douleurs musculaires généralisées, de la fatigue et des points sensibles. Bien que des douleurs lombaires puissent être présentes, d’autres symptômes permettent de distinguer la fibromyalgie d’une simple douleur lombaire.
- Maladies rénales :
- Les problèmes rénaux tels que les calculs rénaux ou une infection rénale peuvent se manifester par des douleurs dans la région lombaire. Des symptômes tels que la fièvre et des problèmes urinaires peuvent indiquer des problèmes rénaux.
- Tumeurs :
- Les tumeurs de la colonne vertébrale ou des organes voisins peuvent provoquer des douleurs chroniques dans le bas du dos. Un examen approfondi, notamment une imagerie médicale, est nécessaire pour écarter cette possibilité.
- Endométriose :
- Chez la femme, l’endométriose peut provoquer des douleurs pelviennes et lombaires. Cette pathologie nécessite une évaluation minutieuse des antécédents médicaux et des symptômes spécifiques.
- Scoliose :
- La scoliose, une courbure anormale de la colonne vertébrale, peut provoquer des douleurs lombaires, en particulier chez les personnes atteintes de formes sévères.
L’Approche Ostéopathique : Une Vision Globale de la Lombalgie Chronique
La lombalgie chronique est une pathologie qui dure plus de trois mois et qui se caractérise par un inconfort persistant qui altère considérablement la qualité de vie. Au fil du temps, le corps s’adapte à cet état chronique, ce qui entraîne des changements compensatoires et des dysfonctionnements du système musculo-squelettique. L’ostéopathie, avec son approche holistique, offre une voie prometteuse pour s’attaquer aux causes sous-jacentes et apporter un soulagement durable aux personnes aux prises avec cette pathologie omniprésente.
Quand le Corps S’adapte Mal : Les Compensations Nuisibles
Lorsque la lombalgie devient chronique, le corps entre souvent dans un état dysfonctionnel adaptatif. Dans ce cas, les muscles qui ne sont pas conçus à l’origine pour des tâches spécifiques commencent à compenser l’affaiblissement ou la sous-performance de leurs homologues. Par exemple, les muscles stabilisateurs de la région lombaire, comme le multifidus ou le transverse de l’abdomen, peuvent s’affaiblir en raison d’une inutilisation, d’une blessure ou d’une mauvaise posture. En réponse, des muscles superficiels plus gros comme les muscles érecteurs du rachis ou le carré des lombes assument des rôles pour lesquels ils ne sont pas optimisés.
Cette mauvaise adaptation crée un cercle vicieux de dysfonctionnement : les muscles surmenés deviennent tendus, fatigués et sujets aux spasmes, tandis que les muscles affaiblis perdent leur capacité à stabiliser efficacement la colonne vertébrale. Au fil du temps, ces mécanismes compensatoires entraînent une tension supplémentaire sur le bas du dos, perpétuant la douleur et le dysfonctionnement.
Le traitement ostéopathique se concentre sur trois objectifs principaux pour remédier à ces déséquilibres :
- Libérer les muscles surmenés de leur rôle compensatoire.
Des techniques telles que la libération myofasciale et la manipulation des tissus mous sont utilisées pour soulager les tensions et améliorer la circulation dans les muscles surchargés. Cela aide à réduire la douleur et à restaurer la mobilité. - Renforcement des muscles stabilisateurs affaiblis pour restaurer leur fonction.
Des exercices ciblés sont prescrits pour activer et renforcer les muscles stabilisateurs profonds comme le multifidus et le transverse de l’abdomen. Cela rétablit l’équilibre et améliore le soutien de la colonne vertébrale. - Rétablir une biomécanique adéquate pour permettre aux muscles dysfonctionnels de retrouver leur fonction initiale.
En corrigeant la posture et les schémas de mouvement, l’ostéopathie garantit que chaque muscle et chaque articulation fonctionnent comme prévu, réduisant ainsi la tension et favorisant un mouvement efficace.
Prendre en compte la personne dans sa globalité : l’avantage ostéopathique
Contrairement aux traitements conventionnels qui se concentrent uniquement sur le soulagement des symptômes, l’ostéopathie adopte une approche holistique de la lombalgie chronique. Les ostéopathes prennent en compte non seulement les aspects physiques de la douleur, mais aussi les facteurs fonctionnels, émotionnels et environnementaux qui peuvent contribuer à sa persistance.
Par exemple, une mauvaise posture, un mode de vie sédentaire ou un stress répétitif dû au travail ou aux activités quotidiennes peuvent aggraver la lombalgie chronique. Les ostéopathes identifient ces facteurs contributifs et fournissent des conseils pratiques sur les ajustements ergonomiques, les schémas de mouvement et les changements de mode de vie. De plus, ils intègrent des techniques de thérapie manuelle telles que la mobilisation articulaire, la thérapie craniosacrale et la manipulation viscérale pour traiter les restrictions corporelles qui peuvent contribuer à la douleur.
La composante psychologique de la lombalgie chronique
La douleur chronique a souvent des répercussions sur la santé mentale, entraînant anxiété, dépression et sentiment d’impuissance. Ces facteurs psychologiques peuvent amplifier la perception de la douleur, créant un cycle difficile à rompre. L’ostéopathie reconnaît le lien entre l’esprit et le corps, en intégrant des stratégies pour traiter ces dimensions émotionnelles.
En favorisant une relation collaborative avec les patients, les ostéopathes aident les individus à jouer un rôle actif dans leur rétablissement. L’information sur la nature de la douleur chronique, combinée à un réconfort et un soutien, peut atténuer la peur et renforcer la confiance. De plus, les ostéopathes encouragent souvent les techniques de gestion du stress telles que la pleine conscience, les exercices de relaxation ou le yoga pour favoriser le bien-être général.
Donner aux patients les moyens de réussir à long terme
L’une des caractéristiques de l’ostéopathie est l’importance qu’elle accorde à l’autonomisation du patient. Les ostéopathes travaillent en étroite collaboration avec les patients pour élaborer des plans de soins individualisés qui incluent des stratégies d’autogestion. Ces plans comprennent souvent des exercices pour renforcer le tronc, améliorer la souplesse et maintenir la santé de la colonne vertébrale. En dotant les patients des outils et des connaissances nécessaires pour gérer leur état, l’ostéopathie garantit que les progrès réalisés pendant le traitement sont maintenus à long terme.
De plus, les soins ostéopathiques mettent l’accent sur la prévention. Les patients sont informés sur le maintien d’une posture adéquate, la pratique régulière d’une activité physique et l’évitement d’habitudes ou de mouvements qui pourraient aggraver leur état. Cette approche proactive permet non seulement de réduire le risque de récidive, mais aussi d’améliorer la santé musculosquelettique globale.
Une solution complète pour la lombalgie chronique
L’ostéopathie offre une approche unique et efficace pour la prise en charge des lombalgies chroniques. En abordant les aspects physiques, fonctionnels et psychologiques interconnectés de la lombalgie chronique, l’ostéopathie apporte plus qu’un soulagement temporaire des symptômes : elle apporte des améliorations durables de la douleur, de la mobilité et de la qualité de vie. Grâce à son modèle de soins holistique, l’ostéopathie permet aux patients de reprendre le contrôle de leur santé et de leur bien-être.
Pour les personnes à la recherche d’une solution durable à la lombalgie chronique, l’approche intégrative de l’ostéopathie s’impose comme un choix incontournable. En traitant la personne dans son ensemble et en s’attaquant aux causes profondes du dysfonctionnement, l’ostéopathie offre espoir et soulagement à ceux qui sont prêts à dépasser les limites de la douleur chronique.
Plan de Traitement Ostéopathique : Étapes Clés pour Soulager la Douleur
La prise en charge ostéopathique de la lombalgie chronique implique une approche structurée et centrée sur le patient qui prend en compte les dimensions physiques et psychosociales. Voici un aperçu étape par étape du processus :
1. Évaluation complète
Objectif : Comprendre les causes profondes du dysfonctionnement.
Un praticien ostéopathe commence par une évaluation approfondie des antécédents du patient, de sa biomécanique, de sa posture et de ses schémas de mouvement. Cette phase identifie les zones de tension, de faiblesse ou de désalignement contribuant à la lombalgie chronique. Des outils comme la palpation et les tests de mouvement aident à identifier les dysfonctionnements de la colonne lombaire, du bassin et des zones environnantes. Les facteurs psychosociaux, tels que le stress ou l’anxiété, sont également évalués, car ils peuvent exacerber la douleur chronique
2. Libération des tissus mous
Objectif : soulager les tensions des muscles surmenés.
L’étape suivante consiste à relâcher les muscles hypertoniques ou surcompensateurs. Des techniques telles que la libération myofasciale et la mobilisation des tissus mous aident à réduire la tension dans les muscles superficiels comme les muscles érecteurs du rachis et le carré des lombes. Cela crée de l’espace pour que les muscles stabilisateurs plus profonds se réactivent. Les techniques de mobilisation des tissus mous améliorent également la circulation, réduisant l’inflammation et favorisant la relaxation.
3. Mobilisation et manipulation des articulations
Objectif : Rétablir l’alignement et la mobilité des articulations.
La lombalgie chronique implique souvent des restrictions au niveau de la colonne lombaire, des articulations sacro-iliaques ou du bassin. Des mobilisations articulaires douces améliorent l’amplitude des mouvements et corrigent les désalignements. Dans les cas de restrictions plus prononcées, des techniques de haute vélocité et de faible amplitude (HVLA) peuvent être appliquées pour libérer les articulations coincées. Le rétablissement de l’alignement aide à réduire la tension compensatoire exercée sur les muscles et les ligaments.
4. Activation et renforcement musculaire
Objectif : renforcer les muscles stabilisateurs affaiblis.
Une fois la tension réduite dans les muscles surmenés, l’accent est mis sur l’activation des stabilisateurs affaiblis comme le multifidus et le transverse de l’abdomen. Les ostéopathes guident les patients à travers des exercices sur mesure, notamment des contractions isométriques et des mouvements doux de renforcement du tronc. Ces exercices visent à reconstruire la capacité de stabilisation des muscles profonds, réduisant ainsi le recours aux schémas compensatoires.
5. Entraînement aux étirements et à la flexibilité
Objectif : Rétablir la longueur et l’équilibre des muscles.
Les douleurs lombaires chroniques entraînent souvent une tension au niveau des muscles fléchisseurs de la hanche, des ischio-jambiers et du bas du dos. Des étirements réguliers, tels que des postures inspirées du yoga ou des étirements dynamiques, sont prescrits pour améliorer la souplesse et prévenir les récidives. Les étirements aident à rétablir une biomécanique appropriée, garantissant ainsi que les muscles retrouvent leurs fonctions prévues.
6. Rééducation posturale et motrice
Objectif : Optimiser la mécanique corporelle pour prévenir les récidives.
Les patients sont informés sur la posture et les mouvements appropriés pour éviter d’aggraver leur état. Cela comprend une formation sur l’ergonomie, comme le maintien d’une colonne vertébrale neutre en position assise ou en soulevant des objets, et l’utilisation des stabilisateurs centraux pendant les activités quotidiennes. La connaissance de ces techniques réduit la tension sur la région lombaire et favorise la récupération à long terme.
7. Soutien psychosocial et éducation
Objectif : Aborder les facteurs émotionnels et comportementaux de la douleur chronique.
La douleur chronique est souvent liée au stress, à l’anxiété ou à la dépression. Les soins ostéopathiques mettent l’accent sur la connexion corps-esprit, créant un environnement favorable qui encourage la relaxation et les mécanismes d’adaptation positifs. Les patients sont informés de leur état et dotés de stratégies d’autogestion, telles que la pleine conscience et les techniques de réduction du stress.
8. Maintenance à long terme
Objectif : Maintenir les améliorations et prévenir les rechutes.
Étant donné que la lombalgie chronique nécessite un traitement plus long que les affections aiguës, un plan de traitement est essentiel. Les séances de suivi visent à réévaluer les progrès, à renforcer les points faibles et à résoudre les nouveaux problèmes. Des modifications du mode de vie, comme l’exercice régulier et une alimentation adéquate, sont encouragées pour favoriser le bien-être général.
L’Ostéopathie en Action : Traiter la Cause et Non le Symptôme
La lombalgie chronique est une maladie omniprésente qui touche des millions de personnes dans le monde, limitant souvent les activités quotidiennes et diminuant la qualité de vie. Les approches traditionnelles se concentrent souvent sur la gestion des symptômes, comme les médicaments ou la chirurgie, mais ces méthodes ne parviennent souvent pas à traiter la nature multiforme de la lombalgie chronique. L’ostéopathie, avec son approche holistique et centrée sur le patient, offre une alternative convaincante en traitant la personne dans son ensemble plutôt que de simplement traiter le site de la douleur.
L’approche holistique de l’ostéopathie reconnaît que la lombalgie chronique n’est pas seulement une condition physique, mais une interaction complexe de facteurs structurels, fonctionnels et psychologiques. En abordant ces dimensions collectivement, l’ostéopathie offre des solutions durables qui vont au-delà du soulagement des symptômes. Des études ont montré des améliorations significatives des niveaux de douleur, des capacités fonctionnelles et de la qualité de vie chez les patients suivant un traitement ostéopathique. Cela est obtenu en intégrant des techniques de thérapie manuelle telles que la manipulation des tissus mous, la mobilisation des articulations et la libération myofasciale, qui aident à améliorer l’alignement de la colonne vertébrale, à améliorer la circulation et à réduire la tension dans les muscles et les tissus environnants.
L’un des principaux avantages de l’ostéopathie est sa capacité à traiter les causes profondes de la lombalgie chronique. Par exemple, les déséquilibres posturaux, les schémas de mouvements compensatoires ou les dysfonctionnements musculo-squelettiques sous-jacents sont souvent des facteurs clés de la douleur chronique. Les ostéopathes sont formés pour identifier et corriger ces problèmes, permettant ainsi aux patients de bénéficier d’un soulagement durable. De plus, les soins ostéopathiques s’étendent au-delà du domaine physique, intégrant des conseils sur le mode de vie, la gestion du stress et des conseils ergonomiques pour réduire le risque de récidive.
De plus, l’ostéopathie favorise l’autonomisation des patients grâce à la collaboration. En impliquant les patients dans leur parcours de guérison et en les dotant d’outils d’autogestion, l’ostéopathie garantit le succès à long terme dans la gestion des lombalgies chroniques. Ce partenariat comprend souvent des exercices pour renforcer le tronc, améliorer la flexibilité et maintenir la santé de la colonne vertébrale. De plus, les ostéopathes enseignent aux patients la mécanique corporelle appropriée, les aidant à éviter les mouvements ou les habitudes qui peuvent exacerber la douleur.
L’impact psychologique de la lombalgie chronique ne peut être sous-estimé. La douleur chronique entraîne souvent de l’anxiété, de la dépression ou un sentiment d’impuissance, ce qui peut aggraver encore la situation. Les ostéopathes prennent en compte ces dimensions émotionnelles, en fournissant un soutien et des orientations si nécessaire, favorisant ainsi un cheminement holistique vers la guérison. Ce modèle de soins intégratifs s’aligne bien avec l’accent mis par les soins de santé modernes sur le traitement à la fois de l’esprit et du corps pour des résultats optimaux.
Ce que Dit la Science : Efficacité de l’Ostéopathie pour la Lombalgie
- Jost, JM, Stoll, VK et Waters, HB (2024). Traitement ostéopathique manuel pour la raideur chronique de la nuque après une collision avec un véhicule à moteur : rapport de cas. Cureus.
- Cette étude de cas met en évidence l’application de la manipulation ostéopathique (TMO) pour gérer la raideur chronique de la nuque, offrant un aperçu du potentiel de gestion des affections douloureuses chroniques comme la lombalgie. Le rapport souligne l’efficacité de la TMO pour améliorer la mobilité et réduire l’inconfort dans les troubles musculo-squelettiques.
- Lire ici
- Schneider, N., Shih, S., Rundquist, L., Llanio, L., & Kurian, A. (2024). Une approche naturelle de la paralysie de Bell : une option de traitement ostéopathique. Cureus.
- Bien que centrée sur la paralysie de Bell, cette étude illustre l’approche holistique de l’ostéopathie, en soulignant son utilité dans le traitement des affections douloureuses chroniques. Les résultats démontrent comment les interventions ostéopathiques traitent la douleur en réalignant les structures musculo-squelettiques et en réduisant les tensions.
- Lire ici
- Armbrust, D., Arêas, GPT, & Fonseca, CL (2024). Effets du traitement ostéopathique manipulatif associé à la stimulation transcrânienne à courant continu chez les personnes souffrant de lombalgie chronique : une étude en double aveugle. Réadaptation clinique.
- Cette étude en double aveugle explore la combinaison de la thérapie par ondes de choc et de la stimulation transcrânienne à courant continu pour la lombalgie chronique. Les résultats indiquent un effet synergique, avec des améliorations significatives des niveaux de douleur et de la mobilité du patient.
- Lire ici
- Moreira, FF et Patel, R. (2024). Comparaison de deux techniques de manipulation sur la douleur et la fonction chez les patients souffrant de lombalgie : un essai clinique en double aveugle. Revue de thérapie manuelle et de rééducation.
- Cet essai clinique compare la TMO à une technique de manipulation traditionnelle. Les résultats révèlent que la TMO permet d’obtenir des résultats supérieurs en termes de réduction de la douleur et d’amélioration de la mobilité fonctionnelle, démontrant ainsi son potentiel en tant qu’intervention privilégiée pour les lombalgies.
- Lire ici
- Pelletier, J., Capistrant, T., & Nordt, SP (2024). La manipulation ostéopathique et son applicabilité aux urgences : une revue narrative. The American Journal of Emergency Medicine.
- Cette revue évalue le rôle de la manipulation ostéopathique dans les situations d’urgence pour la gestion de la douleur. Elle met en évidence l’utilité de la manipulation ostéopathique dans le traitement des lombalgies aiguës et chroniques, en particulier dans les contextes à ressources limitées.
- Lire ici
- Popovich, JM, Cholewicki, J., & Reeves, NP (2024). Les effets du traitement ostéopathique manuel sur la douleur et l’invalidité chez les patients souffrant de lombalgie chronique : un essai contrôlé randomisé en simple aveugle. Journal of Osteopathic Medicine.
- Cet essai contrôlé randomisé démontre que l’ostéopathie réduit considérablement la douleur et l’invalidité chez les patients souffrant de lombalgie chronique. L’étude renforce le rôle de l’ostéopathie dans l’amélioration de la qualité de vie.
- Lire ici
- Shirman, N. (2024). Thérapie manipulative ostéopathique : une alternative efficace aux traitements pharmacologiques courants pour les lombalgies. Université Lynn.
- Cette étude examine l’OMT comme traitement non pharmacologique des lombalgies chroniques. Les résultats suggèrent que l’OMT réduit la dépendance aux médicaments tout en améliorant la gestion de la douleur et les résultats fonctionnels.
- Lire ici
- Licciardone, JC, Middleton, CN, et Aboutaj, A. (2024). Communication et empathie dans la relation patient-médecin chez les patients souffrant ou non de douleur chronique. Journal of Osteopathic Medicine.
- Cet article explore comment la thérapie ambulatoire combinée à une communication empathique améliore la gestion de la douleur chronique. Il met l’accent sur les bénéfices psychologiques ainsi que sur les améliorations physiques chez les patients souffrant de lombalgie chronique.
- Lire ici
- Nicodemus, CL, Epstein, J., & Huebner, M. (2024). Effet à court et à long terme du traitement ostéopathique manuel sur la douleur et les facteurs psychosociaux chez les adultes souffrant de lombalgie chronique. Journal of Osteopathic Medicine.
- Cette étude évalue l’impact de l’ostéopathie sur la lombalgie chronique au fil du temps. Les résultats indiquent un soulagement durable de la douleur et une amélioration des résultats psychosociaux, soulignant les avantages holistiques des soins ostéopathiques.
- Lire ici
- Azadvari, M., Dastjerdi, MJ et Kordafshari, G. (2024). Efficacité comparative de l’acupuncture, de la saignée et de la physiothérapie sur les résultats de la lombalgie chronique : un essai clinique randomisé. Annales de médecine et de chirurgie.
- Cet essai randomisé évalue l’OMT parallèlement à d’autres techniques non invasives. Il a été démontré que l’OMT permettait une réduction significative de la douleur et une amélioration de la mobilité par rapport aux autres modalités.
- Lire ici
- Shirman, N. (2024). Thérapie manipulative ostéopathique : une alternative efficace aux traitements pharmacologiques courants pour les lombalgies. Université Lynn.
- Cette étude examine l’efficacité de la thérapie thoracique pour soulager les lombalgies chroniques par rapport aux interventions pharmacologiques. Elle met en évidence des améliorations des niveaux de douleur, de la mobilité fonctionnelle et de la qualité de vie globale.
- Lire ici
- Azadvari, M., et al. (2024). Efficacité comparative de l’acupuncture, de la saignée et de la physiothérapie sur les résultats de la lombalgie chronique : un essai clinique randomisé. Annales de médecine et de chirurgie.
- Cet essai clinique compare l’OMT à d’autres thérapies physiques. Les résultats démontrent une réduction significative de la douleur et une amélioration de la fonction physique chez les patients recevant un traitement ostéopathique.
- Lire ici
- Matthews, M., et al. (2024). Thérapie manipulatrice ostéopathique pour les troubles musculo-squelettiques dans l’espace. Médecine aérospatiale et performance humaine.
- L’article explore l’efficacité de l’OMT dans la gestion de la douleur musculo-squelettique dans des environnements difficiles, comme l’espace, en soulignant ses avantages non invasifs.
- Lire ici
- Popovich, JM, et al. (2024). Les effets du traitement ostéopathique manuel sur la douleur et l’invalidité chez les patients souffrant de lombalgie chronique. Journal of Osteopathic Medicine.
- Cet ECR démontre que l’OMT réduit considérablement l’intensité de la douleur et améliore l’incapacité fonctionnelle chez les patients souffrant de lombalgie chronique.
- Lire ici
- Licciardone, JC, et al. (2024). Communication et empathie dans les relations patient-médecin : perspective ostéopathique sur la douleur chronique. Journal of Osteopathic Medicine.
- L’étude se concentre sur la manière dont l’OMT combinée aux soins centrés sur le patient améliore les résultats du traitement de la lombalgie chronique.
- Lire ici
- Pelletier, J., et al. (2024). Manipulation ostéopathique en situation d’urgence : une revue narrative. The American Journal of Emergency Medicine.
- Un examen complet de l’applicabilité de l’OMT dans la gestion de la douleur aiguë et chronique, soulignant son rôle potentiel dans les soins d’urgence.
- Lire ici
- Schneider, N., et al. (2024). Une approche naturelle de la paralysie de Bell : perspectives ostéopathiques. Cureus.
- Bien que principalement axée sur la douleur faciale, cette étude discute de l’approche holistique de l’ostéopathie et de ses implications plus larges pour la gestion de la douleur chronique.
- Lire ici
- Armbrust, D., et al. (2024). Effets synergétiques de l’OMT et de la neuromodulation dans la lombalgie chronique. Réadaptation clinique.
- L’article rapporte que la combinaison de l’OMT avec la neuromodulation améliore les résultats chez les patients souffrant de lombalgie chronique.
- Lire ici
- Moreira, FF, et al. (2024). Techniques comparatives pour la lombalgie chronique : un ECR. Revue de thérapie manuelle et de réadaptation.
- Cet essai compare l’OMT à la manipulation traditionnelle, montrant la supériorité de l’OMT dans le soulagement de la douleur et la satisfaction des patients.
- Lire ici
- Din, S., et al. (2024). Techniques de contre-tension pour la gestion de la douleur chronique : une évaluation clinique. Journal of Bodywork and Movement Therapies.
- Cet article examine comment les techniques de contre-tension OMT apportent un soulagement significatif dans les lombalgies chroniques, réduisant la spasticité et améliorant la qualité de vie.
- Lire ici
Conclusion
La lombalgie chronique est un problème omniprésent qui affecte la vie de nombreuses personnes. Dans la quête de solutions efficaces, l’ostéopathie apparaît comme une lueur d’espoir. Pour comprendre la complexité de la lombalgie chronique, il est essentiel d’approfondir ses multiples aspects, notamment les causes sous-jacentes, les symptômes associés, les recommandations de prise en charge, les résultats de recherches récentes et les signes radiographiques potentiels. Cette compréhension holistique constitue la base d’une approche complète et personnalisée qui distingue l’ostéopathie en tant qu’élément central de la prise en charge de la lombalgie chronique.
Les causes de la lombalgie chronique sont diverses, allant des déséquilibres musculo-squelettiques et des anomalies structurelles aux schémas de mouvement dysfonctionnels. L’ostéopathie, reconnaissant l’interdépendance des systèmes du corps, effectue des évaluations approfondies pour identifier les causes profondes. En examinant minutieusement la biomécanique, la posture et la mobilité, les praticiens ostéopathes obtiennent des informations précieuses sur le réseau complexe de facteurs contribuant à la lombalgie chronique. Cette évaluation complète informe sur des interventions ciblées pour répondre aux besoins spécifiques de chaque individu.
Les interventions ostéopathiques englobent une gamme de techniques, notamment des manipulations articulaires douces, la mobilisation des tissus mous et des exercices correctifs. Ces interventions vont au-delà du simple soulagement symptomatique et visent à restaurer une fonction optimale du système musculo-squelettique. La perspective holistique de l’ostéopathie reconnaît la capacité inhérente du corps à guérir et cherche à faciliter ce processus naturel par des soins personnalisés et centrés sur le patient.
Des recherches récentes soulignent l’efficacité de l’ostéopathie dans la prise en charge de la lombalgie chronique. Les études révèlent des résultats positifs, notamment une amélioration des niveaux de douleur, de la fonction physique et de la qualité de vie globale des personnes soumises à des interventions ostéopathiques. Ce nombre croissant de preuves renforce l’importance de l’ostéopathie en tant que modalité prometteuse pour les personnes aux prises avec des douleurs lombaires persistantes.
L’ostéopathie ne s’intéresse pas seulement aux aspects physiques de la lombalgie chronique, mais reconnaît également la relation étroite avec les facteurs psychosociaux. Le stress, l’anxiété et la dépression accompagnent souvent les états de douleur chronique. Les praticiens ostéopathes prennent en compte ces dimensions émotionnelles, créant un environnement de guérison holistique qui reconnaît et aborde à la fois les aspects physiques et émotionnels de la lombalgie chronique.
De plus, l’ostéopathie permet aux individus de se prendre en charge grâce à des stratégies d’éducation et d’autogestion. En collaboration avec les patients, les praticiens ostéopathes élaborent des routines d’exercices personnalisées, des ajustements ergonomiques et des modifications du mode de vie. Cette approche collaborative et centrée sur le patient s’aligne sur les principes holistiques de l’ostéopathie, permettant aux individus de participer activement à leur parcours de guérison.
En conclusion, l’ostéopathie représente une lueur d’espoir dans la prise en charge des lombalgies chroniques. En adoptant une compréhension globale de la maladie et en proposant des interventions personnalisées qui englobent à la fois les dimensions physiques et émotionnelles, l’ostéopathie présente une perspective prometteuse pour ceux qui recherchent des solutions durables. Dans le paysage complexe de la lombalgie chronique, l’ostéopathie brille comme un phare, guidant les individus vers un meilleur bien-être et une qualité de vie renouvelée.