La prostatite est un gonflement et une inflammation de la prostate, une glande de la taille d’une noix située directement sous la vessie chez l’homme. La prostatite provoque souvent des mictions douloureuses ou difficiles.
Introduction
La prostatite chronique et le syndrome du muscle releveur de l’anus sont deux affections qui ont un impact significatif sur la santé pelvienne des hommes, entraînant souvent des douleurs persistantes, un inconfort et une perturbation des activités quotidiennes. La prostatite chronique se caractérise par une inflammation à long terme de la prostate, entraînant des symptômes tels que des douleurs pelviennes, des difficultés urinaires et un inconfort général. Le syndrome du muscle releveur de l’anus, quant à lui, implique une tension chronique ou des spasmes dans les muscles du plancher pelvien, se manifestant de la même manière par des douleurs pelviennes, des troubles urinaires et des difficultés lors des rapports sexuels.
Ces troubles n’affectent pas seulement le bien-être physique, ils ont également des répercussions sur la santé psychologique et émotionnelle. L’anxiété, la dépression et le stress sont des cofacteurs courants qui peuvent exacerber les symptômes. Par conséquent, la prise en charge de la prostatite chronique et du syndrome du releveur de l’anus nécessite une approche globale et holistique. Cela signifie qu’il faut aborder non seulement les aspects médicaux, mais aussi les dimensions émotionnelles et psychologiques, pour améliorer la qualité de vie globale.
Les traitements traditionnels, comme les anti-inflammatoires, les antibiotiques et les techniques de gestion des symptômes, sont souvent utilisés pour la prostatite chronique. Cependant, la gestion du stress, les thérapies du plancher pelvien et les techniques de relaxation sont des approches complémentaires essentielles. De même, le traitement du syndrome du releveur de l’anus nécessite de se concentrer sur la relaxation musculaire, les interventions ostéopathiques et les modifications du mode de vie.
- Douleur pelvienne : les hommes atteints de prostatite chronique ressentent souvent une douleur ou une gêne persistante dans la région pelvienne, irradiant parfois vers le bas du dos ou les organes génitaux.
- Troubles urinaires : Des symptômes urinaires peuvent survenir, tels que des mictions fréquentes, des difficultés à démarrer ou à maintenir le flux urinaire, une sensation de brûlure pendant la miction ou une urine trouble.
- Douleur pendant l’éjaculation : Certains hommes peuvent ressentir de la douleur pendant ou après l’éjaculation, ce qui peut avoir un impact sur leur vie sexuelle.
- Inconfort général : Des symptômes généraux tels que fatigue, courbatures et fièvre peuvent accompagner la prostatite chronique, contribuant à une sensation d’inconfort général.
Le rôle du releveur de l’anus dans la prise en charge de la prostatite chronique
La prostatite chronique, en particulier le syndrome de douleur pelvienne chronique (SDPC), est une pathologie complexe qui va souvent au-delà de l’inflammation de la prostate elle-même. Bien que beaucoup pensent que la prostatite chronique est uniquement un problème de prostate, un nombre croissant de preuves montre que les muscles pelviens environnants, en particulier le releveur de l’anus, jouent un rôle essentiel dans le développement et la persistance des symptômes. Le traitement du dysfonctionnement du releveur de l’anus est devenu un élément essentiel de la prise en charge de la prostatite chronique, en particulier dans les cas où une tension musculaire et un dysfonctionnement du plancher pelvien sont présents.
Comprendre le muscle releveur de l’anus
Le releveur de l’anus est un groupe de muscles qui forme le plancher de la cavité pelvienne. Ce groupe musculaire, qui comprend les muscles pubo-coccygiens, puborectaux et ilio-coccygiens, fournit un soutien structurel aux organes pelviens, notamment à la prostate, à la vessie et au rectum. Ces muscles participent à diverses fonctions importantes telles que le contrôle des intestins et de la vessie, ainsi qu’à la fonction sexuelle.
En cas de prostatite chronique, les muscles releveurs de l’anus peuvent devenir tendus, spasmés ou hyperactifs, contribuant à une série de symptômes. Ce dysfonctionnement entraîne souvent des douleurs pelviennes, des troubles urinaires et une gêne pendant l’activité sexuelle, imitant ou exacerbant les symptômes de la prostatite chronique.
Comment le dysfonctionnement du muscle releveur de l’anus affecte la prostatite chronique
La prostatite chronique, en particulier la forme connue sous le nom de syndrome de douleur pelvienne chronique (SDPC), est souvent associée à une tension musculaire et à un dysfonctionnement du plancher pelvien. Les muscles releveurs de l’anus, lorsqu’ils sont tendus ou en spasme, peuvent créer une pression dans la région pelvienne, exacerbant la douleur et l’inconfort. Cette tension musculaire peut également interférer avec la fonction urinaire et sexuelle normale, contribuant aux symptômes frustrants que ressentent de nombreux hommes.
Dans le cas du CPPS, la douleur est souvent cyclique, la tension musculaire jouant un rôle clé dans la perpétuation du cycle. Le stress, l’anxiété et la tension émotionnelle peuvent également déclencher ou aggraver la tension musculaire, aggravant encore davantage la maladie. Pour cette raison, de nombreux professionnels de la santé considèrent désormais la prostatite chronique comme un problème multifactoriel, qui nécessite de s’attaquer non seulement à la prostate, mais également aux muscles environnants et même à l’état psychologique du patient.
Les avantages du traitement du releveur de l’anus
Le traitement du releveur de l’anus peut avoir un impact considérable sur le soulagement des symptômes de la prostatite chronique. L’une des méthodes les plus efficaces est la thérapie du plancher pelvien, qui comprend des exercices ciblés et des techniques manuelles conçues pour détendre les muscles pelviens, améliorer la coordination et réduire les spasmes. Cette thérapie peut aider à soulager la tension du releveur de l’anus, à soulager la douleur pelvienne et à améliorer la fonction urinaire.
Le traitement ostéopathique ou thérapie manuelle est une autre approche qui s’est avérée efficace. En manipulant doucement les muscles du plancher pelvien, un ostéopathe peut aider à relâcher la tension et à améliorer la circulation sanguine dans la région, ce qui peut à son tour réduire l’inflammation et la douleur dans la prostate et les structures environnantes.
En plus des thérapies manuelles, les patients sont souvent encouragés à effectuer des exercices spécifiques du plancher pelvien. Ces exercices, comme les exercices de Kegel inversés, sont conçus pour détendre les muscles du plancher pelvien, neutralisant ainsi la tension chronique qui peut contribuer aux symptômes de la prostatite.
La connexion psychologique
Il est également important de reconnaître l’aspect psychologique du dysfonctionnement du releveur de l’anus. Le stress, l’anxiété et même la dépression sont fréquemment observés chez les hommes atteints de prostatite chronique, et ces états émotionnels peuvent exacerber la tension musculaire du plancher pelvien. Par conséquent, la gestion holistique de la maladie comprend souvent des techniques de réduction du stress telles que la pleine conscience, la thérapie cognitivo-comportementale (TCC) ou des exercices de relaxation. Le fait de traiter la composante psychologique permet de briser le cycle de la tension musculaire et de la douleur, ce qui conduit à de meilleurs résultats globaux.
Différence entre prostatite bactérienne et non bactérienne
- Prostatite bactérienne : Dans les cas de prostatite bactérienne, une infection bactérienne de la prostate est identifiée comme étant la cause sous-jacente. Ces infections peuvent résulter de bactéries provenant des voies urinaires ou d’autres parties du corps.
- Prostatite non bactérienne : la prostatite chronique non bactérienne, également appelée prostatite chronique/syndrome de douleur pelvienne chronique (PC/CPPS), représente la majorité des cas de prostatite chronique. Dans ces situations, aucune infection bactérienne identifiable n’est présente et la cause de l’inflammation peut être liée à des facteurs non infectieux, tels que des troubles auto-immuns ou un dysfonctionnement du système immunitaire.
Il est essentiel de différencier les types de prostatite, car cela influence les approches thérapeutiques. Alors que la prostatite bactérienne peut nécessiter des antibiotiques pour traiter l’infection, la prise en charge de la prostatite non bactérienne peut impliquer des approches plus diverses, notamment des mesures pour soulager les symptômes, l’ostéopathie ou des traitements visant à réguler les réponses immunitaires. Un diagnostic précis, souvent basé sur l’évaluation des symptômes et des tests, est essentiel pour déterminer la meilleure stratégie de prise en charge pour chaque cas individuel.
Symptômes de la prostatite et son impact sur le plan pelvien
La prostatite, une affection inflammatoire de la prostate, présente des symptômes variés qui ont des répercussions importantes sur le plan pelvien des hommes. Parmi les manifestations prédominantes, on trouve des douleurs pelviennes persistantes, souvent localisées dans la région prostatique et susceptibles d’irradier vers le périnée, le bas du dos et les organes génitaux. Ces douleurs, qu’elles soient constantes ou intermittentes, contribuent substantiellement à l’inconfort physique et psychologique des personnes concernées. Un autre symptôme courant est l’inconfort ou la douleur lors de la miction, résultant d’une irritation de l’urètre ou de la vessie, ajoutant ainsi une dimension perturbatrice à la routine quotidienne. Les troubles urinaires, tels que l’augmentation de la fréquence urinaire, la difficulté à initier ou à maintenir le flux urinaire, ainsi qu’une sensation de vidange incomplète de la vessie, représentent des aspects majeurs de cette affection, altérant considérablement la qualité de vie. De plus, la prostatite peut provoquer des douleurs lors de l’éjaculation, impactant non seulement la sphère physique mais aussi la santé sexuelle et émotionnelle des personnes concernées. Des symptômes généraux tels que fatigue, maux de tête, douleurs musculaires et fièvre peuvent également accompagner la prostatite chronique, contribuant à une sensation d’inconfort général et altérant le bien-être général des patients. De plus, cette affection peut donner lieu à des altérations sexuelles, telles que la dysfonction érectile ou une baisse de la libido, entraînant de profondes implications sur la vie intime des individus. Ainsi, une compréhension approfondie des symptômes de la prostatite et de leurs impacts au niveau pelvien est essentielle pour une prise en charge adéquate de cette affection complexe.
- Douleur pelvienne persistante : la douleur pelvienne est l’un des principaux symptômes de la prostatite chronique. Elle peut être localisée dans la région de la prostate, mais elle peut également irradier vers le périnée, le bas du dos et les organes génitaux. Cette douleur peut être constante ou survenir par intermittence.
- Inconfort ou douleur lors de la miction : Certains hommes atteints de prostatite chronique peuvent ressentir de la douleur ou de l’inconfort lors de la miction. Cela peut être associé à une irritation de l’urètre ou de la vessie.
- Troubles urinaires : Des symptômes tels qu’une augmentation de la fréquence urinaire, une difficulté à initier ou à maintenir le flux urinaire et une sensation de vidange incomplète de la vessie peuvent survenir.
- Douleur lors de l’éjaculation : l’éjaculation peut être douloureuse chez certains hommes atteints de prostatite chronique. Cette douleur peut être ressentie dans la région pelvienne ou génitale.
- Symptômes généraux : Des symptômes généraux tels que fatigue, maux de tête, douleurs musculaires et fièvre peuvent accompagner la prostatite chronique, contribuant à une sensation générale d’inconfort.
- Altérations sexuelles : Certains hommes peuvent souffrir de troubles sexuels, comme des troubles de l’érection ou une baisse de la libido. Ces altérations peuvent avoir des répercussions psychologiques importantes.
Lien vers la douleur pelvienne et ses conséquences sur le plancher pelvien
Le lien entre la douleur pelvienne et les implications sur le plancher pelvien est un élément crucial dans la compréhension des troubles pelviens. La douleur pelvienne, souvent multifactorielle, peut résulter de diverses sources telles qu’une prostatite, des troubles gynécologiques ou des tensions musculaires. Cette douleur peut se manifester de manière aiguë ou chronique, impactant considérablement la qualité de vie des individus. En particulier, la douleur pelvienne chronique peut exercer une pression importante sur le plancher pelvien, entraînant une augmentation de la tension musculaire et contribuant à un dysfonctionnement pelvien. Cette interconnexion entre la douleur et le plancher pelvien peut entraîner des déséquilibres musculaires, affectant la stabilité pelvienne et influençant les fonctions urinaires, intestinales et sexuelles. Les implications sur le plancher pelvien s’étendent au-delà de la sphère physique, englobant également des aspects psychologiques tels que le stress et l’anxiété liés à la douleur persistante. La prise en compte de ces liens est essentielle dans les approches thérapeutiques, soulignant l’importance d’une évaluation holistique pour traiter efficacement la douleur pelvienne et rétablir l’équilibre fonctionnel du plancher pelvien. Ainsi, une approche intégrée prenant en compte le lien étroit entre la douleur pelvienne et les implications sur le plancher pelvien est fondamentale pour une gestion globale et efficace de ces affections, favorisant le bien-être général des personnes affectées.
- Contraction des muscles du plancher pelvien : la prostatite chronique, en particulier dans sa forme non bactérienne, est souvent associée à une contraction des muscles du plancher pelvien. Cette tension peut contribuer à la douleur pelvienne et à d’autres symptômes.
- Dysfonctionnement du muscle releveur de l’anus : certains hommes atteints de prostatite chronique développent une tension ou un spasme du muscle releveur de l’anus, une partie du plancher pelvien. Ce dysfonctionnement musculaire peut intensifier la douleur pelvienne.
- Répercussions sur le fonctionnement de la vessie : La proximité de la prostate avec la vessie peut entraîner des troubles du fonctionnement de la vessie. Cela se manifeste souvent par une augmentation de la fréquence des mictions et une sensation de vessie non vidée.
- Synergie avec le syndrome du muscle releveur de l’anus : certains patients souffrent à la fois de prostatite chronique et du syndrome du muscle releveur de l’anus. Ces pathologies peuvent se renforcer mutuellement, créant un cercle vicieux de douleur et de tension musculaire.
La prise en charge de la prostatite chronique implique souvent une approche multidisciplinaire, comprenant des traitements visant à soulager la douleur, à détendre les muscles du plancher pelvien et à traiter les composantes psychologiques associées. La physiothérapie pelvienne peut jouer un rôle important dans la gestion des symptômes, en travaillant sur la relaxation musculaire et la rééducation du plancher pelvien.
Étude de traitement intégrée
Étude sur le traitement intégré de la prostatite chronique : libération des points de déclenchement myofasciaux et relaxation paradoxale
L’étude menée à la faculté de médecine de l’université de Stanford offre un aperçu fascinant de l’approche intégrée du traitement de la prostatite chronique, combinant la libération des points de déclenchement myofasciaux (MTP) avec un entraînement à la relaxation paradoxale. Cette approche innovante vise à traiter simultanément les aspects physiques et psychologiques de la prostatite chronique.
Contexte d’étude
La prostatite chronique, caractérisée par des symptômes persistants et parfois complexes, nécessite une approche thérapeutique globale. L’étude de l’Université de Stanford s’inscrit dans une démarche visant à améliorer la prise en charge de cette pathologie en explorant les avantages d’une approche intégrée.
Méthodologie
- Sélection des participants : L’étude a porté sur une cohorte de participants diagnostiqués avec une prostatite chronique, avec une attention particulière aux cas de nature non bactérienne.
- Évaluation initiale : Chaque participant a subi une évaluation initiale complète, comprenant une enquête détaillée sur les symptômes, des examens physiques et, le cas échéant, des tests pour exclure une infection bactérienne.
- Libération des points de déclenchement myofasciaux (MTP) : les participants ont bénéficié de séances de libération MTP, une technique ciblée visant à libérer les tensions musculaires et à réduire la douleur associée.
- Formation en relaxation paradoxale : Parallèlement, les participants ont suivi une formation en relaxation paradoxale, une approche psychologique qui vise à induire une relaxation profonde en engageant le système nerveux parasympathique.
- Suivi régulier : L’étude comprenait des périodes de suivi régulier pour évaluer l’évolution des symptômes, mesurer la réduction de la douleur et recueillir des données sur la qualité de vie perçue.
Résultats préliminaires
Les résultats préliminaires de l’étude suggèrent une amélioration significative des symptômes chez les participants qui ont suivi le traitement intégré. Les bénéfices observés sont les suivants :
- Réduction de la douleur pelvienne : une réduction notable de la douleur pelvienne, indiquant l’efficacité de la libération du PDM.
- Amélioration des symptômes urinaires : les participants ont signalé une amélioration de la fréquence urinaire et une réduction de l’inconfort associé à la miction.
- Réduction du stress et de l’anxiété : L’entraînement à la relaxation paradoxale a contribué à une réduction du stress et de l’anxiété, soulignant l’importance de l’approche psychologique.
- Impact positif sur la qualité de vie : Une amélioration globale de la qualité de vie, soulignant l’efficacité de l’approche intégrée dans la prise en charge de la prostatite chronique.
Perspectives Futurs
Bien que les résultats préliminaires soient prometteurs, des études complémentaires sur des échantillons plus importants sont nécessaires pour consolider ces observations. L’approche intégrée de la libération de PDM et de la relaxation paradoxale ouvre la voie à de nouvelles possibilités de traitement de la prostatite chronique, intégrant à la fois les aspects physiques et psychologiques de cette pathologie complexe.
Approche ostéopathique dans le soulagement de la prostatite chronique
L’ostéopathie propose une approche holistique qui peut jouer un rôle important dans le soulagement des symptômes de la prostatite chronique, en mettant l’accent sur l’équilibre structurel et fonctionnel du corps. Les principes ostéopathiques sont appliqués spécifiquement pour traiter les tensions pelviennes associées à cette affection.
Principes ostéopathiques pertinents
- Intégralité du corps : L’ostéopathie considère le corps comme une unité fonctionnelle. Les ostéopathes évaluent l’ensemble du corps, y compris la colonne vertébrale, le bassin et les structures environnantes pour identifier les déséquilibres potentiels.
- Mobilité et souplesse : L’accent est mis sur la mobilité des articulations et des tissus. Dans le cadre d’une prostatite chronique, il s’agit de redonner de la souplesse au plancher pelvien, allégeant ainsi les restrictions pouvant contribuer aux symptômes.
- Circulation sanguine et lymphatique : L’ostéopathie favorise une circulation sanguine et lymphatique optimale. Une circulation accrue peut aider à réduire l’inflammation associée à la prostatite chronique.
- Equilibre musculaire : L’équilibre musculaire est essentiel pour éviter les tensions excessives. Les ostéopathes travaillent sur l’équilibre des muscles du plancher pelvien pour soulager les contractions musculaires responsables de certains symptômes.
Application des principes ostéopathiques à la prostatite chronique
- Évaluation complète : Une évaluation initiale approfondie est effectuée pour comprendre la dynamique du corps du patient, en se concentrant sur les antécédents médicaux, les symptômes spécifiques de la prostatite et tout traumatisme ou tension passé.
- Manipulations douces et ciblées : Les ostéopathes utilisent des manipulations douces, précises et non invasives pour restaurer la mobilité articulaire et réduire les tensions musculaires du plancher pelvien. Cela peut aider à soulager la pression sur la prostate.
- Libération des tensions musculaires : L’ostéopathie cible les tensions musculaires du plancher pelvien, souvent présentes dans la prostatite chronique. En relâchant ces tensions, les symptômes tels que les douleurs pelviennes et les problèmes urinaires peuvent être atténués.
- Amélioration de la mobilité pelvienne : En travaillant sur la mobilité des articulations pelviennes, l’ostéopathie vise à améliorer la souplesse du plancher pelvien. Cela peut permettre de réduire la compression sur la prostate et d’atténuer les symptômes associés.
- Harmonisation du système nerveux : L’ostéopathie peut influencer positivement le système nerveux, en aidant à réguler la réponse du corps au stress et à la douleur. Cela peut avoir un impact bénéfique sur les symptômes psychologiques associés à la prostatite.
Symptômes du muscle releveur de l’anus et leur contribution potentielle à la prostatite chronique
Les symptômes associés au muscle releveur de l’anus contribuent de manière significative à la complexité de la prostatite chronique, ajoutant une dimension cruciale à la compréhension de cette affection. Les manifestations courantes comprennent un ralentissement du débit urinaire, une difficulté à uriner, des douleurs pendant l’érection ou l’orgasme et une gêne pendant les selles ou en position assise. Ces symptômes peuvent s’étendre au bas de l’abdomen, au bas du dos ou à l’aine, entraînant une expérience douloureuse et pénible pour les personnes qui en souffrent.
La contribution potentielle du muscle releveur de l’anus à la prostatite chronique réside dans sa propension à rester tendu, ce qui entraîne un engorgement régional. Ce dysfonctionnement du plancher pelvien aggrave les symptômes de la prostatite en créant une tension constante, en compromettant le flux sanguin et en aggravant l’inflammation. Une approche intégrée pour traiter ces symptômes a été mise en évidence dans une étude menée à la faculté de médecine de l’université de Stanford. Cette recherche a démontré l’efficacité d’un traitement combiné impliquant la désactivation des points de déclenchement du muscle releveur de l’anus et une thérapie de relaxation pour le même muscle (Anderson et al., 2005).
Les chercheurs ont indiqué que 95 % des cas de prostatite chronique ne sont pas liés à des infections bactériennes, mais sont généralement dus à des points de déclenchement myofasciaux, responsables des symptômes ressentis. L’étude d’un mois, qui a porté sur 138 hommes, a révélé que 72 % des participants ont connu une amélioration de 80 % des symptômes urinaires. Cela démontre l’impact significatif que le traitement du muscle releveur de l’anus et du dysfonctionnement du plancher pelvien peut avoir sur le soulagement des symptômes de la prostatite chronique.
Le rôle du muscle releveur de l’anus dans la prostatite chronique : aperçu de la faculté de médecine de l’université de Stanford
L’étude de la faculté de médecine de l’université de Stanford a mis en évidence une approche intégrée du traitement de la prostatite chronique, en s’attaquant spécifiquement au rôle du muscle releveur de l’anus. Ce muscle, lorsqu’il est tendu, peut entraîner un engorgement régional, aggravant les symptômes de la prostatite en créant une tension constante, compromettant le flux sanguin et exacerbant l’inflammation.
L’étude a démontré l’efficacité des méthodes de traitement combinées. Celles-ci comprenaient la désactivation des points de déclenchement du muscle releveur de l’anus et la mise en œuvre d’une thérapie de relaxation pour le même muscle. Cette approche permet de réduire la tension musculaire, d’améliorer la circulation sanguine et de soulager l’inflammation, atténuant ainsi les symptômes de la prostatite chronique ( Oxford Academic )
Les points de déclenchement du muscle élévateur de l’anus renvoient souvent la douleur vers l’extrémité du pénis. Le fascia endopelvien du muscle élévateur de l’anus latéral à la prostate représente l’emplacement le plus courant de ces ganglions chez les hommes souffrant de douleurs pelviennes. Les points de déclenchement myofasciaux ont été identifiés et la pression a été maintenue pendant environ 60 secondes.

Notre protocole comprend la libération des points de déclenchement myofasciaux. Notre principe est que pour libérer les points chauds myofasciaux douloureux, le patient doit fournir au système nerveux central de nouvelles informations ou une prise de conscience pour calmer progressivement le plancher pelvien (Anderson R, Wise 0, Sawyer T et al. 2005 Integration of myofascial trigger point release and paradoxical relaxation training treatment of chronic pelvic pain in men. Journal of Urology 174(1): 155-160)

Cette illustration présente l’anatomie des muscles releveurs de l’anus , coccygiens et sphincter anal
, soulignant leur rôle essentiel dans le plancher pelvien et leur implication potentielle dans des pathologies telles que la douleur pelvienne. À gauche , l’image indique la zone de douleur pelvienne souvent associée au syndrome du releveur de l’anus . Cette pathologie implique des spasmes ou une tension chronique des muscles releveurs de l’anus, entraînant une gêne localisée dans la région pelvienne, en particulier autour de l’anus et du périnée.
À droite , une vue détaillée des muscles releveurs de l’anus , coccygiens et sphincter anal est présentée ci-dessous. Le groupe musculaire releveur de l’anus , composé du puborectal , du pubococcygien et de l’iliococcygien , forme la majorité du plancher pelvien. Ces muscles fournissent un soutien essentiel aux organes pelviens tels que la vessie, le rectum et, chez l’homme, la prostate. Le muscle coccygien , situé derrière le releveur de l’anus, contribue à la stabilisation du plancher pelvien et soutient le coccyx.
Les muscles releveurs de l’anus jouent un rôle crucial dans le contrôle des mouvements intestinaux et le maintien de la continence urinaire. Un dysfonctionnement ou une tension dans ces muscles, souvent dû au stress ou à une blessure, peut entraîner un syndrome du releveur de l’anus et un syndrome de douleur pelvienne chronique (SDPC), des affections qui provoquent une douleur importante et ont un impact sur les activités quotidiennes. La compréhension de ce groupe musculaire est essentielle pour diagnostiquer et traiter efficacement les troubles du plancher pelvien.
4o
L’article intitulé « Intégration de la libération des points de déclenchement myofasciaux et de l’entraînement à la relaxation paradoxale dans le traitement de la douleur pelvienne chronique chez les hommes » par Anderson R, Wise O, Sawyer T et al. (2005) explore une approche innovante du traitement de la douleur pelvienne chronique chez les hommes. Publié dans le « Journal of Urology », cet article propose une méthodologie combinant la libération des points de déclenchement myofasciaux et l’entraînement à la relaxation paradoxale.
L’étude a porté sur l’intégration de deux modalités de traitement complémentaires. D’une part, la libération myofasciale des points de déclenchement, une technique visant à libérer les tensions musculaires localisées, a été utilisée. D’autre part, un entraînement à la relaxation paradoxale, une approche qui vise à induire un état de relaxation profonde malgré la présence de stimuli stressants, a été intégré.
Les résultats de l’étude sont prometteurs, démontrant que cette approche intégrée est bénéfique dans le traitement de la douleur pelvienne chronique. L’utilisation synergique de la libération des points de déclenchement myofasciaux et de la relaxation paradoxale a montré des améliorations significatives, offrant une nouvelle perspective pour la gestion de cette affection délicate.
Cette recherche souligne l’importance d’envisager des approches thérapeutiques diverses et complémentaires pour répondre à la complexité de la douleur pelvienne chronique chez les hommes. Les résultats de cette étude pourraient inspirer des approches thérapeutiques innovantes et holistiques pour améliorer la qualité de vie des personnes souffrant de cette pathologie.
Cette approche innovante souligne l’importance de traiter les tensions musculaires spécifiques du plancher pelvien pour soulager les symptômes de la prostatite chronique. La désactivation des points gâchettes du muscle releveur de l’anus, combinée à la thérapie de relaxation, offre une perspective prometteuse pour améliorer la qualité de vie des personnes atteintes de prostatite chronique. En comprenant et en ciblant ces mécanismes physiologiques sous-jacents, il devient possible d’adopter des approches plus précises et plus efficaces pour soulager les symptômes et améliorer la prise en charge de cette affection délicate.
Intégration de la libération des points de déclenchement myofasciaux et de l’entraînement à la relaxation paradoxale dans le traitement des douleurs pelviennes chroniques chez les hommes
Cet article se concentre sur le rôle des points de déclenchement myofasciaux du muscle élévateur de l’anus et sur leur contribution à la douleur pelvienne chronique chez les hommes, en soulignant en particulier que ces points de déclenchement renvoient souvent la douleur vers l’extrémité du pénis. Le fascia endopelvien du muscle élévateur de l’anus, latéral à la prostate, est identifié comme l’emplacement le plus courant de ces ganglions chez les hommes souffrant de douleurs pelviennes.
Le protocole décrit dans l’étude comprend la libération des points de déclenchement myofasciaux, où la pression est maintenue pendant environ 60 secondes. Le principe de ce traitement est qu’en libérant ces points chauds myofasciaux douloureux, le patient fournit au système nerveux central de nouvelles informations ou une nouvelle prise de conscience, ce qui aide à calmer progressivement le plancher pelvien. Cette approche intégrée implique à la fois la libération des points de déclenchement myofasciaux et un entraînement à la relaxation paradoxale. Cette étude constitue une contribution significative à la compréhension et au traitement de la douleur pelvienne chronique, soulignant l’importance de traiter les points de déclenchement myofasciaux et d’intégrer des techniques de relaxation pour gérer efficacement les symptômes. ( Journal of Urology )
Le muscle releveur de l’anus est une structure musculaire importante du plancher pelvien, et sa tension ou son spasme peuvent être associés à des symptômes spécifiques qui, lorsqu’ils persistent, pourraient contribuer à une prostatite chronique. Il est essentiel de comprendre ces symptômes pour une évaluation approfondie et une prise en charge appropriée. Les symptômes du muscle releveur de l’anus comprennent :
- Douleur anale : les tensions ou les spasmes du muscle releveur de l’anus peuvent provoquer une douleur locale dans la région anale. Cette douleur peut être constante ou survenir lors d’activités spécifiques, comme la défécation.
- Inconfort rectal : les personnes souffrant de problèmes au niveau du muscle releveur de l’anus peuvent ressentir un inconfort persistant dans la région rectale. Cela peut se manifester par une sensation de pression ou de plénitude.
- Douleur lors de la défécation : les tensions dans le muscle élévateur de l’anus peuvent provoquer des douleurs lors de la défécation. Cela peut rendre les selles difficiles ou inconfortables.
- Sensation de blocage anorectal : Certaines personnes peuvent ressentir une sensation de blocage ou d’obstruction dans la région anorectale en raison d’une contraction excessive du muscle releveur.
- Troubles de la vidange rectale : la tension musculaire peut interférer avec la vidange normale du rectum, entraînant des troubles de la vidange rectale tels que la constipation.
- Douleur pendant les rapports sexuels : la tension dans le muscle élévateur de l’anus peut également contribuer à la douleur pendant les rapports sexuels, affectant ainsi la vie sexuelle.
Contribution potentielle à la prostatite chronique
- Corrélation anatomique : le muscle élévateur de l’anus est anatomiquement proche de la prostate. La tension dans cette zone peut indirectement exercer une pression sur la prostate, contribuant potentiellement à l’inflammation et à la douleur associées à la prostatite chronique.
- Interaction avec le système nerveux : les tensions du muscle élévateur de l’anus peuvent influencer le système nerveux, entraînant une réaction douloureuse et une réponse inflammatoire. Cette interaction peut aggraver les symptômes de la prostatite chronique.
- Impact sur la circulation sanguine : Les spasmes musculaires prolongés peuvent compromettre la circulation sanguine dans la région pelvienne, affectant ainsi la santé de la prostate et contribuant éventuellement aux symptômes de la prostatite.
- Synergie des symptômes : Les symptômes du muscle élévateur de l’anus peuvent se renforcer mutuellement avec ceux de la prostatite chronique, créant un cercle vicieux de douleur et d’inconfort.
Approche ostéopathique complémentaire
Une approche ostéopathique axée sur la libération des tensions du muscle releveur de l’anus peut jouer un rôle important dans la gestion globale des symptômes, en favorisant la relaxation musculaire, en améliorant la mobilité pelvienne et en contribuant au soulagement des symptômes associés à la prostatite chronique. La collaboration entre les professionnels de la santé, notamment les ostéopathes et les urologues, est essentielle pour une gestion globale de ces affections interconnectées.
Techniques ostéopathiques pour le muscle releveur de l’anus
Les ostéopathes utilisent différentes techniques pour libérer les points de déclenchement du muscle élévateur de l’anus, contribuant ainsi à soulager les tensions pelviennes et les symptômes associés. Ces techniques visent à rétablir l’équilibre musculaire, à améliorer la mobilité et à favoriser la relaxation de la région pelvienne. Voici quelques approches ostéopathiques spécifiques :
- Massage myofascial : Cette technique consiste en des mouvements doux et spécifiques appliqués sur les tissus conjonctifs entourant le muscle releveur de l’anus. Le massage myofascial vise à relâcher les tensions et à améliorer la souplesse des tissus.
- Étirements ciblés : des étirements spécifiques sont effectués pour cibler les zones de tension du muscle releveur de l’anus. Ces étirements visent à augmenter la souplesse musculaire et à réduire les spasmes.
- Manipulation articulaire : L’ostéopathe peut effectuer des manipulations articulaires douces pour restaurer la mobilité normale des articulations du bassin. Cela permet d’atténuer les restrictions de mouvement liées à la tension des muscles releveurs.
- Libération des points de déclenchement : les points de déclenchement, zones hyperirritables du muscle, sont libérés par une pression contrôlée et soutenue. Cela favorise la libération des tensions locales et peut réduire la douleur.
- Approche craniosacrale : L’ostéopathie craniosacrale peut être utilisée pour évaluer et rétablir l’équilibre du système craniosacré, influençant ainsi les structures connectées, y compris le muscle élévateur de l’anus.
- Exercices de relaxation : L’ostéopathe peut enseigner des exercices de relaxation spécifiques, tels que des techniques de respiration profonde, pour aider le patient à relâcher consciemment les tensions musculaires.
Illustration des avantages
- Réduction des tensions musculaires : Les techniques ostéopathiques visent à réduire les tensions excessives dans le muscle élévateur de l’anus, favorisant ainsi la relaxation musculaire.
- Amélioration de la mobilité pelvienne : En travaillant sur la souplesse des tissus et la mobilité articulaire, l’ostéopathie aide à restaurer un mouvement normal dans la région pelvienne.
- Soulagement des points de déclenchement : le soulagement des points de déclenchement peut diminuer l’irritabilité musculaire, réduire la douleur locale et améliorer la fonction du muscle releveur.
- Optimisation de la circulation : Les techniques ostéopathiques peuvent favoriser une meilleure circulation sanguine dans la région pelvienne, contribuant ainsi à la santé des tissus et réduisant l’inflammation.
- Confort anorectal amélioré : en relâchant la tension dans le muscle releveur, ces techniques peuvent améliorer le confort anorectal et soulager les symptômes associés.
- Réduction des douleurs pelviennes : Globalement, en normalisant la fonction musculaire et en réduisant les composantes dysfonctionnelles, les techniques ostéopathiques contribuent au soulagement des douleurs pelviennes liées au muscle élévateur de l’anus.
Il est important de souligner que le choix des techniques ostéopathiques est adapté à chaque individu en fonction de sa condition et de ses besoins spécifiques. La collaboration entre le patient, l’ostéopathe et d’autres professionnels de la santé, le cas échéant, est essentielle pour une prise en charge intégrée et efficace.
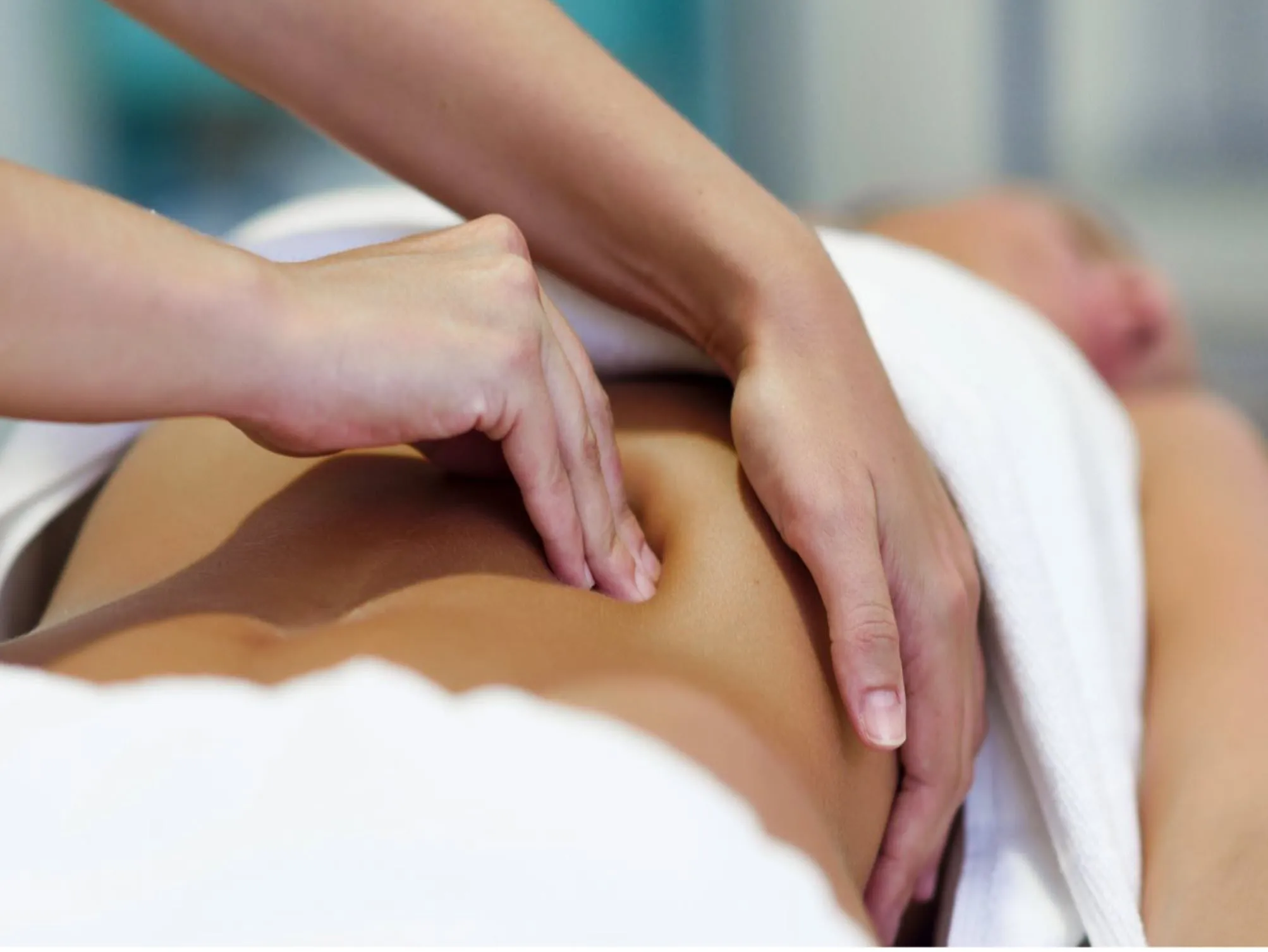
Libération myofasciale du releveur de l’anus par la technique du coude
Le muscle releveur de l’anus, un élément essentiel du plancher pelvien, joue un rôle essentiel dans le soutien des organes pelviens, le contrôle des mouvements de l’intestin et de la vessie et le maintien de la fonction sexuelle. Un dysfonctionnement de ce muscle, souvent caractérisé par une tension ou des spasmes chroniques, peut entraîner des douleurs pelviennes, des problèmes urinaires et même un dysfonctionnement sexuel. Cela est particulièrement vrai dans des conditions telles que le syndrome du releveur de l’anus et le syndrome de douleur pelvienne chronique (SDPC). Une approche ostéopathique efficace pour soulager ces symptômes est la libération myofasciale, une technique pratique qui traite les tensions musculaires et les restrictions fasciales.
Parmi les différentes techniques de relâchement myofascial, la technique du coude s’est avérée être une méthode très efficace pour cibler les tensions musculaires profondes du plancher pelvien, en particulier celles du muscle releveur de l’anus. Cette technique applique une pression directe à l’aide du coude ou de l’avant-bras du praticien pour relâcher les restrictions fasciales, améliorant ainsi la circulation sanguine, diminuant la tension musculaire et favorisant la relaxation globale du plancher pelvien.
Connexion myofasciale du releveur de l’anus
Le muscle releveur de l’anus fait partie d’un réseau myofascial plus vaste qui englobe toute la région pelvienne. Ce réseau comprend les muscles, les ligaments et les tissus conjonctifs environnants qui contribuent à stabiliser le bassin, la colonne vertébrale et les hanches. Le système fascial relie non seulement ces structures, mais permet également la transmission des forces, contribuant ainsi à la biomécanique globale du plancher pelvien.
Lorsque le muscle élévateur de l’anus devient tendu ou dysfonctionnel, cela affecte l’ensemble du système fascial, créant des restrictions qui peuvent se propager aux muscles adjacents, tels que l’obturateur interne, le piriforme et le coccygien. Cette nature interconnectée signifie que le traitement du fascia associé au muscle élévateur de l’anus est essentiel pour restaurer le bon fonctionnement du plancher pelvien.
Application de la technique du coude
La technique du coude est particulièrement utile pour accéder aux muscles plus profonds comme le releveur de l’anus, qui peuvent être difficiles à atteindre avec des méthodes de libération myofasciale plus superficielles. Voici comment cela fonctionne :
- Positionnement du patient : Le patient est généralement placé en position latérale ou semi-couchée pour permettre au praticien d’accéder facilement au plancher pelvien. Le praticien peut également positionner le patient dans une position de lithotomie modifiée pour mieux accéder aux muscles pelviens profonds.
- Localisation des points de déclenchement : Le praticien identifie d’abord les zones de restriction fasciale ou de spasme musculaire en palpant les muscles du plancher pelvien. Dans le cas du releveur de l’anus, les points de déclenchement sont souvent situés en profondeur dans la cavité pelvienne et peuvent être accessibles soit par palpation externe près du périnée, soit en interne via le rectum.
- Application de la pression : Une fois le point de déclenchement ou le fascia restreint localisé, le praticien utilise le coude ou l’avant-bras pour appliquer une pression soutenue et progressive. Le coude permet une application de force plus ciblée et plus profonde par rapport aux mains ou aux doigts, ce qui le rend efficace pour traiter le muscle releveur de l’anus, qui peut être difficile à atteindre en raison de sa localisation profonde.
- Relâchement des tensions : La pression est maintenue pendant quelques secondes à quelques minutes, selon la gravité de la restriction et la réaction du patient. Lorsque le fascia commence à se relâcher, le praticien peut ressentir un ramollissement des tissus, indiquant que la tension s’est dissipée.
- Intégration et étirements : Après avoir relâché la tension, il est important d’intégrer le traitement avec des exercices d’étirement ou de mouvement doux pour favoriser la flexibilité et la relaxation à long terme du releveur de l’anus et des muscles environnants.
Avantages de la technique du coude pour le dysfonctionnement du muscle releveur de l’anus
La technique du coude offre plusieurs avantages aux patients souffrant d’un dysfonctionnement du muscle élévateur de l’anus :
- Libération musculaire profonde : La technique du coude est très efficace pour atteindre les couches plus profondes du tissu musculaire, permettant une libération plus complète des restrictions myofasciales.
- Amélioration de la circulation : En relâchant les fascias et les muscles tendus, la technique favorise une meilleure circulation sanguine vers la région pelvienne, réduisant ainsi l’inflammation et facilitant la guérison.
- Réduction de la douleur : à mesure que la tension dans le releveur de l’anus est réduite, les patients ressentent souvent un soulagement significatif des douleurs pelviennes, des problèmes urinaires et des dysfonctionnements sexuels.
- Mobilité améliorée : La technique aide à restaurer l’élasticité et la fonction normales du plancher pelvien, améliorant ainsi l’amplitude globale des mouvements du patient et réduisant le risque de dysfonctionnement futur.
Considérations clés pour une libération myofasciale sûre et efficace du releveur de l’anus à l’aide de la technique du coude
Lors de l’utilisation de la technique du coude pour la libération myofasciale du muscle élévateur de l’anus, plusieurs points importants doivent être pris en compte pour garantir à la fois la sécurité et l’efficacité. Cette approche peut être très bénéfique mais nécessite une application prudente en raison de la nature sensible de la région pelvienne et de l’inconfort potentiel qu’elle entraîne. Voici les points clés à garder à l’esprit :
1. Confort du patient et communication
- Consentement et explication : Avant de commencer la technique, expliquez clairement la procédure au patient, y compris ce qu’il peut s’attendre à ressentir pendant le traitement. Assurez-vous qu’il donne son consentement éclairé et qu’il se sent à l’aise avec le processus.
- Feedback constant : Maintenez une communication ouverte avec le patient tout au long du traitement. Le releveur de l’anus est une zone sensible et la pression profonde de la technique du coude peut provoquer une gêne. Il est essentiel d’ajuster la pression en fonction de la tolérance à la douleur et du feedback du patient.
- Positionnement du patient : Le positionnement correct du patient est essentiel au confort et à l’efficacité. Assurez-vous que le patient est dans une position qui vous permet d’accéder au plancher pelvien tout en préservant son confort et son intimité. Les positions courantes comprennent la position allongée sur le côté ou semi-couchée sur le dos, avec des coussins ou des supports selon les besoins.
2. Connaissance de l’anatomie et de la physiopathologie
- Précision anatomique : Une compréhension approfondie de l’anatomie du plancher pelvien est essentielle lors de l’utilisation de la technique du coude, en particulier lorsque l’on cible le muscle releveur de l’anus. Une mauvaise application de la pression peut entraîner une gêne ou une blessure aux structures voisines comme le coccyx, le sacrum ou l’obturateur interne.
- Identification des points de déclenchement : Les points de déclenchement du muscle élévateur de l’anus sont souvent profonds et peuvent ne pas être facilement palpables sans un toucher habile. Une compréhension approfondie de l’anatomie vous aidera à localiser correctement ces points pour garantir l’efficacité du traitement.
3. Application d’une pression douce et progressive
- Commencez lentement : Commencez par appliquer une légère pression et augmentez progressivement l’intensité à mesure que les tissus commencent à se détendre. Une force brusque ou excessive peut provoquer une douleur inutile ou une défense musculaire, ce qui contrecarrera les effets thérapeutiques de la technique.
- Pression soutenue : maintenez une pression constante sur les points de déclenchement ou les fascias restreints pendant une durée suffisante. Les techniques de relâchement myofascial fonctionnent mieux lorsque la pression est maintenue suffisamment longtemps pour que les tissus réagissent et relâchent la tension.
4. Suivi de la réponse du patient
- Surveillez l’inconfort ou les effets indésirables : Surveillez attentivement le patient pour détecter tout signe d’inconfort excessif, de douleur ou de détresse émotionnelle. Le muscle releveur de l’anus est profondément lié à la tension physique et émotionnelle, il est donc important d’être conscient de la façon dont le patient réagit non seulement physiquement mais aussi émotionnellement.
- Relâchement progressif : Lorsque vous relâchez la pression, faites-le progressivement. Un relâchement soudain pourrait entraîner un retour de la tension ou de l’inconfort dans le muscle. Laissez les tissus se ramollir et se détendre lentement sous la pression de votre coude.
5. Intégration avec d’autres techniques
- Thérapies complémentaires : La technique du coude ne doit pas être utilisée de manière isolée. Elle est plus efficace lorsqu’elle est associée à d’autres thérapies ostéopathiques ou manuelles, telles que les étirements, les exercices du plancher pelvien ou la manipulation douce des structures adjacentes comme le sacrum et le coccyx.
- Approche thérapeutique holistique : Étant donné que le dysfonctionnement du muscle releveur de l’anus est souvent lié à des facteurs psychologiques tels que le stress et l’anxiété, envisagez d’intégrer des techniques de gestion du stress comme des exercices de respiration, la pleine conscience ou le biofeedback dans le plan de traitement.
6. Éducation et suivi des patients
- Conseils post-traitement : Expliquez au patient ce à quoi il peut s’attendre après la séance. Certains patients peuvent ressentir une douleur ou un léger inconfort dans la zone traitée pendant un jour ou deux. Recommandez des étirements doux, des bains chauds ou des techniques de relaxation pour aider le muscle à récupérer complètement.
- Exercices d’autosoins : Proposez au patient des exercices pour maintenir les bienfaits de la libération myofasciale, tels que des techniques de relaxation du plancher pelvien, des exercices de Kegel inversés ou des exercices d’étirement doux pour maintenir la souplesse musculaire et prévenir d’autres tensions.
7. Contre-indications
- Conditions préexistantes : Soyez attentif à toute condition préexistante qui pourrait contre-indiquer l’utilisation de la technique du coude. Des conditions telles qu’une chirurgie pelvienne récente, des infections actives ou une douleur pelvienne sévère sans diagnostic clair peuvent nécessiter des approches plus prudentes.
- Hypertonie du plancher pelvien : Bien que la technique du coude puisse aider à soulager la tension musculaire, certains patients peuvent avoir des muscles du plancher pelvien trop tendus ou hypertoniques. Dans ces cas, l’utilisation d’une pression trop agressive peut aggraver le problème. Commencez par des techniques plus douces pour évaluer la tolérance du patient.
Conclusion
La prostatite chronique et le syndrome du releveur de l’anus sont des pathologies complexes qui ont un impact significatif sur la santé et la qualité de vie des hommes. Cette exploration a permis d’aborder plusieurs points clés :
- Nature complexe des troubles : La prostatite chronique et le syndrome du releveur de l’anus présentent des aspects multifactoriels, combinant des éléments physiques, psychologiques et neurologiques. Leur compréhension nécessite une approche holistique.
- Symptomatologie variée : Les symptômes, allant de la douleur pelvienne à l’inconfort urinaire, varient d’un individu à l’autre, rendant le diagnostic et la prise en charge des troubles complexes et personnalisés.
- Approches intégrées prometteuses : une étude de la faculté de médecine de l’université de Stanford intégrant la libération des points de déclenchement myofasciaux et la relaxation paradoxale offre une lueur d’espoir dans la gestion des douleurs pelviennes chroniques.
- Rôle de l’ostéopathie : L’ostéopathie est apparue comme une approche potentiellement bénéfique, visant à traiter les tensions musculaires et à rétablir l’équilibre structurel du plancher pelvien.
- Importance de la collaboration médicale : La collaboration entre les professionnels de la santé, allant des médecins aux ostéopathes, est essentielle pour concevoir des plans de traitement complets adaptés à chaque individu.
En conclusion, il est essentiel pour toute personne confrontée à ces troubles de consulter un professionnel de la santé. L’exploration d’approches holistiques, comme l’intégration de techniques ciblées, offre une voie encourageante vers l’amélioration de la qualité de vie. Les patients sont encouragés à s’engager ouvertement avec leurs professionnels de la santé, à explorer diverses modalités de traitement et à jouer un rôle actif dans leur propre bien-être.
La complexité de ces pathologies souligne l’importance d’une approche globale et de la recherche constante de solutions innovantes. En définitive, chaque individu mérite une prise en charge individualisée, respectueuse de sa singularité et visant à rétablir non seulement sa santé physique mais aussi son bien-être psychologique.
Références
- Anderson R, Wise 0, Sawyer T et al1 2005 Intégration de la libération des points de déclenchement myofasciaux et de l’entraînement à la relaxation paradoxale dans le traitement des douleurs pelviennes chroniques chez les hommes. Journal of Urology 174(1): 155-160
- Nickel, JC, Downey, J., Hunter, D., & Clark, J. (2001). Prévalence des symptômes de type prostatite dans une étude basée sur la population utilisant l’indice des symptômes de prostatite chronique des National Institutes of Health. Journal of Urology, 165 (3), 842.
- Collins, MM, Stafford, RS, O’Leary, MP, & Barry, MJ (1998). Quelle est la fréquence de la prostatite ? Une enquête nationale sur les consultations médicales. Journal of Urology, 159 (4), 1224.
- Schaeffer, AJ, Landis, R., Knauss, JS, Propert, KJ, Alexander, RB, Litwin, MS, et al. (2002). Caractéristiques démographiques et cliniques des hommes atteints de prostatite chronique : étude de cohorte sur la prostatite chronique des National Institutes of Health. Journal of Urology, 168 (2), 593.
- Nickel, JC, Alexander, RB, Schaeffer, AJ, Landis, JR, Knauss, JS, Propert, KT, et al. (2003). Leucocytes et bactéries chez les hommes atteints de prostatite chronique/syndrome de douleur pelvienne chronique comparés aux témoins asymptomatiques. Journal of Urology, 170 (2), 818.
- Miller, HC (1988). Prostatite de stress. Urologie, 32 (5), 507.
- Zermann, DH, Ishigooka, M., Doggweiler R. et Schmidt, RA (1999). Perspectives neurologiques sur l’étiologie de la douleur génito-urinaire chez l’homme. Journal of Urology, 161 (3), 903.
- Clemens, JQ, Nadler, RB, Schaeffer, AJ, Belani, J., Albaugh, J., & Bushman, W. (2000). Biofeedback, rééducation du plancher pelvien et rééducation de la vessie pour le syndrome de douleur pelvienne chronique chez l’homme. Urologie, 56 (6), 951.
- Barbalias, GA, Meares, EM, Jr., & Sant, GR (1983). Prostatodynie : caractéristiques cliniques et urodynamiques. Journal of Urology, 130 (3), 514.
- Hetrick, DC, Ciol, MA, Rothman, I., Turner, JA, Frest, M., & Berger, RE (2003). Dysfonctionnement musculo-squelettique chez les hommes atteints du syndrome de douleur pelvienne chronique de type III : une étude cas-témoins. Journal of Urology, 170 (2), 828.