Introduction
Le syndrome du tendon tibial postérieur (STTP) est une affection fréquente du pied et de la cheville caractérisée par une atteinte progressive du tendon tibial postérieur. Ce tendon joue un rôle essentiel dans la stabilité du pied, car il soutient la voûte plantaire et participe au contrôle des mouvements lors de la marche.
Lorsque ce tendon devient irrité, affaibli ou dégénéré, il perd progressivement sa capacité à maintenir l’arche du pied. Cette perte de soutien peut entraîner un affaissement de la voûte plantaire, une déformation progressive du pied et des douleurs le long de la face interne de la cheville.
Au début, les symptômes peuvent être discrets et apparaître uniquement lors d’activités physiques prolongées. Avec le temps, la douleur peut devenir plus persistante et s’accompagner d’une modification visible de la forme du pied, notamment un pied plat acquis chez l’adulte.
Le syndrome du tendon tibial postérieur touche plus souvent les adultes d’âge moyen ou les personnes âgées, mais il peut également survenir chez les sportifs ou chez les personnes présentant certains facteurs de risque, comme une hyperpronation du pied, un surpoids ou des microtraumatismes répétés.
Une prise en charge précoce est importante, car cette condition peut évoluer vers une déformation plus marquée du pied si elle n’est pas traitée. Un diagnostic précis et une approche thérapeutique adaptée permettent généralement de ralentir la progression de la maladie et de préserver la fonction du pied.

- Le syndrome du tendon tibial postérieur (STTP) est une atteinte progressive du tendon qui soutient la voûte plantaire.
- Cette condition peut entraîner un affaissement de l’arche du pied et évoluer vers un pied plat acquis chez l’adulte.
- Les symptômes les plus fréquents incluent une douleur à l’intérieur de la cheville, un gonflement près de la malléole interne et une fatigue du pied lors de la marche.
- Le STTP évolue généralement en plusieurs stades, allant d’une simple inflammation du tendon à une déformation rigide du pied pouvant atteindre la cheville.
- Un diagnostic précoce permet souvent de ralentir l’évolution grâce à des traitements conservateurs comme les orthèses, les exercices et l’adaptation des activités.
- Une approche globale incluant l’analyse biomécanique du pied et de la posture peut contribuer à réduire les contraintes exercées sur le tendon et à prévenir les récidives.
Anatomie du tendon tibial postérieur
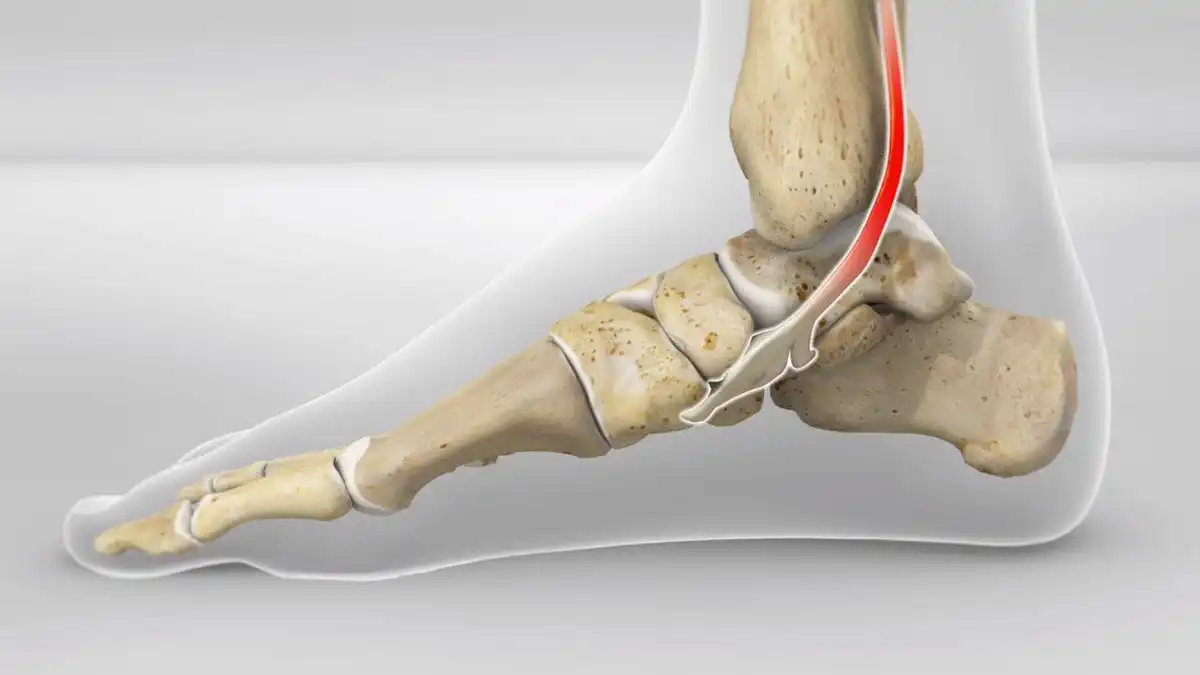
Le tendon tibial postérieur est l’une des structures les plus importantes pour la stabilité et la mécanique du pied. Il provient du muscle tibial postérieur, situé profondément dans la loge postérieure de la jambe, entre le tibia et le péroné. Ce muscle prend naissance principalement sur la face postérieure du tibia et de la fibula, ainsi que sur la membrane interosseuse qui relie ces deux os.
À partir de cette origine, le muscle se prolonge par un tendon robuste qui descend le long de la jambe. Ce tendon passe derrière la malléole interne, dans une gouttière osseuse située à l’intérieur de la cheville. À cet endroit, il est maintenu en place par un ligament appelé rétinaculum des fléchisseurs, qui empêche le tendon de se déplacer lors des mouvements de la cheville.
Après avoir contourné la malléole interne, le tendon se dirige vers le milieu du pied où il s’insère principalement sur l’os naviculaire, une structure clé de la voûte plantaire. Il envoie également des expansions vers plusieurs os du médio-pied, notamment les cunéiformes et les bases de certains métatarsiens, renforçant ainsi la stabilité de l’arche médiale.
Sur le plan fonctionnel, le tendon tibial postérieur agit comme un stabilisateur dynamique de la voûte plantaire. Lors de la marche, il contribue à soutenir l’arche du pied et à contrôler la pronation. En se contractant, il provoque également un mouvement d’inversion du pied et aide à transformer le pied en une structure plus rigide pendant la phase de propulsion. Cette action permet une transmission efficace des forces du mollet vers l’avant du pied.
Lorsque ce tendon devient affaibli, inflammé ou dégénéré, sa capacité à soutenir l’arche plantaire diminue. Cette perte de soutien peut entraîner un affaissement progressif de la voûte plantaire, une modification de l’alignement du talon et une altération de la mécanique de la marche, caractéristiques du syndrome du tendon tibial postérieur.
Qu’est-ce que le syndrome du tendon tibial postérieur ?
Le syndrome du tendon tibial postérieur (STTP), aussi appelé dysfonction du tendon tibial postérieur, est une affection caractérisée par une atteinte progressive de ce tendon essentiel à la stabilité du pied. Lorsque ce tendon devient inflammé, affaibli ou dégénéré, il perd progressivement sa capacité à soutenir la voûte plantaire et à contrôler les mouvements du pied lors de la marche.
Dans des conditions normales, le tendon tibial postérieur agit comme un stabilisateur dynamique du pied, aidant à maintenir l’arche médiale et à contrôler la pronation. Il permet également de transformer le pied en une structure rigide pendant la phase de propulsion, facilitant une marche efficace. Lorsque sa fonction diminue, l’équilibre biomécanique du pied se modifie progressivement.
Au début de la maladie, le tendon peut simplement être irrité ou enflammé, provoquant une douleur le long de la face interne de la cheville. Avec le temps, des phénomènes de dégénérescence tendineuse (tendinose) peuvent apparaître, réduisant la résistance du tendon. Cette perte de fonction entraîne progressivement un affaissement de la voûte plantaire et une modification de l’alignement du pied.
À mesure que la condition évolue, le talon peut se déplacer vers l’extérieur (valgus du talon) et l’avant-pied peut s’orienter vers l’extérieur. Cette déformation progressive est souvent décrite comme un pied plat acquis de l’adulte, une complication fréquente du syndrome du tendon tibial postérieur.
Le STTP est généralement une affection progressive, ce qui signifie que les symptômes et les déformations peuvent s’aggraver avec le temps si la condition n’est pas prise en charge. Une identification précoce et une gestion appropriée sont donc essentielles pour préserver la fonction du pied et limiter l’évolution de la déformation.
Symptômes du syndrome du tendon tibial postérieur
Les symptômes du syndrome du tendon tibial postérieur (STTP) apparaissent généralement de façon progressive. Au début, la douleur peut être légère et intermittente, mais elle peut s’intensifier avec le temps à mesure que le tendon perd sa capacité à soutenir la voûte plantaire.
Le symptôme le plus fréquent est une douleur le long de la face interne de la cheville et du pied, correspondant au trajet du tendon tibial postérieur. Cette douleur est souvent ressentie derrière ou sous la malléole interne et peut s’étendre vers l’arche plantaire.
Un gonflement localisé peut également apparaître autour de la malléole interne, surtout après une activité physique prolongée comme la marche, la course ou la montée d’escaliers. Cette inflammation est liée à l’irritation ou à la dégénérescence progressive du tendon.
À mesure que la fonction du tendon diminue, la voûte plantaire peut commencer à s’affaisser. Les patients remarquent parfois que leur pied devient plus plat ou que leurs chaussures s’usent différemment. Cette modification de la structure du pied peut entraîner un changement dans la façon de marcher.
Un autre signe fréquent est la fatigue ou la faiblesse du pied, particulièrement lors des activités nécessitant une propulsion du pied, comme marcher sur la pointe des pieds ou courir. Certains patients ont de la difficulté à se tenir sur un seul pied ou à effectuer un mouvement de montée sur la pointe du pied.
Dans les stades plus avancés, la déformation du pied peut provoquer une douleur sur le côté externe de l’arrière-pied. Cette douleur latérale est souvent liée à la modification de l’alignement du talon et à la surcharge de certaines articulations.
Symptômes les plus fréquents
| Symptôme | Description |
|---|---|
| Douleur interne de la cheville | Douleur le long du tendon tibial postérieur, derrière la malléole interne |
| Gonflement | Inflammation autour de la cheville ou de l’arche plantaire |
| Affaissement de l’arche | Diminution progressive de la voûte plantaire |
| Faiblesse du pied | Difficulté à se tenir sur la pointe du pied |
| Fatigue à la marche | Sensation d’instabilité ou de fatigue du pied |
| Douleur latérale du pied | Douleur sur le côté externe dans les stades avancés |
Reconnaître ces symptômes tôt permet d’identifier la condition avant que la déformation du pied ne devienne permanente.
Causes et facteurs de risque du syndrome du tendon tibial postérieur
Le syndrome du tendon tibial postérieur (STTP) se développe généralement à la suite d’une combinaison de facteurs mécaniques, biologiques et fonctionnels. Dans la majorité des cas, la condition apparaît progressivement lorsque le tendon est soumis à des contraintes répétées dépassant sa capacité de récupération.
La cause la plus fréquente est la dégénérescence progressive du tendon, souvent liée à des microtraumatismes répétés. Avec le temps, ces contraintes peuvent provoquer une altération de la structure du tendon, appelée tendinose, caractérisée par une diminution de la qualité des fibres tendineuses. Cette dégénérescence est particulièrement fréquente dans certaines zones du tendon qui présentent une vascularisation plus limitée, notamment près de la malléole interne.
Certaines caractéristiques biomécaniques du pied peuvent également favoriser le développement du STTP. Les personnes ayant un pied plat ou une hyperpronation présentent souvent une surcharge accrue sur le tendon tibial postérieur, car celui-ci doit travailler davantage pour soutenir la voûte plantaire.
Le surpoids ou l’obésité constitue un autre facteur important. L’augmentation du poids corporel accroît les forces exercées sur les structures du pied lors de la marche ou de la station debout prolongée, ce qui peut accélérer la détérioration du tendon.
L’âge joue également un rôle. Le STTP est plus fréquent chez les adultes d’âge moyen ou les personnes âgées, car les tissus tendineux deviennent progressivement moins résistants avec le vieillissement.
Dans certains cas, un traumatisme direct de la cheville ou du pied peut déclencher la condition. Une entorse ou une blessure au tendon peut perturber sa fonction et amorcer un processus dégénératif.
Certaines maladies systémiques peuvent aussi augmenter le risque de développer ce syndrome. Des conditions comme le diabète, l’hypertension ou les maladies inflammatoires, notamment la polyarthrite rhumatoïde, peuvent fragiliser les tendons et favoriser leur dégénérescence.
Principaux facteurs de risque
| Facteur | Impact sur le tendon |
|---|---|
| Microtraumatismes répétés | Usure progressive du tendon |
| Pied plat ou hyperpronation | Surcharge mécanique du tendon |
| Surpoids | Augmentation des forces exercées sur le pied |
| Vieillissement | Diminution de la résistance du tendon |
| Traumatisme de la cheville | Lésion ou affaiblissement du tendon |
| Maladies systémiques | Fragilisation des tissus tendineux |
Dans de nombreux cas, plusieurs de ces facteurs agissent ensemble, ce qui explique pourquoi le syndrome du tendon tibial postérieur évolue souvent lentement et devient plus apparent avec le temps.
Les stades du syndrome du tendon tibial postérieur
Le syndrome du tendon tibial postérieur (STTP) évolue généralement de façon progressive. Pour mieux comprendre l’évolution de la maladie et orienter le traitement, les spécialistes du pied et de la cheville utilisent souvent une classification en quatre stades, initialement décrite par Johnson et Strom puis complétée par Myerson.
| Stade 1 | Stade 2 | Stade 3 | Stade 4 |
| Longueur du tendon normale | Tendon allongé | Tendon allongé | Modifications dégénératives de l’articulation sous-talienne et des articulations de la cheville |
| Apparition progressive | Arrière-pied normal | Modifications dégénératives de l’articulation sous-talienne | L’arrière-pied est fixé en éversion avec incongruité de la cheville. |
| Douleur (légère à modérée) | Évolution sur plusieurs mois à plusieurs années | Tendon perturbé et moins douloureux | Inclinaison en valgus du talus dans la mortaise de la cheville et dégénérescence tibiolalaire latérale |
| Sensibilité autour de la malléole interne à son insertion naviculaire Gonflement et sensibilité en dessous de la malléole interne Douleur dans l’arrière-pied latéral | Gonflement en dessous de la malléole médiale | Douleur dans la partie latérale de l’arrière-pied | |
| Gonflement en dessous de la malléole médiale | Développement d’une déformation fixe du pied plat | Développement d’une déformation fixe du pied plat |
Cette classification permet d’évaluer la gravité de la dysfonction du tendon et l’impact sur la structure du pied.
Stade I – Inflammation sans déformation
Au premier stade, le tendon tibial postérieur est irrité ou inflammé, mais sa structure et la forme du pied restent normales. Les patients ressentent généralement une douleur le long du tendon, derrière la malléole interne, parfois accompagnée d’un gonflement localisé.
La voûte plantaire est encore préservée et aucune déformation du pied n’est visible. À ce stade, la condition est souvent réversible avec un traitement conservateur approprié.
Stade II – Affaissement progressif de l’arche
Au deuxième stade, le tendon commence à perdre sa capacité de soutien. La voûte plantaire s’affaisse progressivement, ce qui entraîne un début de pied plat acquis.
La déformation reste toutefois flexible, ce qui signifie que l’arche peut encore être corrigée lorsque le pied est manipulé. Les patients peuvent également présenter un déplacement du talon vers l’extérieur (valgus du talon) et une abduction de l’avant-pied.
Stade III – Déformation rigide du pied
Au troisième stade, la déformation du pied devient rigide et permanente. L’affaissement de la voûte plantaire ne peut plus être corrigé manuellement.
Les articulations de l’arrière-pied, notamment l’articulation sous-talienne, développent souvent des changements dégénératifs. La douleur peut alors apparaître à la fois sur la face interne et sur la face externe du pied.
Stade IV – Atteinte de la cheville
Dans les stades les plus avancés, la déformation du pied peut également affecter la cheville elle-même. Le ligament deltoïde peut se détériorer, entraînant un mauvais alignement de l’articulation de la cheville.
Cette situation peut conduire à une instabilité de la cheville et à l’apparition d’une arthrose de la cheville, compliquant davantage la prise en charge.
Classification simplifiée du STTP
La reconnaissance précoce de ces stades est essentielle, car les options de traitement et le pronostic varient considérablement selon le degré d’évolution de la maladie.
Comment le diagnostic du syndrome du tendon tibial postérieur est posé
Le diagnostic du syndrome du tendon tibial postérieur (STTP) repose principalement sur l’examen clinique et l’évaluation de la fonction du tendon tibial postérieur. Les professionnels de santé analysent à la fois les symptômes rapportés par le patient, l’apparence du pied et le comportement du tendon lors des mouvements.
Examen clinique
Lors de la consultation, le praticien examine la cheville, l’arche plantaire et l’alignement du talon. Une attention particulière est portée à la présence d’un affaissement de la voûte plantaire ou d’un déplacement du talon vers l’extérieur (valgus).
La palpation du tendon tibial postérieur, derrière la malléole interne, permet souvent de reproduire la douleur. Une sensibilité locale ou un gonflement dans cette zone peut indiquer une inflammation ou une dégénérescence du tendon.
Un test fréquemment utilisé est le test de montée sur la pointe du pied sur une jambe (single heel rise test). Chez une personne en bonne santé, ce mouvement provoque une inversion du talon. En cas de dysfonction du tendon tibial postérieur, ce mouvement devient difficile ou impossible à réaliser.
Un autre signe clinique est le signe des “too many toes”. Vu de l’arrière, on observe un nombre excessif d’orteils du côté externe du pied, ce qui reflète une abduction de l’avant-pied associée à l’effondrement de l’arche.
Examens d’imagerie
Lorsque le diagnostic clinique doit être confirmé ou lorsque la déformation du pied est avancée, des examens d’imagerie peuvent être utilisés.
- Radiographie : permet d’évaluer l’alignement du pied et la présence d’un pied plat acquis.
- Échographie : utile pour visualiser l’inflammation, l’épaississement ou les lésions du tendon.
- IRM (imagerie par résonance magnétique) : offre une analyse détaillée du tendon et des structures environnantes, particulièrement en cas de suspicion de déchirure ou de dégénérescence avancée.
Importance d’un diagnostic précoce
Un diagnostic précoce est essentiel, car les premiers stades du STTP peuvent souvent être traités efficacement par des approches conservatrices. Lorsque la condition évolue vers des stades plus avancés, les déformations du pied peuvent devenir permanentes et nécessiter des traitements plus complexes.
Traitements non chirurgicaux du syndrome du tendon tibial postérieur
Dans les stades précoces du syndrome du tendon tibial postérieur (STTP), le traitement est généralement conservateur. L’objectif principal est de réduire la douleur, diminuer la surcharge sur le tendon et préserver la stabilité de la voûte plantaire afin de ralentir la progression de la condition.
Repos et modification des activités
Lorsque le tendon est irrité ou enflammé, il est souvent nécessaire de réduire temporairement les activités qui augmentent la charge sur le pied, comme la course, la marche prolongée ou les sports à impact. Le repos relatif permet au tendon de récupérer et de limiter l’aggravation de la dégénérescence.
Application de glace
L’application locale de glace pendant 15 à 20 minutes, plusieurs fois par jour, peut aider à diminuer l’inflammation et la douleur, particulièrement dans les phases initiales ou après une activité physique.
Orthèses plantaires
Les semelles orthopédiques sont souvent utilisées pour soutenir la voûte plantaire et réduire la tension exercée sur le tendon tibial postérieur. En améliorant l’alignement du pied, elles permettent de redistribuer les forces lors de la marche et de diminuer la surcharge du tendon.
Chaussures adaptées
Le choix de chaussures offrant un bon soutien de la voûte plantaire et un maintien adéquat de la cheville peut jouer un rôle important dans la gestion du STTP. Les chaussures trop souples ou usées peuvent accentuer la pronation et augmenter la charge sur le tendon.
Exercices de renforcement et d’étirement
Certains exercices peuvent aider à améliorer la stabilité du pied et de la cheville. Les exercices de renforcement des muscles du pied, de la cheville et du mollet, ainsi que les étirements du triceps sural (gastrocnémiens et soléaire), contribuent à améliorer la mécanique du pied et à réduire la tension sur le tendon tibial postérieur.
Attelles ou immobilisation
Dans certains cas, le port temporaire d’une attelle ou d’une botte de marche peut être recommandé afin de limiter les mouvements excessifs du pied et permettre au tendon de se reposer.
Médicaments anti-inflammatoires
Des anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés pour soulager la douleur et réduire l’inflammation à court terme. Leur utilisation doit cependant être encadrée par un professionnel de santé.
Dans la majorité des cas diagnostiqués précocement, ces approches conservatrices permettent d’améliorer les symptômes et de ralentir l’évolution de la dysfonction du tendon tibial postérieur.
⚠️ Quand consulter rapidement un professionnel de santéIl est recommandé de consulter si vous présentez l’un des signes suivants :• une douleur persistante à l’intérieur de la cheville ou du pied qui ne s’améliore pas après quelques jours de repos• un gonflement autour de la malléole interne ou le long du tendon tibial postérieur• un affaissement progressif de la voûte plantaire ou un changement visible dans la forme du pied• une difficulté à se tenir sur la pointe du pied, en particulier sur une seule jambe• une douleur sur le côté externe du pied ou de l’arrière-pied, pouvant indiquer une évolution de la déformation• une difficulté croissante à marcher ou à pratiquer des activités quotidiennesLe rôle de l’ostéopathie dans la prise en charge du syndrome du tendon tibial postérieur
L’ostéopathie peut jouer un rôle complémentaire dans la prise en charge du syndrome du tendon tibial postérieur (STTP) en s’intéressant non seulement au tendon lui-même, mais aussi à l’ensemble des structures qui influencent la biomécanique du pied. Cette approche globale vise à identifier les déséquilibres fonctionnels pouvant augmenter la surcharge sur le tendon tibial postérieur.
Une approche globale de la biomécanique du pied
Le tendon tibial postérieur agit au sein d’une chaîne biomécanique complexe impliquant le pied, la cheville, le genou, le bassin et la colonne vertébrale. Une restriction de mobilité dans l’une de ces régions peut modifier la répartition des forces lors de la marche et augmenter les contraintes exercées sur le tendon.
L’évaluation ostéopathique prend en compte plusieurs éléments, notamment :
- la mobilité de la cheville et de l’articulation sous-talienne
- l’alignement du talon et de l’arche plantaire
- la fonction des muscles du mollet
- la posture globale et la répartition du poids corporel.
Cette analyse permet de comprendre comment la douleur locale peut être liée à des compensations mécaniques plus larges.
Travail sur les tensions musculaires et fasciales
Les muscles de la jambe, notamment les gastrocnémiens, le soléaire et les muscles intrinsèques du pied, peuvent influencer la charge exercée sur le tendon tibial postérieur. Lorsque ces muscles sont trop tendus ou dysfonctionnels, ils peuvent modifier la mécanique du pied et favoriser la surcharge du tendon.
Les techniques ostéopathiques peuvent inclure :
- des techniques myofasciales visant à diminuer les tensions musculaires
- des techniques d’étirement et de relâchement des tissus
- un travail sur les fascias de la jambe et du pied.
Ces interventions peuvent contribuer à améliorer la souplesse des tissus et à favoriser une meilleure mobilité fonctionnelle.
Amélioration de la mobilité articulaire
Des restrictions de mobilité au niveau de la cheville, de l’articulation sous-talienne ou du médio-pied peuvent modifier la façon dont les forces sont réparties lors de la marche. L’ostéopathe peut utiliser des techniques de mobilisation douce pour restaurer une mobilité plus équilibrée dans ces articulations.
En améliorant la dynamique du pied et de la cheville, ces interventions peuvent aider à réduire la charge mécanique exercée sur le tendon tibial postérieur.
Approche préventive
L’ostéopathie peut également avoir un rôle préventif en identifiant les déséquilibres biomécaniques avant qu’ils ne provoquent une surcharge excessive du tendon. Des conseils personnalisés peuvent être proposés, notamment concernant :
- les exercices d’étirement et de renforcement du pied
- le choix de chaussures adaptées
- l’adaptation des activités sportives.
En complément des traitements médicaux et des mesures conservatrices, cette approche globale peut contribuer à améliorer la fonction du pied et à limiter le risque de récidive.
Conseils pour prévenir l’aggravation du syndrome du tendon tibial postérieur
La prévention joue un rôle important dans la gestion du syndrome du tendon tibial postérieur (STTP). Adopter certaines habitudes peut aider à réduire la surcharge exercée sur le tendon et à limiter la progression de la déformation du pied.
Choisir des chaussures adaptées
Le port de chaussures offrant un bon soutien de la voûte plantaire et une stabilité suffisante de la cheville est essentiel. Des chaussures trop souples, usées ou mal adaptées peuvent accentuer la pronation du pied et augmenter les contraintes sur le tendon tibial postérieur.
Les personnes présentant un pied plat ou une hyperpronation peuvent bénéficier de chaussures conçues pour offrir un meilleur soutien de l’arche plantaire.
Maintenir un poids corporel sain
Un excès de poids augmente la charge mécanique exercée sur les structures du pied lors de la marche ou de la station debout prolongée. Maintenir un poids corporel adapté peut aider à réduire les contraintes sur le tendon tibial postérieur et limiter le risque d’aggravation.
Adapter les activités physiques
Certaines activités impliquant des impacts répétés, comme la course ou les sports de saut, peuvent accentuer la surcharge sur le tendon. Il peut être utile d’alterner avec des activités moins traumatisantes pour le pied, comme la natation ou le vélo, particulièrement en période de douleur.
Renforcer les muscles du pied et de la cheville
Des exercices ciblés peuvent améliorer la stabilité du pied et réduire la charge exercée sur le tendon tibial postérieur. Le renforcement des muscles du mollet, des muscles intrinsèques du pied et du tibial postérieur contribue à soutenir la voûte plantaire et à améliorer la mécanique de la marche.
Surveiller l’évolution des symptômes
Une douleur persistante à la face interne de la cheville ou un affaissement progressif de la voûte plantaire doivent être pris au sérieux. Une consultation précoce auprès d’un professionnel de santé permet d’établir un diagnostic et d’éviter l’évolution vers des stades plus avancés de la maladie.
En adoptant ces mesures préventives et en intervenant dès les premiers signes, il est souvent possible de ralentir l’évolution du syndrome du tendon tibial postérieur et de préserver la fonction du pied.
Quand consulter un professionnel de santé
Il est recommandé de consulter un professionnel de santé lorsque la douleur au niveau de la cheville ou du pied persiste ou s’aggrave malgré le repos. Le syndrome du tendon tibial postérieur peut évoluer progressivement, et une prise en charge précoce permet souvent de prévenir une déformation plus importante du pied.
Une consultation est particulièrement indiquée si la douleur apparaît le long de la face interne de la cheville, derrière la malléole interne, surtout lorsqu’elle est associée à un gonflement localisé ou à une sensibilité au toucher. Ce type de douleur peut être le signe d’une irritation ou d’une dégénérescence du tendon tibial postérieur.
Il est également important de consulter si vous remarquez un affaissement progressif de la voûte plantaire ou un changement dans la forme du pied. Certains patients observent que leur pied devient plus plat ou que leur talon semble s’incliner vers l’extérieur. Ces signes peuvent indiquer une perte de fonction du tendon.
Une difficulté à se tenir sur la pointe du pied, en particulier sur une seule jambe, peut également suggérer une faiblesse du tendon tibial postérieur. Ce test simple est souvent utilisé lors de l’examen clinique pour évaluer la fonction du tendon.
Dans les stades plus avancés, une douleur peut apparaître sur la face externe du pied ou de l’arrière-pied, en raison de la modification de l’alignement du talon et de la surcharge des articulations voisines.
Consulter un professionnel de santé permet d’obtenir une évaluation complète, incluant l’examen clinique et, si nécessaire, des examens d’imagerie. Un diagnostic précis facilite la mise en place d’un traitement adapté et peut aider à prévenir l’évolution vers une déformation permanente du pied.
Conclusion
Le syndrome du tendon tibial postérieur est une affection progressive qui peut altérer la stabilité du pied et entraîner un affaissement de la voûte plantaire lorsqu’il n’est pas pris en charge à temps. Ce tendon joue un rôle essentiel dans la mécanique de la marche et dans le maintien de l’arche plantaire. Lorsqu’il devient irrité, affaibli ou dégénéré, l’équilibre biomécanique du pied peut progressivement se modifier.
Les premiers signes de la condition sont souvent discrets, comme une douleur à l’intérieur de la cheville ou une fatigue du pied lors de la marche. Avec le temps, la perte de fonction du tendon peut entraîner des modifications visibles de la forme du pied et parfois une douleur dans d’autres régions, notamment sur la face externe de l’arrière-pied.
Un diagnostic précoce et une prise en charge adaptée permettent généralement de ralentir l’évolution de la maladie et de préserver la fonction du pied. Les approches conservatrices, comme l’adaptation des activités, le port de chaussures appropriées, les orthèses plantaires et les exercices de renforcement, jouent souvent un rôle important dans la gestion de cette condition.
Dans ce contexte, l’ostéopathie peut constituer une approche complémentaire intéressante en s’intéressant à la biomécanique globale du corps. En travaillant sur la mobilité articulaire, les tensions musculaires et l’équilibre postural, l’ostéopathe peut contribuer à réduire les contraintes exercées sur le tendon tibial postérieur et à améliorer la fonction du pied.
En portant attention aux premiers symptômes et en adoptant des stratégies de prévention adaptées, il est possible de limiter l’aggravation du syndrome du tendon tibial postérieur et de maintenir une bonne qualité de vie au quotidien.
Références
- Johnson KA, Strom DE. Tibialis posterior tendon dysfunction. Clin Orthop Relat Res. 1989;(239):196-206.
- Myerson MS. Adult acquired flatfoot deformity: treatment of dysfunction of the posterior tibial tendon. J Bone Joint Surg Am. 1997;79(2):312-323.
- Kohls-Gatzoulis J, Woods B, Angel JC, Singh D. Tibialis posterior dysfunction: a common and treatable cause of adult acquired flatfoot. BMJ. 2004;329(7478):1328-1333.
- Alvarez RG, Marini A, Schmitt C, Saltzman CL. Stage I and II posterior tibial tendon dysfunction treated by a structured nonoperative management protocol. Foot Ankle Int. 2006;27(1):2-8.
- Deland JT. Adult-acquired flatfoot deformity. J Am Acad Orthop Surg. 2008;16(7):399-406.
- Kulig K, Reischl S, Pomrantz AB, Burnfield JM, Mais-Requejo S, Thordarson DB, et al. Nonsurgical management of posterior tibial tendon dysfunction with orthoses and resistive exercise. Phys Ther. 2009;89(1):26-37.
- Wacker J, Calder JDF, Engstrom CM, Saxby TS. MR imaging of posterior tibial tendon dysfunction. AJR Am J Roentgenol. 2003;181(3):709-713.
- Ling SKK, Lui TH. Posterior tibial tendon dysfunction: an overview. Open Orthop J. 2017;11:714-723.
- Henry JK, Shakked RJ, Ellis SJ. Adult-acquired flatfoot deformity. Foot Ankle Orthop. 2019;4(1):1-12.
- Knapp PW, Samuel LT, Sultan AA, et al. Posterior tibial tendon dysfunction. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024.
- American Academy of Orthopaedic Surgeons. Posterior tibial tendon dysfunction (progressive collapsing foot deformity). OrthoInfo. AAOS; 2023.
- Magee DJ. Orthopedic Physical Assessment. 7th ed. St. Louis: Elsevier; 2021.
- Neumann DA. Kinesiology of the Musculoskeletal System: Foundations for Rehabilitation. 3rd ed. St. Louis: Elsevier; 2017.
- Greenman PE. Principles of Manual Medicine. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2011.
- Travell JG, Simons DG. Myofascial Pain and Dysfunction: The Trigger Point Manual. Baltimore: Williams & Wilkins; 1999.