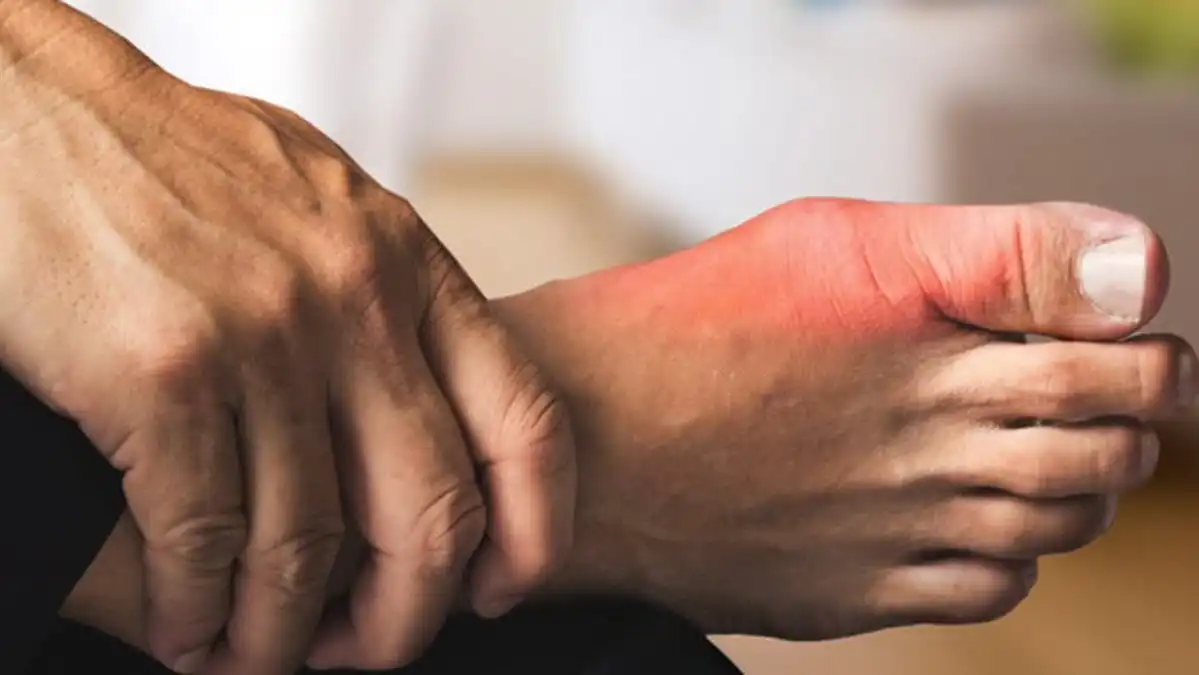
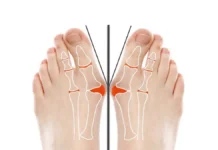
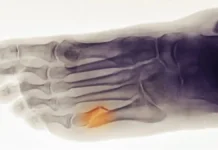
La goutte est due à un surplus d’acide urique dans le sang (hyperuricémie). Lorsque le sang présente une quantité d’acide urique supérieure à ce qu’il peut gérer, le corps peut le transformer en cristaux pointus et les déposer dans une ou plusieurs articulations.
Introduction
La goutte, une forme d’arthrite inflammatoire, se manifeste souvent de manière spectaculaire en ciblant certaines articulations du corps. L’articulation du gros orteil est généralement la première à être touchée lors d’une crise de goutte. Cependant, d’autres articulations telles que les coudes, les poignets, les doigts, les genoux, les chevilles, les talons et le cou-de-pied peuvent également être fréquemment affectés, que ce soit lors de la première manifestation de la maladie ou au cours de crises récurrentes.
Il est intéressant de noter que, même si la goutte peut toucher une variété d’articulations, les épaules, la colonne vertébrale et les hanches sont rarement impliquées. La spécificité de l’atteinte de certaines articulations souligne la nature distinctive de la goutte et ses caractéristiques cliniques uniques.
Parmi toutes les articulations potentiellement touchées, le gros orteil est l’emplacement le plus courant pour la première manifestation de la goutte. En effet, il est estimé que trois chances sur quatre que ce soit le gros orteil qui soit affecté à un moment donné au cours de l’évolution de la maladie. Cette préférence de la goutte pour le gros orteil est attribuée à la cristallisation de cristaux d’urate de sodium, résultant d’une concentration élevée d’acide urique dans le sang. Ces cristaux se déposent dans les articulations, déclenchant une réponse inflammatoire aiguë, caractérisée par une douleur intense, un gonflement et une rougeur.
Lors d’une crise de goutte, les symptômes peuvent être sévères, affectant considérablement la qualité de vie. La douleur aiguë peut rendre les activités quotidiennes difficiles et entraîner une mobilité réduite de l’articulation touchée. Les crises de goutte peuvent être déclenchées par divers facteurs tels que la consommation excessive d’aliments riches en purines, la consommation d’alcool, le stress, ou des traumatismes physiques.
La gestion de la goutte implique souvent des changements de mode de vie, tels que la modification du régime alimentaire pour réduire l’apport en purines, la limitation de la consommation d’alcool et la perte de poids. Les médicaments, tels que les anti-inflammatoires non stéroïdiens (AINS) et les médicaments abaissant l’acide urique, peuvent également être prescrits pour contrôler les symptômes aigus et prévenir les futures crises.
Ainsi, la goutte présente des manifestations articulaires spécifiques, avec une préférence marquée pour le gros orteil lors de la première crise. Bien que d’autres articulations puissent également être touchées, la reconnaissance de ces schémas d’atteinte articulaire caractéristiques est essentielle pour le diagnostic et la prise en charge appropriés de cette forme d’arthrite. La gestion de la goutte nécessite souvent une approche holistique, combinant des ajustements du mode de vie et des traitements médicamenteux pour améliorer la qualité de vie des personnes atteintes.
La goutte à travers l’histoire : de l’Antiquité à la compréhension moderne
L’histoire de la goutte est fascinante et remonte à l’Antiquité. Cette brève exploration se penche sur l’évolution de la compréhension de la goutte et de son impact au fil du temps :
Antiquité . L’histoire de la goutte remonte à l’Antiquité, où les premières descriptions de symptômes ressemblant à cette maladie ont été enregistrées. Des médecins grecs de renom, dont le célèbre Hippocrate (469-399 av. J.-C.), ont laissé des témoignages décrivant des cas de douleurs articulaires intenses, souvent liées à des conditions liées à l’alimentation et au mode de vie. Hippocrate, dans ses aphorismes, notait que les femmes ne souffrent pas de goutte pendant leurs règles, ni les garçons avant d’avoir commencé l’activité sexuelle. Cette observation laissait entrevoir l’influence de facteurs hormonaux et métaboliques dans le développement de la maladie, jetant les bases de la compréhension de sa nature complexe.
Les observations et les écrits d’Hippocrate ont été pionniers, car ils ont fourni l’une des premières descriptions systématiques des symptômes et des causes potentielles de la goutte. Son approche de la médecine, qui mettait l’accent sur l’importance du mode de vie et de l’alimentation dans la prévention et la gestion des maladies, était révolutionnaire à l’époque et continue de trouver un écho dans les pratiques médicales modernes. Le Corpus hippocratique, un recueil d’ouvrages médicaux associés à Hippocrate et à ses disciples, comprend des comptes rendus détaillés de diverses affections, y compris ce que nous reconnaissons aujourd’hui comme la goutte. Ces écrits reflètent une compréhension approfondie de la manière dont les excès alimentaires et les modes de vie sédentaires contribuent aux problèmes de santé, notamment aux maladies articulaires.
Les Grecs de l’Antiquité ont attribué des termes spécifiques aux différentes manifestations de la goutte, soulignant la diversité des symptômes observés. Parmi ces termes, « podagre » était utilisé pour décrire l’inflammation caractéristique du gros orteil, qui reste un élément diagnostique distinctif. Cette terminologie spécifique a souligné l’importance de descriptions cliniques précises pour diagnostiquer et comprendre les maladies. L’accent mis sur la podagre, en particulier, a illustré la reconnaissance de la nature localisée des crises de goutte, qui commencent souvent dans les membres inférieurs et peuvent entraîner des douleurs intenses et un handicap.
En outre, le médecin Galien (129-216 après J.-C.) a décrit les tophus, qui sont des dépôts de cristaux d’urate. Les contributions de Galien à la compréhension de la goutte ont été importantes, car il a fourni des descriptions détaillées des manifestations physiques de la maladie. Son travail s’est appuyé sur les bases posées par Hippocrate et d’autres premiers médecins, faisant progresser les connaissances médicales. Les nombreux écrits de Galien couvraient un large éventail de sujets médicaux, et ses observations sur la goutte comprenaient l’identification des tophus, qui sont des nodules palpables formés par le dépôt de cristaux d’urate dans les tissus. Ces nodules, souvent trouvés dans les oreilles, les articulations et d’autres zones, sont devenus une caractéristique de la goutte chronique.
L’influence de Galien sur la médecine s’est étendue bien au-delà de sa vie, et ses enseignements ont été vénérés tout au long du Moyen Âge et jusqu’à la Renaissance. L’importance qu’il accordait à l’observation empirique des patients et à la documentation systématique des symptômes a contribué à façonner la pratique de la médecine pendant des siècles. L’intégration par Galien des connaissances anatomiques à la pratique clinique a été particulièrement importante dans le contexte de la goutte, car elle a permis de mieux comprendre les manifestations physiques et la progression de la maladie.
En outre, la compréhension de la goutte ne se limitait pas aux Grecs. Dans d’autres parties du monde antique, des observations similaires ont été faites. Dans l’Égypte antique, par exemple, on trouve des traces de traitements contre les douleurs articulaires qui correspondent aux symptômes de la goutte. Le papyrus Ebers, un ancien document médical égyptien datant d’environ 1550 av. J.-C., contient des références à des affections qui ressemblent à la goutte, ce qui indique que la maladie était reconnue et traitée dans diverses cultures.
La compréhension de la goutte dans l’Antiquité recoupait également les conceptions culturelles et philosophiques plus larges de la santé et de la maladie. Le concept d’humeurs, qui était au cœur de la médecine grecque antique, a joué un rôle dans l’interprétation de la goutte. Selon la théorie humorale, le corps était composé de quatre humeurs : le sang, le flegme, la bile noire et la bile jaune. On pensait qu’un déséquilibre entre ces humeurs était à l’origine de la maladie. Dans le cas de la goutte, on pensait qu’un excès de flegme ou de bile noire contribuait à la formation de cristaux d’urate et à l’inflammation articulaire qui en résultait.
L’approche holistique de la médecine pratiquée par les médecins de l’Antiquité, qui prenait en compte l’alimentation, le mode de vie et les facteurs environnementaux, se reflète dans les approches modernes de la prise en charge de la goutte. Les stratégies de traitement contemporaines mettent l’accent sur l’importance des modifications du régime alimentaire, de la gestion du poids et d’autres interventions sur le mode de vie pour prévenir et contrôler les crises de goutte. Ce lien durable entre les pratiques médicales anciennes et modernes souligne la pertinence intemporelle des connaissances fournies par les premiers médecins comme Hippocrate et Galien.
Au Moyen Âge , la perception de la goutte était profondément influencée par les croyances médicales de l’époque, souvent teintées de superstitions et de théories héritées de l’Antiquité. La goutte était fréquemment associée à la richesse, car elle touchait principalement ceux qui avaient accès à des aliments riches en purines, comme la viande rouge et les fruits de mer, et qui consommaient de grandes quantités d’alcool.
La vision médiévale de la goutte s’appuyait parfois sur la théorie des humeurs, un concept médical datant de la Grèce antique. Selon cette perspective, les maladies résultaient de déséquilibres dans les humeurs du corps, qui étaient considérées comme des fluides vitaux tels que le sang, la bile noire, la bile jaune et les mucosités. On pensait que la goutte était causée par un excès d’une de ces humeurs, souvent attribué à un style de vie luxueux et à une suralimentation.
Les médecins médiévaux, influencés par les travaux d’anciens érudits comme Galien et Hippocrate, croyaient que le maintien d’un équilibre entre les quatre humeurs était essentiel à la santé. La goutte, souvent considérée comme le résultat d’une consommation excessive de nourriture, était censée être causée par un excès de bile noire ou de mucosités. Les traitements de cette période visaient à rétablir cet équilibre et comprenaient des pratiques telles que la saignée, la purge et l’utilisation de remèdes à base de plantes.
La saignée, en particulier, était un traitement courant contre la goutte. Les médecins pensaient qu’en retirant le sang, ils pouvaient réduire l’excès d’humeur responsable de la maladie. Cette pratique était souvent réalisée à l’aide de sangsues ou en pratiquant de petites incisions pour laisser couler le sang. Malgré son utilisation répandue, la saignée n’était pas toujours efficace et pouvait parfois entraîner d’autres complications.

Les recommandations alimentaires du Moyen Âge reflétaient également la croyance en l’équilibre humoral. On conseillait souvent aux personnes souffrant de goutte d’éviter les aliments considérés comme « chauds » ou « humides », car on pensait qu’ils aggraveraient la maladie. On les encourageait plutôt à consommer des aliments « rafraîchissants » qui aideraient à rétablir l’équilibre. Cela signifiait souvent éviter les viandes riches, l’alcool et certaines épices, et consommer plutôt plus de céréales, de légumes et de fruits.
Au Moyen Âge, la goutte était également considérée sous un angle moral et social, en plus des traitements diététiques et médicaux. Comme elle touchait souvent les personnes aisées, la goutte était parfois considérée comme une « maladie des rois » ou une « maladie patricienne ». Cette association avec la richesse et l’indulgence a donné lieu à un certain jugement moral, les personnes souffrant de goutte étant souvent perçues comme ayant elles-mêmes provoqué la maladie par la gloutonnerie et les excès.
La littérature et l’art médiévaux ont souvent représenté la goutte d’une manière qui renforçait ces vues moralistes. Les peintures et les manuscrits de l’époque montrent souvent des individus avec des articulations gonflées et douloureuses, accompagnées de légendes ou de descriptions qui soulignent le lien entre leur souffrance et leurs choix de vie. Cette représentation moraliste a contribué à la stigmatisation associée à la goutte, en faisant d’elle non seulement une maladie physique, mais un symbole d’excès et d’échec moral.
Malgré ces attitudes dominantes, des progrès ont été réalisés dans la compréhension de la goutte au Moyen Âge. L’observation du caractère héréditaire de la maladie, par exemple, a indiqué que la génétique jouait un rôle, même si cette compréhension était rudimentaire par rapport aux connaissances modernes. De plus, certains médecins médiévaux ont reconnu l’importance de l’acide urique, même s’ils ne comprenaient pas complètement son rôle dans la maladie.
Renaissance À la Renaissance, l’évolution des connaissances sur la goutte marque un tournant dans l’approche de cette maladie. Les progrès des observations cliniques contribuent à affiner les connaissances médicales et à établir un lien plus clair entre la consommation d’aliments riches en purines et l’apparition de la goutte. Cette période marque le passage d’une vision médiévale souvent imprégnée de superstition à une approche plus scientifique et empirique de la médecine.
Paracelse (1490-1541) est l’un des principaux acteurs de la compréhension de la goutte à la Renaissance. Médecin et alchimiste suisse, Paracelse a grandement contribué à l’étude de diverses maladies, dont la goutte. Il a décrit des dépôts de calcaire dans les articulations, qu’il a qualifiés de formations « pierreuses ». Il s’agissait d’une étape importante dans la reconnaissance des manifestations physiques de la maladie et la compréhension de sa pathologie. L’approche de Paracelse en matière de médecine, qui mettait l’accent sur l’observation et l’expérimentation, a jeté les bases de futures recherches scientifiques sur la goutte et d’autres maladies.
La Renaissance a également été une période d’intérêt accru pour l’anatomie et la physiologie, stimulée par la redécouverte de textes classiques et la publication de nouveaux ouvrages remettant en question les anciens paradigmes. Cette curiosité intellectuelle a conduit à des avancées significatives dans la compréhension des mécanismes sous-jacents de la goutte. Les études anatomiques, souvent basées sur des dissections, ont permis d’en savoir plus sur la structure et la fonction des articulations, offrant un meilleur contexte pour comprendre comment la goutte affectait le corps.
L’une des avancées les plus révolutionnaires dans l’étude de la goutte au cours de cette période est venue d’Anton van Leeuwenhoek (1632-1723), un scientifique néerlandais connu pour ses travaux pionniers en microscopie. L’utilisation du microscope par Van Leeuwenhoek lui a permis d’observer des spécimens biologiques à des grossissements sans précédent. Au cours de ses examens, il est devenu le premier à décrire des cristaux provenant d’un tophus goutteux, les identifiant comme des cristaux d’urate. Cette découverte a constitué une avancée monumentale dans le diagnostic de la goutte, car elle a fourni des preuves concrètes de la présence de la maladie au niveau microscopique.
Les observations de Van Leeuwenhoek étaient révolutionnaires, car elles établissaient un lien tangible entre les symptômes de la goutte et ses causes physiques. Sa documentation et ses descriptions méticuleuses de ces cristaux ont offert de nouvelles perspectives sur la nature de la goutte et son développement. Cette avancée a également souligné l’importance des innovations technologiques, telles que le microscope, pour faire progresser les connaissances médicales et améliorer la précision du diagnostic.

Antonie van Leeuwenhoek, un scientifique néerlandais pionnier, a révolutionné la compréhension de la vie microscopique grâce à ses observations détaillées à l’aide d’un microscope qu’il a lui-même conçu. Son travail révolutionnaire s’est étendu à l’étude de la goutte, où il a été le premier à décrire des cristaux provenant d’un tophus goutteux. La documentation méticuleuse de ces cristaux par Leeuwenhoek a jeté les bases de futures recherches sur la maladie, faisant progresser la connaissance de sa physiopathologie et contribuant à démystifier ses causes. Ses contributions restent une pierre angulaire dans le domaine de la microscopie médicale et de la recherche sur la goutte.
La compréhension de la goutte au cours de la Renaissance ne se limitait pas aux connaissances anatomiques et physiologiques. On reconnaissait également de plus en plus le rôle de l’alimentation et du mode de vie dans le développement et la gestion de la maladie. Les médecins de la Renaissance ont commencé à conseiller aux patients d’éviter les aliments riches en purines, comme la viande rouge et les fruits de mer, qui étaient censés contribuer à l’accumulation d’acide urique dans l’organisme. Ces conseils diététiques représentaient une approche plus ciblée et préventive de la prise en charge de la goutte, s’éloignant des théories humorales de la période médiévale.
La reconnaissance de l’importance de l’alimentation dans la gestion de la goutte à la Renaissance a également conduit à l’élaboration de régimes alimentaires spécifiques visant à réduire le risque de crises de goutte. Ces régimes comprenaient souvent des recommandations visant à augmenter la consommation de fruits et de légumes, qui étaient censés avoir un effet bénéfique sur la santé générale et aider à atténuer les effets de l’accumulation d’acide urique. Cette approche holistique du traitement, qui tenait compte à la fois des facteurs liés à l’alimentation et au mode de vie, a marqué un changement important dans la pratique médicale et a jeté les bases des approches modernes de la gestion de la goutte.
Outre les recommandations diététiques, la Renaissance a également vu l’apparition de divers remèdes à base de plantes et de potions visant à soulager les symptômes de la goutte. Ces remèdes étaient souvent dérivés de plantes connues pour leurs propriétés anti-inflammatoires, comme la colchicine, extraite du colchicum autumnale. La colchicine est devenue un traitement populaire pour les crises de goutte aiguës, soulageant la douleur intense et l’inflammation associées à la maladie. L’utilisation de ces remèdes représentait une forme précoce d’intervention pharmacologique dans le traitement de la goutte, en complément des modifications du régime alimentaire et du mode de vie.
La Renaissance a donc été une période de progrès significatifs dans la compréhension et la prise en charge de la goutte. Les contributions de personnalités telles que Paracelse et Anton van Leeuwenhoek, ainsi que les progrès plus vastes de l’anatomie, de la physiologie et de la pratique médicale, ont contribué à transformer l’approche de cette maladie. Le passage des superstitions médiévales à un cadre plus scientifique et empirique a jeté les bases des développements futurs de la recherche et du traitement de la goutte, dont beaucoup continuent d’influencer les pratiques médicales modernes. L’héritage de la Renaissance dans le contexte de la goutte est celui de l’innovation, de la découverte et d’une meilleure compréhension de l’interaction complexe entre l’alimentation, le mode de vie et la maladie.
XVIIIe et XIXe siècles Aux XVIIIe et XIXe siècles, la goutte a continué d’être étroitement liée à des personnages historiques, ce qui a conféré à la maladie une aura particulière. Des personnalités de la royauté européenne, comme le roi George IV d’Angleterre, étaient connues pour souffrir de cette maladie, ce qui a renforcé la perception de la goutte comme une maladie des riches et influents. L’association de la goutte à des personnages aussi éminents a contribué à faire connaître la maladie et à susciter un intérêt croissant pour sa compréhension et son traitement.

Au cours de cette période, des progrès considérables ont été réalisés dans la compréhension des mécanismes à l’origine de la goutte. L’une des avancées majeures a été l’identification de la composition des dépôts goutteux. William Wollaston (1766-1828) a découvert que les tophus, les masses nodulaires caractéristiques de la goutte, sont constitués de cristaux d’urate. Cette découverte a été cruciale pour comprendre la nature chimique des dépôts à l’origine des symptômes douloureux de la goutte.
Alfred Baring Garrod (1819-1907) a également fait une avancée majeure en découvrant que les patients souffrant de goutte souffraient d’hyperuricémie, c’est-à-dire d’un taux anormalement élevé d’acide urique dans le sang. Cette découverte a été déterminante car elle a établi un lien clair entre l’acide urique et la goutte, fournissant ainsi une base biochimique à la maladie. Les travaux de Garrod ont jeté les bases de la compréhension de la physiopathologie de la goutte et ont ouvert de nouvelles voies pour son traitement.
La reconnaissance de l’hyperuricémie comme facteur clé de la goutte a conduit au développement d’approches thérapeutiques plus ciblées. Les ajustements alimentaires sont devenus un aspect important de la prise en charge de la goutte. Il a été conseillé aux patients de réduire leur consommation d’aliments riches en purine, comme la viande rouge, les fruits de mer et les boissons alcoolisées, qui étaient connus pour contribuer à l’accumulation d’acide urique dans le sang. Ces conseils diététiques constituaient un changement important par rapport aux recommandations antérieures, moins spécifiques.
Outre les changements alimentaires, les XVIIIe et XIXe siècles ont vu l’introduction de médicaments spécifiques visant à soulager les symptômes de la goutte. L’un des traitements les plus connus était la colchicine, dérivée du crocus d’automne, Colchicum autumnale. La colchicine s’est avérée efficace pour réduire l’inflammation et la douleur associées aux crises de goutte aiguës, et elle est devenue un traitement standard pour la gestion de la maladie.
Le XIXe siècle a également été témoin de progrès dans la compréhension des facteurs génétiques et environnementaux contribuant à la goutte. Les médecins ont commencé à observer que la goutte avait tendance à être héréditaire, ce qui suggère une composante héréditaire de la maladie. Cette observation a mis en évidence une prédisposition génétique à la goutte, bien que les mécanismes génétiques spécifiques n’aient pas encore été entièrement compris.
De plus, le développement de meilleures techniques de diagnostic a permis d’améliorer l’identification et la prise en charge de la goutte. L’utilisation d’analyses chimiques pour mesurer les niveaux d’acide urique dans le sang s’est affinée, permettant des diagnostics plus précis. Cette période a également vu l’émergence de descriptions cliniques plus détaillées de la goutte, contribuant à la distinguer des autres formes d’arthrite et de maladies articulaires.
L’association de la goutte avec des personnages historiques importants et les progrès de la science médicale au cours des XVIIIe et XIXe siècles ont joué un rôle crucial dans la démystification de la maladie. La goutte était de plus en plus considérée comme une maladie qui pouvait être étudiée, diagnostiquée et traitée, plutôt que comme une simple conséquence d’un mode de vie luxueux. Ces développements ont marqué une avancée significative dans la compréhension et la prise en charge de la goutte, ouvrant la voie à de nouvelles avancées au XXe siècle.
XXe siècle Au cours du XXe siècle, les progrès de la médecine ont considérablement amélioré la compréhension de la physiopathologie de la goutte. Une avancée majeure a été l’identification de cristaux d’urate dans les articulations, une découverte qui a jeté les bases d’une meilleure compréhension des mécanismes sous-jacents de la maladie. Folin et Denis (1913) ont développé la première méthode fiable de mesure de l’acide urique, facilitant ainsi le diagnostic et la prise en charge.
JL Hollander (1910-2000) a perçu la présence de ce qu’il pensait être des cristaux dans le liquide synovial de patients goutteux, tandis que Daniel J McCarthy (1960) a identifié des cristaux de CPPD et de MSU, toujours présents dans les échantillons de liquide synovial obtenus au moment des crises. Ces découvertes ont amélioré la précision du diagnostic et l’efficacité du traitement.
Au XXIe siècle , la goutte demeure un problème de santé mondial et les recherches s’intensifient pour mieux comprendre les facteurs génétiques et environnementaux qui contribuent à cette maladie complexe. Les progrès de la génétique ont permis d’identifier des variations susceptibles d’accroître la prédisposition d’un individu à développer la goutte. Les chercheurs explorent les mécanismes moléculaires sous-jacents et les interactions génétiques pour mieux comprendre la susceptibilité à la maladie.
Les approches thérapeutiques modernes incluent des agents réduisant les niveaux d’acide urique et des médicaments anti-inflammatoires plus ciblés. Les interventions diététiques personnalisées visent à minimiser les déclencheurs potentiels tels que les aliments riches en purines, en alcool et en sucres ajoutés, ce qui reflète l’importance continue de la gestion diététique.
Physiopathologie de l’arthrite goutteuse
La physiopathologie de l’arthrite goutteuse repose sur l’accumulation de cristaux d’urate monosodique (MSU) dans les articulations, déclenchant une réponse inflammatoire du corps. Ce processus complexe commence avec l’hyperuricémie, une condition où le taux d’acide urique dans le sang dépasse la capacité du corps à l’éliminer. L’acide urique, produit lors de la dégradation des purines, forme des cristaux de MSU qui se déposent dans les articulations.
Lorsque ces cristaux pénètrent dans les articulations, le système immunitaire réagit, provoquant une inflammation aiguë. Les macrophages reconnaissent les cristaux de MSU comme des corps étrangers et libèrent des médiateurs inflammatoires tels que l’interleukine-1β (IL-1β). Cette cytokine joue un rôle central dans la cascade inflammatoire, activant d’autres cellules immunitaires et provoquant une réponse en chaîne.
L’inflammation résultante conduit à des symptômes classiques de l’arthrite goutteuse, tels que la douleur, le gonflement, la rougeur et la chaleur dans les articulations touchées. La décharge de cytokines pro-inflammatoires contribue à la destruction du cartilage et des tissus articulaires, aggravant les dommages.
Le cycle de l’arthrite goutteuse est caractérisé par des accès aigus de douleur articulaire, connus sous le nom de crises de goutte. Ces crises surviennent souvent de manière soudaine, souvent la nuit, et peuvent être déclenchées par des facteurs tels que la consommation excessive d’aliments riches en purines, la déshydratation ou le stress.
La physiopathologie de l’arthrite goutteuse ne se limite pas aux articulations. L’accumulation de cristaux de MSU peut également provoquer la formation de tophi, des dépôts visibles de cristaux sous la peau, dans les tendons et les articulations. Ces tophi peuvent causer des déformations permanentes et des dommages aux tissus environnants.
De plus, l’arthrite goutteuse est souvent associée à des comorbidités, telles que l’hypertension, l’insuffisance rénale et le diabète, soulignant la complexité de ses ramifications physiopathologiques. L’hyperuricémie elle-même peut contribuer à ces comorbidités, créant un cercle vicieux de complications médicales.
- Formation des cristaux d’urate : L’acide urique est un produit naturel de la dégradation des purines, des composés présents dans certains aliments et dans les cellules du corps. Lorsque les niveaux d’acide urique dans le sang deviennent trop élevés, les cristaux d’urate ont tendance à se former. Ces cristaux se déposent dans les articulations, déclenchant le processus inflammatoire.
- Phagocytose des cristaux par les cellules immunitaires : Les cristaux d’urate provoquent une réaction du système immunitaire. Les cellules immunitaires, appelées phagocytes, tentent de neutraliser les cristaux en les phagocytant.
- Activation de l’inflammation : Lorsque les phagocytes tentent de détruire les cristaux d’urate, ils libèrent des médiateurs inflammatoires, tels que l’interleukine-1β (IL-1β), qui jouent un rôle clé dans le déclenchement de l’inflammation.
- Réponse inflammatoire : L’IL-1β et d’autres médiateurs inflammatoires activent les cellules immunitaires et recrutent davantage de phagocytes vers le site de l’inflammation. Cela entraîne une réponse inflammatoire caractérisée par une rougeur, une chaleur, un gonflement et une douleur dans l’articulation touchée.
- Attaques aiguës et chroniques : Les attaques aiguës de goutte sont déclenchées par la libération soudaine de cristaux d’urate dans une articulation, provoquant une inflammation intense. Au fil du temps, des dépôts de cristaux d’urate, appelés tophi, peuvent se former dans et autour des articulations, conduisant à une inflammation chronique et à des dommages articulaires.
- Réponse immunitaire adaptative : La répétition des attaques de goutte peut entraîner une réponse immunitaire adaptative, où le système immunitaire mémorise la présence des cristaux d’urate et réagit de manière plus rapide et intense lors d’attaques ultérieures.
La physiopathologie de l’arthrite goutteuse est complexe et implique une interaction entre les niveaux d’acide urique, la formation de cristaux, la réponse immunitaire innée et adaptative, ainsi que l’inflammation. La gestion de cette condition vise à réduire les niveaux d’acide urique, à contrôler l’inflammation et à prévenir les attaques récurrentes.
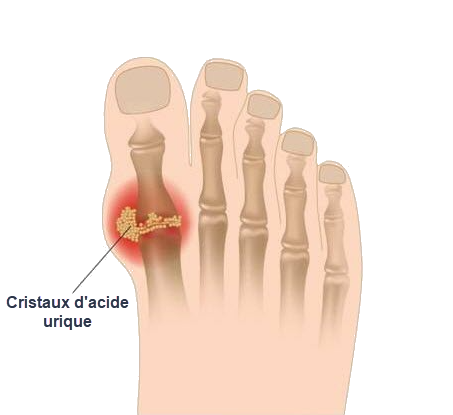
Causes de l’arthrite goutteuse
Les causes de l’arthrite goutteuse sont profondément enracinées dans le métabolisme de l’acide urique. L’hyperuricémie, caractérisée par un taux élevé d’acide urique dans le sang, est le principal facteur déclenchant de cette affection rhumatismale. Comprendre les causes de l’arthrite goutteuse nécessite un examen approfondi de la façon dont l’acide urique est produit, métabolisé et éliminé par l’organisme.
L’acide urique est un sous-produit naturel de la dégradation des purines, des composés présents dans certains aliments et produits cellulaires. Dans des conditions normales, l’acide urique est filtré par les reins et excrété dans l’urine. Cependant, lorsque la production d’acide urique augmente ou l’élimination est compromise, l’hyperuricémie peut se développer, créant un terrain propice à la formation de cristaux de monosodium d’urate (MSU) responsables de l’arthrite goutteuse.
Plusieurs facteurs contribuent à l’hyperuricémie. L’un d’eux est le régime alimentaire, en particulier la consommation excessive d’aliments riches en purines tels que les viandes rouges, les fruits de mer, les abats et les boissons sucrées. Les purines issues de ces aliments sont décomposées en acide urique, contribuant ainsi à l’accumulation.
La génétique joue également un rôle dans la prédisposition à l’arthrite goutteuse. Certains individus peuvent avoir une capacité réduite à éliminer efficacement l’acide urique, augmentant ainsi le risque d’hyperuricémie et de développement de la maladie. Les antécédents familiaux d’arthrite goutteuse peuvent donc accroître la probabilité de cette affection.
Des conditions médicales sous-jacentes, telles que l’obésité, l’hypertension et les maladies rénales, peuvent aggraver l’hyperuricémie. L’obésité, en particulier, est associée à une augmentation de la production d’acide urique et à une réduction de son excrétion, créant un environnement propice à la cristallisation.
La consommation excessive d’alcool, en particulier de bière, est un facteur de risque bien établi de l’arthrite goutteuse. L’alcool interfère avec l’élimination de l’acide urique par les reins, favorisant ainsi son accumulation. De plus, l’alcool peut stimuler la production accrue d’acide urique dans le foie.
- Hyperuricémie : La principale cause de la goutte est une concentration élevée d’acide urique dans le sang, appelée hyperuricémie. L’acide urique est un sous-produit de la dégradation des purines, des composants que l’on trouve dans certains aliments et dans les cellules de l’organisme.
- Alimentation : Certains aliments riches en purines peuvent contribuer à l’augmentation des niveaux d’acide urique. Cela inclut la viande rouge, les abats, les fruits de mer, les boissons sucrées, et l’alcool, en particulier la bière.
- Facteurs génétiques : Il existe une composante génétique dans la prédisposition à l’arthrite goutteuse. Si des membres de la famille ont eu des antécédents de goutte, il peut y avoir une probabilité accrue de développer la maladie.
- Problèmes rénaux : Les reins jouent un rôle crucial dans l’élimination de l’acide urique. Les problèmes rénaux, tels que l’insuffisance rénale, peuvent entraîner une accumulation d’acide urique dans le corps.
- Obésité : L’obésité est associée à un risque accru de goutte, probablement en raison de l’augmentation de la production d’acide urique et d’une réduction de son excrétion par les reins.
- Consommation d’alcool : La consommation excessive d’alcool, en particulier de bière, peut augmenter les niveaux d’acide urique et augmenter le risque de développer la goutte.
- Certains médicaments : Certains médicaments, tels que les diurétiques, utilisés pour traiter l’hypertension artérielle, peuvent augmenter les niveaux d’acide urique dans le sang, ce qui peut contribuer à la goutte.
- Âge et sexe : La goutte est plus fréquente chez les hommes, en particulier entre 30 et 60 ans. Les femmes ont tendance à avoir un risque plus faible avant la ménopause, mais le risque augmente après la ménopause.
- Maladies métaboliques : Certaines conditions métaboliques telles que le diabète et l’hyperlipidémie peuvent être associées à un risque accru de goutte.
- Traumatismes articulaires : Les blessures ou les traumatismes articulaires peuvent déclencher une crise de goutte en provoquant la libération de cristaux d’urate accumulés dans les articulations.
Autres
- Certaines maladies : Certains troubles médicaux, tels que l’hypertension artérielle, l’insuffisance rénale, et la psoriasis, peuvent augmenter le risque de goutte.
- Chimiothérapie : Certains médicaments de chimiothérapie peuvent influencer les niveaux d’acide urique, augmentant ainsi le risque de goutte.
- L’acidose : Un déséquilibre acido-basique dans le corps, connu sous le nom d’acidose, peut favoriser la formation de cristaux d’urate et contribuer au développement de la goutte.
- Déshydratation : Une hydratation insuffisante peut conduire à une concentration accrue d’acide urique dans l’organisme, favorisant ainsi la cristallisation et la formation de dépôts dans les articulations.
- Chirurgie bariatrique : Certains patients ayant subi une chirurgie bariatrique, telle que la chirurgie de pontage gastrique, peuvent présenter un risque accru de goutte en raison des changements dans le métabolisme.
- Syndrome métabolique : La présence de facteurs associés au syndrome métabolique, tels que l’obésité abdominale, l’hypertension, et la résistance à l’insuline, peut augmenter le risque de développer la goutte.
- Facteurs environnementaux : Certains éléments environnementaux, tels que l’exposition à des métaux lourds, pourraient être associés à un risque accru de goutte, bien que la recherche sur ce sujet soit encore limitée.
- Troubles de la thyroïde : Des troubles thyroïdiens, tels que l’hypothyroïdie, peuvent être associés à un risque accru de goutte.
- Niveaux élevés de triglycérides : Des taux élevés de triglycérides, un type de graisse présent dans le sang, peuvent être associés à un risque accru de goutte.
- Utilisation de certains médicaments : Certains médicaments, tels que les diurétiques thiazidiques utilisés pour traiter l’hypertension, peuvent augmenter les niveaux d’acide urique, contribuant ainsi au développement de la goutte.
- Syndrome d’apnée du sommeil : Il a été suggéré que le syndrome d’apnée du sommeil pourrait être lié à un risque accru de goutte.
- L’abus d’alcool : La consommation excessive d’alcool, en particulier de bière et d’alcools forts, est associée à un risque accru de goutte.
- Facteurs inflammatoires : Les maladies inflammatoires chroniques, telles que la polyarthrite rhumatoïde, peuvent être associées à un risque accru de goutte.
- Hypertension artérielle : Une pression artérielle élevée peut être un facteur de risque indépendant pour le développement de la goutte.
- Interventions chirurgicales majeures ou traumatismes graves : Des événements tels que des interventions chirurgicales majeures ou des traumatismes graves peuvent parfois déclencher des crises de goutte.
- Sensibilité génétique aux cristaux d’urate : La susceptibilité génétique individuelle peut influencer la manière dont le corps réagit aux cristaux d’urate, contribuant ainsi à la goutte.
Symptômes de l’arthrite goutteuse
Les symptômes de l’arthrite goutteuse sont souvent aigus, marqués par des crises douloureuses soudaines et intenses, généralement localisées dans les articulations. Cette affection inflammatoire, résultant de la cristallisation de l’acide urique, provoque des symptômes caractéristiques qui affectent principalement les articulations, mais peuvent également avoir des répercussions sur d’autres parties du corps.
La manifestation la plus emblématique de l’arthrite goutteuse est la crise de goutte. Ces épisodes douloureux surviennent généralement de manière soudaine, souvent la nuit, et touchent fréquemment l’articulation du gros orteil. La douleur atteint son pic en quelques heures, provoquant un inconfort intense, une rougeur, un gonflement et une sensibilité au toucher dans la zone touchée. Les mouvements articulaires deviennent extrêmement douloureux, limitant la mobilité.
Outre la crise de goutte, d’autres articulations peuvent également être affectées, telles que les genoux, les chevilles, les coudes et les poignets. La fréquence et la gravité des crises varient d’une personne à l’autre, certains pouvant éprouver des épisodes sporadiques tandis que d’autres connaissent une goutte chronique avec des symptômes persistants.
L’inflammation résultant de l’arthrite goutteuse peut provoquer la formation de tophi, des dépôts de cristaux d’urate visibles sous la peau. Ces masses dures peuvent se développer autour des articulations touchées, des doigts, des coudes ou d’autres zones du corps. Les tophi peuvent causer des déformations articulaires et, dans certains cas, percer la peau, provoquant un écoulement de cristaux blancs.
Au fil du temps, les crises récurrentes non traitées peuvent conduire à des dommages articulaires permanents, à une diminution de la mobilité et à la formation de calculs rénaux. L’arthrite goutteuse peut également être associée à des symptômes systémiques tels que de la fièvre, une fatigue générale et une sensation de malaise.
Il est essentiel de noter que tous ceux qui ont des niveaux élevés d’acide urique dans le sang ne développeront pas nécessairement l’arthrite goutteuse, et certaines personnes peuvent présenter des niveaux élevés d’acide urique sans éprouver de symptômes. Cependant, lorsque les symptômes se manifestent, un diagnostic médical approprié et une gestion adéquate sont essentiels pour atténuer la douleur, réduire l’inflammation et prévenir les complications à long terme associées à cette forme particulière d’arthrite.
- Douleur articulaire aiguë : L’un des symptômes les plus caractéristiques de l’arthrite goutteuse est une douleur intense et soudaine dans une ou plusieurs articulations. La douleur est souvent décrite comme extrêmement vive et peut être déclenchée par des facteurs tels que la consommation d’alcool, des repas riches en purines, le stress ou des traumatismes.
- Inflammation articulaire : Les articulations touchées par la goutte peuvent devenir enflées, rouges et chaudes au toucher. L’inflammation est une réaction à la présence de cristaux d’urate dans l’articulation.
- Rougeur cutanée : La peau au-dessus de l’articulation touchée peut devenir rouge et tendue en raison de l’inflammation sous-jacente.
- Sensibilité au toucher : Les articulations affectées peuvent être sensibles au toucher, et même une légère pression peut déclencher une douleur intense.
- Mobilité réduite : En raison de la douleur et de l’inflammation, la mobilité de l’articulation touchée peut être considérablement réduite. Les mouvements peuvent devenir difficiles.
- Attaques récurrentes : Les symptômes de l’arthrite goutteuse se manifestent souvent par des attaques récurrentes. Après une crise aiguë, la personne peut passer par des périodes intercritiques sans symptômes apparents.
- Tophus : À mesure que la maladie progresse, des dépôts de cristaux d’urate, appelés tophi, peuvent se former sous la peau, formant des nodules visibles et palpables. Les tophi peuvent causer des déformations articulaires et peuvent également se former dans d’autres zones du corps.
Facteurs causant un excès d’acide urique
Un excès d’acide urique dans le corps, connu sous le nom d’hyperuricémie, peut être causé par plusieurs facteurs. L’acide urique est un produit naturel de la dégradation des purines, des composés présents dans certains aliments et dans les cellules du corps. Lorsque le corps produit trop d’acide urique ou élimine trop peu par les reins, il peut entraîner une accumulation, conduisant à des problèmes tels que la goutte ou la formation de calculs rénaux. Les facteurs causant un excès d’acide urique comprennent :
- Alimentation riche en purines : Certains aliments sont riches en purines, favorisant la production d’acide urique. Les viandes rouges, les abats, les fruits de mer, les poissons gras, les boissons sucrées et l’alcool sont des exemples d’aliments à forte teneur en purines.
- Obésité : Le surpoids est associé à un risque accru d’hyperuricémie. L’excès de tissu adipeux peut influencer la production d’acide urique et sa capacité d’élimination par les reins.
- Insuffisance rénale : Les reins jouent un rôle crucial dans l’élimination de l’acide urique. Une insuffisance rénale peut entraîner une accumulation d’acide urique dans le sang.
- Hérédité : La prédisposition génétique peut rendre certaines personnes plus susceptibles de développer une hyperuricémie.
- Certaines maladies et conditions : Des maladies telles que le syndrome métabolique, le diabète, l’hypertension artérielle et le syndrome de Lesch-Nyhan peuvent être associées à un excès d’acide urique.
- Certains médicaments : Certains médicaments, tels que les diurétiques, les médicaments immunosuppresseurs, et certains médicaments contre le cancer, peuvent influencer les niveaux d’acide urique.
- Mode de vie : Des facteurs liés au mode de vie, tels que la sédentarité et la consommation excessive d’alcool, peuvent contribuer à l’hyperuricémie.
La gestion de l’excès d’acide urique implique souvent des changements de régime alimentaire, la perte de poids, la réduction de la consommation d’alcool et la prise de médicaments selon les besoins.
Régions du corps qui peuvent être atteintes par la goutte
- Pied : La goutte affecte souvent le gros orteil, provoquant une inflammation douloureuse connue sous le nom de podagre. Cependant, d’autres parties du pied, comme la cheville, le talon et le dessus du pied, peuvent également être touchées.
- Cheville : L’articulation de la cheville peut être le site d’attaques de goutte, provoquant une enflure, une rougeur et une douleur intense.
- Genou : Le genou est une autre articulation fréquemment touchée par la goutte. L’inflammation de l’articulation du genou peut entraîner des douleurs sévères et une réduction de la mobilité.
- Main : Bien que moins fréquente, la goutte peut affecter les articulations des mains, y compris les doigts, les poignets et les coudes.
- Coude : L’articulation du coude peut être touchée par des dépôts de cristaux d’urate, provoquant une douleur, un gonflement et une sensibilité.
- Poignet : Les articulations du poignet peuvent également être touchées par des crises de goutte, entraînant des symptômes similaires tels que l’enflure et la douleur.
- Autres articulations : Bien que moins courant, la goutte peut également affecter d’autres articulations du corps, y compris les épaules, les hanches et les oreilles.
Stades de la goutte
- Hyperuricémie asymptomatique : Au début de la goutte, les niveaux d’acide urique dans le sang (hyperuricémie) peuvent être élevés, mais il n’y a pas encore de symptômes apparents. Cela peut durer pendant des années sans que la personne en soit consciente.
- Goutte aiguë : La première crise de goutte aiguë survient généralement de manière soudaine et intense. Elle se caractérise par une douleur aiguë, une inflammation, une rougeur et une chaleur dans une ou plusieurs articulations, souvent le gros orteil. Ces attaques peuvent être déclenchées par des facteurs tels que la consommation excessive d’alcool, des repas riches en purines, le stress ou des traumatismes.
- Intervalle intercritique : Après la première crise, une période intercritique peut survenir, au cours de laquelle la personne ne présente aucun symptôme. Cependant, au fil du temps, ces intervalles peuvent raccourcir, et les attaques de goutte aiguë peuvent devenir plus fréquentes.
- Goutte tophacée : Si la goutte n’est pas bien contrôlée, des dépôts de cristaux d’urate, appelés tophi, peuvent se former sous la peau, près des articulations touchées. Les tophi sont souvent visibles et peuvent causer des déformations articulaires. Ils peuvent également se former dans d’autres parties du corps, y compris les oreilles et les tendons.
- Goutte chronique : À mesure que la maladie progresse, elle peut évoluer vers un stade chronique caractérisé par des attaques de goutte plus fréquentes, des dommages articulaires persistants, et des complications telles que des calculs rénaux dus à l’accumulation d’urate dans les reins.
Une journée dans la vie d’une personne atteinte de la goutte
Vivre avec la goutte implique de composer avec une maladie chronique qui peut avoir des répercussions importantes sur la vie quotidienne. La goutte, une forme d’arthrite inflammatoire, se caractérise par des crises soudaines et sévères de douleur, de gonflement et de rougeur dans les articulations, souvent au niveau du gros orteil. Voici un aperçu d’une journée typique pour une personne aux prises avec cette maladie.
Matin
La journée commence souvent avec raideur et inconfort. Les matins sont particulièrement difficiles car les articulations qui sont restées immobiles pendant la nuit peuvent être plus douloureuses au réveil. De nombreuses personnes atteintes de goutte ressentent une raideur matinale dans les articulations touchées, ce qui peut rendre difficile le fait de sortir du lit et de commencer la journée. Une douche ou un bain chaud peut aider à atténuer cette raideur, en procurant un certain soulagement et en facilitant les mouvements.
Le petit-déjeuner doit être soigneusement étudié, car l’alimentation joue un rôle crucial dans la gestion de la goutte. Les aliments riches en purines, comme la viande rouge, les fruits de mer et certains légumes, peuvent augmenter le taux d’acide urique dans le sang, déclenchant ainsi des crises de goutte. Un petit-déjeuner typique peut inclure des options à faible teneur en purines comme des céréales complètes, des produits laitiers faibles en gras et beaucoup d’eau pour aider à éliminer l’acide urique de l’organisme.
En milieu de matinée
La douleur persistante et la mobilité limitée causées par la goutte peuvent gêner le travail ou les activités quotidiennes. Chez les personnes ayant un travail sédentaire, rester assis pendant de longues périodes peut aggraver la raideur des articulations. Des pauses régulières pour se lever, s’étirer et bouger sont essentielles pour maintenir la souplesse des articulations. La gestion de la douleur est une préoccupation constante et des médicaments anti-inflammatoires en vente libre ou des traitements sur ordonnance peuvent être nécessaires pour maîtriser les symptômes.
Déjeuner
Le choix du déjeuner est tout aussi important que celui du petit-déjeuner. Une alimentation équilibrée, axée sur les aliments à faible teneur en purine, est essentielle. Une salade avec des protéines maigres, comme du poulet ou du tofu, et beaucoup de légumes, est un choix typique. L’hydratation reste une priorité, l’eau étant la boisson de choix pour aider à réduire les niveaux d’acide urique.
Après-midi
L’après-midi peut être synonyme de fatigue, à la fois en raison de la douleur chronique et des effets secondaires des médicaments. Des tâches simples comme marcher ou rester debout pendant de longues périodes peuvent être épuisantes. Pour ceux qui travaillent encore, il peut être nécessaire de discuter avec un employeur de mesures d’adaptation, comme du mobilier ergonomique ou la possibilité de prendre des pauses au besoin.
Soirée
Le dîner doit être choisi avec soin pour éviter de déclencher une crise de goutte. Les repas comprennent souvent des produits laitiers faibles en gras, des céréales complètes et beaucoup de fruits et de légumes. L’alcool, en particulier la bière et les spiritueux, est généralement évité car il peut augmenter les niveaux d’acide urique. Il reste important de rester hydraté, donc l’eau est à nouveau la boisson de choix.
Après le dîner, quelques exercices légers, comme la marche ou la natation, peuvent aider à maintenir la souplesse des articulations sans exercer trop de pression sur les zones touchées. Cependant, lors d’une poussée, le repos devient la priorité et les activités sont réduites au minimum pour éviter d’aggraver la douleur.
Nuit
Les routines du coucher peuvent inclure la prise de médicaments prescrits pour gérer les niveaux d’acide urique ou prévenir les poussées. Surélever l’articulation touchée peut aider à réduire l’enflure et l’inconfort pendant la nuit. Un matelas confortable et offrant un bon soutien est essentiel pour assurer une bonne nuit de sommeil, car la douleur peut souvent perturber le repos.
Vivre avec la goutte exige une vigilance et une gestion constantes. Les choix alimentaires, les stratégies de gestion de la douleur et les ajustements aux routines quotidiennes font partie intégrante de la gestion de cette maladie chronique. Malgré les défis, de nombreuses personnes atteintes de goutte trouvent des moyens de gérer leurs symptômes et de mener une vie épanouissante. Des examens réguliers auprès d’un professionnel de la santé sont essentiels pour surveiller la maladie et ajuster les plans de traitement si nécessaire, garantissant ainsi la meilleure qualité de vie possible.
Diagnostics differentiel de l’arthrite goutteuse
- Arthrite rhumatoïde : L’arthrite rhumatoïde est une maladie auto-immune qui provoque une inflammation des articulations. Elle peut également entraîner une douleur articulaire, un gonflement et une raideur, des symptômes partagés avec l’arthrite goutteuse. Cependant, les deux conditions ont des mécanismes pathologiques différents.
- Pseudo-goutte (chondrocalcinose articulaire) : La pseudo-goutte est une affection similaire à l’arthrite goutteuse, mais les cristaux responsables sont des cristaux de pyrophosphate de calcium. Elle peut causer des attaques aiguës de douleur et d’inflammation articulaire.
- Arthrose : L’arthrose est une maladie dégénérative des articulations caractérisée par l’usure du cartilage articulaire. Bien que les symptômes puissent inclure une douleur articulaire, la raideur et l’inflammation caractéristiques de l’arthrite goutteuse peuvent être moins prononcées.
- Arthrite réactive : L’arthrite réactive peut survenir en réponse à une infection dans une autre partie du corps. Elle peut également causer des symptômes articulaires similaires à ceux de l’arthrite goutteuse.
- Lupus érythémateux disséminé (LED) : Le lupus est une maladie auto-immune qui peut affecter les articulations, provoquant des symptômes similaires à ceux de l’arthrite goutteuse.
- Spondylarthrite ankylosante : Cette forme d’arthrite inflammatoire affecte principalement la colonne vertébrale, mais elle peut également impliquer d’autres articulations. Les symptômes peuvent inclure la douleur, la raideur et l’inflammation.
- Bursite : L’inflammation des bourses séreuses autour des articulations peut provoquer une douleur et un gonflement similaires à ceux de l’arthrite goutteuse.
- Infections articulaires : Les infections bactériennes ou virales des articulations peuvent également présenter des symptômes similaires à ceux de l’arthrite goutteuse.
Traitement de la goutte arthritique
- Médicaments anti-inflammatoires non stéroïdiens (AINS) : Les AINS, tels que l’ibuprofène ou le naproxène, sont souvent prescrits pour soulager la douleur et l’inflammation lors d’une crise de goutte. Ils n’influencent cependant pas les niveaux d’acide urique.
- Colchicine : La colchicine est un médicament spécifique pour la goutte qui peut être utilisé pour soulager la douleur et l’inflammation. Elle est souvent prescrite en association avec d’autres médicaments.
- Corticostéroïdes : Les injections de corticostéroïdes dans l’articulation touchée peuvent aider à soulager rapidement l’inflammation et la douleur.
- Médicaments pour réduire les niveaux d’acide urique :
- Allopurinol : Il inhibe la production d’acide urique.
- Febuxostat : Il réduit également la production d’acide urique.
- Probenécide : Il améliore l’élimination de l’acide urique par les reins.
- Hydratation et régime alimentaire : Boire beaucoup d’eau peut aider à éliminer l’acide urique. Un régime alimentaire adapté, limitant les aliments riches en purines (viandes rouges, fruits de mer, abats) et l’alcool, peut aider à prévenir les crises.
- Éviter les déclencheurs : Identifier et éviter les facteurs déclenchants, tels que la consommation excessive d’alcool, peut contribuer à la prévention des crises de goutte.
- Perte de poids : Pour les personnes en surpoids, la perte de poids peut réduire les niveaux d’acide urique et diminuer la fréquence des crises.
- Suivi médical régulier : Un suivi médical régulier est essentiel pour ajuster le traitement en fonction de la réponse individuelle et prévenir les complications à long terme.
Il est important de noter que le traitement de la goutte arthritique doit être adapté à chaque patient en fonction de la sévérité des symptômes, des antécédents médicaux et de la présence de facteurs de risque. Les personnes atteintes de goutte devraient consulter un professionnel de la santé pour un diagnostic précis et un plan de traitement personnalisé.
Aliments a éviter
- Viandes rouges : La consommation excessive de viandes rouges, en particulier de viande d’organes comme le foie et les reins, peut être associée à des niveaux élevés de purines.
- Fruits de mer : Certains fruits de mer, tels que les moules, les anchois, les sardines, et les crustacés, sont riches en purines et peuvent contribuer à l’hyperuricémie.
- Abats : Les abats, tels que le foie, les reins, et la langue, sont également riches en purines et doivent être consommés avec modération.
- Aliments riches en graisses saturées : Les aliments riches en graisses saturées, tels que les plats frits et les produits de charcuterie, peuvent aggraver l’inflammation associée à la goutte.
- Alcool : La consommation d’alcool, en particulier la bière et les spiritueux, peut augmenter les niveaux d’acide urique et déclencher des crises de goutte.
- Boissons sucrées : Les boissons sucrées, en particulier celles contenant du sirop de maïs à haute teneur en fructose, ont été associées à un risque accru de goutte.
- Certains légumes : Bien que la plupart des légumes soient bons pour les personnes atteintes de goutte, il est recommandé de limiter la consommation d’épinards, d’asperges et de champignons, car ils contiennent des quantités modérées de purines.
- Produits laitiers riches en matières grasses : Certains produits laitiers riches en matières grasses peuvent contribuer à l’inflammation. Il est recommandé de choisir des options laitières faibles en gras.
- Aliments riches en fructose : Les aliments et les boissons riches en fructose peuvent augmenter les niveaux d’acide urique. Cela inclut les jus de fruits, les sodas et les aliments transformés contenant des sirops de maïs à haute teneur en fructose.
- Grains raffinés : Les grains raffinés, tels que le pain blanc et les pâtes, peuvent être associés à un risque accru de goutte. Il est préférable de privilégier les grains entiers.
Autres
- Caféine : La caféine peut avoir des effets mixtes sur la goutte. Certaines études suggèrent qu’une consommation modérée de café pourrait être bénéfique, mais il est recommandé de surveiller la réaction individuelle.
- Édulcorants artificiels : Certains édulcorants artificiels, en particulier l’aspartame, ont été associés à un risque accru de goutte dans certaines études. Cependant, les preuves sont limitées et les réactions peuvent varier.
- Certains fruits : Bien que la plupart des fruits soient généralement considérés comme sains, certaines personnes atteintes de goutte peuvent être sensibles à des fruits spécifiques en raison de leur teneur en fructose. Cela peut varier d’une personne à l’autre.
- Aliments riches en oxalates : Certains aliments riches en oxalates, tels que les épinards, la rhubarbe et les betteraves, peuvent contribuer à la formation de cristaux d’urate et pourraient nécessiter une modération.
- Sel : Une consommation excessive de sel peut être associée à une augmentation de la pression artérielle, ce qui peut aggraver les symptômes de la goutte. Il est recommandé de limiter la consommation de sel et d’opter pour des alternatives plus saines.
- Suppléments de vitamine C : Des études ont montré que des doses élevées de suppléments de vitamine C peuvent augmenter les niveaux d’acide urique. Il est conseillé de discuter avec un professionnel de la santé avant de prendre des suppléments.
- Viandes transformées : Les viandes transformées, telles que les saucisses, les hot-dogs et les charcuteries, peuvent contenir des ingrédients qui favorisent l’inflammation et devraient être consommées avec modération.
- Aspirine à haute dose : Des doses élevées d’aspirine peuvent réduire l’élimination d’acide urique par les reins, augmentant ainsi les niveaux d’urate. Il est important de discuter de l’utilisation de l’aspirine avec un professionnel de la santé.
- Aliments épicés : Certains aliments épicés peuvent déclencher des réactions inflammatoires chez certaines personnes. Il peut être utile de surveiller la réaction individuelle aux aliments épicés.
- Certains légumes crucifères : Bien que la plupart des légumes soient bons, certains individus peuvent ressentir une augmentation des symptômes en consommant des légumes crucifères tels que le chou et le brocoli. Il est recommandé d’observer les réactions individuelles.
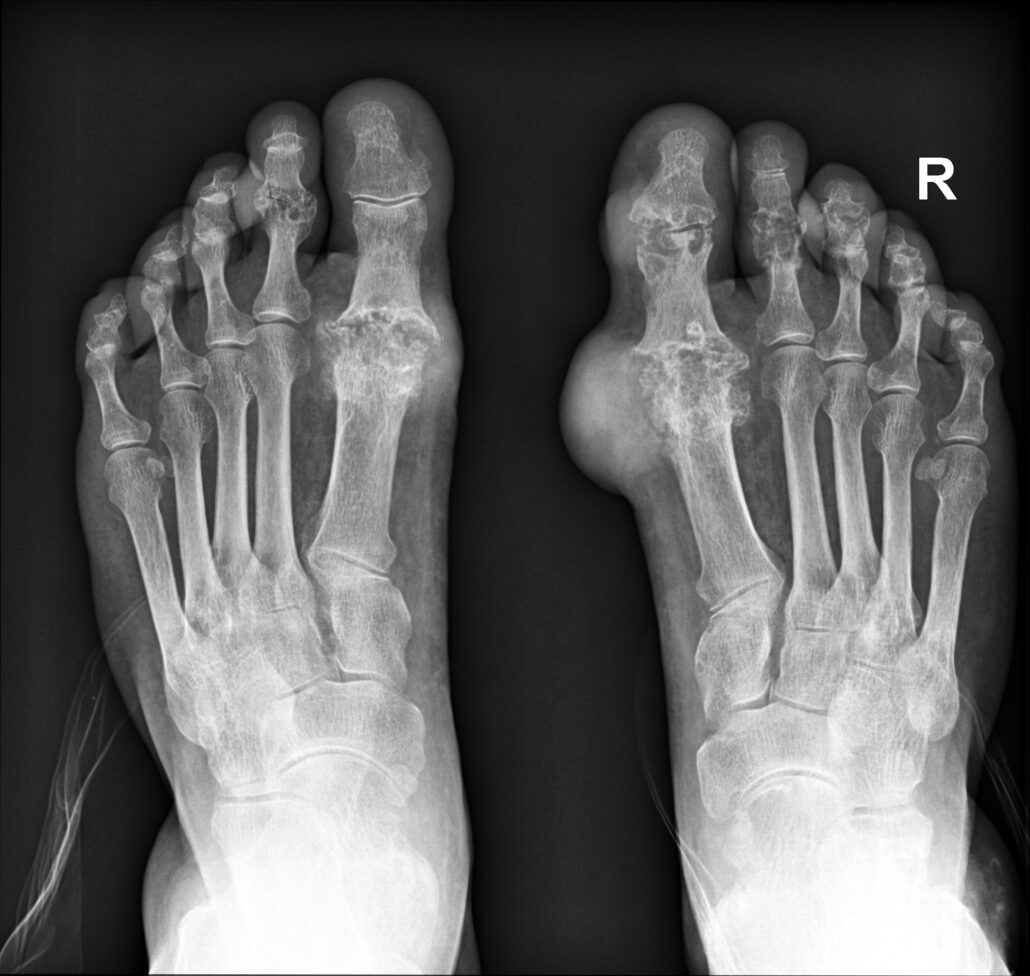
Signes radiographiques de l’arthrite goutteuse
Les signes radiographiques de l’arthrite goutteuse peuvent inclure des changements caractéristiques qui reflètent les dépôts de cristaux d’urate dans les articulations et les tissus environnants. Cependant, ces changements peuvent ne pas être immédiatement visibles dans les premiers stades de la maladie. Voici quelques signes radiographiques possibles de l’arthrite goutteuse :
- Opacités en forme de dents de scie : Les cristaux d’urate peuvent former des opacités en forme de dents de scie le long des contours des articulations touchées. Ces dépôts peuvent être visibles sur les radiographies, en particulier dans les zones périarticulaires.
- Érosions osseuses : L’arthrite goutteuse chronique peut entraîner des érosions osseuses autour des articulations touchées. Ces érosions peuvent apparaître sous la forme de lacunes ou de destructions du tissu osseux.
- Tophus : Les tophi sont des dépôts de cristaux d’urate qui peuvent former des nodules palpables sous la peau ou autour des articulations. À un stade avancé de la maladie, les radiographies peuvent montrer des images de tophi, souvent près des extrémités des os longs.
- Dépôts dans les cartilages : Les cristaux d’urate peuvent se déposer dans le cartilage des articulations, ce qui peut être visible sur les radiographies. Ces dépôts peuvent contribuer à la destruction du cartilage.
- Pincement articulaire : L’arthrite goutteuse avancée peut provoquer un pincement de l’espace articulaire, indiquant une détérioration du cartilage.
Questionnaire 1
Question 1:
Quelle est la cause principale de la goutte?
A) Excès de poids
B) Consommation excessive d’alcool
C) Surplus d’acide urique dans le sang (hyperuricémie)
D) Facteurs génétiques
E) Manque d’exercice
Question 2:
Quelle partie du corps est généralement affectée en premier par la goutte?
A) Épaules
B) Genoux
C) Gros orteil
D) Poignetsinn
E) Hanches
Question 3:
Quel médecin de l’Antiquité a décrit des cas de douleurs articulaires associées à l’alimentation et au mode de vie?
A) Galien
B) Hippocrate
C) Avicenne
D) Paracelse
E) Rhazès
Question 4:
Quelle est la perspective associée à la goutte pendant le Moyen Âge?
A) Maladie liée à la sédentarité
B) Maladie associée à la pauvreté
C) Maladie associée à la richesse
D) Maladie causée par des infections
E) Maladie liée à la consommation d’épices
Question 5:
Quelle est l’étape clé de la physiopathologie de l’arthrite goutteuse liée à la formation des cristaux d’urate?
A) Activation de l’inflammation
B) Phagocytose des cristaux par les cellules immunitaires
C) Formation des cristaux d’urate
D) Réponse inflammatoire
E) Réponse immunitaire adaptative
Question 6:
Quel aliment est souvent associé à un risque accru d’arthrite goutteuse en raison de sa teneur élevée en purines?
A) Fruits de mer
B) Légumes verts
C) Produits laitiers
D) Fruits rouges
E) Céréales complètes
Question 7:
Quel stade de la goutte est caractérisé par des attaques récurrentes, des dépôts de cristaux d’urate sous la peau et des dommages articulaires persistants?
A) Goutte aiguë
B) Intervalles intercritiques
C) Goutte tophacée
D) Goutte chronique
E) Hyperuricémie asymptomatique
Question 8:
Quel médicament inhibe la production d’acide urique dans le traitement de la goutte?
A) Colchicine
B) Corticostéroïdes
C) Allopurinol
D) Ibuprofène
E) Febuxostat
Question 9:
Quelle maladie auto-immune peut présenter des symptômes similaires à ceux de l’arthrite goutteuse?
A) Diabète
B) Lupus érythémateux disséminé (LED)
C) Hypertension artérielle
D) Syndrome métabolique
E) Arthrose
Question 10:
Quel signe radiographique de l’arthrite goutteuse est associé à la formation de dépôts de cristaux d’urate dans les articulations?
A) Opacités en forme de dents de scie
B) Érosions osseuses
C) Tophi
D) Dépôts dans les cartilages
E) Pincement articulaire
Les réponses
- C) Surplus d’acide urique dans le sang (hyperuricémie)
- C) Gros orteil
- B) Hippocrate
- C) Maladie associée à la richesse
- C) Formation des cristaux d’urate
- A) Fruits de mer
- D) Goutte chronique
- C) Allopurinol
- B) Lupus érythémateux disséminé (LED)
- C) Tophi
Questionnaire 2
- Quel est le terme utilisé pour décrire une période sans symptômes entre les crises de goutte?
- A) Intervalle intercritique
- B) Goutte chronique
- C) Tophus
- D) Goutte aiguë
- Quelle articulation est souvent le site d’attaques de goutte, provoquant enflure, rougeur et douleur intense?
- A) Coude
- B) Poignet
- C) Genou
- D) Épaule
- Quel mécanisme pathologique distingue l’arthrite rhumatoïde de l’arthrite goutteuse?
- A) Formation de tophi
- B) Dépôts de cristaux de pyrophosphate de calcium
- C) Phagocytose des cristaux d’urate
- D) Attaque immunitaire contre les articulations
- Quelle est la caractéristique de l’arthrose qui la distingue de l’arthrite goutteuse sur les radiographies?
- A) Opacités en forme de dents de scie
- B) Pincement de l’espace articulaire
- C) Érosions osseuses
- D) Dépôts dans les cartilages
- Quel est le rôle des reins dans l’élimination de l’acide urique?
- A) Production d’acide urique
- B) Phagocytose des cristaux d’urate
- C) Élimination de l’acide urique
- D) Activation de l’inflammation
- Quel est le principal symptôme de l’arthrite goutteuse?
- A) Rougeur cutanée
- B) Sensibilité au toucher
- C) Douleur articulaire aiguë
- D) Mobilité réduite
- Quel siècle a connu des avancées significatives dans la compréhension de la goutte, y compris la reconnaissance du rôle de l’acide urique?
- A) 21e siècle
- B) 18e et 19e siècles
- C) Renaissance
- D) Moyen Âge
- Quel médicament est prescrit pour améliorer l’élimination de l’acide urique par les reins?
- A) Colchicine
- B) Allopurinol
- C) Probenécide
- D) Corticostéroïdes
- Quelle maladie auto-immune peut provoquer des symptômes similaires à ceux de l’arthrite goutteuse?
- A) Arthrose
- B) Lupus érythémateux disséminé (LED)
- C) Spondylarthrite ankylosante
- D) Pseudo-goutte
- Quelle est la première étape de la physiopathologie de l’arthrite goutteuse?
- A) Activation de l’inflammation
- B) Phagocytose des cristaux
- C) Réponse inflammatoire
- D) Formation des cristaux d’urate
Réponses
- A) Intervalle intercritique
- C) Genou
- B) Dépôts de cristaux de pyrophosphate de calcium
- B) Pincement de l’espace articulaire
- C) Élimination de l’acide urique
- C) Douleur articulaire aiguë
- B) 18e et 19e siècles
- C) Probenécide
- B) Lupus érythémateux disséminé (LED)
- D) Formation des cristaux d’urate
Questionnaire 3
- Quel est le premier endroit à être généralement affecté par la goutte?
- A) Genou
- B) Cheville
- C) Gros orteil
- D) Poignet
- E) Coude
- Quelle est la principale substance responsable de la formation des cristaux dans la goutte?
- A) Calcium
- B) Cholestérol
- C) Acide urique
- D) Sodium
- E) Glucose
- Quel est le mécanisme principal par lequel les cristaux d’urate déclenchent une réaction inflammatoire?
- A) Phagocytose par les cellules immunitaires
- B) Fusion avec d’autres cristaux
- C) Dissolution dans le liquide synovial
- D) Transformation en calcium
- E) Évaporation dans l’articulation
- Quelle est la caractéristique commune des symptômes de l’arthrite goutteuse?
- A) Faible mobilité
- B) Décoloration de la peau
- C) Douleur intense et soudaine
- D) Gonflement asymétrique
- E) Transpiration excessive
- Quelle est la phase de la goutte où des dépôts de cristaux d’urate, appelés tophi, peuvent se former sous la peau?
- A) Hyperuricémie asymptomatique
- B) Goutte aiguë
- C) Intervalle intercritique
- D) Goutte tophacée
- E) Goutte chronique
- Quelle est la méthode diagnostique privilégiée pour détecter les signes radiographiques de l’arthrite goutteuse?
- A) Tomodensitométrie (TDM)
- B) Échographie
- C) Imagerie par résonance magnétique (IRM)
- D) Radiographie
- E) Scintigraphie osseuse
- Quel est le médicament spécifique pour la goutte qui inhibe la production d’acide urique?
- A) Colchicine
- B) Corticostéroïdes
- C) Allopurinol
- D) Anti-inflammatoires non stéroïdiens (AINS)
- E) Febuxostat
- Quel facteur est souvent associé à une production accrue d’acide urique chez les personnes atteintes de goutte?
- A) Perte de poids
- B) Consommation excessive d’alcool
- C) Sédentarité
- D) Régime végétalien
- E) Hypersensibilité génétique
- Quelle articulation est rarement affectée par la goutte?
- A) Genou
- B) Cheville
- C) Épaule
- D) Gros orteil
- E) Coude
- Quelle est la caractéristique distincte des tophi dans la goutte?
- A) Gonflement des doigts
- B) Déformations articulaires
- C) Nodules visibles sous la peau
- D) Rougeur cutanée
- E) Perte de sensibilité au toucher
Réponses
- C) Gros orteil
- C) Acide urique
- A) Phagocytose par les cellules immunitaires
- C) Douleur intense et soudaine
- D) Goutte tophacée
- D) Radiographie
- C) Allopurinol
- B) Consommation excessive d’alcool
- C) Épaule
- C) Nodules visibles sous
Références
- Neogi T. Gout. Ann Intern Med. 2016 Jul 05;165(1):ITC1-ITC16. [PubMed]2.
- Dalbeth N, Merriman TR, Stamp LK. Gout. Lancet. 2016 Oct 22;388(10055):2039-2052. [PubMed]3.
- Richette P, Bardin T. Gout. Lancet. 2010 Jan 23;375(9711):318-28. [PubMed]4.
- Nuki G, Simkin PA. A concise history of gout and hyperuricemia and their treatment. Arthritis Res Ther. 2006;8 Suppl 1(Suppl 1):S1. [PMC free article] [PubMed]5.
- Loeb JN. The influence of temperature on the solubility of monosodium urate. Arthritis Rheum. 1972 Mar-Apr;15(2):189-92. [PubMed]6.
- Nian YL, You CG. Susceptibility genes of hyperuricemia and gout. Hereditas. 2022 Aug 04;159(1):30. [PMC free article] [PubMed]7.
- Merriman TR, Choi HK, Dalbeth N. The genetic basis of gout. Rheum Dis Clin North Am. 2014 May;40(2):279-90. [PubMed]8.
- Choi HK, Mount DB, Reginato AM., American College of Physicians. American Physiological Society. Pathogenesis of gout. Ann Intern Med. 2005 Oct 04;143(7):499-516. [PubMed]9.
- Tan PK, Farrar JE, Gaucher EA, Miner JN. Coevolution of URAT1 and Uricase during Primate Evolution: Implications for Serum Urate Homeostasis and Gout. Mol Biol Evol. 2016 Sep;33(9):2193-200. [PMC free article] [PubMed]10.
- Abhishek A, Roddy E, Doherty M. Gout – a guide for the general and acute physicians. Clin Med (Lond). 2017 Feb;17(1):54-59. [PMC free article] [PubMed]11.
- Scott JT. Asymptomatic hyperuricaemia. Br Med J (Clin Res Ed). 1987 Apr 18;294(6578):987-8. [PMC free article] [PubMed]12.
- Dalbeth N, Phipps-Green A, Frampton C, Neogi T, Taylor WJ, Merriman TR. Relationship between serum urate concentration and clinically evident incident gout: an individual participant data analysis. Ann Rheum Dis. 2018 Jul;77(7):1048-1052. [PubMed]13.
- Wu EQ, Patel PA, Mody RR, Yu AP, Cahill KE, Tang J, Krishnan E. Frequency, risk, and cost of gout-related episodes among the elderly: does serum uric acid level matter? J Rheumatol. 2009 May;36(5):1032-40. [PubMed]14.
- Dalbeth N, So A. Hyperuricaemia and gout: state of the art and future perspectives. Ann Rheum Dis. 2010 Oct;69(10):1738-43. [PubMed]15.
- Choi HK, Atkinson K, Karlson EW, Willett W, Curhan G. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med. 2004 Mar 11;350(11):1093-103. [PubMed]16.
- Juraschek SP, Yokose C, McCormick N, Miller ER, Appel LJ, Choi HK. Effects of Dietary Patterns on Serum Urate: Results From a Randomized Trial of the Effects of Diet on Hypertension. Arthritis Rheumatol. 2021 Jun;73(6):1014-1020. [PMC free article] [PubMed]17.
- Rai SK, Fung TT, Lu N, Keller SF, Curhan GC, Choi HK. The Dietary Approaches to Stop Hypertension (DASH) diet, Western diet, and risk of gout in men: prospective cohort study. BMJ. 2017 May 09;357:j1794. [PMC free article] [PubMed]18.
- Huang HY, Appel LJ, Choi MJ, Gelber AC, Charleston J, Norkus EP, Miller ER. The effects of vitamin C supplementation on serum concentrations of uric acid: results of a randomized controlled trial. Arthritis Rheum. 2005 Jun;52(6):1843-7. [PubMed]19.
- Gao X, Curhan G, Forman JP, Ascherio A, Choi HK. Vitamin C intake and serum uric acid concentration in men. J Rheumatol. 2008 Sep;35(9):1853-8. [PMC free article] [PubMed]20.
- Juraschek SP, Miller ER, Gelber AC. Effect of oral vitamin C supplementation on serum uric acid: a meta-analysis of randomized controlled trials. Arthritis Care Res (Hoboken). 2011 Sep;63(9):1295-306. [PMC free article] [PubMed]21.
- Choi HK, Gao X, Curhan G. Vitamin C intake and the risk of gout in men: a prospective study. Arch Intern Med. 2009 Mar 09;169(5):502-7. [PMC free article] [PubMed]