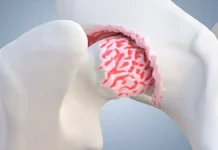
L’arthrose de la hanche se caractérise par la dégradation du cartilage articulaire au niveau de l’articulation de la hanche.
Introduction
Cette condition peut se manifester de manière primaire (idiopathique), c’est-à-dire sans cause apparente, ou de manière secondaire à des facteurs tels que des maladies de la hanche survenues pendant l’enfance, des traumatismes, une ostéonécrose, ou encore une infection antérieure de l’articulation. Bien que fréquemment associée au vieillissement et plus courante chez les personnes âgées, elle peut néanmoins survenir à tout âge. L’arthrose ne découle pas d’un processus unique affectant les articulations, mais plutôt de diverses affections distinctes, chacune associée à des facteurs étiologiques spécifiques et à des traitements potentiels convergents vers une voie finale commune. Les conséquences de l’arthrose sur les articulations importantes des membres inférieurs, telles que les hanches, peuvent entraîner une diminution de la mobilité et une déficience physique marquée, potentiellement conduisant à une perte d’autonomie. L’impact de l’arthrose sur les activités de la vie quotidienne peut être profond.
Le processus dégénératif de l’arthrose se caractérise par une perte graduelle du cartilage articulaire, accompagnée d’une tentative de réparation par le corps, se manifestant par la formation d’os réactif, la croissance d’ostéophytes (excroissances osseuses), et un remodelage structurel. Ce phénomène complexe implique plusieurs étapes, de la détérioration du cartilage à la réponse réparatrice du corps visant à rétablir la stabilité articulaire.
La dégradation du cartilage articulaire est une composante centrale de l’arthrose, entraînant une altération de la surface articulaire et déclenchant une réponse inflammatoire. En réaction à cela, le corps tente de compenser en générant des excroissances osseuses, les ostéophytes, dans le but de stabiliser l’articulation. Cependant, cette réaction peut entraîner une déformation de l’articulation, contribuant ainsi à la raideur et à la douleur associées à l’arthrose.
Le remodelage structurel qui se produit au cours de l’arthrose est une manifestation de la tentative du corps de rétablir l’équilibre articulaire. Toutefois, ces changements peuvent altérer la fonction normale de l’articulation, entraînant une diminution de la mobilité et des performances physiques.
La compréhension approfondie de ces processus pathologiques dans le contexte de l’arthrose est cruciale pour guider les approches thérapeutiques, allant de la gestion des symptômes à la prévention de la progression de la maladie. Il est essentiel de reconnaître que l’arthrose est une entité complexe, nécessitant une prise en charge individualisée en fonction des caractéristiques spécifiques de chaque patient.
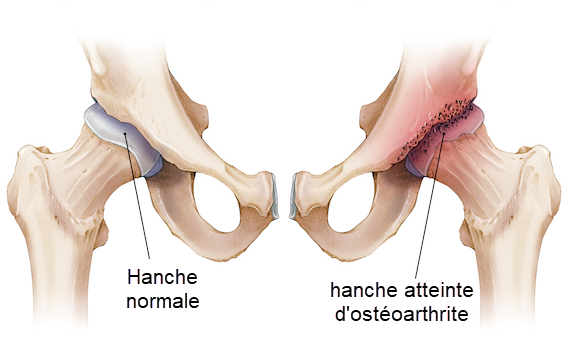
Anatomie de la hanche
La hanche, une articulation glénoïdienne également connue sous le nom de « ball in the socket joint » en anglais, est une structure anatomique complexe essentielle à la mobilité humaine. Composée de plusieurs éléments clés, dont l’os iliaque, l’acétabulum, la tête fémorale, et le fémur, la hanche offre une amplitude de mouvement significative dans toutes les directions.
L’os iliaque constitue une partie fondamentale de la hanche, formant la partie supérieure du bassin. Il se compose de deux parties symétriques de chaque côté du corps, contribuant à la formation de l’articulation coxo-fémorale. L’articulation elle-même est caractérisée par la tête ronde du fémur qui s’insère dans une cavité hémisphérique appelée acétabulum. Cette configuration articulaire unique confère à la hanche une grande stabilité tout en permettant des mouvements fluides et variés.
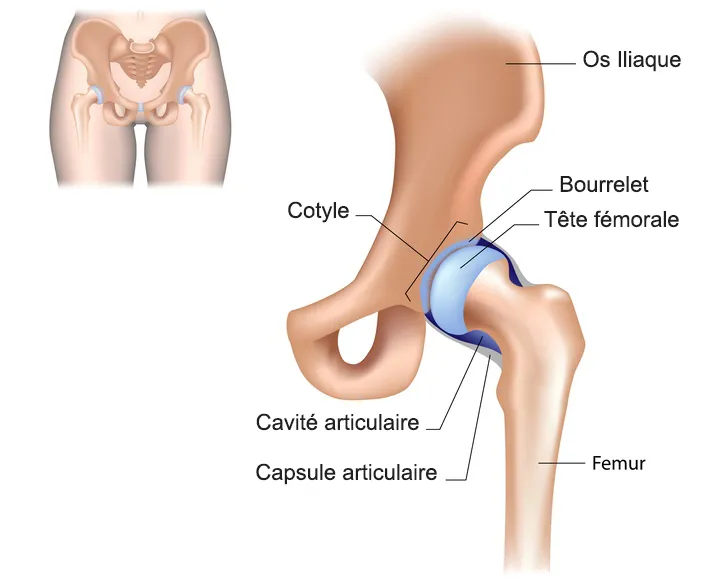
Au sein de l’articulation, les surfaces osseuses sont recouvertes de cartilage, un tissu résilient qui agit comme un amortisseur d’impact. Le cartilage facilite également le glissement en douceur des surfaces articulaires, minimisant la friction et prévenant l’usure prématurée. Pour renforcer la stabilité et optimiser la fonctionnalité de l’articulation, plusieurs petits muscles satellites entourent la hanche. Ces muscles contribuent non seulement à l’amortissement des chocs mais aussi à la stabilisation dynamique de l’articulation, soutenant ainsi son intégrité structurelle.
La hanche peut être envisagée sous deux perspectives complémentaires. D’une part, elle représente le mouvement du fémur en dessous du bassin, permettant des actions telles que la flexion, l’extension, l’abduction et l’adduction. D’autre part, elle peut être conceptualisée comme un mouvement d’oscillation du bassin au-dessus de la tête du fémur. Cette dualité de perspectives offre une compréhension approfondie de la fonctionnalité de la hanche, particulièrement cruciale dans des activités quotidiennes telles que la marche et la course.
En examinant le plan de référence impliqué dans le mouvement de la hanche, il devient possible de visualiser les bras de levier musculaires qui influent sur cette articulation complexe. Les muscles agissant sur la hanche sont essentiels pour maintenir l’équilibre, assurer une démarche fluide, et soutenir le poids du corps. La coordination précise entre ces muscles permet des mouvements harmonieux et efficaces, soulignant l’importance cruciale de la hanche dans la fonction locomotrice humaine.
Étape dégénérative de l’arthrose de la hanche
L’arthrose de la hanche, également appelée coxarthrose, est une affection dégénérative des articulations qui résulte de l’usure du cartilage qui recouvre les surfaces articulaires de l’os de la hanche. Cette maladie articulaire évolue généralement progressivement à travers plusieurs étapes, allant d’une légère gêne à une altération sévère de la fonction articulaire. Voici les étapes typiques de la progression dégénérative de l’arthrose de la hanche :
- État normal : Au début, l’articulation de la hanche est en bonne santé, avec un cartilage lisse et une fonction articulaire normale.
- Usure du cartilage : Des facteurs tels que l’âge, l’usure normale, des anomalies articulaires ou des traumatismes peuvent contribuer à l’usure progressive du cartilage de la hanche. Cela peut entraîner des fissures, des frictions et une diminution de l’élasticité du cartilage.
- Inflammation et changements dans la synoviale : À mesure que le cartilage s’usure, le corps peut réagir par une inflammation de la membrane synoviale (la membrane qui tapisse l’articulation). Cette inflammation peut entraîner la production de liquide synovial excessif, provoquant un gonflement de l’articulation.
- Formation d’ostéophytes : En réponse à l’usure et à la perte de cartilage, le corps peut développer des excroissances osseuses appelées ostéophytes. Ces excroissances osseuses peuvent causer des douleurs, une raideur et des limitations de mouvement.
- Réduction de l’espace articulaire : À mesure que l’arthrose progresse, l’espace articulaire peut se réduire en raison de la diminution du cartilage. Cela peut entraîner une friction accrue entre les os, provoquant davantage de douleurs et de raideurs.
- Déformation de l’articulation : L’arthrose avancée peut entraîner des changements structuraux dans l’articulation, y compris une déformation des têtes fémorales et acétabulaire. Cela peut altérer considérablement la mobilité de l’articulation.
- Douleur constante et limitation fonctionnelle : À mesure que la maladie progresse, la douleur devient plus constante, et la fonction articulaire est significativement limitée. Les activités quotidiennes peuvent devenir difficiles à accomplir.
- Handicap fonctionnel : À un stade avancé, l’arthrose de la hanche peut entraîner un handicap fonctionnel important, affectant la qualité de vie du patient. La perte de mobilité et la douleur constante peuvent nécessiter des interventions médicales, y compris la chirurgie de remplacement de la hanche (arthroplastie de la hanche) dans certains cas.
Il est important de souligner que la progression de l’arthrose peut varier d’une personne à l’autre, et tous les patients ne passeront pas par toutes ces étapes. Le traitement précoce et la gestion appropriée peuvent aider à ralentir la progression de la maladie et à soulager les symptômes. Les approches de traitement peuvent inclure des modifications du mode de vie, des médicaments, la physiothérapie et, dans les cas graves, la chirurgie.
Prévalence de l’arthrose de la hanche
L’arthrose de la hanche, une condition débilitante, exerce une influence significative sur un nombre considérable de personnes à travers le monde. Les données épidémiologiques recueillies jusqu’en 2022 révèlent une prévalence variable de cette maladie dégénérative, dépendant des régions géographiques et des groupes d’âge.
Dans diverses régions du globe, la prévalence de l’arthrose de la hanche peut différer en raison de plusieurs facteurs, notamment les habitudes de vie, les caractéristiques génétiques, les conditions socio-économiques et les pratiques de soins de santé. Certains endroits présentent des taux plus élevés en raison de facteurs environnementaux, tels que le niveau d’activité physique, les régimes alimentaires, et d’autres influences culturelles qui peuvent contribuer à la détérioration du cartilage articulaire.
Au sein des groupes d’âge, l’arthrose de la hanche peut toucher une variété de personnes, bien que sa prévalence augmente généralement avec l’avancement de l’âge. Les personnes plus âgées sont souvent plus susceptibles de développer cette condition, en partie en raison de l’usure naturelle des articulations au fil du temps. Cependant, il est important de noter que l’arthrose de la hanche n’est pas exclusivement liée au vieillissement, et des cas peuvent également survenir chez des individus plus jeunes en raison de divers facteurs tels que des prédispositions génétiques, des traumatismes antérieurs ou des troubles métaboliques.
Les implications de l’arthrose de la hanche vont au-delà de la simple prévalence numérique. Cette maladie peut avoir un impact dévastateur sur la qualité de vie des individus touchés, entraînant des douleurs chroniques, une réduction de la mobilité et une limitation des activités quotidiennes. Les répercussions sociales et économiques de cette condition sont également considérables, affectant non seulement les personnes atteintes mais aussi leurs familles, les systèmes de santé et la société dans son ensemble.
La compréhension approfondie de la prévalence de l’arthrose de la hanche à l’échelle mondiale est cruciale pour orienter les stratégies de prévention, les protocoles de traitement et les politiques de santé publique. Les chercheurs, les professionnels de la santé et les responsables politiques peuvent utiliser ces données pour concevoir des approches ciblées qui répondent aux besoins spécifiques des populations touchées. L’éducation du public sur les facteurs de risque, les signes précoces et les options de gestion est également essentielle pour promouvoir la prise de conscience et encourager des modes de vie sains.
Au Canada
Au niveau mondial, l’arthrose de la hanche représente un défi majeur de santé publique, avec des implications significatives pour la population canadienne. Selon les données fournies par Statistique Canada, il est estimé que 12.3% de la population au Canada souffre de cette condition débilitante. Ces chiffres alarmants mettent en lumière l’ampleur du fardeau que représente l’arthrose de la hanche, affectant la qualité de vie de milliers de Canadiens et générant des impacts substantiels sur le système de santé.
Groupes d’âge les plus touchés
Les données montrent que l’arthrose de la hanche affecte principalement les personnes âgées, avec une prévalence notable chez les individus de 50 a 64 ans. Cependant, il convient de noter une augmentation récente des cas chez les adultes plus jeunes, probablement en raison de divers facteurs liés au mode de vie.
Répartition par groupe d’âge (Statistique Canada 2009)
- 20-49 ans : 8.8%
- 50-64 ans : 47.2%
- 65 et plus ans : 44%
Impact économique et social
Outre l’impact sur la santé individuelle, l’arthrose de la hanche a également des répercussions économiques et sociales importantes. Les coûts des soins de santé, les journées de travail perdues et les implications sur la qualité de vie des patients soulignent la nécessité d’une approche holistique pour aborder cette question de santé publique.
Bien que ces données fournissent un aperçu général, il est crucial de se référer aux sources les plus récentes et spécifiques à la région pour obtenir une image plus précise de la situation actuelle.
Facteurs de risque
Plusieurs facteurs de risque peuvent contribuer au développement de l’arthrose de la hanche. Certains de ces facteurs sont inévitables, tels que l’âge, mais d’autres sont liés au mode de vie et peuvent être modifiés ou gérés pour réduire le risque. Voici quelques-uns des principaux facteurs de risque de l’arthrose de la hanche :
- Âge : Le vieillissement est l’un des principaux facteurs de risque de l’arthrose. Avec l’âge, le cartilage articulaire a tendance à s’user naturellement, augmentant ainsi le risque de développement de l’arthrose de la hanche.
- Genre : Les femmes sont plus susceptibles de développer de l’arthrose de la hanche que les hommes, bien que la raison exacte ne soit pas complètement comprise.
- Prédisposition génétique : Il existe des preuves que la génétique peut jouer un rôle dans la prédisposition à l’arthrose. Si des membres de la famille ont eu des problèmes d’arthrose de la hanche, cela peut augmenter le risque.
- Facteurs anatomiques : Des anomalies congénitales de la hanche ou des facteurs anatomiques tels qu’une malformation de la tête fémorale ou du cotyle peuvent augmenter le risque d’arthrose.
- Traumatisme articulaire : Les blessures antérieures à la hanche, telles que les fractures ou les luxations, peuvent augmenter le risque d’arthrose. Les articulations endommagées peuvent être plus susceptibles de subir une dégénérescence du cartilage.
- Surpoids et obésité : Un excès de poids exerce une pression supplémentaire sur les articulations, en particulier celles qui supportent le poids du corps, comme la hanche. Cela peut accélérer l’usure du cartilage et augmenter le risque d’arthrose.
- Activités physiques intenses ou répétitives : Certaines activités physiques intenses ou répétitives, telles que la course à pied sur des surfaces dures, peuvent contribuer à l’usure prématurée du cartilage.
- Mauvaise posture : Une mauvaise posture peut entraîner une répartition inégale du poids sur les articulations de la hanche, augmentant ainsi le risque d’arthrose.
- Maladies articulaires inflammatoires : Des conditions telles que la polyarthrite rhumatoïde, qui provoquent une inflammation chronique des articulations, peuvent augmenter le risque d’arthrose de la hanche.
- Autres maladies médicales : Certains troubles médicaux tels que le diabète peuvent également être associés à un risque accru d’arthrose.
La gestion des facteurs de risque modifiables, tels que le maintien d’un poids corporel sain et la pratique d’une activité physique régulière, peut contribuer à prévenir ou à réduire le risque d’arthrose de la hanche. Il est toujours conseillé de consulter un professionnel de la santé pour des conseils personnalisés sur la prévention de l’arthrose en fonction de votre situation individuelle.
Symptômes de l’arthrose de la hanche
- Douleur : La douleur est l’un des symptômes les plus fréquents de l’arthrose de la hanche. Elle peut être ressentie dans la région de la hanche, à l’aine, dans la cuisse externe ou même dans le genou. La douleur peut être plus intense pendant ou après l’activité physique.
- Rigidité : Les personnes atteintes d’arthrose de la hanche peuvent ressentir une raideur articulaire, surtout après avoir été assises ou allongées pendant une période prolongée. La raideur tend à s’améliorer avec le mouvement.
- Perte de mobilité : L’arthrose de la hanche peut entraîner une diminution de la mobilité de l’articulation de la hanche. Les mouvements tels que la flexion, l’extension et la rotation peuvent devenir plus difficiles.
- Crépitations : Certains individus peuvent ressentir ou entendre des crépitations ou des craquements lorsqu’ils bougent leur hanche en raison du frottement des surfaces articulaires irrégulières.
- Boiterie : En raison de la douleur et de la raideur, une boiterie peut se développer naturellement pour soulager la pression sur la hanche affectée.
- Sensations de blocage : Certains patients signalent des sensations de blocage ou de « prise » de l’articulation, ce qui peut limiter la gamme de mouvement.
Diagnostics différentiels de l’arthrose de la hanche
- Arthrite rhumatoïde : Cette maladie auto-immune provoque une inflammation des articulations, y compris celles de la hanche. La raideur matinale, la fatigue et la symétrie des articulations touchées sont des caractéristiques de l’arthrite rhumatoïde.
- Bursite de la hanche : L’inflammation des bourses séreuses autour de la hanche peut provoquer une douleur et une raideur similaires à celles de l’arthrose. La bursite de la hanche est souvent associée à des mouvements répétitifs ou à une pression prolongée sur la région.
- Tendinite : L’inflammation des tendons entourant la hanche peut entraîner des douleurs et des limitations de mouvement. La tendinite de la hanche peut être causée par des blessures, une surutilisation ou une inflammation chronique.
- Labrum déchiré : Le labrum est un anneau de cartilage qui entoure le bord de l’articulation de la hanche. Un labrum déchiré peut provoquer des douleurs à la hanche, en particulier lors de certains mouvements.
- Nécrose avasculaire de la tête fémorale : Cette condition résulte de la perte de vascularisation de la tête fémorale, entraînant une détérioration de l’os. Elle peut provoquer des douleurs à la hanche et une perte de mobilité.
- Infection de l’articulation de la hanche : Les infections articulaires, bien que moins fréquentes, peuvent provoquer des douleurs articulaires et une inflammation. Les infections peuvent être causées par des bactéries ou des virus.
- Spondylarthrite ankylosante : Cette forme d’arthrite affecte principalement la colonne vertébrale, mais peut également affecter les hanches. Elle se caractérise par une raideur matinale et une inflammation des articulations.
- Tumeurs osseuses : Bien que moins fréquentes, les tumeurs osseuses peuvent causer des douleurs à la hanche. Les tumeurs bénignes ou malignes peuvent nécessiter une évaluation approfondie.
Approches Préventives pour Réduire le Risque d’Arthrose de la Hanche
La prévention de l’arthrose de la hanche est cruciale pour maintenir une bonne santé articulaire et réduire la charge personnelle et économique de cette condition. Voici quelques approches préventives essentielles pour réduire le risque d’arthrose de la hanche :
- Maintien d’un Poids Santé : Maintenir un poids corporel optimal réduit la pression sur les articulations, y compris la hanche. L’exercice régulier et une alimentation équilibrée sont essentiels pour prévenir le gain de poids excessif.
- Activité Physique Régulière : L’exercice physique renforce les muscles autour de la hanche, améliore la flexibilité et maintient la mobilité articulaire. Des activités telles que la marche, la natation et le vélo sont recommandées.
- Éviter les Comportements à Risque : Éviter le tabagisme, qui a été lié à un risque accru d’arthrose, et prendre des précautions lors d’activités physiques ou professionnelles à risque élevé peuvent prévenir la détérioration précoce de la hanche.
- Adopter une Posture Ergonomique : Maintenir une posture correcte lors des activités quotidiennes et au travail peut prévenir la surcharge des articulations. Des ajustements ergonomiques dans l’environnement de travail sont bénéfiques.
- Consommation Modérée d’Alcool : La consommation modérée d’alcool peut avoir des effets bénéfiques sur la santé articulaire. Cependant, il est essentiel de respecter les limites recommandées.
- Suppléments Nutritionnels : Certains suppléments comme la glucosamine et la chondroïtine peuvent soutenir la santé des articulations. Consultez un professionnel de la santé avant d’entreprendre tout régime de suppléments.
- Consultation Médicale Régulière : Des examens de santé réguliers permettent de détecter et de traiter précocement tout problème articulaire. Les professionnels de la santé peuvent fournir des conseils personnalisés.
Recherches et Développements Prometteurs
- Thérapies Biologiques : Des recherches se concentrent sur le développement de thérapies biologiques, telles que l’injection de facteurs de croissance ou de cellules souches, pour favoriser la régénération du cartilage endommagé.
- Innovations en Imagerie : Des avancées dans les techniques d’imagerie, telles que l’imagerie par résonance magnétique (IRM) de haute résolution, permettent une évaluation plus précise de l’état des articulations et guident le choix des traitements.
- Traitements Personnalisés : La médecine personnalisée gagne en importance, avec des chercheurs explorant des traitements adaptés à la génétique et au profil biomoléculaire spécifique de chaque patient.
- Nanotechnologie : L’utilisation de nanomatériaux pour délivrer des médicaments directement dans la zone touchée est une piste de recherche intéressante, offrant la possibilité d’une administration ciblée.
- Thérapies anti-inflammatoires novatrices : Le développement de médicaments ciblant spécifiquement les processus inflammatoires associés à l’arthrose peut offrir des approches plus efficaces et ciblées.
Diagnostic et traitement de l’arthrose de la hanche
Diagnostic de l’arthrose de la hanche :
Le diagnostic de l’arthrose de la hanche repose sur une combinaison d’examens cliniques, d’imagerie médicale et de l’historique médical du patient. Les étapes diagnostiques peuvent inclure :
- Anamnèse : Le médecin recueillera des informations sur les antécédents médicaux du patient, les symptômes ressentis, les facteurs de risque et la progression des symptômes.
- Examen physique : Le professionnel de la santé effectuera un examen physique pour évaluer la mobilité de la hanche, rechercher des signes d’inflammation, de douleur et de limitation de mouvement.
- Radiographies : Des radiographies de la hanche peuvent être réalisées pour visualiser l’état des articulations, identifier la perte de cartilage, et évaluer la présence de changements structurels caractéristiques de l’arthrose.
- IRM (Imagerie par Résonance Magnétique) : L’IRM peut fournir des images plus détaillées des tissus mous et de la structure articulaire, aidant à évaluer l’étendue des lésions.
- Analyse de liquide synovial : En cas de suspicion d’inflammation de l’articulation, une analyse du liquide synovial peut être réalisée pour rechercher des signes d’infection ou d’autres conditions.
Traitement de l’arthrose de la hanche
Le traitement de l’arthrose de la hanche vise à soulager la douleur, à améliorer la fonction articulaire et à ralentir la progression de la maladie. Les approches peuvent varier en fonction de la sévérité des symptômes et de la condition générale du patient. Les options de traitement incluent :
- Médicaments :
- Analgésiques : Pour soulager la douleur.
- Anti-inflammatoires non stéroïdiens (AINS) : Pour réduire l’inflammation.
- Injections intra-articulaires : Corticostéroïdes ou acide hyaluronique pour soulager temporairement la douleur.
- Physiothérapie : Des exercices spécifiques peuvent renforcer les muscles environnants, améliorer la mobilité et réduire la douleur.
- Perte de poids : La réduction de la charge sur la hanche par la perte de poids peut soulager les symptômes.
- Changements de mode de vie : Éviter les activités à impact élevé, utiliser des aides à la marche, et adopter des modifications ergonomiques peuvent aider.
- Orthèses et aides à la marche : Béquilles, cannes ou orthèses peuvent soulager la pression sur la hanche.
- Chirurgie :
- Arthroplastie de la hanche (prothèse de hanche) : Pour les cas graves, une intervention chirurgicale peut être envisagée pour remplacer l’articulation endommagée par une prothèse.
- Thérapies complémentaires : L’acupuncture, la thérapie par la chaleur, et d’autres approches peuvent offrir un soulagement complémentaire.
Le choix du traitement dépend de la sévérité de l’arthrose, de la tolérance du patient aux différentes options, et des objectifs spécifiques de gestion des symptômes. Un plan de traitement individualisé devrait être élaboré en collaboration avec le professionnel de la santé.
Exercice et étirement bénéfiques pour ceux qui ont une arthrose de la hanche
L’exercice et les étirements peuvent jouer un rôle important dans la gestion de l’arthrose de la hanche en renforçant les muscles environnants, en améliorant la flexibilité et en réduisant la douleur. Cependant, il est essentiel de consulter un professionnel de la santé avant de commencer tout programme d’exercices pour s’assurer qu’il est adapté à la condition spécifique de chaque individu. Voici quelques exercices et étirements bénéfiques pour les personnes atteintes d’arthrose de la hanche :
Exercices de renforcement musculaire
- Abductions de la hanche : Allongez-vous sur le côté, puis soulevez la jambe supérieure vers le haut. Cet exercice renforce les muscles de l’extérieur de la hanche.
- Extensions de la hanche : Debout, soulevez la jambe vers l’arrière en gardant le genou droit. Cela renforce les muscles postérieurs de la hanche.
- Flexions de la hanche assis : Assis sur une chaise, levez le genou en direction de la poitrine. Cela renforce les muscles de l’avant de la hanche.
Exercices d’amplitude de mouvement
- Rotation de la hanche allongé : Allongé sur le dos, pliez les genoux et laissez-les tomber doucement d’un côté à l’autre pour améliorer la mobilité de la hanche.
- Flexion de la hanche assis : Assis sur le sol, écartez les jambes et penchez-vous en avant pour étirer les muscles de la hanche.
Étirements
- Étirement du quadriceps : Tenez-vous debout, pliez le genou et ramenez le pied vers les fesses en le tenant avec la main pour étirer le quadriceps.
- Étirement des adducteurs : Assis sur le sol, écartez les jambes autant que possible pour étirer les muscles adducteurs à l’intérieur des cuisses.
Activités à faible impact
- Natation : La natation est un exercice à faible impact qui renforce les muscles sans mettre trop de pression sur les articulations de la hanche.
- Cyclisme : Le vélo stationnaire peut être une option douce pour améliorer la force et la mobilité de la hanche.
Conseils importants
- Commencez lentement et progressez graduellement.
- Évitez les mouvements brusques ou excessifs.
- Maintenez une posture correcte pendant les exercices.
- Si un exercice provoque de la douleur, arrêtez et consultez un professionnel de la santé.
Il est crucial de personnaliser le programme d’exercices en fonction des besoins individuels, et la supervision d’un physiothérapeute peut être bénéfique pour s’assurer de la sécurité et de l’efficacité des exercices.
Facteurs bénéfiques
- L’exercice physique adapté : Des activités physiques douces, telles que la natation, la marche et la pratique de l’exercice en piscine, peuvent renforcer les muscles environnants, améliorer la flexibilité articulaire et contribuer à la gestion du poids, réduisant ainsi la pression sur la hanche.
- La perte de poids : Maintenir un poids santé est essentiel pour réduire la charge sur les articulations de la hanche. La perte de poids peut soulager la douleur et ralentir la progression de l’arthrose.
- La physiothérapie : Des programmes de physiothérapie personnalisés peuvent aider à renforcer les muscles, à améliorer la mobilité et à enseigner des techniques pour prévenir les mouvements qui pourraient aggraver la condition.
- Les médicaments anti-inflammatoires non stéroïdiens (AINS) : Ils peuvent être prescrits pour soulager la douleur et réduire l’inflammation associée à l’arthrose de la hanche.
- Les infiltrations de corticostéroïdes : Ces injections directement dans l’articulation peuvent offrir un soulagement temporaire en réduisant l’inflammation.
- L’adaptation du mode de vie : Des ajustements tels que l’utilisation de béquilles, l’utilisation d’une canne ou d’autres aides à la marche peuvent réduire la pression sur la hanche, facilitant ainsi les déplacements.
- La chaleur et la thérapie par le froid : L’application de compresses chaudes ou froides peut aider à soulager la douleur et à réduire l’inflammation.
- L’éducation et le soutien psychologique : Comprendre la nature de l’arthrose de la hanche et apprendre à gérer la douleur peuvent contribuer à améliorer la qualité de vie psychologique des personnes atteintes.
Signe radiographique de l’arthrose de la hanche
Les signes radiographiques de l’arthrose de la hanche sont souvent visibles sur des images médicales telles que les radiographies. Ces signes reflètent les changements dégénératifs qui se produisent dans l’articulation de la hanche en raison de l’usure du cartilage et des structures osseuses environnantes. Voici quelques-uns des signes radiographiques courants de l’arthrose de la hanche :
- Rétrécissement de l’espace articulaire : L’un des premiers signes radiographiques de l’arthrose de la hanche est le rétrécissement de l’espace articulaire entre la tête fémorale (os de la cuisse) et l’acétabulum (cavité de la hanche). Cela indique une perte de cartilage.
- Ostéophytes (excroissances osseuses) : Des ostéophytes, également appelés becs de perroquet, peuvent se former autour de l’articulation de la hanche. Ce sont des excroissances osseuses qui résultent de la réponse du corps à la perte de cartilage. Les ostéophytes peuvent être visibles sur les radiographies et contribuent à la déformation de l’articulation.
- Sclérose sous-chondrale : La sclérose sous-chondrale se réfère à un épaississement ou un durcissement de l’os situé juste en dessous du cartilage. Cela peut apparaître comme une zone blanche plus dense sur les images radiographiques.
- Cystes sous-chondraux : Des kystes peuvent se former dans l’os sous-chondral en réponse à la dégénérescence du cartilage. Ces kystes peuvent être détectés sur les radiographies.
- Déformation de la tête fémorale ou de l’acétabulum : L’arthrose avancée peut entraîner une déformation de la tête fémorale ou de l’acétabulum. Ces changements structuraux peuvent être visualisés sur les radiographies et contribuent à la perte de mobilité de l’articulation.
- Érosions articulaires : Des zones d’érosion ou d’usure peuvent être visibles sur les images radiographiques, indiquant la détérioration du cartilage.
- Asymétrie articulaire : En raison des changements dégénératifs, l’articulation de la hanche peut présenter une asymétrie, et cette asymétrie peut être détectée sur les radiographies.
Il est important de noter que les signes radiographiques peuvent varier en fonction du stade de l’arthrose et de la gravité des changements articulaires.
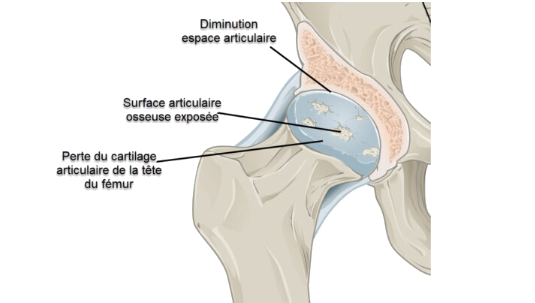
Les radiographies du début de la maladie indiquent que les changements sont concentrés dans l’aspect supéro-externe de l’articulation, la section la plus soumise à des contraintes mécaniques. Le rétrécissement de l’espace articulaire est suivi de la formation d’ostéophytes, de la sclérose et de la formation de kystes. Un remodelage de la tête fémorale médiale et latérale se produit et peut conduire à son effondrement et à son aplatissement. L’espace médial de l’acétabulum se remplit d’ostéophytes, ce qui entraîne une migration superolatérale progressive de la tête fémorale.
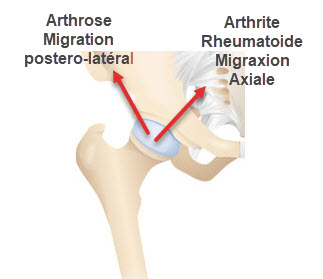
À droite, l’arthrite rhumatoïde est caractérisée par une migration axiale de la tête fémorale. L’inflammation chronique et l’érosion des structures articulaires entraînent un déplacement plus central de la tête fémorale, provoquant une destruction progressive de l’articulation et une perte de mobilité.
L’image met en évidence les différentes directions de déplacement de la tête fémorale en fonction de la pathologie sous-jacente, soulignant l’importance d’une identification précise de la cause pour déterminer un traitement adéquat.
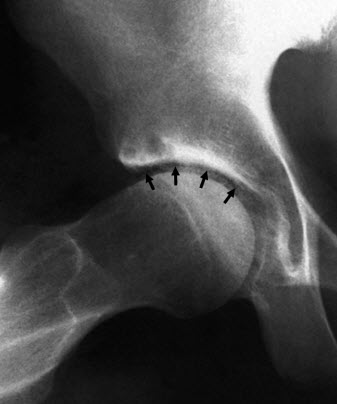
- Kystes sous-chondraux
- Formation d’ostéophytes
- Perte d’espace articulaire
- Surface difforme

Ce signe radiographique est un indicateur classique de dégénérescence articulaire, nécessitant une évaluation clinique pour déterminer le stade de la pathologie et les traitements à envisager.
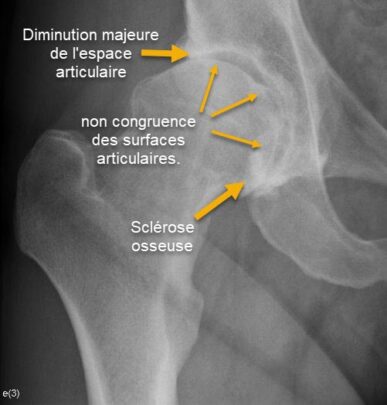
Diminution majeure de l’espace articulaire : Cette réduction de l’espace entre la tête fémorale et l’acétabulum est un signe classique d’arthrose, suggérant l’usure progressive du cartilage articulaire, qui empêche les os de frotter directement les uns contre les autres.
Non-congruence des surfaces articulaires : Les surfaces articulaires, qui devraient normalement être lisses et parfaitement adaptées l’une à l’autre, montrent ici une irrégularité, indiquant une déformation et un remodelage osseux liés à l’arthrose avancée.
Sclérose osseuse : Cette densification de l’os sous-chondral résulte de la surcharge mécanique répétée due à la dégradation du cartilage. Elle apparaît sous forme de zones blanchâtres sur la radiographie, témoignant de la réaction osseuse à la perte de cartilage.
Ces signes radiographiques sont typiques des stades avancés de l’arthrose de la hanche et sont souvent associés à une douleur, une raideur articulaire et une perte de mobilité pour le patient.Case courtesy of Dr Roberto Schubert, Radiopaedia.org. From the case rID: 16376
Arthrose avancée de la hanche droite. Par rapport à la hanche non affectée, l’articulation malade présente un rétrécissement et un désalignement sévère, avec une formation étendue d’ostéophytes. Notez également le contrefort (élargissement) du col du fémur en réponse à des sollicitations anormales.
Les éléments clés de l’examen physique
- Évaluation de l’amplitude des mouvements de la hanche (ROM), des manœuvres de provocation et une analyse de la démarche.
- L’amplitude de mouvement de la hanche peut révéler une rotation interne restreinte et douloureuse, qui est considérée comme l’un des premiers signes de l’arthrose de la hanche.
- La démarche est souvent antalgique.
- Les manœuvres de provocation, notamment le test d’abduction et de rotation externe en flexion (FAbER):
- L’examinateur effectue une flexion, une abduction et une rotation externe de la jambe du patient et appuie la cheville ipsilatérale de la jambe sur la cuisse ou le genou stationnaire controlatéral. L’examinateur comprime ensuite postérieurement le genou ipsilatéral tout en stabilisant l’ASIS contralatéral.
- Positif: Une douleur à l’aine de l’articulation de la hanche ipsilatérale avec compression postérieure du genou ipsilatéral indique une pathologie intra-articulaire de la hanche et une possible arthrose de la hanche, tandis qu’une douleur dans la fesse controlatérale indique une pathologie de l’articulation sacro-iliaque (IS).
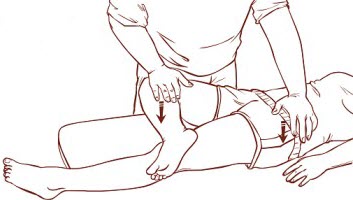
Le praticien exerce ensuite une légère pression sur le genou plié tout en stabilisant la hanche opposée, afin de mobiliser l’articulation de la hanche ainsi que le sacro-iliaque. Ce test évalue la présence de douleurs ou de raideurs dans les structures adjacentes, incluant les articulations sacro-iliaques, les muscles piriformes, ainsi que la région lombaire.
Une douleur dans la région antérieure de la hanche peut suggérer une pathologie intra-articulaire de la hanche, tandis qu’une douleur dans la région postérieure peut indiquer un dysfonctionnement au niveau sacro-iliaque. Il s’agit d’un test couramment utilisé en ostéopathie et en physiothérapie pour guider le diagnostic et le traitement des douleurs pelviennes ou lombaires.
- Evaluation de la lordose lombaire, mouvement lobosacral et sacroiliaque:
- Le degré de lordose lombaire et de bascule pelvienne pelvien doivent être évalués puisqu’ils peuvent influencer les effets de l’antéversion ou de la rétroversion de l’acétabule et conduire à une réduction de force au niveau des articulations de la hanche
Évaluation de la mobilité et des manœuvres de provocation
- Amplitude des mouvements de la hanche (ROM) : L’examen de l’amplitude des mouvements de la hanche peut révéler une rotation interne restreinte et douloureuse, qui est considérée comme l’un des premiers signes de l’arthrose de la hanche. Il est important de noter toute limitation de mouvement et de documenter la présence de douleur lors de ces mouvements.
- Démarche : La manière dont une personne marche peut être affectée par l’arthrose de la hanche. Une démarche antalgique, c’est-à-dire une marche altérée pour soulager la douleur, peut être observée. Les patients peuvent avoir une boiterie pour réduire la pression sur la hanche affectée.
- Manœuvres de provocation :
- Test d’abduction et de rotation externe en flexion (FAbER) : L’examinateur effectue une flexion, une abduction et une rotation externe de la jambe du patient, puis comprime postérieurement le genou ipsilatéral. Une douleur à l’aine de l’articulation de la hanche ipsilatérale indique une possible arthrose de la hanche, tandis qu’une douleur dans la fesse controlatérale indique une pathologie de l’articulation sacro-iliaque.
- Évaluation de la lordose lombaire, du mouvement lobosacral et sacroiliaque : La posture globale du patient, y compris la lordose lombaire et les mouvements au niveau du bas du dos et du sacrum, peut influencer les effets de l’antéversion ou de la rétroversion de l’acétabule. Cela peut également avoir un impact sur la force exercée au niveau des articulations de la hanche.
Références
- Barbour KE, Helmick CG, Boring M, Brady TJ. Vital signs: Prevalence of doctor-diagnosed arthritis and arthritis-attributable activity limitation—United States, 2013–2015. MMWR Morb Mortal Wkly Rep. 2017 Mar 10;66(9):246–53. DOI: https://doi.org/10.15585/mmwr.mm6609e1. [PMC free article] [PubMed] [Google Scholar]
- Hutton CW. Osteoarthritis: The cause not result of joint failure? Ann Rheum Dis. 1989 Nov;48(11):958–61. DOI: https://doi.org/10.1136/ard.48.11.958. [PMC free article] [PubMed] [Google Scholar]
- Aronson J. Osteoarthritis of the young adult hip: Etiology and treatment. Instr Course Lect. 1986;35:119–28. [PubMed] [Google Scholar]
- Zhang Y, Jordan JM. Epidemiology of osteoarthritis. Clin Geriatr Med. 2010 Aug;26(3):355–69. DOI: https://doi.org/10.1016/j.cger.2010.03.001. Erratum in: Clin Geriatr Med 2013 May;29(2):ix. DOI: https://doi.org/10.1016/j.cger.2013.01.013. [PMC free article] [PubMed] [Google Scholar]
- Murphy NJ, Eyles JP, Hunter DJ. Hip osteoarthritis: Etiopathogenesis and implications for management. Adv Ther. 2016 Nov;33(11):1921–46. DOI: https://doi.org/10.1007/s12325-016-0409-3. [PMC free article] [PubMed] [Google Scholar]
- Ganz R, Leunig M, Leunig-Ganz K, Harris WH. The etiology of osteoarthritis of the hip: An integrated mechanical concept. Clin Orthop Relat Res. 2008 Feb;466(2):264–72. DOI: https://doi.org/10.1007/s11999-007-0060-z. [PMC free article] [PubMed] [Google Scholar]
- Harris WH. Etiology of osteoarthritis of the hip. Clin Orthop Relat Res. 1986 Dec;(213):20–33. DOI: https://doi.org/10.1097/00003086-198612000-00004. [PubMed] [Google Scholar]
- Murray RO. The aetiology of primary osteoarthritis of the hip. Br J Radiol. 1965 Nov;38(455):810–24. DOI: https://doi.org/10.1259/0007-1285-38-455-810. [PubMed] [Google Scholar]
- Frankel S, Eachus J, Pearson N, et al. Population requirement for primary hip-replacement surgery: A cross-sectional study. Lancet. 1999 Apr 17;353(9161):1304–9. DOI: https://doi.org/10.1016/S0140-6736(98)06451-4. [PubMed] [Google Scholar]
- Dagenais S, Garbedian S, Wai EK. Systematic review of the prevalence of radiographic primary hip osteoarthritis. Clin Orthop Relat Res. 2009 Mar;467(3):623–37. DOI: https://doi.org/10.1007/s11999-008-0625-5. [PMC free article] [PubMed] [Google Scholar]
- Cushnaghan J, Dieppe P. Study of 500 patients with limb joint osteoarthritis. I. Analysis by age, sex, and distribution of symptomatic joint sites. Ann Rheum Dis. 1991 Jan;50(1):8–13. DOI: https://doi.org/10.1136/ard.50.1.8. [PMC free article] [PubMed] [Google Scholar]
- Shao Y, Zhang C, Charron KD, Macdonald SJ, McCalden RW, Bourne RB. The fate of the remaining knee(s) or hip(s) in osteoarthritic patients undergoing a primary TKA or THA. J Arthroplasty. 2013 Dec;28(10):1842–5. DOI: https://doi.org/10.1016/j.arth.2012.10.008. [PubMed] [Google Scholar]
- Jordan J, Helmick C, Renner J, Luta G. Prevalence of hip symptoms and radiographic symptomatic hip osteoarthritis in African-Americans and Caucasians: The Johnston County Osteoarthritis Project. J Rheumatol. 2009 Apr;36(4):809–15. [PMC free article] [PubMed] [Google Scholar]
- Felson DT. Preventing knee and hip osteoarthritis. Bull Rheum Dis. 1998 Nov;47(7):1–4. [PubMed] [Google Scholar]
- Lawrence JS, Sebo M. The geography of osteoarthritis. In: Nuki G, editor. The aetiopathogenesis of osteoarthrosis. London, UK: Pitman; 1980. Apr, pp. 155–83. [Google Scholar]
- Mukhopadhaya B, Barooah B. Osteoarthritis of hip in Indians an anatomical and clinical study. Indian Journal of Orthopaedics. 1967;1(1):55–62. [Google Scholar]Lanyon P, Muir K, Doherty S, Doherty M. Assessment of a genetic contribution to osteoarthritis of the hip: Sibling study. BMJ. 2000 Nov 11;321(7270):1179–83. DOI: https://doi.org/10.1136/bmj.321.7270.1179. [PMC free article] [PubMed] [Google Scholar]
- Neumann G, Mendicuti AD, Zou KH, et al. Prevalence of labral tears and cartilage loss in patients with mechanical symptoms of the hip: Evaluation using MR arthrography. Osteoarthritis Cartilage. 2007 Aug;15(8):909–17. DOI: https://doi.org/10.1016/j.joca.2007.02.002. [PubMed] [Google Scholar]
- McCarthy JC, Busconi B. The role of hip arthroscopy in the diagnosis and treatment of hip disease. Can J Surg. 1995 Feb;38(Suppl 1):S13–7. [PubMed] [Google Scholar]
- Muraki S, Akune T, Oka H, et al. Incidence and risk factors for radiographic knee osteoarthritis and knee pain in Japanese men and women: A longitudinal population-based cohort study. Arthritis Rheum. 2012 May;64(5):1447–56. DOI: https://doi.org/10.1002/art.33508. [PubMed] [Google Scholar]