Introduction
La capsulite rétractile de l’épaule, connue sous le nom populaire d’épaule gelée, représente une condition douloureuse et limitante affectant l’articulation de l’épaule. Son caractère distinctif réside dans l’inflammation et l’épaississement de la capsule articulaire, un tissu qui entoure l’articulation et contribue à maintenir la tête de l’humérus en place dans la cavité de l’épaule.
L’articulation de l’épaule est l’une des articulations les plus mobiles du corps, permettant une gamme étendue de mouvements. La capsule articulaire est un élément clé de cette articulation, agissant comme un enveloppement protecteur qui soutient la stabilité tout en facilitant la mobilité. Cependant, lorsqu’une inflammation survient, la capsule peut subir un épaississement et se contracter, entraînant la capsulite rétractile.
Les symptômes de la capsulite rétractile se manifestent progressivement et peuvent être divisés en deux principales caractéristiques : la douleur et la perte de mouvement. Les individus atteints de cette condition ressentent souvent une douleur croissante, qui peut être particulièrement intense pendant la nuit. Cette douleur peut interférer avec le sommeil et contribuer à une diminution de la qualité de vie. En parallèle, la raideur de l’épaule devient apparente, entraînant une perte significative de la mobilité. Les mouvements normaux, tels que lever le bras ou atteindre derrière le dos, deviennent difficiles voire impossibles.
Historiquement, la capsulite rétractile a été étudiée à travers la littérature médicale et les observations cliniques. Les premières références à cette condition remontent à des décennies, avec des descriptions de patients présentant une perte progressive de mouvement et une douleur persistante à l’épaule. Au fil des années, la compréhension de la capsulite rétractile s’est approfondie grâce à la recherche médicale, établissant des liens entre les facteurs de risque et les mécanismes sous-jacents de la maladie.
Bien que les causes exactes de la capsulite rétractile ne soient pas toujours claires, plusieurs facteurs de risque ont été identifiés. Les individus diabétiques, par exemple, présentent un risque accru de développer une épaule gelée. Des blessures, des interventions chirurgicales antérieures, ou des périodes prolongées d’immobilisation de l’épaule peuvent également contribuer au développement de cette condition.
Le traitement de la capsulite rétractile vise généralement à soulager la douleur et à restaurer la mobilité. Les approches peuvent inclure des médicaments anti-inflammatoires, des séances d’ostéopathie pour améliorer la flexibilité, et dans certains cas, des interventions médicales plus invasives. L’évolution de la maladie peut varier d’un individu à l’autre, mais avec un traitement approprié, la plupart des personnes atteintes de capsulite rétractile récupèrent progressivement leur mobilité et réduisent la douleur.
Ainsi, la capsulite rétractile de l’épaule, ou épaule gelée, est une condition douloureuse caractérisée par une inflammation et un épaississement de la capsule articulaire. Son histoire, riche en observations cliniques et en recherches médicales, a contribué à élargir notre compréhension de cette maladie. Bien que la capsulite rétractile puisse présenter des défis, des options de traitement existent pour soulager la douleur et restaurer la mobilité, offrant ainsi un espoir de récupération pour ceux qui en sont affectés.
Contexte historique de la capsulite rétractile
- Observations Précoces :
- La condition a probablement été présente tout au long de l’histoire, mais sa reconnaissance et sa description formelles ont commencé à prendre forme au début du XXe siècle.
- Les médecins ont remarqué des patients présentant une raideur de l’épaule et une amplitude de mouvement limitée, mais le terme « capsulite rétractile » n’avait pas encore été créé.
- Ernest Codman (1934) :
- Ernest Amory Codman, un chirurgien orthopédique américain, est souvent crédité de l’une des premières descriptions formelles de l’épaule gelée.
- Dans sa publication de 1934 « The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions in or About the Subacromial Bursa », Codman détaille des cas de ce que l’on reconnaît maintenant comme une capsulite rétractile.
- Évolution de la Terminologie :
- Le terme « capsulite rétractile » a été largement accepté pour décrire la condition, mettant l’accent sur l’inflammation et les adhérences dans la capsule articulaire de l’épaule.
- La condition a été différenciée d’autres troubles de l’épaule présentant des symptômes similaires.
- Julius Nevasier (1945) :
- Julius Nevasier, un chirurgien américain, est parfois associé à l’identification et à la dénomination de la capsulite rétractile en 1945.
- Son travail s’est concentré sur la reconnaissance du processus inflammatoire chronique conduisant à l’épaississement et à la contracture de la capsule de l’épaule.
- Avancées dans la Compréhension (XXe Siècle) :
- Tout au long du XXe siècle, les professionnels de la santé ont continué à affiner leur compréhension de la capsulite rétractile.
- La recherche a exploré les causes sous-jacentes, les facteurs de risque et les approches de traitement optimales pour gérer la condition.
- Perspective Contemporaine (XXIe Siècle) :
- La capsulite rétractile reste une condition difficile à gérer, et la recherche se poursuit pour explorer sa physiopathologie, les facteurs contributifs et les interventions efficaces.
- Les approches de traitement peuvent inclure l’ostéopathie, les médicaments anti-inflammatoires, les injections de corticostéroïdes et, dans les cas graves, une intervention chirurgicale.
La capsulite rétractile, parfois désignée sous le nom de capsulite adhésive, a été initialement documentée par le chirurgien Ernest Codman en 1934 dans un article majeur intitulé « The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions in or About the Subacromial Bursa ». Ce fut une contribution significative qui jetait les bases de la compréhension médicale de cette condition complexe.
La capsulite rétractile se caractérise par une inflammation chronique de la capsule de l’épaule, une structure essentielle pour le bon fonctionnement de l’articulation de l’épaule. Cette inflammation conduit à un épaississement progressif et à une contracture de la capsule, limitant sévèrement la mobilité de l’épaule. Ernest Codman a été parmi les premiers à examiner et à décrire en détail cette affection, fournissant ainsi des informations cruciales qui ont depuis guidé la recherche et les interventions médicales.
La référence initiale de Codman a jeté les bases pour d’autres études et recherches approfondies sur la capsulite rétractile. Les efforts ultérieurs ont permis de mieux comprendre les mécanismes sous-jacents de la maladie, les facteurs de risque associés et les diverses approches de traitement disponibles.
La reconnaissance précoce de la capsulite rétractile est cruciale, car elle peut considérablement améliorer les résultats du traitement. Les symptômes comprennent généralement une douleur persistante, une raideur et une perte progressive de la mobilité de l’épaule. Les approches de traitement varient, allant de la physiothérapie et des médicaments anti-inflammatoires aux procédures plus invasives dans certains cas.
Ainsi, grâce aux contributions pionnières d’Ernest Codman, la capsulite rétractile a été inscrite dans la littérature médicale, facilitant une meilleure compréhension de cette condition et ouvrant la voie à des stratégies de prise en charge plus efficaces pour ceux qui en souffrent. La recherche continue dans ce domaine vise à perfectionner les interventions et à améliorer la qualité de vie des individus confrontés à cette affection douloureuse de l’épaule.


En 1944, Julius Nevasier a marqué un jalon crucial dans la compréhension des troubles de l’épaule en identifiant un processus inflammatoire chronique menant à un épaississement et à une contracture spécifique de la capsule articulaire de l’épaule. Ce phénomène, qui résulte en l’adhérence de la capsule à la tête humérale, a été nommé « capsulite rétractile » par Nevasier, établissant ainsi une terminologie distinctive pour cette condition.
La capsulite rétractile est caractérisée par une série de changements pathologiques dans la capsule articulaire, le tissu entourant l’articulation de l’épaule. Ce processus inflammatoire chronique entraîne un épaississement progressif de la capsule, limitant sa capacité à s’étirer normalement. Parallèlement, des adhérences se forment, entraînant une contracture de la capsule, ce qui, à son tour, restreint considérablement la mobilité de l’épaule.
Le terme « capsulite rétractile » reflète à la fois la nature de la condition et son impact sur la mobilité articulaire. Il s’agit d’une affection douloureuse qui peut rendre les mouvements de l’épaule difficiles voire impossibles. Les individus atteints de capsulite rétractile peuvent éprouver une douleur intense, en particulier la nuit, et faire face à une perte significative de la flexibilité de l’épaule.
L’identification de ce processus par Julius Nevasier a jeté les bases de la compréhension moderne de la capsulite rétractile, ou épaule gelée, guidant la recherche médicale et les efforts pour développer des approches de traitement visant à soulager la douleur et à restaurer la mobilité pour les personnes affectées par cette condition.

Neviaser a identifié cette condition comme un problème distinct, la différenciant d’autres troubles de l’épaule. Il a décrit en détail les étapes de la progression de la capsulite adhésive, incluant la phase initiale de douleur, suivie de la raideur articulaire, puis la phase de récupération, qui peut durer plusieurs mois voire des années.
Ses travaux ont jeté les bases de la compréhension moderne de cette pathologie et ont ouvert la voie à de nombreuses recherches sur les traitements non chirurgicaux, comme la thérapie physique et les techniques d’injection. Les contributions de Neviaser à l’orthopédie et à l’étude de la capsulite adhésive ont permis d’améliorer la gestion clinique de cette affection invalidante, en soulignant l’importance d’une intervention précoce pour éviter les complications liées à l’immobilité prolongée.
4o
La douleur persistante dans l’épaule, perturbant le sommeil et rendant les tâches quotidiennes laborieuses, peut avoir des implications significatives sur la qualité de vie. Lorsqu’elle atteint un stade avancé, les problèmes d’épaule peuvent persister non seulement pendant des mois, mais parfois même des années. Cette réalité délicate a été mise en lumière par Simmons, Travel et Simons en 1999 (604-605), soulignant la nature chronique et souvent débilitante de ces affections.
La douleur constante peut influer sur le bien-être émotionnel, altérant le sommeil et entraînant une fatigue persistante. La capacité à effectuer des activités quotidiennes, qu’il s’agisse de tâches ménagères simples ou de responsabilités professionnelles, peut être gravement compromise, affectant la productivité et le bien-être général.
Il est impératif de comprendre ces problèmes d’épaule non seulement du point de vue de la douleur physique, mais également en reconnaissant l’impact profond qu’ils peuvent avoir sur la qualité de vie globale. Les traitements appropriés et une prise en charge adaptée sont essentiels pour atténuer la douleur, restaurer la fonction et améliorer la qualité de vie des individus confrontés à ces défis chroniques de l’épaule.

Ses recherches ont mis en lumière que le traitement des points gâchettes, par des techniques de relâchement manuel et des injections de procaïne, pouvait soulager efficacement la douleur et restaurer la mobilité dans des conditions comme la capsulite adhésive. Elle a démontré que les patients avec des points gâchettes actifs dans les muscles de la coiffe des rotateurs avaient souvent des limitations de mouvement, et en relâchant ces points, on pouvait briser le cycle de douleur et d’immobilité.
L’approche de Janet Travell a ouvert la voie à des traitements plus précis et efficaces pour les personnes souffrant de douleurs chroniques et de restrictions articulaires, comme celles observées dans la capsulite adhésive.
En 1992, Au cours d’un symposium parrainé par l’académie américaine d’orthopédie et de chirurgiens orthopédiques, un comité d’atelier a défini l’épaule gelée comme une condition d’étiologie incertaine caractérisée par une restriction importante du mouvement de l’épaule actif et passif qui se produit en l’absence d’un trouble intrésique connu. Nous avons utilisé le terme épaule gelée pour décrire l’état idiopathique.
Pour mieux comprendre la source des symptômes “d’épaule gelée”, deux problèmes sont examinés: la capsulite rétractile et les points déclencheurs myofasciaux. Simmons, Travel et Simons 1999, 604-605
Les muscles sous scapulaire et supra épineux sont en majeur partie responsable du blocage de l’épaule gelée. En servant de l’approche du point gachette (trigger point), il est possible d’accélérer le processus de guérison.
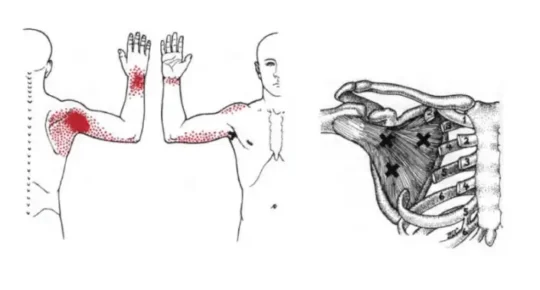
En utilisant l’approche des points gâchettes, il est possible de cibler les zones de tension musculaire pour relâcher ces points et ainsi améliorer la mobilité de l’épaule. Les points gâchettes dans le sous-scapulaire, par exemple, peuvent provoquer des douleurs qui se réfèrent à l’avant et à l’arrière de l’épaule et irradient parfois dans le bras, comme illustré sur l’image. Le traitement de ces points par pression manuelle ou d’autres techniques thérapeutiques peut considérablement accélérer le processus de guérison, en réduisant la douleur et en restaurant la fonction articulaire.
L’approche ostéopathique combinée aux techniques des points gâchettes permet ainsi de traiter efficacement les restrictions dues à la capsulite adhésive, en favorisant une récupération plus rapide et une meilleure amplitude de mouvement.
Épaule gelée vs capsulite rétractile
« Épaule gelée » et « capsulite rétractile » sont deux termes souvent utilisés en français pour décrire des problèmes d’épaule distincts, bien que parfois ils soient utilisés de manière interchangeable. Cependant, il y a des différences subtiles entre les deux termes.
- Épaule gelée (Frozen Shoulder) :
- L’épaule gelée est un terme général qui fait référence à une épaule qui devient douloureuse et perd progressivement sa mobilité.
- Les symptômes de l’épaule gelée comprennent la douleur, la raideur et une diminution de la mobilité de l’épaule.
- Ce problème peut être dû à diverses causes, y compris une inflammation, des blessures, ou une immobilisation prolongée.
- Capsulite rétractile (Adhesive Capsulitis) :
- La capsulite rétractile est un type spécifique d’épaule gelée caractérisé par une inflammation de la capsule articulaire de l’épaule, ce qui entraîne une diminution significative de la mobilité.
- Dans la capsulite rétractile, la capsule entourant l’articulation de l’épaule devient épaissie et resserrée, limitant le mouvement de l’épaule.
- Les causes de la capsulite rétractile ne sont pas toujours claires, mais des facteurs tels que des blessures, des infections ou des conditions médicales sous-jacentes peuvent être impliqués.
En résumé, l’épaule gelée est un terme plus général, tandis que la capsulite rétractile est une forme spécifique d’épaule gelée caractérisée par une inflammation et une contraction de la capsule articulaire.
Épaules arrondies
La posture joue un rôle essentiel dans la santé de l’épaule, et une mauvaise posture peut avoir des conséquences durables, notamment une rotation interne de l’humérus. Cette rotation interne, si elle n’est pas corrigée dès le plus jeune âge, peut devenir permanente, entraînant des complications telles que le syndrome d’impingement de l’épaule.
Lorsque la posture est altérée, créant une rotation interne de l’humérus, cela peut affecter la capacité de réaliser une rotation externe de l’humérus pour accommoder sa grande tubérosité. La grande tubérosité de l’humérus est une saillie osseuse importante sur le côté de l’os, jouant un rôle crucial dans les mouvements de l’épaule. Si la rotation interne devient permanente, il devient difficile voire impossible d’effectuer une rotation externe, compromettant ainsi la fonction normale de l’articulation de l’épaule.
Une conséquence notable de cette situation est le risque accru de développer le syndrome de l’arc de l’humérus. Ce syndrome est caractérisé par l’impingement ou la compression des tendons, des muscles et d’autres structures de l’épaule lors des mouvements, provoquant ainsi douleur et inflammation. L’incapacité à effectuer une rotation externe adéquate peut contribuer à cette condition, augmentant la probabilité d’inconfort et de complications.
De plus, la mauvaise posture peut également avoir un impact sur le nerf brachial, qui se trouve à proximité de la tête de l’humérus. Une compression accrue du nerf brachial peut résulter de la rotation interne constante de l’humérus, augmentant ainsi les risques de symptômes tels que des picotements, des engourdissements ou une faiblesse dans le bras.
Il est donc impératif de sensibiliser à l’importance d’une bonne posture dès le plus jeune âge, car la correction précoce de ces problèmes peut éviter des complications à long terme. Des exercices de renforcement musculaire et des étirements appropriés peuvent contribuer à restaurer et à maintenir une posture correcte, prévenant ainsi les conséquences néfastes sur la santé de l’épaule.
Ainsi, la mauvaise posture, en particulier la rotation interne de l’humérus, peut avoir des implications importantes sur la santé de l’épaule. Elle peut entraîner des difficultés de rotation externe, favorisant ainsi le développement du syndrome de l’arc de l’humérus et augmentant le risque de compression du nerf brachial. La correction précoce de ces problèmes posturaux est cruciale pour éviter des complications à long terme et maintenir une fonction optimale de l’articulation de l’épaule.
Pathophysiologie de la capsulite rétractile de l’épaule
La capsulite rétractile de l’épaule, également connue sous le nom d’épaule gelée, est une condition douloureuse caractérisée par une restriction progressive des mouvements de l’articulation de l’épaule. La pathophysiologie de cette affection complexe implique une inflammation et un épaississement de la capsule articulaire, une structure fibreuse qui entoure l’articulation de l’épaule. Cette inflammation entraîne la formation de tissu cicatriciel, ce qui limite considérablement la mobilité de l’épaule.
Au cœur de la pathophysiologie de la capsulite rétractile se trouve une réaction inflammatoire au sein de la capsule articulaire. Bien que les déclencheurs spécifiques de cette inflammation ne soient pas toujours clairs, des facteurs tels que les blessures, le surmenage ou des conditions médicales sous-jacentes peuvent contribuer à son développement. L’inflammation initiale provoque une réponse du système immunitaire, entraînant une prolifération de cellules inflammatoires et la libération de médiateurs chimiques.
Au fur et à mesure que l’inflammation progresse, la capsule articulaire subit des changements structurels. La membrane synoviale, qui tapisse l’intérieur de la capsule, peut s’épaissir et produire un excès de liquide synovial. En parallèle, des fibroblastes peuvent être activés, entraînant la production de collagène et la formation de tissu cicatriciel. C’est cette fibrose qui restreint les mouvements de l’articulation, provoquant la raideur caractéristique de l’épaule gelée.
La progression de la capsulite rétractile se divise généralement en plusieurs phases. La phase inflammatoire initiale est marquée par la douleur et l’inconfort, souvent exacerbés par certains mouvements de l’épaule. Cette phase peut durer plusieurs semaines à quelques mois. Par la suite, la phase de congélation survient, caractérisée par une limitation significative de la mobilité. Enfin, la phase de décongélation commence, au cours de laquelle la douleur diminue progressivement, et la mobilité s’améliore lentement.
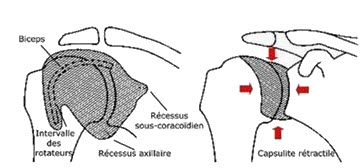
À droite, l’image montre la capsule dans un état rétracté, où la capsule articulaire est devenue épaisse et contractée. Cela entraîne une diminution significative du volume capsulaire, limitant l’amplitude des mouvements de l’épaule. Les flèches rouges indiquent la direction des forces restrictives exercées par la capsule rétractée, qui comprime l’articulation et provoque une douleur accrue ainsi qu’une rigidité.
La diminution du volume capsulaire est une caractéristique clé de la capsulite adhésive, responsable de la limitation sévère des mouvements, tels que la rotation et l’élévation de l’épaule. Cette condition est souvent progressive et nécessite un traitement spécifique pour éviter la chronicité, comme des thérapies manuelles ou des exercices de mobilisation adaptés.
La prédisposition à la capsulite rétractile peut également être influencée par des facteurs individuels tels que l’âge, le sexe et certaines conditions médicales. Les femmes sont plus susceptibles d’en souffrir, en particulier entre 40 et 60 ans. Des affections telles que le diabète, les maladies cardiovasculaires et la thyroïdite peuvent augmenter le risque de développer cette condition.
Le diagnostic de la capsulite rétractile repose sur une évaluation clinique approfondie, souvent accompagnée d’imagerie médicale telle que des radiographies ou des IRM pour exclure d’autres causes possibles de douleur à l’épaule. Le traitement de cette condition vise à atténuer la douleur, à préserver la mobilité et à prévenir la progression de la capsulite rétractile. Des approches non chirurgicales telles que la physiothérapie, les anti-inflammatoires non stéroïdiens et les infiltrations de corticostéroïdes sont souvent privilégiées en première intention.
Étape
- Inflammation initiale : La capsulite rétractile commence souvent par une inflammation de la capsule articulaire de l’épaule. Cette inflammation peut être déclenchée par des facteurs tels que des blessures, une surutilisation, des infections ou des conditions médicales sous-jacentes.
- Douleur et raideur : L’inflammation initiale provoque des douleurs à l’épaule, en particulier lors des mouvements. Les personnes atteintes peuvent ressentir une douleur diffuse dans la région de l’épaule et du bras. En même temps, la capsule articulaire commence à se contracter, entraînant une raideur progressive de l’épaule.
- Formation de tissu cicatriciel (fibrose) : Au fil du temps, l’inflammation persistante conduit à la formation de tissu cicatriciel ou fibrose dans la capsule articulaire. Cela entraîne un épaississement de la capsule et limite davantage la mobilité de l’épaule.
- Rétraction de la capsule : La fibrose continue à se développer, entraînant une rétraction significative de la capsule. Cette rétraction limite sévèrement la mobilité de l’épaule et peut même entraîner une adhérence des surfaces articulaires.
- Diminution de la production de liquide synovial : La production de liquide synovial, qui lubrifie normalement l’articulation de l’épaule, peut diminuer à mesure que la capsule rétractée comprime les structures articulaires.
- Formation d’adhérences : Les adhérences entre les surfaces articulaires peuvent se former, aggravant la raideur et la perte de mobilité.
Facteurs à risque
La capsulite rétractile de l’épaule, une condition médicale douloureuse caractérisée par une limitation progressive des mouvements de l’articulation de l’épaule, présente certains facteurs à risque qui peuvent prédisposer les individus à cette affection complexe. Les antécédents médicaux personnels et familiaux jouent un rôle crucial dans le développement de la capsulite rétractile. Des blessures ou des traumatismes antérieurs à l’épaule, tels que des luxations ou des fractures, peuvent augmenter la susceptibilité à cette condition. De plus, des affections médicales sous-jacentes telles que le diabète, les maladies cardiovasculaires et les maladies thyroïdiennes ont été associées à un risque accru de développer une capsulite rétractile. Les individus âgés de 40 à 60 ans, en particulier les femmes, semblent également plus prédisposés, bien que la capsulite rétractile puisse affecter des personnes de tous âges.
Les facteurs liés au mode de vie peuvent également contribuer à accroître le risque de développer une capsulite rétractile. Les habitudes tabagiques sont fortement corrélées à cette condition, car le tabagisme altère la circulation sanguine vers les tissus de l’épaule, favorisant ainsi le développement de la capsulite. De plus, un manque d’activité physique et des comportements sédentaires peuvent augmenter la probabilité de développer une capsulite rétractile, car l’inactivité contribue à la rigidité musculaire et à la perte de mobilité articulaire.
La capsulite rétractile peut également être liée à des facteurs psychosociaux, tels que le stress et l’anxiété. Les situations stressantes peuvent déclencher des tensions musculaires et affecter la réponse du corps aux inflammations, contribuant ainsi à la progression de la capsulite. Parallèlement, des problèmes émotionnels non résolus peuvent influencer la perception de la douleur et la tolérance aux symptômes de la capsulite rétractile.
L’hérédité semble jouer un rôle dans la prédisposition à la capsulite rétractile. Si des membres de la famille ont été affectés par cette condition, cela peut augmenter le risque pour d’autres membres de la famille de développer la capsulite. La composante génétique peut influencer la structure des tissus conjonctifs et la réponse du système immunitaire, contribuant ainsi à la susceptibilité à cette affection.
Le diagnostic précoce de la capsulite rétractile et la gestion appropriée des facteurs à risque sont essentiels pour minimiser l’impact de cette condition. Les approches de traitement peuvent inclure des interventions physiothérapeutiques visant à améliorer la mobilité de l’épaule, des médicaments anti-inflammatoires pour soulager la douleur et, dans certains cas, des infiltrations corticostéroïdes pour réduire l’inflammation. La prise en charge des facteurs à risque liés au mode de vie, tels que le tabagisme et le manque d’exercice, est également cruciale pour optimiser les résultats du traitement et prévenir la récurrence de la capsulite rétractile.
Liste des facteurs à risque
- Âge : La plupart des cas d’épaule gelée surviennent chez des personnes âgées de 40 à 60 ans.
- Sexe : Les femmes semblent être plus susceptibles de développer une épaule gelée que les hommes.
- Conditions médicales préexistantes :
- Des maladies telles que le diabète ont été associées à un risque accru.
- Les maladies cardiovasculaires et les maladies thyroïdiennes peuvent également être des facteurs de risque.
- Immobilisation prolongée de l’épaule : Une période prolongée d’immobilisation de l’épaule, par exemple après une chirurgie ou en raison d’une blessure, peut augmenter le risque.
- Traumatisme ou chirurgie de l’épaule : Les personnes ayant subi un traumatisme ou une chirurgie de l’épaule peuvent être plus susceptibles de développer une épaule gelée.
- Inactivité physique : Le manque d’exercice ou l’inactivité physique peuvent contribuer au développement de problèmes d’épaule, y compris l’épaule gelée.
- Maladies auto-immunes : Certaines maladies auto-immunes, telles que la polyarthrite rhumatoïde, peuvent augmenter le risque de développer des problèmes articulaires, y compris la capsulite rétractile.
- Facteurs génétiques : Il peut y avoir une composante génétique dans certains cas.
- Autres conditions médicales : Des conditions telles que les maladies cardiaques, les accidents vasculaires cérébraux (AVC) ou les maladies pulmonaires ont également été associées à un risque accru.
Stages et symptômes de la Capsulite rétractile de l’épaule
Il existe plusieurs étapes dans l’évolution d’une pathologie de l’épaule, souvent associée à une capsulite rétractile. Voici une description détaillée de chaque phase:
1. Pré-congélation:
- Durée: 1 à 3 mois
- Apparence de l’épaule: Pas encore de signes évidents de capsulite rétractile
- Symptômes: Douleur croissante, surtout lors des mouvements de l’épaule
- Limitations: Début de la limitation des mouvements, en particulier dans la rotation externe
- Comportement: Réduction des mouvements pour soulager la douleur, protection de l’épaule en l’utilisant moins
- Douleur: Présente pendant le jour et la nuit
2. Congélation:
- Durée: 3 à 9 mois
- Symptômes: Perte progressive du mouvement, augmentation de la douleur (surtout la nuit)
- Amplitude de mouvement: Encore présente, mais limitée par la douleur et la raideur
- Évolution: Perte lente de l’amplitude des mouvements sur 6 à 9 semaines
3. Congelée:
- Durée: 9 à 14 mois
- Symptômes: Amplitude de mouvement considérablement réduite, douleur initiale persistante
- Douleur: Diminution graduelle, apparaissant principalement lors des mouvements extrêmes
4. Décongélation:
- Durée: 12 à 15 mois
- Symptômes: Amélioration progressive, diminution significative de la douleur (surtout la nuit)
- Amplitude de mouvement: Encore limitée, mais amélioration rapide, retour à la force et au mouvement normaux
- Durée de récupération: Généralement de 6 mois à 2 ans
L’épaule gelée est douloureuse avec une restriction importante des amplitudes articulaires actives et passives de l’épaule, le plus souvent en abduction et rotation externe.
Limitations fonctionnelles
Les limitations fonctionnelles associées à la capsulite rétractile de l’épaule représentent un défi significatif pour les individus touchés, affectant leur qualité de vie quotidienne et leur capacité à effectuer des activités normales. L’un des aspects les plus prononcés de ces limitations réside dans la restriction progressive des mouvements de l’articulation de l’épaule. Au fur et à mesure que la capsule articulaire s’épaissit et devient moins souple en raison de l’inflammation et de la formation de tissu cicatriciel, les mouvements de l’épaule, tels que l’élévation du bras et la rotation, deviennent de plus en plus difficiles.
La perte de mobilité de l’épaule peut entraîner des difficultés dans les activités quotidiennes les plus simples, comme se coiffer, s’habiller, ou même atteindre des objets sur une étagère. Les patients atteints de capsulite rétractile peuvent également ressentir des limitations dans les tâches professionnelles nécessitant l’utilisation fréquente et variée de l’épaule, entraînant une diminution de l’efficacité au travail. Ces limitations fonctionnelles ont un impact considérable sur l’autonomie et peuvent entraîner une dépendance accrue à l’égard de l’aide extérieure pour accomplir des tâches courantes.
La douleur, souvent intense, est une composante majeure des limitations fonctionnelles de la capsulite rétractile. Cette douleur peut être exacerbée par les mouvements de l’épaule et peut devenir invalidante au fil du temps. Lorsque la douleur est présente, les individus ont tendance à éviter les mouvements douloureux, ce qui contribue à la raideur articulaire et à la détérioration de la mobilité. Par conséquent, la capsulite rétractile peut entraîner un cercle vicieux où la douleur conduit à l’évitement des mouvements, aggravant ainsi la raideur et la perte de fonction.
Les activités sportives et de loisirs sont également fortement impactées par les limitations fonctionnelles de la capsulite rétractile. Les mouvements requis dans des activités telles que le tennis, la natation ou le golf deviennent souvent impossibles ou extrêmement douloureux, entraînant une diminution de la participation à ces activités et pouvant affecter le bien-être émotionnel des individus concernés.
La qualité du sommeil peut également être compromise en raison des limitations fonctionnelles de la capsulite rétractile. Trouver une position confortable pour dormir devient un défi, et la douleur persistante peut perturber le sommeil, entraînant fatigue et irritabilité pendant la journée.
La gestion des tâches quotidiennes devient un défi majeur pour les personnes souffrant de capsulite rétractile. Des activités simples comme porter des courses, ouvrir une porte ou conduire deviennent des défis qui peuvent nécessiter une adaptation des modes opératoires ou l’aide d’autres personnes. Ces limitations fonctionnelles peuvent entraîner des sentiments de frustration, d’impuissance et parfois de dépression, accentuant ainsi l’impact psychologique de la capsulite rétractile.
La prise en charge des limitations fonctionnelles de la capsulite rétractile implique souvent une approche multidisciplinaire. La physiothérapie joue un rôle crucial dans la restauration de la mobilité et le soulagement de la douleur. Les médicaments anti-inflammatoires et les infiltrations corticostéroïdes peuvent également être utilisés pour atténuer la douleur. Dans certains cas sévères, la chirurgie peut être envisagée pour libérer la capsule articulaire et restaurer la mobilité de l’épaule.
Limitations fonctionnelles
- Perte de mobilité : L’une des caractéristiques principales de l’épaule gelée est la limitation des mouvements de l’articulation de l’épaule. Les patients peuvent avoir du mal à lever le bras, à atteindre des objets en hauteur, ou à effectuer des mouvements rotationnels.
- Difficulté à s’habiller : Les mouvements requis pour mettre et enlever des vêtements peuvent être difficiles en raison de la raideur de l’épaule. Les patients peuvent éprouver des difficultés à passer un bras dans une manche ou à attacher des boutons.
- Problèmes pour se laver ou se coiffer : Les activités quotidiennes telles que se laver les cheveux, se brosser les dents ou se coiffer peuvent être affectées en raison des limitations de mouvement.
- Difficultés à porter des objets lourds : La force de l’épaule peut être réduite, et soulever ou porter des objets lourds peut être particulièrement problématique.
- Impact sur les activités professionnelles : Les personnes atteintes d’épaule gelée peuvent rencontrer des difficultés dans leur vie professionnelle en raison de la limitation des mouvements. Cela peut être particulièrement vrai pour les emplois qui exigent des mouvements répétitifs de l’épaule.
- Altération du sommeil : La douleur associée à l’épaule gelée peut perturber le sommeil, en particulier lorsqu’elle est plus intense pendant la nuit.
- Impact psychologique : Les limitations fonctionnelles de l’épaule gelée peuvent également avoir un impact émotionnel, provoquant parfois du stress, de l’anxiété ou de la frustration chez les patients.
Le Cycle Vicieux de la Capsulite Adhésive : L’Évolution d’une Douleur Persistante
La capsulite adhésive, communément appelée épaule gelée, est une condition douloureuse caractérisée par l’inflammation et l’épaississement de la capsule entourant l’articulation de l’épaule. Ce processus donne lieu à un cycle vicieux qui évolue au fil du temps, exacerbant la douleur et la restriction de mouvement chez les individus touchés.
Étape 1 : Douleur Initiale Au commencement, la douleur initiale se manifeste au niveau de l’articulation de l’épaule. Des sensations désagréables indiquent le début de la capsulite adhésive, souvent accompagnée de raideur et d’inconfort.
Étape 2 : Immobilité Pour éviter la douleur, les individus commencent à restreindre leurs mouvements, entraînant une diminution de l’utilisation normale de l’épaule. Une immobilité progressive s’installe, limitant les activités quotidiennes.
Étape 3 : Raideur de l’Articulation L’absence de mouvement régulier conduit à la raideur de l’articulation de l’épaule. La capsule qui entoure l’articulation s’épaissit progressivement, rendant les mouvements encore plus difficiles.
Étape 4 : Faiblesse Musculaire et Atrophie La limitation des mouvements provoque une faiblesse musculaire autour de l’épaule. Les muscles s’atrophient progressivement en raison d’une utilisation réduite, contribuant à la détérioration de la force et de la stabilité de l’articulation.
Étape 5 : Mouvements Compensatoires Face à la restriction de l’épaule, le corps développe des mouvements compensatoires. D’autres parties du corps sont sollicitées de manière excessive pour compenser le manque de mobilité de l’épaule, entraînant des changements biomécaniques.
Étape 6 : Sensibilité Accrue à la Douleur Le cycle persistant amplifie la sensibilité à la douleur. Le système nerveux devient plus réactif, rendant chaque mouvement plus douloureux, même avec une intensité minimale.
Étape 7 : Inflammation et Changements Tissulaires L’inflammation persistante et les changements tissulaires dans l’articulation de l’épaule deviennent plus prononcés. Les flèches de l’inflammation et les altérations de la structure tissulaire créent un environnement propice à la capsulite adhésive.
Étape 8 : Progression de la Capsulite Adhésive La capsule autour de l’articulation épaissit progressivement, renforçant le diagnostic de capsulite adhésive. La progression de la condition crée un cercle vicieux difficile à rompre sans intervention.
Étape 9 : Douleur Chronique En fin de compte, la douleur devient chronique, persistent même au repos. L’articulation de l’épaule est enveloppée dans un état constant de gêne, affectant la qualité de vie et les activités quotidiennes.
Ce cycle vicieux souligne la nécessité d’une intervention précoce pour prévenir la progression de la capsulite adhésive. Les approches thérapeutiques, telles que la physiothérapie et la gestion de la douleur, sont essentielles pour briser ce cycle et restaurer la mobilité et la fonction de l’articulation de l’épaule.
L’immobilité conduit à une raideur articulaire, où l’articulation de l’épaule perd sa flexibilité et devient de plus en plus rigide. Cette perte de mobilité provoque une faiblesse musculaire et atrophie, car les muscles autour de l’articulation ne sont plus utilisés régulièrement.
En réponse à la faiblesse musculaire, le corps développe des mouvements compensatoires pour éviter la douleur, ce qui peut entraîner d’autres déséquilibres et douleurs dans d’autres parties du corps. La douleur devient chronique, ce qui exacerbe encore plus la situation.
Au fur et à mesure que la capsulite adhésive progresse, il y a un développement de l’inflammation et des changements tissulaires dans l’articulation. Cela crée une sensibilité accrue à la douleur, renforçant encore l’immobilité et la douleur. Ce cycle se perpétue si aucun traitement n’est administré, rendant la récupération plus difficile à mesure que le temps passe.
4o
Biomécanique de la capsulite rétractile
La compréhension de la biomécanique de la capsulite rétractile de l’épaule est essentielle pour appréhender les mécanismes sous-jacents de cette condition douloureuse et débilitante. La biomécanique de l’épaule repose sur une interaction complexe entre les os, les muscles, les tendons et les ligaments, contribuant à la stabilité et à la mobilité de cette articulation. Lorsqu’une personne développe une capsulite rétractile, ces mécanismes biomécaniques sont perturbés, entraînant des limitations fonctionnelles significatives.
Au cœur de la biomécanique de la capsulite rétractile se trouve la capsule articulaire, une enveloppe de tissu conjonctif qui entoure l’articulation de l’épaule. Cette capsule est normalement souple et permet une gamme étendue de mouvements. Cependant, en cas de capsulite rétractile, la capsule subit des modifications pathologiques, devenant plus rigide et moins extensible en raison de l’inflammation et de la formation de tissu cicatriciel. Cette raideur limite la mobilité de l’épaule, entravant la rotation, l’élévation et d’autres mouvements essentiels.
Les ligaments de l’épaule, qui assurent la stabilité articulaire, sont également affectés par la capsulite rétractile. Les ligaments se trouvent à l’intérieur de la capsule articulaire et, en cas de raideur et de contraction de la capsule, ils peuvent subir des contraintes excessives. Cela peut conduire à une diminution de la flexibilité ligamentaire, augmentant le risque de lésions ligamentaires et contribuant à la limitation des mouvements.
Les muscles entourant l’épaule sont également impactés du point de vue biomécanique. Les muscles de la coiffe des rotateurs, responsables de la stabilisation de l’articulation de l’épaule, peuvent subir des déséquilibres dus à la raideur de la capsule. Ces déséquilibres musculaires peuvent aggraver la limitation des mouvements et contribuer à la douleur associée à la capsulite rétractile.
La biomécanique altérée de la capsulite rétractile conduit à une perte de synchronisation dans les mouvements de l’épaule. Les articulations adjacentes, telles que l’articulation acromioclaviculaire, peuvent également être affectées, exacerbant les problèmes biomécaniques. La biomécanique anormale de l’épaule peut entraîner des compensations dans d’autres parties du corps, affectant la posture globale et contribuant à des déséquilibres musculaires.
Les mécanismes biomécaniques de la capsulite rétractile ne se limitent pas à l’articulation elle-même, mais influencent également les tissus environnants, y compris les bourses séreuses. Ces petites poches de liquide synovial, qui facilitent le glissement des tendons et des muscles sur l’os, peuvent s’enflammer en raison des contraintes biomécaniques accrues, contribuant ainsi à la douleur et à l’inconfort associés à la capsulite rétractile.
Comprendre la biomécanique altérée de la capsulite rétractile est crucial pour guider les approches de traitement. Les interventions visent généralement à restaurer la flexibilité de la capsule articulaire, à rééquilibrer les muscles de la coiffe des rotateurs et à améliorer la coordination des mouvements. La physiothérapie joue un rôle central dans ces interventions, en mettant l’accent sur des exercices spécifiques pour restaurer la biomécanique normale de l’épaule.
Étapes
- Étape initiale – Inflammation :
- Changements dans la synoviale : L’inflammation initiale affecte la membrane synoviale, qui tapisse la capsule articulaire. Cela peut entraîner une augmentation de la production de liquide synovial et une inflammation de la membrane synoviale elle-même.
- Étape de douleur et raideur :
- Augmentation de la sensibilité : L’inflammation et l’enflure peuvent augmenter la sensibilité des structures autour de l’articulation de l’épaule, provoquant des douleurs.
- Contractions musculaires réflexes : En réponse à la douleur, les muscles autour de l’épaule peuvent subir des contractions réflexes, contribuant à la raideur.
- Étape de fibrose et épaississement de la capsule :
- Formation de tissu cicatriciel : L’inflammation persistante conduit à la formation de tissu cicatriciel ou fibrose dans la capsule articulaire.
- Épaississement de la capsule : La fibrose entraîne un épaississement de la capsule, limitant progressivement la mobilité.
- Étape de rétraction de la capsule :
- Réduction de l’espace articulaire : La fibrose continue à se développer, réduisant l’espace articulaire disponible.
- Rétraction de la capsule : La capsule articulaire elle-même subit une rétraction, limitant davantage la mobilité de l’épaule.
- Étape de diminution de la production de liquide synovial :
- Compression des structures articulaires : La capsule rétractée comprime les structures articulaires, y compris les glandes synoviales, diminuant ainsi la production de liquide synovial.
- Diminution de la lubrification : Moins de liquide synovial entraîne une diminution de la lubrification normale de l’articulation.
- Étape de formation d’adhérences :
- Adhérences entre les surfaces articulaires : Les surfaces articulaires peuvent former des adhérences en raison du tissu cicatriciel, aggravant la raideur et la perte de mobilité.
Compensation que l’épaule doit faire pour lever le bras avec une Capsulite rétractile de l’épaule
La capsulite rétractile de l’épaule engendre des limitations fonctionnelles significatives, obligeant l’épaule à mettre en place des mécanismes de compensation complexes pour accomplir des mouvements aussi simples que lever le bras. Lorsque la capsule articulaire, une enveloppe de tissu conjonctif qui entoure normalement l’articulation de l’épaule, devient rigide et épaisse en raison de l’inflammation et de la formation de tissu cicatriciel, les mouvements naturels de l’épaule sont considérablement restreints.
Lorsqu’une personne atteinte de capsulite rétractile tente de lever le bras, l’épaule doit compenser en modifiant la mécanique articulaire normale. Les muscles de la coiffe des rotateurs, responsables de l’élévation du bras, peuvent rencontrer une résistance accrue en raison de la raideur de la capsule, nécessitant un effort musculaire supplémentaire pour surmonter cette résistance. Cette compensation peut entraîner une fatigue musculaire rapide et contribuer à la sensation de lourdeur ou de douleur lors du mouvement.
Un autre mécanisme de compensation fréquemment observé est la modification de la posture globale. Pour surmonter la raideur de l’articulation, la personne peut adopter une posture inclinée ou penchée, ce qui modifie la mécanique normale de l’épaule pour faciliter partiellement le mouvement. Cette adaptation posturale peut cependant entraîner des tensions musculaires supplémentaires dans d’autres parties du corps, aggravant les problèmes biomécaniques.
La restriction des mouvements normaux de l’épaule conduit également à une activation accrue des muscles du cou et du haut du dos. Lorsque l’élévation du bras est compromise, ces muscles tentent de compenser en fournissant un soutien supplémentaire pour le mouvement. Cela peut entraîner des tensions musculaires, des raideurs et des douleurs dans ces zones, ajoutant une couche supplémentaire de complexité aux compensations mises en place par l’épaule.
L’utilisation d’autres articulations adjacentes peut également être impliquée dans le processus de compensation. Les mouvements du tronc, de la colonne vertébrale et même des hanches peuvent être sollicités pour aider à lever le bras de manière plus efficace. Cependant, ces adaptations peuvent créer des déséquilibres musculaires et altérer la coordination naturelle des mouvements, entraînant des conséquences néfastes sur la posture et la biomécanique globale du corps.
Les compensations que l’épaule doit faire pour lever le bras avec une capsulite rétractile peuvent également influencer les activités de la vie quotidienne. Des gestes simples comme se coiffer, atteindre des objets en hauteur ou se nourrir peuvent devenir des défis importants. Ces limitations fonctionnelles peuvent entraîner une dépendance accrue à l’égard de l’aide extérieure pour accomplir ces tâches quotidiennes, affectant ainsi l’autonomie et la qualité de vie.
La prise en charge de la capsulite rétractile implique souvent la correction de ces mécanismes de compensation. La physiothérapie joue un rôle crucial en ciblant la restauration de la mobilité de l’épaule, en renforçant les muscles affaiblis et en rétablissant l’équilibre musculaire. Des exercices spécifiques visent à minimiser les compensations inappropriées et à restaurer une biomécanique plus naturelle.
Listes des compensations
- Inclinaison du tronc : Pour compenser la limitation de l’élévation du bras, la personne peut incliner le tronc du côté opposé pour faciliter le mouvement.
- Rotation du tronc : Une rotation du tronc peut être utilisée pour aider à élever le bras en contournant la restriction de mouvement de l’épaule.
- Élévation de l’omoplate (scapula) : En cas de limitation de l’élévation de l’épaule, l’omoplate peut être exagérément élevée pour permettre au bras de s’élever davantage.
- Rotation externe du bras : La rotation externe du bras peut être utilisée pour aider à créer de l’espace lors de l’élévation du bras, contournant ainsi la restriction de la capsule.
- Inclinaison pelvienne : Une inclinaison du bassin peut être associée à une inclinaison du tronc pour faciliter le mouvement du bras.
- Mouvement compensatoire de l’épaule opposée : L’épaule opposée peut adopter des mouvements compensatoires pour aider à stabiliser le corps lors de l’élévation du bras.
- Réduction de l’amplitude de mouvement : La personne peut limiter l’amplitude de mouvement de l’épaule affectée, évitant ainsi les positions où la restriction est plus prononcée.
Une Journée dans la Vie d’une Personne Souffrant d’Adhésive Capsulite
L’adhésive capsulite, ou épaule gelée, est une condition complexe qui impacte considérablement la vie quotidienne. Voici un aperçu de ce que pourrait être une journée typique pour une personne vivant avec cette pathologie :
Matinée
Les matinées sont souvent marquées par une raideur intense et une mobilité réduite de l’épaule, rendant le réveil particulièrement difficile. Se lever du lit devient une tâche lente et douloureuse. Pour atténuer la raideur, la personne commence généralement sa journée par des exercices d’étirement doux et l’application de compresses chaudes. Ces pratiques sont essentielles pour améliorer la circulation et réduire l’inconfort.
Le petit-déjeuner est soigneusement choisi pour inclure des aliments anti-inflammatoires, tels que des flocons d’avoine agrémentés de baies, de noix et de graines. Ces choix alimentaires aident à modérer l’inflammation et apportent les nutriments nécessaires pour soutenir la santé des articulations.
Travail et Activités Quotidiennes
Les tâches quotidiennes nécessitent des ajustements pour éviter de solliciter l’épaule. Que ce soit au travail ou à la maison, la personne doit adapter ses mouvements. Des ajustements ergonomiques, tels que l’utilisation de chaises de soutien ou de postes de travail adaptés, sont souvent nécessaires pour minimiser l’inconfort.
Des pauses régulières sont cruciales pour éviter la raideur ; des rappels peuvent être programmés pour faire des étirements ou des exercices doux. Ces pauses aident à soulager la douleur et à maintenir la flexibilité.
Des activités telles que s’habiller, atteindre des objets en hauteur ou porter des charges lourdes nécessitent parfois des outils spécialisés ou de l’aide. Des solutions créatives sont mises en place pour faciliter ces tâches.
Le déjeuner est généralement léger mais nutritif, avec une attention particulière portée à maintenir les niveaux d’énergie tout en limitant l’inflammation. Une salade riche en protéines et en légumes est souvent au menu.
Ostéopathie et Exercices
L’ostéopathie joue un rôle crucial dans la gestion de l’adhésive capsulite. Les consultations régulières avec un ostéopathe permettent d’améliorer la mobilité de l’épaule et de soulager la douleur. L’ostéopathe utilise des techniques manuelles pour étirer la capsule de l’épaule, améliorer la circulation sanguine et relâcher les tensions musculaires.
En plus des traitements ostéopathiques, des exercices adaptés à faible impact peuvent être intégrés à la routine pour maintenir une bonne forme physique sans surcharger l’épaule. Ces exercices, recommandés par l’ostéopathe, visent à améliorer la souplesse et à renforcer les muscles autour de l’épaule.
Gestion de la Douleur
La gestion de la douleur est une tâche constante. Les anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés pour soulager l’inconfort, et des méthodes comme les packs de glace ou les coussins chauffants apportent un soulagement temporaire. Des techniques de relaxation, telles que la méditation ou les exercices de respiration, peuvent également aider à gérer la douleur et le stress.
Soirée et Relaxation
En soirée, la personne se concentre sur la relaxation pour réduire les tensions accumulées pendant la journée. Un bain chaud avec des sels d’Epsom peut être apaisant pour les muscles. Les activités du soir sont souvent choisies pour éviter toute sollicitation excessive de l’épaule, telles que lire ou passer du temps avec des proches.
Le dîner est composé d’aliments anti-inflammatoires, incluant du poisson grillé, des céréales complètes et des légumes variés, afin de fournir les nutriments nécessaires pour la réparation des tissus et maintenir une bonne santé générale.
Avant de se coucher, des exercices de relaxation ou des étirements doux peuvent aider à prévenir la raideur nocturne. Des pratiques de sommeil régulières, telles que l’utilisation d’oreillers de soutien et un horaire de sommeil constant, sont importantes pour assurer une bonne qualité de sommeil.
Défis Nocturnes
Dormir avec une adhésive capsulite présente des défis en raison de la douleur. Trouver une position de sommeil confortable nécessite souvent des oreillers spécialisés pour soutenir l’épaule. De nombreux individus optent pour des positions qui minimisent la pression sur l’épaule affectée.
Malgré les difficultés, maintenir une attitude positive et se concentrer sur les progrès graduels est essentiel. Avec un traitement ostéopathique approprié et des soins personnels attentifs, il est possible de retrouver une mobilité fonctionnelle et de gérer les symptômes de manière efficace.
Diagnostic différentiel de la Capsulite rétractile de l’épaule
Voici quelques-unes des conditions qui pourraient être prises en compte dans le diagnostic différentiel de l’épaule gelée :
- Tendinopathie de la coiffe des rotateurs :
- Inflammation ou lésion des tendons de la coiffe des rotateurs de l’épaule.
- Bursite de l’épaule :
- Inflammation de la bourse (sac rempli de liquide) autour de l’épaule.
- Arthrite de l’épaule :
- Inflammation des articulations de l’épaule, pouvant être liée à des maladies auto-immunes.
- Syndrome du défilé thoracique :
- Compression des nerfs ou des vaisseaux sanguins entre la clavicule et la première côte.
- Lésions nerveuses périphériques :
- Des problèmes de nerfs périphériques peuvent causer des symptômes similaires, tels que la douleur et la raideur.
- Tumeurs ou masses :
- Des tumeurs ou des masses dans la région de l’épaule peuvent provoquer des symptômes similaires.
- Maladies cardiaques :
- Dans certains cas, la douleur dans le bras ou l’épaule peut être liée à des problèmes cardiaques.
- Instabilité de l’épaule :
- Un déséquilibre structurel pouvant provoquer des douleurs et une perte de mobilité.
- Fracture de l’humérus ou de la clavicule :
- Fracture des os de l’épaule.
- Infections articulaires :
- Des infections articulaires peuvent causer une inflammation et des symptômes similaires.
Traitement de la Capsulite rétractile de l’épaule
Relâche myofascial
- Sous scapulaire
- Supraépineux
- Pectoral (petit et grand)
- Biceps
Manipulation
- Mobilisation de l’épaule selon la tolérance du patient – Accent mis sur l’étirement capsulaire antéro-inférieur
- Glissement inférieur, glissement antérieur et distraction axiale
- Prise en compte des subluxations thoraciques et de la colonne cervicale
- Manipulation sous anesthésie – En cas d’échec du traitement conservateur, le patient est soumis à une anesthésie locale et l’épaule est littéralement « déchirée » dans sa ROM normale – la procédure est indolore et rompt les adhérences chroniques.
Augmentation du mouvement articulaire appliqué sur la hanche opposée à l’épaule affectée tandis que le client bouge activement l’épaule gelée peut stimuler les réponses réflexes favorisant la mobilité
Les exercices et la mobilisation articulaire sont plus efficaces que les modalités, les médicaments et les injections de stéroïdes.
Étirement et exercice de la Capsulite rétractile de l’épaule
1.Pendule

- Penchez-vous-en avant, en soutenant le corps avec un bras et en relaxant les muscles de l’autre bras pour qu’il pende librement
- Déplacez doucement le bras en avant et en arrière, latéralement et en mouvements circulaires.
- Effectuez 15 répétitions dans chaque direction 3 fois par jour.
- Répétez de l’autre côté.
2.Étirement passif de rotation externe
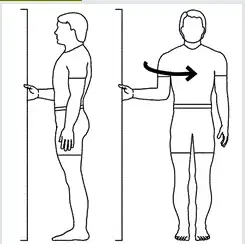
- Tenez-vous dans une porte, face au montant de la porte.
- Avec le bras affecté tenu à côté de vous et le coude plié à 90 °, saisissez le bord du montant de porte.
- Gardez la main en place et tournez le haut du corps comme indiqué sur l’illustration.
- Maintenez l’étirement pendant 30 secondes, puis revenez à la position de départ durant 30 secondes.
- Effectuez 5 répétitions, 3 fois par jour.
- Répétez de l’autre côté.
3.Étirement passif de la rotation interne.Pendule
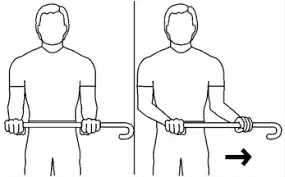
- Derrière votre dos, saisissez le bâton d’une main et saisissez légèrement l’autre extrémité du bâton de l’autre main.
- Tirez le bâton horizontalement comme indiqué de façon à ce que le bras soit passivement étiré au point de ressentir une traction sans douleur.
- Maintenez la position pendant 30 secondes, puis détendez-vous pendant 30 secondes.
- Répétez 5 fois, 3 fois par jour.
- Répétez de l’autre côté.
1.Flexion avant en décubitus dorsal
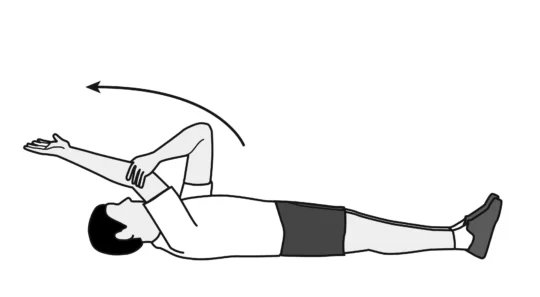
- Allongez-vous sur le dos, les jambes droites.
- Avec le bras non affecté, saisissez le bras affecté au niveau du coude et soulevez le bras affecté au-dessus jusqu’à ce que vous sentiez un léger étirement.
- Maintenez l’étirement pendant 15 secondes et abaissez lentement jusqu’à la position de départ.
- Effectuez 5 répétitions, 3 fois par jour.
Conclusion
La capsulite rétractile, également connue sous le nom d’épaule gelée, est une condition médicale caractérisée par une inflammation et un épaississement de la capsule articulaire de l’épaule. Cela entraîne une perte progressive de la mobilité de l’articulation de l’épaule, accompagnée de douleurs et d’une raideur importantes. Bien que la cause exacte de la capsulite rétractile ne soit pas toujours claire, des facteurs tels que les traumatismes, l’inactivité, le diabète et certaines conditions médicales peuvent contribuer au développement de cette affection.
La gestion de la capsulite rétractile repose souvent sur des approches conservatrices, telles que l’osteopathie, et les exercices d’étirement. Dans les cas plus graves, des interventions médicales telles que l’injection de corticostéroïdes ou la manipulation sous anesthésie peuvent être envisagées. La récupération de la mobilité de l’épaule peut prendre plusieurs mois, voire plus d’un an dans certains cas.
En conclusion, la capsulite rétractile est une condition débilitante de l’épaule qui peut avoir un impact significatif sur la qualité de vie des personnes touchées. La prise en charge précoce et appropriée, en collaboration avec des professionnels de la santé, est essentielle pour atténuer les symptômes, restaurer la mobilité et favoriser la récupération fonctionnelle de l’articulation de l’épaule.
Quizz
Questionnaire 1
- Qu’est-ce qui caractérise la capsulite rétractile de l’épaule?
- a. Inflammation des muscles de l’épaule
- b. Épaississement de la capsule articulaire
- c. Rupture du tendon sus-épineux
- d. Blocage de la clavicule
- e. Douleur dans le cou
- Qui est souvent crédité d’une des premières descriptions formelles de l’épaule gelée?
- a. Julius Nevasier
- b. Janet G. Travell
- c. Ernest Amory Codman
- d. Julius Salem Neviaser
- e. William H. Simmons
- Quel est le terme couramment utilisé pour décrire l’épaule gelée dans la littérature médicale?
- a. Capsulite adhésive
- b. Capsulite rétractile
- c. Syndrome de l’épaule figée
- d. Épaule immobile
- e. Congélation articulaire
- Quel est l’âge le plus fréquent pour le développement de l’épaule gelée?
- a. 20-30 ans
- b. 40-60 ans
- c. 60-80 ans
- d. 30-40 ans
- e. 50-70 ans
- Quel facteur de risque est associé au développement de la capsulite rétractile?
- a. Exercice régulier
- b. Diabète
- c. Jeune âge
- d. Sexe masculin
- e. Antécédents de chirurgie de l’épaule
- Quel professionnel de la santé est souvent consulté pour le traitement de la capsulite rétractile?
- a. Podiatre
- b. Ostéopathe
- c. Médecin orthopédiste
- d. Chiropraticien
- e. Rhumatologue
- Quelle posture incorrecte est associée au risque accru de développer le syndrome de l’arc de l’humérus?
- a. Épaules arrondies
- b. Colonne vertébrale droite
- c. Tête inclinée en arrière
- d. Inclinaison latérale du tronc
- e. Flexion des genoux
- Quel stade de l’évolution de la capsulite rétractile est caractérisé par une amplitude de mouvement considérablement réduite et une douleur persistante?
- a. Pré-congélation
- b. Congélation
- c. Congelée
- d. Décongélation
- e. Stade initial
- Quelle pathophysiologie est associée à la capsulite rétractile?
- a. Inflammation initiale
- b. Diminution du volume capsulaire
- c. Formation de tissu cicatriciel
- d. Rétraction de la capsule
- e. Toutes les réponses ci-dessus
- Quel est le terme utilisé pour décrire la phase où l’épaule gelée présente une douleur croissante, mais aucune restriction évidente des mouvements?
- a. Pré-congélation
- b. Congélation
- c. Congelée
- d. Décongélation
- e. Stade initial
Réponses:
- b. Épaississement de la capsule articulaire
- c. Ernest Amory Codman
- a. Capsulite adhésive
- b. 40-60 ans
- b. Diabète
- b. Ostéopathe
- a. Épaules arrondies
- c. Congelée
- e. Toutes les réponses ci-dessus
- a. Pré-congélation
Questionnaire 2
- Quel terme est souvent utilisé de manière interchangeable avec « capsulite rétractile »?
- a. Épaule bloquée
- b. Épaule immobile
- c. Épaule figée
- d. Toutes les réponses ci-dessus
- e. Aucune des réponses ci-dessus
- Quelle condition médicale préexistante est associée à un risque accru de développer la capsulite rétractile?
- a. Hypertension artérielle
- b. Asthme
- c. Diabète
- d. Migraine
- e. Arthrite rhumatoïde
- Quel est le terme utilisé pour décrire la période où l’articulation de l’épaule est immobilisée pendant une période prolongée?
- a. Stase articulaire
- b. Période de congélation
- c. Immobilisation capsulaire
- d. Congélation prolongée
- e. Aucune des réponses ci-dessus
- Quel muscle est en grande partie responsable du blocage de l’épaule gelée?
- a. Muscle deltoïde
- b. Muscle trapèze
- c. Muscle sous-scapulaire
- d. Muscle grand dorsal
- e. Muscle pectoral majeur
- Quelle est la principale fonction de la capsule articulaire de l’épaule?
- a. Lubrification de l’articulation
- b. Stabilisation de l’articulation
- c. Réduction de la douleur
- d. Protection des os
- e. Toutes les réponses ci-dessus
- Quelle description correspond le mieux à la douleur associée à la capsulite rétractile?
- a. Douleur uniquement pendant l’exercice
- b. Douleur persistante, surtout la nuit
- c. Douleur aiguë et soudaine
- d. Douleur localisée uniquement à l’avant de l’épaule
- e. Absence de douleur
- Quelle mesure est souvent recommandée pour soulager la douleur associée à la capsulite rétractile?
- a. Immobilisation complète de l’épaule
- b. Chirurgie immédiate
- c. Médicaments anti-inflammatoires
- d. Exercices de haute intensité
- e. Aucune option de traitement
- Quelle est la durée typique de la phase de décongélation de la capsulite rétractile?
- a. 1 à 3 semaines
- b. 3 à 6 mois
- c. 6 mois à 1 an
- d. 1 à 2 ans
- e. Indéterminée, varie d’une personne à l’autre
- Quelle partie du corps peut être affectée par une mauvaise posture, en plus de l’épaule, en cas de rotation interne de l’humérus?
- a. Genoux
- b. Pieds
- c. Hanche
- d. Cou
- e. Aucune autre partie du corps
- Quel terme est utilisé pour décrire la compression des tendons, des muscles et d’autres structures de l’épaule pendant les mouvements, provoquant douleur et inflammation?
- a. Tendinite
- b. Bursite
- c. Capsulite adhésive
- d. Syndrome de l’arc de l’humérus
- e. Luxation articulaire
- d. Toutes les réponses ci-dessus
- c. Diabète
- c. Immobilisation capsulaire
- c. Muscle sous-scapulaire
- b. Stabilisation de l’articulation
- b. Douleur persistante, surtout la nuit
- c. Médicaments anti-inflammatoires
- d. 1 à 2 ans
- d. Cou
- d. Syndrome de l’arc de l’humérus
Questionnaire 3
- Quel chirurgien est souvent crédité d’une des premières descriptions formelles de l’épaule gelée?
a. Julius Nevasier
b. Janet Travell
c. Ernest Codman
d. Simmons
e. Julius Salem Neviaser - Quel terme est utilisé pour décrire une condition d’étiologie incertaine caractérisée par une restriction importante du mouvement de l’épaule sans un trouble intrinsèque connu?
a. Bursite
b. Capsulite rétractile
c. Épaule gelée
d. Tendinite
e. Adhérence capsulaire - Quel groupe de muscles est principalement responsable du blocage de l’épaule gelée selon l’approche du point gâchette?
a. Biceps brachial
b. Muscles deltoïdes
c. Muscles sous-scapulaires et supra-épineux
d. Triceps brachial
e. Muscles pectoraux - Quelle est la durée typique de la phase de congélation de la capsulite rétractile?
a. 1 à 3 mois
b. 3 à 6 mois
c. 6 à 9 mois
d. 9 à 14 mois
e. Varie d’une personne à l’autre - Quel terme est utilisé pour décrire une diminution du volume capsulaire associée à la capsulite rétractile?
a. Capsulite adhésive
b. Fibrose capsulaire
c. Atrophie capsulaire
d. Rupture capsulaire
e. Déformation capsulaire - Quelle condition peut résulter de la compression du nerf brachial due à une rotation interne constante de l’humérus?
a. Tendinite
b. Bursite
c. Syndrome de l’arc de l’humérus
d. Entorse
e. Fracture - Quel est l’objectif principal du traitement de la capsulite rétractile?
a. Immobilisation complète
b. Soulagement de la douleur et restauration de la mobilité
c. Chirurgie immédiate
d. Exercices de haute intensité
e. Aucun traitement nécessaire - Quel facteur n’est pas associé à un risque accru de développer une épaule gelée?
a. Diabète
b. Inactivité physique
c. Traumatisme ou chirurgie de l’épaule
d. Jeunesse
e. Maladies auto-immunes - Quel stade de la capsulite rétractile est caractérisé par une amplitude de mouvement considérablement réduite?
a. Pré-congélation
b. Congélation
c. Congelée
d. Décongélation
e. Rémission - Quel médecin a identifié un processus inflammatoire chronique menant à l’épaississement et à la contracture de la capsule articulaire de l’épaule en 1944?
a. Julius Nevasier
b. Ernest Codman
c. Janet Travell
d. Simmons
e. Julius Salem Neviaser - Quelle est la principale conséquence d’une rotation interne permanente de l’humérus sur la fonction normale de l’articulation de l’épaule?
a. Augmentation de la rotation externe
b. Diminution de la force musculaire
c. Amélioration de la mobilité
d. Risque accru de luxation articulaire
e. Difficulté à effectuer une rotation externe - Quel terme est utilisé pour décrire la compression des tendons, des muscles et d’autres structures de l’épaule pendant les mouvements, provoquant douleur et inflammation?
a. Tendinite
b. Bursite
c. Capsulite adhésive
d. Syndrome de l’arc de l’humérus
e. Luxation articulaire - Quelle est la contribution majeure d’Ernest Codman à la compréhension de l’épaule gelée?
a. Identification du processus inflammatoire
b. Définition de la terminologie
c. Découverte des points de déclenchement
d. Publication d’un livre sur la capsulite rétractile
e. Création du terme « épaule gelée » - Quelle partie du corps est affectée par le syndrome de l’arc de l’humérus?
a. Genoux
b. Pieds
c. Hanche
d. Épaule
e. Cou - Quel terme est souvent utilisé en français pour décrire l’épaule gelée?
a. Capsulite adhésive
b. Épaule figée
c. Syndrome de l’arc de l’humérus
d. Épaule immobilisée
e. Douleur épaule - Quelle est la principale fonction de la capsule articulaire de l’épaule?
a. Fournir de la chaleur à l’articulation
b. Agir comme une enveloppe protectrice
c. Sécréter du liquide synovial
d. Soutenir le poids du bras
e. Produire des cellules sanguines - Quel terme est utilisé pour décrire une restriction importante du mouvement de l’épaule en l’absence d’un trouble intrinsèque connu?
a. Bursite
b. Capsulite rétractile
c. Épaule gelée
d. Tendinite
e. Adhérence capsulaire - Quel est l’impact de la mauvaise posture sur la santé de l’épaule en cas de rotation interne de l’humérus?
a. Amélioration de la rotation externe
b. Diminution du risque de syndrome de l’arc de l’humérus
c. Compression accrue du nerf brachial
d. Aucun impact
e. Augmentation de la mobilité - Quelle condition peut résulter de la compression du nerf brachial due à une rotation interne constante de l’humérus?
a. Tendinite
b. Bursite- c. Syndrome de l’arc de l’humérus
- d. Entorse
- e. Fracture
- Quelle mesure est souvent recommandée pour prévenir la capsulite rétractile chez les personnes à risque?
a. Inactivité physique
b. Éviter tout mouvement de l’épaule
c. Maintenir une posture incorrecte
d. Exercices réguliers et étirements
e. Aucune mesure préventive nécessaire
Réponses:
- e. Julius Salem Neviaser
- c. Épaule gelée
- c. Muscles sous-scapulaires et supra-épineux
- e. Varie d’une personne à l’autre
- b. Fibrose capsulaire
- c. Syndrome de l’arc de l’humérus
- b. Soulagement de la douleur et restauration de la mobilité
- d. Jeunesse
- c. Congelée
- e. Julius Salem Neviaser
- b. Diminution de la force musculaire
- c. Capsulite adhésive
- b. Définition de la terminologie
- d. Épaule
- a. Capsulite adhésive
- b. Agir comme une enveloppe protectrice
- c. Épaule gelée
- c. Compression accrue du nerf brachial
- c. Syndrome de l’arc de l’humérus
- d. Exercices réguliers et étirements
Questionnaire 4
D’accord, voici 20 questions à choix multiples sur la pathophysiologie de la capsulite rétractile de l’épaule, avec les réponses à la fin du questionnaire.
- Qu’est-ce qui semble être à l’origine de l’épaule gelée selon la pathophysiologie décrite?
a. Infection
b. Inflammation et fibrose de la capsule articulaire
c. Surutilisation
d. Fracture de l’humérus
e. Tumeurs ou masses - Quel est le premier stade de l’évolution de la capsulite rétractile?
a. Décongélation
b. Congelée
c. Pré-congélation
d. Congélation
e. Formation d’adhérences - Qu’est-ce qui provoque la douleur initiale dans l’épaule gelée?
a. Formation de tissu cicatriciel
b. Diminution de la production de liquide synovial
c. Inflammation initiale
d. Rétraction de la capsule
e. Compression des nerfs - Quelle est la conséquence de la fibrose persistante selon la pathophysiologie?
a. Augmentation de la production de liquide synovial
b. Formation de tissu cicatriciel
c. Diminution de l’amplitude des mouvements
d. Compression accrue des structures articulaires
e. Réduction de la douleur - Quelle phase est caractérisée par une amplitude de mouvement considérablement réduite?
a. Pré-congélation
b. Congélation
c. Congelée
d. Décongélation
e. Inflammation initiale - Quel est le rôle du liquide synovial dans l’articulation de l’épaule?
a. Formation de tissu cicatriciel
b. Lubrification normale
c. Compression des structures articulaires
d. Rétraction de la capsule
e. Diminution de la douleur - Quel facteur n’est pas associé à un risque accru de développer une épaule gelée?
a. Sexe féminin
b. Inactivité physique
c. Traumatisme ou chirurgie de l’épaule
d. Jeunesse
e. Maladies auto-immunes - Quel stade est caractérisé par une perte progressive du mouvement et une augmentation de la douleur?
a. Pré-congélation
b. Congélation
c. Congelée
d. Décongélation
e. Inflammation initiale - Quel est l’un des facteurs de risque liés à l’âge dans le développement de l’épaule gelée?
a. Adolescence
b. 20 à 30 ans
c. 30 à 40 ans
d. 40 à 60 ans
e. Plus de 60 ans - Quel est l’effet de l’immobilisation prolongée de l’épaule sur le risque de développer une épaule gelée?
a. Aucun impact
b. Diminution du risque
c. Augmentation du risque
d. Stimulation de la production de liquide synovial
e. Formation d’adhérences - Quel est l’impact psychologique potentiel des limitations fonctionnelles de l’épaule gelée?
a. Diminution du stress
b. Augmentation de la mobilité
c. Frustration, stress ou anxiété
d. Amélioration de la qualité de vie
e. Aucun impact émotionnel - Quelle est l’une des limitations fonctionnelles couramment associées à l’épaule gelée?
a. Augmentation de la mobilité
b. Facilité à s’habiller
c. Force accrue de l’épaule
d. Amélioration des activités professionnelles
e. Perte de mobilité - Quel est l’objectif de la manipulation sous anesthésie dans le traitement de l’épaule gelée?
a. Réduction de la douleur
b. Rompre les adhérences chroniques
c. Augmentation de la production de liquide synovial
d. Diminution de la rétraction de la capsule
e. Diminution de l’inflammation - Quel est le rôle de la mobilisation de l’épaule dans le traitement de l’épaule gelée?
a. Formation de tissu cicatriciel
b. Augmentation de la production de liquide synovial
c. Soulagement de la douleur
d. Rompre les adhérences chroniques
e. Diminution de l’amplitude des mouvements - Quel est le diagnostic différentiel de l’épaule gelée qui implique une compression des nerfs ou des vaisseaux sanguins entre la clavicule et la première côte?
a. Tendinopathie de la coiffe des rotateurs
b. Bursite de l’épaule
c. Arthrite de l’épaule
d. Syndrome du défilé thoracique
e. Fracture de l’humérus - Quelle étape de l’évolution de la capsulite rétractile est caractérisée par une amélioration progressive et une diminution significative de la douleur?
- a. Pré-congélation
- b. Congélation
- c. Congelée
- d. Décongélation
- e. Inflammation initiale
- Quelle compensation potentielle peut adopter l’épaule lorsqu’elle est affectée par une capsulite rétractile?
- a. Augmentation de l’amplitude de mouvement
- b. Inclinaison du tronc opposé
- c. Diminution de la sensibilité
- d. Rotation externe du bras
- e. Amélioration de la biomécanique normale
- Quel est le traitement recommandé pour la capsulite rétractile?
- a. Médicaments anti-inflammatoires uniquement
- b. Exercices réguliers et étirements
- c. Chirurgie immédiate
- d. Repos complet de l’épaule
- e. Aucun traitement nécessaire
- Quel est le rôle de la synoviale dans l’épaule gelée selon la pathophysiologie décrite?
- a. Diminution de la lubrification
- b. Formation de tissu cicatriciel
- c. Compression des structures articulaires
- d. Inflammation initiale
- e. Réduction de la douleur
- Quel est l’effet de la capsulite rétractile sur la biomécanique normale de l’épaule?
- a. Amélioration de la biomécanique
- b. Aucun impact sur la biomécanique
- c. Augmentation de la sensibilité
- d. Changements dans la biomécanique normale
- e. Diminution de la douleur
Réponses:
- b
- c
- c
- c
- c
- b
- d
- b
- d
- c
- c
- e
- b
- d
- d
- d
- b
- b
- a
- d
Références
- Allen GM. The diagnosis and management of shoulder pain. J Ultrason. 2018;18(74):234-239. [PMC free article] [PubMed]
- McKean D, Yoong P, Brooks R, Papanikitas J, Hughes R, Pendse A, McElroy BJ. Shoulder manipulation under targeted ultrasound-guided rotator interval block for adhesive capsulitis. Skeletal Radiol. 2019 Aug;48(8):1269-1274. [PubMed]
- Gumina S, Candela V, Castagna A, Carnovale M, Passaretti D, Venditto T, Giannicola G, Villani C. Shoulder adhesive capsulitis and hypercholesterolemia: role of APO A1 lipoprotein polymorphism on etiology and severity. Musculoskelet Surg. 2018 Oct;102(Suppl 1):35-40. [PubMed]
- Expert Panel on Musculoskeletal Imaging: Small KM, Adler RS, Shah SH, Roberts CC, Bencardino JT, Appel M, Gyftopoulos S, Metter DF, Mintz DN, Morrison WB, Subhas N, Thiele R, Towers JD, Tynus KM, Weissman BN, Yu JS, Kransdorf MJ. ACR Appropriateness Criteria®Shoulder Pain-Atraumatic. J Am Coll Radiol. 2018 Nov;15(11S):S388-S402. [PubMed]
- Papalia R, Torre G, Papalia G, Baums MH, Narbona P, Di Lazzaro V, Denaro V. Frozen shoulder or shoulder stiffness from Parkinson disease? Musculoskelet Surg. 2019 Aug;103(2):115-119. [PubMed]
- Kingston K, Curry EJ, Galvin JW, Li X. Shoulder adhesive capsulitis: epidemiology and predictors of surgery. J Shoulder Elbow Surg. 2018 Aug;27(8):1437-1443. [PubMed]
- Suh CH, Yun SJ, Jin W, Lee SH, Park SY, Park JS, Ryu KN. Systematic review and meta-analysis of magnetic resonance imaging features for diagnosis of adhesive capsulitis of the shoulder. Eur Radiol. 2019 Feb;29(2):566-577. [PubMed]
- Georgiannos D, Markopoulos G, Devetzi E, Bisbinas I. Adhesive Capsulitis of the Shoulder. Is there Consensus Regarding the Treatment? A Comprehensive Review. Open Orthop J. 2017;11:65-76. [PMC free article] [PubMed]
- Koorevaar RCT, Van’t Riet E, Ipskamp M, Bulstra SK. Incidence and prognostic factors for postoperative frozen shoulder after shoulder surgery: a prospective cohort study. Arch Orthop Trauma Surg. 2017 Mar;137(3):293-301. [PubMed]
Crédit en partie: John M. St Angelo; Sarah E. Fabiano.