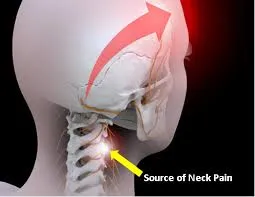
La céphalée cervicogène est un type de mal de tête qui prend naissance dans le cou, mais qui est ressenti comme un mal de tête. C’est souvent le résultat d’une affection des structures du cou, comme les muscles, les articulations ou les nerfs cervicaux.
Introduction
Les céphalées cervicogènes (CC) sont des maux de tête complexes qui prennent origine dans la colonne cervicale et se manifestent par une douleur irradiant vers la tête. Contrairement aux céphalées de tension ou aux migraines, elles sont spécifiquement liées à des anomalies ou dysfonctionnements des structures du cou, incluant les muscles, les articulations, les nerfs et les ligaments. Cette spécificité rend souvent le diagnostic et le traitement des céphalées cervicogènes complexes pour les professionnels de santé.
Une caractéristique distinctive des céphalées cervicogènes est leur nature unilatérale, n’affectant généralement qu’un côté de la tête. La douleur est souvent décrite comme sourde ou lancinante et peut s’accompagner de raideur cervicale ou d’une amplitude de mouvement restreinte. Les personnes souffrant de céphalées cervicogènes peuvent également ressentir une douleur référée, où l’inconfort du cou est perçu au niveau de la tête, en particulier autour des tempes, du front ou derrière les yeux.
Divers facteurs peuvent contribuer au développement de céphalées cervicogènes, tels que la mauvaise posture, les microtraumatismes répétés, les traumatismes (comme le coup du lapin), les modifications dégénératives de la colonne cervicale (par exemple, l’arthrite) et les déséquilibres musculaires. De plus, les activités impliquant une position assise prolongée, le travail sur ordinateur ou le levage de charges lourdes peuvent exacerber les symptômes en exerçant une pression excessive sur les muscles et les articulations du cou.
Le diagnostic des céphalées cervicogènes nécessite généralement une évaluation complète par un professionnel de santé, incluant des antécédents médicaux détaillés, un examen physique et des études d’imagerie diagnostique (radiographies, IRM, tomodensitométrie) pour exclure d’autres causes de maux de tête. Un diagnostic précis est crucial pour mettre en œuvre un plan de traitement efficace, étant donné que les céphalées cervicogènes peuvent imiter d’autres types de céphalées.
Critères diagnostiques des céphalées d’origine cervicale
Le diagnostic de céphalée cervicogène (CGH) est souvent difficile en raison de ses symptômes communs à ceux d’autres troubles céphaliques et d’affections cervicales. Il est essentiel d’établir des critères diagnostiques clairs pour identifier avec précision les personnes atteintes de CGH et mettre en œuvre des stratégies de traitement appropriées. Plusieurs critères diagnostiques ont été proposés par des groupes d’experts et des organisations professionnelles pour aider les cliniciens à diagnostiquer la CGH et à la différencier des autres troubles céphaliques.
L’International Headache Society (IHS) a publié des critères diagnostiques pour les céphalées cervicogènes dans la Classification internationale des céphalées, 3e édition (ICHD-3). Selon ces critères, la CGH est diagnostiquée lorsque tous les critères suivants sont remplis :
- Des maux de tête sont survenus en association avec des douleurs au cou.
- Preuve clinique, de laboratoire et/ou d’imagerie d’un trouble ou d’une lésion de la colonne cervicale ou des tissus mous du cou connu pour pouvoir provoquer des maux de tête.
- La céphalée s’est améliorée ou s’est résolue dans les 3 mois suivant un traitement réussi du trouble ou de la lésion en cause.
Ces critères soulignent l’importance d’établir une relation temporelle entre les maux de tête et les douleurs cervicales, ainsi que d’identifier un trouble cervical spécifique ou une lésion susceptible de provoquer des symptômes de céphalées. La résolution des céphalées après un traitement réussi de la pathologie cervicale sous-jacente étaye davantage le diagnostic de CGH.
Outre les critères de l’ICHD-3, d’autres caractéristiques cliniques peuvent aider au diagnostic de l’HCG. Il s’agit notamment d’une céphalée unilatérale aggravée par les mouvements du cou ou les postures prolongées, d’une sensibilité ou de points de déclenchement dans les muscles du cou et des épaules, et d’une amplitude de mouvement limitée dans la colonne cervicale. Des symptômes neurologiques tels que des étourdissements, des troubles visuels ou des modifications sensorielles peuvent également être présents, en particulier en cas de compression ou d’irritation nerveuse.
Les examens d’imagerie diagnostique tels que l’imagerie par résonance magnétique (IRM) ou la tomodensitométrie (TDM) de la colonne cervicale peuvent être utiles pour identifier les anomalies structurelles ou les lésions qui pourraient contribuer à l’HCG. Les résultats d’imagerie tels qu’une hernie discale, une arthrose, une sténose rachidienne ou une pathologie des facettes articulaires peuvent étayer le diagnostic d’HCG, en particulier lorsqu’ils sont corrélés aux symptômes cliniques et aux résultats de l’examen physique.
Les outils d’évaluation clinique et les questionnaires, tels que l’indice d’incapacité cervicale (NDI) ou le questionnaire sur les céphalées cervicogènes (CHQ), peuvent également aider au diagnostic de l’HGH en quantifiant la gravité de l’incapacité cervicale et en évaluant la présence de symptômes de céphalées caractéristiques de l’HGH. Ces outils peuvent aider les cliniciens à évaluer l’impact de l’HGH sur le fonctionnement quotidien des patients et à surveiller l’évolution des symptômes au fil du temps.
Il est important de noter que le diagnostic de CGH est souvent un diagnostic d’exclusion, ce qui signifie que d’autres troubles primaires de céphalées (tels que les migraines ou les céphalées de tension) et des affections du cou (telles que la radiculopathie cervicale ou le syndrome de douleur myofasciale) doivent être exclus avant que la CGH puisse être diagnostiquée avec certitude. Une évaluation complète par un professionnel de la santé, comprenant une anamnèse complète, un examen physique et des tests diagnostiques appropriés, est essentielle pour un diagnostic précis et une gestion efficace de la CGH.
Les critères diagnostiques des céphalées cervicales sont établis pour aider les professionnels de la santé à identifier ce type spécifique de céphalées. Les critères peuvent varier selon les sources et les classifications, mais voici les critères généralement acceptés basés sur la Classification internationale des céphalées (ICHD-3) :
- Présence de céphalées : les céphalées constituent le symptôme principal. Elles peuvent être unilatérales ou bilatérales.
- Preuve de trouble cervical : Il doit y avoir des preuves de trouble cervical ou de lésion cervicale, telles qu’une restriction des mouvements, une sensibilité cervicale ou une douleur causée par la palpation cervicale.
- Relation temporelle avec le trouble du cou : Le mal de tête doit être déclenché par un mouvement ou une position spécifique du cou, ou il peut être aggravé par ces facteurs.
- Exclusion d’autres causes : D’autres causes possibles de maux de tête, telles que les migraines et les céphalées de tension, doivent être exclues par une évaluation médicale.
- Réponse positive aux interventions cervicales : Il peut y avoir une amélioration significative des maux de tête en réponse à des interventions spécifiques ciblant la région cervicale, telles que la manipulation cervicale.
- Critères supplémentaires (selon les sources) : Certains critères peuvent inclure une aggravation de la douleur avec une pression sur les processus épineux cervicaux, une douleur irradiant vers la tête à partir du cou ou une confirmation par des tests d’imagerie.
Causes des céphalées cervicogènes
Les maux de tête cervicogènes, comme leur nom l’indique, proviennent de problèmes au niveau de la colonne cervicale ou de la région du cou. Comprendre les différentes causes de ces maux de tête est crucial pour un diagnostic précis et une prise en charge efficace. Une cause fréquente est une mauvaise posture, qui exerce une pression sur les muscles et les articulations du cou, entraînant des tensions et un inconfort. Des périodes prolongées de position assise avec la tête inclinée vers l’avant, par exemple lors de l’utilisation d’un ordinateur ou d’un appareil mobile, peuvent contribuer à ce problème. Au fil du temps, une mauvaise posture peut entraîner des déséquilibres musculaires et des changements structurels au niveau de la colonne cervicale, augmentant ainsi le risque de maux de tête cervicogènes.
Les blessures traumatiques, telles que les coups du lapin résultant d’accidents de la route ou de collisions liées au sport, sont une autre cause importante de céphalées cervicogènes. Ces blessures peuvent endommager les tissus mous, les articulations et les nerfs du cou, entraînant une douleur et un dysfonctionnement persistants. Même des traumatismes mineurs, tels que des chutes ou des mouvements brusques, peuvent déclencher des maux de tête cervicogènes chez les personnes sensibles. Il est essentiel de consulter un médecin après toute blessure à la tête ou au cou pour évaluer les dommages sous-jacents potentiels et prévenir les complications à long terme.
Les modifications dégénératives de la colonne cervicale, telles que l’arthrose ou l’arthrose cervicale, sont également à l’origine des maux de tête cervicogènes. À mesure que les disques intervertébraux et les facettes articulaires se détériorent avec l’âge, ils peuvent devenir moins capables d’absorber les chocs et de maintenir un bon alignement, entraînant une inflammation et une compression nerveuse. Ces processus dégénératifs peuvent provoquer des douleurs et raideurs chroniques au cou, ainsi que des douleurs référées qui se manifestent par des maux de tête. De plus, les hernies discales ou les éperons osseux de la colonne cervicale peuvent irriter les nerfs voisins et contribuer aux maux de tête cervicogènes.
Les tensions musculaires et les trigger points dans les muscles du cou et des épaules sont des déclencheurs fréquents de maux de tête cervicogènes. Le stress, l’anxiété et une mauvaise ergonomie peuvent exacerber la tension musculaire et conduire au développement de nœuds ou de points déclencheurs douloureux. Ces zones sensibles peuvent renvoyer des douleurs à la tête et contribuer aux symptômes de maux de tête. Remédier aux déséquilibres musculaires et intégrer des techniques de relaxation, telles que des étirements, des massages ou des pratiques de pleine conscience, peut aider à soulager les tensions musculaires et à réduire la fréquence et la gravité des maux de tête cervicogènes.
Des anomalies structurelles ou des affections congénitales affectant la colonne cervicale peuvent prédisposer les individus aux maux de tête cervicogènes. Des affections telles que la sténose de la colonne cervicale, des malformations congénitales ou des anomalies des vertèbres peuvent provoquer une compression nerveuse et un dysfonctionnement de la moelle épinière, entraînant des douleurs au cou et des maux de tête. De plus, des affections telles que le dysfonctionnement de l’articulation temporo-mandibulaire (ATM), caractérisées par un dysfonctionnement ou un mauvais alignement de l’articulation de la mâchoire, peuvent renvoyer des douleurs à la tête et contribuer aux maux de tête cervicogènes. Identifier et résoudre ces problèmes structurels sous-jacents sont essentiels pour gérer efficacement les maux de tête cervicogènes et améliorer la santé globale du cou.
Voici quelques-unes des causes possibles de ces maux de tête :
- Tension musculaire cervicale : Une tension excessive dans les muscles du cou, souvent due à une mauvaise posture, au stress ou à des activités prolongées dans une position inconfortable, peut déclencher des maux de tête cervicogènes.
- Arthrose cervicale : La dégénérescence des articulations cervicales, également appelée arthrose cervicale, peut entraîner une irritation nerveuse et des maux de tête.
- Blessures cervicales : les traumatismes, tels que les accidents de voiture, les chutes ou les blessures sportives, peuvent endommager les structures cervicales, provoquant des maux de tête cervicogènes.
- Problèmes articulaires : Les articulations entre les vertèbres cervicales peuvent être sujettes à des dysfonctionnements, tels que des subluxations ou des blocages, qui peuvent contribuer à ces maux de tête.
- Névralgie cervicale : L’irritation ou la compression des nerfs cervicaux peuvent entraîner des maux de tête. Cela peut être causé par une hernie discale, des éperons osseux ou d’autres anomalies.
- Mauvaise posture : adopter fréquemment une mauvaise posture, que ce soit assis ou debout, peut exercer une pression excessive sur la région cervicale, contribuant ainsi aux maux de tête cervicogènes.
- Stress émotionnel : le stress et l’anxiété peuvent provoquer des tensions musculaires dans le cou, déclenchant ou aggravant des maux de tête cervicogènes.
Symptômes de la céphalée cervicogène
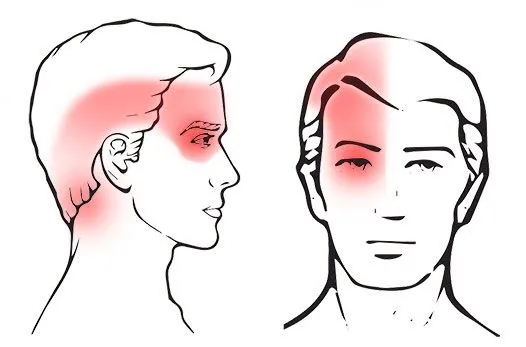
Les céphalées cervicogènes présentent une gamme de symptômes qui peuvent varier en intensité et en durée. Comprendre ces symptômes est crucial pour un diagnostic précis et une gestion efficace de la maladie. L’un des symptômes caractéristiques des maux de tête cervicogènes est une douleur à la tête unilatérale, ce qui signifie qu’elle affecte généralement un côté de la tête. Cette douleur provient souvent de la base du crâne ou de la colonne cervicale supérieure et peut irradier vers le front, la tempe ou derrière l’œil du même côté. La douleur est généralement décrite comme sourde ou douloureuse, mais elle peut également être aiguë ou lancinante.
Les douleurs et raideurs au cou sont généralement associées aux maux de tête cervicogènes. Les individus peuvent ressentir une gêne ou une raideur dans les muscles du cou et des épaules, qui peuvent s’aggraver avec certains mouvements ou positions. Une amplitude de mouvement réduite dans le cou, telle qu’une difficulté à tourner la tête ou à l’incliner vers l’arrière, peut également être présente. Les symptômes du cou précèdent ou accompagnent souvent le mal de tête et peuvent persister même après la résolution du mal de tête.
Les maux de tête cervicogènes peuvent provoquer des douleurs référées, c’est-à-dire qu’une gêne provenant du cou est perçue dans d’autres zones de la tête ou du visage. Cette douleur référée peut se manifester par des douleurs autour des tempes, du front ou derrière les yeux, imitant les symptômes d’autres types de maux de tête tels que les migraines ou les céphalées de tension. Certaines personnes peuvent également ressentir une sensibilité ou une sensibilité au toucher sur des zones spécifiques du cou ou du cuir chevelu, appelées points déclencheurs.
En plus des douleurs à la tête et au cou, les maux de tête cervicogènes peuvent être associés à toute une gamme de symptômes neurologiques. Ceux-ci peuvent inclure des étourdissements, des vertiges, des troubles visuels (tels qu’une vision floue ou une sensibilité à la lumière) et des symptômes auditifs (tels que des bourdonnements d’oreilles ou des modifications de l’audition). On pense que ces symptômes neurologiques résultent d’une irritation ou d’une compression des nerfs de la colonne cervicale ou d’une altération du flux sanguin vers le cerveau due à des changements de posture ou à des tensions musculaires.
Les céphalées cervicogènes peuvent avoir un impact significatif sur le fonctionnement quotidien et la qualité de vie. Les individus peuvent éprouver des difficultés de concentration, des problèmes de mémoire ou de cognition et une diminution de leur productivité au travail ou à l’école. Les troubles du sommeil sont également fréquents, de nombreuses personnes signalant des difficultés à s’endormir ou à rester endormies en raison de douleurs ou d’inconfort. Les maux de tête cervicogènes chroniques peuvent entraîner des troubles de l’humeur tels que l’irritabilité, l’anxiété ou la dépression, aggravant encore le fardeau global de la maladie.
La présentation des céphalées cervicogènes peut varier considérablement d’un individu à l’autre, et les symptômes peuvent se chevaucher avec ceux d’autres céphalées ou affections du cou. En conséquence, un diagnostic précis nécessite une évaluation complète par un professionnel de la santé, qui peut inclure des antécédents médicaux détaillés, un examen physique et des études d’imagerie diagnostique. Différencier les céphalées cervicogènes des autres types de céphalées est essentiel pour élaborer un plan de traitement approprié et optimiser les résultats pour les patients.
Voici quelques-uns des symptômes courants associés à ces maux de tête :
- Douleur localisée : La douleur est généralement ressentie dans la région du cou et à la base du crâne. Elle peut rayonner vers le haut de la tête, le front, les tempes ou les yeux.
- Douleur unilatérale : Souvent, la douleur n’est ressentie que d’un seul côté de la tête.
- Douleur lancinante ou lancinante : La douleur est souvent décrite comme lancinante, lancinante ou lancinante.
- S’aggrave avec le mouvement : les mouvements du cou ou les positions prolongées peuvent déclencher ou aggraver la douleur.
- Raideur cervicale : Une sensation de raideur ou de tension dans les muscles du cou peut accompagner les maux de tête.
- Sensibilité au toucher : Certaines personnes peuvent ressentir une sensibilité accrue dans la région cervicale, surtout en cas de douleur.
- Durée prolongée : Les maux de tête cervicogènes peuvent durer des heures, voire des jours, contrairement à d’autres types de maux de tête plus courts.
- Déclencheurs connus : Des déclencheurs tels que le stress, une mauvaise posture, des mouvements répétitifs du cou ou des blessures aux cervicales peuvent être associés à l’apparition de maux de tête.
Physiopathologie des céphalées cervicogènes
La physiopathologie des céphalées cervicogènes comporte de multiples facettes et implique des interactions complexes entre les structures de la colonne cervicale, les nerfs et les voies de traitement de la douleur dans le cerveau. Contrairement à d’autres types de maux de tête, qui proviennent principalement de la tête elle-même, les maux de tête cervicogènes résultent d’anomalies ou de dysfonctionnements de la colonne cervicale et des tissus environnants. Comprendre les mécanismes sous-jacents des céphalées cervicogènes est crucial pour développer des stratégies de traitement efficaces et améliorer les résultats pour les personnes touchées par cette maladie.
Un aspect clé de la physiopathologie des céphalées cervicogènes est la convergence des entrées sensorielles de la colonne cervicale et du nerf trijumeau, responsable de la sensation au niveau du visage et de la tête. Les trois nerfs spinaux cervicaux supérieurs (C1-C3) possèdent des fibres sensorielles qui convergent avec le nerf trijumeau dans le noyau trijumeau spinal, une région du tronc cérébral impliquée dans le traitement des signaux de douleur. Un dysfonctionnement de la colonne cervicale peut entraîner un apport sensoriel aberrant au noyau trijumeau rachidien, entraînant la perception d’une douleur à la tête et au visage caractéristique des céphalées cervicogènes.
Les anomalies structurelles de la colonne cervicale, telles que les modifications dégénératives, les hernies discales ou l’arthrose, peuvent contribuer au développement de maux de tête cervicogènes en provoquant une irritation ou une compression des nerfs du cou. Par exemple, une hernie discale cervicale ou une sténose foraminale peuvent affecter les racines nerveuses sortant de la colonne vertébrale, entraînant une douleur irradiante et des symptômes neurologiques se manifestant par des maux de tête. De même, un dysfonctionnement des facettes articulaires ou une tension musculaire dans le cou peut stimuler les fibres nociceptives (détectant la douleur), déclenchant des signaux de douleur perçus comme des maux de tête.
Une biomécanique altérée et un dysfonctionnement proprioceptif de la colonne cervicale peuvent également jouer un rôle dans la physiopathologie des céphalées cervicogènes. La proprioception fait référence à la capacité du corps à ressentir sa position et ses mouvements dans l’espace, qui repose sur le feedback de récepteurs sensoriels spécialisés dans les muscles, les articulations et les ligaments. Un dysfonctionnement du système proprioceptif peut entraîner une altération de la coordination des mouvements du cou et des schémas de recrutement musculaire anormaux, augmentant ainsi le risque de douleur et de dysfonctionnement de la colonne cervicale.
L’inflammation et la sensibilisation des nerfs périphériques de la colonne cervicale et des tissus environnants contribuent à l’amplification de la douleur caractéristique des céphalées cervicogènes. Les médiateurs inflammatoires libérés en réponse à une lésion tissulaire ou à une dégénérescence peuvent sensibiliser les fibres nerveuses nociceptives, abaissant ainsi le seuil de douleur et augmentant l’intensité des signaux de douleur transmis au cerveau. Ce processus, connu sous le nom de sensibilisation périphérique, peut entraîner une douleur persistante et une hyperalgésie (sensibilité accrue aux stimuli douloureux) chez les personnes souffrant de céphalées cervicogènes.
La sensibilisation centrale, qui implique des modifications dans le traitement des signaux de douleur au sein du système nerveux central, est un autre aspect important de la physiopathologie des céphalées cervicogènes. Un apport nociceptif prolongé de la colonne cervicale peut entraîner des modifications neuroplasiques dans la moelle épinière et le cerveau, entraînant une perception accrue de la douleur et une amplification des signaux de douleur. La sensibilisation centrale peut contribuer à la persistance des symptômes chez les personnes souffrant de céphalées cervicogènes chroniques et rendre le traitement plus difficile.
- Origine anatomique : Les racines nerveuses cervicales et les nerfs de la région cervicale peuvent devenir irrités pour diverses causes, notamment des tensions musculaires, des traumatismes, des troubles articulaires ou des anomalies anatomiques.
- Irritation du nerf cervical : L’irritation des racines nerveuses cervicales peut déclencher des signaux nociceptifs (signaux de douleur) qui sont transmis au système nerveux central.
- Transmission des signaux au cerveau : Les signaux de douleur provenant de la région cervicale sont transmis à la moelle épinière puis relayés au cerveau via le tronc cérébral. C’est là que la douleur au cou peut être perçue comme un mal de tête.
- Sensibilisation centrale : des processus de sensibilisation centrale peuvent se produire, au cours desquels les neurones du système nerveux central deviennent plus sensibles aux stimuli nociceptifs. Cela peut contribuer à une augmentation de la perception de la douleur.
- Influence sur les structures cérébrales : Les douleurs cervicales peuvent affecter différentes structures cérébrales, notamment le thalamus et le cortex cérébral, qui sont impliqués dans la perception et le traitement de la douleur.
- Référence sur la douleur : Les douleurs au cou peuvent être ressenties au niveau de la tête, en particulier dans la région occipitale (à l’arrière de la tête), et peuvent parfois être confondues avec des maux de tête d’origine primaire, comme la migraine ou les céphalées de tension.
- Facteurs déclenchants et exacerbants : Les mouvements du cou, une posture prolongée, le stress ou d’autres facteurs peuvent déclencher ou aggraver les symptômes de céphalées cervicogènes.
- Association avec d’autres troubles cervicaux : des affections telles que l’arthrose cervicale, la hernie discale cervicale ou d’autres troubles de la colonne cervicale peuvent contribuer aux céphalées cervicogènes.
Diagnostic différentiel des céphalées cervicales
Le diagnostic différentiel des céphalées cervicales consiste à distinguer les céphalées cervicogéniques (CGH) des autres céphalées primaires, des céphalées secondaires et des affections liées au cou qui peuvent se manifester par des symptômes similaires. Compte tenu du chevauchement des caractéristiques cliniques de ces affections, une évaluation approfondie est essentielle pour diagnostiquer avec précision et prendre en charge de manière appropriée les patients présentant des symptômes de céphalées cervicales.
Les céphalées primaires telles que les migraines et les céphalées de tension font partie des différentiels les plus courants de CGH. Les migraines se manifestent généralement par des maux de tête pulsatiles, une photophobie, une phonophobie et des nausées, souvent accompagnées de symptômes d’aura tels que des troubles visuels ou des changements sensoriels. Les céphalées de tension, quant à elles, se caractérisent par des douleurs à la tête bilatérales, pressantes ou tiraillantes, sans symptômes neurologiques associés. La distinction entre la CGH et les migraines et les céphalées de tension repose sur l’identification de la présence de douleurs ou de raideurs au cou et sur la corrélation des symptômes de céphalées avec un dysfonctionnement cervical.
Les céphalées secondaires, y compris celles résultant de causes intracrâniennes ou de conditions systémiques, doivent être prises en compte dans le diagnostic différentiel de la CGH. Les causes intracrâniennes telles qu’une hémorragie sous-arachnoïdienne, des lésions de masse intracrânienne ou une méningite peuvent se manifester par des maux de tête sévères d’apparition soudaine, une altération de l’état mental, des déficits neurologiques focaux ou des signes d’augmentation de la pression intracrânienne. Des affections systémiques telles que l’hypertension, la surconsommation de médicaments ou le sevrage de substances peuvent également se manifester par des symptômes de maux de tête. Différencier la CGH des céphalées secondaires nécessite des antécédents médicaux approfondis, un examen physique et des tests de diagnostic appropriés, y compris des études de neuroimagerie et des examens de laboratoire.
Diverses affections liées au cou peuvent imiter les symptômes de la CGH et doivent être incluses dans le diagnostic différentiel. La radiculopathie cervicale, résultant de la compression ou de l’irritation des racines nerveuses rachidiennes de la colonne cervicale, peut provoquer des douleurs irradiantes au bras, des changements sensoriels et une faiblesse musculaire en plus des symptômes de maux de tête. Le syndrome de douleur myofasciale, caractérisé par des points déclencheurs dans les muscles du cou et des épaules, peut renvoyer des douleurs à la tête et contribuer aux symptômes de maux de tête. Différencier la CGH des affections liées au cou nécessite souvent une évaluation détaillée de la fonction de la colonne cervicale, y compris l’amplitude de mouvement, la force et un examen sensoriel.
Les troubles de l’articulation temporo-mandibulaire (ATM) constituent un autre facteur important à prendre en compte dans le diagnostic différentiel de l’HCG, en particulier lorsque les symptômes concernent les régions de la mâchoire et du visage. Les troubles de l’ATM peuvent se manifester par des douleurs à la mâchoire, des claquements ou des claquements lors des mouvements de la mâchoire, des difficultés à mâcher et des douleurs référées à la tête et au cou. L’évaluation du dysfonctionnement de l’ATM peut impliquer la palpation de l’articulation temporo-mandibulaire, l’évaluation du mouvement de la mâchoire et des études d’imagerie telles que des radiographies panoramiques ou une IRM.
Les céphalées vasculaires, y compris les céphalées en grappe et l’artérite à cellules géantes, doivent également être prises en compte dans le diagnostic différentiel de la CGH, en particulier chez les personnes âgées ou les individus présentant des facteurs de risque spécifiques. Les céphalées en grappe se manifestent généralement par des douleurs à la tête sévères et unilatérales, des symptômes autonomes tels que des larmoiements ou une congestion nasale et un schéma circadien caractéristique d’attaques. L’artérite à cellules géantes, une vascularite systémique affectant les artères moyennes et grandes, peut se manifester par des maux de tête, une sensibilité du cuir chevelu, une claudication de la mâchoire et des troubles visuels. Différencier la CGH des céphalées vasculaires peut nécessiter des tests de diagnostic spécialisés, tels qu’une biopsie de l’artère temporale ou des études de neuroimagerie.
Liste des diagnostics différentiels
- Migraine : Les migraines se manifestent souvent par une douleur lancinante unilatérale, des nausées, des vomissements, une photophobie (sensibilité à la lumière) et une phonophobie (sensibilité au son). Cependant, ils peuvent également s’accompagner de douleurs et de raideurs au cou, qui peuvent parfois simuler des maux de tête cervicaux.
- Céphalée de tension : Les céphalées de tension se manifestent généralement par une douleur bilatérale, sourde et non lancinante qui ressemble à une bande serrée autour de la tête. Bien qu’ils touchent principalement la tête et le cuir chevelu, ils peuvent également provoquer des douleurs et des raideurs au cou.
- Céphalées en grappe : Les céphalées en grappe sont caractérisées par une douleur intense et unilatérale autour de l’œil ou de la tempe, souvent accompagnée de symptômes autonomes tels que larmoiement, congestion nasale et affaissement des paupières. Bien que la douleur au cou ne soit pas une caractéristique typique des céphalées en grappe, certains patients peuvent en ressentir.
- Névralgie occipitale : La névralgie occipitale provoque une douleur aiguë et lancinante à l’arrière de la tête et du cou, irradiant souvent vers le haut de la tête ou derrière les yeux. Elle est causée par une irritation ou une blessure des nerfs occipitaux, qui peut être déclenchée par un traumatisme ou une compression du cou.
- Radiculopathie cervicale : La radiculopathie cervicale survient lorsqu’une racine nerveuse de la colonne cervicale est comprimée ou enflammée, entraînant une douleur, un engourdissement, des picotements et une faiblesse qui irradient le long du bras. Cependant, cela peut également provoquer des douleurs référées au cou et à la tête.
- Trouble de l’articulation temporo-mandibulaire (ATM) : Un dysfonctionnement de l’articulation temporo-mandibulaire peut provoquer des douleurs référées aux tempes, au front et au cou, imitant un mal de tête. Les symptômes peuvent inclure des douleurs à la mâchoire, des clics ou des claquements et des difficultés à mâcher.
- Sinusite : L’inflammation des sinus peut provoquer une pression faciale, des douleurs autour des yeux et du front, et parfois une gêne au niveau du cou. Il est important de différencier les maux de tête sinusaux des autres types de maux de tête, car ils peuvent nécessiter des approches thérapeutiques différentes.
- Causes intracrâniennes : Dans de rares cas, les maux de tête peuvent être le symptôme d’affections intracrâniennes plus graves telles que des tumeurs cérébrales, une hémorragie intracrânienne ou une méningite. Ces affections s’accompagnent généralement de symptômes neurologiques supplémentaires et nécessitent une évaluation et une prise en charge urgentes.
- Céphalée post-traumatique : Suite à une blessure à la tête ou au cou, comme un coup du lapin suite à un accident de voiture ou une commotion cérébrale liée au sport, les individus peuvent ressentir des maux de tête persistants. Ces maux de tête peuvent s’accompagner de douleurs et de raideurs au cou et peuvent être le signe d’un syndrome de céphalée post-traumatique.
- Fibromyalgie : La fibromyalgie est un trouble douloureux chronique caractérisé par des douleurs musculo-squelettiques généralisées, de la fatigue, des troubles du sommeil et des points sensibles dans tout le corps, y compris le cou et les épaules. Les maux de tête cervicaux peuvent être une manifestation de la fibromyalgie dans certains cas.
- Syndrome de douleur myofasciale : Le syndrome de douleur myofasciale implique la présence de points déclencheurs dans les muscles, qui peuvent provoquer des douleurs localisées ou référées, notamment des maux de tête. Les points déclencheurs dans les muscles du cou et des épaules peuvent contribuer aux maux de tête cervicaux.
- Arthrose cervicale : Les modifications dégénératives de la colonne cervicale, telles que l’arthrose ou l’arthrose cervicale, peuvent entraîner des douleurs chroniques au cou et des maux de tête. Ces maux de tête peuvent s’aggraver avec les mouvements ou certaines positions et peuvent être exacerbés par une inflammation et un dysfonctionnement articulaire.
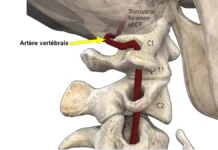
- Dissection de l’artère vertébrale : Bien que rare, la dissection de l’artère vertébrale est une affection grave caractérisée par la déchirure des couches internes de l’artère vertébrale, pouvant entraîner des douleurs au cou, des maux de tête et des symptômes neurologiques tels que des étourdissements, des troubles visuels et des accidents vasculaires cérébraux. symptômes. Elle survient souvent suite à un traumatisme au cou ou spontanément.
- Infections : Les infections des voies respiratoires supérieures ou de la colonne cervicale, telles que la méningite, l’encéphalite ou l’abcès épidural rachidien, peuvent se manifester par des maux de tête et une raideur de la nuque. Ces conditions s’accompagnent généralement de symptômes systémiques et nécessitent des soins médicaux rapides.
- Douleur référée provenant de pathologies du haut du dos ou de l’épaule : un dysfonctionnement ou une pathologie du haut du dos, de l’épaule ou de la paroi thoracique (telle qu’une blessure à la coiffe des rotateurs, un syndrome du défilé thoracique ou une costochondrite) peut renvoyer une douleur au cou et à la tête, imitant des maux de tête cervicaux.
- Facteurs psychologiques : Des facteurs psychologiques, notamment le stress, l’anxiété et la dépression, peuvent exacerber ou contribuer aux maux de tête chroniques, y compris ceux d’origine cervicale. Une évaluation psychologique peut être justifiée chez les personnes souffrant de maux de tête réfractaires ou de détresse émotionnelle importante.
Ostéopathie et céphalées cervicogéniques
Voici quelques techniques générales qui peuvent être utilisées dans le traitement des céphalées cervicogènes en ostéopathie :
- Étirements musculaires : Des techniques d’étirement peuvent être appliquées pour relâcher les muscles tendus du cou et des épaules. Cela peut aider à réduire la pression sur les nerfs et les vaisseaux sanguins.
- Mobilisations articulaires : des mouvements spécifiques peuvent être utilisés pour mobiliser les articulations cervicales et restaurer leur amplitude de mouvement normale.
- Manipulations du crâne : L’ostéopathe peut également travailler sur les articulations du crâne, car la tension dans cette zone peut également contribuer aux maux de tête.
- Techniques de relâchement myofascial : L’ostéopathe peut utiliser des techniques de relâchement myofascial pour relâcher les tensions dans les tissus conjonctifs entourant les muscles et les articulations.
- Éducation des patients : L’éducation des patients est souvent un aspect important du traitement. L’ostéopathe peut vous donner des conseils sur la posture, des exercices spécifiques à faire à la maison et des techniques d’auto-assistance pour gérer la douleur.
Il est essentiel que ces techniques soient adaptées aux besoins spécifiques de chaque patient et appliquées avec soin.
Perspectives scientifiques : l’efficacité de l’ostéopathie et des approches axées sur les tissus mous dans le traitement des céphalées cervicogènes
Cette section explore les études scientifiques récentes qui mettent en évidence les avantages des traitements ostéopathiques, notamment les traitements manuels ostéopathiques (TMO) et d’autres approches des tissus mous, pour la prise en charge des céphalées cervicogènes. Des techniques telles que les poussées à haute vélocité et à faible amplitude (HVLA), la mobilisation de la colonne cervicale et la libération myofasciale ont montré des réductions significatives de l’intensité des céphalées, de leur fréquence et des douleurs cervicales associées, offrant ainsi des alternatives efficaces et non invasives pour le soulagement des céphalées.
Thérapies manuelles pour les céphalées cervicogéniques : une revue systématique
Les céphalées cervicogéniques (CGH) représentent un type de mal de tête dont l’origine est liée à des dysfonctionnements au niveau du rachis cervical. Ces céphalées, souvent invalidantes, nécessitent des approches thérapeutiques efficaces pour soulager les patients.
La présente revue systématique se penche sur l’efficacité des thérapies manuelles dans le traitement des CGH. L’objectif principal est d’évaluer les diverses techniques manuelles, notamment la manipulation vertébrale, la mobilisation et les programmes d’exercices, et d’examiner leur impact sur la fréquence, l’intensité et la durée des céphalées.
En analysant les résultats de plusieurs essais contrôlés randomisés, cette revue vise à fournir une vue d’ensemble complète de l’efficacité des interventions manuelles. Les conclusions de cette étude pourraient influencer les pratiques cliniques en offrant des stratégies de traitement optimales pour les patients souffrant de céphalées cervicogéniques

« L’efficacité de la thérapie manuelle et de l’exercice sur l’intensité et la fréquence des céphalées chez les patients souffrant de céphalées cervicogènes : revue systématique et méta-analyse » – Cette méta-analyse a examiné diverses thérapies manuelles et programmes d’exercices, et a constaté que ces interventions réduisaient considérablement l’intensité et la fréquence des céphalées. L’étude a souligné l’importance d’une thérapie manuelle sur mesure pour la prise en charge des céphalées cervicogènes ( BioMed Central ).

Référence
- Sjaastad O, Saunte C, Hovdahl H, Breivik H, Grønbaek E. Céphalée « cervicogène ». Une hypothèse. Céphalée. 1983 décembre;3(4):249-56. [ PubMed ]2.
- Kane AW, Diaz DS, Moore C. Prise en charge de la physiothérapie des adultes souffrant d’un traumatisme crânien léger. Langage du discours Semin. Février 2019;40(1):36-47. [ PubMed ]3.
- Wu B, Yue L, Sun F, Gao S, Liang B, Tao T. La faisabilité et l’efficacité de la coblation des racines nerveuses C2 guidée par ultrasons pour les céphalées cervicogènes. Douleur Med. 1er juin 2019;20(6):1219-1226. [ PubMed ]4.
- Moye LS, Tipton AF, Dripps I, Sheets Z, Crombie A, Violin JD, Pradhan AA. Les agonistes des récepteurs opioïdes delta sont efficaces pour plusieurs types de maux de tête. Neuropharmacologie. Avril 2019 ; 148 : 77-86. [ Article gratuit PMC ] [ PubMed ]5.
- Mares C, Dagher JH, Harissi-Dagher M. Revue narrative de la physiopathologie des maux de tête et de la photosensibilité dans les traumatismes crâniens légers et les commotions cérébrales. Can J Neurol Sci. Janvier 2019 ;46(1):14-22. [ PubMed ]6.
- Silverberg ND, Martin P, Panenka WJ. Sensibilité et évitement des déclencheurs de maux de tête après un traumatisme crânien léger. J Neurotraumatisme. 15 mai 2019;36(10):1544-1550. [ PubMed ]7.
- Bogduk N, Govind J. Céphalées cervicogènes : une évaluation des preuves sur le diagnostic clinique, les tests invasifs et le traitement. Lancette Neurol. 8(10):959-68 octobre 2009. [ PubMed ]8.
- Lane R, Davies P. Céphalée post-traumatique (PTH) dans une cohorte de demandeurs d’indemnisation au Royaume-Uni. Céphalée. 2019 avril;39(5):641-647. [ PubMed ]9.
- Sjaastad O. Céphalée cervicogène : comparaison avec la migraine sans aura ; Étude Vågå. Céphalée. Juillet 2008 ; 28 Supplément 1 : 18-20. [ PubMed ]10.
- Parc SW, Parc YS, Nam TK, Cho TG. L’effet de la neurotomie par radiofréquence des branches médiales cervicales inférieures sur les céphalées cervicogènes. J Korean Neurochirurgie Soc. décembre 2011;50(6):507-11. [ Article gratuit PMC ] [ PubMed ]11.
- Pöllmann W, Keidel M, Pfaffenrath V. Maux de tête et colonne cervicale : une revue critique. Céphalée. décembre 1997 ; 17(8) : 801-16. [ PubMed ]12.
- Knackstedt H, Kråkenes J, Bansevicius D et Russell MB. Imagerie par résonance magnétique des structures craniovertébrales : signification clinique dans les céphalées cervicogènes. J Maux de tête et douleurs. janvier 2012;13(1):39-44. [ Article gratuit PMC ] [ PubMed ]13.
- Comité de classification des maux de tête de l’International Headache Society (IHS) La Classification internationale des maux de tête, 3e édition. Céphalée. Janvier 2018;38(1):1-211. [ PubMed ]14.
- Bogduk N. Le cou et les maux de tête. Neurol Clin. 2004 février;22(1):151-71, vii. [ PubMed ]15.
- Hall T, Chan HT, Christensen L, Odenthal B, Wells C, Robinson K. Efficacité d’un glissement apophysaire naturel auto-entretenu C1-C2 (SNAG) dans la prise en charge des céphalées cervicogènes. J Orthop Sports Phys Ther. Mars 2007;37(3):100-7. [ PubMed ]16.
- Grimholt TK, Skogstad L, Hafstad GS, Vallersnes OM, Ekeberg Ø. [22 juillet 2011 – réactions psychologiques chez les patients du service des accidents et des urgences d’Oslo]. Tidsskr ni Laegeforen. 26 juin 2018 ; 138(11) [ PubMed ]17.
- Zhou L, Hud-Shakoor Z, Hennessey C, Ashkenazi A. Blocs de l’articulation de la facette cervicale supérieure et des branches vertébrales pour le traitement des céphalées cervicogènes. Mal de tête. avril 2010;50(4):657-63. [ PubMed ]18.
- Boudreau GP, Marchand L. Prégabaline pour la prise en charge des céphalées cervicogènes : une étude en double aveugle. Can J Neurol Sci. Septembre 2014;41(5):603-10. [ PubMed ]19.
- Berk T, Ashina S, Martin V, Newman L, Vij B. Diagnostic et traitement des céphalées primaires chez les personnes âgées. J Am Geriatr Soc. Décembre 2018;66(12):2408-2416. [ PubMed ]20.
- Campos CR, Calderaro M, Scaff M, Conforto AB. Céphalées primaires et dissection douloureuse spontanée de l’artère cervicale. J Maux de tête et douleurs. Juin 2007;8(3):180-4. [ Article gratuit PMC ] [ PubMed ]21.
- Allen NM, Dafsari HS, Wraige E, Jungbluth H. Syndrome cou-langue : une céphalalgie sous-reconnue chez l’enfant. J Enfant Neurol. avril 2018;33(5):347-350. [ PubMed ]22.
- Fleming R, Forsythe S, Cook C. Variables influentes associées aux résultats chez les patients souffrant de céphalées cervicogènes. J Man Manip Ther. 2007;15(3):155-64. [ Article gratuit PMC ] [ PubMed ]
Questions et Réponses
Question 1 : Qu’est-ce que la céphalée cervicogénique?
a) Un mal de tête d’origine dentaire
b) Un mal de tête d’origine cervicale
c) Un mal de tête d’origine gastro-intestinale
d) Un mal de tête d’origine ophtalmique
Question 2 : Quelles structures du cou sont souvent impliquées dans la céphalée cervicogénique?
a) Les artères
b) Les muscles, les articulations ou les nerfs cervicaux
c) Les vertèbres thoraciques
d) Les glandes thyroïdiennes
Question 3 : Quel est le critère principal pour diagnostiquer la céphalée cervicogénique selon la Classification Internationale des Céphalées (ICHD-3)?
a) Présence de nausées
b) Présence de céphalée
c) Réponse positive aux interventions cervicales
d) Tension musculaire cervicale
Question 4 : Comment la physiopathologie de la céphalée cervicogénique peut-elle influencer les structures cérébrales?
a) En réduisant la sensibilité des neurones
b) En stimulant la croissance des cellules cérébrales
c) En affectant le thalamus et le cortex cérébral
d) En améliorant la circulation sanguine cérébrale
Question 5 : Quelle est l’origine anatomique de la douleur dans la céphalée cervicogénique?
a) Les sinus
b) Les racines nerveuses cervicales et les nerfs de la région cervicale
c) Les ventricules cérébraux
d) Les lobes frontaux
Question 6 : Quel facteur peut déclencher ou aggraver les symptômes de la céphalée cervicogénique?
a) L’exposition à la lumière du soleil
b) La consommation de caféine
c) Les mouvements du cou, la position prolongée, le stress, ou d’autres facteurs
d) La consommation de fruits
Question 7 : Quel type de traitement peut être utilisé en ostéopathie pour les céphalées cervicogéniques?
a) Antibiotiques
b) Radiothérapie
c) Étirements musculaires, mobilisations articulaires, manipulations du crâne, techniques de libération myofasciale
d) Chirurgie cérébrale
Question 8 : Quelle est une cause possible de céphalée cervicogénique liée à la dégénérescence des articulations cervicales?
a) Mauvaise posture
b) Blessures cervicales
c) Tension musculaire cervicale
d) Névralgie cervicale
Question 9 : Quel critère diagnostique exclut d’autres causes possibles de céphalées dans le cas de la céphalée cervicogénique?
a) Présence de céphalée
b) Évidence de trouble cervical
c) Réponse positive aux interventions cervicales
d) Exclusion d’autres causes
Question 10 : Quel symptôme est souvent associé à la céphalée cervicogénique?
a) Douleur au ventre
b) Douleur unilatérale à la tête
c) Vision floue
d) Douleur dans les bras
- b) Un mal de tête d’origine cervicale
- b) Les muscles, les articulations ou les nerfs cervicaux
- b) Présence de céphalée
- c) En affectant le thalamus et le cortex cérébral
- b) Les racines nerveuses cervicales et les nerfs de la région cervicale
- c) Les mouvements du cou, la position prolongée, le stress, ou d’autres facteurs
- c) Étirements musculaires, mobilisations articulaires, manipulations du crâne, techniques de libération myofasciale
- a) Mauvaise posture
- d) Exclusion d’autres causes
- b) Douleur unilatérale à la tête