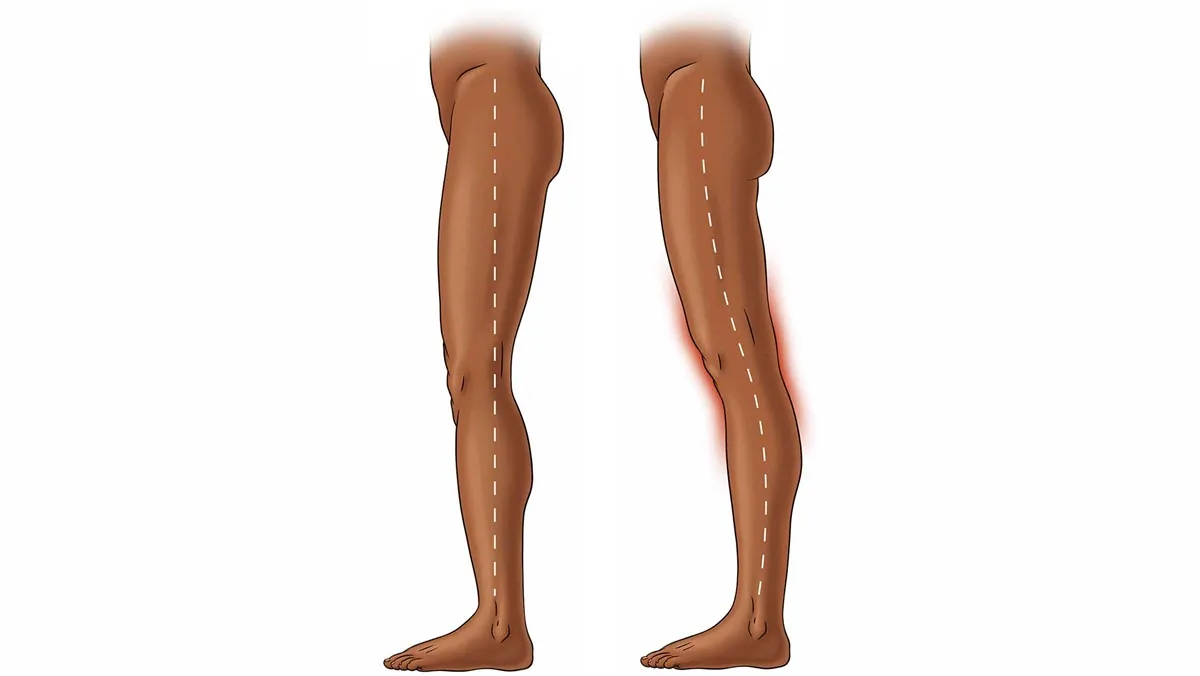
- L’hyperlaxité ligamenteuse correspond à une mobilité articulaire supérieure à la moyenne liée à des tissus plus souples.
- Être très souple n’est pas automatiquement un problème : certaines personnes sont asymptomatiques toute leur vie.
- Chez d’autres, cette mobilité peut s’accompagner de douleurs, fatigue, instabilité et blessures répétées.
- L’hypermobilité décrit l’amplitude visible du mouvement, alors que l’hyperlaxité concerne surtout les structures de soutien comme les ligaments.
- Le syndrome d’hypermobilité implique la présence de symptômes associés et d’un impact fonctionnel réel.
- Les causes possibles incluent génétique, collagène, hormones, croissance, entraînement spécifique et adaptations mécaniques.
- Une zone hypermobile peut parfois compenser une autre région plus raide, douloureuse ou mal coordonnée.
- Les muscles travaillent souvent davantage pour stabiliser les articulations, ce qui peut entraîner tensions et points trigger.
- La posture, la respiration et la proprioception influencent fortement la tolérance à l’hyperlaxité.
- La prise en charge moderne vise surtout la stabilité active, l’endurance, la coordination et la confiance dans le mouvement.
Version texte court
Hyperlaxité ligamenteuse : version courte
Être très souple n’est pas toujours un avantage. L’hyperlaxité ligamenteuse correspond à une mobilité articulaire supérieure à la moyenne, liée à des tissus de soutien plus souples. Certaines personnes vivent très bien avec cette particularité. D’autres ressentent douleurs, fatigue, instabilité ou blessures répétées. L’enjeu n’est donc pas seulement la souplesse, mais la manière dont le corps la contrôle et la tolère au quotidien.
Symptômes fréquents
- Douleurs articulaires récurrentes
- Fatigue musculaire rapide
- Sensation d’instabilité
- Entorses répétées
- Tensions musculaires chroniques
- Craquements articulaires
- Maladresse ou perte de coordination
- Douleurs diffuses ou migrantes
- Inconfort prolongé debout ou assis
Causes possibles
Plusieurs facteurs peuvent favoriser l’hyperlaxité :
- Prédisposition génétique
- Qualité particulière du collagène
- Influences hormonales
- Âge et développement
- Entraînement spécifique (danse, gymnastique, yoga)
- Anciennes blessures
- Compensations biomécaniques
- Déficit de stabilité active
Comment poser le diagnostic ?
Le diagnostic repose surtout sur :
- Histoire des symptômes
- Examen clinique
- Score de Beighton
- Observation de la posture
- Analyse de la stabilité articulaire
- Tests de contrôle moteur
- Évaluation de l’équilibre et de la proprioception
- Recherche d’autres causes associées
Comment soulager ?
La prise en charge moderne vise surtout à mieux stabiliser le corps. Elle peut inclure :
- Renforcement progressif
- Travail de stabilité active
- Exercices de contrôle moteur
- Amélioration de la proprioception
- Gestion de la charge d’activité
- Respiration plus efficace
- Récupération adaptée
- Accompagnement individualisé
Place de l’ostéopathie
L’ostéopathie peut accompagner la prise en charge en travaillant sur :
- Zones de compensation
- Tensions musculaires et points trigger
- Posture globale
- Respiration
- Mobilité des régions trop rigides
- Qualité du mouvement
- Confort fonctionnel au quotidien
Quand consulter rapidement ?
Consultez sans tarder si vous avez :
- Luxations ou subluxations répétées
- Douleurs importantes et persistantes
- Fatigue très invalidante
- Instabilité marquée
- Aggravation rapide des symptômes
- Suspicion de trouble du tissu conjonctif
- Retentissement important sur la vie quotidienne
En résumé
L’hyperlaxité ligamenteuse n’est pas toujours un problème, mais elle peut devenir coûteuse lorsque le corps manque de stabilité, d’endurance ou de coordination. Une approche moderne ne cherche pas à bloquer la souplesse, mais à aider le corps à mieux la gérer pour réduire douleur, fatigue et instabilité.
Introduction : quand être trop souple n’est pas toujours un avantage
Être souple est souvent perçu comme une qualité. Dans l’imaginaire collectif, une grande amplitude de mouvement évoque la jeunesse, la performance physique, la grâce ou encore la liberté corporelle. Les danseurs, gymnastes, yogis ou athlètes flexibles sont fréquemment admirés pour leur aisance. Pourtant, derrière cette apparence positive, une réalité plus nuancée existe. Chez certaines personnes, une souplesse excessive ne rime pas avec confort, mais avec fatigue, douleurs récurrentes, instabilité et blessures répétées.
L’hyperlaxité ligamenteuse correspond à une mobilité articulaire supérieure à la moyenne, liée à une plus grande souplesse des ligaments et parfois d’autres tissus conjonctifs. Les articulations peuvent alors bouger au-delà des amplitudes habituelles. Certaines personnes vivent très bien avec cette particularité et n’éprouvent aucun symptôme notable. D’autres, en revanche, ressentent des inconforts parfois importants : entorses fréquentes, sensation de faiblesse, douleurs diffuses, tensions musculaires chroniques, craquements articulaires, fatigue à l’effort ou impression que le corps “travaille trop” pour rester stable.
Cette différence d’expérience est essentielle. L’hyperlaxité n’est pas automatiquement une maladie, ni forcément un problème à corriger. C’est avant tout une caractéristique corporelle qui peut devenir symptomatique selon le contexte : niveau de stress, condition physique, qualité musculaire, posture, habitudes de vie, récupération, antécédents traumatiques ou surcharge mécanique. Autrement dit, ce n’est pas seulement la souplesse qui compte, mais la manière dont le reste du corps s’organise autour d’elle.
C’est ici qu’une lecture plus moderne devient intéressante. Un corps hypermobile n’est pas toujours un corps “défaillant”. Il peut aussi être un corps qui s’adapte. Dans certains cas, l’excès de mobilité représente une stratégie compensatoire : contourner une zone rigide, répartir une contrainte, éviter une compression douloureuse, maintenir du mouvement malgré une restriction ailleurs, ou répondre à des exigences mécaniques particulières. Ce qui semble être un défaut peut parfois correspondre à une solution provisoire choisie par l’organisme.
Cependant, une stratégie utile à court terme peut devenir coûteuse avec le temps. Lorsque les muscles doivent stabiliser en permanence des articulations trop mobiles, ils se fatiguent plus vite. Des tensions apparaissent. La proprioception peut être moins précise. La posture se modifie. Certaines zones surcompensent pendant que d’autres s’affaiblissent. Le résultat n’est pas seulement local : il peut toucher l’ensemble de la dynamique corporelle, du pied à la mâchoire, de la respiration à la colonne vertébrale.
Comprendre l’hyperlaxité ligamenteuse demande donc de dépasser les clichés. Il ne s’agit ni de glorifier la souplesse, ni de la diaboliser. Il s’agit de reconnaître qu’un même trait corporel peut être neutre, avantageux ou problématique selon la personne et selon le moment de sa vie. Cette vision ouvre la porte à une prise en charge plus intelligente, centrée non seulement sur les articulations, mais aussi sur la stabilité, la coordination, le système nerveux, la charge globale du corps et la qualité du mouvement.
Dans cet article, nous allons explorer ce qu’est réellement l’hyperlaxité ligamenteuse, ses causes possibles, ses symptômes, les tests utiles comme le score de Beighton, les impacts musculaires et posturaux, ainsi que les approches modernes pour mieux vivre avec un corps très souple — sans chercher à le contraindre, mais en apprenant à mieux le comprendre.
Qu’est-ce que l’hyperlaxité ligamenteuse ?
L’hyperlaxité ligamenteuse désigne une souplesse excessive des ligaments, ces structures fibreuses qui relient les os entre eux et participent à la stabilité des articulations. Normalement, les ligaments limitent certains mouvements extrêmes, guident les amplitudes articulaires et contribuent à maintenir un équilibre entre mobilité et contrôle. Lorsqu’ils sont plus extensibles que la moyenne, les articulations peuvent bouger davantage, parfois bien au-delà des limites habituellement observées.
Concrètement, une personne hyperlaxe peut présenter des gestes impressionnants ou inhabituels : plier les doigts vers l’arrière, tendre excessivement les coudes ou les genoux, poser facilement les mains au sol jambes tendues, ou adopter des positions corporelles difficiles pour la majorité des gens. Chez certains, cette mobilité concerne seulement quelques articulations. Chez d’autres, elle est plus généralisée et touche plusieurs régions du corps.
Il est important de comprendre que l’hyperlaxité n’est pas synonyme automatique de douleur. Beaucoup de personnes hypermobiles vivent sans symptôme majeur. Elles découvrent parfois leur particularité lors d’un examen clinique, d’une activité sportive ou en se comparant à d’autres. Chez elles, le système musculaire, la coordination et le contrôle moteur compensent suffisamment pour maintenir un bon fonctionnement global.
À l’inverse, certaines personnes développent des difficultés réelles. Les articulations très mobiles demandent souvent un travail musculaire plus important pour rester stables. Cette sollicitation constante peut favoriser fatigue, tensions, sensations d’instabilité, microtraumatismes répétés ou douleurs chroniques. Le problème ne vient donc pas uniquement des ligaments eux-mêmes, mais du coût global que cette mobilité impose à l’organisme.
L’hyperlaxité peut être localisée ou généralisée. Une hyperlaxité localisée touche une zone précise, par exemple la cheville après plusieurs entorses, l’épaule chez un nageur, ou la main chez certains musiciens. Une hyperlaxité généralisée concerne plusieurs articulations et reflète souvent une caractéristique constitutionnelle plus large du tissu conjonctif.
Le terme est aussi souvent confondu avec d’autres notions. On parle parfois d’hypermobilité articulaire, de laxité ligamentaire ou de syndrome d’hypermobilité. Ces expressions se recoupent, mais ne désignent pas toujours exactement la même réalité. L’hypermobilité décrit surtout l’amplitude du mouvement observé. L’hyperlaxité met davantage l’accent sur les tissus de soutien, notamment les ligaments. Le syndrome d’hypermobilité, lui, implique généralement la présence de symptômes associés : douleurs, fatigue, instabilité ou troubles fonctionnels.
D’un point de vue biologique, plusieurs facteurs peuvent influencer cette souplesse accrue : génétique, qualité du collagène, hormones, âge, sexe, entraînement spécifique ou adaptations mécaniques acquises au fil du temps. C’est pourquoi certaines familles comptent plusieurs membres très souples, et pourquoi certaines périodes de la vie modifient la laxité articulaire.
Il existe également une dimension fonctionnelle souvent négligée : parfois, le corps “utilise” cette mobilité supplémentaire pour compenser autre chose. Une zone hypermobile peut aider à maintenir le mouvement si une autre région est raide, douloureuse ou mal coordonnée. Dans ce cas, la souplesse n’est pas seulement un trait anatomique ; elle devient une stratégie d’adaptation.
En pratique clinique, la vraie question n’est donc pas seulement : “la personne est-elle hyperlaxe ?” mais plutôt : cette hyperlaxité est-elle bien tolérée ou source de surcharge ? Deux personnes avec la même amplitude articulaire peuvent avoir des réalités totalement différentes. L’une sera performante et asymptomatique, l’autre limitée dans son quotidien.
Comprendre l’hyperlaxité ligamenteuse, c’est reconnaître qu’il ne s’agit ni d’un simple avantage, ni d’un défaut systématique. C’est une variation du fonctionnement humain, parfois neutre, parfois utile, parfois exigeante. Toute la prise en charge moderne consiste alors à identifier comment redonner au corps ce dont il a besoin : stabilité, endurance, coordination, récupération et confiance dans le mouvement.
Hyperlaxité, hypermobilité et syndrome d’hypermobilité : quelles différences ?
Dans le langage courant, les termes hyperlaxité, hypermobilité et syndrome d’hypermobilité sont souvent utilisés comme s’ils étaient interchangeables. Pourtant, ils ne décrivent pas exactement la même chose. Comprendre ces nuances permet d’éviter les confusions et d’adopter une approche plus juste, tant pour le patient que pour le professionnel de santé.
Le mot hypermobilité désigne avant tout un constat de mouvement. Une articulation est dite hypermobile lorsqu’elle dépasse les amplitudes généralement observées dans la population. Il s’agit donc d’une observation clinique : le coude se tend au-delà de la normale, les doigts se plient très loin vers l’arrière, la colonne est très flexible, ou les paumes touchent facilement le sol jambes tendues. L’hypermobilité parle du résultat visible : plus de mouvement.
Le terme hyperlaxité, lui, met davantage l’accent sur les structures passives qui autorisent ce mouvement, en particulier les ligaments, la capsule articulaire et parfois d’autres tissus conjonctifs. On parle ici de la cause mécanique potentielle de l’hypermobilité : des tissus plus souples, plus extensibles ou moins résistants à l’étirement. En pratique, une personne peut être hypermobile parce qu’elle est hyperlaxe, mais aussi parce qu’elle s’entraîne intensément, possède une excellente mobilité musculaire ou a développé des adaptations spécifiques.
Autrement dit :
- Hypermobilité = ce que l’on observe
- Hyperlaxité = ce qui peut l’expliquer
- Les deux vont souvent ensemble, mais pas toujours.
Une danseuse très entraînée peut être très mobile sans réelle fragilité ligamentaire. À l’inverse, une personne peut présenter une laxité tissulaire importante sans exploiter toute son amplitude, notamment si elle est douloureuse, craintive ou très tendue musculairement.
Le syndrome d’hypermobilité introduit une troisième dimension : celle des symptômes. Ici, il ne s’agit plus seulement d’être souple, mais de vivre des conséquences liées à cette particularité. Cela peut inclure :
- douleurs articulaires récurrentes
- entorses répétées
- sensation d’instabilité
- fatigue musculaire rapide
- tensions chroniques
- troubles proprioceptifs
- inconfort à l’effort
- récupération plus lente
- parfois symptômes plus larges selon le contexte clinique
La présence de symptômes change tout. Être très souple sans douleur n’appelle pas la même prise en charge qu’être modérément hypermobile mais limité au quotidien. C’est pourquoi les approches modernes insistent moins sur la souplesse “en soi” et davantage sur son impact réel sur la fonction et la qualité de vie.
Il faut aussi rappeler que la souplesse varie naturellement selon les individus. Les enfants sont souvent plus mobiles que les adultes. Les femmes présentent en moyenne davantage de laxité articulaire que les hommes. Certaines origines génétiques ou familiales influencent aussi les amplitudes. Une articulation hors norme chez une personne peut être parfaitement normale chez une autre.
Le contexte est donc essentiel. Une gymnaste de haut niveau, un adolescent très flexible, un adulte sédentaire douloureux et une personne présentant un trouble du tissu conjonctif peuvent tous sembler “hypermobiles”, mais pour des raisons très différentes et avec des besoins totalement distincts.
D’un point de vue clinique, l’objectif n’est pas d’étiqueter trop vite, mais de répondre à plusieurs questions :
- La mobilité est-elle locale ou généralisée ?
- Est-elle ancienne ou récente ?
- Est-elle bien contrôlée ?
- Y a-t-il douleur, fatigue ou instabilité ?
- Quels tissus compensent ?
- Le système nerveux est-il en surcharge ?
- La personne évite-t-elle certains mouvements ?
Ces questions orientent bien davantage la prise en charge qu’un simple mot.
Enfin, il existe un piège fréquent : croire qu’il faut absolument “raidir” un corps hypermobile. En réalité, la priorité est souvent ailleurs : améliorer la stabilité active, renforcer l’endurance musculaire, affiner la proprioception, réduire les compensations et restaurer la confiance dans le mouvement. On ne traite pas seulement une amplitude excessive ; on accompagne un organisme à mieux gérer ses ressources.
Comprendre la différence entre hyperlaxité, hypermobilité et syndrome d’hypermobilité permet donc de sortir d’une vision simpliste. La souplesse n’est ni forcément un don, ni forcément un trouble. Tout dépend de ce qu’elle coûte… ou de ce qu’elle permet.
Pourquoi certaines personnes sont-elles naturellement plus souples ?
Nous ne naissons pas tous avec le même corps, ni avec les mêmes capacités de mouvement. Certaines personnes peuvent très tôt toucher le sol sans effort, plier leurs doigts dans des angles impressionnants ou adopter des positions que d’autres jugent impossibles. Cette différence n’est pas due au hasard. Elle résulte d’un ensemble de facteurs biologiques, mécaniques, hormonaux et environnementaux qui influencent la mobilité dès l’enfance et tout au long de la vie.
Le premier facteur est souvent génétique. La structure des tissus conjonctifs — ligaments, tendons, capsules articulaires, fascia, peau — dépend en partie de l’héritage familial. Le collagène, protéine essentielle de soutien, n’est pas identique chez tout le monde. De légères variations dans son organisation, sa densité ou son comportement mécanique peuvent rendre certains tissus plus souples, plus élastiques ou moins résistants à l’étirement. C’est pourquoi on observe fréquemment des familles où plusieurs membres sont “très souples”.
Chez certaines personnes, cette souplesse constitutionnelle reste simplement une variation normale du vivant. Chez d’autres, elle s’inscrit dans un spectre plus large de troubles du tissu conjonctif, où la mobilité excessive s’accompagne d’autres manifestations cliniques. Cela ne concerne pas la majorité des cas, mais rappelle que la souplesse n’a pas toujours la même signification selon le contexte.
Le deuxième facteur important est l’âge. Les enfants possèdent naturellement des tissus plus souples et des articulations plus mobiles que les adultes. Leur système musculo-squelettique est encore en maturation, les tissus sont plus hydratés, et les amplitudes sont souvent plus grandes. Avec la croissance, puis le vieillissement, une partie de cette mobilité diminue progressivement. Cependant, certaines personnes conservent une grande souplesse à l’âge adulte.
Le sexe biologique influence également la laxité articulaire. En moyenne, les femmes présentent davantage de mobilité que les hommes. Plusieurs hypothèses expliquent ce phénomène : différences hormonales, architecture tissulaire, répartition musculaire, ou adaptation évolutive liée à certaines contraintes biologiques. Les variations hormonales au cours du cycle menstruel, de la grossesse ou d’autres périodes de vie peuvent aussi modifier temporairement la sensation de stabilité ou la souplesse perçue.
L’entraînement spécifique joue aussi un rôle majeur. La danse, la gymnastique, les arts du cirque, certains arts martiaux ou le yoga avancé favorisent le développement d’amplitudes importantes. Avec le temps, le corps s’adapte aux demandes répétées : les tissus gagnent en extensibilité, le système nerveux tolère davantage certains angles, et la mobilité devient plus accessible. Ici, la souplesse n’est pas seulement innée : elle est aussi acquise.
Mais la mobilité ne dépend pas uniquement des ligaments. Le système nerveux influence fortement l’amplitude de mouvement. Un corps qui se sent en sécurité relâche plus facilement certaines barrières protectrices. À l’inverse, la douleur, la peur du mouvement, le stress ou l’hypervigilance peuvent réduire la mobilité même chez une personne naturellement souple. La souplesse visible est donc le résultat d’un dialogue entre tissus et cerveau.
La morphologie individuelle intervient également. La forme des surfaces articulaires, la profondeur d’une cavité articulaire, la longueur des segments osseux ou certaines variantes anatomiques peuvent favoriser ou limiter certaines amplitudes. Deux personnes avec des ligaments similaires peuvent avoir des mobilités très différentes simplement en raison de leur architecture corporelle.
Il existe aussi des influences liées au mode de vie. L’activité physique régulière entretient souvent une mobilité fonctionnelle, alors que la sédentarité prolongée peut la réduire. À l’inverse, certaines habitudes répétitives peuvent créer une hypermobilité locale compensatoire : une région devient très mobile pour compenser la raideur d’une autre. La souplesse observée n’est alors pas seulement un trait de naissance, mais une adaptation progressive.
D’un point de vue clinique, il est utile de distinguer deux réalités :
- Souplesse bien tolérée : grande amplitude, bon contrôle, peu ou pas de douleur.
- Souplesse coûteuse : grande amplitude, fatigue, instabilité, tensions, blessures répétées.
La différence entre les deux repose souvent moins sur la mobilité elle-même que sur la capacité du corps à la gérer.
Enfin, certaines personnes sont naturellement plus souples parce que leur organisme a trouvé dans cette mobilité une manière efficace de fonctionner. Ce n’est pas toujours un “excès” à corriger. Parfois, c’est simplement leur norme personnelle. L’enjeu n’est donc pas de comparer son corps à celui des autres, mais de comprendre si cette souplesse soutient la santé… ou commence à la fragiliser.
Être naturellement souple peut être un avantage, une neutralité ou un défi. Tout dépend de l’équilibre entre mobilité, stabilité, endurance et adaptation. C’est cet équilibre — bien plus que l’amplitude seule — qui détermine la qualité du mouvement au quotidien.
Les causes principales : génétique, collagène, hormones et développement
L’hyperlaxité ligamenteuse n’apparaît pas pour une seule raison. Dans la majorité des cas, elle résulte de plusieurs facteurs qui se combinent : terrain génétique, qualité des tissus conjonctifs, influences hormonales, maturation corporelle et adaptations acquises au fil du temps. Comprendre ces causes permet d’éviter une vision simpliste du type “j’ai les ligaments faibles” ou “mon corps est mal fait”. La réalité est beaucoup plus nuancée.
La première cause souvent retrouvée est le terrain génétique. Certaines personnes naissent avec des tissus naturellement plus souples. On observe fréquemment des familles où plusieurs membres présentent une grande mobilité : parents très flexibles, enfants capables de positions inhabituelles, antécédents d’entorses répétées ou d’instabilité articulaire. Cela ne signifie pas forcément maladie, mais plutôt une variation biologique transmise en partie par l’hérédité.
Au cœur de cette question se trouve le collagène, principale protéine structurelle des ligaments, tendons, capsules articulaires, fascia et peau. Le collagène agit comme une armature biologique : il apporte résistance, cohésion et soutien. Si sa structure, son organisation ou sa densité diffèrent légèrement, les tissus peuvent devenir plus extensibles. Chez certaines personnes, cela se traduit simplement par plus de souplesse. Chez d’autres, cela s’accompagne d’une plus grande fragilité mécanique ou d’une récupération plus lente après contrainte.
Il existe également des situations plus spécifiques où des troubles du tissu conjonctif influencent fortement la laxité articulaire. Ces contextes nécessitent une évaluation médicale appropriée, surtout si la mobilité excessive s’associe à douleurs importantes, luxations fréquentes, peau très fragile, fatigue marquée ou autres signes systémiques. Heureusement, toutes les hyperlaxités ne relèvent pas de ces tableaux plus complexes.
Les hormones jouent aussi un rôle important. Elles influencent la composition des tissus, la rétention hydrique, le tonus musculaire et parfois la perception de stabilité. Chez certaines femmes, la souplesse ou l’instabilité varie selon certaines périodes hormonales. Pendant la grossesse, par exemple, le corps adapte plusieurs tissus pour répondre à de nouvelles contraintes biomécaniques. Plus largement, les fluctuations hormonales peuvent moduler la sensation corporelle sans être la cause unique du problème.
Le développement durant l’enfance et l’adolescence constitue un autre facteur majeur. Les enfants sont naturellement plus souples : leurs tissus sont plus malléables, leur système moteur en construction, et leurs amplitudes souvent plus larges. Avec la croissance, certaines mobilités diminuent, tandis que d’autres persistent. Chez certains adolescents, la croissance rapide peut créer un décalage temporaire entre longueur des segments, contrôle moteur et stabilité, donnant l’impression d’un corps “lâche” ou mal coordonné.
L’entraînement physique spécifique peut également accentuer certaines amplitudes. La gymnastique, la danse, les arts du cirque, le yoga avancé ou certains sports techniques encouragent la recherche de mobilité. Avec le temps, le système nerveux autorise davantage de mouvement et les tissus s’adaptent à ces contraintes répétées. Ici, la souplesse devient en partie acquise. Elle n’est pas forcément pathologique, mais elle demande souvent un excellent contrôle musculaire pour rester bien tolérée.
Les microtraumatismes répétés ou blessures antérieures peuvent aussi modifier la stabilité d’une articulation. Une cheville ayant subi plusieurs entorses, une épaule souvent sollicitée ou un genou ayant connu des épisodes d’instabilité peuvent développer une laxité locale. Dans ce cas, l’hyperlaxité n’est pas généralisée : elle concerne surtout une région qui a perdu une partie de son contrôle passif ou sensoriel.
Le rôle des muscles et du système nerveux ne doit jamais être oublié. Une articulation peut sembler instable non seulement à cause des ligaments, mais aussi parce que la stabilisation active est insuffisante. Faible endurance, mauvaise coordination, proprioception altérée, fatigue chronique ou stress prolongé peuvent amplifier la sensation de laxité. Parfois, le problème principal n’est pas la souplesse des tissus, mais la difficulté du corps à les gérer efficacement.
Il existe enfin une dimension adaptative. Certaines zones deviennent plus mobiles pour compenser une restriction ailleurs. Une colonne lombaire peut surbouger si le thorax est raide. Un genou peut compenser une cheville bloquée. Une épaule peut gagner en amplitude si la cage thoracique manque de mobilité. Dans ces cas, l’hyperlaxité observée n’est pas seulement une cause : elle peut aussi être une conséquence.
En pratique, les causes principales de l’hyperlaxité ligamenteuse se regroupent souvent ainsi :
- prédisposition génétique
- particularités du collagène et des tissus conjonctifs
- influences hormonales
- développement et croissance
- entraînement spécifique
- traumatismes répétés
- déficit de stabilité active
- compensations biomécaniques
Comprendre la cause dominante chez une personne change la prise en charge. On n’aborde pas de la même façon une hypermobilité familiale asymptomatique, une cheville devenue lâche après entorses, ou une souplesse généralisée accompagnée de fatigue chronique. L’objectif moderne n’est donc pas seulement de nommer l’hyperlaxité, mais d’identifier pourquoi elle est là, comment elle fonctionne et ce qu’elle coûte réellement au corps.
Et si l’hyperlaxité était aussi une stratégie de protection du corps ?
L’hyperlaxité ligamenteuse est souvent décrite comme un manque de stabilité, une faiblesse des tissus ou un excès de mouvement à corriger. Cette vision n’est pas totalement fausse, mais elle reste incomplète. Le corps humain fonctionne rarement de manière aussi simple. Ce qui semble être un défaut peut parfois représenter une adaptation intelligente. Dans certains contextes, l’hyperlaxité peut aussi être comprise comme une stratégie de protection mise en place par l’organisme pour continuer à fonctionner malgré d’autres contraintes.
Le corps cherche en permanence un équilibre entre mobilité, stabilité, économie d’énergie et protection. Lorsqu’une zone devient trop rigide, douloureuse, comprimée ou inefficace, une autre région peut augmenter sa mobilité pour compenser. Ce mécanisme n’est pas conscient. Il s’agit d’une réponse automatique du système vivant visant à préserver la fonction globale.
Prenons un exemple simple : si la cage thoracique perd de la mobilité, la colonne lombaire peut bouger davantage pour permettre certains gestes du quotidien. Si la cheville devient raide après des entorses ou une immobilisation, le genou ou la hanche peuvent absorber davantage de mouvement. Si le diaphragme fonctionne moins librement, d’autres régions du tronc peuvent devenir plus mobiles pour maintenir la respiration et l’adaptation posturale.
Dans ce cadre, la souplesse excessive n’est pas forcément la cause initiale du problème. Elle peut être la solution trouvée par le corps face à un obstacle situé ailleurs.
Une autre logique de protection concerne l’évitement de la compression. Lorsqu’une articulation, un tissu ou une zone nerveuse devient sensible, le corps peut favoriser des trajectoires plus mobiles pour éviter certaines charges. Il contourne la contrainte plutôt qu’il ne l’affronte directement. Cela peut soulager à court terme, mais déplacer progressivement les efforts vers d’autres structures.
Le système nerveux joue également un rôle central. Sous stress prolongé, fatigue ou hypervigilance, l’organisation motrice change. Chez certaines personnes, la stabilité profonde diminue, la coordination fine devient moins efficace et le corps semble “tenir moins bien”. Cette impression de flottement n’est pas imaginaire : elle reflète parfois une stratégie de survie où l’organisme priorise d’autres ressources que la précision mécanique.
Il existe aussi une protection contre la rigidité excessive. Un corps qui a longtemps vécu dans la tension, l’immobilité ou la contrainte peut développer davantage de mobilité dans certaines zones pour préserver de la fluidité. Cela crée parfois un contraste fréquent en clinique : une région très mobile voisine avec une région très figée.
Cette lecture change profondément le regard thérapeutique. Si l’on considère toute hyperlaxité comme un simple défaut, on risque de vouloir “bloquer”, “raidir” ou corriger trop vite. Or, supprimer une compensation sans comprendre sa fonction peut aggraver les symptômes. Une hypermobilité peut être coûteuse, mais elle peut aussi être indispensable tant que le problème principal n’est pas résolu.
Cela ne signifie pas que toute hyperlaxité est bénéfique. Une stratégie utile à court terme peut devenir problématique avec le temps. Les muscles se fatiguent à force de stabiliser. Les tissus sursollicités deviennent douloureux. La proprioception se brouille. Les compensations s’enchaînent. Ce qui protégeait hier peut fragiliser aujourd’hui.
L’enjeu clinique devient alors plus intelligent : ne pas lutter contre la mobilité en elle-même, mais comprendre ce qu’elle protège.
Questions utiles à se poser :
- Quelle zone manque de mobilité ailleurs ?
- Existe-t-il une douleur évitée ?
- Le corps compense-t-il une faiblesse musculaire ?
- La respiration est-elle restreinte ?
- Le stress perturbe-t-il le contrôle moteur ?
- Une ancienne blessure influence-t-elle encore le schéma corporel ?
Ces questions déplacent la prise en charge d’un modèle mécanique simpliste vers une vision systémique.
Dans une approche moderne, l’objectif n’est donc pas seulement de “resserrer” un corps trop souple. Il s’agit plutôt de restaurer les conditions qui rendront cette compensation moins nécessaire : meilleure stabilité active, respiration plus libre, force adaptée, proprioception plus fine, réduction des contraintes, confiance dans le mouvement.
L’hyperlaxité n’est pas toujours un ennemi. Parfois, elle raconte simplement que le corps a trouvé une manière de survivre, de s’adapter et de continuer malgré ce qu’il ne pouvait pas résoudre autrement. Comprendre ce message change tout : on ne traite plus seulement une articulation trop mobile, on écoute l’intelligence du vivant derrière le symptôme.
Tableau – Et si l’hyperlaxité était aussi une stratégie de protection du corps ?
| Situation de départ | Réponse adaptative du corps | Pourquoi cette stratégie apparaît | Risque si elle dure trop longtemps |
|---|---|---|---|
| Zone trop rigide | Une autre articulation devient plus mobile | Maintenir le mouvement global | Surcharge compensatoire, douleur |
| Douleur locale | Le corps modifie les trajectoires du geste | Éviter la douleur immédiate | Compensation chronique |
| Compression articulaire ou nerveuse | Mouvement plus large ou différent | Réduire la pression sur la zone sensible | Irritation d’autres structures |
| Ancienne blessure | Redistribution des appuis et des amplitudes | Protéger la région traumatisée | Perte de symétrie, récidives |
| Stress prolongé | Moins de stabilité fine, contrôle moteur modifié | Prioriser l’adaptation globale | Fatigue, instabilité perçue |
| Fatigue musculaire profonde | Utilisation des positions passives (hyperextension, relâchement) | Économiser l’énergie | Stress ligamentaire répété |
| Respiration limitée | Compensation thoracique ou lombaire | Préserver la ventilation et l’adaptation posturale | Tensions du dos, respiration inefficace |
| Faiblesse musculaire | Dépendance accrue aux structures passives | Stabiliser sans force suffisante | Douleurs, sensation de lâchage |
| Croissance rapide / changement corporel | Mobilité mal contrôlée temporaire | Adapter un nouveau schéma corporel | Maladresse, fatigue |
| Hyperlaxité constitutionnelle | Organisation globale autour de la souplesse | Fonctionner avec le terrain biologique propre | Difficulté à stabiliser si surcharge |
Lecture clinique moderne
| Ancienne vision | Vision plus complète |
|---|---|
| Trop souple = défaut | Trop souple = parfois adaptation |
| Il faut raidir | Il faut comprendre la fonction |
| Le problème est local | Le problème peut être global |
| Corriger l’amplitude | Restaurer stabilité + coordination + confiance |
| Ligaments responsables | Système entier impliqué |
Questions clés à se poser
| Question clinique | Pourquoi elle est importante |
|---|---|
| Quelle zone manque de mobilité ailleurs ? | Chercher la compensation cachée |
| Une douleur est-elle évitée ? | Identifier la stratégie protectrice |
| Le stress influence-t-il le contrôle moteur ? | Intégrer le système nerveux |
| Les muscles stabilisent-ils assez ? | Vérifier la stabilité active |
| La respiration est-elle libre ? | Relier tronc, posture et mouvement |
| Une ancienne blessure agit-elle encore ? | Détecter les adaptations persistantes |
Les modes possibles de protection mis en place par l’organisme
Si l’hyperlaxité peut parfois représenter une stratégie adaptative, encore faut-il comprendre comment cette protection s’exprime concrètement. Le corps ne choisit pas une seule réponse universelle. Il ajuste ses solutions selon la zone concernée, l’histoire de la personne, les contraintes mécaniques présentes, l’état du système nerveux et les ressources disponibles. Une même hypermobilité visible peut donc cacher des logiques très différentes.
Observer ces modes de protection permet d’éviter les interprétations trop rapides. Une articulation qui bouge “trop” n’est pas toujours défaillante. Elle peut parfois assumer un rôle de secours dans une organisation corporelle plus large.
Protection contre la rigidité
Le corps a besoin de mouvement pour fonctionner : marcher, respirer, se retourner, porter, se pencher, s’adapter aux imprévus. Lorsqu’une région devient trop rigide, une autre peut augmenter sa mobilité pour préserver la fluidité globale.
Exemples fréquents :
- thorax rigide → lombaires très mobiles
- hanche limitée → genou ou bas du dos compensent
- cheville raide → pied ou genou surbougent
Dans ce cas, l’hypermobilité agit comme une soupape. Elle maintient la capacité d’agir malgré une perte de mobilité ailleurs. Tant que la zone raide n’est pas prise en compte, la compensation reste souvent nécessaire.
Compensation d’une zone bloquée
Certaines restrictions sont plus discrètes qu’une simple raideur. Il peut s’agir d’une articulation douloureuse, d’un tissu cicatriciel, d’une ancienne entorse, d’une zone évitée inconsciemment ou d’un schéma moteur modifié après blessure.
Le corps redistribue alors le mouvement vers des régions plus disponibles. Avec le temps, ces zones de compensation deviennent parfois hypermobiles.
Exemples :
- épaule sensible → omoplate et cou sursollicités
- ancienne entorse de cheville → genou plus mobile
- bassin asymétrique → colonne adapte ses amplitudes
Ici, la souplesse excessive n’est pas l’origine du trouble. Elle est la conséquence d’une adaptation prolongée.
Réponse au stress et au système nerveux
La stabilité articulaire ne dépend pas seulement des ligaments. Elle repose aussi sur le tonus musculaire, la coordination fine, la proprioception et la régulation nerveuse. Sous stress chronique, fatigue, anxiété ou surcharge émotionnelle, ces systèmes peuvent fonctionner différemment.
Certaines personnes décrivent alors :
- sensation de corps instable
- jambes “molles”
- difficulté à se tenir longtemps debout
- besoin de craquer ou bouger souvent
- fatigue rapide sans effort majeur
Le corps paraît moins contenu, moins tonique, parfois plus mobile. Ce n’est pas forcément un problème structurel majeur, mais une organisation temporairement perturbée.
Évitement de la compression ou de la douleur
Quand une zone devient sensible, irritée ou inflammatoire, le corps cherche souvent des chemins alternatifs. Il modifie les trajectoires du mouvement pour éviter certaines charges.
Exemples :
- genou douloureux → hanche compense
- poignet sensible → épaule modifie le geste
- douleur lombaire → flexibilité excessive ailleurs dans la chaîne
À court terme, cette stratégie peut réduire la douleur. À long terme, elle peut créer d’autres surcharges si rien ne change dans la cause initiale.
Adaptation globale du schéma corporel
Chez certaines personnes, la souplesse ne concerne pas une articulation isolée mais une manière entière d’habiter leur corps. Depuis l’enfance, leur système moteur s’est organisé autour d’une grande amplitude articulaire. Leur équilibre, leur posture, leur manière de marcher, de s’asseoir ou de se détendre reposent sur cette mobilité.
Ce n’est plus seulement une caractéristique locale : c’est un style d’organisation corporelle.
Dans ces cas, vouloir corriger brutalement la souplesse sans accompagner le reste (force, coordination, respiration, confiance motrice) peut être contre-productif. Le corps doit apprendre de nouvelles stratégies, pas simplement perdre les anciennes.
Pourquoi cette lecture est importante
Comprendre les modes possibles de protection change la question clinique.
Au lieu de demander seulement :
“Pourquoi cette articulation bouge trop ?”
On demande aussi :
“Qu’essaie-t-elle de compenser, d’éviter ou de préserver ?”
Cette nuance transforme la prise en charge. Elle invite à :
- rechercher les zones raides ou limitées
- restaurer la stabilité active
- améliorer la proprioception
- réduire les surcharges mécaniques
- intégrer le rôle du stress
- renforcer sans rigidifier
- redonner confiance au mouvement
Tableau – Les modes possibles de protection liés à l’hyperlaxité
| Mode de protection | Logique du corps | Exemple fréquent | Conséquence possible à long terme |
|---|---|---|---|
| Protection contre la rigidité | Créer du mouvement là où une zone manque de mobilité | Thorax raide → lombaires hypermobiles | Douleurs lombaires, fatigue musculaire |
| Compensation d’une zone bloquée | Déplacer le mouvement vers une région plus disponible | Cheville limitée → genou compense | Surcharge du genou, instabilité |
| Réponse au stress / système nerveux | Adapter le tonus et la coordination en période de surcharge | Sensation de corps “flottant” sous stress | Fatigue, manque de contrôle, tensions |
| Évitement de la douleur ou compression | Modifier les trajectoires pour éviter une zone sensible | Genou douloureux → hanche sursollicitée | Compensation chronique, douleurs secondaires |
| Adaptation globale du schéma corporel | Organiser tout le corps autour d’une grande mobilité naturelle | Personne souple depuis l’enfance | Difficulté à stabiliser, fatigue posturale |
| Protection après blessure ancienne | Préserver une région déjà traumatisée | Ancienne entorse → appui modifié | Récidives, perte de confiance |
| Économie de mouvement temporaire | Utiliser la solution la plus facile à court terme | Hyperextension des genoux debout | Stress articulaire répété |
| Maintien de la respiration / mobilité du tronc | Trouver de la mobilité pour respirer ou bouger malgré restrictions | Diaphragme restreint → compensation thoraco-lombaire | Tensions du dos, respiration inefficace |
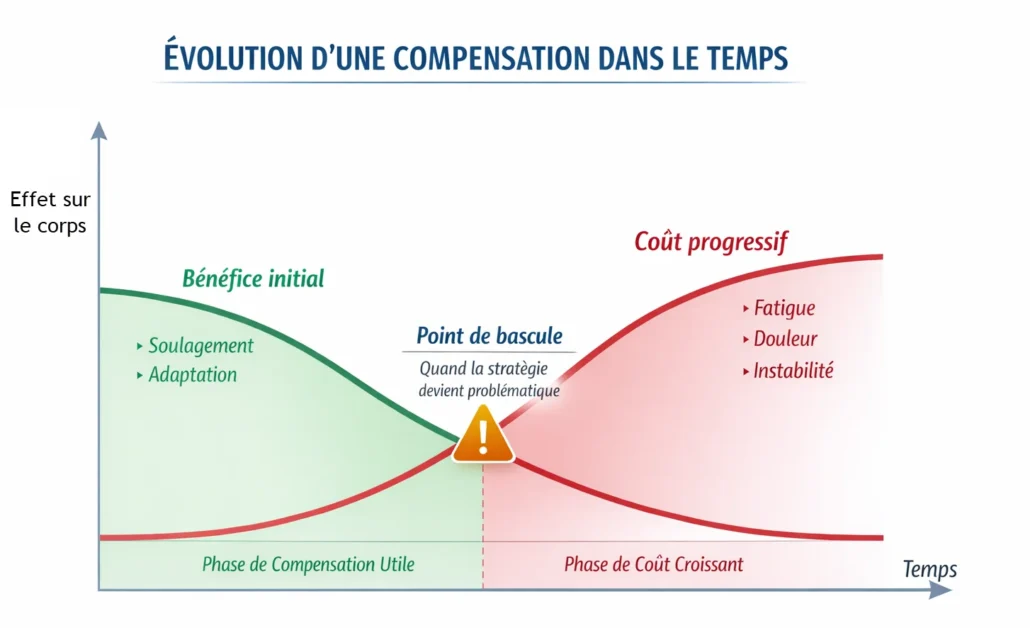
Quand la stratégie devient coûteuse : fatigue, douleur et instabilité
Une adaptation corporelle n’est pas forcément mauvaise. Bien au contraire, de nombreuses stratégies mises en place par l’organisme permettent de continuer à fonctionner malgré une contrainte, une blessure, une douleur ou un déséquilibre. Le problème apparaît lorsque cette solution provisoire devient permanente. Ce qui aidait au départ peut alors commencer à coûter cher au corps. C’est souvent à ce moment que les personnes hypermobiles consultent : non parce qu’elles sont souples, mais parce que cette souplesse n’est plus bien tolérée.
L’un des premiers coûts observés est la fatigue musculaire. Lorsqu’une articulation manque de stabilité passive, les muscles doivent travailler davantage pour la contrôler. Ce travail supplémentaire est souvent discret et inconscient. Il ne s’agit pas toujours d’un effort intense, mais d’une sollicitation continue de petits muscles stabilisateurs et de chaînes posturales. À la longue, cette dépense énergétique peut devenir importante.
Certaines personnes décrivent alors :
- sensation de se fatiguer vite
- besoin fréquent de changer de position
- difficulté à rester debout longtemps
- inconfort en position assise prolongée
- impression que le corps “tient mal”
- lourdeur musculaire en fin de journée
Ce phénomène est logique : un système qui doit compenser en permanence consomme davantage de ressources.
Le deuxième coût fréquent est la douleur. Une articulation très mobile n’est pas forcément douloureuse en elle-même, mais les tissus qui l’entourent peuvent souffrir de la surcharge répétée. Tendons, muscles, fascia, capsule articulaire ou zones voisines deviennent irrités. La douleur peut être locale ou diffuse, mécanique ou fluctuante.
Exemples fréquents :
- cervicalgies liées à une surcharge du cou
- lombalgies sur terrain hypermobile
- douleurs de genou malgré imagerie rassurante
- tensions d’épaule répétées
- pieds douloureux après station debout prolongée
- mâchoire crispée ou instable
Dans de nombreux cas, la douleur vient moins d’une lésion grave que d’un surmenage fonctionnel.
Un autre coût majeur concerne l’instabilité. Certaines personnes ressentent que leurs articulations “lâchent”, “glissent”, “sortent légèrement”, ou ne répondent pas avec précision. Même sans luxation réelle, cette sensation peut être très perturbante. Elle modifie la confiance corporelle et pousse parfois à éviter certains mouvements.
L’instabilité n’est pas seulement mécanique. Elle est aussi sensorielle. Le cerveau s’appuie sur la proprioception — la capacité à sentir la position du corps dans l’espace — pour ajuster le mouvement. Si les signaux sont moins précis ou si les muscles réagissent trop tard, la personne peut ressentir un manque de contrôle.
Cela peut se traduire par :
- maladresse
- faux mouvements fréquents
- peur de se blesser
- besoin de se “craquer” souvent
- difficulté dans les sports rapides
- sensation d’insécurité corporelle
La stratégie protectrice initiale devient alors une source de limitation.
Avec le temps, les compensations en chaîne peuvent s’installer. Une cheville instable surcharge le genou. Un bassin mal contrôlé fatigue les lombaires. Une cage thoracique rigide force le cou ou les épaules à travailler davantage. Le problème ne reste pas toujours là où il a commencé.
C’est pourquoi certaines personnes présentent des douleurs multiples apparemment sans lien :
- nuque + mâchoire
- dos + hanche
- genou + pied
- épaule + thorax
- fatigue générale + douleurs diffuses
En réalité, il peut s’agir d’un même système compensatoire réparti sur plusieurs zones.
Le coût peut aussi être psychologique et émotionnel. Vivre avec un corps imprévisible, douloureux ou fatigable use la patience. Certaines personnes se sentent incomprises parce que leurs examens sont normaux alors que leur inconfort est réel. D’autres perdent confiance dans l’activité physique, évitent le sport ou réduisent progressivement leur vie sociale.
Un point essentiel doit être souligné : ce n’est pas parce qu’une stratégie devient coûteuse qu’elle était “mauvaise”. Elle a souvent été utile à un moment donné. Mais le corps évolue, les contraintes changent, les ressources diminuent parfois, et ce qui aidait hier ne suffit plus aujourd’hui.
L’objectif thérapeutique n’est donc pas de punir le corps pour ses compensations, mais de lui offrir de meilleures options :
- renforcer la stabilité active
- améliorer l’endurance musculaire
- restaurer la proprioception
- libérer certaines zones trop rigides
- optimiser la respiration
- doser les charges physiques
- reconstruire la confiance dans le mouvement
Cette approche est plus efficace qu’une simple lutte contre la souplesse.
En pratique, la vraie question n’est pas : “êtes-vous trop souple ?”
La vraie question est : “combien cette souplesse vous coûte-t-elle aujourd’hui ?”
Certaines personnes hypermobiles vivent très bien. D’autres s’épuisent à force de compenser. La différence ne se mesure pas seulement en degrés d’amplitude, mais en qualité de fonction, en énergie disponible et en liberté de mouvement au quotidien.
Les symptômes fréquents à reconnaître
L’hyperlaxité ligamenteuse ne se manifeste pas toujours de la même manière. Certaines personnes découvrent leur grande souplesse sans jamais ressentir d’inconfort majeur. D’autres, au contraire, accumulent des signes parfois diffus, variables ou difficiles à relier entre eux. C’est l’une des raisons pour lesquelles cette condition est souvent sous-estimée : les symptômes ne prennent pas toujours la forme d’une blessure évidente, mais plutôt d’un ensemble de petites difficultés répétées.
Le symptôme le plus fréquent reste la douleur musculo-squelettique. Elle peut toucher une articulation précise ou migrer d’une région à l’autre selon les activités, la fatigue ou les périodes de stress. Contrairement à une douleur aiguë liée à un traumatisme net, elle apparaît souvent progressivement.
Zones souvent concernées :
- nuque
- épaules
- bas du dos
- hanches
- genoux
- chevilles
- pieds
- mâchoire
- poignets
Certaines personnes décrivent une douleur sourde, d’autres des tensions, brûlures, élancements ou une sensation de surcharge.
Un autre signe fréquent est la fatigue rapide. Le corps dépense souvent plus d’énergie pour stabiliser les articulations. Même des activités ordinaires peuvent sembler plus exigeantes : rester debout, marcher longtemps, porter des sacs, maintenir une posture assise prolongée ou pratiquer un sport modéré.
La fatigue peut se présenter comme :
- jambes lourdes en fin de journée
- besoin fréquent de s’étirer ou bouger
- baisse d’endurance
- sensation d’effort disproportionné
- récupération lente après activité
La sensation d’instabilité est également très fréquente. Certaines articulations paraissent “floues”, peu fiables ou difficiles à contrôler. Il ne s’agit pas toujours d’une vraie luxation, mais plutôt d’un manque de confiance mécanique.
Descriptions courantes :
- cheville qui tourne facilement
- genou qui semble lâcher
- épaule fragile dans certains gestes
- bassin instable
- cou difficile à soutenir longtemps
Cette impression peut pousser à éviter certains mouvements, ce qui entretient parfois le problème.
Les entorses répétées ou petits traumatismes récurrents doivent aussi alerter. Une articulation très mobile, surtout si elle est mal contrôlée, peut dépasser plus facilement ses limites fonctionnelles. Les chevilles sont particulièrement concernées, mais d’autres zones peuvent l’être également.
Les craquements articulaires sont souvent rapportés. Ils ne sont pas toujours graves en eux-mêmes. Beaucoup sont bénins. Mais lorsqu’ils s’accompagnent de douleur, de gêne ou d’une sensation de besoin constant de se faire craquer, ils peuvent traduire un manque de stabilité ou des tensions compensatoires.
L’hyperlaxité s’accompagne fréquemment de tensions musculaires paradoxales. Cela surprend souvent : comment un corps très souple peut-il être tendu ? Justement parce que les muscles travaillent davantage pour contenir les articulations. Le corps peut être souple au niveau passif, mais contracté au niveau actif.
Zones typiques de surcharge musculaire :
- trapèzes
- nuque
- lombaires
- fessiers
- mollets
- mâchoire
Certaines personnes présentent aussi des troubles proprioceptifs. Elles se sentent maladroites, moins coordonnées ou moins précises dans leurs gestes. Elles peuvent cogner des objets, trébucher facilement ou avoir du mal dans les activités demandant équilibre et rapidité.
Chez d’autres, les symptômes dépassent le cadre purement mécanique :
- sommeil perturbé par l’inconfort
- stress augmenté par l’imprévisibilité du corps
- baisse de confiance dans l’exercice
- frustration face à des douleurs peu visibles
- appréhension du mouvement
Ces dimensions comptent autant que la souplesse elle-même.
Il est aussi fréquent que les symptômes varient fortement. Une journée peut être très correcte, la suivante beaucoup plus difficile. Cette fluctuation dépend de nombreux facteurs :
- niveau de fatigue
- charge physique récente
- stress mental
- qualité du sommeil
- cycle hormonal
- temps de récupération
- posture prolongée
- sédentarité ou suractivité
Cette variabilité ne signifie pas que “tout est dans la tête”. Elle reflète la sensibilité d’un système qui doit ajuster constamment son équilibre.
Un point essentiel : la gravité des symptômes n’est pas toujours proportionnelle à la souplesse visible. Une personne très mobile peut aller très bien, tandis qu’une autre, modérément hypermobile, peut souffrir davantage. Ce qui compte surtout, c’est la qualité du contrôle moteur, l’endurance musculaire, le niveau de charge global et les compensations présentes.
En pratique, il peut être utile de consulter si vous reconnaissez plusieurs de ces signes :
- douleurs récurrentes sans cause claire
- entorses répétées
- fatigue inhabituelle
- sensation d’instabilité
- tensions musculaires persistantes
- peur du mouvement
- gêne dans la vie quotidienne
Reconnaître les symptômes ne sert pas à se coller une étiquette, mais à mieux comprendre le fonctionnement du corps. Plus tôt cette lecture est faite, plus il est possible d’agir sur les facteurs modifiables : stabilité, force, coordination, récupération et confiance dans le mouvement.
Tableau – Les symptômes fréquents à reconnaître en cas d’hyperlaxité ligamenteuse
| Symptôme | Comment il se manifeste | Pourquoi cela peut arriver | Exemple courant |
|---|---|---|---|
| Douleurs articulaires | Douleur locale ou diffuse, variable selon l’activité | Surcharge mécanique, micro-instabilité, compensation | Genou douloureux dans les escaliers |
| Fatigue musculaire | Sensation d’épuisement rapide | Les muscles stabilisent davantage | Jambes lourdes en fin de journée |
| Instabilité articulaire | Impression que l’articulation lâche ou glisse | Contrôle moteur insuffisant, laxité tissulaire | Cheville qui tourne facilement |
| Entorses répétées | Blessures fréquentes même sur gestes simples | Dépassement plus facile des limites fonctionnelles | Entorses de cheville récurrentes |
| Tensions musculaires | Contractures, raideur, muscles “noués” | Compensation active pour contenir les articulations | Trapèzes toujours tendus |
| Craquements articulaires | Bruits avec ou sans douleur | Ajustements mécaniques, manque de contrôle | Genou ou épaule qui craque |
| Maladresse / coordination | Faux mouvements, trébuchements, gestes imprécis | Proprioception moins efficace | Cogner des objets, perdre l’équilibre |
| Douleurs migrantes | Une zone va mieux, une autre devient sensible | Compensation en chaîne | Dos puis hanche puis nuque |
| Inconfort postural | Difficulté à rester assis ou debout longtemps | Charge statique mal tolérée | Besoin constant de changer de position |
| Récupération lente | Fatigue ou douleurs prolongées après effort | Dépense énergétique plus élevée | Courbatures après effort modéré |
| Stress lié au corps | Crainte de se blesser ou de bouger | Imprévisibilité corporelle | Évitement du sport |
| Sommeil perturbé | Réveils liés aux tensions ou douleurs | Inconfort nocturne, surcharge musculaire | Se réveiller raide ou douloureux |
Pourquoi les muscles travaillent davantage chez les personnes hypermobiles
Les ligaments et les capsules articulaires jouent un rôle essentiel dans la stabilité passive du corps. Ils guident le mouvement, limitent certaines amplitudes extrêmes et participent à maintenir les articulations dans des zones de fonctionnement sécuritaires. Lorsque ces structures sont plus souples que la moyenne, l’organisme doit trouver d’autres moyens de contrôler le mouvement. Très souvent, ce sont les muscles qui prennent le relais.
C’est l’une des clés pour comprendre l’hyperlaxité : le problème n’est pas seulement une question de ligaments, mais de répartition du travail entre structures passives et structures actives. Si la stabilité passive diminue, la stabilité active doit augmenter.
Autrement dit :
- moins de retenue ligamentaire
- plus de demande musculaire
- plus de consommation énergétique
- plus de risque de fatigue si les ressources sont insuffisantes
Chez une personne non hypermobile, certaines positions sont maintenues avec un coût relativement faible. Chez une personne hypermobile, les muscles doivent parfois rester légèrement engagés en continu pour éviter l’hyperextension, corriger les micro-déviations ou stabiliser les appuis.
Cela se produit dans de nombreuses situations du quotidien :
- rester debout longtemps
- marcher sur terrain irrégulier
- porter une charge
- monter les escaliers
- courir
- taper à l’ordinateur
- tenir la tête longtemps devant un écran
- soulever un enfant
- pratiquer un sport technique
Le geste peut sembler banal, mais la demande interne est plus importante.
Prenons l’exemple du genou. Si le genou a tendance à partir en hyperextension ou à manquer de contrôle frontal, les quadriceps, les ischio-jambiers, les fessiers et les muscles du mollet doivent ajuster constamment la position. Ce travail répétitif peut entraîner fatigue, douleur ou sensation de jambes lourdes.
Au niveau de la colonne vertébrale, le même principe s’applique. Si certaines zones sont trop mobiles, les muscles profonds du tronc doivent stabiliser en permanence. Lorsqu’ils manquent d’endurance, d’autres muscles plus superficiels prennent le relais. Cela crée souvent :
- tensions lombaires
- raideur cervicale
- trapèzes surchargés
- respiration moins fluide
- fatigue posturale rapide
Le corps choisit ce qu’il peut utiliser, pas toujours ce qui est idéal.
Les petits muscles stabilisateurs sont particulièrement sollicités. Ils ne produisent pas forcément de grands mouvements visibles, mais assurent un contrôle fin des articulations. Lorsqu’ils fatiguent, le corps compense avec des muscles plus puissants, souvent moins précis. Le résultat peut être une sensation de force correcte, mais un manque de contrôle subtil.
La proprioception influence aussi cette charge musculaire. Si le cerveau reçoit des informations moins nettes sur la position articulaire, il peut augmenter la co-contraction musculaire par sécurité. En d’autres termes, le corps serre davantage pour se sentir stable. Cette stratégie protège à court terme, mais consomme plus d’énergie.
C’est pourquoi certaines personnes hypermobiles se sentent fatiguées même sans entraînement intense. Elles ne sont pas forcément “faibles”. Elles travaillent parfois davantage en silence.
Un paradoxe fréquent apparaît alors :
souple à l’extérieur, tendu à l’intérieur.
Le corps semble mobile, mais de nombreux muscles restent crispés pour contrôler cette mobilité. Cela explique pourquoi des personnes très flexibles peuvent aussi souffrir de :
- nœuds musculaires
- points trigger
- douleurs de nuque
- mâchoire serrée
- lombaires tendues
- mollets raides
- sensation de corps contracté
Un autre facteur important est l’endurance, plus que la force maximale. Beaucoup de personnes hypermobiles peuvent produire un effort ponctuel correct, mais peinent à maintenir un faible niveau d’activation longtemps. Or, la stabilité quotidienne dépend surtout de cette capacité à soutenir un effort modéré dans la durée.
En clinique, l’objectif n’est donc pas seulement de “muscler plus fort”, mais de développer :
- endurance posturale
- contrôle moteur
- stabilité dans les amplitudes utiles
- coordination
- gestion de charge
- respiration efficace
- récupération suffisante
C’est une nuance essentielle.
Enfin, tous les muscles ne travaillent pas trop partout. Souvent, certains surtravaillent pendant que d’autres participent trop peu. On observe alors des schémas classiques :
- trapèzes dominants, tronc profond insuffisant
- quadriceps surchargés, fessiers peu recrutés
- lombaires hyperactifs, abdominaux mal coordonnés
- mâchoire crispée, respiration thoracique haute
Le travail thérapeutique consiste à redistribuer intelligemment les rôles.
Comprendre pourquoi les muscles travaillent davantage chez les personnes hypermobiles change le message donné au patient. Il ne s’agit pas d’un corps “cassé” ou “faible”, mais d’un corps qui compense beaucoup. Et lorsqu’on lui redonne de meilleures stratégies, la fatigue et les douleurs peuvent souvent diminuer de manière significative.
Points trigger, tensions musculaires et douleurs compensatoires
L’hyperlaxité ligamenteuse est souvent associée à une grande mobilité articulaire. Pourtant, de nombreuses personnes concernées se plaignent surtout de l’inverse : muscles tendus, zones raides, douleurs diffuses, sensation de nœuds ou contractures persistantes. Ce paradoxe surprend souvent. Comment un corps très souple peut-il être aussi tendu ? La réponse se trouve dans le rôle compensatoire du système musculaire.
Quand les structures passives stabilisent moins efficacement, les muscles prennent davantage de responsabilités. Ils doivent freiner certains mouvements, corriger les micro-déviations, protéger les articulations sensibles et maintenir la posture. Si cette sollicitation devient chronique, certaines fibres musculaires restent en surcharge et perdent leur capacité à se relâcher correctement.
C’est dans ce contexte que peuvent apparaître les points trigger, souvent appelés “nœuds musculaires”. Il s’agit de zones hypersensibles situées dans un muscle tendu ou surchargé, capables de provoquer une douleur locale ou projetée à distance. Même si les mécanismes précis restent discutés, leur réalité clinique est bien connue : le patient sent une bande tendue, une douleur précise à la pression, parfois avec irradiation.
Chez les personnes hypermobiles, ces points trigger apparaissent fréquemment dans les muscles qui travaillent trop pour compenser.
Zones souvent concernées :
- trapèzes supérieurs
- muscles sous-occipitaux
- masséters et mâchoire
- lombaires
- moyen fessier
- piriforme
- mollets
- avant-bras
- muscles interscapulaires
Le lieu de la douleur n’est donc pas toujours le lieu du problème principal.
Prenons un exemple fréquent : une personne avec instabilité scapulaire et épaules hypermobiles peut développer des trapèzes constamment contractés. Elle pense avoir “mal au trapèze”, alors que ce muscle tente simplement de compenser un manque de contrôle global de l’épaule et du thorax.
Autre exemple : une cheville instable peut modifier l’appui au sol. Le mollet, les fibulaires, puis la hanche ou le bas du dos travaillent davantage. La douleur remonte dans la chaîne alors que l’origine fonctionnelle est plus basse.
Les tensions musculaires compensatoires ont plusieurs fonctions :
- stabiliser une articulation trop mobile
- limiter une amplitude jugée risquée
- protéger une zone douloureuse
- corriger un déséquilibre postural
- sécuriser un mouvement incertain
- répondre à un stress global du système nerveux
Le corps ne crée pas de tension “pour rien”. Il essaie généralement de gérer une contrainte.
Le problème apparaît lorsque cette stratégie devient permanente. Un muscle fait pour alterner contraction et relâchement finit par rester en vigilance constante. Sa circulation locale peut diminuer, sa sensibilité augmenter, sa coordination se dégrader. La douleur apparaît alors même sans blessure majeure.
Les personnes décrivent souvent :
- nuque toujours serrée
- épaules remontées
- mâchoire crispée
- dos bloqué au réveil
- fessier douloureux en position assise
- mollets durs sans effort intense
- sensation de points précis très sensibles
Ces plaintes sont réelles, même si l’imagerie médicale est normale.
Le stress peut amplifier ce phénomène. Un système nerveux déjà vigilant augmente souvent le tonus musculaire de base. Chez une personne hypermobile qui compense déjà mécaniquement, cette couche supplémentaire peut suffire à déclencher ou entretenir les douleurs.
Il faut également distinguer souplesse articulaire et souplesse musculaire. Une personne peut avoir des ligaments laxistes tout en présentant des muscles raccourcis, surchargés ou douloureux. Ce n’est pas contradictoire. C’est même fréquent.
En prise en charge, l’erreur serait de ne traiter que le point douloureux. Soulager un trigger point peut être utile, mais si la cause compensatoire persiste, le symptôme revient souvent. Une approche durable cherche aussi à corriger le contexte :
- améliorer la stabilité active
- renforcer l’endurance
- optimiser la respiration
- restaurer la proprioception
- équilibrer les chaînes musculaires
- réduire les surcharges répétitives
- mieux gérer le stress physiologique
Concernant les outils thérapeutiques, plusieurs approches peuvent aider selon le cas :
- travail manuel ciblé
- relâchement myofascial
- mobilisation douce
- exercices de contrôle moteur
- renforcement progressif
- respiration diaphragmatique
- éducation posturale
- adaptation des charges quotidiennes
L’objectif n’est pas seulement de “dénouer” un muscle, mais de réduire la raison pour laquelle il devait se nouer.
Un message essentiel pour le patient : avoir des tensions musculaires avec un corps hypermobile n’est pas paradoxal, ni imaginaire. C’est souvent le signe d’un organisme qui travaille beaucoup pour maintenir l’équilibre. Les douleurs compensatoires ne traduisent pas forcément une fragilité irréversible ; elles signalent surtout qu’un système demande de meilleures stratégies.
Ainsi, derrière un simple “nœud musculaire” peut se cacher une intelligence adaptative du corps… devenue trop coûteuse.
Le rôle de la posture et de la respiration
La posture et la respiration influencent profondément la manière dont un corps hypermobile fonctionne au quotidien. Elles ne sont pas de simples détails secondaires. Elles modulent la stabilité, la répartition des charges, le tonus musculaire, la fatigue et la qualité du mouvement. Chez les personnes présentant une hyperlaxité ligamenteuse, ces deux dimensions prennent souvent encore plus d’importance, car le corps dispose de moins de soutien passif et dépend davantage de son organisation active.
La posture ne correspond pas seulement à “se tenir droit”. C’est la façon dont le corps s’organise en permanence face à la gravité. Chaque position — assis, debout, en marche, penché, tourné — nécessite une coordination fine entre appuis, muscles, respiration et perception corporelle. Lorsqu’une personne est hypermobile, certaines articulations peuvent facilement se placer dans des positions extrêmes ou peu économiques sans qu’elle s’en rende compte.
Exemples fréquents :
- genoux verrouillés en hyperextension debout
- bassin suspendu sur les ligaments
- épaules affaissées puis crispées
- tête projetée vers l’avant
- pieds qui s’effondrent à l’appui
- dos qui “s’accroche” en fin d’amplitude
Ces positions ne sont pas forcément douloureuses immédiatement. Souvent, elles paraissent même confortables à court terme car elles demandent peu d’effort musculaire conscient. Mais à long terme, elles peuvent surcharger les tissus passifs et fatiguer certaines chaînes musculaires.
C’est un point essentiel : le corps choisit parfois la position la plus facile sur l’instant, pas la plus durable.
Chez les personnes hypermobiles, on observe souvent une alternance entre deux stratégies :
- s’effondrer dans les appuis passifs
- se raidir excessivement pour se contenir
L’une surcharge les ligaments et capsules. L’autre épuise les muscles. Beaucoup de symptômes viennent de cette oscillation entre relâchement excessif et tension excessive.
La respiration joue un rôle tout aussi central. Respirer ne sert pas uniquement à oxygéner le corps. Le diaphragme, les muscles abdominaux profonds, le plancher pelvien et la cage thoracique participent aussi à la stabilité du tronc. À chaque inspiration et expiration, des variations de pression internes soutiennent l’organisation corporelle.
Quand la respiration est libre, ample et coordonnée :
- le tronc se stabilise mieux
- le tonus se régule plus finement
- la posture devient plus adaptable
- les épaules et le cou compensent moins
- l’effort paraît mieux réparti
À l’inverse, une respiration haute, bloquée ou superficielle peut augmenter certaines compensations.
Schémas fréquents :
- respiration thoracique haute → trapèzes surchargés
- diaphragme peu mobile → lombaires compensent
- apnées de tension → rigidité globale
- expiration insuffisante → difficulté à relâcher
Chez une personne hypermobile, ces effets peuvent être amplifiés car le système cherche déjà de la stabilité par d’autres moyens.
Le lien entre posture et respiration est constant. Une posture figée réduit souvent la mobilité thoracique. Une respiration contrainte augmente certaines tensions posturales. C’est pourquoi corriger uniquement la posture sans considérer la respiration donne parfois des résultats limités.
Exemple clinique fréquent :
Une personne se tient “droite” volontairement, poitrine sortie, épaules tirées en arrière. Visuellement, la posture semble meilleure. Pourtant, elle respire moins bien, se fatigue vite et développe des douleurs cervicales. Le problème n’était pas seulement l’alignement, mais la stratégie utilisée.
L’objectif moderne n’est donc pas d’imposer une posture parfaite et rigide. Il est de développer une posture dynamique, capable de s’ajuster, respirer et varier selon la tâche.
Principes utiles :
- éviter les positions extrêmes prolongées
- varier régulièrement les appuis
- utiliser un tonus juste, pas maximal
- respirer bas et large plutôt que haut et serré
- retrouver la mobilité thoracique
- sentir les pieds et la base d’appui
- alterner mouvement et statique
Chez les personnes hypermobiles, de petits changements peuvent produire de grands effets. Apprendre à ne plus verrouiller les genoux, à mieux répartir le poids sur les pieds, à relâcher les épaules sans s’effondrer, ou à respirer avec le diaphragme peut réduire significativement la fatigue quotidienne.
En thérapie, plusieurs approches peuvent être utiles :
- éducation posturale individualisée
- travail respiratoire
- conscience corporelle
- renforcement du tronc profond
- mobilité thoracique
- coordination bassin-cage thoracique
- exercices en charge progressive
Il ne s’agit pas de “bien se tenir” en permanence, mais d’offrir au corps plus d’options efficaces.
Un message essentiel : la posture idéale n’existe pas en position figée. La meilleure posture est souvent celle que l’on peut changer facilement. Pour un corps hypermobile, la capacité à s’ajuster vaut souvent mieux qu’un alignement parfait mais tendu.
Ainsi, posture et respiration ne sont pas de simples accessoires de santé. Elles constituent deux leviers majeurs pour transformer une hypermobilité coûteuse en mouvement mieux organisé, plus stable et moins fatigant.
Le score de Beighton expliqué simplement
Le score de Beighton est l’outil de dépistage le plus utilisé pour évaluer l’hypermobilité articulaire généralisée. Il ne s’agit pas d’un diagnostic complet à lui seul, mais d’un repère clinique simple permettant d’identifier une mobilité articulaire supérieure à la moyenne. En pratique, il sert souvent de point de départ pour orienter l’évaluation.
Son intérêt est double :
- objectiver une impression de “grande souplesse”
- standardiser l’examen entre praticiens
Autrement dit, il permet de sortir du subjectif : au lieu de dire “vous semblez très souple”, on utilise des critères précis.
Le score total est sur 9 points. Chaque test réussi rapporte un point (ou un point par côté selon l’articulation testée). Plus le score est élevé, plus la probabilité d’une hypermobilité généralisée augmente. Toutefois, l’interprétation dépend de l’âge, du sexe, du contexte clinique et parfois de l’origine de la population étudiée.
Les 5 tests du score de Beighton
1. Cinquième doigt au-delà de 90°
Le petit doigt est doucement amené vers l’arrière.
Si l’extension dépasse 90°, cela compte.
- main droite = 1 point
- main gauche = 1 point
2. Pouce vers l’avant-bras
Le pouce est amené vers l’intérieur en direction de l’avant-bras.
- droite = 1 point
- gauche = 1 point
3. Hyperextension du coude
Le coude se tend au-delà de la position neutre habituelle.
- droite = 1 point
- gauche = 1 point
4. Hyperextension du genou
Le genou recule au-delà de l’alignement normal en extension.
- droite = 1 point
- gauche = 1 point
5. Tronc vers l’avant
Debout, jambes tendues, la personne se penche vers l’avant et pose les paumes au sol.
- = 1 point
Comment interpréter le score ?
Il n’existe pas une seule règle universelle. Les seuils varient selon les recommandations utilisées. De façon générale :
- score bas : hypermobilité peu probable
- score intermédiaire : à interpréter selon le contexte
- score élevé : hypermobilité plus probable
Un score élevé n’indique pas automatiquement une maladie. Il signifie seulement qu’une mobilité accrue est présente dans plusieurs articulations testées

Autres tests utiles et examen clinique
Le score de Beighton est un excellent point de départ, mais il ne suffit pas à lui seul pour comprendre une hyperlaxité ligamenteuse. Deux personnes ayant le même score peuvent présenter des réalités totalement différentes. L’une sera asymptomatique et fonctionnelle. L’autre souffrira de fatigue, douleurs, entorses répétées ou instabilité quotidienne. C’est pourquoi un examen clinique complet reste essentiel.
L’objectif d’une bonne évaluation n’est pas seulement de mesurer la souplesse. Il s’agit de comprendre comment le corps gère cette souplesse.
1. Observation globale du corps
Avant même les tests spécifiques, beaucoup d’informations apparaissent à l’observation :
- posture debout
- alignement des genoux
- appui des pieds
- position des épaules
- courbures de la colonne
- contrôle de la tête et du cou
- symétrie générale
- aisance du mouvement spontané
Un corps hypermobile peut montrer des signes typiques : genoux verrouillés, épaules suspendues, pieds affaissés, hyperlordose, appuis asymétriques ou stratégie de tension excessive.
2. Analyse de la stabilité articulaire
La mobilité n’est qu’une moitié de l’équation. L’autre moitié est la stabilité.
Le praticien peut observer :
- contrôle du genou en appui unipodal
- stabilité de cheville
- centrage de l’épaule
- contrôle du bassin
- stabilité lombaire en mouvement
- maintien cervical prolongé
Une articulation très mobile mais bien contrôlée pose souvent moins de problème qu’une mobilité modérée mal stabilisée.
3. Tests de contrôle moteur
Ces tests évaluent la qualité du mouvement, pas seulement l’amplitude.
Exemples :
- squat
- fente
- équilibre sur une jambe
- montée de marche
- élévation des bras
- rotation du tronc
- coordination respiration-mouvement
On recherche des compensations, tremblements, effondrements, rigidifications excessives ou stratégies inefficaces.
4. Proprioception et équilibre
Certaines personnes hypermobiles ressentent moins précisément la position de leurs articulations. Cela peut influencer la coordination et la confiance corporelle.
Tests possibles :
- équilibre yeux ouverts / fermés
- appui unipodal
- réaction aux perturbations légères
- précision de repositionnement articulaire
5. Endurance musculaire
Beaucoup de patients ne manquent pas de force maximale, mais d’endurance stabilisatrice.
Le clinicien peut évaluer :
- maintien du tronc
- endurance fessière
- contrôle scapulaire répété
- tolérance posturale assise/debout
- fatigue après séries simples de mouvements
6. Respiration et gestion des pressions
Souvent négligée, la respiration influence fortement la stabilité.
On peut observer :
- respiration thoracique haute
- faible mobilité costale
- difficulté à expirer
- apnées de tension
- mauvais couplage diaphragme-tronc
7. Recherche d’antécédents importants
L’histoire clinique est fondamentale :
- entorses répétées
- luxations / subluxations
- douleurs chroniques
- fatigue inexpliquée
- sport intensif passé
- croissance rapide
- stress prolongé
- antécédents familiaux de grande souplesse
8. Quand orienter vers un avis médical
Certains signes justifient une exploration complémentaire :
- luxations fréquentes
- douleurs sévères persistantes
- fatigue majeure invalidante
- symptômes multisystémiques
- suspicion de trouble du tissu conjonctif
- aggravation inexpliquée
- atteinte neurologique
Ce que cherche réellement un bon examen
Un examen moderne cherche à répondre à ces questions :
| Question clinique | Pourquoi elle compte |
|---|---|
| La souplesse est-elle locale ou généralisée ? | Oriente la cause probable |
| La mobilité est-elle contrôlée ? | Risque fonctionnel réel |
| Quels muscles compensent ? | Cibler la rééducation |
| Y a-t-il fatigue excessive ? | Charge interne trop élevée |
| Le stress influence-t-il les symptômes ? | Intégrer le système nerveux |
| La respiration aide ou gêne ? | Impact sur stabilité globale |
Comment poser un diagnostic précis
Poser un diagnostic précis en cas d’hyperlaxité ligamenteuse ne consiste pas simplement à constater qu’une personne est très souple. La réalité clinique est plus subtile. Beaucoup d’individus présentent une grande mobilité articulaire sans douleur ni limitation, tandis que d’autres souffrent avec une hypermobilité plus discrète. Le véritable enjeu est donc d’identifier si la souplesse observée est bien tolérée, source de symptômes, ou liée à un autre problème sous-jacent.
Le diagnostic commence toujours par une écoute attentive de l’histoire du patient. Les symptômes racontent souvent davantage que le test articulaire lui-même.
Questions importantes
- Depuis quand les douleurs existent-elles ?
- Y a-t-il eu entorses répétées ?
- Certaines articulations lâchent-elles ?
- La fatigue est-elle disproportionnée ?
- Les symptômes varient-ils selon le stress ou l’activité ?
- La personne a-t-elle toujours été très souple ?
- Y a-t-il des antécédents familiaux similaires ?
- Le sport ou certaines positions aggravent-ils les choses ?
1. Identifier la présence d’une hypermobilité
La première étape consiste à objectiver la mobilité excessive grâce à :
- score de Beighton
- tests articulaires ciblés
- observation fonctionnelle
- comparaison bilatérale
- analyse des amplitudes inhabituelles
Mais cette étape ne représente qu’un début.
2. Déterminer si cette hypermobilité est symptomatique
Une hypermobilité n’est pas forcément pathologique. Le diagnostic devient plus pertinent lorsqu’elle s’associe à :
- douleurs récurrentes
- fatigue musculaire
- instabilité
- entorses répétées
- difficultés sportives
- gêne quotidienne
- tensions compensatoires
- perte de confiance dans le mouvement
C’est souvent la combinaison mobilité + coût fonctionnel qui justifie une prise en charge.
3. Rechercher les compensations
Le lieu douloureux n’est pas toujours la cause principale. Une articulation très mobile peut compenser une zone rigide ou une faiblesse ailleurs.
Exemples :
- lombaires mobiles compensant thorax raide
- genou douloureux lié à cheville instable
- trapèzes tendus liés à épaule mal contrôlée
- mâchoire tendue liée à posture cervicale
Le diagnostic précis nécessite donc une vision globale.
4. Écarter d’autres causes possibles
Certaines douleurs ressemblent à celles observées chez les personnes hypermobiles sans être dues à l’hyperlaxité elle-même.
Le clinicien doit parfois distinguer :
- tendinopathie isolée
- arthrose
- lésion méniscale ou ligamentaire
- syndrome douloureux myofascial
- neuropathie
- pathologie inflammatoire
- surcharge d’entraînement
L’hypermobilité peut coexister avec d’autres diagnostics.
5. Repérer les signes nécessitant une investigation médicale
Certains contextes demandent une évaluation plus poussée :
- luxations fréquentes
- douleurs sévères inexpliquées
- fatigue invalidante
- atteintes multiples inhabituelles
- signes cutanés marqués
- symptômes cardiovasculaires inhabituels
- antécédents familiaux significatifs
- suspicion de trouble du tissu conjonctif héréditaire
6. Comprendre le niveau de retentissement
Deux personnes avec le même examen articulaire peuvent avoir des vies très différentes. Il faut donc mesurer l’impact réel :
- capacité à travailler
- tolérance au sport
- qualité du sommeil
- niveau d’énergie
- activités évitées
- anxiété liée au mouvement
- autonomie quotidienne
Diagnostic structurel vs diagnostic fonctionnel
| Type de diagnostic | Ce qu’il cherche |
|---|---|
| Structurel | Souplesse, laxité, blessures, tissus concernés |
| Fonctionnel | Comment le corps compense et tolère la mobilité |
| Différentiel | Ce qui pourrait expliquer les symptômes autrement |
| Clinique global | Ce qu’il faut faire pour améliorer la situation |
Le vrai but du diagnostic
Le but n’est pas d’ajouter une étiquette inquiétante, mais de répondre à trois questions simples :
- Pourquoi ai-je ces symptômes ?
- Qu’est-ce qui entretient le problème ?
- Que peut-on améliorer concrètement ?
Message essentiel
Un diagnostic précis en hyperlaxité ligamenteuse ne repose pas sur la souplesse seule. Il repose sur la rencontre entre :
- la mobilité présente
- les symptômes ressentis
- les compensations développées
- le contexte de vie
- les capacités actuelles du corps
C’est cette lecture complète qui permet ensuite une prise en charge réellement personnalisée.
Traitement moderne de l’hyperlaxité ligamenteuse
Le traitement moderne de l’hyperlaxité ligamenteuse ne consiste plus à chercher une solution unique ou à “corriger” brutalement un corps trop souple. L’objectif actuel est beaucoup plus intelligent : réduire les symptômes, améliorer la fonction, renforcer la stabilité active et aider la personne à vivre pleinement avec ses particularités corporelles. On ne traite pas seulement des ligaments ; on accompagne un système entier.
Il est important de rappeler qu’une hypermobilité asymptomatique ne nécessite pas toujours un traitement. Beaucoup de personnes très souples vont bien et n’ont besoin d’aucune intervention particulière. La prise en charge devient pertinente lorsque la mobilité s’accompagne de douleur, fatigue, instabilité, blessures répétées ou limitation du quotidien.
1. Renforcer la stabilité active
Lorsque le soutien passif est plus souple, les muscles et le contrôle moteur deviennent essentiels. Le premier pilier du traitement consiste donc à améliorer la stabilité active autour des articulations.
Objectifs :
- mieux centrer les articulations
- limiter les mouvements excessifs non contrôlés
- réduire la surcharge tissulaire
- améliorer la confiance corporelle
Le renforcement recherché n’est pas uniquement esthétique ou maximal. Il vise surtout la précision, l’endurance et la coordination.
2. Développer l’endurance plutôt que la force brute
Beaucoup de personnes hypermobiles peuvent produire de bons efforts ponctuels, mais fatiguent vite dans les tâches répétées ou prolongées. C’est pourquoi l’endurance musculaire est souvent prioritaire.
Exemples :
- tenir une posture longtemps
- marcher plus confortablement
- supporter une journée de travail
- maintenir la qualité du geste en sport
Un faible effort soutenu longtemps est souvent plus utile qu’un effort maximal bref.
3. Travailler la proprioception et l’équilibre
Le corps doit sentir avec précision où se trouvent ses articulations pour bien les contrôler. Les exercices proprioceptifs aident à améliorer cette communication entre système nerveux et mouvement.
Outils fréquents :
- équilibre sur une jambe
- travail sur surfaces variées
- mouvements lents contrôlés
- changements d’appui
- coordination œil-corps-mouvement
4. Réduire les compensations douloureuses
Certaines zones travaillent trop pendant que d’autres participent trop peu. Le traitement moderne cherche à redistribuer les rôles.
Exemples :
- trapèzes surchargés → meilleur contrôle scapulaire
- lombaires dominants → tronc plus coordonné
- quadriceps sursollicités → fessiers mieux recrutés
- mâchoire crispée → respiration et posture améliorées
5. Intégrer la respiration
La respiration influence la stabilité du tronc, la gestion des pressions internes et le niveau global de tension. Un travail respiratoire adapté peut réduire la fatigue et améliorer le contrôle postural.
Objectifs :
- respiration plus basse et plus large
- diaphragme plus mobile
- moins de tension cervicale
- meilleur soutien du tronc
6. Adapter les charges du quotidien
Le traitement ne se passe pas uniquement en cabinet ou en salle d’exercice. Il inclut la vie réelle :
- pauses régulières si posture prolongée
- variation des positions
- progression graduelle des efforts
- meilleure gestion du sport
- récupération suffisante
- sommeil de qualité
7. Thérapie manuelle et ostéopathie
Les approches manuelles peuvent être utiles lorsqu’elles sont bien indiquées. Elles ne “guérissent” pas la laxité, mais peuvent aider à :
- diminuer certaines tensions musculaires
- améliorer la mobilité des zones rigides
- réduire les douleurs compensatoires
- améliorer la perception corporelle
- accompagner le mouvement fonctionnel
L’approche la plus utile reste souvent celle qui s’intègre à un plan actif.
8. Éducation du patient
Comprendre son corps change beaucoup de choses. Savoir pourquoi on fatigue vite, pourquoi certains muscles se tendent ou pourquoi certaines douleurs reviennent réduit souvent l’inquiétude et améliore l’adhésion au traitement.
Messages utiles :
- vous n’êtes pas “cassé”
- la souplesse n’est pas l’ennemi
- le corps peut progresser
- la stabilité se développe
- la charge se dose intelligemment
9. Individualiser la prise en charge
Il n’existe pas un programme universel. Le traitement dépend de :
- âge
- niveau d’activité
- zones symptomatiques
- antécédents de blessure
- fatigue présente
- objectifs personnels
- contexte professionnel
- stress global
Ce qu’on évite aujourd’hui
Les approches modernes s’éloignent de certaines erreurs fréquentes :
- immobiliser inutilement
- forcer les amplitudes extrêmes
- ne faire que du passif
- confondre douleur et dommage grave
- proposer un renforcement trop agressif trop vite
- négliger la récupération
Résumé thérapeutique
| Pilier du traitement | But principal |
|---|---|
| Renforcement ciblé | Stabiliser les articulations |
| Endurance | Tolérer les efforts du quotidien |
| Proprioception | Mieux contrôler le mouvement |
| Respiration | Réguler tension et stabilité |
| Thérapie manuelle | Soulager et faciliter le mouvement |
| Éducation | Comprendre et agir durablement |
| Gestion de charge | Éviter surcharge et rechutes |
Exercices recommandés pour améliorer la stabilité
Chez les personnes hypermobiles, tous les exercices ne se valent pas. Le but n’est pas de devenir encore plus souple, ni de chercher des amplitudes extrêmes. L’objectif principal est d’améliorer la stabilité active, la coordination, l’endurance musculaire et la confiance dans le mouvement. On cherche à contrôler le corps dans des amplitudes utiles, pas à impressionner par la flexibilité.
Un bon programme d’exercices repose généralement sur trois principes :
- qualité avant quantité
- progression graduelle
- régularité avant intensité
Il vaut souvent mieux pratiquer quelques exercices bien réalisés plusieurs fois par semaine qu’une séance excessive suivie de douleurs ou de fatigue prolongée.
1. Équilibre sur une jambe
Excellent exercice de base pour la cheville, le genou, la hanche et la proprioception.
Comment faire :
- se tenir debout près d’un support si nécessaire
- lever une jambe
- garder le bassin stable
- respirer calmement
- tenir 20 à 30 secondes
- changer de côté
Progression :
- yeux fermés
- surface instable
- mouvements de bras
2. Pont fessier
Utile pour renforcer la chaîne postérieure et stabiliser le bassin.
Comment faire :
- allongé sur le dos, genoux fléchis
- pieds au sol largeur bassin
- pousser dans les talons
- soulever le bassin sans cambrer excessivement
- maintenir 3 à 5 secondes
- redescendre lentement
3. Squat contrôlé
Travaille jambes, hanches et contrôle global.
Comment faire :
- pieds largeur hanches
- descendre comme pour s’asseoir
- genoux alignés avec les pieds
- tronc stable
- remonter en poussant dans le sol
Amplitude modérée au début.
4. Bird-dog
Très utile pour le tronc et la coordination.
Comment faire :
- à quatre pattes
- tendre un bras devant et la jambe opposée derrière
- garder le bassin stable
- tenir quelques secondes
- alterner les côtés
5. Renforcement scapulaire
Indispensable si épaules ou cou fatiguent vite.
Exemple simple :
- debout ou assis
- abaisser doucement les épaules
- rapprocher légèrement les omoplates sans forcer
- maintenir 5 secondes
- relâcher
6. Respiration diaphragmatique
Stabilité et détente vont souvent ensemble.
Comment faire :
- une main sur le thorax, une sur l’abdomen
- inspirer par le nez en élargissant bas des côtes
- expirer lentement
- garder épaules détendues
7. Montée de marche lente
Excellent exercice fonctionnel.
Comment faire :
- monter sur une marche basse
- contrôler le genou et le bassin
- redescendre lentement
- répéter de chaque côté
Comment organiser la semaine
Exemple simple :
| Jour | Travail conseillé |
|---|---|
| Lundi | Équilibre + pont fessier |
| Mardi | Marche + respiration |
| Mercredi | Squat + bird-dog |
| Jeudi | Repos actif / mobilité douce |
| Vendredi | Équilibre + montée de marche |
| Samedi | Renforcement léger global |
| Dimanche | Récupération |
Erreurs fréquentes à éviter
- aller en amplitude extrême
- verrouiller les genoux ou coudes
- sacrifier la technique pour le nombre
- ignorer la fatigue excessive
- progresser trop vite
- comparer son rythme à celui des autres
Quand arrêter ou ajuster
Réduire l’intensité si :
- douleur qui augmente nettement
- fatigue anormale prolongée
- sensation d’instabilité importante
- perte de contrôle du mouvement
- récupération insuffisante entre séances
Ce qu’il faut éviter quand on est hypermobile
Être hypermobile ne signifie pas qu’il faut arrêter de bouger ou vivre dans la peur. Au contraire, le mouvement reste essentiel pour la santé articulaire, musculaire et nerveuse. Cependant, certaines habitudes peuvent entretenir la fatigue, favoriser les douleurs ou augmenter l’instabilité. L’objectif n’est pas d’interdire, mais de mieux choisir ce qui aide réellement le corps.
Chez les personnes hypermobiles, le problème vient souvent moins de l’activité elle-même que de la dose, de la répétition, du manque de contrôle ou de la récupération insuffisante. Un geste tolérable ponctuellement peut devenir problématique s’il est répété trop souvent sans préparation adaptée.
1. Éviter les positions extrêmes prolongées
Certaines personnes hypermobiles ont tendance à se placer naturellement en fin d’amplitude parce que cela semble confortable sur le moment.
Exemples :
- genoux verrouillés en hyperextension
- coudes poussés au maximum
- dos suspendu en cambrure excessive
- assises tordues longtemps
- épaules pendantes sans soutien
Ces positions sollicitent davantage les structures passives (ligaments, capsules, tissus de soutien) et peuvent augmenter la fatigue ou l’irritation avec le temps.
2. Éviter de chercher toujours plus de souplesse
Quand on est déjà très mobile, ajouter beaucoup d’étirements agressifs n’est pas toujours utile. Dans certains cas, cela entretient l’instabilité au lieu d’aider.
Mieux vaut souvent privilégier :
- contrôle moteur
- renforcement ciblé
- respiration
- mobilité des zones réellement raides
- stabilité active
3. Éviter le “tout ou rien”
Un schéma fréquent consiste à faire trop les jours où l’on se sent bien… puis à payer le prix ensuite.
Exemple :
- séance intense après une bonne journée
- grand ménage sans pause
- reprise sportive brutale
- longues marches non préparées
La gestion progressive de charge est souvent plus efficace que les pics d’effort.
4. Éviter l’immobilité prolongée
À l’inverse, trop peu bouger peut aussi aggraver la situation. L’inactivité prolongée réduit l’endurance, diminue la confiance corporelle et rend certaines articulations encore moins bien contrôlées.
Le corps hypermobile bénéficie souvent de :
- mouvement fréquent
- changements de position
- marche régulière
- exercices progressifs
- stimulation douce mais constante
5. Éviter de compenser par la tension permanente
Certaines personnes tentent de se stabiliser en serrant constamment :
- épaules remontées
- ventre contracté en permanence
- mâchoire crispée
- fessiers serrés sans arrêt
- respiration bloquée
Cette stratégie peut donner une impression de contrôle, mais elle épuise le système.
6. Éviter d’ignorer la fatigue
La fatigue est un signal important, pas une faiblesse morale. Chez les personnes hypermobiles, elle peut indiquer que la charge dépasse momentanément les capacités du système.
Ignorer systématiquement :
- douleurs de fin de journée
- récupération lente
- jambes lourdes
- besoin de repos inhabituel
…favorise souvent les rechutes.
7. Éviter l’auto-comparaison excessive
Certaines personnes se jugent parce qu’elles semblent “en forme” extérieurement mais fatiguent vite. D’autres se comparent à des sportifs ou proches non hypermobiles.
Or, un corps qui stabilise davantage en interne ne dépense pas forcément l’énergie de la même manière.
8. Éviter les programmes génériques trop agressifs
Un plan standard trouvé en ligne n’est pas toujours adapté. Certains programmes misent sur :
- pliométrie intense trop tôt
- charges lourdes mal contrôlées
- amplitudes extrêmes
- volume excessif
- progression trop rapide
L’individualisation reste essentielle.
À privilégier à la place
| À éviter | À privilégier |
|---|---|
| Positions extrêmes prolongées | Alignement souple et variable |
| Étirements excessifs | Stabilité + contrôle |
| Gros efforts ponctuels | Progression graduelle |
| Immobilité | Mouvement régulier |
| Crispation permanente | Tonus juste + respiration |
| Ignorer fatigue | Récupération intelligente |
| Programme standard | Plan individualisé |
Le bon état d’esprit
Le but n’est pas de vivre en restriction permanente. Il s’agit d’apprendre ce qui surcharge votre corps et ce qui le soutient. Avec le temps, beaucoup de personnes hypermobiles retrouvent une excellente qualité de vie en ajustant quelques habitudes clés.
Quelle place pour l’ostéopathie ?
L’ostéopathie peut occuper une place intéressante dans la prise en charge de l’hyperlaxité ligamenteuse, à condition d’être comprise de manière réaliste et moderne. Elle ne “resserre” pas des ligaments trop souples et ne transforme pas un terrain hypermobile en corps rigide. Son rôle se situe ailleurs : aider à réduire certaines surcharges, améliorer la qualité du mouvement, soutenir l’adaptation corporelle et accompagner la personne dans une stratégie globale de mieux-être.
Cette nuance est importante. Promettre de corriger la laxité elle-même serait simpliste. En revanche, travailler sur les conséquences fonctionnelles de cette laxité peut être très pertinent.
Chez les personnes hypermobiles, les plaintes concernent souvent :
- tensions musculaires répétées
- douleurs compensatoires
- fatigue posturale
- inconfort articulaire
- sensation de déséquilibre
- zones raides voisines de zones trop mobiles
- respiration limitée
- perte de confiance dans le mouvement
C’est dans ces contextes que l’ostéopathie peut apporter de la valeur.
1. Réduire les compensations excessives
Certaines régions deviennent hypermobiles parce qu’elles compensent une autre zone plus rigide ou moins fonctionnelle. Une approche manuelle bien orientée peut aider à améliorer la mobilité des secteurs trop figés afin de réduire la surcharge sur les zones déjà trop sollicitées.
Exemples :
- thorax raide surchargeant les lombaires
- hanche limitée augmentant le stress du genou
- cage thoracique rigide surchargeant le cou
- cheville restreinte perturbant la chaîne ascendante
2. Diminuer les tensions musculaires secondaires
Quand les muscles stabilisent trop longtemps, ils deviennent douloureux ou surchargés. Le travail manuel peut aider à diminuer certaines tensions, améliorer le confort et restaurer une sensation corporelle plus fluide.
Zones souvent traitées :
- trapèzes
- nuque
- lombaires
- fessiers
- mâchoire
- diaphragme
- chaîne thoracique
3. Améliorer la perception corporelle
Le toucher thérapeutique peut aussi avoir un intérêt sensoriel. Certaines personnes hypermobiles se sentent “mal tenues”, peu coordonnées ou déconnectées de certaines zones du corps. Une approche manuelle associée au mouvement peut améliorer la conscience corporelle et la confiance motrice.
4. Intégrer la respiration
Le diaphragme, la cage thoracique et la posture jouent un rôle majeur dans la stabilité. L’ostéopathie peut intégrer un travail sur la mobilité respiratoire et l’organisation du tronc, souvent très utile chez les personnes qui se crispent pour se stabiliser.
5. Accompagner un plan actif
L’ostéopathie est généralement plus efficace lorsqu’elle ne reste pas isolée. Elle gagne à s’intégrer avec :
- exercices ciblés
- renforcement progressif
- proprioception
- hygiène de charge
- éducation posturale
- respiration
- gestion du stress
Le soin passif ouvre parfois une porte ; le travail actif consolide les résultats.
Ce qu’une approche prudente évite
Chez les personnes hypermobiles, toutes les techniques ne sont pas forcément indiquées de la même façon. Une approche individualisée évite généralement :
- mobilisations trop agressives
- amplitudes extrêmes inutiles
- répétition excessive de manipulations
- recherche systématique de “craquements”
- traitement standard identique pour tous
Le but n’est pas d’ajouter de la mobilité là où il y en a déjà trop, mais d’apporter de l’équilibre.
Ce que peut ressentir le patient
Après une prise en charge adaptée, certaines personnes rapportent :
- diminution des tensions
- respiration plus libre
- meilleure aisance posturale
- réduction de certaines douleurs
- sensation de corps mieux organisé
- plus grande confiance dans le mouvement
Les résultats varient selon les cas et s’inscrivent souvent dans un processus progressif.
Tableau – Place réaliste de l’ostéopathie
| Ce que l’ostéopathie peut aider à faire | Ce qu’elle ne prétend pas faire |
|---|---|
| Réduire les compensations | Changer la génétique |
| Diminuer certaines douleurs | “Guérir” toute hyperlaxité |
| Améliorer la mobilité des zones raides | Rendre les ligaments rigides |
| Soutenir la respiration et la posture | Remplacer l’exercice |
| Favoriser la conscience corporelle | Être une solution unique |
Vie quotidienne : sport, travail, sommeil et énergie
Vivre avec une hyperlaxité ligamenteuse ne se résume pas aux moments passés en consultation ou aux exercices réalisés quelques fois par semaine. L’impact réel se joue souvent dans la vie quotidienne : au travail, dans les loisirs, pendant le sommeil, lors des tâches domestiques ou dans la gestion de l’énergie au fil de la journée. C’est pourquoi une prise en charge efficace dépasse largement le cadre des soins ponctuels.
Le corps hypermobile peut très bien fonctionner, parfois même exceller dans certaines activités. Mais il demande souvent une gestion plus fine des charges, des postures prolongées, de la récupération et des rythmes de vie. L’objectif n’est pas de vivre en restriction, mais d’apprendre à utiliser ses ressources avec intelligence.
1. Sport : bouger oui, mais avec stratégie
L’activité physique reste l’un des meilleurs outils pour les personnes hypermobiles. Elle entretient la force, la coordination, la densité osseuse, la confiance corporelle et la santé mentale. Le danger n’est pas le sport en soi, mais un mauvais dosage.
Souvent bénéfiques :
- musculation progressive
- natation bien encadrée
- marche active
- vélo ajusté
- Pilates adapté
- exercices fonctionnels
- travail d’équilibre
- sports techniques avec progression raisonnable
À surveiller selon le contexte :
- volumes trop élevés
- reprises brutales
- impacts répétés mal tolérés
- amplitudes extrêmes répétées
- fatigue ignorée
- compétitions sans récupération suffisante
Le bon sport est celui que le corps peut répéter sans s’abîmer.
2. Travail : gérer les postures et la charge mentale
Le travail peut être un facteur majeur de symptômes, même sans effort physique intense. Une posture prolongée, un écran mal positionné, du stress continu ou des gestes répétitifs suffisent parfois à déclencher douleurs et fatigue.
Situations fréquentes :
- bureau prolongé
- station debout longue
- port de charges répétées
- gestes fins répétés
- déplacements constants
- forte charge cognitive avec peu de pauses
Stratégies utiles :
- changer régulièrement de position
- micro-pauses fréquentes
- varier les tâches
- ajuster hauteur écran/chaise/poste
- utiliser les appuis intelligemment
- respirer plutôt que se crisper
3. Sommeil : la récupération oubliée
Le sommeil est souvent sous-estimé. Pourtant, un corps qui compense beaucoup dans la journée a besoin de récupération de qualité.
Quand le sommeil est insuffisant ou fragmenté :
- douleurs plus présentes
- fatigue amplifiée
- moins bonne coordination
- irritabilité accrue
- récupération musculaire réduite
Certaines personnes hypermobiles se réveillent aussi avec :
- nuque tendue
- lombaires sensibles
- mâchoire crispée
- sensation de ne pas avoir récupéré
Pistes utiles :
- routine de coucher régulière
- limiter surcharge tardive
- environnement calme
- oreiller adapté au confort réel
- position de sommeil variée et tolérée
- respiration calme avant dormir
4. Énergie : penser en budget quotidien
De nombreuses personnes hypermobiles décrivent une fatigue fluctuante. Certaines journées sont excellentes, d’autres beaucoup plus lourdes. Cela ne signifie pas forcément régression ; cela reflète souvent la gestion du “budget énergétique”.
Le corps dépense de l’énergie pour :
- stabiliser davantage
- compenser les zones faibles
- gérer la douleur
- maintenir la posture
- s’adapter au stress
- récupérer d’efforts précédents
Une bonne stratégie consiste à répartir les charges plutôt qu’à tout concentrer sur une seule journée.
5. Organisation pratique de la journée
Exemple d’approche durable :
| Moment | Action utile |
|---|---|
| Matin | Mobilisation douce + respiration |
| Travail matin | Alterner positions toutes les 30-60 min |
| Midi | Marche légère |
| Après-midi | Micro-pauses + hydratation |
| Fin de journée | Exercice ciblé ou activité modérée |
| Soir | Diminuer stimulation + récupération |
6. Ce qui aide souvent au quotidien
- régularité plutôt qu’intensité
- mouvement fréquent
- charge progressive
- pauses intelligentes
- sommeil protégé
- exercices simples maintenus dans le temps
- écoute des signaux précoces
- moins de perfectionnisme corporel
7. Ce qui complique souvent les choses
- journées “marathon”
- immobilité prolongée
- pics d’effort sans préparation
- stress chronique
- manque de sommeil
- auto-exigence excessive
- ignorer les premiers signes de surcharge
Hyperlaxité chez l’enfant, l’adolescent et l’adulte
L’hyperlaxité ligamenteuse ne s’exprime pas de la même manière à tous les âges de la vie. Un enfant très souple n’a pas les mêmes besoins qu’un adolescent en croissance rapide ou qu’un adulte confronté aux exigences du travail, du sport ou de la récupération. Comprendre ces différences évite les inquiétudes inutiles et permet d’adapter la prise en charge selon le moment du développement.
La souplesse évolue naturellement avec l’âge. Beaucoup d’enfants sont plus mobiles que les adultes. Certaines amplitudes considérées comme inhabituelles chez un adulte peuvent être normales chez eux. Avec le temps, une partie de cette mobilité diminue, tandis que d’autres caractéristiques persistent chez certaines personnes.
1. Chez l’enfant : souplesse fréquente, pas toujours problématique
De nombreux enfants présentent une grande mobilité articulaire sans aucune conséquence négative. Ils s’asseyent dans des positions surprenantes, touchent facilement le sol ou semblent “élastiques”. Cela fait souvent partie de la variabilité normale du développement.
Cependant, certains signes méritent attention :
- fatigue rapide à la marche
- douleurs répétées après activité
- entorses fréquentes
- maladresse importante
- difficultés motrices
- refus de certaines activités physiques
- plaintes nocturnes récurrentes
- posture très effondrée et inconfortable
L’objectif n’est pas de médicaliser la souplesse, mais de vérifier si elle s’accompagne d’un coût réel.
Chez l’enfant, on privilégie généralement :
- jeu actif
- coordination
- équilibre
- motricité globale
- renforcement ludique
- variété des mouvements
- confiance corporelle
2. Chez l’adolescent : période charnière
L’adolescence représente souvent une phase plus délicate. Le corps change vite : croissance osseuse, modifications hormonales, variation des proportions corporelles, hausse des exigences sportives ou scolaires.
Certaines difficultés peuvent apparaître ou s’accentuer :
- douleurs de genou
- entorses de cheville
- fatigue accrue
- perte temporaire de coordination
- tensions musculaires
- baisse de performance sportive
- gêne posturale prolongée
- stress lié à l’image corporelle ou à la performance
Un adolescent auparavant “simplement souple” peut soudain devenir symptomatique parce que le système moteur doit se réorganiser.
La prise en charge vise souvent :
- technique de mouvement
- force progressive
- endurance
- gestion de charge sportive
- récupération
- éducation corporelle
3. Chez l’adulte : impact fonctionnel et accumulation
À l’âge adulte, la question principale devient souvent la tolérance au quotidien. Travail, parentalité, sédentarité, stress, blessures passées ou manque de sommeil peuvent révéler ou aggraver des difficultés jusque-là discrètes.
Plaintes fréquentes :
- douleurs chroniques fluctuantes
- fatigue posturale
- tensions cervicales ou lombaires
- gêne au bureau
- récupération lente après sport
- sensation d’instabilité
- peur de certaines activités
- baisse de confiance dans le corps
Chez certains adultes, la souplesse visible diminue, mais les compensations persistent. Le score articulaire peut baisser alors que les symptômes restent présents.
4. Chez l’adulte plus âgé : autre présentation
Avec l’avancée en âge, la mobilité générale diminue souvent. Pourtant, certaines fragilités fonctionnelles liées à une ancienne hypermobilité peuvent subsister :
- douleurs mécaniques
- faiblesse stabilisatrice
- équilibre moins sûr
- appréhension des chutes
- raideur sur fond d’ancien manque de contrôle
L’enjeu devient alors de préserver autonomie, force et confiance.
Tableau – Hyperlaxité selon l’âge
| Période de vie | Expression fréquente | Priorité principale |
|---|---|---|
| Enfant | Grande souplesse, jeu moteur variable | Coordination et confiance |
| Adolescent | Croissance + douleurs + instabilité possible | Contrôle et gestion de charge |
| Adulte | Fatigue, travail, douleurs compensatoires | Fonction quotidienne durable |
| Adulte plus âgé | Raideur, équilibre, déconditionnement | Autonomie et sécurité |
Quand consulter un professionnel de santé
Toutes les personnes hypermobiles n’ont pas besoin de consulter. Une grande souplesse, à elle seule, n’est pas automatiquement un problème. Beaucoup d’individus vivent sans douleur, pratiquent un sport, travaillent normalement et ne ressentent aucune limitation particulière. La consultation devient pertinente lorsque la mobilité s’accompagne de symptômes, d’inquiétudes ou d’un impact réel sur la qualité de vie.
Le bon moment pour demander de l’aide n’est donc pas défini par un score ou par le nombre d’articulations souples, mais par ce que cette situation vous coûte au quotidien.
1. Si la douleur revient régulièrement
Une douleur occasionnelle après un effort inhabituel peut être banale. En revanche, des douleurs répétées, fluctuantes ou persistantes méritent une évaluation.
Exemples :
- lombalgies fréquentes
- douleurs cervicales récurrentes
- genoux douloureux à l’effort
- épaules sensibles dans certains gestes
- pieds douloureux en station debout
- douleurs diffuses sans explication claire
Une consultation permet de distinguer surcharge fonctionnelle, compensation ou autre problème associé.
2. Si vous vous sentez instable
Certaines personnes décrivent :
- cheville qui tourne facilement
- genou qui lâche
- épaule fragile
- sensation de glissement articulaire
- peur de certains mouvements
Même sans blessure grave, ce ressenti mérite d’être pris au sérieux.
3. Si la fatigue devient inhabituelle
Quand le corps dépense beaucoup d’énergie à compenser, la fatigue peut devenir un symptôme central.
Signes fréquents :
- jambes lourdes chaque soir
- épuisement après activités simples
- récupération lente
- besoin de repos disproportionné
- baisse d’endurance inexpliquée
4. Si les blessures se répètent
Entorses, tendinites, tensions musculaires récurrentes ou faux mouvements fréquents indiquent souvent qu’un meilleur équilibre corporel serait utile.
5. Si vous évitez de bouger par peur
Lorsque la crainte de se blesser ou de déclencher la douleur conduit à limiter progressivement les activités, une aide professionnelle peut éviter l’installation d’un cercle vicieux :
peur → moins de mouvement → déconditionnement → plus de gêne
6. Si le quotidien est impacté
Consulter devient pertinent si la situation affecte :
- travail
- sommeil
- sport
- loisirs
- parentalité
- concentration
- humeur
- autonomie
7. Si vous avez des questions sans réponse
Parfois, la consultation sert simplement à comprendre :
- pourquoi je fatigue vite ?
- pourquoi mes muscles sont toujours tendus ?
- pourquoi je suis souple mais douloureux ?
- quels exercices sont adaptés ?
- dois-je éviter certains sports ?
Recevoir des explications claires réduit souvent l’inquiétude.
Quel professionnel consulter ?
Selon la situation :
- médecin
- physiothérapeute / kinésithérapeute
- ostéopathe
- thérapeute de l’exercice
- spécialiste en médecine sportive
- rhumatologue selon contexte
L’important n’est pas l’étiquette du professionnel, mais la qualité de l’évaluation et l’approche individualisée.
Signaux nécessitant une attention plus rapide
Certaines situations justifient un avis médical plus rapide :
- luxations répétées
- douleur importante soudaine
- gonflement marqué
- perte de force inhabituelle
- symptômes neurologiques
- fatigue sévère inexpliquée
- aggravation rapide des symptômes
Tableau – Faut-il consulter ?
| Situation | Consultation utile ? |
|---|---|
| Très souple, aucun symptôme | Pas forcément nécessaire |
| Douleurs régulières | Oui |
| Entorses répétées | Oui |
| Fatigue inhabituelle | Oui |
| Instabilité ressentie | Oui |
| Peur du mouvement | Oui |
| Impact sur travail ou sommeil | Oui |
| Symptômes sévères ou inhabituels | Rapidement |
FAQ – Réponses aux questions fréquentes
L’hyperlaxité ligamenteuse est-elle une maladie ?
Pas nécessairement. Chez beaucoup de personnes, il s’agit d’une variation corporelle sans conséquence majeure. Elle devient un problème lorsqu’elle s’accompagne de douleur, fatigue, instabilité ou limitation fonctionnelle.
Peut-on guérir l’hyperlaxité ?
On ne “guérit” pas toujours un terrain naturellement souple comme on guérit une infection. En revanche, on peut améliorer fortement les symptômes, la stabilité, la force, l’endurance et la qualité de vie.
Faut-il arrêter le sport ?
Non, dans la majorité des cas. L’activité physique bien dosée est souvent bénéfique. Le plus important est de choisir une progression adaptée, de développer le contrôle moteur et de respecter la récupération.
Quels sports sont souvent bien tolérés ?
Cela dépend des personnes, mais beaucoup bénéficient de :
- renforcement progressif
- marche
- vélo ajusté
- natation encadrée
- Pilates adapté
- travail d’équilibre
- exercices fonctionnels
Les étirements sont-ils toujours une bonne idée ?
Pas forcément. Si vous êtes déjà très mobile, chercher encore plus d’amplitude n’est pas toujours prioritaire. La stabilité, la coordination et l’endurance sont souvent plus utiles.
Pourquoi ai-je mal alors que mes examens sont normaux ?
Des examens normaux n’annulent pas votre ressenti. Les douleurs peuvent venir de surcharge fonctionnelle, tensions musculaires, instabilité subtile, fatigue tissulaire ou compensations, sans lésion structurelle majeure visible à l’imagerie.
Pourquoi suis-je souple mais très tendu musculairement ?
Parce que les muscles travaillent souvent davantage pour stabiliser les articulations. Un corps peut être souple au niveau passif et tendu au niveau actif.
Le score de Beighton suffit-il pour diagnostiquer ?
Non. Il aide à repérer une hypermobilité, mais ne mesure ni la douleur, ni la fatigue, ni la stabilité, ni l’impact sur la vie quotidienne.
L’hyperlaxité empire-t-elle avec l’âge ?
Pas toujours. La souplesse visible diminue souvent avec le temps, mais les symptômes dépendent surtout de la condition physique, des compensations, du mode de vie, des blessures passées et de la récupération.
Est-ce héréditaire ?
Il existe souvent une composante familiale. Certaines familles présentent naturellement plus de souplesse que d’autres.
Dois-je éviter de craquer mes articulations ?
Pas systématiquement, mais si le besoin est constant, cela peut signaler un manque de stabilité, des tensions ou une recherche de soulagement temporaire. Il est utile d’en comprendre la cause.
L’ostéopathie peut-elle aider ?
Elle peut être utile pour certaines douleurs, tensions compensatoires, restrictions voisines ou pour accompagner une stratégie globale incluant exercices et éducation. Elle ne remplace pas toujours le travail actif.
Quand consulter rapidement ?
Consultez plus rapidement si vous présentez :
- luxations répétées
- douleur importante soudaine
- gonflement marqué
- perte de force inhabituelle
- symptômes neurologiques
- aggravation rapide
Conclusion : comprendre le corps plutôt que lutter contre lui
L’hyperlaxité ligamenteuse est souvent réduite à une formule simple : trop de souplesse, pas assez de stabilité. Pourtant, au fil de cet article, une réalité plus riche apparaît. Un corps hypermobile n’est pas forcément un corps défaillant. Il peut être performant, adaptable, résilient… ou momentanément débordé par les contraintes qu’il tente de gérer.
La grande erreur serait de voir la souplesse comme un ennemi à combattre. Chez certaines personnes, elle ne pose aucun problème. Chez d’autres, elle devient coûteuse parce qu’elle s’accompagne de fatigue, douleurs, instabilité ou compensations chroniques. Ce n’est donc pas la mobilité seule qui détermine la souffrance, mais la relation entre mobilité, contrôle, charge, récupération et contexte de vie.
Cette nuance change profondément la manière d’aider. On ne cherche plus seulement à “corriger” un défaut. On cherche à comprendre pourquoi le corps fonctionne ainsi, ce qu’il essaie de protéger, ce qu’il compense, et quelles ressources lui manquent aujourd’hui.
Parfois, une articulation trop mobile révèle :
- une zone voisine trop rigide
- un manque d’endurance musculaire
- une respiration inefficace
- un stress prolongé
- une ancienne blessure encore active dans le schéma moteur
- une surcharge de vie plus large que le simple corps mécanique
Dans cette perspective, les symptômes deviennent des messages fonctionnels plutôt que des anomalies absurdes.
La bonne nouvelle est qu’un corps hypermobile peut progresser. La stabilité se développe. La coordination s’entraîne. La proprioception s’affine. L’endurance se construit. Les charges se dosent mieux. La confiance revient. Beaucoup de personnes améliorent nettement leur quotidien non pas en devenant moins souples, mais en devenant mieux organisées.
C’est pourquoi les approches modernes misent sur :
- mouvement intelligent
- renforcement progressif
- respiration
- récupération
- éducation corporelle
- individualisation
- compréhension du contexte global
Il n’existe pas un corps parfait, ni une posture parfaite, ni un score parfait. Il existe surtout des corps qui apprennent, s’adaptent et évoluent lorsqu’on leur propose les bonnes conditions.
Comprendre le corps plutôt que lutter contre lui, c’est remplacer la guerre intérieure par une collaboration. Et souvent, c’est là que commence la vraie amélioration.
Références
Articles scientifiques et revues
- The Ehlers-Danlos Society. 2023 Diagnostic Framework for Pediatric Generalized Joint Hypermobility.
- Castori M, Tinkle B, Levy H, Grahame R, Malfait F, Hakim A. A framework for the classification of joint hypermobility and related conditions. Am J Med Genet C Semin Med Genet. 2017.
- Hakim AJ, Grahame R. Joint hypermobility. Best Pract Res Clin Rheumatol. 2003;17(6):989-1004.
- Remvig L, Jensen DV, Ward RC. Epidemiology of generalized joint hypermobility and basis for proposed criteria. J Rheumatol. 2007;34(4):804-809.
- Simmonds JV, Keer RJ. Hypermobility and the hypermobility syndrome. Man Ther. 2007;12(4):298-309.
- Engelbert RHH, Juul-Kristensen B, Pacey V, et al. The evidence-based rationale for physical therapy treatment of children, adolescents and adults diagnosed with joint hypermobility syndrome/hypermobile EDS. Am J Med Genet C Semin Med Genet. 2017.
- Palmer S, Cramp F, Lewis R, Muhammad S, Clark E. Diagnosis, management and assessment of adults with joint hypermobility syndrome: a UK-wide survey. Musculoskelet Care. 2015.
- Rombaut L, Malfait F, De Wandele I, et al. Medication, surgery, and physiotherapy among patients with hypermobility-related disorders. Arthritis Care Res. 2011.
- Celletti C, Camerota F. The multifaceted aspects of hypermobility syndrome: a clinical approach. Clin Ter. 2013.
- Juul-Kristensen B, Schmedling K, Rombaut L, Lund H, Engelbert RHH. Measurement properties of clinical assessment methods for classifying generalized joint hypermobility. Am J Med Genet C Semin Med Genet. 2017.
Biomécanique, exercice et contrôle moteur
- Hodges PW, Sapsford R, Pengel LHM. Postural and respiratory functions of the pelvic floor muscles. Neurourol Urodyn. 2007.
- Hodges PW, Gandevia SC. Activation of the human diaphragm during postural tasks. J Physiol. 2000.
- Panjabi MM. The stabilizing system of the spine. Part I & II. J Spinal Disord. 1992.
- Solomonow M. Ligaments: a source of musculoskeletal disorders. J Bodyw Mov Ther. 2009.
- Proske U, Gandevia SC. The proprioceptive senses: their roles in signaling body shape and movement. Physiol Rev. 2012.
- Behm DG, Drinkwater EJ, Willardson JM, Cowley PM. The use of instability to train the core musculature. Appl Physiol Nutr Metab. 2010.
Ressources cliniques et grand public
- Mayo Clinic. Joint Hypermobility: Symptoms and Care Overview.
- NHS. Joint Hypermobility Syndrome.
- NIAMS. Joint Hypermobility and Connective Tissue Disorders.
- Cleveland Clinic. Hypermobility Syndrome: Symptoms, Causes and Treatment.