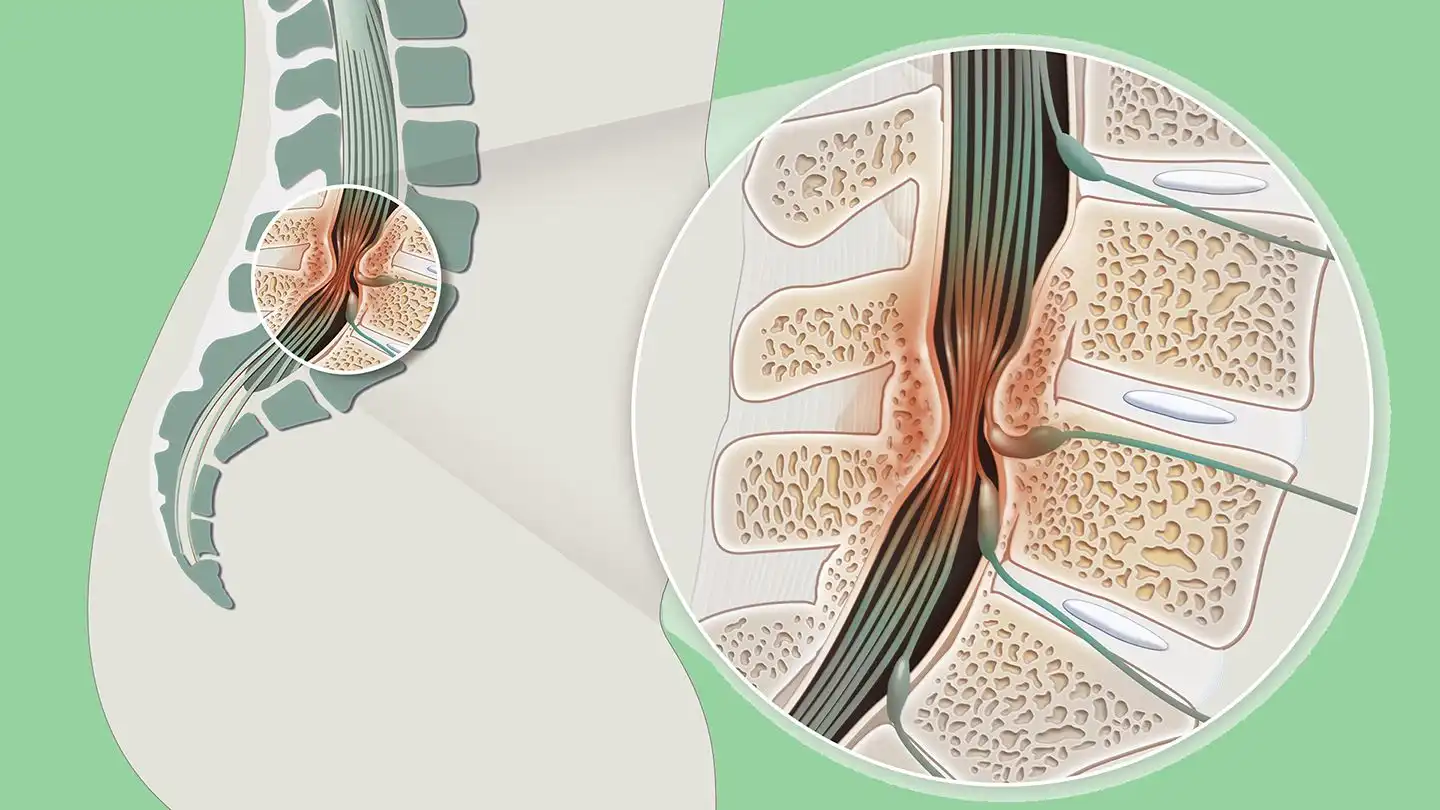
La névralgie intercostale, un trouble caractérisé par une douleur vive le long des nerfs intercostaux situés entre les côtes, peut entraîner une détérioration significative de la qualité de vie.
Introduction
Pour ceux qui en souffrent, la recherche de solutions efficaces pour soulager cette douleur lancinante est souvent une quête complexe. Dans ce contexte, l’ostéopathie émerge comme une approche prometteuse qui vise à traiter la névralgie intercostale en abordant ses aspects physiologiques sous-jacents.
L’ostéopathie, en tant que discipline médicale alternative, se distingue par son approche holistique centrée sur la manipulation douce des tissus, des articulations et des muscles pour rétablir l’équilibre structurel et fonctionnel du corps. Dans le cas spécifique de la névralgie intercostale, les praticiens en ostéopathie entreprennent une évaluation minutieuse pour identifier d’éventuels déséquilibres, restrictions de mouvement et tensions dans les zones affectées, notamment au niveau des vertèbres, des côtes et des tissus environnants.
Les techniques ostéopathiques appliquées incluent souvent des manipulations articulaires précises, des étirements musculaires ciblés et des mobilisations douces. Ces interventions ont pour objectif de favoriser la circulation sanguine et lymphatique, de réduire l’inflammation locale et d’atténuer la pression exercée sur les nerfs intercostaux. En agissant de manière non invasive, l’ostéopathie offre une approche complémentaire qui peut aider à soulager les symptômes de la névralgie intercostale.
Les témoignages de nombreux patients indiquent une amélioration significative de leur état après des séances régulières d’ostéopathie. Il est important de souligner que l’ostéopathie ne se contente pas de traiter les symptômes de manière isolée, mais s’attache également à identifier et à traiter les causes sous-jacentes de la névralgie intercostale. Cette approche globale contribue à fournir des résultats durables et à améliorer la qualité de vie des individus touchés.
Néanmoins, il est essentiel de souligner que chaque cas de névralgie intercostale peut présenter des particularités uniques, et la consultation d’un professionnel de la santé qualifié est recommandée pour évaluer la pertinence de l’ostéopathie en tant que complément ou alternative aux traitements conventionnels. En collaborant avec d’autres professionnels de la santé, les praticiens en ostéopathie peuvent jouer un rôle crucial dans la gestion intégrée de la névralgie intercostale.
Définition
La névralgie intercostale se caractérise par une douleur neuropathique le long des nerfs intercostaux affectés, pouvant se manifester par une douleur vive, lancinante, brûlante ou poignardante dans la région des côtes, de la poitrine ou de l’abdomen. Souvent associée à des sensations anormales telles que des engourdissements et des picotements, cette douleur peut être intermittente ou constante. Elle prend généralement la forme d’une douleur en bande enveloppant la poitrine et le dos ou suit un motif dermatomal thoracique. Même après la résolution de la maladie sous-jacente, la douleur peut persister pendant une période prolongée.
Les symptômes sont principalement sensoriels, bien que des atteintes de la fonction motrice puissent survenir dans les cas graves. Bien que les mécanismes causaux de la maladie varient, les voies de transmission de la douleur restent les mêmes, ce qui se traduit par des similitudes dans les approches de traitement.
Physiopathologie de la névralgie intercostale
- Irritation ou compression nerveuse : La névralgie intercostale est souvent déclenchée par l’irritation ou la compression des nerfs intercostaux. Cette irritation peut résulter de diverses causes telles qu’une hernie discale, une inflammation due à une infection virale comme l’herpès zoster, des tumeurs, des traumatismes ou des changements dégénératifs liés à l’âge.
- Réponse inflammatoire : Lorsqu’il y a irritation ou compression des nerfs, une réponse inflammatoire peut se produire. Cette inflammation peut augmenter la sensibilité des nerfs, contribuant ainsi à la douleur et à d’autres symptômes associés à la névralgie intercostale.
- Douleur neuropathique : La névralgie intercostale est souvent caractérisée par une douleur neuropathique, qui est une douleur associée au système nerveux. L’irritation des nerfs peut entraîner une activation anormale des voies de la douleur, envoyant des signaux de douleur au cerveau même en l’absence de stimuli douloureux externes.
- Altération de la transmission nerveuse : L’irritation des nerfs peut altérer la transmission normale des signaux nerveux. Cela peut entraîner des sensations anormales telles que des picotements, des engourdissements ou une hypersensibilité cutanée dans la région touchée.
- Référence de la douleur : La douleur de la névralgie intercostale peut être ressentie le long des nerfs intercostaux affectés, mais elle peut également être référencée à d’autres zones du corps. Par exemple, une irritation dans une région spécifique peut causer une douleur qui se propage le long des nerfs, affectant des zones éloignées de la zone d’origine.
- Réaction musculaire : En réponse à la douleur, les muscles intercostaux et les muscles environnants peuvent se contracter ou présenter des spasmes, ce qui peut aggraver la douleur et contribuer à une diminution de la mobilité thoracique.
- Impact sur la qualité de vie : La douleur persistante et les symptômes associés à la névralgie intercostale peuvent avoir un impact significatif sur la qualité de vie, entraînant souvent une limitation des activités quotidiennes, des difficultés respiratoires et des perturbations du sommeil.
Causes de la Névralgie intercostale
- Herpès zoster (Zona) : Une cause fréquente de névralgie intercostale est le virus de l’herpès zoster, qui provoque le zona. Après une infection par le virus, la douleur persistante peut se développer le long des nerfs intercostaux affectés.
- Compression nerveuse : La compression des nerfs intercostaux peut survenir en raison de diverses conditions, notamment :
- Hernie discale : Un disque spinal déplacé peut exercer une pression sur les nerfs intercostaux.
- Traumatisme thoracique : Des blessures physiques, telles que des fractures ou des contusions, peuvent entraîner une compression nerveuse.
- Tumeurs : Les tumeurs thoraciques peuvent comprimer les nerfs intercostaux et provoquer une douleur.
- Chirurgie thoracique : Des interventions chirurgicales effectuées au niveau du thorax, comme une chirurgie cardiaque ou une thoracotomie, peuvent causer une irritation des nerfs intercostaux.
- Infections respiratoires : Des infections des voies respiratoires, telles que la bronchite ou la pneumonie, peuvent parfois conduire à une névralgie intercostale.
- Syndrome de la côte flottante : Ce syndrome survient lorsque la dernière côte inférieure n’est pas fixée au sternum, ce qui peut provoquer une irritation des nerfs intercostaux.
- Spondylose thoracique : La dégénérescence des vertèbres thoraciques peut entraîner des changements structurels qui compriment les nerfs intercostaux.
- Activités répétitives : Certaines activités répétitives ou mouvements excessifs du torse peuvent provoquer une irritation des nerfs intercostaux.
Symptômes de la Névralgie intercostale
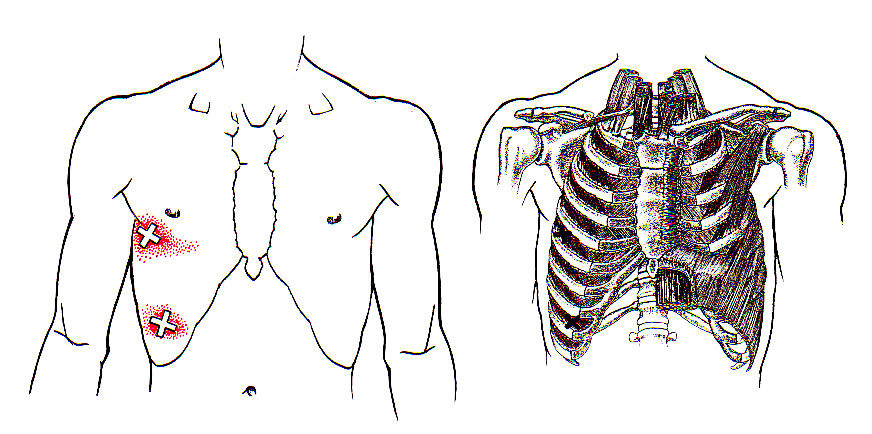
- Douleur thoracique : La douleur est le symptôme principal de la névralgie intercostale. Elle peut être aiguë, lancinante ou brûlante et est souvent décrite comme une sensation de piqûre électrique.
- Localisation de la douleur : La douleur suit le tracé des nerfs intercostaux et est généralement localisée sur le côté du torse. Elle peut irradier vers l’avant ou vers l’arrière.
- Aggravation avec les mouvements : Les mouvements du torse, tels que la toux, les éternuements, les rotations du tronc ou même la respiration profonde, peuvent aggraver la douleur.
- Hypersensibilité cutanée : La peau au-dessus de la zone touchée peut devenir plus sensible au toucher. Les vêtements serrés ou le contact direct avec la peau peuvent être inconfortables.
- Forme de ceinture de douleur : La douleur peut parfois entourer le thorax comme une ceinture, suivant le tracé des nerfs intercostaux.
- Picotements ou engourdissements : Certains individus peuvent ressentir des picotements ou une sensation d’engourdissement dans la zone affectée.
- Sensations de brûlure : La douleur peut être accompagnée de sensations de brûlure, ajoutant à l’inconfort ressenti par la personne.
- Difficulté à respirer profondément : En raison de la douleur associée aux mouvements respiratoires, certaines personnes peuvent éviter de respirer profondément, ce qui peut entraîner une respiration superficielle.
- Crampes musculaires : Les muscles intercostaux peuvent se contracter en réponse à la douleur, entraînant des crampes ou des spasmes.
- Tension musculaire : La zone touchée peut présenter une tension musculaire accrue en réponse à la douleur.
Biomécanique de la névralgie intercostal
- Compression nerveuse : Une des causes les plus fréquentes de la névralgie intercostale est la compression des nerfs intercostaux. Cette compression peut résulter de diverses conditions, telles qu’une hernie discale, une compression musculaire, une inflammation ou même une tumeur. La biomécanique de la colonne vertébrale et des structures environnantes peut influencer la pression exercée sur les nerfs intercostaux.
- Posture : Une mauvaise posture, en particulier si elle entraîne une pression excessive sur la colonne vertébrale ou les nerfs, peut contribuer à la névralgie intercostale. Une posture incorrecte peut créer des déséquilibres biomécaniques qui affectent la distribution des charges sur la colonne vertébrale et les structures adjacentes.
- Mobilité de la colonne vertébrale : Une mobilité réduite ou une raideur au niveau de la colonne vertébrale, en particulier dans la région thoracique, peut augmenter le risque de névralgie intercostale. La biomécanique normale de la colonne vertébrale nécessite une amplitude de mouvement adéquate pour éviter une pression excessive sur les nerfs.
- Dysfonction musculaire : Les muscles intercostaux et les muscles environnants jouent un rôle essentiel dans la biomécanique thoracique. Des tensions musculaires excessives, des spasmes ou des déséquilibres peuvent contribuer à la compression des nerfs intercostaux.
- Activités répétitives : Des mouvements répétitifs ou des activités qui sollicitent excessivement la région thoracique peuvent entraîner des contraintes biomécaniques, augmentant ainsi le risque de névralgie intercostale. Cela peut inclure des activités professionnelles ou sportives spécifiques.
- Traumatismes : Les traumatismes physiques, tels que des accidents de voiture ou des chutes, peuvent perturber la biomécanique normale de la colonne vertébrale et des nerfs intercostaux, contribuant ainsi au développement de la névralgie intercostale.
Points de déclenchement myofasciaux et la névralgie intercostale
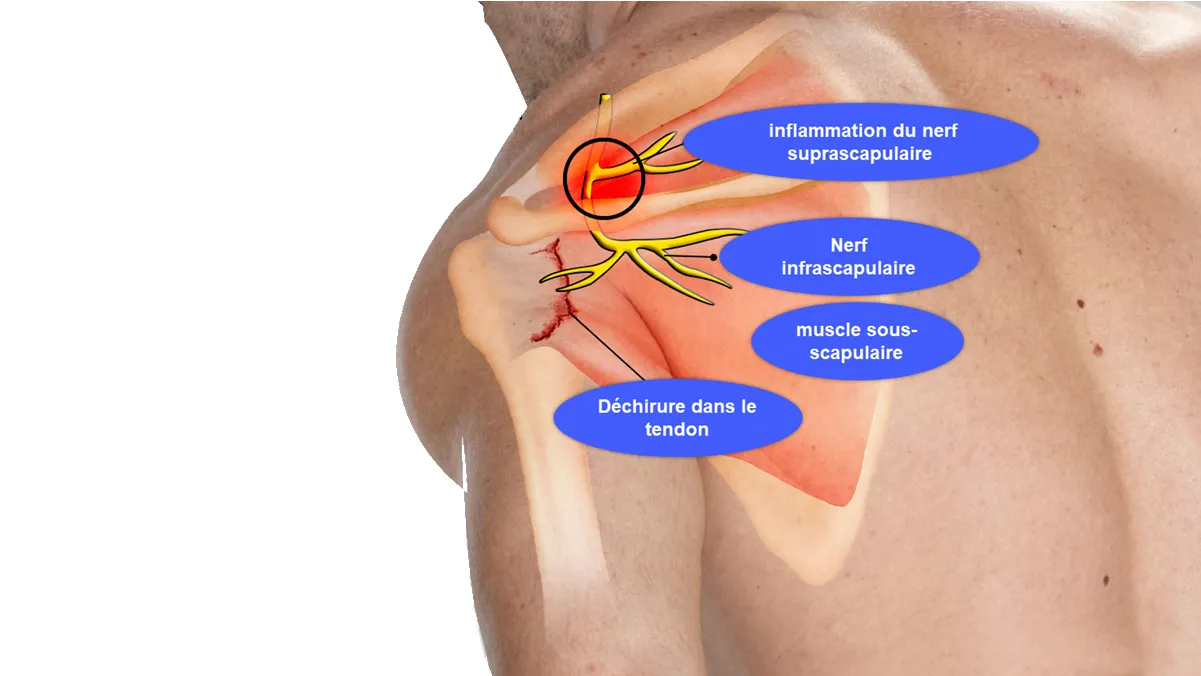
Les points de déclenchement myofasciaux et la névralgie intercostale sont deux concepts interconnectés dans le domaine de la santé musculaire et nerveuse. Les points de déclenchement myofasciaux, souvent appelés « points de nœuds », sont des zones spécifiques de tension et de contraction musculaire qui peuvent être à l’origine de douleurs locales ou référées. La névralgie intercostale, quant à elle, implique une irritation ou une compression des nerfs intercostaux situés entre les côtes.
Dans le contexte de la névralgie intercostale, les points de déclenchement myofasciaux peuvent jouer un rôle significatif. Ces points sensibles dans les muscles intercostaux ou les muscles environnants peuvent contribuer à l’irritation des nerfs intercostaux. Lorsqu’ils sont activés, ces points de déclenchement peuvent provoquer une douleur locale ainsi qu’une douleur référencée le long des nerfs intercostaux, exacerbant ainsi les symptômes de la névralgie intercostale.
Le traitement des points de déclenchement myofasciaux peut être une composante importante de la gestion de la névralgie intercostale. Les approches thérapeutiques peuvent inclure des techniques manuelles, telles que le relâchement myofascial et la libération des points de déclenchement, ainsi que des exercices de renforcement et d’étirement ciblant les muscles impliqués.
Ostéopathie et névralgie intercostale
Le traitement de la névralgie intercostale par l’ostéopathie peut impliquer diverses techniques visant à soulager la tension musculaire, à améliorer la mobilité thoracique et à réduire l’irritation des nerfs intercostaux. L’utilisation de points de déclenchement (ou points gâchettes) dans les muscles intercostaux est une approche spécifique de l’ostéopathie qui peut être bénéfique. Voici comment l’ostéopathie peut aborder le traitement de la névralgie intercostale, en mettant en évidence l’utilisation des points de déclenchement et en mentionnant une autre technique :
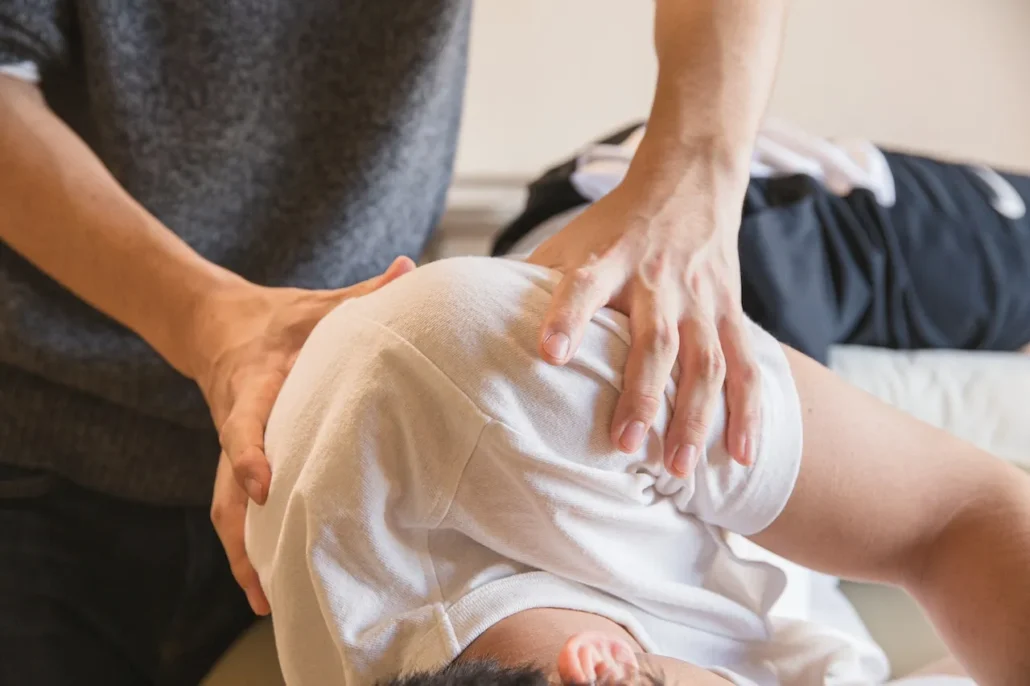
- Libération des Points de Déclenchement (Trigger Points) : L’ostéopathe peut appliquer des techniques de libération myofasciale pour identifier et relâcher les points de déclenchement dans les muscles intercostaux. Ces points tendres et contractés peuvent être une source de douleur et contribuer à l’irritation des nerfs. En appliquant une pression spécifique et en relâchant ces points, l’ostéopathe peut favoriser la détente musculaire et soulager la douleur associée à la névralgie intercostale
- Approche Holistique : L’ostéopathie adopte une approche holistique, considérant le corps dans sa globalité. L’ostéopathe peut évaluer d’autres structures telles que le diaphragme, les muscles abdominaux et les structures adjacentes pour s’assurer que l’équilibre musculo-squelettique général est préservé. Des ajustements peuvent être apportés pour améliorer la biomécanique globale du patient.
- Exercices et Conseils Posturaux : En complément des manipulations et des techniques manuelles, l’ostéopathe peut recommander des exercices spécifiques et fournir des conseils posturaux. Ces mesures visent à renforcer les muscles impliqués, à prévenir la récidive et à promouvoir une posture saine pour réduire la pression sur les nerfs intercostaux
Références
- Williams EH, Williams CG, Rosson GD, Heitmiller RF, Dellon AL. Neurectomy for treatment of intercostal neuralgia. Ann Thorac Surg. 2008 May;85(5):1766-70. [PubMed]2.
- Samlaska S, Dews TE. Long-term epidural analgesia for pregnancy-induced intercostal neuralgia. Pain. 1995 Aug;62(2):245-248. [PubMed]3.
- Keller SM, Carp NZ, Levy MN, Rosen SM. Chronic post thoracotomy pain. J Cardiovasc Surg (Torino). 1994 Dec;35(6 Suppl 1):161-4. [PubMed]4.
- Santos PS, Resende LA, Fonseca RG, Lemônica L, Ruiz RL, Catâneo AJ. Intercostal nerve mononeuropathy: study of 14 cases. Arq Neuropsiquiatr. 2005 Sep;63(3B):776-8. [PubMed]5.
- Gerner P. Postthoracotomy pain management problems. Anesthesiol Clin. 2008 Jun;26(2):355-67, vii. [PMC free article] [PubMed]6.
- Peng Z, Li H, Zhang C, Qian X, Feng Z, Zhu S. A retrospective study of chronic post-surgical pain following thoracic surgery: prevalence, risk factors, incidence of neuropathic component, and impact on qualify of life. PLoS One. 2014;9(2):e90014. [PMC free article] [PubMed]7.
- Maguire MF, Ravenscroft A, Beggs D, Duffy JP. A questionnaire study investigating the prevalence of the neuropathic component of chronic pain after thoracic surgery. Eur J Cardiothorac Surg. 2006 May;29(5):800-5. [PubMed]8.
- Dajczman E, Gordon A, Kreisman H, Wolkove N. Long-term postthoracotomy pain. Chest. 1991 Feb;99(2):270-4. [PubMed]9.
- Perttunen K, Tasmuth T, Kalso E. Chronic pain after thoracic surgery: a follow-up study. Acta Anaesthesiol Scand. 1999 May;43(5):563-7. [PubMed]10.
- Steegers MA, Snik DM, Verhagen AF, van der Drift MA, Wilder-Smith OH. Only half of the chronic pain after thoracic surgery shows a neuropathic component. J Pain. 2008 Oct;9(10):955-61. [PubMed]11.
- Kalso E, Perttunen K, Kaasinen S. Pain after thoracic surgery. Acta Anaesthesiol Scand. 1992 Jan;36(1):96-100. [PubMed]12.
- Gotoda Y, Kambara N, Sakai T, Kishi Y, Kodama K, Koyama T. The morbidity, time course and predictive factors for persistent post-thoracotomy pain. Eur J Pain. 2001;5(1):89-96. [PubMed]13.
- Rogers ML, Duffy JP. Surgical aspects of chronic post-thoracotomy pain. Eur J Cardiothorac Surg. 2000 Dec;18(6):711-6. [PubMed]14.
- Bayman EO, Brennan TJ. Incidence and severity of chronic pain at 3 and 6 months after thoracotomy: meta-analysis. J Pain. 2014 Sep;15(9):887-97. [PubMed]15.
- Beuerlein KG, Strowd LC. Multidermatomal herpes zoster: a pain in the neck? Dermatol Online J. 2019 Nov 15;25(11) [PubMed]16.
- Gershon AA, Gershon MD, Breuer J, Levin MJ, Oaklander AL, Griffiths PD. Advances in the understanding of the pathogenesis and epidemiology of herpes zoster. J Clin Virol. 2010 May;48 Suppl 1(Suppl 1):S2-7. [PMC free article] [PubMed]17.
- Forbes HJ, Thomas SL, Smeeth L, Clayton T, Farmer R, Bhaskaran K, Langan SM. A systematic review and meta-analysis of risk factors for postherpetic neuralgia. Pain. 2016 Jan;157(1):30-54. [PMC free article] [PubMed]18.
- Gauthier A, Breuer J, Carrington D, Martin M, Rémy V. Epidemiology and cost of herpes zoster and post-herpetic neuralgia in the United Kingdom. Epidemiol Infect. 2009 Jan;137(1):38-47. [PubMed]19.
- Yawn BP, Saddier P, Wollan PC, St Sauver JL, Kurland MJ, Sy LS. A population-based study of the incidence and complication rates of herpes zoster before zoster vaccine introduction. Mayo Clin Proc. 2007 Nov;82(11):1341-9. [PubMed]